Лечение вегетососудистой дистонии у подростков в СПб
- Главная
- Неврология
- Лечение вегетососудистой дистонии
- У подростков
Вегетососудистая дистония у детей и подростков — это являющийся совокупностью симптомов синдром, вызываемый расстройством отдельных систем организма. Она возникает ввиду сбоев в работе ВНС и проявляется в качестве различных типов синдромов, например: вегетативно-сосудистых кризов или синдрома расстройства терморегуляции.
Чаще всего ВСД проявляется у детей возвратом 13–15 лет: по статистике, она встречается почти у 50% подростков.
С учётом того, что переходной возраст является далеко не одной провоцирующей развитие ВСД причиной, нередко для выявления причины ВСД необходимо выполнение множества различных исследований сердечно-сосудистой, нервной и эндокринной систем. Непосредственно лечение вегетососудистой дистонии у подростков основывается на медикаментозном, физиологическом воздействии, работе с психологом.
Консультация врача по лечению ВСД у подростков:
+7 (812) 407-18-00
Спасибо Вам за доверие!
- Точная диагностика типа ВСД
- Медикаментозное лечение и физиотерапия
- Неврологи с большим клиническим опытом
| Услуга | Цена | |
|---|---|---|
| Прием невролога | 2 840 ₽ | |
|
ЭЭГ (полный неврологический протокол) |
2 400 ₽ | |
| ЭЭГ с депривацией сна | 4 600 ₽ |
Причины ВСД у детей и подростков
Симптомы ВСД у детей и подростков
Обследование при подозрении на ВСД
Лечение ВСД у детей и подростков
Дата обновления: 17. 12.2021
12.2021
- Нарушения памяти
- Головокружение
- Эпилепсия
Записаться на прием
Дата и время: (не задано)
Записаться к неврологу
Выберите дату и время приема
понедельник
17 апреля
вторник
18 апреля
четверг
20 апреля
вторник
25 апреля
среда
26 апреля
четверг
27 апреля
пятница
28 апреля
суббота
29 апреля
Лечение ВСД у подростков проводят
Федосова Светлана
Нарзуллоевна
Невролог, эпилептолог
Высшая категория
Опыт работы 37 лет
Невролог, эпилептолог, вертебролог
Опыт работы 37 лет
Белясник Андрей
Сергеевич
Невролог, врач функциональной диагностики
Первая категория
Опыт работы 14 лет
Невролог, врач функциональной диагностики
Опыт работы 14 лет
Оставьте заявку на звонок:
+7 (812) 407-18-00
Лечение вегето-сосудистой дистонии у детей и подростков
- Подробности
- Категория: Неврология
- Создано 20.
 07.2020 12:41
07.2020 12:41
Вегетативная дисфункция нервной системы является частой проблемой детей в подростковом возрасте. Это связано с гормональной перестройкой организма, бурным ростом и наследственными факторами. Мощный выброс половых гормонов приводит к нестабильности сердечно-сосудистой и нервной систем. На фоне гормональной перестройки у детей часто повышается эмоциональный фон, появляется нестабильность настроения, что дополнительно негативно влияет на функцию сердечно-сосудистой системы и приводит к повышению или понижению артериального давления.
Вегето-сосудистая дистония: симптомы. Диагноз ВСД
Бурный рост организма может способствовать возникновению дефицита кровотока в шейном отделе позвоночника ввиду ослабления компенсаторных механизмов организма, что приводит к появлению головокружения при резкой перемене положения тела. Все выше сказанное может вызывать склонность к повышению или понижению артериального давления, нарушение сердечного ритма, обмороки, головокружения.
Обследование и лечение детей с вегетативными расстройствами направлено на выявление нарушений и улучшение функций сердечно-сосудистой, эндокринной и нервной систем, компенсацию внутренних резервов организма, стабилизацию эмоционального фона и носит комплексный характер.
ВСД: лечение
В комплекс лечения детей с вегетативной дисфункцией входит:- Терапия лекарственными препаратами.
- Физиолечение.
- Галотерапия.
- Массаж воротниковой зоны или волосистой части головы.
В зависимости от степени выраженности вегетативных нарушений лекарственные средства назначаются внутрь, внутримышечно или внутривенно капельно. При наличии у ребенка частых головных болей, нестабильности артериального давления (с частым повышением цифр более 150 мм.рт.ст.) возможен вариант лечения в условиях дневного стационара под наблюдением врача-невролога и медицинской сестры с мониторингом состояния здоровья в течение 7-10 дней.
В комплекс лечения детей с вегетативной дисфункцией входит:
- Формирование полноценного сна не менее 8-9 часов с периодом засыпания не позднее 23 часов.

- Ведение активного образа жизни с минимизацией длительных статических поз — занятия спортом, фитнес, плавание, ходьба пешком.
- Чередование умственного и физического труда
- Дозированная зрительная нагрузка, исключить злоупотребление гаджетами.
При соблюдении всех рекомендаций по лечению состояние здоровья пациентов стабилизируется, прогноз благоприятен.
Записаться к неврологу
Выбрать врача
Неврологическое обследование новорожденных
В современной медицине существует целое направление, посвященное детской неврологии. Это связано с тем,…
Мигрень в детском возрасте
Мигрень у детей – вариант головной боли первичного типа, причиной которой является целый комплекс состояний.…
Радикулопатия
Радикулопатия — это ущемление корешков спинного мозга с последующим развитием воспалительных процессов…
Задержка речевого развития у детей (ЗРР)
Задержка речевого развития (ЗРР) является частой причиной обращения родителей к неврологу. Темпы развития…
Темпы развития…
Бессонница у детей
Бессонница у ребёнка: что делать? Здоровый сон очень важен для малышей. Продолжительность ночного отдыха…
Синдром дефицита внимания с гиперактивностью
В настоящее время синдром дефицита внимания с гиперактивностью (СДВГ) широко распространен в детской…
Энурез
Энурез – недержание мочи, которому подвержены дети в возрасте от 5 лет. Современные врачи считают патологическим…
Кинезиотейпирование
Кинезиотейпирование — один из методов, применяемый в восстановительной медицине и реабилитации. Дословно…
Первый детский медицинский центр
Здоровье детей – спокойствие родителей!
Поделиться в соцсетях:
Дефект межжелудочковой перегородки (ДМЖП) (для подростков)
Что такое дефект межжелудочковой перегородки?
Дефект межжелудочковой перегородки (ДМЖП), иногда называемый отверстием в сердце, представляет собой тип порока сердца.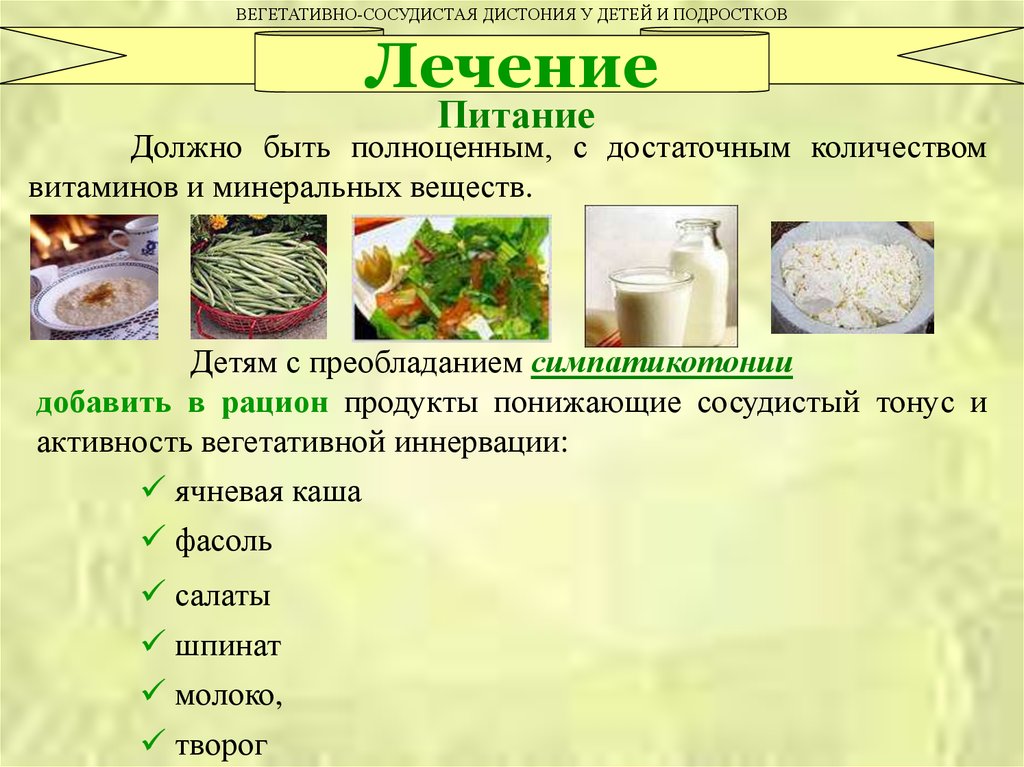 При ДМЖП имеется аномальное отверстие в стенке между основными насосными камерами сердца (желудочками).
При ДМЖП имеется аномальное отверстие в стенке между основными насосными камерами сердца (желудочками).
Дефекты межжелудочковой перегородки (произносится: ven-TRIK-yu-lar SEP-tul DEE-fekts) являются наиболее распространенным врожденным пороком сердца. Большинство из них диагностируются и успешно лечатся с небольшим количеством осложнений или без них.
ВСД редко остается незамеченным до подросткового возраста. Это означает, что велики шансы, что ДМЖП больше не вызывает проблем у подростка.
Что происходит при дефекте межжелудочковой перегородки?
Правый и левый желудочки сердца разделены общей стенкой, называемой межжелудочковой перегородкой . У людей с ВСД есть отверстие в этой стене. В результате:
- Когда сердце бьется, часть крови из левого желудочка (обогащенной кислородом из легких) течет через отверстие в перегородке в правый желудочек.
- В правом желудочке эта богатая кислородом кровь смешивается с бедной кислородом кровью и возвращается в легкие.

Кровь, текущая через отверстие, создает дополнительный шум, известный как сердечный шум . Шумы в сердце можно услышать, когда врач прослушивает сердце с помощью стетоскопа.
ДМЖП могут располагаться в разных местах перегородки и различаться по размеру.
Что вызывает дефект межжелудочковой перегородки?
ДМЖП возникают по мере развития сердца ребенка до рождения. Сердце развивается из большой трубки, разделяющейся на отделы, которые со временем станут стенками и камерами. Если во время этого процесса возникают проблемы, в межжелудочковой перегородке может образоваться отверстие.
В некоторых случаях тенденция к развитию ДМЖП может быть связана с генетическими синдромами, вызывающими появление дополнительных или недостающих фрагментов хромосом. Однако у большинства ДМЖП нет четкой причины.
Каковы признаки и симптомы дефекта межжелудочковой перегородки?
Размер ДМЖП и его расположение определяют, какие симптомы он вызывает.
Врачи обычно обнаруживают ДМЖП у ребенка в первые несколько недель жизни во время планового осмотра. Большинство подростков, рожденных с ДМЖП, вероятно, не помнят, что у них был ДМЖП, потому что он либо проходит сам по себе, либо обнаруживается так рано в детстве, что не остается воспоминаний ни об операции, ни о восстановлении.
Подростки с небольшими ДМЖП, которые еще не закрылись, обычно не замечают никаких физических признаков, кроме шумов в сердце, которые слышат врачи. Им может потребоваться регулярно посещать врача, чтобы проверить наличие порока сердца и убедиться, что нет никаких проблем.
Однако у очень небольшого числа подростков с умеренными и большими ДМЖП, которые не лечились в детстве, могут отмечаться некоторые симптомы. К ним относятся одышка, чувство усталости или слабости (особенно во время физических упражнений), плохой аппетит и проблемы с набором веса.
Большинство умеренных и крупных ДМЖП лечат задолго до того, как они станут причиной каких-либо проблем.
Какие проблемы могут возникнуть?
Подростки с ДМЖП подвержены большему риску развития эндокардита , инфекции внутренней поверхности сердца, вызываемой бактериями в кровотоке. Бактерии всегда находятся у нас во рту, и небольшое их количество попадает в кровоток, когда мы жуем и чистим зубы.
Хорошая гигиена полости рта для уменьшения количества бактерий в полости рта — лучший способ защитить сердце от эндокардита. Подростки с ДМЖП должны ежедневно чистить зубы и пользоваться зубной нитью, а также регулярно посещать стоматолога. Как правило, им не нужно принимать антибиотики перед посещением стоматолога, за исключением первых 6 месяцев после операции по поводу ДМЖП.
Подросткам с пороком сердца следует избегать пирсинга. Пирсинг увеличивает вероятность того, что бактерии могут попасть в кровоток, заразить сердце и повредить сердечные клапаны. Если вы подумываете о пирсинге и у вас есть порок сердца, сначала поговорите со своим врачом.
Как диагностируются дефекты межжелудочковой перегородки?
Если ваш врач слышит шумы в сердце, которые не были замечены ранее, вы можете обратиться к детскому кардиологу (врач, который диагностирует и лечит проблемы с сердцем у детей и подростков).
Кардиолог проведет осмотр и соберет историю болезни, расспросив вас о любых проблемах и симптомах, которые у вас есть, о вашем прошлом здоровье, здоровье вашей семьи, о принимаемых вами лекарствах и других проблемах, связанных с сердцем.
При подозрении на ДМЖП кардиолог может назначить одно или несколько из следующих исследований:
- грудную клетку Рентген , который дает изображение сердца и окружающих органов
- электрокардиограмма (ЭКГ) , регистрирующая электрическую активность сердца
- и эхокардиограмма (эхо) , которая использует звуковые волны для получения изображения сердца.
 Часто это основной способ, с помощью которого врачи диагностируют ДМЖП.
Часто это основной способ, с помощью которого врачи диагностируют ДМЖП. - a катетеризация сердца , которая предоставляет информацию о структурах сердца, а также об артериальном давлении и уровне кислорода в крови в камерах сердца.
Как лечат дефекты межжелудочковой перегородки?
Лечение ДМЖП будет зависеть от возраста пациента, размера отверстия и его расположения. Тем не менее, нет никаких опасений, что ДМЖП станет больше: ДМЖП могут уменьшиться или полностью закрыться без лечения, но они не станут больше.
Подростку с небольшим дефектом, который не вызывает никаких симптомов, возможно, просто необходимо регулярно посещать кардиолога, чтобы убедиться в отсутствии проблем. Большинство небольших дефектов закрываются без хирургического вмешательства. И еще одна хорошая новость: если у вас небольшой ДМЖП, вам, вероятно, не придется каким-либо образом ограничивать занятия спортом или другие виды деятельности.
Подросткам со средними и большими ДМЖП могут потребоваться лекарства, отпускаемые по рецепту, для улучшения кровообращения и улучшения работы сердца. Однако одни только лекарства не закроют ДМЖП. В редких случаях, когда операция не проводилась в детстве, кардиолог порекомендует операцию сейчас, чтобы исправить отверстие. В редких случаях ДМЖП может быть закрыт катетеризацией сердца.
Однако одни только лекарства не закроют ДМЖП. В редких случаях, когда операция не проводилась в детстве, кардиолог порекомендует операцию сейчас, чтобы исправить отверстие. В редких случаях ДМЖП может быть закрыт катетеризацией сердца.
Кардиохирургия
Хирург делает разрез в грудной клетке, и аппарат искусственного кровообращения будет поддерживать кровообращение, пока хирург зашивает отверстие. Хирург может зашить отверстие непосредственно или, что чаще, пришивает поверх него заплату из искусственного хирургического материала. В конце концов, ткань сердца заживает поверх заплаты или швов. К 6 месяцам после операции ткань полностью закроет отверстие.
Пациенты обычно выписываются из больницы в течение 4–5 дней после операции, если нет никаких проблем.
В первые несколько дней после операции на ДМЖП ваш врач, вероятно, порекомендует вам много спать или проводить время в постели или на диване, занимаясь тихими делами, такими как просмотр телевизора или чтение. Все лечат по-разному. Ваш врач сообщит вам, когда можно будет вернуться в школу и вернуться к обычной деятельности.
Все лечат по-разному. Ваш врач сообщит вам, когда можно будет вернуться в школу и вернуться к обычной деятельности.
Катетеризация сердца
В редких случаях кардиологи могут закрыть некоторые типы дефектов межжелудочковой перегородки с помощью катетеризации сердца. Они вставляют тонкую гибкую трубку (катетер) в кровеносный сосуд на ноге пациента, ведущий к сердцу. Они направляют трубку в сердце, чтобы измерить кровоток, давление и уровень кислорода в камерах сердца. В отверстие перегородки вставляется специальный имплантат в виде двух дисков из гибкой проволочной сетки. Устройство разработано так, чтобы прижиматься к перегородке с обеих сторон, чтобы закрыть и навсегда закрыть дефект межжелудочковой перегородки.
Что еще я должен знать?
Большинство подростков, перенесших операцию по поводу ДМЖП, быстро выздоравливают. Но некоторые вещи могут быть признаками проблемы. Сообщите родителям или другому взрослому, чтобы вы могли немедленно получить медицинскую помощь, если у вас:
- проблемы с дыханием
- длительная или необъяснимая лихорадка
- усиливающаяся боль, болезненность или выделение гноя из места операции
Вы также должны сообщить своим родителям и врачам, если вам не хочется есть или вы похудели, так как это может быть признаком проблемы.
Небольшой ДМЖП обычно не о чем беспокоиться. Ваш кардиолог хорошо знаком с этой распространенной проблемой сердца и знает, как лучше всего с ней справиться. После операции большинство людей с большим ДМЖП могут заниматься теми же делами, что и их друзья, и продолжать вести здоровый и активный образ жизни.
Дефект межжелудочковой перегородки (ДМЖП) (для родителей)
Что такое дефект межжелудочковой перегородки?
Дефект межжелудочковой перегородки (ДМЖП), иногда называемый отверстием в сердце, представляет собой тип врожденного порока сердца. При ДМЖП имеется аномальное отверстие в стенке между основными насосными камерами сердца (желудочками).
ДМЖП являются наиболее распространенным врожденным пороком сердца. Большинство ДМЖП диагностируются и успешно лечатся с небольшим количеством осложнений или без них.
Что происходит при дефекте межжелудочковой перегородки?
Правый желудочек и левый желудочек сердца разделены общей стенкой, называемой межжелудочковой перегородкой . У детей с ДМЖП есть отверстие в этой стене. В результате:
У детей с ДМЖП есть отверстие в этой стене. В результате:
- Когда сердце бьется, часть крови из левого желудочка (обогащенной кислородом из легких) течет через отверстие в перегородке в правый желудочек.
- В правом желудочке эта богатая кислородом кровь смешивается с бедной кислородом кровью и возвращается в легкие.
Кровь, текущая через отверстие, создает дополнительный шум, известный как сердечный шум. Врачи могут слышать шумы в сердце, когда они прослушивают сердце с помощью стетоскопа.
ДМЖП могут располагаться в разных местах перегородки и различаться по размеру.
Что вызывает дефект межжелудочковой перегородки?
Дефекты межжелудочковой перегородки (ven-TRIK-yu-lar SEP-tul) возникают по мере развития сердца ребенка до рождения. Сердце развивается из большой трубки, разделяющейся на отделы, которые со временем станут стенками и камерами. Если во время этого процесса возникают проблемы, в межжелудочковой перегородке может образоваться отверстие.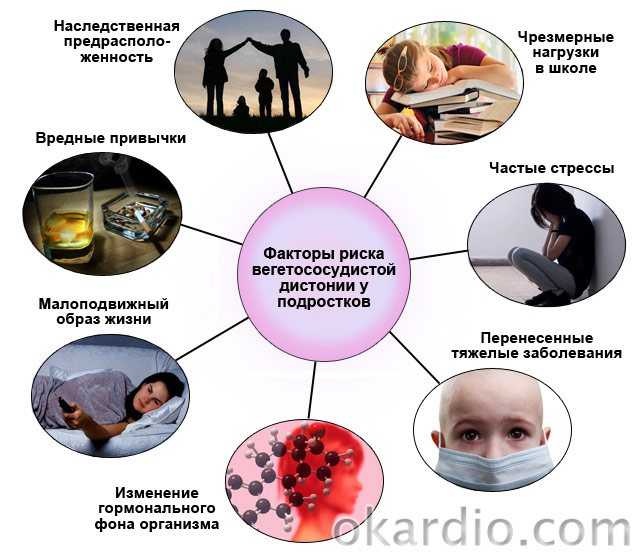
В некоторых случаях тенденция к развитию ДМЖП может быть связана с генетическими синдромами, вызывающими появление дополнительных или недостающих фрагментов хромосом. Однако у большинства ДМЖП нет четкой причины.
Каковы признаки и симптомы дефекта межжелудочковой перегородки?
Вызывает ли ДМЖП какие-либо симптомы, зависит от размера отверстия и его расположения. Небольшие ДМЖП обычно не вызывают симптомов и могут закрыться сами по себе.
Дети старшего возраста или подростки с небольшими не закрывающимися ДМЖП обычно не имеют других симптомов, кроме шума в сердце. Им может потребоваться регулярно посещать врача, чтобы убедиться, что ДМЖП не вызывает никаких проблем.
Средние и большие ДМЖП могут вызывать заметные симптомы. У младенцев может быть учащенное дыхание и они могут уставать, когда пытаются поесть. Они могут начать потеть или плакать во время кормления и могут медленно набирать вес.
Эти признаки обычно указывают на то, что ДМЖП не закроется сам по себе, и ребенку может потребоваться операция на сердце. Обычно это делается в первые 3 месяца жизни ребенка, чтобы предотвратить другие проблемы. Кардиолог может прописать лекарство для уменьшения симптомов до того, как ребенку сделают операцию.
Обычно это делается в первые 3 месяца жизни ребенка, чтобы предотвратить другие проблемы. Кардиолог может прописать лекарство для уменьшения симптомов до того, как ребенку сделают операцию.
Какие проблемы могут возникнуть?
У младенцев с большим ДМЖП может развиться сердечная недостаточность и проблемы с кормлением, которые приводят к плохой прибавке в весе. Они также могут часто заражаться инфекциями грудной клетки. Дети с малым ДМЖП подвержены риску развития эндокардита , инфекции внутренней поверхности сердца, вызванной бактериями в кровотоке. Бактерии всегда находятся у нас во рту, и небольшое их количество попадает в кровоток, когда мы жуем и чистим зубы.
Хорошая гигиена полости рта для уменьшения количества бактерий в полости рта — лучший способ защитить сердце от эндокардита. Дети должны ежедневно чистить зубы и пользоваться зубной нитью, а также регулярно посещать стоматолога. В целом пациентам с простыми ДМЖП не требуется принимать антибиотики перед посещением стоматолога, за исключением первых 6 месяцев после операции ДМЖП.
Как диагностируются дефекты межжелудочковой перегородки?
Врачи обычно обнаруживают ДМЖП у ребенка в первые несколько недель жизни во время планового осмотра. Они услышат шум в сердце, который имеет определенные особенности, которые позволяют им понять, что он не вызван чем-то другим.
Если у вашего ребенка шумы в сердце, врач может направить вас к детскому кардиологу (врач, который диагностирует и лечит детские сердечные заболевания).
Кардиолог проведет осмотр и соберет историю болезни вашего ребенка. Если врач считает, что это ДМЖП, он может назначить такие тесты, как:
- Рентген грудной клетки: изображение сердца и окружающих органов
- Электрокардиограмма (ЭКГ): запись электрической активности сердца
- эхокардиограмма: УЗИ сердца. Часто это основной способ, с помощью которого врачи диагностируют ДМЖП.
- Катетеризация сердца: это дает информацию о структурах сердца, артериальном давлении и уровне кислорода в крови в его камерах.
 Этот тест обычно проводится для ДМЖП только тогда, когда требуется больше информации, чем могут дать другие тесты. (Иногда он также используется для закрытия определенных типов VSD.)
Этот тест обычно проводится для ДМЖП только тогда, когда требуется больше информации, чем могут дать другие тесты. (Иногда он также используется для закрытия определенных типов VSD.)
Как лечат дефекты межжелудочковой перегородки?
Лечение зависит от возраста ребенка, размера, локализации и тяжести ДМЖП. Ребенку с небольшим дефектом, который не вызывает никаких симптомов, может потребоваться только регулярное посещение кардиолога, чтобы убедиться в отсутствии других проблем.
У многих детей небольшой дефект закрывается самостоятельно без хирургического вмешательства. Некоторые могут не закрыться, но они не станут больше. Детям с маленьким ДМЖП обычно не нужно ограничивать свою деятельность.
Детям со средними и большими дефектами межжелудочковой перегородки могут потребоваться лекарства, отпускаемые по рецепту, для улучшения кровообращения и улучшения работы сердца. Однако одни только лекарства не закроют ДМЖП. Таким образом, кардиолог может порекомендовать операцию на сердце, чтобы исправить отверстие. В редких случаях ДМЖП может быть закрыт катетеризацией сердца.
В редких случаях ДМЖП может быть закрыт катетеризацией сердца.
Кардиохирургия
Операция обычно проводится в течение первых нескольких недель или месяцев жизни ребенка. Хирург делает надрез в грудной клетке, и аппарат искусственного кровообращения будет поддерживать кровообращение, пока хирург зашивает отверстие. Хирург может зашить отверстие непосредственно или, что чаще, пришивает поверх него заплату из искусственного хирургического материала. В конце концов, ткань сердца заживает поверх заплаты или швов. К 6 месяцам после операции ткань полностью закроет отверстие.
Катетеризация сердца
В редких случаях кардиологи могут закрывать некоторые типы ДМЖП с помощью катетеризации сердца. Они вставляют тонкую гибкую трубку (катетер) в кровеносный сосуд на ноге ребенка, ведущий к сердцу. Они направляют трубку в сердце, чтобы измерить кровоток, давление и уровень кислорода в камерах сердца. В отверстие перегородки вставляется специальный имплантат в виде двух дисков из гибкой проволочной сетки. Устройство разработано так, чтобы прижиматься к перегородке с обеих сторон, чтобы закрыть и навсегда закрыть дефект межжелудочковой перегородки.
Устройство разработано так, чтобы прижиматься к перегородке с обеих сторон, чтобы закрыть и навсегда закрыть дефект межжелудочковой перегородки.
Что еще я должен знать?
В большинстве случаев дети, перенесшие операцию по поводу ДМЖП, выздоравливают быстро и без осложнений. Но врачи будут внимательно следить за ними на предмет признаков или симптомов каких-либо проблем. Вашему ребенку в течение некоторого времени потребуются последующие визиты к кардиологу.
Если у вашего ребенка проблемы с дыханием, немедленно позвоните своему врачу или обратитесь в отделение неотложной помощи. Другие признаки проблемы включают:
- плохой аппетит или проблемы с кормлением
- неспособность набрать вес или потеря веса
- вялость или снижение уровня активности
- длительная или необъяснимая лихорадка
- усиливающаяся боль, болезненность или выделение гноя из места операции
Позвоните своему врачу, если вы заметили какие-либо из этих признаков у вашего ребенка после операции по закрытию ДМЖП.
