Вакцинация беременных против гриппа
Наибольший вред грипп наносит самым уязвимым слоям населения, в том числе беременным женщинам. Например, при пандемии в 1957 году умершие беременные составили 50% от женщин детородного возраста. Эпидемия «свиного» гриппа в России в 2009 году унесла жизни 83 женщин. Рекомендации Всемирной организации здравоохранения по охране материнства и детства уделяют приоритетное внимание вакцинации беременных женщин от гриппа. Консультативным советом по практике иммунизации (ACIP) рекомендовано проводить сезонную вакцинацию беременных.
По заключению проведённых исследований, применение убитых вакцин от гриппа не оказывает тератогенное влияние на плод и не приносит вреда здоровью беременной женщины. Так можно ли беременным делать прививку от гриппа, не опасна ли она для будущего ребёнка?
В чём опасность гриппа при беременности
Во время беременности иммунитет женщины ослаблен. Женщина становится восприимчива к любой инфекции.
- пневмония;
- синусит;
- бронхит;
- отит.
В тяжёлых случаях может развиться поражение сердечной мышцы — миокардит. Обостряются хронические заболевания: сахарный диабет, бронхиальная астма, бронхит, заболевания почек.
Самым опасным последствие гриппа у беременной женщины является угрожающий выкидыш или преждевременные роды.
Грипп у беременной может отразиться и на здоровье плода. Больше всего он опасен в ранние сроки беременности, когда закладываются и формируются ткани и органы эмбриона человека. Вирусная интоксикация или воздействие лекарств для лечения гриппа может привести к патологии органов ребёнка, порокам развития. На более поздних сроках беременности существует опасность инфицирования плода.
Почему важна вакцинация беременных женщин от гриппа
Будущая мама во время беременности беспокоится не только о своём здоровье, но и о том, родится ли малыш здоровым и крепким. И вполне естественно, что будущие мамы часто задаются вопросом, делать или нет прививку.
Важные причины делать прививку следующие.
- Женщина во время беременности гораздо чаще подвержена риску заражения гриппом, так как её иммунитет ослаблен.
- В случае заражения гриппом течение заболевания у беременной женщины проходит гораздо тяжелее и с осложнениями.
- Тяжёлая форма гриппа может привести к выкидышу или прерыванию беременности.
- Интоксикация матери при гриппе или от лекарств, применяемых для его лечения, могут вызвать аномалии развития или отставание в физическом или психическом развитии ребёнка. Прививка против гриппа может уменьшить потребность беременной в приёме противовирусных средств, которые являются более опасными, чем использование убитой вакцины.
- Вакцинация беременных против гриппа защищает не только маму, но и будущего ребенка. Беременная женщина, привитая во время беременности, передаёт антитела против гриппа через плаценту своему плоду.
 Ребёнок, родившийся от привитой мамы, защищен от заболевания гриппом как минимум на 6 месяцев.
Ребёнок, родившийся от привитой мамы, защищен от заболевания гриппом как минимум на 6 месяцев. - Доказано многолетними исследованиями, что вакцинация от гриппа беременной женщины не отражается на развитии плода и новорожденного, на продолжительности периода лактации.
- В настоящее время в соответствии с Приказом Минздрава России от 21.03.2014 № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» иммунизация беременных включена в контингенты, подлежащие иммунизации против гриппа в РФ.
Противопоказания для прививки при беременности
Временные противопоказания — острое респираторное заболевание или обострение любого другого хронического заболевания, прививка откладывается до выздоровления.
Общие противопоказания для беременных к прививке от гриппа следующие:
- аллергия на куриные яйца, антибиотики;
- индивидуальная непереносимость вакцины;
- аллергическая реакция на предыдущую вакцинацию;
- первый триместр беременности.

Когда рекомендуется делать вакцинацию беременным
Наиболее важными факторами риска, приводящими к госпитализации беременных, больных гриппом являются:
- обострение существовавшей ранее бронхиальной астмы
- ожирение
- сахарный диабет
- поздние сроки беременности
Женщины из группы риска наиболее подвержены заболеванию и им особенно показана вакцинация против гриппа
Когда делать прививку?
- Сезонная профилактика гриппа проводится в сентябре, октябре. Прививки беременным рекомендуется делать со второго триместра беременности.
- В период планируемой беременности прививка от гриппа делается за 1 месяц до неё.
- Прививка от гриппа перед беременностью планируются из того расчёта, что формирование иммунитета происходит 2–4 недели. Защита после прививки сохраняется около года.
Как подготовиться беременной женщине к прививке
Будущая мама, зная, как прививка от гриппа может повлиять на беременность, должна проконсультироваться у врача по предстоящей вакцинации.
- В день прививки будущая мама должна быть здорова.
- За 2 недели до неё она не должна перенести какую-либо инфекцию.
- За несколько дней до прививки нужно исключить из рациона непривычные блюда.
Эффект от введённой вакцины по защите женщины от грипп возникает не раньше чем через 2-4 недели после вакцинации. Поэтому пациентам следует объяснять, что контакт беременной с источником гриппа в первые недели после прививки может закончиться развитием типичного инфекционного заболевания, что часто ошибочно приписывают к последствиям проведенной вакцинации. Неправильная оценка таких явлений часто дискредитирует вакцину и формирует негативное отношение пациентов к иммунопрофилактике гриппа.
Как беременной женщине защититься от вирусной инфекции
Если подходит время обострения эпидемической ситуации по гриппу, а прививку сделать не удалось, следует позаботиться о защите здоровья своего и будущего ребенка:
- чтобы не подхватить вирус, врачи рекомендуют избегать общественных мест, поскольку они характеризуются большим скоплением народа;
- в любое время одеваться следует в соответствии с погодными условиями, что защитит как от переохлаждения, так и от перегрева;
- соблюдать меры профилактики, если в семье появился инфицированный гриппом – ограничение контактов с заболевшим, марлевая повязка, препараты с интерфероном, оксолиновая мазь;
- важно следить, чтобы питание было полноценным, с достаточной долей не только натуральных овощей и фруктов, но и с включением витаминно-минеральных комплексов, разрешенных беременным.

Вакцинации против гриппа должны подлежать все люди, которые имеют прямой контакт беременной в семье (особенно дети первых 5 лет жизни). Данное требование уменьшает риск заражения гриппом и повышает надёжность профилактики гриппа в семье.
Особенности лечения простуды при беременности
Вынашивая ребенка, женщина стремится оградить себя от отрицательных эмоций, от ненужных контактов, от всевозможных болезней, которые могут негативно отразиться на будущем малыше. Но уберечься не всегда удается. Во время беременности иммунитет ниже, чем в обычном состоянии, и в период межсезонья женщина хуже защищена от простудных заболеваний.
Особенности лечения простуды при беременности
Лечение простуды при беременности должно быть полностью безопасно для плода. У всех лекарств, которые назначаются в этот период, оценивается риск применения относительно здоровья матери и развития ребенка.
 Несмотря на то, что у трав побочных эффектов меньше, чем у химических препаратов, употребление многих ограничено сроками беременности.
Несмотря на то, что у трав побочных эффектов меньше, чем у химических препаратов, употребление многих ограничено сроками беременности.
В каждом триместре беременности плод проходит свои этапы развития, и простуда при беременности в каждом триместре лечится по-разному.
1 триместр
Лечение простуды во время беременности в 1 триместре осложняется тем, что применение лекарственных средств очень ограничено. У эмбриона происходит закладка внутренних органов и систем:
- нервной;
- пищеварительной;
- мочеполовой системы;
- конечностей.
Малейшее влияние негативных факторов, химических веществ, из которых состоят медикаментозные средства, и организму плода будет нанесен непоправимый ущерб.
Лечение простуды при беременности в 1 триместре – если можно обойтись без лекарств – заключается в полоскании горла настойкой календулы, употреблением теплого питья, чтобы вывести продукты метаболизма, чая с медом и лимоном. Носовые ходы промываются аквамарисом или аквалором, если состояние позволяет, можно сделать ингаляции над вареным картофелем.
2 триместр
После 10 недель плод уже менее подвержен посторонним влияниям. В материнском организме полностью сформировался защитный барьер – плацента, в которой некоторые химические соединения нейтрализуются или задерживаются, и для плода уже не опасны. Ко 2 триместру уже допустимо применение некоторых антибактериальных лекарств и расширяется ассортимент народных средств. Можно уже полоскать горло настоем ромашки – это один из самых популярных антисептиков природного происхождения – рассасывать комочки прополиса. Если простуду не лечить, она может привести к фетоплацентарной недостаточности.
3 триместр
Лечить простуду при беременности в 3 триместре еще проще. Плод уже практически сформировался. Список антибактериальных препаратов, которые можно применять женщине, расширился, на народные средства ограничения остались только по травам, вызывающих выброс эстрогенов и сокращение гладкой мускулатуры, к которой относятся ткани матки. Это шалфей, спорыш, хвощ, рута и подобные им.
Возможность применения всех средств, применяющихся во время лечения простуды при беременности, нужно оговаривать с врачом. Запрет приема некоторых препаратов может быть обусловлен не только сроком, но и индивидуальными факторами, которые можно установить только на основе проведенного обследования.
Будьте здоровы!
ОРВИ при беременности — что делать? Симптомы, лечение и последствия ОРВИ при беременности
Ежегодно осенне-зимний период связан с подъёмом заболеваемости ОРВИ и гриппа. А организм беременной женщины, испытывающий гормональную и иммунную перестройки, особенно подвержен влиянию вирусов. Так чем же опасны ОРВИ при беременности? На этот вопрос отвечает врач акушер-гинеколог Юлия Сергеева.
В первом триместре ОРВИ наиболее опасен.
В 1м триместре (до 14 недель) вирус может принести наибольший вред формирующемуся плоду. Особенно опасно болеть впервые 6-7недель, когда будущая мама ещё не знает о беременности. Чем меньше срок, тем хуже, т.к. в это время происходит формирование всех внутренних органов плода и плаценты. Попав в организм растущего эмбриона, вирус может нарушить деление клеток и вызвать грубые пороки развития внутренних органов, первичную плацентарную недостаточность. Также опасна воспалительная реакция в ответ на вирусное повреждение клеток, т.к. при гибели клеток выделяются биологически активные вещества — медиаторы воспаления: ЦОГ, ИЛ, арахидоновая кислота. Они приводят матку в тонус и способствуют микротромб образованию в спиральных артериях эндометрия. Поэтому высока вероятность регресса беременности и выкидыша на раннем сроке.
Чем меньше срок, тем хуже, т.к. в это время происходит формирование всех внутренних органов плода и плаценты. Попав в организм растущего эмбриона, вирус может нарушить деление клеток и вызвать грубые пороки развития внутренних органов, первичную плацентарную недостаточность. Также опасна воспалительная реакция в ответ на вирусное повреждение клеток, т.к. при гибели клеток выделяются биологически активные вещества — медиаторы воспаления: ЦОГ, ИЛ, арахидоновая кислота. Они приводят матку в тонус и способствуют микротромб образованию в спиральных артериях эндометрия. Поэтому высока вероятность регресса беременности и выкидыша на раннем сроке.
Во втором и третьем триместрах необходимо быть особенно осторожным.
Во втором триместре (15-27недель) уже сформированы все внутренние органы и есть защита плода в виде плацентарного барьера. Но вирус очень маленький и с кровью проникает к плоду, плодным оболочкам, плаценте. Может вызвать их воспаление (хориоамнионит), а следовательно, выкидыш, преждевременное излитие околоплодных вод и преждевременные роды (после 22недель). А образование микротромбов в сосудах пуповины может привести к внутриутробной гибели плода.
А образование микротромбов в сосудах пуповины может привести к внутриутробной гибели плода.
3й триместр (28-40 недель) тоже опасен преждевременным излитием околоплодных вод, преждевременными родами. Высокая температура вызывает тахикардию плода, а на фоне неадекватного плацентарного кровотока, вследствие спазма артериол, развивается кислородное голодание плода. Также вирусы могут поражать лёгкие ребёнка, вызывая внутриутробную пневмонию. В этом случае состояние малыша после рождения может быть тяжёлым и требовать дыхательной поддержки.
Профилактика и лечение ОРВИ в период беременности.
Но, спешу обрадовать, организм — саморегулирующаяся живая система и может защитить себя сам, вырабатывая высокоспецифичные антитела. Поэтому большинство случаев нетяжёлых ОРВИ проходит без последствий для мамы и малыша. Тем не менее, не нужно рисковать, и при первых симптомах ОРВИ следует посетить терапевта. А также позаботиться о профилактических мерах — вовремя вакцинироваться от гриппа.
В нашей клинике осуществляется ведение беременности, психологическая поддержка беременной женщины, а также плановое консультирование специалистами узкого профиля в рамках порядка оказания помощи беременным и роженицам на территории Свердловской области №572н.
|
Срок беременности |
Анализы |
События (постановка на учет, врачебные осмотры, график посещения врачей) |
|
До 12 недель |
Ранняя постановка на учет в женскую консультацию Прием препаратов: фолиевая кислота весь I триместр не более 400 мкг/сутки; калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) |
|
|
При первой явке |
Врач акушер-гинеколог собирает анамнез, проводит общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез, антропометрию (измерение роста, массы тела, определение индекса массы тела), измерение размеров таза, осмотр шейки матки в зеркалах, бимануальное влагалищное исследование |
|
|
Не позднее 7-10 дней после первичного обращения в женскую консультацию |
Осмотры и консультации: — врача-терапевта; — врача-стоматолога; — врача-отоларинголога; — врача-офтальмолога; — других врачей-специалистов – по показаниям, с учетом сопутствующей патологии |
|
|
В первом триместре (до 13 недель) (и при первой явке) |
1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин. 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, к вирусу простого герпеса (ВПГ), к цитомегаловирусу (ЦМВ), определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение основных групп крови (А, В, 0) и резус-принадлежности. У резус-отрицательных женщин: а) обследование отца ребенка на групповую и резус- принадлежность.
7. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 8.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. 9. ПЦР хламидийной инфекции, ПЦР гонококковой инфекции, ПЦР микоплазменной инфекции, ПЦР трихомониаза. |
Посещение врача-акушера-гинеколога каждые 3-4 недели (при физиологическом течении беременности). Электрокардиография (далее – ЭКГ) по назначению врача-терапевта (врача-кардиолога). До 13 недель беременности принимаются: — фолиевая кислота не более 400 мкг/сутки; — калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) |
|
1 раз в месяц (до 28 нед) |
Анализ крови на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка) |
|
|
11-14 нед |
Биохимический скрининг уровней сывороточных маркеров: — связанный с беременностью плазменный протеин А (РАРР-А), — свободная бета-субъединица хорионического гонадотропина (далее – бета-ХГ) |
В кабинете пренатальной диагностики проводится ультразвуковое исследование (далее – УЗИ) органов малого таза. По результатам комплексной пренатальной диагностики выдаётся заключение врача-генетика. |
|
После 14 нед – однократно |
Посев средней порции мочи |
Для исключения бессимптомной бактериурии (наличие колоний бактерий более 105 в 1 мл средней порции мочи, определяемое культуральным методом без клинических симптомов) всем беременным женщинам. |
|
Во втором триместре (14-26 нед) |
Общий (клинический) анализ крови и мочи. |
Посещение врача-акушера-гинеколога каждые 2-3 недели (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
|
1 раз в месяц (до 28 нед) |
Кровь на резус-антитела (у резус-отрицательных женщин при резус-положительной принадлежности отца ребенка) |
|
|
16-18 нед |
Анализ крови на эстриол, альфа-фетопротеин, бета-ХГ |
Только при поздней явке, если не проводился биохимический скрининг уровней сывороточных маркеров в 11-14 недель |
|
18-21 нед |
В женской консультации проводится второе скрининговое УЗИ плода |
|
|
В третьем триместре (27-40 нед) |
1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин). 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови.
7.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. |
Посещение врача-акушера-гинеколога каждые 2 недели, после 36 недель – еженедельно (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, ВДМ, тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
|
24-28 недель |
Пероральный глюкозо-толерантный тест (ПГТТ) |
|
|
28-30нед |
У резус-отрицательных женщин при резус-положительной крови отца ребенка и отсутствии резус-антител в крови матери |
Введение иммуноглобулина человека антирезус RHO[D] |
|
30 недель |
Выдается листок нетрудоспособности на отпуск по беременности и родам |
|
|
30-34 нед |
Третье скрининговое УЗИ плода с допплерометрией в женской консультации. — врача-терапевта; — врача-стоматолога. |
|
|
После 32 нед |
При каждом посещении врача женской консультации помимо определения окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, определяют положение плода, предлежащую часть, врач проводит аускультацию плода с помощью стетоскопа. |
|
|
После 33 нед |
Проводится кардиотокография (далее – КТГ) плода |
|
|
На протяжении беременности |
В женских консультациях функционируют школы беременных, которые посещают будущие мамы вместе с папами. В процессе обучения происходит ознакомление с изменениями в организме женщины при физиологической беременности, знакомство с процессом родов, правильным поведениям в родах, основами грудного вскармливания. |
|
|
Более 37 недель |
Госпитализация с началом родовой деятельности. По показаниям – плановая дородовая госпитализация. |
|
|
41 неделя |
Плановая госпитализация для родоразрешения |
|
|
Не позднее 72 часов после родов |
Всем женщинам с резус-отрицательной группой крови, родившим ребенка с положительной резус-принадлежностью, либо ребенка, чью резус-принадлежность определить не представляется возможным, независимо от их совместимости по системе АВ0 |
Повторное введение иммуноглобулина человека антирезус RHO[D] |
|
Послеродовый период |
1. Раннее прикладывание к груди 2. Рекомендации по грудному вскармливанию. 3. Консультация врачей-специалистов по сопутствующему экстрагенитальному заболеванию (при наличии показаний). 4. Туалет наружных половых органов. 5. Сухая обработка швов (при их наличии). 6. Снятие наружных нерассасывающихся швов (при их наличии) на 5 сутки. 7. Ранняя выписка. |
|
|
Ежедневно в послеродовом периоде |
1. Осмотр врача-акушера-гинеколога; 2. Осмотр и пальпация молочных желез. |
|
|
На 3 сутки после родов |
УЗИ органов малого таза |
|
|
После родоразрешения посредством кесарева сечения |
1. Общий анализ крови, общий анализ мочи. 2. Биохимия крови (по показаниям). |
УЗИ органов малого таза |
Зачем беременным нужна вакцинация против гриппа?
С 2014 года в России вакцинация от гриппа беременных женщин включена в Национальный календарь прививок. По рекомендациям ВОЗ, при вакцинации от гриппа приоритетными группами являются беременные женщины и дети, начиная от 6 месяцев и старше. Почему же такое внимание уделяется именно этим категориям населения, и чем обоснована вакцинация беременных от гриппа? Дело в том, что материнское инфицирование вирусом гриппа часто является причиной осложненного течения беременности, внутриутробной (антенатальной) гибели плода, развития врожденных патологий у ребенка, поражения центральной нервной системы, а также нарушений нервно-психического и физического развития у детей первых лет жизни.
Опасность заключается в том, что при плацентарной недостаточности, еще находясь в утробе матери, ребенок не получает достаточного питания (в том числе для развития нервной системы), нарушаются обменные процессы. Гипоксия плода при ОРВИ и гриппе во время беременности в зависимости от того, в каком триместре произошло инфицирование (первый, второй и третий) развивается в 70%, 67%, 80% случаях соответственно. При гипоксии плода затрудняется доступ кислорода, что в дальнейшем отражается на нервно-психическом развитии ребенка. Гестозы также чреваты осложнениями и для организма матери, и для плода. При перенесенном гриппе они активно развиваются на первом и втором триместре в 25% и 30% случаев (в момент формирования плода) и снижаются до 15% на третьем триместре.
Грипп и ОРВИ также затрудняют течение родов. По данным исследования, у женщин, перенесших ОРВИ и грипп в первом триместре беременности, в 12% случаев отмечаются преждевременные роды (лишь 4% у не болевших). Несвоевременное излитие околоплодных вод характерно для женщин, которые перенесли ОРВИ и грипп на третьем триместре – 24%. Дефект последа и плотное прикрепление последа было отмечено в 6% случаев при перенесении заболевания на третьем триместре, что достоверно выше, чем у женщин, которые не болели данными заболеваниями.
Озабоченность врачей также вызывает и развитие детей в ранний неонатальный период. Если ребенок рождается от матери, которая перенесла ОРВИ и грипп в первом триместре беременности, то в 86% случаев отмечается нарушение адаптации (в 46% – у детей, рожденных от мам, не болевших ОРВИ и гриппом), на втором триместре нарушение адаптации фиксируется в 73% случаев, на третьем – в 76%. Одним из опасных последствий гриппа и ОРВИ во время беременности, оказывающей влияние на ребенка, является церебральная ишемия, которая может вызывать нарушения в нервно-психическом развитии детей. При перенесенных будущими мамами ОРВИ и гриппе церебральная ишемия в первом триместре фиксировалась в 76% случаев, во втором триместре – в 62%. Эти показатели более чем в два раза превышают показатели у детей, рожденных от мам, которые не перенесли ОРВИ и грипп во время беременности.
По данным исследования, грипп и ОРВИ во время беременности также могут стать причиной врожденных аномалий развития плода. Во время исследования, проводимого читинскими учеными (были обследованы 307 детей), среди таких аномалий были отмечены, в частности, дефект межжелудочковой перегородки: при заболевании матерей гриппом и ОРВИ на первом триместре – 4,8%, на втором – 1,4%, на третьем – 2,4%. Был выявлен один случай двухсторонней косолапости у ребенка, при этом мать переболела в первом триместре не гриппом, а ОРВИ первой степени тяжести. Также были отмечены один случай синдактилии – врожденной аномалии конечностей, характеризующейся сращением (полным или частичным) двух и более пальцев на руке или ноге, и два случая полидактилии – отклонения, характеризующегося большим, чем в норме, количеством пальцев на руках или ногах. У двоих детей было зафиксирован синдром увеличения вилочковой железы и целый ряд других аномалий.
Насколько долго может сохраняться поствакцинальный иммунитет к вирусу гриппа у новорожденных детей? Почти в 70% случаев новорожденные дети имеют трансплацентарные антитела, то есть переданные им от матерей.
Именно поэтому Национальный календарь прививок и рекомендует прививать детей от гриппа, начиная с 6 месяцев, поскольку к этому времени материнские антитела, переданные ребенку, теряются, и вакцинация дает возможность защитить его от гриппа.
Вакцинация беременных от гриппа абсолютно безопасна, если врач придерживается рекомендаций, которые существуют для каждой вакцины. Сами же вакцины не влияют на метаболические обмены, которые происходят в организме беременных, не влияют на гомеостаз беременных. Все вакцины иммуногенны и дают полноценный иммунитет, который защищает женщину от штаммов вируса гриппа во время беременности и еще полгода после рождения ребенка. Что касается влияния вакцинации на развитие ребенка, доказано, что во время внутриутробного развития и после рождения ребенка вакцинация беременных не оказывает никакого негативного воздействия на детей.
Рекомендовано Министерством Здравоохранения РФ.
В Роспотребнадзоре разъяснили, какие вакцины запрещены при беременности
Беременность не является противопоказанием к проведению вакцинации, поясняют специалисты Роспотребнадзора. В то же время они отмечают, что вакцинацию не желательно проводить в I триместре беременности. А вот во II и III триместрах можно и даже нужно.
Если будущая мама сделает прививку от гриппа, то это обеспечит детям первых месяцев жизни эффективную защиту против этого вируса. Саму же женщину прививка от гриппа защитит от осложнений, которые могут привести к неблагоприятным последствиям как для самой беременной, так и для ее будущего ребенка. Так, если женщина заболеет гриппом и он приведет к пневмонии, то лечить это осложнение будет очень сложно, так как многие лекарства противопоказаны в период ожидания ребенка.
«Ежегодная вакцинация беременных против гриппа не имеет противопоказаний, не оказывает негативного влияния ни на состояние беременной, ни на плод», — подчеркивают в Роспотребнадзоре. Там также отмечают, что в экстренных ситуациях при укусе животного допускается введение беременной женщине вакцины против бешенства. Это жизненно необходимо, так как развитие инфекции в 100% случаев приводит к летальному исходу. Вакцина против бешенства не содержит живых вирусов, поэтому ее применение безопасно. При тяжелых укусах и травмах дополнительно вводится специфический иммуноглобулин.
Но есть и вакцины, которые категорически противопоказаны беременным женщинам. Так, нельзя вакцинировать будущих мам против туберкулеза (БЦЖ), менингококковой инфекции, кори, краснухи, паротита (КПК), ветряной оспы, брюшного тифа.
Вакцинация против дифтерии и столбняка проводится взрослому населению один раз в десять лет. Поэтому если в течение последних десяти лет женщина не делала прививки против этих инфекций, то при планировании беременности ей необходимо сделать очередную ревакцинацию препаратом АДСМ (дифтерийно-столбнячный анатоксин). Кроме того, в случае травмы, укуса животными проводится экстренная профилактика столбняка.
За полгода до беременности рекомендуется провести вакцинацию против гепатита В. Заразиться им можно через нестерилизованные медицинские и косметические инструменты (например, во время маникюра), при бытовых контактах с кровью инфицированного человека, при половых контактах и т.д. Вакцина против гепатита В также не содержит живого вируса, поэтому она безопасна для плода. Во время беременности вакцинация против гепатита В рекомендована только женщинам, входящим в группу высокого риска. Например, сотрудницам салонов красоты.
За 3-6 месяцев до планируемой беременности рекомендуется провести вакцинацию против краснухи, кори, паротита (КПК). Ведь, например, корь, перенесенная во время беременности, повышает риск преждевременных родов. У женщины может родиться мертвый ребенок. Краснуха у беременной часто становится причиной развития аномалий плода. Эпидемический паротит, перенесенный в первом триместре беременности, также самым печальным образом может отразиться на еще не родившемся ребенке и даже привести к его гибели в утробе матери.
За месяц до наступления беременности рекомендуется провести вакцинацию против ветряной оспы. Это тоже очень грозная инфекция, которая может вызвать патологию зрения, а также задержку умственного и физического развития ребенка.
Простуда при беременности в 1, 2 и 3 триместре
Согласно статистике, только 30% беременных женщин при простуде обращаются к врачу. Остальные занимаются дома самолечением или не лечатся вообще, полагая, что болезнь не нуждается в особом отношении и отступит и без проведения терапии. Однако, ОРВИ являются одной из основных причин госпитализаций будущих матерей, которые представляют группу высокого риска по неблагоприятному течению заболевания и развитию осложнений.
Безобидные на первый взгляд ОРВИ могут стать причиной обострения хронических болезней – например, хронического бронхита, бронхиальной астмы, заболеваний сердца и выделительной системы. Все это может отрицательно сказаться как на течении беременности, так и на состоянии плода, а в дальнейшем – на здоровье будущего ребенка. Именно по этой причине беременным женщинам стоит внимательнее относиться к своему здоровью, а при появлении первых симптомов незамедлительно обращаться к врачу. Чаще всего применяются симптоматическая терапия и противовирусное лечение.
Заболеваемость ОРВИ вне периодов пандемий дает о себе знать ежегодными эпидемическими подъемами с выраженной сезонностью, т.е. чаще всего проявляется в холодное время года – поздней осенью, зимой и ранней весной. У пациентов с ослабленным иммунитетом единичные случаи заболевания встречаются и летом. В группу людей, у которых повышен риск заражения простудой в любое время года, входят беременные женщины.
Это происходит потому, что все будущие мамы во время вынашивания малыша сталкиваются с таким явлением, как физиологическая иммуносупрессия. У женщин естественным образом снижаются показатели иммунитета для того, чтобы организм не отторг эмбрион и беременность продолжала развиваться. Другими словами, беременные женщины становятся более восприимчивыми к различным инфекциям, в том числе к вирусным. Распространенность вирусных инфекций среди будущих мам достигает 80%. При этом болезни протекают более длительно и тяжело, чем у других, а в исключительных случаях даже встречаются перинатальная и материнская смертность.
Согласно данным статистики, беременных женщин, которые столкнулись с ОРВИ, в четыре раза чаще госпитализируют, чем небеременных женщин. Примерно 10% пациенток, которых госпитализировали во время беременности, нуждаются в проведении интенсивной терапии, а преждевременные роды при гриппе наблюдаются почти в три раза чаще. Все это указывает на необходимость проведения профилактических мероприятий, своевременного и правильного лечения беременных женщин в том числе тогда, когда простуда проходит без осложнений.
Простуда при беременности: 1 триместрПервый триместр беременности – это очень важный период в развитии нового человека. Длится он с первой по тринадцатую неделю и начинается с момента оплодотворения, когда сперматозоид встречается с ооцитом – женской половой клеткой. Далее следуют передвижение яйцеклетки в полость матки и ее прикрепление к маточной стенке. Всего за три месяца из небольшой клетки образуется плод ростом примерно пять сантиметров и массой до пятнадцати граммов.
Простуда, которая проявляется в первые недели вынашивания, может быть достаточно опасной. ОРВИ во время образования эмбриона могут привести к самопроизвольному выкидышу. Когда эмбрион уже находится в матке, простудные заболевания могут стать причиной отслойки плаценты, кровотечения и дальнейшего выкидыша. Вследствие ОРВИ примерно в 15% происходит прерывание беременности в течение первых недель вынашивания. При уже развивающейся беременности простуда может привести к нарушению формирования нервной трубки у плода, гипоксии и задержке развития, а также к повышению риска рождения недоношенного ребенка с маленьким весом. Грипп может привести к такому серьезному недугу, как гидроцефалия (водянка головного мозга) и преждевременному старению плаценты.
Учитывая повышенную «хрупкость» женского организма во время первого триместра, при простуде и других заболеваниях необходимо применять только те лекарства, в инструкции которых есть указание о допустимости их применения для будущих мам.
Будьте внимательны: многие препараты, которые рекомендуются для лечения беременных женщин, можно применять только во время второго и третьего триместра. Помните об опасности самолечения и о том, что прием любых препаратов необходимо согласовывать с врачом акушером-гинекологом, который ведет беременность.
Простуда при беременности в 1 триместре: лечение, забота и взвешенный подход к терапииПростуда в первом триместре беременности требует особого внимания со стороны будущей мамы и врачей. При появлении первых признаков простуды во время первого триместра, а также в качестве профилактики заражения можно применять противовирусный препарат ВИФЕРОН Гель, который содержит интерферон альфа-2b и обладает противовирусными и иммуномодулирующими свойствами. Препарат препятствует размножению вируса в организме беременной женщины, что обеспечивает профилактику и лечение вирусных и других заболеваний. Он бережно заботится о здоровье женщин, а также способствует рождению здорового малыша.1
Для того, чтобы уберечься от ОРВИ и гриппа, необходимо 2 раза в день в качестве профилактики наносить полоску препарата ВИФЕРОН Гель длиной примерно 0,5 см на слизистую оболочку носа. Длительность курса – 2-4 недели. Для лечения ОРВИ, в том числе гриппа, в том числе осложненных бактериальной инфекцией, нанесение геля ВИФЕРОН необходимо повторять 3-5 раз в день в течение 5 дней.
Поскольку при наружном и местном применении препарат в форме геля оказывает действие только в очаге поражения, возможно его применение в рекомендуемых в инструкции дозировках на ранних сроках вынашивания ребенка, начиная с первой недели.
Простуда при беременности: 2 триместр и противовирусное лечениеВторой триместр начинается с четырнадцатой недели беременности и длится по двадцать восьмую неделю. В это время заканчивается формирование внутренних органов малыша. У ребенка уже появились головной мозг, позвоночник, руки, ноги и прослойка жировой ткани, вырабатываются собственные гормоны. Сформировались даже будущие отпечатки пальцев. В этот период ребенок стремительно растет и готовится к самостоятельной жизни.
В большинстве случаев, если будущая мама относительно здорова и ее иммунитет крепкий, простуда не способна вызвать перинатальных патологий. Но все же различные инфекции способны негативно влиять на плаценту, вызывая фетоплацентарную недостаточность, а также приводить к интоксикации организма женщины. Это может стать причиной гипоксии плода – кислородного голодания. Также вирусы способствуют активизации дремлющих очагов инфекции, которые ранее не давали о себе знать. Поэтому и во время второго триместра беременности при ОРВИ показано противовирусное лечение.
Простуда при беременности во 2 триместре: лечение суппозиториямиПротивовирусный препарат ВИФЕРОН Суппозитории входит в Клинические рекомендации (протокол ведения) «Грипп у беременных» (утверждены на заседании Пленума правления Национального научного общества инфекционистов 30 октября 2014 года). Данные рекомендации предназначены для применения в медицинских организациях Российской Федерации.i
Суппозитории ректальные 500 000 МЕ применяют по одному суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток, начиная с 14-й недели беременности. По клиническим показаниям терапия может быть продолжена.
Согласно исследованиям, включение препарата ВИФЕРОН Суппозитории ректальные в комплексную терапию ОРИ как вирусной, так и вирусно-бактериальной этиологии способствует:
- купированию симптомов ОРИ и гриппа к концу третьих суток;
- уменьшению развития бактериальных осложнений со стороны верхних дыхательных путей на 16,7 %;
- более легкому клиническому течению заболевания у будущих матерей на сроке гестации 14-26 недель.2
Интерферон, который является действующим веществом препарата ВИФЕРОН, входит в стандарт оказания медицинской помощи при лечении ОРВИ и в том числе гриппа, а также сопутствующих заболеваний – бронхита, ХОБЛ, пневмонии, неаллергической астмы.
Действующие вещества, которые поступают в организм в виде свечей, избавляют желудок от дополнительной нагрузки. Это может быть особенно важным для будущих матерей, которые страдают заболеваниями желудочно-кишечного тракта, в том числе такой распространенной болезнью, как гастрит. Суппозитории также не нагружают печень, что дает возможность избежать ряда побочных эффектов. Также во втором триместре можно применять ВИФЕРОН Гель.
Простуда при беременности: 2 триместр – как лечить народными средствамиСобираясь применять «бабушкины методы» при лечении ОРВИ, необходимо посоветоваться с врачом. Различные настойки, чаи и отвары, которые женщина употребляла до беременности без всяких негативных последствий, во время вынашивания ребенка могут вызвать аллергию. Некоторые лекарственные растения содержат гормоноподобные компоненты, которые могут оказать влияние на рост и развитие плода, а спиртовые настойки от кашля и прочих неприятных симптомов простуды нередко приводят к нарушению пищеварения и повышению тонуса матки.
Крайне осторожно необходимо относиться к любым тепловым процедурам: бане и горячим ваннам, в том числе ножным. Горчичники во время вынашивания ребенка и тепловые компрессы тоже показаны не всем. При болях в горле можно полоскать его соленым раствором или растворами препаратов, которые порекомендует врач. Обязательно употреблять достаточно жидкости, но и тут следует быть осторожной – в третьем триместре обильное питье может вызвать появление отеков.
Если беспокоит першение в горле, кашель и заложенность носа, врачом могут быть разрешены ингаляции с использованием небулайзера или специальных емкостей, куда заливают лечебный раствор. Главное, при лечении помнить: любые народные лекарства от простуды при беременности во время 2 триместра, а также 1 и 3 триместров тоже должны быть безопасными. Принимать их можно только после консультации с врачом.
Простуда при беременности: 3 триместр – как не спровоцировать осложненияТретий триместр длится с двадцать восьмой недели по сороковую. У растущего плода уже сформировались все органы, системы и теперь продолжается их созревание. Будущий малыш начинает различать звуки, способен реагировать на шум. Продолжают развиваться иммунная, эндокринная и нервная системы. ОРВИ на поздних сроках беременности могут привести к ряду негативных последствий.
Из-за большого живота будущая мать может жаловаться на одышку и даже на боль под ребрами при дыхании. А при кашле наблюдается напряжение всех дыхательных мышц, диафрагмы и брюшного пресса. Толчкообразные приступы кашля отражаются на состоянии матки, что повышает риск преждевременных родов. При сильном насморке и заложенном носе будущей мамы малыш получает меньше кислорода, что тоже неполезно. Дефицит кислорода может привести к повышенной подвижности ребенка, что может стать причиной обвития пуповиной. Это повышает риск полного прекращения поступления кислорода и развития тяжелых осложнений.
Во время третьего триместра беременным женщинам также показано противовирусное лечение. Применяйте только надежные, проверенные временем препараты, которые разрешены для беременных женщин. Об этом обязательно должна быть пометка в инструкции. Один из таких противовирусных препаратов – ВИФЕРОН. На поздних сроках беременности можно применять препарат в виде свечей и геля.
Простуда при беременности: 3 триместр – как лечить и выйти на финишную прямуюОсновная задача женщины в третьем триместре – это как можно быстрее избавиться от ОРВИ и начать подготовку к родам. Как показывает статистика, у пациенток, получавших в качестве противовирусной терапии препарат ВИФЕРОН, продолжительность симптомов интоксикации (лихорадка выше 38,5 0С, вялость, слабость, озноб, головная боль) была достоверно меньше чем у тех, кто не получал подобного лечения.
Применение препарата рекомбинантного интерферона альфа-2b в терапии ОРВИ у беременных не только уменьшает длительность и выраженность интоксикационного синдрома, но и снижает частоту развития ОРВИ, активации хронических инфекционных заболеваний, что исключает необходимость дополнительного назначения антибиотиков во время беременности.ii
Справочно-информационный материал
Автор статьи
Беляев Дмитрий Александрович
Врач общей практики
Источники:
i http://zdrav-nnov.ru/
ii https://cyberleninka.ru/
- П.В.Буданов, А.Н.Стрижаков, В.В.Малиновская, Ю.В.Казарова, «Дискоординация системного воспаления при внутриутробной инфекции», Вопросы гинекологии, акушерства и перинатологии, 2009.
- Мещерякова А.К., Костинов М.П., Кытько О.В., Малиновская В.В., Файзулоев Е.Б., Тарбаева А.А., Никонова Д.А., Черданцев А.П., «Клинический эффект применения различных лекарственных форм ВИФЕРОНА у беременных с острой респираторной инфекцией», 2010 г.
Связь насморка I триместра беременности с врожденными дефектами
Задача: Изучить связь между простудой с лихорадкой или без нее в первые 3 месяца беременности и врожденными дефектами у потомства.
Дизайн: Исследование случай-контроль.
Параметр: Данные взяты из Шанхайской программы мониторинга врожденных дефектов, проведенной в 29 больницах Шанхая, Китай, с 1 октября 1986 г. по 30 сентября 1987 г.
Предметы: В общей сложности 986 случаев врожденных дефектов, 990 контрольных контрольных случаев живорождений с подобранной частотой и 159 контрольных случаев мертворождения.
Результаты: Умеренно повышенный риск врожденных дефектов был выявлен среди женщин, которые сообщили о простуде с лихорадкой или без нее в первом триместре беременности. Заметно повышенный относительный риск наблюдался для анэнцефалии (отношение шансов [OR] = 3,9, 95% доверительный интервал [CI] = 2,0–7,7), расщелины позвоночника (OR = 4,1, 95% CI = 1,7–9,7), гидроцефалии (OR = 2,3, 95% ДИ = 1.1–5,1), заячья губа (OR = 2,2, 95% ДИ = 1,4–3,4) и неопустившееся яичко (OR = 1,8, 95% ДИ = 1,0–3,0). Наше исследование также показало, что общие относительные риски были согласованы при использовании двух разных контрольных групп, предполагая, что эта связь вряд ли возникла из-за предвзятости отзыва или сообщения.
Вывод: Простуда в первом триместре беременности может быть связана с повышенным риском врожденных дефектов у потомства.Однако к этим результатам следует относиться осторожно.
Прививка от гриппа во время беременности: это безопасно?
Безопасно ли делать прививку от гриппа во время беременности?
Ответ Ивонн Батлер Тобах, доктор медициныДа, сделать прививку от гриппа во время беременности безопасно. Фактически, Центры по контролю и профилактике заболеваний и Американский колледж акушеров и гинекологов рекомендуют делать прививку от гриппа всем беременным женщинам во время сезона гриппа, независимо от их триместра.
Может помочь прививка от гриппа при беременности:
- Предотвратить грипп и осложнения у матери. Грипп чаще вызывает тяжелые заболевания у беременных женщин, чем у небеременных. Исследования показали, что прививка от гриппа снижает риск госпитализации беременной женщины в среднем на 40%.
- Предотвратить возможные проблемы со здоровьем плода из-за гриппа. Повышение температуры тела, вызванное гриппом на ранних сроках беременности, может повысить риск врожденных дефектов плода.
- Защитите своего ребенка после рождения. Младенцы подвержены повышенному риску серьезных симптомов гриппа, но вакцину против гриппа нельзя вводить до достижения ребенком 6-месячного возраста. Если вы сделали прививку от гриппа во время беременности, вырабатываемые вами антитела пройдут через плаценту и, если вы кормите грудью, через грудное молоко. Эти антитела помогают защитить вашего ребенка от гриппа после рождения.
Прививка от гриппа не защитит вас от коронавирусной болезни 2019 (COVID-19). Но вакцинация от гриппа особенно важна в этом сезоне, потому что грипп и коронавирусная болезнь 2019 (COVID-19) вызывают похожие общие признаки и симптомы.Вакцинация от гриппа может уменьшить симптомы, которые можно спутать с симптомами, вызванными COVID-19 . Профилактика гриппа и снижение тяжести гриппа и госпитализаций также может снизить нагрузку на систему здравоохранения.
Когда вы сделаете прививку, попросите прививку от гриппа, а не вакцину в виде назального спрея. Прививка от гриппа производится из инактивированного вируса, поэтому она безопасна как для матери, так и для ребенка на любом этапе беременности. Вакцина в виде назального спрея не рекомендуется для беременных женщин.
Если у вас есть опасения по поводу прививки от гриппа во время беременности, поговорите со своим врачом.
с
Ивонн Батлер Тобах, доктор медицины
Минута клиники Мэйо: почему вакцинация от гриппа вдвойне важна в этом сезоне
Вакцины против гриппа в клинике Мэйо
Mayo Clinic предлагает прививки от гриппа в Аризоне, Флориде и Миннесоте.
Узнайте больше о том, как сделать прививку от гриппа в клинике Майо.- Грипп и беременность
- Высота дна и рост плода
- Грипп и беременные. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/flu/protect/vaccine/pregnant.htm. Доступ 21 августа 2020 г.
- Shakib JH, et al. Грипп у младенцев, рожденных женщинами, вакцинированными во время беременности. Педиатрия. 2016; 137: 1.
- Американский колледж акушеров и гинекологов. Мнение Комитета № 732: Вакцинация против гриппа во время беременности. Акушерство и гинекология. 2018; DOI: 10.1097 / AOG.0000000000002586.
- Часто задаваемые вопросы о гриппе: сезон 2020-2021 гг. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/flu/season/faq-flu-season-2020-2021.htm. Доступ 5 августа 2020 г.
- Эффективность вакцины — Насколько хорошо действует вакцина от гриппа? Центры по контролю и профилактике заболеваний. https://www.cdc.gov/flu/about/qa/vaccineeffect.htm. Проверено 5 августа 2020 г.
- Grohskopf LA, et al. Профилактика сезонного гриппа и борьба с ним с помощью вакцин: Рекомендации Консультативного комитета по практике иммунизации — США, сезон гриппа 2020-2021 гг.Рекомендации и отчеты MMWR. 2020; DOI: 10.15585 / mmwr.rr6908a1.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Если вы заболели во время беременности: 16 полезных советов
Когда вы беременны, ваше тело не может бороться с болезнями, как обычно, что делает вас более уязвимыми для простуды, лихорадки, заложенности носа, боли в горле, гриппа или желудочного недуга.Вдобавок к беременности! Это может быть грубо. Чтобы помочь беременным мамам чувствовать себя лучше во время болезни, мы рекомендуем этот информативный блог Денниса МакГроари, доктора медицины, FACOG, акушера-гинеколога из нашей группы акушерства / гинекологии (отрывок ниже).
Наши 16 главных советов, как почувствовать себя лучше, если вы заболеете во время беременности
Деннис МакГроари, доктор медицины, FACOG
По данным Американской ассоциации беременных, вот несколько вещей, которые вы можете сделать, чтобы быстрее почувствовать себя лучше:
- Остальное. Это может быть сложно, но постарайтесь.
- Пейте много воды или других прозрачных жидкостей без кофеина, таких как чаи и бульоны.
- Пейте апельсиновый сок или другие соки с витамином C (мандарины, грейпфрут, клубника, дыня, киви, манго, помидоры, сладкий перец, папайя, брокколи, краснокочанная капуста и шпинат).
- Принимайте витамин для беременных, который содержит витамин С для укрепления иммунной системы и цинк для борьбы с микробами. И обязательно ешьте продукты, богатые полезными веществами.
- Ешьте свежий чеснок , который, как известно, содержит антивирусные соединения.
- Используйте увлажнитель с теплым туманом , чтобы воздух вокруг вас оставался влажным.
- Попробуйте полоскание соленой водой , чтобы уменьшить боль в горле.
- Используйте солевые спреи для увлажнения носовых ходов.
- При лихорадке, ломоте в теле или головной боли обычно считается безопасным принимать ацетаминофен (тайленол). Продукты, содержащие аспирин или ибупрофен (например, мотрин или адвил) или напроксен (алев), не рекомендуются, потому что они могут мешать развитию вашего ребенка в первые месяцы и создавать проблемы во время родов позже.
- Всегда проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства (рецептурные, безрецептурные или гомеопатические).
- Оставайтесь активными. Если у вас нет температуры или кашля, но вы чувствуете себя готовым к этому, легкие или умеренные упражнения, безопасные для беременности, действительно могут помочь вам быстрее почувствовать себя лучше.
- Продолжай есть. Здоровое питание может помочь при симптомах простуды.
- Принимайте больше цинка , который может укрепить иммунную систему
- Поднимите голову подушками. Полоски для носа тоже могут помочь.
- Полоскания с соленой водой. Полоскание горла теплой соленой водой (1/4 чайной ложки соли на 8 унций теплой воды) может облегчить першение или боль в горле, смыть капли из носа и помочь контролировать кашель.
- Мед для подавления сухого кашля.
ВАЖНО: Когда обращаться к врачу
Согласно whattoexpect.com, вам следует обратиться к врачу, если:
- У вас температура выше 100 ° F
- Простуда настолько сильна, что мешает есть или спать
- Вы кашляете зеленоватой или желтоватой слизью
- У вас кашель с болью в груди или хрипом
- Ваши пазухи пульсируют
- Если симптомы длятся более 10-14 дней, возможно, ваша простуда переросла во вторичную инфекцию, и вам могут потребоваться лекарства, отпускаемые по рецепту.
Лекарства, которые можно принимать во время беременности
Всегда дважды проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства, которые могут содержать ингредиенты, небезопасные во время беременности.Как правило, безопасными считаются следующие продукты:
- Ацетаминофен (Тайленол)
- Лекарства от кашля. Отхаркивающие средства (Муцинекс), средства от кашля (Робитуссин или Викс44), паровые средства (Викс) и большинство леденцов от кашля.
- Спреи для носа. Большинство стероидсодержащих назальных спреев можно использовать во время беременности, но узнайте у врача, какие марки и их дозировку.
- Некоторые антигистаминные препараты. Бенадрил и Кларитин обычно считаются безопасными, но обязательно проконсультируйтесь с врачом перед их приемом (некоторые врачи советуют держаться от них подальше в первом триместре).
Лекарства, которые нельзя принимать во время беременности
Некоторые лекарства от симптомов простуды не следует принимать беременным женщинам, поскольку они могут осложнить беременность и нанести вред нерожденному ребенку, в том числе:
- Некоторые болеутоляющие и жаропонижающие средства. Исследования показывают связь между анальгетиками, такими как аспирин, ибупрофен (Motrin или Advil) и напроксен (Aleve), и осложнениями беременности, включая низкий вес при рождении и преждевременные роды.
- Большинство противоотечных средств. Держитесь подальше от противоотечных средств, таких как Кларитин-D, Судафед или Дэйквил.
- Спреи для носа. Избегайте нестероидных спреев с деконгестантом для носа, содержащих озиметазолин (африн).
- Альтернативные или гомеопатические средства. Не принимайте эхинацею, дополнительные витамины (особенно добавки с цинком) или другие растительные лекарственные средства, отпускаемые без рецепта врача.
Полезные статьи, которые мы рекомендуем:
Вопросы о болезни во время беременности? Приходите к нам.
Если вам нужна дополнительная информация о том, что делать, если вы заболели во время беременности, или если у вас есть вопросы, связанные с каким-либо аспектом вашей беременности, позвоните по телефону (914) 232-1919, чтобы записаться на прием в один из наших Westchester Health Акушеры-гинекологи. Наша цель №1 — обеспечить безопасную беременность и родить здорового ребенка. W всегда, где бы мы ни нуждались, мы здесь для вас.
Чтобы прочитать блог доктора МакГроари полностью, щелкните здесь.
Почему мне холодно при беременности?
Большинство женщин во время беременности чувствуют себя теплее, чем обычно.Это связано с гормональными изменениями и усилением кровоснабжения кожи.
Некоторые женщины во время беременности чувствуют себя холоднее обычного. Это не обязательно означает, что что-то не так с вами или здоровьем вашего ребенка. Просто может случиться так, что ваше тело пытается остыть.
Но есть некоторые состояния, которые могут вызвать у вас чувство холода, которые действительно нуждаются в лечении. Итак, если вы чувствуете озноб, лучше всего поговорить со своей акушеркой (или с вашим терапевтом, если вы еще не встречались с акушеркой).
Гипотиреоз
При недостаточной активности щитовидной железы (гипотиреоз) щитовидная железа не производит достаточного количества гормонов. Выявить симптомы гипотиреоза может быть сложно, потому что некоторые из них, такие как запор и усталость, могут быть похожи на симптомы беременности.
Симптомы гипотиреоза включают:
- усталость
- чувствительность к холоду
- прибавка в весе
- запор
- депрессия
- медленные движения и мысли
- Мышечные боли и слабость
- мышечные судороги
- Кожа сухая и шелушащаяся
- волосы и ногти ломкие
- Отсутствие полового влечения
- боль, онемение и покалывание в руке и пальцах.
Важно сразу вылечить недостаточную активность щитовидной железы. Это потому, что он может вызвать осложнения во время беременности, такие как:
Звучит устрашающе, но обычно этих проблем можно избежать с помощью лечения. Низкая активность щитовидной железы диагностируется путем проведения анализа крови для измерения уровня гормонов.
Инфекция
Ваша нормальная температура тела составляет около 37 градусов по Цельсию. Лихорадка обычно возникает при температуре тела 37,8 градуса Цельсия или выше.Повышенная температура может согреть вас, но также может вызвать озноб или дрожь.
Высокая температура может быть признаком скрытой бактериальной инфекции или вируса, например гриппа. Это может быть вредно для вашего ребенка, поэтому важно проверить его.
Если ваша температура превышает 37,8 градуса Цельсия, даже при отсутствии других симптомов гриппа или простуды, позвоните акушерке, врачу или в родильное отделение больницы.
Железодефицитная анемия
Анемия — это заболевание крови, которое развивается, когда у вас недостаточно эритроцитов.Красные кровяные тельца содержат гемоглобин — белок, переносящий кислород по всему телу и к ребенку. Анемия может быть обычным явлением во время беременности, и симптомы могут включать холодные руки и ноги.
Симптомы также могут включать:
- усталость и упадок сил
- одышка
- Чувство учащенного, трепещущего или учащенного сердцебиения (учащенное сердцебиение)
- кожа бледная.
Вам следует сдать анализ крови на анемию при записи на прием и на 28 неделе беременности.Если вы беременны более чем одним ребенком, вам также нужно будет сдать анализ крови на 20–24 неделе. Но вы можете попросить своего терапевта или акушерку сделать тест в любое время, если у вас есть симптомы.
Беспокойство
Тревога — это чувство беспокойства, беспокойства или страха, которое может быть легким или тяжелым. Каждый иногда испытывает беспокойство, но некоторым людям трудно контролировать свои заботы. У некоторых тревожных людей бывают панические атаки, которые могут быть очень пугающими.
Панические атаки могут возникать очень быстро и без видимых причин.Симптомы могут включать:
- потливость
- учащенное сердцебиение
- чувство страха или страха смерти
- боль в груди
- одышка
- головокружение
- слабость
- шаткие конечности
- покалывание
- бурлящий желудок.
Большинство панических атак длятся от 5 до 20 минут. Они могут быть очень пугающими, но не опасными.
Если вы чувствуете беспокойство, важно сообщить об этом своей акушерке или терапевту, чтобы они помогли вам получить необходимую поддержку.Они не будут осуждать вас за эти чувства — тревога во время беременности очень распространена. Он есть у более чем 1 из 10 беременных. Не думайте, что вы неудачник, потому что вам кажется, что вы не справляетесь.
Позвоните акушерке
Помните: если вам холоднее, чем обычно, это вряд ли означает, что с вами или здоровьем вашего ребенка что-то не так. Но если у вас есть какие-либо проблемы, лучше всего — всегда — позвонить своей акушерке.
Лекарство от простуды при беременности или кормлении грудью | Health Answers
Выбор лекарства от простуды во время беременности или кормления грудью, которое будет безопасным как для вас, так и для вашего ребенка, может вызвать стресс и утомить.
Здесь вы найдете ответы на свои вопросы и информацию об общих ингредиентах, содержащихся в лекарствах от простуды, которые считаются безопасными для вас и вашего ребенка.
Могу ли я принимать лекарство от простуды во время беременности или кормления грудью?
Некоторые лекарства от простуды считаются безопасными для приема во время беременности или кормления грудью. Безопасность использования безрецептурных лекарств от простуды во время беременности или грудного вскармливания зависит от конкретных лекарств, входящих в состав продуктов, от того, на каком этапе беременности вы находитесь, а также от любых других заболеваний, которые могут у вас быть.Вы должны использовать лекарства от простуды только в течение кратчайшего времени, чтобы облегчить симптомы. Обязательно проконсультируйтесь с вашим лечащим врачом или фармацевтом, прежде чем принимать какие-либо безрецептурные лекарства от простуды во время беременности или кормления грудью.
Американская ассоциация беременных рекомендует ограничить количество отпускаемых без рецепта лекарств от простуды и попробовать определенные домашние средства для облегчения симптомов. Они рекомендуют регулярно мыть руки, пить много жидкости, хорошо отдыхать, хорошо питаться и использовать только лекарства для лечения симптомов, которые вы испытываете.В качестве домашнего средства от заложенности носовых пазух они рекомендуют использовать увлажнитель, держать голову приподнятой на подушке во время отдыха и / или использовать липкие полоски для носа. При боли в горле они рекомендуют сосать кусочки льда, пить теплый травяной чай (без кофеина) или полоскать горло теплой соленой водой. 1
Какое лекарство от простуды безопасно для беременности и кормления грудью?
Простуда может вызывать множество симптомов, таких как насморк, лихорадка, головная боль, ломота в теле, кашель, боль в горле и заложенность носа.Многие безрецептурные лекарства от простуды сочетают в себе несколько лекарств, которые лечат эти симптомы, в одной таблетке или жидкости. Когда вы беременны или кормите грудью, важно проверять активные ингредиенты в этих продуктах, чтобы убедиться, что они безопасны как для вас, так и для вашего ребенка. В большинстве случаев лучше избегать комбинированных продуктов и вместо этого использовать продукты из одного ингредиента, чтобы облегчить симптомы, которые вы испытываете.
Обезболивающие и жаропонижающие
Ацетаминофен (Тайленол ® ) считается предпочтительным лекарством во всех триместрах беременности для лечения лихорадки, болей и болей, и его безопасно использовать во время грудного вскармливания. 2,3,4 НПВП, такие как ибупрофен (Advil ® , Motrin ® ) и напроксен (Aleve ® ), менее предпочтительны при беременности, но их все же можно использовать в первый и второй триместры. 2,3,5 Вам следует избегать приема всех НПВП в третьем триместре беременности. По данным Американского колледжа акушеров и гинекологов, ибупрофен считается предпочтительным лекарством от боли во время кормления грудью. 6 Беременным и кормящим женщинам следует избегать любых продуктов, содержащих аспирин. 2
Антигистаминные препараты 7
Хлорфенирамин (Chlor-Trimeton ® ) рекомендуется в качестве антигистаминного средства выбора для лечения насморка и чихания во всех триместрах беременности. 3 Доксиламин (Unisom ® ) и дифенгидрамин (Benadryl ® ) также считаются безопасными для использования во всех триместрах. Эти лекарства могут вызывать сонливость, и их не следует принимать, если вам нужно бодрствовать и бодрствовать.Цетиризин (Zyrtec ® ) и лоратадин (Claritin ® ) считаются безопасными альтернативами для беременных женщин и вызывают меньшую сонливость. Лоратадин считается предпочтительным антигистаминным препаратом при кормлении грудью. 8
Средства от кашля 2,3
Декстрометорфан (Дельсим ® ) считается безопасным для использования во всех триместрах беременности и в период грудного вскармливания.Вам следует ограничить использование этих продуктов до самой низкой концентрации и в течение как можно более короткого времени. Если у вас диабет, вы можете подумать об использовании продукта без сахара, поскольку многие сиропы от кашля содержат кукурузный сироп с высоким содержанием фруктозы и могут повысить уровень сахара в крови.
Противоотечные назальные средства 2
Противоотечные спреи для носа, такие как оксиметазолин (Африн ® ) и фенилэфрин (Нео-Синефрин ® ), являются предпочтительными противоотечными средствами для беременных и кормящих женщин для временного облегчения заложенности носовых пазух.Использование этих продуктов должно быть ограничено тремя днями, так как они могут вызвать ухудшение исходной заложенности носа, если использовать их дольше. Если у вас возникла серьезная заложенность носа во втором или третьем триместре и вы не можете использовать назальный противозастойный спрей, вы можете использовать пероральное противозастойное средство, такое как псевдоэфедрин (Sudafed ® ). Рекомендуется ограниченно использовать пероральные деконгестанты. Вам следует избегать пероральных деконгестантов в течение первого триместра, во время грудного вскармливания или если у вас высокое кровяное давление.Назальные солевые спреи считаются безопасной альтернативой для лечения заложенности носа во время беременности или кормления грудью.
Отхаркивающие средства 2,3
Guaifenesin (Mucinex ® ) используется для разжижения и ослабления заложенности грудной клетки и требует большого количества жидкости, чтобы быть эффективным. Считается, что его безопасно использовать во втором и третьем триместре беременности и, вероятно, безопасно при кормлении грудью.Вам следует избегать использования продуктов, содержащих гвайфенезин, в течение первого триместра.
Дополнительные комментарии
Американская ассоциация по беременности и родам рекомендует вам связаться с врачом, если у вас температура 102 ˚ F или выше, вы кашляете густой желто-зеленой слизью, кашляете с болью в груди и / или хрипом, или у вас есть симптомы, которые длятся более пары дней, но не улучшаются. 1 Это признаки того, что у вас может быть более серьезная инфекция и вам необходимо обратиться к врачу.
Опубликовано 27 ноября 2019 г.
Ссылки
- Американская ассоциация беременности. Осложнения беременности. Кашель и простуда при беременности. https://americanpregnancy.org/pregnancy-complications/cough-cold-during-pregnancy/. Обновлено 9 октября 2019 г. Проверено 10 октября 2019 г.
- Servey J, Chang J. Лекарства, отпускаемые без рецепта во время беременности. Ам Фам Врач . 2014. 90 (8): 548–555. https://www.aafp.org/afp/2014/1015/p548.pdf.
- Стэнли А.Ю., Дарем, Колорадо, Стерретт Дж. Дж., Уоллес Дж. Б. Безопасность безрецептурных лекарств при беременности. MCN Am J Matern Child Nurs. 2019; 44 (4): 196-205. DOI: 10.1097 / NMC.0000000000000537.
- Feldkamp ML, Meyer RE, Krikov S, Botto LD. Использование ацетаминофена во время беременности и риск врожденных дефектов: результаты Национального исследования по профилактике врожденных дефектов.Obstet Gynecol. 2010. 115 (1): 109–15. DOI: 10.1097 / AOG.0b013e3181c52616.
- Эрнандес Р.К., Верлер М.М., Ромитти П., Сан Л., Андерка М. Использование нестероидных противовоспалительных препаратов среди женщин и риск врожденных дефектов. Am J Obstet Gynecol. 2012; 206 (3): 228.e1-8. DOI: 10.1016 / j.ajog.2011.11.019.
- Послеродовое обезболивание. Заключение комитета ACOG № 742. Американский колледж акушеров и гинекологов. Obstet Gynecol. 2018: 132. DOI: 10.1097 / AOG.0000000000002683.
- Gilboa SM, Ailes EC, Rai RP, Anderson JA, Honein MA. Антигистаминные препараты и врожденные дефекты: систематический обзор литературы. Экспертное мнение Drug Saf. 2014; 13 (12): 1667–98. DOI: 10.1517 / 14740338.2014.970164.
- Лоратадин. Препараты Бриггса при беременности и кормлении грудью. Факты и сравнения [база данных онлайн]. Сент-Луис, Миссури: Wolters Kluwer Health; Март 2014 г. По состоянию на 27 октября 2015 г.
безопасных лекарств от простуды, кашля и др.
Беременная, простуженная и не уверенная, что можно принимать? Большинство будущих родителей знают, что во время беременности следует избегать текилы и мягкого сыра.Но от боли в горле до изжоги может быть сложно понять, что вы можете предпринять для лечения распространенных заболеваний. Итак, когда появится насморк, какие безрецептурные лекарства безопасны для использования во время беременности?
От лечения простуды до изжоги и сенной лихорадки мы рассмотрим, какие лекарства можно принимать (а каких следует избегать) от легких недугов в течение триместра:
Безопасность лекарств во время беременности
Лекарства, принимаемые матерью во время беременности может проникать через плаценту и попадать в кровоток ребенка.Воздействие любого лекарства на развивающегося ребенка зависит от самого лекарства и триместра беременности, в котором оно принимается.
- Лекарства в первом триместре : первый триместр — период наибольшего риска для ребенка, потому что на этом этапе развиваются органы ребенка. Некоторые лекарства, принимаемые в это время, могут повлиять на это развитие, что может привести к порокам развития или врожденным дефектам. Если дефект очень серьезный, это может вызвать выкидыш.
- Лекарства для второго триместра : во втором триместре некоторые лекарства могут мешать развитию нервной системы ребенка или его росту, что приводит к низкому весу при рождении. Однако в целом специалисты считают, что второй триместр — самый безопасный период для приема лекарств.
- Лекарства в третьем триместре : некоторые лекарства, принятые в последние три месяца беременности, могут оставаться в организме ребенка после рождения. Новорожденный ребенок может не справиться с лекарством в кровотоке так же, как и мать, и это иногда может вызывать такие осложнения, как затрудненное дыхание у ребенка после рождения.
Лекарства во время беременности: риски
Лекарства, принимаемые во время беременности, могут косвенно повлиять на ребенка, влияя на окружающую среду в утробе матери, поэтому перед приемом каких-либо лекарств важно поговорить со своим терапевтом или фармацевтом.
Фармацевтические компании редко проводят клинические испытания или фактические исследования своих лекарств на беременных женщинах. В результате немногие лекарства лицензированы для использования во время беременности, поэтому нет никаких гарантий безопасности.Большая часть информации, которую мы получаем о безопасности во время беременности, мы получаем из практического опыта применения этого лекарства с течением времени. Часто, когда лекарство широко используется в течение многих лет, не оказывая неблагоприятного воздействия на беременность, мы можем сделать вывод, что оно безвредно.
Прием лекарств во время беременности — это оценка пользы лекарств и рисков для ребенка.
Информация также будет получена от женщин, которые случайно подверглись воздействию лекарства во время беременности, и от исследований на животных.Итак, известно, что одни лекарства безопасны, а другие — определенно вредны. Но в большом количестве случаев нет убедительных доказательств, позволяющих сделать вывод о безопасности или риске. Это относится ко всем лекарствам, включая только рецептурные и безрецептурные.
Прием любого лекарства во время беременности — это все, чтобы взвесить преимущества лекарства против любых рисков для ребенка. Решение должно быть принято совместно с вашим лечащим врачом, поэтому всегда говорите с врачом или фармацевтом, прежде чем принимать какое-либо лекарство во время беременности.
Лечение легких недугов во время беременности
Беременная? Лучший способ свести к минимуму любые риски для вашего ребенка во время беременности — отказаться от всех второстепенных лекарств, особенно в первом триместре.
Однако, если вас поразил кашель или незначительное недомогание, прочтите наше руководство по распространенным заболеваниям во время беременности и о том, что вы можете (и чего следует избегать) для их лечения:
Боль в горле во время беременности
Боль в горле во время беременности является нормальным явлением по ряду причин, включая простуду, изжогу и даже гормоны беременности.Хорошая новость заключается в том, что большинство домашних средств облегчат боль в горле во время беременности без приема лекарств. Попробуйте следующее:
- Рассасывайте леденцы, содержащие мед или глицерин, чтобы покрыть горло.
- Полощите горло теплой соленой водой.
- Пейте горячую воду с лимоном и медом.
- Пейте воду регулярно, чтобы поддерживать водный баланс и успокаивать симптомы.
Кашель во время беременности
Ваша иммунная система изменяется во время беременности, что может сделать вас более уязвимыми для кашля и простуды.Чтобы избавиться от кашля во время беременности, попробуйте следующее:
- Успокаивающие смеси от кашля, такие как простой сироп из микстуры, меда и лимона, могут облегчить кашель.
- Обильное питье воды может помочь ослабить грудной кашель.
- Попробуйте безопасно использовать легкие паровые ингаляции, чтобы помочь разжижить слизь и облегчить откашливание.
Многие врачи рекомендуют только простую линктус или медовый и лимонный сиропы, поскольку у нас недостаточно данных о лекарствах, применяемых при беременности, и их влиянии на развивающийся плод.
Если кашель не проходит, можно принимать некоторые лекарства от кашля, но не все, поэтому проверьте список ингредиентов и обязательно поговорите со своим врачом или фармацевтом. Если прописаны лекарства, они обычно принимают самую низкую дозу в течение кратчайшего времени.
• Средства от кашля и простуды
Средства от кашля и простуды часто содержат комбинацию нескольких ингредиентов, включая болеутоляющие, антигистаминные и противоотечные средства, поэтому перед их приемом важно убедиться, что каждый ингредиент безопасен.Маловероятно, что такой продукт будет рекомендован во время беременности, но спросите совета у фармацевта, если вы не уверены.
• Бенилин во время беременности
Торговая марка «Бенилин» теперь охватывает ряд различных лекарств от кашля, поэтому важно внимательно изучить состав, прежде чем принимать его во время беременности. Нынешний британский «Бенилин сироп от сухого и клещевого кашля» содержит только глицерин и сахарозу, которые считаются безопасными при беременности. Однако другие препараты бенилина могут содержать такие ингредиенты, как этанол (спирт), седативные антигистаминные и противоотечные средства, и эти не рекомендуются во время беременности или кормления грудью, если их вам не рекомендовал врач.
• Средства от кашля во время беременности
Средства от кашля действуют, блокируя кашлевой рефлекс. Вы всегда должны поговорить со своим врачом или фармацевтом, прежде чем принимать средство от кашля во время беременности, так как некоторые из них содержат ингредиенты, которые, как известно, небезопасны во время беременности:
- Декстрометорфан : в первом триместре следует избегать подавления кашля, содержащих декстрометорфан. Декстрометорфан широко используется в течение многих лет и, при условии, что он принимается только в течение коротких периодов времени и в минимальной возможной дозе, может считаться безопасным на более поздних сроках беременности.
- Гуайфенезин : данные о подавляющих кашель средствах, содержащих гвайфенезин, во время беременности ограничены, поэтому их безопасность при беременности и грудном вскармливании полностью не установлена. Электронный справочник лекарств рекомендует использовать гвайфенезин во время беременности только в том случае, если ваш врач считает это необходимым.
• Кодеин при беременности
Некоторые лекарства от кашля действительно содержат небольшое количество кодеина. Их следует избегать во время беременности и грудного вскармливания, если иное не рекомендовано вашим врачом.Кодеин может повлиять на развитие на ранних этапах и может повлиять на ребенка после родов, если принимать его на более поздних сроках беременности.
Заложенный нос во время беременности
Если заложенный нос во время беременности, паровые ингаляции должны частично облегчить заложенность носа. Вы также можете попробовать назальный спрей с солевым раствором, чтобы очистить нос от слизи.
• Противоотечные средства для носа или носовых пазух
Противоотечные средства, такие как псевдоэфедрин, фенилэфрин, ксилометазолин и оксиметазолин, безусловно, следует избегать во время беременности.Они имеют сужение кровеносных сосудов, что потенциально может ограничить кровоснабжение плаценты или вызвать проблемы у женщин с преэклампсией в анамнезе.
• Лемсип при беременности
Лемсип не рекомендуется во время беременности. Парацетамол обычно считается безопасным для использования во время беременности, но безопасность псевдоэфедрина не была установлена, и некоторые исследования показали, что использование псевдоэфедрина в первом триместре может быть связано с врожденными дефектами, поэтому следует избегать применения Лемсипа.
• Стрепсилс при беременности
Обычно считается, что прием стрепсилов не опасен для беременных. Однако, поскольку безопасность Стрепсилса при беременности полностью не изучена, вы можете предпочесть сначала попробовать натуральные средства.
Запор во время беременности
Если вы чувствуете запор, сначала попробуйте увеличить физические нагрузки и диетические меры, такие как пить больше жидкости и есть больше клетчатки. Если это неэффективно, эти безрецептурные слабительные можно принимать во время беременности:
• Наполнители во время беременности
Наполнители, такие как испагула (фибогель) и отруби, безопасны для использования во время беременности, и их следует попробовать в первую очередь. если диетические изменения не помогли.
• Слабительные во время беременности
При необходимости во время беременности можно использовать лактулозу или стимулирующие слабительные сенну и бисакодил.
Изжога или несварение желудка во время беременности
Изжога, также известная как несварение желудка или кислотный рефлюкс, часто встречается во время беременности по ряду причин, включая гормональные изменения. Чтобы вылечить изжогу во время беременности, попробуйте следующее:
- Избегайте острой пищи
- Старайтесь не есть поздно
- Сон с дополнительной подушкой
• TUMS во время беременности
Самый безопасный способ лечения изжоги во время беременности — это кальций. карбонатсодержащие препараты, такие как TUMS.
• Антациды во время беременности
Некоторые антациды безопасны для лечения изжоги во время беременности. Но следует избегать продуктов, содержащих бикарбонат натрия, так как они могут повлиять на pH крови и баланс жидкости. Также считается, что антациды магния могут повлиять на ребенка.
• Гевискон во время беременности
Лекарства, такие как гевискон, содержащие альгинаты, безопасны для приема во время беременности и могут быть особенно полезны при изжоге, вызванной давлением ребенка на живот.Эти лекарства образуют над содержимым желудка плот, который не позволяет кислоте подниматься обратно по пищевому тракту.
Головная боль или боль в спине во время беременности
Очень часто возникают головные боли и боли в спине во время беременности. Сначала попробуйте домашние средства:
- Массаж головы может облегчить головную боль.
- Мягкая растяжка может уменьшить боль в спине.
- Теплая ванна снимет напряжение в мышцах.
• Парацетамол во время беременности
Если у вас сильная головная боль или боль в спине, парацетамол обычно считается безопасным для краткосрочного применения во время беременности во всех трех триместрах.Он широко используется на всех сроках беременности для снятия боли и снижения температуры. Всегда используйте минимальную дозу в течение самого короткого периода времени.
⚠️ Помните о продуктах, содержащих кофеин, поскольку их употребление может привести к превышению рекомендуемого суточного лимита кофеина в 200 мг во время беременности.
• Аспирин и НПВП во время беременности
Аспирин и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, не рекомендуются во время беременности, поскольку существуют более безопасные альтернативы.Их особенно следует избегать в последнем триместре, поскольку они могут задержать роды, увеличить продолжительность родов и вызвать осложнения у новорожденного. Обезболивающие дозы аспирина также могут увеличить риск кровотечения у матери и ребенка, если их принимать в третьем триместре.
Данные свидетельствуют о том, что НПВП следует избегать в первом триместре и женщинам, пытающимся забеременеть, поскольку они могут увеличить риск выкидыша или пороков развития.
• Кодеин и дигидрокодеин во время беременности
Кодеин и дигидрокодеин могут влиять на дыхание ребенка, если их принимать в последнем триместре или во время родов в больших количествах.Интенсивное употребление также может вызвать синдром отмены у новорожденного. Однако иногда назначают небольшие дозы на короткий период времени для лечения конкретной боли, но только под строгим контролем врача. Имейте в виду, что некоторые безрецептурные обезболивающие содержат кодеин или дигидрокодеин.
⚠️ Проконсультируйтесь с врачом или фармацевтом, прежде чем принимать какие-либо лекарства во время беременности.
Сенная лихорадка и аллергия во время беременности
При сенной лихорадке сначала постарайтесь как можно меньше снизить воздействие аллергенов, вызывающих ее.
• Назальные спреи во время беременности
Если это невозможно, вы можете безопасно использовать назальный спрей или глазные капли с солевым раствором или кромогликатом натрия во время беременности во всех трех триместрах.
В качестве альтернативы краткосрочное использование назальных спреев, содержащих кортикостероиды, такие как беклометазон, будесонид или флутиказон, вряд ли нанесет какой-либо вред во время беременности. При длительном применении может всасываться достаточное количество стероидов, чтобы нарушить рост ребенка, поэтому их следует использовать только после обсуждения любых рисков с вашим врачом или фармацевтом.
• Антигистаминные препараты во время беременности
Продукты, содержащие антигистаминные препараты, такие как бромфенирамин, меклозин, дифенгидрамин, прометазин и доксиламин, следует избегать во время беременности, поскольку информации об их безопасности недостаточно.
• Кларитин во время беременности
Ваш врач может порекомендовать неседативные антигистаминные препараты лоратадин (кларитин) или цетиризин. Не было доказано, что они причиняют вред при использовании во время беременности.
• Пиритон во время беременности
Хлорфенамин (Пиритон) обычно не рекомендуется во время беременности из-за того, что он вызывает сонливость.Нет конкретных доказательств того, что это вредно, но недостаточно, чтобы сказать, что это безопасно. На более поздних сроках беременности это может вызвать такие проблемы, как раздражительность или тремор у ребенка после рождения.
Диарея во время беременности
Короткие приступы диареи не причинят вреда вашему ребенку, но диарея, продолжающаяся дольше нескольких дней, может вызвать обезвоживание во время беременности. Это может быть серьезным, но этого можно избежать с помощью следующего:
• Соли регидратации во время беременности
Соли регидратации, такие как диоралит, безопасны для использования во время беременности.Тщательно следуйте инструкциям на саше относительно разведения.
• Имодиум
Следует избегать таких продуктов, как имодиум, которые содержат лоперамид для остановки диареи, так как нет достаточной информации, чтобы решить, является ли лоперамид безопасным или нет во время беременности.
⚠️ Если вы испытываете стойкую диарею во время беременности, немедленно обратитесь к врачу.
Влагалищный молочница во время беременности
Из-за естественных гормональных изменений во время беременности некоторые женщины более подвержены вагинальному молочнице.
• Противогрибковые препараты при беременности
Доступно не так много информации о безопасности пероральных противогрибковых препаратов для лечения молочницы, таких как флуконазол (дифлюкан один или канестен пероральный) во время беременности, поэтому мы советуем вам , а не взять их.
• Противогрибковый крем или пессарии во время беременности
Ваш врач может назначить вам противогрибковый крем или пессарии, такие как клотримазол (канестен) во время беременности. Но эти продукты следует использовать только после обсуждения с врачом рисков и преимуществ.Если вам прописали вагинальный препарат, будьте осторожны с вагинальными аппликаторами, чтобы не повредить шейку матки, или вообще не используйте их.
Экзема, дерматит и кожная аллергия
Если вы страдаете от экземы, дерматита или любого типа кожной аллергии во время беременности, вам в первую очередь следует обратиться к увлажняющим или успокаивающим средствам, таким как крем Aveeno или водный крем, поскольку они считаются безопасными для использовать.
• Стероидный крем во время беременности
Стероидные кремы, такие как гидрокортизон, можно использовать во время беременности, но не используйте их на больших участках кожи в течение длительного времени или под повязками, так как значительные количества могут попасть в кровоток.
По поводу лекарств, не указанных здесь, посоветуйтесь с вашим фармацевтом или врачом. Лучший способ минимизировать риск — свести к минимуму прием всех ненужных лекарств. Помните, что лечебные травы не обязательно безопасны во время беременности и могут причинить вред. В случае сомнений всегда консультируйтесь со своим терапевтом или фармацевтом, прежде чем принимать какие-либо лекарства.
💡 Для получения дополнительной информации об использовании лекарств во время беременности посетите веб-сайт BUMPS.
Последнее обновление: 18-11-2020
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Коронавирус и беременность: что нужно знать
Беременность может быть временем радостного ожидания и волнения для женщин и их семей. Но пандемия коронавируса вызывает опасения. Вы и ваш ребенок в группе риска?
Следуя советам врачей и принимая некоторые дополнительные меры предосторожности, вы можете наслаждаться здоровой и счастливой беременностью, защищая себя и своего будущего ребенка от последствий COVID-19.
Джин Шеффилд, доктор медицины, эксперт в области медицины матери и плода в Johns Hopkins, объясняет, что беременным женщинам следует знать о влиянии коронавируса и COVID-19 на беременность. Она представляет точку зрения на текущие данные исследований беременных женщин, переболевших COVID-19, и предлагает рекомендации о том, что вы можете сделать, чтобы оставаться в безопасности.
Как избежать коронавируса во время беременности
Предотвращение заражения коронавирусом — главный приоритет для беременных.Шеффилд объясняет, почему: «Беременные женщины могут испытывать изменения в своей иммунной системе, которые могут сделать их более уязвимыми для респираторных вирусов», — говорит она. «Эти изменения означают, что будущие матери должны проявлять инициативу, когда речь идет о мерах безопасности.
«Если вы беременны, вам следует принять меры, чтобы защитить себя от COVID-19. Делайте все, что в ваших силах, включая физическое дистанцирование, ношение маски, мытье рук и поддержание тесного общения со своим врачом ».
Она говорит, что многие практикующие врачи назначают приемы реже, чтобы помочь беременным пациенткам ограничить поездки в кабинет врача.Другие акушеры наращивают масштабы телемедицины, чтобы продолжать наблюдение за беременными пациентами без личного посещения. Спросите своего акушера об этих вариантах.
Следует ли беременным женщинам проходить тест на коронавирус? Если у вас есть симптомы COVID-19 или вы думаете, что контактировали с инфицированным человеком, позвоните своему врачу и следуйте его советам. Тщательно соблюдайте меры предосторожности: держитесь на расстоянии не менее 6 футов от других людей, носите маску и избегайте больших собраний и общения в помещении вне дома.
Шеффилд говорит: «В идеале все беременные женщины должны проходить скрининг на COVID-19, когда они поступают к родам, но особенно матери с кашлем, лихорадкой или любыми респираторными симптомами».
Теперь, когда первые вакцины против COVID-19 были одобрены Управлением по контролю за продуктами и лекарствами США, вакцинация началась по всей стране. Подробнее о вакцине COVID-19 и беременности.
Наконец, беременные женщины должны быть вакцинированы против гриппа (гриппа).Беременные женщины, заболевшие гриппом, могут сильно заболеть, а высокая температура увеличивает риск причинения вреда вашему ребенку.
Влияние COVID-19 на беременных женщин
Женщины, у которых во время беременности появились симптомы COVID-19, должны немедленно сообщить об этом своим врачам. Если вас проверили на коронавирус и выяснилось, что он у вас есть, не паникуйте.
«Мы можем предоставить лечение от COVID-19 во время беременности», — говорит Шеффилд. «Некоторые лекарства, которые используются в настоящее время, также используются нашими беременными женщинами, и ранние исследования показали, что они могут принести определенную пользу.”
Американский колледж акушеров и гинекологов и Общество медицины матери и плода работали с национальными и международными лидерами над рекомендациями для врачей, работающих с беременными женщинами, которые могли быть заражены COVID-19 или которым был поставлен диагноз. Эти рекомендации основаны на данных за первые несколько месяцев пандемии коронавируса и обновляются по мере того, как о вирусе узнают все больше.
В сообщении от 25 сентября 2020 г.S. Центры по контролю и профилактике заболеваний, исследователи сообщили об исходах родов у 598 беременных женщин с подтвержденным COVID-19.
Было обнаружено, что беременные с COVID-19 с большей вероятностью будут госпитализированы и нуждаются в госпитализации, чем небеременные. У пятидесяти пяти процентов госпитализированных пациентов не было симптомов COVID-19 (бессимптомно). У одной пятой госпитализированных женщин были сопутствующие заболевания. Уровень выкидышей составил 2%, а количество преждевременных родов немного увеличилось.
«До сих пор имеется ограниченная информация о том, связан ли COVID-19, в частности, с потерей беременности, выкидышем или мертворождением», — говорит она. «Но мы знаем, что высокая температура во время беременности, особенно в первом триместре, может повысить риск врожденных дефектов. Вот почему мы призываем наших пациентов защищать себя от любых заболеваний, вызывающих жар, включая грипп ».
посетителей больниц во время пандемии коронавируса
Шеффилд говорит, что есть еще один очень важный момент, о котором следует помнить беременным женщинам: многие больницы меняют свою политику посещения, чтобы контролировать распространение коронавируса.
Например, больница Джона Хопкинса строго ограничивает количество посетителей, занятых при родах, до одного. Это означает, что пациентка может назначить только одного человека, который будет сопровождать ее в процессе родов: партнера, члена семьи или доулу. Амбулаторный родильный дом больницы не принимает посетителей, пока продолжается пандемия. Эти рекомендации корректируются в зависимости от распространенности COVID-19 в сообществе.
Такая политика может навредить семьям, смелым планам и ожиданиям счастливых родов, разделяемым близкими.Но, по словам Шеффилда, эти ограничения необходимы для защиты пациентов, их младенцев, других пациентов и персонала больницы.
«Люди были добрыми и понимающими», — говорит она. «Мы ценим всеобщее сотрудничество в это необычное время».
Обновлено 4 февраля 2021 г.
.
 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.


 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.

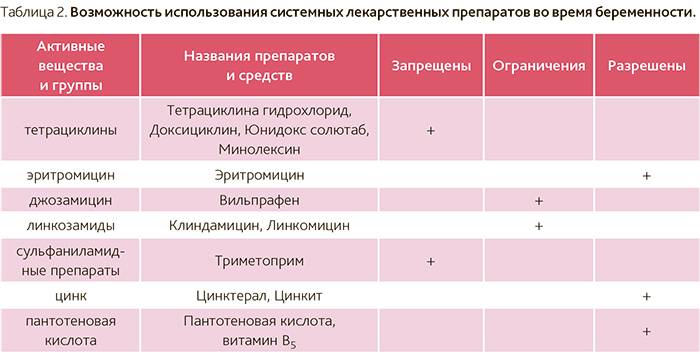 Осмотры и консультации:
Осмотры и консультации: