передовой опыт Великобритании – Практическая психология здоровья
Феликс Нотон, Университет Восточной Англии, Великобритания
От 25 до 50% курящих женщин бросают курить после того, как обнаруживают, что беременны. Но почему остальные продолжают курить на протяжении всей беременности?
Разве они не знают, что курение во время беременности вредно? Обычно это так. Одно из наших исследований в Великобритании, в котором участвовали беременные женщины, как мотивированные, так и немотивированные, чтобы бросить курить, показало, что 99% в той или иной степени согласны с утверждением «курение во время беременности может нанести серьезный вред моему ребенку», а около 75% согласны очень или очень сильно. Однако 12 недель спустя воздержались менее 10% из них. Хотя попытка бросить курить более вероятна у тех, кто твердо убежден во «вреде» курения во время беременности, похоже, это не увеличивает шансы на успех.
Резюме: представления о вреде курения во время беременности играют лишь второстепенную роль.
У них нет мотивации бросить курить? В некоторых случаях это правда. Согласно нашим исследованиям, на ранних сроках беременности чуть менее половины женщин сообщают о намерении бросить курить в течение следующих 30 дней, и примерно такое же количество женщин предпринимает попытки бросить курить. По мере продолжения беременности мотивация бросить курить снижается. Удивительно, но мотивация не увеличивает шансы на успех самой попытки бросить курить. То же самое и среди небеременных курильщиков. Кроме того, обзоры рандомизированных контролируемых испытаний, посвященных оценке интервенций с помощью мотивационного интервью, подхода к консультированию, частично направленного на то, чтобы помочь людям повысить их мотивацию к изменению поведения, показывают, что этот подход неэффективен для прекращения беременности.
Резюме: Мотивация увеличивает шансы того, что женщина попытается бросить курить, но самой по себе ее недостаточно, чтобы довести до полного воздержания.
Они не заинтересованы в помощи, чтобы бросить курить? Опять же, это верно в некоторых случаях, но не во всех. Мы обнаружили, что около половины беременных женщин хотят помочь бросить курить на ранних сроках беременности. В отличие от мотивации, уровень интереса к поддержке сохранялся на поздних сроках беременности. Тем не менее, только около одного из десяти сообщили о том, что в любое время во время беременности получали доступ к стандартной поддержке по отказу от курения. Те, кто это сделал, сообщили, что проявляют повышенный интерес к этому на ранних сроках беременности. Обсуждение с медицинским работником вопроса об отказе от курения было тесно связано с заинтересованностью в получении поддержки, поэтому это может быть простым способом расширить доступ к помощи.
Мы обнаружили, что около половины беременных женщин хотят помочь бросить курить на ранних сроках беременности. В отличие от мотивации, уровень интереса к поддержке сохранялся на поздних сроках беременности. Тем не менее, только около одного из десяти сообщили о том, что в любое время во время беременности получали доступ к стандартной поддержке по отказу от курения. Те, кто это сделал, сообщили, что проявляют повышенный интерес к этому на ранних сроках беременности. Обсуждение с медицинским работником вопроса об отказе от курения было тесно связано с заинтересованностью в получении поддержки, поэтому это может быть простым способом расширить доступ к помощи.
Резюме: разговор с беременной женщиной об отказе от курения может повысить ее интерес к поддержке, что, в свою очередь, может увеличить ее шанс получить к ней доступ.
Нет эффективных способов помочь беременным? К счастью, есть. Исследования показали, что поведенческая поддержка, структурированные советы и помощь в управлении поведенческими аспектами курения и отказа от курения (но не мотивационное интервью), независимо от того, проводятся ли они индивидуально или в форме самопомощи, на печатных или цифровых ресурсах, могут помочь беременным. Женщины бросают курить. Добавление никотиновой заместительной терапии (НЗТ) к поведенческой поддержке женщин с умеренной или высокой никотиновой зависимостью, вероятно, повысит эффективность поддержки. Однако доказательства довольно слабые, скорее всего, потому, что во многих исследованиях сообщается о плохой приверженности к НЗТ. Отчасти это связано с опасениями, что никотин вреден для ребенка. Однако обзор исследований самого высокого качества с участием десятков тысяч женщин и младенцев показал, что нет никаких доказательств вреда от использования НЗТ во время беременности. На основании этого женщины могут быть уверены, что любые риски использования НЗТ ниже по сравнению с продолжением употребления табака. Менее известным фактором является то, что беременные женщины расщепляют никотин в своем организме в два раза быстрее, чем когда они не беременны, из-за повышенного метаболизма. Это означает, что беременным женщинам потребуется больше НЗТ, чем обычно, чтобы уменьшить тягу к еде и синдром отмены.
Женщины бросают курить. Добавление никотиновой заместительной терапии (НЗТ) к поведенческой поддержке женщин с умеренной или высокой никотиновой зависимостью, вероятно, повысит эффективность поддержки. Однако доказательства довольно слабые, скорее всего, потому, что во многих исследованиях сообщается о плохой приверженности к НЗТ. Отчасти это связано с опасениями, что никотин вреден для ребенка. Однако обзор исследований самого высокого качества с участием десятков тысяч женщин и младенцев показал, что нет никаких доказательств вреда от использования НЗТ во время беременности. На основании этого женщины могут быть уверены, что любые риски использования НЗТ ниже по сравнению с продолжением употребления табака. Менее известным фактором является то, что беременные женщины расщепляют никотин в своем организме в два раза быстрее, чем когда они не беременны, из-за повышенного метаболизма. Это означает, что беременным женщинам потребуется больше НЗТ, чем обычно, чтобы уменьшить тягу к еде и синдром отмены.
Другие формы доставки никотина, такие как электронные сигареты, могут быть столь же эффективны во время беременности, как и вне беременности, но в настоящее время у нас нет доказательств, подтверждающих их рекомендацию. Вред от электронных сигарет, вероятно, будет значительно меньше, чем от табака. Если беременные женщины хотят использовать электронные сигареты, чтобы помочь им бросить курить, то в Великобритании советуют поддержать их в этом. Другой эффективный подход – предоставить финансовые стимулы для достижения воздержания, если они предоставляются наряду с поведенческой поддержкой. Факты показывают, что стимулы –самый эффективный из известных нам подходов.
Резюме: Поведенческая поддержка, особенно в сочетании с никотиновой заместительной терапией для тех, кто демонстрирует никотиновую зависимость и/или при наличии финансовых стимулов, является эффективной.
Кто больше всего нуждается в поддержке? Отказ от курения во время беременности связан с множеством факторов, таких как низкий уровень образования или дохода.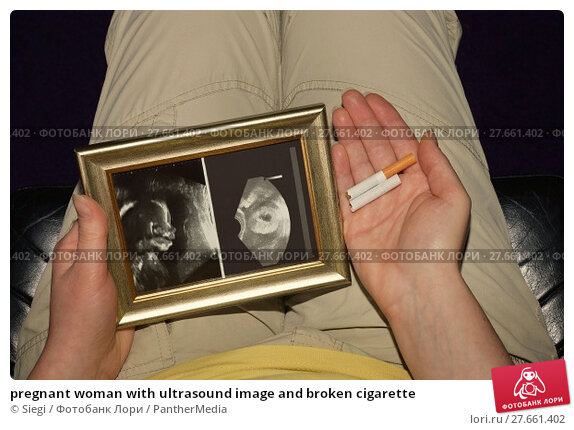
Резюме: женщинам с одним или всеми из этих характеристик, вероятно, потребуется интенсивная и многокомпонентная поддержка.
Практические рекомендации
- Предоставьте женщинам, которые курят во время беременности, информацию о рисках курения для них и их ребенка и предложите всем женщинам, независимо от их мотивации бросить курить, поддержку в отказе от курения. Тем, кто отказывается, продолжайте предлагать поддержку на протяжении всей беременности.
- Предоставляйте структурированную поведенческую поддержку, будь то индивидуальная помощь или самопомощь, в печатной или цифровой форме тем, кто принимает поддержку.
 Но не мотивационное интервью.
Но не мотивационное интервью. - Эффективность поведенческой поддержки, вероятно, будет увеличена с предложением никотиновой заместительной терапии (НЗТ) для женщин с умеренной или высокой зависимостью от никотина. Тем не менее, женщинам следует оказывать поддержку в их эффективном использовании для максимального соблюдения режима приема и устранения любых необоснованных опасений по поводу его использования во время беременности. Если женщины хотят использовать электронные сигареты, чтобы бросить курить, это может им помочь и должно рассматриваться как подход к минимизации вреда.
- Если предлагается НЗТ, рекомендуйте женщинам использовать две формы («комбинированную терапию», например, пластыри и жевательную резинку), чтобы максимально увеличить замещение никотина для уменьшения тяги и абстинентного синдрома.
- Если позволяют ресурсы, предложите финансовые стимулы для воздержания, в зависимости от предоставления подтверждения, например, проверки дыхания с использованием монитора угарного газа (CO).

Перевод: Евгений Таратухин
Заявление о конфликте интересов: д-р Феликс Нотон не имеет связей или финансовых отношений с какими-либо производителями никотиновой заместительной терапии или электронных сигарет.
КГБУЗ «Родильный дом №3» — Курение беременных женщин
На тему вреда курения для беременных проведено очень много работ, и все эти исследования доказали вредное влияние курения, как на беременную женщину, так и на плод. Большинство женщин знают, что курение очень вредно во время беременности, но так как находятся под никотиновой зависимостью, не могут отказать себе в курении. Очень неприятно видеть, как в роддомах будущие мамы, плюнув на свое здоровье, плюют и на здоровье еще не родившегося малыша. На резонный вопрос «как же так…?» они отвечают примерно следующее: «У меня подруга курила и ни чего, нормально родила». Но любой врач скажет такой женщине: то, что у родившегося ребенка внешне нет уродств – еще не значит, что ребенок здоров!
Весь «букет» может проявиться намного позже.
Такие дети могут очень плохо набирать вес, часто беспокойны, в более позднем периоде они отстают как в физическом, так и в интеллектуальном развитии. Дети курящих матерей плохо запоминают материал, который им дают воспитатели в детских садах.
Что же происходит, когда беременная курит?
Начнем вот с чего: никотин по своей ядовитости равен синильной кислоте! Никотин – нейротропный яд, через 7 секунд после затяжки он уже попадает в головной мозг матери и через 7 секунд он так же проникает через плацентарный барьер и попадает в мозг ребенка. Беременная женщина начинает травить своего малыша никотином. Вы все знаете, каких усилий стоит бросить курить, это скажет Вам любой курильщик. Вот эта «мама» также уже находится в зависимости от никотина и начинает подсаживать своего ребенка. Кроме того никотин сужает сосуды, вследствие чего повышается давление у беременной, увеличивается частота сердечных сокращений, по суженым сосудам сердцу становится труднее доставлять питательные вещества к ребенку! Вот почему дети курящих беременных рождаются с меньшим весом.
Второй момент: При горении сигареты выделяется углекислый газ, который через легкие поступает в кровь. Углекислый газ имеет большее сродство к гемоглобину, чем кислород, следовательно кровь беременной женщины обогащается СО2. Врачи всегда советуют беременным женщинам гулять на природе, так как это способствует обогащению крови кислородом, который так необходим малышу для успешного развития. Но курящая беременная женщина в силу зависимости, начинает своему малышу активно поставлять углекислый газ. Что тут происходит? А вот что: сосуды и так сужены под действием никотина, ткани уже начинают испытывать кислородное голодание, сердце своей работой пытается это компенсировать. А тут еще и гемоглобин вместо живительного кислорода несет углекислый газ, т.е. гипоксия усугубляется. Гипоксия губительна для растущего организма, головной мозг ребенка так же недополучает кислород, и плюс к этому отравлен никотином.
Третий момент: При горении сигареты так же выделяется и бензапирен — химическое соединение, представитель семейства полициклических углеводородов, вещество первого класса опасности. Бензапирен – типичный химический канцероген и опасен для человека даже в минимальных концентрациях, поскольку обладает свойством накапливаться в организме человека. Кроме того бензапирен обладает мутагенными свойствами, т.е. способен вызывать мутации. Ученые уже проводили опыты с безапиреном на животных, и эти опыты показали, что бензапирен способен проникать в организм через кожу, органы дыхания, желудочно-кишечный тракт. способен проникать через плаценту. Ученые использовали все выше перечисленные способы «доставки» бензапирена в организм животных, и во всех случаях удалось вызвать развитие злокачественной опухоли. Но самое страшное то, что бензапирен способен вызывать мутации в следующих поколениях. Молекула бензапирена образовывает прочные молекулярные комплексы с ДНК и, встраиваясь в спираль молекулы ДНК, она приводит к генетическим повреждениям. Таким вот образом курение влияет на организм курильщика, портя его генофонд. Курильщик передаст мутированные гены своему потомству, а это может вызвать различные уродства у детей.
Бензапирен – типичный химический канцероген и опасен для человека даже в минимальных концентрациях, поскольку обладает свойством накапливаться в организме человека. Кроме того бензапирен обладает мутагенными свойствами, т.е. способен вызывать мутации. Ученые уже проводили опыты с безапиреном на животных, и эти опыты показали, что бензапирен способен проникать в организм через кожу, органы дыхания, желудочно-кишечный тракт. способен проникать через плаценту. Ученые использовали все выше перечисленные способы «доставки» бензапирена в организм животных, и во всех случаях удалось вызвать развитие злокачественной опухоли. Но самое страшное то, что бензапирен способен вызывать мутации в следующих поколениях. Молекула бензапирена образовывает прочные молекулярные комплексы с ДНК и, встраиваясь в спираль молекулы ДНК, она приводит к генетическим повреждениям. Таким вот образом курение влияет на организм курильщика, портя его генофонд. Курильщик передаст мутированные гены своему потомству, а это может вызвать различные уродства у детей. Сегодня наука не может сказать, какой именно ген будет поврежден у ребенка, возможно ребенок родится внешне ничем не отличающийся от остальных детей, но у него будет запрограммирована, например, аллергическая реакция на пыльцу растений или еще какая-то предрасположенность к хроническому заболеванию, которое проявится в более позднем возрасте.
Сегодня наука не может сказать, какой именно ген будет поврежден у ребенка, возможно ребенок родится внешне ничем не отличающийся от остальных детей, но у него будет запрограммирована, например, аллергическая реакция на пыльцу растений или еще какая-то предрасположенность к хроническому заболеванию, которое проявится в более позднем возрасте.
Курение женщин недопустимо в нашем обществе, особенно курение беременных женщин!
Женщины берегите себя и своих детей!
Образ жизни в период планирования беременности
- Отказ от вредных привычек
- Рациональное питание при подготовке к беременности
- Физические нагрузки для подготовки к беременности
- Сон и отдых
- Стрессы перед беременностью
- Условия труда
Как известно, подготовку к беременности лучше начинать заранее. Ведь отсутствие заболеваний, здоровый образ жизни родителей, минимальное количество вредных воздействий позволяют зачать и выносить здорового малыша и максимально избежать неблагоприятных осложнений беременности.
В первую очередь, при подготовке к беременности, будущие мамы уделяют внимание медицинским аспектам планирования – посещают гинеколога, сдают анализы на инфекции, передающиеся половым путем, на TORCH инфекции – это группа заболеваний, которые могут передаваться внутриутробно от матери к ребенку и вызывать различные врожденные дефекты и заболевания, сдают мазок на онкоцитологию с шейки матки для исключения предраковых заболеваний. Кроме того, женщины посещают стоматолога, проводят вакцинацию против краснухи, гепатита В и других заболеваний.
Однако, подготовка к беременности заключается не только в медицинском обследовании, но и в рациональном и здоровом питании, умеренных физических нагрузках, которые помогут оставаться мужчине здоровым, а женщину подготовят к вынашиванию ребенка и процессу родов, улучшении условий труда.
В момент оплодотворения будущий малыш получает половину генов (носителей всей наследственной информации) от мамы, а половину – от папы. Поэтому и готовиться к такому ответственному событию, как рождение ребенка, необходимо вместе.
Созревание женских и мужских половых клеток происходит по-разному.
Яйцеклетки – женские половые клетки, закладываются в то время, когда девочка находится в животе у мамы, то есть внутриутробно, к моменту рождения девочки большая часть яйцеклеток гибнет, оставшиеся сохраняются до возраста полового созревания, после чего начинают постепенно вступать в цикл развития. Таким образом, различные вредные воздействия в течение всей жизни женщины, могут пагубно отразиться на качестве яйцеклеток. Особенно чувствительными к воздействию повреждающих факторов становятся яйцеклетки, которые вступают в фазу роста. Начало роста фолликула происходит примерно за 85 дней до овуляции, то есть все это время женская половая клетка остается высокочувствительной к неблагоприятным условиям среды.
Сперматозоиды – мужские половые клетки образуются в яичках мужчины начиная с возраста полового созревания, то есть примерно с 12 лет. Полный цикл сперматогенеза у мужчин составляет примерно 73—75 дней.
Следовательно, говориться к беременности необходимо начинать не менее, чем за 3 месяца до зачатия.
Отказ от вредных привычек
В первую очередь будущим маме и папе рекомендуется отказаться от вредных привычек – курения, употребления алкоголя. В табачном дыме содержатся огромное количество вредных веществ – никотин, смолы, бензол, кадмий, мышьяк и прочие вещества, являющиеся канцерогенами, то есть способствующими образованию раковых клеток. Компоненты табачного дыма снижают способность к зачатию здорового ребенка – вредные продукты могут вызывать генетические дефекты в половых клетках, ухудшают эрекцию у мужчин, способствуют развитию патологии не шейке матки у женщин. Во время беременности курение, в том числе и пассивное, вызывает нарушение кровообращения в плаценте, является серьезным фактором риска внутриутробной гипоксии – недостаточного поступления кислорода к плоду, задержки внутриутробного развития плода, увеличивают риск внутриутробной гибели плода, а впоследствии – синдрома внезапной смерти новорожденных. Вредные вещества и канцерогены выделяются также при курении кальяна. Поэтому обоюдный отказ от курения – один из важных этапов в планировании беременности. Желателен отказ от курения табака по меньшей мере за три месяца до планируемого зачатия.
Вредные вещества и канцерогены выделяются также при курении кальяна. Поэтому обоюдный отказ от курения – один из важных этапов в планировании беременности. Желателен отказ от курения табака по меньшей мере за три месяца до планируемого зачатия.
Так же за 3 месяца желателен отказ от приема алкоголя. Длительное и регулярное воздействие алкоголя на растущие половые клетки как женщин, так и мужчин, способно вызывать серьезные генетические мутации и способствовать повышенному риску формирования пороков развития плода, прерывания беременности на ранних сроках, внутриутробной задержке развития плода, а также к тяжелым физическим и психическим нарушениям у рожденных детей. На ранних сроках беременности, когда происходит закладка всех органов и систем плода, алкоголь наносит непоправимый вред развитию малыша.
Естественно, во время беременности и на этапе планирования совершенно недопустимо употребление наркотических веществ. Употребление наркотиков приводит к серьезным осложнениям, как для матери, так и для плода. Если мать употребляет наркотики, отмечается внутриутробная задержка роста плода, гипоксия плода (недостаточное поступление кислорода), врожденные аномалии: пороки развития головного мозга, кишечника, дефекты развития конечностей, аномалии мочевыводящих путей, кровоизлияния в головной мозг. Возможна внутриутробная гибель плода.
Если мать употребляет наркотики, отмечается внутриутробная задержка роста плода, гипоксия плода (недостаточное поступление кислорода), врожденные аномалии: пороки развития головного мозга, кишечника, дефекты развития конечностей, аномалии мочевыводящих путей, кровоизлияния в головной мозг. Возможна внутриутробная гибель плода.
Рациональное питание при подготовке к беременности
В первую очередь при планировании беременности стоит задуматься о своем питании. Полноценное питание до беременности поможет развивающемуся плоду получать все необходимые вещества уже с первых недель беременности, когда происходит закладка всех органов. Пищевой рацион будущих родителей должен включать сбалансированное количество белков, жиров и углеводов, а также витамины и минеральные вещества. Многие продукты содержат канцерогены, красители, консерванты и всякие другие добавки, постоянное употребление которых наносит значительный вред здоровью.
Также стоит отказаться от «фаст-фуда», сухомятки. Желательно исключить из рациона полуфабрикаты. Кушать нужно регулярно 4-5 раз в день небольшими порциями, не переедать. В ежедневный рацион планирующей беременность женщины должно входить побольше свежих фруктов и овощей, зелени, молочных продуктов, особенно творога и кефира, зерновых. От консервов лучше отказаться вообще. Желательно ограничить количество легко усваиваемых углеводов и животных жиров, а также кофе.
Перед беременностью желательно нормализовать свой вес, поскольку и избыточный вес и чрезмерная худоба отрицательно сказываются на способности женщины зачать и выносить малыша.
Примерно за 3 месяца перед планированием беременности обоим партнерам желательно начать прием фолиевой кислоты. Этот витамин значительно снижает вероятность пороков развития нервной системы у будущего малыша. Очень часто будущим родителям рекомендуется также прием препаратов йода, поскольку практически во всех районах нашей страны отмечено недостаточное содержание йода в воде. Достаточное содержание йода в пище или дополнительный прием препаратов йода способствует зачатию и вынашиванию малыша.
Физические нагрузки для подготовки к беременности
Здоровый образ жизни связывают с обязательными физическими нагрузками. Действительно, дозированные аэробные (обогащающие организм кислородом) нагрузки полезны для здоровья, они повышают стрессоустойчивость организма, улучшают кровообращение, дыхание, насыщенность кислородом, что благоприятно для зачатия ребенка.
К таким нагрузкам относятся ходьба пешком (в том числе по беговой дорожке), плавание, велосипед, лыжи, коньки. Тренировка мышц брюшного пресса благоприятно скажутся на поддержании формы во время беременности и восстановление после родов, а также поможет благоприятному течению родов. Естественно, чрезмерных физических нагрузок нужно избегать, особенно женщинам. Они вызывают истощение организма, могут приводить к сбою менструального цикла и бесплодию.
Мужчинам, планирующим зачатие, необходимо избегать длительного посещения бань, саун, не стоит длительно принимать ванну с горячей водой, носить тесное белье, по возможности избегать перегрева, работы в горячем цеху. Это важно потому, что при высокой температуре (выше 37 градусов) нарушаются процессы сперматогенеза – согревания мужских половых клеток – сперматозоидов. Оптимальная температура для нормального течения процесса сперматогенеза должна быть приблизительно на 1 градус ниже температуры тела.
Сон и отдых
Очень важное значение в поддержании здорового образа жизни играет полноценный ночной сон. Плохой сон приводит к возникновению головных болей, ухудшению памяти, внимания, нарушению психических процессов. Недосыпание может приводить к развитию депрессии и синдрома хронической усталости. Кроме того, недостаточный сон может быть причиной гормональных сбоев, нарушения менструального цикла, трудностей в зачатии ребенка. Сон необходим человеку для восстановления сил, отдыха. Именно во время сна активизируются биохимические процессы восстановления и накопления растраченных энергетических ресурсов, синтез целого ряда гормонов и других биологически активных веществ. Будущим родителям важен непрерывный ночной сон в течение 8 часов в хорошо проветриваемом помещении. Ложиться спать желательно не позже 22 часов. По возможности, неплохо было бы отказаться от работы в ночное время.
Стрессы перед беременностью
В современном мире полностью избегать стрессовых ситуаций практически невозможно. Однако влияние стресса на состояние здоровья и репродуктивную функция трудно недооценить. Уже на этапе планирования беременности хронический стресс может вызывать значительные патологические состояния. Недлительное, умеренное стрессовое воздействие, мобилизует защитные силы организма, направленные на устранение раздражителя и является в какой-то мере тренировкой для человеческого организма. Однако при влиянии чрезвычайно сильных факторов или при хроническом воздействии из защитной, приспособительной реакции стресс переходит в патологическую фазу – фазу дистресса, или «плохого» стресса, при котором происходит срыв компенсаторных реакций организма. При этом возникают разнообразные симптомы, ведущими из которых являются повышенная раздражительность, нервозность, головная боль, расстройства пищеварения и другие. В таких ситуациях развиваются депресии, различные хронические заболевания – сердечно-сосудистой, нервной системы, желудочно-кишечного тракта, происходит снижение иммунитета. У мужчин на фоне хронического стресса может развиться половая дисфункция, у женщин – возникнуть проблемы с менструальным циклом и как следствие, бесплодие, то есть неспособность к зачатию ребенка.
В период планирования беременности по возможности желательно избегать стрессовых ситуаций, учиться относиться спокойнее ко всему происходящему. Можно овладеть методиками релаксации, самовнушения, посетить психологические тренинги. Положительные эмоции, получаемые от просмотра хороших фильмов, спектаклей, посещения концертов любимой музыки, способствуют выработке эндорфинов, улучшению настроения и самочувствия, отвлекают и, соответственно, нивелируют неблагоприятное действие стрессов. Физические нагрузки (занятия спортом, танцы, пешие, велосипедные, лыжные прогулки, плавание) способствуют выработке гормонов удовольствия, обладающих антистрессовым эффектом. Просмотру программ по телевидению или общению в интернете лучше предпочесть прогулки на свежем воздухе и встречи с друзьями. Зачастую, источником стресса может стать общение на различных женских форумах, где смакуются истории неудачных беременностей или родов. Следует избегать таких общений. Также не стоит расстраиваться и паниковать, если желанная беременность не наступает с первой же попытки, иногда для зачатия у совершенно здоровых родителей необходимо от 3 до 6 месяцев.
Условия труда
Уже на этапе подготовки к беременности нежелателен контакт будущих родителей с профессиональными вредными факторами производственной среды и факторами трудового процесса. К вредным факторам производственной среды относятся токсические химические вещества (это актуально для работников химической, фармацевтической промышленности), ионизирующее излучение, статическое электричество, фактор освещения, биологические факторы (контакт с антибиотиками, гормонами, другими лекарственными препаратами, например, у работников фармацевтических производств). Для мужчин вредными факторами являются работа в горячем цеху или нахождение в помещениях с температурой воздуха выше 37 градусов. Для будущих мам негативное влияние на организм могут оказать работа в ночную смену, частые перелеты, смены климата.
Также к неблагоприятным условиям труда можно отнести нерациональную организацию рабочего места (неудобная, неэргономичная мебель, недостаточное освещение, неправильная установка офисной техники с нарушением правил техники безопасности, отсутствие или недостаточная механизация труда), а также негативный психо-эмоциональный климат на рабочем месте.
Период беременности, пожалуй, самый ответственный период в жизни супружеской пары, поэтому и подготовка к нему должна быть очень ответственной, ведь от этого зависит здоровье мамы и малыша.
Курение при беременности
Курение при беременности
Почему опасно курить во время беременности?САМЫЙ БОЛЬШОЙ ВРЕД КУРЕНИЕ НАНОСИТ ЕЩЕ НЕРОЖДЕННЫМ ДЕТЯМ!
ПОСЛЕДСТВИЯ КУРЕНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ.
Сигаретный дым содержит более 4 000 химических веществ, включая такие, как цианид и свинец, и, по крайней мере 60 канцерогенных соединений. Когда беременная курит, все это попадает в ее кровоток — источник кислорода и питательных веществ для будущего ребенка.
Из этих 4 000 веществ для вашего ребенка особенно опасны никотин и угарный газ. Именно эти два вещества вызывают большинство осложнений у курящих беременных.
Самые серьезные осложнения возникают именно потому, что никотин и угарный газ сокращают количество кислорода, поступающего к ребенку. Никотин сужает сосуды, включая те, которые находятся в пуповине.
КАКИЕ ПОСЛЕДСТВИЯ МОГУТ БЫТЬ, ЕСЛИ БУДУЩАЯ МАМА КУРИТ?
- Ваш малыш может родиться раньше положенного срока;
- при рождении – малый вес плода;
- высокий риск рождения в состоянии тяжелой асфиксии;
- увеличивается частота кровотечений во время беременности;
- увеличивается риск развития тяжелых врожденных аномалий;
- мертворождение.
Такие заболевания, как диабет или повышенное артериальное давление врач может контролировать при помощи лекарств, но в случае с курящей беременной, все зависит только от будущей мамы.
КАК КУРЕНИЕ ПОВЛИЯЕТ НА МОЕГО МАЛЫША?
Нехватка кислорода может сильно отразиться на росте и развитии вашего малыша. В среднем, курение при беременности удваивает риск преждевременных родов и рождения маловесного ребенка (с весом менее 2,5 кг), а также увеличивает риск мертворождения более, чем в два раза.
Каждая выкуренная сигарета угрожает вашей беременности. Несколько сигарет в день лучше, чем целая пачка, но, на самом деле, разница не так велика, как вы думаете. Организм курильщика очень чувствителен к первым дозам никотина, поступающим ежедневно, поэтому даже одна или две сигареты вызовут значительное сужение сосудов.
Во время беременности все необходимые питательные вещества и кислород поступают к малышу через мамину плаценту и пуповину. У курящих мам происходят изменения в плаценте: она истончается, изменяется ее структура, форма, место прикрепления и, как следствие, нарушается плацентарный кровоток, что приводит к недостаточному поступлению питательных веществ и кислорода, а соответственно к нарушению питания, роста и развития малыша. Плацентарная недостаточность характерна для всех курящих беременных.
В среднем, привычка выкуривать пачку сигарет в день при беременности, сократит вес вашего ребенка примерно на 250 грамм. Большее количество выкуриваемых сигарет приводит к еще большему снижению веса.
У плода слишком малого размера могут быть недоразвиты некоторые органы. Легкие могут не успеть сформироваться к моменту родов, а это значит, что свои первые дни или недели малыш может провести подсоединенным к аппарату искусственного дыхания. Позже, когда он сможет дышать сам (и даже если он сможет это делать сразу после рождения), у него все равно могут возникнуть проблемы с дыханием — из-за отставания в развитии легких или других негативных эффектов от воздействия никотина. Дети, чьи мамы курили во время беременности, особенно предрасположены к астме и подвергаются двойному или даже тройному риску развития синдрома внезапной детской смерти (СВДС).
Дети, чьи матери курили в первом триместре беременности, чаще рождаются с болезнями сердца, в том числе с пороками сердца. Установлена связь между курением и риском рождения ребёнка с дефектами развития носоглотки — заячья губа или волчья пасть. Курение увеличивает вероятность рождения ребенка с синдромом Дауна, паховой грыжей, косоглазием.
Курение во время беременности может отразиться на деятельности головного мозга вашего ребенка. У детей курящих мам возникают сложности в обучении, поведенческие проблемы и относительно низкий коэффициент интеллекта.
Дети курильщиков имеют слабый иммунитет, а значит, чаще болеют.
ПАССИВНОЕ КУРЕНИЕ.
Мало кто задумывается о вреде пассивного курения, которое, прежде всего, сказывается на членах семьи курильщика. Между тем, статистика свидетельствует, что дети, подверженные пассивному курению, в том числе внутриутробно, рискуют чаще, чем не подверженные пассивному курению сверстники, заболеть сахарным диабетом, ожирением. Гораздо чаще у таких детей возникают повторные инфекции верхних дыхательных путей, другие болезни органов дыхания, в том числе бронхиальная астма. Пассивные курильщики – группа риска в отношении болезней системы кровообращения, злокачественных новообразований. В мире пассивными курильщиками являются более миллиарда детей в возрасте до 14 лет.
ВЫ МОЖЕТЕ СДЕЛАТЬ СВОЕМУ МАЛЫШУ ПОДАРОК, БРОСИВ КУРИТЬ – ЧЕМ РАНЬШЕ, ТЕМ ЛУЧШЕ!
И лучше, если Вы это сделаете прежде, чем начнете попытки зачать ребенка.
Во-первых, в этом случае Ваши шансы на зачатие увеличатся! Ведь выработка и формирование яйцеклеток в организме женщины происходит и заканчивается еще до рождения женщины, а их количество изначально ограничено. Табак губительно на них действует, да еще препятствует их оплодотворению. Причиной бесплодия в семье может быть и курение супруга. К сожалению, никотин сильно снижает детородную функцию.
Во-вторых, Вам не придется испытывать стресс от бросания курить в тот момент, когда нужно будет думать совсем о другом — о правильном питании, физических упражнениях и подготовке к родам.
Конечно, не всем удается планировать свою жизнь заранее. И если, узнав о своей беременности, Вы все еще курите, никогда не поздно бросить. Начав сразу предпринимать шаги в этом направлении, Вы очень поможете своему будущему ребенку.
Поэтому, Вам следует немедленно прекратить курить, если Вы запланировали беременность или только что узнали о своей беременности. А лучше вообще не курить.
СЛЕДУЕТ ПРИЛОЖИТЬ ВСЕ СИЛЫ, ЧТОБЫ РАСПРОЩАТЬСЯ С ПАГУБНОЙ ПРИВЫЧКОЙ – КУРЕНИЕМ!
После 14-16 недели беременности плод начинает стремительно набирать вес. Если в этот момент Вы все еще курите, рост ребенка начинает замедляться. Но как только Вы бросите, ребенок начнет получать необходимый ему кислород и уже на следующем УЗИ врач заметит изменения в росте плода. Даже если Вы курите на сроке 30 недель, еще можно дать ребенку возможность несколько недель полноценно расти и прибавлять в весе. Это так же просто, как выбросить свои сигареты и не закуривать снова.
Несмотря на то, что Вы отдаете себе отчет во всех последствиях, не всегда бывает просто отказаться от этой привычки. Тяга к никотину может свести к нулю ваши благие намерения и даже превозмочь вашу привязанность к будущему ребенку. Поэтому не пытайтесь бороться с привычкой самостоятельно. Поговорите с врачом о разных способах бросания курить. Попросите своего партнера и близких о поддержке. Ведь внутри Вас развивается новая жизнь!
БУДУЩИЕ РОДИТЕЛИ, ЗАДУМАЙТЕСЬ О ВЛИЯНИИ КУРЕНИЯ НА БЕРЕМЕННОСТЬ И О ТЕХ ПРЕИМУЩЕСТВАХ, КОТОРЫЕ ПОЯВЛЯЮТСЯ, ЕСЛИ БРОСИТЬ КУРИТЬ!
Учреждение здравоохранения «39-я городская клиническая поликлиника»
Родителям: девять причин бросить курить
13.07.2018
Количество просмотров: 1120
Немало курящих женщин мечтает о ребенке. Некоторые продолжают курить во время беременности, ссылаясь на миф о том, что попытка бросить – сильный стресс для организма будущей матери. Назовем восемь факторов воздействия курения на организм, которые должны мотивировать родителей бросить курить.
Табачный дым содержит свыше 4 тысяч химических соединений, более 60 из них обладают канцерогенным действием, то есть способны вызвать онкологическое заболевание. Никотин – основное соединение, вызывающее табачную зависимость, не канцероген, но табачная зависимость побуждает курить снова и снова. Таким образом, организм испытывает на себе продолжительное воздействие табачного дыма и канцерогенных веществ, находящихся в табаке.
Как влияет на беременность никотин? Курение приводит к снижению подвижности сперматозоидов у мужчин, а у женщин – к нарушению овуляции, затруднению перемещения яйцеклеток по маточным трубам и ухудшению имплантации яйцеклетки в матке. Во время беременности курение повышает частоту отслойки плаценты, ее неправильное расположение и маточные кровотечения во время беременности.
Воздействие токсинов табачного дыма повышает риск невынашивания беременности. Никотин вызывает нарушение кровотока в матке и плаценте, и ребенок в утробе получает меньше кислорода и питательных веществ. Угарный газ, который содержится в табачном дыме, связывает гемоглобин, а это уменьшает количество кислорода, который переносит гемоглобин, – в том числе и в организм малыша, что приводит к хронической гипоксии плода – кислородному голоданию ребенка. В результате недостаточного поступления кислорода в клетки, ткани и органы начинается формирование патологических процессов в организме будущего младенца.
Недостаток кислорода в период внутриутробного развития приводит к тому, что у женщины в два раза повышается риск родить ребенка с дефицитом веса (менее 2500 г). Кроме того, повышается риск внезапной смерти младенца во сне и увеличивается вероятность снижения интеллекта. Дети курящих матерей позже начинают говорить, хуже читают и считают.
У курящих мам чаще рождаются дети с полидактилией – лишними пальцами на руках и ногах. От одной до десяти сигарет в день во время беременности повышает этот риск на 29 процентов, 11–20 сигарет – на 38 процентов, а более 21 сигареты – на 78 процентов.
Курение нарушает функции щитовидной железы у будущей мамы и ее ребенка. Если женщина ожидает мальчика, то курение во время беременности может лишить её внуков. Количество сперматозоидов, которые вырабатывает организм сыновей курильщиц, снижено на 40 процентов.
После родов никотин замедляет выработку гормона пролактина, стимулирующего выделение грудного молока. Под действием табачного дыма в молоке уменьшается количество гормонов, витаминов и антител. Концентрация никотина в молоке почти в три раза выше, чем в крови матери.
Хочется напомнить родителям, сидящим за столом с сигаретой, что для ребенка один час в накуренной комнате равен выкуриванию десяти сигарет. Он вдыхает больше табачного дыма, чем взрослый, поскольку совершает в два раза больше дыхательных движений в минуту. Курение родителей повышает вероятность развития бронхиальной астмы, аллергических и онкологических заболеваний.
И, наконец, будет или нет курить ваш будущий ребенок, ответить несложно: дурной пример заразителен! И далее – потянется вся цепочка неприятных «событий» в его жизни и жизни ваших внуков, которую мы вам только что обрисовали. Поэтому каждому, кто тянется за пачкой сигарет с красноречивыми словами: «Курение убивает», мы советуем задуматься о том, что вместе с табачным дымом улетает здоровье потомков.
Елена Антропова, Архангельский центр медицинской профилактики.
Источник: http://zdorovie29.ru/healthy-life-style/roditelyam-devyat-prichin-brosit-kurit-2/
Курение и беременность (обзор литературы)
Курение, к сожалению, наиболее частая из вредных привычек среди беременных. Несмотря на вред курения для здоровья, процент курящих женщин в последнее время значительно увеличился. Многие женщины не задумываются о том, что курение во время беременности связано с целым рядом негативных воздействий. Плод человека развивается в сложных условиях и взаимоотношениях как с организмом матери, так и с окружающей средой [1, 2, 10]. Главный действующий компонент табака — это, конечно, никотин. Он настолько легко проникает через плаценту, что концентрация этого вещества у плода нередко выше, чем в крови его матери [6, 11]. При курении сигареты, папиросы, трубки или сигары в дыхательные пути попадает множество опасных веществ — угарный газ, бензпирен и даже радиоактивные изотопы. Часть ядовитых продуктов (например, тиоцианат) образуется в организме матери и плода во время распада табачных ингредиентов [3, 9, 11]. Все это немедленно вторгается в процесс внутриутробного развития и оказывает на него негативное воздействие.
Мировая статистика знакомит нас со следующими цифрами: в США курящими в начале беременности являются 55 % женщин, а до конца ее продолжают курить 25 %. В Швейцарии в начале беременности курят 42 %, до конца — 33 %. В Австралии в первом триместре курят 40 % и до родов продолжают курить 33 % женщин. В Чехии в начале беременности курят 24,3 %, до конца — 18 % женщин [7, 10]. В Украине курит каждая пятая женщина; за последние 20 лет прослойка курящего женского населения Украины увеличилась в 4 раза. Ряд авторов [5, 9, 13] указывают, что продолжают курить во время беременности так же активно, как и до нее, от 25 до 50 % женщин. Только 15 % курящих женщин полностью отказались от этой пагубной привычки до планируемой беременности.
Наблюдение за беременными, злоупотребляющими табакокурением, показало, что отслойка плаценты встречается у них с частотой 7,5–8,3 %, а это приблизительно вдвое выше, чем у тех, кто не курит; предлежание плаценты — от 2,4 до 3 %, что в 1,5 раза чаще, чем у некурящих [12, 13].
У женщин, выкуривающих в день одну или более пачек сигарет, частота выкидышей в 1,5 раза выше, чем у некурящих. А если курение к тому же сочетается с употреблением алкоголя, то риск выкидыша возрастает в 4,5 раза. Преждевременное отхождение околоплодных вод отмечено в 9–11 %, что в 1,5 раза чаще, чем у некурящих, а преждевременных родов на сроке до 32 недель насчитывается в 2 раза больше, чем в группе женщин, не страдающих этой пагубной привычкой [6, 8].
У курящих матерей наблюдается большая частота вагинальных кровотечений [7, 9]. Также во второй половине беременности у курящих женщин чаще встречаются токсикозы. Очень часто у беременных женщин выявляются разнообразные изменения плаценты, которые напрямую связаны с курением [5–7, 14]: масса плаценты ниже нормы; плацента более тонкая, имеет более круглую форму; имеют место ультраструктурные изменения; наблюдается нарушение плацентарного кровотока.
Ряд авторов [9, 17] указывают, что случаи отрыва и обширных инфарктов плаценты являются наиболее частыми причинами смертности плода и неонатальной смертности у матерей, куривших во время беременности.
После выкуренной матерью сигареты наступает спазм кровеносных сосудов плаценты, и плод находится в состоянии легкого кислородного голодания несколько минут [1, 3]. При регулярном курении во время беременности плод находится в состоянии хронической кислородной недостаточности практически постоянно. Следствие этого — внутриутробная задержка развития плода, ее частота — от 4,2
до 5,2 %, что вдвое больше, чем у тех, кто не курит [12, 14]. В силу особенностей фетального кровотока 40–60 % токсических веществ, попадая в организм плода, проходят к сердцу и различным тканям, не подвергаясь предварительной детоксикации в печени [1, 7]. Помимо этого у плода в связи с низкой активностью ферментативных систем отмечается сниженная детоксикационная функция печени. Следовательно, даже незначительное воздействие токсических компонентов табачного дыма может вызвать нарушение внутриутробного развития ребенка [4, 6]. Поступление химических веществ от матери к плоду через плаценту зависит от плацентарного транспорта и метаболизма. Также токсические вещества табачного дыма влияют на способность плаценты пропускать питательные вещества. Никотин подавляет не только захват плацентарных аминокислот, но и их транспортировку к плоду. Это происходит вследствие влияния на плацентарную холинергическую систему. Никотин блокирует холинергические рецепторы и делает невозможным влияние ацетилхолина, усиливающее транспорт через плаценту [1, 15]. Вмешиваясь в процесс освобождения ацетилхолина и нарушая плацентарный кровоток, перечисленные вещества могут затруднять диффузию аминокислот и других питательных веществ со стороны трофобласта, то есть материнских сосудов, в сторону плацентарных сосудов. Доказано, что масса новорожденных детей от курящих матерей в среднем на 200 г ниже, чем у детей, матери которых не курили [12, 13].
Табакокурение ведет к нарушениям кровообращения в организме и является основной причиной частичной блокады притока крови к мозгу ребенка. Это может привести к рождению младенца с врожденными аномалиями нервной системы и нарушениями психики. По результатам некоторых исследований [15, 16] считается, что существует зависимость между курением и рождением умственно неполноценных детей с болезнью Дауна. Курящие женщины рискуют родить чрезмерно возбудимого ребенка с симптомами гиперактивности и дефицита внимания. Для этих детей уже в раннем возрасте характерны импульсивность и повышенная раздражительность, уровень интеллектуального развития у них ниже среднего. При курении во время беременности снижается уровень фолатов в плазме крови и эритроцитах, и у беременных курильщиц даже при нормальном потреблении фолиевой кислоты ее содержание в организме снижается до таких концентраций, которые создают опасность развития у новорожденного дефектов закрытия нервной трубки (spina bifida). Также доказано, что влияние никотина на мозг ребенка во внутриутробном периоде делает его более склонным к курению в зрелом возрасте [2, 3, 7, 8].
Плод получает никотин не только непосредственно из крови матери, он также способен всасываться через кожу и ЖКТ плода из амниотической жидкости (околоплодных вод). Такое поступление возможно у детей, матери которых страдают от пассивного курения, что доказывается наличием никотина в волосах новорожденных. Выявлено, что 80 % женщин являются пассивными курильщицами, а 50 % выросли с курящими родителями [7, 16]. Большое количество некурящих женщин подвергается воздействию табачного дыма на работе или дома. Но беременным нужно стараться по возможности избегать тех мест, где собираются курящие люди. Даже после рождения ребенка курение будет представлять опасность: вряд ли пойдет на пользу младенцу, если он будет вдыхать дым. К тому же уровень синдрома внезапной младенческой смерти у детей курящих матерей в среднем на 30 % выше, чем у детей некурящих. Особенно высока у курящих женщин смертность близнецов [10, 14].
Матери, курящие во время беременности, скорее всего будут продолжать курить после рождения ребенка, и влияющее на мозг воздействие никотина будет происходить при вскармливании грудным молоком и вдыхании воздуха в доме. Это означает риск пассивного курения младенца. Жирность грудного молока у курящих матерей обычно низкая. Никотин способен проникать в молочные железы у беременных и кормящих женщин, из-за чего у них наблюдается недостаточное образование молока, в результате мать очень рано заканчивает кормить ребенка грудью.
Малыши, рожденные курящими мамами, более восприимчивы к болезням дыхательных путей, к респираторным заболеваниям и гораздо чаще рискуют заполучить диабет или ожирение. Медики из Каролинского университета доказали, что риск сахарного диабета возрастал в 4,1 раза, если беременная выкуривала до 10 сигарет в день, если же количество было 10 и более сигарет, то риск увеличивался в 4,5 раза. А риск ожирения у детей был на 34–38 % выше по сравнению с теми, чьи матери не курили [14].
Таким образом, материнское курение — это риск для матери и ребенка. Курение во время беременности увеличивает вероятность ее неблагоприятного завершения почти в 2 раза [15]. Поэтому чем раньше будущая мама избавится от этой вредной привычки, тем лучше будет для обоих. Но даже если мать бросит курить на последнем месяце беременности, то польза для нее и для ребенка будет ощутима.
Bibliography
1. Гавалов С.М., Соболева М.К. Критерии «табачного синдрома» у новорожденных // Вопросы охраны материнства и детства. — 1991. — № 10. — С. 30-33.
2. Геревич Г.Й. Тютюнопаління та його вплив на перебіг вагітності, пологів, стан плода і новонародженого: Автореф. дис… канд. мед. наук. — К., 2005. — 23 с.
3. Гунько Л.В., Ахмина К.Н. Влияние табакокурения на потомство родителей // Вопросы гинекологии, акушерства и перинатологии. — 2007. — № 4. — С. 84-90.
4. Лысенко К.И., Нечаева Л.В., Бяхова Е.Б. Курение как неблагоприятный фактор психосоциальной адаптации // Клинический вестник. — 1995. — № 4. — С. 31-32.
5. Макагонов И.А. Острое влияние табакокурения матери на плод: Автореф. дис… канд. мед. наук. — Львов, 1991. — 25 с.
6. Подольский В.В., Гуревич Г.Й. Стан ендокринної функції плаценти та гормональний баланс у вагітних під впливом тютюнопаління // Перинатологія і педiатрiя. — 2004. — № 2. — С. 7-10.
7. Фадеев Р.А., Зубкова Н.В., Золоков А.А. Изучение взаимосвязи табакокурения родителей и распространенности зубочелюстных аномалий у детей // Институт стоматологии. — 2007. — № 2. — С. 38.
8. Ananth C.V., Savitz D.A., Luther E.R. Maternal cigarette smoking as risk factor for placental abruption, placenta previa, and uterine bleeding in pregnancy // Am. J. Epidemiol. — 2002. — Vol. 9. — Р. 543-547.
9. Cnattingius S.P., Lindmark G.K., Meirik O.Y. Who continues to smoke while pregnant? //J. Epidemiol Community Halth. — 1992. — Vol. 46. — P. 218-221.
10. Fildinq J.E. Smoking and women: Tragedy of the majority // New Engl. J. Med. — 2006. — Vol. 317. — P.1343-1345.
11. Fingerhut L.A., Kleinman J.C., Kendrick J.S. Smoking before, during, and after pregnancy // Am. J. Public Health. — 2003. — Vol. 80. — Р. 541-544.
12. Fried P.A. Prenatal exposure to tobacco and marijuana: effects during pregnancy, infancy, and early childhood // Clin. Obstet.Gynecol. — 2002. — Vol. 36. — P. 319-337.
13. Kistin N.L., Handler D.H. et al. Cocain and cigarettes: a comparison of risks // Pediatr Perinet Epidemiol. — 2002. — Vol. 10. — P. 183-188.
14. Kurklund-Blomberg N.B., Cnattingius S.K. Preterm birth and maternal smoking: Risks related to gestational age and onset of delivery // Am. J. Obstet. Gynecol. — 2004. — Vol. 70. — Р. 1051‑1055.
15. Meis P.J., Michelutte R.L., Peters T.J. et al. Factors associated with preterm birth in Cardiff, Wales // Am. J. Obstet. Gynecol. — 2002. — Vol. 173. — P. 590-602.
16. Taylor J.A., Sanderson M.A. Reexamination of the risk factors for the sudden infant death syndrome // J. Pediatr. — 1995. — Vol. 126. — P. 887-891.
17. Women and Smokinq. A report of the surqeon general — 2001//http:www.cdc.qov/tobacco/sqr — for women/ataqlance.htm
кто рискует родить ребёнка-аутиста и правда ли, что беременным нельзя бросать курить
12:33, 30 марта 2017
Разбираем заблуждения вместе с кандидатами медицинских и психологических наук
Е1.RU продолжает развенчивать разные околонаучные мифы вместе с екатеринбургскими учёными. Сегодня поговорим о заблуждениях, связанных с генетическими заболеваниями — синдромом Дауна, аутизмом, задержкой умственного развития.
Узнаем, правда ли больные дети в большинстве случаев рождаются в семьях алкоголиков и наркоманов, и как влияет «пьяное» зачатие на здоровье будущего ребёнка. Выясним, может ли прививка и другие внешние факторы вызвать у ребёнка аутизм и правда ли аутисты — это одарённые люди.
Поговорим о том, ставит ли рождение ребёнка с синдромом Дауна крест на появлении здоровых детей. А ещё о том, правда ли резкий отказ от курения хуже самого курения во время беременности.
Ответить на эти вопросы мы попросили двух учёных — кандидата медицинских наук, гинеколога-генетика, доцента кафедры акушерства и гинекологии факультета повышения квалификации и профессиональной переподготовки УГМУ Елену Кудрявцеву (она уже рассказывала нам о мифах, связанных с беременностью) и кандидата психологических наук, доцента кафедры педагогики и психологии образования УрФУ Людмилу Токарскую.
Миф первый: дети с генетическими отклонениями рождаются только у пар в возрасте
— Для начала я бы хотела сказать, что генетические заболевания бывают разными. Есть хромосомные болезни, когда нарушено количество или структура хромосом (например, синдром Дауна — это лишняя хромосома в 21-й паре), а есть генные болезни, когда хромосомный набор нормальный, но в каком-то гене, ответственном за развитие заболевания, произошла мутация. Так вот, риск хромосомных болезней с возрастом действительно существенно возрастает, прежде всего, такая зависимость доказана для матери будущего ребёнка. Например, риск синдрома Дауна у плода в 25 лет составляет всего 1 из 1 250, в 35 — 1 из 385, а в 45 — уже 1 из 30. Для генных же болезней такой зависимости нет. В этом случае риск рождения больного ребёнка повышен у носителей генетических мутаций, и от возраста это не зависит.
Миф второй: от «пьяного» зачатия рождаются больные дети
— Алкоголь на самом деле оказывает негативное влияние на половые клетки, особенно при систематическом употреблении, и наиболее опасно, если алкоголем злоупотребляет будущая мать. Что касается «пьяного» зачатия, то здесь, как правило, действует механизм «всё или ничего» — либо алкоголь вообще никак не влияет на оплодотворённую яйцеклетку, либо воздействует настолько сильно, что беременность не развивается, и происходит самопроизвольный выкидыш или регресс беременности.
Поэтому если после «пьяного» зачатия беременность нормально развивается, то можно считать, что всё в порядке и алкоголь на ребёнка не повлиял. Однако негативное воздействие алкоголя в течение беременности имеет дозозависимый эффект — чем больше и чаще его употреблять, тем риск выше. При этом считается, что абсолютно безопасных доз алкоголя при беременности нет. Установлено, что так называемый фетальный алкогольный синдром (задержка умственного развития ребёнка) может сформироваться даже при однократном употреблении алкоголя будущей мамой. За несколько месяцев до зачатия, конечно, желательно придерживаться здорового образа жизни, но жёстких запретов на алкоголь в этот период нет.
Миф третий: в семье, где родился ребёнок с синдромом Дауна, шанс на рождение здорового ребёнка мал
— Если родился ребёнок с синдромом Дауна, это, как правило, «случайность», и риск повторения крайне мал, шансы на рождение здорового ребёнка намного выше. А вот если родители являются носителями мутаций, которые могут приводить к генным заболеваниям, и это выявляется после рождения больного ребёнка, то в данном случае риск, что и следующий ребёнок родится больным, очень высокий (25-50% в зависимости от типа наследования). Для оценки риска повторного рождения ребёнка с генным заболеванием необходима консультация клинического генетика, который составит генеалогическое древо, назначит генетические исследования и определит степень риска.
— В интернете можно найти массу примеров, как люди с синдромом Дауна получали образование, создавали семьи…
— Люди с синдромом Дауна имеют нарушение интеллекта различной степени тяжести, однако они могут обучаться по адаптированным образовательным программам. А может ли человек с синдромом Дауна пройти программу вуза? Да, может, но на это ему понадобится гораздо больше времени, чем другим людям, может не хватить всей жизни. То, что люди с синдромом Дауна оканчивают вузы, женятся и рожают детей — это миф, кроме того, например, мальчики с синдромом Дауна, как правило, стерильны от природы.
Миф четвёртый: нездоровый ребёнок может родиться из-за приёма лекарств во время беременности
— Безусловно, приём лекарств, противопоказанных при беременности, повышает риск пороков развития у ребенка. Лекарств, у которых в аннотации написано «разрешено при беременности» немного, например, фолиевая кислота. Однако если в инструкции указано, что приём возможен, если потенциальная польза превышает риск, то эти лекарства по назначению врача применять тоже можно, как правило, риск при приёме препаратов этой группы очень низкий.
Лекарств, для которых доказан жёсткий тератогенный эффект (способность вызывать пороки развития) не так много, и их при беременности никто назначать не будет.
Миф пятый: больные дети рождаются у алкоголиков, наркоманов, а у здоровых родителей такого быть не может
— К сожалению, рождение ребёнка с пороками развития или с хромосомной патологией возможно в любой семье. Однако наркотики и алкоголь этот риск повышают во много раз, а здоровый образ жизни, лечение хронических инфекционных заболеваний, грамотная подготовка к беременности существенно снижают.
Миф шестой: резкий отказ от курения во время беременности ещё вреднее, чем продолжение курения
— Нет, это неправда. Курение — это крайне вредная вещь при беременности. И дело не только и не столько в генетических мутациях. Доказано, что курение при беременности повышает риск онкологии у будущего ребёнка в течение жизни. Курение оказывает влияние и на свёртываемость крови, оно приводит к нарушению плодово-плацентарного кровотока и повышает риск задержки роста плода.
Есть данные, что каждая сигарета, выкуренная беременной в сутки, повышает риск преждевременных родов на 3%. Казалось бы, немного, а что если женщина выкуривает в сутки пачку сигарет… Не все негативные эффекты курения очевидны сразу после рождения, поэтому аргумент, что «подруга курила и ничего», не выдерживает критики. Так же, как и утверждение о вреде отказа от курения. В идеале, бросить курить желательно заблаговременно, до беременности, но, если этого сделано не было, необходимо отказаться от никотина сразу, как только женщина узнала о беременности, а не оправдывать себя и не искать поводов продолжать курить.
Миф седьмой: аутизм — это генетическое заболевание
— Аутизм — это заболевание, которому в последние годы уделяется много внимания. Доказана, в том числе, и генетическая предрасположенность, есть специальные исследования, которые позволяют провести анализ на наличие мутаций единовременно во всех генах, для которых доказана связь с аутизмом. Тем не менее генетика — это не единственная причина, во многих случаях не удаётся установить фактор, который привёл к этой патологии, даже при полном обследовании. Но в данном случае генетическое тестирование помогает определить риск возникновения аутизма у других детей в данной семье. Исследователи также указывают на возможную связь аутизма с геном короткого плеча 15-й хромосомы, который отвечает за транспорт серотонина.
Раньше предполагалось, что аутизм характерен только для представителей белой расы и может встречаться только в высокоинтеллектуальных семьях, однако в дальнейшем эти данные не подтвердились, не выявлено различий в заботе и воспитании детей. Психогенные факторы в настоящее время рассматриваются как возможные пусковые механизмы.
Ещё есть теория, предполагающая наличие у детей с расстройствами аутистического спектра проблем с расщеплением некоторых веществ. Приверженцы данного подхода высаживают своих детей на безглютеновые и безказеиновые диеты.
Откуда версия про прививку и какие-то другие факторы, из-за которых в полтора года ребёнок стал аутистом? Когда родители настаивают на этой причине и говорят о регрессе развития, мы просим предъявить фото и видео материалы, подтверждающие нормативность развития в первые полтора года. Как правило, выявляется, что уже в этот период не всё было идеально.
Миф восьмой: аутизм — это детская болезнь
— С завершением детского возраста аутизм никуда не пропадает, однако, к примеру, в 18 лет в нашей стране встаёт разговор об армии. На сегодняшний день ограничением для прохождения срочной военной службы является такой диагноз, как шизофрения, а не аутизм. И в этом возрасте, а зачастую и раньше, диагноз меняется. Кроме того, до настоящего времени часть психиатров отрицает существование такого нарушения, как «аутизм», и рассматривают его проявления как симптоматику шизофрении, а диагноз может поставить только врач-психиатр.
— Есть такое популярное мнение, что аутизм — это придуманная болезнь…
— Таким вопросом, существует ли аутизм, мы не задаёмся. Данные об аутизме были ещё до того, как появился этот термин. Если рассмотреть исторически, то симптоматика выявлялась и сотни лет назад — были люди, которые странно себя вели, странно говорили, например, в нашей стране некоторых из них называли юродивые. Есть гипотеза, что это как раз были те люди, которые имели расстройства аутистического спектра. В последние годы об аутизме стали больше говорить. При этом чаще аутизм проявляется у мальчиков, чем у девочек — в 4–5 раз.
— Аутисты — это чаще всего одарённые люди?
— Есть такое убеждение, что все аутисты — это люди с сохранным интеллектом, или одарённые, но это не всегда так, у части детей встречается и нарушение интеллекта. Хотя оценить интеллект таких детей сложно, ребёнок не всегда будет выполнять задания специалиста, который проверяет интеллект. Есть дети, которые сами не попросят ни пить, ни есть, но знают календарь на сто лет назад или транспортную схему целого города. Можно назвать такого ребёнка одарённым в целом, или речь идёт о парциальной одаренности?
— Ещё есть такое утверждение, что аутизм — это такой каприз.
— Когда ребёнок неадекватно ведёт себя на улице, люди считают нужным воспитывать родителей, которые допускают такое поведение. Аутизм — это не болезнь, а состояние. Мы не знаем 100% эффективных методик, которые позволяют полностью выйти из аутизма. Есть ряд подходов, которые дают очень хороший эффект, улучшают поведение, способность к коммуникации, социальному взаимодействию.
Ирина Ахметшина, материал портала e1.ru
Уральский федеральный университет (УрФУ) — один из ведущих вузов России со столетней историей. Расположен в Екатеринбурге — столице Всемирных летних студенческих игр 2023 года. В Год науки и технологий стал одним из лидеров программы «Приоритет–2030». Вуз выполняет функции проектного офиса Уральского межрегионального научно-образовательного центра мирового уровня (НОЦ).
Я пила и курила еще до того, как узнала, что беременна. Будет ли мой ребенок в порядке?
Что, если вы не знали, что беременны, пили и курили в первый месяц, могло ли это повредить или повлиять на рост и развитие будущего плода?
Маловероятно, что умеренное курение или употребление алкоголя в течение первого месяца беременности принесут вред. Но для женщины очень важно бросить курить или пить, как только она узнает, что беременна, независимо от того, курит ли она и пьет умеренно или много.
К рождению ребенка лучше всего подготовиться до беременности. Но если предварительное планирование невозможно, женщина все равно может подготовиться во время беременности. Ключом является тщательная забота о ее здоровье, что включает в себя устранение или уменьшение любых токсинов в ее организме, а также хороший дородовой уход. Это поможет обеспечить здоровую беременность — от эмбриона до плода и до рождения ребенка. Чем здоровее женщина, тем сильнее она и ее ребенок.
О токсинах, которые могут повредить развивающийся плод, следует помнить о двух важных моментах:
1.Самый чувствительный период для возникновения врожденных дефектов — это период с пятой по десятую неделю после последней менструации (с третьей по восьмую неделю беременности).
2. Повреждение плода также включает травмы, не относящиеся к врожденным дефектам, такие как низкий вес при рождении, преждевременные роды, респираторные проблемы, задержка развития или даже смерть. Самый безопасный способ предотвратить повреждение, связанное с токсинами, — это прекратить воздействие токсинов до беременности. Чем дольше и тяжелее женщина курит, пьет, принимает другие лекарства или подвергается воздействию других токсинов, тем больше риск причинения вреда плоду.
Преэмбрион — развивающийся клубок клеток — не подвергается воздействию токсинов, содержащихся в кровотоке женщины, в течение нескольких дней после оплодотворения и до имплантации. Но после имплантации эмбрион начинает получать токсины, а также питательные вещества из кровотока женщины. Через несколько дней после имплантации у женщины не будет менструации, она может заподозрить беременность и пройти тест на беременность. Как только она узнает, что беременна, она должна прекратить попадание токсинов в ее кровоток.
Планирование до зачатия дает женщинам время, чтобы выявить и очистить свои системы от токсинов, прежде чем забеременеть. Однако не все женщины могут планировать свою беременность. Но всем женщинам, решившим донести беременность, следует организовать дородовой уход, как только они обнаружат, что беременны. Женщины, которые курят, пьют или употребляют другие наркотики, должны поговорить со своими поставщиками медицинских услуг, чтобы разработать планы прекращения или направления к программам, которые могут помочь им отказаться от курения, употребления алкоголя или других наркотиков.
Также важно, чтобы женщины, свободные от токсинов, регулярно посещали врача для дородовых посещений, чтобы обеспечить здоровую беременность. У женщин, получающих дородовое наблюдение, меньше шансов иметь серьезные проблемы, связанные с беременностью. И вероятность того, что дети родятся со здоровым весом при рождении, возрастет, если их матери будут получать надлежащую дородовую помощь.
Обратитесь в местный медицинский центр по планированию отцовства, чтобы записаться на прием.
Теги: беременность пить и курить, наблюдение за беременной женщиной
Модели воздействия табака до и во время беременности
Acta Obstet Gynecol Scand.Авторская рукопись; доступно в PMC 2018 12 июля.
Опубликован в окончательной редакции как:
PMCID: PMC6042858
NIHMSID: NIHMS977742
, 1 , 2 , 2 , 3 , 4 4 5 и НАЦИОНАЛЬНОЕ ИССЛЕДОВАНИЕ ПРОФИЛАКТИКИ ДЕФЕКТОВ РОЖДЕНИЯМАРЛЕН АНДЕРКА
1 Департамент общественного здравоохранения Массачусетса, Массачусетский центр исследования и профилактики врожденных дефектов, Бостон, Массачусетс, США
PAUL A.ROMITTI
2 Департамент эпидемиологии, Колледж общественного здравоохранения, Университет Айовы, Айова-Сити, Айова, США
LIXIAN SUN
2 Департамент эпидемиологии, Колледж общественного здравоохранения, Университет Айовы, Айова-Сити, Айова, США
ШАРЛОТТА ДРУШЕЛЬ
3 Департамент здравоохранения штата Нью-Йорк, Реестр врожденных пороков развития, Олбани, штат Нью-Йорк, США
СЮЗАН КАРМИХАЭЛ
4 Фонд Марша Даймса, Калифорнийский исследовательский отдел, Окленд, Калифорния, США
ГЭРИ ШОУ
5 Кафедра педиатрии, Стэнфордский университет, Стэнфорд, Калифорния, США
1 Департамент общественного здравоохранения Массачусетса, Массачусетский центр исследования и профилактики врожденных дефектов, Бостон, Массачусетс, США
2 Департамент эпидемиологии, Колледж общественного здравоохранения, Университет Айовы, Айова-Сити, Айова, США
3 Департамент здравоохранения штата Нью-Йорк, Реестр врожденных пороков развития, Олбани, штат Нью-Йорк, США
4 Фонд Марша Даймса, Калифорнийский исследовательский отдел, Окленд, Калифорния, США
5 Департамент педиатрии, Стэнфордский университет, Стэнфорд, Калифорния, США
Для корреспонденции: Марлен Андерка, Департамент общественного здравоохранения Массачусетса, Массачусетский центр исследования и профилактики врожденных пороков, 250 Вашингтон-стрит, 5-й этаж, Бостон, Массачусетс, 02108, США [email protected] См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Цели
Описать воздействие табака на мать в течение трех месяцев до зачатия и на протяжении всей беременности, изучить факторы риска, связанные с воздействием табака во время беременности и прекращением курения, оценить использование фармакотерапии для отказа от курения и оценить исходы родов в зависимости от статуса курения. .
Дизайн
Когорту женщин из мультицентрового исследования в США ретроспективно спросили об их воздействии табака.
Население
Исследуемая популяция состояла из 4667 матерей контрольных младенцев с нормальным развитием, которые участвовали в Национальном исследовании по профилактике врожденных дефектов с 1997 по 2003 год.
Методы
Использование ответов на компьютерные телефонные интервью от этой популяции В выборке мы оценили характер курения матерей и воздействие табачного дыма в окружающей среде (ETS), а также использование фармакотерапии для отказа от курения во время беременности.
Результаты
Всего 961 (20.6%) матери сообщили о курении, а 1401 (30,0%) сообщили о любом воздействии ETS дома или на работе в течение трех месяцев до зачатия во время беременности. Из 961 курильщика 512 (53,3%) бросили курить до или во время беременности, в том числе 379 (74% бросивших курить) в первом триместре, а 420 (43,7%) продолжали курить на протяжении всей беременности. По имеющимся данным, только 2,1% курильщиков использовали фармакотерапию, чтобы бросить курить в любое время, начиная с трех месяцев до зачатия через беременность. Показатели низкой массы тела при рождении и преждевременных родов были самыми низкими среди потомков некурящих и самыми высокими среди потомков тех, кто продолжал курить на протяжении всей беременности.
Выводы
Около половины матерей, сообщивших о преждевременном курении, бросили курить до или во время беременности. Использование фармакотерапии для отказа от курения во время беременности было редкостью.
Ключевые слова: Курение матери, табачный дым в окружающей среде, никотиновая заместительная терапия
Введение
Воздействие табака на эмбрион и плод может происходить, если мать курит или подвергается воздействию табачного дыма окружающей среды (ETS). Воздействие табака во время беременности было связано с неблагоприятными исходами беременности, включая преждевременные роды, ограничение внутриутробного развития, низкий вес при рождении, перинатальную смерть и синдром внезапной детской смерти (1–4), а также некоторые врожденные дефекты (5–12).Другие исходы, такие как уменьшение окружности головы, изменение развития ствола мозга и структуры легких, также были связаны с воздействием табака во время беременности (13–15). Была обнаружена дозозависимая связь между курением матери и несколькими неблагоприятными исходами (5,6,8,9,12,15–17). Дополнительные данные свидетельствуют о том, что курение в сочетании с некоторыми генетическими факторами увеличивает риск неблагоприятных исходов беременности (18–22). В недавнем обзоре также сделан вывод, что материнское курение может быть связано с ранним началом курения у потомства (16).Поскольку материнское курение было связано с другим поведением, сопряженным с повышенным риском, включая употребление алкоголя и наркотиков (23), недостаток поливитаминов в периконцепционный период (23) и нежелательная беременность, которая также была связана с плохими исходами (24,25), оценка независимый эффект от курения остается проблематичным.
Хотя никотин является лишь одним из многих токсичных компонентов табака, именно оно вызывает привыкание; таким образом, иногда пытаются помочь беременным женщинам бросить курить с помощью никотиновой заместительной терапии (НЗТ) (26).Бупропион соляная кислота (HCl) (Zyban ™) используется для уменьшения курения среди беременных женщин. Zyban ™ — это не заменитель никотина, а скорее антидепрессант, который действует неврологически, уменьшая тягу к курению (27). Недавно выпущенные руководящие принципы Агентства по исследованиям и качеству в области здравоохранения обнаружили неадекватные доказательства для определения риска и безопасности фармакотерапии для отказа от курения во время беременности. Они рекомендуют поставщикам услуг спрашивать беременных женщин об употреблении табака и предоставлять соответствующие консультации курящим женщинам (28).
Курение сигарет и ETS являются относительно распространенными модифицируемыми факторами риска неблагоприятных исходов беременности. По данным свидетельств о рождении за 1990–2002 гг., Около 11% женщин, родивших ребенка в Соединенных Штатах (США), сообщили о курении во время беременности, что на 38% меньше, чем в 1990 г. (29). Несмотря на снижение общей распространенности, более высокие показатели курения во время беременности сохраняются в определенных подгруппах населения, а в некоторых группах показатели увеличиваются. Например, в период с 1995–1996 по 2001–2002 годы 15 штатов сообщили о значительном увеличении курения среди беременных подростков (29).Кроме того, было обнаружено, что распространенность курения различается в зависимости от образования матери, расы и этнической принадлежности и дохода (30–32), а отказ от курения во время беременности связан с расой / этнической принадлежностью матери, возрастом, образованием, употреблением алкоголя, паритетом, семейным доходом. , наличие в домохозяйстве других курильщиков и количество выкуриваемых (31,33).
Целью этого исследования было описание моделей воздействия табака (курение матери и ETS) в течение трех месяцев до зачатия через роды среди матерей из контрольной группы без уродств, которые участвовали в большом многоцентровом исследовании в США. Национальное исследование профилактики врожденных дефектов (NBDPS).Мы также изучили факторы риска, связанные с воздействием табака во время беременности, использованием фармакотерапии для прекращения курения и факторы, связанные с отказом от курения. Наконец, мы оценили отдельные исходы родов по статусу курения.
Материалы и методы
Популяция исследования
NBDPS, популяционное исследование случай-контроль, подробно описано в другом месте (34). В этом исследовании использовались данные о неискаженных контролях NBDPS, которые были случайным образом выбраны из электронных свидетельств о рождении или случайным образом выбраны из больничных записей (пропорционально количеству рождений в больнице) в областях исследования NBDPS.Три центра использовали выбор свидетельств о рождении (Айова, Массачусетс, Нью-Джерси), три центра использовали выбор больниц (Калифорния, Нью-Йорк, Техас) и два центра (Арканзас, Джорджия) использовали сначала выбор больниц, а затем переключились на выбор свидетельств о рождении. Соответствующими критериями контроля были те, кто родился 1 октября 1997 г. или ранее и 31 декабря 2003 г. или ранее, с биологическими матерями, которые на момент родов проживали в одном из восьми участков NBDPS (Арканзас, Калифорния, Джорджия, Айова, Массачусетс, Нью-Джерси, Нью-Йорк, Техас). ) и кто провел интервью и представил данные по вопросам первого уровня воздействия табака ( N = 4667).Исключались женщины с неполными интервью ( N = 41) и женщины с неизвестными или неполными данными о курении ( N = 5). Информация о воздействии табака была предоставлена самостоятельно через компьютерные телефонные интервью NBDPS, которые проводились на английском и испанском языках в период от 6 недель до 24 месяцев после родов. Участие в исследовании NBDPS для матерей, включенных в этот анализ, составило 68%. NBDPS был одобрен институциональными наблюдательными советами на всех участках-участницах, имеет федеральный сертификат конфиденциальности и получает информированное согласие от всех участвующих женщин.
Воздействие табака
Используя данные интервью NBDPS, мы очертили закономерности материнского курения, а также воздействие ETS. Вопросы для интервью включали любое воздействие, время воздействия по месяцам в течение трех месяцев до и после зачатия и по триместру второго и третьего триместров, количество сигарет, выкуриваемых матерью в день для каждого периода времени, и курил ли кто-нибудь сигареты в дом и / или кто-либо, кто курил сигареты поблизости на работе или в школе в течение этих периодов времени.Мы определили долю младенцев, подвергавшихся только активному курению матери, только ETS, а также активному курению и ETS. Кроме того, мы описали прекращение курения по срокам беременности. Поскольку в исследовании не спрашивалось о продолжительности курения за пределами перинатального периода, мы не могли изучить влияние продолжительности предшествующего курения на характер курения во время беременности.
Характеристики, связанные с употреблением табака
Мы описали закономерности воздействия табака по демографическим характеристикам (раса / этническая принадлежность матери, место рождения, образование, возраст и семейный доход), избранным формам поведения (употребление алкоголя, незаконное употребление наркотиков, использование поливитаминов в периконцептивный период) характеристики, связанные с беременностью (пол младенца, тошнота и рвота во время беременности (NVP), намерение к беременности, количество беременных и прибавка массы тела при беременности, соответствующие ИМТ) и переменные, связанные с исследованием (место и время между родами и собеседованием).
Фармакотерапия для прекращения курения
Мы получили информацию о воздействии лекарств из интервью с матерью, в ходе которого была собрана информация о частоте, продолжительности, времени и показаниях для любого применения рецептурных или безрецептурных лекарств, и в частности были заданы вопросы об использовании никотинового пластыря, никотиновой жевательной резинки, и Зибан ™. Лекарства были классифицированы и закодированы в соответствии со словарём Slone Drug Dictionary Центра эпидемиологии Slone Бостонского университета. Мы описали использование НЗТ, включая использование никотинового пластыря и никотиновой жевательной резинки (включая генерический никотин и фирменные наименования) для прекращения курения.Мы также описали использование Zyban ™ (бупропион HCl). Поскольку у нас не было полной информации о показаниях к употреблению наркотиков и мы предположили, что бупропион HCl чаще всего использовался для лечения депрессии, мы включили использование бупропиона HCl только в том случае, если он был отмечен как «Зибан».
Анализ данных
Анализ сначала показал степень, тип и время курения матери и воздействие ETS за три месяца до зачатия до беременности. Мы провели стратифицированный анализ, изучая воздействие табака по демографическим категориям, избранным формам поведения повышенного риска, географическому региону и характеристикам, связанным с беременностью.Мы определили степень отказа от курения до и во время беременности, а также использование фармакотерапии для отказа от курения. Характеристики, связанные с отказом от курения, были определены с использованием анализа логистической регрессии с поправкой на характеристики, связанные с воздействием табака, а также количество выкуриваемых и наличие другого курильщика в семье. Мы также оценили связь статуса курения с низкой массой тела при рождении и преждевременными родами среди младенцев от одноплодной беременности с помощью логистической регрессии, скорректированной с учетом переменных, определенных априори как связанные с этими худшими исходами, включая расу / этническую принадлежность матери, место рождения, образование и возраст.
Результаты
Всего 1 638 (35,1%) женщин сообщили о том, что когда-либо курили, и 961 (20,6%) сообщили о любом курении за три месяца до зачатия через беременность, что в этой статье называется «курением матери». Кроме того, 1401 (30,0%) женщина сообщили о воздействии ETS дома и / или на работе. Сообщаемая распространенность курения варьировалась в разных учреждениях NBDPS: 14,9–27,3% сообщали о курении матери и 19,9–43,5% — о воздействии ETS.
Материнское курение было самым высоким среди неиспаноязычных белых женщин, в то время как подверженность ETS была наибольшей среди неиспаноязычных чернокожих женщин ().Материнское курение и воздействие ETS были более вероятны среди женщин, родившихся в США, имеющих 12 или менее лет образования, более молодой возраст, семейный доход менее 50 000 долларов США, сообщивший об употреблении алкоголя или запрещенных наркотиков, не имевших невирапина, ИМТ до беременности. менее 19,8 или прибавка в весе во время беременности выше, чем указано в рекомендациях Института медицины (IOM), и беременность у которой была нежелательной. Курение матери не различается по материнскому паритету, использованию поливитаминов или полу младенца, но воздействие ETS было более вероятным для женщин, которые не принимали поливитамины, которые были первородящими и чей ребенок был мужского пола.Материнское курение было более вероятно, если время между рождением и собеседованием составляло 12 или более месяцев, а воздействие ETS было более вероятно, если это время было более 18 месяцев.
Таблица 1
Экспозиция табака по отдельным характеристикам.
| Только курение матери N (%) | Только ETS N (%) | Оба N (%) | Ни то, ни другое N (%) | 341 (7.3) | 781 (16,7) | 620 (13,3) | 2,925 (62,7) | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Демографические | 902 902 902 902 902 902 902 902 902 902 по матери | ||||||||||||||||||
| Белый, неиспаноязычный | 252 (9,1) | 353 (12,7) | 471 (17,0) | 1702 (61,3) | |||||||||||||||
| Черный, неиспаноязычный | 160211 26 (4,711) (28.8)69 (12,4) | 301 (54,1) | |||||||||||||||||
| Латиноамериканцы | 52 (4,8) | 219 (20,3) | 61 (5,7) | 746 (69,2) | 1|||||||||||||||
| 49 (20,1) | 18 (7,4) | 166 (68,0) | |||||||||||||||||
| Неизвестно | 0 (0,0) | 0 (0,0) | 1 (9,1) | 10 (90,9 ) | |||||||||||||||
| Место рождения матери | |||||||||||||||||||
| США | 316 (8.4) | 604 (16,0) | 588 (15,5) | 2274 (60,1) | |||||||||||||||
| Не для США | 25 (2,8) | 177 (20,1) | 31 (3,5) | 647 (73,5 ) | |||||||||||||||
| Неизвестно | 0 (0,0) | 0 (0,0) | 1 (20,0) | 4 (80,0) | |||||||||||||||
| Материнское образование (лет) | <12 | 7 (5.9) | 172 (21,8) | 150 (19,0) | 421 (53,3) | ||||||||||||||
| 12 | 119 (10,0) | 247 (20,8) | 236 (19,9) | 902 (49,3) | |||||||||||||||
| > 12 | 175 (6,5) | 362 (13,5) | 233 (8,7) | 1,911 (71,3) | |||||||||||||||
| Неизвестно | 0 (0,0) | 0 (0,0) 1 | 12,5)7 (87,5) | ||||||||||||||||
| Возраст матери (лет) | |||||||||||||||||||
| <25 | 126 (8.1) | 362 (23,3) | 342 (22,0) | 726 (46,7) | |||||||||||||||
| 25–34 | 178 (7,3) | 355 (14,5) | 238 (9,7) | 68,6211 1,684 )||||||||||||||||
| > 35 | 37 (5,6) | 64 (9,8) | 40 (6,1) | 515 (78,5) | |||||||||||||||
| Семейный доход | 20 000 долл. США | 87 (6.6) | 295 (22,5) | 256 (19,5) | 675 (51,4) | ||||||||||||||
| 20 000–49 999 долл. США | 117 (8,8) | 257 (19,3) | 210 (15,8) 749 (56,411) | 56,411 )||||||||||||||||
| > 50 000 долл. США | 106 (7,2) | 123 (8,4) | 86 (5,9) | 1,154 (78,6) | |||||||||||||||
| Неизвестно | 31 (5,6) | 106 | 106 | 68 (12,3) | 347 (62,9) | ||||||||||||||
| Поведенческие | |||||||||||||||||||
| Использование алкоголя c | .3) | 250 (13,8) | 345 (19,0) | 1014 (55,9) | |||||||||||||||
| Нет | 132 (4,7) | 529 (18,7) | 271 (9,6) | 1 902 902 67,1 | |||||||||||||||
| Неизвестно | 4 (21,1) | 2 (10,5) | 4 (21,1) | 9 (47,4) | |||||||||||||||
| Незаконное употребление наркотиков c | Есть | 25 (12.0) | 28 (13,5) | 127 (61,1) | 28 (13,5) | ||||||||||||||
| Нет / неизвестно b | 316 (7,1) | 753 (16,9) | 493 (11,1) | 2,897 (65,0) | |||||||||||||||
| Использование поливитаминов c | |||||||||||||||||||
| Да | 298 (7,5) | 644 (16,2) | (12,911) 2,511 5,5|||||||||||||||||
| Нет | 43 (6.3) | 137 (19,9) | 107 (15,6) | 400 (58,2) | |||||||||||||||
| Беременность | |||||||||||||||||||
| Пол для младенцев 9012 902 902 9011 902 902 | Наружный | 167 (7,1) | 396 (16,8) | 345 (14,7) | 1446 (61,4) | ||||||||||||||
| Внутренний | 174 (7,5) | 385 (16,7) | 274 (11.9) | 1,475 (63,9) | |||||||||||||||
| Неизвестно | 0 (0,0) | 0 (0,0) | 1 (20,0) | 4 (80,0) | |||||||||||||||
| Первичный | |||||||||||||||||||
| Да | 136 (7,3) | 347 (18,6) | 286 (15,3) | 1098 (58,8) | |||||||||||||||
| Нет | 200 (7,3) | 431 (15,711) 902 11,8) | 1789 (65.2) | ||||||||||||||||
| Триместр 1 NVP | |||||||||||||||||||
| Да | 211 (6,7) | 528 (16,7) | 902 2,011 391 (12,3) 902 No130 (8,7) | 252 (16,9) | 229 (15,3) | 883 (59,1) | |||||||||||||
| Неизвестно | 0 (0,0) | 1 (50,0) | 0 (0,011) | 1 (50.0)||||||||||||||||
| Незапланированная беременность | |||||||||||||||||||
| Предполагаемая | 174 (6,3) | 384 (13,8) | 276 (9,9) 1 | 90timed | 90timed | 61 (8,4) | 151 (20,9) | 129 (17,8) | 383 (52,9) | ||||||||||
| Нежелательные | 70 (9,1) | 164 (21,3) | 122 902 (19,711) 902 (49.9) | ||||||||||||||||
| Амбивалентный | 36 (9,4) | 81 (21,0) | 60 (15,6) | 208 (54,0) | |||||||||||||||
| Неизвестно | 0 (0,0) | 1 (8,3211) 3 (25,0) | 8 (66,7) | ||||||||||||||||
| ИМТ (пороговые значения IOM) | |||||||||||||||||||
| <19,8 | 52 (8,2) | 117211 101 (16,011) )362 (57.3) | |||||||||||||||||
| 19,8–26,0 | 173 (7,0) | 396 (16,0) | 306 (12,4) | 1595 (64,6) | |||||||||||||||
| 26,0–29,0 | 47 (8,611) | 17,3)69 (12,7) | 334 (61,4) | ||||||||||||||||
| > 29,0 | 63 (7,6) | 153 (18,4) | 119 (14,3) | 497 (59,7) | |||||||||||||||
| 6 (3,2) | 37 (19.6) | 9 (4,8) | 137 (72,5) | ||||||||||||||||
| Прибавка в весе в соответствии с рекомендациями IOM | |||||||||||||||||||
| Ниже | 63 (6,7) | 19182 103 (10,9) | 589 (62,5) | ||||||||||||||||
| В пределах | 98 (6,0) | 255 (15,5) | 187 (11,4) | 1,100 (67,1) | |||||||||||||||
| Выше | 301 (16.0) | 317 (16,9) | 1086 (57,8) | ||||||||||||||||
| Неизвестно | 6 (2,9) | 37 (18,0) | 13 (6,3) | 150 (72,8) | |||||||||||||||
| Участок | |||||||||||||||||||
| AR | 42 (7,2) | 135 (23,011) 902.3) | |||||||||||||||||
| CA | 53 (7,7) | 87 (12,7) | 49 (7,2) | 496 (72,4) | |||||||||||||||
| IA | 51 (9,0) | 81 | 902 104 (18,3) | 331 (58,4) | |||||||||||||||
| MA | 46 (7,2) | 66 (10,3) | 84 (13,1) | 447 (69,5) | |||||||||||||||
| NY | ,839 (6) | 114 (19,8) | 62 (10.8) | 360 (62,6) | |||||||||||||||
| NJ | 36 (7,8) | 69 (15,0) | 77 (16,7) | 278 (60,4) | |||||||||||||||
| TX | 36 (6,011) 90 129 (21,3) | 77 (12,7) | 363 (60,0) | ||||||||||||||||
| CDC / Атланта | 38 (7,0) | 100 (18,3) | 47 (8,6) | 361 (66,1) | |||||||||||||||
| Время до собеседования (месяцев) | |||||||||||||||||||
| <12 | 253 (7.0) | 611 (16,9) | 464 (12,8) | 2,283 (63,2) | |||||||||||||||
| 12–18 | 69 (9,2) | 104 (13,8) | 106 (14,1) | 474 (62,9 ) | |||||||||||||||
| > 18 | 19 (6,3) | 66 (21,9) | 50 (16,6) | 167 (55,3) | |||||||||||||||
| Неизвестно | 0 (0,0) | 0 (0,011) | 0 (0,0)1 (100,0) |
Как показано в, курение матери снизилось на 51% в период между тремя месяцами до зачатия и третьим триместром беременности (19.6–9,6%). За тот же период доля ETS дома снизилась на 9,3%, а на работе — на 11,8%. Среди курящих матерей 14% курили только до зачатия, еще 33% курили до зачатия в первом триместре, еще 3,9% курили до зачатия во втором триместре и 43,7% курили до зачатия в третьем триместре ().
Курение матери и воздействие ETS в зависимости от гестационного интервала.
Примечание: N = 4667; ETS, табачный дым в окружающей среде.
Таблица 2
Распространенные модели материнского курения.
| Курение матери по срокам беременности
| ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Предварительное зачатие c | Триместр 1 | Триместр 2 | Триместр 3 | N | ||||||||
| x | 135 | 2,9 | 14.0 | |||||||||
| x | x | 320 | 6,9 | 33,3 | ||||||||
| x | x | x | 37122 | 37122 | x | x | x | 420 | 9,0 | 43,7 | ||
| Другое применение | 49 | 1,0 | 5.1 | |||||||||
| Всего | 961 | 20,6 | 100 | |||||||||
Среди всех женщин, сообщивших о курении матери, 29,4% выкуривали менее 5 сигарет в день, что составляет 39,9%. в день и 24,7% выкуривали 15–24 сигареты в день, а остальные выкуривали 25 или более сигарет в день.
Процент женщин, выкуривающих менее 15 сигарет в день, увеличился в течение беременности, тогда как процент выкуривающих 15 и более сигарет в день уменьшился.Изменения в курении чаще всего происходили в первом триместре (). Из женщин, которые сообщили о курении во время гестационного периода, 21,7% указали на уменьшение количества выкуриваемых сигарет в день в период между месяцем до зачатия и 1-м месяцем беременности, 34,0% между 1-м и 2-м месяцем беременности и 24,9% с со 2 по 3 месяц беременности. Среди 961 курящей матери 449 (46,7%) продолжали курить до третьего триместра. Из них 14 (3,1%) сообщили об увеличении, 188 (41.9%) снижение и 247 (55,0%) отсутствие изменений частоты во время беременности в целом.
Изменения в курении матерей по срокам беременности.
Знаменатель — это количество курильщиков в начале каждого гестационного интервала. Изменение частотной категории не в точном количестве выкуриваемых сигарет.
Среди женщин, которые сообщили о курении в период между тремя месяцами до зачатия во время беременности, 20 (2,1%) сообщили об использовании фармакотерапии для отказа от курения, в том числе 17 (1.7%), которые сообщили о НЗТ, и 3 (0,3%), которые сообщили о Зибане ™ (бупропион HCl). Из тех, кто сообщил о НЗТ, 10 сообщили о никотиновых пластырях-БДУ, 6 никотиновых жевательных резинках и 1 леденцы Коммит. Только 4 (0,4%) курящих матери использовали фармакотерапию для отказа от курения в течение трех месяцев до беременности, но не во время беременности, 7 (0,7%) как до, так и во время беременности и 10 (1,0%) только во время беременности.
Всего 512 (53,3%) курильщиц бросили курить до или во время беременности. Около 75% (n = 379) этих женщин бросили курить в первом триместре.Кроме того, женщины, беременность которых была запланирована, бросают курить в среднем примерно на месяц раньше, чем женщины, беременность которых была нежелательной.
Бросившие курить чаще были латиноамериканцами, первородящими, имели 13 или более лет образования, годовой семейный доход превышал 50 000 долларов, не сообщали о контакте с ETS дома, выкуривали менее 5 сигарет в день, сообщают об употреблении алкоголя и не сообщают о том, что нет употребление запрещенных наркотиков в тот же период. У них также была больше шансов родить ребенка женского пола и набрать вес выше, чем указано в рекомендациях IOM (см.).
Таблица 3
Частота и характеристики бросивших курить женщин до и во время беременности.
| Любое курение матери N | Бросок b | Неочищенный c | Скорректированный c , d | 9 9 N 9018 % a | OR | 95% CI | OR | 95% CI | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| В целом | 946 | 503 | 100 | 902 902 | 902 | 902 | |||||||||||||
| Материнская раса / этническая принадлежность | 902 | 68 | Арт. | Арт. | Арт. | Арт. | |||||||||||||
| Черный, неиспаноязычный | 93 | 50 | 10 | 1,25 | 0,81–1,93 | 1,21 | 0,69–2,13 | ||||||||||||
| 902 902 4,61 | 2,80–7,58 e | 4,66 | 2,43–8,95 e | ||||||||||||||||
| Прочие | 28 | 19 | 4 | 2.27 | 1.01–5.09 г | 2.14 | 0.88–5.20 | ||||||||||||
| Место рождения матери | 46211 | 9018 США | 92 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Родившиеся за пределами США | 56 | 39 | 8 | 2,11 | 1.17–3,78 г | 0,88 | 0,43–1,81 | ||||||||||||
| Материнское образование | 902 9129 1252 | ||||||||||||||||||
| 0,43 | 0,30–0,60 e | 0,54 | 0,34–0,87 г | ||||||||||||||||
| 12 | 346 | 154 | 31 | 0.43 | 0,32–0,58 e | 0,53 | 0,37–0,77 e | ||||||||||||
| 13+ | 405 | 263 | 52 | Ref. | Арт. | Арт. | Арт. | ||||||||||||
| Материнский возраст | |||||||||||||||||||
| <25 | 460 | 236 | 4702 0,70259–1,01 | 0,83 | 0,57–1,22 | ||||||||||||||
| 25–34 | 411 | 237 | 47 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| 35+ | 75 | 30 | 6 | 0,49 | 0,30–0,81 f | 0,42 | 0,23–0,77 f | 2 9129 90529129 9052 | 9122 9129 | ||||||||||
| <20 000 долл. США | 338 | 161 | 32 | 0.46 | 0,32–0,66 e | 0,75 | 0,45–1,27 | ||||||||||||
| 20 000– 49 999 долл. США | 324 | 166 | 33 | 0,53 | –0,7611 0,30,53 | 0,3 –1,38 | |||||||||||||
| > 50 000 долл. США | 188 | 125 | 25 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Неизвестно | 96 | 51 | 10 | 0.57 | 0,35–0,94 г | 0,90 | 0,48–1,69 | ||||||||||||
| Поведенческий | |||||||||||||||||||
| Да | 545 | 333 | 66 | 2,13 | 1,64–2,78 e | 1.97 | 1,42–2,74 e | ||||||||||||
| № | 401 | 170 | 34 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Незаконное употребление наркотиков j | |||||||||||||||||||
| Да | 149 | 149 | 74 | 902 9020.45–1,12 | |||||||||||||||
| Нет / неизвестно | 797 | 429 | 85 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Воздействие ETS в домашних условиях | |||||||||||||||||||
| Да | 457 | 41 198 | 457 | 41 198 | 141 198 | 1 0,640,46–0,88 f | |||||||||||||
| № | 89 | 305 | 61 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Количество выкуриваемых ч | |||||||||||||||||||
| <5 / день | 276 | 9122 19952 902 902Арт. | Арт. | Арт. | |||||||||||||||
| 5–14 / день | 376 | 206 | 41 | 0,47 | 0,34–0,65 e | 0.66 | 0,45–0,98 г | ||||||||||||
| 15–24 / день | 238 | 87 | 17 | 0,22 | 0,15–0,32 e | 0,29 | 0,19 | ||||||||||||
| > 25 / день | 56 | 11 | 2 | 0,10 | 0,05–0,19 e | 0,15 | 0,07–0,33 e | ||||||||||||
| Multil12 | |||||||||||||||||||
| Да | 803 | 439 | 87 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| № | 143 | 64 | 13 | 0,67 | 0,47–0,96 г | 0,77 | 0,49–1,19 | 0,77 | 0,49–1,19 | ||||||||||
| Младенческий пол | |||||||||||||||||||
| Мужской | 505 | 52 249 | 52 249 | Арт. | Арт. | Арт. | |||||||||||||
| Внутренняя часть | 441 | 254 | 50 | 1,40 | 1,08–1,81 г | 1,40 | 1,02–1,87 г | 9122 9122 9122 9122 902||||||||||||
| Да | 422 | 272 | 54 | 2.30 | 1.77–2,99 e | 2,59 | 1,85–3,63 e | ||||||||||||
| № | 524 | 231 | 46 | Ref. | Арт. | Арт. | Арт. | ||||||||||||
| Триместр 1 NVP | |||||||||||||||||||
| Да | 597 | 320 | –902 902 901 902 902 902 902 902 902 902 901 1,02230,89–1,70 | ||||||||||||||||
| № | 349 | 183 | 36 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| Незапланированная беременность | |||||||||||||||||||
| Да i | 500 | 257 | 9122 500257 | 0,74–1.42||||||||||||||||
| Нет | 446 | 246 | 49 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| BMI (пороговые значения IOM) | |||||||||||||||||||
| <19,8 | 167 | 9122 902 902 902 902 902 902 902 902 902902 | 902 | 0,51–1,19 | |||||||||||||||
| 19.8–26,0 | 472 | 263 | 52 | Арт. | Арт. | Арт. | Арт. | ||||||||||||
| 26,0–29,0 | 114 | 64 | 13 | 1,02 | 0,67–1,54 | 1,05 | 0,64–1,71 | ||||||||||||
| 0,58–1,15 | 0,91 | 0,60–1,38 | |||||||||||||||||
| Неизвестно | 13 | 6 | 1 | 0.68 | 0,23–2,06 | 0,13 | 0,01–2,10 | ||||||||||||
| Прибавка в весе в соответствии с директивой IOM | 12 | 12 | 0,68 | 0,46–1,00 | 0,68 | 0,43–1,09 | |||||||||||||
| В пределах | 280 | 134 | 27 | Ref. | Арт. | Арт. | Арт. | ||||||||||||
| Сверху | 487 | 298 | 59 | 1,72 | 1,27–2,31 e | 1,89 | 1,33–2,69 902 902 | 9129 1752 | |||||||||||
| 1,23 | 0,46–3,27 | 6,27 | 0,51–77,11 | ||||||||||||||||
Среди одноплодных детей среди некурящих 4,2% имели низкую массу тела по сравнению с 5.1% бросивших курить и 8,0% тех, кто продолжал курить на протяжении всей беременности. В анализе логистической регрессии с поправкой на возраст матери, расу / этническую принадлежность, образование и место рождения, матери, которые продолжали курить на протяжении всей беременности, с большей вероятностью, чем некурящие, родили ребенка с низкой массой тела (скорректированное отношение шансов, aOR, 1,89, 95% ДИ 1,24 –2,86).
Среди некурящих, рожавших одиночкой, 7,6% родили преждевременно (<37 недель) по сравнению с 8,0% бросивших курить и 11,5% тех, кто продолжал курить на протяжении всей беременности.В логистическом регрессионном анализе с поправкой на возраст матери, расу / этническую принадлежность, образование и место рождения выяснилось, что матери, которые продолжали курить на протяжении всей беременности, имели больше шансов родить недоношенного ребенка, чем некурящие (aOR, 1,59, 95% ДИ 1,13–2,25).
Обсуждение
Используя самоотчеты из выборки женщин из восьми населенных пунктов в США, это исследование определило, что 20,6% сообщили о любом курении за три месяца до зачатия во время беременности, а 30,0% сообщили о контакте с ETS дома. или работать.Очень немногие женщины (2,1% курильщиков) сообщили, что использовали лекарства для отказа от курения во время беременности. 14% курящих матерей бросили курить до зачатия. В целом около половины курильщиков бросили курить до или во время беременности, и большинство из них, около трех четвертей, бросили курить в первом триместре. Около 10% женщин курили на протяжении всей беременности.
Предыдущее исследование, основанное на данных Системы мониторинга оценки риска беременности (PRAMS) за 2001 год, показало, что 22,5% женщин сообщали о курении до беременности (35).В нашем исследовании, основанном на женщинах, родивших с 1997 по 2003 год, 19,1% сообщили о курении до беременности. Если предположить, что инструменты опроса в двух исследованиях имели одинаковую чувствительность, эти показатели курения из двух разных выборок в США сопоставимы.
В соответствии с нашими выводами, в обзорной статье сообщается, что большинство женщин, бросивших курить во время беременности, бросают курить на ранних сроках (36). Показатели отказа от курения в нашем исследовании были немного выше, чем в PRAMS (53,3% против 44,5% соответственно) (37), возможно, из-за различий в обследованных группах населения или увеличения количества бросающих курить матерей в последние годы.Аналогично нашим выводам о факторах риска, ряд исследователей обнаружили более высокие показатели материнского курения среди белых женщин и женщин с более низким уровнем образования (36,38).
Менее 3% курящих матерей сообщили об использовании фармакотерапии для отказа от курения в любое время, начиная с трех месяцев до зачатия через беременность. Большинство продуктов НЗТ для прекращения курения, в том числе некоторые никотиновые пластыри, а также никотиновая жевательная резинка и леденцы, продаются без рецепта. Безникотиновый назальный спрей и ингалятор Zyban ™ с никотином можно приобрести по рецепту (www.Lungusa.org) (39). Учитывая, что имеется мало информации о безопасности и эффективности этих продуктов во время беременности и что недавние клинические рекомендации США не рекомендуют их использование во время беременности, беременным женщинам может быть неудобно использовать эти продукты и / или их не поощряли к этому со стороны их поставщики медицинских услуг (28,40). С другой стороны, NBDPS мог недооценить использование этих продуктов.
Процент женщин, выкуривающих менее 15 сигарет в день, увеличился в течение беременности, тогда как процент выкуривающих 15 и более сигарет в день уменьшился.Изменения в статусе и частоте курения чаще всего происходили в первом триместре, который совпадает с моментом, когда женщины узнают, что они беременны, или когда они впервые посещают беременных. Женщины, намеревающиеся забеременеть, стали меньше курить или бросить курить в среднем примерно на месяц раньше, чем другие женщины.
Учитывая только одноплодные роды, показатели низкой массы тела при рождении и преждевременных родов были самыми низкими среди потомков некурящих, самыми высокими среди потомков тех, кто продолжал курить на протяжении всей беременности, и промежуточными среди потомков бросивших курить.Это подтверждает мнение о том, что, хотя лучше всего не курить, отказ от курения во время беременности может улучшить исходы беременности по сравнению с продолжением курения.
Сильные стороны этого исследования включали доступность подробной информации о времени воздействия табака на матери и возможность контролировать такие переменные, как употребление алкоголя и запрещенных наркотиков, которые часто связаны с курением.
При интерпретации результатов этого исследования следует учитывать ряд ограничений.К ним относятся самооценка данных о воздействии, ретроспективный дизайн исследования и выборка. Информация о материнском курении и ETS была получена в результате ретроспективных интервью с матерями. Предыдущее исследование, в котором использовались уровни котинина для проверки самооценок, показало, что самоотчеты о курении матери как на ранних, так и на поздних сроках беременности были надежными, но данные о воздействии ETS были менее надежными (41). Аналогичное проспективное исследование с использованием котинина показало, что отчеты о 85% беременных женщин, сообщивших о курении, и 95% женщин, которые отказались от курения, были подтверждены тестами на котинин (42).Другие исследования, в том числе одна обзорная статья, показали, что в самоотчетах о курении во время беременности занижается истинная частота курения (43–45). Еще одно ограничение заключается в том, что это исследование было основано на неискаженных элементах управления в NBDPS, которые представляют собой случайную выборку на основе населения, выбранную из свидетельств о рождении или родильных домов. Обобщая эти результаты, читатели должны принять во внимание, что 68% подходящих немодифицированных контрольных групп участвовали в NBDPS, из выборки исследования были исключены матери, чей ребенок имел серьезный врожденный дефект, и что анализ, сравнивающий характеристики родовой популяции с отобранной и опрошенной контрольной группой. в NBDPS показали, что опрошенные представители контрольной группы, как правило, были немного старше и образованнее целевой группы (46).Женщины, участвовавшие в этом исследовании, сообщали о поведении, имевшем место в период с 1997 по 2003 год. Возможно, курение изменилось в последние годы.
Заключение
Поскольку около 20% беременных женщин сообщают о курении в период между тремя месяцами до зачатия и родов, а курение матери наносит вред матери и ребенку, важно определить наилучший подход к отказу от курения. При проведении мероприятий по отказу от курения следует учитывать характеристики, связанные с отказом от курения.Один из вариантов отказа от курения, НЗТ, используется во время беременности только небольшой частью курильщиков, но эффективность и безопасность использования во время беременности требует дальнейшего изучения. Ограничение воздействия ETS дома или на работе — это то, что беременная женщина, возможно, не сможет контролировать самостоятельно, и им может потребоваться помощь сообщества общественного здравоохранения для уменьшения воздействия ETS.
Благодарности
Эта работа частично финансировалась Соглашением о сотрудничестве № U50 / CCU113247 от Центров по контролю и профилактике заболеваний.Мы также благодарим Чиа-лин Лю за поддержку в программировании.
Сноски
Заявление об интересах: Авторы сообщают об отсутствии конфликта интересов. Только авторы несут ответственность за содержание и написание статьи.
Список литературы
1. Adgent MA. Экологический табачный дым и синдром внезапной детской смерти: обзор. Исследование врожденных дефектов (Часть B) 2006; 77: 69–85. [PubMed] [Google Scholar] 2. Андрес Р.Л., День M-C. Перинатальные осложнения, связанные с употреблением табака матерью.Семинары по медицине плода и новорожденного. 2000; 5: 231–41. [PubMed] [Google Scholar] 3. Верлер ММ. Обновление тератогена: курение и репродуктивные результаты. Тератология. 1997; 55: 382–8. [PubMed] [Google Scholar] 4. Winbo I, Serenius F, Dahlquist G, Kallen B. Материнские факторы риска мертворождения и смерти новорожденных. Acta Obstet Gynecol Scand. 2001; 80: 235–44. [PubMed] [Google Scholar] 5. Man LX, Chang B. Курение матери во время беременности увеличивает риск рождения ребенка с врожденной аномалией пальцев.Plast Reconstr Surg. 2006; 117: 301–8. [PubMed] [Google Scholar] 7. Каллен К. Курение матери и врожденные пороки сердца. Eur J Epidemiol. 1999; 15: 731–7. [PubMed] [Google Scholar] 8. Каллен К. Курение матери и краниосиностоз. Тератология. 1999; 60: 146–50. [PubMed] [Google Scholar] 9. Каллен К. Курение матери и ротовые щели. Волчья пасть Craniofac J. 1997; 34: 11–16. [PubMed] [Google Scholar] 10. Каллен К. Курение матери и пороки развития мочевых органов. Int J Epidemiol. 1997; 26: 571–4. [PubMed] [Google Scholar] 11.Вассерман Ч.Р., Шоу Г.М., О’Мэлли С.Д., Толарова М.М., Ламмер Э.Дж. Курение родителей сигарет и риск врожденных аномалий сердца, нервной трубки или конечностей. Тератология. 1996; 53: 261–7. [PubMed] [Google Scholar] 12. Верлер М.М., Шихан Дж. Э., Митчелл А.А. Связь вазоконстриктивного воздействия с риском гастрошизиса и атрезии тонкого кишечника. Эпидемиология. 2003. 14: 349–54. [PubMed] [Google Scholar] 13. Lavezzi AM, Ottaviani G, Matturri L. Неблагоприятные эффекты пренатального воздействия табачного дыма на биологические параметры развивающегося ствола мозга.Neurobiol Dis. 2005; 20: 601–7. [PubMed] [Google Scholar] 14. Мариц Г.С., Морли С.Дж., Хардинг Р. Происхождение нарушения структуры и функции легких на раннем этапе развития. Early Hum Dev. 2005. 81: 763–71. [PubMed] [Google Scholar] 15. Каллен К. Курение матери во время беременности и окружность головы младенца при рождении. Early Hum Dev. 2000. 58: 197–204. [PubMed] [Google Scholar] 16. Хьюзинк А.С., Малдер Э.Дж. Курение матери, употребление алкоголя или каннабиса во время беременности, а также нейроповеденческие и когнитивные функции у потомства человека.Neurosci Biobehav Rev.2006; 30: 24–41. [PubMed] [Google Scholar] 17. Каллен К. Влияние курения матери во время беременности на исход родов. Eur J Public Health. 2001; 3: 329–33. [PubMed] [Google Scholar] 18. Хоббс К.А., Джеймс С.Дж., Джерниган С., Мельник С., Лу И, Малик С. и др. Врожденные пороки сердца, материнский гомоцистеин, курение и полиморфизм 677 C> T в гене метилентетрагидрофолатредуктазы: оценка взаимодействий между геном и окружающей средой. Am J Obstet Gynecol. 2006; 194: 218–24. [PubMed] [Google Scholar] 19.Сасаки С., Кондо Т., Сата Ф., Сайджо Ю., Катох С., Накадзима С. и др. Курение матери во время беременности и генетический полиморфизм рецептора Ah, CYP1A1 и GSTM1 влияют на размер новорожденного у японцев. Мол Хум Репрод. 2006; 12: 77–83. [PubMed] [Google Scholar] 20. Шоу Г.М., Иованниски Д.М., Ян В., Финнелл Р.Х., Кармайкл С.Л., Ченг С. и др. Генетические варианты эндотелиальной синтазы оксида азота (NOS3), курение матери, употребление витаминов и риск орофациальных расщелин человека. Am J Epidemiol. 2005; 162: 1207–14.[PubMed] [Google Scholar] 21. Ламмер Э.Дж., Шоу GM, Иованниски, Финнелл Р.Х. Курение матери, генетическая изменчивость S-трансферазы глутатиона и риск орофациальных расщелин. Эпидемиология. 2005; 16: 698–701. [PubMed] [Google Scholar] 22. Кармайкл С.Л., Шоу Г.М., Ян В., Ламмер Е.Л., Чжу Х., Финнелл Р.Х. Дефекты дефицита конечностей, MSX1 и воздействие табачного дыма. Am J Med Genet. 2004; 125A: 285–9. [PubMed] [Google Scholar] 23. Кармайкл С.Л., Шоу Г.М., Ян В., Лоран С., Херринг А., Ройл М.Х. и др. Корреляты потребления добавок, содержащих фолиевую кислоту, беременными женщинами.Am J Obstet Gynecol. 2006; 194: 203–10. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. Коулман П.К., Рирдон, округ Колумбия, Кугл-младший. Употребление психоактивных веществ беременными женщинами в связи с предыдущей репродуктивной потерей и желанием забеременеть. Br J Health Psychol. 2005. 10: 255–68. [PubMed] [Google Scholar] 25. Than LC, Honein MA, Watkins ML, Yoon PW, Daniel KL, Correa A. Намерение забеременеть как предиктор воздействия во время беременности: есть ли связь? J Reprod Med. 2005; 50: 389–96. [PubMed] [Google Scholar] 26.Демпси Д.А., Беновиц Н.Л. Риски и преимущества никотина для отказа от курения во время беременности. Drug Saf. 2001; 24: 277–322. [PubMed] [Google Scholar] 27. Беновиц Н.Л., Демпси Д.А. Фармакотерапия для отказа от курения при беременности. Никотин и табачные исследования. 2004; 6: S189–202. [PubMed] [Google Scholar] 28. Целевая группа служб профилактики США. Консультации и мероприятия по профилактике употребления табака и заболеваний, вызванных табаком, у взрослых и беременных женщин: Заявление о подтверждении рекомендаций Целевой группы по профилактическим службам США.Ann Intern Med. 2009: 150551–5. [PubMed] [Google Scholar] 29. Курение во время беременности — США, 1990–2002 гг. MMWR Surveill Summ. 2004; 53: 911–15. [Google Scholar] 30. Эбрагим С.Х., Флойд Р.Л., Мерритт Р.К., Декуфл П., Хольцман Д. Тенденции в распространении курения, связанного с беременностью, в Соединенных Штатах, 1987–1996 гг. ДЖАМА. 2002; 283: 361–6. [PubMed] [Google Scholar] 31. Кан Р.С., Определенный Л., Уитакер Р.С. Пересмотр курения до, во время и после беременности. Am J Public Health. 2002; 92: 1801–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 32.Perreira KM, Cortes KE. Различия в употреблении алкоголя и табака во время беременности по расовому / этническому происхождению и рождению. Am J Public Health. 2006; 96: 1629–36. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Ю. С. М., Парк СН, Швальберг Р. Х. Факторы, связанные с отказом от курения среди беременных женщин в США. Matern Child Health J. 2002; 6: 89–97. [PubMed] [Google Scholar] 34. Юн П.В., Расмуссен С.А., Линберг М.С., Мур КА, Андерка М., Кармайкл С.Л. и др. Национальное исследование профилактики врожденных дефектов. Представитель общественного здравоохранения2001; 116: 32-40. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Тенденции курения до, во время и после беременности — Система мониторинга оценки риска беременности (PRAMS) США, 31 сайт, 2000–2005 гг. MMWR Surveill Summ. 2009; 58: 1–29. [PubMed] [Google Scholar] 36. Кнаттингиус С. Эпидемиология курения во время беременности: распространенность курения, характеристики матери и исходы беременности. Никотин и табачные исследования. 2004; 6: S125–40. [PubMed] [Google Scholar] 37. Кармайкл С.Л., Ахлувалия И.Б., Рабочая группа PRAMS Корреляты послеродового рецидива курения: результаты Системы мониторинга оценки риска беременности (PRAMS) Am J Prev Med.2000. 19: 193–6. [PubMed] [Google Scholar] 38. Колман Г.Дж., Джойс Т. Тенденции курения до, во время и после беременности в десяти штатах. Am J Prev Med. 2003. 24: 29–35. [PubMed] [Google Scholar] 39. Никотиновая заместительная терапия (НЗТ) и другие лекарства, помогающие бросить курить. Доступно в Интернете по адресу: http://www.lungusa.org. (доступ 27 сентября 2009 г.) 40. Виндзор Р., Онкен С., Хеннингфилд Дж., Хартманн К., Эдвардс Н. Поведенческие и фармакологические методы лечения курящих беременных: вопрос для клинической практики.ДЖАМВА. 55: 304–10. [PubMed] [Google Scholar] 41. Джордж Л., Гранат Ф., Йоханссон Л. В., Кнаттингиус С. Самооценка воздействия никотина и уровни котинина в плазме на ранних и поздних сроках беременности. Acta Obstet Gynecol Scand. 2006; 85: 1331–7. [PubMed] [Google Scholar] 42. Клебанофф М.А., Левин Р.Дж., Моррис С.Д., Хаут Дж.С., Сибай Б.М., Кюрет Б. и др. Педиатр Перинат Эпидемиол. 2001; 15: 140–3. [PubMed] [Google Scholar] 43. Рассел ТВ, Кроуфорд Массачусетс, Вудби Л.Л. Измерение активного воздействия сигаретного дыма в исследованиях распространенности и прекращения курения: почему просто спросить беременных женщин недостаточно.Никотин Tob Res. 2004; 6: S141–51. [PubMed] [Google Scholar] 44. Маркович Н., Несс Р. Б., Чефилли Д., Гриссо Дж. А., Стамер С., Шоу Л. М.. Меры по употреблению психоактивных веществ среди женщин на ранних сроках беременности. Am J Obstet Gynecol. 2000; 183: 627–32. [PubMed] [Google Scholar] 45. Ford RP, Tappin DM, Schluter PJ, Wild CJ. Курение во время беременности: насколько надежны самоотчеты матери в Новой Зеландии? J Epidemiol Community Health. 1997; 51: 246–51. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Когсвелл М.Э., Битко Р.Х., Андерка М., Кейтон А.Р., Фельдкамп М.Л., Хокетт Шерлок С.М. и др.Контрольный отбор и участие в текущем популяционном исследовании случай-контроль врожденных дефектов: национальная профилактика врожденных пороков. Am J Epidemiol. 2009 г. doi: 10.1093 / aje / kwp226. [PubMed] [CrossRef] [Google Scholar]Характеристики женщин, продолжающих курить во время беременности: перекрестное исследование беременных женщин и молодых матерей в 15 странах Европы | BMC по беременности и родам
Всемирная организация здравоохранения: Отчет ВОЗ о глобальной табачной эпидемии, 2009 г .: Создание среды, свободной от табачного дыма.2009, Женева, Швейцария: Всемирная организация здравоохранения
Книга Google Scholar
Крозье С.Р., Робинсон С.М., Borland SE, Годфри К.М., Купер С., Инскип Х.М.: Меняют ли женщины свое поведение в отношении здоровья во время беременности? Результаты опроса женщин Саутгемптона. Педиатр Перинат Эпидемиол. 2009, 23 (5): 446-453.
Артикул PubMed PubMed Central Google Scholar
Армстронг Б.Г., Макдональд А.Д., Слоан М.: потребление сигарет, алкоголя и кофе и самопроизвольный аборт. Am J Public Health. 1992, 82 (1): 85-87.
CAS Статья PubMed PubMed Central Google Scholar
Peacock JL, Bland JM, Anderson HR: Преждевременные роды: влияние социально-экономических факторов, психологического стресса, курения, алкоголя и кофеина. BMJ. 1995, 311 (7004): 531-535.
CAS Статья PubMed PubMed Central Google Scholar
Eskenazi B, Prehn AW, Christianson RE: Пассивное и активное курение матери, измеренное с помощью котинина в сыворотке: влияние на массу тела при рождении. Am J Public Health. 1995, 85 (3): 395-398.
CAS Статья PubMed PubMed Central Google Scholar
Агард-Тиллери К.М., Портер Т.Ф., Лейн Р.Х., Варнер М.В., Лакурсьер Д.Ю.: Внутриутробное воздействие табака связано с измененными эффектами материнских факторов на рост плода. Am J Obstet Gynecol.2008, 66 (1): e61-e66.
Google Scholar
Spinillo A, Nicola S, Piazzi G, Ghazal K, Colonna L, Baltaro F: Эпидемиологические корреляты преждевременного преждевременного разрыва плодных оболочек. Int J Gynaecol Obstet. 1994, 47 (1): 7-15.
CAS Статья PubMed Google Scholar
Ananth CV, Savitz DA, Luther ER: Курение матери как фактор риска отслойки плаценты, предлежания плаценты и маточного кровотечения во время беременности.Am J Epidemiol. 1996, 144 (9): 881-889.
CAS Статья PubMed Google Scholar
Раймонд Э. Г., Кнаттингиус С., Кили Дж. Л.: Влияние возраста матери, деторождения и курения на риск мертворождения. Br J Obstet Gynaecol. 1994, 101 (4): 301-306.
CAS Статья PubMed Google Scholar
Европейское агентство по лекарственным средствам: Руководство по разработке лекарственных средств для лечения курения.2008 г., Лондон, Соединенное Королевство: Европейское агентство по лекарственным средствам
Google Scholar
Дитц П.М., Хома Д., Англия Л.Дж., Берли К., Тонг В.Т., Дубе С.Р., Бернерт Дж.Т.: Оценки сокрытия фактов курения сигарет среди беременных и небеременных женщин репродуктивного возраста в США. Am J Epidemiol. 2011, 173 (3): 355-359.
Артикул PubMed Google Scholar
Cnattingius S: Эпидемиология курения во время беременности: распространенность курения, характеристики матери и исходы беременности. Никотин Tob Res. 2004, 6 (Дополнение 2): S125-S140.
Артикул PubMed Google Scholar
Йоосенс Л., Саско A: Некоторым нравится «Свет»: Женщины и курение в Европейском Союзе. 1999, Брюссель, Бельгия: Европейская сеть по предотвращению курения
Google Scholar
Mackay J: Женщины и табак: международные проблемы. Ассоциация женщин J Am Med (1972 год). 1996, 51 (1-2): 48-51.
CAS Google Scholar
Wall MA, Severson HH, Andrews JA, Lichtenstein E, Zoref L: Вмешательство в отношении курения в педиатрическом кабинете: влияние на курение матери и рецидивы. Педиатрия. 1995, 96 (4 Pt 1): 622-628.
CAS PubMed Google Scholar
Секер-Уокер Р. Х., Соломон Л. Дж., Флинн Б. С., Скелли Дж. М., Лепаж С. С., Гудвин Г. Д., Мид П. Б.: Консультации по предотвращению рецидивов курения во время дородового и раннего послеродового ухода. Am J Prev Med. 1995, 11 (2): 86-93.
CAS PubMed Google Scholar
Эршофф Д.Х., Куинн В.П., Маллен П.Д.: Профилактика рецидивов среди женщин, бросивших курить на ранних сроках беременности: рандомизированное клиническое испытание самопомощи. Am J Prev Med. 1995, 11 (3): 178-184.
CAS PubMed Google Scholar
Severson HH, Andrews JA, Lichtenstein E, Wall M, Akers L: Сокращение материнского курения и рецидивов: долгосрочная оценка педиатрического вмешательства. Предыдущая Мед. 1997, 26 (1): 120-130.
CAS Статья PubMed Google Scholar
Кан RS, Certain L, Whitaker RC: Пересмотр курения до, во время и после беременности.Am J Public Health. 2002, 92 (11): 1801-1808.
Артикул PubMed PubMed Central Google Scholar
Мохсин М., Бауман А.Е.: Социально-демографические факторы, связанные с курением и отказом от курения среди 426 344 беременных женщин в Новом Южном Уэльсе, Австралия. BMC Public Health. 2005, 5: 138-
Статья PubMed PubMed Central Google Scholar
Эрикссон К.М., Хауг К., Сальвесен К.А., Несхайм Б.И., Нюландер Г., Расмуссен С., Андерсен К., Наклинг Дж.О., Эйк-Нес С.Х .: Привычки курения среди беременных женщин в Норвегии, 1994–95. Acta Obstet Gynecol Scand. 1998, 77 (2): 159-164.
CAS Статья PubMed Google Scholar
Аль-Сахаб Б., Сакиб М., Хаузер Г., Тамим Х: Распространенность курения во время беременности и связанные факторы риска среди канадских женщин: национальное исследование. BMC Беременность и роды.2010, 10: 24-
Статья PubMed PubMed Central Google Scholar
Диклементе С.К., Долан-Маллен П., Виндзор Р.А.: Процесс прекращения курения во время беременности: последствия для вмешательств. Tob Control. 2000, 9 (Дополнение 3): 16-21.
Google Scholar
Woodby LL, Windsor RA, Snyder SW, Kohler CL, Diclemente CC: Предикторы отказа от курения во время беременности.Наркомания (Абингдон, Англия). 1999, 94 (2): 283-292.
CAS Статья Google Scholar
Lupattelli A, Spigset O, Twigg MJ, Zagorodnikova K, Mårdby AC, Moretti ME, Drozd M, Panchaud A, Hameen-Anttila K, Rieutord A, Gjergja Juraski R, Odalovic M, Kennedy , Juch H, Passier A, Björnsdóttir I, Nordeng H: Использование лекарств во время беременности: кросс-секционное международное интернет-исследование. BMJ Open. 2014, 4: e004365-
CAS Статья PubMed PubMed Central Google Scholar
Chew LD, Bradley KA, Boyko EJ: Краткие вопросы для выявления пациентов с недостаточной санитарной грамотностью. Fam Med. 2004, 36 (8): 588-594.
PubMed Google Scholar
Глассман П: санитарная грамотность. 2013 г., Bethesda, MD: Национальная сеть медицинских библиотек, [http://nnlm.gov/outreach/consumer/hlthlit.html#A2]
Google Scholar
Хосмер Д.В., Лемешоу S: Прикладная логистическая регрессия.2000, Нью-Йорк: Wiley-Interscience, 2
Книга Google Scholar
Всемирная организация здравоохранения: Отчет ВОЗ о глобальной табачной эпидемии, 2008 г. — пакет MPOWER. 2008 г., Женева, Швейцария: Всемирная организация здравоохранения
Google Scholar
Meghea CI, Rus D, Rus IA, Summers Holtrop J, Roman L: Курение во время беременности и связанные факторы риска в выборке румынских женщин.Eur J Public Health. 2010, 22 (2): 229-233.
Артикул PubMed Google Scholar
Полянска К., Ханке В., Собала В. Характеристика привычки курить среди беременных женщин на основе теста «Почему я курю?» [Charakterystyka nagogu palenia papierosow wsrod kobiet ciezarnych na podstawie testu Dlaczego pale?]. Przegl Lek. 2005, 62 (10): 1095-1098.
PubMed Google Scholar
Schneider S, Schütz J: Кто курит во время беременности? Систематический обзор литературы по опросам населения, проведенным в развитых странах в период с 1997 по 2006 год. Eur J Contracept Reprod Health Care. 2008, 13 (2): 138-147.
Артикул PubMed Google Scholar
Офис главного хирурга (США): Последствия курения для здоровья: отчет главного хирурга. 2004, Атланта, Джорджия: Центры по контролю и профилактике заболеваний (США)
Google Scholar
Джовино Г.А.: Табачная эпидемия в США. Am J Prev Med. 2007, 33 (6 доп.): S318-S326.
Артикул PubMed Google Scholar
Диксон Л., Эймер П., Флетчер Л., Гиллиланд К., Хендри К. Результаты по прекращению курения с акушерками, ведущими родильную помощь: анализ курения во время беременности из базы данных акушерского дела Колледжа акушерок Новой Зеландии за 2004–2007 годы. Журнал Новозеландского колледжа акушерок. 2009, 40: 13-19.
Google Scholar
Тонг В. Т., Джонс Дж. Р., Дитц П. М., Д’Анджело Д., Бомбард Дж. М.: Тенденции курения до, во время и после беременности — Система мониторинга оценки риска беременности (PRAMS), США, 31 сайт, 2000 г. –2005. MMWR Surveill Summ. 2009, 58: 1-29.
Google Scholar
Тэппин Д.М., МакАскилл С., Баулд Л., Иди Д., Шиптон Д., Гэлбрейт Л.: Распространенность курения и услуги по отказу от курения для беременных женщин в Шотландии.Предшествующая политика лечения злоупотребления психоактивными веществами. 2010, 5: 1-
Статья PubMed PubMed Central Google Scholar
Чемберлен С., О’Мара-Ивс А., Оливер С., Кэрд Дж. Р., Перлен С. М., Идес С. Дж., Томас Дж.: Психосоциальные вмешательства для поддержки женщин, бросающих курить во время беременности. Кокрановская база данных Syst Rev.2013, 10: Выпуск 10. Ст. №: CD001055
Google Scholar
Huisman M, Kunst AE, Mackenbach JP: Образовательное неравенство в отношении курения среди мужчин и женщин в возрасте 16 лет и старше в 11 европейских странах. Tob Control. 2005, 14: 106-113.
CAS Статья PubMed PubMed Central Google Scholar
Хаслам К., Лоуренс В.: Поведение и убеждения беременных курильщиц, связанные со здоровьем. Health Psychol. 2004, 23 (5): 486-491.
Артикул PubMed Google Scholar
Ebert LM, Fahy K: Почему женщины продолжают курить во время беременности ?. Женщины и рождение. 2007, 20: 161-168.
Артикул PubMed Google Scholar
Schneider S, Huy C, Schütz J, Diehl K: Отказ от курения во время беременности: систематический обзор литературы. Drug Alcohol Rev.2010, 29: 81-90.
Артикул PubMed Google Scholar
Флемминг К., Грэм Х., Наследники М., Фокс Д., Соуден А: Курение во время беременности: систематический обзор качественных исследований женщин, которые начинают беременность как курящие.J Adv Nurs. 2013, 69 (5): 1023-1036.
Артикул PubMed Google Scholar
Эндрес Л.К., Шарп Л.К., Хейни Э., Дули С.Л.: санитарная грамотность и готовность к беременности при прегестационном диабете. Уход за диабетом. 2004, 27: 331-334.
Артикул PubMed Google Scholar
Aveyard R, West R: Управление отказом от курения. BMJ. 2007, 335: 37-41.
Артикул PubMed PubMed Central Google Scholar
Blalock JA, Fouladi RT, Wetter DW, Cinciripini PM: Депрессия у беременных женщин, нуждающихся в лечении для отказа от курения. Наркоман поведение. 2005, 30 (6): 1195-1208.
Артикул PubMed Google Scholar
Crittenden KS, Manfredi C, Cho YI, Dolecek TA: Процессы прекращения курения у женщин с низким SES: влияние меняющегося во времени статуса беременности, медицинских сообщений, стресса и проблем со здоровьем. Наркоман поведение. 2007, 32: 1347-1366.
Артикул PubMed Google Scholar
Орр С.Т., Блейзер Д.Г., Орр, Калифорния: материнские пренатальные депрессивные симптомы, никотиновая зависимость и знания, взгляды, убеждения и поведение, связанные с курением. Matern Child Health J. 2012, 16: 973-978.
Артикул PubMed Google Scholar
Коулман Т., Чемберлен С., Дэйви М.А., Купер С.Е., Леонарди-Би Дж .: Фармакологические вмешательства для содействия прекращению курения во время беременности.Кокрановская база данных Syst Rev.2012, выпуск 9. Ст. №: CD010078
Google Scholar
Маклеллан А., Льюис Д., О’Брайен С., Клебер Х .: Наркозависимость, хроническое заболевание. ДЖАМА. 2000, 284 (13): 1689-1695.
CAS Статья PubMed Google Scholar
Heatherton TF, Kozlowski LT, Frecker RC, Fagerstrom K-O: Тест Фагерстрома на никотиновую зависимость: пересмотр анкеты на толерантность Фагерстрома.Br J Addict. 1991, 86: 1119-1127.
CAS Статья PubMed Google Scholar
Шиффман С., Уотерс А.Дж., Хиккокс М: Шкала синдрома никотиновой зависимости: многомерная мера никотиновой зависимости. Никотин Tob Res. 2004, 6 (2): 327-348.
CAS Статья PubMed Google Scholar
Etter J-F: Сравнение содержательной, конструктивной и прогностической достоверности шкалы зависимости от сигарет и теста Fagerstrom для определения никотиновой зависимости.Зависимость от наркотиков и алкоголя. 2005, 77: 259-268.
Артикул PubMed Google Scholar
Коннор Горбер С., Шофилд-Гурвиц С., Хардт Дж., Левассер Дж., Тремблей М.: Точность самооценки курения: систематический обзор взаимосвязи между статусом курения, о котором сообщают сами люди, и статусом по оценке котинина. Никотин Tob Res. 2009, 11 (1): 12-24.
Артикул PubMed Google Scholar
Экман А., Дикман П. У., Клинт А., Вейдерпасс Е., Литтон Дж. Э .: Возможность использования интернет-опросников в крупных эпидемиологических исследованиях среди населения. Eur J Epidemiol. 2006, 21 (2): 103-111.
Артикул PubMed Google Scholar
van Gelder MM, Bretveld RW, Roeleveld N: Интернет-анкеты: будущее в эпидемиологии ?. Am J Epidemiol. 2010, 172 (11): 1292-1298.
Артикул PubMed Google Scholar
Сейберт Х., Зейберт Х. В центре внимания статистика Евростата. Использование Интернета домашними хозяйствами и частными лицами в 2011 году. 2011 год
Google Scholar
Статистика использования и населения. 2012 г., Internet World Stats, http://www.internetworldstats.com/,
Табак, алкоголь, наркотики и беременность
Врожденные дефекты : Физические проблемы, присутствующие при рождении
Детский церебральный паралич : заболевание нервной системы, которое влияет на движения, осанку и координацию.Это нарушение присутствует при рождении.
Осложнения : Заболевания или состояния, возникшие в результате другого заболевания или состояния. Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Пример осложнения беременности — преждевременные роды.
Фетальный алкогольный синдром (ФАС) : Наиболее серьезное заболевание, возникающее в результате употребления алкоголя во время беременности. ФАС может вызывать отклонения в развитии мозга, физическом росте и чертах лица младенца или ребенка.
Плод : стадия развития человека после 8 полных недель после оплодотворения.
Низкий вес при рождении : Вес при рождении менее 5 ½ фунтов (2,500 граммов).
Выкидыш : потеря беременности в матке.
Синдром неонатальной абстиненции (NAS) : Группа проблем, которые случаются с новорожденным, который до рождения подвергался воздействию веществ, вызывающих привыкание. Частая причина НАС — расстройство, связанное с употреблением опиоидов.
Отделение интенсивной терапии новорожденных (NICU) : Специальная часть больницы, в которой больные новорожденные получают медицинскую помощь.
Питательные вещества : Питательные вещества, содержащиеся в продуктах питания, такие как витамины и минералы.
Поставщик акушерских услуг : Специалист в области здравоохранения, который ухаживает за женщиной во время беременности, родов и родов. Эти специалисты включают акушеров-гинекологов (акушеров-гинекологов), сертифицированных медсестер-акушерок (CNM), специалистов по медицине матери и плода (MFM) и семейных врачей, имеющих опыт работы с матерями.
Врач акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Опиоид : препараты, снижающие способность чувствовать боль.
Расстройство, связанное с употреблением опиоидов : излечимое заболевание, которое может быть вызвано частым употреблением опиоидов. Иногда это называют опиоидной зависимостью.
Кислород : элемент, которым мы вдыхаем, чтобы поддерживать жизнь.
Prenatal Care : Программа ухода за беременной женщиной до рождения ребенка.
Недоношенные : Срок беременности менее 37 недель.
Мертворождение : Рождение мертвого плода.
Синдром внезапной детской смерти (СВДС) : Неожиданная смерть младенца, причина которой неизвестна.
Как курение влияет на репродуктивное здоровье
Как курение влияет на фертильность, выработку гормонов и зачатие при попытке забеременеть?
Курение сигарет может иметь негативные последствия для здоровья женщин и мужчин, а также лиц различной гендерной идентичности, затрудняя зачатие.
Исследования показывают, что:
- Курение снижает фертильность, 1 затрудняет зачатие.
- Курение может отрицательно повлиять на выработку гормонов. 2
- Курение и воздействие табачного дыма могут нанести вред репродуктивной системе. 2
- Курение может повредить ДНК сперматозоидов. 3
Если вы или кто-то из ваших близких пытается забеременеть и употребляет табак, узнайте больше о том, каково это — бросить курить и начать путь к бездымной жизни.
Как курение во время беременности влияет на развитие плода моего ребенка?
Курение во время беременности может вызвать осложнения беременности, негативное воздействие на здоровье будущего ребенка, выкидыш и смерть.
Курение во время беременности может повысить риск осложнений беременности, таких как преждевременные роды и роды. 3
Курение во время беременности также может отрицательно сказаться на здоровье будущего ребенка. 1,4 Ежегодно около 400 000 младенцев в США подвергаются воздействию сигаретного дыма и его химических веществ в утробе матери. 2 Эти дети подвержены риску ряда осложнений, в том числе:
- Низкая масса тела при рождении.
- Легкие, которые не развиваются должным образом.
- Врожденные дефекты, такие как заячья губа и / или волчья пасть.
- Синдром внезапной детской смерти (СВДС). 3
Химические вещества, содержащиеся в сигаретном дыме, могут подвергнуть вас риску внематочной беременности.Внематочная беременность возникает, когда оплодотворенная яйцеклетка не достигает матки, а начинает расти за ее пределами. Это серьезное заболевание почти всегда приводит к смерти будущего ребенка, а в некоторых случаях и к смерти матери.
Центр табачных изделий
Обменная лаборатория
Встраивайте контент CTP на свой сайт бесплатно. Через Exchange Lab, когда контент обновляется на нашем сайте, он автоматически обновляется и на вашем сайте.
Вставить этот контент
Кроме того, есть некоторые свидетельства того, что курение во время беременности может привести к выкидышу или выкидышу будущего ребенка. 2
Никакие табачные изделия не являются безопасными для использования во время беременности . Почти все табачные изделия, включая большинство электронных сигарет, содержат никотин, который может проникать через плаценту и мешать внутриутробному и постнатальному развитию. 5
Если вы беременны и хотите бросить курить, проконсультируйтесь со своим врачом. Smokefree.gov также предлагает ресурсы для того, чтобы бросить курить во время беременности, в том числе программу текстовых сообщений для поддержки беременных, пытающихся бросить курить.
Для получения более общей информации о репродуктивном здоровье посетите веб-сайт Центров по контролю и профилактике заболеваний репродуктивного здоровья.
Может ли курение подвергнуть меня риску рака шейки матки?
Да, курение сигарет может вызвать рак шейки матки . 1 Этот тип рака возникает в шейке матки, нижнем узком конце матки, который образует канал между маткой и влагалищем.
Для получения дополнительной информации о раке шейки матки, включая симптомы, скрининг, диагностику и лечение, посетите веб-сайт Центров по контролю и профилактике заболеваний шейки матки.
Уже через несколько лет после отказа от курения риск рака шейки матки снижается. 1 Если вы употребляете табак и хотите бросить курить, существуют ресурсы, которые помогут вам бросить курить.
Может ли курение подвергнуть меня риску эректильной дисфункции?
Да, курение может увеличить риск эректильной дисфункции , 3 состояние, при котором вы не можете получить или сохранить эрекцию, достаточно твердую для удовлетворительного полового акта.
Для получения дополнительной информации об эректильной дисфункции, включая симптомы, диагностику, лечение и профилактику, посетите веб-сайт Национального института диабета, болезней органов пищеварения и почек, эректильной дисфункции.
Может ли курение увеличить вероятность смерти от рака простаты?
Да, курение увеличивает вероятность смерти от рака простаты . 3 Простата — это железа в мужской репродуктивной системе, вырабатывающая жидкость, которая является частью семенной жидкости. Рак простаты начинается в простате.
Если у вас рак простаты и вы курите, у вас больше шансов умереть от этой болезни, чем у тех, кто не курит с раком простаты. 3
Для получения дополнительной информации о раке простаты, включая симптомы, скрининг, диагностику и лечение, посетите веб-сайт Центров по контролю и профилактике заболеваний рака простаты.
NCDS | Курение при беременности
Сегодня общеизвестно, что если мать курит во время беременности, это плохо для ребенка.
Но только после того, как Национальное исследование развития детей (NCDS) выявило негативные последствия, врачи начали менять свои рекомендации беременным женщинам.
О чем мы просили ваших мам
Незадолго до того, как обследование родов 1958 года было опубликовано, исследование в Соединенных Штатах показало, что младенцы, матери которых курили во время беременности, при рождении имели тенденцию весить меньше, чем младенцы, матери которых не курили. В последнюю минуту к опросу о рождении, проведенном NCDS, был добавлен вопрос о привычках курения матерей, который привел к одним из самых важных открытий в исследовании.
Курение во время беременности и вес при рождении
Дети, матери которых курили во время беременности, имели более низкий вес при рождении, а также подвергались большему риску младенческой смерти.Фактически, NCDS обнаружил, что курение во время беременности снижает вес новорожденного в среднем на 170 граммов, а тяжелое курение увеличивает риск младенческой смерти на 28 процентов. Риск возрастал с увеличением количества выкуриваемых женщинами сигарет. Женщины, которые курили во время беременности, также сообщали о более высоком уровне самопроизвольных абортов.
Исследование также показало, что если женщины бросают курить до четвертого месяца беременности, их дети не имеют большего риска смерти, чем те, чьи матери никогда не курили.
Исследователи полагали, что женщины из более низкого социально-экономического положения подвергаются дополнительному риску.Поскольку дети женщин из рабочего класса уже были более мелкими, влияние курения во время беременности на массу тела при рождении было еще более смертоносным.
В то время исследователи подсчитали, что каждый год выживало бы на 1500 детей больше, если бы женщины бросили курить.
Курение и другие последствия
Негативные последствия курения во время беременности сохранялись по мере взросления детей. В 7 лет дети, чьи матери курили, были ниже своих сверстников, и у них была больше шансов заболеть хрипом после 16 лет.
Дети, чьи матери курили, также хуже оценивали когнитивные функции в молодом возрасте. Фактически, их возраст чтения был в среднем на четыре месяца ниже тех, чьи матери не курили. К тому времени, когда они достигли раннего взросления, эти дети с большей вероятностью имели избыточный вес и имели меньшее образование, чем их сверстники.
Как это исследование имело значение
Выводов NCDS было достаточно, чтобы побудить Совет по санитарному просвещению начать в 1970-х годах кампанию в области общественного здравоохранения с целью бросить курить беременным женщинам.Полученные данные также побудили врачей изменить рекомендации, которые они давали своим пациентам. Со временем количество курящих беременных женщин снизилось с 39 до 12 процентов.
Хотите узнать больше по этой теме?
Отказ от курения и отказ от курения во время беременности
Обзор темы
Когда вы беременны, все, что вы вкладываете в свое тело, может повлиять на вашего ребенка. Если вы курите, ваш ребенок подвергается воздействию таких химических веществ, как никотин и окись углерода.
Если вы курите и забеременеете, сейчас самое время бросить курить. Если вы не курите, избегайте пассивного курения. Если вы курите и не беременны, но думаете о рождении ребенка, составьте план, чтобы бросить курить, прежде чем пытаться забеременеть.
Если вы бросите курить до того, как забеременеть (или в течение первых 3 месяцев беременности), ваш риск рождения ребенка с низкой массой тела такой же, как и у женщины, которая не курит. Женщины, которые бросают курить на более поздних сроках беременности, все же снижают риск проблем для своих детей.
Также важно не возвращаться к курению после рождения ребенка и попросить других не курить в вашем доме. Это снизит риск проблем с дыханием у вашего ребенка.
Существует множество программ, помогающих бросить курить беременным женщинам. Обратитесь к врачу или медсестре-акушерке за информацией о том, как бросить курить.
Как курение влияет на вашу беременность?
Курение во время беременности может увеличить риск:
Если ваш младенец или ребенок подвергается воздействию дыма после рождения, он или она будут более подвержены болезням и проблемам с дыханием.
Что можно сделать, чтобы бросить курить?
Будьте готовы.
- Если вы еще не беременны, выберите дату отказа, которая подходит вам. Если вы беременны, немедленно бросьте курить. Если вы еще не можете остановиться, постарайтесь сократить как можно больше. Поговорите со своим врачом о программе, которая поможет вам бросить курить.
- Избавьтесь от сигарет, пепельниц и зажигалок. Уберите дом и одежду, чтобы избавиться от запаха дыма.
- Если вы живете с кем-то, кто курит, обсудите отказ от курения вместе. Если это невозможно, поговорите с человеком (-ами) о том, чтобы не курить рядом с вами. По возможности избегайте мест, где курят другие.
Составьте план выхода.
- Решите, какое время для вас самое тяжелое, например, когда вы беспокоитесь или находитесь рядом с курящими людьми. Спланируйте, как вы справитесь со своей тягой в это время. Для получения информации о том, как бороться с тягой, см. «Быстрые советы: что делать, если вы жаждете никотина».
- Измените распорядок дня. Избегайте того, что заставляет вас тянуться к сигарете.
- Найдите способы справиться. Например, вместо того, чтобы выкурить сигарету, прогуляйтесь после обеда.
- Найдите способы снизить стресс в первые несколько недель отказа от курения.
- Поговорите со своим врачом о замене никотина или лекарствах.
Получите поддержку.
- Попросите близких или людей, которые раньше курили, поддержки и совета.
- Обратитесь за консультацией. Люди, которые пользуются телефонным, групповым или индивидуальным консультированием, с гораздо большей вероятностью бросят курить.
- Присоединитесь к группе поддержки для курящих.
- Позвоните на горячую линию для отказа от курения, например 1-800-QUITNOW (1-800-784-8669).
Где можно найти информацию и поддержку?
Если вы готовы бросить курить, поздравляю. Вы делаете важный шаг для своего здоровья и здоровья вашего ребенка.Вы можете использовать эти веб-сайты, чтобы найти дополнительную информацию о том, как бросить курить:
- www.marchofdimes.com/pnhec/159_155.asp
- www.smokefree.
