Язва двенадцатиперстной кишки – симптомы, признаки, лечение, диета и профилактика в Клинике МЕДСИ
Оглавление
Двенадцатиперстная кишка является частью тонкого кишечника, располагаясь сразу за привратником желудка. Этот орган отвечает за процесс переваривания пищи в системе желудочно-кишечного тракта. На сегодняшний день самым опасным заболеванием двенадцатиперстной кишки остается язвенная болезнь. В острой стадии язва сопровождается сильными кровотечениями и ноющими болями в верхнем отделе живота. Если своевременно не начать лечение двенадцатиперстной кишки, это может привести к летальному исходу. Рассмотрим более подробно причины появления язвы двенадцатиперстной кишки, симптомы данного заболевания, а также современные методы диагностики и лечения, которые убедительно доказали свою эффективность.
Что такое язва двенадцатиперстной кишки?
Язва двенадцатиперстной кишки представляет собой заболевание, поражающее слизистую оболочку с дальнейшим образованием рубца.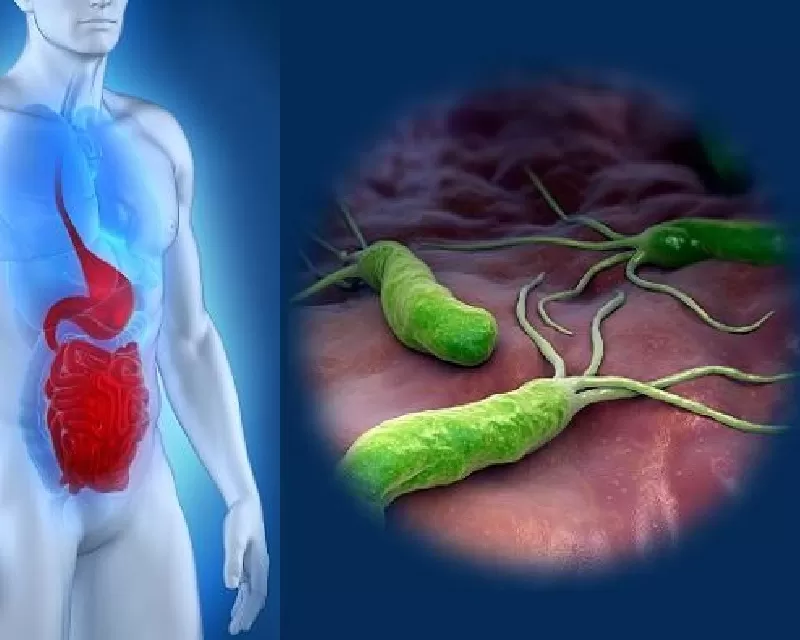
Причины появления язвы двенадцатиперстной кишки
Статистика показывает, что основной причиной появления язвы двенадцатиперстной кишки является спиралевидная бактерия Хеликобактер пилори (лат. Helicobacter Pylori). Эта бактерия способна длительное время существовать в неблагоприятных условиях, активно размножаясь и постепенно повреждая слизистые оболочки.
Кроме того, к язвенной болезни приводят следующие причины:
- Повреждение слизистой оболочки.
 Как правило, это происходит из-за поступления желудочного сока с повышенной концентрацией кислоты
Как правило, это происходит из-за поступления желудочного сока с повышенной концентрацией кислоты - Воспалительный процесс. Очень часто язва возникает под воздействием патогенных бактерий, которые могут инфицировать желудок и двенадцатиперстную кишку
- Нервное перенапряжение. В результате стресса возникают сосудистые спазмы, из-за которых нарушаются кровообращение и питание клеток слизистой оболочки двенадцатиперстной кишки
- Наследственная предрасположенность. Врачи отмечают, что предрасположенность к язве двенадцатиперстной кишки передается по наследственной линии
- Прием лекарственных средств. В некоторых случаях причиной возникновения язвы является употребление нестероидных противовоспалительных средств и глюкокортикостероидов, которые способствуют угнетению защитных факторов органов желудочно-кишечного тракта
Стоит отдельно отметить, что существует несколько опасных факторов, которые способствуют возникновению данного заболевания.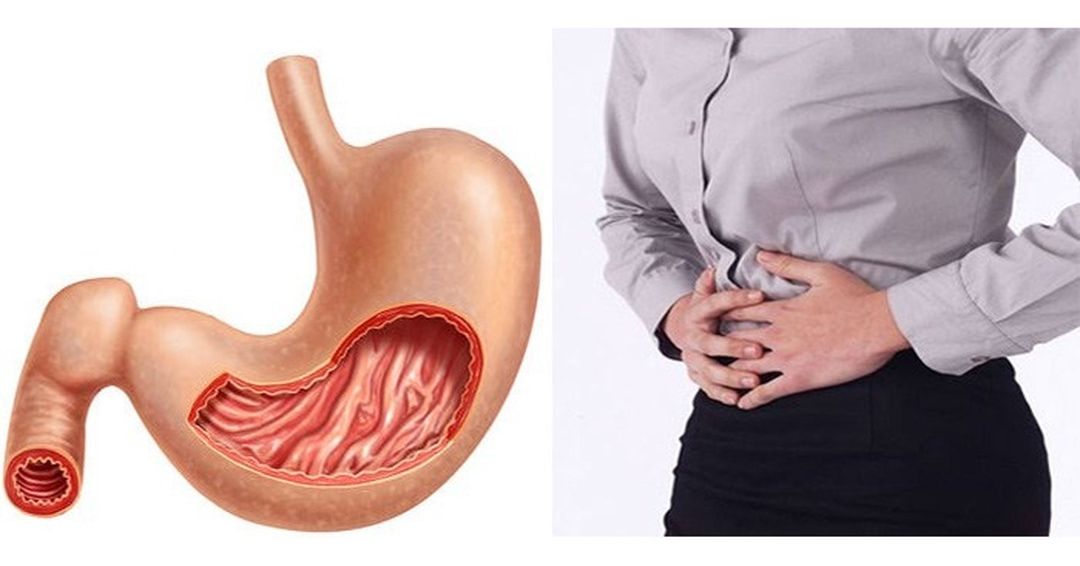 К примеру, заражение спиралевидной бактерией обычно происходит при контакте с больным человеком или вместе с загрязненной едой или водой. Помимо этого, не стоит забывать о регулярном злоупотреблении острой и грубой пищей, а также алкогольными напитками. Это негативно сказывается на продукции слизистых веществ кишечника и часто становится причиной нарушения его моторики. Иногда лечение желудка и двенадцатиперстной кишки может потребоваться после пищевого отравления.
К примеру, заражение спиралевидной бактерией обычно происходит при контакте с больным человеком или вместе с загрязненной едой или водой. Помимо этого, не стоит забывать о регулярном злоупотреблении острой и грубой пищей, а также алкогольными напитками. Это негативно сказывается на продукции слизистых веществ кишечника и часто становится причиной нарушения его моторики. Иногда лечение желудка и двенадцатиперстной кишки может потребоваться после пищевого отравления.
Симптомы язвы двенадцатиперстной кишки
Во время обострения язвенной болезни пациент может испытывать сильные боли ниже грудины или с правой стороны чуть выше пупка. Чаще всего такие боли особенно сильно проявляются натощак. После приема пищи они могут стихать. Связано это с повышением концентрации соляной кислоты в желудке. Очень часто многие пациенты чувствуют неприятную изжогу, а также умеренную и тупую боль, которая обычно появляется спустя 2-3 часа после еды.
Помимо этого, к симптомам язвы двенадцатиперстной кишки можно отнести:
- Тошноту и рвоту.
 Пациенты, страдающие от этой болезни, чаще всего испытывают тошноту не постоянно, а только после приема пищи
Пациенты, страдающие от этой болезни, чаще всего испытывают тошноту не постоянно, а только после приема пищи - Снижение аппетита. Многие пациенты говорят о том, что у них полностью отсутствует аппетит. В результате может наблюдаться быстрая потеря веса
Стоит отметить, что в том случае, когда человек не проводит лечение язвы желудка и двенадцатиперстной кишки, он становится слишком нервным и раздражительным. Некоторые пациенты жалуются на снижение жизненных сил и отсутствие стремления к какой-либо деятельности.
Частота обострений и виды язв в двенадцатиперстной кишке
Язвенная болезнь двенадцатиперстной кишки отличается тем, что периоды обострения сменяются промежутками ремиссии. Когда наступает ремиссия, пациент может чувствовать себя абсолютно здоровым. Появляется ощущение, что болезнь отступила, поэтому многие люди начинают нарушать диету и врачебные рекомендации. Но после этого происходит обострение, которое может продолжаться от нескольких дней до полутора или двух месяцев. Чаще всего обострение наблюдается в весенний и осенний периоды.
Чаще всего обострение наблюдается в весенний и осенний периоды.
Осложнения язвы двенадцатиперстной кишки
Осложнения, которые могут наблюдаться при язвенной болезни двенадцатиперстной кишки:
- Образование сквозного отверстия в стенке двенадцатиперстной кишки. Это экстренное состояние, когда пациент ощущает внезапную и сильную боль. Вследствие попадания в свободную брюшную полость соляной кислоты и желчи возникает перитонит, который угрожает жизни пациента и требует неотложной медицинской помощи
- Кровотечение из язвенного дефекта. Из-за увеличения размеров язвы происходит обнажение стенки сосуда двенадцатиперстной кишки. В результате этого возникает кровотечение. У больного наблюдается падение артериального давления и сильная слабость. Лечение кровотечения осуществляется только в условиях хирургического стационара
- Затруднение прохождения пищи из желудка в кишечник. Данное осложнение возникает из-за деформации или сужения места, где происходит переход желудка в двенадцатиперстную кишку.
 Это приводит к задержке части пищи в желудке, поэтому больные жалуются на сильную боль в животе. При такого рода жалобах следует срочно обратиться к врачу, так как пациенту требуется неотложное лечение
Это приводит к задержке части пищи в желудке, поэтому больные жалуются на сильную боль в животе. При такого рода жалобах следует срочно обратиться к врачу, так как пациенту требуется неотложное лечение - Проникновение язвы в другие внутренние органы. Если язва переходит на поджелудочную железу, толстый кишечник или печень, боли резко усиливаются и становятся постоянными. В этом случае требуется срочное лечение язвы желудка и двенадцатиперстной кишки с хирургическим вмешательством
Диагностика язвы двенадцатиперстной кишки
В рамках диагностики данного заболевания проводится целый комплекс процедур, которые позволяют получать максимально точную картину о состоянии двенадцатиперстной кишки и характере протекания болезни. Прежде всего, врач проводит эндоскопическое обследование, осматривая стенки органов желудочно-кишечного тракта при помощи специального инструмента гастроскопа, вводимого в желудок через рот и пищевод.
После этого проводятся лабораторные исследования:
- Общие анализы крови и мочи
- Анализ кала
- Биохимический анализ крови
- Анализ желудочного сока
Для выявления очага патологии применяется лучевое исследование верхних отделов пищеварительного тракта, проводимое с применением контраста.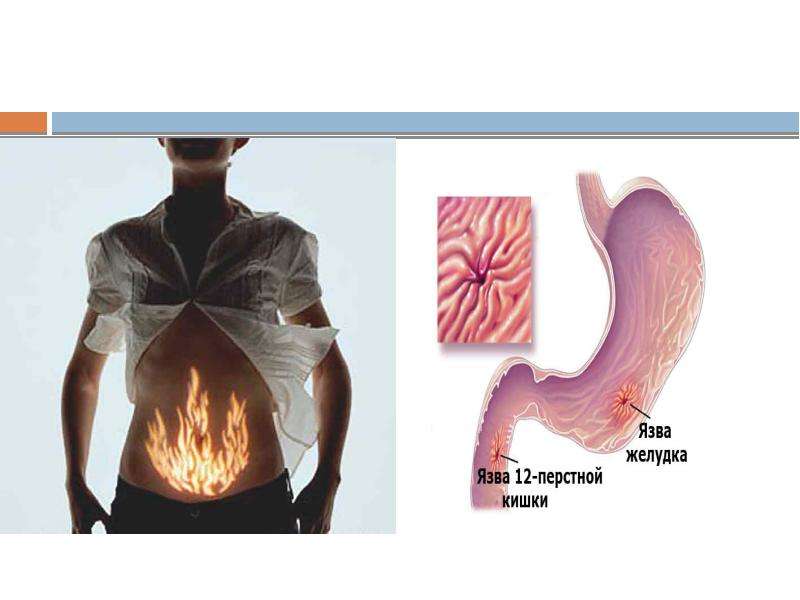 Если на рентгенограммах фиксируется отклонение от нормы, необходимо проведение эндоскопического исследования с возможностью взятия биопсии. Чтобы обнаружить наличие спиралевидной бактерии Хеликобактер пилори, проводятся иммуноферментный анализ на антитела и дыхательный тест, который позволяет обнаружить продукты жизнедеятельности бактерии в воздухе, выдыхаемом пациентом.
Если на рентгенограммах фиксируется отклонение от нормы, необходимо проведение эндоскопического исследования с возможностью взятия биопсии. Чтобы обнаружить наличие спиралевидной бактерии Хеликобактер пилори, проводятся иммуноферментный анализ на антитела и дыхательный тест, который позволяет обнаружить продукты жизнедеятельности бактерии в воздухе, выдыхаемом пациентом.
Лечение язвы двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки выполняется строго по назначению врача. Любые попытки самолечения приводят к ухудшению состояния и резкому прогрессированию болезни. Как правило, курс лечения включает в себя применение медикаментозных средств, которые позволяют не только уменьшить проявления заболевания, но и практически полностью устранить возможные причины появления язвенной болезни. Использование нейтрализаторов желудочного сока, протекторов слизистой оболочки и других лекарственных препараторов дает возможность уничтожить бактерии Helicobacter Pylori, предотвратить возможное развития осложнений, а также провести восстановление слизистой двенадцатиперстной кишки.
Профилактика язвы двенадцатиперстной кишки
В целях профилактики пациенту требуется соблюдать определенную диету. Для этого нужно позаботиться о том, чтобы питание было полноценным и сбалансированным. Лучше всего употреблять продукты, которые характеризуются высоким содержанием клетчатки. Следует отдавать предпочтение молочным и овощным супам, блюдам с отварным мясом и рыбой нежирных сортов, а также крупяным кашам. Обратите внимание, что пищу нужно принимать примерно 5-6 раз в сутки небольшими порциями. При этом нужно отказаться от жирной, острой и жаренной пищи, так как она способствует повышению концентрации соляной кислоты в желудке.
Преимущества обращения в МЕДСИ
Ключевые преимущества лечения язвы двенадцатиперстной кишки в нашем медицинском центре:
- Высокий уровень подготовки врачей. Лечение двенадцатиперстной кишки (язва и другие заболевания желудочно-кишечного тракта) проводят квалифицированные специалисты.
 Они обладают достаточно большим опытом работы в данной области
Они обладают достаточно большим опытом работы в данной области - Индивидуальный план лечения. Каждый человек, которого беспокоит язва двенадцатиперстной кишки (симптомы и лечение), может рассчитывать на внимательное отношение и высокий уровень обслуживания со стороны всех сотрудников нашего медицинского центра
- Адекватная стоимость лечения. Даже в условиях экономического кризиса мы продолжаем удерживать стоимость лечения на оптимальном уровне, вполне доступном для многих людей, которые хотят навсегда избавиться от язвенной болезни
Для того чтобы пройти лечение язвы желудка и двенадцатиперстной кишки или получить дополнительную информацию о нашем медицинском центре, достаточно позвонить по телефону +7 (495) 152-55-46.
Воспаление двенадцатиперстной кишки симптомы и лечение
Дуоденит представляет собой воспаление слизистой оболочки двенадцатиперстной кишки и постепенную её структурную перестройку. При развитии одиночного поражения луковицы двенадцатиперстной кишки развивается бульбит, если паталогические изменения происходят в области фатерова соска (большой дуоденальный сосок), заболевание называется сфинктерит или оддит. Дуоденит может быть самостоятельной патологией, однако чаще он сочетается с другими патологическими процессами в желудочно-кишечном тракте. Часто воспаление распространяется не только на кишечник, но и на желудок, вследствие чего развивается гастродуоденит.
При развитии одиночного поражения луковицы двенадцатиперстной кишки развивается бульбит, если паталогические изменения происходят в области фатерова соска (большой дуоденальный сосок), заболевание называется сфинктерит или оддит. Дуоденит может быть самостоятельной патологией, однако чаще он сочетается с другими патологическими процессами в желудочно-кишечном тракте. Часто воспаление распространяется не только на кишечник, но и на желудок, вследствие чего развивается гастродуоденит.
Причины развития данной патологии скрываются часто в образе жизни человека. Грубая пища, нерегулярность питания, курение, употребление алкоголя, частые психо-эмоциональные стрессы и нервные напряжения – все это приводит к запуску процессов, в результате которых и развивается воспаление. Также дуоденит развивается и прогрессирует на фоне язвенной болезни желудка, дивертикулеза двенадцатиперстной кишки, при заболеваниях печени и желчевыводящих путей, при панкреатите.
К патологическим факторам относятся: повышение содержания пепсина и соляной кислоты в желудочном соке, недостаточное количество секретина (ухудшается процесс нейтрализации соляной кислоты), увеличение задержки эвакуации дуоденального содержимого.
Различают острый, хронический и флегмонозный дуоденит.
Для клиники острого воспаления двенадцатиперстной кишки характерны: боли в эпигастрии, чувство распирания, тошнота, рвота, слюнотечение. Может наблюдаться снижение аппетита и повышение температуры тела. Еще более редкие, но возможные клинические проявления: гипотензия артериальная, головная боль. Часто пациент ощущает общую слабость.
Выставляется диагноз на основании клиники и проведенной диагностики. Дуоденальное зондирование выявляет при дуаденоскопии слизь и слущенный эпителий, при гастроскопии — воспалительные изменения слизистой. Обязательно проводится дифференциальная диагностика с заболеваниями пищеварительной системы в частности с гастритом.
При воспалении двенадцатиперстной кишки лечение проводится консервативное. В зависимости от тяжести состояния и выраженности симптомов терапия проводится амбулаторно либо стационарно. При усиливающихся болях применяются спазмолитики и анальгетики. Назначаются противовоспалительные, репаранты и обволакивающие препараты. Обязательна диетотерапия.
Назначаются противовоспалительные, репаранты и обволакивающие препараты. Обязательна диетотерапия.
Хронический дуоденит достаточно разнообразен в своих клинических проявлениях. Для облегчения задачи диагностики выделяют несколько форм:
- Язвенно-подобная. Для этой формы характерны боли напоминающие проявление язвенной болезни, но меньшей интенсивности и не связанные с сезонностью.
- Гастрит-подобная форма отличается клиникой диспепсических расстройств. Рвота, понос, вздутие живота — частые спутники данной формы.
- Панкреатит- или холецистит-подобные формы характеризуются тянущими болями в правом подреберье, опоясывающими болями. Проявления усиливаются после употребления жирной пищи.
- Нервно-вегетативная форма чаще встречается у молодых женщин и сопровождается общей соматической клиникой. Повышенная утомляемость, раздражительность, общая слабость, головные боли часто приводят пациента к неврологам и психотерапевтам, а воспалительный процесс пищеварительного тракта упускается из вида.
- Для смешанной формы характерна комбинация различных клинических проявлений всех перечисленных выше форм.
- Бессимптомная форма никак себя не проявляет, за исключением нарастающей общей слабости. Чаще встречается у лиц пожилого возраста.
В результате хронический дуоденит может перейти в эрозивный, что часто приводит к развитию скрытых желудочно-кишечных кровотечений и анемии. В этом случае появляются общая слабость, головокружение, мелена, снижение артериального давления, иногда до коллапса.
Диагноз хронического воспаления двенадцатиперстной кишки и сопутствующие симптомы определяют лечение. Обязательной является диетотерапия. Исключается соленое, жареное, копченое, жирное — все то, что может давать раздражающее и канцерогенное действие на слизистую желудочно-кишечного тракта. В медикаментозной терапии чаще используются антацидные препараты, для защиты от секреторной деятельности желудка и репаранты. Вся остальная терапия проводится с учетом формы хронического дуоденита.
Флегмонозный дуоденит – это форма, требующая обязательной госпитализации в гастроэнтерологический стационар. Первичный флегмонозный дуоденит развивается при проникновении бактериальной флоры через слизистую оболочку в глубокие слои, обширных язвенных дефектах. Вторичный флегмонозный дуоденит возникает при заносе бактериальной флоры гематогенным путем из других очагов (абсцессов различной локализации, фурункулов, гангрен).
Клиническая картина достаточно яркая, характеризуется гектической температурной реакцией, ознобом. Часто беспокоят мучительные боли в верхних отделах живота, чаще справа. На фоне общей интоксикации развивается общая слабость, головная боль, чувство ломоты во всем теле. Появляется клиника «острого» живота: доскообразный живот, сухой щеткоподобный язык, положительный симптом Щеткина-Блюмберга. Частое осложнение флегмонозного дуоденита – перитонит, под диафрагмальный абсцесс, медиастинит, гнойный плеврит, сепсис. Для предотвращения развития осложнений пациент нуждается в срочном оперативном лечении, которое и является основным при данной форме.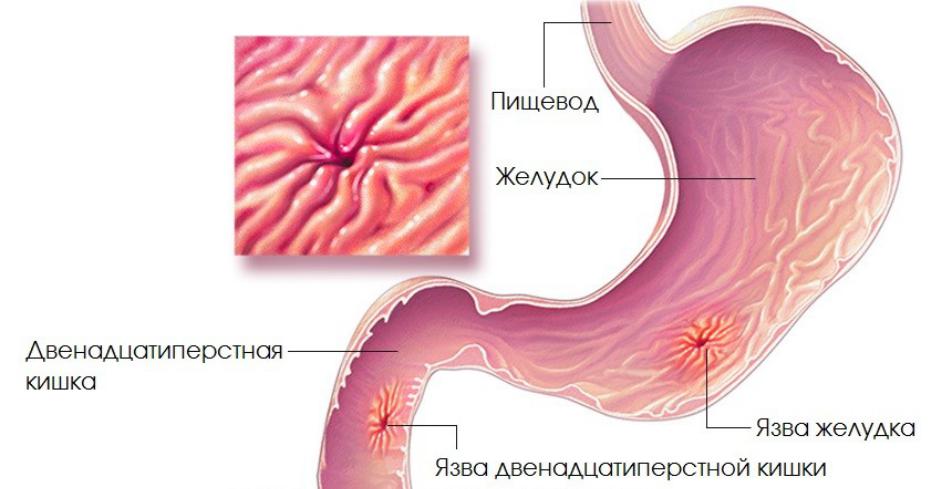
Диагноз воспаления двенадцатиперстной кишки (дуоденит) выставляется на основании клинических проявлений, анамнеза и диагностики. Одним из основных методов исследования является гастроскопия с биопсией.
Гастроскопия относится к эндоскопическим методам исследования. Благодаря данной процедуре создается возможным визуализировать слизистую пищеварительного тракта и обнаружить дефекты. Проводится манипуляция при помощи гастроскопа, оснащенного волоконно-оптической системой и щипцами. Данный прибор представляет собой гибкую трубку, вводимую через рот и пищевод в желудок. Оптическая система дает достаточно яркую детализированную картинку, которая выводится на экран. При необходимости делаются фотографии и прикрепляются к истории болезни пациента. Гастроскопия помогает рассмотреть все видимые дефекты слизистой и взять пробы с подозрительных образований на биопсию с последующим гистологическим и цитологическим исследованием. Проводится исследование в гастероэнторологическом стационаре специально обученным врачом-эндоскопистом. Интерпретацию и заключение дает тот же врач. При обнаружении патологии, лечащий врач, опираясь на клинику и на данные эндоскопического исследования, выставляет диагноз и назначает адекватную медикаментозную терапию. Разновидностью гастроскопии является ФЭГДС (фиброэзофагогастродуоденоскопия), которая позволяет визуализировать слизистую не только пищевода и желудка, но и двенадцатиперстной кишки.
Дуоденит: описание болезни, причины, симптомы, стоимость лечения в Москве
Воспаление слизистой оболочки двенадцатиперстной кишки (ДПК) называется дуоденитом. Локализация заболевания в верхних отделах органа имитирует ЯБЖ, в нижних – панкреахолецистит. Острая форма болезни длится несколько дней и на фоне щадящей диеты проходит без следа, рецидив ведет к хронизации процесса. Дуоденит по статистике составляет до 95% всех патологий ДПК и имеет гендерную окраску, поражая больше женщин.
Двенадцатиперстная кишка – важный гормональный орган, в стенке которого под влиянием содержимого желудка синтезируется эстрагон, способный подавлять продукцию желудочного сока и расслаблять мускулатуру желудка. Эстрагон – антагонист гастрина, который синтезируется в привратнике желудка. Кроме того, в ДПК образуются: секретин (его открыли первым), холецистокинин, панкреозимин – всего более 30 гормонов, регулирующих работу желчного пузыря и панкреас, одновременно блокируя секрецию в желудке.
Гормоны 12-перстной кишки активируют кишечные железы, которые продуцируют пищеварительный сок, стимулируя моторику кишечника. В ДПК есть и гормоны, которые влияют на обмен веществ в организме, контролируют эндокринную систему, работу сердца и сосудов. Именно поэтому так многообразен дуоденит в своих проявлениях.
Этиология и патогенез
Острый и хронический процесс имеют несколько разные причины. Триггерами первичной патологии являются:
-
нарушение правил питания, злоупотребление жареным, соленым, острым, консервированным;
-
увлечение спиртным, никотином, кофе;
-
вынужденный прием лекарственных препаратов, вызывающих раздражение слизистой кишки;
-
стрессы;
-
интоксикация, свойственная патологиям внутренних органов, в том числе аутоиммунная.
Виновник возникновения и прогрессирования острого воспаления ДПК – желудочный гиперацидный сок, поступающий сюда в процессе пищеварения, и снижение местного иммунитета слизистой под действием негативных факторов. Если воспаление приобретает хроническое течение, то оболочка двенадцатиперстной кишки начинает дегенерировать, атрофируется. Причинами хронизации считают:
-
инфицирование кишки Хеликобактер пилори;
-
хроническое воспаление стенок желудка разного генеза;
-
язву слизистой;
-
нарушение кровообращения и ухудшение трофики тканей ДПК, некорректную иннервацию и кислородоснабжение органа;
-
проблемы с кишечником и органами пищеварения: колиты, панкреатиты, гепатиты и циррозы, заболевания билиарной системы, брыжейки и многое другое;
Виновником хронизации становится дуоденостаз из-за снижения перистальтики, функциональных проблем с перевариванием пищи, спаек, непроходимости кишки разного генеза. На этом фоне происходит изменение ферментного равновесия, гомеостаза внутри кишечника, уменьшения устойчивости слизистой к агрессивному началу. Дуоденальный сосочек воспаляется вследствие патологии желчных ходов.
Существует целый ряд градаций дуоденита взрослых по нескольким признакам:
-
по возникновению: первичный или вторичный;
-
по месту расположения патологического очага: бульбарный, постбульбарный;
-
по характеру распространения: ограниченный или диффузный;
-
по эндоскопической визуализации: эритематозный, геморрагический, эрозивный, атрофический, узелковый;
-
по структурным изменениям: поверхностный, глубокий, тотальный;
-
по возбудителю: туберкулезный, сифилитический, грибковый, вирусный, иммунодефицитный, в качестве симптома редких болезней, неуточненный.
Клиническая классификация подразумевает деление дуоденита на:
-
ацидопептический бульбит хронического течения, сопровождающий, как правило, антральный гастрит;
-
дуоденит в комбинации с энтеритами и энтеропатиями;
-
дуоденостатическое воспаление слизистой ДПК;
-
локальный вариант: воспаление сосочка, околососочковая патология.
Диагностика
Диагностика заболевания основывается на комплексном подходе. Верификация не слишком частого диагноза требует полного клинико-лабораторного обследования. Алгоритм выявления дуоденита стандартен:
-
физикальный осмотр пациента и сбор анамнеза группируются по клиническим вариантам течения патологии:
-
язвенно-подобный вид дуоденита характеризуется преобладанием эпигастрального болевого синдрома, который возникает натощак или ночью и снимается приемом пищи, не иррадиирует, сопровождается кислой отрыжкой и запорами;
-
гастритоподобный вариант в качестве основных клинических проявлений демонстрирует диспепсию, метеоризм, симптомы интоксикации, отсутствие аппетита, выражен дуоденогастральный рефлюкс;
-
холецисто-панкреатическая форма выражается в жалобах на болезненность в правом подреберье, часто напоминающей колики, с чувством горечи во рту после приема пищи, диспепсией и постоянным подташниванием;
-
нервно-вегетативная форма проявляется астенией, демпинг-синдромом, дуоденальной гормональной недостаточностью;
-
атрофический вариант объединяет в себе все жалобы пациентов, объективно добавляется мальабсорбция;
-
эндоскопия и морфология включают в себя:
-
ФГДС с биоптатом слизистой для выявления Хеликобактер пилори;
-
дуоденоскопию;
-
суточный мониторинг РН;
-
рентгенографию;
-
УЗИ печени, панкреас, желчевыводящих путей;
-
лабораторное обследование:
-
полная биохимия крови;
-
полное копрологическое исследование;
-
дополнительные методики:
-
тестирование моторной функции 12-перстной кишки гастроэнтерографически или поэтажной манометрией;
-
хроматическое фракционное зондирование;
-
КТ, МРТ, ЭРПХГ, МРПХГ – по показаниям;
-
колоно- или ирригоскопия;
-
тестирование эластазы1 из фекалий.
Дифференциальная диагностика
Способность дуоденита распространять свое влияние на окружающие органы и ткани требует дифференциации болезни с патологиями, дающими аналогичную симптоматику:
1. Первичный дифференциальный диагноз клинически проводят с ЯБЖ, сдавлением ДПК извне, симптомом верхней брыжеечной артерии, аневризмой брюшной аорты, лимфомой тонкой кишки;
-
по итогам эндоскопии дифференцируют с:
-
опухолями близлежащих органов;
-
гастритом;
-
дуоденогастральным рефлюксом;
-
дивертикулезом и аномалиями развития;
-
воспалением фатерова сосочка;
-
проблемами тонкого кишечника;
-
биоптат помогает разбить дуоденит на формы по степени тяжести воспаления и атрофии;
-
рентген, который сегодня используют только при запущенных формах болезни, позволяет:
-
визуализировать деформацию двенадцатиперстной кишки;
-
оценить моторику кишки, зияние привратника;
-
фиксировать моторно-эвакуаторные свойства органа;
-
отличить рубец после язвы от функциональной деформации луковицы;
-
выявить дуоденогастральный рефлюкс.
2. Второй этап диагностики заключается в уточнении характера поражения – первичном или вторичном. с этой целью используют:
-
УЗИ, ЭРПХГ, МРПХГ, КТ, МРТ;
-
дополнительно – обследование эндоскопически и радиологически ректум.
3. Третий этап подразумевает уточнение степени функциональных нарушений пищеварения, моторики ДПК для того, чтобы была возможность лечить эффективно, полноценно, с сохранением качества жизни пациента:
-
мониторинг РН в течение суток;
-
дуоденальное зондирование с исследованием:
-
свойств секрета двенадцатиперстной кишки;
-
сохранности полостного пищеварения;
-
анализа на паразитарную инвазию;
-
копрология на фекальную эластазу;
-
исследование желчевыделения фракционным хроматическим дуоденальным зондированием;
-
гастроэнтерография, антродуоденальная манометрия.
Дуоденит, симптомы, диагностика и лечение | Альфа
Дуоденит: симптомы, лечение, диета
Дуоденит – это болезнь двенадцатиперстной кишки, которая характеризуется воспалением слизистой оболочки. Патология может протекать в острой и хронической форме. Дуоденит имеет схожие симптомы с другими заболеваниями ЖКТ, такими как язва и гастрит, поэтому для успешного лечения требуется консультация опытного гастроэнтеролога и качественная диагностика.
Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
- Инфицирование Хеликобактер пилори.
- Хронический гастрит и другие заболевания ЖКТ.
- Нарушение кровоснабжения 12-перстной кишки, например, после операции.
- Расстройства пищеварения.
- Спаечные процессы в кишечнике.
- Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
- Язвенноподобный дуоденит. Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
- Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
- Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения.
- Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем.
- Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов.
- Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.
Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки с контрастом.
- рН-метрию пищеварительного сока.
- Анализ крови общий и биохимический.
- Дуоденальное зондирование, в ходе которого берут пробы желудочного сока.
- Копрограмму.
- Биопсию при подозрении на озлокачествление дефектов слизистой.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.
Язва двенадцатиперстной кишки — причины, симптомы и лечение — Медкомпас
Язвенной болезнью двенадцатиперстной кишки называется такой патологический процесс, который характеризуется системными изменениями в организме при наличии локальных проявлений в виде язвенного дефекта в стенке двенадцатиперстной кишки.
Симптомы болезни
Клиническая картина язвенной болезни двенадцатиперстной кишки характеризуется чередованием периодов ремиссии и периодов обострения. Каждый из этих периодов имеет разную выраженность симптомов, которые наиболее отчетливо определяются в стадии обострения.
Все клинические проявления язвенной болезни двенадцатиперстной кишки принципиально делить на три основных синдрома:
- Болевой
- Синдром, связанный с изменением уровня желудочной кислотности
- Синдром, обусловленный поражением нижерасположенных отделов желудочно-кишечного тракта.
Болевой синдром при наличии язвенной болезни двенадцатиперстной кишки характеризуется следующими признаками:
- Боли возникают в левой гипогастральной области
- Обычно при отсутствии осложнений язвенной болезни иррадиация болям не характерна
- Интенсивность болей может быть различной – от легкой до сильно выраженной
- Боли могут беспокоить постоянно или периодически
- Боли могут утихать либо сразу после еды, либо спустя определенное время
- Характер боли бывает разный – ноющая, тупая, режущая, схваткообразная, колющая.
Сопутствующий уровень желудочной кислотности определяет следующие клинические проявления язвенной болезни двенадцатиперстной кишки:
- При повышенной кислотности появляется изжога и запоры
- При пониженной кислотности имеет место отрыжка тухлым, а также склонность к поносам.
Синдром, обусловленный поражением нижерасположенных отделов желудочно-кишечного тракта, включает в себя:
- Вздутие живота (метеоризм)
- Урчание
- Ощущение переливание жидкости и т.д.
Причины болезни
Основная причина развития язвенной болезни двенадцатиперстной кишки – это попадание в желудочно-кишечный тракт такого микроорганизма, как хеликобактер. Обычно это возможно посредством следующих факторов:
- Грязные руки
- Инфицированная посуда
- Плохо обработанные и промытые продукты питания.
Таким образом, основной механизм заражения – фекально-оральный.
Диагностика
Диагностика язвенной болезни двенадцатиперстной кишки преследует следующие задачи:
- Выявить наличие язвенного дефекта в стенке двенадцатиперстной кишки
- Обнаружить хеликобактер в желудочно-кишечном тракте
- Исключить или подтвердить наличие осложнений язвенной болезни.
Для выявления язвенного дефекта в стенке двенадцатиперстной кишки проводятся такие исследования, как:
- Рентгенологическое, при котором обнаруживают затекание контрастного вещества за пределы слизистой оболочки
- Фиброгастродуоденоскопия, которая позволяет непосредственно рассмотреть язвенный дефект.
Обнаружить хеликобактер в желудочно-кишечном тракте помогают такие исследования, как:
- Уреазный тест, выявляет мочевину, образующуюся хеликобактером, в выдыхаемом воздухе
- Серологические реакции, определяющие уровень иммуноглобулинов различных классов в крови
- Специальные тесты, которые проводятся во время фиброгастродуоденоскопии
- Полимеразная цепная реакция, которая основана на определении уникальных последовательностей нуклеиновых кислот хеликобактера.
Для исключения или подтверждения различных осложнений язвенной болезни двенадцатиперстной кишки показаны следующие исследования:
- УЗИ органов брюшной полости
- Рентгенография
- Фиброгастродуоденоскопия.
Осложнения
При отсутствии своевременной диагностики и лечения язвенной болезни двенадцатиперстной кишки возможно развитие определенных осложнений. К ним относятся:
- Желудочно-кишечное кровотечение
- Малигнизация, то есть озлокачествление язвы
- Перфорация
- Пенетрация в рядом расположенные органы.
Лечение болезни
Лечение язвенной болезни двенадцатиперстной кишки основано на тех же принципах, что и лечение язвенной болезни желудка. Они заключаются в следующем:
- Проведение консервативного лечения при отсутствии осложнений
- Проведение оперативного лечения, когда развились осложнения.
Естественно, первое место отдается фармакологической коррекции. Для повышения ее эффективности параллельно проводится физиотерапевтическое лечение. Особенно хорошо себя зарекомендовал электрофорез с лекарственными препаратами.
Консервативное лечение преследует две основные задачи:
- Вызвать гибель хеликобактера
- Уменьшить кислотность желудочного сока до нормального уровня.
Длительность одного курса лечения обычно составляет 14-21 день.
Хронический деуденит
Дуодени́т (duodenitis; анат. duodenum двенадцатиперстная кишка + -itis) — воспалительное заболевание двенадцатиперстной кишки, чаще только слизистой оболочки. Острый дуоденит обычно протекает в сочетании с острым воспалением желудка и кишечника как острый гастроэнтерит, гастроэнтероколит. Острый дуоденит возникает в результате воздействия на организм следующих факторов: пищевых токсикоинфекций, отравлении токсическими веществами, обладающими раздражающим действием на слизистую оболочку пищеварительного тракта, чрезмерным приёмом очень острой пищи обычно в сочетании с большим количеством крепких алкогольных напитков, повреждения слизистой оболочки двенадцатиперстной кишки инородными телами.
Симптомы, течение
Для острого дуоденита характерны боль в эпигастральной области, тошнота, рвота, общая слабость, болезненность при пальпации в эпигастральной области. Диагноз подтверждается дуоденофиброскопией, обнаруживающей воспалительные изменения слизистой двенадцатиперстной кишки. При очень редком флегмонозном дуодените резко ухудшается общее состояние больного, определяется напряжение мышц брюшной стенки в эпигастральной области, положительный симптом Щёткина — Блюмберга, лихорадка, нейтрофильный лейкоцитоз, повышение СОЭ.
Острый катаральный и эрозивно-язвенный дуоденит обычно заканчивается самоизлечением в несколько дней, при повторных дуоденитах возможен переход в хроническую форму. Возможны осложнения: кишечные кровотечения, перфорация стенки кишки, развитие острого панкреатита.
Лечение
При остром катаральном и эрозивно-язвенном дуодените показаны 1-2 дня — голод, постельный режим, а также промывание желудка. В последующие дни — диета № 1, вяжущие и обволакивающие средства внутрь, при боли — спазмолитические и холинолитические препараты. При флегмонозном дуодените лечение оперативное в сочетании с антибиотикотерапией.
Профилактика
Рациональное регулярное питание, борьба с алкоголизмом, своевременное лечение других заболеваний, на фоне которых возникает вторичный дуоденит.
Гастроэнтерология
Боли и спазмы в области живота, боль под ребрами, боли после приема пищи, отрыжка, тошнота, рвота, снижение аппетита, горечь во рту, чувство жжения и боли за грудиной, частая икота, вздутие, потеря веса, непостоянный стул, высыпания на коже и сухой кашель – все это свидетельствует о нарушениях работы и возможных заболеваниях со стороны пищеварительной системы, к которым относятся:· болезни пищевода;
· болезни желудка и двенадцатипертной кишки;
· болезни кишечника;
· болезни печени и желчного пузыря;
· болезни поджелудочной железы.
Для начала, хотелось бы рассказать о том, как проходит наше первое знакомство с пациентом. В нашей клинике на прием каждого пациента выделяется от 30 до 60 мин. Консультация включает в себя беседу с пациентом, осмотр (пальпация, перкуссия, аускультация), выяснение жалоб и сбор анамнеза, далее доктор ставит предварительный диагноз и делает назначение. Рекомендуется брать результаты всех ранее выполненных исследований с собой и подходить на прием натощак на случай назначения сдачи анализов и направления на инструментальную диагностику. Так же заранее, перед консультацией, не будет лишним обдумать все интересующие Вас вопросы касательно Вашего состояния здоровья, жалобы и историю Вашего заболевания. Это поможет не забыть ничего важного во время беседы с доктором. По всем остальным вопросам, возникающим во время лечения, наши специалисты отвечают письменно через официальную электронную почту клиники.
В Джи клиник Вам могут предложить при необходимости пройти следующие исследования:
1. Лабораторная диагностика: общий клинический анализ и биохимия крови, общий анализ мочи, анализ кала, что необходимо для диагностики железодефицитной анемии при хроническом атрофическом гастрите, выявление скрытого кровотечения (эрозии, язвенная болезнь), определение выраженности воспалительного процесса и т.д.
2. Обзорное УЗИ органов брюшной полости, сократимость желчного пузыря, УЗИ кишечника и желудка, что позволяет оценить состояние внутренних органов, выявить патологии острые или хронические, возможные новообразования и наличие камней.
3. Гастроскопия — эндоскопического обследования желудка и двенадцатиперстной кишки, которое позволяет визуально определить нарушения слизистой оболочки органов желудочно-кишечного тракта, эрозии и язвы, наличие грыжи пищеводного отверстия диафрагмы, выявить полипы и другие новообразования.
4. Колоноскопия – эндоскопическое исследование кишечника, позволяющее оценить состояние слизистой оболочки и изгибов, признаки воспаления, участки сужения и наличие спаек, трещин, новообразований с последующим забором биоптата на гистологию.
Также возможны другие более специфические исследования и анализы.
Дуоденит — симптомы, причины, лечение
Дуоденит — это воспаление двенадцатиперстной кишки, начало тонкой кишки. Воспаление слизистой оболочки двенадцатиперстной кишки может вызвать боль в животе, кровотечение и другие желудочно-кишечные симптомы. Наиболее частой причиной дуоденита является инфекция желудка, связанная с типом бактерий, называемых Helicobacter pylori (H. pylori). Этот организм разрушает слизистый барьер, который обычно защищает нежную слизистую двенадцатиперстной кишки от кислого содержимого желудка.Утрата этого барьера предрасполагает человека к хроническому воспалению и язве двенадцатиперстной кишки.
Многие люди заражаются H. pylori в молодом возрасте, но симптомы обычно не проявляются до зрелого возраста. У некоторых людей инфекция H.pylori вызывает дуоденит, который при отсутствии лечения может привести к язве (открытой язве) в двенадцатиперстной кишке. Тяжелое заболевание и длительное употребление лекарств, таких как нестероидные противовоспалительные препараты (НПВП), алкоголь или табак, также могут привести к дуодениту.Реже болезнь Крона может вызвать дуоденит.
Признаки и симптомы дуоденита могут быть постоянными или спорадическими, а течение болезни у разных людей разное. Если причиной является H. pylori, ваши симптомы будут оставаться до тех пор, пока инфекция не будет вылечена. У некоторых людей с дуоденитом симптомы отсутствуют, у других может быть жгучая боль или тошнота с рвотой или без нее.
В случае дуоденита, связанного с H.pylori, инфекцию можно успешно лечить антибиотиками.При дуодените, не связанном с H. pylori, эффективным лечением могут быть препараты, снижающие кислотность желудочного сока. Вы можете снизить риск заражения H. pylori, следуя здравым правилам гигиены, например мыть руки водой с мылом. Изменения образа жизни, такие как ограничение употребления алкоголя и использование нестероидных противовоспалительных препаратов (НПВП), могут снизить риск дуоденита, не связанного с H. pylori.
Немедленно обратитесь за медицинской помощью (позвоните 911). при серьезных симптомах, таких как сильная боль в животе, кровянистый или черный дегтеобразный стул, кровавая или черная рвота.
Немедленно обратитесь за медицинской помощью , если вы лечитесь от дуоденита, но легкие симптомы повторяются или сохраняются.
Болезнь двенадцатиперстной кишки — обзор
АБДОМИНАЛЬНЫЙ ТУБЕРКУЛЕЗ
Термин абдоминальный туберкулез охватывает туберкулезное поражение любого из внутрибрюшных органов, включая любую часть желудочно-кишечного тракта от рта до ануса, сальника, брюшины, брыжейки и ее узлов и других твердых тел. внутрибрюшные органы, такие как печень, селезенка и поджелудочная железа.Заражение происходит, прежде всего, в результате проглатывания инфицированного материала от легочного заболевания или гематогенного распространения на органы брюшной полости с последующим поражением смежных структур. Клинические проявления разнообразны и имитируют многие другие заболевания. Наиболее частыми симптомами являются вздутие живота и / или боль, лихорадка и потеря веса, но они могут варьироваться в зависимости от места поражения туберкулезом. 89–92 Ротоглотка может поражаться хроническим изъязвлением. Поражение пищевода может проявляться стриктурой или трахео- или бронхо-пищеводным свищом в результате эрозии казеозных узлов средостения в пищевод.Заболевания желудка и двенадцатиперстной кишки могут вызвать образование язв или непроходимость. Свищ, перфорация или мальабсорбция могут быть результатом поражения тонкой кишки. Подвздошная кишка и тощая кишка являются наиболее частыми участками поражения. Осложнения включают пальпируемое образование, непроходимость, перфорацию и образование свища. Массивное ректальное кровотечение может осложнить поражение толстой кишки и поражения прямой кишки в виде трещин, свищей и периректальных абсцессов. 93 Поражение твердых органов происходит примерно в 20% случаев брюшного туберкулеза. 92 Поражение печени может проявляться вздутием живота, болью в правом подреберье и желтухой, 94 и заболеванием селезенки с умеренной спленомегалией; ТБ поджелудочной железы может имитировать панкреатит или карциному. Туберкулезный гепатит, редко сопровождающийся желтухой, обычно наблюдается у пациентов с диссеминированным заболеванием, и его следует подозревать при повышении уровня ферментов печени. Ультразвуковое исследование брюшной полости показано для выявления внутрибрюшной лимфаденопатии и выявления увеличения печени, гранулированного инфильтрата, указывающего на гранулематозное воспаление, и для исключения туберкулезных абсцессов.Гистологические аномалии могут варьироваться от неспецифических воспалительных изменений до очень специфических гранулематозных поражений и наличия M. tuberculosis . Диагностическая эффективность может улучшиться путем посева микобактериальных образцов биопсии. Желчные протоки и поджелудочная железа поражаются редко, хотя это было описано как часть милиарного туберкулеза у пациентов с ослабленным иммунитетом. 95 Клинические проявления зависят от локализации и степени заболевания и могут включать анорексию, недомогание, субфебрильную лихорадку, потерю веса, ночную потливость, боль в животе, кровянистый стул, механическую желтуху и острый или хронический панкреатит. 96, 97 ТБ поджелудочной железы может имитировать злокачественное новообразование и проявляться в виде образования поджелудочной железы или абсцесса. 95, 96 Селезенка обычно поражается у пациентов с диссеминированным туберкулезом, но изолированный туберкулез селезенки, проявляющийся спленомегалией, гиперспленизмом, одиночными поражениями селезенки или абсцессами селезенки, встречается редко. 98 Туберкулезный перитонит обычно проявляется болью и вздутием живота, сопровождающимся лихорадкой, потерей веса и анорексией. 91
Подтверждение поражения брюшной полости требует сочетания эндоскопических, микробиологических, гистологических и молекулярных методов.Туберкулезный асцит имеет биохимические характеристики, аналогичные характеристикам туберкулезного плеврального и перикардиального экссудатов. Клеточное содержимое преимущественно лимфоцитарное, уровни ADA повышены, а выход кислотоустойчивых бацилл и микобактериальных культур низкий. Изоляция M. tuberculosis улучшается за счет центрифугирования больших образцов перитонеальной жидкости, прикроватного посева перитонеальной жидкости в жидкую культуральную среду и когда можно исследовать и культивировать материал перитонеальной биопсии. Трудность постановки диагноза абдоминального туберкулеза иллюстрируется множеством подтвержденных аутопсией случаев, не подозреваемых при жизни 94, 99 , и значительной задержкой диагностики даже в условиях хорошо обеспеченных ресурсов. 99
Сильная связь между нелеченным полостным заболеванием легких и поражением желудочно-кишечного тракта, соответствующая длительному воздействию проглоченных инфицированных выделений, была продемонстрирована при вскрытии, проведенном в эпоху до химиотерапии. В Лос-Анджелесе, Калифорния, поражения желудочно-кишечного тракта присутствовали в 25% из 6085 вскрытий, в которых был выявлен туберкулез, 100 , а в последнее время постоянная связь между полостным легким с положительным мазком и желудочно-кишечными заболеваниями была продемонстрирована в когорте южноафриканских больниц. у которых распространенность подтвержденного желудочно-кишечного ТБ составила 28%. 101 Поражения представляли собой преимущественно поверхностные поражения слизистой оболочки слепой кишки, которые, по-видимому, были связаны с тяжестью легочной болезни. 101 И наоборот, легочный туберкулез был выявлен в 1–64% зарегистрированных серий брюшного туберкулеза у ВИЧ-серонегативных популяций. 90–92, 102 Эта широкая вариабельность ассоциации между поражением органов брюшной полости и легких может быть связана с ошибками отбора из-за различной чувствительности диагностических методов для определения поражения легких и брюшной полости, типа и хронического характера поражения брюшной полости при обращении. и различный доступ каждой группы населения к диагностике и эффективной химиотерапии раннего легочного туберкулеза.
Абдоминальный ТБ чаще встречается у ВИЧ-инфицированных, чем у ВИЧ-серонегативных людей, что связано как с общим увеличением заболеваемости ТБ, так и с повышенной склонностью к распространению по мере снижения количества клеток CD4. 103, 104 Инфекция M. tuberculosis у больных СПИДом чаще поражает твердые органы брюшной полости в соответствии с лимфогематогенным распространением. Часто поражаются печень, селезенка и поджелудочная железа, а также брюшина и желудочно-кишечный тракт.Свищи чаще встречаются при СПИДе и могут возникать в любом сегменте кишечника.
Обычная краткосрочная химиотерапия, как и при туберкулезе легких, оказалась эффективной, хотя при осложнениях иногда требуется хирургическое вмешательство.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое дуоденит?
Дуоденит — это воспаление или раздражение двенадцатиперстной кишки.Двенадцатиперстная кишка — это первая часть тонкой кишки, расположенная чуть ниже желудка.
| |
Что увеличивает мой риск дуоденита?
Дуоденит обычно вызывается бактериями Helicobacter pylori (H. pylori). К дуодениту также могут привести:
- Бактериальная, грибковая или вирусная инфекция
- Тяжелая болезнь или стресс
- НПВП, аспирин или стероидные лекарственные средства
- Употребление табачных изделий или алкоголя
- Болезнь Крона
- Облучение для лечения рака
- Травма желудка или тонкой кишки
- Проглоченный токсичный предмет, например батарейка-таблетка
Каковы признаки и симптомы дуоденита?
У вас может не быть симптомов или у вас может быть одно из следующего:
- Боль в животе, которая может быть жгучей
- Боль в груди или головокружение
- Тошнота или рвота
- Расстройство желудка
- Вздутие живота или газы
- Потеря аппетита
Как диагностируется дуоденит?
Ваш лечащий врач спросит о ваших признаках и симптомах и осмотрит вас.Вам могут потребоваться тесты, чтобы подтвердить, что у вас инфекция H.pylori. Вам также может понадобиться любое из следующего:
- Эндоскопия используется для поиска проблем в желудке или двенадцатиперстной кишке. Ваш лечащий врач будет использовать эндоскоп (трубку с лампой и камерой на конце) во время процедуры. Он может взять образец вашей двенадцатиперстной кишки для анализа.
- Анализы крови можно использовать для выявления инфекции.
- Дыхательный тест может показать, является ли H. pylori причиной вашего дуоденита.Вам дадут выпить жидкости. Тогда вы будете дышать в сумку. Ваш лечащий врач измерит количество углекислого газа в вашем дыхании. Дополнительные количества могут означать, что у вас инфекция H. pylori.
- Проба испражнения может быть проверена на наличие бактерий, которые могут вызывать ваш дуоденит.
Как лечится дуоденит?
Ваши симптомы могут исчезнуть без лечения. Вам может потребоваться лечение, если ваши симптомы станут серьезными или станут хроническими.Лечение будет зависеть от причины вашего дуоденита. Ваш лечащий врач может порекомендовать вам изменить принимаемые вами лекарства. Могут быть назначены лекарства, которые помогут вылечить бактериальную инфекцию или уменьшить кислотность желудка.
Что я могу сделать, чтобы вылечить или предотвратить дуоденит?
- Не курите. Никотин и другие химические вещества в сигаретах и сигарах могут вызывать повреждение кровеносных сосудов и легких. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить.Электронные сигареты или бездымный табак по-прежнему содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
- Ограничьте или не употребляйте алкоголь. Алкоголь может усугубить дуоденит. Поговорите со своим врачом, если вам нужна помощь, чтобы бросить пить.
- Не принимайте НПВП или аспирин, если не указано иное. Эти и подобные лекарства могут вызывать раздражение. Прием НПВП во время еды может помочь, но, возможно, вы вообще не сможете их принимать.
- Не ешьте продукты, вызывающие раздражение. Такие продукты, как апельсины и сальса, могут вызывать жжение или боль. Ешьте разнообразную здоровую пищу. Примеры включают фрукты (не цитрусовые), овощи, нежирные молочные продукты, бобы, цельнозерновой хлеб, нежирное мясо и рыбу. Старайтесь есть небольшими порциями и пейте воду во время еды. Не ешьте по крайней мере за 3 часа до сна.
- Храните батарейки и подобные предметы в недоступном для детей месте. Младенцы часто кладут предметы в рот, чтобы исследовать их.Батарейки-кнопки легко проглотить и могут вызвать серьезные повреждения. Держите крышки батарейных отсеков электронных устройств, таких как пульты дистанционного управления, закрытыми. Храните все батареи и токсичные материалы в недоступном для детей месте. Используйте замки с защитой от детей, чтобы не подпускать детей к опасным материалам.
Когда мне следует немедленно обратиться за помощью?
- У вас сильная боль в животе.
- У вас кровянистый или черный дегтеобразный стул или рвота.
Когда мне следует позвонить своему врачу?
- У вас появились новые или ухудшающиеся симптомы даже после лечения.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Узнать больше о дуодените
Сопутствующие препараты
IBM Watson Micromedex
Симптомы и лечение
Mayo Clinic Справочник
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Язва двенадцатиперстной кишки — StatPearls — Книжная полка NCBI
Непрерывное обучение
Язвы двенадцатиперстной кишки возникают при повреждении поверхности слизистой оболочки двенадцатиперстной кишки. Эти язвы являются частью язвенной болезни, которая поражает желудок и первую часть двенадцатиперстной кишки. В этом упражнении рассматривается оценка и лечение язв двенадцатиперстной кишки и объясняется роль межпрофессиональной группы в улучшении ухода за пациентами с этим заболеванием.
Цели:
-
Обобщить эпидемиологию язв двенадцатиперстной кишки.
-
Опишите дисфункциональные защитные механизмы слизистой оболочки в патофизиологии язв двенадцатиперстной кишки.
-
Рассмотреть важность ингибиторов протонной помпы и блокаторов рецепторов h3 в лечении язв двенадцатиперстной кишки.
-
Опишите важность межпрофессиональной команды в диагностике и лечении язв двенадцатиперстной кишки.
Введение
Язвы двенадцатиперстной кишки являются частью более широкого болезненного состояния, классифицируемого как язвенная болезнь. Язвенная болезнь — это клиническое проявление и болезненное состояние, которое возникает при повреждении поверхности слизистой оболочки на уровне желудка или первой части тонкой кишки, двенадцатиперстной кишки. Анатомически поверхность желудка и двенадцатиперстной кишки содержит защитную систему, которая включает преэпителиальные, эпителиальные и субэпителиальные элементы.Изъязвление возникает в результате повреждения поверхности слизистой оболочки, которое выходит за пределы поверхностного слоя. Хотя в большинстве случаев язвы двенадцатиперстной кишки проявляются диспепсией в качестве основного ассоциированного симптома, проявления могут варьироваться по степени тяжести, включая желудочно-кишечное кровотечение, непроходимость выходного отверстия желудка, перфорацию или развитие свищей. Следовательно, лечение во многом зависит от состояния пациента во время постановки диагноза или прогрессирования заболевания. Диагностика язвы двенадцатиперстной кишки по сравнению с язвой желудка заслуживает рассмотрения у пациентов с диспепсией / болевыми симптомами в верхней части живота, которые также сообщают об использовании НПВП в анамнезе или о предыдущем диагнозе Helicobacter pylori .Любой пациент, у которого диагностирована язвенная болезнь желудка и, в частности, язва двенадцатиперстной кишки, должен пройти тестирование на H. pylori , поскольку это частая причина.
Этиология
Двумя основными причинами язв двенадцатиперстной кишки являются рецидивирующий или интенсивный прием НПВП в анамнезе и диагноз H. pylori . [1] Большинство пациентов имеют вторичный диагноз H. pylori ; однако по мере того, как частота инфицирования снизилась, все более распространенными становятся другие ранее необычные этиологии.Другие причины язв двенадцатиперстной кишки включают этиологию, которая, подобно НПВП и H. pylori , разрушает слизистую оболочку двенадцатиперстной кишки. Некоторые из них включают синдром Золлингера-Эллисона, злокачественные новообразования, сосудистую недостаточность и химиотерапию в анамнезе.
Эпидемиология
Согласно многочисленным исследованиям, в которых оценивалась распространенность язв двенадцатиперстной кишки, по оценкам, они встречаются примерно у 5-15% населения западных стран [2]. Ранее частота рецидивов и распространенность была чрезвычайно высокой из-за отсутствия идентификации и эффективного лечения H.pylori . Совсем недавно систематический обзор семи исследований показал, что показатели значительно ниже. Однако предполагалось, что вариабельность связана с преобладанием H. pylori в исследуемой популяции и использованными рекомендациями по диагностике, включая рекомендации по эндоскопии. Однако в регионах с более высокой заболеваемостью H. pylori показатели были самыми высокими, что подтверждает ранее установленное мнение о том, что инфекция H. pylori представляет собой значительную сопутствующую патологию для развития язв двенадцатиперстной кишки.[3] Общее снижение частоты диагностики язв двенадцатиперстной кишки также связано с повышением осведомленности врачей и пациентов об использовании НПВП и потенциальных осложнений, которые могут быть связаны со злоупотреблением, а также с медленным снижением показателей курения среди молодых людей, как показывают исследования. также было обнаружено, что это еще одна сопутствующая патология.
Патофизиология
Как отмечалось выше, язвы двенадцатиперстной кишки являются результатом разъедающего действия желудочного секрета на поверхностный эпителий тонкой кишки, который ранее был поврежден.При язве двенадцатиперстной кишки существует несколько сопутствующих заболеваний, которые необходимо учитывать при установлении диагноза и основной причины. H. pylori и использование НПВП — две основные этиологии, которые следует рассмотреть и обсудить здесь. Механизм, с помощью которого H. pylori предрасполагает людей, неясен. Однако считается, что колонизация H. pylori и стойкое воспаление приводят к ослаблению поверхностного слоя слизистой оболочки, что делает ее уязвимой для воздействия желудочной кислоты.Вторичная теория бега рассматривает возможность того, что H. pylori также может увеличивать выработку кислоты через воспалительные механизмы, еще больше усугубляя первоначальное повреждение, вызванное инфекцией, и исходное повреждение, вызванное кислотой. [4]
Простагландины играют решающую роль в развитии защитной слизистой оболочки желудочно-кишечного тракта, включая слизистую оболочку желудка и тонкой кишки. Их биосинтез катализируется ферментом циклооксигеназой (ЦОГ), который существует в двух изоформах, ЦОГ-1 и ЦОГ-2.НПВП проявляют свой терапевтический эффект, подавляя пути ЦОГ-1 и ЦОГ-2. Регулярное использование НПВП вызывает значительное и стойкое снижение простагландинов, что ведет к уязвимости слизистой оболочки. Считается, что это один из основных патофизиологических факторов, предрасполагающих к развитию язв двенадцатиперстной кишки. [5] Другие вторичные причины язвы двенадцатиперстной кишки могут действовать через различные основные механизмы. Однако конечным результатом обычно является рецидивирующее повреждение слизистой оболочки, которое предрасполагает ткань к изъязвлению или увеличению количества кислоты, действующей на слизистую оболочку, что, в свою очередь, вызывает повреждение ткани.
Гистопатология
В случае язв двенадцатиперстной кишки, вызванной H. pylori , в диагностике может помочь биопсия с гистопатологическими исследованиями. H. pylori , спиралевидная бактерия, может быть замечена при окрашивании гематоксилином и эозином (H&E). Отчеты показывают, что чувствительность и специфичность окрашивания H&E составляет от 69% до 93% и от 87% до 90% соответственно. [6] Однако специфичность может улучшиться с 90% до 100% при использовании специальных красителей, таких как модифицированное окрашивание Гимза, окрашивание серебром Вартина-Старри, окрашивание Гента и иммуногистохимическое окрашивание (ИГХ).Поскольку краситель Гимза прост в использовании, недорого и дает стабильные результаты, его предпочитают во многих лабораториях. [6]
Анамнез и физические данные
Представление пациентов с симптомами, соответствующими диспепсии или язвенной болезни, и особенно с язвой двенадцатиперстной кишки, может сильно различаться в зависимости от степени прогрессирования заболевания и времени, когда пациент обращается за лечением. Большинство пациентов с язвенной болезнью, до 70%, протекают бессимптомно. В целом, диспепсия — наиболее частый симптом у пациентов, которые испытывают симптомы.Как отмечалось выше, степень прогрессирования заболевания до постановки первоначального диагноза может повлиять на симптомы, которые могут проявляться у пациента. Местоположение болезни также можно дифференцировать по симптомам. [7] Боль, связанная с язвой двенадцатиперстной кишки, уменьшается после еды, тогда как боль, связанная с язвой желудка, обычно усиливается после еды. Другие общие признаки и симптомы включают боль в эпигастральной области живота, вздутие живота, тошноту и рвоту, а также увеличение веса из-за улучшения симптомов после еды.
Пациенты, у которых изначально были осложнения, связанные с язвой, могут иметь симптомы, указывающие на кровотечение из верхних отделов желудочно-кишечного тракта, включая мелену, гематемезис, повышенный уровень азота мочевины и анемию различной степени тяжести с сопутствующей утомляемостью. Пациентам с более тревожными симптомами, такими как анемия, мелена или гематемезис, которые могут указывать на перфорацию или кровотечение, вероятно, потребуются более инвазивные формы обследования. При рассмотрении язвы двенадцатиперстной кишки в рамках дифференциального диагноза также следует учитывать историю болезни и возраст пациента, особенно если у пациентов наблюдаются более неспецифические симптомы, такие как боль в эпигастральной области живота.Язвы двенадцатиперстной кишки могут возникнуть в любой возрастной группе. Однако чаще всего они диагностируются у пациентов в возрасте от 20 до 45 лет и чаще встречаются у мужчин, чем у женщин. У большинства пациентов в анамнезе присутствуют симптомы, соответствующие язвенной болезни (ЯБ), связанной с предыдущим диагнозом H. pylori и / или интенсивным приемом НПВП. Другие элементы анамнеза, которые следует учитывать, включают историю курения, ежедневное употребление аспирина и историю злокачественных новообразований желудочно-кишечного тракта. При физикальном обследовании у пациентов может наблюдаться болезненность в эпигастральной области живота, а при наличии осложнений — признаки анемии, такие как бледность кожи и положительный результат анализа кала на скрытую кровь.
Оценка
После того, как диагноз H. pylori на основе истории болезни и результатов физикального обследования станет возможным, необходимы исследования для установления точного диагноза и дальнейшей этиологии. Проще говоря, диагноз язвенной болезни в целом и, в частности, язвы двенадцатиперстной кишки может быть поставлен непосредственно путем визуализации язвы при эндоскопии верхних отделов. Процесс оценки будет зависеть от того, какие исследования пациент мог пройти для предыдущей оценки своих симптомов.Пациенты, у которых, возможно, была завершена рентгенографическая визуализация, которая показала признаки изъязвления, но не имеют никаких тревожных симптомов, подозрительных на изъязвление / перфорацию или обструктивный узор, могут лечиться без необходимости эндоскопии для визуализации язв.
Компьютерная томография, выполняемая для оценки боли в животе, может выявить неперфорированные пептические язвы. Однако большинству пациентов потребуется направление на эзофагогастродуоденоскопию (ЭГДС) для дальнейшего обследования.Язвы двенадцатиперстной кишки чаще всего возникают в первой части двенадцатиперстной кишки (более 95%), примерно 90% из которых расположены в пределах 3 см от привратника и обычно меньше или равны 1 см в диаметре. Эндоскопия с барием — вариант для пациентов с противопоказаниями к ФГДС. После постановки диагноза язвенной болезни жизненно важно установить этиологию заболевания, поскольку это поможет разработать план лечения пациента, причем не только в острой форме, но и в долгосрочной перспективе, чтобы предотвратить рецидив.
Учитывая высокую корреляцию коинфекции H. pylori в условиях язвы двенадцатиперстной кишки, лицам, у которых оценивается H. pylori , потребуется дальнейшее тестирование для формального диагноза. [8] Биопсия ткани во время ФГДС может помочь в диагностике. Однако другие неинвазивные тесты могут быть выполнены, чтобы исключить H. pylori как часть причины. Если пациенту была сделана ФГДС, можно получить биопсию и дополнительно исследовать ее с помощью уреазного теста и гистологического исследования. Менее инвазивные варианты включают дыхательный тест на мочевину, тест на антиген в стуле и серологические тесты.Серология встречается реже, поскольку она может оставаться положительной, если пациент ранее был инфицирован, и не обязательно указывает на активную инфекцию. Дыхательный тест с мочевиной имеет высокую специфичность. Однако при использовании ингибитора протонной помпы (ИПП) могут быть получены ложноотрицательные результаты. Тест на антиген в кале может быть использован для постановки диагноза и доказательства эрадикации, поскольку он свидетельствует о продолжающейся инфекции.
Лечение / ведение
План лечения язв двенадцатиперстной кишки изначально разрабатывается на основе степени заболевания, отмеченной на момент постановки диагноза.Пациентам с осложнениями, включая перфорацию или кровотечение, может потребоваться хирургическое вмешательство. Однако большинство пациентов лечат антисекреторными средствами, чтобы уменьшить воздействие кислоты на изъязвленную область и, в свою очередь, облегчить симптомы и ускорить заживление. Для пациентов, у которых в анамнезе часто наблюдается интенсивное употребление НПВП, первым делом следует посоветовать пациентам избегать использования НПВП, поскольку это не только возможная этиология, но и причина ухудшения симптомов.Также рекомендуется отказаться от курения и алкоголя, так как они могут усугубить симптомы.
Антисекреторные агенты включают антагонисты рецептора h3, а также ингибиторы протонной помпы. Продолжительность терапии сильно различается в зависимости от имеющихся симптомов, предполагаемого уровня комплаентности, а также риска рецидива. Однако большинству пациентов не требуется длительная антисекреторная терапия после лечения H. pylori , после подтверждения эрадикации и если они остаются бессимптомными.Пациенты с диагнозом « H. pylori » должны получать тройную терапию (два антибиотика и ингибиторы протонной помпы) с подтверждением исключения. [9] Метаанализ 24 рандомизированных исследований помог показать, что эрадикация H. pylori была связана со значительно более низкими показателями язвы желудка и двенадцатиперстной кишки. Пациенты с осложнениями на момент обращения должны будут следовать послеоперационным рекомендациям их общего хирурга. Скорее всего, им потребуется более продолжительное лечение (от 8 до 12 недель) или до тех пор, пока не будет подтверждено разрешение язвы при повторной эндоскопии.С хирургической точки зрения пациентам может потребоваться лапароскопическое лечение перфорированных язв или кровоточащих язв, которые не поддаются эндоскопическому вмешательству.
Дифференциальный диагноз
Дифференциальный диагноз, первоначально установленный оценивающим врачом, вероятно, будет варьироваться в зависимости от первоначальной клинической картины. Пациенты, у которых появляются симптомы боли в эпигастральной области живота с или без связанных вариаций в зависимости от приема пищи, могут считаться больными гастритом, панкреатитом, гастроэзофагеальной рефлюксной болезнью (ГЭРБ), холециститом или желчнокаменной болезнью, желчной коликой, и их даже можно обследовать на предмет возможной сердечной этиологии с атипичное предлежание.[10] Пациенты с различными симптомами, такими как гематемезис или мелена, могут иметь такие состояния, как эзофагит, сосудистые поражения или злокачественные новообразования, добавленные к различиям, указанным выше.
Прогноз
Прогноз при язве двенадцатиперстной кишки варьируется в зависимости от тяжести первоначального проявления. Язвы двенадцатиперстной кишки, в первую очередь вызванные приемом НПВП, можно устранить путем отмены препарата и терапии симптомов с высокой скоростью разрешения. Лица, у которых развились язвы, вызванные H.pylori потребует лечения инфекции, и скорость разрешения будет зависеть от степени искоренения инфекции. Пациенты с серьезными изъязвлениями или перфорацией будут иметь более высокий уровень смертности и будут подвержены риску осложнений, связанных с хирургическим вмешательством.
Осложнения
Тремя основными осложнениями, связанными с язвой двенадцатиперстной кишки, являются кровотечение, перфорация и непроходимость. Большинство пациентов с кровотечением поддаются эндоскопическому вмешательству.Однако меньшинство пациентов потребует хирургического вмешательства. Пациенты, которым требуется хирургическое вмешательство, не могут выполнить эндоскопическое вмешательство, пациенты с большими язвами или гемодинамически нестабильные пациенты, несмотря на адекватную реанимацию. [11] У небольшого процента пациентов, от 2 до 10% из них с язвенной болезнью, будет перфорация. Эти пациенты обычно жалуются на очень сильную диффузную боль в животе, которая может начаться как боль в эпигастрии и стать генерализованной [12]. Хирургическое вмешательство заслуживает рассмотрения у пациентов с прободными язвами.Однако у небольшого процента пострадавших может возникнуть самопроизвольная герметизация перфорации. Обструкция выходного отверстия желудка — наименее частое осложнение, связанное с язвой двенадцатиперстной кишки, и исследования, касающиеся лечения и диагностики, ограничены.
Консультации
Консультации гастроэнтеролога часто необходимы для диагностики язвы двенадцатиперстной кишки.
Сдерживание и обучение пациентов
Обучение пациентов, получающих лечение от язв, должно включать основные причины, связанные с язвой, методы, которых следует избегать, например использование НПВП, и риск предлагаемых вмешательств.Следует также проинформировать пациентов о длительном применении ингибиторов протонной помпы (ИПП), если это терапия выбора для симптоматического лечения.
Жемчуг и другие проблемы
У молодых пациентов с язвой двенадцатиперстной кишки, расположенной дистальнее луковицы двенадцатиперстной кишки, всегда проверяйте уровень гастрина натощак, чтобы оценить состояние гипергастрина, например, гастриномы. У пожилых пациентов с таким же диагнозом рассмотрите возможность проведения КТ-ангиографии, особенно чревного ствола и верхней брыжеечной артерии, для оценки хронической ишемии.
Улучшение результатов команды здравоохранения
Раннее выявление и вмешательство у пациентов с диагнозом язвы двенадцатиперстной кишки жизненно важны для предотвращения осложнений. Первый лечащий врач должен получить подробный анамнез, в том числе подробные сведения о симптомах пациента и истории приема лекарств. Для пациентов с более запущенными формами заболевания решающее значение имеет межпрофессиональный подход к диагностике и лечению, поскольку хирурги, медсестры со специальной подготовкой в области гастроэнтерологии, специалисты по желудочно-кишечным трактам, терапевты и фармацевты будут вовлечены в оказание помощи и адекватное последующее наблюдение в многостороннем -профессиональный коллектив медицинских работников.[Уровень 5] Бремя диагностики ляжет на клиницистов (MD, DOs, практикующих среднего звена), включая специалистов-гастроэнтерологов. Медсестры могут проконсультировать по ведению болезней и проверить соблюдение режима лечения; они часто являются первой точкой контакта для пациентов и могут быть первыми, кто заметит терапевтическую неудачу или побочные эффекты. Фармацевты всегда проводят сверку лекарств, проверку доз и периодичности и сообщают лечащему врачу или медсестре о любых проблемах. Фармацевты также могут предложить пациенту рекомендации по назначению лекарств, подкрепляя то, что им уже сказали выписавший рецепт и медсестра.Все эти действия должны выполняться совместно. Каждый член медицинской бригады имеет доступ к одинаковому уровню информации и может внести свой вклад в достижение положительных результатов.
Повышение квалификации / Контрольные вопросы
Рисунок
Язва двенадцатиперстной кишки. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Marshall BJ, Warren JR. Неопознанные изогнутые бациллы в желудке больных гастритом и язвенной болезнью. Ланцет.1984 16 июня; 1 (8390): 1311-5. [PubMed: 6145023]
- 2.
- Пещера DR. Передача и эпидемиология Helicobacter pylori. Am J Med. 1996 20 Мая; 100 (5А): 12С-17С; обсуждение 17С-18С. [PubMed: 8644777]
- 3.
- Pounder RE, Ng D. Распространенность инфекции Helicobacter pylori в разных странах. Алимент Pharmacol Ther. 1995; 9 Дополнение 2: 33-9. [PubMed: 8547526]
- 4.
- Crabtree JE. Воспалительные реакции слизистой оболочки желудка на Helicobacter pylori.Алимент Pharmacol Ther. 1996 апр; 10 Дополнение 1: 29-37. [PubMed: 8730257]
- 5.
- Пескар Б.М. Роль изоформ циклооксигеназы в защите слизистой оболочки желудка. J Physiol Paris. 2001 январь-декабрь; 95 (1-6): 3-9. [PubMed: 11595412]
- 6.
- Ли Дж. Ю., Ким Н. Диагностика Helicobacter pylori с помощью инвазивного теста: гистология. Ann Transl Med. 2015 Янв; 3 (1): 10. [Бесплатная статья PMC: PMC4293485] [PubMed: 25705642]
- 7.
- Wilcox CM, Clark WS. Особенности, связанные с безболезненным кровотечением из язвенной болезни.Am J Gastroenterol. 1997 Август; 92 (8): 1289-92. [PubMed: 9260791]
- 8.
- Chey WD, Wong BC., Комитет по параметрам практики Американского колледжа гастроэнтерологии. Руководство Американского колледжа гастроэнтерологии по лечению инфекции Helicobacter pylori. Am J Gastroenterol. 2007 август; 102 (8): 1808-25. [PubMed: 17608775]
- 9.
- Chey WD, Leontiadis GI, Howden CW, Moss SF. Клинические рекомендации ACG: Лечение инфекции Helicobacter pylori. Am J Gastroenterol.2017 Февраль; 112 (2): 212-239. [PubMed: 28071659]
- 10.
- Меран Дж. Г., Вагнер С., Хотц Дж., Маннс М. [Дифференциальный диагноз язвенной болезни]. Wien Med Wochenschr. 1992; 142 (8-9): 154-61. [PubMed: 1509765]
- 11.
- Лау Дж.Й., Сунг Дж.Дж., Лам Й.Х., Чан А.С., Нг Е.К., Ли Д.У., Чан Ф.К., Суен Р.К., Чунг СК. Повторное эндоскопическое лечение по сравнению с хирургическим вмешательством у пациентов с рецидивирующим кровотечением после первоначального эндоскопического контроля кровоточащих язв. N Engl J Med. 1999 11 марта; 340 (10): 751-6. [PubMed: 10072409]
- 12.
- Behrman SW. Ведение осложненной язвенной болезни. Arch Surg. 2005 февраль; 140 (2): 201-8. [PubMed: 15724004]
Синдром верхней брыжеечной артерии — NORD (Национальная организация по редким заболеваниям)
Синдром верхней брыжеечной артерии возникает, когда третья часть двенадцатиперстной кишки зажата или сдавлена между двумя артериями — аортой и верхней брыжеечная артерия. Кишечник — это длинная извилистая трубка, соединяющая желудок с анусом.Есть тонкий кишечник и толстый кишечник. Тонкая кишка соединяется непосредственно с желудком и разделена на три части — двенадцатиперстную кишку, тощую кишку и подвздошную кишку.
Двенадцатиперстная кишка — это первая часть тонкой кишки, которая соединяется непосредственно с желудком. Иногда описывают, что двенадцатиперстная кишка состоит из четырех частей. При синдроме SMA третий отдел двенадцатиперстной кишки сдавливается между аортой и верхней брыжеечной артерией. Артерии — это кровеносные сосуды, несущие кровь, наполненную кислородом, от сердца.Аорта — самый большой кровеносный сосуд тела. Верхняя брыжеечная артерия — одна из главных артерий брюшной полости. Он проходит от брюшной части аорты до третьего отдела тонкой кишки, подвздошной кишки. Брыжейка относится к брыжейке, которая представляет собой складку ткани, которая прикрепляет тонкий кишечник к брюшной стенке.
Угол, под которым верхняя брыжеечная артерия выходит из аорты, обычно составляет 25-60 градусов; у людей с синдромом SMA этот угол может быть уменьшен до 6 градусов, что приводит к сдавливанию двенадцатиперстной кишки между двумя артериями.Симптомы могут возникнуть, если угол меньше 25 градусов. Наиболее частой причиной уменьшения угла верхней брыжеечной артерии является потеря брыжеечной жировой подушечки, обычно находящейся между этими двумя артериями и окружающей верхнюю брыжеечную артерию. Жировая подушечка — это масса плотно или плотно упакованных жировых клеток. Большинство заболевших недавно значительно похудели.
Одного уменьшения угла верхней брыжеечной артерии может быть недостаточно, чтобы вызвать симптомы.Исследователи считают, что необходимо еще несколько факторов. У некоторых людей есть явные анатомические вариации, которые присутствуют с рождения (врожденные). Это может быть верхняя брыжеечная артерия, которая выходит из брюшной артерии из места ниже, чем обычно. Другой анатомический вариант — аномально короткая связка Трейца. Эта связка представляет собой мышцу, которая соединяет и помогает поддерживать и удерживать двенадцатиперстную кишку на месте.
У молодых пациентов наиболее частой причиной синдрома СМА является хирургическое вмешательство по поводу сколиоза.Операция по выпрямлению позвоночника также может растянуть две артерии и сместить верхнюю брыжеечную артерию. Это уменьшает угол между двумя артериями и приводит к сдавливанию двенадцатиперстной кишки. У людей, которые подвергаются ортопедической хирургии, например хирургии позвоночника, должны быть наложены гипсовая повязка, идущая от туловища до ступней (гипсовая повязка на бедро), или гипсовая повязка всего тела, также могут развиться синдром СМА. Вот почему это расстройство иногда называют синдромом Каста.
Состояния, которые могут вызвать быструю или значительную потерю веса, являются факторами риска синдрома СМА.Сюда входят чрезмерные физические нагрузки (например, военные упражнения), люди с расстройствами пищевого поведения, люди, перенесшие операцию по наложению обходного желудочного анастомоза, а также люди с заболеваниями, которые вызывают снижение способности усваивать питательные вещества, такие как жиры, углеводы (сахара), витамины, минералы, микроэлементы и жидкости (мальабсорбция). Другие состояния, которые влияют на область тела рядом с верхней брыжеечной артерией, также могут увеличить риск. Такие состояния могут включать травму живота, травму спинного мозга, абдоминальную хирургию, некоторые виды рака (злокачественные новообразования), аневризму аорты и хроническое воспаление.У людей с обширными ожогами также может развиться синдром SMA из-за потери жира и мышц, наблюдаемых при этой травме.
Болезнь Крона | Сидарс-Синай
Не то, что вы ищете?Что такое болезнь Крона?
Болезнь Крона возникает при покраснении, отеке (воспалении) и язвах. вдоль пищеварительного тракта. Это часть группы заболеваний, известных как воспалительные заболевание кишечника или ВЗК.
Болезнь Крона — это длительное хроническое заболевание, которое может приходить и уходить в разные раз в вашей жизни. В большинстве случаев поражается тонкий кишечник, чаще всего нижний. часть называется подвздошная кишка. В некоторых случаях поражается как тонкий, так и толстый кишечник.
Иногда воспаление может распространяться по всему пищеварительному тракту. Это включает ваш рот, ваш пищевод (пищевод), ваш желудок, первая часть вашего маленького кишечник или двенадцатиперстная кишка, аппендикс и задний проход.
Что вызывает болезнь Крона?
Эксперты не знают, что вызывает болезнь Крона. Возможно, вирус или бактерия влияет на систему борьбы с инфекциями организма (иммунную систему). Иммунная система может создают в стенке кишечника ненормальную воспалительную реакцию, которая не прекращается.
Многие люди с болезнью Крона имеют ненормальную иммунную систему.Но эксперты не знают, проблемы с иммунитетом вызывают болезнь. Они также не знают, может ли болезнь Крона вызывать иммунные проблемы. Стресс не вызывает болезни Крона.
Кто подвержен риску болезни Крона болезнь?
Болезнь Крона может возникнуть в любом возрасте. Чаще всего он поражает людей в возрасте от 15 до 35 лет. Это также может произойти у детей или пожилых людей.Он одинаково влияет на мужчин и женщин.
Вы могут подвергаться большему риску развития болезни Крона, если вы:
- Есть семейный анамнез болезни Крона, например, ваш отец, мать, брат, сестра или ребенок
- Имеют восточноевропейское происхождение, особенно евреи европейского происхождения
- Белые
- Жить в развитой стране, в городе или в северном климате
- Дым
Каковы симптомы болезни Крона?
Симптомы у каждого человека могут отличаться.Симптомы могут включать:
- Боль в животе или животе, часто в правой нижней части
- Диарея, иногда с кровью
- Ректальное кровотечение
- Похудание
- Лихорадка
- Боль в суставах
- тошнота или рвота
- Порез или разрыв заднего прохода (трещина заднего прохода)
- Сыпь
Симптомы могут отсутствовать долгое время, даже годы.Это называется ремиссией. Невозможно узнать, когда может наступить ремиссия или когда симптомы вернутся.
Симптомы болезни Крона могут быть похожи на другие проблемы со здоровьем. Всегда вижу свой поставщик медицинских услуг, чтобы быть уверенным.
Как диагностируется болезнь Крона?
Вас могут проверить на наличие признаков болезни Крона, если у вас было длительное или хроническое заболевание:
- Боль в животе или животе
- Диарея
- Лихорадка
- Похудание
- Анемия, потеря здоровых красных кровяных телец, из-за которой вы чувствуете усталость
Ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр.
Другие тесты на болезнь Крона могут включать следующее:
- Кровь тесты. Это делается, чтобы увидеть, меньше ли у вас здоровых эритроцитов. (анемия) из-за потери крови. Эти тесты также проверяют, есть ли у вас более высокий количество лейкоцитов. Это может означать, что у вас воспалительная проблема.
- Табурет культура. Это делается, чтобы увидеть, есть ли у вас какие-либо аномальные бактерии в вашем пищеварительный тракт, который может вызвать диарею или другие проблемы. Небольшой образец вашего кал собирают и отправляют в лабораторию. Через 2 или 3 дня тест покажет, есть ли у вас аномальные бактерии или если вы потеряли кровь. Он также покажет, произошло ли заражение а ваши симптомы вызывают паразиты или бактерии.
- Другие тесты стула. Помимо табурета посев, другие анализы образцов кала, такие как калпротектин или лактоферрин, могут быть сделать это, чтобы увидеть, есть ли воспаление в кишечнике.
- Верхний эндоскопия (ФГДС). Этот тест исследует внутреннюю часть вашей пищевой трубки или пищевод, желудок и верхняя часть тонкой кишки, называемая двенадцатиперстной кишкой. В этом тесте используется тонкая трубка с подсветкой, называемая эндоскопом.В трубке есть камера на один конец. Пока вы находитесь под действием седативного препарата, трубку вводят вам в рот и горло. Тогда это идет в пищевод, желудок и двенадцатиперстную кишку. Ваш лечащий врач может увидеть внутри этих органов. Они также могут взять небольшой образец ткани или биопсию, если нужный.
- Колоноскопия. Этот тест исследует толстую кишку по всей длине.Это может помочь проверить наличие аномальных новообразований, красных или опухших тканей, язв или кровотечение. Длинная гибкая трубка с подсветкой с крошечной камерой на конце (колоноскоп). используется. Пока вы находитесь под действием седативного препарата, он вводится в прямую кишку вверх в толстую кишку. Этот трубка позволяет вашему лечащему врачу увидеть слизистую оболочку толстой кишки и извлечь ткань образец или биопсия для проверки. Они также могут решить некоторые проблемы, которые могут быть найденный.
- Биопсия. Ваш лечащий врач возьмет образец ткани или клеток слизистой оболочки вашу толстую кишку, чтобы рассмотреть ее под микроскопом.
- Верхний GI череда или бариевая ласточка. Этот тест исследует органы, составляющие верхнюю часть вашей пищеварительной системы.Он проверяет пищевод, желудок и первую часть тонкой кишки, называемой двенадцатиперстной кишкой. Вы проглотите меловую жидкость под названием барий. Барий покрывает органы так, чтобы их можно было увидеть на рентгеновском снимке. Затем рентгеновские лучи являются приняты для проверки органов пищеварения.
- Нижний GI череда или бариевая клизма. Этот тест проверяет вашу толстую кишку, включая толстая и прямая кишка.Густая меловая жидкость, называемая барием, помещается в трубку. это вставлен в прямую кишку в виде клизмы. Барий покрывает органы, чтобы их можно было увидеть на рентген. Рентген вашего живота покажет любые суженные участки, называемые стриктурами. Это также покажет любые засоры или другие проблемы.
- Компьютерная томография. В этом тесте используются рентгеновские снимки, чтобы создать вид кишечника.Это может быть сделано с IV или оральный рентгеновский контраст.
- МРТ. В этом тесте используется магнитное поле и радиоволны для создания обзора живота. таз и кишечник. Это может быть сделано с помощью внутривенного контрастирования и, в некоторых случаях, ректального введения. контраст.
- Капсульная эндоскопия. Для этого теста вы проглотить небольшую таблетку (капсулу), являющуюся видеокамерой.Снимает маленькие кишечник, как он проходит. Капсула выводится естественным путем со стулом, и снимки с монитора оцениваются на компьютере.
Как протекает болезнь Крона обрабатывали?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть на насколько тяжелое состояние.
Нет лекарства от болезни Крона. Но есть кое-что, что может помочь контролировать это. Лечение преследует 3 цели:
- Легкость такие симптомы, как боль в животе или животе, диарея и ректальное кровотечение
- Контроль покраснение или припухлость (воспаление)
- Справка вы получаете правильное питание
Лечение может включать:
- Медицина. Некоторые лекарства могут помочь облегчить спазмы в животе и диарею. Лекарства часто уменьшают воспаление в толстой кишке. Если у вас более серьезный случай, вам могут понадобиться лекарства, которые влияют на систему борьбы с инфекциями вашего организма (иммунная система). Эти лекарства называются биопрепаратами. Их дают в виде таблеток, инъекций, или их комбинации. Очень важно обсудить плюсы и минусы лекарства с вашим лечащим врачом и не прекращать прием лекарства без их знания.Иногда прекращение приема лекарства ограничивает его способность помочь вам. снова в будущем.
- Диета. Не было показано, что специальная диета помогает предотвратить или лечить болезнь Крона. Однако, а специальная диета, называемая элементарной диетой, может в некоторых случаях лечить болезнь Крона. В некоторых случаях симптомы усугубляются молоком, алкоголем, острыми специями или клетчаткой.
- Дополнения. Ваш лечащий врач может предложить пищевые добавки или специальные, калорийные жидкие формулы. Это может быть полезно для детей, которые не растет достаточно быстро.
- IV или внутривенное питание. В редких случаях внутривенное кормление может использоваться для людей, которые нуждаются в дополнительном питании на короткий период времени.
- Хирургия. Хирургия может помочь при болезни Крона, но не вылечить ее. Опухоль или воспаление часто возвращается к тому месту, где был удален кишечник. Иногда операция является также необходимо лечить язвочки вокруг ануса.
-
Образ жизни
изменения.
Подумайте о следующем:
- Если вы курите, бросьте.Курение вызывает симптомы болезни Крона хуже.
- Если стресс и эмоции ухудшают ваши симптомы, консультирование может помочь. То же самое можно сказать о мерах самопомощи, таких как упражнения, йога и медитация.
Операционные возможности
Хирургия может помочь уменьшить долгосрочные или хронические симптомы, которые не проходят с терапия.Хирургия также может решить некоторые проблемы, такие как закупорка кишечника, сужение область (стриктура), отверстие или перфорация, абсцесс или кровотечение.
Типы операций могут включать:
Дренирование абсцессов в области свищей или около них
Абсцесс — это скопление гноя или инфекции. Лечение включает антибиотики и инъекционные препараты, например, биопрепараты, но иногда требуется хирургическое вмешательство.
Кишечник или резекция кишечника
Больной участок кишечника удален. Два здоровых участка кишечника являются прикрепил. Эта операция укорачивает ваш кишечник.
Стома
При удалении части кишечника делается новое отверстие для удаления стула из твое тело.Операция по созданию нового отверстия называется стомой. Новое открытие называется стомой. Существуют разные виды хирургии стомы. Тип операции это будет зависеть от того, сколько и какая часть вашего кишечника будет удалена.
Операция по удалению стомы может включать:
- Илеостомия. Ободочная и прямая кишки удаляются, а нижняя часть тонкой кишки (подвздошная кишка) прикрепляется к новому отверстию или стома.
- Колостома. Эта операция открывает в вашем живот или живот. Небольшая часть толстой кишки проходит через это отверстие до поверхность кожи. В некоторых случаях может быть сделана краткосрочная колостома. Это используется, когда часть толстой кишки была удалена, а остальная часть толстой кишки должна быть лечить.
- Хирургия илеоанального резервуара. Это можно сделать вместо постоянная илеостомия. Выполняется в 2-х хирургических операциях. Во-первых, толстая и прямая кишки удалена и выполняется кратковременная илеостомия. Затем илеостома закрывается. Часть тонкой кишки используется для создания внутреннего мешка для стула. Этот мешочек прикреплен к анусу. Мышца прямой кишки остается на месте, поэтому что стул в сумке не вытекает из заднего прохода.Люди, у которых есть это хирургия может контролировать их испражнения.
Какие возможные осложнения Болезнь Крона?
Болезнь Крона может вызывать другие проблемы со здоровьем. Сюда могут входить:
- А заблокированный (кишечная непроходимость) или суженный (стриктура) кишечник
- Типа туннеля, называемого свищом, в близлежащих тканях, который может инфицировать
- Разрывы или разрывы заднего прохода, называемые трещинами
- Рак толстой кишки, если ваша толстая кишка поражена болезнью Крона
- Проблемы с функцией печени
- Камни в желчном пузыре
- Недостаток некоторых питательных веществ, например калорий, белков и витаминов
- Слишком мало эритроцитов или слишком мало гемоглобина в крови (анемия)
- Слабость костей, вызванная либо хрупкостью костей (остеопороз), либо повреждением костей. мягкий (остеомаляция)
- Заболевание нервной системы, при котором ощущается боль в ногах, называемое синдромом беспокойных ног
- Артрит
- Проблемы с кожей
- Покраснение или отек (воспаление) глаз или рта
Болезнь Крона также может приводить к состояние, называемое мальабсорбцией.Кишечник помогает переваривать и усваивать пищу. Нарушение всасывания происходит, когда пища плохо переваривается и питательные вещества не усваиваются. в тело. Это может привести к плохому росту и развитию. Нарушение всасывания может произойти, когда воспаляется пищеварительный тракт или если после операции возникает синдром короткой кишки.
Общие симптомы мальабсорбции включают следующее:
- свободный стул или диарея
- Большой количество жира в стуле, называемое стеатореей
- Похудание или плохой рост
- Потеря или обезвоживание жидкости
- Недостаток витаминов и минералов
Это важно лечить болезнь Крона.Это означает, что нельзя прекращать прием лекарств, когда вы Чувствовать лучше. Это потому, что держать болезнь под контролем (ремиссия) — лучший способ путь к избежать осложнений спустя много лет.
Что я могу сделать, чтобы предотвратить болезнь Крона? болезнь?
Эксперты не знают, что вызывает болезнь Крона болезнь или как ее можно предотвратить.
Жизнь с Кроном болезнь
Для вас важно тесно сотрудничать с вашим лечащим врачом, чтобы управлять вашим заболеванием.Убедитесь, что вы регулярно посещения вашего лечащего врача, так как постоянный мониторинг важен. Следовать все инструкции о лекарствах, диете и изменении образа жизни.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваши симптомы ухудшатся или у вас появятся новые симптомы.
Ключевые моменты о болезни Крона болезнь
- Болезнь Крона — это покраснение, отек (воспаление) и язвы или язвы пищеварительного тракта.
- Это тип воспалительного заболевания кишечника (ВЗК).
- В большинстве случаях он поражает тонкий кишечник. Но это может повлиять на весь пищеварительный тракт. тракт.
- Это длительное хроническое заболевание.
- Нет лекарства. Некоторые изменения в диете могут помочь облегчить симптомы.
- Мост людям с болезнью Крона необходимо продолжать принимать лекарства, чтобы ограничить развитие других медицинских проблем в будущем.Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любого нового диагноза. лекарства, лечение или тесты. Также запишите все новые инструкции вашего провайдера дает тебе.
- Узнайте, почему прописано новое лекарство или лечение и как это сделать. поможет вам. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и каковы результаты может означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время, и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Рональд Карлин, доктор медицины
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Язвенная болезнь — Американский семейный врач
1.Система здравоохранения Мичиганского университета. Язвенная болезнь. По состоянию на 4 мая 2007 г., по адресу: http: //www.cme.med.umich.edu/pdf/guideline/PUD05.pdf ….
2. Sonnenberg A, Everhart JE. Распространенность язвенной болезни, о которой сообщают сами, в США. Am J Public Health . 1996. 86: 200–5.
3. Кан Дж.Й., Тинто А, Хайэм Дж, Маджид А. Пептическая язва в общей врачебной практике в Англии и Уэльсе в 1994–1998 гг .: периодичность и лекарственная терапия. Алимент Фармакол Тер . 2002; 16: 1067–74.
4. Курата Дж. Х., Ногава АН. Мета-анализ факторов риска язвенной болезни. Нестероидные противовоспалительные препараты, Helicobacter pylori и курение. Дж Клин Гастроэнтерол . 1997; 24: 2–17.
5. Ziegler AB. Роль ингибиторов протонной помпы в профилактике острой стрессовой язвы у пациентов на ИВЛ. Медсестры Dimens Crit Care . 2005; 24: 109–14.
6.Консенсусная конференция NIH. Helicobacter pylori при язвенной болезни. Группа разработки консенсуса NIH по Helicobacter pylori при язвенной болезни. ЯМА . 1994; 272: 65–9.
7. Нильссон К., Силлен А, Эрикссон Л, Strand ML, Энрот Н, Нормарк S, и другие. Корреляция между составом острова патогенности cag и гастродуоденальной болезнью, ассоциированной с Helicobacter pylori. Заражение иммунной . 2003. 71: 6573–81.
8. Хопкинс Р.Дж., Жирарди Л.С., Терни Э.А. Взаимосвязь между эрадикацией Helicobacter pylori и уменьшением рецидивов язвы двенадцатиперстной кишки и желудка: обзор. Гастроэнтерология . 1996; 110: 1244–52.
9. Бытцер П., Teglbjaerg PS, для Датской исследовательской группы по язве. Helicobacter pylori-отрицательные язвы двенадцатиперстной кишки: распространенность, клинические характеристики и прогноз — результаты рандомизированного исследования с 2-летним наблюдением. Ам Дж. Гастроэнтерол . 2001; 96: 1409–16.
10. Хуан Дж.К., Шридхар С., Охота RH. Роль Helicobacter pylori и нестероидных противовоспалительных препаратов в язвенной болезни: метаанализ. Ланцет . 2002; 359: 14–22.
11. Graham DY. Нестероидные противовоспалительные препараты, Helicobacter pylori и язвы: где мы находимся. Ам Дж. Гастроэнтерол . 1996. 91: 2080–6.
12. Кольер Д.С., Боль JA.Нестероидные противовоспалительные препараты и перфорация язвенной болезни. Кишечник . 1985; 26: 359–63.
13. Ланас А, Серрано П., Бахадор Э, Эстева Ф, Бенито Р., Сайнс Р. Доказательства использования аспирина как при перфорации верхних, так и нижних отделов желудочно-кишечного тракта. Газоэнтерология . 1997; 112: 683–9.
14. Spiegelhalter DJ, Crean GP, Холден Р, Knill-Jones RP. Принятие расчетного риска: системы прогнозирования при диспепсии. Scand J Gastroenterol Supp . 1987. 128: 152–60.
15. Cappell MS. Язвы желудка и двенадцатиперстной кишки при беременности. Гастроэнтерол Clin North Am . 2003. 32: 263–308.
16. Hilton D, Иман Н, Берк Г.Дж., Мур А, О’Мара Г, Синьорини Д, и другие. Отсутствие боли в животе у пожилых людей с эндоскопическими язвами: проспективное исследование. Ам Дж. Гастроэнтерол . 2001; 96: 380–4.
17. Мартинес JP, Матту А. Боль в животе у пожилых людей. Emerg Med Clin North Am . 2006; 24: 371–88.
18. Хассалл Э. Язвенная болезнь и современные подходы к Helicobacter pylori. Дж. Педиатр . 2001; 138: 462–8.
19. Талли, штат Нью-Джерси, Вакиль Н.Б., Моайеди П. Технический обзор Американской гастроэнтерологической ассоциации по оценке диспепсии. Гастроэнтерология . 2005; 129: 1756–80.
20. Авлес, Аризона, Симон I, Мелтон ER. Обновленная информация о лечении Helicobacter pylori. Врач Фам . 2007; 75: 351–8.
21. Лара Л.Ф., Сиснерос G, Герни М, Ван Несс М, Джарджура Д, Моауро Б, и другие. Однодневная четырехкратная терапия по сравнению с семидневной тройной терапией при инфекции Helicobacter pylori. Arch Intern Med . 2003. 163: 2079–84.
22. Treiber G, Виттиг Дж. Аммон С, Уокер С, ван Дорн L, Клотц У.Клинический результат и факторы влияния новой краткосрочной четырехкомпонентной терапии для эрадикации Helicobacter pylori: рандомизированное контролируемое исследование (исследование MACLOR). Arch Intern Med . 2002; 162: 153–60.
23. Пойнард Т., Лемер М, Агостини Х. Метаанализ рандомизированных клинических исследований, сравнивающих лансопразол с ранитидином или фамотидином при лечении острой язвы двенадцатиперстной кишки. Eur J Гастроэнтерол Hepatol . 1995; 7: 661–5.
24. Вакиля Н., Феннерти МБ. Прямые сравнительные испытания эффективности ингибиторов протонной помпы при лечении гастроэзофагеальной рефлюксной болезни и язвенной болезни. Алимент Фармакол Тер . 2003. 18: 559–68.
25. Behrman SW. Ведение осложненной язвенной болезни. Arch Surg . 2005; 140: 201–8.
26. Ланас А.И., Ремаша Б, Эстева Ф, Сайнс Р. Факторы риска, связанные с рефрактерной язвенной болезнью. Гастроэнтерология . 1995; 109: 1124–33.
27. Пеура Д.А. Профилактика желудочно-кишечных симптомов и осложнений язвы, связанных с приемом нестероидных противовоспалительных препаратов. Ам Дж. Мед. . 2004 г .; 177suppl 5A63S – 71S.
28. Palanivelu C, Яни К, Раджан П.С., Кумар К.С., Мадханкумар М.В., Кадалакат А. Лапароскопическое лечение кислотной язвенной болезни. Surg Laparosc Endosc Percutan Tech . 2006; 16: 312–6.
29. Эрнандес-Диас С., Родригес Л.А. Частота серьезных кровотечений / перфорации верхних отделов желудочно-кишечного тракта среди населения в целом: обзор эпидемиологических исследований. Дж. Клин Эпидемиол . 2002; 55: 157–63.
30. Роколл Т.А., Логан РФ, Девлин HB, Northfield TC. Оценка риска после острого кровотечения из верхних отделов желудочно-кишечного тракта. Кишечник . 1996; 38: 316–21.
31. Эбелл MH. Прогноз у пациентов с кровотечением из верхних отделов ЖКТ. Врач Фам . 2004; 70: 2348–50.
32. Леонтиадис Г.И., Шарма ВК, Хауден CW. Систематический обзор и метаанализ: лечение язвенного кровотечения ингибиторами протонной помпы снижает потребность в переливании крови и сокращает время пребывания в больнице — результаты Кокрановского сотрудничества. Алимент Фармакол Тер . 2005; 22: 169–74.
33. Эйзен Г.М., Dominitz JA, Файгель Д.О., Гольдштейн JL, Каллоо А.Н., Петерсен Б.Т., и другие., для Американского общества эндоскопии желудочно-кишечного тракта. Комитет по стандартам практики. Аннотированный алгоритмический подход к кровотечению из верхних отделов желудочно-кишечного тракта. Гастроинтест Эндоск . 2001; 53: 853–8.
34. Gisbert JP, Хоррами С, Карбальо Ф, Кальвет X, Ген Е, Домингес-Муньос Э. Мета-анализ: эрадикационная терапия Helicobacter pylori по сравнению с антисекреторной неэрадикационной терапией для предотвращения повторного кровотечения из язвенной болезни. Алимент Фармакол Тер . 2004; 19: 617–29.
35. Silverstein FE, Грэм Д.Ю., Старший младший, Дэвис Х.В., Struthers BJ, Биттман Р.М., и другие. Мизопростол уменьшает серьезные желудочно-кишечные осложнения у пациентов с ревматоидным артритом, получающих нестероидные противовоспалительные препараты. Рандомизированное двойное слепое плацебо-контролируемое исследование. Энн Интерн Мед. . 1995; 123: 241–9.
36. Ростом А, Дуб С, Уэллс G, Тагвелл П., Велч V, Jolicoeur E, и другие.Профилактика гастродуоденальных язв, вызванных приемом НПВП. Кокрановская база данных Syst Rev . 2002; (4): CD002296.
37. Ng EK, Лам YH, Сун Дж.Дж., Юнг МОЙ, КФ, Чан AC, и другие. Ликвидация Helicobacter pylori предотвращает рецидив язвы после простого закрытия перфорации язвы двенадцатиперстной кишки: рандомизированное контролируемое исследование. Энн Сург . 2000; 231: 153–8.
38. Светлый ДН, Никооманеш П, Смит-Мик М.М., Bender JS.Злокачественные новообразования являются наиболее частой причиной обструкции выходного отверстия желудка в эпоху блокаторов h3. Ам Дж. Гастроэнтерол . 1995; 90: 1769–70.
