Болезнь Паркинсона и паркинсонизм (дрожательный паралич)
Болезнь Паркинсона, или паркинсонизм — медленно прогрессирующее состояние, которое проявляется замедленностью движений, мышечной ригидностью и тремором покоя. Заболевание впервые описано английским врачом Джеймсом Паркинсоном, который назвал его дрожательным параличом В 1877 г.
Выделяют идиопатическии паркинсонизм (болезнь Паркинсона) и синдром паркинсонизма, обусловленный различными причинами и нередко служащий проявлением иных дегенеративных заболеваний нервной системы. Болезнь Паркинсона или паркинсонизм встречается у 60—140 на 100 000 населения; его частота резко увеличивается с возрастом. Согласно статистическим данным, паркинсонизм встречается у 1 % населения до 60 лет и у 5% лиц более старшего возраста. Мужчины болеют несколько чаще, чем женщины.
Причины болезни Паркинсона
В основе болезни Паркинсона и паркинсонизма лежат уменьшение количества нейронов черной субстанции и формирование в них включений — телец Леви. Его развитию способствуют наследственная предрасположенность, пожилой и старческий возраст, воздействие экзогенных факторов. В возникновении акинетико-ригидного синдрома могут иметь значение наследственно обусловленное нарушение обмена катехоламинов в мозге или неполноценность ферментных систем, контролирующих этот обмен. Часто выявляется семейная отягощенность по этому заболеванию при аутосомно-доминантном типе наследования. Подобные случаи относят к болезни Паркинсона. Различные экзо– и эндогенные факторы (атеросклероз, инфекции, интоксикации, травмы) способствуют проявлению генуинных дефектов в механизмах обмена катехоламинов в подкорковых ядрах и возникновению заболевания.
Синдром паркинсонизма возникает в результате перенесенных острых и хронических инфекций нервной системы (клещевой и другие виды энцефалитов). Причинами болезни Паркинсона и паркинсонизма могут служить острые и хронические расстройства мозгового кровообращения, церебральный атеросклероз, сосудистые заболевания головного мозга, опухоли, травмы и опухоли нервной системы. Возможно развитие паркинсонизма вследствие лекарственных интоксикаций при длительном использовании препаратов фенотиазинового ряда (аминазин, трифтазин), метилдофы, некоторых наркотических средств – лекарственный паркинсонизм. Паркинсонизм может развиваться при острой или хронической интоксикации окисью углерода и марганца.
Основным патогенетическим звеном дрожательного паралича и синдрома паркинсонизма является нарушение обмена катехоламинов (дофамина, норадреналина) в экстрапирамидной системе. Дофамин выполняет самостоятельную медиаторную функцию в реализации двигательных актов. В норме концентрация дофамина в базальных узлах во много раз превышает его содержание в других структурах нервной системы. Ацетилхолин является медиатором возбуждения между полосатым телом, бледным шаром и черным веществом. Дофамин является его антагонистом, действуя тормозяще. При поражении черного вещества и бледного шара снижается уровень дофамина в хвостатом ядре и скорлупе, нарушается соотношение между дофамином и норадреналином, возникает расстройство функций экстрапирамидной системы. В норме импульсация модулируется в сторону подавления хвостатого ядра, скорлупы, черного вещества и стимулирования бледного шара. При выключении функции черного вещества возникает блокада импульсов, поступающих из экстрапирамидных зон коры большого мозга и полосатого тела к передним рогам спинного мозга. В то же время к клеткам передних рогов поступают патологические импульсы из бледного шара и черного вещества. В результате усиливается циркуляция импульсов в системе альфа– и гамма-мотонейронов спинного мозга с преобладанием альфа-активности, что приводит к возникновению паллидарно-нигральной ригидности мышечных волокон и тремора – основных признаков паркинсонизма.
Патоморфология болезни Паркинсона и паркинсонизма.
Основные патологоанатомические изменения при паркинсонизме наблюдаются в черном веществе и бледном шаре в виде дегенеративных изменений и гибели нервных клеток. На месте погибших клеток возникают очаги разрастания глиальных элементов или остаются пустоты.
Формы паркинсонизма:
дрожательная, дрожательно – ригидная, ригидно – дрожательная, акинетико – ригидная, смешанная.
По степени тяжести различают пять стадий болезни Паркинсона. Наибольшее распространение получила классификация, предложенная в 1967 году Хеном и Яром:
• 0 стадия — двигательные проявления отсутствуют
• I стадия — односторонние проявления заболевания
• II стадия — двусторонние симптомы без постуральных нарушений
• III стадия — умеренная постуральная неустойчивость, но пациент не нуждается в посторонней помощи
• IV стадия — значительная утрата двигательной активности, но пациент в состоянии стоять и передвигаться без поддержки
• V стадия — в отсутствие посторонней помощи пациент прикован к креслу или постели
Симптомы болезни Паркинсона и паркинсонизма
Симптомы Паркинсонизма – это нарушения движений и мышечного тонуса и их сочетания. Скованность движений, повышение тонуса, тремор рук и головы, движения нижней челюстью по типу «жевания», нарушения почерка и точности движений, походка «согнувшись», маленькими шажками, «шаркающая», бедность мимических движений – «застывшее лицо», снижение эмоциональности поведения, депрессия. Симптомы болезни, вначале односторонние, в дальнейшем прогрессируют, в тяжелых случаях приводят к инвалидизации, обездвиженности, когнитивным нарушениям.
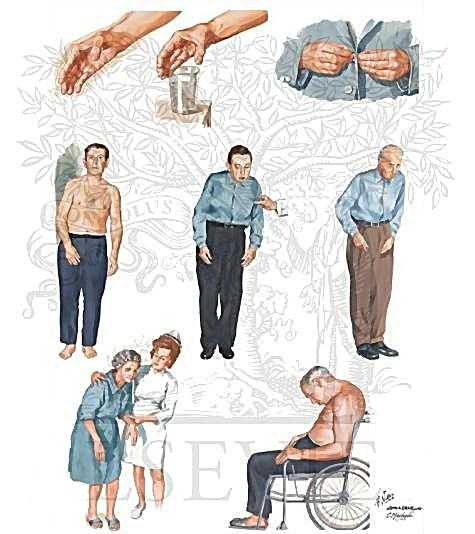
Симптомы паркинсонизма
Основной клинический синдром при болезни Паркинсона и паркинсонизма – акинетико-ригидный или гипертонически-гипокинетический. Для дрожательного паралича и паркинсонизма характерны гипо– и акинезия. Появляется своеобразная сгибательная поза: голова и туловище наклонены вперед, руки полусогнуты в локтевых, лучезапястных и фаланговых суставах, нередко плотно приведены к боковым поверхностям грудной клетки, туловища, ноги полусогнуты в коленных суставах. Отмечается бедность мимики. Темп произвольных движений с развитием заболевания постепенно замедляется, иногда довольно рано может наступить полная обездвиженность. Походка характеризуется мелкими шаркаюшими шагами. Нередко наблюдается склонность к непроизвольному бегу вперед (пропульсии). Если толкнуть больного вперед, он бежит, чтобы не упасть, как бы «догоняя свой центр тяжести». Часто толчок в грудь ведет к бегу назад (ретропульсии), в сторону (латеропульсии). Эти движения наблюдаются также при попытке сесть, встать, откинуть голову назад. Часто при резко выраженном синдроме паркинсонизма позы больного напоминают каталептические. Акинез и пластическая гипертония особенно резко проявляются в мускулатуре лица, жевательных и затылочных мышцах, мышцах конечностей. При ходьбе отсутствуют содружественные движения рук (ахейрокинез). Речь тихая, монотонная, без модуляций, с наклонностью к затуханию в конце фразы.
При пассивном движении конечностью отмечаются своеобразное мышечное сопротивление вследствие повышения тонуса мышц-антагонистов, феномен «зубчатого колеса» (возникает впечатление, что суставная поверхность состоит из сцепления двух зубчатых колес). Повышение тонуса мыщц-антагонистов при пассивных движениях можно определить следующим приемом: если поднять голову лежащего, а потом резко отпустить руку, то голова не упадет на подушку, а опустится относительно плавно. Иногда голова в положении лежа несколько приподнята – феномен «воображаемой подушки».
Тремор – характерный, хотя и не обязательный для синдрома паркинсонизма симптом. Это ритмичное, регулярное, непроизвольное дрожание конечностей, лицевой мускулатуры, головы, нижней челюсти, языка, более выраженное в покое, уменьшающееся при активных движениях. Частота колебаний 4—8 в секунду. Иногда отмечаются движения пальцами в виде «скатывания пилюль», «счета монет». Тремор усиливается при волнениях, практически исчезает во сне.
Психические нарушения проявляются утратой инициативы, активности, сужением кругозора и интересов, резким понижением различных эмоциональных реакций и аффектов, а также некоторой поверхностью и медлительностью мышления (брадифрения). Наблюдаются брадипсихия – трудное активное переключение с одной мысли на другую, акайрия – прилипчивость, вязкость, эгоцентризм. Иногда возникают пароксизмы психического возбуждения.
Вегетативные нарушения проявляются в виде сальности кожи лица и волосистой части головы, себореи, гиперсаливации, гипергидроза, трофических нарушений в дистальных отделах конечностей. Выявляется нарушение постуральных рефлексов. Иногда специальными методами исследования определяется нерегулярное по частоте и глубине дыхание. Сухожильные рефлексы, как правило, без отклонений. При атеросклеротическом и постэнцефалитическом паркинсонизме могут определяться повышение сухожильных рефлексов и другие признаки пирамидной недостаточности. При постэнцефалитическом паркинсонизме встречаются так называемые окулогирные кризы – фиксация взора кверху в течение нескольких минут или часов; иногда голова при этом запрокинута. Кризы могут сочетаться с нарушением конвергенции и аккомодации (прогрессирующий супрануклеарный паралич).
Принято различать несколько клинических форм дрожательного паралича и паркинсонизма; ригидно-брадикинетическую, дрожательно-ригидную и дрожательную. Ригидно-брадикинетическая форма характеризуется повышением тонуса мышц по пластическому типу, прогрессирующим замедлением активных движений вплоть до обездвиженности; появляются мышечные контрактуры, флексорная поза больных. Эта форма паркинсонизма, наиболее неблагоприятная по течению, чаще наблюдается при атеросклеротическом и реже при постэнцефалитическом паркинсонизме. Дрожательно-ригидная форма характеризуется тремором конечностей, преимущественно их дистальных отделов, к которому с развитием заболевания присоединяется скованность произвольных движений. Для дрожательной формы паркинсонизма характерно наличие постоянного или почти постоянного средне– и крупноамплитудного тремора конечностей, языка, головы, нижней челюсти. Тонус мышц нормальный или несколько повышен. Темп произвольных движений сохранен. Эта форма чаще встречается при постэнцефалитическом и посттравматическом паркинсонизме.
У человека нарушаются движения, мышечный контроль и баланс тела в пространстве. Формируется такое состояние как-раз из-за разрушения скопления части нервных клеток (чёрная субстанция) ствола головного мозга. Эти нервные клетки соединены своими волокнами с обоими полушариями головного мозга. В них происходит выработка и высвобождение особых веществ (нейротрансмиттеры), которые помогают контролировать движения и координацию тела в пространстве. Их отсутствие и приводит к появлению таких внешне заметных признаков паркинсонизма, как снижение объёма движений с повышением тонуса мышц, дрожание конечностей, маскообразное выражение лица, хождение мелкими шажками и подобных симптомов.
Данные лабораторных и функциональных исследований.
При посттравматическом паркинсонизме выявляется повышение давления цереброспинальной жидкости при нормальном клеточном и белковом ее составе. При паркинсонизме, возникающем вследствие отравления окисью углерода, в крови обнаруживается карбоксигемоглобин, при марганцевом паркинсонизме – следы марганца в крови, моче, цереброспинальной жидкости. Глобальная электромиография при дрожательном параличе и паркинсонизме выявляет нарушение электрогенеза мышц – повышение биоэлектрической активности мышц в покое и наличие ритмических групповых разрядов потенциалов. При электроэнцефалографии обнаруживаются преимущественно диффузные негрубые изменения биоэлектрической активности головного мозга.
Диагностика и дифференциальный диагноз паркинсонизма.
В первую очередь врач проводит осмотр пациентаи уже по этим данным может поставить предварительный диагноз. Следует дифференцировать болезнь Паркинсона от синдрома паркинсонизма. Для постэнцефалитического паркинсонизма характерны глазодвигательные симптомы; могут наблюдаться кривошея, явления торсионной дистонии, которые никогда не наблюдаются при дрожательном параличе. Встречаются нарушения сна, дыхательные дискинезии с приступами зевоты, кашля, адипозогенитальные нарушения, вегетативные пароксизмы. Посттравматический паркинсонизм достоверно можно диагностировать у больных молодого и среднего возраста. Заболевание развивается после тяжелой, иногда повторной черепно-мозговой травмы. Для посттравматического паркинсонизма нехарактерны антеретропульсии, судорога взора, расстройства жевания, глотания, дыхания, каталептоидные явления. В то же время часто встречаются вестибулярные расстройства, нарушение интеллекта и памяти, зрительные галлюцинации (вследствие поражения коры большого мозга). Нередко отмечаются регредиентное течение или стабилизация патологического процесса. Для диагностики марганцевого паркинсонизма имеют значение анамнез (сведения о работе в контакте с марганцем или его окислами), обнаружение марганца в биологических жидкостях. Диагностика оксиуглеродного паркинсонизма базируется на определении в крови карбоксигемоглобина.
При атеросклеротическом паркинсонизме дрожание и ригидность сочетаются с признаками церебрального атеросклероза или возникают после острых нарушений мозгового кровообращения. Выявляются очаговые неврологические симптомы в виде пирамидной недостаточности, выраженных псевдобульбарных симптомов. Часто определяется унилатеральность ригидности и скованности. В крови обнаруживается дислипидемия, характерная для атеросклероза. Регистрируются определенные изменения РЭГ в виде уплощения пульсовых волн.
Клиническая картина, напоминающая болезнь Паркинсона, может наблюдаться при сенильной атеросклеротической деменции, для которой наиболее характерны грубые психические расстройства вплоть до деменции. Ригидность и скованность выражены умеренно, тремор, как правило, отсутствует. Отдельные клинические проявления паркинсонизма могут обнаруживаться при других наследственно-дегенеративных заболеваниях нервной системы: атаксии Фридрейха, оливопонтоцеребеллярной атрофии, ортостатической гипокинезии, болезни Крейтцфельда-Якоба. При этих заболеваниях наряду с акинетико-ригидными симптомами имеются прогрессирующие явления мозжечковой атаксии.
При недостаточности неврологического осмотра для уточнения диагноза могут быть использованы методы:
- РЭГ, УЗДГ сосудов шеи и головного мозга
- рентгенография шейного отдела позвоночника с функциональными пробами
- МРТ головного мозга и его сосудов
- МРТ шейного отдела позвоночника и т.д.
начинается Паркинсонизм в 45-52 года, когда значительно снижается активность допаминергических структур. Это болезнь нейромедиаторного обмена – недостаточно вырабатывается дофамин в базальных ганглиях и при потере 70% дофамина в стриатуме (хвостатом ядре и скорлупе) появляются клинические признаки паркинсонизма. Единственный надежный критерий диагностики – это позитронно – эмиссионная томография. На практике используется специфическая реакция на леводопу, прием которой приводит к исчезновению симптомов заболевания.
Течение и прогноз болезни Паркинсона и паркинсонизма.
Заболевание неуклонно прогрессирует. Исключение составляют некоторые формы, обусловленные лекарственными интоксикациями (при отмене препаратов может наступить улучшение состояния). Общепризнано, что лечение в начальной стадии позволяет уменьшить выраженность симптомов, замедлить прогрессирование заболевания. В поздних стадиях лечебные мероприятия менее эффективны. Заболевание приводит к инвалидизации в течение нескольких лет. Даже лечение леводопой в настоящее время замедляет течение на непродолжительное время. Это подтверждает положение, что в основе заболевания лежит не только первичный биохимический дефект, но и еще не изученный нейропатологический процесс.
Лечение болезни Паркинсона и паркинсонизма.
Лечение больных с дрожательным параличом и синдромом паркинсонизма должно быть комплексным, длительным и включать специфические антипаркинсонические препараты, седативные средства, физиотерапевтические процедуры, лечебную физкультуру, психотерапию с учетом этиологического фактора, возраста больных, клинической формы и стадии болезни, а также наличия сопутствующих заболеваний. При легких формах вначале назначают амантадин (мидантан) и парасимпатолитики, так как они вызывают меньше побочных явлений. Применяют центральные парасимпатолитики (циклодол, наркопан), пиридоксин, амантадин, агонисты дофаминовых рецепторов (бромокриптин, лизурид).
При выраженных клинических проявлениях паркинсонизма в настоящее время базисным препаратом является леводопа, обычно в сочетании с ингибитором декарбоксилазы. Дозы увеличивают медленно, в течение нескольких недель, до получения клинического эффекта. Побочные действия препарата – дистонические нарушения и психозы. Леводопа, попадая в ЦНС, декарбоксилируется в допамин, необходимый для нормальной функции базальных ганглиев. Препарат влияет прежде всего на акинезию и в меньшей степени – на другие симптомы. При сочетании леводопы с ингибитором декарбоксилазы можно уменьшить дозу леводопы и тем самым уменьшить риск развития побочных явлений.
В арсенале симптоматических антипаркинсонических средств большое место занимают холинолитические препараты, которые, блокируя м– и н-холинорецепторы, способствуют расслаблению поперечнополосатой и гладкой мускулатуры, уменьшают насильственные движения и явления брадикинезии. Это естественные и синтетические атропиноподобные препараты: беллазон (ромпаркин), норакин, комбипарк. Применяют также препараты фенотиазинового ряда: динезин, депаркол, парсидол, дипразин. Основная причина многообразия медикаментозных препаратов, используемых для лечения паркинсонизма, в недостаточной их лечебной эффективности, наличии побочных явлений, индивидуальной непереносимости и быстром привыкании к ним.
Морфологические и биохимические изменения при болезни Паркинсона настолько сложны, а течение заболевания и его последствия настолько тяжелы, а еще и усугубляются эффектами заместительной терапии — леводопой, что лечение таких больных считается верхом врачебного мастерства и подвластно виртуозам – неврологам. Поэтому открыты и работают специальные центры по лечению паркинсонизма, где уточняется диагноз, ведется наблюдение, подбираются дозы необходимых препаратов и схемы лечения. Самостоятельно назначать и принимать препараты нельзя.
Для заместительной терапии используют леводопу, карбидопу, наком. Стимулирует выброс дофамина адамантин, мемантин, бромкриптин, тормозят процесс обратного захвата допамина – антихолинэстеразные препараты и трициклические антидепрессанты (амитриптиллин), тормозит процесс распада дофамина селегилин, нейропротекторами ДА- нейронов используются антиоксиданты – селегилин, токоферол, блокаторы кальциевых каналов – нифидипин. На ранних стадиях для сохранения качества жизни доказано применение прамипексола (мирапекса). Он является препаратом первой линии лечения болезни паркинсона с высоким уровнем эффективности и безопасности. В лечении используется юмекс, неомидантан, нейропротекторы, антиоксиданты. Больным необходима лечебная гимнастика по индивидуальной программе – как можно больше двигаться и дольше сохраняться активными.
Хирургическое лечение болезни Паркинсона и паркинсонизма.
Несмотря на большие успехи, достигнутые в медикаментозном лечении паркинсонизма, возможности его в ряде случаев ограничены.
Наиболее широко применяемый препарат леводопа в большей степени способствует устранению таких симптомов болезни, как акинезия, общая скованность, в меньшей степени он влияет на ригидность мышц и тремор. Приблизительно у 25 % больных этот препарат практически неэффективен или плохо переносится.
В этих случаях возникают показания для стереотаксической операции на подкорковых узлах. Обычно производится локальное разрушение вентролатерального ядра зрительного бугра, субталамических структур или бледного шара.
С помощью операции удается в большинстве случаев добиться положительного эффекта – снижения мышечного тонуса, ослабления или прекращения тремора, уменьшения гипокинезии.
Операция обычно выполняется на стороне, противоположной той, на которой преобладают симптомы паркинсонизма. При показаниях производится двустороннее разрушение подкорковых структур.
В последние годы для лечения паркинсонизма используется также имплантация эмбриональной ткани надпочечника в полосатое тело. О клинической эффективности таких операций пока говорить преждевременно.
Стереотаксические операции на подкорковых структурах применяются также и при других заболеваниях, сопровождающихся насильственными движениями (гемибаллизм, хореоатетоз, кривошея и некоторые другие).
Трудоспособность при паркинсонизме зависит от степени выраженности двигательных нарушений, вида профессиональной деятельности. При легких и умеренных нарушениях двигательных функций больные длительно сохраняют трудоспособность при различных видах умственного труда, а также работах, не связанных с физическим напряжением и выполнением точных и координированных движений. При выраженных проявлениях заболевания больные нетрудоспособны и нуждаются в посторонней помощи.
Лечебная физкультура
У больных могут развиваться суставные контрактуры в результате нарушения тонуса и гипокинезии, например, плече – лопаточный периартроз. Больным рекомендуется низкохолестериновая диета и низкобелковая диета. Для нормального всасывания леводопы белковые продукты нужно принимать не раньше, чем через час после приема лекарства. Показана психотерапия, рефлексотерапия. Сохранение двигательной активности стимулирует выработку внутренних (эндогенных) нейротрансмиттеров. Ведутся научные изыскания по лечению паркинсонизма: это и стволовые и дофаминпродуцирующие клетки, и вакцина против болезни Паркинсона, хирургическое лечение – таламотомия, паллидотомия, высокочастотная глубинная стимуляция субталамическго ядра или внутреннего сегмента бледного шара и новые фармакологические препраты.
Физиотерапия при болезни Паркинсона и паркинсонизма
Помимо консервативного ихирургического лечения болезни Паркинсона и паркинсонизма широко практикуется физиотерапия, мануальная терапия и рефлексотерапия, позволяюще частично или полностью устранить симптом регидности мышц шеи и рук и восстановить мышечный тонус. Также пациентам с болезнью Паркинсона рекомендована лечебная физкультура (ЛФК), занятия для эффективности лечения необходимо проводить систематически.
Профилактика болезни Паркинсона
*Ягоды могут снизить риск развития болезни Паркинсона
Новое исследование показывает, что мужчины и женщины, которые регулярно употребляют в пищу ягоды, могут иметь меньший риск развития болезни Паркинсона, в то же время мужчины также могут еще больше снизить риск, регулярно употребляя в пищу яблоки, апельсины и другие продукты, богатые питательными веществами, называемые флавоноидами.
Это исследование будет представлено на 63-й встрече Американской академии неврологии (American Academy of Neurology) в Гонолулу с 9 апреля по 16 апреля 2011 года.
Флавоноиды содержатся в растениях и фруктах и также известны под общим названием витамин Р и цитрин. Они также содержатся в ягодах, шоколаде, и в цитрусовых фруктах, например грейпфруте.
В исследовании приняли участие 49 281 мужчин и 80 336 женщин. Исследователи раздали участникам анкеты и использовали базу данных для расчета количества потребления флавоноидов. Затем они проанализировали взаимосвязь между потреблением флавоноидов и риском развития болезни Паркинсона. Они также проанализировали потребление пяти основных продуктов питания, богатых флавоноидами: чай, ягоды, яблоки, красное вино и апельсины или апельсиновый сок. За участниками наблюдали в течение от 20 до 22 лет.
В течение этого времени у 805 человек развилась болезнь Паркинсона. Среди мужчин, верхние 20 процентов, которые потребляли флавоноиды больше всех, имели примерно на 40 процентов меньше шансов развития болезни Паркинсона, чем нижние 20 процентов участников мужского пола, которые потребляли наименьшее количество флавоноидов. У женщин, не было никакой связи между общим количеством потребленных флавоноидов и развитием болезни Паркинсона. Однако когда были рассмотрены подклассы флавоноидов, было обнаружено, что регулярное потребление антоцианов, которые содержатся в основном в ягодах, связано с меньшим риском развития болезни Паркинсона у мужчин и женщин.
Консультация врача по болезни Паркинсона
Вопрос: когда нужно начать лечение болезни Паркинсона?
Ответ: подход индивидуальный. Главная цель – восстановление и как можно длительное сохранение социальной, бытовой, психологической, профессиональной адаптации больного. На ранних стадиях этого можно добиться.
Вопрос: какие наиболее ранние признаки болезни Паркинсона?
Ответ: заболевание начинается лет за 7 – 10 до появления двигательных нарушений. К не двигательным ранним проявлениям относятся снижение обоняния (ощущения запахов), депрессия, тревога, запоры, нарушения сна, боли, чаще в плечевых суставах, дискомфорт в ногах, апатия (снижение интереса к жизни и всему происходящему вокруг), повышенная утомляемость, не связанная с нагрузками.
Вопрос: циклодол применяют для лечения болезни Паркинсона?
Ответ: используется все реже из-за своих побочных эффектов, но иногда, например, при сильном слюнотечении используют.
Врач невролог Кобзева С.В.
medicalj.ru
Болезнь Паркинсона — описание болезни
Заболевание впервые описано английским врачом Джеймсом Паркинсоном, который назвал его дрожательным параличом. В 1877 г. Жан Мартен Шарко дополнил клиническую характеристику болезни. Заболевание встречается у 60–140 на 100 000 населения; частота его резко увеличивается с возрастом. Согласно статистическим данным, дрожательный паралич встречается у 1 % населения до 60 лет и у 5 % более старшего возраста. Мужчины болеют несколько чаще, чем женщины.
Возникновение болезни Паркинсона
Клинические проявления дрожательного паралича и синдрома паркинсонизма возникают в результате перенесенных острых и хронических инфекций нервной системы (эпидемический энцефалит Экономо, клещевой, вирусный и другие виды энцефалитов). Причинами болезни могут служить церебральный атеросклероз, сосудистые заболевания головного мозга, опухоли, травмы нерв ной системы, длительное использование препаратов фенотиазинового ряда (аминазин, трифтазин), производных раувольфии, метилдофа – лекарственный паркинсонизм. Паркинсонизм может развиваться при острой или хронической интоксикации окисью углерода и марганца. В возникновении акинетико-ригидного синдрома может иметь значение наследственно обусловленное нарушение обмена катехоламинов в мозге или неполноценность ферментных систем, контролирующих этот обмен. Часто выявляется емейный характер заболевания при аутосомно-доминантном типе наследования. Подобные случаи относят к болезни Паркинсона. Различные экзо– и эндогенные факторы (атеросклероз, инфекции, интоксикации, травмы) способствуют проявлению генуинных дефектов в механизмах обмена катехоламинов в подкорковых ядрах и возникновению заболевания.
Течение болезни Паркинсона
Основным патогенетическим звеном дрожательного паралича и синдрома паркинсонизма является нарушение обмена катехоламинов (дофамина, норадреналина) в экстрапирамидной системе. Дофамин выполняет самостоятельную медиаторную функцию в реализации двигательных актов. В норме концентрация дофамина в базальных узлах во много раз превышает его содержание в других структурах нервной системы. Ацетилхолин является медиатором возбуждения между полосатым телом, бледным шаром и черным веществом. Дофамин является его антагонистом, действуя тормозяще. При поражении черного вещества и бледного шара снижается уровень дофамина в хвостатом ядре и скорлупе, нарушается соотношение между дофамином и норадреналином, возникает расстройство функций экстрапирамидной системы. В норме импульсация модулируется в сторону подавления хвостатого ядра, скорлупы, черного вещества и стимулирования бледного шара. При выключении функции черного вещества возникает блокада импульсов, поступающих из экстрапирамидных зон коры большого мозга и полосатого тела к передним рогам спинного мозга. В то же время к клеткам передних рогов поступают патологические импульсы из бледного шара и черного вещества. В результате усиливается циркуляция импульсов в системе альфа– и гамма-мотонейронов спинного мозга с преобладанием альфа-активности, что приводит к возникновению паллидарно-нигральной ригидности мышечных волокон и тремора – основ
Симптомы болезни Паркинсона
Основной клинический синдром – акинетико-ригидный или гипертонически-гипокинетический. Для дрожательного паралича и паркинсонизма характерны гипо– и акинезия. Появляется своеобразная сгибательная поза: голова и туловище наклонены вперед, руки полусогнуты в локтевых, лучезапястных и фаланговых суставах, нередко плотно приведены к боковым поверхностям грудной клетки, туловища, ноги полусогнуты в коленных суставах. Отмечается бедность мимики. Темп произвольных движений с развитием заболевания постепенно замедляется, иногда довольно рано может наступить полная обездвиженность. Походка характеризуется мелкими шаркаюшими шагами. Нередко наблюдается склонность к непроизвольному бегу вперед (пропульсии). Если толкнуть больного вперед, он бежит, чтобы не упасть, как бы «догоняя свой центр тяжести». Часто толчо к в грудь ведет к бегу назад (ретропульсии), в сторону (латеропульсии). Эти движения наблюдаются также при попытке сесть, встать, откинуть голову назад. Часто при резко выраженном синдроме позы больного напоминают каталептические. Акинез и пластическая гипертония особенно резко проявляются в мускулатуре лица, жевательных и затылочных мышцах, мышцах конечностей. При ходьбе отсутствуют содружественные движения рук (ахейрокинез). Речь тихая, монотонная, без модуляций, с наклонностью к затуханию в конце фразы.
При пассивном движении конечностью отмечаются своеобразное мышечное сопротивление вследствие повышения тонуса мышц-антагонистов, феномен «зубчатого колеса» (возникает впечатление, что суставная поверхность состоит из сцепления двух зубчатых колес). Повышение тонуса мыщц-антагонистов при пассивных движениях можно определить следующим приемом: если поднять голову лежащего, а потом резко отпустить руку, то голова не упадет на подушку, а опустится относительно плавно. Иногда голова в положении лежа несколько приподнята – феномен «воображаемой подушки».
Тремор – характерный, хотя и не обязательный для синдрома паркинсонизма симптом. Это ритмичное, регулярное, непроизвольное дрожание конечностей, лицевой мускулатуры, голо вы, нижней челюсти, язы ка, более вы раженное в покое, уменьшающееся при активных движениях. Частота колебаний 4–8 в секунду. Иногда отмечаются движения пальцами в виде «скатывания пилюль», «счета монет». Тремор усиливается при волнениях, практически исчезает во сне.
Психические нарушения проявляются утратой инициативы, активности, сужением кругозора и интересов, резким понижением различных эмоциональных реакций и аффектов, а также некоторой поверхностью и медлительностью мышления (брадифрения). Наблюдаются брадипсихия – трудное активное переключение с одной мысли на другую, акайрия – прилипчивость, вязкость, эгоцентризм. Ином параличе. Встречаются нарушения сна, дыхательные дискинезии с приступами зевоты, кашля, адипозогенитальные нарушения, вегетативные пароксизмы. Посттравматический паркинсонизм достоверно можно диагностировать у больных молодого и среднего возраста. Заболевание развивается после тяжелой, иногда повторной черепно-мозговой травмы. Для посттравматического паркинсонизма нехарактерны антеретропульсии, судорога взора, расстройства жевания, глотания, дыхания, каталептоидные явления. В то же время часто встречаются вестибулярные расстройства, нарушение интеллекта и памяти, зрительные галлюцинации (вследствие поражения коры большого мозга). Нередко отмечаются регредиентное течение или стабилизация патологического процесса. Для диагностики марганцевого паркинсонизма имеют значение анамнез (сведения о работе в контакте с марганцем или его окислами), обнаружение марганца в биологических жидкостях. Диагностика оксиуглеродного паркинсонизма базируется на определении в крови карбоксигемоглобина.
При атеросклеротическом паркинсонизме дрожание и ригидность сочетаются с признаками церебрального атеросклероза или возникают после острых нарушений мозгового кровообращения. Выявляются очаговые неврологические симптомы в виде пирамидной недостаточности, выраженных псевдобульбарных симптомов. Часто определяется унилатеральность ригидности и скованности. В крови обнаруживается дислипидемия, характерная для атеросклероза. Регистрируются определенные изменения РЭГ в виде уплощения пульсовых волн.
Клиническая картина, напоминающая болезнь Паркинсона, может наблюдаться при сенильной атеросклеротической деменции, для которой наиболее характерны грубые психические расстройства вплоть до деменции. Ригидность и скованность выражены умеренно, тремор, как правило, отсутствует. Отдельные клинические проявления паркинсонизма могут обнаруживаться при других наследственно-дегенеративных заболеваниях нервной системы: атаксии Фридрейха, оливопонтоцеребеллярной атрофии, ортостатической гипокинезии, болезни Крейтцфельда-Якоба. При этих заболеваниях наряду с акинетико-ригидными симптомами имеются прогрессирующие явления мозжечковой атаксии.
Течение и прогноз. Заболевание неуклонно прогрессирует. Исключение составляют некоторые формы, обусловленные лекарственными интоксикациями (при отмене препаратов может наступить улучшение состояния). Общепризнано, что лечение в начальной стадии позволяет уменьшить выраженность симптомов, замедлить прогрессирование заболевания. В поздних стадиях лечебные мероприятия менее эффективны. Заболевание приводит к инвалидизации в течение нескольких лет. Даже лечение леводопой в настоящее время замедляет течение на непродолжительное время. Это подтверждает положение, что в основе заболевания лежит не только первичный биохимический дефект, но и еще не изученный нейропатологический процесс.
Диагностика болезни Паркинсона
При посттравматическом паркинсонизме выявляется повышение давления цереброспинальной жидкости при нормальном клеточном и белковом ее составе. При паркинсонизме, возникающем вследствие отравления окисью углерода, в крови обнаруживается карбоксигемоглобин, при марганцевом паркинсонизме – следы марганца в крови, моче, цереброспинальной жидкости. Глобальная электромиография при дрожательном параличе и паркинсонизме выявляет нарушение электрогенеза мышц – повышение биоэлектрической активности мышц в покое и наличие ритмических групповых разрядов потенциалов. При электроэнцефалографии обнаруживаются преимущественно диффузные негрубые изменения биоэлектрической активности головного мозга.
Диагностика и дифференциальный диагноз. В первую очередь следует дифференцировать болезнь Паркинсона от синдрома паркинсонизма. Для постэнцефалитического паркинсонизма характерны глазодвигательные симптомы; могут наблюдаться кривошея, явления торсионной дистонии, которые никогда не наблюдаются при дрожательноа
Лечение болезни Паркинсона
Лечение больных с дрожательным параличом и синдромом паркинсонизма должно быть комплексным, длительным и включать специфические антипаркинсонические препараты, седативные средства, физиотерапевтические процедуры, лечебную физкультуру, психотерапию с учетом этиологического фактора, возраста больных, клиническо й формы и стадии болезни, а также наличия сопутств ующих заболеваний. При легких формах вначале назначают амантадин (мидантан) и парасимпатолитики, так как они вызывают меньше побочных явлений. Применяют центральные парасимпатолитики (циклодол, наркопан), пиридоксин, амантадин, агонисты дофаминовых рецепторов (бромокриптин, лизурид).
При выраженных клинических проявлениях паркинсонизма в настоящее время базисным препаратом является леводопа, обычно в сочетании с ингибитором декарбоксилазы. Дозы увеличивают медленно, в течение нескольких недель, до по лучения клиническо го эффекта. Побочные действия препарата – дистонические нарушения и психозы. Леводопа, попадая в ЦНС, декарбоксилируется в допамин, необходимый для нормальной функции базальных ганглиев. Препарат влияет прежде всего на акинезию и в меньшей степени – на другие симптомы. При сочетании леводопы с ингибитором декарбоксилазы можно уменьшить дозу леводопы и тем самым уменьшить риск развития побочных явлений.
В арсенале симптоматических антипаркинсонических средств большое место занимают холинолитические препараты, которые, блокируя м– и н-холинорецепторы, способствуют расслаблению поперечнополосатой и гладкой мускулатуры, уменьшают насильственные движения и явления брадикинезии. Это естественные и синтетические атропиноподобные препараты: беллазон (ромпаркин), норакин, комбипарк. Применяют также препараты фенотиазинового ряда: динезин, депаркол, парсидол, дипразин. Основная причина многообразия медикаментозных препаратов, используемых для лечения паркинсонизма, в недостаточной их лечебной эффективности, наличии побочных явлений, индивидуальной непереносимости и быстром привыкании к ним.
Хирургическое лечение. Несмотря на большие успехи, достигнутые в медикаментозном лечении паркинсонизма, возможности его в ряде случаев ограничены.
Наиболее широко применяемый препарат леводопа в большей степени способствует устранению таких симптомов болезни, как акинезия, общая скованность, в меньшей степени он влияет на ригидность мышц и тремор. Приблизительно у 25 % больных этот препарат практически неэффективен или плохо переносится.
В этих случаях возникают показания для стереотаксической операции на подкорковых узлах. Обычно производится локальное разрушение вентролатерального ядра зрительного бугра, субталамических структур или бледного шара.
С помощью операции удается в большинстве случаев добиться положительного эффекта – снижения мышечного тонуса, ослабления или прекращения тремора, уменьшения гипокинезии.
Операция обычно выполняется на стороне, противоположной той, на которой преобладают симптомы паркинсонизма. При показаниях производится двустороннее разрушение подкорковых структур.
В последние годы для лечения паркинсонизма используется также имплантация эмбриональной ткани надпочечника в полосатое тело. О клинической эффективности таких операций пока говорить преждевременно.
Стереотаксические операции на подкорковых структурах применяются также и при других заболеваниях, сопровождающихся насильственными движениями (гемибаллизм, хореоатетоз, кривошея и некоторые другие).
Трудоспособность при болезни Паркинсона и паркинсонизме зависит от степени выраженности двигательных нарушений, вида профессиональной деятельности. При легких и умеренных нарушениях двигательных функций больные длительно сохраняют трудоспособность при различных видах умственного труда, а также работах, не связанных с физическим напряжением и выполнением точных и координированных движений. При выраженных проявлениях заболевания больные нетрудоспособны и нуждаются в посторонней помощи.
К каким докторам следует обращаться при болезни Паркинсона
Невролог
znaniemed.ru
Болезнь Паркинсона — причины, симптомы, диагностика и лечение
Болезнь Паркинсона — медленно прогрессирующее дегенеративное заболевание центральной нервной системы, основными проявлениями которого являются такие двигательные нарушения, как гипокинезия, ригидность мышц, тремор покоя, постуральные расстройства. Кроме этого при болезни Паркинсона развиваются вегетативные, аффективные и другие расстройства.
Классификация болезни Паркинсона
Классификация болезни Паркинсона основывается на возрасте начала болезни:
Также известны различные классификации синдрома паркинсонизма:
- дрожательные
- дрожательно-ригидные
- ригидно-дрожательные
- акинетико-ригидные
- смешанные
Однако данные классификации болезни Паркинсона и синдрома паркинсонизма не считаются безупречными. Поэтому на сегодня общепринятого подхода в этом вопросе не существует.
Этиология и патогенез болезни Паркинсона
Современной медициной достигнут определенный прогресс в понимании молекулярных и биохимических механизмов болезни Паркинсона. Не смотря на это, остается неизвестной истинная этиология спорадических форм этого заболевания. Большое значение имеют генетическая предрасположенность и факторы внешней среды. Сочетание и взаимодействие этих двух факторов инициируют процесс дегенерации в пигментсодержащих, а впоследствии и других нейронах ствола головного мозга. Такой процесс, однажды возникнув, становится необратимым и начинает экспансивное распространение по всему мозгу. Более других белковых субстанций нервной системы наибольшему разрушению подвергается альфа-синуклеин. На клеточном уровне механизм этого процесса выглядит как недостаточность дыхательных функций митохондрий, а также окислительный стресс — основная причина апоптоза нейронов. Однако в патогенезе болезни Паркинсона принимают участие и другие факторы, функции которых остаются не раскрытыми до сих пор.
Клиническая картина болезни Паркинсона
Существует тетрада двигательных симптомов болезни Паркинсона: тремор, ригидность, гипокинезия, нарушения постуральной регуляции. Тремор — самый очевидный и легковыявляемый симптом. Наиболее типичен для паркинсонизма тремор покоя, однако возможны и другие виды тремора, например: постуральный тремор или интенционный тремор. Мышечная ригидность может быть малозаметной на начальных стадиях, чаще при дрожательной форме болезни Паркинсона, но очевидной при выраженном синдроме паркинсонизма. Большое значение имеет ранее выявление минимальной асимметрии тонуса в конечностях, так как асимметрия симптомов — характерный признак всех стадий болезни Паркинсона.
Гипокинезия является облигатным симптомом паркинсонизма любой этиологии. На начальных стадиях болезни Паркинсона выявление гипокинезии может затруднено, поэтому прибегают к демонстративным приемам (например, быстро сжать и разжать кулак). Ранние проявления гипокинезии можно наблюдать в элементарных действиях, направленных на самообслуживание (бритье, чистка зубов, застегивание мелких пуговиц и др.). Гипокинезия — это брадикинезия (замедленность движений), олигокинезия (уменьшение кол-ва движений), а также уменьшение амплитуды движений и снижение их скорости. По причине гипокинезии при болезни Паркинсона нарушается индивидуальный «язык тела», в том числе жесты, мимика, речь и пластичность моторики.
Постуральные нарушения при болезни Паркинсона проявляются довольно рано (например, ассиметрия вытянутых вперед рук). Однако чаще всего они привлекают внимание врачей уже в дезадаптационной своей стадии (III стадия). Объяснением этому может служить тот факт, что постуральные нарушения в сравнении с другими симптомами болезни Паркинсона менее специфичны для нее.
Кроме вышеупомянутых основных проявлений паркинсонизма, болезни Паркинсона сопутствуют и другие симптомы, которые в некоторых случаях могут выходить на первый план клинической картины. Причем степень дезадаптации пациента в таких случаях ничуть не меньше. Перечислим только некоторые из них: слюнотечение, дизартрия и/или дисфагия, запор, деменция, депрессия, нарушения сна, дизурические расстройства, синдром беспокойных ног и другие.
Различают пять стадий болезни Паркинсона, каждая из которых отражает степень тяжести заболевания. Наибольшее распространение получила классификация, предложенная в 1967 году Хеном и Яром:
- 0 стадия — двигательные проявления отсутствуют
- I стадия — односторонние проявления заболевания
- II стадия — двусторонние симптомы без постуральных нарушений
- III стадия — умеренная постуральная неустойчивость, но пациент не нуждается в посторонней помощи
- IV стадия — значительная утрата двигательной активности, но пациент в состоянии стоять и передвигаться без поддержки
- V стадия — в отсутствие посторонней помощи пациент прикован к креслу или постели
Диагноз болезни Паркинсона
Клиническая диагностика болезни Паркинсона проходит в три этапа.
1-ый этап — распознавание синдрома паркинсонизма и его синдромальная дифференциация от своих неврологических и психопатологических синдромов, так или иначе схожих с истинным паркинсонизмом. Истинный паркинсонизм — это гипокинезия в сочетании с одним из следующих симптомов: тремор покоя (4-6 Гц), мышечная ригидность, постуральная неустойчивость, не связанная с первичными вестибулярными, зрительными и мозжечковыми нарушениями.
2-ой этап — исключение иных заболеваний, которые могут проявляться синдромом паркинсонизма. Существует несколько критериев исключения болезни Паркинсона:
- окулогирные кризы
- терапия нейролептиками перед дебютом заболевания
- наличие в анамнезе повторных инсультов со ступенеобразным прогрессированием симптомов паркинсонизма, достоверный энцефалит или повторные ЧМТ
- продолжительная ремиссия
- исключительно односторонние проявления в течение более 3 лет
- мозжечковые симптомы
- надъядерный паралич взора
- ранее яркое проявление деменции
- ранее яркое проявление вегетативной недостаточности
- симптом Бабинского
- опухоль головного мозга или открытая гидроцефалия
- неэффективность больших доз леводопы
- интоксикация МФТП
3-й этап — выявление симптомов, подтверждающих болезнь Паркинсона. Для этого необходимо наличие как минимум трех из нижеперечисленных критериев:
- односторонние проявления в дебюте болезни
- наличие тремора покоя
- асимметрия симптомов (с большей степенью выраженности на стороне тела, с которой началось заболевание)
- 70-100%-реакция на терапию леводопой
- прогрессирующее течение заболевания
- эффективность леводопы в течение 5 лет и более
- продолжительность заболевания 10 лет и более
Для обследования пациентов с подозрением на болезнь Паркинсона применяют реоэнцефалографию, ЭЭГ, методы нейровизуализации: КТ головного мозга и МРТ.
Дифференциальный диагноз
Болезнь Паркинсона необходимо дифференцировать от всех заболеваний, которые сопровождаются синдромом паркинсонизма: вторичный паркинсонизм, псевдопаркинсонизм, «паркинсонизм плюс». Около 80% случаев синдрома паркинсонизма приходится на болезнь Паркинсона.
Следует помнить об определенных клинических особенностях паркинсонизма, которые должны вызывать сомнения в диагнозе болезнь Паркинсона, например: неэффективность леводопы, отсутствие тремора, симметричность двигательных нарушений, ранние проявления признаков периферической вегетативной недостаточности.
Лечение болезни Паркинсона
Пути лечения болезни Паркинсона существенно различаются на ранних и поздних стадиях заболевания, поэтому их стоит рассматривать раздельно.
Лечение болезни Паркинсона на ранних стадиях.
Ранее диагностирование болезни Паркинсона не всегда означает незамедлительное начало какой-либо лекарственной терапии. Для определения сроков начала лекарственного лечения необходимо учитывать тяжесть заболевания, продолжительность заболевания, темп его прогрессирования, любые сопутствующие заболевания, а также «личные факторы» (профессиональное, социальное и семейное положение пациента, психическое состояние, особенности личности и т. д.). Цель такой терапии — восстановление (достаточный регресс) нарушенных функций посредством минимально возможных доз.
Лекарственная терапия на ранней стадии болезни Паркинсона подразумевает использование препаратов, увеличивающих синтез дофамина в мозге, стимулирующих его выброс и блокирующих обратное его поглощение, угнетающих распад дофамина, стимулирующих дофаминовые рецепторы и препятствующие гибели нейронов. К таким препаратам относятся амантадин, селективные ингибиторы МАО-В (селегилин и др.), агонисты дофаминовых рецепторов (пирибедил, прамипексол и др.). Допускается применение вышеуказанных препаратов как в виде монотерапии (чаще), так и в различных комбинациях.
Вышеперечисленные препараты значительно уступают по эффективности препаратам леводопы, однако для лечения болезни Паркинсона на ранних стадиях они вполне подходят. Теоретически на ранних стадиях болезни Паркинсона агонисты дофаминовых рецепторов способны отсрочить назначение леводопы, а на поздних стадиях — снизить ее дозу. Однако не в их пользу говорит большое количество побочных эффектов (язва желудка, ортостатическая гипотензия, психические нарушения, эритромелалгия, ретроперитонеальный фиброз и др.) и способность снижать чувствительность постсинаптических дофаминовых рецепторов.
Четкие критерии, определяющие оптимальное время начала лечения препаратами леводопы, отсутствуют. Тем не менее, следует учитывать возраст пациента (по возможности после 60-70 лет), избегать раннего назначения леводопы, при подборе дозы ориентироваться на «откликаемость» пациента на препарат, улучшений в его профессиональной и социальной деятельности.
Лечение болезни Паркинсона на поздних стадиях.
В независимости от характера течения болезни Паркинсона обязательно происходит постепенная трансформация клинической картины заболевания. Со временем прогрессируют уже присутствующие нарушения и появляются новые, большинство из которых с трудом поддается терапии, оказывая тем самым сильное стрессорное воздействие на пациента. Кроме этого, меняется привычный эффект от леводопы — снижается эффективность препарата, нарастают лекарственные дискинезии (как результат гиперчувствительности дофаминовых рецепторов).
Снижение эффективности терапии проявляется снижением срока лечебного действия каждой лозы леводопы. Формируется феномен «включения-выключения», единственным способом борьбы с которым становится постепенное повышение дозы леводопы, а это в свою очередь запускает порочный круг, порождающий новые проблемы, бороться с которыми становится все тяжелее. Реальная помощь в данном случае может быть оказана двумя способами: назначением дополнительной дозы леводопы в целях сокращения интервалов между приемами; добавлением в схему лечения ингибитора КОМТ и переводом пациента на терапию комбинированным препаратом леводопы и энтакапона.
Побочные эффекты терапии леводопой. Одно из проявлений снижения порога чувствительности к некоторым побочным эффектам — тенденция к появлению оральных (или иных) гиперкинезов на фоне симптомов гиперкинезии. Таким образом, в клинической картине болезни Паркинсона парадоксальным образом сочетаются симптомы избытка дофамина (оральные гиперкинезы) и его дефицита (гипокинезия). Снижение дозы леводопы в такой ситуации дает только временное устранение гиперкинеза, через некоторое время он появляется вновь. Ортостатическая артериальная гипотензия при болезни Паркинсона проявляется обычно относительно резким снижением артериального давления вскоре после приема леводопы. Таким побочным эффектом обладают и леводопа, и агонисты дофаминовых рецепторов, поэтому после определения причины побочного эффекта необходимо уменьшить дозу соответствующего препарата.
Психические нарушения при болезни Паркинсона могут проявляться в виде депрессии, тревоги, апатии, зрительных галлюцинаций, ажитации. Кроме того, типично появление запоминающихся, ярких сновидений. Со временем все вышеперечисленные нарушения прогрессируют и рано или поздно проявляются и в состоянии бодрствования. Терапию таких психических нарушений необходимо проводить совместно с психиатром. Иногда достаточно избавить пациента от тревоги и страха, так как именно они провоцируют более грубые психические нарушения. Большинство лекарственных дискинезий проявляется на пике действия препарата. Наиболее надежный способ их устранения — уменьшение разовой дозы леводопы с сохранением суточной дозы препарата. Поэтому дробный прием малых доз леводопы — наилучший способ предотвращения дискинезий такого типа.
В терминальной стадии болезни Паркинсона основные сложности связаны с кахексией, утратой способности к стоянию, ходьбе и самообслуживанию. В это время необходимо проведение целого комплекса реабилитационных мероприятий, направленных на обеспечение оптимальных условий для повседневной бытовой деятельности пациента. Следует помнить, что на поздних стадиях болезнь Паркинсона становится тяжелым бременем не только для самого пациента, но и для его семьи, членам которой может потребоваться не только терапевтическая, но иногда и специализированная помощь.
Хирургическое лечение болезни Паркинсона заключается в проведении стереотаксической деструкции вентролатерального ядра таламуса и субталамического ядра, а также глубокой стимуляции мозга. В случае выраженного акинетико-ригидного синдрома рекомендована паллидотомия, а также глубокая электростимуляция бледного шара и субталамического ядра.
Прогноз при болезни Паркинсона
Для болезни Паркинсона характерно неуклонное нарастание выраженной симптоматики. В 25% случаев в течение первых пяти лет заболевания наступает инвалидизации или смерть. У 89% пациентов, переживших 15 лет течения болезни Паркинсона, неизбежно наступает тяжелая степень инвалидности или смерть. Отмечено снижение уровня смертности пациентов с болезнью Паркинсона в связи с началом применения леводопы, а также рост продолжительности жизни.
www.krasotaimedicina.ru
Болезнь Паркинсона — описание, симптомы и лечение
Основные симптомы:
Болезнь Паркинсона, которую также определяют как дрожательный паралич, представляет собой длительным образом прогрессирующее состояние, сопровождающееся нарушением двигательных функций и рядом расстройств. Болезнь Паркинсона, симптомы которой с течением времени постепенно усугубляются, развивается по причине отмирания в головном мозге соответствующих нервных клеток, отвечающих за контроль над совершаемыми движениями. Заболевание подлежит определенным корректировкам симптоматики, длиться может на протяжении многих лет и является неизлечимым.
Общее описание
Если рассматривать в целом работу нашего организма, то она, как можно заметить, подразумевает под собой связь множества рефлексов друг с другом, каждый из этих рефлексов определяет собственную реакцию на воздействие раздражителей. Так, например, прикасаясь к чему-либо горячему рукой, мы непроизвольно одергиваем ее, а при слишком ярком воздействии источников света – прищуриваемся.
Примеров может быть приведено множество, однако все они построены на определенных реакциях в отношении воздействующего фактора. Между тем, важным здесь является именно тот факт, что раздражителей таких существует очень много, и если бы мы реагировали на каждый из них, то едва ли не постоянно приходилось бы находиться в состоянии готовности и реализации той или иной реакции в отношении каждого из них. Поэтому нервная система на такой случай располагает определенными тормозами, в результате действия которых реагируем мы лишь на раздражители, существенным образом на нас воздействующие.
Если же рассматривать болезнь Паркинсона в этом контексте, то указанные тормоза, естественным образом срабатывающие в нервной системе, при ней ослабевают по части двигательных реакций. Это приводит к тому, что любые внешние импульсы или импульсы внутренние, погашаемые в нормальном состоянии организма, сопровождаются при болезни Паркинсона соответствующими движениями. Таким образом, хаотичность этих импульсов сопровождается обостренной реакцией со стороны организма, потому больной человек выдает свой, непроизвольный ответ на них, который может проявляться в кривлянии и в корче гримас, дергании и т.д. Рассмотрим эту ситуацию в более глубоком масштабе.
Двигательные функции нарушаются из-за актуального для больного процесса отмирания в мозгу определенного типа нервных клеток. В нормальном состоянии этими клетками вырабатывается допамин, достаточно важное для мозга химическое вещество. В частности именно он обеспечивает передачу к соответствующему участку мозга тех сигналов, которые впоследствии определяют нашу реакцию на раздражители по части контроля над движениями. Именно воздействие допамина обеспечивает возможность выполнения нами тех действий, которые мы пытаемся совершить.
Помимо двигательных дисфункций при воздействии раздражителей, у больного также отмечается вялость мышц и подавленность психики – все это, собственно, и определяет вкратце симптомы болезни Паркинсона, на которых мы дальше остановимся несколько детальнее.
В медицинской практике выделяют собственно болезнь Паркинсона (или идиопатический паркинсонизм), а также синдром паркинсонизма – состояние, обуславливаемое воздействием тех или иных факторов и выступающее зачастую в качестве одного из проявлений другого типа заболеваний дегенеративного характера, связанных с нарушением деятельности нервной системы.
Как уже было отмечено изначально, болезнь Паркинсона является заболеванием прогрессирующим, соответственно, состояние больного с течением времени будет лишь ухудшаться. Однако прогрессирует это заболевание в течение нескольких лет, соответственно, процесс носит замедленный характер. Кроме того, сегодня существует немало медпрепаратов, с чьей помощью обеспечивается возможность контроля над течением болезни Паркинсона, а также возможность воздействия на симптомы, ей свойственные, в результате чего больные также могут жить полноценной жизнью, несколько отстраняя сроки прогрессирования заболевания наряду с актуальной для него симптоматикой.
Примечательно, что болезнь Паркинсона отмечается в порядка около 140 случаях в рамках рассмотрения 100 000 человек населения, при этом увеличение частоты заболеваемости происходит с возрастом. Так, с этим заболеванием сталкивается около 1% людей в возрасте до шестидесяти лет, около 5% — уже после данного возрастного рубежа. В большей степени предрасположенность к болезни Паркинсона отмечается среди мужчин.
Болезнь Паркинсона: причины
Если говорить о причинах этого заболевания, которое, как мы ранее выделили, связано с процессом гибели нервных клеток, то они на сегодняшний день до конца не определены. В рамках теорий и исследований имеются некоторые предположения на этот счет, однако все они являются лишь частью из возможных вариантов.
Изучению в этом вопросе подлежит сам фактор старения и ряд других специфических причин, а также наличие в окружающей среде веществ, ее отравляющих. Не исключается и наследственный фактор, основанный на патологическом изменении генов. Между тем, фактов, выступающих в качестве обоснованного доказательства генетического наследования пока также нет.
Рассматривается возможным фактор в виде перенесения ранее больным острых и хронических типов инфекций, связанных с деятельностью нервной системы (например, энцефалит и пр.). Не исключаются также острые и хронические типы расстройств, возникающие в мозговом кровообращении, в результате которых развивается болезнь Паркинсона. Сюда же могут быть отнесены такие заболевания как церебральный атеросклероз, опухолевые образования головного мозга и сосудистые заболевания, также непосредственно с ним связанные, опухоли и травмы, воздействующие непосредственно на нервную систему.
Болезнь Паркинсона также может развиться, по некоторым утверждениям, на фоне лекарственной интоксикации, связанной с длительно употребляемыми больными медпрепаратами, представляющими фенотиазиновый ряд, а также с определенными наркотическими препаратами. Не исключается возможность развития рассматриваемого нами заболевания и в результате острой/хронической интоксикации марганца, окиси углерода.
Многих интересуют методы предотвращения болезни Паркинсона, однако на сегодняшний день таких методов пока не существует.
Формы и стадии заболевания
По формам болезни Паркинсона выделяют следующие их варианты:
- дрожательная форма;
- дрожательно-ригидная форма;
- форма ригидно-дрожательная;
- форма акинетико-ригидная;
- форма смешанная.
В соответствии со степенью тяжести актуальных для заболевания проявлений, выделяют пять основных его стадий. Самой распространенной классификацией этих стадий является классификация Хена и Яра, выделенная в 1967 году. В числе ее стадий выделяют следующие варианты:
- Стадия 0. Характеризуется отсутствием двигательных проявлений.
- Стадия I. Проявление заболевания имеет односторонний характер.
- Стадия II. Проявление симптоматики заболевания уже двустороннее, постуральные нарушения не отмечаются.
- Стадия III. Постуральная неустойчивость характеризуется умеренностью, посторонняя помощь пациенту на данном этапе не требуется.
- Стадия IV. Двигательная активность в значительной мере утрачивается, однако пациент пока сохраняет устойчивость при стоянии и перемещении без необходимости обеспечения в этом поддержки.
- Стадия V. Отсутствие помощи со стороны посторонних лиц приводит к тому, что пациент остается прикованным к определенному месту (постель, кресло).
Болезнь Паркинсона: симптомы
Прежде, чем останавливаться на симптомах, свойственных рассматриваемому нами сегодня заболеванию, важно заметить, что их описание является обобщенным, потому, как и их вид, и тяжесть проявления, наряду с актуальной для больного стадией, в каждом случае разнятся, а потому они исключительно индивидуальны. Более того, симптоматика, актуальная для одного больного в рамках ранней стадии, проявиться у другого может гораздо позже, а то и вовсе может быть исключена из общего течения заболевания.
Теперь – о наиболее распространенных симптомах. В частности относятся к ним следующие проявления:
- Дрожание (что определяется как тремор), которое преимущественно затрагивает руку или ногу. Тремор при болезни Паркинсона возникает на момент пробуждения ото сна либо при нахождении в стоячем положении (определяется такой вид тремора как тремор покоя). Его уменьшение наблюдается при движении конечностью.
- Мышечная тугоподвижность (определяется как ригидность), мышечные боли. Ранние симптомы болезни Паркинсона проявляются с уменьшения при ходьбе маховых движений, производимых рукой с одной из сторон тела, что, собственно, и возникает по причине ригидности. Возникать она также может и в мышцах шеи, лица, ног, иных частей тела. Данное проявление может сопровождаться выраженным ощущением болезненности и усталости мышц.
- Ограниченные и замедленные движения (что определяется как брадикинезия), особенно этот симптом проявляется при длительном состоянии покоя с последующим началом движений со стороны больного. Подобное состояние может возникнуть при попытках перевернуться в кровати на другую сторону или встать после сидения в кресле и т.д.
- Ощущение слабости мышц горла и лица. Больные в частности могут столкнуться с трудностями во время глотания или разговора, не исключается сильный кашель и удушье, а также обильное слюнотечение. Из-за нарушения двигательных функций мышц у больного может появиться характерное выражение лица, на котором читается безучастность ко всему, что также определяется как «маска Паркинсона».
- Нарушения равновесия, походки. Ходьба сопровождается выраженными трудностями. Так, при ходьбе больные делают небольшие шаги, шаркая при этом ногами и переставляя их друг возле друга. Корпус при ходьбе наклоняется вперед, что определяется как сутулость, трудности возникают и при попытках совершить поворот. В результате актуального нарушения тела и равновесия не исключается возможность частых падений. В любом случае перечисленные симптомы по этой части отмечаются, как правило, уже в рамках течения последней стадии болезни Паркинсона.
В качестве первого симптома зачастую выступает и тремор, заметить его может и пациент, и его домочадцы. Изначально это проявление может охватить конечность лишь по одной стороне тела, поражая или руку, или ногу. Помимо этого появиться тремор может и в области лица, затрагивая, тем самым, губы и язык, подбородок. Постепенное прогрессирование болезни приводит к последующему распространению тремора и к противоположной стороне тела, хотя это является не обязательным «сценарием» — нередко даже прогрессирование болезни Паркинсона не обуславливает последующее распространение к противоположной стороне тела тремора.
Вслед за физическим и эмоциональным стрессом, переживаемым больными, может отмечаться усиление тремора и большая его заметность. А вот полное расслабление, преднамеренные действия и движения, сон – все это, наоборот, приводит к снижению выраженности тремора, более того, тремор в эти периоды может полностью исчезать.
Несмотря на тот факт, что тремор является одним из основных симптомов, указывающих на болезнь Паркинсона, его наличие, тем ни менее, не является исключительным свидетельством того факта, что у человека именно это заболевание. Тремор, обусловленный иными болезненными состояниями, в отличие от тремора при болезни Паркинсона, менее выражен при обездвиженности конечности и, наоборот, более заметен в движении. Самым распространенным вариантом тремора, не имеющим никакого отношения к рассматриваемой нами болезни Паркинсона, является тремор эссенциальный. Этот тремор излечим, однако диагностировать его, как, собственно, и болезнь Паркинсона, довольно трудно.
Не исключается при болезни Паркинсона и другая симптоматика, на которой мы также остановимся. Следует заметить, что в комплексе подобное течение заболевание может лишить больного дееспособности.
- Нарушение координации движений, нарушение гибкости. Зачастую это проявляется в характерных изменениях, отмечаемых в почерке, буквы в этом случае становятся меньшими в размерах. Помимо этого снижаются физические способности больного человека, в том числе и те способности, которые необходимы для ведения деятельности, стандартной для повседневности человека в целом (трудности в приеме пищи, в одевании и пр.).
- Мышечные судороги, судороги в суставах.
- Перхоть, жирная кожа.
- Нарушения в мочевыделении и в пищеварении. Так, зачастую у пациентов с болезнью Паркинсона отмечаются запоры, помимо этого трудности появляются в контроле мочеиспускания – оно может быть не только частым, но и самопроизвольным. Медпрепараты, назначаемые в лечении заболевания, в одних случаях могут помочь, однако не исключается и обратный эффект, при котором симптомы заболевания лишь усиливаются в проявлениях.
- Нарушение в автоматических и рефлекторных функциях, свойственных организму. К примеру, к такого рода нарушениям может быть отнесено пониженное давление при вставании, повышенное потоотделение, нарушения, связанные с сексуальной функцией.
- «Застывание», «заклинивание» при выполнении действий. Заключаются эти симптомы, собственно, в невозможности совершения действий, что происходит внезапно, но длится недолго. Преимущественно актуальны эти проявления при ходьбе.
Люди с диагнозом болезнь Паркинсона, зачастую сталкиваются с нарушениями мышления и сна, у них нередко внезапным образом меняется настроение. Симптом в виде нарушения сна в частности заключается в неудовлетворенности сном, неспособности к засыпанию, причем появляется он нередко на фоне повышенной раздражительности, физического/морального перенапряжения, депрессий. Зачастую сон при болезни Паркинсона лишен полноценности, что связывается с трудностью переворачивания с одного бока на другой, соответственно, определяя выраженный дискомфорт для человека, также это связывается и с трудностями в изменении во сне положения тела в целом.
Со временем больной с рассматриваемым диагнозом становится пассивным, зависимым и нерешительным, трусливым. Отмечается и снижение общительности, предпринимаются попытки всяческого его избегания, причем не только с друзьями, но и с членами семьи. Отсутствие весомого стимула к совершению движения становится обоснованием чрезмерной пассивности больных.
Достаточно широкое распространение получила и депрессия при болезни Паркинсона, что обуславливается, по мнению специалистов, актуальными изменениями, происходящими на уровне процессов в головном мозге и, соответственно, воздействия химических веществ, с этими процессами связанными. Кроме того, конечно, депрессия может выступать и в качестве результата реакции больного на то состояние, в котором он оказался при рассматриваемом инвалидизирующем заболевании. Избавиться от этого состояния можно, что обеспечивается за счет адекватно разработанной терапии в его адрес.
Порядка трети пациентов с болезнью Паркинсона также сталкивается с развитием деменции (приобретенным слабоумием) в комплексе с помутнением сознания. Помимо этого появляется и симптоматика, имеющая сходство с болезнью Альцгеймера. Актуальны эти состояния на более поздних стадиях течения болезни Паркинсона. Следует заметить, что потерю памяти или ее нарушения может спровоцировать отмеченная выше депрессия, которая также сопровождает зачастую основное рассматриваемое нами заболевание. Использование медпрепаратов, применяемых в лечении, может спровоцировать галлюцинации и потерю памяти, а также достаточно реалистичные по своей сути сновидения.
Напоследок по данном разделу, касающемуся симптоматики, отметим, что в медицинской практике встречается множество различных заболеваний, проявления которых сводятся к симптомам, аналогичным болезни Паркинсона. Потому для диагностирования необходим тщательный дифференциальный анализ в комплексе с актуальными в этом случае иными мерами. Кроме того, симптомы, которые могут проявляться, не относясь к болезни Паркинсона, зачастую, как и сами заболевания, с этими симптомами связанные, устранимы и излечимы.

Болезнь Паркинсона: особенности проявления заболевания при рассмотрении положения тела
Диагностирование
В частности диагностика болезни Паркинсона производится методом опроса пациента, ориентированного на уточнение симптомов, прояснения картины по общему самочувствию и состоянию на конкретный момент времени, а также на момент времени до появления симптоматики, приведшей к необходимости получения консультации и прояснения состояния.
Проводится также неврологическое обследование, которое заключается в ряде вопросов к пациенту и анализов, на основании которых будет получена информация относительно состояния нервной системы. В частности врач при осмотре может наблюдать за тем, как двигается пациент, им также проверяются рефлексы и сила мышц, зрение. Некоторые выводы по состоянию пациента могут определить необходимость в приеме тех или иных препаратов, на основе эффекта от которых впоследствии врач определяет, продолжается ли развитие болезни Паркинсона либо нет.
Что касается специфического анализа крови или каких-либо лабораторных тестов, ориентированных на выявление болезни Паркинсона, то их, в принципе-то, и не существует. Между тем, это не исключает возможности назначения их пациенту – на их основании могут быть исключены или подтверждены другие заболевания, для которых также характерны подобные симптомы. К примеру, может быть назначена процедура МРТ, на основании которой определяется, имеются ли признаки инсульта, опухолевые образования в области головного мозга и пр.
Болезнь Паркинсона: лечение
Рассматриваемое нами заболевание является неизлечимым, хотя использование определенных медпрепаратов может обеспечить определенный контроль над его симптоматикой. Лучшим на сегодняшний день препаратом для этого является Левидопа. Между тем, при длительном его приеме, как и при приеме значительных его доз, возможно развитие тех или иных видов нарушений.
Учитывая эту особенность, лечение болезни Паркинсона на ранней стадии сопровождается назначением других видов медпрепаратов, за счет чего может быть выиграно время, а также, соответственно, отложено лечение с применением указанного препарата. Впоследствии может возникнуть необходимость в его приеме, учитывая прогрессирование заболевания, соответственно, актуальные побочные действия при употреблении Левидопа будут отложены на несколько позднее время.
Если симптомы болезни Паркинсона проявляются незначительным образом, то лечение может вообще не требоваться, то есть предписание врачом соответствующих заболеванию медикаментов не производится до момента истинной необходимости в них, что может в частности диктоваться невозможностью ведения пациентом повседневной деятельности. Таким образом, к назначению медпрепаратов может привести лишь усугубление состояния.
Иногда лечение болезни Паркинсона заключается в глубокой стимуляции мозговой деятельности. Это требует операции, при которой хирургом размещаются непосредственно в головном мозге больного электроды, за счет них впоследствии передаются электрические сигналы определенной интенсивности в адрес соответствующих участков мозга, обеспечивающих контроль над производимыми движениями. При слабом воздействии таких сигналов работа указанных участков мозга значительно улучшается.
Помимо врачебной терапии могут быть реализованы и некоторые «домашние» меры. Они заключаются по большей части в изменении образа жизни. Питание в этом случае должно быть здоровым, переутомления исключаются, отдых нужен в любых ситуациях, его требующих. Помимо этого, конечно, необходимы и физические упражнения.
Влияние болезни Паркинсона на качество жизни
Безусловно, рассматриваемое нами заболевание, будучи прогрессирующим и неизлечимым, приводит не только к осознанию собственного положения, но и к определенным изменениям в жизни. Неудивительно и то, что это осознание вызовет негативные настроения и эмоции. Огорчение или страх, злость это или беспокойство – в любом случае больному важно знать, что ожидает его в дальнейшем. Итак, выделим основные положения, которые важно запомнить в этом случае.
- Установка диагноза как уже свершившегося факта в любом случае не является окончательным и скорым «приговором» и основанием для неутешительных для себя выводов. Дело в том, что заболевание, как мы уже отметили выше, является не просто прогрессирующим, а и медленно прогрессирующим. А это значит, что четкого «сценария» о скорости его развития предоставить вам никто не может, потому и жить с болезнью Паркинсона можно на протяжении долгих лет, причем нередко лишь с одним из его симптомов, скажем, в виде тремора одной руки. И это не просто слова, для многих людей это – реальность, не несущая за собой ничего критичного, а потому не торопитесь паниковать и загонять себя в депрессию!
- Многие пациенты с рассматриваемым нами диагнозом не только живут обычной жизнью, но и в течение долгих лет продолжают работать, причем без необходимости перемен в графике либо непосредственно в трудовой деятельности. Единственное, что без этого, конечно, не обойтись, если речь идет об актуальности развития симптоматики и об ее усугублении.
- Важным моментом при выявлении этого заболевания является принятие активного участия в заботе о себе и своем здоровье непосредственно со стороны самого больного человека. Изучите все, что можно об этом заболевании, заручитесь поддержкой соответствующего специалиста, который будет вас наблюдать – найти врача, к которому вы будете испытывать доверие также важно. Кроме того, имея «на руках» соответствующие рекомендации этого специалиста, нужно неукоснительно их придерживаться, это же касается лечения, им предписанного.
- Как уже было отмечено, у людей с болезнью Паркинсона достаточно часто отмечается депрессия. В этом случае, чувствуя безнадежность и разочарованность, подавленность и тревогу, следует посетить психолога, что также может определить свою долю эффективности в облегчении общего состояния пациента. Не исключается также и возможная необходимость в приеме антидепрессантов.
- Важно попытаться осознать, что болезнь Паркинсона является тяжелым в некоторых случаях испытанием не только для самого больного, но и для близких людей, его окружающих. Постарайтесь не отталкивать их, принимая помощь.
При появлении симптоматики, указывающей на возможную актуальность болезни Паркинсона, необходимо обратиться к неврологу, дополнительно могут понадобиться консультации и других специалистов, в том числе – психолога (психотерапевта).
Поделиться статьей:
Заболевания со схожими симптомами:
Синдром хронической усталости (сокр. СХУ) представляет собой такое состояние, при котором возникает психическая и физическая слабость, обусловленная неизвестными факторами и длящаяся от полугода и более. Синдром хронической усталости, симптомы которой, как предполагается, в некоторой мере связаны с инфекционными заболеваниями, помимо этого тесно связан с ускоренным темпом жизни населения и с возросшим информационным потоком, буквально обрушивающимся на человека для последующего им восприятия.
…Интоксикация организма – возникает из-за продолжительного воздействия на организм человека различных токсических веществ. Это может быть производственное отравление ядами или химическими элементами, продолжительное употребление медикаментов, например, при лечении онкологии или туберкулёза. Влияние токсинов может быть как внешнее, так и внутреннее, производимое самим организмом.
…Болезнь Бинсвангера — патологический процесс, в результате которого в головном мозге человека происходит разрушение белого вещества. В большинстве случаев заболевание обусловлено прогрессирующей гипертонией. На поздних стадиях развития болезнь Бинсвангера необратима.
…Паркинсонизм – это группа симптомов неврологического характера, которые могут проявляться при различных заболеваниях. Наиболее часто такой синдром встречается при болезни Паркинсона. Заболевание характеризуется как хронический тип прогрессирующего недуга головного мозга. Патология обозначена таким термином, так как впервые его описал Дж. Паркинсон. Доктор вывел часто встречаемые симптомы и рассказал, как справиться с патологией.
…Переутомление – состояние, с которым сегодня часто сталкиваются не только взрослые, но и дети. Оно характеризуется пониженной активностью, сонливостью, нарушением внимания и раздражительностью. Причём многие люди считают, что переутомление – несерьёзная проблема, и что достаточно хорошо отоспаться, чтобы оно прошло. На самом же деле избавиться от такого нарушения невозможно длительным сном. Все наоборот — постоянное желание спать и неспособность восстановить силы после сна – это основные симптомы переутомления.
…simptomer.ru
факторы риска, признаки, особенности течения
Болезнь Паркинсона представляет собой дегенеративную патологию нервной системы, которая сопровождается утратой способности к контролю движений. Болезнь развивается достаточно медленно, однако чаще всего отличается прогрессирующим течением. Чтобы остановить этот процесс, очень важно как можно раньше обратиться к врачу.
Факторы риска
 Точные причины развития этого заболевания до сих пор не обнаружены, однако существуют факторы, которые могут повысить вероятность его появления:
Точные причины развития этого заболевания до сих пор не обнаружены, однако существуют факторы, которые могут повысить вероятность его появления:
1. Старение. С течением времени уменьшается число нервных клеток в мозге, что становится причиной снижения содержания дофамина в базальных ганглиях – именно этот процесс лежит в основе развития патологии.
2. Наследственная предрасположенность. Хотя ген, отвечающий за развитие этой болезни, еще не обнаружен, существуют пациенты, у родственников которых была выявлена данная патология. Этим же можно объяснить случаи заболевания у детей.
3. Воздействие внешней среды. Эта группы факторов включает влияние токсинов, тяжелых металлов, ядовитых веществ, пестицидов – все они приводят к гибели нейронов, что, несомненно, вызывает развитие болезни.
4. Медикаментозные препараты. Существуют нейролептики, нарушающие дофаминовый обмен в нервной системе. Это служит провоцирующим фактором развития болезни.
5. Повреждения и болезни мозга. Сюда относятся травмы и энцефалиты, которые могут нарушить структуру базальных ганглиев, что в итоге станет фактором возникновения болезни.
6. Нездоровый образ жизни. К развитию патологии могут привести такие факторы, как нерациональное питание, стрессовые ситуации, недосыпание, авитаминоз.
7. Прочие болезни. Такие патологии, как эндокринные нарушения, атеросклероз, опухоли, могут стать толчком к развитию болезни Паркинсона.
В наше время болезнь Паркинсона встречается все чаще. Современное лечение позволяет улучшить качество жизни людей с этим заболеванием. Какова продолжительность жизни пациентов с болезнью Паркинсона
О том какие лекарственные препараты назначают для лечения этого заболевания, купирования симптомов и увеличения периода дееспособности человека читайте в этой статье.
Ранние признаки возникновения болезни Паркинсона
Ранние симптомы заболевания появляются постепенно. Первые симптомы болезни Паркинсона проявляются не заметно, как правило, человек начинает ощущать общее недомогание и постоянную усталость и может пропустить начало болезни. У отдельных больных могут появиться начальные признаки — нарушение походки, мелкий дрожащий почерк, гнусавость в голове. Также человек может терять свои мысли или слова в предложении. Иногда появляются депрессивные состояния и раздражительность без видимой причины.
Больной может столкнуться с трудностями при выполнении повседневных действий – прикуривании сигареты, завязывании шнурков или застегивании пуговиц.
Ранний период продолжается достаточно долго, после чего появляются классические признаки болезни.
Симптомы
 Проявления болезни Паркинсона могут быть разными – все зависит от индивидуальных особенностей пациента. Одним из наиболее заметных признаков является появление тремора, хотя у некоторых людей он отсутствует. Также человек может обратить внимание на замедленность движений, скованность мышц, нарушение координации.
Проявления болезни Паркинсона могут быть разными – все зависит от индивидуальных особенностей пациента. Одним из наиболее заметных признаков является появление тремора, хотя у некоторых людей он отсутствует. Также человек может обратить внимание на замедленность движений, скованность мышц, нарушение координации.
Итак, к основным признакам заболевания относят:
1. Тремор. Он обладает конкретными свойствами. Как правило, тремор проявляется в виде ритмичных движений пальцев. При этом в первую очередь начинают дрожать руки, хотя изредка тремор вначале поражает стопу или челюсть.
2. Мышечная ригидность. Данный признак отмечается практически у всех людей с этим заболеванием. Мышцы постоянно находятся в напряжении, в результате чего человек может жаловаться на быструю утомляемость и ощущение слабости. При этом пациент нередко совершает прерывистые движения.
3. Замедленность движений. Этот симптом имеет непредсказуемый характер. Иногда человек без труда совершает любые движения, в другое же время он не может обходиться без посторонней помощи.
4. Нарушение координации движений. Опасность этого симптома в том, что человек теряет устойчивость и в любой момент может упасть. Также у людей с этим заболеванием нередко присутствует сутулость, причем они склонны опускать плечи и наклонять голову вперед.
Помимо этого, у людей с данной патологией могут наблюдаться:
- депрессивные состояния;
- эмоциональные нарушения;
- трудности с жеванием и глотанием;
- речевые нарушения;
- запоры, недержание мочи;
- проблемы с кожей;
- нарушения сна.
Первые признаки болезни Паркинсона раскрывают в программе «Жить здорово»:
Болезнь без дрожания
Чаще всего болезнь Паркинсона сопровождается тремором конечностей – в большинстве случаев этот признак является первым проявлением патологии. Однако в некоторых случаях он может полностью отсутствовать или быть выражен незначительно. Эта форма заболевания носит название акинетико-ригидной. Она встречается примерно в 33 % случаев патологии.
Дифференциальная и топическая диагностика
 Очень важно при постановке диагноза дифференцировать болезнь Паркинсона от патологий, сопровождающихся синдромом паркинсонизма. К клиническим особенностям этого синдрома, которые должны поставить под сомнение наличие болезни Паркинсона, можно отнести:
Очень важно при постановке диагноза дифференцировать болезнь Паркинсона от патологий, сопровождающихся синдромом паркинсонизма. К клиническим особенностям этого синдрома, которые должны поставить под сомнение наличие болезни Паркинсона, можно отнести:
- отсутствие тремора;
- симметричность двигательных расстройств;
- отсутствие эффекта от применения препаратов леводопы;
- появление симптомов периферической вегетативной недостаточности.
Целью топической диагностики является определение расположения и распространенности поражения в нервной системе. Это производится на основании анализа обнаруженных при комплексном обследовании расстройств нервной системы.
Классификация стадий болезни Паркинсона по Хен и Яру
Эта классификация отражает степени тяжести заболевания и включает ряд стадий развития болезни:
0 стадия. На этом этапе нет никаких двигательных нарушений.
I стадия. Начинают появляться односторонние симптомы патологии.
II стадия. Для нее характерны двусторонние признаки на фоне отсутствия постуральных нарушений.
III стадия. Могут возникнуть умеренные постуральные расстройства, однако человек вполне способен обходиться без посторонней помощи.
IV стадия. Для нее характерна существенная потеря двигательной активности, хотя человек еще сохраняет способность к самостоятельному передвижению.
V стадия. Это последняя стадия. При отсутствии посторонней помощи на этом этапе человек оказывается прикованным к постели или креслу.
 У человека на фото симптомы 2 стадии болезни Паркинсона.
У человека на фото симптомы 2 стадии болезни Паркинсона.
В Москве действует центр паркинсонизма, в котором больным оказывают всестороннюю поддержку.
Об организации лечения болезни Паркинсона в клинике Тюмени можно прочитать в этой статье.
Паркинсонизм включает в себя ряд отдельных заболеваний, в том числе и атеросклеротический паркинсонизм, что вызывает данное заболевание читайте в статье http://gidmed.com/bolezni-nevrologii/parkinsona/parkinsonizm.html
Течение болезни
Болезнь Паркинсона имеет прогрессирующий характер, а это означает, что с течением времени состояние пациента будет ухудшаться. Но при этом развитие патологии может длиться на протяжении нескольких лет, что дает возможность говорить о его замедленном течении.
Также на развитие болезни напрямую влияет использование лекарственных препаратов. В арсенале современной медицины имеется немало средств, которые позволяют оказывать воздействие на проявления недуга. Благодаря этому человек имеет возможность жить полноценной жизнью в течение долгого времени.
Болезнь Паркинсона относится к достаточно опасным заболеваниям, которые оказывают серьезное влияние на активность человека. Поэтому так важно знать, какие симптомы характерны для этой патологии. Своевременное выявление признаков и немедленное обращение к врачу позволит человеку длительное время жить полноценной жизнью.
О том какие процессы в мозгу вызывают болезнь Паркинсона, смотрите в следующем видео:
gidmed.com
Лечение болезни Паркинсона — классичские и современные методики. Симптоматика и причины заболевания
Болезнь Паркинсона (синонимы: синдром паркинсонизма, идиопатический синдром паркинсонизма, дрожательный паралич, гемипаркинсонизм) – хроническое, медленно развивающееся заболевание пациентов старшего возраста, в основе которого лежит дегенеративное изменение моторных функций организма.
Основополагающим фактором развития и прогрессирования заболевания является полное или частичное разрушение нервных клеток черной субстанции и области голубого пятна центральной нервной системы, вырабатывающих нейромедиатор дофамин.
Дофамин (допамин, «гормон счастья») – биохимический предшественник норадреналина и адреналина, вырабатываемый в головном мозге млекопитающих. Дофамин относят к группе нейромедиаторов – веществ, возбуждающих и стимулирующих нервные процессы в всех областях нервной системы организма, в том числе – и мышления.
Дофамин часто называют «гормоном счастья», так как он вызывает физическое чувство удовольствия и удовлетворенности. Объем выработки дофамина естественным образом увеличивается во время субъективного представления человека о позитивном состоянии ощущений – во время секса, удовольствия после вкусного обеда, трепетных телесных ощущений и так далее.
Уровень дофамина в крови человека и активность его выработки напрямую влияет на активность и находчивость человека, его способность быстро и своевременно переключаться с одного вида деятельности на другой, принимать логические, адекватные ситуации решения.
Сильное чувство зависимости от приятных ощущений во время приема наркотиков и алкоголя вызвано, в первую очередь стимуляцией выработки дофамина или задержке его в крови, что создает благоприятные условия для развития алкоголизма или наркомании у человека.
Недостаток выработки дофамина обуславливает повышению инертность пациента, заторможенность реакций, нелогичность моторных движений и обрывистую, порой, лишенную смысла, речь. Хроническая нехватка дофамина приводит к возникновению болезни Паркинсона.
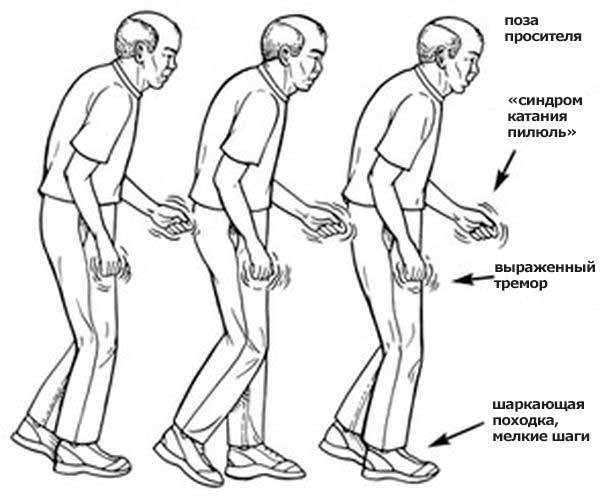
Для болезни характерно избирательное поражение допаминергических нервных субстанций, что позволило определить ряд специфических симптомов болезни Паркинсона:
- дрожание конечностей и головы, находящихся в состоянии покоя, частотой 4-6 Гц (тремор покоя),
- хроническая неустойчивость и потеря ориентации при изменении положения тела или ходьбе (постуральная неустойчивость),
- повышенное напряжение скелетной мускулатуры (ригидность мыщц),
- заторможенность, замедленность реакции, сложность инициировать произвольные движения (гипокинезия, брадикинезия, акинезия)
Диагностика болезни Паркинсона строится на четкой локализации указанных клинических признаков с параллельной дифференциацией сходных неврологических и психопатических патологий. Не существует специализированных лабораторных тестов с целью точной диагностики болезни – за все время исследования не обнаружено никаких патогномоничных изменений в головном мозге, которые была бы способна обнаружить современная нейродиагностика.
Не существует, также, и узконаправленного лечения болезни. Медикаментозная терапия при данной патологии направлена на обеспечение контроля над симптомами заболевания, которая длится, как правило, не более 4-8 лет. По истечению этого времени, даже увеличение доз лекарственных препаратов не приносит видимого эффекта и у пациента начинают развиваться стойкие необратимые изменения двигательных функций, что усложняется адаптацией организма к лекарственным препаратам и дискинезией – возникает порочный круг.
Распространение болезни Паркинсона
Из всех случаев паркинсонизма, именно болезнь Паркинсона составляет около 80%. Паркинсонизм – набор определенных клинических признаков (синдром), характерных для симптомов болезни Паркинсона: тремор; ригидность мускулатуры; постуральная неустойчивость и брадикинезия.
Болезнь Паркинсона – одна из самых частых патологий среди лиц старшего возраста: у пациентов старше 65 лет болезнь встречается у 1%, старше 85 лет – у 2,6%, что, в общем, составляет 140 больных на популяцию из 100 000 человек. Усредненный возраст начала развития болезни – 55 лет. Однако, возможно дебютирование заболевания в среднем возрасте – до 40 лет, а также, в виде ювенильного паркинсонизма, — до 20-летнего возраста.
Чаще болезни подвержены мужчины, среднее соотношение между мужчинами и женщинами 3:2. Болезнь возникает спонтанно в большинстве случаев, но выявлено около 5% случаев при положительном семейном анамнезе. На сегодняшний день отмечено стойкое увеличение процента заболевших относительно прошлых 30 лет, с дальнейшей положительной динамикой учащения случаев в течение следующего времени.
Особенности проявления болезни Паркинсона у детей
Несмотря на преобладание частоты случаев возникновения болезни у лиц пожилого возраста, у детей также возможно клиническое проявление болезни. Самому маленькому пациенту с подобным, документально зафиксированным диагнозом – 4 года.
Клинические признаки проявления болезни Паркинсона в детском возрасте аналогичны синдрому классического паркинсонизма, но с некоторыми отличиями. Наиболее раннее проявление клиники у детей в дистонии нижних конечностей и непроизвольных сокращениях скелетной мускулатуры. Более редко проявляются такие признаки, как брадикинезия и мышечная ригидность, которые прогрессируют в проблемы с балансированием и неспособностью контролировать мимическую моторику.
Внешне болезнь проявляется в виде неспособности ребенка заканчивать резкие, повторяющиеся движения, ярко выражено затруднение к свободе движений – связанность движений. При ригидности конечностей ребенок принимает неестественные позы, держит руки по швам во время ходьбы.
Классификация болезни Паркинсона

Существует общепризнанная классификация, в основу которой заложены стадии болезни Паркинсона.
- Стадия 1. Проявление паркинсонизма на конечностях только с одной стороны тела,
- Стадия 1,5. Аналогично стадии 1, но с вовлечением в процесс одноименной стороны туловища,
- Стадия 2. Двусторонний процесс без проявления признаков постуральной неустойчивости,
- Стадия 2,5. Двусторонний процесс с временной нормализацией в моменты исследования,
- Стадия 3. Проявление умеренной постуральной неустойчивости, когда самостоятельное передвижение больного еще представляется возможным,
- Стадия 4. Пациент теряет способность передвигаться самостоятельно,
- Стадия 5. Пациент полностью теряет способность к передвижению, постоянно находится в постели или инвалидной кресле.
Классификация паркинсонизма, основанная на синдроме этиологической природы, включает в себя:
- первичный паркинсонизм (идиопатический), где основополагающим фактором служит генетическая предрасположенность к болезни и (или) фактор старения,
- вторичный паркинсонизм – болезнь возникает в результате органических повреждений или дисфункций центральной нервной системы сосудистого, травматического, энцефалического характера.
Клиническая форма болезни Паркинсона
Классическое проявление болезни на основе трех основных симптомов, где в основу положен первичный паркинсонизм.
Лекарственная форма болезни Паркинсона
Одна из самых частых форм вторичного паркинсонизма и составляет от 4% до 10% всех случаев заболеваемости. Причиной болезни является частое и долгое применение препаратов нейролептиков (нейролептический паркинсонизм). Лекарственная форма болезни Паркинсона – наиболее распространена среди пациентов психиатрических клиник.
- Кроме препаратов нейролептического действия, провоцировать заболевание могут антагонисты дофаминовых рецепторов; препараты, подавляющие круговорот дофамина в синаптических щелях; симпатолитики центрального действия, истощающие запасы дофамина; серотонинергические препараты, угнетающе действующие на нейроны черного вещества и голубого пятна.
Сосудистая форма заболевания
Частота данной формы не превышает 6-8% среди всех случаев заболевания. Сосудистая форма болезни Паркинсона характеризуется следующими этиологическими факторами:
- органическое поражение мелких артерий головного мозга (артериол) вследствие ангиопатий различной этиологии,
- поражение средних и крупных мозговых артерий (атеросклерозы, менингиты),
- заболевания кардиогенного характера: кардиогенные эмболии, гипоксическая энцефалопатия,
- другие болезни: артериовенозные мальформации, антифосфолипидный синдром, когаулопатии.
Вследствие нарушения питания из-за повреждения сосудов, в клетках головного мозга обнаруживают следующие морфологические изменения:
- множественные инфаркты базальных ганглиев, в стволах и глубине белого вещества,
- подкорковый сливающийся лейкоареоз,
- распространенный околоядерный лейкоареоз с характерными неровными контурами,
- территориальные субкортикальные инфаркты базальных ганглиев и близлежащем белом веществе,
- дву- или односторонние инфаркты в области лобных долей и таламуса,
- кровоизлияния в среднем мозге, таламусе,
- церебральная атрофия с увеличением желудочковой системы и кортикальных борозд.
Посттравматическая форма болезни Паркинсона
Отмечается после черепно-мозговых травм в случае непосредственного повреждения субкортикальных ганглиев либо аксонов в глубинных отделах больших полушарий. Посттравматическая форма болезни Паркинсона выводит на первое место клинические признаки постуральной неустойчивости и не прогрессирует. Такая форма болезни – часто встречаемая патология у людей, профессионально занимающимися контактными видами спорта – боксом, восточными единоборствами и др.
Постинфекционная форма болезни Паркинсона
Этиологическим фактором данной формы одно время рассматривали вирусную инфекцию, которая провоцировала развитие летаргического энцефалита. Однако, в 2003 году было научно доказано, что у 95% пациентов с патологией летаргического энцефалита, в крови обнаруживаются антитела к антигенам базальных ганглиев, а в веществе головного мозга умерших, не обнаруживалось следов РНК вирусов, что ставит под вопрос патогенез данной формы болезни.
Токсическая форма заболевания
Развивается вследствие токсического воздействия различных химических веществ: марганца, сероуглерода, сероводорода, таллия, свинца, ФОСов. У наркоманов – при применении суррогатов героина, который обладает сильным избирательным действием на нейроны черной субстанции.
В быту наиболее часто токсическая форма паркинсонизма наблюдается при отравлении марганцем с поступлением его в организма при вдыхании, с пищей, при частом использовании перманганата калия в медицинских целях.
Основы лечения болезни Паркинсона
Течение болезни Паркинсона характеризуется восходящим типом поражения нервных клеток: от задних частей ствола мозга к коре больших полушарий. Причем латентная и премоторная стадии длятся от 4 до 8 лет и к моменту проявления основных клинических признаков, большая часть нейронов необратимо повреждена. Исходя из этой концепции, использование лекарств при болезни Паркинсона становится малоэффективным – необходимо медикаментозное вмешательство на ранних стадиях болезни.
Основное направление в лечении паркинсонизма – восполнение дефицита дофамина, а также – торможение разрушения дофаминергических нейронов и стимуляция производства дофамина.
В связи с этим придерживаются следующих принципов лечения болезни Паркинсона:
- лечение необходимо назначать не позже полугода после обращения пациента. Именно такой срок необходим для постановки точного диагноза болезни,
- после установки диагноза пациент обязательно непрерывно должен принимать противопаркинсонические препараты до конца жизни, на выбор специалиста, в том числе и холинолитики в виде монотерапии,
- препарат подбирается индивидуально, первоначальная доза устанавливается минимальной, а затем увеличивается до достижения оптимального эффекта в течение следующего месяца, выходя на уровень однократного применения,
- при отсутствии эффекта монотерапии назначается комбинированное лечение двумя препаратами с аналогичным определением оптимальной дозировки,
- при появлении устойчивых побочных эффектов от применения отдельных препаратов – необходимо уменьшить дозу или заменить на другой,
- долгая терапия препаратами леводопы приводит к клиническому патоморфозу, что требует специальной корректировки в лечении.
В неврологической практике на сегодняшний день используются 5 основных групп противопаркинсонических средств:
- препараты леводопы,
- агонисты дофамин-рецепторов,
- препараты КОМТ и МАО-Б, которые являются ингибиторами ферментов дофамина,
- амантадины,
- холинолитики центрального воздействия.
Новое в лечении болезни Паркинсона

За рубежом уделяется гораздо большее значение терапии болезни Паркинсона, нежели чем в нашей стране, что позволяет находить более радикальные методы и средства поддержки при данной патологии. В частности:
- метод глубокой стимуляции мозга – способ хирургического вмешательства в деятельность некоторых участков мозга, который позволяет сдерживать некоторые виды тремора. Суть операции состоит во внедрении электродов в «бледный шар» головного мозга, посылающих непрерывные электрические импульсы, блокирующие нейронную активность, являющейся причиной тремора,
- транскраниальная магнитная стимуляция мозга (ТМС). Метод основан на деполяризации и гиперполяризации нейронов головного мозга, что существенно снижает симптомы заболевания с помощью магнитного поля,
- лечение стволовыми клетками. Суть метода состоит в реплантации стволовых клеток в пораженную область головного мозга. Известен феномен трансформации стволовых клеток в любые функциональные клеточные структуры живого организма, в том числе и нейроны.
Широко распространено санаторное лечение болезни Паркинсона в развитых странах, как альтернатива основному медикаментозному лечению, где активно используются методы релаксации, медитации, цикл упражнений по системе Тай-Чи, Цигун, Йоги, иглотерапия и массаж на фоне применения пищевых добавок, витаминов, ноотропных препаратов, сбалансированного питания.
onevroze.ru
Болезнь Паркинсона — симптомы и причины заболевания, особенности течения болезни Паркинсона и жизнь с ним
Болезнь Паркинсона, которую также определяют как дрожательный паралич, представляет собой длительным образом прогрессирующее состояние, сопровождающееся нарушением двигательных функций и рядом расстройств. Болезнь Паркинсона, симптомы которой с течением времени постепенно усиливаются, развивается вследствие отмирания в головном мозге соответствующих нервных клеток, отвечающих за контроль над совершаемыми движениями. Заболевания подлежит определенным корректировкам симптоматики, может длиться в течение многих лет и является неизлечимым.
Общее описание
Если рассматривать в целом работу нашего организма, то она, как можно заметить, имеет в виду под собой связь множества рефлексов друг с другом, каждый из этих рефлексов определяет собственную реакцию на воздействие раздражителей. Так, например, дотрагивается до чего-нибудь горячего рукой, мы непроизвольно одергиваем ее, а при слишком ярком действия источников света – прищуриваемся.
Примеров может быть приведено множество, однако все они построены на определенных реакциях относительно воздействующего фактора. Между тем, важным здесь является тот факт, что раздражителей таких существует очень много, и если бы мы реагировали на каждый из них, то ли не постоянно приходилось находиться в состоянии готовности и реализации той или иной реакции в отношении каждого из них. Поэтому нервная система на такой случай располагает определенными тормозами, в результате действия которых мы реагируем только на раздражители, существенным образом на нас влияют.
Если же рассматривать болезнь Паркинсона в этом контексте, то указанные тормоза, естественным образом срабатывают в нервной системе, при ней ослабевают по части двигательных реакций. Это приводит к тому, что любые внешние импульсы или внутренние импульсы, которые выплачиваются в нормальном состоянии организма, сопровождающиеся при болезни Паркинсона соответствующими движениями. Таким образом, хаотичность этих импульсов сопровождается обостренной реакцией со стороны организма, потому что больной человек выдает свой, невольный ответ на них, который может проявляться в кривлянии и в корчи гримас, дергании и т.д. Рассмотрим эту ситуацию более глубоком масштабе.
Двигательные функции нарушаются из-за актуального для больного процесса отмирания мозга определенного типа нервных клеток. В нормальном состоянии этими клетками вырабатывается допамин, достаточно важное для мозга химическое вещество. В частности именно он обеспечивает передачу до соответствующего участка мозга тех сигналов, которые впоследствии определяют нашу реакцию на раздражители в части контроля над движениями. Именно влияние допамина обеспечивает возможность выполнения нами тех действий, которые мы пытаемся сделать.
Помимо двигательных дисфункций при воздействии раздражителей, у больного отмечается вялость мышц и угнетение психики – все это, собственно, и определяет кратко симптомы болезни Паркинсона, на которых мы далее остановимся несколько подробнее.
В медицинской практике выделяют собственно болезнь Паркинсона (или идиопатический паркинсонизм), а также синдром паркинсонизма – состояние, обуславливаемое влиянием тех или иных факторов и выступает чаще всего как одного из проявлений другого типа заболеваний дегенеративного характера, связанных с нарушением деятельности нервной системы.
Как уже было отмечено вначале, болезнь Паркинсона является прогрессирующим заболеванием, соответственно, состояние больного с течением времени будет только ухудшаться. Однако это заболевание прогрессирует в течение нескольких лет, соответственно, процесс носит вялотекущий характер. Кроме того, сегодня существует немало медпрепаратов, с чьей помощью обеспечивается возможность контроля над течением болезни Паркинсона, а также возможность влияния на симптомы, свойственные, в результате чего больные могут жить полноценной жизнью, несколько отстраняя сроки прогрессирования заболевания наряду с актуальной для него симптоматикой.
Примечательно, что болезнь Паркинсона отмечается в порядке около 140 случаях в рамках рассмотрения 100000 человек населения, при этом увеличение частоты заболеваемости происходит с возрастом. Так, с этим заболеванием сталкивается около 1% людей в возрасте до шестидесяти лет, около 5% — уже после данного возрастного рубежа. В большей степени склонность к болезни Паркинсона отмечается среди мужчин.
Болезнь Паркинсона: причины
Если говорить о причинах этого заболевания, которое, как мы ранее выделили, связано с процессом гибели нервных клеток, то они на сегодняшний день до конца не определены. В рамках теорий и исследований есть некоторые предположения на этот счет, однако все они являются лишь частью из возможных вариантов.
Изучение в этом вопросе подлежит сам фактор старения и ряд других специфических причин, а также наличие в окружающей среде веществ, его отравляющих. Не исключается и наследственный фактор, основанный на патологическом изменении генов. Между тем, фактов, которые выступают в качестве обоснованного доказательства генетического наследования пока также нет.
Рассматривается возможным фактор в виде переноса ранее больным острых и хронических типов инфекций, связанных с деятельностью нервной системы (например, энцефалит и другие). Не исключаются также острые и хронические типы расстройств, которые возникают в мозговом кровообращении, в результате которых развивается болезнь Паркинсона. Сюда же могут быть отнесены такие заболевания как церебральный атеросклероз, опухолевые образования головного мозга и сосудистые заболевания, также непосредственно с ним связанные, опухоли и травмы, которые влияют непосредственно на нервную систему.
Болезнь Паркинсона может развиться, по некоторым утверждениям, на фоне лекарственной интоксикации, связанной с долгосрочным употребляемыми больными медпрепаратами, представляющие фенотиазиновый ряд, а также с определенными наркотическими препаратами. Не исключается возможность развития рассматриваемого нами заболевания и в результате острой/хронической интоксикации марганца, оксида углерода.
Многих интересуют методы предотвращения болезни Паркинсона, однако на сегодняшний день таких методов пока не существует.
Формы и стадии заболевания
За формами болезни Паркинсона выделяют следующие их варианты:
- дрожательная форма;
- дрожательно-ригидная форма;
- форма ригидно-дрожательная;
- форма акинетико-ригидная;
- смешанная форма.
В соответствии со степенью тяжести актуальных проявлений заболевания, выделяют пять основных его стадий. Самой распространенной классификации этих стадий является классификация Хена и Яра, выделена в 1967 году. В числе ее стадий выделяют следующие варианты:
- Стадия 0. Характеризуется отсутствием двигательных проявлений.
- Стадия I. Проявление заболевания имеет односторонний характер.
- Стадия II. Проявление симптоматики заболевания уже двустороннее, постуральные нарушения не отмечаются.
- Стадия III. Постуральная неустойчивость характеризуется умеренностью, посторонняя помощь пациенту на данном этапе не нужно.
- Стадия IV. Двигательная активность в значительной мере теряется, однако пациент пока сохраняет устойчивость при стоянии и перемещении без необходимости обеспечения в этом поддержки.
- Стадия V. Отсутствие помощи со стороны посторонних лиц приводит к тому, что пациент остается прикованным к определенному месту (кровать, кресло).
Болезнь Паркинсона: симптомы
Прежде чем останавливаться на симптомах, свойственных рассматриваемому нами сегодня заболевания, важно заметить, что их описание является обобщенным, потому, как и их вид и тяжесть проявления, наряду с актуальной для больного стадией, в каждом случае отличаются, а потому они сугубо индивидуальные. Более того, симптоматика, актуальная для одного больного в рамках ранней стадии, проявиться у другого может гораздо позже, а то и вовсе может быть исключена из общего течения заболевания.
Теперь – о наиболее распространенных симптомов. В частности к ним относятся следующие проявления:
- Дрожь (что определяется как тремор), которое затрагивает преимущественно руку или ногу. Тремор при болезни Паркинсона возникает на момент пробуждения от сна или при нахождении в стоячем положении (определяется такой вид тремора как тремор покоя). Его уменьшение наблюдается при движении конечностью.
- Мышечная тугоподвижность (определяется как ригидность), мышечные боли. Ранние симптомы болезни Паркинсона проявляются с уменьшение при ходьбе маховых движений, производимых рукой с одной из сторон тела, что, собственно, и возникает вследствие ригидности. Возникать она может и в мышцах шеи, лица, ног и других частей тела. Это проявление может сопровождаться выраженным чувством боли и усталости мышц.
- Ограниченные и замедленные движения (что определяется как брадикинезия), особенно этот симптом проявляется при длительном состоянии покоя с последующим началом движений со стороны больного. Подобное состояние может возникнуть при попытке перевернуться в постели на другую сторону или встать после сидения в кресле и т.д.
- Ощущение слабости мышц горла и лица. Больные в частности могут столкнуться с трудностями во время глотания или разговора, не исключается сильный кашель и удушье, а также обильное слюнотечение. Из-за нарушения двигательных функций мышц у больного может появиться характерное выражение лица, на котором читается безразличие ко всему, что также определяется как «маска Паркинсона».
- Нарушение равновесия, походки. Ходьба сопровождается выраженными трудностями. Так, при ходьбе больные делают небольшие шаги, шаркая при этом ногами и переставляя их друг возле друга. Корпус при ходьбе наклоняется вперед, что определяется как сутулость, затруднения возникают и при попытках сделать поворот. В результате актуального нарушения тела и равновесия не исключается возможность частых падений. В любом случае перечисленные симптомы из этой части отмечаются, как правило, уже в рамках течения последней стадии болезни Паркинсона.
В качестве первого симптома часто выступает и тремор, заметить его может и пациент, и его домочадцы. Сначала это проявление может охватить конечность лишь по одной стороне тела, поражая или руку, или ногу. Кроме этого тремор может появиться и в области лица, нарушая, тем самым, губы и язык, подбородок. Постепенное прогрессирование болезни приводит к дальнейшему распространению тремора и к противоположной стороне тела, хотя это не является обязательным «сценарию» — нередко даже прогрессирование болезни Паркинсона не обуславливает дальнейшее распространение на противоположной стороне тела тремора.
Вслед за физическим и эмоциональным стрессом, пережитым больными, может отмечаться усиление тремора и большая его заметность. А вот полное расслабление, преднамеренные действия и движения, сон – все это, наоборот, приводит к снижению выраженности тремора, более того, тремор в эти периоды может полностью исчезать.
Несмотря на тот факт, что тремор является одним из основных симптомов, указывающих на болезнь Паркинсона, его наличие, тем не менее, не является исключительным свидетельством того факта, что у человека именно это заболевание. Тремор, обусловленный другими болезненными состояниями, в отличие от тремора при болезни Паркинсона, менее выражен при обездвиженности конечности и, наоборот, более заметен в движении. Самым распространенным вариантом тремора, не имеют никакого отношения к рассматриваемой нами болезни Паркинсона, является эссенциальный тремор. Этот тремор излечим, однако диагностировать его, как, собственно, и болезнь Паркинсона, довольно трудно.
Не исключается при болезни Паркинсона и другая симптоматика, на которой мы остановимся. Следует заметить, что в комплексе подобное течение заболевания может лишить больного дееспособности.
- Нарушение координации движений, нарушение гибкости. Чаще всего это проявляется в характерных изменениях, отмечаемых в почерка, буквы в этом случае становятся меньше в размерах. Кроме этого снижаются физические способности больного человека, в том числе и те способности, которые необходимы для ведения деятельности, стандартной для повседневности человека в целом (трудности в приеме пищи, одевании и тому подобное).
- Мышечные судороги, судороги в суставах.
- Перхоть, жирная кожа.
- Нарушения мочеотделения и в пищеварении. Так, чаще всего у пациентов с болезнью Паркинсона отмечаются запоры, кроме этого трудности появляются в контроле мочеиспускания – оно может быть не только частым, но и самопроизвольным. Лекарства, назначаемые в лечении заболевания, в одних случаях могут помочь, однако не исключается и обратный эффект, при котором симптомы заболевания только усиливаются в проявлениях.
- Нарушения в автоматических и рефлекторных функциях, свойственных организму. Например, к такого рода нарушений может быть отнесено пониженное давление при вставании, повышенное потоотделение, нарушения, связанные с сексуальной функцией.
- «Застывания», «заклинивания» при выполнении действий. Заключаются эти симптомы, собственно, в невозможности совершения действий, что происходит внезапно, но длится недолго. Преимущественно актуальны эти проявления при ходьбе.
Люди с диагнозом болезнь Паркинсона, часто сталкиваются с нарушениями мышления и сна, в них нередко внезапным образом меняется настроение. Симптом в виде нарушения сна в частности заключается в неудовлетворенности сном, неспособности к засыпанию, причем появляется он нередко на фоне повышенной раздражительности, физического морального перенапряжения, депрессий. Часто сон при болезни Паркинсона лишен полноценности, что связано со сложностью переворачивания с одного бока на другой, соответственно, определяя выраженный дискомфорт для человека, также это связано и с трудностями в изменении во сне положения тела в целом.
Со временем больной с данным диагнозом становится пассивным, зависимым и нерешительным, трусливым. Отмечается и снижение общительности, делаются попытки всяческого его ухода, причем не только с друзьями, но и с членами семьи. Отсутствие весомого стимула к совершению движения становится обоснованием чрезмерной пассивности больных.
Достаточно широкое распространение получила и депрессия при болезни Паркинсона, что обусловливается, по мнению специалистов, актуальными изменениями, происходящими на уровне процессов в головном мозге и, соответственно, влияния химических веществ, с этими процессами, связанными. Кроме того, конечно, депрессия может выступать и в качестве результата реакции больного на то состояние, в котором он оказался при рассматриваемом инвалидизирующем заболевании. Избавиться от этого состояния можно, что обеспечивается за счет адекватно разработанной терапии на его адрес.
Около трети пациентов с болезнью Паркинсона также сталкивается с развитием деменции (приобретенного слабоумием) в комплексе с помутнением сознания. Помимо этого появляется и симптоматика, что имеет сходство с болезнью Альцгеймера. Актуальны эти состояния на более поздних стадиях течения болезни Паркинсона. Следует заметить, что потерю памяти или ее нарушение может спровоцировать указанная выше депрессия, которая часто сопровождает основное рассматриваемое нами заболевание. Использование медпрепаратов, применяемых в лечении, может спровоцировать галлюцинации и потерю памяти, а также весьма реалистичные по своей сути сновидения.
Напоследок по данному разделу, что касается симптоматики, отметим, что в медицинской практике встречается множество различных заболеваний, проявления которых сводятся к симптомам, аналогичным болезни Паркинсона. Поэтому для диагностики необходим тщательный дифференциальный анализ в комплексе с актуальными в этом случае другими мерами. Кроме того, симптомы, которые могут проявляться, не относясь к болезни Паркинсона, чаще всего, как и сами заболевания, связанные с этими симптомами, преодолимы и излечимы.
Диагностика
в Частности диагностика болезни Паркинсона проводится методом опроса пациента, ориентированного на уточнение симптомов, прояснения картины за общим самочувствием и состоянием на конкретный момент времени, а также на момент времени до появления симптоматики, привела к необходимости получения консультации и прояснения состояния.
Проводится также неврологическое обследование, которое заключается в ряде вопросов, пациента и анализов, на основании которых будет получена информация о состоянии нервной системы. В частности врач при осмотре может наблюдать за тем, как двигается пациент, им также проверяются рефлексы и сила мышц, зрение. Некоторые выводы по состоянию пациента могут определить необходимость в принятии тех или иных препаратов, на основе эффекта от которых впоследствии врач определяет, продолжается ли развитие болезни Паркинсона или нет.
Что касается специфического анализа крови или каких-либо лабораторных тестов, ориентированных на выявление болезни Паркинсона, то их, в принципе, и не существует. Между тем, это не исключает возможности назначения их пациенту – на их основании могут быть исключены или подтверждены другие заболевания, для которых характерны такие симптомы. Например, может быть назначена процедура МРТ, на основании которой определяется, есть ли признаки инсульта, опухолевые образования в области головного мозга и др.
Болезнь Паркинсона: лечение
Рассматриваемое нами заболевание является неизлечимым, хотя использование определенных медпрепаратов может обеспечить определенный контроль над его симптоматикой. Лучшим на сегодняшний день препаратом для этого является Левидопа. Между тем, при длительном его приеме, как и при приеме значительных доз, возможно развитие тех или иных видов нарушений.
Учитывая эту особенность, лечение болезни Паркинсона на ранней стадии сопровождается назначением других видов медпрепаратов, за счет чего может быть выиграно время, а также, соответственно, отложено лечения с применением указанного препарата. Впоследствии может возникнуть необходимость в его принятии, учитывая прогрессирование заболевания, соответственно, актуальные побочные действия при употреблении Левидопа будут отложены на несколько позднее время.
Если симптомы болезни Паркинсона проявляются незначительным образом, то лечение может вообще не понадобиться, то есть предписание врачом заболевания соответствующих медикаментов не производится до момента истинной потребности в них, что может в частности диктоваться невозможностью ведения пациентом повседневной деятельности. Таким образом, до назначения медпрепаратов может привести только усугубление состояния.
Иногда лечение болезни Паркинсона заключается в глубокой стимуляции мозговой деятельности. Это требует операции, при которой хирургом размещаются непосредственно в головном мозге больного электроды, за счет них впоследствии передаются электрические сигналы определенной интенсивности в адрес соответствующих участков мозга, обеспечивающих контроль над производимыми движениями. При слабом воздействии таких сигналов указанных участков мозга значительно улучшается.
Кроме лекарственной терапии могут быть реализованы и некоторые «домашние» мероприятия. Они заключаются в основном в изменении образа жизни. Питание в этом случае должно быть здоровым, переутомления исключаются, отдых нужен в любых ситуациях, его требующих. Кроме этого, конечно, необходимы и физические упражнения.
Влияние болезни Паркинсона на качество жизни
Безусловно, рассматриваемое нами заболевание, будучи прогрессирующим и неизлечимым, приводит не только к осознанию собственного положения, но и к определенным изменениям в жизни. Не удивительно и то, что это осознание вызовет негативные настроения и эмоции. Грусть или страх, злость это или беспокойство – в любом случае больному важно знать, что ждет его в дальнейшем. Итак, выделим основные положения, которые важно помнить в этом случае.
- Установление диагноза как уже свершившегося факта в любом случае не является окончательным и быстрым «приговором» и основанием для неутешительных для себя выводов. Дело в том, что заболевание, как мы уже отметили выше, является не просто прогрессирующим, а и медленно прогрессирующим. А это означает, что четкого «сценария» о скорости его развития предоставить вам никто не может, поэтому и жить с болезнью Паркинсона можно в течение долгих лет, причем нередко лишь с одним из его симптомов, скажем, в виде тремора одной руки. И это не просто слова, для многих людей это – реальность, что не несет за собой ничего критического, а потому не спешите паниковать и загонять себя в депрессию!
- Много пациентов с рассматриваемым нами диагнозом не только живут обычной жизнью, но и в течение долгих лет продолжают работать, причем без необходимости изменений в графике или непосредственно в трудовой деятельности. Единственное, что без этого, конечно, не обойтись, если речь идет об актуальности развития симптоматики и о ее усилении.
- Важным моментом при выявлении этого заболевания является принятие активного участия в заботе о себе и своем здоровье непосредственно со стороны самого больного человека. Изучите все, что можно об этом заболевании, заручитесь поддержкой соответствующего специалиста, который будет вас наблюдать – найти врача, к которому вы будете испытывать доверие также важно. Кроме того, имея «на руках» соответствующие рекомендации этого специалиста, нужно неукоснительно их соблюдать, это же касается лечения, им предложенного.
- Как уже было отмечено, у людей с болезнью Паркинсона довольно часто отмечается депрессия. В этом случае, чувствуя безнадежность и разочарованность, подавленность и тревогу, следует посетить психолога, что также может определить свою долю эффективности облегчение общего состояния пациента. Не исключается также и возможная необходимость в приеме антидепрессантов.
- Важно попытаться осознать, что болезнь Паркинсона является трудным в некоторых случаях испытанием не только для самого больного, но и для близких людей, что его окружают. Постарайтесь не отталкивать их, принимая помощь.
При появлении симптоматики, указывающей на возможную актуальность болезни Паркинсона, необходимо обратиться к неврологу, дополнительно могут потребоваться консультации и других специалистов, в том числе – психолога (психотерапевта).
Если Вы считаете, что у вас Болезнь Паркинсона и характерные для этого заболевания симптомы, то вам поможет врач невролог (или психотерапевт).
Не нашли что искали? Появился вопрос врачу? Пишите в комментариях, и мы обязательно Вам поможем сделать все для точной диагностики заболеваний онлайн.
stomatlife.ru
