Хейлит (хейлоз): симптомы, профилактика, лечение
Что такое хейлит?
Хейлит – это болезненное воспаление и трещины в уголках рта. (Другие названия заболевания – хейлоз, «заеды».) Иногда хейлит появляется на одной стороне рта, но чаще на обеих сторонах.
Причины, вызывающие хейлит, многообразны — он может являться следствием травм, бактериальной или грибковой инфекции (кандидоза), недостатка витаминов группы В. Часто хейлит встречается у людей с плохо прилегающими зубными протезами, которые недостаточно разделяют челюсти. Постоянное покусывание и облизывание губ, другие раздражающие воздействия на уголки рта также могут вызвать хейлит.
Особенно подвержены хейлиту люди с такими нарушениями здоровья, как анемия, сахарный диабет и ослабленный иммунитет.
Симптомы
Растрескивание кожи, болезненное воспаление и иногда мокнущий дерматит вокруг губ.
Диагностика
Если вы носите съемные зубные протезы, стоматолог прежде всего проверит правильность их прилегания. Вас также спросят, есть ли у вас привычка облизывать уголки рта. Возможно, вы получите направление на анализ крови с целью определить, есть ли у вас анемия или иммунный дефицит. У вас могут взять мазок из пораженного участка и сделать посев на бактериальную или грибковую/дрожжевую инфекцию.
Ожидаемая продолжительность лечения
После устранения основной причины выздоровление обычно происходит быстро.
Профилактика
Если вы носите зубные протезы, регулярно посещайте стоматолога, чтобы контролировать правильность положения протезов во рту и отсутствие воспалений. Старайтесь не облизывать и не тереть уголки рта.
Лечение
Прежде всего нужно устранить причину хейлита. Возможно, придется отказаться от вредных привычек, или заменить старые зубные протезы. Для лечения инфекции могут применяться стероидные, противогрибковые или антибактериальные мази, которые наносят прямо на пораженный участок. При тяжелых инфекциях назначают прием противогрибковых таблеток. Это наиболее вероятно при наличии основного заболевания.
Для лечения инфекции могут применяться стероидные, противогрибковые или антибактериальные мази, которые наносят прямо на пораженный участок. При тяжелых инфекциях назначают прием противогрибковых таблеток. Это наиболее вероятно при наличии основного заболевания.
Когда обращаться к врачу
Если воспаление в углах рта появляется часто или присутствует постоянно, обратитесь к стоматологу или терапевту.
Прогноз
Благоприятный, если устранена причина заболевания.
16.09.2013
© 2002- 2018 Aetna, Inc. Все права защищены.
причины и способы быстрого лечения
Заеды могут доставлять много дискофорта, помимо болезненных ощущений. Любимые лакомства уже не приносят такого удовольствия, как и прогулка с подругами. Рассказываем о причинах этого состояния и делимся эффективными способами лечения заеды.
Заеды в уголках рта — вовсе не конкретное заболевание, как думают многие. Это симптом некоторых состояний. Дефекты кожи появляются чаще всего в уголках рта, но могут «выскакивать» по всей поверхности губ и даже на подбородке. Естественно, что бесследно для нас заеды протекать не могут. При заедах могут воспаляться подчелюстные лимфоузлы, появляться зуд и шелушения в области пораженных и окружающих участков. Но заеды никак не вредят, хотя приносят видимый дискомфорт.
Причины заеды в уголках рта
Непосредственными причинами образования заеды в уголках рта являются бактерии. Несмотря на то, что многих обсыпает заедами при повышенной температуре, дело все же в микроорганизмах. Если тебе кажется, что ты не больна, а температура поднялась сама собой, то ты сильно ошибаешься. Повышенная температура — реакция организма на инфекцию, иммунитет с ней борется, поэтому температура растет. Так что, если температура есть, но других симптомов простуды нет, знай, организм просто поборол инфекцию без дополнительной помощи.
В общем, как мы уже сказали, причина заед в уголках рта — микроорганизмы. Можно быть здоровым и все равно получить эти раздражающие пузырьки в уголках рта. Значит у тебя были трещины на коже, куда попали бактерии.
Но почему эти микробы провоцируют поражение кожи именно в области уголка рта? Сразу стоит отметить, что из представителей мира микроорганизмов только два вида способны вызывать заеду. Это стрептококковая и грибковая инфекция. Из первой группы наиболее активным при заедах является эпидермальный стрептококк, из второй – грибы дрожжеподобного типа из рода кандида.
Именно они вызывают воспаление и поражение верхних слоев кожи, которое носит ограниченный характер. Учитывая, что оба микроба относятся к микрофлоре, обитающей на поверхности кожи каждого человека, для их активизации с образованием заеды необходимы определенные условия.
О чем говорит заеда
Есть несколько факторов, которые приводят к образованию заед. Среди бытовых можно определить следующие:
- Пользование немытой посудой;
- Облизывание губ, уголков рта на морозе, когда кожа потрескана;
- Нарушение правил гигиены ротовой полости;
- Переохлаждение;
- Употребление немытых овощей и фруктов;
- Выдавливание прыщей и расчесывание кожи в зоне уголков рта.
Это только те причины заед в уголках рта, которые не зависят от состояния здоровья. Однако заеды могут появляться в качестве реакции на определенные болезни. Например, воспалительный процесс на губах может проявиться при:
- Ослабленном иммунитете;
- Железодефицитной и других видах анемии;
- Сахарном диабете;
- Заболеваниях печени;
- Гиповитаминозах;
- Длительном повышении температуры тела;
Также лечение некоторых болезней может вызвать заеду.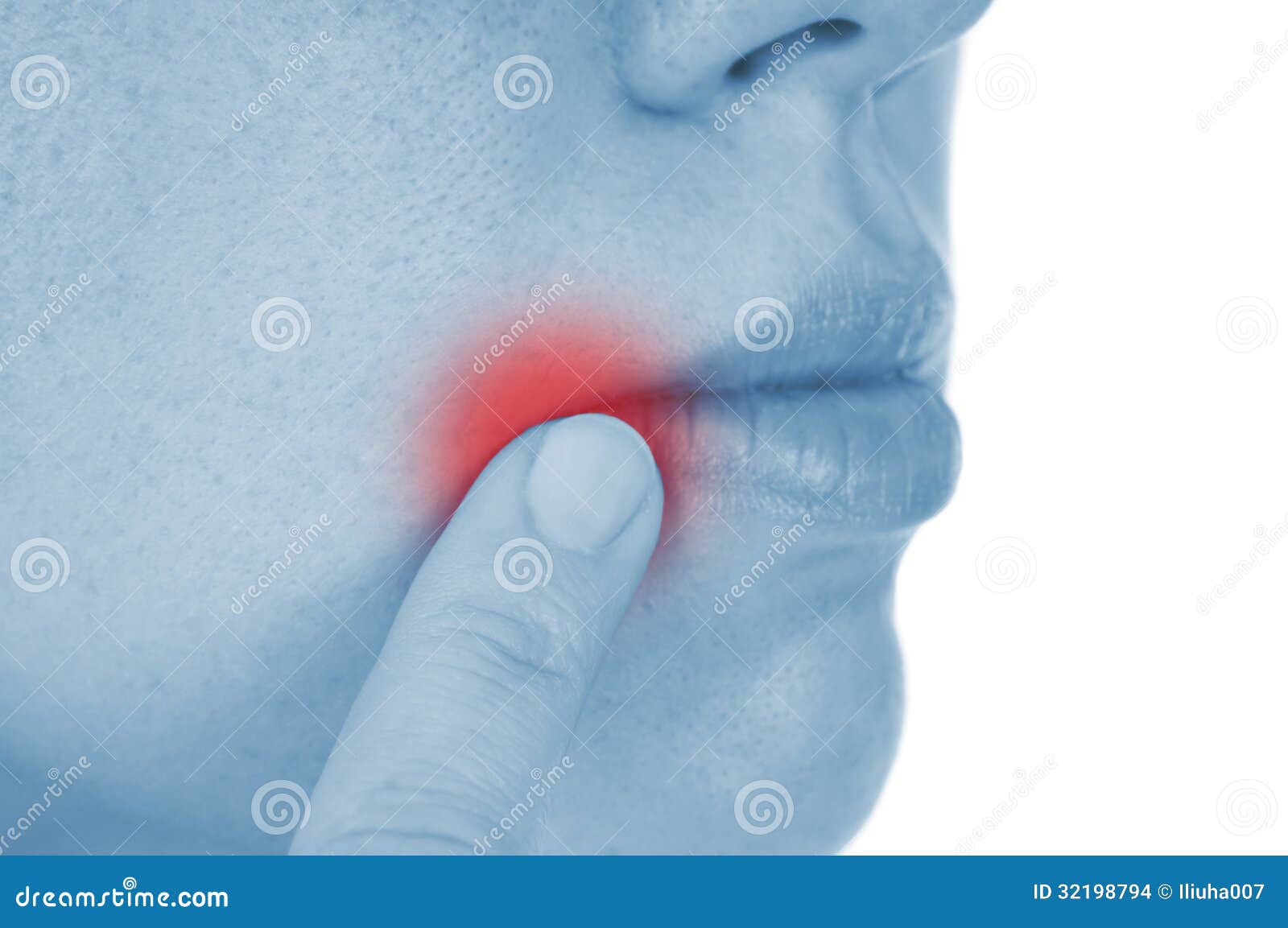 Курсы цитостатиками, гормонотерапии глюкокортикоидами, иммунодепрессантами могут вызвать нарушение кожного покрова в области рта.
Курсы цитостатиками, гормонотерапии глюкокортикоидами, иммунодепрессантами могут вызвать нарушение кожного покрова в области рта.
Как лечить заеды
Как мы уже сказали, заеды — не болезнь, а симптом одной из болезней, поэтому предотвратить или предугадать их появление невозможно. Но их можно вылечить.
Медикаментозные препараты для лечения заед должен выписать врач, так как они могут быть вызваны каким-то заболеванием. Но есть и методы народной медицины, которые помогают быстро избавиться от заед.
Проверенными методами из этого раздела являются:
- Ушная сера. Прикладывания серы хоть и не совсем эстетичный способ лечения заеды, но очень действенный;
- Измельчи листья подорожника до кашециобразного состоняния, пока выйдет сок. Полученной смесью смазывай трещинки каждые 2-3 часа. Через 2 дня от заед должен остаться только небольшой след;
- Применение натуральных масел в виде примочек или простых натираний отлично помогают от заед.
 Хорошо действуют масла чайного дерева, шиповника и черного тмина.
Хорошо действуют масла чайного дерева, шиповника и черного тмина. - Для борьбы с заедами грибкового происхождения (из-за инфекций) хорошо подходит промывание ранок концентрированным содовым раствором или смесью раствора с витамином В12.
- Сода — отличный антисептик, который убьет бактерии и инфекции в твоей ранке. Смешай столовую ложку с небольшим количеством воды, чтобы образовалась густая паста. Нанеси ее на пораженный участок и оставь на 5 минут. Смой, протри чистым полотенцем и нанеси увлажняющий крем. Повторяй процедуру каждых 3-4 часа.
- Чеснок содержит соединение под названием аллицин, которое проявляет противогрибковую активность. Местное применение отлично подходит для лечения заед, а также зуда и связанного с ними воспаления. Раздави 2 зубчика, нанеси эту пасту на заеду и оставь на 5-10 минут. Смой и увлажни. Повторяй процедуру каждых 4 часа.
- Мед является отличным средством от заед благодаря своим противогрибковым и антисептическим свойствам.

- Питье воды с лимоном тоже может помочь побороть симптомы. Присутствие витамина С в лимоне делает его естественным укрепителем иммунитета, который прогонит инфекции и бактерии.
- Кокосовое масло обладает двумя волшебными свойствами для борьбы с заедами. Во-первых, оно противограбковое, а во-вторых, это хороший увлажнитель, который быстро приведет твою ранку в норму. Нанеси кокосовое масло на заеду и оставь минут на 30-40 перед тем, как смыть.
Стоит также отметить, что заеды ни в коем случае нельзя закрашивать корректорами, консилерами, тональным кремом и уж тем более помадами. При смывании средства ты можешь разнести инфекцию по всему лицу.
Хейлит:Причины,Симптомы,Лечение | doc.ua
Причины
Причины, при которых может возникнуть хейлит, очень многочисленны. В основном, он развивается на фоне дерматоза, псориаза, туберкулеза, красной волчанки, сифилиса, лишая, а также иных патологий. В редких случаях причиной этого заболевания может быть авитаминоз, расстройства нервной системы, депрессии, инфекции. Также огромное влияние на кожу губ может оказать и погодный фактор (ветряная погода, инсоляция, холодный или слишком горячий воздух), а также многое другое. Бывают и хейлиты, которые спровоцированы аллергическими заболеваниями, он в основном отличается профессиональным характером (наблюдается у работников различных вредных производств). Вторичные хейлиты у детей и взрослых могут спровоцировать нейродермит и дерматит.
В основном, он развивается на фоне дерматоза, псориаза, туберкулеза, красной волчанки, сифилиса, лишая, а также иных патологий. В редких случаях причиной этого заболевания может быть авитаминоз, расстройства нервной системы, депрессии, инфекции. Также огромное влияние на кожу губ может оказать и погодный фактор (ветряная погода, инсоляция, холодный или слишком горячий воздух), а также многое другое. Бывают и хейлиты, которые спровоцированы аллергическими заболеваниями, он в основном отличается профессиональным характером (наблюдается у работников различных вредных производств). Вторичные хейлиты у детей и взрослых могут спровоцировать нейродермит и дерматит.
Симптомы
Общие симптомы хейлита – это покраснение и шелушение губ, возможно возникновение отека, гнойные и кровоточащие раны, ощущения жжения, а также ощущение боли при приеме пищи и разговоре. Он имеет двустороннюю натуру: проявляется как самостоятельная болезнь и может быть симптомом другого заболевания или патологии.
Эксфолиативный хейлит. Это заболевание представляет собой воспалительный процесс на красной кайме губы, проявляется он преимущественно шелушением губ. Патологии в основном развиваются у женщин, и их провоцирующим фактором может быть нарушение работы нервной системы, депрессия и тревога. При этом виде хейлита воспаление поражает только губную красную кайму, другие близлежащие участки оболочки кожи остаются здоровыми. Заболевание может быть в двух формах: сухой и экссудативной. При первой форме заболевания симптоматика проявляется в сухости губ, легком жжении, наличии чешуек на губах. Данная форма хейлита может поражать губную кайму годы напролет. Если возникает экссудативный хейлит, то у пациентов более выражена болезненность и отечность губ, появляются корки, которые затрудняют движения губ.
Если возникает экссудативный хейлит, то у пациентов более выражена болезненность и отечность губ, появляются корки, которые затрудняют движения губ.
Гландулярный или ангулярный хейлит. Эта форма представляет собой образование патологии губ, вызванной врожденным или же приобретенным разрастанием слюнных желез, и характеризуется наличием в них воспалительного процесса. В основном, фактором возникновения данной формы заболевания является аномалия слюнных желез, которая может стать причиной возникновения хейлита на фоне кариеса или же зубного камня, некоторых воспалительных процессов в полости рта. Разновидность этого заболевания поражает в основном нижнюю губу. На первой стадии больные жалуются на повышенную сухость губ, трещины, которые невозможно убрать с помощью обычных гигиенических средств. Если вовремя не начать лечить это заболевание, то на губах могут возникнуть глубокие трещины, раны и язвы. При желании пациента смочить губы ситуация только ухудшается.
Метеорологический хейлит.:max_bytes(150000):strip_icc()/GettyImages-185284088-56a2f6113df78cf7727b4d69.jpg) При повышенной чувствительности к ультрафиолетовым лучам, погоде, ветру может развиться данная форма заболевания. Страдают этим видом хейлита в основном мужчины. Он бывает двух форм: сухой и экссудативный. При сухой форме метеорологического хейлита больного беспокоит жжение и боль на губах. При второй форме заболевания могут начать проявляться язвы и мелкие пузыри на губах. Если не обращаться за лечением к врачу, то форма заболевания может приобрести злокачественную форму.
При повышенной чувствительности к ультрафиолетовым лучам, погоде, ветру может развиться данная форма заболевания. Страдают этим видом хейлита в основном мужчины. Он бывает двух форм: сухой и экссудативный. При сухой форме метеорологического хейлита больного беспокоит жжение и боль на губах. При второй форме заболевания могут начать проявляться язвы и мелкие пузыри на губах. Если не обращаться за лечением к врачу, то форма заболевания может приобрести злокачественную форму.
Аллергический хейлит. Он может развиться как аллергическая реакция на различные раздражители. Причиной данного заболевания может стать аллергическая реакция на новую помаду или зубную пасту.
Гиповитаминозный хейлит — довольно распространенное заболевание, возникает при остром дефиците витаминов группы В. Патологический процесс может распространиться на слизистую рта, языка и губ: ощущается их сухость и жжение. Также может наблюдаться покраснение. Небольшие трещинки на пересохших губах кровоточат и болят, а в уголках рта появляются заеды. Параллельно может воспалиться и опухнуть язык.
Параллельно может воспалиться и опухнуть язык.
Макрохейлит — разновидности этой патологии свойственны отеки. Наряду с клиническими проявлениями заболевания (складчатым языком и невритом) эта патология может быть частью синдрома Мелькерссона-Россолимо-Розенталя. У больных увеличивается губа и очень сильно зудит, отекают другие части лица.
Диагностика
Диагностика данного заболевания включает в себя сбор анамнеза и первичный осмотр у врача. В тяжелых или спорных случаях, когда сложно дифференцировать вид хейлита, целесообразно провести гистологическое исследование. Атопический хейлит имеет отличия от аллергической формы заболевания: уплотняется красная кайма и кожа губ, особенно это выражено в уголках рта
Лечение
При заболевании хейлит, лечение имеет свои особенности в зависимости от природы данного недуга. При эксфолиативном типе хейлита важно пройти консультацию у невролога. Назначают успокоительные средства, а также транквилизаторы. Может быть также прописано лечение ультразвуком и лучевая терапия.
При гландулярном хейлите врач назначает противовоспалительные мази. В радикальных случаях могут прибегнуть к электрокоагуляции слюнных желез и их вылущивании. Иногда применяют и лазерную абляцию. После излечения пациенты обязаны пребывать под наблюдением врача, чтобы вовремя предотвратить рецидивы.
Кандидоз полости рта: симптомы, особенности, диагностика и лечение заболевания
Содержание статьи:
- Что такое кандидоз?
- Причины появления кандидоза в полости рта URL
- Симптомы и особенности течения кандидоза у детей
- Симптомы кандидоза ротовой полости у взрослых
- Диагностика кандидоза полости рта
- Лечение кандидоза
Здоровье нашего организма напрямую зависит от состояния полости рта. Однако, если Вы подумали, что на состояние ротовой полости влияет только целостность зубов, это не так. Помимо зубных единиц не меньшее влияние на здоровье человека оказывает и слизистая ротовой полости, являющаяся идеальной средой для размножения различных бактерий, которые могут как укрепить иммунитет, так и пагубно сказаться на общем состоянии организма, став причиной возникновения различных заболеваний. Одним из подобных недугов является кандидоз полости рта, который не имеет возрастных ограничений, а потому встречается у людей любого возраста.
Одним из подобных недугов является кандидоз полости рта, который не имеет возрастных ограничений, а потому встречается у людей любого возраста.
Что такое кандидоз?
Кандидоз полости рта (молочница) — это белый творожистый налет на слизистой оболочке рта, причиной появления которого становится одноклеточный грибок рода Candida. В идеале этот организм в небольшом количестве присутствует в числе полезной микрофлоры кишечника, влагалища, носоглотки или на коже 70-80% людей. Такое положение вещей в медицине считается нормой, поскольку в малых количествах данный вид грибка совершенно безвреден. Однако, под воздействием некоторых факторов кислотная среда в человеческом организме может стать не такой концентрированной, что приведет к повышению уровня рН и размножению грибка типа Candida.
Чаще всего встречается кандидоз полости рта у детей и стариков, вынужденных носить зубной протез, под которым формируется идеальная среда для размножения грибка. Также от кандидоза страдают взрослые, иммунитет которых по той или иной причине ослабел.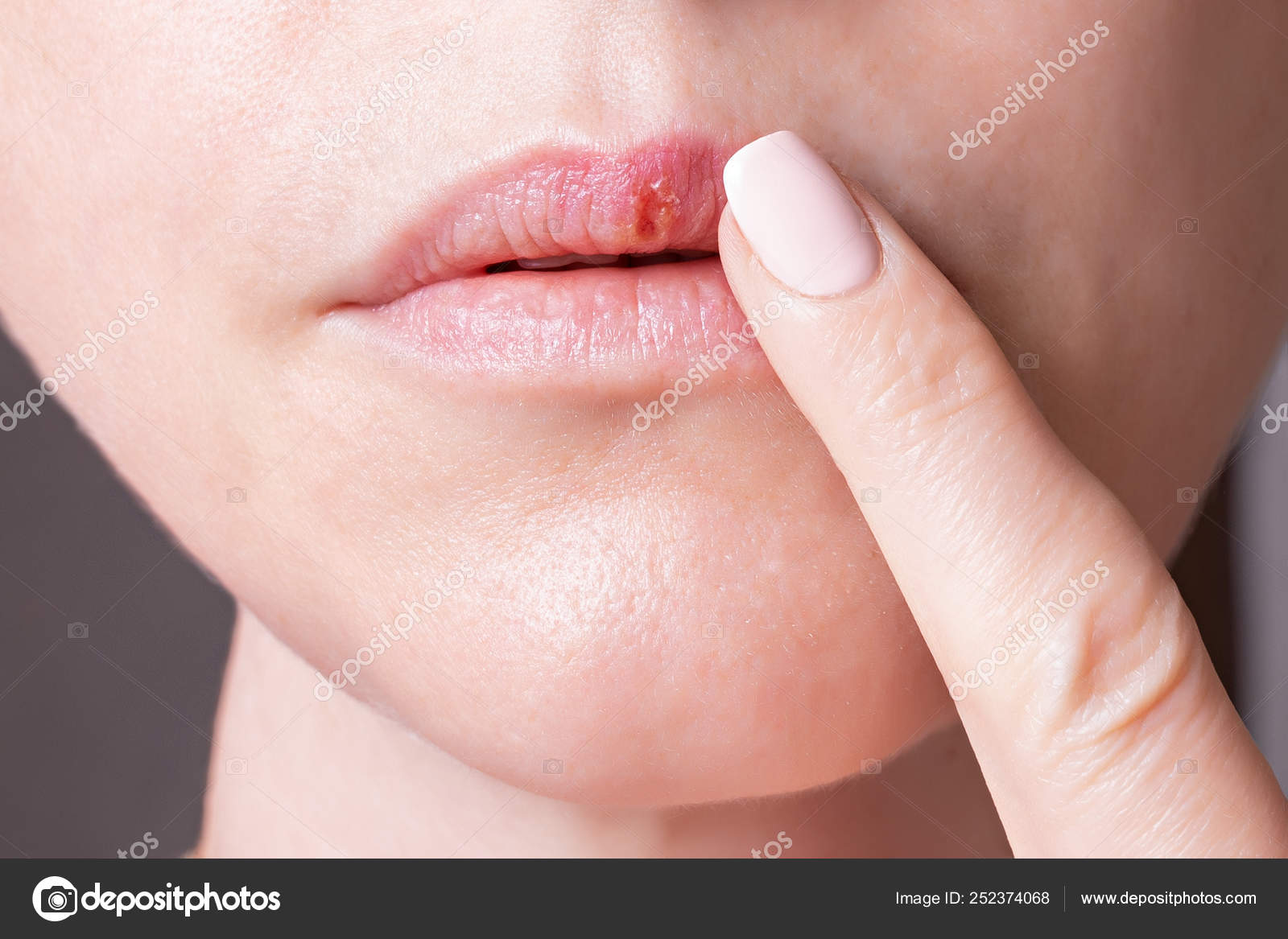
Причины появления молочницы в полости рта
Причинами для появления и развития кандидоза могут служить следующие обстоятельства:
- Ослабленный иммунитет. Это могут быть возрастные изменения или дефицит иммунных клеток как последствие перенесенной болезни.
- Беременность. У женщин, находящихся в «интересном» положении, меняется гормональный фон, который приводит к нарушению обмена веществ и ослаблению иммунитета. В итоге, организм превращается в благоприятную среду для развития вредоносного грибка.
- Прием антибиотиков. Антибиотики уничтожают многих представителей полезной микрофлоры, а устойчивые к его воздействию грибки — напротив, начинают размножаться.
- Радиотерапия (лучевая терапия). Воздействие радиоактивных лучей не только убивает раковые клетки, но и нарушает микрофлору организма.
- Ношение зубного протеза. Под конструкцией протеза развивается идеальная среда для размножения вредоносных организмов кандидоза.
- Вредные привычки (курение, употребление алкоголя и наркотиков).

- Микротравмы слизистой ротовой полости.
- Хронический дисбактериоз. Для некоторых организмов дисбаланс представителей микрофлоры является обычным состоянием. У таких пациентов заболевание может носить неярко выраженный хронический характер.
Также к числу факторов, которые могут стать причиной развития кандидоза, относят некоторые заболевания, которые существенно ослабляют иммунную систему: туберкулез, ВИЧ, болезни пищеварительного тракта и надпочечников.
Симптомы и особенности течения болезни у детей
Дети относятся к категории риска, которая больше взрослых подвержена «атаке» белой Кандиды. Согласно данным статистики 20% грудных детей в возрасте до 1 года и 5% новорожденных младенцев переносят молочницу, заразившись от матери или от персонала родильного дома. Причиной для инфицирования и активного размножения грибка становится несформированность слизистой оболочки рта, слабый иммунитет, а также нестабильность микрофлоры, которая для детей такого возраста является нормой.
Обычно местом размножения для грибка становится внутренняя сторона щек младенца. Но также могут быть поражены миндалины, язык и глотка. Как правило, определить молочницу на ранней стадии у младенцев довольно сложно. Слегка покрасневшая ротовая полость, на которой нет и признака налета, не вызывает беспокойства у мам. Однако, через несколько дней во рту малыша появляются характерные крупицы, которые по внешнему виду напоминают частички манной крупы. Если на данном этапе не начать лечение кандидоза полости рта, то небольшие «манные» точечки постепенно превратятся в крупные творогоподобные комочки, а в некоторых местах — в пленки белого цвета. И те, и другие проявления недуга легко убираются с помощью стерильного тампона. После удаления налета на месте комочков и пленок остаются розовые пятна, а иногда даже выступают капельки крови.
При отсутствии лечения ротовая полость ребенка покрывается равномерным белым налетом, скрывающим воспаленную оболочку рта. Ребенок становится капризным, отказывается от еды и груди. Также может наблюдаться повышение температуры до 39С.
Также может наблюдаться повышение температуры до 39С.
Симптомы кандидоза ротовой полости у взрослых
Кандидоз у взрослых так же, как и у детей, проявляется не сразу. Поэтому симптомы заболевания на разных этапах будут разниться. Однако, с увеличением количества бактерий на поверхности слизистой признаки болезни становятся все более очевидными.
- Легкое покраснение, отек и сухость во рту. Это признаки начального этапа, когда грибок только начинает «завоевывать» территорию. Кандиды проникают внутрь клеток и, выделяя ферменты, растворяют ткани слизистой. В итоге, больной испытывает легкий дискомфорт (также это могут быть более или менее заметные болезненные ощущения).
- Появление белого творожистого налета. Сначала на слизистой поверхности щек, десен, неба или языка появляются мелкие, едва заметные белые крупенечки, которые впоследствии превращаются в хорошо заметные комочки и сливаются воедино в пленки белого цвета. На данном этапе хлопья легко снимаются, а под ними обнаруживаются красные пятнышки с небольшими капельками крови.
 Также на данном этапе больной может испытывать незначительный зуд и жжение.
Также на данном этапе больной может испытывать незначительный зуд и жжение. - Сильный зуд и жжение. Эти симптомы кандидоза свидетельствуют о глубоком поражении тканей и аллергии, которой организм реагирует на выделение грибковыми организмами ферментов. На данном этапе может быть поражена не только слизистая щек, десен, языка и неба, но также глотка и даже поверхность губ. Также на этой стадии возможно повышение температуры и появление в уголках рта микотической заеды.
Наиболее тяжелой стадией кандидоза является полное отравление организма ферментами белой кандиды, и, как следствие, существенное ослабление иммунной системы. Однако, столь тяжелые проявления встречаются в настоящее время крайне редко, поскольку большая часть пациентов стремится вылечить кандидоз полости рта, симптомы которого еще не указывают на крайние стадии.
Диагностика молочницы полости рта
Для того, чтобы подтвердить диагноз, доктор осуществляет визуальный осмотр полости рта, а также выслушивает жалобы пациента.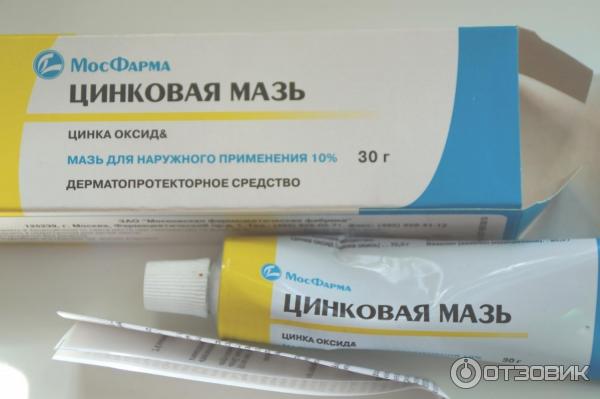 Помимо этого больному также придется сдать некоторые анализы, в число которых входит:
Помимо этого больному также придется сдать некоторые анализы, в число которых входит:
- соскоб с внешней оболочки слизистой;
- анализ крови на сахар;
- клинический анализ крови.
После получения результатов лабораторного исследования доктор сможет сделать правильные назначения. Ведь нередко недуг является побочным эффектом таких болезней, как сахарный диабет, лейкоз и заболевания ЖКТ. Соответственно, не устранив перечисленные заболевания, надеяться на избавление от молочницы не стоит.
Лечение кандидоза
Лечение болезни в каждом отдельном случае будет назначаться в индивидуальном порядке. Однако, в любой системе будут присутствовать такие препараты, как:
- Антимикотики (полиеновые антибиотики и имидазолы). Уничтожают кандиду не только на поверхности слизистой рта, но и в других органах, способствуя восстановлению поврежденных тканей.
- Витамины (В2, В6, С и РР). Способствуют укреплению иммунной системы.
- Глюконат кальция и железо.
 Кальций снизит проявление аллергической реакции, а постоянное поступление в организм новых доз железа позволит восстановить обмен железа, который нарушается вследствие размножения кандид.
Кальций снизит проявление аллергической реакции, а постоянное поступление в организм новых доз железа позволит восстановить обмен железа, который нарушается вследствие размножения кандид. - Препараты для местного воздействия (йод, лизоцим в таблетках, левориновая мазь). Средства оказывают местное воздействие на очаги молочницы.
- Растворы для полоскания. Это могут быть дезинфицирующие средства и щелочные растворы, которыми полоскают рот через каждые 2-3 часа.
Также в процессе прохождения терапии рекомендуется соблюдать диету, во время которой следует ограничить количество кондитерских, острых и кислых продуктов, сделав упор на теплые и полужидкие блюда с нейтральным вкусом.
Понравилась статья?Трещины в уголках губ: Лечим заеды проверенными рецептами — уход, косметика, маски, рецепты, советы, лицо, здоровье, красота
Трещины в уголках губ вроде бы и не являются большой проблемой, но доставляют массу неприятных, болезненных ощущений. Кажется, что они появляются ни с того ни с сего. Но на это, конечно же, есть причины. Устранить заеды (народное название этих трещинок) не составит труда, но нередко они являются симптомами серьёзных нарушений в организме. Так что кроме косметических мер потребуется ещё и соответствующее лечение.
Кажется, что они появляются ни с того ни с сего. Но на это, конечно же, есть причины. Устранить заеды (народное название этих трещинок) не составит труда, но нередко они являются симптомами серьёзных нарушений в организме. Так что кроме косметических мер потребуется ещё и соответствующее лечение.
Заеды (на медицинском языке ангулярный стоматит) появляются по разным причинам, среди которых:
- Погодные условия. Чаще всего эта неприятность случается в осенне-зимний период. Нежные губы плохо выдерживают низкие температуры и сильные ветры. А если ещё их и облизывать. Летом растрескивание может вызвать засушливая погода.
- Дефицит витаминов. Неблагоприятные погодные условия могут сочетаться с гиповитаминозом, который также возникает в основном осенью, зимой и в начале весны. Организм, испытывающий недостаток витаминов В2 и В6, реагирует вот таким образом.
-
Несоблюдение гигиены. Нелеченый кариес, нелюбовь к чистке зубов ведут к тому, что во рту «заводится» стрептококковая инфекция или грибок.

- Вредные привычки. Привычка грызть ручку, ногти, постоянное облизывание губ, а также курение и неумеренное употребление спиртных напитков также могут привести к образованию заед – трещин в уголках губ.
- Аллергия. У некоторых людей появление ранок на губах является следствием аллергии на зубную пасту или средство для полоскания рта, содержащие фтор, а также неправильно подобранную косметику (губную помаду) и солнечное воздействие.
- Анемия. Ещё одна причина появления заед – недостаток в организме железа.
- Проблемы ЖКТ. Если желудок нездоров, может возникнуть, к примеру, ситуация, когда кислота, поднимаясь вверх по пищеводу, как бы выплёскивается наружу, опадает в уголки рта и разъедает их.
- Грибковые поражения. На фоне ослабленного болезнями иммунитета – например, после перенесенного ОРЗ или вследствие диабета, заболеваний крови и т.д. дрожжевой грибок может активизироваться и начать усиленно размножаться, поселившись в том числе на губах.
- Инфекция. Появлением заед организм может сигнализировать о наличии в организме стрептококков, стафилококков и другой серьёзной инфекции.
- Тяжёлые инфекционные заболевания. Такие образования на губах могут являться симптомом туберкулёза, сифилиса и СПИДа.
В зависимости от причин появления трещин в уголках губ принимаются следующие профилактические меры:
Выходя на улицу в холодную и ветреную погоду, нужно предварительно смазывать губы гигиенической помадой или бальзамом.
Нужно непременно включить в своё ежедневное меню продукты, богатые недостающими организму витаминами и микроэлементами: фрукты, овощи, бобовые, злаковые, орехи, грибы, гречку, говядину.
Кислая, острая и солёная пища действует на ранки раздражающе. Поэтому надо воздерживаться от неё в период лечения заед. Да и вообще острое и жареное нужно употреблять как можно реже, заботясь о здоровье пищеварительной системы и организма в целом.
Необходимо также пропить витаминный комплекс и в будущем делать это два раза в год. Витаминами А, Е, В в капсулах смазывают трещины 2-3 раза в день для их скорейшего заживления.
Важной профилактической мерой от появления заед и других проблем со здоровьем является отказ от вредных привычек.
Чтобы предотвратить занесение в ранки инфекции, не надо трогать их руками. Не стоит также сдирать образующиеся на них корочки – этим можно только затянуть процесс заживления.
Следует исключить все травмирующие факторы. Сухость и трещины в уголках губ могут появиться после посещения стоматолога, когда долго приходится держать рот открытым (сделайте перерыв в лечении зубов до заживления заед), из-за широкого открывания рта при зевании, крике.
Необходим тщательный уход за ротовой полостью: чистка зубов, полоскание дезинфицирующим раствором, регулярная санация.
Если причиной появления трещин в уголках губ стало грибковое или инфекционное заболевание, следует позаботиться о том, чтобы не заразить близких людей: не одалживайте чужую помаду, воздерживайтесь от поцелуев (даже в щёку), пользуйтесь только своей личной посудой.
Покупая косметику и средства для ухода за зубами, тщательно изучайте их состав, чтобы исключить попадание аллергенов.
Для определения точной причины появления заед нужно обязательно обратиться к доктору.
Трещины в уголках губ: лечениеЛечение заед зависит от причин их появления и включает как общие мероприятия, так и местное воздействие. Начинать всегда нужно именно с него. Чем мазать трещины в уголках губ, чтобы добиться их скорейшего заживления? Есть как народные средства, так и медикаментозные.
В домашних условиях можно воспользоваться одним из следующих рецептов:
Смешайте мёд (2 чайные ложки) и свиной жир (чайная ложка). Смазывайте этим средством губы каждый раз после того как поедите.
Яичный желток разотрите с борной кислотой (чайная ложка) и добавьте к ним глицерин (две столовые ложки).
Можно смазывать заеды чесноком или соком подорожника.
Хороший эффект даёт масло шиповника, облепихи, чайного дерева, авокадо. Его втирают в ранки лёгкими движениями или делают примочки.
Нужно сварить яблоко в молоке и нанести получившуюся кашицу на уголки губ. Через полчаса смыть. Делать так нужно каждый день.
В народе заеды лечат также ушной серой. Этот способ хотя и не очень эстетичный, но зато действенный.
Алоэ лечит от ста болезней, поможет и в этом случае. Два-три раза в день капайте сок из срезанного листа растения прямо в ранки на губах.
Натрите на мелкой тёрке свежий огурец, отожмите его сок и смазывайте им губы несколько раз в течение дня.
Примочки из отваров лекарственных трав: ромашки, чистотела, шалфея, календулы – также помогут быстро справиться с этой напастью.
Самое простое из народных средств от трещин в уголках губ – концентрированный раствор соды.
Медикаментозные средстваМожно прижигать заеды зелёнкой, йодом, фурацилином. После этого их обязательно нужно смазать масляным раствором или кремом.
Часто в борьбе с язвочками на губах применяется тетрациклиновая мазь, причём можно использовать и вариант, предназначенный для лечения глаз – он не щиплет.
Из мазей можно также использовать синтомициновую, цинковую, мазь Вишневского, Левомиколь, Ируксол.
Порошком стрептоцида язвочки припудривают и не смывают его весь первый день. На второй день при улучшении ранки промывают перекисью водорода.
Стоматидин – антисептическое средство для полоскания рта, убивающее вредных микробов и грибки. С его же помощью делают примочки на заеды.
Метрогил Дента имеет антибактериальное действие и перекрывает доступ любым патогенным микробам к полости рта и коже вокруг него.
Заеды (трещины в уголках рта)
Общие сведения
Заеда (ангулит) – это заболевание слизистой оболочки уголков рта, которое вызывают дрожжеподобные грибки рода Candida или стрептококки. Также бывают случаи смешанной инфекции. Развивается ангулит на фоне мелких трещинок уголков рта, которые после частого облизывания губ, смачивания их слюной, инфицируются болезнетворными бактериями.
В большинстве случаев ангулит возникает весной, так как в этот период у людей ослаблен иммунитет, уменьшается употребление продуктов, богатых полезными веществами и витаминами.
Кандидамикотические (грибковые) заеды появляются в уголках рта при поражении грибами рода Candida. При этом на трещинках отсутствуют корочки, появляются только так называемые щелевидные эрозии. Эти трещинки незаметны, когда рот у человека закрыт. Если ротовая полость открывается, человек ощущает дискомфорт и боль. В случае несвоевременного лечения заболевание приобретает хронический характер, периодически обостряется.
При стрептококковых заедах в уголках рта появляются пузырьки, которые исчезают сравнительно быстро, а на их месте потом развиваются трещинки с корочкой. Обычно такие корочки периодически сдираются.
Ангулярный стоматит проявляется такими симптомами: больному больно разговаривать, он постоянно чувствует зуд, жжение на месте трещинки. При употреблении кислой, соленой или острой пищи боль усиливается.
Причины возникновения
Причины ангулита разнообразны. Трещинки на губах чаще возникают людей, которые постоянно облизывают губы. В таком случае на кожу в углах губ постоянно попадает слюна, в которой есть большое количество бактерий, обитающих в полости рта. Если заеды в уголках рта уже были, то в трещинки попадает дополнительная инфекция. В результате – заеды у рта не проходят длительное время.
Выясняя причину появления заед на губах, следует обратить внимание на общее состояние организма. Ангулит характерен для людей, страдающих авитаминозами, гиповитаминозами, особенно витамина В2.
Способствует появлению заед в уголках рта наличие общих заболеваний организма. В первую очередь, это заболевания, которые негативно влияют на обмен веществ (болезни щитовидной железы, сахарный диабет, иммунодефицитные состояния), а также болезни пищеварительного тракта.
Причина заеды на губах может заключаться в особенностях прикуса человека. При неправильном прикусе может происходить мацерация кожи, слизистой уголков рта. Эти ткани постоянно пропитываются слюной, вследствие чего появляются заеды. Механические раздражения кожи и слизистой оболочки, например, при отсутствии зубов, неправильно проведенном протезировании, также могут вызвать ангулит.
Провоцировать появление ангулита может продолжительное лечение некоторыми лекарственными средствами, например, при лечении антибиотиками, цитостатиками, кортикостероидами.
Заеды характерны для людей, не поддерживающих гигиену рта, а также с многочисленными кариозными полостями во рту.
Заеды могут появляться при аллергии. Аллергическую реакцию могут спровоцировать как некоторые продукты питания, так и зубная паста, моющие средства и т.п.
Заеды у детей могут появляться при дисбактериозе кишечника.
У женщин появление заед возможно при беременности, что может свидетельствовать о нарушениях обменных процессов, дефиците витаминов и других веществ.
Почему трескаются губы и что с этим делать
В губах множество кровеносных сосудов и нервных окончаний, а кожа там тонкая, в ней нет сальных желёз и жировой подкладки. Именно поэтому губы такие чувствительные. Для некоторых целей это очень даже хорошо, но ровно до тех пор, пока нежная кожа не потрескается и губы не превратятся в пустынный пейзаж.
Разберёмся, отчего так происходит.
Почему трескаются губы
Холод
Когда на улице очень холодно, незащищённые губы сразу это ощущают. Сосуды в губах сжимаются и перестают питать поверхность губ. А если ничем не защищаться (не закрывать рот и не использовать специальную косметику), то мороз воздействует и на влагу в верхних слоях кожи губ. Тонкая кожа, потеряв жидкость, становится сухой и хрупкой.
Жара
Жара хоть и не сужает кровеносные сосуды (вовсе наоборот), но способствует общему обезвоживанию организма. Чувство сухости появляется на языке, в горле и, конечно же, на губах. Нехватка влаги повышает хрупкость нежной кожи, отсюда и трещины.
Привычка облизывать губы
Когда слюна высыхает, губы теряют влагу и естественную смазку, поэтому трескаются сильнее. Если у вас есть привычка облизывать или закусывать губы, проследите, когда она проявляется сильнее всего. Как правило, виноват в этом банальный стресс.
Аллергия
Замечали, что иногда вы едите какой-то продукт, а от него всё во рту горит? Возможно, так проявляется синдром оральной аллергии, от которого могут испортиться и губы.
Опасная пища
Некоторая еда не вызывает аллергии, но и без этого портит вид. Например, пища с большим количеством уксуса (салаты или консервы), некоторые фрукты с высоким содержанием кислот (цитрусовые, киви), острые специи, солёные снеки раздражают и сушат кожу, которая немедленно покрывается сетью трещин.
Плохая косметика
Просроченная или просто некачественная косметика, понятное дело, ещё никого лучше не сделала.
Но иногда даже средства проверенных марок приводят к тому, что губы трескаются. Больше того, сухость появляется, даже если взять гигиеническую помаду, специально сделанную для того, чтобы таких проблем не было. Значит, эта помада вам просто не подходит.
Присмотритесь к тому, как губы чувствуют себя после помады. Нужно наносить средство по три раза в день, иначе кожа стягивается от сухости? Купите другую помаду, которая вам поможет. Возможно, искать придётся долго.
Агрессивный пилинг
Если постоянно использовать жёсткие скрабы или даже щётки для губ во время умывания, можно повредить тонкую кожу и заработать некрасивые трещины. Так что осторожнее с гладкостью.
Инфекции
Самая распространённая инфекция, которая поражает губы, — вирус простого герпеса, так называемая простуда на губах. Обострения проходят без проблем, если только не присоединяется бактериальная инфекция.
В некоторых случаях губы трескаются, особенно в уголках, из-за грибковой инфекции — кандидоза . Это обычная молочница, которая развилась в полости рта. Так часто случается у детей.
Надо идти к врачу, если воспаление ярко выражено, губы красные и болят, сухость губ не проходит сама собой или если вокруг трещинок есть белый налёт.
Как только вы вылечите инфекцию, пройдут и трещинки. Как и что именно лечить в таких случаях, расскажет дерматолог, потому что лечение зависит от того, что у вас за инфекция.
Откуда берутся заеды в уголках рта
Трещины в углах губ, так называемые заеды, — самые мерзкие, потому что сильно болят, не дают раскрыть рот и долго не проходят.
Основные причины их появления — те же, что и при обычной сухости губ, но есть и дополнительные факторы.
- Хронические заболевания. Например, сахарный диабет или любые заболевания кожи.
- Нехватка витаминов А или B2, возможно — недостаток железа. Но это состояние, которое возникает только при несбалансированном питании. А потому переходите на здоровую пищу и полноценный рацион, чтобы не мучиться с проблемами кожи. Чтобы выяснить, хватает ли вам железа, сдайте обычный анализ крови.
- Влажность. Если уголки губ постоянно влажные от слюны, виноват может быть неправильный прикус. Проконсультируйтесь со стоматологом. Возможно, получится это исправить.
Как вылечить потрескавшиеся губы дома
Когда губы уже обветрились и стали шершавыми, нужно приложить немного усилий, чтобы неприятные симптомы прошли.
Во-первых, нельзя обкусывать губы или отрывать жёсткие чешуйки кожи, даже если очень хочется. Так мы только сильнее травмируем кожу и продлеваем шелушение.
Во-вторых, увлажняйте губы специальными бальзамами или помадами. Лучше не покупать средства в баночках, чтобы не трогать их пальцами и не наносить на губы вместе с бальзамом ещё и пачку микробов.
В-третьих, пробуйте натуральные и максимально простые средства на основе воска, вазелина. Чем больше примесей в составе, тем выше вероятность, что именно вам этот бальзам не подойдёт.
Что ещё нанести на потрескавшиеся губы
Если вы отчаялись найти в магазинах тот самый бальзам для губ, который поможет, воспользуйтесь простыми средствами.
Обычный натуральный мёд — хорошее увлажняющее средство. Наносить его лучше перед сном, чтобы не поддаться искушению и не облизать сладкие губы.
Если на мёд аллергия, попробуйте масла какао, кокоса, миндаля, облепихи, шиповника, календулы. Они удерживают влагу, размягчают кожу и помогают трещинкам быстрее заживать.
Что делать, чтобы губы не потрескались
Основная профилактика простая:
- Пить, как только почувствуете сухость во рту.
- Пользоваться увлажнителями воздуха в помещениях.
- Защищать губы от солнца кремом с УФ-фильтром или такой же помадой.
- Защищать губы от мороза гигиенической жирной помадой или вазелином .
- Зимой и осенью прикрывать рот шарфом от снега, дождя и ветра.
- Пользоваться только качественной косметикой.
- Не налегать на раздражающие продукты.
- Учиться сохранять спокойствие и не нервничать.
Симптомы и когда обращаться за экстренной помощью
Припадки возникают, когда нервные клетки мозга посылают внезапные чрезмерные неконтролируемые электрические сигналы. Фокальные припадки возникают при поражении нервных клеток в части мозга. Действия ребенка во время фокального припадка зависят от пораженной области мозга (см. Следующую страницу). Правая часть мозга контролирует левую часть тела. Таким образом, приступ, затрагивающий правое полушарие мозга, затронет левую часть тела.Приступ, затрагивающий левую половину мозга, затронет правую часть тела.
Во время фокального припадка ребенок иногда знает, что происходит, и в некоторой степени осознает свое окружение. Возможно, он сможет описать то, что произошло. Этот тип фокального припадка можно назвать простым парциальным припадком. Вот некоторые вещи, которые могут произойти с этим типом припадка:
|
|
|
|
Иногда во время фокального припадка ребенок не знает, что происходит.Ребенок не осознает свое окружение. Этот тип фокального припадка можно назвать сложным парциальным припадком. Когда все заканчивается, он обычно не знает, что произошло что-то необычное. Вы можете увидеть, что делает ребенок с этим типом припадка:
|
|
|
|
|
Перед этим типом припадка ребенок может почувствовать, что припадок вот-вот случится.Это «чувство» или чувство называется «аурой». Аура может представлять собой особый запах и неприятный вкус, мигающие огни, учащенное сердцебиение, ощущение «забавности», дискомфорт в желудке, головную боль или головокружение.
После припадка ребенок хромает. У него может быть слабость в одной части тела. У него может быть мочеиспускание, дефекация или рвота. Это начало постиктальной фазы. В это время ребенок может быть сбит с толку, находиться в «боевом» настроении или с трудом просыпаться, или он может спать несколько часов.Когда ребенок просыпается, он может ничего не вспомнить о припадке и может жаловаться на усталость, головную боль или боли в мышцах.
Очаговый приступ, который становится генерализованным
Фокальный приступ, который становится генерализованным, начинается с одной части тела, а затем распространяется на все тело. Если вы внимательно не присмотритесь, это может выглядеть так, как будто у ребенка был генерализованный припадок (на всем теле), потому что очаговый припадок может быть настолько коротким, что его можно пропустить.
Этот тип приступа начинается с того, что нервные клетки имеют лишние разряды в одной части мозга.Затем это распространяется и влияет на весь мозг. Для более подробного описания различных типов генерализованных припадков см. Helping Hand HH-I-182, Припадки: генерализованные.
Когда обращаться за экстренной помощью
Важно помнить, что приступы обычно прекращаются сами по себе через несколько минут и не вызывают повреждения головного мозга, если только они не продолжаются более 30–60 минут. Однако вам следует вызвать скорую помощь, если произойдет одно из следующих событий:
- У вашего ребенка проблемы с дыханием во время припадка, и цвет ребенка изменился.
- Судорожный припадок длится более 5 минут, и у вас нет спасательного лекарства.
- Ваш ребенок подавится выделениями (кровью, рвотой и т. Д.).
- Ваш ребенок получил травму при падении или припадке, и ему требуется первая помощь (плохой порез, перелом костей и т. Д.).
Попросите кого-нибудь оставаться рядом с вашим ребенком после припадка. В течение 30 минут вы сможете получить от него какую-то реакцию, например, открыть глаза, оттолкнуть вас или начать возбуждение.Если вы не можете получить никакого ответа от вашего ребенка в течение 30 минут после припадка, вам следует обратиться за неотложной помощью.
Для получения дополнительной информации о том, как ухаживать за ребенком во время припадка, обратитесь к Helping Hand HH-I-61, Seizure Care .
Если у вас есть какие-либо вопросы, обратитесь к врачу или медсестре вашего ребенка или позвоните ________________.
Если вам нужно поговорить с кем-то в нерабочее время, позвоните оператору больницы по телефону (614) 722-2000 и попросите поговорить с дежурным врачом-неврологом.
Части мозга и их функции
Мозг разделен на две половины, называемые правым и левым полушариями головного мозга:
- левая сторона мозга контролирует правая сторона тела.
- правая сторона мозга контролирует левая сторона тела.
Каждая часть мозга контролирует свою деятельность.
Фронтальная (FRON-tal) доля — Управляет мышечными движениями, мышлением и суждением.
Теменная доля — Управляет осязанием, реакцией на боль и температуру.
Затылочная (ok-SIP-eh-tal) доля — Управляет зрением.
Temporal (TEM-por-al) доля — Управляет пониманием языка и памятью.
Мозжечок (ser-eh-BELL-um) — Управляет балансом.
Ствол мозга — Управляет дыханием и регулирует сердцебиение.
Припадки: очаговые (частичные) (PDF)
HH-I-183 11/93, пересмотрено 16 июля Copyright 1993, Национальная детская больница
Приступы и эпилепсия у детей
Что такое припадок?
Припадки — это внезапные события, вызывающие временные изменения в физических движениях, ощущениях, поведении или сознании.Они вызваны аномальными электрическими и химическими изменениями в головном мозге.
Есть много разных типов припадков. Некоторые длятся всего несколько секунд, а другие могут длиться несколько минут. Конкретный тип припадка у человека зависит от того, где в мозгу начинается припадок, как распространяется припадок и насколько (и какая часть) задействована.
Общие типы припадков:
Врачи делят припадки на две основные категории в зависимости от того, какая часть мозга задействована.К ним относятся:
- Генерализованные припадки , затрагивающие весь мозг.
- Очаговые припадки , которые начинаются в одной конкретной части мозга.
Припадки могут включать:
- Потеря сознания
- Судороги (сотрясение всего тела)
- Путаница
- Кратковременные периоды пристального взгляда
- Внезапные чувство страха или паники
- Неконтролируемое дрожание руки или ноги
- Сгибание, скованность, подергивание или подергивание верхней части тела
- Кивание головой
Для получения более подробной информации о конкретных приступах типы.
Общие генерализованные изъятия:
Судорожные припадки ( также называемые генерализованными тонико-клоническими припадками) затрагивают все тело. Эти припадки раньше назывались судорожными припадками. Это самый драматический тип припадка, вызывающий быстрые, ритмичные и иногда резкие дрожащие движения, часто с потерей сознания. Иногда они могут начинаться в одной части мозга, вызывая движение одной части тела, а затем распространяться на весь мозг и движения с обеих сторон тела.Эти припадки обычно длятся 2–3 минуты и почти всегда проходят сами по себе.
Судорожные припадки случаются примерно у 5 из каждых 100 человек в какой-то момент в детстве. Важно отметить, что не у всех, у кого был единичный судорожный припадок, разовьется эпилепсия.
Припадки отсутствия (ранее называлось приступами «petit mal») — очень короткие эпизоды с отсутствующим взглядом или кратким (несколько секунд) потеря внимания.Они могут сопровождаться другими незаметными симптомами, такими как дрожание век, быстрое моргание глаз, щелканье губ. Они возникают в основном у маленьких детей и могут быть настолько незаметными, что их не замечают, пока они не начнутся. влияет на школьную работу.
Общие очаговые припадки:
Фокальные припадки (ранее называемые сложными парциальными припадками) связаны с аномальной электрической активностью в одной части мозга. Во время этих припадков человек может сбиться с толку и нарушить сознание.Они часто занимаются случайными, повторяющимися и бесцельными действиями, например заламывают руки или медленно ходят по кругу. Человек не осознает, что происходит вокруг, и может быть не в состоянии нормально разговаривать. Этот тип припадка обычно длится 1-2 минуты.
Очаговые припадки могут включать подергивание одной или нескольких частей тела или сенсорные изменения, такие как запахи или покалывание, которые могут быть не очевидны для посторонних. Во время припадка человек полностью осознает, что происходит.Эти припадки, при которых сознание не нарушено, получили название Простые частичные изъятия .
Фокальные припадки могут начинаться в одной области мозга и распространяться на обе стороны мозга. В некоторых случаях фокальный припадок может перейти в судорожный припадок.
Если у вашего ребенка судороги:
Большинство приступов купируются сами по себе и не требуют немедленная медицинская помощь. Если у вашего ребенка судороги, защитите его от травм, положив его на бок так, чтобы бедра были выше головы, чтобы он не подавиться, если она рвота.Ничего не кладите в рот.
- Если судороги не прекращаются в течение пяти минут или являются необычно сильными (затрудненное дыхание, удушье, посинение кожи, несколько подряд) , позвоните 911 для получения неотложной медицинской помощи. Однако не оставляйте ребенка без присмотра. После прекращения припадка немедленно вызовите педиатра и договоритесь о встрече в кабинете врача или ближайшем отделении неотложной помощи. Также позвоните своему врачу, если ваш ребенок находится на противосудорожные препараты, поскольку это может означать, что дозировка должна быть скорректирована.
- Если у вашего ребенка диабет, травма или судорога в воде , это всегда экстренная помощь, и следует немедленно вызвать службу 911.
- Если у вашего ребенка высокая температура , педиатр проверит, нет ли инфекции. Если нет температуры и это были первые судороги вашего ребенка, врач попытается определить другие возможные причины, спросив, есть ли семейная история судорог или если у вашего ребенка были недавние травма головы.Он осмотрит вашего ребенка, а также может заказать анализы крови, снимки мозга с помощью компьютерная томография (компьютерная томография) или магнитно-резонансная томография (МРТ) или тестирование с помощью электроэнцефалограммы (ЭЭГ), которая измеряет электрическую активность мозга. Иногда выполняется спинномозговая пункция, чтобы получить образец спинномозговой жидкости, который можно исследовать на предмет некоторых причин судорог, таких как менингит, инфекция слизистой оболочки головного мозга. Если не удается найти объяснение или причину приступов, врач может проконсультироваться с врачом. детский невролог, педиатр, специализирующийся на нарушениях нервной системы.
- Если у вашего ребенка были фебрильные судороги , некоторые родители могут попытаться контролировать лихорадку с помощью парацетамол и губки. Однако эти подходы не предотвратят фебрильные судороги в будущем, а только сделают ребенку более комфортным. Если присутствует бактериальная инфекция, ваш врач, вероятно, назначит антибиотик. Если серьезная инфекция, такая как Менингит является причиной приступа, вашего ребенка необходимо госпитализировать для дальнейшего лечения.Кроме того, когда судороги вызваны ненормальным количеством сахара, натрия или кальция в крови, может потребоваться госпитализация, чтобы можно было найти причину и исправить дисбаланс.
- Если диагностирована эпилепсия , вашему ребенку обычно назначают противосудорожные препараты. При соблюдении правильной дозировки припадки почти всегда можно полностью контролировать. Вашему ребенку, возможно, потребуется периодически сдавать кровь на анализ после начала приема некоторых лекарств, чтобы убедиться, что их достаточно.Также ей могут потребоваться периодические ЭЭГ. Лечение обычно продолжают до тех пор, пока в течение года или двух не прекратятся приступы.
Помните …
Какими бы пугающими ни были судороги, приятно осознавать, что вероятность того, что у вашего ребенка появится еще один, значительно снижается по мере взросления. (Примерно 1 из 100 взрослых в возрасте 18 лет и старше страдает активной эпилепсией). К сожалению, до сих пор существует множество недоразумений и недоразумений по поводу припадков, поэтому важно, чтобы друзья и учителя вашего ребенка узнали о его состоянии.
Если вам нужна дополнительная поддержка или информация, проконсультируйтесь со своим педиатром или обратитесь в местное или государственное отделение Фонд эпилепсии Америки.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Эпилепсия — Симптомы — NHS
Типы припадков
Простые парциальные (фокальные) припадки или «ауры»
Простой частичный припадок может вызвать:
- общее странное чувство, которое трудно описать
- «подъем» ощущение в животе — как ощущение в животе во время аттракциона
- ощущение, что события уже произошли раньше (дежавю)
- необычный запах или вкус
- покалывание в руках и ногах
- сильное чувство страха или радость
- скованность или подергивание части вашего тела, такой как рука или кисть
Вы остаетесь бодрствующими и осознающими, пока это происходит.
Эти припадки иногда называют «предупреждениями» или «аурами», потому что они могут быть признаком того, что вот-вот случится другой тип припадка.
Сложные парциальные (фокальные) припадки
Во время сложных парциальных припадков вы теряете сознание и совершаете случайные движения тела, такие как:
- причмокивая губы
- потирая руки
- издающие случайные звуки
- движение ваши руки вокруг
- ковыряться в одежде или возиться с предметами
- жевать или глотать
Вы не сможете ответить кому-либо еще во время припадка, и вы не будете об этом вспоминать.
Тонико-клонические припадки
Тонико-клонические припадки, ранее известные как «grand mal», — это то, что большинство людей считают типичным эпилептическим припадком.
Они происходят в 2 этапа — начальная «тоническая» стадия, вскоре за ней следует вторая «клоническая» стадия:
- тоническая стадия — вы теряете сознание, ваше тело становится жестким, и вы можете упасть на пол
- клоническая стадия — ваши конечности дергаются, вы можете потерять контроль над мочевым пузырем или кишечником, вы можете прикусить язык или внутреннюю часть щеки, и у вас может возникнуть затруднение дыхания
Припадок обычно прекращается через несколько минут , но некоторые служат дольше.После этого у вас может возникнуть головная боль или трудности с запоминанием того, что произошло, и вы почувствуете усталость или растерянность.
Отсутствия
Припадок при отсутствии, который раньше назывался «малым», — это когда вы на короткое время теряете осознание своего окружения. В основном они поражают детей, но могут произойти в любом возрасте.
Во время приступа абсанса человек может:
- тупо смотреть в пространство
- выглядеть так, как будто он «мечтает»
- трепетать глазами
- делать легкие подергивания тела или конечностей
Обычно припадки только длятся до 15 секунд, и вы не сможете их запомнить.Они могут происходить несколько раз в день.
Миоклонические припадки
Миоклонические припадки — это когда некоторые или все ваше тело внезапно подергивается или дергается, как будто вы получили удар электрическим током. Часто они случаются вскоре после пробуждения.
Миоклонические припадки обычно длятся всего доли секунды, но иногда может произойти несколько за короткий промежуток времени. Обычно во время них вы не спите.
Клонические припадки
Клонические припадки заставляют тело трястись и подергиваться, как при тонико-клонических припадках, но вначале вы не становитесь скованными.
Обычно они длятся несколько минут, и вы можете потерять сознание.
Тонические припадки
Тонические припадки заставляют все ваши мышцы внезапно становиться жесткими, как первая стадия тонико-клонического припадка.
Это может означать, что вы потеряете равновесие и упадете.
Атонические припадки
При атонических припадках все ваши мышцы внезапно расслабляются, и вы можете упасть на землю.
Они, как правило, очень краткие, и вы, как правило, сразу сможете снова встать.
Эпилептический статус
Эпилептический статус — это название любого припадка, который длится долгое время, или серии припадков, между которыми человек не приходит в сознание.
Это неотложная медицинская помощь, и ее нужно лечить как можно скорее.
Вы можете научиться лечить это, если будете ухаживать за больным эпилепсией. Если у вас не было тренировок, немедленно вызовите скорую помощь, если у кого-то припадок не прекратился через 5 минут.
Типы припадков у детей
Судороги вызваны электрическими нарушениями в головном мозге. Когда большинство людей слышат слово «припадок», они склонны думать о типе «grand mal», который имеет драматические внешние признаки. Но, на самом деле, существует много разных типов припадков:
Парциальные припадки у детей
Парциальные припадки (также называемые «фокальными припадками») возникают на одной стороне мозга.Симптомы сильно различаются в зависимости от того, какая часть мозга поражена. Некоторые признаки частичного припадка могут включать:
- Ощущение покалывания в части тела
- Бессмысленное повторение предложений
- Ручные движения на ощупь
- Ощущение странного запаха или вкуса
- Подергивание руки или ноги
- Ошеломленный и ничего не подозревающий об окружающем
- Движения губ / рта
Частичные изъятия делятся на три категории:
- Простые частичные припадки обычно длятся менее одной минуты.Дети остаются бдительными, осознают, что у них сейчас припадок, и вспоминают об этом позже.
- Сложные частичные припадки обычно длятся менее трех минут. Дети не осознают, что у них припадок, и не помнят его.
- Вторично генерализованные припадки начинаются с одной стороны мозга, но электрические нарушения распространяются по всему мозгу, приводя к генерализованному тонико-клоническому припадку, или «grand mal» припадку.
Генерализованные судороги у детей
Генерализованные приступы поражают оба полушария головного мозга:
Приступы отсутствия заставляют детей останавливаться, пристально смотреть и не отвечать в течение нескольких секунд.Они могут возникать несколько раз в течение дня, часто даже не подозревая о них. Абсансные приступы чаще всего встречаются в возрасте от 4 до 12 лет.
Миоклонические припадки приводят к коротким рывкам, которые могут затронуть все тело или одну конечность. Движения могут быть тонкими или очень выраженными. Миоклонические припадки могут возникать несколько раз в день. Обычно они длятся менее 5 секунд, но также могут возникать кластерами с повторными миоклоническими припадками один за другим.
Атонические припадки вызывают у детей внезапную потерю мышечного тонуса, хромоту и падение на землю. Обычно они длятся всего несколько секунд. Обычно ребенок приходит в сознание и бодрствование сразу после приступа.
Генерализованные тонико-клонические припадки , также известные как «grand mal» припадки , связаны с потерей сознания или потерей сознания. У этих припадков есть отдельные фазы:
- Когда начинается припадок, дети могут кричать или стонать и падать на землю.
- В тонизирующей или «жесткой» стадии они становятся жесткими и могут пускать слюни, стискивать зубы или кусать язык. Может показаться, что дыхание замедляется или останавливается.
- В клонической фазе, или фазе «подергивания», подергивание туловища и конечностей. Дыхание становится поверхностным.
- Когда судороги прекращаются, дети постепенно приходят в сознание, но после приступа часто очень сонливы.
- Наиболее генерализованные тонико-клонические припадки длятся менее 2 минут. После этого дети часто бывают уставшими, сбитыми с толку, а иногда и встревоженными.
Детские спазмы
Детские спазмы — менее распространенный тип судорожного расстройства, которое обычно начинается в возрасте от 4 до 8 месяцев. Детские спазмы часто возникают, когда младенцы просыпаются или засыпают. У ребенка может быть несколько спазмов подряд с быстрыми, резкими движениями головы, рук и ног.
Важно как можно раньше начать лечение детских спазмов, чтобы свести к минимуму риск долгосрочных осложнений.
Неонатальные судороги
Неонатальные судороги возникают у новорожденных.Они могут быть незаметными, с движениями, которые могут выглядеть как:
- «педальные» движения ног
- повторяющееся сосание или жевание
- повторяющееся мигание
- фиксированный взгляд
Или они могут быть более выраженными, с подергиваниями или сокращениями мышц. Лишь около 1 процента всех младенцев страдают неонатальными припадками. Менее половины из них испытают судороги в более позднем возрасте.
Фебрильные судороги
Лихорадочный припадок (или «лихорадка») обычно безвреден.Эти припадки связаны с лихорадкой у детей от 6 месяцев до 5 лет.
Это наиболее распространенный тип судорог, встречающийся у 3-5 процентов детей в США. Фебрильные судороги, как правило, возникают в семьях: у ребенка с братом или сестрой или родителем, у которого был лихорадочный приступ, больше шансов заболеть.
Эпилепсия разовьется только у небольшого процента детей с фебрильными припадками.
Если у ребенка припадки с лихорадкой, а также припадки без лихорадки, это не считается лихорадочными припадками; это считается эпилепсией или судорожным расстройством.
фебрильных изъятий | NHS inform
Лихорадочный припадок — это приступ, который может произойти, когда у ребенка поднялась температура.
Лихорадочные судороги также иногда называют фебрильными судорогами. Они относительно распространены и в большинстве случаев несерьезны.
Примерно у одного из 20 детей в какой-то момент будет хотя бы один фебрильный припадок. Чаще всего они возникают в возрасте от шести месяцев до трех лет.
Во время фебрильного приступа тело ребенка обычно становится скованным, он теряет сознание, его руки и ноги подергиваются.Некоторые дети могут обмочиться. Это известно как тонический клонический припадок.
Подробнее о симптомах фебрильных судорог
Что делать при изъятии
Если у вашего ребенка фебрильные судороги, поместите его в положение восстановления. Положите их на бок, на мягкую поверхность, лицом в сторону. Это предотвратит проглатывание рвоты, оставит дыхательные пути открытыми и поможет предотвратить травмы.
Оставайтесь с ребенком и постарайтесь записать, как долго длится припадок.
Если это первый припадок у вашего ребенка или он длится более пяти минут, как можно скорее отвезите его в ближайшую больницу или позвоните по номеру 999, чтобы вызвать скорую помощь. Хотя маловероятно, что что-то серьезно не так, лучше убедиться.
Если у вашего ребенка ранее были фебрильные судороги, и они продолжаются менее пяти минут, позвоните своему терапевту или в службу NHS 24 111 за консультацией.
Не кладите ребенку в рот ничего, включая лекарства, во время припадка, потому что есть небольшая вероятность, что он может прикусить язык.
Почти все дети полностью выздоравливают после фебрильного припадка.
Подробнее о диагностике фебрильных судорог и лечении фебрильных судорог
Виды фебрильных припадков
Существует два основных типа фебрильных припадков.
Простой фебрильный припадок
Простые фебрильные судороги — наиболее распространенный тип фебрильных судорог, на которые приходится около восьми из 10 случаев. Подходит, что:
- — тонический клонический припадок (см. Выше)
- длится менее 15 минут
- не появляется повторно в течение 24 часов или периода, в течение которого ваш ребенок болен
Сложный фебрильный припадок
Сложные фебрильные судороги встречаются реже, на их долю приходится 2 случая из 10.Сложный фебрильный припадок — это любой припадок, который имеет одну или несколько из следующих особенностей:
- захват длится более 15 минут
- у вашего ребенка симптомы проявляются только в одной части тела (это называется частичным или очаговым припадком)
- у вашего ребенка новый приступ в течение 24 часов после первого приступа или в тот же период болезни
- Ваш ребенок не полностью оправился от припадка в течение одного часа
Почему возникают фебрильные судороги
Причина фебрильных судорог неизвестна, хотя они связаны с началом лихорадки (высокая температура 38 ° C (100.4F) или выше).
В большинстве случаев причиной высокой температуры является инфекция, например:
Также может быть генетическая связь с фебрильными припадками, потому что шансы на припадок увеличиваются, если у близкого члена семьи они были в анамнезе. Примерно каждый четвертый ребенок, страдающий фебрильными судорогами, имеет семейный анамнез этого состояния.
Подробнее о причинах фебрильных судорог
Осложнения
Лихорадочные припадки связаны с повышенным риском эпилепсии, а также с другими проблемами.
Результаты недавних исследований могут указывать на связь между фебрильными припадками и внезапной необъяснимой смертью в детстве (SUDC), возможно, из-за связи между фебрильными припадками и эпилепсией.
Однако эта связь не была доказана, и SUDC невероятно редок, затрагивая примерно одного ребенка из 100 000, что эквивалентно вероятности 0,001%.
Кроме того, в одном из крупнейших исследований такого рода было изучено более 1,5 миллиона детей с фебрильными припадками в анамнезе и не было обнаружено свидетельств повышенного риска смерти в более позднем детстве или во взрослом возрасте.
Фебрильные судороги и эпилепсия
Многие родители опасаются, что если у их ребенка будет один или несколько фебрильных припадков, у них разовьется эпилепсия, когда они станут старше. Эпилепсия — это состояние, при котором у человека повторяются приступы без температуры.
Хотя верно то, что дети, у которых в анамнезе были фебрильные судороги, имеют повышенный риск развития эпилепсии, следует подчеркнуть, что этот риск все еще невелик.
По оценкам, у детей с простыми фебрильными припадками в анамнезе один шанс из 50 заболеть эпилепсией в более позднем возрасте.У детей с сложными фебрильными припадками в анамнезе шанс развития эпилепсии в более позднем возрасте составляет один из 20.
Это для сравнения примерно один шанс из 100 для людей, у которых не было фебрильных судорог.
Информация об эпилепсии | Гора Синай
Противоэпилептические препараты (AED) включают множество типов лекарств, но все они действуют как противосудорожные средства.
Приступы часто можно контролировать с помощью схемы приема одного лекарства. Прием препарата обычно начинают с низкой дозы, а затем постепенно повышают ее до более высокой до тех пор, пока приступы не купируются или не возникают побочные эффекты.Если одно лекарство не помогает контролировать судороги, к нему добавляются другие. Конкретные препараты и то, следует ли использовать более одного, определяются различными факторами, в том числе возрастом и состоянием здоровья человека, а также профилем побочных эффектов препарата.
В течение первых нескольких месяцев терапии ваш лечащий врач, вероятно, назначит анализы крови, чтобы проверить функцию печени и почек, а также контролировать уровень лекарств и любые побочные эффекты. Вы должны сообщить своему врачу, как вы себя чувствуете и испытываете ли у вас судороги.Обязательно сообщите своему врачу о любых лекарствах, лечебных травах или пищевых добавках, которые вы принимаете. AED могут взаимодействовать со многими другими лекарствами.
Все противоэпилептические препараты могут увеличивать риск суицидальных мыслей и поведения (суицидальности). Исследования показали, что самый высокий риск суицида может возникнуть уже через 1 неделю после начала лечения лекарствами и может продолжаться не менее 24 недель. Людей, принимающих эти препараты, следует контролировать на предмет наличия признаков депрессии, изменений в поведении или суицидальности.
Есть десятки противоэпилептических препаратов. Ниже приведены некоторые из наиболее часто назначаемых.
Вальпроат
Вальпроат натрия (Депакон, дженерик), вальпроевая кислота (Депакен, дженерик) и дивалпроекс натрия (Депакот, дженерик) являются противосудорожными средствами, которые химически очень похожи друг на друга. (В этом отчете они все вместе именуются вальпроатом.) Продукты вальпроата являются наиболее широко назначаемыми противоэпилептическими препаратами во всем мире. Они являются лучшим выбором для людей с идиопатической генерализованной тонико-клонической эпилепсией, а также используются для предотвращения почти всех других крупных приступов.
Эти препараты обладают рядом побочных эффектов, которые зависят от дозировки и продолжительности. Большинство побочных эффектов возникают на ранних этапах терапии, а затем проходят. Наиболее частые побочные эффекты — расстройство желудка и увеличение веса. Менее распространенные побочные эффекты включают головокружение, истончение и выпадение волос, а также трудности с концентрацией внимания.
К серьезным побочным эффектам относятся:
- Более высокий риск серьезных врожденных дефектов, чем у других ПЭП, особенно при приеме в первом триместре беременности.В частности, эти препараты связаны с деформациями расщелины лица (расщелина губы или неба) и когнитивными нарушениями. [См. «Лечение во время беременности» в разделе «Лечение».]
- Повреждение или отказ печени — редкий, но чрезвычайно опасный побочный эффект, который обычно поражает детей с врожденными дефектами, принимающих более одного противосудорожного препарата.
- Панкреатит (воспаление поджелудочной железы) и проблемы с почками также являются редкими, но серьезными побочными эффектами.
Карбамазепин
Карбамазепин (Тегретол, Экветро, Карбатрол и дженерик) используется при многих типах эпилепсии, включая парциальные припадки, генерализованные тонико-клонические (большие) припадки и смешанные припадки.Доступна жевательная форма для детей.
Общие побочные эффекты карбамазепина включают головокружение, сонливость, проблемы с ходьбой и координацией, тошноту и рвоту.
Карбамазепин может снизить эффективность гормональных форм контроля над рождаемостью. Он также может взаимодействовать со многими типами лекарств, отпускаемых по рецепту.
Более серьезные побочные эффекты могут включать:
- Редкие, но опасные для жизни кожные реакции, включая токсический эпидермальный некролиз и синдром Стивенса-Джонсона.Эти кожные реакции вызывают сыпь, язвы во рту, шелушение и образование пузырей и другие серьезные симптомы. У людей азиатского происхождения риск кожных реакций в 10 раз выше, чем у представителей других национальностей.
- Заболевания костного мозга крови, такие как апластическая анемия и агранулоцитоз.
- Обязательно сообщите своему врачу, если у вас болит горло, жар, появляются легкие синяки, необычное кровотечение или сильная усталость.
- Длительная терапия может вызвать потерю плотности костной ткани (остеопороз) у женщин.
- Врожденные дефекты могут возникнуть при приеме во время беременности.Этот препарат также может передаваться через грудное молоко.
Некоторые другие препараты, а также грейпфрут, севильские апельсины и тангело могут повышать уровень карбамазепина в крови и повышать риск побочных эффектов.
Фенитоин
Фенитоин (дилантин, дженерик) часто назначают в качестве лекарственного средства первой линии для лечения генерализованных тонико-клонических (grand mal) припадков и сложных очаговых припадков с нарушением сознания. Этот препарат можно использовать отдельно или в комбинации с другими противоэпилептическими средствами.
Наиболее частые побочные эффекты фенитоина включают проблемы с ходьбой и координацией, невнятную речь, спутанность сознания, головокружение, проблемы со сном и тремор.
Более серьезные побочные эффекты могут включать:
- Размягчение костей (остеомаляция), что может привести к переломам
- Тяжелые и редкие опасные для жизни кожные реакции (синдром Стивенса-Джонсона, токсический эпидермальный некроз)
- Врожденные дефекты, если принимается во время беременности
- Взаимодействие с другими лекарствами, отпускаемыми по рецепту
Барбитураты (фенобарбитал и примидон)
Фенобарбитал (люминал, дженерик), также называемый фенобарбитоном, является барбитуратов противосудорожным средством.Примидон (мизолин, дженерик) превращается в организме в фенобарбитал и имеет те же преимущества и побочные эффекты.
Барбитураты могут использоваться для предотвращения больших (тонико-клонических) припадков или фокальных припадков. Как правило, они больше не используются в качестве препаратов первого ряда, хотя могут быть первичным препаратом, назначаемым новорожденным и детям младшего возраста.
Многие люди испытывают трудности с побочными эффектами. Наиболее частыми и неприятными побочными эффектами барбитуратов являются:
- Сонливость
- Проблемы с памятью
- Проблемы с задачами, требующими постоянной производительности
- Проблемы с моторикой
- Гиперактивность, особенно у детей и пожилых людей
- Депрессия
Когда Фенобарбитал, принятый во время беременности, также как фенитоин и вальпроат, может привести к нарушению когнитивных функций у ребенка.Есть некоторые свидетельства того, что фенобарбитол может вызывать проблемы с сердцем у плода.
Этосуксимид и аналогичные препараты
Этосуксимид (заронтин, дженерик) используется при малейших (абсансных) судорогах у детей и взрослых, у которых не было других приступов. Метсуксимид (Целонтин), препарат, подобный этосуксимиду, может быть подходящим в качестве дополнительного лечения трудноизлечимой эпилепсии у детей.
Этот препарат может вызвать проблемы с желудком, головокружение, потерю координации и вялость.В редких случаях это может вызвать серьезные и даже смертельные аномалии крови.
Клоназепам
Клоназепам (клонопин, дженерик) рекомендуется при миоклонических и атонических припадках, которые не поддаются контролю другими препаратами, а также при эпилептическом синдроме Леннокса-Гасто. Хотя клоназепам может предотвратить генерализованные или фокальные судороги, у людей обычно развивается толерантность к препарату, что вызывает повторные приступы.
Людям с заболеванием печени или острой угловой глаукомой не следует принимать клоназепам, а людям с проблемами легких следует применять препарат с осторожностью.Клоназепам может вызывать привыкание, а резкая отмена может вызвать эпилептический статус. Побочные эффекты включают сонливость, дисбаланс и шатание, раздражительность, агрессию, гиперактивность у детей, увеличение веса, проблемы с глазными мышцами, невнятную речь, тремор, проблемы с кожей и проблемы с желудком.
Ламотриджин
Ламотриджин (ламиктал, дженерик) одобрен в качестве дополнительной (дополнительной) терапии фокальных (частичных) припадков и генерализованных припадков, связанных с синдромом Леннокса-Гасто, у детей в возрасте от 2 лет и старше и у взрослых.
Ламотриджин также одобрен в качестве дополнительной терапии для лечения первично-генерализованных тонико-клонических приступов, также известных как «grand mal» судороги, у детей в возрасте от 2 лет и старше и взрослых. В тех случаях, когда вальпроат натрия не подходит, его также можно использовать в качестве лечения первой линии. Ламотриджин можно использовать в качестве монотерапии (монотерапии) для взрослых с парциальными припадками. Противозачаточные таблетки снижают уровень ламотриджина в крови.
Общие побочные эффекты включают головокружение, головную боль, нечеткость или двоение в глазах, нарушение координации, сонливость, тошноту, рвоту, бессонницу и сыпь.Хотя в большинстве случаев сыпь легкая, в редких случаях она может стать очень сильной. Риск появления сыпи увеличивается, если препарат начинают с слишком высокой дозы или если он используется в сочетании с вальпроатом. (Серьезная сыпь чаще встречается у маленьких детей, принимающих препарат, чем у взрослых.) Сыпь, скорее всего, появится в течение первых 8 недель лечения. Обязательно немедленно сообщите своему врачу, если у вас появится сыпь, даже если она легкая.
Ламотриджин может вызывать асептический менингит. Симптомы менингита могут включать головную боль, жар, ригидность шеи, тошноту, рвоту, сыпь и чувствительность к свету.Если вы испытываете эти симптомы, немедленно обратитесь к своему провайдеру.
Габапентин
Габапентин (нейронтин, дженерик) — дополнительный препарат для контроля приступов с фокальным началом у взрослых и детей.
Побочные эффекты включают сонливость, головную боль, усталость и головокружение. Может произойти некоторая прибавка в весе. Дети могут испытывать гиперактивность или агрессивное поведение.
Прегабалин
Прегабалин (Lyrica) похож на габапентин. Он одобрен в качестве дополнительной терапии для лечения приступов с фокальным началом у взрослых с эпилепсией.
Побочные эффекты включают головокружение, сонливость, сухость во рту, отек рук и ног, помутнение зрения, увеличение веса и проблемы с концентрацией внимания.
Топирамат
Топирамат (топамакс, дженерик) аналогичен фенитоину и карбамазепину и используется для лечения самых разных судорог у взрослых и детей. Он одобрен в качестве дополнительной терапии для людей с генерализованными тонико-клоническими приступами, приступами с фокальным началом или припадками, связанными с синдромом Леннокса-Гасто.Он также одобрен как монотерапия.
Большинство побочных эффектов являются легкими или умеренными, и их можно уменьшить или предотвратить, начав с низких доз и постепенно увеличивая дозировку. Общие побочные эффекты могут включать онемение и покалывание, усталость, нарушение вкуса, трудности с концентрацией внимания и потерю веса. Серьезные побочные эффекты могут включать острую глаукому и другие проблемы с глазами. Немедленно сообщите своему врачу, если у вас нечеткое зрение или боль в глазах. При использовании во время беременности топирамат может увеличить риск возникновения врожденных дефектов заячьей губы или неба.
Окскарбазепин
Окскарбазепин (трилептал, дженерик) аналогичен фенитоину и карбамазепину, но обычно имеет меньше побочных эффектов. Он одобрен в качестве одноразовой или дополнительной терапии для лечения очаговых приступов у взрослых и детей в возрасте от 4 лет и старше.
Серьезные побочные эффекты, хотя и встречаются редко, включают синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Эти кожные реакции вызывают сильную сыпь, которая может быть опасной для жизни. Сыпь и лихорадка также могут быть признаком полиорганной гиперчувствительности, еще одного серьезного побочного эффекта, связанного с этим препаратом.Окскарбазепин может снизить уровень натрия (гипонатриемия). Ваш врач может захотеть контролировать уровень натрия (соли) в вашей крови.
Этот препарат может снизить эффективность противозачаточных таблеток. Женщинам, принимающим окскарбазепин, может потребоваться другой тип контрацепции.
Зонисамид
Зонисамид (Зонегран, дженерик) одобрен в качестве дополнительной терапии для взрослых с парциальными припадками.
Зонисамид увеличивает риск образования камней в почках. Это может уменьшить потоотделение и вызвать резкое повышение температуры тела, особенно в жаркую погоду.Другие побочные эффекты имеют тенденцию уменьшаться со временем и могут включать головокружение, забывчивость, головную боль, потерю веса и тошноту.
Леветирацетам
Леветирацетам (Кеппра, дженерик) одобрен как для перорального, так и для внутривенного введения в качестве дополнительной терапии для лечения многих типов судорог как у детей, так и у взрослых.
Побочные эффекты, как правило, возникают в первый месяц. К ним относятся сонливость, головокружение и утомляемость. Более серьезные побочные эффекты могут включать мышечную слабость и трудности с координацией, изменения в поведении и повышенный риск инфекций.
Бриварацетам
Бриварацетам (Бривиакт), аналог леветирацетама, недавно был одобрен FDA в качестве дополнительной терапии фокальных припадков у людей в возрасте от 16 лет и старше, страдающих эпилепсией. Бриварацетам имеет те же побочные эффекты, что и леветирацетам, и в настоящее время используется в качестве дополнительной терапии в случаях, когда другие противоэпилептические препараты неэффективны.
Тиагабин
Тиагабин (Габитрил) работает за счет увеличения активности тормозного нейромедиатора ГАМК.Тиагабин одобрен как дополнительный препарат для лечения фокальных приступов у взрослых и детей в возрасте от 12 лет и старше. Это может вызвать серьезные побочные эффекты, включая головокружение, усталость, возбуждение и тремор.
Эзогабин
Эзогабин (Потига), средство, открывающее калиевые каналы, одобрено для лечения парциальных припадков у взрослых. Эзогабин используется как дополнительное лекарство. Его наиболее серьезный побочный эффект — задержка мочи. Люди, принимающие этот препарат, должны находиться под наблюдением на предмет выявления таких симптомов, как затрудненное начало мочеиспускания, слабая струя мочи или болезненное мочеиспускание.
Другие побочные эффекты могут включать проблемы с координацией, проблемы с памятью, суицидальные мысли и поведение, утомляемость, головокружение и двоение в глазах. В 2013 году FDA предупредило, что этот препарат может вызвать аномалии сетчатки, потерю зрения и обесцвечивание кожи.
Perampanel
Perampanel (Fycompa) одобрен как дополнительное средство для лечения очаговых приступов с вторичной генерализацией или без нее у людей в возрасте от 12 лет и старше. Perampanel — первый в новом классе AED для неконтролируемой парциальной эпилепсии.Он нацелен на рецептор глутамата AMPA, который участвует в судорожной активности. Недавние исследования показывают, что он также может быть полезен при лечении генерализованных тонико-клонических припадков.
Перампанел принимают в виде таблетки один раз в день. Общие побочные эффекты могут включать головокружение, сонливость и усталость. Perampanel также имеет предупреждение в рамке, чтобы предупредить о потенциальных рисках серьезных изменений настроения и психических расстройств, включая раздражительность, агрессию, беспокойство и агрессивные мысли или поведение.
Реже используемые AED
Felbamate (Felbatol)
Эффективное противосудорожное средство.Однако из-за сообщений о случаях смерти от печеночной недостаточности и серьезного заболевания крови, называемого апластической анемией, фелбамат рекомендуется только при определенных обстоятельствах. Они включают тяжелую эпилепсию, такую как синдром Леннокса-Гасто, или в качестве монотерапии парциальных припадков у взрослых, когда другие лекарства неэффективны, и если польза от этого лечения считается выше, чем существенный риск очень серьезных побочных реакций, упомянутых выше.
Вигабатрин (Сабрил)
Вигабатрин имеет серьезные побочные эффекты, такие как нарушения зрения и потеря зрения, и обычно назначается только в особых случаях.Иногда его назначают в малых дозах детям с синдромом Леннокса-Гасто. Вигабатрин также назначают в виде перорального раствора с низкой дозой для лечения детских спазмов у детей в возрасте от 1 месяца до 2 лет.
Клобазам (Онфи)
Бензодиазепиновый препарат, назначаемый в качестве дополнительного лечения детям с синдромом Леннокса-Гасто. Это может вызвать редкие, но серьезные кожные реакции, такие как синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Риск этих реакций наиболее высок в течение первых 8 недель лечения.Хотя эти типы серьезных кожных реакций могут возникать при приеме других ПЭП, они обычно не связаны с бензодиазепиновыми препаратами.
Каннабидиол (Epidiolex)
Каннабидиол (CBD) является химическим компонентом растения Cannabis sativa, широко известного как марихуана. CBD не несет ответственности за интоксикацию («кайф»), вызванную употреблением марихуаны, которая вместо этого вызывается психоактивным соединением тетрагидроканнабинолом (THC).
Медицинская марихуана была исследована в качестве потенциального средства лечения некоторых тяжелых типов эпилепсии, которые устойчивы к лечению противоэпилептическими препаратами.В 2018 году FDA одобрило содержащий каннабидиол (CBD) пероральный раствор (Epidiolex) для лечения судорог, связанных с синдромом Леннокса-Гасто и синдромом Драве, у пациентов в возрасте двух лет и старше. Epidiolex был первым одобренным FDA препаратом, который содержит очищенное лекарственное вещество, полученное из марихуаны. Возможные побочные эффекты Epidiolex включают нарушения сна и повреждение печени.
Эпилепсия и сон: проблемы и решения
Эпилепсия — это группа из более чем 30 заболеваний, при которых аномальная активность мозга вызывает предрасположенность к судорогам.Он поражает примерно 1 из 26 американцев и является 4-м наиболее распространенным неврологическим расстройством после мигрени, инсультов и болезни Альцгеймера.
Эпилепсия и сон имеют двунаправленную взаимосвязь, а это означает, что плохой сон может вызвать эпилептические припадки и, в то же время, эпилепсия может способствовать нарушению сна.
Изучение этих сложных взаимоотношений может помочь людям с эпилепсией понять влияние этого состояния на сон, узнать о рисках потери сна и дать им возможность позаботиться о своем здоровье.
Эпилепсия и мозг
Мозг состоит из нервных клеток, которые общаются посредством небольших электрических импульсов. Эти импульсы перемещаются по телу с помощью химических посредников, называемых нейротрансмиттерами. В норме электрическая активность мозга относительно упорядочена.
У людей с диагнозом эпилепсия электрическая активность и связи мозга становятся ненормальными, с внезапными всплесками электрических импульсов, которые влияют на мысли, чувства и действия человека.Есть много типов эпилепсии и синдромов эпилепсии.
Эпилепсия и сон
Врачи и ученые давно наблюдали связь между сном и эпилептическими припадками. Аристотель наблюдал эту связь еще в древности, а врачи в конце 19 века признали, что большинство ночных припадков происходит почти сразу после того, как человек засыпает и просыпается.
Исследователи продолжают изучать многие важные связи между сном и эпилепсией. Сон — ценный инструмент в диагностике эпилепсии, и исследования продолжают изучать влияние сна на время и частоту приступов.
Диагностика эпилепсии
Врачи считают диагноз эпилепсии, если у человека два или более неспровоцированных приступа с интервалом не менее 24 часов. Хотя эпилептические припадки могут быть связаны с заболеваниями, травмами головного мозга, аномальным развитием мозга или наследственным генетическим заболеванием, чаще всего причина неизвестна.
Когда невролог обследует человека, страдающего судорогами, он использует один из инструментов — электроэнцефалограмму (ЭЭГ). ЭЭГ используются для определения наличия и местоположения аномальной электрической активности в головном мозге, которая сообщает врачам, исходит ли аномальная активность от всего мозга или от небольшой части.Неврологи также ищут специфические паттерны мозговой активности на ЭЭГ, которые называются эпилептиформными аномалиями. Эти аномальные мозговые волны могут проявляться в виде шипов, резких волн или рисунков всплесков.
Эпилептиформные аномалии с большей вероятностью возникают во время определенных типов сна, особенно во время стадий сна, связанных с сном с медленным движением глаз (NREM). Чтобы повысить вероятность обнаружения этих аномалий тройничного нерва во время обследования, пациентов могут попросить спать во время одной части ЭЭГ.
Эпилептические припадки во сне
Эпилептические припадки могут возникать в любое время дня и ночи. Около 20% людей с эпилепсией испытывают приступы только во сне, у 40% — только во время бодрствования, а у 35% — как во время бодрствования, так и во сне.
Одна из гипотез о связи между сном и судорожной активностью включает способы, которыми электрическая активность в различных областях мозга имеет тенденцию синхронизироваться во время медленного сна. Чрезмерная или гиперсинхронизация может привести к судорогам.Другая гипотеза связана с физиологическими изменениями, связанными с циркадными ритмами и производством мелатонина.
Несколько распространенных синдромов эпилепсии включают судороги, возникающие во время сна.
- Ночная эпилепсия лобной доли (NFLE): У людей с диагнозом NFLE почти все приступы происходят во время NREM-сна. Это состояние может возникнуть в любом возрасте, но чаще всего начинается в детстве. После пробуждения люди с NFLE могут не осознавать активность приступов в ночное время.
- Доброкачественная эпилепсия с центрально-височными спайками (BECTS): BECTS — это наиболее часто диагностируемая эпилепсия у детей, обычно начиная с 3–13 лет. У детей с этим типом эпилепсии 70% приступов возникают во время сна, обычно сразу после засыпания или прямо перед пробуждением утром.
- Синдром Панайотопулоса: Этот тип эпилепсии обычно чаще всего возникает у детей в возрасте от 3 до 6 лет. Примерно 70% судорог происходит во время сна, а еще 13% — при пробуждении ребенка.К счастью, у большинства детей с этим синдромом до ремиссии происходит менее пяти приступов.
Другие эпилепсии, которые возникают в основном во время сна, включают аутосомно-доминантную ночную эпилепсию лобных долей, синдром Леннокса-Гасто и эпилепсию с непрерывной всплесковой волной во сне (CSWS).
Эпилепсия и депривация сна
Правильное количество сна важно для людей, страдающих эпилепсией. Хотя эта связь присутствует не у всех пациентов, потеря сна может увеличить частоту приступов у людей с эпилепсией, в том числе у тех, у кого в анамнезе не было припадков.
Одна из гипотез, почему недосыпание может вызывать судороги, связана с возбудимостью нейронов. Когда вы спите, нейроны в головном мозге с большей вероятностью будут производить большие изменения в электрической активности. У человека, страдающего эпилепсией, эти большие изменения электрической активности могут стать ненормальными и привести к судорогам.
Эпилепсия и расстройства сна
Сон жизненно важен для психического и физического здоровья. К сожалению, нарушения сна часто встречаются у людей с диагнозом эпилепсия.Есть несколько типов нарушений сна, связанных с эпилепсией.
- Бессонница: Проблемы с засыпанием и засыпанием часто встречаются у людей с диагнозом эпилепсия, от 24 до 55% страдают бессонницей. Бессонница у людей с эпилепсией может быть вызвана несколькими факторами, такими как ночные припадки, прием лекарств, а также последствия тревоги и депрессии.
- Обструктивное апноэ во сне: Обструктивное апноэ во сне (СОАС) — это респираторное заболевание, сопровождающееся полным или частичным коллапсом верхних дыхательных путей во время сна.ОАС поражает до 30% людей, страдающих эпилепсией, что в два раза чаще, чем среди населения в целом. Это состояние может вызывать храп, частые пробуждения и затруднять полноценный ночной отдых.
Парасомнии — это расстройства сна, сопровождающиеся необычным поведением, которое проявляется как до, так и во время сна, а также при пробуждении. Парасомнии можно разделить на три группы: связанные с NREM, связанные с REM и другие парасомнии.
Исследователи все еще не раскрывают сложную взаимосвязь между парасомниями и эпилепсией.Некоторые формы эпилепсии трудно отличить от парасомнии, и у многих людей с эпилепсией также диагностируется парасомния.
- Парасомнии, связанные с NREM: Эта группа расстройств включает лунатизм, страх во сне и расстройства возбуждения. Некоторые типы эпилепсии, такие как ночная эпилепсия лобных долей, отражают расстройства возбуждения, и дифференцировать эти состояния может быть непросто. Еще больше осложняют это нарушение, нарушения возбуждения обнаруживаются в семейном анамнезе до трети пациентов с ночной лобной эпилепсией.
- Парасомния, связанная с REM: Расстройство поведения во сне REM, один из типов парасомнии, связанной с REM, включает вокализации и внезапные движения тела во время сна. Это состояние часто остается недиагностированным и может возникать у 12% пожилых людей, страдающих эпилепсией.
Эпилепсия и дети
Детство — время безмерного роста и развития. Сон особенно важен в это время, он играет роль во всем, от роста до обучения и памяти.
Проблемы со сном часто встречаются у детей с эпилепсией. В исследовании, в котором сравнивали детей, страдающих эпилепсией, с их здоровыми братьями и сестрами, было обнаружено, что детям с эпилепсией труднее засыпать и спать, больше нарушений сна и повышенная дневная сонливость.
У детей с эпилепсией важно контролировать проблемы со сном. Связанные со сном нарушения дыхания, такие как OSA, присутствуют у 30-60% детей с эпилепсией, а парасомнии обычно наблюдаются при определенных типах детской эпилепсии.
Хотя стратегии улучшения нарушений сна у детей, страдающих эпилепсией, все еще изучаются, несколько исследователей указывают на пользу вмешательства родителей в отношении детей с другими состояниями, влияющими на сон. Родители детей, страдающих эпилепсией, могут получить пользу от разговора с медицинской бригадой ребенка, чтобы настроить подход к лечению проблем со сном, чтобы уменьшить судороги и минимизировать долгосрочные осложнения.
Управление эпилепсией
Лечение эпилепсии может помочь многим людям снизить частоту приступов.Чаще всего для лечения используются лекарства, которые называются противосудорожными или противоэпилептическими средствами. Другие варианты лечения включают хирургическое вмешательство и стимуляцию блуждающего нерва, которые могут помочь, когда приступы не купируются лекарствами.
Люди с диагнозом эпилепсия также получают пользу от изменения образа жизни, которое помогает им взять на себя ответственность за свое здоровье и потенциально уменьшить судороги. Стратегии самоконтроля, такие как достаточный сон и изменение диеты, могут быть важной частью лечения эпилепсии.
Лекарства и эпилепсия
Противоэпилептические препараты могут влиять на сон, хотя часто бывает трудно определить, связаны ли проблемы со сном с лекарствами или с физическими и социальными последствиями эпилепсии. Побочные эффекты этих лекарств могут варьироваться от пациента к пациенту. Некоторые лекарства могут вызывать у людей сонливость, а другие — повышенную бдительность.
Врачи могут использовать потенциальные эффекты противоэпилептических препаратов для лечения пациентов с проблемами сна.Например, врачи могут назначить ночное применение противоэпилептических препаратов, вызывающих сонливость у пациентов с бессонницей. Они могут назначать дневное применение противоэпилептических препаратов со стимулирующим действием пациентам с дневной сонливостью.
Многие люди, страдающие эпилепсией, задаются вопросом, могут ли снотворные помочь им улучшить качество сна и минимизировать судороги. На сегодняшний день влияние мелатонина на качество сна у пациентов с эпилепсией неубедительно. Любой, кто страдает эпилепсией, заинтересован в использовании снотворных, должен проконсультироваться со своим врачом.
Советы для лучшего сна
Недосыпание может повлиять на настроение и качество жизни людей, страдающих эпилепсией. Фактически, одна из самых частых жалоб людей, страдающих эпилепсией, — это чрезмерная дневная сонливость. Проблемы со сном у людей с эпилепсией, вероятно, связаны с сочетанием факторов, включая эффекты ночных припадков, побочные эффекты противоэпилептических препаратов, а также стресс и тревогу, которые часто идут рука об руку с лечением эпилепсии и преодолением социальной стигмы.
Людям, страдающим эпилепсией, будет полезно тесно сотрудничать со своей медицинской бригадой и сообщать обо всех проблемах, связанных со сном, с которыми они сталкиваются. Вот несколько тем, которые может быть полезно обсудить с врачом:
- Спросите о нарушениях сна : поговорите со своим врачом о потенциально недиагностированном нарушении сна, лечение которого может помочь вам лучше справиться с эпилепсией. Например, лечение нарушений сна, таких как OSA, может помочь уменьшить судороги до 50%.
- Разговор о побочных эффектах лекарств : Для врачей важно знать, действуют ли противоэпилептические препараты и есть ли какие-либо неожиданные побочные эффекты. Спросите своего врача о том, каких побочных эффектов вам следует ожидать, и сообщайте своему врачу о любых побочных эффектах, которые вы испытываете.
- Обсудите стресс и тревогу : Жизнь с эпилепсией может изменить жизнь человека и истощить его как физически, так и эмоционально. Разнообразие эмоций и их изменение — это нормально.Может быть полезно поговорить о своих чувствах с врачом, группой поддержки или консультантом. Эти специалисты могут предложить поддержку и помочь вам научиться справляться со стрессом и тревогой, которые могут мешать качественному сну.
Работая с медицинской бригадой над проблемами сна, люди с эпилепсией также могут улучшить гигиену сна. Хорошая гигиена сна способствует качественному отдыху за счет сосредоточения внимания на привычках, влияющих на сон. Вот несколько советов по улучшению гигиены сна:
- Составьте график сна : Постоянный график сна помогает вам высыпаться в полном объеме, в котором вы нуждаетесь.Сделайте сон своим приоритетом и старайтесь ложиться спать и вставать в одно и то же время каждый день, даже в выходные.
- Сделайте ночной распорядок дня : Создание ночного распорядка поможет вашему телу успокоиться перед сном, и вы сможете быстрее заснуть. Попробуйте установить будильник на 30-60 минут перед сном, чтобы напомнить вам выключить электронику, приглушить свет и попрактиковаться в методах релаксации.
- Улучшение дневных привычек : То, что мы делаем во время бодрствования, может существенно повлиять на наш сон.Постарайтесь получить здоровую физическую активность и естественное освещение в течение дня, избегайте курения, алкоголя, кофеина и приема пищи слишком близко ко сну.
- Была ли эта статья полезной?
- Да Нет
