Расширенная кольпоскопия шейки матки при беременности – ЛДЦ «Кутузовский»
Скидка 50% на прием врача после диагностики по промокоду «МРТ50» для пациентов первый раз посетивших клинику — только 7 дней после исследования.
Кольпоскопия представляет собой высокоинформативный‚ широкодоступный метод диагностики заболеваний шейки матки и влагалища, без которого сегодня невозможно представить обследование женщины с гинекологической патологией.Методы кольпоскопического исследования
Метод кольпоскопии заключается в детальном осмотре внутренней поверхности влагалища и шейки матки при помощи специального прибора — кольпоскопа (микроскопа), который позволяет увеличивать полученное изображение до 15 раз. Кольпоскопия абсолютно безболезненная процедура и занимает от 10 до 30 минут.
Перед кольпоскопией во влагалище вводят гинекологическое зеркало, поверхность влагалища и шейки матки обрабатывают специальными химическими растворами, которые улучшают оптические свойства среды.
- Простая кольпоскопия — применяется для общей оценки состояния шейки матки без применения медикаментозных средств.
- Расширенная кольпоскопия — позволяет выявить и конкретизировать изменения слизистой шейки с помощью медикаментозных средств, трактовка которых при обычном визуальном наблюдении либо затруднена, либо совсем невозможна.
Задачи кольпоскопии:
- — оценить состояние эпителия шейки матки и влагалища;
- — выявить локализацию и границы очага поражения;
- — дифференцировать доброкачественные изменения от подозрительных в отношении злокачественности;
- — осуществить прицельное взятие цитологических мазков и биопсии, что существенно повышает информативность последних.
Кольпоскопия является неинвазивным безопасным методом обследования, не имеющим
противопоказаний. Перед кольпоскопией необходимо соблюдать половой покой 1-2 дня,
и не использовать влагалищные тампоны.
Кольпоскопия также используется и во время беременности для контроля состояния шейки матки. Сама процедура абсолютно безопасна как для женщины, так и для ее будущего ребенка. Она никаким образом не влияет на течение беременности, не увеличивает угрозу прерывания беременности.
Кольпоскопия является одним из ведущих методов обследования, позволяющим подобрать оптимальные способы лечения и контролировать состояние эпителия шейки матки и влагалища в различные физиологические периоды жизни женщины.
В лечебно-диагностическом центре « Кугузовский» Вы можете сделать кольпоскопию быстро и качественно. Высокая квалификация врачей и хорошее современное оборудование позволяет получить достоверный результат.
Наши врачи
Кольпоскопия
Кольпоскопия – это процедура гинекологического осмотра влагалища, шейки матки и вульвы. Проводят данную процедуру при помощи специального устройства – кольпоскопа. Главные показания для кольпоскопии – это отклонение от нормы результатов пап-теста (мазка на цитологию, теста Папаниколау – одно и тоже). Если во время кольпоскопии обнаруживаются необычные, подозрительные образования, то врач сразу может провести биопсию, взяв немного аномальных клеток для дальнейших подробных лабораторных анализов. Многие женщины испытывают тревогу перед кольпоскопией и боятся ее проводить. Зачастую это объясняется недостаточной осведомленностью о самой сути процедуры, о том, что такое кольпоскопия шейки матки, для чего нужна, и как ее делают. Кроме того бытуют мифы, что кольпоскопия – это больно, но в действительности даже биопсия шейки матки считается безболезненной, хотя иногда вызывает ощущение давления, несильную спазматическую боль.
Для чего делают кольпоскопию? Данное исследование используют в диагностике множества женских заболеваний, в их числе следующие: – Генитальные бородавки; – Эрозия шейки матки; – Цервицит – воспаление маточной шейки; – Аномалии предраковые ткани маточной шейки; – Рак шейки матки; – Предраковые изменения вульвы; – Рак вульвы; – Аномалии предраковые ткани влагалища; – Рак влагалища; – и т. д.
Показания для кольпоскопии Процедура кольпоскопия – это исследование, гинекологический осмотр состояния части шейки матки, а также слизистой оболочки всего влагалища, проводимый при помощи кольпоскопа, который позволяет детально исследовать ткани. Показания для кольпоскопии – это наличие необходимости проанализировать и оценить состояние слизистой влагалищной оболочки и шейки матки, провести диагностику заболеваний, подтвердить диагноз. Собственно основная цель процедуры – это обнаружение аномальных, подозрительных тканей, а главное она позволяет отличить опухоль доброкачественную от злокачественной (рак). Помимо этого показания для кольпоскопии – это контролирование эффективности проводимого лечения.
Противопоказания для кольпоскопии Собственно противопоказания для кольпоскопии, учитывая простоту и абсолютную безопасность исследования, отсутствуют. Существует только единственное временное ограничение, по которому к моменту осмотра кольпоскопом должно окончиться менструальное кровотечение – во время месячных процедуру не проводят. И даже беременность не является противопоказанием.
И даже беременность не является противопоказанием.
Кольпоскопия при беременности Кольпоскопия для беременных женщин – абсолютно безопасная процедура, впрочем, о беременности врача в любом случае необходимо до выполнения процедуры уведомить. Но вот при необходимости лечения соответствующие меры откладывают вплоть до рождения ребенка (за исключением случаев, когда новообразования серьезно угрожают женскому здоровью и требуют немедленного вмешательства медиков). Кольпоскопия при беременности здоровью ребенка не угрожает, на роды, а также на способность к зачатию ребенка в будущем никак не влияет. Не имеется причин, которые могут занести процедуру в разряд мероприятий, опасных при беременности. Собственно для беременной безопасна даже биопсия, к которой нередко прибегают в процессе или после кольпоскопии при наличии подозрений на аномалии в тканях и слизистой (хотя биопсия в таких случаях способна вызвать достаточно сильное вагинальное кровотечение). Лечение же после кольпоскопии, как правило, откладывается до родов из-за риска кровотечения, особенно если срок беременности более десяти недель.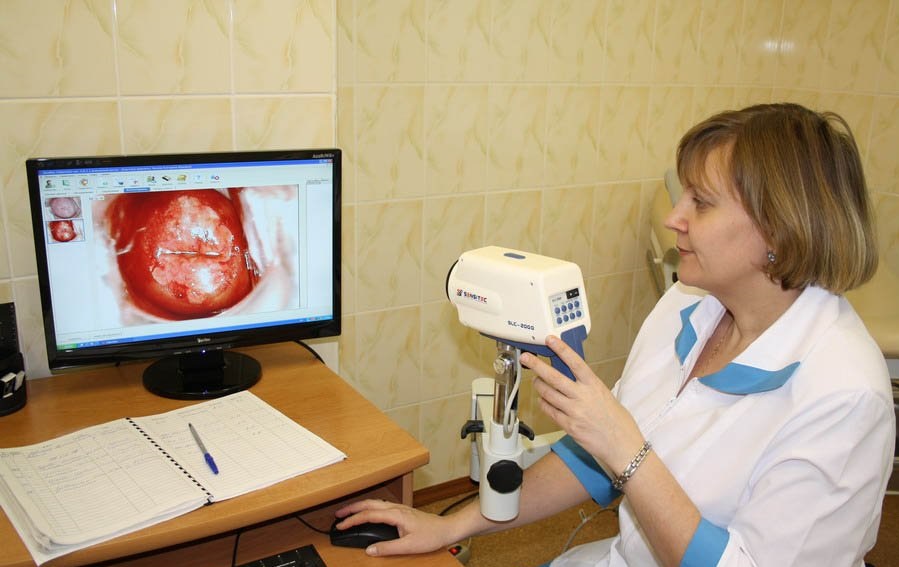
Кольпоскоп – это специальный аппарат, состоящий из микроскопа с оптической и осветительной систем, приспособленный для исследования неконтактным методом. Кольпоскоп содержит бинокулярную оптическую головку, основание аппарата и его штатив, что позволяет устанавливать и использовать аппарат в любом удобном для врача положении. Оптическая головка включает в себя призматический бинокль, который оснащен сменными окулярами для увеличения, позволяющими на расстоянии 195 мм рассмотреть ткани в самых мельчайших подробностях. В головку встроен осветитель, создающий равномерное интенсивное освещение исследуемой врачом поверхности. Сама же процедура кольпоскопии шейки матки, может быть простой и расширенной. Процедура простая включает только осмотр слизистой оболочки шейки матки, после предварительного очищения ее поверхности от всего, что отделяется. Что касается расширенной кольпоскопии, то она заключается в осмотре влагалищной части шейки после ее обработки специальным реагентом, а именно 3%-м раствором уксусной кислоты. Такая обработка позволяет увидеть более четко патологические изменения на ткани, поскольку слои ее слизистой оболочки кратковременно отекают, в обработанной зоне происходит сокращение кровеносных сосудов, уменьшение кровоснабжения тканей.
Кольпоскоп содержит бинокулярную оптическую головку, основание аппарата и его штатив, что позволяет устанавливать и использовать аппарат в любом удобном для врача положении. Оптическая головка включает в себя призматический бинокль, который оснащен сменными окулярами для увеличения, позволяющими на расстоянии 195 мм рассмотреть ткани в самых мельчайших подробностях. В головку встроен осветитель, создающий равномерное интенсивное освещение исследуемой врачом поверхности. Сама же процедура кольпоскопии шейки матки, может быть простой и расширенной. Процедура простая включает только осмотр слизистой оболочки шейки матки, после предварительного очищения ее поверхности от всего, что отделяется. Что касается расширенной кольпоскопии, то она заключается в осмотре влагалищной части шейки после ее обработки специальным реагентом, а именно 3%-м раствором уксусной кислоты. Такая обработка позволяет увидеть более четко патологические изменения на ткани, поскольку слои ее слизистой оболочки кратковременно отекают, в обработанной зоне происходит сокращение кровеносных сосудов, уменьшение кровоснабжения тканей.
Кольпоскопия – это больно, это опасно? Как вы, наверное, уже поняли, процедура является безопасной и безболезненной – это не больно и не опасно. При проведении расширенной кольпоскопии может возникнуть ощущение небольшого жжения от контакта с кислотным реагентом. Тем не менее, пусть в крайне редких случаях, но все же, в результате кольпоскопии могут возникнуть осложнения, такие как: 1. Сильное кровотечение; 2. Боль внизу живота; 3. Инфекция. В случае, если в ближайшие дни после процедуры наблюдаются такие симптомы, как сильное менструальное кровотечение, более обильное, чем обычно (если кровотечение небольшое или кровомазание и сохраняется в течение 2-3 дней после процедуры – это нормально), озноб, жар и сильные боли в нижней части живота, нужна срочная медицинская помощь. Поэтому обратиться к врачу необходимо как можно скорее!
Сильное кровотечение; 2. Боль внизу живота; 3. Инфекция. В случае, если в ближайшие дни после процедуры наблюдаются такие симптомы, как сильное менструальное кровотечение, более обильное, чем обычно (если кровотечение небольшое или кровомазание и сохраняется в течение 2-3 дней после процедуры – это нормально), озноб, жар и сильные боли в нижней части живота, нужна срочная медицинская помощь. Поэтому обратиться к врачу необходимо как можно скорее!
Подготовка к процедуре В преддверии проведения кольпоскопии врач должен рекомендовать вам соблюдать следующие условия: 1. В течение одного-двух дней до процедуры воздержаться от секса. 2. Пару дней до осмотра не пользоваться тампонами, не ставить свечей, не делать вагинальных ванночек, и т.п. – внутренняя флора должна оставаться естественной. 3. При высокой чувствительности женщины, разрешается принять какое-нибудь безрецептурное обезболивающее, например, таблетку парацетамола или ибупрофена непосредственно перед процедурой. Дату проведения исследования выбирать нужно с учетом менструального цикла женщины, чтобы оно не совпало с месячными.
Как делают кольпоскопию Как правило, вся процедура по времени занимает 10-20 минут. Женщина при этом лежит в гинекологическом кресле, собственно, как при самом обычном гинекологическом осмотре. Как делают кольпоскопию? Врач-гинеколог вставляет во влагалище влагалищное зеркало. Металлическая оправа зеркала может доставить несколько неприятных ощущений, просто потому, что бывает холодным, но в обычных условиях болезненным и особо дискомфортным это быть не должно. Затем доктор располагает кольпоскоп в непосредственной близости от гинекологического кресла, на расстоянии нескольких сантиметров. Аппарат позволит врачу рассмотреть шейку матки, влагалище, вульву в увеличенном виде вплоть до клеточного. Для выявления патологических изменений в тканях, врач может нанести на шейку матки Люголь (водный раствор йода), а также раствор уксуса. Легкое, но быстро проходящее жжение вызывает контакт с уксусом. Раствор Люголя никаких ощущений не вызывает вообще. Но здоровые, нормальные клетки ткани при контакте с ним меняют цвет, становясь темно-коричневыми, а вот патологически измененные клетки остаются без изменений. Таким образом, обнаружить их легче, а результат исследования надежнее. При обнаружении аномальных участков доктор может тут же провести биопсию, взяв небольшой образец ткани для анализа – так или иначе, а делать ее при наличии патологии придется все равно, поэтому лучше сразу. Биопсия шейки матки – процедура безболезненная в силу отсутствия в ней нервных окончаний, но несильную спазматическую или давящую боль в нижней части живота она иногда может спровоцировать. Что же касается биопсии нижней части влагалища и вульвы, то это может быть болезненным, поэтому перед началом применяют местное обезболивание, нанося средство на исследуемый участок ткани. В некоторых случаях используют специальное кровеостанавливающее средство, чтобы уменьшить кровотечение после забора образца ткани. Кстати, способом такого забора может быть соскабливание, отделение скальпелем, а может и иссечение ткани проволочной радиоволновой петлей. Ожидать получения результатов биопсии шейки матки можно спустя 10-14 дней.
Таким образом, обнаружить их легче, а результат исследования надежнее. При обнаружении аномальных участков доктор может тут же провести биопсию, взяв небольшой образец ткани для анализа – так или иначе, а делать ее при наличии патологии придется все равно, поэтому лучше сразу. Биопсия шейки матки – процедура безболезненная в силу отсутствия в ней нервных окончаний, но несильную спазматическую или давящую боль в нижней части живота она иногда может спровоцировать. Что же касается биопсии нижней части влагалища и вульвы, то это может быть болезненным, поэтому перед началом применяют местное обезболивание, нанося средство на исследуемый участок ткани. В некоторых случаях используют специальное кровеостанавливающее средство, чтобы уменьшить кровотечение после забора образца ткани. Кстати, способом такого забора может быть соскабливание, отделение скальпелем, а может и иссечение ткани проволочной радиоволновой петлей. Ожидать получения результатов биопсии шейки матки можно спустя 10-14 дней. Что касается достоверности анализа, то она очень высока, а именно 98,6%. Через 4-6 недель после биопсии следует сходить на прием в женскую консультацию.
Что касается достоверности анализа, то она очень высока, а именно 98,6%. Через 4-6 недель после биопсии следует сходить на прием в женскую консультацию.
Что видно при кольпоскопии? Исследование при помощи кольпоскопа позволяет обнаружить даже совсем мелкие, начальные изменения и безошибочно определить расположение и характер заболевания. Во время осмотра оценивают внешний вид и структуру слизистой оболочки: нарушения целостности эпителия, цвет тканей, сосудистый рисунок, форму и наличие желез, границы выявленных образований. Слизистая оболочка в состоянии нормы имеет блестящий, бледно-розовый цвет, во второй части менструального цикла у нее слегка синюшный оттенок. При контакте с раствором Люголя ее поверхность равномерно окрашивается в темно-коричневый цвет, и на таком фоне отчетливо заметны любые аномалии ткани. ПРИ ЭРОЗИИ (эрозия шейки матки – лишенный эпителия участок вблизи влагалища) поверхность эрозии гладкая или мелкозернистая, красного цвета, в виде петель просматриваются кровеносные сосуды на эрозивной поверхности. ПРИ ПСЕВДОЭРОЗИИ (ЭКТОПИИ) эпителий шейки матки (в нормальном состоянии многослойный плоский) замещается цилиндрическим эпителием, имеющим ровные четкие контуры. На кольпоскопии она имеет вид скопления ярко-красных мелких сосочков. ЖЕЛЕЗИСТЫЕ ПОЛИПЫ могут быть различных размеров, единичным и множественными. При рассмотрении отличаются блестящей поверхностью и имеют оттенок от светло-розового до синюшно-багрового. Кроме того, поверхность железистых полипов нередко выглядит как цилиндрический эпителий, и при кольпоскопии походит на эктопию (псевдоэрозию). ПАПИЛЛОМА – разрастания розового цвета, с расширенными сосудами в отдельных сосочках. Когда на нее наносят 3%-й уксусный раствор сосуды сокращаются, а слизистая оболочка на участке патологии бледнеет. ЭНДОМЕТРИОЗ ШЕЙКИ МАТКИ (когда на шейке матки образуется ткань, аналогичная ткани слизистой оболочки тела матки, причем образования эти подвергаются соответствующим «маточным» изменениям в течение всего менструального цикла) отличается неправильной овоидной формой образований имеющих розовый или синюшно-багровый цвета.
ПРИ ПСЕВДОЭРОЗИИ (ЭКТОПИИ) эпителий шейки матки (в нормальном состоянии многослойный плоский) замещается цилиндрическим эпителием, имеющим ровные четкие контуры. На кольпоскопии она имеет вид скопления ярко-красных мелких сосочков. ЖЕЛЕЗИСТЫЕ ПОЛИПЫ могут быть различных размеров, единичным и множественными. При рассмотрении отличаются блестящей поверхностью и имеют оттенок от светло-розового до синюшно-багрового. Кроме того, поверхность железистых полипов нередко выглядит как цилиндрический эпителий, и при кольпоскопии походит на эктопию (псевдоэрозию). ПАПИЛЛОМА – разрастания розового цвета, с расширенными сосудами в отдельных сосочках. Когда на нее наносят 3%-й уксусный раствор сосуды сокращаются, а слизистая оболочка на участке патологии бледнеет. ЭНДОМЕТРИОЗ ШЕЙКИ МАТКИ (когда на шейке матки образуется ткань, аналогичная ткани слизистой оболочки тела матки, причем образования эти подвергаются соответствующим «маточным» изменениям в течение всего менструального цикла) отличается неправильной овоидной формой образований имеющих розовый или синюшно-багровый цвета. Они выступают над общей поверхностью слизистой и кровоточат, если к ним дотронуться. Размеры образований часто изменяются, что зависит от конкретной фазы месячного цикла женщины. В процессе расширенной кольпоскопии цвет очагов эндометриоза почти не изменяется, что важно для диагностики. ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ представляет собой уплотнение слизистой оболочки, при отсутствии лечения лейкоплакия может переродиться в опухоль. На кольпоскопии имеет вид белесоватых шероховатых пятен или тонких пленок, которые легко отделяются от слизистой. РАК ШЕЙКИ МАТКИ на кольпоскопии отличается отечными стекловидными участками с бугристыми выступами, на них заметны сосуды. Причем они не реагируют, не суживаются под воздействием сосудосуживающих реагентов (например, уксусной кислоты) при расширенном исследовании. В таких случаях биопсию делать обязательно.
Они выступают над общей поверхностью слизистой и кровоточат, если к ним дотронуться. Размеры образований часто изменяются, что зависит от конкретной фазы месячного цикла женщины. В процессе расширенной кольпоскопии цвет очагов эндометриоза почти не изменяется, что важно для диагностики. ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ представляет собой уплотнение слизистой оболочки, при отсутствии лечения лейкоплакия может переродиться в опухоль. На кольпоскопии имеет вид белесоватых шероховатых пятен или тонких пленок, которые легко отделяются от слизистой. РАК ШЕЙКИ МАТКИ на кольпоскопии отличается отечными стекловидными участками с бугристыми выступами, на них заметны сосуды. Причем они не реагируют, не суживаются под воздействием сосудосуживающих реагентов (например, уксусной кислоты) при расширенном исследовании. В таких случаях биопсию делать обязательно.
После кольпоскопии Когда в процессе кольпоскопии не проводится биопсия, то активность женщины после процедуры никак ограничивается. День или два после исследования может наблюдаться слабое мажущее кровотечение, но и это встречается достаточно редко. Впрочем, если ситуация иная и Вы столкнулись с какими-то осложнениями – срочно в женскую консультацию! Что же касается проведения биопсии, то болезненные ощущения после нее, как правило, проходят спустя один или два дня, легкое кровотечение вполне может сохраняться до нескольких дней. При этом наличие обильного кровотечения является поводом для незамедлительного обращения к врачу, в особенности в сопровождении боли, температуры и иных отклонений в самочувствии. В случае необычных темных выделений после биопсии тревожиться не стоит – у некоторых женщин такое бывает. В течение недели после процедуры рекомендуется не вступать в половые контакты, не пользоваться тампонами и избегать спринцевания.
Впрочем, если ситуация иная и Вы столкнулись с какими-то осложнениями – срочно в женскую консультацию! Что же касается проведения биопсии, то болезненные ощущения после нее, как правило, проходят спустя один или два дня, легкое кровотечение вполне может сохраняться до нескольких дней. При этом наличие обильного кровотечения является поводом для незамедлительного обращения к врачу, в особенности в сопровождении боли, температуры и иных отклонений в самочувствии. В случае необычных темных выделений после биопсии тревожиться не стоит – у некоторых женщин такое бывает. В течение недели после процедуры рекомендуется не вступать в половые контакты, не пользоваться тампонами и избегать спринцевания.
Кольпоскопия – что это за операция и как к ней подготовиться :: Первая гинекологическая клиника в Красноярске, женская гинекология
Опубликовано 21.06.2019
Рак шейки матки — основная причина смертности женщин в возрасте от 30 до 35 лет. При этом женщина зачастую не может самостоятельно обнаружить патологию, испытывая незначительные жалобы.
Шейка матки имеет особое анатомическое строение. Она устроена таким образом, что гинеколог может увидеть только грубые изменения шейки матки, которые, как правило, являются показателем запущенного процесса. Более детально рассмотреть шейку матки на предмет патологии возможно только под большим увеличением, которое, как раз, и обеспечивает прибор под названием кольпоскоп.
Что такое кольпоскопия
Эта диагностический метод исследования слизистой вульвы, влагалища и шейки матки с помощью специального оптического прибора – кольпоскопа. Процедура является современным, безболезненным и низко затратным методом диагностики шейки матки. При выявлении патологий женской половой системы без кольпоскопии порой не обойтись.
Кольпоскопия позволяет выявить злокачественные, предраковые и доброкачественные патологии шейки матки. При этом при кольпоскопии гинеколог может дополнительно взять соскоб на цитологический анализ, если во время осмотра возникли подозрения или женщина находится в группе риска по возникновению раковых заболеваний.
Многие девушки, у которых есть эрозия шейки матки без напоминаний обращаются к гинекологу и проходят необходимое обследование. Так же о своем здоровье должна заботится каждая девушка, даже при отсутствии патологии, не реже 1раза в год.
Кольпоскопия позволяет увидеть незначительные изменения шейки матки, даже когда на первый взгляд она выглядит абсолютно здоровой. Окрашивание различными красителями помогает выявлять те патологические изменения, которые невозможно рассмотреть при визуальном осмотре шейки матки доктором.
Особенности кольпоскопии
Эта процедура абсолютна безболезненна, напоминает осмотр на кресле, возможно появление небольших неприятных ощущений, которые быстро проходят.
Пациент ложится на гинекологическое кресло, далее с помощью гинекологического зеркала обнажается шейки матки и к необходимой зоне обследования на расстоянии около 30см подводят кольпоскоп. Он представляет собой микроскоп, который подсоединен к экрану. На экране врач видит структурные и анатомические части шейки матки в высоком разрешении. Увеличенное изображение высокого качества позволяет отличить патологию от нормы.
Увеличенное изображение высокого качества позволяет отличить патологию от нормы.
Проведение процедуры возможна в любой день менструального цикла. Период проведения исследования индивидуален и зависит от длительности менструального цикла, но в некоторых случаях и по рекомендации врача рекомендуется проходить процедуру до 10 дня менструального цикла. Проведение кольпоскопии во время менструации невозможно.
При осмотре врач увидит нормальное состояние шейки матки или измененное. Некоторые виды «эрозии» относятся к норме, они требуют регулярного обследования и не нуждаются в «прижигании». При выявлении патологических процессов гинеколог назначает взятие биопсии или анализы на бактериальные и вирусные инфекции.
Зачем проводят кольпоскопию
Чтобы быстро выявить раковые и предраковые заболевания. Пациентке сначала делают пробу по Папаниколау. При выявлении атипичных клеток при цитоморфологическом исследовании мазков назначается биопсия шейки матки.
Если пациентка проходит лечение доброкачественных изменений со стороны шейки матки, вульвы или влагалища, врач назначает кольпоскопию в динамике для контроля эффективности этого лечения.
Как подготовиться к процедуре
Для данной процедуры нет необходимости менять рацион питания, специально брать отпуск или выходные. Т.е. никакой специальной подготовки не требуется. Главное — тщательно следить за гигиеной влагалища и не применять вагинальные средства за 3-4 дня до процедуры.
В течение двух дней до начала исследования разрешается половой акт только в презервативе. Также не рекомендуется использование вагинальных свечей, таблеток, антибактериальных и противогрибковых препаратов, любых медикаментов местного применения. Исключите спринцевание за двое суток до посещения врача.
Процедуру не назначают девушкам без опыта половой жизни, за исключением серьезных показаний и видимых отклонений в стационарном обследовании.
Не стоит бояться данного обследования, так как оно полностью безболезненно и не вызывает осложнений. Напротив, всего 15 минут в кабинете врача могут спасти вашу жизнь. Раковые изменения на ранних стадиях порой невозможно отличить от нормы при обычном гинекологическом осмотре.
Совместно с проведением кольпоскопии врач должен назначить исследование мазков.
Проводят ли кольпоскопию беременным
Гинекологи советуют проводить данное обследование до зачатия ребенка. Если показания к исследованию выявлены во время беременности, это может означать, что зачатие наступило на фоне развивающегося заболевания. Хотя это не всегда подтверждается.
Это безопасная процедура, если соблюдать главные правила этого обследования при беременности:
- Не проводить его на ранних сроках, так как велик риск самопроизвольного аборта;
- Биопсия берется в обязательном порядке при подозрении на злокачественные опухоли;
- Не стоит пугаться сукровичных выделений в течение 5 суток после посещения доктора, при этом они должны быть скудными и не причинять сильную боль.
Кольпоскопия во время беременности не только выявляет раковые и предраковые состояния, но и помогает контролировать ход заболевания, так как не все методы лечения разрешены при беременности.
В течение нескольких дней после процедуры пациентка получает результаты. Лечащий врач прописывает вагинальные свечи и другие лекарственные средства, которые разрешены во время беременности. При небольших отклонениях врач не назначает медикаментозных препаратов — только регулярное наблюдение. После родов назначается повторное обследование.
Какие действия необходимы после процедуры
В течение нескольких дней после обследования возможны небольшие выделения, рекомендуется применять ежедневные средства гигиены. В остальном, женщине нет необходимости изменять привычный образ жизни, питание или отказываться от спорта.
Если брали биопсию… 14 суток после
- Нельзя принимать препараты, в составе которых есть ацетилсалициловая кислота;
- Нельзя делать спринцевания, принимать ванны, посещать сауны и бани;
- Откажитесь на время от тампонов.
- Ограничьте половую жизнь.
При появлении температуры и других нетипичных симптомов, обратитесь к врачу.
При частых аллергических реакциях, следует проверить реакцию организма на раствор уксуса и раствор Люголя. Иногда наблюдается аллергическая реакция, а также цервицит и вагинит.
В наше время различные патологии шейки матки считаются одним из самых распространенных недугов женской половой системы. Из ряда онкологических заболеваний раковые и предраковые состояния шейки матки уступают лишь раку молочной железы.
Кольпоскопия помогает на ранних стадиях выявить патологию и быстро решить проблему. Важно регулярно проходить осмотр гинеколога даже без видимых жалоб. При отклонении мазков по Папаниколау врач назначает биопсию, которая диагностирует проблему на любых стадиях.
Важный совет при проведении кольпоскопии — правильно подбирайте гинекологическую клинику или отделение, читайте отзывы о врачах, узнавайте мнение знакомых.
Имеются противопоказания, необходима консультация специалиста
Список статейКольпоскопия — «Кольпоскопия при беременности. Зачем она нужна? Безопасна ли на раннем сроке? Что взять с собой? Сколько длится? Ощущения?»
Здравствуйте, дорогие читатели. ..
..
Сегодня хочу поговорить на сугубо интимную женскую тематику — кольпоскопия. Столкнулась я с этим впервые во время второй беременности. До этого не было необходимости. А вот после первых родов, как оказалось, не все пошло так гладко.
Что представляет собой кольпоскопия?
Прежде чем попасть на данную процедуру, я естественно ознакомилась детально, что же собой представляет кольпоскопия.
Гинеколог мне сказала, что с собой брать ничего не нужно, просто придти в назначенное время в КПШМ (Кабинет патологии шейки матки). Я-то изначально даже не знала как расшифровывается данная аббревиатура, что представляет собой кольпоскопия, зачем она нужна, как к ней подготовиться и нужно ли вообще готовиться!
Поэтому непосредственно за несколько дней до процедуры я полезла в интернет за ответами на мои вопросы. Все узнала и пошла. Естественно у всех все индивидуально. Я же опишу, как происходило у меня.
Мне кольпоскопия была назначена по причине подозрения эрозии шейки матки. На тот момент я еще пользовалась свечами Бетадин, хотя для более ясной картины «сунуть что-то лишнее» туда не рекомендуется, но отменить я не могла то, что назначил лечащий врач, поэтому пошла с тем, что было.
На тот момент я еще пользовалась свечами Бетадин, хотя для более ясной картины «сунуть что-то лишнее» туда не рекомендуется, но отменить я не могла то, что назначил лечащий врач, поэтому пошла с тем, что было.
Пришла я в назначенное время к гинекологу-хирургу в КПШМ. С собой взяла пеленку и носочки, как обычно на прием к гинекологу.
Сама процедура проводится в гинекологическом кресле. Позы такие же как и при обычном осмотре. Садишься, тебе внутрь хирург-гинеколог вводит зеркало. Для меня эта процедура не из приятных. А на тот момент я еще и пользовалась свечами на основе повидон йода, которые пересушили мне всю слизистую (прошу прощения за подробности, но тема такая интимная), поэтому на этот раз зеркало заходило ну очень больно.
Далее врач под микроскопом рассматривает то, что происходит внутри. У меня увеличение было в 15 раз.
Сама процедура длилась недолго — не более 10 минут. Но у меня не было показаний на биопсию.
В конце мне дали заключение. Прилагаю фото. Оно очень малоинформативно для меня. Врач потом мне объяснила все попроще.
Оно очень малоинформативно для меня. Врач потом мне объяснила все попроще.
Врач действительно подтвердила у меня наличие эрозии. Причем эрозия пошла у меня на месте разрыва после первых родов, т.е. вот уже почти три года я хожу с эрозией, а обратили внимание только во время второй беременности, хотя до этого я неоднократно посещала гинеколога. В целом моя картинка не самая страшная, поэтому сейчас никаких действий предпринимать не нужно, а вот после родов врачи будут решать, что делать.
Мне, конечно, эрозия не доставляет никого дискомфорта, но ведь, если этому не придавать значения, то может развиться дисплазия, а там и до рака недалеко. Почему-то у нас особый контроль ведется только во время беременности, а в остальных случаях «тяп-ляп и готово».
Подведу итог…
Я уже не юная девочка, которая пугалась от слова гинеколог, а при виде кресла теряла сознание. После беременностей и родов я через многие неприятные процедуры прошла, поэтому для меня кольпоскопия не оставила никакой психологической травмы, а только пролила свет на мое внутреннее состояние по женской части.
После кольпоскопии у меня не было каких-либо последующих болей и выделений.
Тот факт, что я пользовалась свечами, на кольпоскопическую картину не оказал влияние, только для меня вызвал не самые приятные ощущения из-за сухости. Врач, естественно, сразу поняла, чем я пользуюсь.
Во время беременности кольпоскопия не приносит никакого вреда и ничем не отличается по ощущениям от осмотра гинекологом с тем же зеркалом. Если и есть какие-либо противопоказания (угроза преждевременных родов, например), то вряд ли врач отправит на данную процедуру.
Всем крепкого здоровья и хорошего самочувствия!
Кольпоскопия шейки матки, подготовка к Кольпоскопии шейки матки, в Барнауле
Рак шейки матки занимает одно из первых мест в структуре онкологических патологий у женщин. Реальной действенной профилактикой этой угрозы является ранняя диагностика и своевременное лечение доброкачественных новообразований и предраковых состояний. Современные прогрессивные методы диагностики и терапии предусматривают щадящие воздействие и сохранение репродуктивной функции.
Кольпоскопия — высокоинформативный и доступный метод диагностики заболеваний шейки матки. Без этой процедуры сегодня невозможно представить полноценное обследование женщин с патологии половых органов.
Когда назначают кольпоскопию?
Иногда во время планового гинекологического осмотра, врач обнаруживает проявления эрозии или псевдоэрозии шейки матки. Для того, чтобы поставить точный диагноз, проводится кольпоскопия, которая дает однозначный ответ. Если диагноз подтвердился, пациентке назначается лечение.
Кольпоскопия при беременности
Все врачи рекомендуют проходить весь курс обследования до наступления беременности. Тем не не менее, во время беременности могут быть обнаружены заболевания, которые точно диагностируются с помощью кольпоскопии. Эта процедура безопасная для малыша, все же лучше пройти диагностику и лечение заранее. Для этого в поликлинике “Афродита” существует программа Планирование семьи.
Для чего делают кольпоскопию?
Это исследование проводят для диагностики множества женских заболеваний:
- воспаление маточной шейки
- онкология влагалища, маточной шейки, вульфы
- эрозия и псевдоэрозия шейки матки
Показания к кольпоскопии
- диагностика заболеваний
- наличие необходимости оценить состояние слизистой влагалищной оболочки и шейки матки
- изучение результата уже проведенного лечения
Насколько болезненна и опасна процедура кольпоскопии?
Процедура безопасна и безболезненна, если проведена правильно. Очень важное замечание, пациентка должна максимально расслабиться во избежание болезненных ощущений. Если после процедуры вы ощущаете боль в низу живота, кровянистые выделения, то следует обратиться к врачу.
Очень важное замечание, пациентка должна максимально расслабиться во избежание болезненных ощущений. Если после процедуры вы ощущаете боль в низу живота, кровянистые выделения, то следует обратиться к врачу.
Как проводится процедура кольпоскопии?
Для начала стоит отметить, что процедура кольпоскопии безболезненна! Возможны лишь неприятные ощущения, если пациентка будет напрягать мышцы брюшного пресса. Поэтому важно постараться расслабиться.
Пациентка располагается удобно на кресле, врач введет во влагалище гинекологическое зеркало. На этом этапе врач уже проводит осмотр, изучает состояние тканей. Для более детального анализа врач использует колькоскоп, который напоминает небольшой микроскоп с подсветкой.
Наиболее полную картину состояния женского здоровья дает расширенная кольпоскопия, которая включает осмотр и детальную ревизию состояния слизистой оболочки шейки матки, влагалища и вульвы при увеличении микроскопа в 7-30 раз. Во время этой процедуры врачи проводят тесты на реакцию тканей в ответ на их обработку определенными средствами (проба с 3% уксусной кислотой и проба раствором Люголя).
Самое главное, расслабиться. Излишнее напряжение затруднит работу врача и может сделать процедуру несколько болезненной.
Дополнительная информация о кольпоскопии, видео:
Как подготовиться к кольпоскопии?
Кольпоскопия не требует специальной подготовки. Достаточно заранее в целях гигиены подмыться теплой водой и детским мылом или специальным гелем. Так же следует воздержаться от секса за несколько дней до процедуры. Кольпоскопию можно проводить в любой день менструального цикла.
Что нельзя делать после кольпоскопии?
Если при процедуре не была проведена биопсия, то на пациенту не накладываются ограничения после процедуры.
После биопсии иногда встречаются болезненные ощущения, которые проходят через пару дней.
Кольпоскопия
Кольпоскопия – это осмотр шейки матки и стенок влагалища, при котором используется специальный прибор – кольпоскоп. Колькоскоп — это закреплённая на штативе бинокурярная лупа, имеющая увеличительные возможности в 15-40 раз. Вращающийся винт прибора позволяет гинекологу провести последовательный осмотр. Кольпоскопия позволяет своевременно обнаружить такие грозные болезни, как онкологические заболевания, воспаление шейки матки и многие другие. Эту процедуру можно пройти в поликлинике или диагностическом центре.
Колькоскоп — это закреплённая на штативе бинокурярная лупа, имеющая увеличительные возможности в 15-40 раз. Вращающийся винт прибора позволяет гинекологу провести последовательный осмотр. Кольпоскопия позволяет своевременно обнаружить такие грозные болезни, как онкологические заболевания, воспаление шейки матки и многие другие. Эту процедуру можно пройти в поликлинике или диагностическом центре.
Хотя кольпоскопия и является безопасной, всё же иногда случаются осложнения. В том случае, если после проведённой процедуры возникло сильное кровотечение, появились болезненные ощущения внизу живота или повысилась температура, то необходимо как можно скорее показаться гинекологу.
Кольпоскопию лучше проводить в те дни, на которые не выпадает цикл, обычно на 2-3 день после окончания менструации. Перед проведением кольпоскопии необходимо воздержаться от половых контактов в течение двух дней (секс с использованием презерватива возможен), а за один час до проведения процедуры можно выпить какой-либо анальгетик, например ибупрофен или кетолонг. Также не рекомендуется пользоваться тампонами, спринцеванием, вагинальными таблетками, свечами и средствами интимной косметики — всевозможными гелями и лосьонами за два дня до процедуры. Если неправильно подготовиться к диагностике, не соблюдать эти рекомендации, то врач может получить неверную и искажённую картину исследования.
Также не рекомендуется пользоваться тампонами, спринцеванием, вагинальными таблетками, свечами и средствами интимной косметики — всевозможными гелями и лосьонами за два дня до процедуры. Если неправильно подготовиться к диагностике, не соблюдать эти рекомендации, то врач может получить неверную и искажённую картину исследования.
Данная диагностика хоть и является простой, всё же существует ряд противопоказаний – это восьминедельный срок после родов, 3-4 недели после аборта, недавно проведённая операция на шейке матки, аллергия на йод. Кольпоскопия делится на простую, при которой не используются медикаментозные средства и расширенную, когда врач использует различные тесты для определения состояния слизистой шейки матки. Простой осмотр позволяет поверхностно осмотреть женские органы и поэтому является своего рода ориентировочным. При этом врач визуально оценит особенности сосудистого рисунка, характер выделений, а также форму и величину шейки матки.
Пациентка располагается на гинекологическом кресле, врач вводит во влагалище зеркало, — это, пожалуй, самое неприятное по ощущениям в этой процедуре. Затем гинеколог с помощью кольпоскопа, расположенного рядом с гинекологическим креслом, осматривает пациентку. Патологические изменения врач может выявить, нанеся на участки женских органов раствор уксуса или йода. И, если 3-х процентный раствор уксуса может вызвать незначительное жжение, то йод совершенно безболезнен. Дело в том, что нормальные сосуды, после воздействия на них раствора уксуса, сужаются и временно становятся невидимыми, а новообразованные не изменяют своего вида, потому что не имеют мышечной ткани. Следующим необходимым тестом является проба Шиллера, для проведения такого теста необходимо поверхность шейки матки смазать йодным раствором. Нормальные клетки при этом окрашиваются равномерно в коричневый цвет, а патологические зоны выглядят как светло-жёлтые пятна. При проведении кольпоскопии возможно использование цветных фильтров (хромокольпоскопия). В основе метода лежит свойство разной окрашиваемости здоровых и изменённых зон. Например, для изучения рисунка сосудистой сети применяют зелёный фильтр.
Затем гинеколог с помощью кольпоскопа, расположенного рядом с гинекологическим креслом, осматривает пациентку. Патологические изменения врач может выявить, нанеся на участки женских органов раствор уксуса или йода. И, если 3-х процентный раствор уксуса может вызвать незначительное жжение, то йод совершенно безболезнен. Дело в том, что нормальные сосуды, после воздействия на них раствора уксуса, сужаются и временно становятся невидимыми, а новообразованные не изменяют своего вида, потому что не имеют мышечной ткани. Следующим необходимым тестом является проба Шиллера, для проведения такого теста необходимо поверхность шейки матки смазать йодным раствором. Нормальные клетки при этом окрашиваются равномерно в коричневый цвет, а патологические зоны выглядят как светло-жёлтые пятна. При проведении кольпоскопии возможно использование цветных фильтров (хромокольпоскопия). В основе метода лежит свойство разной окрашиваемости здоровых и изменённых зон. Например, для изучения рисунка сосудистой сети применяют зелёный фильтр. Очень информативной является ещё одна разновидность кольпоскопии – кольпомикроскопия, при которой врач может проводить диагностику при увеличении в 160-280 раз.
Очень информативной является ещё одна разновидность кольпоскопии – кольпомикроскопия, при которой врач может проводить диагностику при увеличении в 160-280 раз.
Изменяющийся под воздействием препаратов цвет клеток означает то, что необходимо сделать биопсию – взять немного ткани на анализ. По показаниям берётся проба Хробака или адреналиновая проба.
При биопсии шейки матки нет болевых ощущений, а вот при взятии образцов ткани нижней части влагалища и вульвы женщина может почувствовать боль, поэтому врач может провести местное обезболивание. Если кольпоскопия была проведена без биопсии, то в дальнейшем это никак не отражается на повседневной активности женщины. Иногда после манипуляций некоторое время наблюдаются мажущие кровотечения, но обычно они исчезают через два или три дня. Также впоследствии могут быть тёмные выделения из влагалища, болевые ощущения, поэтому в течение семи дней желательно не вступать в половой контакт, отказаться от использования тампонов и спринцевания. В среднем, диагностика занимает около тридцати минут.
В среднем, диагностика занимает около тридцати минут.
Таким образом, кольпоскопия призвана решать следующие задачи — это информативная картина состояния слизистой оболочки женских половых органов, выявление очагов воспаления или поражения, выявление доброкачественных или злокачественных новообразований, отбор проб для биопсии. Кольпоскопия является надёжным способом выявления онкозаболевания на ранних стадиях, поэтому каждая женщина после тридцати лет должна регулярно обследоваться с помощью кольпоскопа. Данная процедура показана также тем, кто уже проходил лечение, при наличии жалоб и тем женщинам, которые находятся в группе риска по части онкологии. При помощи метода кольпоскопии доктор может диагностировать такие заболевания, как эндометриоз шейки матки и эрозию шейки матки или псевдоэрозию (эктопию), железистые полипы, лейкоплакию, рак шейки матки, папиллому. Точность результатов проведённой диагностики зависит от квалификации специалиста, а также от наличия кровотечения или воспаления, выраженной атрофии эктоцервикса (влагалищной части шейки матки). В силу своей безболезненности и доступности такая диагностика может проводиться часто, к тому же она является прекрасным диагностическим инструментом для поддержания здоровья женщины.
В силу своей безболезненности и доступности такая диагностика может проводиться часто, к тому же она является прекрасным диагностическим инструментом для поддержания здоровья женщины.
Кольпоскопия – быстрый и надежный способ диагностики женского здоровья, и оперативного принятия мер к его сохранению
11.11.2019
Об уникальном наборе диагностических исследований и медицинском сервисе «Клиники Пяти Благ» на примере одной из услуг, — кольпоскопии — «Первому» рассказала гинеколог клиники Анастасия Кирилина.
– Анастасия Владимировна, что такое кольпоскопия?
Кольпоскопия — это относительно новый метод диагностики гинекологических заболеваний. Обследование, во время которого врач осматривает шейку матки пациентки под увеличением через кольпоскоп. Кольпоскоп – микроскоп на штативе, с помощью которого у врача есть возможность выявить мельчайшие изменения шейки матки, которые не видны при стандартном осмотре, включая предраковое состояние и онкологию на ранних стадиях. Сушествует два вида кольпоскопии: простая и расширенная. Простая предполагает исследование, которое определяет текущее состояние слизистых оболочек. Расширенная кольпоскопия подразумевает применение нескольких тестов, выявляющих патологии, которые не видно при обычном осмотре. Также в ходе расширенного исследования врач может взять биопсию или провести лечебные процедуры, если они необходимы.
Сушествует два вида кольпоскопии: простая и расширенная. Простая предполагает исследование, которое определяет текущее состояние слизистых оболочек. Расширенная кольпоскопия подразумевает применение нескольких тестов, выявляющих патологии, которые не видно при обычном осмотре. Также в ходе расширенного исследования врач может взять биопсию или провести лечебные процедуры, если они необходимы.
— Чем данная услуга в вашей клинике отличается от подобной в других медучреждениях?
— В «Клинике Пяти Благ» всегда проводится расширенная кольпоскопия. У нас эта услуга предоставляется на аппарате экспертного класса «Карл Капс», а также у пациента имеется возможность все видеть самому на мониторе. Результат выдаётся пациенту в цветном распечатанном виде.
— Анастасия Владимировна, почему это исследование так важно? В каких случаях оно назначается?
— Основными целями, для чего делается кольпоскопия, являются гинекологические заболевания, которые локализованы на шейке матки и слизистых оболочках влагалища. Кольпоскопия показывает степень поражения эпителия и назначается для раннего определения заболевания, когда визуальный осмотр не выявляет никаких отклонений от нормы. Веским поводом к кольпоскопии шейки матки могут стать неблагоприятные результаты цитологии или ухудшение самочувствия при климаксе. У таких пациенток повышен риск развития рака шейки матки, поэтому им обследование проводят не реже раза в год. В обязательном порядке делают кольпоскопию при ВПЧ, независимо от локализации новообразований. Этот вирус распространен по всему организму, и полипы могут возникать в том числе на шейке матки. Поэтому женщинам, у которых есть бородавки или папилломы, так же показана эта диагностика. В целом же кольпоскопия должна быть проведена каждой женщине при первичном обращении к гинекологу, не зависимо от причины обращения (беременность, заболевание, профилактический осмотр).
Кольпоскопия показывает степень поражения эпителия и назначается для раннего определения заболевания, когда визуальный осмотр не выявляет никаких отклонений от нормы. Веским поводом к кольпоскопии шейки матки могут стать неблагоприятные результаты цитологии или ухудшение самочувствия при климаксе. У таких пациенток повышен риск развития рака шейки матки, поэтому им обследование проводят не реже раза в год. В обязательном порядке делают кольпоскопию при ВПЧ, независимо от локализации новообразований. Этот вирус распространен по всему организму, и полипы могут возникать в том числе на шейке матки. Поэтому женщинам, у которых есть бородавки или папилломы, так же показана эта диагностика. В целом же кольпоскопия должна быть проведена каждой женщине при первичном обращении к гинекологу, не зависимо от причины обращения (беременность, заболевание, профилактический осмотр).
— Как проходит само обследование?
— Кольпоскопия и по ощущениям, и по времени проведения практически не отличается от обычного осмотра с гинекологическими зеркалами.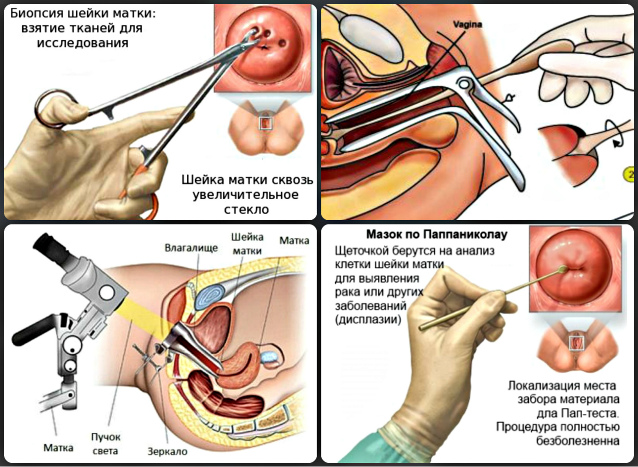 Если во время процедур найдены участки с изменениями, делается биопсия – углублённый анализ, во время которого с шейки матки берётся маленький кусочек ткани. Процедура длится в среднем 15-20 минут. Она безопасна и безболезненна, а единственным противопоказанием к ней является острый воспалительный процесс.
Если во время процедур найдены участки с изменениями, делается биопсия – углублённый анализ, во время которого с шейки матки берётся маленький кусочек ткани. Процедура длится в среднем 15-20 минут. Она безопасна и безболезненна, а единственным противопоказанием к ней является острый воспалительный процесс.
— Что пациент получает по итогам? Что происходит дальше?
— В «клинике Пяти Благ» результат выдаётся пациенту в цветном распечатанном виде. Таким образом, пациент получает полную и подробную информацию о характере заболевания. Дальнейшую тактику лечения вырабатывают вместе пациент и его лечащий доктор.
Представительницам прекрасного пола настоятельно рекомендуется проверять состояние своего женского здоровья не реже раза в год, начиная с 15 лет.
В «Клинике Пяти Благ» проводится расширенная видеофотокольпоскопия на аппарате экспертного класса «Карл Капс» – так у пациента имеется возможность все видеть самому на мониторе.
Результат выдаётся пациенту в цветном распечатанном виде.
Кольпоскопия во время беременности: передовой опыт и советы инсайдеров
Презервативы могут упростить кольпоскопию во время беременности
Как для врача, так и для пациента может быть очень утомительно управлять процедурой, которая может потребовать введения трех отдельных инструментов во влагалище. Некоторые опытные кольпоскописты используют инновационный метод, чтобы избавиться от вагинального ретрактора. Надеть презерватив на зеркало перед введением и отрезать кончик презерватива так, чтобы он образовал оболочку вокруг зеркала, чтобы удерживать слабые стенки влагалища на месте с минимальным проникновением в пациентку, в то время как шейка матки остается четко видимой.
Часто, выполняя кольпоскопию во время беременности, я бы порекомендовал, конечно, надеть оболочку презерватива на зеркало. (Этот метод также может применяться к пациентам с большим габитусом тела в случаях общей кольпоскопии. )
)
Риск кровотечения при биопсии
Васкуляризация половых путей увеличивается по мере прогрессирования беременности. Это создает осложнения при взятии биопсии, поскольку в этой области, вероятно, будет больше кровотечений, а остановить кровотечение будет труднее.
Это существенно влияет на процедуру биопсии. Во время скрининга небеременной пациентки можно ошибиться в сторону взятия большего количества биопсий, чтобы обеспечить оценку всех проблемных областей. Во время беременности необходимо взять как можно меньше биопсий , чтобы исключить наличие рака. Врач должен разумно выбрать для биопсии ткань с наиболее ненормальным внешним видом, поскольку легко может возникнуть сильное кровотечение.
Варианты лечения отклонений от нормы
Если кольпоскопия / биопсия подтверждает наличие у пациентки предраковых поражений, то достаточно наблюдать за ними во время беременности для повторной оценки и планирования лечения в послеродовом периоде. В идеале пациентка должна вернуться через 8 недель после родов для повторного обследования.
В идеале пациентка должна вернуться через 8 недель после родов для повторного обследования.
Невозможно проводить какое-либо лечение в течение как минимум 6 недель после родов, так как ткани шейки матки все еще претерпевают репаративные изменения после родов.
8 недель послеродового периода — идеальное время для лечения. Однако некоторая страховка покрывает пациентов только до 6 недель послеродового периода, которым при необходимости требуется более раннее лечение.
Раковые поражения во время беременности развиваются редко, но развиваются редко.Если визуализация предполагает возможность раковых образований, врач должен выполнить клиновидную резекцию аномальной области или полную биопсию конуса. При подтверждении рака необходимо направление к онкологу-гинекологу для всесторонней оценки того, безопасно ли для женщины вынашивать беременность. Врачам может потребоваться вызвать ранние роды, как только беременность станет жизнеспособной. На этом этапе важную роль играют личные и религиозные убеждения матери.Если женщине требуется немедленное лечение, включая лучевую терапию, рекомендуется прерывание беременности.
На этом этапе важную роль играют личные и религиозные убеждения матери.Если женщине требуется немедленное лечение, включая лучевую терапию, рекомендуется прерывание беременности.
Кольпоскопия во время беременности требует, чтобы врач сбалансировал физические / медицинские потребности пациентки с ее эмоциональными / психологическими потребностями. Сама процедура требует некоторых корректировок по сравнению со стандартной практикой кольпоскопии, при этом пациентка постоянно уверяет ее и ее ребенка в ее благополучии.
Ознакомьтесь с другими недавними статьями из нашей серии Colpo Corner:
Об авторе:
Беременность и аномальные клетки шейки матки | Рак шейки матки
Перед тем, как забеременеть, вы должны убедиться, что вы в последний раз прошли скрининг шейки матки.Если вы уже беременны, вы можете подождать и пройти тест через 3 месяца после рождения ребенка.
Для беременных женщин, прошедших скрининг-тест на отклонения от нормы, то, что произойдет дальше, будет зависеть от результата вашего теста.
Большинство женщин могут иметь нормальную беременность после лечения аномальных клеток, но редко возникают проблемы. Вам может потребоваться лечение, чтобы обезопасить будущую беременность.
Программа скрининга шейки матки NHS утверждает, что плановые скрининговые обследования шейки матки у беременных обычно могут быть отложены до тех пор, пока они не родят ребенка.Беременность может затруднить интерпретацию результатов теста и может быть неточной.
Планируется забеременеть
Если вы планируете забеременеть, рекомендуется проконсультироваться с терапевтом, что вы в курсе результатов скрининга шейки матки. Затем вы можете пройти тест, и, если вам нужно лечение, вы можете пройти его до беременности.
Уже беременна
Если вы уже беременны и вам нужно пройти скрининг-тест шейки матки, вы можете подождать до 3 месяцев после рождения ребенка.Когда вас пригласят на тест, вы должны сообщить своему терапевту или клинике, что вы беременны. Затем они могут отложить тест.
Затем они могут отложить тест.
Если у вас ранее были аномальные результаты скринингового теста шейки матки или вы не проходили скрининговый тест в течение последних 3-5 лет, вам может потребоваться пройти скрининговый тест во время беременности. Ваш терапевт или акушерка могут попросить вас пройти тест при первом дородовом приеме. Этот тест безопасен для беременных.
Если результаты оказались ненормальными, или если тест, который вы сделали незадолго до беременности, показал ненормальные результаты, вам не о чем беспокоиться.Это не означает, что у вас рак, но есть некоторые аномальные клетки, которые можно легко вылечить через несколько месяцев после рождения.
Во время беременности вам может потребоваться кольпоскопия (тщательное обследование шейки матки и влагалища). Это безопасно во время беременности, и ваш врач может увидеть, насколько изменились клетки шейки матки.
Лечение аномальных клеток во время беременности
Помните, что если ваш врач скажет вам, что у вас аномальные клетки шейки матки (или CIN 1, 2 или 3), у вас нет рака шейки матки. Некоторые из аномальных клеток могут в конечном итоге превратиться в рак, если их не лечить.
Некоторые из аномальных клеток могут в конечном итоге превратиться в рак, если их не лечить.
До родов
Если у вас есть только легкие изменения в клетках шейки матки (CIN 1), вам не нужно будет проходить какое-либо лечение примерно через 3 месяца после рождения ребенка. После этого вам может быть сделана еще одна кольпоскопия, чтобы снова проверить клетки шейки матки. У многих женщин с легкими изменениями они приходят в норму без какого-либо лечения.
Если клетки более аномальные (CIN 2 или 3), ваш врач может попросить вас сделать еще одну кольпоскопию на шестом месяце беременности, чтобы следить за ними.Аномальные клетки вряд ли сильно изменятся за время беременности.
Если вы беременны и кольпоскопия показывает, что клеточные изменения начали переходить в рак, вашему врачу потребуется взять образец ткани. Вероятно, это делается с помощью процедуры, называемой LLETZ (вырезание большой петли зоны трансформации). Но ваш специалист не сделает этого без крайней необходимости.
После родов
Если клетки шейки матки не вернулись в нормальное состояние после родов, вы можете пройти курс лечения по их удалению.
Вы можете обсудить варианты лечения и любые проблемы, которые у вас есть, со своим терапевтом, акушеркой, врачом или медсестрой-специалистом в клинике кольпоскопии.
Важно, чтобы вы ходили на все контрольные приемы после родов.
Беременность после конусной биопсии
При конической биопсии из шейки матки удаляется конусообразный клин ткани. Это может вызвать определенные проблемы при будущих беременностях. Но это не обычное явление.
Спросите своего врача, сколько ткани было удалено. Если было удалено менее 10 мм (1 см), это не должно вызвать проблем. Если было удалено более 10 мм, то при беременности они могут контролировать вашу шейку матки.
Сужение шейки матки
После биопсии конуса существует очень небольшая вероятность того, что шейка матки может сузиться. Это называется стенозом шейки матки. Шейка матки может стать настолько плотно закрытой, что сперма не сможет проникнуть внутрь. Если это произойдет, вы не сможете забеременеть естественным путем.
Если у вас менструальный цикл после биопсии конуса, у вас нет полного стеноза шейки матки. Если слизистая оболочка матки может вылезти наружу при выделении менструации, то сперма может попасть внутрь.
Некоторым женщинам может потребоваться операция по растяжению (расширению) шейного отверстия.
Будущие беременности
Некоторые методы лечения CIN или рака на очень ранней стадии (стадия 1A) могут привести к небольшому риску осложнений при будущих беременностях. У женщин, перенесших биопсию конуса:
- более высокая вероятность рождения ребенка до 37 недель (преждевременные роды)
- более высокий риск рождения ребенка весом менее 2 лет.5 кг (низкий вес при рождении)
- увеличение родов путем кесарева сечения
У вас может быть повышенный риск преждевременных родов, поскольку биопсия конуса ослабила вашу шейку матки. На самом деле шейка матки — это мышца, которая закрывает вход в матку, если у вас нет родов.
У некоторых женщин, перенесших конусную биопсию, существует риск того, что шейка матки может начать открываться слишком рано из-за веса растущего ребенка. Серьезные проблемы обычно можно предотвратить.
Если ваш врач считает, что ваша шейка матки может начать открываться слишком рано, вы можете наложить на нее что-то вроде бегового шва, чтобы удерживать ее закрытой.Ваш врач может назвать это кисетным швом. Шов разрезают перед родами, обычно примерно на 37 неделе беременности. После этого шейка матки может нормально открыться для выхода ребенка.
Беременность после другого лечения
Очень маловероятно, что какое-либо другое лечение аномальных клеток, такое как лазерная терапия, холодовая коагуляция или криотерапия, повлияет на вашу способность забеременеть в будущем.
Наиболее вероятно, что эти методы лечения могут повлиять на вашу способность забеременеть, если после лечения вы заразитесь инфекцией, которая распространяется по фаллопиевым трубам.
Инфекция в маточных трубах может привести к их закупорке. Если обе ваши трубки заблокированы, ваши яйца не смогут попасть по трубкам в матку. Это означало бы, что вы не можете забеременеть естественным путем.
Такая серьезная инфекция маловероятна после лечения аномальных клеток. Немедленно обратитесь к терапевту, если у вас есть какие-либо симптомы инфекции. Сюда могут входить:
- сильное кровотечение, особенно если оно больше, чем в течение периода
- выделения из влагалища с запахом, зеленого или желтого цвета
- Периодические боли, длящиеся более одного-двух дней
- высокая температура (лихорадка)
LLETZ
Как и в случае с конической биопсией, исследования беременности после LLETZ показывают, что существует небольшое повышение риска родов до 37 недель и рождения ребенка с низкой массой тела.Этот риск может зависеть от количества удаленной ткани шейки матки.
Также незначительно повышается риск преждевременного отхождения вод (преждевременный разрыв плодных оболочек), если вы лечились с помощью LLETZ.
Если вы беременны, вы должны сообщить своей акушерке или врачу, если вы лечились от аномальных клеток шейки матки.
Что запомнить
Вы можете беспокоиться об этих рисках, но помните:
- риск развития серьезных побочных эффектов во время беременности невелик
- Если у вас аномалии шейки матки, лечение очень важно
- Ваш врач обсудит варианты лечения и обсудит любые потенциальные риски для будущих беременностей
Фертильность и беременность после LEEP
Для женщин, которые рассматривают процедуру петлевой электрохирургической эксцизии (LEEP), естественно беспокоиться о ее влиянии на фертильность и будущую беременность.Этот распространенный метод удаления аномальных клеток из шейки матки для предотвращения рака действительно несет в себе определенные риски, хотя они встречаются редко, — говорит Дана Барас, доктор медицины, магистр медицины, гинеколог / акушер из больницы общего профиля округа Ховард.
Хотите знать, возникнут ли у вас трудности с созданием или расширением семьи из-за того, что у вас был LEEP? «У большинства женщин нет причин для беспокойства», — говорит Барас, который отвечает на главные вопросы женщин о проблемах с фертильностью и беременностью после LEEP.
Можно ли забеременеть после LEEP?
Существует небольшой риск образования рубцовой ткани над отверстием шейки матки (так называемый стеноз шейки матки) после LEEP.Если цервикальный проход сужен или закрыт, это может вызвать нерегулярные или отсутствующие менструации или предотвратить попадание сперматозоидов через шейку матки в матку для оплодотворения яйцеклетки. Стеноз шейки матки возникает редко, хотя он более вероятен, если во время процедуры необходимо удалить больший объем ткани или если у вас было более одной процедуры LEEP.
После диагностических тестов, таких как кольпоскопия (при которой используется специальный микроскоп для осмотра шейки матки с помощью зеленого светофильтра, что позволяет врачу искать изменения и делать биопсию), ваш гинеколог определит, сколько ткани необходимо удаленный.Это зависит от того, где расположены аномальные клетки.
Когда можно начинать попытки зачать ребенка после LEEP?
Немедленное восстановление занимает около двух недель. Мы рекомендуем женщинам избегать секса и вставлять что-либо во влагалище в течение четырех недель. Полное восстановление шейки матки занимает около полугода. Я обычно говорю своим пациентам, у которых нет доказательств рака шейки матки, чтобы они подождали шесть месяцев, прежде чем пытаться зачать ребенка.
Как узнать, что программа LEEP была эффективной?
Чтобы убедиться, что аномальные клетки исчезли, мы рекомендуем посетить гинеколога / акушера для последующего обследования.В зависимости от результатов отчета о патологии пациенту может потребоваться дополнительное обследование, такое как повторный мазок Папаниколау, анализ на ВПЧ, эндоцервикальный кюретаж (разновидность биопсии шейки матки) или даже гистерэктомия.
Может ли LEEP повлиять на беременность?
Если ваш врач обнаружит аномальные клетки высокой степени злокачественности во время беременности, вам придется подождать после родов, чтобы выполнить LEEP. Наличие LEEP до беременности не увеличивает вероятность выкидыша.Процедура может вызвать затруднения на ранних сроках родов у небольшого числа женщин, у которых развивается стеноз шейки матки. Женщинам с этим заболеванием может потребоваться больше времени для расширения, чем в среднем, но гинеколог-акушер может использовать различные методы, чтобы помочь растянуть шейку матки.
Раньше врачи проверяли длину шейки матки у женщин, перенесших LEEP. Это потому, что у них более вероятно укорочение шейки матки, что, по мнению врачей, может повлиять на способность шейки матки оставаться закрытой во время беременности, что приведет к преждевременным родам.Однако недавние исследования показывают, что дисплазия шейки матки — аномальные (предраковые) клетки в шейке матки, вызванные ВПЧ, — и другие факторы риска, такие как курение, сильнее связаны с преждевременными родами, чем сама LEEP.
Итог
LEEP — это безопасный и эффективный способ удаления аномальных клеток из шейки матки, которые могут перерасти в рак. После LEEP редко наблюдается влияние на фертильность и беременность. Но вы всегда должны обсуждать любые проблемы со своим врачом.
Повлияют ли аномалии шейки матки на мою будущую беременность?
Вы получили результаты мазка Папаниколау, и он говорит, что у вас аномальные клетки шейки матки. Без сомнения, вас переполняют вопросы и эмоции: у меня рак? Это излечимо? Повлияет ли это на мою беременность? Могу ли я вынашивать ребенка до полного срока?
Важно знать, что отклонение от нормы в результате мазка Папаниколау , а не , означает, что у вас рак. Это означает, что в некоторых клетках шейки матки произошли изменения, и они больше не выглядят «нормально».Многие из этих случаев либо легко поддаются лечению, либо проходят сами по себе. Существует риск того, что у небольшого числа пациентов может развиться рак шейки матки, поэтому важно регулярно проходить обследование.
Во-первых, давайте разберемся, что означают ваши результаты теста. Медицинский термин для обозначения этих изменений — дисплазия шейки матки, и вы, вероятно, найдете в своем отчете одну из следующих фраз:
- Возможное плоскоклеточное интраэпителиальное поражение низкой степени
- Плоскоклеточное интраэпителиальное поражение низкой степени
- Возможное плоскоклеточное интраэпителиальное поражение высокой степени
- Плоское интраэпителиальное поражение высокой степени
Примерно один из 10 мазков Папаниколау дает ненормальный результат, причем наиболее низкие и высокие результаты чаще всего встречаются у женщин в возрасте от 25 до 35 лет.
Аномалии малой степени
Низкая степень означает, что произошли небольшие изменения, которые, вероятно, вызваны инфекцией, такой как вирус папилломы человека (ВПЧ). Это очень распространено и часто проходит само по себе. В любом случае вам нужно будет следить, чтобы убедиться, что он не прогрессирует.
Если вам меньше 30 лет:
- Вы должны сдать повторный мазок Папаниколау через 12 месяцев с момента получения патологического мазка.
- Если результат теста положительный, вам следует пройти повторный тест еще через 12 месяцев.
- Если результаты анализа снова будут нормальными, вы можете вернуться к скринингу раз в два года.
Если вам больше 30 лет:
- Мазок Папаниколау через 12 месяцев рекомендуется, если у вас был нормальный результат за последние два или три года.
- Если у вас не было нормального результата в предыдущие два или три года, обычно рекомендуется повторный мазок Папаниколау через шесть месяцев или кольпоскопия (обследование с помощью кольпоскопа, похожего на микроскоп, чтобы увидеть область крупным планом).
Существует разница между людьми моложе и старше 30 лет, потому что женщины старше 30 с большей вероятностью имеют стойкую инфекцию ВПЧ, которая привела к изменению клеток.
Патологии высокой степени
Это означает, что в клетках шейки матки произошли умеренные или серьезные изменения. Ваш гинеколог может порекомендовать кольпоскопию и биопсию для дальнейшего исследования ткани шейки матки. Даже если у вас действительно хороший результат, это не значит, что у вас рак или вы заболеете раком.
Если необходимо дальнейшее лечение, то тип лечения зависит от нескольких факторов, включая ваш возраст, беременность ли вы в настоящее время, собираетесь ли вы иметь детей, какие еще гинекологические проблемы у вас есть и насколько серьезна проблема. Основные процедуры:
- Конусная биопсия. Ваш врач удаляет небольшую конусообразную область, где находятся пораженные клетки. Это часто используется для лечения ранних или небольших новообразований.
- Удаление петли (LEEP или LLETZ). Это удаляет меньшую область, чем биопсия конуса, и использует небольшую проволочную петлю с электрическим зарядом.
- Лазерная терапия или лазерная абляция. Это разрушает аномальные клетки, сжигая их и заменяя здоровыми клетками.
После этого вам понадобится:
- Кольпоскопия и мазок Папаниколау через четыре-шесть месяцев после этого.
- Мазок Папаниколау и анализ на ВПЧ через 12 месяцев после лечения и снова каждые 12 месяцев до тех пор, пока не будут получены два последовательных отрицательных результата.
- Возвращение к обычному двухгодичному графику.
Другие отклонения от нормы
Есть и другие, гораздо менее распространенные результаты, включая железистые аномалии.Ваш врач обсудит это и подходящее лечение, если вы получите такие результаты.
Могу ли я забеременеть?
Хорошая новость в том, что да, вы все еще можете забеременеть. Лечение не влияет на вашу фертильность. Если возможно, посоветуйтесь со своим врачом или специалистом перед беременностью, чтобы убедиться, что вы в курсе результатов обследований. Таким образом, вы можете заранее пройти любое необходимое лечение.
Повлияют ли аномалии шейки матки на беременность?
Потребность в лечении перед попыткой забеременеть зависит от тяжести клеточного изменения.Женщины с аномалиями низкой степени, у которых есть последние результаты своих мазков Папаниколау, могут продолжить и забеременеть.
Женщинам с аномалиями высокой степени следует сначала обсудить возможные варианты лечения со своим врачом. Это связано с тем, что некоторые виды лечения могут осложнить беременность. Биопсия конуса и LEEP / LLETZ ослабляют шейку матки, поэтому существует небольшой риск преждевременных родов, выкидыша и трудностей во время родов. Большинство женщин продолжают иметь безопасную беременность и иметь здоровых детей, но все же разумно обсудить это с врачом, прежде чем получать какое-либо лечение, или если вы собираетесь забеременеть и уже прошли какое-либо лечение.Возможно, вам также придется подождать несколько месяцев, прежде чем пытаться забеременеть.
Лазерная абляция не имеет таких предупреждений.
Что делать, если я уже беременна?
Если вам нужно сделать регулярный мазок Папаниколау раз в два года или у вас есть ненормальный результат, который в последнее время не отслеживался, мазки Папаниколау безопасны для беременных женщин в срок до 20 недель.
Если что-то — это , это может быть очень неприятно для будущей матери. Как правило, невысокие результаты не требуют лечения, рекомендуется сдать мазок Папаниколау через 12 месяцев.Если результат будет удовлетворительным, с врачом можно обсудить проведение кольпоскопии во время беременности.
Изменения в цервикальном скрининге
С декабря 2017 года в Австралии будут внесены изменения в цервикальный скрининг. Узнайте больше об изменениях в Министерстве здравоохранения или поговорите со своим врачом или специалистом, чтобы узнать, как это связано с вашими личными обстоятельствами.
Доктор Стас Вашевник — акушер-консультант и гинеколог, родивший тысячи младенцев в Перте и по всей Виктории.Чтобы узнать больше о его услугах, посетите его веб-сайт или позвоните в его палату по телефону (08) 9246 1166. Узнайте больше об услугах по беременности и родам в частной клинике Гленгарри до, во время и после родов.
Скрининг шейки матки во время беременности — HSE.ie
Образцы скрининга обрабатываются в обычном режиме. Но результаты анализов могут быть получены с задержкой.
Скрининговый тест шейки матки обычно не рекомендуется во время беременности. Это потому, что гормоны беременности могут затруднить получение четких результатов.
Обычно вам говорят подождать не менее 3 месяцев после родов до следующего обследования.
Если вы беременны и должны пройти скрининг шейки матки
Сообщите своему терапевту или клинике, что вы беременны, когда вас пригласят на скрининг шейки матки. Обычно вам говорят перенести тест примерно на 3 месяца после рождения ребенка.
Позвоните нам по бесплатному телефону 1800 45 45 55 , чтобы перенести тест.
Но если у вас ранее были аномальные клетки шейки матки, вам может потребоваться обследование во время беременности.
Поговорите со своим терапевтом, если вы не уверены, следует ли вам посещать запланированный повторный скрининговый тест.
Положительные или ненормальные результаты во время беременности
Если ваши результаты положительны на ВПЧ или обнаружены аномальные клетки в шейке матки, это не означает, что у вас рак.
Скрининг шейки матки — это не тест на рак, это тест, помогающий предотвратить развитие рака.
В зависимости от результатов вам могут потребоваться:
- без лечения
- еще один скрининговый тест шейки матки через 1 год
- кольпоскопия
Инфекция ВПЧ или аномальные клетки шейки матки не повлияют на вашу беременность или ваше состояние. детка.
Кольпоскопия во время беременности
Кольпоскопия безопасна во время беременности.
Если кольпоскопия показывает изменения в клетках шейки матки, вам может потребоваться повторная кольпоскопия. Это будет примерно через 3-6 месяцев после родов. Это нужно для проверки аномальных клеток.
После родов важно посещать все контрольные приемы.
Связанная тема
Кольпоскопия
Лечение кольпоскопии и будущая беременность
Иногда вам потребуется лечение для удаления аномальных клеток.
Лечение аномальных клеток шейки матки не повлияет на ваши шансы забеременеть. Но существует небольшой риск того, что у вас может быть повышенный риск выкидыша или что ваш ребенок родится преждевременно.
Сообщите своему врачу или акушеру (врачу, который занимается родами) о своем лечении в клинике кольпоскопии, если вы:
- прошли более одного сеанса лечения
- беременны
- планируете беременность
- сделали биопсию конуса
Преимущества раннего лечения и профилактики рака шейки матки перевешивают любые риски.
Что такое мазок Папаниколау и что он может рассказать мне о моей беременности?
Стремена, расширители и мазки из шейки матки: Пап-тесты дают нам массу поводов для содрогания. Но этот плановый гинекологический осмотр — важная часть женского здоровья. Вы можете быть удивлены, узнав, что мазок Папаниколау настолько важен, что вы его будете делать и во время беременности.
Так что же такое мазок Папаниколау? Зачем беременным женщинам? Когда ваш акушер проведет тест?
Мы ответим на вышеуказанные и другие вопросы, чтобы помочь вам узнать все о рутинном мазке Папаниколау и о том, что он может рассказать вам о вашей беременности.
Что такое мазок Папаниколау?
Пап-тест, также известный как Пап-мазок, — это тест, при котором ваш врач проверяет шейку матки на наличие любых отклонений, которые могут указывать на предраковые или раковые клетки. «Предраковый» — это термин, который медицинские работники используют для обозначения аномальных клеток, которые могут быть вызваны вирусом папилломы человека (ВПЧ).
ВПЧ — это инфекция, передающаяся половым путем (ИППП), которая может исчезнуть сама по себе. Однако в некоторых случаях ВПЧ может привести к раку шейки матки. Пап-тест и тест на ВПЧ обычно проводятся одновременно.
Для проведения мазка Папаниколау ваш врач будет использовать зеркало: инструмент, который вводится через влагалище и помогает врачу увидеть вашу шейку матки. Затем ваш врач будет использовать тампон или мягкую щетку для сбора клеток из шейки матки. Процедура неудобная, но обычно безболезненная.
Когда мне следует сдать мазок Папаниколау?
Обычно ваш акушер выполнит мазок Папаниколау во время вашего первого дородового визита. Это потому, что он или она захочет сразу узнать, есть ли какие-либо аномальные клетки.Если есть, вашему акушеру может потребоваться кольпоскопия.
Кольпоскопия — это когда ваш акушер берет небольшую биопсию любых аномальных клеток шейки матки. Эту процедуру безопасно выполнять во время беременности, но любые дальнейшие процедуры обычно откладываются до рождения ребенка.
Врачи проводят мазок Папаниколау во время беременности до 24 недель. После этого ваша шейка матки будет слишком чувствительной при подготовке к родам из-за увеличения притока крови к шейке матки.
Зачем мне делать мазок Папаниколау во время беременности?
Врачи проводят мазок Папаниколау во время беременности до 24 недель.После этого ваша шейка матки будет слишком чувствительной при подготовке к родам из-за увеличения притока крови к шейке матки. это также хорошее время для проверки на вагинальные инфекции или ИППП.
ИППП обычно можно вылечить с помощью антибиотиков во время беременности, поэтому не паникуйте, если ваш акушер поставит вам диагноз.
Вредит ли моему ребенку мазок Папаниколау?
Вы можете, естественно, беспокоиться о любой процедуре, которая может понадобиться вам во время беременности, даже о рутинной. Пап-тест совершенно безопасен во время беременности и не повредит вашему ребенку.
Что делать, если результаты моего мазка Папаниколау не соответствуют норме во время беременности?
Самое важное, что нужно знать, это то, что отклонение от нормы мазка Папаниколау , а не , означает, что у вас рак. Фактически, беременность может стать причиной отклонения от нормы мазка Папаниколау и не представляет опасности для вашего ребенка.
Кроме кольпоскопии, ваш акушер, скорее всего, вообще ничего не предпримет в отношении аномального мазка Папаниколау до рождения ребенка. Через несколько месяцев после родов ваш акушер, скорее всего, повторит мазок Папаниколау, чтобы проверить, остались ли аномальные клетки.
Если причиной аномальных клеток является вагинальная инфекция или ИППП, вы получите лечение, чтобы избавиться от инфекции.
Пап-тест — важная часть здоровья женщины и регулярный осмотр во время беременности. Этот тест безопасен как для вас, так и для вашего ребенка.
Помните, ваш акушер должен ответить на любые ваши вопросы и проблемы. Не бойтесь спрашивать его или ее о мазках Папаниколау.
–
Список литературы
- Центры по контролю и профилактике заболеваний.(2016). Факты о ЗППП: ЗППП и беременность. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm
- Коннолли Т. и Эванс А.С. (2005). Атипичный мазок Папаниколау при беременности. Клиническая медицина и исследования, 3 (1), 13-18. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1142102/
- Monteiro, P.B., et al. (2017). Цитологический скрининг во время дородового наблюдения как метод профилактики рака шейки матки. Азиатско-Тихоокеанский журнал профилактики рака, 18 (9), 2513-2518. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5720659/
- Penn, D., & Berenson, A.B. (2017). Пап-тесты и ВПЧ-тесты. Министерство здравоохранения и социальных служб США. https://www.womenshealth.gov/a-z-topics/pap-hpv-tests
- Американский колледж акушеров и гинекологов. (2015). Кольпоскопия. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Colposcopy?IsMobileSet=false
Представленная информация отражает общее мнение NTD Eurofins и не предназначена для использования в качестве специального совета для какого-либо отдельного лица.Люди всегда должны проконсультироваться с врачом, чтобы получить конкретный совет и ответы на все вопросы или проблемы, связанные со здоровьем, благополучием, беременностью и родами.
Скрининг шейки матки при попытке зачать ребенка
Скрининг шейки матки раньше был известен как «мазок мазка». NHS движется к новому способу тестирования, который не всегда включает взятие мазков.
Если вы планируете беременность и не проходили скрининговый тест шейки матки в течение последних трех лет, рекомендуется пройти тест до того, как забеременеть.
Что такое скрининговый тест шейки матки?
Скрининг шейки матки — это способ проверки наличия аномальных (необычных) клеток на шейке матки (вход в матку из влагалища).
Вам решать, получать этот чек или нет.
Почему мне нужно пройти скрининг-тест шейки матки?
Аномальные клетки иногда могут привести к раку шейки матки. Эти клетки обычно возвращаются в нормальное состояние сами по себе, но иногда их необходимо удалить.
Регулярная проверка означает, что любые аномальные изменения в клетках шейки матки могут быть обнаружены на ранней стадии и обработаны (при необходимости), чтобы остановить рост рака.
Почему мне нужно делать анализ перед беременностью?
Беременность может затруднить определение того, нормальный ли результат вашего теста или нет. Если вы планируете забеременеть, спросите своего терапевта, в курсе ли вы результаты обследования шейки матки.
Где я могу пройти тестирование?
Все женщины в возрасте от 25 до 49 лет, состоящие на учете у терапевта, каждые три года получают письмо с приглашением на обследование шейки матки.
Если вы планируете беременность, письма ждать не нужно.Свяжитесь со своим терапевтом, чтобы узнать, когда нужно пройти обследование, и сообщите своему терапевту, что вы пытаетесь зачать ребенка.
Что происходит после теста?
У большинства женщин результат будет нормальным. Это означает, что у вас очень низкий риск развития рака до следующего скринингового обследования через три года.
Если будут обнаружены слегка аномальные клетки, ваш образец будет проверен на инфекцию, называемую вирусом папилломы человека (ВПЧ). Некоторые типы этого вируса могут вызывать рак шейки матки. Если у вас инфекция ВПЧ или у вас «очень» аномальные клетки, вам предложат пройти обследование, называемое кольпоскопией (простая процедура осмотра шейки матки) в местной больнице.
В некоторых редких случаях в образце женщины могут быть возможные раковые клетки, и ее направят к специалисту.
Есть ли риск при обследовании шейки матки?
Скрининговый тест шейки матки или кольпоскопия, если он вам нужен, не представляют никакого риска.
Если кольпоскопия обнаружит аномальные клетки в шейке матки, вам может быть предложено лечение по их удалению.
Существуют различные виды лечения, которые могут иметь побочные эффекты, в том числе:
- слабая боль, похожая на менструальную
- легкое вагинальное кровотечение.
Существует также небольшой риск более серьезных осложнений, таких как:
- инфекция
- немного повышенный риск рождения ребенка на 1-2 месяца раньше срока будущей беременности.
Иногда лечение по удалению аномальных клеток из шейки матки может проводиться одновременно с кольпоскопией, если очевидно, что некоторые из клеток шейки матки являются аномальными. Поговорите со своим врачом перед приемом, если у вас есть какие-либо опасения по поводу побочных эффектов лечения.
Кажется, я уже беременна. Я слишком поздно, чтобы пройти тестирование?
Если вы беременны, вам обычно советуют подождать три месяца после рождения ребенка, если:
- вы прошли отборочный тест в течение 3 лет и
- у вас никогда раньше не было аномальных результатов.
При обнаружении аномальных клеток может потребоваться кольпоскопия, которую также безопасно проводить во время беременности. В зависимости от результатов вам могут предложить повторную кольпоскопию на шестом месяце беременности.
Если вам потребуется какое-либо лечение, его отложат примерно на три месяца после рождения ребенка. Постарайтесь не волноваться, если это так. Маловероятно, что какие-либо аномальные клетки сильно изменятся в течение вашей беременности.
Дополнительная поддержка и информация
NHS Choices предоставляет дополнительную информацию о скрининге шейки матки, его результатах, дальнейших обследованиях и лечении.
.