Демодекоз глаз: причины, симптомы и лечение
Демодекоз — одно из самых неприятных заболеваний глаз. Его вызывают условно-патогенные паразиты, клещи рода Demodex. У каждого второго человека они живут в небольшом количестве на коже лица, фолликулах ресниц и в сальных железах века, но при наступлении благоприятных условий клещи начинают быстро размножаться и вызывают такое заболевание, как офтальмодемодекоз, провоцируя появление раздражения и дискомфорта в глазах.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
3
Лечение демодекоза
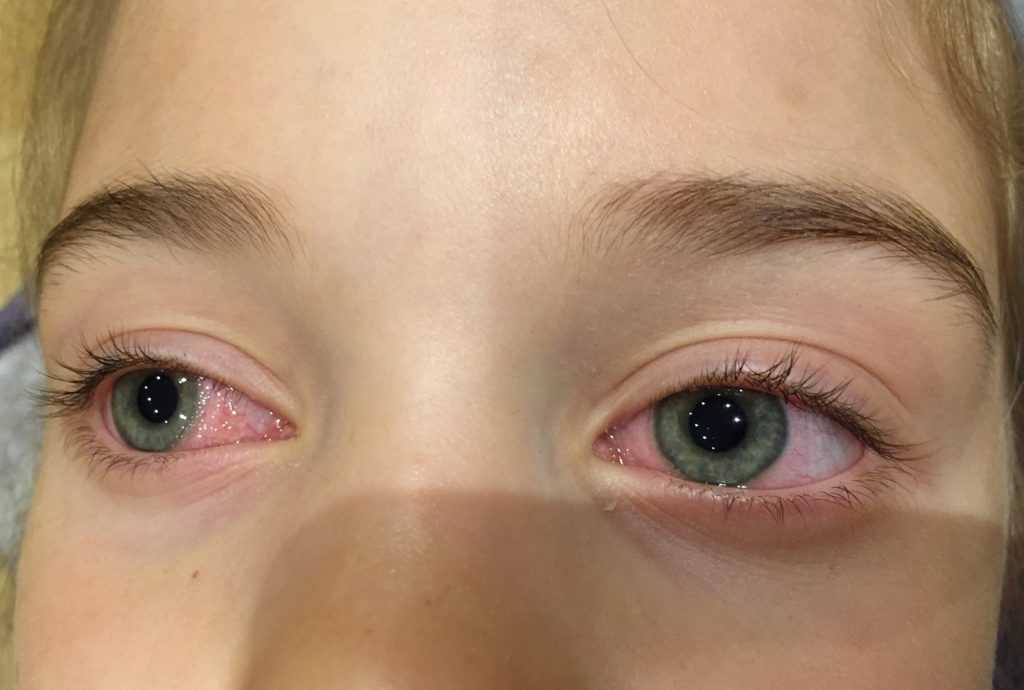
Симптомы демодекоза
Демодекоз проявляются в 2-х формах: кожная форма заболевания и демодекоз век.
При кожной форме демодекоза появляется воспаление на коже лица, особенно страдают подбородок, щеки и надбровные дуги. Намного реже поражается кожа груди и спины. Основным симптом кожной формы демодекоза является воспаление сальных желез и волосяных фолликулов, что приводит к образованию угревой сыпи, покраснению кожи и образованию корочек.
Намного реже поражается кожа груди и спины. Основным симптом кожной формы демодекоза является воспаление сальных желез и волосяных фолликулов, что приводит к образованию угревой сыпи, покраснению кожи и образованию корочек.
Симптомы демодекоза глаз могут быть следующими:
- зуд и жжение у основания ресниц;
- склеивание ресниц по утрам;
- быстрая усталость глаз;
- синдром «сухого глаза»;
- желтоватая слизь в глазах;
- ощущение инородного тела в глазу.
Симптомы могут усиливаться по утрам, а также после принятия горячей ванны, посещения бани или сауны, пребывания на солнце.
При обнаружении подобных симптомов необходимо срочно проконсультироваться с врачом-дерматологом (в случае кожной формы заболевания) или врачом-офтальмологом (в случае демодекоза глаз): заболевание заразно и быстро распространяется на соседние участки.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
3
Лечение демодекоза
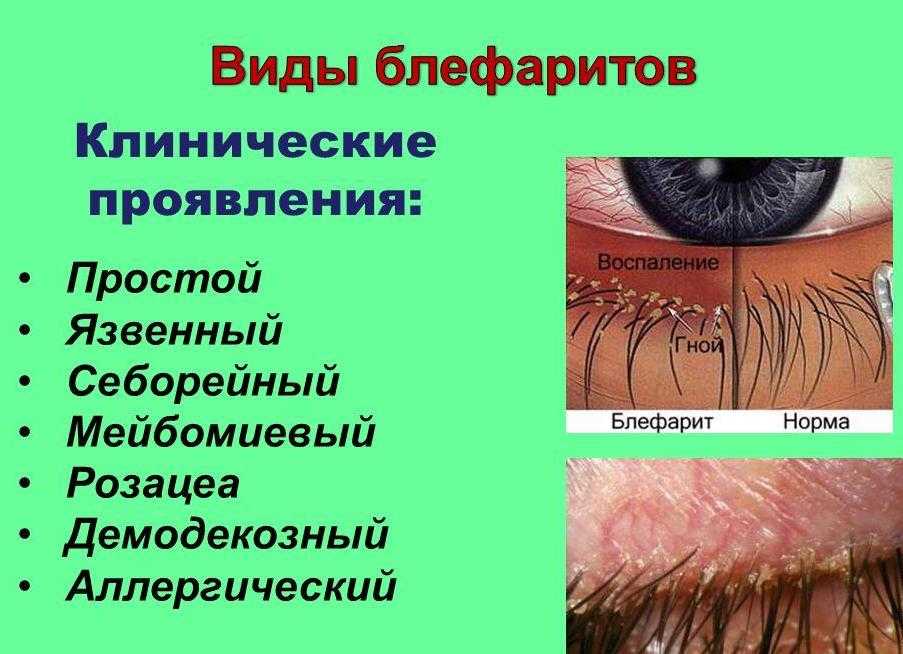
На чем основывается диагностика демодекоза глаз
Опытный врач-офтальмолог проводит специальные лабораторные исследования на выявление клеща Demodex, а также обязательно обращает внимание на видимые характерные признаки демодекоза глаз:
- покраснение по краям век;
- гнойнички между ресницами;
- липкие, с желтоватым налетом и чешуйками ресницы;
- расширенные капилляры век и сетчатки глаз;
- истончение и частое выпадение ресниц.
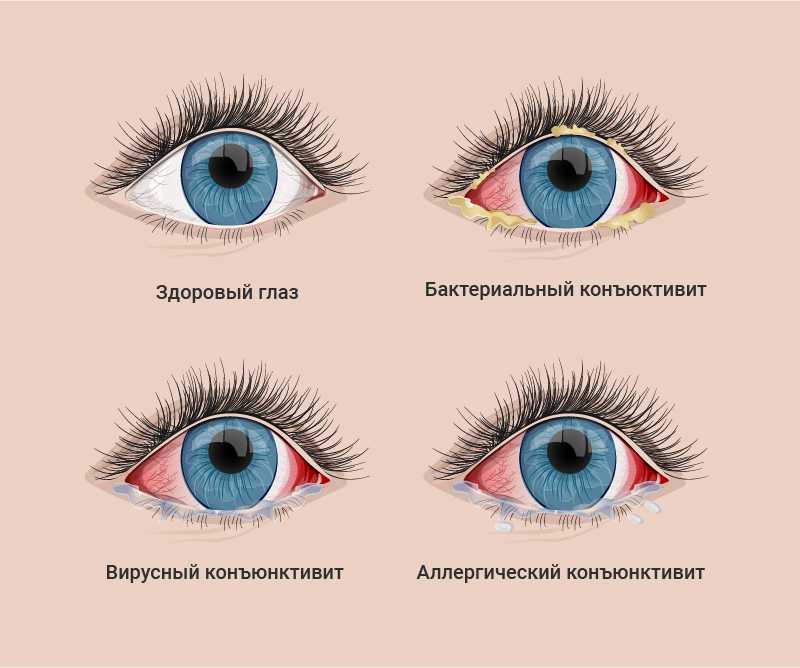
Причины демодекоза глаз
Это заболевание может появиться в результате внутренних факторов:
- снижение иммунитета после болезни;
- хронические микробные и вирусные заболевания;
- появление в организме очагов инфекции, например, недолеченный кариес;
- заболевания рефракции глаз;
- гормональные нарушения;
- себорейный дерматит;
- угревая болезнь;
- нарушения в работе нервной и сердечно-сосудистой систем;
- болезни печени и желудочно-кишечного тракта.
Внешние факторы также могут спровоцировать появление демодекоза глаз:
- офтальмологические операции в прошлом;
- грязный, пыльный воздух;
- высокая температура воздуха;
- неправильный образ жизни, злоупотребление алкоголем.
Отсутствие лечения демодекоза может привести к кератиту, блефароконъюнктивиту, блефариту и ухудшению зрения. А дефицит слезной жидкости опасен развитием вторичной инфекции.
Как передается демодекоз глаз?
Демодекозом глаз можно заразиться в быту — при использовании общих с больным предметов гигиены, полотенец, постельного белья, косметики.
Для исключения повторного заражения необходимо ежедневно менять наволочку, полотенце (или пользоваться бумажными полотенцами), выкинуть зараженные косметические средства.
Для обработки каждого века необходимо пользоваться отдельной (каждый раз новой) ватной палочкой.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
3
Лечение демодекоза
Лечение демодекоза глаз
Следует иметь в виду, что демодекоз глаз вызван паразитами, и само по себе заболевание не пройдет. Его обязательно необходимо лечить в течение длительного периода. Если выполнять не все указания врача, то демодекоз быстро переходит в хроническую форму, которая труднее поддается лечению. Коварство заболевания в том, что через некоторое время внешние признаки заболевания пропадают, но может возникнуть повторное самозаражение.
Поэтому лечение демодекоза достаточно длительное и включает в себя ряд мер, среди которых следующие:
- соблюдение правил личной гигиены, дезинфекция постельного белья;
- обработка век специальными средствами, очистка кожи от корочек и налета;
- обработка основания ресниц с помощью капель или бактерицидного геля;
- регулярное нанесение на веки назначенной врачом лечебной мази;
- регулярный массаж век и удаление появившихся выделений вместе с клещами;
- использование физиотерапевтических методов — магнитотерапии, электрофореза и т.
 д.;
д.; - соблюдение диеты с исключением сладостей, острой и соленой пищи;
- повышение иммунитета, устранение очагов хронической инфекции.
Медикаментозное лечение демодекоза глаз
Лечение демодекоза заключается в проведении процедур дважды в день. Сначала осуществляют спиртовую обработку век настоем календулы или эвкалипта. Также рекомендуется намыливать основание ресниц дегтярным мылом, которое обладает антисептическим действием.
Эффективна обработка краев век 3% глазными каплями Карбохол несколько раз в неделю (это способствует сокращению круговой глазной мышцы и выходу содержимого желез вместе с клещами).
По указанию врача можно дважды в день применять гель для глаз Stopdemodex или Блефарогель.
При появлении воспаления в глазах вам понадобятся такие антибактериальные капли, как Дексагентамицин, Левомицетин, Ципрофлоксацин и т.д.
Не оставляйте демодекоз глаз без внимания и не занимайтесь самолечением! Только доктор, проведя соответствующее обследование, может назначить лечение, которое окажется наиболее эффективным против клещей. Офтальмолог предложит вам и и последующую профилактику заболевания.
Офтальмолог предложит вам и и последующую профилактику заболевания.
Высококвалифицированные врачи-офтальмологи клиники «МедикСити», применяя новейшее диагностическое оборудование, помогут вам справиться с различными заболеваниями глаз — кератитом, конъюнктивитом, блефаритом, а также с близорукостью, астигматизмом, глаукомой, катарактой, сосудистыми заболеваниями сетчатки глаза и т.д.
Будьте здоровы с «МедикСити»!
Материал подготовлен при участии специалиста:
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
«Городская больница №2 г. Владимира» Статьи |
Хроническая недостаточность сердца (ХНС) — это заболевание, при котором сердце не способно выполнять свои функции, а именно — обеспечивать все органы и ткани организма необходимым количеством крови. Это заболевание стало одной из главных проблем нашего времени и чаще встречается у женщин, чем у мужчин. Факторы риска, какой бывает? В медицине известен факт, что хроническая сердечная … Читать далее
Это заболевание стало одной из главных проблем нашего времени и чаще встречается у женщин, чем у мужчин. Факторы риска, какой бывает? В медицине известен факт, что хроническая сердечная … Читать далее
Определение заболевания Гастральный рефлюкс — это патологическое нарушение ЖКТ, характеризующееся спонтанным и повторяющимся обратным током желчи (регургитацией) из двенадцатиперстной кишки в желудок. Этиология — основные причины возникновения Выделяют несколько факторов, при воздействии которых может развиваться ДГР. врожденные и приобретенные патологии пищевода деструктивного генеза; грыжи диафрагмы; нарушения мышечного тонуса непосредственного нижнего пищеводного сфинктера; несостоятельность соединительных тканей. … Читать далее
Рубрики ЛечениеХроническая сердечная недостаточность (ХСН) – болезнь, для которой характерна неспособность сердца к перекачиванию определенного объема крови, достаточного для обеспечения организма кислородом. ХСН может быть вызвана многими заболеваниями сердечно-сосудистой системы, к наиболее распространенным из которых относят ишемическую болезнь сердца, гипертонию, эндокардит и ревматоидные пороки сердца. Ослабление сердечной мышцы приводит к невозможности нормального перекачивания крови, в результате … Читать далее
Рубрики ЗдоровьеНарод называет надколенник «коленной чашечкой». Это выпуклая кость, которая хорошо видна при движении колена. Надколенник – это крупная сесамовидная кость, которая находится в толще сухожилий в медицине. Сесамовидные кости увеличивают тягу мышцы, действуя как блок. Сухожилие, где расположен надколенник, создается путем соединения передних мышц бедра или четырехглавой мышцы. При разгибании надколенник поднимается выше суставной щели, … Читать далее
Сесамовидные кости увеличивают тягу мышцы, действуя как блок. Сухожилие, где расположен надколенник, создается путем соединения передних мышц бедра или четырехглавой мышцы. При разгибании надколенник поднимается выше суставной щели, … Читать далее
Типы насморка у новорожденных У детей насморк может возникать по разным причинам, и лечение зависит от их выявления врачом-педиатром. В большинстве случаев для борьбы с насморком используются разнообразные лекарственные средства для носа. Если причина насморка физиологическая, то для его лечения рекомендуется производить промывание носа и удалять слизь с помощью назального аспиратора. Когда у ребенка возникает … Читать далее
Рубрики ЛечениеПлечевой сустав — одно из самых подвижных сочленений в опорно-двигательном аппарате. Он вращается в разных направлениях, поэтому человек легко поворачивает, поднимает, а затем опускает руку. Высокая подвижность — частая причина утраты стабильности плеча в результате травмы или врожденных патологий. Если больной не обращается за медицинской помощью, то ситуации, когда плечевой сустав выскакивает, будут возникать все … Читать далее
Рубрики ЗдоровьеЧто такое молочница (вульвовагинальный кандидоз)? У женщин возникает вульвовагинальный кандидоз, вызываемый грибами Candida. Это инфекционное заболевание, которое часто сопровождается белыми выделениями из влагалища и известно как «молочница». Молочница была упомянута в научных работах еще во времена Гиппократа. Некоторые ученые и эксперты считают, что кандидоз является проявлением болезни всего организма и может проходить нетипично, требуя длительного … Читать далее
Рубрики ЗдоровьеЗаболевание «миалгия», а точнее сказать миалгический синдром, дословно переводится с греческого как: myo-мышца, algos- боль, т.е. боль в мышцах. Миалгия — одна из наиболее частых причин обращения к врачу. В ряде случаев миалгия способствует значительному снижению качества жизни, работоспособности, подавленному состоянию, что приводит к развитию стресса и способствует поддержанию депрессивного состояния. Следует сказать, что длительный … Читать далее
Рубрики ЗдоровьеСимптомокомплекс зудящие ощущения в носовых проходах, глазах, на кожных покровах; гиперемию конъюнктивы; слезотечение; першение в носоглотке; снижение обоняния за счет отечности слизистой; заложенность носа; ослабление вкусовых ощущений; отечность губ, лица; кожные высыпания; кашель. Аллергия проявляется обильной ринореей, характеризующейся выделениями из носа в большом количестве, которые прозрачные и водянистые. Не зависимо от выраженности клинических признаков, необходимо … Читать далее
Аллергия проявляется обильной ринореей, характеризующейся выделениями из носа в большом количестве, которые прозрачные и водянистые. Не зависимо от выраженности клинических признаков, необходимо … Читать далее
Офтальмологическое заболевание, которое часто встречается, называется ячменем на глазу. Это воспаление сальной железы или волосяного мешочка рядом с корнем ресницы. Ячмень проявляется красным пятном и гнойным бугорком, сопровождается зудом, ощущением постороннего тела в глазу и болью. Неприятность не улучшает внешний вид. Как избавиться от ячменя — актуальный вопрос. Что это такое? Офтальмологическое заболевание, которое часто … Читать далее
Рубрики МедицинаБлефарит: причины, симптомы и лечение
В этой серии Опухание век Ячмень (инфекция века) Халязион (киста века) Эктропион 9000 4 Хирургия век Местная анестезия для операции на глазах
Блефарит означает воспаление век. Это заставляет глаза чувствовать боль и песок, а веки могут быть опухшими и красными. Это может быть неприятным и повторяющимся состоянием без одноразового лечения. Однако после того, как симптомы улучшились, ежедневная гигиена век обычно может свести симптомы к минимуму. Зрение страдает редко.
Это заставляет глаза чувствовать боль и песок, а веки могут быть опухшими и красными. Это может быть неприятным и повторяющимся состоянием без одноразового лечения. Однако после того, как симптомы улучшились, ежедневная гигиена век обычно может свести симптомы к минимуму. Зрение страдает редко.
Что такое блефарит?
Глаз с деталью века
Блефарит — это воспаление, поэтому, хотя оно может быть вызвано инфекцией, оно также может быть вызвано аллергией и кожными реакциями. Обычно поражает края (края) век. Блефарит обычно не является серьезным, но он может стать неприятной, раздражающей проблемой.
Блефарит обычно персистирующий (хронический) и обычно поражает оба глаза.
Анатомия глаза
Когда вы смотрите на объект, вы видите его, потому что свет отражается от объекта и попадает в ваш глаз….
Что вызывает блефарит?
Различают три основных вида блефарита:
- Стафилококковый блефарит – вызывается стафилококковыми микробами (бактериями).
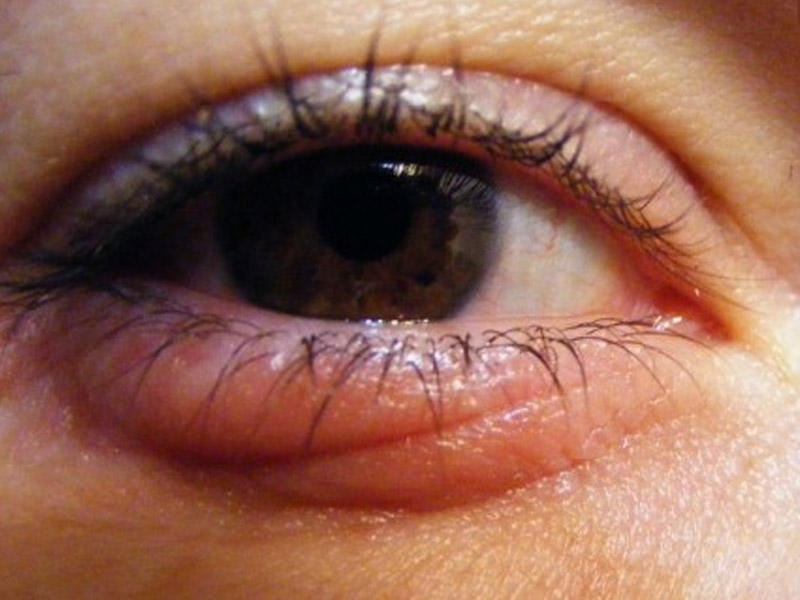
- Себорейный блефарит.
- Мейбомиев блефарит.
Все три типа блефарита могут вызывать схожие симптомы.
Стафилококковый блефарит
Считается, что этот тип блефарита вызывается микробом (бактерией), называемым стафилококком. Эта бактерия окружает нас повсюду в окружающей среде и обычно живет в небольшом количестве на нашей коже. Чаще всего он делает это, не причиняя никакого вреда; однако иногда он может вызывать кожные инфекции, такие как импетиго и воспаленные угри. У некоторых людей эта бактерия проникает в кожу по краю век, вызывая блефарит. Неясно, почему именно это происходит только у некоторых людей.
Себорейный блефарит
Себорейный блефарит тесно связан с кожным заболеванием, называемым себорейным дерматитом. При себорейном дерматите кожа склонна к жирности и может стать шелушащейся. Обычно это вызывает сильную перхоть, а иногда и сыпь, обычно на лице и верхней части тела. Основная причина себорейного дерматита не ясна. Считается, что дрожжевой грибок под названием Malassezia furfur вызывает заболевание у некоторых людей.
Считается, что дрожжевой грибок под названием Malassezia furfur вызывает заболевание у некоторых людей.
Этот тип блефарита может быть реакцией на дрожжи, которые живут в масле (кожном жире) кожи человека у большинства взрослых и обычно не причиняют вреда. Себорейный дерматит не заразен — это реакция на дрожжи, которые, по-видимому, вызывают состояние, а не сами дрожжи.
Мейбомиев блефарит
Также известен как дисфункция мейбомиевых желез. Мейбомиевы железы в веках лежат сразу за ресницами. На каждом верхнем и нижнем веке имеется около 25-30 мейбомиевых желез. Они производят небольшое количество маслянистой жидкости, которая выходит на внутренней стороне век рядом с глазом. Эта маслянистая жидкость образует внешний слой слезной пленки, которая смазывает переднюю часть глаза.
Считается, что у людей с мейбомиевым блефаритом имеются небольшие проблемы с мейбомиевыми железами и выделяемой ими жидкостью. Это может привести к воспалению век. Это также объясняет, почему у людей с мейбомиевым блефаритом часто наблюдается сухость глаз, так как жидкость, которую они производят, может иметь не совсем правильный баланс масел, необходимых для смазывания глаз.
Комбинации вышеуказанных
На практике часто невозможно определить разницу между различными причинами блефарита, и обычно одновременно присутствует более одной причины. Себорейный блефарит обычно сочетается с мейбомиевым блефаритом. Как только кожа воспаляется, она, как правило, также заражается стафилококком. Это означает, что независимо от того, что начинается с состояния, к тому времени, когда вы обратитесь за лечением, ваш врач может пожелать устранить все три возможные причины.
Каковы симптомы блефарита?
- Основным симптомом блефарита является боль в веках. Обычно поражаются оба глаза.
- В глазах может появиться ощущение песка, зуд или жжение.
- Веки могут выглядеть воспаленными или жирными.
- Глаза могут стать липкими из-за выделений. В частности, веки могут склеиваться по утрам.
- Иногда на веках появляются крошечные чешуйки или чешуйки, похожие на мелкие хлопья перхоти. У основания ресниц могут образоваться корочки.
- Одна или несколько крошечных желез век (мейбомиевых желез) могут блокироваться и заполняться маслянистой жидкостью.
Блефарит
Изображение: клубный, общественное достояние, на ВикискладеКлубный, общественное достояние, на Викискладе
Симптомы часто приходят и уходят. Как правило, симптомы время от времени обостряются; однако у вас могут быть длительные периоды без каких-либо симптомов.
Три других состояния обычно связаны с блефаритом. Их:
- Синдром сухого глаза ( сухой кератоконъюнктивит ).
- Себорейный дерматит — описан выше.
- Розацеа . Симптомы включают покраснение лица, пятна и центральное покраснение лица.
Дополнительную информацию см. в отдельных брошюрах под названием «Себорейный дерматит, сухость глаз и розацеа».
Каковы возможные осложнения блефарита?
В большинстве случаев блефарит доставляет дискомфорт, но не является серьезным или опасным для зрения.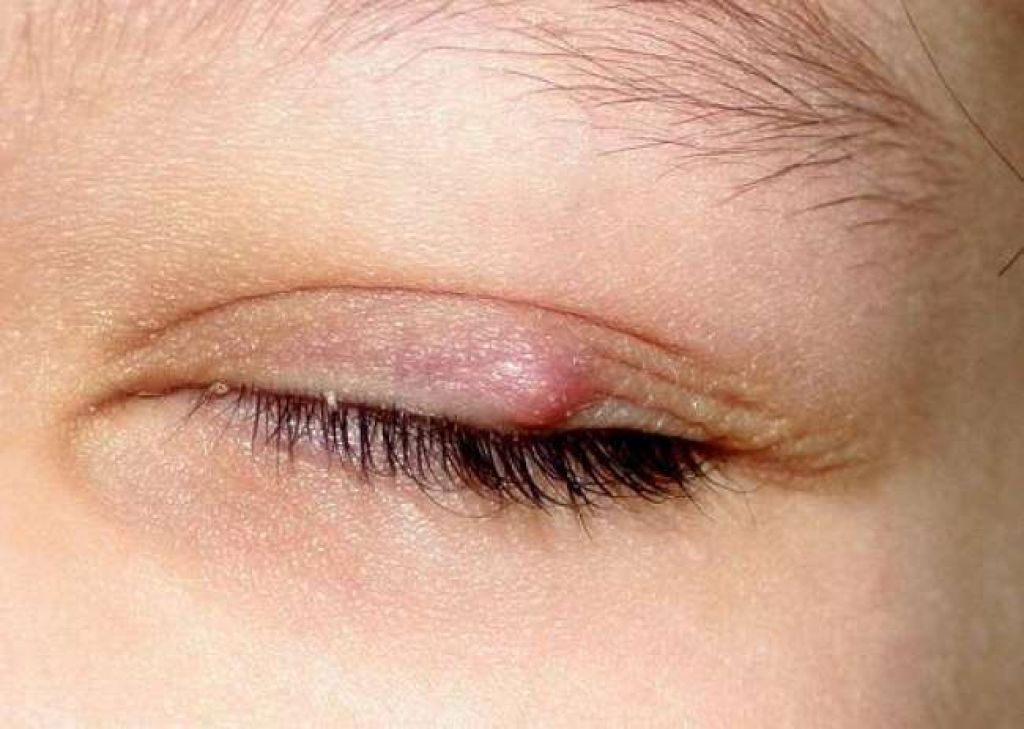 Осложнения встречаются редко. Среди них:
Осложнения встречаются редко. Среди них:
- Халязион (мейбомиевая киста). Это безболезненная припухлость, наиболее заметная на внутренней стороне века. Это связано с закупоркой мейбомиевой железы. Несмотря на то, что это безболезненно, это может привести к тому, что веко выпячивается и выглядит немного неприглядно. Это легко лечится. Иногда халязион может инфицироваться и вызывать болезненные ощущения. Дополнительную информацию см. в отдельной брошюре под названием «Халязион».
- Стайл. Это болезненная инфицированная припухлость, наиболее заметная на внешней стороне века. Это связано с инфекцией корня (фолликула) ресницы. Дополнительную информацию см. в отдельной брошюре под названием Stye.
- Те, кто носит контактные линзы, могут чувствовать себя некомфортно в контактных линзах при обострении блефарита.
- Изменения ресниц могут возникать в давних случаях. К ним относятся:
- Выпадение ресниц (мадароз).
- Неправильное направление ресниц к глазам (трихиаз).

- Потеря цвета ресниц (полиоз).
- Воспаление передней части глаза (конъюнктивит). Это может вызвать воспаленный, красный глаз с выделениями или слезотечением. Дополнительную информацию см. в отдельной брошюре под названием «Инфекционный конъюнктивит».
- Фликтенулы конъюнктивы. Это крошечные (1-3 мм), твердые желтовато-белые бугорки (узелки), окруженные крошечными кровеносными сосудами. Они, как правило, возникают в нижней части глаза сразу под прозрачной передней частью глаза (роговицей). Это скопления лейкоцитов, которые реагируют на присутствие микробов (бактерий).
- Воспаление роговицы (кератит). Это осложнение встречается редко, но серьезно, так как может повлиять на зрение. Немедленно обратитесь к врачу, если у вас появилась боль в глазах (более выраженная, чем раздражение или ощущение сухости глаз) или потеря зрения в пораженном глазу.
- Изъязвление век (а позднее рубцевание) возникает редко. Это может привести к повороту века внутрь относительно глазного яблока (энтропион) или наружу (эктропион).
 См. отдельную брошюру под названием «Эктропион».
См. отдельную брошюру под названием «Эктропион».
Чем лечить блефарит?
Не существует «быстрого» разового лечения блефарита, так как воспаление имеет тенденцию рецидивировать, если вы не продолжаете лечение. Однако при регулярном лечении симптомы обычно можно облегчить, а затем свести к минимуму, а обострения можно предотвратить.
Целью лечения является контроль или лечение блефарита. Большая часть лечения проводится вами, а не рецептами или лечением от вашего врача. Основное лечение — регулярная гигиена век (см. ниже). Другие варианты лечения, которые могут потребоваться, включают антибиотики и капли искусственной слезы.
Регулярная гигиена век
Это важнейшая часть лечения и профилактики блефарита. Цель состоит в том, чтобы успокоить веки, отключить любые заблокированные мейбомиевые железы и очистить любые застойные маслянистые выделения из этих желез. Веки очищаются и удаляются загрязнения. Это ежедневная процедура, состоящая из трех частей – прогревание, массаж и очищение.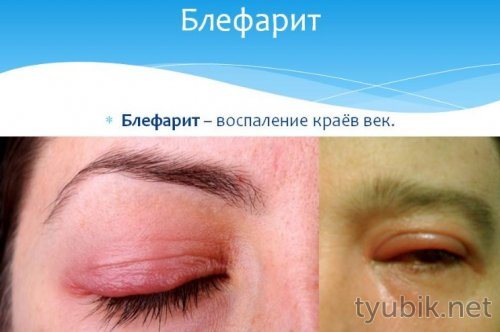 Снимите все контактные линзы перед выполнением процедуры.
Снимите все контактные линзы перед выполнением процедуры.
Тепло
Назначение тепла — смягчить кожу и любые корки, прилипшие к векам. Это также позволяет маслянистым выделениям, выделяемым мейбомиевыми железами, течь более свободно, поскольку тепло делает масла более жидкими. Таким образом, тепло помогает отключить любые закупоренные железы и облегчить выделение маслянистых выделений. Для этого достаточно приложить к векам тепло на пять-десять минут.
Традиционный метод заключается в аккуратном протирании век фланелью (лицевой салфеткой), смоченной в очень теплой воде, в течение 5-10 минут. Если фланель остыла, продолжайте согревать ее в теплой воде.
Популярной альтернативой является использование специально разработанного многоразового грелочного мешка, который вы надеваете на глаза примерно на пять минут. Доступно несколько таких сумок, которые вы можете купить в некоторых магазинах оптики или в Интернете. Грелки разогреваются в микроволновке. Преимущество теплового мешка перед горячей фланелью заключается в том, что тепло сохраняется в течение многих минут и, таким образом, сохраняет постоянное тепло вокруг глаз.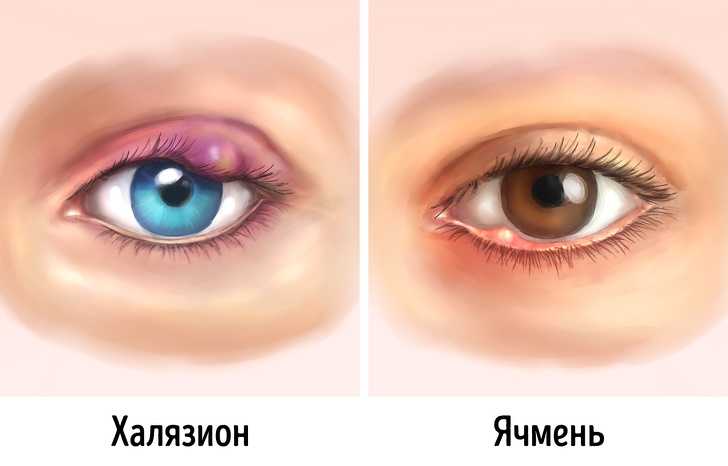 Вы можете просто лечь и расслабиться в течение пяти-десяти минут с мешком, наложенным на глаза. (Горячая фланель обычно быстро остывает.)
Вы можете просто лечь и расслабиться в течение пяти-десяти минут с мешком, наложенным на глаза. (Горячая фланель обычно быстро остывает.)
Массаж
Массируйте веки сразу после применения тепла. Массаж помогает вытолкнуть маслянистую жидкость из крошечных мейбомиевых желез. Для массажа век:
- Массировать по длине верхнего и нижнего века по направлению к глазу. То есть подметание вниз при движении по верхнему веку и вверх при движении по нижнему веку. Идея состоит в том, что вы перемещаете маслянистые выделения к краю века, чтобы они могли выйти из желез.
- Повторите это массажное действие 5-10 раз в течение примерно 30 секунд сразу после прогревания.
- Массирование не должно быть ни слишком мягким, ни слишком твердым. Это должно быть относительно удобно, и вы не должны давить достаточно сильно, чтобы повредить глазное яблоко под закрытыми веками.
- Всегда массируйте с закрытыми глазами.
Очищение
После согревания и массажа очистите веки.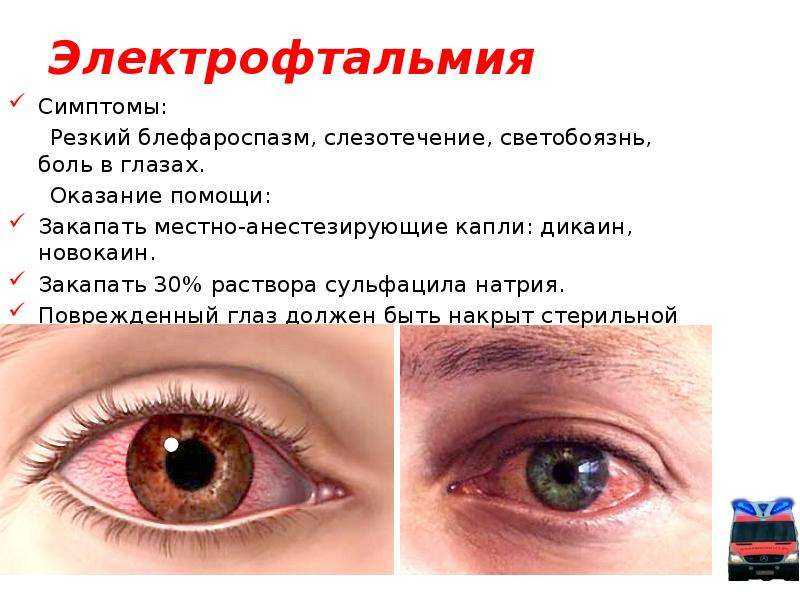 Это можно сделать любым из следующих способов. Недостаточно исследований, чтобы сказать, какой метод является лучшим, поэтому используйте то, что вы считаете наиболее полезным:
Это можно сделать любым из следующих способов. Недостаточно исследований, чтобы сказать, какой метод является лучшим, поэтому используйте то, что вы считаете наиболее полезным:
- Некоторые люди рекомендуют использовать специальные скрабы для век, которые можно купить в некоторых оптиках/оптометристах.
- Некоторые люди говорят, что простое промывание век охлажденной водой, которая была недавно прокипячена (или законсервированной водой для людей, которые носят контактные линзы), является эффективным.
Вы должны выполнять описанную выше процедуру — согревание, массаж, чистку — по крайней мере два раза в день, пока симптомы не исчезнут. Когда симптомы ослабнут, продолжайте выполнять эту процедуру один раз в день, каждый день, чтобы предотвратить дальнейшие обострения. Если вы склонны к блефариту, лучше думать об этом как о части вашего распорядка дня — точно так же, как чистить зубы. Это лучший способ избежать симптомов или свести их к минимуму.
Капли искусственной слезы
Блефарит часто связан с сухостью глаз. Это связано с тем, что слезная пленка вырабатывается мейбомиевыми железами. Поэтому, если они заблокированы или плохо работают, ваши глаза не будут хорошо смазываться. Таким образом, капли искусственной слезы могут облегчить симптомы. Они выпускаются в виде глазных капель и гелей. Их можно купить в аптеках или получить по рецепту. Возможно, вам придется использовать их регулярно, чтобы избежать симптомов.
Это связано с тем, что слезная пленка вырабатывается мейбомиевыми железами. Поэтому, если они заблокированы или плохо работают, ваши глаза не будут хорошо смазываться. Таким образом, капли искусственной слезы могут облегчить симптомы. Они выпускаются в виде глазных капель и гелей. Их можно купить в аптеках или получить по рецепту. Возможно, вам придется использовать их регулярно, чтобы избежать симптомов.
Существует несколько типов искусственных слезных капель и гелей с различными ингредиентами. Иногда некоторые люди считают, что один тип может раздражать. Переход на другой препарат может помочь, если первый не подходит. Глазные капли без консервантов с меньшей вероятностью вызовут раздражение.
Лечение антибиотиками
Если ваш блефарит не поддается регулярной чистке, вам могут прописать курс мазей, кремов или глазных капель с антибиотиками (антибиотики для местного применения).
Глазную мазь или капли с антибиотиком следует очень осторожно втирать вдоль края века (не вокруг глаза) после очистки века способом, описанным выше.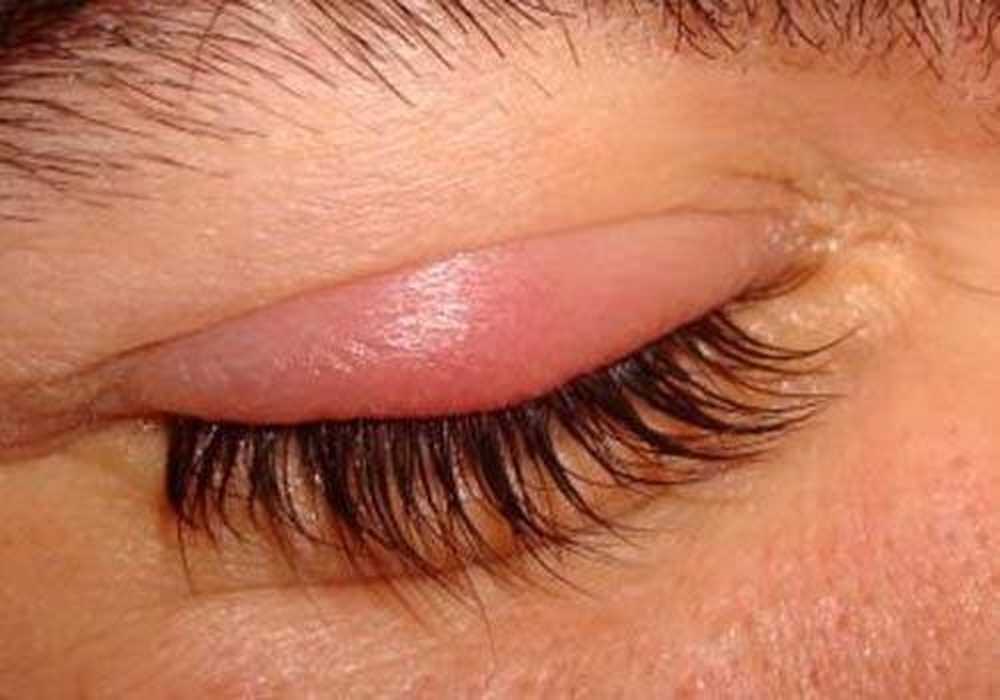 Нанесите их чистыми пальцами или ватной палочкой. Обычно их используют несколько раз в день для начала, а затем один раз в день в течение примерно шести недель.
Нанесите их чистыми пальцами или ватной палочкой. Обычно их используют несколько раз в день для начала, а затем один раз в день в течение примерно шести недель.
Вы должны прекратить носить контактные линзы при использовании глазных капель с антибиотиками, так как они могут воздействовать на линзы, которые также могут задерживать капли позади них, что может вызвать раздражение глаз. Если вы используете более одного типа глазных капель, делайте перерыв между их применением не менее пяти минут.
Пероральные антибиотики (таблетки), принимаемые один или два раза в день, иногда назначают, если другие методы лечения не помогают. Обычно вам рекомендуется использовать их в течение трех месяцев, а иногда и дольше. Чаще всего используется доксициклин, хотя этот антибиотик может вызвать сыпь у некоторых людей, если они находятся на солнце, и при его приеме также рекомендуется избегать солярия. Доксициклин и некоторые подобные антибиотики не следует принимать во время беременности или кормления грудью, а также детям в возрасте до 12 лет.
Блефарит – дополнительные рекомендации
Использование косметики для глаз, особенно подводки для глаз, может усугубить симптомы блефарита. Лучше избегать подводки для глаз, особенно во время обострения. Также разумно отказаться от любой жидкой косметики для глаз, которую вы использовали, когда у вас развилось заболевание.
Растирание век часто усугубляет воспаление, так как веки отекают сильнее и воспаляются.
Некоторые исследования показали, что масла омега-3, содержащиеся в жирной рыбе, могут улучшать симптомы у некоторых людей с синдромом сухого глаза и блефаритом. Добавки омега-3 можно приобрести в магазинах здоровой пищи. Для блефарита не существует установленной дозы, поэтому их следует принимать в дозах, рекомендованных производителем.
Вместо масла вы можете увеличить потребление жирной рыбы (хотя, если вы беременны или пытаетесь забеременеть, вы не должны есть более двух порций жирной рыбы в неделю. Это связано с тем, что она может содержать вещества например, ртуть, которая может нанести вред вашему будущему ребенку).
Если у вас также есть себорейный дерматит, розацеа или синдром сухого глаза, лечение этих состояний также поможет облегчить симптомы блефарита.
Доктор Мэри Лоут является автором или первоначальным автором данной брошюры.
Дифференциальная диагностика припухлости красного века
ART PAPIER, MD, ДЭВИД Дж. ТАТТЛ, MD, И ТАРА Дж. МАХАР, MD
Дифференциальный диагноз эритемы и отека век широк: от доброкачественных, самокупирующихся дерматозов до злокачественных опухолей и угрожающих зрению инфекций. Окончательный диагноз обычно можно поставить при физическом осмотре века и тщательной оценке симптомов и воздействий. Обнаружение опухшего красного века часто сигнализирует о целлюлите. Орбитальный целлюлит — тяжелая инфекция, проявляющаяся экзофтальмом и офтальмоплегией; для предотвращения потери зрения требуется госпитализация и внутривенное введение антибиотиков. Менее серьезные состояния, такие как контактный дерматит, атопический дерматит и блефарит, являются более распространенными причинами эритемы и отека век. Эти менее серьезные состояния часто можно лечить с помощью местных кортикостероидов и надлежащей гигиены век. Их дифференцируют на основе таких клинических признаков, как динамика, наличие или отсутствие симптомов раздражения, шелушение и другие кожные проявления. Дискретные поражения век также являются важными диагностическими показателями. Обнаружение везикул, эрозий или корок может свидетельствовать о герпесной инфекции. Доброкачественные, самокупирующиеся узлы век, такие как ячмень и халязион, часто реагируют на теплые компрессы, в то время как злокачественные новообразования требуют хирургического удаления.
Орбитальный целлюлит — тяжелая инфекция, проявляющаяся экзофтальмом и офтальмоплегией; для предотвращения потери зрения требуется госпитализация и внутривенное введение антибиотиков. Менее серьезные состояния, такие как контактный дерматит, атопический дерматит и блефарит, являются более распространенными причинами эритемы и отека век. Эти менее серьезные состояния часто можно лечить с помощью местных кортикостероидов и надлежащей гигиены век. Их дифференцируют на основе таких клинических признаков, как динамика, наличие или отсутствие симптомов раздражения, шелушение и другие кожные проявления. Дискретные поражения век также являются важными диагностическими показателями. Обнаружение везикул, эрозий или корок может свидетельствовать о герпесной инфекции. Доброкачественные, самокупирующиеся узлы век, такие как ячмень и халязион, часто реагируют на теплые компрессы, в то время как злокачественные новообразования требуют хирургического удаления.
Пациенты с эритемой и отеком век часто сначала обращаются к семейному врачу.
| Клинические рекомендации | Рейтинг доказательств | Ссылки |
|---|---|---|
| Аллергический контактный дерматит век следует лечить низкими дозами местных стероидов в течение 5–10 дней. | C | 1 |
Атопический дерматит век следует лечить пероральными антигистаминными препаратами; увлажняющие средства; и низкие дозы местных кортикостероидов кратковременного действия. | C | 1 , 31 |
| Лечение блефарита первой линии состоит из гигиены век и системного применения тетрациклинов у пациентов с дисфункцией мейбомиевых желез. | B | 35 |
| Легкий пресептальный целлюлит у детей старшего возраста и взрослых часто можно лечить амбулаторно с помощью пероральных антибиотиков широкого спектра действия и тщательного наблюдения. Лечение орбитального целлюлита требует консультации офтальмолога, стационарного наблюдения и внутривенного введения антибиотиков широкого спектра действия. | C | 38 , 39 , 41 |
Лечение глазной розацеа включает пероральные тетрациклины и местный метронидазол (Metrogel ) или гель азелаиновой кислоты (Finacea).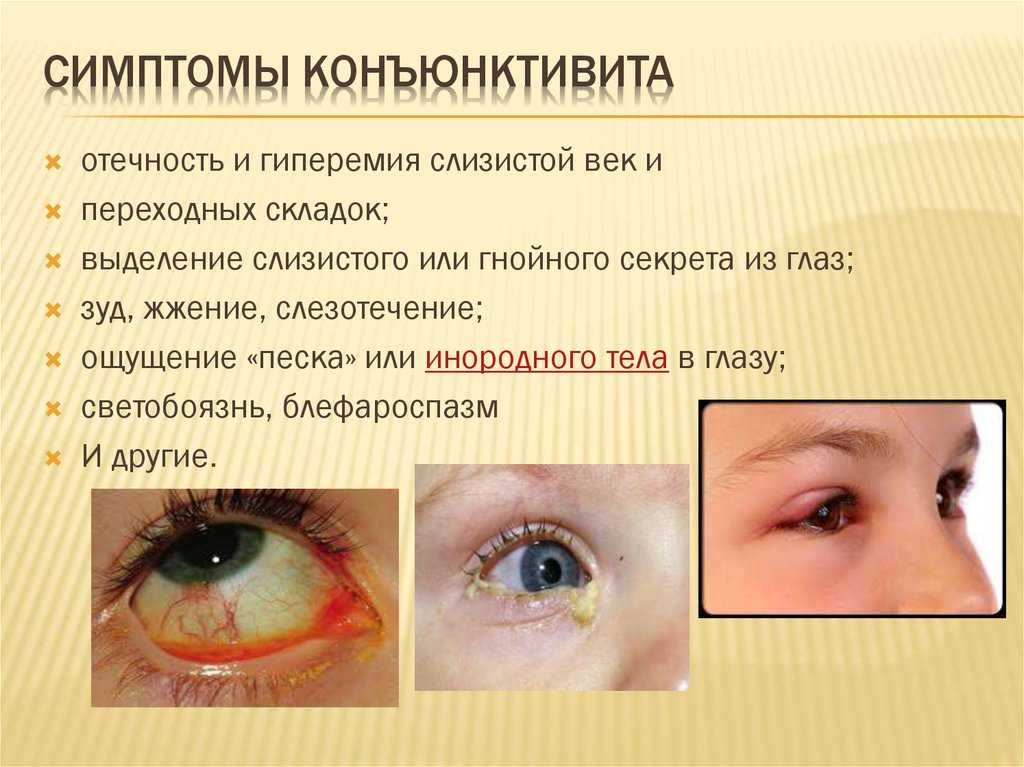 | Б | 45–47 |
Контактный дерматит
Контактный дерматит является наиболее распространенной причиной кожного воспаления век. 3–6 Кожа век особенно уязвима для раздражителей и аллергенов из-за ее тонкости и частого воздействия химических веществ при непосредственном нанесении или загрязнении с пальцев и рук. 3,7 Являясь одной из наиболее чувствительных областей, кожа век может быть начальной или единственной областью с признаками контактного дерматита, в то время как другие участки тела остаются незатронутыми тем же воздействием. 7
Контактный дерматит может быть классифицирован как аллергический или раздражающий. Проявления этих типов часто трудно различимы, но у пациентов с раздражающим контактным дерматитом часто наблюдается более сильное жжение и покалывание по сравнению с характерным зудом аллергического контактного дерматита. 1,7,8
ЭТИОЛОГИЯ
Контактный дерматит век опосредуется реакцией гиперчувствительности IV типа при аллергическом контактном дерматите и прямым токсическим действием при раздражающем контактном дерматите. 1 Чаще вызывается продуктом, нанесенным на волосы, ногти или лицо, чем продуктом, нанесенным непосредственно на веки. 7 В таблице 2 перечислены распространенные воздействия, которые могут вызвать контактный дерматит.
1 Чаще вызывается продуктом, нанесенным на волосы, ногти или лицо, чем продуктом, нанесенным непосредственно на веки. 7 В таблице 2 перечислены распространенные воздействия, которые могут вызвать контактный дерматит.
| Пыльца и пыль в воздухе 9 | |
| Косметика | |
| Щипцы для завивки ресниц 10,11 | |
| Подводка для глаз | |
| Средство для снятия макияжа с глаз 10 | |
| Тени для век | |
| Крем для лица 8 | |
| Тональный крем | |
| Краска для волос | |
| Лосьон | |
| Тушь для ресниц 12 | |
| Лак для ногтей 13 | |
| Салфетки для лица | |
| Бытовые чистящие средства и спреи | |
| Профессиональные воздействия 9,14–16 | |
| Глазные растворы, лекарства и мази 17–23 | |
| Ядовитый плющ | |
ДИАГНОСТИКА
Следует тщательно собрать анамнез о воздействии агентов, которые, как известно, вызывают контактный дерматит век.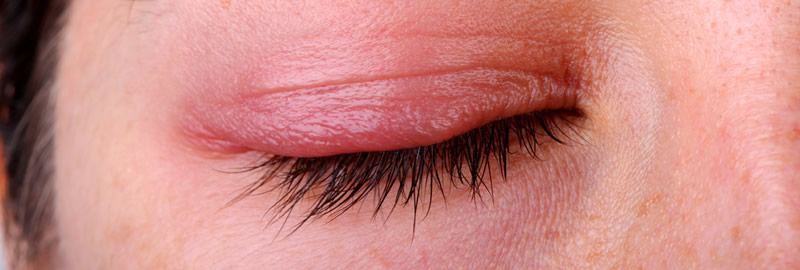 Пациента следует расспросить о его или ее роде занятий, хобби и использовании косметических средств (включая косметику, не предназначенную для глаз, новые продукты и заправки ранее использованных продуктов, поскольку косметические рецептуры часто меняются). 7 Пациенты с раздражающим контактным дерматитом могут иметь зуд, жжение или покалывание век и периорбитальной области с вовлечением или без вовлечения лица и рук. 1 Обследование может выявить сочетание эритемы, отека и образования пузырьков у пациентов с острым дерматитом или шелушение и шелушение, если воспаление присутствует в течение нескольких недель 2 (рис. 2) . Если возбудитель не выявляется после сбора анамнеза и физического осмотра, направление к аллергологу или дерматологу для проведения пластыря может выявить скрытый аллерген.
Пациента следует расспросить о его или ее роде занятий, хобби и использовании косметических средств (включая косметику, не предназначенную для глаз, новые продукты и заправки ранее использованных продуктов, поскольку косметические рецептуры часто меняются). 7 Пациенты с раздражающим контактным дерматитом могут иметь зуд, жжение или покалывание век и периорбитальной области с вовлечением или без вовлечения лица и рук. 1 Обследование может выявить сочетание эритемы, отека и образования пузырьков у пациентов с острым дерматитом или шелушение и шелушение, если воспаление присутствует в течение нескольких недель 2 (рис. 2) . Если возбудитель не выявляется после сбора анамнеза и физического осмотра, направление к аллергологу или дерматологу для проведения пластыря может выявить скрытый аллерген.
ЛЕЧЕНИЕ
Лечение контактного дерматита включает предотвращение контакта с возбудителем. 1,7 Пациент должен получить список распространенных аллергенов или раздражителей и быть проинструктирован о необходимости внимательно прочитать все этикетки продуктов. Острый аллергический контактный дерматит век можно лечить с помощью низких доз местных стероидов два раза в день в течение 5–10 дней. 1 Длительное применение этих препаратов на веках может вызвать атрофию кожи и глаукому 24 или катаракту 25 ; поэтому важно использовать препарат с самой низкой активностью в течение кратчайшего периода времени, необходимого для купирования сыпи. Хотя реакции замедленного типа при аллергическом контактном дерматите не связаны с высвобождением гистамина из тучных клеток, пероральные антигистаминные препараты могут облегчать симптомы в результате их противозудного и снотворного действия. 26
Острый аллергический контактный дерматит век можно лечить с помощью низких доз местных стероидов два раза в день в течение 5–10 дней. 1 Длительное применение этих препаратов на веках может вызвать атрофию кожи и глаукому 24 или катаракту 25 ; поэтому важно использовать препарат с самой низкой активностью в течение кратчайшего периода времени, необходимого для купирования сыпи. Хотя реакции замедленного типа при аллергическом контактном дерматите не связаны с высвобождением гистамина из тучных клеток, пероральные антигистаминные препараты могут облегчать симптомы в результате их противозудного и снотворного действия. 26
Пациентам с раздражающим контактным дерматитом может быть полезно применять прохладный компресс, а затем смягчающее средство. 1 Применение местных стероидов при раздражающем контактном дерматите оказалось неэффективным по крайней мере в одном исследовании. 27 Однако на практике часто используются стероиды, поскольку бывает трудно отличить раздражающий контактный дерматит от аллергического.
Атопический дерматит
Атопический дерматит представляет собой хроническое рецидивирующее кожное заболевание с возрастным распространением. В Соединенных Штатах им страдают от 10 до 20 процентов детей и от 1 до 3 процентов взрослых9.0233 28 с поражением век примерно в 15% случаев. 29
ЭТИОЛОГИЯ
Считается, что этиология атопического дерматита включает сочетание сложных генетических, экологических и иммунологических взаимодействий. Часто существует сильная семейная модель наследования. Измененная функция Т-клеток проявляется в виде повышенной активности подтипа Т-хелперов 2. К провоцирующим или усугубляющим факторам относятся аэроаллергены, химические вещества, продукты питания и эмоциональный стресс. Барьерная функция кожи также снижена у пациентов с атопическим дерматитом, что делает их более чувствительными к таким аллергенам и раздражителям. 28
ДИАГНОСТИКА
У пациентов с атопическим дерматитом век могут проявляться зуд, отек, эритема, лихенификация, трещины или мелкое шелушение. 1 Как правило, отек и эритема век менее выражены при атопическом дерматите, чем при контактном дерматите, преобладают лихенификация и мелкое шелушение (рис. 3) . Однако в некоторых случаях поражения трудно отличить от контактного дерматита. 29 В этих случаях диагноз может быть поставлен на основании других признаков, характерных для атопического дерматита, таких как изгибное распределение у детей старшего возраста и взрослых и семейный анамнез астмы, ринита и атопического дерматита. 30
1 Как правило, отек и эритема век менее выражены при атопическом дерматите, чем при контактном дерматите, преобладают лихенификация и мелкое шелушение (рис. 3) . Однако в некоторых случаях поражения трудно отличить от контактного дерматита. 29 В этих случаях диагноз может быть поставлен на основании других признаков, характерных для атопического дерматита, таких как изгибное распределение у детей старшего возраста и взрослых и семейный анамнез астмы, ринита и атопического дерматита. 30
Атопический дерматит может осложняться инфекцией или контактным дерматитом, что затрудняет диагностику. Эти осложнения следует подозревать у пациентов, у которых развивается новое или острое воспаление век на фоне хорошо контролируемого атопического дерматита. 1
ЛЕЧЕНИЕ
Лечение включает пероральные антигистаминные препараты; увлажняющие средства; и низкие дозы местных кортикостероидов кратковременного действия. 1,31 Местные иммуномодуляторы такролимус (Протопик) и пимекролимус (Элидел) могут использоваться в рефрактерных случаях.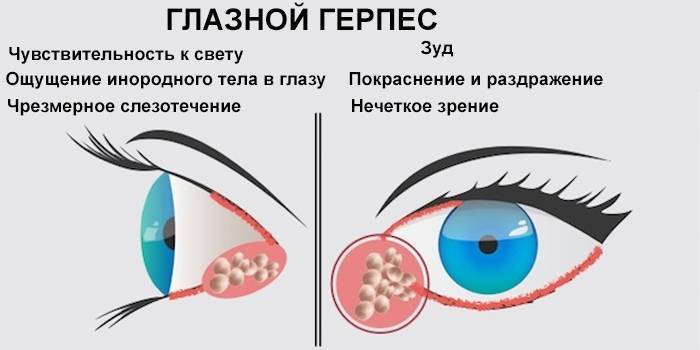 Эти средства безопасны для применения на веках и лице9.0233 32,33 , но их следует зарезервировать в качестве терапии второй линии из-за их связи с несколькими типами рака в исследованиях на животных и в отчетах о случаях заболевания людей. 34
Эти средства безопасны для применения на веках и лице9.0233 32,33 , но их следует зарезервировать в качестве терапии второй линии из-за их связи с несколькими типами рака в исследованиях на животных и в отчетах о случаях заболевания людей. 34
Блефарит
Блефарит — распространенное хроническое воспалительное заболевание краев век. Его можно классифицировать в соответствии с анатомической локализацией: передний блефарит поражает основание ресниц, тогда как задний блефарит поражает устья мейбомиевых желез. Блефарит часто сочетается с другими заболеваниями, такими как розацеа, себорейный дерматит и сухой кератоконъюнктивит. 35
ЭТИОЛОГИЯ
Точная этиология блефарита неизвестна. Передний блефарит часто связывают со стафилококковой инфекцией или себореей, тогда как задний блефарит обычно возникает в результате дисфункции мейбомиевых желез. 35
ДИАГНОСТИКА
У пациентов с блефаритом края век эритематозны и слегка отечны. Мягкие, жирные, желтые шелушения или, реже, ломкие шелушения вокруг ресниц отличают блефарит от других причин воспаления век. У больных может наблюдаться зуд, раздражение и жжение. 2,36 Культура краев век может быть показана пациентам с рецидивирующим передним блефаритом и пациентам, не отвечающим на терапию. Биопсия для исключения карциномы может потребоваться в особо упорных случаях. 35
Мягкие, жирные, желтые шелушения или, реже, ломкие шелушения вокруг ресниц отличают блефарит от других причин воспаления век. У больных может наблюдаться зуд, раздражение и жжение. 2,36 Культура краев век может быть показана пациентам с рецидивирующим передним блефаритом и пациентам, не отвечающим на терапию. Биопсия для исключения карциномы может потребоваться в особо упорных случаях. 35
ЛЕЧЕНИЕ
Гигиена век является основой лечения. Рекомендуются теплые компрессы с последующим легким массажем для выделения мейбомиевых выделений. Протирание век разбавленным детским шампунем или очищающим средством для век может принести дополнительное облегчение. У пациентов со стафилококковым блефаритом местное применение антибиотиков перед сном в течение недели или более может ускорить выздоровление. Пероральные тетрациклины могут быть назначены пациентам с дисфункцией мейбомиевых желез. 35 Короткие курсы местных кортикостероидов в низких дозах также могут быть испытаны. 35 Поскольку блефарит может привести к таким последствиям, как мадароз (т. е. потеря ресниц), трихиаз (т. е. неправильное направление ресниц) и рубцевание роговицы, пациентов с рефрактерными случаями следует направлять к офтальмологу. 35
35 Поскольку блефарит может привести к таким последствиям, как мадароз (т. е. потеря ресниц), трихиаз (т. е. неправильное направление ресниц) и рубцевание роговицы, пациентов с рефрактерными случаями следует направлять к офтальмологу. 35
Пресептальный и орбитальный целлюлит
Пресептальный и орбитальный целлюлит — это инфекции век или орбитальной ткани, которые проявляются эритемой и отеком век. Хотя эти состояния являются менее распространенными причинами отека век, чем контактный дерматит и атопический дерматит, немедленная диагностика и лечение имеют решающее значение для предотвращения потери зрения и других серьезных осложнений, таких как менингит и тромбоз кавернозного синуса.
Понимание анатомии века важно для того, чтобы отличить пресептальный от орбитального целлюлита. Орбитальная перегородка представляет собой лист соединительной ткани, простирающийся от глазничных костей до краев верхнего и нижнего век 37 ; он действует как барьер для инфекции глубоко в орбитальных структурах 38 (рис. 4) . Инфекция тканей, поверхностных к орбитальной перегородке, называется пресептальным целлюлитом, тогда как инфекция, расположенная глубоко в орбитальной перегородке, называется орбитальным целлюлитом. 38 Различие между состояниями важно для определения соответствующего лечения. Пресептальный и орбитальный целлюлит чаще встречаются у детей, чем у взрослых. 39
4) . Инфекция тканей, поверхностных к орбитальной перегородке, называется пресептальным целлюлитом, тогда как инфекция, расположенная глубоко в орбитальной перегородке, называется орбитальным целлюлитом. 38 Различие между состояниями важно для определения соответствующего лечения. Пресептальный и орбитальный целлюлит чаще встречаются у детей, чем у взрослых. 39
ЭТИОЛОГИЯ
Пресептальный целлюлит вызывается смежным распространением инфекции верхних дыхательных путей, местной травмой кожи, абсцессом, укусом насекомого или импетиго. 25 Синусит встречается в 60–80% случаев орбитального целлюлита. 26 Хирургическое вмешательство, травма или осложнение пресептального целлюлита или дакриоцистита также могут вызывать орбитальный целлюлит. 26 Патогены, вызывающие большинство случаев пресептального и орбитального целлюлита, включают Haemophilus influenzae, Staphylococcus и Streptococcus . 39 Внебольничные устойчивые к метициллину штаммы Staphylococcus aureus (MRSA) все чаще обнаруживаются у пациентов с пресептальным и орбитальным целлюлитом. 40
40
ДИАГНОСТИКА
Пресептальный и орбитальный целлюлит необходимо дифференцировать от других заболеваний, которые могут протекать сходным образом, включая травмы, злокачественные новообразования, контактный дерматит и аллергические реакции. 39 Наличие в анамнезе синусита, лихорадки, недомогания, местной травмы, импетиго или хирургического вмешательства может помочь отличить целлюлит от других процессов. 39
Физикальное обследование является ключом к дифференциации пресептального и орбитального целлюлита. Хотя оба состояния могут проявляться отеком век и эритемой, орбитальный целлюлит (рис. 5) проявляется дополнительными признаками и симптомами, включая экзофтальм, снижение остроты зрения, боль при движении глаз, ограничение экстраокулярных движений и афферентный папиллярный дефект (т. нарушение поступления света в зрачково-моторную систему, приводящее к симметричному уменьшению сокращения обоих зрачков при попадании света в поврежденный глаз по сравнению со светом, подаваемым в менее поврежденный или нормальный глаз).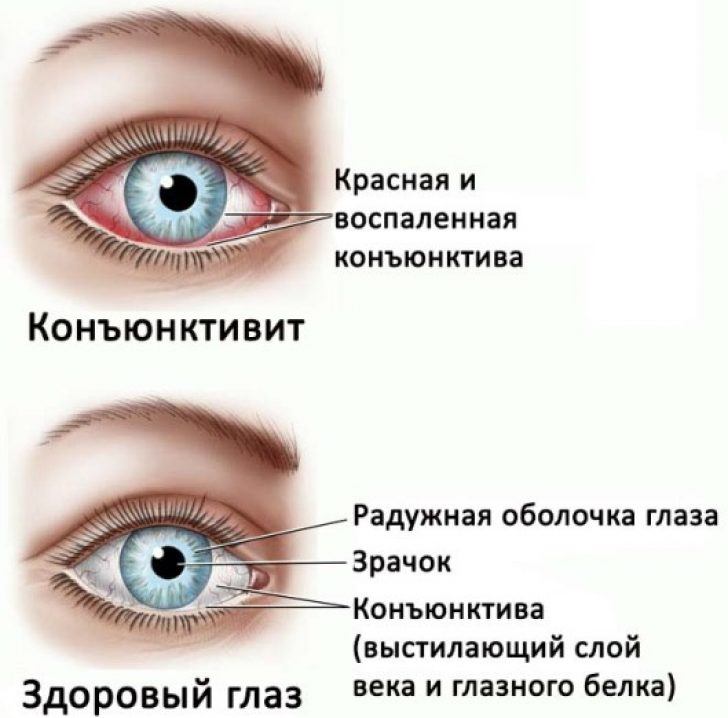 38,39
38,39
Пациентам с подозрением на флегмону орбиты следует назначить контрастную компьютерную томографию (КТ) для оценки распространенности инфекции и выявления периостального абсцесса. Другие тесты включают подсчет лейкоцитов, посев конъюнктивы и посев крови. 38
ЛЕЧЕНИЕ
Легкий пресептальный целлюлит у детей старшего возраста и взрослых часто можно лечить амбулаторно пероральными антибиотиками широкого спектра действия (например, диклоксациллин (Динапен), амоксициллин/клавуланат [Аугментин]) и тщательно наблюдать -вверх. 38,39,41 Пресептальный целлюлит у детей младше четырех лет может потребовать госпитализации и внутривенного введения антибиотиков. 38 При подозрении на орбитальный целлюлит после осмотра или КТ необходимо направление к офтальмологу или отоларингологу. 38 Всем пациентам с орбитальным целлюлитом требуется стационарное наблюдение и внутривенное введение антибиотиков широкого спектра действия (например, ампициллин/сульбактам [Унасин], цефалоспорины второго или третьего поколения).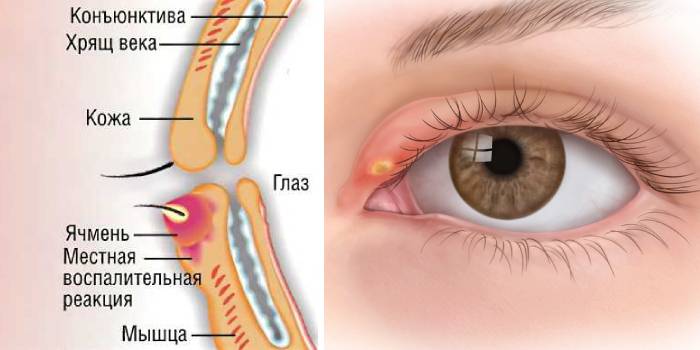 38,39,41 С ростом распространенности внебольничного MRSA могут потребоваться альтернативные эмпирические схемы лечения. К таким препаратам относятся клиндамицин (Клеоцин), триметопримсульфаметоксазол (Бактрим, Септра), доксициклин (Вибрамицин) и миноциклин (Миноцин). Пациентам с внебольничным орбитальным целлюлитом, вызванным MRSA, может потребоваться внутривенная терапия ванкомицином (Vanocin, форма для внутривенного введения больше не доступна в США), линезолидом (Zyvox) или даптомицином (Cubicin). 42
38,39,41 С ростом распространенности внебольничного MRSA могут потребоваться альтернативные эмпирические схемы лечения. К таким препаратам относятся клиндамицин (Клеоцин), триметопримсульфаметоксазол (Бактрим, Септра), доксициклин (Вибрамицин) и миноциклин (Миноцин). Пациентам с внебольничным орбитальным целлюлитом, вызванным MRSA, может потребоваться внутривенная терапия ванкомицином (Vanocin, форма для внутривенного введения больше не доступна в США), линезолидом (Zyvox) или даптомицином (Cubicin). 42
Другие потенциальные причины
АНГИОЕДЕМА
Ангионевротический отек относится к глубокому кожному отеку, вызванному аллергической реакцией типа I, которая вызывается моллюсками, лекарствами или другими аллергенами. Это состояние может проявляться опухшими веками, похожими на целлюлит; однако чаще всего это происходит на двусторонней основе и одновременно с отеком других растяжимых частей тела, особенно других лицевых структур и конечностей. Целлюлит, как правило, связан с более фиолетовым цветом кожи и усилением боли. 36 Ангионевротический отек часто проходит самостоятельно, но поражение верхних дыхательных путей требует неотложной медицинской помощи.
Целлюлит, как правило, связан с более фиолетовым цветом кожи и усилением боли. 36 Ангионевротический отек часто проходит самостоятельно, но поражение верхних дыхательных путей требует неотложной медицинской помощи.
НАРУЖНЫЙ ЯЧЧИН, ВНУТРЕННИЙ ЯЧИНЧИК И ХАЛАЦИОН
Наружный ячмень представляет собой распространенную стафилококковую инфекцию фолликула ресницы и связанной с ним железы Цейса. Обычно он односторонний и проявляется болезненностью, эритемой и локализованным отеком края века. 2,38
Внутренний ячмень — стафилококковая инфекция мейбомиевой железы. Он односторонний и проявляется болью, отеком века и эритемой, более диффузной, чем при наружном ячмене. 2,38 [исправлено]
Халязион – стерильное узелковое липогранулематозное воспаление мейбомиевой железы. Это безболезненно и неэритематозно. 2 Лечение первой линии при всех этих состояниях включает теплые компрессы для стимулирования локализации и самопроизвольного дренирования. Местные антибиотики могут быть применены к ячмене, чтобы ограничить распространение инфекции. Рекальцитрантные поражения могут потребовать направления к офтальмологу для разреза и дренирования. 43
Местные антибиотики могут быть применены к ячмене, чтобы ограничить распространение инфекции. Рекальцитрантные поражения могут потребовать направления к офтальмологу для разреза и дренирования. 43
Розацеа
Розацеа — это хроническое кожное заболевание, чаще всего поражающее взрослых в возрасте четвертого и пятого десятилетий жизни. Обычно проявляется гиперемией, эритемой и телеангиоэктазиями лица. У некоторых больных появляются папулы и пустулы на носу, щеках, лбу и подбородке. Хотя поражение век обычно сопровождает общие проявления кожных заболеваний, которые поражают все лицо, глазные признаки розацеа могут развиваться первыми. 31 Поражение век может проявляться акнеформными высыпаниями на веках, периорбитальным отеком и эритемой, телеангиэктазиями краев век и различной степенью утолщения и неправильной формы век. 1,43,44 Лечение включает гигиену век, системные тетрациклины, 45 местный метронидазол (Metrogel), 46 или 15% гель азелаиновой кислоты (Finacea).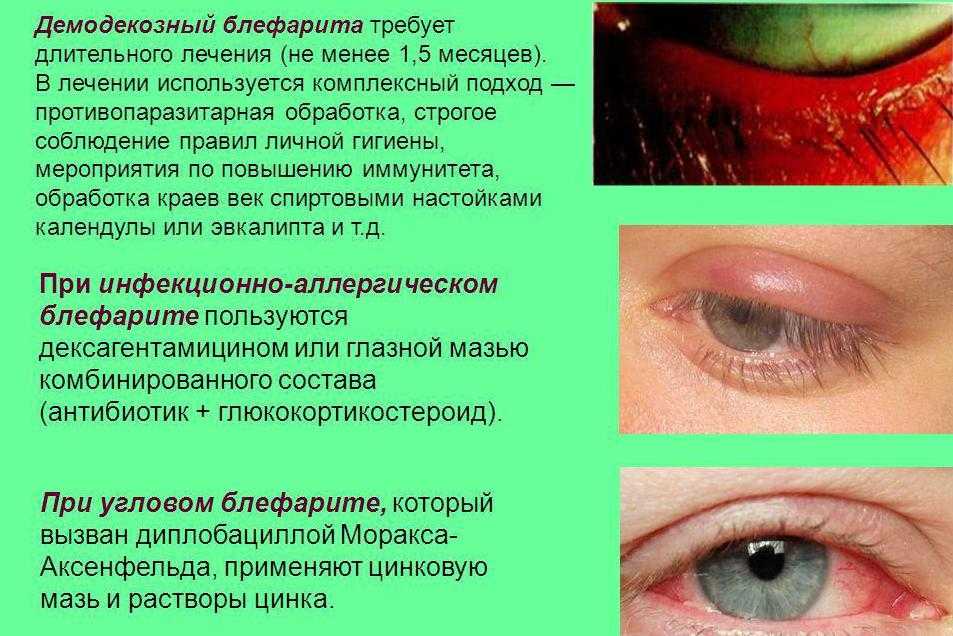 47 Однако гель азелаиновой кислоты вызывает большее раздражение, чем метронидазол, и пациентов следует предостеречь от попадания геля в глаза. 48 У пациентов с тяжелой формой розацеа может развиться неоваскуляризация роговицы и рубцевание; эти пациенты должны быть направлены к офтальмологу. 35
47 Однако гель азелаиновой кислоты вызывает большее раздражение, чем метронидазол, и пациентов следует предостеречь от попадания геля в глаза. 48 У пациентов с тяжелой формой розацеа может развиться неоваскуляризация роговицы и рубцевание; эти пациенты должны быть направлены к офтальмологу. 35
ПРОСТОЙ И ОПОЯВЛЯЮЩИЙ ГЕРПЕС ОФТАЛЬМИЧЕСКИЙ
Простой герпес с поражением век встречается нечасто и проявляется односторонним скоплением мелких пузырьков с отеком и эритемой. В некоторых случаях везикулы могут быть очень тонкими или ранее разрывались с образованием эрозий, что усложняет диагностику (рис. 6) . Везикулы обычно корчатся и заживают без образования рубцов. 2,28
Офтальмологический опоясывающий герпес является распространенным заболеванием, проявляющимся односторонним поражением V1 нерва. Это болезненная макуло-папулезная сыпь с везикулами, корками, изъязвлениями, эритемой и отеком. Это состояние чаще всего возникает у пожилых людей.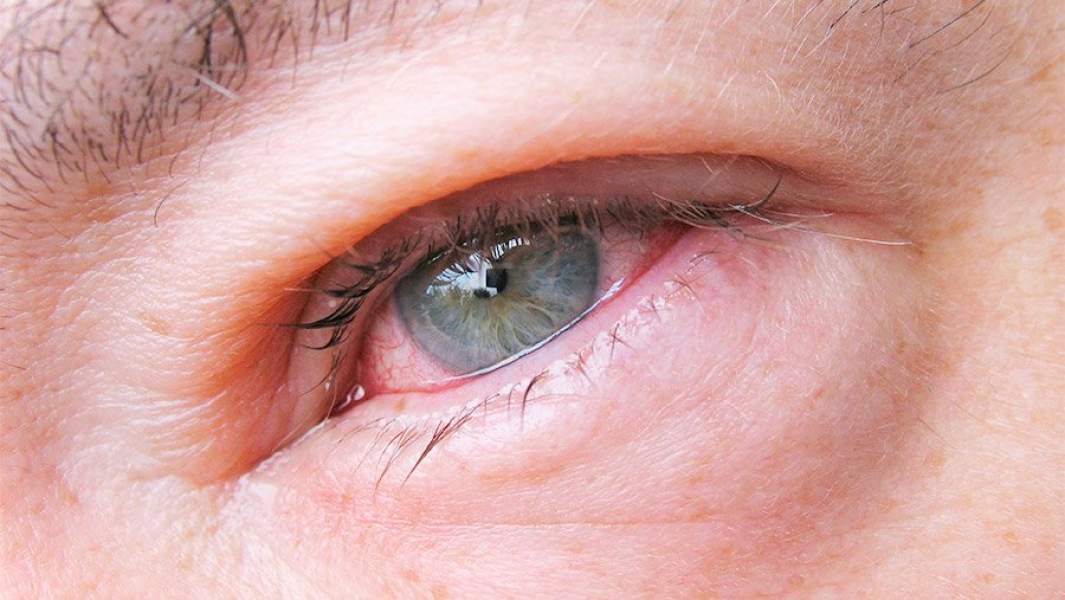 Обычно у пациентов отмечаются головная боль, лихорадка и недомогание. 2 Показано лечение системными противовирусными препаратами, а также направление к офтальмологу для оценки последствий, таких как поражение роговицы и ирит. 49
Обычно у пациентов отмечаются головная боль, лихорадка и недомогание. 2 Показано лечение системными противовирусными препаратами, а также направление к офтальмологу для оценки последствий, таких как поражение роговицы и ирит. 49
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Базально-клеточная карцинома составляет около 90 процентов всех злокачественных опухолей век, тогда как плоскоклеточная карцинома составляет 5 процентов. 50 Оба типа опухолей наблюдаются преимущественно у пожилых людей со светлой кожей и хроническим пребыванием на солнце в анамнезе, а поражения чаще всего обнаруживаются на нижнем веке и медиальной кантусе. 50 Клиническая картина часто бывает разной, но обычно обнаруживают узелок с ассоциированными телеангиэктазиями, которые могут изъязвляться. Методом выбора при обоих типах опухоли является микрографическая хирургия Мооса.
Сальная карцинома составляет примерно от 1 до 5 процентов злокачественных опухолей век.