Сыпь у детей. Разбираем причины.
Третьякова Дарья Александровна
Педиатр
В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
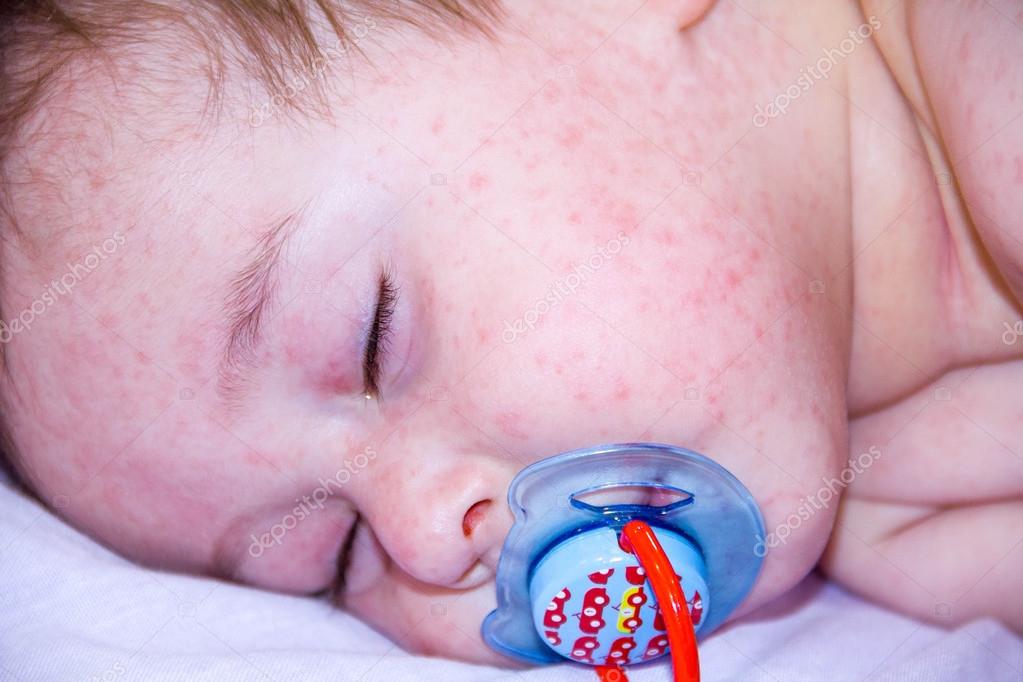
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет. И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка. Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т.п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы).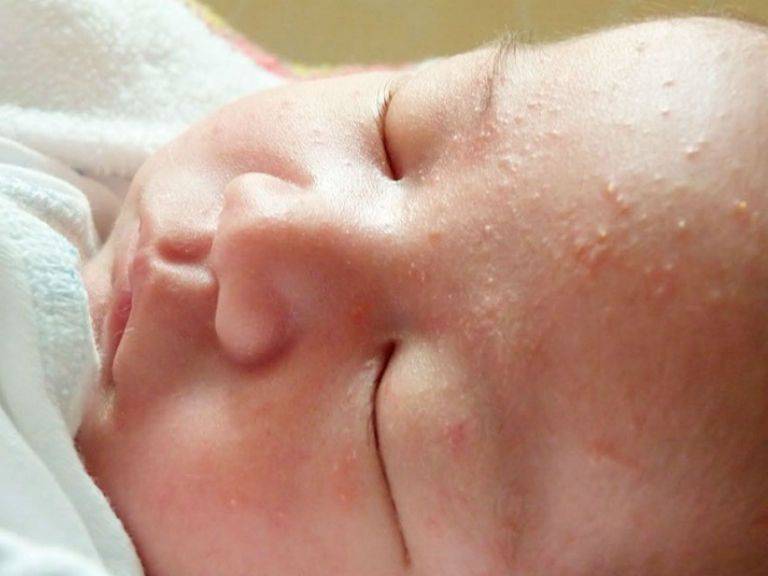 Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха.
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина.
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область).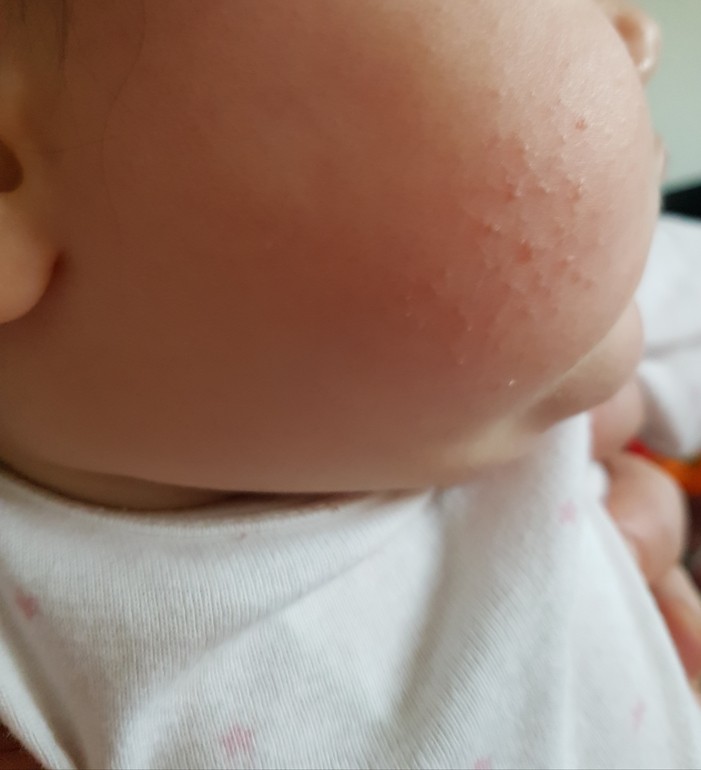 Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Корь.
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди. На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь».
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследование для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Пищевая аллергия у грудничка: симптомы и лечение
Опасности пищевой аллергии у малышей, пищевые аллергены, как уберечь малыша от аллергенных продуктов
Пищевая аллергия – один из самых главных врагов хорошего самочувствия малыша, это особенно касается тех деток, которым еще не исполнился год. Ведь именно в этот период закладываются основы здоровья крохи на всю жизнь. А пищевая аллергия у грудничков оказывает очень сильное влияние на формирование и последующее развитие других аллергических заболеваний.
Ведь именно в этот период закладываются основы здоровья крохи на всю жизнь. А пищевая аллергия у грудничков оказывает очень сильное влияние на формирование и последующее развитие других аллергических заболеваний.
Пищевая аллергия – это состояние повышенной чувствительности организма к пищевым продуктам, развивающееся при участии иммунной системы. К настоящему моменту известно более 160 пищевых аллергенов, вызывающих у детей различные реакции. «Так много! Как же уберечь малыша от всех?», – наверняка подумали Вы. Не удивляйтесь, но в большинстве случаев пищевой аллергии «виноваты» восемь из них. В эту «большую восьмерку» входят: коровье молоко, яйцо, рыба, пшеница, арахис, соя, ракообразные (креветки, крабы, лобстеры и другие), орехи (лесные, миндаль, грецкие). Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций не иммунного характера. Для малышей первого года жизни наиболее аллергенным продуктом является белок коровьего молока.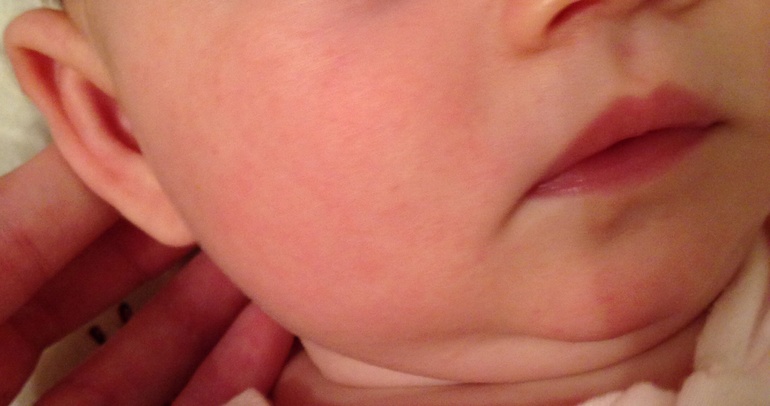
Чтобы не пропустить проявления пищевой аллергии у малыша, важно знать о самых характерных симптомах, которые бывают у детей раннего возраста. В первую очередь, это различные кожные высыпания – самые распространенные проявления аллергии, так хорошо знакомые большинству мам. Хотя далеко не все случаи сыпи связаны с аллергией. Также у крохи могут быть реакции со стороны органов дыхания (ринит, бронхиальная астма), и даже пищеварительной системы. Да-да, не удивляйтесь, но обильные срыгивания, запоры и колики, тоже могут появиться из-за аллергии.
Самые распространенные симптомы пищевой аллергии, наблюдающиеся примерно у 2/3 грудничков, – это различные кожные реакции. Бывает и так, что у одного малыша аллергия на пищевые продукты может проявляться симптомами со стороны сразу нескольких органов, например, кожные высыпания в сочетании с пищеварительными расстройствами или кожные высыпания с симптомами со стороны дыхательной системы.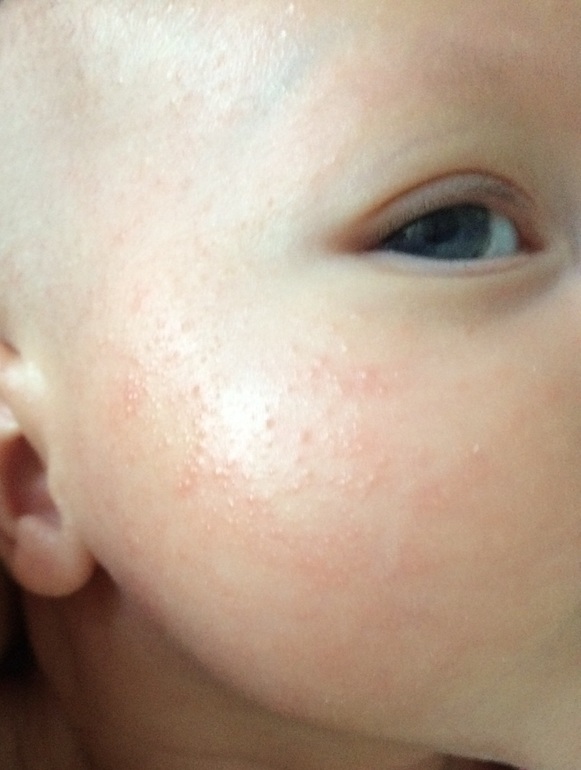
В случае если Ваш малыш находится на грудном вскармливании, и у него была выявлена пищевая аллергия, ни в коем случае не прекращайте кормить его грудью! Сохраните свое молоко в питании ребенка в максимально возможном объеме, а сами строго строго соблюдайте диету с исключением того продукта (группы продуктов) к которым выявлена аллергия. Но это не значит, что Вы должны питаться однообразно. Рацион кормящей мамы в любом случае должен оставаться максимально полезным, ведь это необходимо для поддержания лактации. Только необходимо помнить о том, что при аллергии на белки коровьего молока из питания матери полностью исключаются все продукты, содержащие БКМ (молоко, кисломолочные продукты, сметана, сыр, творог и т.д.), говядина (а также телятина).
Что делать, если у малыша на искусственном или смешанном вскармливании реакция на самый распространенный аллерген – белок коровьего молока? Для питания таких детей разработаны специальные лечебные смеси, молочный белок в них представлен не цельными молекулами, а расщеплены на мелкие фрагменты, вероятность аллергии на которые очень низкая.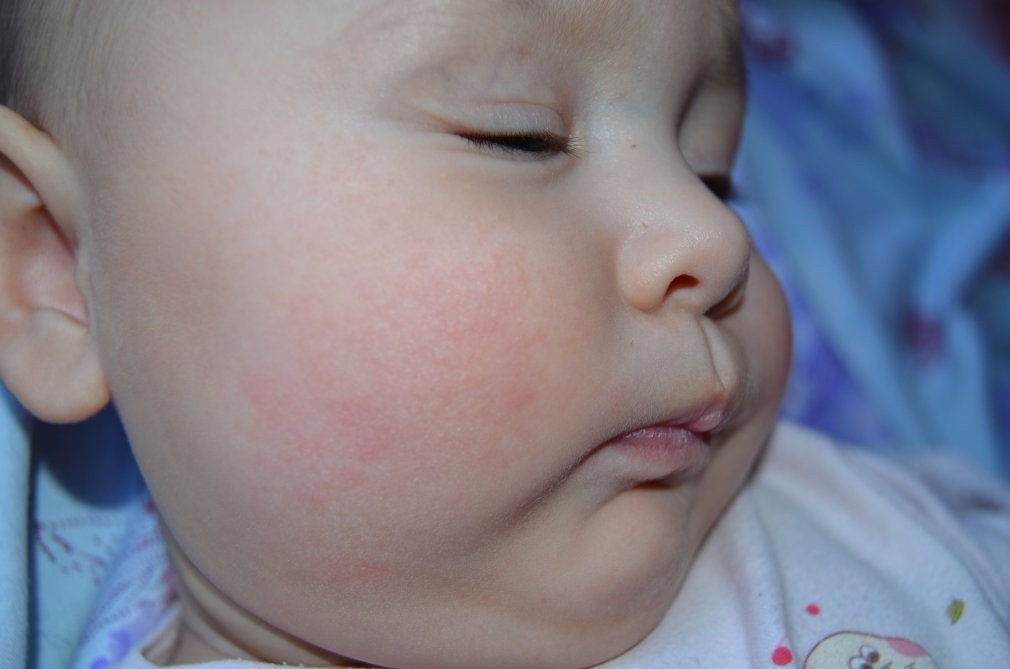
Иногда таким малышам назначают смеси, произведенные на основе соевого белка, ведь он довольно сильно отличается от белка коровьего молока. Еще одно преимущество этих смесей – невысокая, по сравнению со смесями, содержащими расщепленный белок, цена, а также приятный вкус. Однако их не следует применять при аллергическом колите, эзофагите, в периоды обострения аллергии, при чувствительности к сое и в возрасте младше шести месяцев. А вот заменять смесь, произведенную на основе коровьего молока, смесью на основе козьего молока в случае наличия у малыша аллергии к белку коровьего молока не рекомендуется! Эти белки во многом похожи, а значит, такая замена может привести к возникновению перекрестной аллергической реакции.
В случае если Вашему ребенку назначили смесь на основе белка сои, подходящим вариантом может быть Similac Изомил. Она произведена на основе изолята соевого белка и содержит все ингредиенты, необходимые для роста и развития малышей, у которых диагностирована аллергия к белкам коровьего молока. У смеси приятный вкус, который поможет с легкостью ввести ее в рацион крохи.
Она произведена на основе изолята соевого белка и содержит все ингредиенты, необходимые для роста и развития малышей, у которых диагностирована аллергия к белкам коровьего молока. У смеси приятный вкус, который поможет с легкостью ввести ее в рацион крохи.
Чтобы красные щечки, сыпь по всему телу и другие неприятные сюрпризы от внезапно появившейся аллергии не коснулись Вашего малыша, заботьтесь о профилактике с самого его рождения. Для этого нужно соблюдать определенные условия:
- Познакомьтесь с основными причинами формирования пищевой аллергии у детей и не забывайте о них.
- Обязательно узнайте, попадает ли Ваш малыш в группу высокого риска развития аллергии. Такое случается, когда существует наследственная предрасположенность и от любого аллергического заболевания страдают ближайшие родственники малыша (мама или папа, старшие братья и сестры). Наибольший риск имеют те дети, у которых сразу и папа, и мама страдают тем или иным аллергическим заболеванием.

- Расширяйте рацион Вашего малыша – вводите продукты прикорма, следуя определенным правилам.
- Устраните контакты с неблагоприятными факторами окружающей среды, прежде всего с табачным дымом.
Кормите малыша грудью! Ведь нет ничего лучше для профилактики аллергии у ребенка, чем естественное вскармливание. Доказано, что его сохранение до шести месяцев жизни существенно уменьшает риск возникновения у малыша аллергических заболеваний. Мало того, состав грудного молока настолько уникален, что оно укрепляет иммунную систему ребенка, защищая его не только от пищевой аллергии, но и от инфекций дыхательного и желудочно-кишечного тракта.
Если по каким-то причинам грудное вскармливание все-таки невозможно или грудного молока недостаточно, то для профилактики пищевой аллергии нужно максимально отсрочить контакт малыша с цельными белками коровьего молока. Поэтому для докорма малыша при смешанном вскармливании и для искусственного вскармливания обычно используют специализированные гипоаллергенные смеси, созданные на основе частично расщепленного молочного белка. Белковые молекулы, расщепленные на крупные фрагменты, вызывают аллергию значительно реже, поэтому такие продукты подходят для вскармливания детей из группы высокого риска. Например, смесь Similac Гипоаллергенный, произведенная на основе частично расщепленного белка. Она не только помогает предотвратить развитие аллергии, но и помогает наладить пищеварение малыша благодаря пребиотикам, а также низкому содержанию лактозы, которое способствует уменьшению газообразования.
Белковые молекулы, расщепленные на крупные фрагменты, вызывают аллергию значительно реже, поэтому такие продукты подходят для вскармливания детей из группы высокого риска. Например, смесь Similac Гипоаллергенный, произведенная на основе частично расщепленного белка. Она не только помогает предотвратить развитие аллергии, но и помогает наладить пищеварение малыша благодаря пребиотикам, а также низкому содержанию лактозы, которое способствует уменьшению газообразования.
Гипоаллергенные смеси нельзя использовать при подозрении или подтвержденной АБКМ.
Материал подготовлен на основании:
1. «Программы оптимизации вскармливания детей первого года жизни в Российской Федерации», М.: Союз педиатров России, 2019.
2. Питание здорового и больного ребенка. Пособие для врачей под редакцией Тутельяна В.А., Коня И.Я., Каганова Б.С. Москва, 2013. — 264 с.
3. Клиническая диетология детского возраста: руководство для врачей. Под редакцией Боровик Т. Э., Ладодо К.С. Москва, 2015. — 720 с.
Э., Ладодо К.С. Москва, 2015. — 720 с.
Прыщики у новорожденного: белые, красные, гнойные
Для новоиспеченной мамочки, каждый сантиметр тельца грудничка становится объектом повышенного внимания. Особенно ее интересуют кожные высыпания. Шелушения, пятнышки, прыщики на лице у новорожденного доставляют немало волнений и переживаний. Почему они появляются и не опасно ли это? Когда нужно обращаться за помощью врача и чем лечиться?
Причины появления прыщей у малыша
Когда в первые месяцы жизни лицо грудничка покрывается мелкими прыщиками, это считается нормальным явлением. При попадании в кровь материнских гормонов, у малыша нарушается гормональный фон, что вызывает появление прыщей на нежной младенческой коже. Бывает, что их сложно заметить при беглом взгляде, но если провести пальцами по личику, ощущаются маленькие бугорки. Их называют акне. Спустя 2-3 месяца проблема проходит, не требуя специального лечения.
Прыщики на лице у грудничка могут появляться не только из-за временных гормональных нарушений.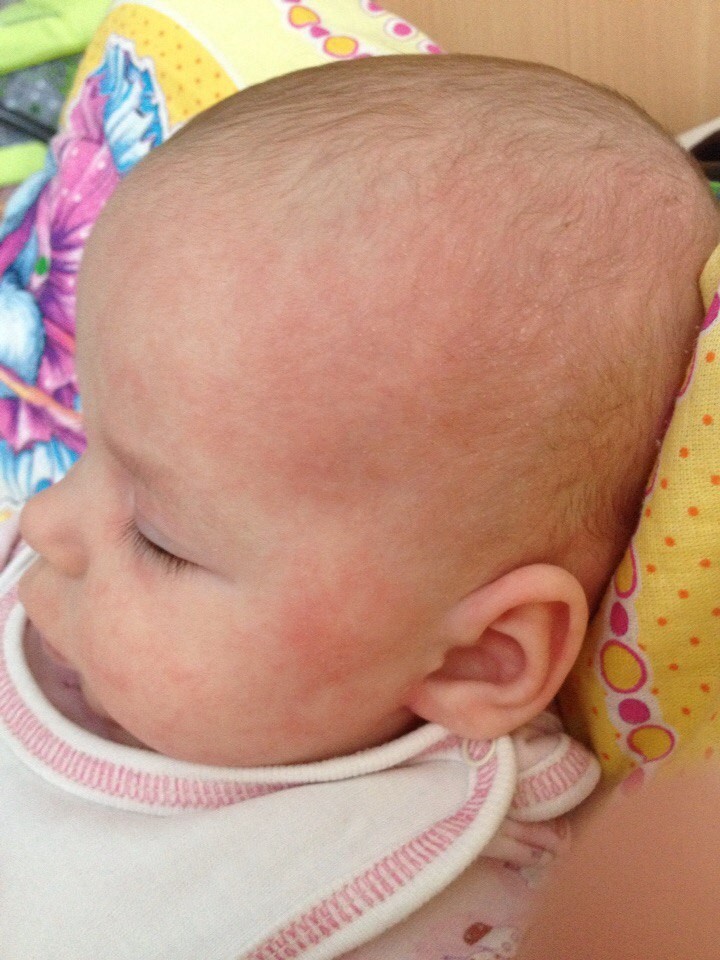 При недостаточном уходе за новорожденным, перекутывании, несоблюдении температурного режима в помещении, у ребенка могут появиться красные пятнышки. Они распространяются не только на голову, а и на ручки, ножки, попу, шею, подмышечные впадины, складочки. Нарушение диеты кормящей мамой может спровоцировать появление аллергических прыщиков, сопровождаемое зудом и дискомфортом. Есть причины появления прыщей, инфекционного характера.
При недостаточном уходе за новорожденным, перекутывании, несоблюдении температурного режима в помещении, у ребенка могут появиться красные пятнышки. Они распространяются не только на голову, а и на ручки, ножки, попу, шею, подмышечные впадины, складочки. Нарушение диеты кормящей мамой может спровоцировать появление аллергических прыщиков, сопровождаемое зудом и дискомфортом. Есть причины появления прыщей, инфекционного характера.
Многие детские заболевания проявляются высыпаниями на лице и теле у ребенка:
- Скарлатина. Одним из основных признаков которой выступает обильная ярко-красная сыпь на животе, лице, боках, подмышками, на сгибах рук и ног за исключением носогубного треугольника. Температура тела у больного сильно повышается, язычок и горло становятся малиново-алыми, а подушечки пальцев, ладони и стопы шелушатся. Часто начинающуюся скарлатину дополняет ринит.
- Корь. Проявляется прыщами в различных областях тела, зависимо от стадии заболевания.
 В первый день сыпь возникает на шее и лице, ко второму дню прыщами покрывается спина, живот, плечи. На третий день заболевание проявляется на конечностях. Сначала высыпания красные, затем темнеют и шелушатся. Температура поднимается, воспаляются органы верхних дыхательных путей, развивается ринит, ангина, синусит, ларингит.
В первый день сыпь возникает на шее и лице, ко второму дню прыщами покрывается спина, живот, плечи. На третий день заболевание проявляется на конечностях. Сначала высыпания красные, затем темнеют и шелушатся. Температура поднимается, воспаляются органы верхних дыхательных путей, развивается ринит, ангина, синусит, ларингит. - Оспа. При ветряной оспе прыщики, напоминающие волдыри, появляются не только на лице. Тело покрывается множеством прыщей, не исключая волосяную часть головы. Температура поднимается, пупырышки зудят и лопаются. Заболевший ощущает боль при кашле и глотании, так как поражается не только кожный покров, но и слизистая.
- Менингит. Мелкие прыщики на лице появляются при менингите. Их можно обнаружить не только на голове, но и по всему телу. Состояние ребенка ухудшается. Отмечается повышение температуры и увеличение количества сыпи.
Подозрительные высыпания, пятна, прыщики на лице и теле грудничка нельзя пускать на самотек. Лучше обратиться к врачу и не тянуть время, занимаясь самолечением.
Лучше обратиться к врачу и не тянуть время, занимаясь самолечением.
Красные прыщики
Когда появляются красные высыпания или прыщики на лице у новорожденного, родители начинают волноваться. Высыпания разделяют на два вида: те, что проходят сами, и те, что нуждаются в лечении.
Важно понять причину возникновения, от которой будет зависеть метод лечения:
- Несформированная гормональная система. На щечках ребенка появляются мелкие прыщи, в центре которых могут быть гнойнички.
- Аллергия. Если младенец на грудном вскармливании, на его личике может отразиться съеденный мамой запрещенный продукт. Пока аллергены не перестанут поступать вместе с молоком к ребенку, он будет страдать от покраснений и шелушений. Сильнейшим аллергеном, которого нужно избегать кормящим женщинам — белок. Все продукты, в которые он входит, исключаются из рациона.
- Внешние факторы. Стиральный порошок, моющие средства, шерсть домашних животных, пыльца растений, подгузники, мокрые салфетки.

- Жара. Перекутывание, духота, жара в помещении, одежда и постельное белье из синтетики становятся причиной сильного потения младенца. Пот раздражает кожу, и появляется потница в виде красных отдельных или сливающихся пятен. Если вовремя не начать лечение, маленькие прыщики на лице, складочках, шее и груди могут превратиться в гнойнички.
Белые прыщики
Адаптация грудничка к окружающему миру может проявиться в виде небольших высыпаний. Белые прыщики без воспалений (акне — см. подробную статью), появляющиеся на лице у новорожденного, можно увидеть спустя несколько недель после выписки из роддома. Похожие на подростковые угри, они выскакивают на лице, за ушами, на шее и спине, иногда на половых органах мальчиков. Происхождение подобного явления до сих пор не установлено. Считается, что у акне две природы: гормональная и физиологическая. Возникает сыпь из-за усиленной работы сальных протоков. Как только они окончательно разовьются, у новорожденного прыщики на лице бесследно исчезнут.
Гнойные прыщики
Если замечены гнойные прыщики на теле или лице у новорожденного, причина их появления может быть следующая:
- слабый иммунитет;
- стафилококковая или стрептококковая инфекция;
- недоношенность;
- дисбактериоз;
- плохой уход за ребенком;
- запущенная потница;
- внутриутробная инфекция.
Большие гнойники появляются на коже, если в организм попала инфекция. В прыщиках содержится гнойная жидкость, вокруг них заметно воспаляется кожа. У ребенка может подняться температура, он будет капризным, плаксивым, пораженные участки могут зудеть, причиняя дискомфорт. С прыщами инфекционного происхождения справиться самостоятельно нельзя. Здесь потребуется консультация педиатра.
Как лечить прыщи у грудничка
С высыпаниями следует бороться правильно. Ребенка надлежит показать врачу, чтобы не спутать акне с аллергией, или проявлением инфекционного заболевания.
- Гормональная сыпь
Временное явление, проходящее самостоятельно без особой терапии.
От аллергических высыпаний помогут лечебные мази и строгая мамина диета. Важно определить источник аллергена. Если это растение – его нужно убрать из детской. Вещи малыша стирают детскими порошками, комнату проветривают, делают регулярную влажную уборку, не используя хлорсодержащие моющие средства.
При лечении потницы малышей купают в отварах трав череды, ромашки, календулы. После просушивают кожу пеленкой и присыпают тальком. Отличным способом лечения являются воздушные ванны.
- Инфекционная сыпь
Лечится под контролем специалиста. Высокую температуру сбивают жаропонижающими средствами и используют препараты, назначенные врачом. Это бактериальные мази, масло каланхоэ или шиповника, камфорный спирт. Гнойные прыщики смазывают хлорофиллиптом. Купания временно прекращают. Пораженные участки тела обрабатывают цинковыми мазями, надевают на грудничка одежду из натуральных тканей, отказываются от использования влажных салфеток и одноразовых подгузников.
Если состояние ребенка ухудшается, его помещают в стационар, где проводят антибиотикотерапию, назначают сульфаниламиды и инъекции витаминов. Грудничку может помочь ультрафиолетовое облучение. Своевременное обращение к врачу поможет выявить заболевание и бесследно устранить его симптомы в виде гнойников.
Что нельзя делать при лечении
В домашних условиях помочь новорожденному можно, умывая его кипяченой водой, купая в слабом растворе марганцовки, отваре череды и календулы. За кожей младенца нужно тщательно следить, не допуская появления новых прыщей.
Категорически запрещается:
- пользоваться спиртсодержащими лосьонами, спреями, растворами. Они не вылечат грудничка, а обожгут его чувствительную кожу;
- пользоваться жирными маслами, мазями и кремами;
- мазать кожу ребенка гормональной мазью без назначения врача;
- давать малышу антибиотики, пробиотики, адсорбенты, антигистаминные препараты без указаний врача;
- выдавливать прыщики или протыкать их иголкой.
Профилактика прыщей у новорожденных
Зачастую прыщики на лице у грудничков не опасны. Предотвратить их появление можно, следуя простым рекомендациям:
- кормящей мамочке нужно строго следить за своим рационом, воздерживаясь от запрещенных продуктов;
- при искусственном вскармливании необходимо отслеживать реакцию новорожденного на выбранную смесь;
- соблюдать температурный режим в помещении и личную гигиену ребенка;
- давать малышу пребывать раздетым на воздухе ежедневно в течение 15 мин;
- стирать детские вещи и постель специальными гипоаллергенными порошками;
- не пропускать посещения к районному педиатру. При любых высыпаниях обращаться к нему за консультацией.
Щёчки обсыпало. Как определить, что у ребёнка аллергия? | Здоровье ребенка | Здоровье
Наш эксперт –
В чём разница?
Бывают кожные реакции, которые похожи на аллергию, но ею не являются. Например, пищевая непереносимость. При жалобах на состояние кожи младенца врачи обычно начинают с того, что призывают исключить из рациона кормящей матери, а если ребёнок уже не грудной, то из рациона малыша, определённые продукты. В первую очередь с молочным белком. (Кстати, речь теперь идёт не только о белке коровьего молока, который раньше предлагалось заменять козьим, но о любом виде молочного белка.) Иногда этого оказывается достаточно. Бывает, что проблемы с кожей со временем сами сходят на нет по мере созревания желудочно-кишечного тракта, и тогда становится понятно, что это была не аллергия.
Например, пищевая непереносимость. При жалобах на состояние кожи младенца врачи обычно начинают с того, что призывают исключить из рациона кормящей матери, а если ребёнок уже не грудной, то из рациона малыша, определённые продукты. В первую очередь с молочным белком. (Кстати, речь теперь идёт не только о белке коровьего молока, который раньше предлагалось заменять козьим, но о любом виде молочного белка.) Иногда этого оказывается достаточно. Бывает, что проблемы с кожей со временем сами сходят на нет по мере созревания желудочно-кишечного тракта, и тогда становится понятно, что это была не аллергия.
При пищевой аллергии острую реакцию вызывает контакт даже с микроскопической дозой аллергена. При пищевой непереносимости имеет значение количество и длительность употребления продукта. Для неё характерно довольно гладкое течение, без острых проявлений. При непереносимости обычно помогает диета, а, став постарше, ребёнок может начать есть те продукты, которые раньше вызывали у него сыпь.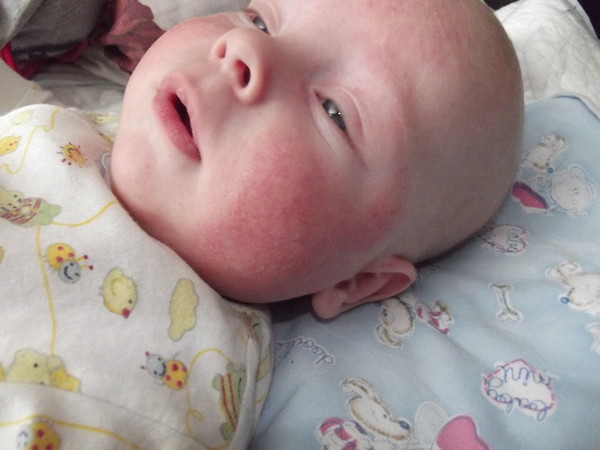
Определить причину дерматита при помощи анализов раньше, чем малышу исполнится 6 месяцев, невозможно. После полугода, если проблема остаётся, можно сдавать анализ крови на пищевые аллергены. Но, если среди близких родственников ребёнка есть аллергики, насторожиться следует в любом случае, так как наследственное развитие аллергии весьма вероятно.
Чем позже, тем хуже
Любое аллергическое проявление говорит о неадекватном иммунном ответе организма, то есть о его повышенной чувствительности. До двух лет малыши изучают мир главным образом на вкус, поэтому аллергия у них проявляется через пищеварительные реакции, к которым и относится дерматит. Потом контакт с внешней средой расширяется, и пищевая аллергия часто трансформируется в другой вид аллергии – например, в аллергический насморк. Однако бывают случаи, когда дерматит с годами не проходит, тогда ребёнку может в дальнейшем потребоваться гормональная и иммуносупрессивная терапия.
Бывает, что малышу удаётся благополучно «проскочить» фазу атопического дерматита и он впервые встречается с аллергией сразу в форме поллиноза или астмы. Поэтому, если в раннем детстве признаков аллергии не наблюдалось, но предрасположенность к ней есть, расслабляться не стоит.
С другой стороны, предрасположенность к аллергии не означает, что она у ребёнка обязательно проявится. Многое зависит от того, как проходила его жизнь в первое время после рождения. Так, одним из главных пусковых крючков для развития аллергии выступает докорм новорождённого молочной смесью. Лучшая же мера профилактики – раннее прикладывание младенца к груди, позволяющее ему получить необходимые для здоровья вещества из молозива.
Облегчим состояние
Аллергия – не болезнь, а проявление повышенной чувствительности организма. Степень чувствительности у ребёнка изменить нельзя, но можно облегчить его состояние.
- Как можно дольше держите младенца на грудном вскармливании. (Отказ от кормления грудью – крайняя мера, на которую можно пойти для временного перевода ребёнка на лечебную смесь. В этом случае грудное молоко нужно сцеживать, чтобы через пару недель, когда малышу станет легче, можно было вернуться к прежнему питанию.)
- Избегайте пищевых и других аллергенов.
- Откажитесь от использования в быту антибактериальных средств, чтобы в погоне за стерильностью не нанести вред кожному барьеру у ребёнка.
- Выбирайте одежду малышу из натуральных материалов.
- Защищайте кожу от расчёсов, надевая ему на ручки специальные варежки.
- Используйте мази, прописанные врачом.
- Регулярно купайте ребёнка. Ведь если кожу постоянно мазать мазью и не мыть, пыль, которая оседает сверху, закупоривает поры, к тому же купание в тёплой воде облегчает состояние малыша.
Акне у детей: диагностика и лечение
Авторы: J.L. Cantatore-Francis, S.A. Glick, SUNY Downstate Department of Dermatology, Brooklyn, New York
Акне – довольно распространенное заболевание у детей любого возраста, которое характеризуется появлением угревой сыпи преимущественно на коже лица. У новорожденных и детей грудного возраста заболевание характеризуется недлительным течением, умеренной степенью выраженности, тогда как у детей раннего возраста сыпь обычно выражена и существует длительный период. В патогенезе данного заболевания важную роль играет гиперфункция сальных желез, вызванная влиянием андрогенов в основном из коры надпочечников [1]. Повышенный уровень дегидроэпиандростерона сульфата (ДГЭАС) в сыворотке крови является фактором риска развития тяжелой формы акне [1]. Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
Неонатальный цефалический пустулез (акне новорожденных)
Неонатальный цефалический пустулез (НЦП) относится к группе акне новорожденных и отмечается у 20% детей первых дней жизни [2, 3]. Наиболее типичный характер сыпи – папуло-пустулезный эритематоз. Как правило, комедоны отсутствуют. Преимущественная локализация сыпи – на лице, а именно на щеках, подбородке, веках, на лбу, реже – на волосистой части головы, шее и верхней части грудной клетки. Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Патогенез
НЦП развивается в первые недели после рождения вследствие колонизации кожи дрожжеподобными грибами рода Malassezia (в основном Malassezia sympodialis или Malassezia globosa) [4, 5]. Роль рода Malassezia как этиологического фактора заболевания доказана не окончательно, поскольку эти дрожжеподобные грибы являются представителями нормальной микрофлоры у детей. Проведенные исследования доказали наличие Malassezia в мазках из элементов сыпи, однако более чем в 38% образцов грибы не выявлены [5]. Это можно объяснить тем, что НЦП развивается вследствие чрезмерного размножения липофильных дрожжей, что приводит к воспалительной реакции с образованием мономорфных папул и пустул. В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
Роль рода Malassezia как этиологического фактора заболевания доказана не окончательно, поскольку эти дрожжеподобные грибы являются представителями нормальной микрофлоры у детей. Проведенные исследования доказали наличие Malassezia в мазках из элементов сыпи, однако более чем в 38% образцов грибы не выявлены [5]. Это можно объяснить тем, что НЦП развивается вследствие чрезмерного размножения липофильных дрожжей, что приводит к воспалительной реакции с образованием мономорфных папул и пустул. В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
Постановка диагноза
Дифференциальный диагноз НЦП необходимо проводить с другими дерматозами, которые встречаются в неонатальный период, такими как инфекционные заболевания вирусной, грибковой, бактериальной этиологии, милии, милиария (потница), гиперплазия сальных желез, транзиторный пустулярный меланоз и токсическая эритема новорожденных, билатеральный комедоновый невус, акнеформная сыпь в результате использования медицинских средств (acne venenata, или контактная сыпь), приемом матерью в период беременности стероидных средств, различных препаратов лития, фенитоина или наличие вирилизирующей лютеомы в период беременности [7, 8]. У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
Для постановки диагноза необходимо тщательное изучение анамнеза, включая семейный, проведение осмотра ребенка для оценки признаков врожденной адреналовой гиперплазии (ВАГ) и другой эндокринопатии. В случае предположения наличия гиперандрогенизма в качестве скринингового метода проводят определение ДГЭАС, оценивают функцию надпочечников, определяя уровень свободного или общего тестостерона [2]. При обнаружении любых отклонений показателей от нормы ребенка следует направить на консультацию к детскому эндокринологу (рис. 1).
Терапия
Учитывая то, что данное заболевание характеризуется спонтанным и самостоятельным разрешением, в большинстве случаев лечение не требуется. Однако при наличии множественных поражений показано местное применение кремов с кетоконазолом, которые сокращают длительность заболевания [6, 7, 9].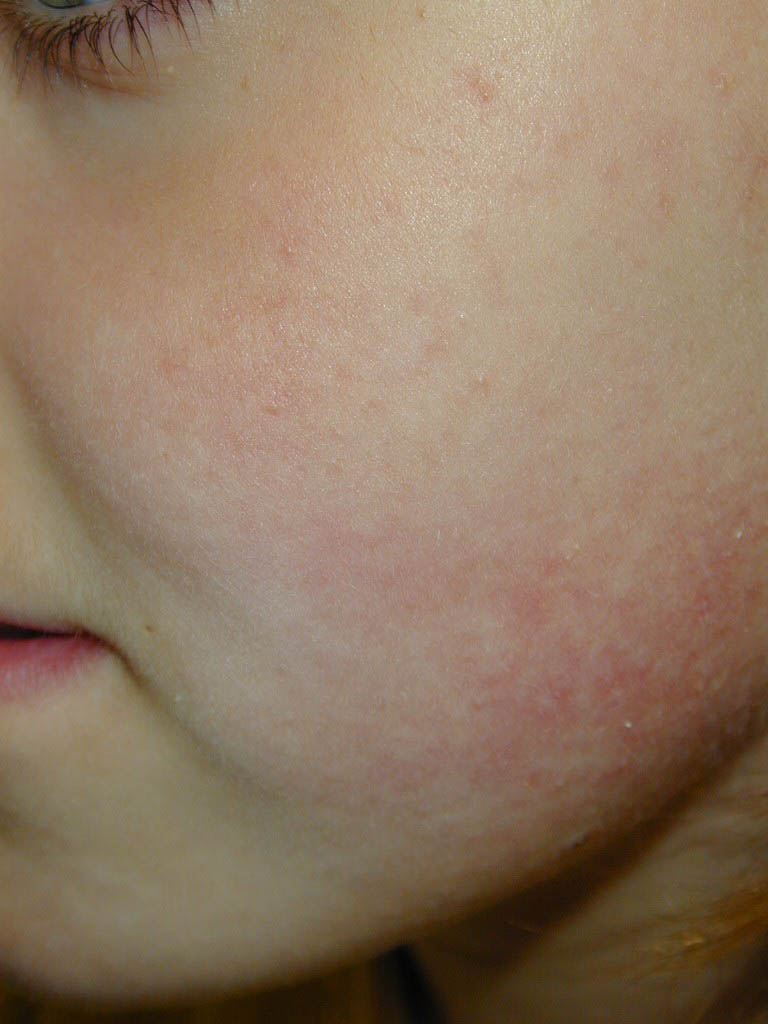
Акне младенцев
Акне младенцев отмечается реже и начинается позже по сравнению с НЦП, как правило, в возрасте от 3-6 до 16 мес [10, 11]. Мальчики более подвержены заболеванию. Вероятность развития тяжелой формы угревой сыпи выше у детей родителей, которые страдали/страдают акне [2, 7]. Акне младенцев характеризуется наличием открытых и закрытых комедонов, папул и пустул. По сравнению с НЦП сыпь более распространенная и чаще содержит воспалительные элементы. Иногда образуются гнойные кисты, которые приводят к рубцеванию. Сыпь локализуется на лице, преимущественно на щеках (рис. 2). В некоторых случаях акне исчезает к 1-2-му году жизни, но, как правило, заболевание длится до 4-5 лет [12]. Тяжелой формой угревой сыпи с выраженным воспалением является acne conglobata (шаровидные угри), при котором узлы, сливаясь, образуют конгломераты. В этих случаях могут возникать абсцессы, а впоследствии – грубые рубцы [12]. Акне младенцев, особенно конглобатная форма, может приводить к развитию тяжелого заболевания в подростковый период [7].
Патогенез
Патогенез заболевания окончательно не изучен. Случаи с наличием акне в семейном анамнезе указывают на важность генетического фактора. У детей также может быть генетическая предрасположенность к повышенной функции сальных желез, склонности фолликулов к кератинизации в результате воспаления [13]. При семейном гиперандрогенизме, сопровождающемся развитием акне и гирсутизма, доказана возможность трансплацентарной стимуляции сальных желез материнскими андрогенами [8, 13]. Известно, что уровень секреции кожного сала возрастает на протяжении неонатального периода, после чего происходит его снижение к 6-12-му месяцу жизни [7]. У мальчиков при рождении и до 6-12 мес повышен уровень лютеинизирующего гормона (ЛГ) и тестостерона. С 1-го года до наступления адренархе практически не происходит продукция андрогенов яичками. В отличие от мальчиков у девочек уровень тестостерона после рождения быстро снижается в течение 2 нед жизни. У новорожденных девочек и мальчиков надпочечники содержат увеличенную ретикулярную зону и область, продуцирующую андрогены, которая уменьшается в размерах в течение года. Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Постановка диагноза
Акне младенцев необходимо дифференцировать с акнеформными высыпаниями, вызванными контактом с различными мазями, кремами и маслами (acne venenata infantum). Исключают розацеа (розовые угри), которые характеризуются появлением эритематозных папул и пустул в периорбитальной области, появляющихся при местном, ингаляционном, а также системном применении кортикостероидов [2, 7]. Также следует различать хлоракне – акнеформную сыпь, которая локализируется на лице и является результатом использования хлорированных ароматических гидрокарбонатных соединений [12]. Кроме того, дифференциальный диагноз следует проводить с акне новорожденных. При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
Терапия
В легких случаях акне показаны топические ретиноиды, возможна комбинация с бензоилпероксидом и местными антибиотиками (эритромицин, клиндамицин) [1]. Наиболее тяжелыми формами заболевания являются воспалительные поражения с образованием глубоких папул и узлов, которые могут существовать на протяжении нескольких месяцев. В этих случаях назначают таблетированные формы эритромицина в дозе 125-250 мг два раза в день. У пациентов с документированной резистентностью к эритромицину назначают триметоприм/сульфаметоксазол 100 мг дважды в день [7]. Использование таблетированного тетрациклина не показано, поскольку у детей младше 8 лет существует риск нарушения развития костей и зубов.
Глубоко лежащие узлы и пузыри являются показанием к назначению инъекций триамцинолона ацетонида в низких дозах. При отсутствии эффекта назначают per os изотретиноин, который одобрен FDA для детей старше 12 лет [10]. По данным литературы, у детей 4-5 лет изотретиноин в дозе 0,36-2 мг/кг массы тела в день на протяжении 4-6 мес способствует значительному улучшению. Препарат хорошо переносится. Риск развития побочных эффектов, таких как экзема, хейлит, нарушение роста волос, изменение настроения, развитие грануляционной ткани, повышение уровня сывороточных трансаминаз и лактатдегидрогеназы, минимален [15, 16]. Единственной проблемой при назначении препарата детям раннего возраста является форма выпуска – желатиновая капсула, при этом действующее вещество инактивируется при воздействии солнца и кислорода [10]. Поэтому капсулы открывают при неярком свете и смешивают с пищевыми продуктами, например маслом или джемом [15]. Необходимо наблюдать за состоянием пациента и контролировать анализ крови, функцию печени, уровень триглицеридов и холестерина.
Длительность терапии акне младенцев составляет от 6 до 11 мес [11]. Родители должны быть информированы о хроническом течении заболевания с вероятностью повторного появления акне в пубертатный период.
Акне раннего детского возраста
В редких случаях акне выявляют в возрасте от 1 до 7 лет. При появлении акне в этом возрасте обязательно необходимо исключить гиперандрогенемию.
Патогенез
Как отмечено выше, выделение андрогенов корой надпочечников происходит в течение первого года жизни и практически прекращается в раннем детском возрасте. Повторное увеличение секреции гормонов начинается после 7 лет. Поэтому появление акне в возрасте от 1 до 7 лет, как правило, вызвано гиперандрогенизмом.
Постановка диагноза
Дифференциальный диагноз необходимо проводить с ихтиозом (волосяным лишаем, keratosis pilaris) и милиарией (потницей). Существуют случаи появления акне при применении дактиномицина (цитостатик антибактериальной природы) [2, 17]. Для постановки диагноза необходимо исключить преждевременное адренархе, синдром Кушинга, легкую форму ВАГ, опухоли гонад или надпочечников, истинное преждевременное половое созревание [1]. Определяется костный возраст, который является физиологическим показателем полового развития. Из лабораторных анализов определяют уровень общего и свободного тестостерона, ДГЭАС, ФСГ, ЛГ, пролактина и 17-альфа-гидроксипрогестерона (рис. 4).
Терапия
Лечение то же, что и при акне младенцев. Терапией выбора при легких формах заболевания являются ретиноиды в низких дозах.
Акне препубертатного периода
Появление акне может быть первым признаком полового созревания, которое сопровождается повышенным выделением андрогенов с кожным салом и мочой [18]. Наиболее часто локализацией акне являются лоб, нос и щеки. Риск развития тяжелого акне прямо пропорционален выраженности полового созревания [19, 20] и у девочек характеризуется ранним появлением менархе. Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Патогенез
Процесс полового развития состоит из двух компонентов – адренархе в результате созревания надпочечников и истинное половое развитие как следствие созревания яичек у мальчиков и яичников у девочек, регулируемое гипофизарно-гипоталамической системой. Адренархе начинается в возрасте 6-7 лет у девочек и 7-8 – у мальчиков, сопровождаясь высоким уровнем ДГЭАС, появлением себореи, вторичных половых признаков и часто развитием акне [2].
Постановка диагноза
При проведении дифференциальной диагностики необходимо учитывать те же моменты, что и при акне раннего возраста. Исключаются побочное действие некоторых препаратов (кортикостероиды, антиконвульсанты, литий, изониазид) и редкие случаи гнойного гидраденита препубертатного возраста [7]. Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Скрининговые лабораторные тесты включают определение уровня сывороточного общего и свободного тестостерона, ДГЭАС, ЛГ/ФСГ. Повышение ДГЭАС свидетельствует о надпочечниковой природе заболевания, тогда как увеличение отношения ЛГ/ФСГ более чем в 3 раза – о синдроме поликистоза яичников [14, 23].
Терапия
Лечение акне должно быть индивидуализированным и учитывать форму, локализацию, распространенность и наличие воспалительных элементов [2]. Значительной проблемой лечения детей данной возрастной категории является их низкий комплайенс [1]. Наиболее эффективна комбинированная терапия, которая включает топические комедолитики, такие как ретиноиды, бензоилпероксид, азелаиновая и салициловая кислоты. Применение скрабов для лица и любые механические манипуляции противопоказаны. При наличии воспалительного процесса назначают местные антибиотики в комбинации с бензоилпероксидом. При тяжелом воспалительном заболевании наиболее эффективным является системная антибиотикотерапия тетрациклином (детям старше 8 лет), эритромицином, триметопримом/сульфаметоксазолом, ампициллином или цефалексином [14]. В наиболее тяжелых случаях при высоком риске рубцевания необходимо использовать изотретиноин.
Гормональная терапия назначается только в случаях ВАГ или синдрома поликистоза яичников и включает прием пероральных контрацептивов, глюкокортикостероидов и антиандрогенов. Антиандрогены, например спиронолактон, можно использовать при лечении девочек с резистентным акне. Для таких пациентов важен постоянный контроль гормонального статуса [7, 14].
Выводы
Акне – часто отмечаемое у детей заболевание. Знание особенностей патогенеза данной патологии поможет выявить гормональные отклонения, которые часто сопровождают угревую сыпь. Необходимо тщательно обследовать детей с тяжелой длительно персистирующей формой угревой сыпи, а также детей, у которых акне развивается в нетипичном возрасте (от 1 до 8 лет). Важно то, что ранняя постановка правильного диагноза и своевременная терапия дают возможность предотвратить образование рубцовых дефектов кожи лица, а также психологическое травмирование ребенка.
Литература
1. Lucky A.W. A review of infantile and pediatric acne. Dermatology 1998: 196: 95-97.
2. Marcoux D., McCuaig C.C., Powell J. Prepubertal acne: clinical presentation, evaluation, and treatment. J. Cutan. Med. Surg. 1998; 2: 2-6.
3. Smolinski K.N., Yan A.C. Acne update: 2004. Curr. Opin. Pediatr. 2004; 16: 385-391.
4. Bergman J.N., Eichenfeld L.F. Neonatal acne and cephalic pustulosis: Is Malassezia the whole story? Arch. Dermatol. 2002; 138: 255-257.
5. Bernier V., Weill F.X., Hirigoyen V., et al. Skin colonization by Malassezia species in neonates: a prospective study and relationship with neonatal cephalic pustulosis. Arch. Dermatol. 2002; 138: 215-218.
6. Niamba P., Weill F.X., Sarlangue J., Labreze C., Couprie B., Taieb A. Is common neonatal cephalic pustulosis (neonatal acne) triggered by Malassezia sympodialis? Arch. Dermatol. 1998; 134: 995-998.
7. Herane M.I., Ando I. Acne in infancy and acne genetics. Dermatology 2003; 206: 24-28.
8. Katsambas A.D., Katoulis A.C., Stavropoulos P. Acne neonatorum: a study of 22 cases. Int. J. Dermatol. 1999; 38: 128-130.
9. Rapelanoro R., Mortureux P., Couprie B., Maleville J., Taieb A. Neonatal Malassezia furfur pustulosis. Arch. Dermatol. 1996; 132: 190-193.
10. Barnes C.J., Eichenfield L.F., Lee J., Cunningham B.B. A practical approach for the use of oral isotretinoin for infantile acne. Pediatr. Dermatol. 2005; 22: 166-169.
11. Cunliffe W.J., Baron S.E., Coulson I.H. A clinical and therapeutic study of 29 patients with infantile acne. Br. J. Dermatol. 2001; 145: 463-466.
12. Jansen T., Burgdorf W.H.C., Plewig G. Pathogenesis and treatment of acne in childhood. Pediatr. Dermatol. 1997;14: 17-21.
13. Bekaert C., Song M., Delvigne A. Acne neonatorum and familial hyperandrogenism. Dermatology 1998; 196: 453-454.
14. Lucky A.W. Hormonal correlates of acne and hirsutism. Am. J. Med. 1995; 98: 89-94.
15. Torrelo A., Pastor A., Zambrano A. Severe acne infantum successfully treated with isotretinoin. Pediatr. Dermatol. 2005; 22: 357-359.
16. Sarazin F., Dompmartin A., Nivot S., Letessier D., Leroy D. Treatment of an infantile acne with oral isotretinoin. Eur. J. Dermatol. 2004; 14: 71-72.
17. Blatt J., Lee P.A. Sever acne and hyperandrogenemia following dactinomycin. Med. Pediatr. Oncol. 1993; 21: 373-374.
18. Gross V.L., Glick S.A. Adolescent acne: pathogenesis and treatment. Cosmet. Dermatol. 2002; 15: 58-62.
19. Lucky A.W., Biro F.M., Huster G.A., Morrison J.A., Elder N. Acne vulgaris in early adolescent boys. Arch. Dermatol. 1991; 127: 210-216.
20. Lucky A.W., Biro F.M., Huster G.A., Leach A.D., Morrison J.A., Ratterman J. Acne vulgaris in premenarchal girls: an early sign of puberty associated with rising levels of dehydroepiandrosterone. Arch. Dermatol. 1994; 130: 308-314.
21. Stewart M.E., Downing D.T., Cook J.S., Hansen J.R., Strauss J.S. Sebaceous gland activity and serum dehydroepiandrosterone sulfate levels in boys and girls. Arch. Dermatol. 1994; 130: 308-314.
22. New M. An update of congenital adrenal hyperplasia. Ann. NY Acad. Sci. 2004; 1038: 14-43.
23. Degitz K., Placzek M., Arnold B., Schmidt H., Plewig G. Congenital adrenal hyperplasia and acne in male patients. Br. J. Dermatol. 2003; 148: 1263-1266.
24. Schroeder. Early diagnosis, presenting complaints, and management of hyperandrogenism in adolescents. Curr. Womens Health Rep. 2001; 1: 124-130.
Перевод с англ. Ольги Татаренко
СТАТТІ ЗА ТЕМОЮ
13.10.2021 Терапія та сімейна медицина Самостійна реабілітація після COVID-19: рекомендації для пацієнтівУ великої частки пацієнтів, які «одужали» від гострої інфекції SARS-CoV-2, протягом тижнів або місяців можуть зберігатися хронічні симптоми, як-от загальна слабкість і швидка втомлюваність (53-87%), задишка (43-71%), нейропсихологічні порушення (47%), а також підвищені рівні стресу, тривоги і депресії (Gloeckl R. et al., 2021). Ці симптоми зазвичай більш виражені й триваліші в госпі-талізованих хворих із тяжкою COVID-19 (особливо в разі перебування у відділеннях інтенсивної терапії та після механічної вентиляції легень), але також часто спостерігаються і в пацієнтів із легкою коронавірусною інфекцією. Пацієнти з хронічними наслідками COVID-19 (так званим постковідним синдромом) потребують всебічної мультидисциплінарної реабілітації із залученням відповідних спеціалістів (фізіотерапевтів, пульмонологів, неврологів, медичних психологів та ін.). У цьому матеріалі наведено рекомендації для реабілітації після COVID-19, розроблені Всесвітньою організацією охорони здоров’я. Ці рекомендації лікарі загальної практики – сімейної медицини можуть пропонувати своїм пацієнтів для самостійного виконання….
12.10.2021 Алергія та імунологія Антигістамінні препарати в дітей та підлітків: практичне оновленняЕндогенний гістамін виробляється в цитоплазмі опасистих клітин, циркулювальних базофілів і нейронів шляхом ферментного декарбоксилювання гістидину. Це важливий медіатор запалення, що утворюється під впливом алергенних, запальних, токсичних, хімічних та ятрогенних чинників. Фізіологічна роль гістаміну багатогранна. Це основний медіатор алергічних реакцій негайного типу, регулятор шлункової секреції, нейромедіатор центральної нервової системи [1, 2]. Дія гістаміну триває до 10 хв, реалізується шляхом зв’язування зі специфічними рецепторами на мембранах найрізноманітніших клітин – лаброцитів, м’язів бронхів, ендотелію судин і чутливих нервових волокон….
Маленькие прыщи на щеках у новорожденного — Вопрос детскому дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.52% вопросов.
Оставайтесь с нами и будьте здоровы!
виды и фото высыпаний, чем лечить
На чтение 18 мин Опубликовано Обновлено
Многих мамочек всегда тревожат различного рода кожные высыпания у своего чадо, которые могут появиться уже с первых дней его жизни. Прыщики у ребенка иногда могут быть симптомом инфекционной болезни или свидетельствовать об аллергической реакции.
Виды и фото высыпаний
Высыпания прыщиков могут быть различного характера, они в свою очередь, распределяются на три группы:
- Физиологические — наблюдаются у новорожденных младенцев и обозначаются как акне новорожденных или гормональные прыщики. Они возникают в результате гормональной перестройки и объясняются адаптацией кожи к внешней среде.
- Иммунологические — появляются из-за некоторых раздражающих факторов. К ним можно отнести аллергическую сыпь, потницу, крапивницу, контактный дерматит.
- Инфекционные — являются главным симптомом инфекционной болезни, к которым причисляют ветрянку, корь, краснуху, скарлатину и т.п.
Высыпания в виде прыщиков у ребенка возникают по разным причинам и могут располагаться на любом участке тела. В основном, многие из них не представляют особой опасности и без всякого лечения проходят самостоятельно.
К примеру, прыщики красноватого оттенка с белой верхушкой, встречающиеся почти у каждого третьего младенца с первых дней жизни, явный симптом распространенного акне новорожденных. Подобные высыпания проявляются в результате грудного вскармливания и являются, своего рода адаптацией организма к условиям внешней среды.
Мелкая угревая сыпь по всему телу может свидетельствовать о потнице. Зачастую, такое происходит из-за недостаточной гигиены или же причиной становится чрезмерное укутывание малыша.
Красные прыщи с шероховатой структурой на фоне розово-алых пятен часто сигнализируют о возможной аллергической реакции. Если ребенок чешется и чихает, то сомнений в аллергии быть не должно.
Поводом для тревоги служат водянистые прыщи у детей, которые могут предупреждать о вирусной инфекции, протекающей в организме. В таких моментах лучше не медлить с походом к врачу.
Неинфекционные
Мили
Мили – представляют собой маленькие узелки, выступающие над поверхностью кожи. Они чаще всего располагаются на носу или вокруг глаз у младенцев, реже – на щечках и подбородке. Мили абсолютно безболезненны и не вызывают дискомфорт.
Но многие часто путают их с жировиками или белыми подкожными прыщами у ребенка, и стремятся избавиться от них. Отличие милиарных узелков от других кожных высыпаний, в том, что вокруг них нет никакого покраснения или нагноения. Это просто очень маленькие плотные бугорки.
Мили – естественное явление у новорожденных, которое не требует какого-либо лечения и со временем исчезает самостоятельно.
Некоторые непросвещенные мамочки, обнаружив у ребенка на лице белый твердый прыщик, пытаются выдавить его или вовсе начинают прижигать. Такими действиями можно вызвать воспаление. Кроме того, есть большая вероятность, что при механическом удалении останется шрам. Ни в коем случае нельзя проводить подобные эксперименты.
Единственное, что позволяется в данной ситуации, это подстричь ногти малышу, поскольку, расцарапывая кожу, он может ненароком занести инфекцию.
Акне
Акне новорожденных напоминает угревое высыпание, которая либо присутствует уже при рождении, либо появляется в первые полгода жизни младенца. Желтые или белые мелкие прыщики у малыша чаще всего проступают на лбу, щечках, подбородке, голове, значительно реже — на шее и ушах. Такое кожное проявление носит физиологический характер и при правильном уходе проходит самостоятельно за достаточно короткие сроки.
Доподлинная причина акне новорожденных еще не установлена. Однако, есть довольно распространенное мнение специалистов, что такая угревая сыпь вызвана реакцией организма младенца к новым условиям жизни.
Дело в том, что развитие плода протекает под воздействием материнских гормонов, к тому же во время девяти месяцев нахождения в животике организм будущего ребенка привыкает к водной среде, который после рождения должен приспособиться к новой окружающей среде проживания. Появление угревой сыпи у ребенка, так называемая защитная реакция подкожных жиров на незнакомую — безводную среду обитания, когда сальные железы начинают активно работать.
Потница
Потница – представляет собой покраснение кожи и высыпания прыщиков в виде пузырьков, которые локализуются в местах скопления пота, преимущественно на складках подмышек, рук, ног, шеи, в паху, на ягодицах, в верхней части спины и грудной клетки.
Потница является следствием постоянной влажности кожных покровов. Чаще всего она встречается у грудничков и детей до 3-х лет. Причиной потницы служит недостаточная гигиена, излишнее укутывание малыша, несвоевременная замена подгузников, одежда из тканей, мешающая дышать порам или плотно прилегающая к телу.
Внешне потница выглядит по-разному:
- Кристаллическая – считается самой безобидной потничкой. Распознать её можно по высыпанию мельчайших пузырьков прозрачного цвета, которые иногда сливаясь образуют достаточно большие зоны поражения. Пузырьки лопаются, но довольно быстро подсыхают, оставляя на коже корочки, которые сильно шелушатся. Сыпь не сопровождается воспалением и проходит достаточно скоро.
- Красная – сыпь в виде мелких красных прыщиков у ребенка обычно возникает в местах длительного теплового воздействия, например, под подгузником. Этот вид потницы чаще наблюдается на попе, в шейных складках, локтевых сгибах, в подмышечных ямках и сопровождается выраженным зудом, заставляя малыша постоянно чесаться.
- Папулезная – похожа на кристаллическую потницу, только пузырьки не прозрачные, а белесого оттенка. Такая сыпь появляется сразу, как только младенец вспотел. Преимущественно прыщики локализуется на боковой поверхности груди, живота, реже – на ногах или руках.
При отсутствии адекватных мер любая форма потницы может осложниться присоединением инфекции. Болезнетворные микроорганизмы проникают через лопнувшие пузырьки или микротрещины. Инфицированную потницу можно распознать по увеличенным гнойным прыщикам у ребенка, которая может сопровождаться повышением температуры.
Чтобы избежать подобных осложнений нужно регулярно купать кроху, желательно разбавив воду отваром из ромашки или календулы, не допускать перегрева и механического раздражения пораженного участка кожи.
В случае опрелостей, классическую детскую присыпку нужно применять с осторожностью:
- не следует использовать ее больше двух раз в сутки, так как она пересушивает кожу;
- нельзя посыпать её в больших количествах, поскольку это приведет к еще большему раздражению эпидермиса;
- при тяжелом протекании потницы с мокнущими экземами сухая присыпка совершенно не приемлема. В данной ситуации её лучше заменить жидким тальком с содержанием цинка. Преимущество жидкой формы присыпки в удобном нанесении, к тому же она равномерно распределяется по коже и образовывает тонкий защитный слой.
При потнице нельзя использовать жидкий тальк с масляным ингредиентом, поскольку это приведет к усилению высыпаний.
Аллергия
Аллергическую сыпь можно распознать по малиновым пятнышкам или мелким красным прыщам с шелушащейся поверхностью, которые сопровождаются сильным зудом. Такого рода высыпания у новорожденного могут возникать после грудного вскармливания, причиной, которой является реакция организма на какой-нибудь продукт, съеденный матерью.
Поскольку первопричиной служит кормление, в первую очередь зудящие красные прыщики у ребенка появляются сначала на подбородке, а затем и на других участках тела, образуя небольшие группы.
Мелкие водянистые прыщи на теле у ребенка могут появляться после употребления детской смеси, продукта, включенного в дополнительное меню или лекарство, которое принимает кормящая мать. Покраснения на коже проходят самостоятельно, как только выявленный аллерген исключается из жизни малыша. Некоторые мамочки так и поступают, начиная анализировать — что могло спровоцировать данную проблему и убирают из рациона предполагаемый продукт.
Иногда, реакция возникает при непосредственном воздействии на кожу аллергена. В таких случаях сыпь появляется именно в том месте, где произошел контакт с раздражителем. Аллергеном может выступать одежда, косметические средства, стиральный порошок, шерсть животных и даже неправильно подобранный подгузник. Поэтому не стоит пугаться, обнаружив у ребенка прыщи на попе.
Если вы заметили у своего чадо покраснение или волдыри в области паха и на ягодицах, и при этом остальные участки тела выглядят здоровыми, то скорее всего это пеленочный дерматит. Он появляется из-за аллергии на впитывающий слой подгузника. Такие прыщики на коже исчезают за короткое время, как только прекращается ношение злополучного памперса.
Красные прыщики на щечках у ребенка могут быть вызваны из-за длительного пребывания под солнцем. Это так называемая фотоаллергическая реакция, которая развивается при неприятии кожи на солнечные лучи. Она связана с иммунными нарушениями, вследствие которых организм остро реагирует на поступление ультрафиолетовых лучей.
У маленьких детей иммунитет еще не сформирован окончательно, поэтому он не способен противостоять воздействию ультрафиолета.
Прыщи от солнца локализуются преимущественно на открытых участках тела – на лице, руках. Часто такая аллергия проявляется в виде крапивницы, но иногда наблюдаются и пузырьки, экзема.
Если ультрафиолетовое облучение произошло в сильной степени, то прыщи могут покрыть все тело. В таких ситуациях некоторые родители начинают смазывать пораженную кожу кисломолочными продуктами или мякотью фруктов и овощей, тем самым провоцируя дополнительно аллергическую реакцию. Самое простое и лучшее решение в данном случае – это ополоснуть кроху прохладной водой или сделать примочки из настоя ромашки.
Появление белых прыщиков на коже у ребенка после нахождения под солнцем может быть реакцией организма на смену климатических условий. Такое часто наблюдается при поездке в жаркие страны из холодной зимы.
Инфекционные
Появление сыпи в виде пупырышек и водянистых прыщиков на теле у ребенка, иногда, сигнализирует о некоторых инфекционных заболеваниях. В таких случаях высыпания сопровождаются дополнительной симптоматикой, свойственной конкретной болезни. Различить аллергию или обычную потницу с прыщиками инфекционного характера не представляется сложным, поскольку все инфекционные кожные заболевания имеют определенную клиническую картину.
Ветрянка
Ветрянка начинается с появления единичных пупырышек розового цвета, очень похожих на комариные укусы. Вскоре они увеличиваются в количестве и расползаются по всем участкам тела, превращаясь в пузырьки с жидкостью. Со временем пузырьки лопаются, их содержимое вытекает и, подсыхая, они образуют желтые корочки. Все это сопровождается сильным зудом, общим недомоганием, и иногда повышением температуры, которая отмечается еще за 1-2 дня до возникновения сыпи.
Краснуха
Краснуху у детей распознают по маленьким округлым пятнышкам бледно-розового цвета, которые обычно не сливаются между собой и почти не чешутся. Сначала плоские пятна проступают на лице и шее, и далее в течении нескольких часов распространяются по всему телу, не затрагивая лишь ладошки, ступни и паховую область.
Спустя 2-3 дня пятнышки преобразуются в узелки, очень напоминающие подкожные прыщи, начинают бледнеть и постепенно исчезать.
Краснуха не оставляет за собой никаких шрамов и пигментации.
За несколько дней до первых высыпаний появляются симптомы, аналогичные простуде, увеличиваются лимфатические узлы.
Корь
При кори присуще появление ярко-розовых папул, склонных к сливанию в бесформенные небольшие пятна. Сначала они возникают на лбу и за ушами, а затем охватывают все лицо и тело. В отличие от краснухи, сыпь проявляется поэтапно — в течение 3-4 дней. При этом изначально высыпавшие прыщики постепенно изменяют свой цвет, принимая бледно-бордовый оттенок.
Характерный симптом кори – появление на слизистой рта мелких белесых узелков с красным ободком. Это так называемые пятна Коплика, которые образуются еще до высыпаний на коже.
Сопутствующие признаки – зуд пораженного эпидермиса, насморк, сухой кашель, воспаленность лимфатических узлов, лихорадка, конъюнктивит, может быть диарея.
Скарлатина
Скарлатину определяют по зудящим мелким прыщикам ярко-красного цвета, которые поначалу возникают на лице, и далее буквально за пару часов распространяются практически по всему телу. Наиболее массовое скопление красных прыщиков у ребенка можно увидеть на щечках, в боковых частях живота, в паховой зоне и в естественных складочках — под мышками, в локтевых и коленных сгибах.
Характерная черта скарлатины – зернистый малиновый язык и отсутствие сыпи на носогубном треугольнике.
Сыпь при скарлатине держится около недели, а после исчезает бесследно, не оставляя за собой пигментации и повреждений на коже, как в случае с ветрянкой. Помимо кожных проявлений отмечается общая интоксикация, лихорадка, ангина, воспаление шейных лимфоузлов.
Чем лечить прыщики
Прежде чем приступать к лечению прыщиков у ребенка, необходимо точно установить причину и диагностировать заболевание, поскольку каждый случай высыпания требует разного подхода. В первую очередь устраняют провоцирующий фактор, далее в зависимости от тяжести процесса принимают меры для снятия симптоматики.
При потнице
При легкой стадии потницы рекомендуется купать младенца в отваре череды, календулы, ромашки или тысячелистника. Такие ванночки помогут обеззаразить и подсушить кожу, тем самым облегчая состояние крохи. Полезными будут и водно-солевые примочки или ванночки с добавлением морской соли.
При более выраженных высыпаниях вход идут специальные наружные препараты, обладающие подсушивающим, антисептическим, вяжущим свойствами.
Противовоспалительные средства, ускоряющие регенерацию кожи:
- Бепантен;
- Пантенол;
- Пантодерм.
Антисептические средства с подсушивающим эффектом:
- Циндол;
- Диадерм;
- Цинковая мазь;
- Деситин.
Если препараты местного воздействия не приносят результативности, и высыпания протекают с осложнениями, то принимают решение о применении медикаментозного лечения, которое может включать антибиотики, антигистаминные средства, витаминные комплексы и иммуномодуляторы.
Рассматривая, чем лечить потницу у грудничков, стоит обратить внимание на присыпки. Желательно пользоваться присыпками на основе кукурузного или рисового крахмала, а также тальками, содержащими экстракты лечебных трав.
При аллергии
Лечение аллергических прыщиков предусматривает исключение аллергена из жизни ребенка и назначение препаратов для снятия симптомов. При высыпаниях у грудничка, первоначально пересматривают рацион кормящей матери и корректируют дополнительное питание самого младенца. В случае необходимости переходят на гипоаллергенные смеси.
В зависимости от состояния кожных покровов подбирают медикаментозное лечение, которое применяют до полного исчезновения симптоматики. Эффективное лечение аллергической реакции предполагает применение антигистаминных средств, действие которых направлено на блокировку гистаминовых рецепторов, в результате чего сыпь начинает исчезать, а зуд перестает беспокоить малыша.
При выборе и дозировки антигистаминов обязательно учитывают характер высыпаний и возраст детей:
- Фенистил — с 1 месяца;
- Цетиризин — с полугода;
- Супрастин — с 1 года;
- Кларитин — с 2 лет;
- Фенкарол — с 3 лет.
При высыпаниях спровоцированными пищей или лекарственными препаратами назначают сорбенты. Они выводят из организма вредные вещества, тем самым освобождая кишечник от злополучных аллергенов.
Сорбенты:
- Энтеросгель;
- Смекта;
- Полисорб МП;
- Атоксил — разрешен с годовалого возраста;
- Жидкий уголь можно принимать детям 3-х лет.
При аллергических прыщиках, вызванных дисбактериозом рекомендованы пробиотики. Они положительно влияют на микрофлору кишечника и нормализуют работу органов ЖКТ.
Пробиотики:
- Нарине;
- Аципол;
- Энтерол;
- Бифиформ для малышей;
- Пробифор;
- Бифидум мульти 1 и 2.
При инфекционных заболеваниях
При подозрении на кожные инфекционные заболевания следует незамедлительно обратиться за медицинской помощью, вызвав врача на дом — так вы не позволите ребенку заразить других детей в поликлинике.
Самостоятельное лечение прыщиков инфекционного характера может привести к усугублению недуга.
Если некоторые из таких высыпаний проходят одной лишь обработкой антисептиком, то в других случаях без назначения антибактериальных, антигистаминных и жаропонижающих лекарств не обойтись.
При укусе насекомых
Если появление прыщиков у ребенка связано с укусами насекомых, то для уменьшения зуда рекомендуется давать ему антигистаминные препараты, а пораженные участки смазывать бактерицидными средствами:
- Фенистил гель;
- Боро Плюс;
- Драполен;
- Москитол;
- Незулин;
- Псило-бальзам;
- Бепантен.
Можно обработать места укусов детской зубной пастой, сделать примочки из отваров подорожника, одуванчика или намазать обычную сметану или кефир.
Профилактика
Чтобы уберечь свое чадо от всякого рода высыпаний необходимо соблюдать простейшие правила:
- кормящие мамочки должны с осторожностью принимать медикаменты и стараться не употреблять «рискованные» продукты, которые могут спровоцировать аллергию;
- при введении дополнительного питания нужно тщательно подходить к выбору детской смеси и продуктов питания;
- одевать малыша по погодным условиям, сохранять оптимальную температуру в помещении — в пределах 20-25С;
- детская одежда и постельное белье должны быть изготовлены из натуральных тканей;
- при прорезывании зубов необходимо следить за слюнотечением у ребенка, протирая подбородок мягкой тканью, смоченной в ромашковом отваре;
- регулярно обрабатывать игрушки и средства по уходу ребенка;
- стирать детские вещи с гипоаллергенным порошком или хозяйственным мылом;
- оберегать малышей от холодного ветра и длительного пребывания под солнцем;
- во избежание опрелостей чаще менять подгузники;
- правильно ухаживать за кожей малыша, желательно без использования влажных салфеток, кремов и т.п;
- принимать меры от укусов насекомых.
Говоря о профилактических мерах, следует напомнить, что высыпания в виде водянистых прыщей у детей, иногда свидетельствуют об инфекционных заболеваниях, что требует обязательной вакцинации от кори, ветрянки, краснухи.
Конечно же каждый родитель при обнаружении разного рода сыпи или прыщиков у ребенка, старается помочь ему всевозможными способами и принимается облегчить его состояние различными средствами. Однако, не всегда самостоятельные «эксперименты» приводят к положительному результату, а наоборот — всё больше усугубляют процесс высыпаний.
Вопросы и ответы врачей
Задать вопрос педиатру
Зухра Нарходжаева Анваровна — врач общей практики с 22 летним стажем. Специализируется по направлениям педиатрии, кардиологии, гастроэнтерологии.
Почему появляются прыщики на лице?
Прыщики на лице у ребенка могут возникать по разным причинам. Появление мелкой красной сыпи у детей до года чаще свидетельствует об акне новорожденных. Такие высыпания внешне очень похожи на подростковые угри. Преимущественно локализуются на лбу, щечках, подбородке и на носу. Акне не сопровождается зудом и не вызывает никакого беспокойства у малыша. При правильном уходе за кожными покровами такие прыщики на лице у ребенка исчезают самостоятельно через короткое время.Маленькие узелки белого цвета на носу, напоминающие жировики, тоже частое явление у новорожденных. Это мили. Многие детки уже рождаются с ними. Появление мили связано с закупоркой сальных желез. Они также не вызывают дискомфорта и без всякого лечения пропадают сами собой.
Красные прыщики с серой головкой могут свидетельствовать о токсической эритеме, которая также не представляет никакой опасности. В основном такая сыпь появляется на лице и волосистой части головы.
Прыщики на лице у ребенка могут возникать и при прорезывании зубов (из-за повышенного слюнотечения прежде всего сыпь появляется на подбородке), вследствие длительного нахождения под солнцем или на холодном воздухе. Причиной может послужить и несоблюдение элементарных правил гигиены, злоупотребление косметическими средствами.
Почему чешутся прыщики?
Если прыщики чешутся, то скорее всего это аллергическая реакция или же инфекционная болезнь, которая сопровождается высыпаниями (ветрянка, корь, скарлатина). Аллергия у ребенка проявляется по-разному.Высыпания могут быть в виде шершавых красных прыщей, пузырьков, пятен или же язвочек. Аллергическая реакция может быть вызвана чем-угодно — приемом лекарств, продуктами питания, детской смесью, шерстью животных, бытовой химией, пыльцой растений и т.п.
Зудящие прыщи на попе у ребенка могут говорить о потнице или о неправильно подобранном подгузнике. Инфекционную болезнь можно заподозрить, если сыпь сопровождается повышением температуры, слабостью и другой симптоматикой, похожей на ОРВИ.
Прыщи на языке
Прыщики на языке могут быть спровоцированы повреждением языка, стоматитом, молочницей, аллергией, ангиной, герпесом. Высыпания на поверхности языка в виде красных или белых пупырышек часто являются первым признаком аллергии.Мелкие водянистые прыщики на красном фоне, которые обнаруживаются и на других участках слизистой рта, свидетельствуют о герпетической инфекции. Стоматит обычно проявляется появлением в полости рта белых прыщей, которые вызывают боль и дискомфорт при употреблении пищи. Гнойные прыщики с воспаленным ободком у основания языка могут говорить, что у ребенка ангина. Если высыпания такого рода сопровождаются покраснением и увеличением миндалин, то сомнений в болезни быть не должно.
Медицинская проверка Была ли эта информация полезной?Рано Ишматова — окончила Медицинский колледж имени П.Ф. Боровского (1991-1993). Подготавливает и публикует статьи в области медицины.
Акне новорожденных: симптомы, причины, методы лечения
Обзор
Что такое детские прыщи?
Детские прыщи, также известные как «неонатальные прыщи» или «неонатальный головной пустулез», являются распространенным заболеванием кожи, которое встречается более чем у одного из пяти здоровых новорожденных. Обычно он возникает в возрасте около двух недель с небольшими шишками и пустулами на лбу, щеках, веках и подбородке младенца.
Это состояние следует отличать от детских прыщей, которые встречаются реже и проявляются в возрасте 2–12 месяцев.
Насколько распространены детские прыщи?
Детские прыщи — очень распространенное явление. Он поражает более 20% здоровых новорожденных.
Симптомы и причины
Что вызывает прыщи у детей?
Причина появления прыщей у новорожденных неизвестна, но считается, что это воспалительная реакция на дрожжи на коже. На самом деле это не разновидность прыщей.
Каковы симптомы детских прыщей?
Небольшие бугорки и пустулы возникают на лице и могут распространяться на кожу головы. Реже эти поражения видны на шее и верхней части туловища.Нет черных или белых головок, как при настоящих акне.
Диагностика и тесты
Как диагностировать прыщи у детей?
Врач осмотрит кожу вашего ребенка, чтобы поставить диагноз. В большинстве случаев дальнейшее тестирование не требуется.
Ведение и лечение
Как лечат детские прыщи?
Детские прыщи обычно исчезают в течение первых трех месяцев жизни без лечения. При необходимости лечения может быть назначен противогрибковый крем, такой как кетоконазол, или местный стероид с низкой активностью, такой как гидрокортизон.
Профилактика
Можно ли предотвратить прыщи у детей?
Невозможно предотвратить детские прыщи.
Перспективы / Прогноз
Какие осложнения связаны с детскими акне?
Акне новорожденных проходит без осложнений.
Жить с
Когда мне следует позвонить своему врачу?
Если прыщи вашего ребенка не исчезнут сами по себе в течение 3 месяцев, обратитесь к врачу. Также обратитесь за медицинской помощью при появлении других симптомов, таких как волдыри или шелушение кожи, лихорадка, беспокойство или плохое питание.
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы. У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу.Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка выглядит пятнистой.
- В течение первых или двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной. Это называется токсической эритемой (скажите «воздух-э-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей.Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни. Иногда темные пятна могут сохраняться несколько недель или месяцев.
- При простуде у новорожденного может появиться кружевная пятнистая сыпь на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, прикрытых одеждой. Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну.Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или гениталиях ребенка, вызванная длительным ношением влажных подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь. Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка сыпь от подгузников, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке.Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- Иногда на коже ребенка появляются крошечные красные точки.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути.Они исчезнут в течение первых недель или двух.
- Кожа головы ребенка чешуйчатая.
- Многие дети получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи. В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов.Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, , также называемые укусом аиста или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями. Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие, плоские, голубые или серо-голубые родинки, обычно на пояснице и ягодицах. Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными.Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или пурпурные родинки, образованные скоплением кровеносных сосудов любого размера и формы. Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
У многих новорожденных кожа и белки глаз имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи. Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или ведет себя плохо, позвоните своему врачу.Дополнительную информацию см. В разделе «Желтуха у новорожденных».
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже есть признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в определенной области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 100,4 ° F (38 ° C) или выше.
- Очень суетливый малыш.
| Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
| Сыпь от подгузников |
|
| Родинки |
|
| Волдыри |
|
| Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Список литературы
Консультации по другим работам
- Американская педиатрическая академия (2009 г.). Первые дни вашего малыша. В SP Shelov et al., Eds., Уход за младенцем и маленьким ребенком: от рождения до 5 лет, 5-е изд., Стр. 125–130. Нью-Йорк: Бантам.
- Чанг МВт (2012 г.). Неонатальная, детская и подростковая дерматология. В LA Goldman et al., Eds., Дерматология Фитцпатрика в общей медицине, 8-е изд., т. 1. С. 1185–1203. Нью-Йорк: Макгроу-Хилл.
- Хабиф ТП (2010). Везикулярные и буллезные заболевания. В клинической дерматологии: Цветное руководство по диагностике и терапии, 5-е изд., Стр. 635–670. Эдинбург: Мосби.
- Миллер Дж. Х., Хеберт А. А. (2010). Гемангиомы. В MG Lebwohl et al., Ред., Лечение кожных заболеваний: комплексные терапевтические стратегии, 3-е изд., Стр. 289–291. Эдинбург: Сондерс Эльзевир.
Кредиты
Текущий по состоянию на: 27 мая, 2020
Автор: Healthwise Staff
Медицинский обзор:
Susan C.Ким, доктор медицины — педиатрия
Кэтлин Ромито, доктор медицины — семейная медицина
Джон Поуп, доктор медицины — педиатрия
По состоянию на 27 мая 2020 г.
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы. У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу. Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели.Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка покрыта пятнами.
- В течение первых двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной.Это называется токсической эритемой (скажите «воздух-э-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей. Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей.Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни. Иногда темные пятна могут сохраняться несколько недель или месяцев.
- При простуде у новорожденного может появиться кружевная пятнистая сыпь на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, прикрытых одеждой. Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну. Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или половых органах ребенка, вызванная длительным ношением мокрых подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь. Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка сыпь от подгузников, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке.Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- У ребенка иногда бывают крошечные красные точки на коже.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу.Они вызваны травмой, полученной при протискивании через родовые пути. Они исчезнут в течение первых недель или двух.
- Кожа головы ребенка чешуйчатая.
- Многие дети получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи. В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом.Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов. Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, , также называемые укусом аиста или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями.Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие плоские родинки голубого или серо-голубого цвета, обычно на пояснице и ягодицах.Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Винные пятна при рождении розово-красные, а затем становятся более темными красно-пурпурными. Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или пурпурные родинки, образованные скоплением кровеносных сосудов любого размера и формы.Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А как насчет желтухи?
Кожа и белки глаз многих новорожденных имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга.Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи. Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или ведет себя плохо, позвоните своему врачу. Дополнительную информацию см. В разделе «Желтуха у новорожденных».
Когда следует вызывать врача?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже появляются признаки инфицирования.Знаки могут включать:
- Усиление боли, отека или тепла в какой-либо области.
- Красные полосы, идущие из области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 100,4 ° F (38 ° C) или выше.
- Очень суетливый ребенок.
|
Проблемы с кожей |
Позвоните своему врачу, если: |
|---|---|
|
Сыпь от подгузников |
|
|
Родинки |
|
|
Блистеры |
|
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении.Не все кожные заболевания новорожденных требуют лосьонов и кремов. Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Как избавиться от детских прыщей
- Есть два типа детских прыщей: неонатальные, или «новорожденные», прыщи и младенческие прыщи.
- Акне новорожденных выглядит как небольшие поверхностные пустулы, которые обычно появляются на щеках, подбородке и лбу ребенка, а реже — на шее и верхней части тела.
- В отличие от акне новорожденных, детские угри включают в себя белые точки, черные точки или красноватые прыщики. Если прыщи легкие, вы можете ожидать, что они исчезнут в течение одного-двух лет без лечения.
- В большинстве случаев детские прыщи проходят сами по себе. Однако вы также можете помочь справиться с этим, используя теплую воду и мыло, чтобы мягко очистить кожу и не допускать попадания масла на лицо ребенка.
- Эта статья была отрецензирована Джейми С. Хаттоном, доктором медицины, FAAP и педиатром клиники Maven.
- Посетите домашнюю страницу Insider, чтобы узнать больше.
Вы смотрите на своего ребенка, думая, что он самый красивый маленький человек во всем мире, когда до вас доходит: ваш ребенок весь в прыщах.
Поначалу вид новорожденного с прыщами может немного нервировать, но на самом деле прыщи у младенцев довольно распространены. Здесь вы найдете дополнительную информацию о детских прыщах, о том, как определить, есть ли проблема, и советы, которые помогут очистить кожу вашего малыша.
Что такое детские прыщи
Лана Гагина, доктор медицинских наук, педиатр из Spectrum Health, говорит, что существует два типа детских прыщей: неонатальные или «новорожденные» и детские прыщи.
Ни один из типов прыщей не опасен для здоровья вашего ребенка. Более того, Гагин говорит, что большинство детей с прыщами в остальном полностью здоровы, без гормональных проблем или других проблем со здоровьем.
Акне новорожденных — это угри, которые появляются до шести недель
Как следует из названия, неонатальные прыщи обычно развиваются в период новорожденности, то есть в первые четыре недели жизни ребенка.Обычно он появляется примерно в двухнедельном возрасте, но может возникнуть в любое время и до шести недель.
Похоже на небольшие поверхностные пустулы, которые обычно появляются на щеках, подбородке и лбу ребенка, реже на шее и верхней части тела. Вы можете идентифицировать неонатальные прыщи, потому что они обычно очень легкие и не имеют белых или черных точек.
«Самостоятельно выздоравливает в течение нескольких недель или месяцев, обычно никакого лечения не требуется», — говорит Гагин. По данным Американской академии дерматологии, после этого обычно не остается стойких шрамов.
Около 20%, или каждого пятого здорового новорожденного, разовьются неонатальные прыщи.
Детские угри появляются позже, через шесть недель
Детские прыщи встречаются реже, чем новорожденные, и затрагивают примерно 2% младенцев. Он развивается после периода новорожденности, обычно в возрасте от трех до шести месяцев.
В отличие от акне новорожденных, детские угри включают в себя белые точки, черные точки или красноватые прыщики.Если прыщи легкие, вы можете ожидать, что они исчезнут в течение одного-двух лет без лечения.
Однако, если акне более серьезное, вашему младенцу может потребоваться медицинская помощь. Если необходимы лекарства, врач может назначить лечебный крем или гель, содержащий перекись бензоила, для нанесения на кожу. Или можно использовать пероральный антибиотик, например эритромицин, для лечения акне и предотвращения рубцевания.
Хотя это не опасно для физического здоровья вашего ребенка, «иногда детские прыщи могут проявляться кистами, которые могут привести к долгосрочным рубцам, если их не лечить», — говорит Гагин.Более того, многочисленные исследования сообщают, что у младенцев, страдающих акне младенческого возраста, более высокий риск развития тяжелых форм акне в более позднем возрасте, например, в подростковом возрасте.
Как отличить детские прыщи от экземы
Детские прыщи отличаются от экземы, поэтому важно показать ребенка врачу, если у него появилось покраснение после 6 недель. Таким образом, педиатр может исключить любые другие кожные или другие заболевания.
Одно из ключевых различий между экземой и детскими угрями заключается в том, что при экземе не будет пустул. Вместо этого экзема будет выглядеть как грубые участки сухой, чешуйчатой или воспаленной кожи.
Если у вашего ребенка экзема, лечение будет другим, поэтому до начала лечения важно определить причину появления прыщей у вашего ребенка. «Лечение экземы требует тщательного ежедневного увлажнения, а иногда и лечебных кремов, которые отличаются от местных лекарств, используемых от прыщей», — говорит Гагин.
Что можно и чего нельзя делать при лечении детских прыщей
Если у вашего ребенка появляются прыщи, вы можете следовать этим советам, чтобы помочь справиться с ними:
- Если у вашего ребенка впервые появляются прыщи после шести недель возраста, обязательно чтобы назначить осмотр к педиатру, чтобы исключить любое другое заболевание кожи.
- Для очистки используйте только теплую воду и мягкое мыло.
- Не трите и не ковыряйте прыщи, потому что это может вызвать кожную инфекцию.
- Не используйте масла на лице вашего ребенка.
- Не принимайте лекарства, отпускаемые без рецепта, без консультации с педиатром, поскольку некоторые из них могут принести коже ребенка больше вреда, чем пользы.
В большинстве случаев детские прыщи проходят сами по себе. И даже если вашему ребенку действительно требуется лечение, Гагин говорит, что детские прыщи должны исчезнуть к двум годам.
Дом | Олимпия, Вашингтон | South Sound Pediatric Associates
Ваш ребенок болен?
TMБолезни и симптомы…… Боль в животе — ЖенщинаБоль в животе — Мужчина АкнеУкус животного или человекаАнтибиотики: когда они помогают? Травма рукиБоль в рукеАстма-атакаНога спортсменаБоль в спинеУкус клопа укус пчелы или желтой курткиБлистерыКипияКормление из бутылки (формула) ВопросыБоль при грудном вскармливанииБоль при грудном вскармливании Проблемы, простуды, запор, кашель, лекарства или домашние средства? Потрескавшаяся или сухая кожа, колпачок для колыбели, группа, плачущий ребенок — до 3 месяцев, плачущий ребенок — 3 месяца и старше Вопросы об инфекциях Травма ухаУшная боль Нарастание ушного серы Воздействие эболыЭкзема Экстренные симптомы, которые нельзя пропустить njuryFire Ant StingFluFluid Впускного DecreasedFood AllergyForeskin Уход QuestionsFrostbiteGenital Травма — FemaleGenital Травма — MaleHair LossHand-Foot-ящур (ФГАЯ) Hay FeverHead InjuryHead LiceHeadacheHeat экспозиция и ReactionsHeat RashHivesHuman или животные BiteImmunization ReactionsImpetigo — Infected SoresInfection экспозиция QuestionsInfluenza — SeasonalInfluenza ExposureInsect BiteJaundiced NewbornJellyfish StingJock ItchLeg InjuryLeg PainLice — HeadLymph Вершины — SwollenMedicine — Отказ в TakeMenstrual CrampsMenstrual период — Пропущенные или LateMental Здоровье ProblemsMolluscumMosquito BiteMosquito Болезни, передающиеся от TravelMotion SicknessMouth InjuryMouth UlcersNeck Боль или StiffnessNewborn Внешний вид QuestionsNewborn Болезнь — Как RecognizeNewborn Сыпь и BirthmarksNewborn Рефлексы и BehaviorNose аллергии (сенная лихорадка) Нос InjuryNosebleedPenis — Симптомы мошонки, иглы, ядовитый плющ — дуб — сумах, колотая рана, сыпь или покраснение — локализованная сыпь или покраснение — широко распространенный рефлюкс (Sp itting Up) RingwormRoseolaRSV-BronchiolitisScabiesScorpion StingScrapeSinus Боль или CongestionSkin иностранного ObjectSkin InjurySkin LumpSliver или SplinterSore ThroatSpider BiteSpitting Up — RefluxStomach Боль — FemaleStomach Боль — MaleStools — Кровь InStools — Необычное ColorStrep горло ExposureStrep горло InfectionStySunburnSuture QuestionsSwallowed иностранных ObjectSwallowed безвредна SubstanceSwimmer в Itch — Озера и OceansTear Канального — BlockedTeethingThrushTick Укус, травма пальца ноги, ноготь — вросший зуб, травма зуба, боль, боль в пуповине, инфекция мочевыводящих путей — женщина, боль при мочеиспускании, боль при мочеиспускании, мужчина, вагинальное кровотечение, вагинальные симптомы, вагинальные симптомы, рвота с диареей, рвота без диареи, бородавки, слабость и другие инфекции.
Enfermedades y SÃntomas…AcnéAcumulación де Cera ан Лос OídosAlergia alimentariaAlergias Nasales (Fiebre дель Heno) Ataque де AsmaBronquiolitis Por VRSCandidiasis Оральный о AlgodoncilloCircuncisión Problemas де laCólicos menstrualesComezón O Irritación VaginalConducto Lagrimal — BloqueadoCongelaciónCortadas, Rozaduras, O MoretonesCostra LácteaCrupDebilidad у fatigaDentición (Los Primeros Dientes) дерматита дель PañalDesmayosDiarreaDolor Al Orinar — HombresDolor Al Orinar — MujeresDolor де BrazoDolor де CabezaDolor де DientesDolor де EspaldaDolor де GargantaDolor де OídoDolor де PechoDolor де PiernaDolor Estómago — MujeresDolor Estómago- HombresDolor о перегруженности де Лос Senos Paranasales (синусит) Dolor O Rigidez ан-эль CuelloEczemaEl OrzueloEnfermedad AftosaEnfermedades дель Recién Nacido: Cómo ReconocerlasEnfermedades aggadas por los mosquitos en los viajesEnfermedades que causan diarrea en los viajesEritema influencciosoEstreñimientoExcremento — Цвет Необычный delExcremento — Con SangreExposición a la Faringitis E streptocócicaExposición а-ля GripeExposición аль ÉbolaExposición у Reacciones аль CalorFiebreFiebre — Cómo Томар ла TemperaturaFiebre — Mitos Contra VerdadesFurúnculoGanglio Linfático — InflamadoGripe — EstacionalHerida де PunciónHiedra, Робле O Sumante VenenosoIctericia En El Recién NacidoImpétigo — Llagas InfectadasInfección де Garganta Por estreptococos (faringitis estreptocócica) Infección де лас ВИАС urinarias — MujeresInfección де уна HeridaIngestión де Sustancia Нет DañinaIngestión де ун Objeto ExtrañoLas AmpollasLesión лос DientesLesión де ла NarizLesión-де-ла-PiernaLesión дель BrazoLesión En La BocaLesión ан ла CabezaLesión ан лос Dedos де ла ManoLesión ан лос Dedos дель PieLesión Генитальный — HombresLesión Остроконечные — MujeresLíquidos, Menos Consumo deLlanto de Niños Mayores de 3 Meses de Edad –Irritabilidad InconsolableLlanto de Niños Menores de 3 Meses de EdadLombrices IntestinalesLos antibióticos: ¿cuándo ayudan? MareoMareo por MovimientoMasa o nediement en pie tomarlosMenstruación — Ausente о TardíoMolusco ContagiosoMordedura де животных O де PersonaObjeto extraño En La PielOído — CongestiónOído — Jalones O ComezónOído — LesiónOído — наружный отит (Oído дель Nadador) Oído — SupuraciónOjo — AlergiaOjo — Cuerpo ExtrañoOjo — Enrojecimiento — Sin PusOjo — LesiónOjo — гной O SupuraciónOjos — HinchazónPérdida де PeloPicadura де ArañaPicadura де GarrapataPicadura де Abeja о де Vespula (Yellow Jacket) Picadura де chinches-де-ла-camaPicadura де EscorpiónPicadura де Hormiga rojaPicadura де InsectoPicadura де MedusaPicaduras MosquitoPie де AtletaPiel Agrietada о SecaPiojos — CabezaPreguntas Acerca дель Contacto жулик InfeccionesPreguntas Sobre эль Cuidado дель PrepucioPreguntas Sobre La Alimentación Con BiberónPreguntas Sobre La Apariencia En El Recién NacidoPreguntas Sobre La LactanciaPreguntas Sobre Las Infecciones de OídoPreguntas Sobre Las SuturasProblemas de Saludmados de Prurur sReflejos у Conductas-де-лос Recién NacidosRegurgitación — ReflujoResfriadosRetención де respiraciónRoséolaSalpullido о Rojez — EsparcidoSalpullido о Rojez — LocalizadoSalpullido Por ColorSalpullido у Marcas ан-эль Recién NacidoSangrado де ла NarizSangrado VaginalSarnaSibilancia (Que Нет Sea Por Асма) Síntomas де Emergencias дие Нет Дебе IgnorarSíntomas дель Кордон UmbilicalSíntomas дель Пене y el EscrotoTiñaTiña CruralTosTos y resfriados: ¿medicamentos o remedios caseros? lceras Bucales (Llagas Ulcerosas) Uña del pie encarnada (incrustada en la carne) КрапивницаVaricelaVerrugasVómito Conmito Diarrea
Дозировка лекарства…АцетаминофенЛекарства от простуды Лекарства от кашляИбупрофенЗуд / аллергия
Медицинские условия … Боли в животе, RecurrentAcneAcute лимфобластного LeukemiaAcute отит MediaAcute Стрептококковых ThroatAddisonAIDS / HIVAnxietyAppendicitisAtopic Дерматит (экзема) дефицит внимания с гиперактивностью DisorderAttention-Дефицит гиперактивность (СДВГ) Увеличение груди, PrematureBreath-Холдинг SpellsBronchiolitisCare из Преждевременного InfantCeliac DiseaseChickenpoxChickenpox ImmunizationCoarctation из AortaCongenital Hip DysplasiaCyclic Рвота Syndrome (CVS) DepressionDevelopmental Дисплазия HipDiabetic Матери, Infant ofEar InfectionEating DisordersEczemaEnlarged Лимфатические NodesErythema MultiformeEye Проблемы, связанные с HeadacheFebrile SeizureFetal алкогольной болезни SyndromeFifth (эритема инфекционная) FluFood Борн IllnessesFragile X SyndromeGastroenteritis, ViralGastroesophageal RefluxHand стопы и MouthHand, ног, ящур Head LiceHeadache Связанные с проблемами зрения izationHigh кровь PressureHIV / AIDSHyperactivityHypertensionHypothyroidismImmunizationsInfant диабетика MotherInfectious MononucleosisInfluenza ImmunizationInfluenza-SeasonalKawasaki SyndromeLanguage развития в молодых ChildrenLead PoisoningLeukemiaLung HypoplasiaLyme DiseaseLymphadenopathyMeaslesMental HealthMMR ImmunizationMumpsObesity в ChildhoodOtitis Media, AcuteParasites — GiardiaPneumococcal Сопряженного ImmunizationPolio ImmunizationPremature ThelarchePrematurityPrematurity, ретинопатия ofPulmonary HypertensionPulmonary Гипертония (ПРК и SPH) Ретинопатия PrematurityRheumatic Fever, AcuteRingworm (Tinea) РозеолаРотавирусРубелла (немецкая корь) ЧесоткаОтделение тревожностиСинуситКурениеРазвитие речи у детей раннего возрастаСиндром Стивенса-Джонсона, острое поражение горла, рецидивирующее заболевание горла, заикание и маленькие дети Шок СиндромТоксоплазмоз Синдром Тернера Недоразвитые легкие Инфекция мочевыводящих путейВарицелла или ветряная оспа Иммунизация вариваксом Мочеточниково-мочеточниковый рефлюкс Свистящее младенчество Болезнь Вильсона
Your Babies Rash — Лучший педиатр на дубовой лужайке 60453 IL
Ваш ребенок рождается с кожей, слишком мягкой и красивой, чтобы в это можно было поверить.Вы, вероятно, потратили первые несколько недель, просто потирая пальцем ее руку или щеку, практически пристрастившись к нежности.
И вдруг ваш двухнедельный младенец стал похож на апельсин! Его щеки, нос и лоб бугристые и красные с крошечными прыщиками. Это аллергическая реакция? Насколько это опасно? Стоит ли вам звонить в педиатрическую клинику Alzein?
Наверное, нет. Эта сыпь, скорее всего, одна из двух очень распространенных кожных высыпаний; токсическая эритема, или E tox, или милиумы. Эти условия появляются в течение одной-четырех недель после рождения.Несмотря на рассказ старой жены о том, что это вызвано тем, что гормоны матери покидают тело ребенка, нет никаких доказательств, подтверждающих эту идею.
E tox, также называемый детскими угрями, обычно появляется в течение первой недели после рождения. Это действительно похоже на прыщи с желтовато-белыми прыщиками посреди красных опухолей. Раздражение может появиться на лице, торсе, плечах и бедрах вашего ребенка. Около половины всех младенцев испытают токсический токсин.
Милии также представляют собой крошечные белые шишки на щеках, подбородке и поперек носа.Милии — это кисты, которые образуются из-за того, что сальные железы вашего ребенка еще развиваются. Кожа не отслаивается нормально и застревает в крошечном кожном кармане. Милии, образующиеся на нёбе вашего малыша, называются жемчугом Эпштейна. Милии обычное и нормальное явление.
Избавиться от E tox или milia просто — ничего не делайте! Любое из этих состояний исчезнет в течение нескольких недель. Держите лицо ребенка чистым и сухим, используя прохладную воду и мягкую ткань. Не используйте мыло или другие сушильные средства.Не применяйте лекарства, отпускаемые без рецепта, поскольку мази и кремы, предназначенные для взрослых, могут нанести вред нежной коже вашего ребенка.
Если сыпь держится дольше нескольких недель или кажется, что она горит или чешется, вызывая дискомфорт, позвоните своему врачу Alzein Pediatrics по телефону 708-424-7600 или , нажмите желтую кнопку «Записаться на прием». налево. Мы проверим состояние кожи вашего ребенка и при необходимости назначим лекарство, соответствующее возрасту.
Вопросы о коже вашего ребенка или еще о чем-нибудь? Alzein Pediatrics всегда готова предоставить полную информацию о здоровье и благополучии вашего ребенка!
Детские прыщи | Лечение, причины и как от него избавиться
Как и прыщи у взрослых, детские прыщи — это кожное заболевание, которое проявляется в виде белых шишек, красных шишек или прыщей на лице или других участках кожи.
Детские прыщи обычно проходят в течение нескольких недель самостоятельно, без лечения.
В этой статье обсуждаются причины и методы лечения детских прыщей и некоторых других распространенных кожных заболеваний у младенцев. Большинство этих состояний проходят сами по себе или с помощью простых безрецептурных лекарств.
Если вас беспокоит состояние вашего малыша или какое-либо состояние кожи, лучше всего обратиться к врачу для диагностики и лечения или по направлению к дерматологу.
Что вызывает прыщи у детей?
Многие родители спросят: «Что вызывает прыщи на коже моего ребенка?»
Не совсем ясно, что вызывает прыщи у детей.
Согласно одной из теорий, это вызвано гормонами, как и подростковые прыщи. Однако в случае детских прыщей именно гормоны матери вызывают появление прыщей у ее ребенка.
Во время беременности гормоны матери циркулируют через систему ее ребенка, в утробе матери, и некоторые из этих гормонов все еще присутствуют в кровотоке новорожденного.
Эти гормоны могут стимулировать сальные железы кожи ребенка, что приводит к появлению кожных заболеваний, которые выглядят как прыщи.
Обычно детские прыщи выглядят как крошечные белые бугорки, часто на щеках ребенка.Это часто происходит в течение первых 6 недель и обычно проходит к 6 месяцам.
Акне новорожденного
От 20 до 40 процентов новорожденных будут иметь детские прыщи. Будь то неонатальные угри, детские угри или просто прыщи, прыщи у вашего ребенка очень распространены и не требуют медицинского лечения.
После периода новорожденности или примерно в возрасте 6 недель прыщи вашего ребенка, вероятно, начнут улучшаться или исчезнут без лечения.
Что делать, если у ребенка после 6 недель появляются прыщи?
Хотя большинство прыщей у детей обычно проходит к 6-недельному возрасту, в некоторых случаях они могут длиться немного дольше или даже появиться впервые после периода новорожденного.
Детские прыщи, появляющиеся через 6 недель, называются детскими прыщами.
В случае стойких случаев, которые все еще проявляются через 6 недель, или новых случаев детских прыщей, которые впервые появляются после 6 недель возраста, лучше всего проконсультироваться с должным образом обученным и сертифицированным специалистом в области здравоохранения, например, детским дерматологом.
Детский дерматолог сможет изучить историю болезни, чтобы определить причину появления прыщей у вашего ребенка.
Иногда это может быть из-за продуктов местного действия, к которым кожа ребенка особенно чувствительна; в других случаях это может быть признаком другой проблемы со здоровьем.
Дерматолог посоветует вам, нужно ли лечить вашего младенца, и порекомендует наиболее подходящие средства по уходу за кожей.
Детские прыщи на груди
Хотя детские прыщи чаще всего встречаются на лице ребенка (особенно на щеках), у некоторых детей могут быть прыщи и на других участках.Детские прыщи могут появиться на шее, спине, в области подгузников или груди.
Если вы заметили у ребенка прыщи не на щеках, а на других местах, это совершенно нормально.
Грудь вашего ребенка является обычным явлением для кожных проблем.
Прыщи могут появляться где угодно на коже вашего ребенка, как и у взрослых.
Детские прыщи или сыпь?
Как узнать, что то, что вы смотрите на коже ребенка, на самом деле является детским акне?
Красные шишки на коже иногда могут указывать на сыпь.Это может быть вызвано кожной инфекцией, раздражением, вирусом, опрелостью или тепловой сыпью.
Прочтите статью BellyBelly Тепловая сыпь у ребенка — причины и лечение для получения дополнительной информации .
Если вы не знаете, на что вы смотрите на своего ребенка, обратитесь к врачу за уверенностью.
Сыпь без бледности может указывать на серьезное заболевание, требующее немедленной помощи.
Отсутствие бланширования означает, что сыпь не исчезает под давлением.
Чтобы проверить, не бледнеет ли сыпь у ребенка, поднесите стакан к коже и сильно надавите.
Если под давлением стекла сыпь не становится светлее, это считается сыпью без побледнения.
Детские прыщи или экзема?
Экзема чаще всего появляется у младенцев в области складок на коленях и локтях. Также он может появиться на лице.
Экзема также отличается от акне новорожденных.
Угри появляются в виде шишек или прыщей, а экзема — сухой и твердой.Экзему на голове и лице ребенка иногда можно принять за колыбель или себорейный дерматит.
Есть средства по уходу за кожей для лечения экземы, отпускаемые без рецепта.
Для получения дополнительной информации вы также можете прочитать статью BellyBelly Детская экзема — 6 советов по лечению высыпаний.
Токсическая эритема
Токсическая эритема — это состояние, которое может быть похоже на детские прыщи или другие распространенные кожные заболевания ребенка.
Это чрезвычайно распространенное кожное заболевание младенцев, которое проявляется в течение первой недели и не требует лечения.
Токсическая эритема выглядит как сыпь из крошечных красных шишек, которые иногда могут быть заполнены жидкостью.
Токсическая эритема обычно появляется на лице или груди новорожденного и проходит сама по себе в течение недели после рождения ребенка.
Как долго держатся детские прыщи?
Детские прыщи могут длиться дни, недели или месяцы.
Первое появление прыщей у детей обычно происходит к 6-недельному возрасту, и обычно они проходят к 6-месячному возрасту.
Как избавиться от детских прыщей?
Детские прыщи обычно проходят самостоятельно, без лечения.
Не существует специальных средств по уходу за кожей, которые нужно использовать для лечения детских прыщей.
Кожа вашего новорожденного очень чувствительна, и использование безрецептурных средств по уходу за кожей новорожденного с акне может привести к более серьезным кожным проблемам.
Будьте уверены, детские угри — обычное дело, и прыщи у вашего ребенка, скорее всего, исчезнут сами по себе.
Самая лучшая и безопасная процедура — это регулярно очищать кожу ребенка теплой водой с мягким мылом.
Важно не трогать и не натирать нежную кожу новорожденного, так как это может вызвать инфекцию.
Американская академия дерматологии рекомендует следующее лечение ребенка с акне:
- Никогда не наносите лекарства от прыщей, средства для умывания от прыщей или какие-либо другие средства от прыщей на кожу вашего ребенка, если это не порекомендовал дерматолог или педиатр вашего ребенка.
- Будьте осторожны с кожей вашего ребенка и не вытирайте прыщи
- Вымойте ребенка теплой (не горячей) водой
- Не используйте жирные или жирные продукты по уходу за кожей.
