что делать, если появились и чешутся, причины, лечение
https://ria.ru/20220325/pyatna-1780126485.html
Красные пятна на теле: чем опасны и когда обращаться к врачу
Красные пятна на теле: что делать, если появились и чешутся, причины, лечение
Красные пятна на теле: чем опасны и когда обращаться к врачу
Причиной появления красных пятен на теле могут быть не только аллергия и стрессовая ситуация, но и некоторые опасные заболевания. О том, почему кожа покрывается РИА Новости, 01.07.2022
2022-03-25T18:06
2022-03-25T18:06
2022-07-01T16:56
здоровье — общество
кожа
аллергия
лишай
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e6/03/19/1780114679_237:0:3793:2000_1920x0_80_0_0_8227627d259bed9ba47c93981bad6079.jpg
МОСКВА, 25 мар — РИА Новости. Причиной появления красных пятен на теле могут быть не только аллергия и стрессовая ситуация, но и некоторые опасные заболевания. О том, почему кожа покрывается красными пятнами, что делать, если они чешутся – в материале РИА Новости.Красные пятна на телеКрасные пятна могут появиться и у ребенка, и у взрослого независимо от пола. Они отличаются по внешнему виду и зачастую являются либо безобидной реакцией на внешние раздражители, либо симптомом конкретного заболевания. В любом случае появление красных пятен должно насторожить и стать поводом скорейшего обращения к врачу.ПричиныСуществует множество заболеваний и состояний организма, при которых одним из симптомов являются красные пятна. Они имеют различный патогенез и по-своему опасны для человека.Отрубевидный лишайЕго еще называют разноцветным или цветным. Это инфекционное заболевание, которое поражает верхние слои кожи. Такой лишай не заразен, не считается слишком опасным и не приводит к тяжелым осложнениям. Причинами заболевания могут стать:В качестве лечения назначают специальные противогрибковые средства.ЭритемаЭто покраснение участков кожи, вызванное расширением капиллярной сетки и активизацией кровообращения.
О том, почему кожа покрывается красными пятнами, что делать, если они чешутся – в материале РИА Новости.Красные пятна на телеКрасные пятна могут появиться и у ребенка, и у взрослого независимо от пола. Они отличаются по внешнему виду и зачастую являются либо безобидной реакцией на внешние раздражители, либо симптомом конкретного заболевания. В любом случае появление красных пятен должно насторожить и стать поводом скорейшего обращения к врачу.ПричиныСуществует множество заболеваний и состояний организма, при которых одним из симптомов являются красные пятна. Они имеют различный патогенез и по-своему опасны для человека.Отрубевидный лишайЕго еще называют разноцветным или цветным. Это инфекционное заболевание, которое поражает верхние слои кожи. Такой лишай не заразен, не считается слишком опасным и не приводит к тяжелым осложнениям. Причинами заболевания могут стать:В качестве лечения назначают специальные противогрибковые средства.ЭритемаЭто покраснение участков кожи, вызванное расширением капиллярной сетки и активизацией кровообращения. Эритема может проявиться после эмоциональных волнений и физических нагрузок, а также после массажа и косметологических процедур – в этих случаях пятна, как правило, крупные, не требуют специального лечения и проходят самостоятельно.Коревая краснухаЭто острая вирусная инфекция, одним из проявлений которой является сыпь из красных мелких пятен. Эксперт отметил, что их размер 5–10 мм, они не возвышаются над уровнем кожи, не зудят и не сливаются между собой. Появляются одномоментно, обычно на второй-третий день заболевания. Бледные, неяркие, локализуются в основном на лице, ягодицах и сгибах локтей и коленей.СкарлатинаЭто острое инфекционное заболевание, которое сопровождается мелкими (1–2 мм) красными пятнами. По словам Валентина Шишкина, при вдавливании шпателем сыпь становится более яркой. Пятна не сливаются, не зудят и возвышается над уровнем кожи. Появляются одномоментно на второй-третий день заболевания, локализуются на сгибательных поверхностях конечностей, а также могут быть на ладонях и подошве стоп.
Эритема может проявиться после эмоциональных волнений и физических нагрузок, а также после массажа и косметологических процедур – в этих случаях пятна, как правило, крупные, не требуют специального лечения и проходят самостоятельно.Коревая краснухаЭто острая вирусная инфекция, одним из проявлений которой является сыпь из красных мелких пятен. Эксперт отметил, что их размер 5–10 мм, они не возвышаются над уровнем кожи, не зудят и не сливаются между собой. Появляются одномоментно, обычно на второй-третий день заболевания. Бледные, неяркие, локализуются в основном на лице, ягодицах и сгибах локтей и коленей.СкарлатинаЭто острое инфекционное заболевание, которое сопровождается мелкими (1–2 мм) красными пятнами. По словам Валентина Шишкина, при вдавливании шпателем сыпь становится более яркой. Пятна не сливаются, не зудят и возвышается над уровнем кожи. Появляются одномоментно на второй-третий день заболевания, локализуются на сгибательных поверхностях конечностей, а также могут быть на ладонях и подошве стоп. Кожа на фоне этой сыпи покрасневшая, после разрешения начинается пластинчатое шелушение, особенно ярко оно заметно на ладонях и стопах. То есть кожа практически слезает пластами.Ветряная оспаЭто также инфекционное заболевание, которое начинается с красных пятен размером до 10 мм. Впоследствии в центре пятен появляются пузырьки с прозрачным содержимым, которые через несколько дней покрываются корочками. Они в итоге отваливаются и, как правило, не оставляют следов на коже. В частных случаях и/или при расчесывании пузырьков после ветрянки могут остаться небольшие рубцы.Стригущий лишайОн вызывается грибком рода Microsporum и является заразным. При этом носителями могут быть как животные, так и люди.Розовый лишай ЖибераИначе его называют розеолой шелушащейся. Точные причины появления заболевания неизвестны, но вероятность его возникновения повышается при ослабленном из-за иммунитете. Как отмечает Валентин Шишкин, розовый лишай характеризуется появлением яркой, овальной и слегка приподнятой над уровнем кожи бляшки размером до 5 см, которая локализуется, как правило, на туловище.
Кожа на фоне этой сыпи покрасневшая, после разрешения начинается пластинчатое шелушение, особенно ярко оно заметно на ладонях и стопах. То есть кожа практически слезает пластами.Ветряная оспаЭто также инфекционное заболевание, которое начинается с красных пятен размером до 10 мм. Впоследствии в центре пятен появляются пузырьки с прозрачным содержимым, которые через несколько дней покрываются корочками. Они в итоге отваливаются и, как правило, не оставляют следов на коже. В частных случаях и/или при расчесывании пузырьков после ветрянки могут остаться небольшие рубцы.Стригущий лишайОн вызывается грибком рода Microsporum и является заразным. При этом носителями могут быть как животные, так и люди.Розовый лишай ЖибераИначе его называют розеолой шелушащейся. Точные причины появления заболевания неизвестны, но вероятность его возникновения повышается при ослабленном из-за иммунитете. Как отмечает Валентин Шишкин, розовый лишай характеризуется появлением яркой, овальной и слегка приподнятой над уровнем кожи бляшки размером до 5 см, которая локализуется, как правило, на туловище. Ее центр может шелушиться.Через одну-две недели вокруг материнской бляшки появляются множественные отечные пятна розоватого цвета, диаметром до 3 см. Высыпания появляются не одновременно. Элементы сыпи начинают разрешаться с центральной части, которая изменяет цвет, пигментируется в яркие тона и отшелушивается. Может быть легкий зуд, усиливающийся при лечении антисептическими препаратами и противогрибковыми средствами.ЭкземаИногда ее называют мокнущим лишаем. Это хроническое или острое воспалительное неинфекционное заболевание. В самом начале появляются пятна светло-красного цвета, которые сопровождаются сильным зудом. Некоторое время спустя возникают мокнущие пузырьки, которые быстро вскрываются и сменяются корочками и сильным шелушением.ГельминтозыПаразиты, находясь в организме человека, выделяют различные токсичные вещества. Реакцией на них становятся красные пятна, которые отличаются в зависимости от степени интоксикации. На начальной стадии гельминтоза это мелкие высыпания, сопровождающиеся сильным зудом.
Ее центр может шелушиться.Через одну-две недели вокруг материнской бляшки появляются множественные отечные пятна розоватого цвета, диаметром до 3 см. Высыпания появляются не одновременно. Элементы сыпи начинают разрешаться с центральной части, которая изменяет цвет, пигментируется в яркие тона и отшелушивается. Может быть легкий зуд, усиливающийся при лечении антисептическими препаратами и противогрибковыми средствами.ЭкземаИногда ее называют мокнущим лишаем. Это хроническое или острое воспалительное неинфекционное заболевание. В самом начале появляются пятна светло-красного цвета, которые сопровождаются сильным зудом. Некоторое время спустя возникают мокнущие пузырьки, которые быстро вскрываются и сменяются корочками и сильным шелушением.ГельминтозыПаразиты, находясь в организме человека, выделяют различные токсичные вещества. Реакцией на них становятся красные пятна, которые отличаются в зависимости от степени интоксикации. На начальной стадии гельминтоза это мелкие высыпания, сопровождающиеся сильным зудом. По мере развития заболевания пятна становятся гнойными фурункулами.ФотодерматитФотодерматит – это следствие повышенной чувствительности кожи к ультрафиолетовым лучам. Он проявляется покраснением, пятнами по всему телу, которые сопровождаются зудом, а иногда жжением и появлением волдырей. Фотодерматит может быть как самостоятельным заболеванием, так и симптомом, к примеру, системной красной волчанки.ПсориазЭто заболевание имеет аутоиммунное происхождение и является одним из самых распространенных дерматологических болезней. Псориаз характеризуется небольшими бледно-красными пятнами с гладкой поверхностью. Спустя какое-то время после появления они покрываются белыми чешуйками, в дальнейшем пятна сливаются, образовывая бляшки разного размера.Атопический дерматитЭто воспалительное заболевание кожи, которое не имеет определенной причины. Его возникновению способствует целый комплекс различных факторов, как генетических, так и внешних. Сопровождается заболевание высыпаниями и шелушением, может осложняться сильным зудом.
По мере развития заболевания пятна становятся гнойными фурункулами.ФотодерматитФотодерматит – это следствие повышенной чувствительности кожи к ультрафиолетовым лучам. Он проявляется покраснением, пятнами по всему телу, которые сопровождаются зудом, а иногда жжением и появлением волдырей. Фотодерматит может быть как самостоятельным заболеванием, так и симптомом, к примеру, системной красной волчанки.ПсориазЭто заболевание имеет аутоиммунное происхождение и является одним из самых распространенных дерматологических болезней. Псориаз характеризуется небольшими бледно-красными пятнами с гладкой поверхностью. Спустя какое-то время после появления они покрываются белыми чешуйками, в дальнейшем пятна сливаются, образовывая бляшки разного размера.Атопический дерматитЭто воспалительное заболевание кожи, которое не имеет определенной причины. Его возникновению способствует целый комплекс различных факторов, как генетических, так и внешних. Сопровождается заболевание высыпаниями и шелушением, может осложняться сильным зудом. АллергияКрасные пятна нередко появляются из-за аллергической реакции. Они различаются по внешнему виду и, как правило, сопровождаются дополнительными симптомами: отечностью, зудом, слабостью и ознобом. Пятна появляются практически сразу после употребления аллергена в пищу или использования косметических средств. Также иногда такие пятна возникают при низких температурах – такое заболевание называют холодовой аллергией. Пятна проходят сразу после устранения причины аллергии.ГипергидрозЭто функциональное нарушение системы потоотделения, характеризующееся обильным потом. При таком заболевании могут появиться покраснения на подмышках, которые сопровождаются неприятным запахом. Как правило, состояние улучшается при соблюдении всех правил личной гигиены и использовании специальных дезодорантов, которые позволяют нормализовать потоотделение.Эмоциональные переживанияНередко красные пятна появляются на шее и лице из-за нарушений в работе сердечно-сосудистой и нервной системы, а также из-за психологических расстройств.
АллергияКрасные пятна нередко появляются из-за аллергической реакции. Они различаются по внешнему виду и, как правило, сопровождаются дополнительными симптомами: отечностью, зудом, слабостью и ознобом. Пятна появляются практически сразу после употребления аллергена в пищу или использования косметических средств. Также иногда такие пятна возникают при низких температурах – такое заболевание называют холодовой аллергией. Пятна проходят сразу после устранения причины аллергии.ГипергидрозЭто функциональное нарушение системы потоотделения, характеризующееся обильным потом. При таком заболевании могут появиться покраснения на подмышках, которые сопровождаются неприятным запахом. Как правило, состояние улучшается при соблюдении всех правил личной гигиены и использовании специальных дезодорантов, которые позволяют нормализовать потоотделение.Эмоциональные переживанияНередко красные пятна появляются на шее и лице из-за нарушений в работе сердечно-сосудистой и нервной системы, а также из-за психологических расстройств. К тому же они могут стать следствием хронического недосыпа, эмоциональных перегрузок, депрессии, раздражительности, агрессии и т.д. Как правило, такое проявление временное, иногда может сопровождаться зудом.СимптоматикаТак как причин появления красных пятен существует слишком много, симптоматика также отличается. К примеру, при аллергии они могут сопровождаться зудом, а внешне напоминают укусы насекомых, а при псориазе они похожи на бляшки и со временем могут сливаться в более крупные пятна.Виды красных пятенВ зависимости от первопричины, пятна отличаются по своему проявлению и внешним признакам. Выделяют следующие виды красных пятен:Не нужно пытаться разобраться в видах и возможных причинах появления пятен самостоятельно. Правильный диагноз поставит только специалист.Когда обращаться к врачуНесмотря на то, что появление красных пятен не всегда сопровождается настораживающими симптомами и они могут не приносить дискомфорта, важно провести диагностику в любом случае. Особенно нельзя медлить с посещением врача, если присутствуют следующие проявления:Диагностика заболеванияСначала врач собирает анамнез, далее он может направить на сдачу анализов крови и мочи, соскобы, вирусологические, микроскопические и серологические тесты.
К тому же они могут стать следствием хронического недосыпа, эмоциональных перегрузок, депрессии, раздражительности, агрессии и т.д. Как правило, такое проявление временное, иногда может сопровождаться зудом.СимптоматикаТак как причин появления красных пятен существует слишком много, симптоматика также отличается. К примеру, при аллергии они могут сопровождаться зудом, а внешне напоминают укусы насекомых, а при псориазе они похожи на бляшки и со временем могут сливаться в более крупные пятна.Виды красных пятенВ зависимости от первопричины, пятна отличаются по своему проявлению и внешним признакам. Выделяют следующие виды красных пятен:Не нужно пытаться разобраться в видах и возможных причинах появления пятен самостоятельно. Правильный диагноз поставит только специалист.Когда обращаться к врачуНесмотря на то, что появление красных пятен не всегда сопровождается настораживающими симптомами и они могут не приносить дискомфорта, важно провести диагностику в любом случае. Особенно нельзя медлить с посещением врача, если присутствуют следующие проявления:Диагностика заболеванияСначала врач собирает анамнез, далее он может направить на сдачу анализов крови и мочи, соскобы, вирусологические, микроскопические и серологические тесты.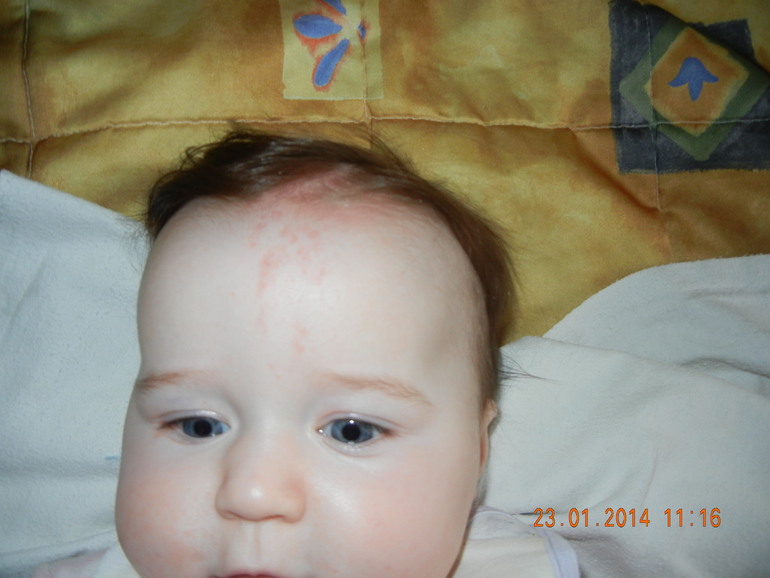 Также в некоторых случаях применяются инструментальные методы: УЗИ, ЭКГ и другие.Подробная и всесторонняя диагностика необходима для постановки диагноза и эффективного лечения.ЛечениеЛечение красных пятен может быть как консервативным, так и радикальным. К первым методам относятся местные процедуры, прием лекарственных средств и физиопроцедуры. Радикальные методы включают в себя криохирургию, электрокоагуляцию или мягкое лазерное облучение. Такие процедуры используются только в случаях, когда консервативное лечение не дало результатов или необходимо устранить последствия в виде косметологических дефектов.ПрофилактикаОбщей профилактики красных пятен не существует, так как сложно предсказать, по какой именно причине они проявятся. Можно придерживаться некоторых рекомендаций, чтобы снизить вероятность их возникновения:
Также в некоторых случаях применяются инструментальные методы: УЗИ, ЭКГ и другие.Подробная и всесторонняя диагностика необходима для постановки диагноза и эффективного лечения.ЛечениеЛечение красных пятен может быть как консервативным, так и радикальным. К первым методам относятся местные процедуры, прием лекарственных средств и физиопроцедуры. Радикальные методы включают в себя криохирургию, электрокоагуляцию или мягкое лазерное облучение. Такие процедуры используются только в случаях, когда консервативное лечение не дало результатов или необходимо устранить последствия в виде косметологических дефектов.ПрофилактикаОбщей профилактики красных пятен не существует, так как сложно предсказать, по какой именно причине они проявятся. Можно придерживаться некоторых рекомендаций, чтобы снизить вероятность их возникновения:
https://radiosputnik.ria.ru/20220311/allergiya-1777479860.html
https://ria.ru/20220224/kosmetika-1774879030.html
https://ria.ru/20220215/gormony-1772943569. html
html
https://ria.ru/20211008/lishay-1753571503.html
https://ria.ru/20220101/akne-1766354033.html
https://ria.ru/20211207/komedony-1762629607.html
https://ria.ru/20220317/stress-1778646165.html
https://ria.ru/20211006/kleschi-1753335132.html
https://ria.ru/20201029/vneshnost-1582147215.html
https://ria.ru/20210922/allergiya-1751352651.html
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2022
Артем Смирнов
Артем Смирнов
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
1920
1080
true
1920
1440
true
https://cdnn21. img.ria.ru/images/07e6/03/19/1780114679_1007:0:3674:2000_1920x0_80_0_0_7780e63fb555f097ffdeb8788544b1b0.jpg
img.ria.ru/images/07e6/03/19/1780114679_1007:0:3674:2000_1920x0_80_0_0_7780e63fb555f097ffdeb8788544b1b0.jpg
1920
1920
true
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Артем Смирнов
здоровье — общество, кожа, аллергия, лишай
Здоровье — Общество, кожа, Аллергия, Лишай
МОСКВА, 25 мар — РИА Новости. Причиной появления красных пятен на теле могут быть не только аллергия и стрессовая ситуация, но и некоторые опасные заболевания. О том, почему кожа покрывается красными пятнами, что делать, если они чешутся – в материале РИА Новости.
Красные пятна на теле
Красные пятна могут появиться и у ребенка, и у взрослого независимо от пола. Они отличаются по внешнему виду и зачастую являются либо безобидной реакцией на внешние раздражители, либо симптомом конкретного заболевания. В любом случае появление красных пятен должно насторожить и стать поводом скорейшего обращения к врачу.
В любом случае появление красных пятен должно насторожить и стать поводом скорейшего обращения к врачу.
Врач рассказала, какие лекарства чаще всего вызывают аллергию
11 марта 2022, 00:00
Причины
Существует множество заболеваний и состояний организма, при которых одним из симптомов являются красные пятна. Они имеют различный патогенез и по-своему опасны для человека.
Отрубевидный лишай
Его еще называют разноцветным или цветным. Это инфекционное заболевание, которое поражает верхние слои кожи. Такой лишай не заразен, не считается слишком опасным и не приводит к тяжелым осложнениям. Причинами заболевания могут стать:
- сильная потливость, нарушения в работе сальных желез;
- регулярный перегрев. Например, постоянное нахождение в жаркихпомещениях или ношение чрезмерно теплой одежды;
- некоторые заболевания внутренних органов, в том числе и аутоиммунные;
- гормональные скачки;
- ношение некачественной синтетической одежды и другое.

В качестве лечения назначают специальные противогрибковые средства.
© Depositphotos.com / trybexОпоясывающий лишай
© Depositphotos.com / trybex
Опоясывающий лишай
Эритема
Это покраснение участков кожи, вызванное расширением капиллярной сетки и активизацией кровообращения. Эритема может проявиться после эмоциональных волнений и физических нагрузок, а также после массажа и косметологических процедур – в этих случаях пятна, как правило, крупные, не требуют специального лечения и проходят самостоятельно.
«
«Узловая эритема характеризуется образованием ярко-красных болезненных узлов внутри кожи, поверхность их гиперемированная, образуются отеки. Локализация в основном на нижних конечностях. Сама по себе сыпь болезненная, может сопровождаться лихорадкой. Узлы бесследно проходят спустя три недели без язв», – дополнил Валентин Шишкин, семейный врач.
Коревая краснуха
Это острая вирусная инфекция, одним из проявлений которой является сыпь из красных мелких пятен.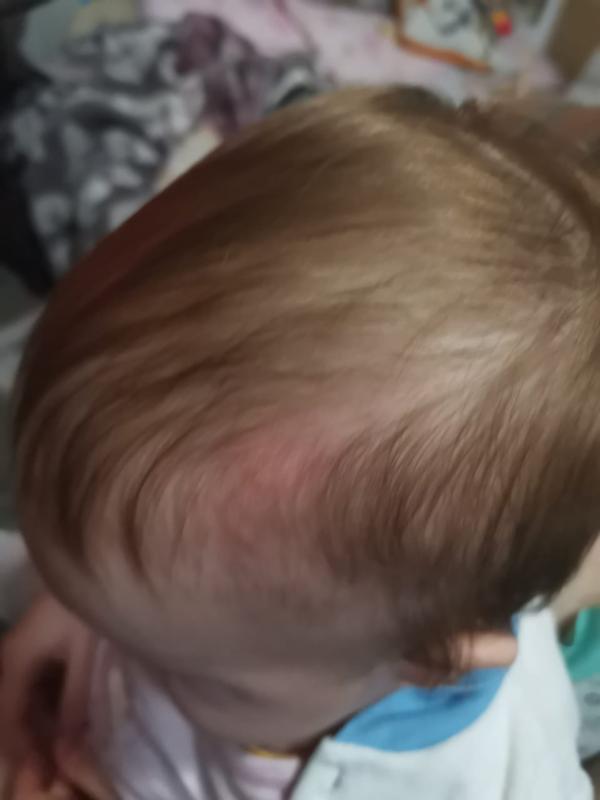 Эксперт отметил, что их размер 5–10 мм, они не возвышаются над уровнем кожи, не зудят и не сливаются между собой. Появляются одномоментно, обычно на второй-третий день заболевания. Бледные, неяркие, локализуются в основном на лице, ягодицах и сгибах локтей и коленей.
Эксперт отметил, что их размер 5–10 мм, они не возвышаются над уровнем кожи, не зудят и не сливаются между собой. Появляются одномоментно, обычно на второй-третий день заболевания. Бледные, неяркие, локализуются в основном на лице, ягодицах и сгибах локтей и коленей.
Уходовая косметика: как подобрать нужные средства по типу кожи и составу
24 февраля 2022, 20:34
Скарлатина
Это острое инфекционное заболевание, которое сопровождается мелкими (1–2 мм) красными пятнами. По словам Валентина Шишкина, при вдавливании шпателем сыпь становится более яркой. Пятна не сливаются, не зудят и возвышается над уровнем кожи. Появляются одномоментно на второй-третий день заболевания, локализуются на сгибательных поверхностях конечностей, а также могут быть на ладонях и подошве стоп. Кожа на фоне этой сыпи покрасневшая, после разрешения начинается пластинчатое шелушение, особенно ярко оно заметно на ладонях и стопах. То есть кожа практически слезает пластами.
Ветряная оспа
Это также инфекционное заболевание, которое начинается с красных пятен размером до 10 мм. Впоследствии в центре пятен появляются пузырьки с прозрачным содержимым, которые через несколько дней покрываются корочками. Они в итоге отваливаются и, как правило, не оставляют следов на коже. В частных случаях и/или при расчесывании пузырьков после ветрянки могут остаться небольшие рубцы.
Зачем и когда сдавать анализы на гормоны: мнения врачей
15 февраля 2022, 16:46
Стригущий лишай
Он вызывается грибком рода Microsporum и является заразным. При этом носителями могут быть как животные, так и люди.
«
«Стригущий лишай, как правило, появляется на участках кожи, которые контактировали с предполагаемым заразителем, также он нередко поражает волосистую часть головы и ногти. Характеризуется округлыми или овальными красными пятнами. Они четко очерчены за счет гиперемированного валика, присутствуют мелкие пузырьки и корочки. Центральная часть обычно бледнее и шелушится, очаги нередко сливаются в фигуры различных очертаний, зуд отсутствует или незначителен, при локализации очагов в области бровей, нижней губы и подбородка они обычно мелкие, шелушащиеся», – дополнил эксперт.
Центральная часть обычно бледнее и шелушится, очаги нередко сливаются в фигуры различных очертаний, зуд отсутствует или незначителен, при локализации очагов в области бровей, нижней губы и подбородка они обычно мелкие, шелушащиеся», – дополнил эксперт.
Розовый лишай Жибера
Иначе его называют розеолой шелушащейся. Точные причины появления заболевания неизвестны, но вероятность его возникновения повышается при ослабленном из-за иммунитете. Как отмечает Валентин Шишкин, розовый лишай характеризуется появлением яркой, овальной и слегка приподнятой над уровнем кожи бляшки размером до 5 см, которая локализуется, как правило, на туловище. Ее центр может шелушиться.
Опасно для человека: ветеринар рассказал, как лечить лишай у кошек
8 октября 2021, 11:28
Через одну-две недели вокруг материнской бляшки появляются множественные отечные пятна розоватого цвета, диаметром до 3 см. Высыпания появляются не одновременно. Элементы сыпи начинают разрешаться с центральной части, которая изменяет цвет, пигментируется в яркие тона и отшелушивается.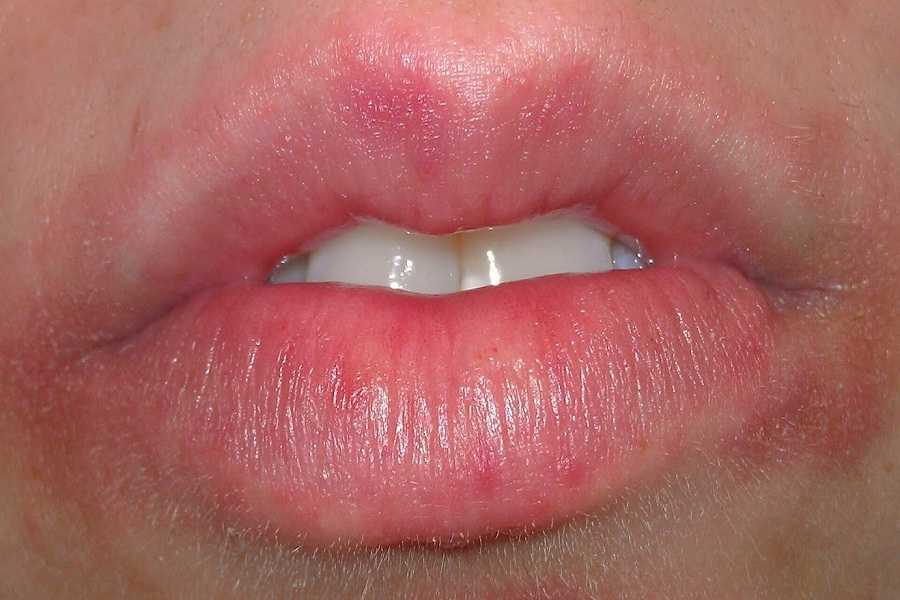 Может быть легкий зуд, усиливающийся при лечении антисептическими препаратами и противогрибковыми средствами.
Может быть легкий зуд, усиливающийся при лечении антисептическими препаратами и противогрибковыми средствами.
Экзема
Иногда ее называют мокнущим лишаем. Это хроническое или острое воспалительное неинфекционное заболевание. В самом начале появляются пятна светло-красного цвета, которые сопровождаются сильным зудом. Некоторое время спустя возникают мокнущие пузырьки, которые быстро вскрываются и сменяются корочками и сильным шелушением.
Диета не нужна: как избавиться от акне на лице — советы косметологов
1 января 2022, 10:42
Гельминтозы
Паразиты, находясь в организме человека, выделяют различные токсичные вещества. Реакцией на них становятся красные пятна, которые отличаются в зависимости от степени интоксикации. На начальной стадии гельминтоза это мелкие высыпания, сопровождающиеся сильным зудом. По мере развития заболевания пятна становятся гнойными фурункулами.
Фотодерматит
Фотодерматит – это следствие повышенной чувствительности кожи к ультрафиолетовым лучам. Он проявляется покраснением, пятнами по всему телу, которые сопровождаются зудом, а иногда жжением и появлением волдырей. Фотодерматит может быть как самостоятельным заболеванием, так и симптомом, к примеру, системной красной волчанки.
Он проявляется покраснением, пятнами по всему телу, которые сопровождаются зудом, а иногда жжением и появлением волдырей. Фотодерматит может быть как самостоятельным заболеванием, так и симптомом, к примеру, системной красной волчанки.
Черные точки на носу: почему появляются и как устранить дефект навсегда
7 декабря 2021, 18:39
Псориаз
Это заболевание имеет аутоиммунное происхождение и является одним из самых распространенных дерматологических болезней. Псориаз характеризуется небольшими бледно-красными пятнами с гладкой поверхностью. Спустя какое-то время после появления они покрываются белыми чешуйками, в дальнейшем пятна сливаются, образовывая бляшки разного размера.
Атопический дерматит
Это воспалительное заболевание кожи, которое не имеет определенной причины. Его возникновению способствует целый комплекс различных факторов, как генетических, так и внешних. Сопровождается заболевание высыпаниями и шелушением, может осложняться сильным зудом.
Как справиться с сильным стрессом: советы психологов
17 марта 2022, 13:39
Аллергия
Красные пятна нередко появляются из-за аллергической реакции. Они различаются по внешнему виду и, как правило, сопровождаются дополнительными симптомами: отечностью, зудом, слабостью и ознобом. Пятна появляются практически сразу после употребления аллергена в пищу или использования косметических средств. Также иногда такие пятна возникают при низких температурах – такое заболевание называют холодовой аллергией. Пятна проходят сразу после устранения причины аллергии.
Гипергидроз
Это функциональное нарушение системы потоотделения, характеризующееся обильным потом. При таком заболевании могут появиться покраснения на подмышках, которые сопровождаются неприятным запахом. Как правило, состояние улучшается при соблюдении всех правил личной гигиены и использовании специальных дезодорантов, которые позволяют нормализовать потоотделение.
Пылевые клещи в квартире: чем опасны для человека и как от них избавиться
6 октября 2021, 15:15
Эмоциональные переживания
Нередко красные пятна появляются на шее и лице из-за нарушений в работе сердечно-сосудистой и нервной системы, а также из-за психологических расстройств. К тому же они могут стать следствием хронического недосыпа, эмоциональных перегрузок, депрессии, раздражительности, агрессии и т.д. Как правило, такое проявление временное, иногда может сопровождаться зудом.
К тому же они могут стать следствием хронического недосыпа, эмоциональных перегрузок, депрессии, раздражительности, агрессии и т.д. Как правило, такое проявление временное, иногда может сопровождаться зудом.
Симптоматика
Так как причин появления красных пятен существует слишком много, симптоматика также отличается. К примеру, при аллергии они могут сопровождаться зудом, а внешне напоминают укусы насекомых, а при псориазе они похожи на бляшки и со временем могут сливаться в более крупные пятна.
Названы «ежедневные» ошибки, портящие внешность
29 октября 2020, 17:44
Виды красных пятен
В зависимости от первопричины, пятна отличаются по своему проявлению и внешним признакам. Выделяют следующие виды красных пятен:
- плоские и выпуклые;
- мокнущие и сухие;
- гладкие и шероховатые;
- припухшие и воспаленные;
- багровые или красноватые;
- зудящие и не приносящие дискомфорт;
- расплывчатые и имеющие четкие формы.

Не нужно пытаться разобраться в видах и возможных причинах появления пятен самостоятельно. Правильный диагноз поставит только специалист.
Аллергия на лице: врачи рассказали, как не допустить высыпаний
22 сентября 2021, 18:35
Когда обращаться к врачу
Несмотря на то, что появление красных пятен не всегда сопровождается настораживающими симптомами и они могут не приносить дискомфорта, важно провести диагностику в любом случае. Особенно нельзя медлить с посещением врача, если присутствуют следующие проявления:
- сильный зуд;
- шелушение пятен;
- мокнутие;
- быстрое увеличение пятен в размерах;
- боль при касании;
- отечность, воспаление пораженных участков.
© Depositphotos.com / Diego CervoЖенщина принимает таблетки
© Depositphotos.com / Diego Cervo
Женщина принимает таблетки
Диагностика заболевания
Сначала врач собирает анамнез, далее он может направить на сдачу анализов крови и мочи, соскобы, вирусологические, микроскопические и серологические тесты. Также в некоторых случаях применяются инструментальные методы: УЗИ, ЭКГ и другие.
Также в некоторых случаях применяются инструментальные методы: УЗИ, ЭКГ и другие.
Подробная и всесторонняя диагностика необходима для постановки диагноза и эффективного лечения.
Лечение
Лечение красных пятен может быть как консервативным, так и радикальным. К первым методам относятся местные процедуры, прием лекарственных средств и физиопроцедуры. Радикальные методы включают в себя криохирургию, электрокоагуляцию или мягкое лазерное облучение. Такие процедуры используются только в случаях, когда консервативное лечение не дало результатов или необходимо устранить последствия в виде косметологических дефектов.
© Depositphotos.com / Olga Yastremska, New Africa, AfrЖенщина выдавливает из тюбика мазь
© Depositphotos.com / Olga Yastremska, New Africa, Afr
Женщина выдавливает из тюбика мазь
Профилактика
Общей профилактики красных пятен не существует, так как сложно предсказать, по какой именно причине они проявятся. Можно придерживаться некоторых рекомендаций, чтобы снизить вероятность их возникновения:
- выяснить, на что может быть аллергия и исключить аллерген из повседневной жизни;
- исключить контакты с бездомными животными;
- своевременно посещать врачей с целью выявления нарушений в работе иммунной системы и предотвращения возможных заболеваний.

Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице.
 Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспы

Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболее характерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остается
Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остается
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье).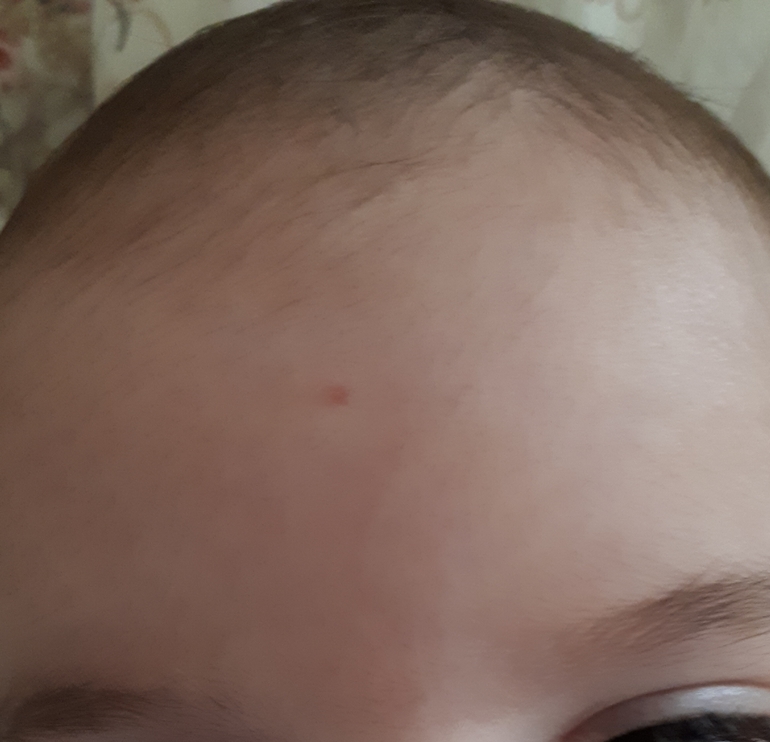 Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней.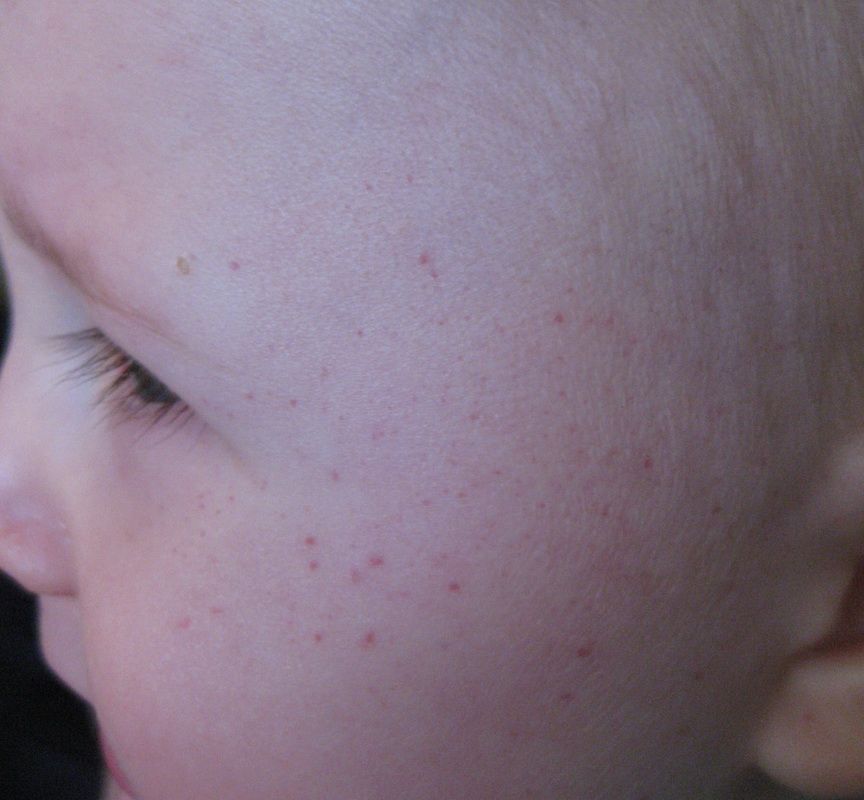 Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.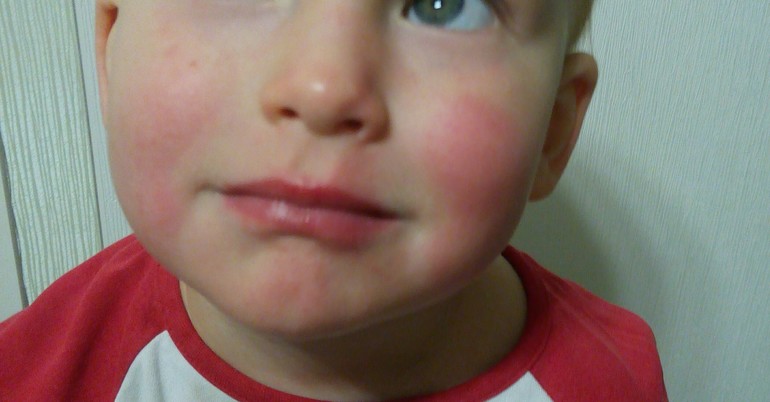
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Фотографии пятен от портвейна, родинок и других распространенных родимых пятен
Медицинское заключение Стефани С. Гарднер, доктора медицины, 26 апреля 2022 г. Квотербек «Орлеан Сэйнтс» Дрю Бриз. В сообщениях новостей говорится, что он родился с родимым пятном на правой щеке, которое врачи проверили на ранней стадии и признали безвредным. Народная мудрость называет таких малышей «тронутыми ангелом», но лучше всего совет врача.
Родинка — это цветной след на коже или под ней, который присутствует при рождении или развивается вскоре после рождения. Некоторые родимые пятна со временем исчезают; другие становятся более выраженными. Родинки могут быть вызваны дополнительными клетками кожи, вырабатывающими пигмент, или кровеносными сосудами, которые не растут нормально. Большинство родимых пятен безболезненны и безвредны. В редких случаях они могут вызывать осложнения или быть связаны с другими состояниями. Все родимые пятна должны быть проверены врачом.
Большинство родимых пятен безболезненны и безвредны. В редких случаях они могут вызывать осложнения или быть связаны с другими состояниями. Все родимые пятна должны быть проверены врачом.
Здесь изображен бывший президент СССР Михаил Горбачев, у которого на лбу пятно от портвейна.
Пятна лосося представляют собой гнезда кровеносных сосудов, которые выглядят как маленькие розовые плоские пятна на коже. Они встречаются у трети новорожденных. Лососевые пятна могут появляться на задней части шеи («укус аиста»), между глазами («поцелуй ангела») или на лбу, носу, верхней губе или веках. Некоторые исчезают по мере роста ребенка, но пятна на задней части шеи обычно не исчезают. Пятна лосося не требуют лечения.
Винные пятна представляют собой прогрессирующую сосудистую мальформацию кожи, что означает, что они связаны с кровеносными сосудами кожи. Они состоят из расширенных капилляров, которые с возрастом темнеют, увеличиваются в размерах и становятся более восприимчивыми к кровотечениям.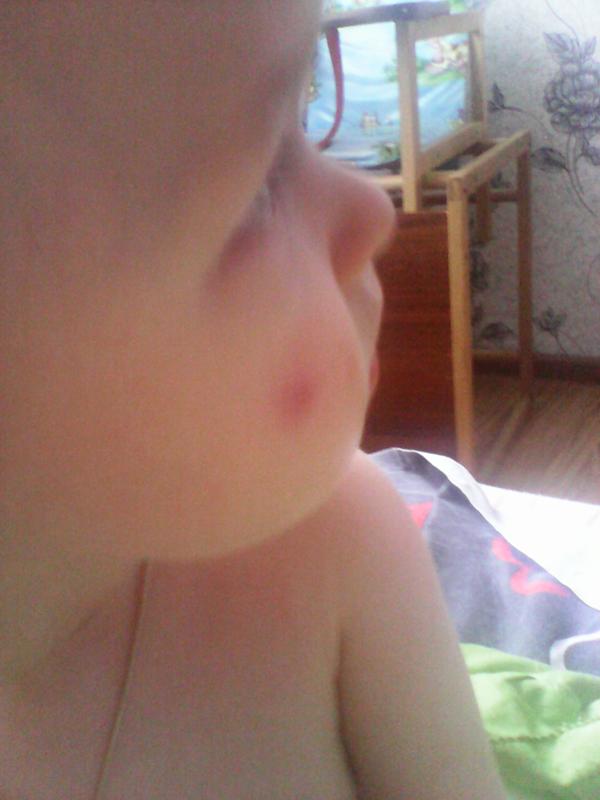 Цвет меняется с розового на красный и фиолетовый по мере роста пациента, а поражения могут стать узловатыми во взрослом возрасте. Поскольку винные пятна не имеют тенденции к уменьшению, это заболевание может иметь разрушительные психологические и физические последствия. Большинство медицинских специалистов сходятся во мнении, что очень важно начать лечение как можно раньше и продолжать лечение, чтобы предотвратить увеличение и образование сосудистых узелков. Лечение включает лазерную терапию, пероральный прием преднизолона, пересадку кожи и маскирующий макияж.
Цвет меняется с розового на красный и фиолетовый по мере роста пациента, а поражения могут стать узловатыми во взрослом возрасте. Поскольку винные пятна не имеют тенденции к уменьшению, это заболевание может иметь разрушительные психологические и физические последствия. Большинство медицинских специалистов сходятся во мнении, что очень важно начать лечение как можно раньше и продолжать лечение, чтобы предотвратить увеличение и образование сосудистых узелков. Лечение включает лазерную терапию, пероральный прием преднизолона, пересадку кожи и маскирующий макияж.
Врожденный меланоцитоз — это плоские, гладкие пятна, присутствующие с рождения. Часто встречаются на ягодицах или пояснице, они обычно синие, но также могут быть голубовато-серыми, голубовато-черными или коричневыми. Они могут напоминать синяк и чаще всего встречаются у темнокожих детей. Врожденный меланоцитоз обычно исчезает к школьному возрасту, но может никогда не исчезнуть полностью. Лечение не требуется.
Пятна цвета кофе с молоком имеют гладкую овальную форму и цвет от светло- до средне-коричневого, поэтому они и получили свое название, «кофе с молоком» по-французски. Они обычно находятся на туловище, ягодицах и ногах. Пятна цвета кофе с молоком с возрастом могут увеличиваться и темнеть, но обычно не считаются проблемой. Однако наличие нескольких пятен размером более четверти связано с нейрофиброматозом и редким синдромом МакКьюна-Олбрайта. Обратитесь к врачу, если у вашего ребенка несколько пятен.
Они обычно находятся на туловище, ягодицах и ногах. Пятна цвета кофе с молоком с возрастом могут увеличиваться и темнеть, но обычно не считаются проблемой. Однако наличие нескольких пятен размером более четверти связано с нейрофиброматозом и редким синдромом МакКьюна-Олбрайта. Обратитесь к врачу, если у вашего ребенка несколько пятен.
Гемангиомы представляют собой скопление мелких, плотно расположенных кровеносных сосудов. Клубничные гемангиомы возникают на поверхности кожи, обычно на лице, волосистой части головы, спине или груди. Они могут быть красными или пурпурными, часто приподняты, с четкими границами. Они встречаются у 2 из каждых 100 рожденных детей.
Гемангиомы клубники обычно развиваются через несколько недель после рождения. Они быстро растут в течение первого года, а затем исчезают примерно в возрасте 9 лет. На этом месте может остаться небольшое изменение цвета или сморщивание кожи. Никакого лечения не требуется, но когда они развиваются вблизи глаз или рта или в месте, которое может кровоточить или инфицироваться, может потребоваться их лечение или удаление.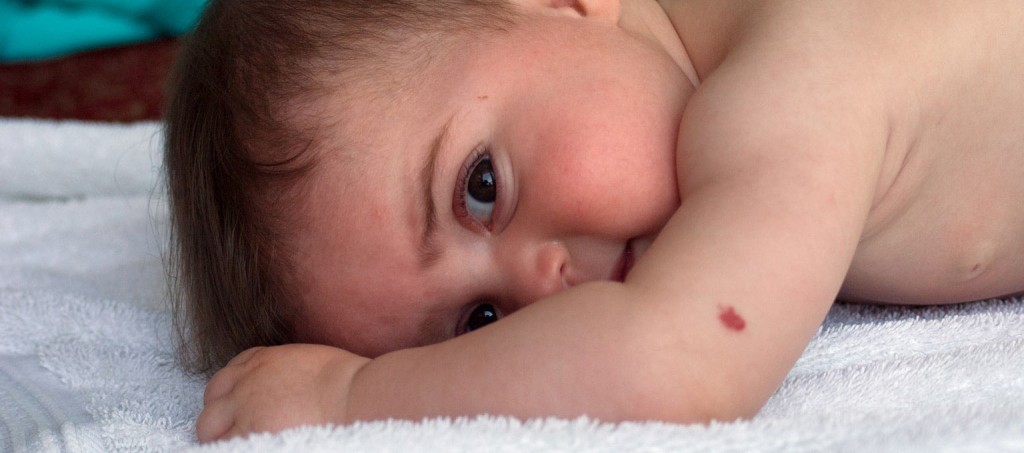
Имеющиеся при рождении более глубокие кавернозные гемангиомы находятся прямо под кожей и выглядят как голубоватые губчатые массы ткани, наполненные кровью. Если они достаточно глубокие, кожа над ними может выглядеть нормально. Кавернозные гемангиомы обычно появляются на голове или шее. Большинство исчезают в период полового созревания. Возможно сочетание кавернозной и клубничной гемангиомы.
Венозные мальформации – это вены, которые не сформировались нормально. Они присутствуют при рождении, но иногда становятся видны позже. ВМ могут выглядеть как нарост под кожей или просто напоминать синяк. Обычно они имеют голубоватый цвет.
Врожденные невусы — это родинки, которые появляются при рождении. Поверхность может быть плоской, рельефной или бугристой. Эти родинки могут расти в любом месте на теле и различаются по размеру от менее дюйма до более 8 дюймов. Врожденные невусы встречаются у 1% новорожденных. Большинство родинок не опасны. Но врожденные невусы, особенно большие, имеют повышенный риск развития меланомы, самого опасного вида рака кожи.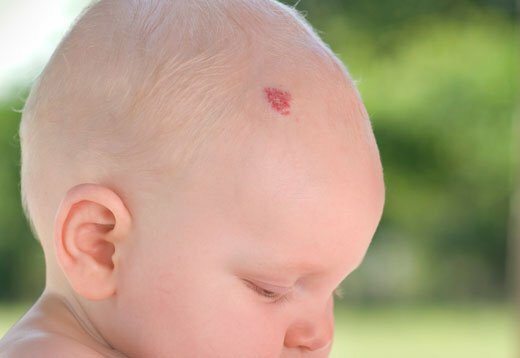 За всеми родинками следует следить на предмет изменений.
За всеми родинками следует следить на предмет изменений.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
(1) The Palm Beach Post
(2) Крис Ниденталь / Time & Life Pictures / Getty Images
(3) Biophoto Associates / Photo Researchers, Inc.
(4) Khosrork / Getty Images
(5) SPL / Photo Researchers, Inc.
(6) Copyright © 2007 ООО «Интерактив Медикал Медиа». Все права защищены.
(7) Д-р П. Марацци / Photo Researchers, Inc.
(8) Copyright © Interactive Medical Media LLC, 2007 г. Все права защищены.
(9) УСЛУГИ БОЛЬНИЦЫ MID ESSEX NHS TRUST / Science Source
(10) Авторские права © Медицинская библиотека Барта / Phototake — Все права защищены.
ССЫЛКИ:
Медицинский справочник WebMD: «Кожа и сыпь вашего новорожденного».
Медицинский справочник WebMD: «Заболевания кожи: пигментные родимые пятна».
Медицинский справочник WebMD от Healthwise: «Родинки — обзор темы».
Медицинская энциклопедия MedlinePlus: «Родимые пятна — пигментированные».
Медицинский справочник WebMD от Healthwise: «Изменения кожи — обзор темы».
Медицинский справочник WebMD, предоставленный в сотрудничестве с клиникой Кливленда: «Кожные заболевания: родинки, веснушки и кожные метки».
Медицинский справочник WebMD, предоставленный в сотрудничестве с клиникой Кливленда: «Заболевания кожи: красные родимые пятна».
Медицинская энциклопедия MedlinePlus: «Винное пятно».
Медицинский справочник WebMD: «Косметические процедуры: родимые пятна и другая аномальная пигментация кожи».
Медицинская энциклопедия MedlinePlus: «Родинки — красный цвет».
Американская академия дерматологии: «Сосудистые родинки».
KidsHealth: «Что такое родимое пятно?»
Медицинский справочник WebMD от Национальной организации редких заболеваний: «Пещеристая мальформация».
Фонд сосудистых родинок: «Информация о венозных мальформациях».
eMedicine от WebMD: «Сосудистые, венозные мальформации».
Общедоступная информация WebMD от Национального института здравоохранения США: «Что вам нужно знать о меланоме».
Веб-сайт детских специалистов Сан-Диего: «Врожденные пигментные родинки (врожденные невусы).
New York Times : «Врожденный невус на животе».
Веб-сайт доктора Грина: «Гемангиома».
KidsHealth.org: «Винные пятна».
HealthyChildren.org: «Кожа вашего новорожденного: родимые пятна и сыпь».
HealthyChildren.org: «Родинки и гемангиомы».
Американская академия дерматологии: «Красный, белый и коричневый: определение характеристик распространенных родимых пятен определит тип и сроки лечения».
Американская академия дерматологии
Национальная медицинская библиотека
Детская больница Филадельфии
Детская больница Сиэтла
Johns Hopkins Medicine
© 2022 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и доверительную информацию
Информация о здоровье детей : Сыпь
Сыпь очень часто встречается у детей и младенцев. Большинство высыпаний вызвано распространенными вирусными инфекциями, и не о чем беспокоиться. Обычно высыпания безвредны и проходят сами по себе.
Обычно высыпания безвредны и проходят сами по себе.
Иногда разные вирусы могут вызывать сыпь, которая выглядит одинаково, в то время как некоторые вирусы вызывают совершенно уникальную сыпь.
Корь — это вирус, вызывающий характерную сыпь. Корь очень заразна и может быть серьезной. Если вы считаете, что у вашего ребенка корь, обратитесь к своему терапевту.
Если у вашего ребенка появилась сыпь в виде мелких ярко-красных или лиловых пятен или кровоподтеков, которые не белеют (бледнеют) при нажатии на них, срочно обратитесь за медицинской помощью.
Признаки и симптомы
Сыпь может иметь разный вид: красные, плоские участки; поднятые шишки; волдыри; ранты; или любая их комбинация. Сыпь может распространяться на большую часть или все тело, прежде чем исчезнет. Сыпь может длиться от нескольких дней до нескольких недель.
Большинство высыпаний легкие и не причиняют ребенку беспокойства, хотя некоторые высыпания могут вызывать сильный зуд.
Некоторые виды сыпи весьма своеобразны. Для получения дополнительной информации о вирусах, вызывающих сыпь, см. наши информационные бюллетени:
- Ветряная оспа
- Ящур
- Пурпура Шенлейна-Геноха
- Корь 3103 Моллюск4 900 гм
- Пощечина (пятая болезнь)
Когда обратиться к врачу
Часто вирусная инфекция, вызывающая сыпь, также вызывает у вашего ребенка лихорадку (см. наш информационный бюллетень лихорадка у детей). Лихорадка часто бывает в начале болезни, до появления сыпи. Когда появляется сыпь, это означает, что вашему ребенку становится лучше. Однако, если у вашего ребенка жар с сыпью, отведите его к врачу общей практики.
Корь может быть опасна, особенно для маленьких детей и младенцев. Если вы считаете, что у вашего ребенка может быть корь, обратитесь к своему терапевту. Спросите, может ли ваш врач посетить вашего ребенка дома, или, если вы посещаете медицинскую клинику, сообщите об этом секретарю, как только вы приедете, чтобы избежать распространения инфекции. другим.
другим.
Если у вашего ребенка появилась сыпь в виде мелких ярко-красных или лиловых пятен или кровоподтеков, которые не белеют (бледнеют) при нажатии на них, а также лихорадка, головная боль, ригидность затылочных мышц или боль в спине, обратитесь к врачу. немедленно обратитесь к своему терапевту или в отделение неотложной помощи ближайшей больницы. Смотрите наш факт лист Менингококковая инфекция.
Уход на дому
Почти во всех случаях не важно знать, какой вирус вызывает сыпь. Большинство высыпаний проходят сами по себе. Антибиотики не действуют на вирусы и не назначаются детям с высыпаниями, вызванными вирусными инфекциями.
Если сыпь у вашего ребенка зудит, поговорите с местным фармацевтом о методах лечения, которые могут облегчить зуд.
Вы можете сделать так, чтобы ваш ребенок чувствовал себя более комфортно, если вирус, связанный с сыпью, заставляет вашего ребенка чувствовать себя несчастным. Смотрите наш информационный бюллетень
Обезболивание для детей.
Как распространяются вирусные инфекции?
Вирусы передаются при прямом контакте. Лучший способ предотвратить распространение и заражение вирусами — мыть руки после прикосновения к любой телесной жидкости и избегать совместного использования таких предметов, как столовые приборы, чашки для питья, полотенца, зубные щетки и одежда.
Ключевые моменты, которые следует помнить
- Сыпь, вызванная вирусами, очень часто встречается у детей и младенцев.
- Большинство вирусных высыпаний безвредны и проходят сами по себе.
- Если вы подозреваете, что у вашего ребенка корь, обратитесь к врачу.
- Если у вашего ребенка высокая температура и сыпь, которая не становится белой (бледной) при нажатии, или если он очень плохо себя чувствует, обратитесь за неотложной медицинской помощью.
Для получения дополнительной информации
- Доктор Марджи: Симптомы детской сыпи и лечение
- Информация о здоровье детей: Корь
- Информационный бюллетень о здоровье детей: Ветрянка
- Информационный бюллетень о здоровье детей: Ящур кистей рук
- Информационный бюллетень Kids Health Info:
Младенческая розеола
- Детский информационный бюллетень о здоровье: Пощечина (пятая болезнь)
- Информационный бюллетень Kids Health Info: Менингококковая инфекция
- Информационный бюллетень Kids Health Info: Вирусные заболевания
- Информационный бюллетень о здоровье детей: Ульи
- Информационный бюллетень о здоровье детей: Лихорадка у детей
- Kids Health Info:
Обезболивание для детей.

- Обратитесь к своему семейному врачу или медсестре по охране здоровья матери и ребенка.
Общие вопросы, которые задают нашим врачам
Нужно ли мне вести ребенка к врачу каждый раз, когда у нее сыпь?
Нет, если у вашего ребенка заболевание в легкой форме, например, простуда, и в остальном он счастлив, ест и пьет, то наличие легкой сыпи не имеет значения.
У моего ребенка сыпь, и я беременна. Я должен беспокоиться?
Некоторые вирусные инфекции могут вызывать проблемы на ранних сроках беременности. Если вы беременны, и у вашего ребенка появилась сыпь, и вы обеспокоены, вам следует обратиться к местному врачу или акушеру за советом.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Пересмотрено в мае 2018 г.
Эта информация ожидает плановой проверки. Пожалуйста, всегда обращайтесь за самой последней консультацией к зарегистрированному и практикующему врачу.
