Календарь беременности 32 неделя — многопрофильная клиника Чудо-Доктор в Москве
На 31й неделе беременности большинство детей принимают окончательное положение в матке. Чаще всего встречается затылочное предлежание, при котором рождение осуществляется головкой вперед. Затылочное предлежание является самым распространенным. Около 90% детей рождаются именно таким образом. Но известны и другие способы расположения плода в матке перед рождением. При ягодичном, поперечном, лицевом или лобном предлежании роды для предупреждения осложнений проводятся посредством кесарева сечения.
Длина тела на 31 неделе беременности достигла 41сантиметра, а вес 500 граммов. Кожный покров малыша стал плотнее и через него уже не просвечиваются кровеносные сосуды. Различий между плодом на 31 неделе беременности и новорожденным малышом не так уж много. У мальчиков ещё не произошло опущения яичек в мошонку, пупок плода располагается немного ниже, легкие ещё не достигли полной зрелости.
Малышом освоены сосательные движения. Объём околоплодных вод, ежедневно поглощаемых ребенком к концу беременности, достигает 4 литров. Пройдя по желудочно-кишечному тракту, амниотическая жидкость перерабатывается в почках и превращается в мочу. У плода налажена работа системы мочевыделения, и его почки регулярно выделяют мочу в околоплодные воды. Но так как состав околоплодных вод меняется на последних месяцах беременности каждые три часа, отравления матери продуктами жизнедеятельности плода или самоотравления ребенка произойти не может. В изолированной кровеносной системе плаценты сейчас циркулирует около 500 миллилитров крови, которая никак не смешивается с кровью женщины. Зрачки малыша уже могут реагировать на смену света и темноты.
Живот будущей мамы продолжает неуклонно расти. Увеличивающееся тело занимает всё большее пространство, сдвигая собой желудок, давя на мочевой пузырь и смещая другие внутренние органы. Из-за этого женщину часто беспокоят неприятные ощущения, которые выражаются в частых позывах к мочеиспусканию, отдышке, запорах, повышенном газообразовании, усиленном потоотделении, изжоге и т.д. Это вполне физиологичные явления, которые пройдут после родов.
Увеличивающееся тело занимает всё большее пространство, сдвигая собой желудок, давя на мочевой пузырь и смещая другие внутренние органы. Из-за этого женщину часто беспокоят неприятные ощущения, которые выражаются в частых позывах к мочеиспусканию, отдышке, запорах, повышенном газообразовании, усиленном потоотделении, изжоге и т.д. Это вполне физиологичные явления, которые пройдут после родов.
На этом сроке беременности женский организм начал вырабатывать гормон релаксин, который вызывает ослабление тканей, соединяющих кости таза. Под влиянием релаксина тазовое кольцо становится растяжимее, что требуется для благополучного рождения ребенка.
На 31 неделе беременности, за 9 недель до предстоящих родов, женщине выдают на руки обменную карту. Этот документ должен всегда находиться при беременной, где бы она не находилась. В обменной карте отражено течение беременности, перенесенные женщиной заболевания и имеющиеся у неё индивидуальные особенности, на которые акушеру следует обратить внимание при родах.
На этом сроке беременности женщина начинает отмечать скорость, с которой происходит нарастание её веса. Несмотря на неповоротливость и массивность фигуры, большинство мужчин единогласно признают свих жен желанными и очаровательными. Женщина должна самостоятельно следить за еженедельной прибавкой веса. Если она превышает 300 граммов, это может быть симптомом развивающегося гестоза — позднего токсикоза. Это осложнение беременности опасно как для состояния беременной, так и для плода. Гестоз в запущенной форме лечится в условиях стационара. Но это осложнение можно пресечь в начале развития ограничением количества выпиваемой жидкости, исключением соленых и копченых продуктов, способствующих накоплению жидкости в организме, употреблением легких мочегонных средств на травах. Кроме значительного увеличения веса, симптомами развивающегося гестоза являются: отеки конечностей и лица, повышенное артериальное давление, головокружение, наличие белка в моче.
31 неделя беременности — время для проведения третьего (последнего) ультразвукового исследования. Обычно оно назначается по усмотрению врача ведущего беременность на 31-33 неделю. Целью УЗИ является изучение зрелости плаценты, соответствие параметров плода периоду беременности. Обследуя состояния плода, врач определяет его сердцебиение, двигательную активность, дыхательные движения грудной клетки, нет ли обвития пуповиной.
Обычно оно назначается по усмотрению врача ведущего беременность на 31-33 неделю. Целью УЗИ является изучение зрелости плаценты, соответствие параметров плода периоду беременности. Обследуя состояния плода, врач определяет его сердцебиение, двигательную активность, дыхательные движения грудной клетки, нет ли обвития пуповиной.
Сделать УЗИ на 32-34 неделе беременности в Санкт-Петербурге
Наш диагностический центр предлагает будущим мамам сделать УЗИ на 32-34 неделе беременности на высокоточном оборудовании. Это обследование – третье плановое. Проводится оно независимо от течения беременности. Многие женщины считают, что диагностика нужна только в том случае, если есть патологии или подозрение на них, какие-то проблемы со здоровьем. Однако акушерская практика предписывает делать скрининговые обследования один раз в триместр. Это общепринятая норма, не более того.
Что показывает УЗИ на 32 – 34 неделях?
Когда беременная женщина приходит на ультразвуковую диагностику в третьем триместре, задача специалиста комплексная. Ему требуется:
Ему требуется:
- Определить положение будущего ребёнка. Если речь идёт о многоплодной беременности, этот вопрос особенно актуален.
- Убедиться, что нет плацентарной недостаточности.
- Проверить развитие плода и провести биометрические измерения головы, конечностей, живота малыша.
На этом сроке намного проще выявить задержки развития. При таких размерах и массе тела увидеть патологию можно без дополнительных обследований.
Далее врач делает запись в формате «беременность 33 недели». Это означает не фактический срок, а размеры плода, характерные для конкретного срока. То есть, подобная запись означает, что рост и вес малыша нормален для 33 недель с момента зачатия. Чтобы определить реальные сроки, используются иные методики.
Почему возникают несоответствия в полученных диагностом цифрах и реальных сроках?
- Индивидуальные особенности развития;
- Задержка внутриутробного развития плода;
- Плацентарная недостаточность.

Знать положение и состояние плаценты очень важно. Особенно, если в планах кесарево сечение. Измеряется расстояние от нижнего края плаценты до отверстия шейки матки. Если оно ниже нормы, это грозит кровотечениями.
Есть не так много центров УЗИ в Санкт-Петербурге, где процедуру диагностики проводят с высокой точностью, и могут определить все возможные нарушения. Мы предлагаем вам:
- Современное оборудование нового поколения, позволяющее получить высококонтрастное изображение плода.
- Высокий уровень безопасности процедуры с контролем уровня ультразвукового излучения.
- Возможность получить снимок ребёнка в утробе, который вы поместите в семейный альбом.
Процедура УЗИ в центральном районе СПб не требует специальной подготовки. Единственное, что нужно учесть – диета перед походом к врачу. Не употребляйте в пищу продукты, вызывающие газообразование. В некоторых случаях следует принять таблетку, устраняющую газы.
Безопасно ли проводить ультразвуковую диагностику в 3 третьем триместре? Считается, что теоретический вред возможен только на самых ранних сроках. Да и то, это касалось оборудования, выпущенного в середине – конце 70-х годов прошлого века. Современные технологии, применяемые для скрининга, отличаются высоким уровнем безопасности для матери и ребёнка. Никаких последствий процедура не вызывает.
Да и то, это касалось оборудования, выпущенного в середине – конце 70-х годов прошлого века. Современные технологии, применяемые для скрининга, отличаются высоким уровнем безопасности для матери и ребёнка. Никаких последствий процедура не вызывает.
Гинекологическое отделение: Пренатальный УЗИ — СКРИНИНГ 3-го триместра: 30 (30-34) недель беременности, цена в Нижнем Новгороде
Беременность 30 недель: пренатальный ультразвуковой скрининг третьего триместра беременности в клинике «Садко»
Экспертный Центр пренатальной диагностики «Садко» в рамках своего проекта «Садко поддержит» проводит ультразвуковой скрининг ТРЕТЬЕГО триместра. Скрининг беременности рекомендовано проводить каждый триместр. Большинство женщин уже провели и ПЕРВЫЙ, и ВТОРОЙ скрининги беременности: ощутили радостный момент встречи, развеяли все страхи и убедились, что беременность проходит хорошо. Поэтому скрининг в 30 недель будет еще одной радостной встречей с будущим малышом. Ультразвуковой скрининг третьего триместра просто необходим, если скрининг первого и второго были пропущены.
Пройти скрининг третьего триместра в 30 недель беременности можно в Центре экспертной пренатальной диагностики «Садко» на Бекетова, 13, предварительно записавшись по телефону (831) 412-07-77 на удобное время (с 7:30 до 20:30 с понедельника по субботу включительно и с 9:00 до 18:00 в воскресенье). Точное время уточняйте у администраторов клиники.
Что это за обследование?
Пренатальный (дородовый) скрининг третьего триместра проводится на сроке от 30 до 34 недель беременности, но оптимальный срок — 32 недели. Именно этот скрининг позволяет еще раз убедиться в том, что будущий малыш развивается нормально, согласно срокам. Анатомическое строение уже практически полностью сформировано, будущий малыш достигает веса до 1500 граммов и имеет рост до 38 см. При таких уже внушительных размерах ему становится тесно в животе мамы. Движения малыш осуществляет в основном ручками, ножками, локтями и коленями. Ультразвуковое исследование в этом периоде может преследовать несколько целей. Кроме определения осложнений пороков развития врач проводит оценку околоплодных вод, исследует структуру и расположение плаценты. Многие женщины на этом сроке уже уходят в декретный отпуск, готовятся к рождению малыша, поэтому скрининг проходят с радостью и трепетом. Наслаждаются полученными фотографиями УЗИ, которые выглядят невероятно реалистичными. Рассматривая на фото, уже можно предугадать, какими чертами будущий малыш больше похож на маму, а какими на папу.
Движения малыш осуществляет в основном ручками, ножками, локтями и коленями. Ультразвуковое исследование в этом периоде может преследовать несколько целей. Кроме определения осложнений пороков развития врач проводит оценку околоплодных вод, исследует структуру и расположение плаценты. Многие женщины на этом сроке уже уходят в декретный отпуск, готовятся к рождению малыша, поэтому скрининг проходят с радостью и трепетом. Наслаждаются полученными фотографиями УЗИ, которые выглядят невероятно реалистичными. Рассматривая на фото, уже можно предугадать, какими чертами будущий малыш больше похож на маму, а какими на папу.
Скрининг третьего триместра проводят по европейскому стандарту — трансабдоминально: небольшой датчик ультразвукового оборудования экспертного класса легко скользит по животу женщины с помощью специального геля. Никакой подготовки для проведения исследования не требуется.
Врач УЗИ оценивает изменения и измеряет размер будущего малыша, лобно-затылочный размер и окружность головки, охват живота, размер бедра, размер кости голени, размер предплечья, размер плеча.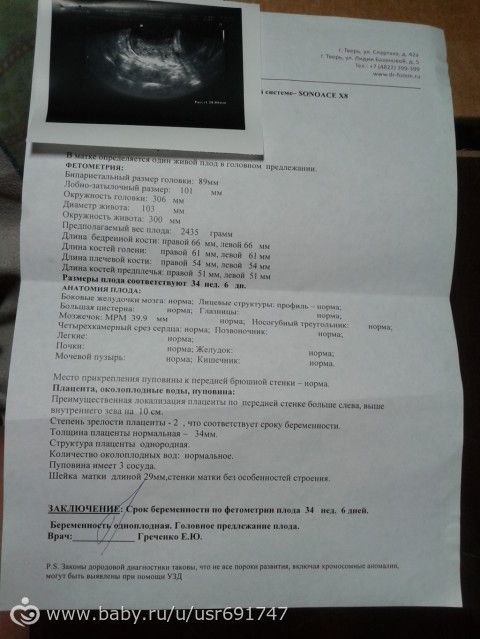 Подсчитывает вес будущего малыша, детально изучает головной мозг, лицо, позвоночник, внутренние органы (сердце, легкие, желудок, печень, почки), строение ручек и ножек. Оценивает сердцебиение малыша и двигательную активность. Важными параметрами являются оценка степени зрелости плаценты и количество околоплодных вод.
Подсчитывает вес будущего малыша, детально изучает головной мозг, лицо, позвоночник, внутренние органы (сердце, легкие, желудок, печень, почки), строение ручек и ножек. Оценивает сердцебиение малыша и двигательную активность. Важными параметрами являются оценка степени зрелости плаценты и количество околоплодных вод.
Кому показано?
Проведение третьего скрининга показано всем беременным женщинам в третьем триместре беременности! По сути, такое исследование является последним перед родами, но возможно, врач назначит дообследование в более позднем периоде, а также можно проходить ультразвуковое исследование на любом сроке по желанию.
Третий этап на пути к здоровью вашего малыша!
Высокая достоверность и информативность обследования обеспечивается профессиональным, сертифицированным оборудованием последнего поколения. Именно таким оборудованием оснащен Центр женского здоровья «Садко», где проводится обследование.
3/4D УЗИ (ультразвуковое исследование) на оборудовании экспертного класса системы премиум производства General Electric (Австрия) с OLED монитором 22 дюйма: УЗИ-диагностика на аппарате Voluson Е10 и УЗИ-диагностика на аппарате Volusson Е8-4D с режимом HDlive.
 Таким образом врач ультразвуковой диагностики может оценить степень кислородного голодания или гипоксию плода, а также прогнозировать риск развития эклампсии на доклинической стадии. В сети клиник «Садко» такое исследование – триплексное, то есть наиболее современное, которое дает больше информации о кровотоке и его направлении. Цветной допплер (color doppler) — цветное картирование характера кровотока, обладает высокой скоростью сканирования и при этом дает точный результат. На этом аппарате можно сделать исследование как 2D (черно-белое, плоскостное), так и 3/4D (режим реального времени, объемное изображение). На данном оборудовании детально проводится ультразвуковое исследование и при многоплодной беременности.
Таким образом врач ультразвуковой диагностики может оценить степень кислородного голодания или гипоксию плода, а также прогнозировать риск развития эклампсии на доклинической стадии. В сети клиник «Садко» такое исследование – триплексное, то есть наиболее современное, которое дает больше информации о кровотоке и его направлении. Цветной допплер (color doppler) — цветное картирование характера кровотока, обладает высокой скоростью сканирования и при этом дает точный результат. На этом аппарате можно сделать исследование как 2D (черно-белое, плоскостное), так и 3/4D (режим реального времени, объемное изображение). На данном оборудовании детально проводится ультразвуковое исследование и при многоплодной беременности.Всё оборудование сети клиник «Садко» приобретено напрямую от производителя — это абсолютно новые аппараты, без прохождения каких-либо восстановительных работ. Ультразвуковое исследование на таком оборудовании высочайшего класса проводят только врачи-эксперты, получившие сертификат FMF (The Fetal Medicine Foundation) — Фонда медицины плода.
Благодаря квалификации врачей и использованию передового оборудования обследование позволяет определить состояние плаценты, шейки матки, околоплодных вод и другие самые важные параметры.
УЗИ на такой аппаратуре — полностью безопасное обследование как для матери, так и для будущего малыша. Оно не занимает много времени, не вызывает неприятных ощущений. Стандартным протоколом ведения беременности рекомендуется проведение одного исследования в триместр, но при необходимости его можно делать чаще — без какого-либо риска для будущего малыша. И на сегодняшний день УЗИ на аппаратуре экспертного класса — самый надежный и доступный всем способ определения патологий беременности на любом сроке.
В Центре женского здоровья «Садко» ультразвуковой скрининг беременности 30 недель третьего триместра проводят только врачи-эксперты, прошедшие сертификацию FMF (The Fetal Medicine Foundation) — Фонда медицины плода. Врачи ультразвуковой диагностики проходят ежегодное повышение квалификации в России и за рубежом. За последний год в экспертном пренатальном центре «Садко» провели данное обследование более 1000 женщин.
Исследование безвредно, максимально комфортно для будущего малыша и мамы. Отличается высокой точностью!
Обратите внимание! Скрининг беременности третьего триместра необходимо провести в 30 недель (допустимо не ранее 30-й и не позднее 34-й недели беременности).
ДАЛЬНЕЙШИЕ РЕКОМЕНДАЦИИ ЦЕНТРА ЖЕНСКОГО ЗДОРОВЬЯ ПОСЛЕ ПРОХОЖДЕНИЯ ПРЕНАТАЛЬНОГО УЛЬТРАЗВУКОВОГО СКРИНИНГА ТРЕТЬЕГО ТРИМЕСТРА
Скрининг необходимо пройти в период с 30-й по 34-ю неделю беременности (оптимально в 32 недели).
Полное экспертное ведение беременности и подготовка к родам в женском центре здоровья «Садко». Связь с личным доктором 24 часа 7 дней в неделю! «Садко» с вами в самый важный момент жизни!
Прохождение курса в Академии отцовства и материнства «Царство любви».
Узнать подробную информацию и записаться можно по телефону: (831) 412-07-77.
Ультразвуковое обследование вэкспертном центре пренатальной диагностики «Садко» проводят следующие ведущие УЗИ-специалисты: Пронина Мария Григорьевна (зав. отделением ультразвуковой диагностики), Чупрова Полина Алексеевна, Холоденина Нелли Валерьевна.
КТГ плода, сроки проведения КТГ при беременности, расшифровка – МЕДСИ
Оглавление
Кардиотокография при беременности (КТГ плода) является популярным методом пренатальной диагностики. Ее широкому распространению способствуют простота проведения, безопасность для ребенка и матери, а также стабильность получаемой информации и высокая информативность.
В основу метода положен принцип Доплера, а все изменения улавливаются специальным ультразвуковым датчиком. В рамках КТГ удается определить ЧСС (частоту сердечных сокращений) плода в покое и при движении, в ответ на сокращения матки и воздействия различных факторов окружающей среды.
Необходимость проведения
Кардиотокография при беременности в соответствии с приказом Минздрава проводится в третьем триместре не менее 3 раз. Кроме того, обязательной диагностика является во время родов.
КТГ назначается с целью:
- Определения ЧСС плода и частоты сокращений матки
- Проведения дистресса и решения вопросов родоразрешения
- Контроля состояния плода до родов и во время родовой деятельности (в схватках и между ними)
Выделяют и дополнительные показания к диагностике.
К ним относят:
- Гестоз
- Малокровие женщины
- Наличие у пациентки артериальной гипертензии (гипертонии, повышенного артериального давления)
- Задержку развития плода
- Мало- и многоводие
- Угрозы преждевременных родов и перенашивания
- Резус-конфликтную беременность
- Многоплодие
- Тяжелые патологии у матери
Также диагностика назначается с целью оценки эффективности терапии фетоплацентарной недостаточности и гипоксии, для контроля ранее полученных неудовлетворительных результатов исследования и при задержке развития.
Сроки проведения КТГ при беременности
Кардиотокография плода проводится с 32 недели. При необходимости возможно выполнение исследования и на более раннем сроке, но до 28 недель методика неинформативна, так как не позволяет получить точные результаты. Это обусловлено тем, что только к этому времени сердце плода начинает регулироваться вегетативной нервной системой, а частота его сокращений реагирует на совершаемые им движения. К 32 неделе формируется цикличность периодов бодрствования и сна малыша.
Важно! Если беременность протекает без осложнений, то делать КТГ рекомендуют обычно 1 раз в 10 дней. При наличии осложнений процедуру могут повторять с периодичностью в 5-7 дней. Если у плода отмечается гипоксия, диагностику назначают ежедневно или через день до нормализации состояния или родоразрешения.
Во время родов КТГ рекомендуют делать каждые 3 часа. При наличии осложнений – чаще. Период схваток сопровождается постоянным контролем важных параметров сокращения сердца плода и матки.
Подготовка к выполнению обследования
Специальная подготовка перед КТГ не проводится. Диагностика выполняется через 15,2-2 часа после приема пищи (не натощак и не сразу после еды). Перед процедурой следует посетить туалет, так как исследование займет 20-40 минут. Если пациентка курит, обязательно надо воздержаться от сигарет хотя бы на 2-3 часа. Непосредственно во время исследования женщине следует сохранять неподвижность.
Важно! Процедура является безопасной и безболезненной.
Методы проведения
Кардиотокография может быть:
- Прямой (внутренней)
- Непрямой (наружной)
Наружная КТГ проводится чаще. Она выполняется, когда пациентка лежит на левом боку либо полусидит (положения позволяют предотвратить синдром сдавления нижней полой вены). Регистрирующий частоту сердечных сокращений датчик предварительно обрабатывается специальным гелем, обеспечивающим максимальный контакт с кожей, и размещается на передней брюшной стенке. Конкретное место его расположения определяется врачом с учетом максимальной слышимости работы сердца плода. Датчик, регистрирующий сокращения матки, располагается в районе ее правого угла. Предварительно он не смазывается гелем! Пациентка получает специальное устройство, позволяющее самостоятельно регистрировать шевеления плода. Регистрация ритма сердца проводится не менее 20 минут. Очень важно зафиксировать не менее двух шевелений ребенка длительностью не менее 15 секунд. Именно в это время сердечный ритм ускоряется.
Сделать внутреннюю КТГ можно только в родах и при таких условиях, как открытие маточного зева не менее чем на 2 сантиметра, излитие вод и вскрытый плодный пузырь. Для проведения такой диагностики применяют специальный спиралевидный электрод. Он накладывается на кожу плода. Маточные сокращения при этом фиксируются стандартно, через переднюю брюшную стенку или путем введения в организм пациентки специального катетера.
Расшифровка результатов
КТГ плода при беременности и в родах – обследование, которое позволяет оценить целый ряд показателей, в числе которых:
- Базальный ритм частоты сердечных сокращений плода (среднее значение ЧСС между мгновенными показателями, в перерыве между схватками или в 10-минутном промежутке)
- Базальные изменения. Данный показатель определяет колебания частоты сердечных сокращений плода, которые не зависят от маточных сокращений
- Периодические изменения. Этот показатель позволяет определить изменения ЧСС, происходящие в ответ на маточные сокращения
- Время восстановления. Этот показатель свидетельствует о временном отрезке, следующим за окончанием сокращения матки и возврату к базальному ритму
- Амплитуда. Параметр представляет собой разницу в значениях сердечных сокращений между базальным ритмом и периодическими и базальными изменениями
- Децелерации. Этот параметр представляет собой урежение сокращений на 30 и более и имеет продолжительность не менее 30 секунд
- Акцелерации. Этот параметр представляет возрастание сокращений на 15-25 в минуту. Он считается благоприятным признаком, свидетельствующим об удовлетворительном состоянии плода
Нормальными считаются следующие показатели:
- Базальный ритм: 120-160 в минуту
- Амплитуда: 10-25 в минуту
- Децелерации: отсутствуют
- Акцелерации: 2 и более за 10 минут
Кардиотокограмма может быть сомнительной и патологической. В этих случаях она нередко проводится повторно, чтобы врач мог убедиться в наличии определенной патологии и принять адекватное решение о дальнейших действиях.
Преимущества проведения в МЕДСИ
- Опытные врачи. Специалисты МЕДСИ постоянно проходят обучение и повышают квалификацию. Это расширяет их возможности в сфере диагностики, профилактики и устранения различных патологий
- Новейшие методы диагностики. В МЕДСИ обследования проводятся с применением современного высокоточного оборудования экспертного класса. Это позволяет получить точные результаты в кратчайшие сроки
- Безопасность и безболезненность диагностики. КТГ не наносит вреда беременной женщине и ребенку. При этом она не занимает много времени и может выполняться так часто, как это необходимо
- Отсутствие очередей. Мы позаботились о том, чтобы любая пациентка могла пройти обследование в удобное для нее время и без какого-либо дискомфорта
- Возможности для быстрой записи к акушеру-гинекологу. При необходимости пациентка может сразу же после прохождения обследования посетить лечащего врача, чтобы получить от него необходимые рекомендации
Если вы планируете пройти кардиотокографию плода в МЕДСИ в Санкт-Петербурге, уточнить цену обследования или стоимость приема гинеколога, позвоните по номеру по номеру +7 (812) 336-33-33. Специалисты ответят на все вопросы и предложат удобное время для посещения врача.
Задержка развития плода (ЗРП)
Бывает, что будущие мамы слышат на приеме у лечащего врача или в кабинете УЗИ пугающе непонятную аббревиатуру – ЗРП. Ее расшифровка пугает еще больше: «задержка развития плода». Беременную женщину, столкнувшуюся с подобным диагнозом, мучает множество вопросов. Насколько опасно это состояние? Как оно отразится на здоровье малыша? Сможет ли он «наверстать» упущенное?
Задержка развития плода (ЗРП)
Взрослые люди не похожи друг на друга, и среди множества внешних отличий они разнятся ростом и весом. Даже один и тот же человек в различные периоды своей жизни может худеть или полнеть, и это не вызывает ни у кого тревогу. Другое дело совсем маленькие дети: для них рассчитаны четкие критерии, отклонение от которых свидетельствует о том, что с малышом что-то не так. И чем меньше ребенок, тем большее значение имеет соответствие его физического развития определенным нормам. А для оценки состояния внутриутробного развития плода его размеры – самый объективный критерий.
Вес ребенка при рождении имеет очень большое значение для его развития, особенно в первый год жизни, и оказывает влияние на состояние его здоровья в последующем. Дети, рожденные с низкой массой тела (до 2500 грамм), больше подвержены акушерским осложнениям: они хуже переносят роды, у них чаще, чем у детей с нормальным весом, развивается гипоксия и даже асфиксия, встречаются и неврологические нарушения.
Как следствие, эти малыши плохо адаптируются в новой жизни. В младенчестве они страдают от гипервозбудимости, повышенного или наоборот пониженного мышечного тонуса, вяло сосут и часто срыгивают пищу, плохо прибавляют в весе, могут несколько отставать в психомоторном развитии от своих ровесников. Даже в возрасте 7-8 лет такие детишки гиперактивны, неуклюжи и не умеют долго концентрировать внимание на необходимом предмете. Различия между здоровыми детьми и маловесными малышами стираются лишь к 9-10 годам, хотя по росту и весу они догоняют своих сверстников уже к двухлетнему возрасту. Однако последствия перенесенного состояния могут “аукнуться” уже во взрослом возрасте. Недавние исследования доказали связь между низким весом при рождении и повышенным риском развития сердечно-сосудистых заболеваний, ожирения, сахарного диабета и повышенного уровня липидов в крови – все эти болезни связаны с врожденной патологией эндокринной системы, наблюдающейся у маловесных детей. Поэтому такая патология как «задержка развития плода« (ЗРП или гипотрофия плода) заслуживает особого внимания.
ЗРП может быть симметричной, когда все органы уменьшены равномерно, и асимметричной, когда головной мозг и скелет соответствуют сроку беременности, а внутренние органы отстают в развитии. Причинами этого бывают курение, употребление алкоголя, хромосомные аномалии, инфекции, но чаще всего – фетоплацентарная недостаточность и другие состояния, приводящие к нарушению кровообращения: повышенное или пониженное артериальное давление, токсикозы второй половины беременности, сахарный диабет с повреждением сосудов, болезни почек и др.
На развитие гипотрофии плода влияет возраст матери. Дело в том, что организм слишком юных матерей (16-18 лет) просто еще не готов к предстоящим нагрузкам, а у более взрослых (32-40 лет) — чаще всего уже имеется “багаж” хронических заболеваний. Курение, пристрастие к спиртному и любым наркотикам явно способствуют развитию гипотрофии, поскольку вызывают выраженное сужение сосудов и уменьшают маточно-плацентарный кровоток. Увы, но достаточно часто гипотрофия наблюдается при многоплодной беременности, поскольку двум, а то и трём близнецам приходится делить, в буквальном смысле слова по братски, получаемые от мамы питательные вещества.
Одним из самых простых методов контроля развития плода является измерение размеров матки. Как только её можно будет легко прощупать над лоном – приблизительно на четвёртом месяце беременности, при каждом визите врач будет измерять высоту дна матки, а во второй половине беременности еще и окружность живота на уровне пупка. Это позволит доктору ориентировочно судить о размерах плода. Очевидно, что эти показатели недостаточно объективны, ведь на их величину влияют и толщина передней брюшной стенки, и количество околоплодных вод, и телосложение женщины.
Самым точным методом диагностики является применяющаяся в нашей Клинике ультразвуковая биометрия, при которой измеряется и оценивается несколько параметров плода. Наиболее традиционным является измерение головки, животика и бедренной кости, но если у врача есть сомнения, он проведёт и дополнительные измерения. Точность диагноза обеспечивается высокой квалификацией врача, проводящего исследование, отличной разрешающей способностью нашего УЗ-сканера “Sonix OP” и возможностью проведения допплерометрического исследования. УЗИ также контролирует количество околоплодных вод, выявляет признаки нарушения работы плаценты, а также изменения кровотока в ней, что помогает врачу достаточно точно поставить предварительный диагноз и начать лечение. Для уточнения диагноза мы проводим доплеровское исследование сосудов плаценты, пуповины и крупных сосудов плода, а также кардиотокографию (КТГ), которая позволяет регистрировать сердцебиение плода и характер изменений частоты его сердечных сокращений в ответ на шевеления или на сокращения матки. Важно, что нормальные данные доплерометрии и КТГ – даже при наличии низкого веса свидетельствуют о благополучии малыша. Если при обследовании не было выявлено никаких отклонений, то становится понятным, что речь идет о здоровом маловесном плоде. В этом случае женщину мы просто наблюдаем, не проводя никакой терапии.
Первые признаки ЗРП могут обнаружиться при таком исследовании уже в 24-26 недель, и при этом чаще отмечается её симметричная форма. Возникновение же гипотрофии после 32 недель более характерно для асимметричной формы, причём обычно к ней присоединяется и гипоксия плода.
Выявленную задержку развития плода необходимо лечить. Цель лечения в этом случае – не «откормить ребенка», а нормализовать обменные процессы и поддержать жизненные функции плода. Конечно, успех лечения во многом зависит и от того, насколько своевременно оно начато. Для лечения гипотрофии применяется большой арсенал медикаментов. Оно должно быть индивидуальным, с учетом причины, вызвавшей ЗРП в данном конкретном случае и направленным на терапию и заболеваний женщины, и осложнений беременности. Для будущих мам, вынашивающих маленького ребенка, очень важно полноценное питание, богатое витаминами и животными белками, а также режим с ограничением физической активности. Хотя переедать не стоит, помня о том, что излишества в рационе совсем не приводят к пропорциональному увеличению количества питательных веществ, отбираемых плацентой для плода.
В зависимости от тяжести состояния плода, лечение проводят амбулаторно, например, в нашем дневном стационаре, или в родильном доме. Хотя, как известно, дома и стены помогают, но в тяжелых случаях лучше не отказываться от госпитализации. В больнице проще наблюдать за состоянием мамы и малыша, а значит, и оказать более эффективную помощь. Эффект от проведения лечебных мероприятий необходимо постоянно контролировать при помощи УЗИ и КТГ, которые обычно назначаются с интервалом в 2 недели, а при необходимости и чаще. Лечение ЗРП почти всегда дает хорошие результаты. В большинстве случаев удается наблюдать адекватный рост плода: например, за 7-10 дней размеры плода увеличиваются соответственно, а не отстают еще больше, что считается вполне удовлетворительным результатом.
Метод и сроки родоразрешения во многом зависят от состояния плода. Если лечение ЗРП проходит успешно и малыш растёт, то не имеет смысла торопить события, поскольку к концу беременности он может достигнуть вполне приличных размеров. Если же, несмотря на все усилия, ребенок не набирает вес или имеет еще какие-либо проблемы, то прибегают к досрочному родоразрешению. При сроке беременности близком к доношенному и готовых родовых путях обычно стимулируют естественную родовую деятельность. При этом роды ведут под тщательным врачебным контролем. Однако если малыш настолько слаб, что обычные роды будут слишком большим испытанием для него, то прибегают к операции кесарева сечения. Женщинам, у которых диагностируется гипотрофия плода, необходимо выбрать роддом, на базе которого организована современная служба выхаживания маловесных детей, ведь такому ребенку важно оказать квалифицированную помощь с первых минут жизни.
Но лучший способ предотвратить эту проблему – профилактика. При планировании беременности необходимо пройти тщательное обследование у специалистов, санировать очаги хронической инфекции, распрощаться с вредными привычками. Иногда беременным из группы высокого риска по ЗРП мы рекомендуем курсы медикаментозной профилактики на сроках до 12 недель, в 20-23 и 30-32 недели, в состав которых входят сосудорасширяющие средства и витамины.
КОГДА НУЖНО ДЕЛАТЬ УЗИ БЕРЕМЕННОЙ
КОГДА НУЖНО ДЕЛАТЬ УЗИ БЕРЕМЕННОЙ
Вся беременность делится на три периода (триместра) и в каждом важную роль играет УЗИ.
Первое скрининговое исследование проводятся на сроках с 11 недель 0 дней беременности до 13 недель 6 дней беременности. Эти границы приняты для своевременного выявления патологических состояний, определяющих прогноз для здоровья плода. Теоретически, любая беременная женщина может обратиться для проведения УЗИ как в начале одиннадцатой, так и в конце тринадцатой недели – весь период является скрининговым. Однако, среди докторов, посвятивших свою жизнь пренатальной ультразвуковой диагностике, существует мнение о наиболее предпочтительном периоде в каждом скрининговом сроке – так называемое «диагностическое окно» или «счастливые дни». Для первого скринингового исследования эти дни включают промежуток с 12 нед. 2 дня до 12 нед. 4 дня.
Именно в этом интервале плод уже достаточно вырос для оценки самых маленьких органов (хрусталики глаз, сердце), и вероятность констатации наиболее важных морфологических изменений значимо выше, нежели в 11 недель 0 дней. С другой стороны, каждый прожитый малышом день увеличивает не только рост и массу тела, но качество картинки на аппарате УЗИ. По данным различных авторов, частота врожденной патологии достигает 5%, и для пациентов этой группы особенно важно выявить проблему на раннем сроке. В таких особенных случаях может потребоваться расширение спектра диагностических процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью определения его кариотипа). Для проведения этих процедур требуется время, начиная с подготовки необходимых анализов беременной, заканчивая проведением непосредственно инвазивной диагностики и получения результатов о состоянии здоровья плода. В некоторых случаях установленное заболевание плода поднимает вопрос о невозможности пролонгирования беременности. Согласно действующего законодательства РФ, сама процедура медицинского прерывания беременности по решению женщиныможет быть выполнена «…не позднее окончания двенадцатой недели беременности», но «…не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности» (п. 3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.12 г)2. Иными словами, если пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии она направляется уже не на искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей процедурой. Поэтому на вопрос о наилучшем роке для проведения первого скрининга, практически любой практикующий специалист ответит: «до 12 недель 4 дней».
Второй скрининговый срок наступает в 18 нед. 0 дней и заканчивается в 20 недель 6 дней беременности. «Счастливыми днями» считается вся двадцатая неделя: 20 нед. 0 дней – 20 нед. 6 дней. Не все тонкости архитектоники главных органов можно рассмотреть столь же успешно, особенно у беременных с повышенной массой тела в 18 недель беременности. При обнаружении так называемых «маркеров хромосомного неблагополучия» может возникнуть необходимость проведения пренатального кариотипирования (получение крови плода или околоплодных вод), на что может потребоваться определенное время. Сам забор материала длится несколько минут, но вопросы подготовки беременной (обследование, получение результатов анализов крови и мочи и пр.), транспортировка материала в лабораторию, исследование и получение результатов – могут длиться несколько дней. При выявлении серьезных отклонений в состоянии здоровья плода, для решения вопроса дальнейшей тактике ведения, беременная направляется на прохождение пренатального консилиума в составе врача УЗД, врача-специалиста той области, к которой относится выявленное заболевание (например, хирург, нейрохирург, кардиолог и пр.). Согласно рекомендациям ВОЗ, плод становится жизнеспособным со срока 22 недели беременности, поэтому до наступления этого срока очень важно получить всю возможную информацию о его состоянии и сформировать прогноз для здоровья и дальнейшей жизни. Именно поэтому сейчас существует ограничение, регламентированное законодательно, чтобы в случае выявления серьезных проблем со здоровьем плода своевременно провести все дополнительные диагностические процедуры и при необходимости прервать беременность, не нарушая Законодательство РФ2.
Третий скрининговый срок (32 недели 0 дней — 34 недели 6 дней беременности) преследует две основные задачи: исключение врожденных пороков развития с поздним проявлением и оценка состояния плода. Выдача направления на прохождение третьего УЗИ вместе с декретным отпуском в 30 нед. 0 дней беременности потенцирует несвоевременно раннюю обращаемость беременных для третьего скринингового УЗИ до срока 32 недели 0 дней, что в свою очередь, может потребовать повторного планового УЗИ в «положенные сроки». Более поздняя явка (после 34 нед.) снижает качество получаемой при УЗИ картинки за счет изменения отношения между количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего триместра можно считать период 32 недели 0 дней — 33 недели 3 дня беременности.
Внеплановое УЗИ на любом сроке требуется, как правило, только при осложненном течении беременности, поэтому назначается только по показаниям и выполняется вне зависимости от гестационного срока.
Таблица 1.Сроки прохождения ультразвукового исследования плода.
|
Регламентированный законодательно срок |
Оптимальные сроки/«счастливые дни» |
|
— |
7-8 нед |
|
11 нед. 0 дн. – 13 нед. 6 дн. |
12 нед. 2 дн. — 12 нед. 4 дн. |
|
18 нед. 0 дн. – 20 нед. 6 дн. |
20 нед. 0 дн. — 20 нед. 6 дн. |
|
32 нед. 0 дн. – 34 нед. 6 дн. |
32 нед. 0 дн. — 33 нед. 3 дн. |
что это такое, зачем и как делают третий скрининг беременности
Скрининговые УЗИ являются залогом благоприятного развития плода в утробе будущей матери. Всего в течении девяти месяцев пациентке назначается три исследования, которые помимо ультразвукового сканирования включают еще анализы крови на биохимию и специфичные гормоны. Ошибочно считать, что какой-либо из трех скринингов проводить необязательно. На каждом этапе беременности необходима профилактика возможных осложнений и тщательный мониторинг состояния пациентки и ребенка.УЗИ 3 триместра позволяют акушеру-гинекологу убедиться в отсутствии патологий беременности, определить размеры головы и положение плода накануне родов. Полный состав 3-го скрининга включает не только ультразвук, но и другие исследования: кардиотокографию, допплерометрию, биохимию и анализы крови на гормон ХГЧ, свободный эстриол, а также альфа-фетопротеин.
Показания для УЗИ скрининга в 3 триместре
Три распределенных по времени ультразвуковых сканирования рекомендованы ВОЗ всем беременным женщинам без исключения. Тем не менее, существует группа риска, пациенткам которой следует пройти скрининг в обязательном порядке. В данную группу входят следующие категории будущих мам:- Проживающие в экологически неблагополучных регионах
- Находящиеся в возрастной категории старше 35 лет
- Имеющие в прошлом диагноз «невынашивание беременности»
- Имеющие в семье детей с генетически обусловленными заболеваниями (синдромы, триплоидия и т. д.)
- Перенесшие инфекционные заболевания в первом триместре
- Прошедшие лечение антибактериальными препаратами во время беременности
- Перенесшие радиационное обучение в высоких дозах за несколько месяцев до зачатия
- Имеющие в качестве отца ребенка близкого родственника
Что увидит врач на скрининге третьего триместра
Диагностика в последнем триместре беременности имеет важное значение при подготовке к родам. В процессе сканирования абдоминальным датчиком акушер-гинеколог получает много ценной информации о плаценте, амниотической жидкости и готовности пациентки к родам в целом. УЗИ 3 триместра предоставляет данные о:- Количестве околоплодных вод (маловодие, норма, многоводие)
- Зрелости плаценты и состоянии сосудов в ней
- Состоянии внутренних органов плода (сердце, легкие, печень, почки и др.)
- Параметрах плода: диаметре грудной клетки, диаметре и окружности живота, параметрах позвоночника, длине конечностей (бедро и плечевая кость
Сроки проведения УЗИ 3 триместра
Предшествующий родам третий скрининг выполняется в промежутке с 31 по 33 неделю беременности. Подобный срок обусловлен тем, что в это время акушер-гинеколог может окончательно убедиться в здоровье плода и определить его положение в утробе. Результаты помогут врачу сориентироваться в способе предстоящего родовспоможения и рекомендовать либо естественные роды либо кесарево сечение.Порядок проведения и подготовка к скринингу
Накануне процедуры не стоит ограничивать себя в пищевых привычках. Большой срок беременности позволяет провести информативное исследование без каких-либо предварительных мер.Скрининг занимает около 40 минут и проходит в специально оборудованном кабинете ультразвуковой диагностики. Такой кабинет УЗИ есть в каждом филиале сети клиник «Медок».
Пациентка снимает одежду и ложиться на кушетку в удобной позе. Для проверки активности плода врач может порекомендовать беременной прикоснуться к животу или слегка постучать по нему пальцами.
Расшифровка результатов скрининга третьего триместра
Показатели ультразвукового обследования коррелируют со сроком пациентки по неделям. Так, значения для 32 недели беременности будут отличаться от тех же показателей на 34 неделе.Нормальными параметрами для скрининга 32 недели считаются:
- плацента: толщина от 25,3 до 41,6 мм
- околоплодные воды: от 81 до 278 мм
- зрелость плаценты в степенях: первая/вторая
- размеры шейки матки (длина): от 30 мм
- бипариетальный размер: от 85 до 89 см
- вес: от 1790 до 2390 грамм — длина (рост): от 43 до 47 см
- окружность головы: от 309 до 323 мм
- лобно-затылочный размер головы: от 102 до 107 мм
- предплечье (длина): от 46 до 55 мм
- плечо (длина): от 55 до 59 мм
- голень (длина): от 52 до 57 мм
- бедро (длина): от 62 до 66 мм
- окружность живота: от 266 до 285 мм
Зачем нужен УЗИ 3 триместра
Многие пациентки зачастую задаются вопросом, так ли необходим скрининг на последнем этапе вынашивания малыша. Врачи по всему миру единодушны во мнении: обследование следует пройти всем беременным без исключения. Это связано с важностью результатов сканирования для предстоящих родов. Даже самая благоприятно протекающая беременность может иметь скрытые патологии. Диагностика выявит проблемы с плацентой, кровотоком в пуповине (если они имеются) и положение ребенка в матке.Третий ультразвуковой скрининг дает возможность лечащему акушеру-гинекологу подвести пациентку к финишной прямой беременности полностью подготовленной.
(8 оценок, среднее 4.25 из 5)
Читайте также
32 неделя беременности | Беременность
Что происходит в моем теле?
Вы, наверное, думали, что не сможете стать больше, но в следующие 4 недели вы будете набирать около фунта в неделю. Ваш ребенок тоже будет набирать вес, набирая около килограмма лишнего жира. Чрезмерная пухлость поможет вашему ребенку поддерживать нужную температуру после рождения — маленьким телам очень легко становится слишком жарко или слишком холодно.
Ваш ребенок, вероятно, сейчас опущен головой, готов к рождению (причудливый термин для этого — головное предлежание).Не волнуйтесь, если вашего ребенка еще нет, еще есть время для развязного поворота или двух. Если у вас заканчивается 36 неделя, а ваш ребенок все еще не играет в мяч, ваш врач или акушерка могут нежно протянуть руку помощи, чтобы побудить ребенка принять положение.
Услуги по беременности и родам на ваш выбор
Вы, наверное, теперь имеете хорошее представление о том, где бы вы хотели родить. Чтобы получить информацию о том, как коронавирус может повлиять на ваш план родов, посетите Королевский колледж акушеров и гинекологов, чтобы получить самые свежие советы.
Если у вас запланировано кесарево сечение, узнайте, сколько времени вы можете ожидать в больнице, чтобы вы могли подготовиться и принять меры для других своих детей. Среднее пребывание составляет три-четыре дня.
Задайте столько вопросов, сколько захотите, и убедитесь, что вы уверены в своем выборе. Если вы не уверены, то можете передумать.
Узнайте, что другие люди думают о местных услугах по беременности и родам NHS.
Вы в порядке с витамином К?
Вам нужно будет быстро принять несколько решений, когда ваш ребенок родится, поэтому неплохо подумать о некоторых проблемах сейчас.В течение 24 часов после родов вас спросят, хотите ли вы, чтобы ваш ребенок получил витамин К. Это рекомендовано Министерством здравоохранения для всех младенцев и обычно делается уколом в бедро, так как это самый эффективный способ попадания добавки в кровоток вашего ребенка. Укол очень безопасен.
Витамин К важен, потому что он помогает крови свертываться и может предотвратить очень редкое состояние, называемое кровотечением из-за дефицита витамина К (VKDB), которое может вызвать повреждение мозга и даже смерть.Хотя у большинства детей будет достаточно витамина К без добавки, не все дети будут иметь достаточное количество витамина К, и невозможно сказать, какие дети будут получать VKDB. До того, как ребенок серьезно заболеет, обычно не бывает никаких предупреждающих знаков.
Это ваше право отказаться от укола или попросить дать витамин перорально (перорально) вместо этого. Подумайте о том, что лучше всего для вашего ребенка, и обсудите это со своим партнером.
Узнайте больше о том, что будет после родов.
Симптомы беременности в третьем триместре (на 32 неделе)
Вы устали от усталости? Помните, что время от времени поднимать ноги вверх — это не признак слабости — это разумная стратегия, которая поможет вам пережить день!
Ваши признаки беременности также могут включать:
Благотворительная организация Tommy’s the Baby выпустила руководство по беременности с дополнительным списком симптомов.
32 неделя беременности | Ваша беременность по неделям
Краткий обзор
- Ногти на пальцах вашего ребенка начинают расти
- На этом сроке беременности младенцы могут мечтать
- Ваш пупок может выскочить, но он должен вернуться
Насколько велик мой ребенок в 32 недели?
Ваш растущий ребенок теперь имеет длину около 42 см и весит чуть менее 4 фунтов.Они настолько развиты и превращаются в таких настоящих человечков, что их ногти на пальцах даже прорастают в утробе матери.
Если вы опоздаете, вы можете обнаружить, что у них родились длинные ногти, которые нужно будет немедленно подстричь!
Их кожа теперь мягкая и гладкая, поскольку они продолжают набирать жир, набирая около полфунта в неделю. Их кожа становится менее прозрачной и более непрозрачной, поскольку жир продолжает накапливаться.
Ваш ребенок сейчас наслаждается периодами отдыха и извивается — и пока он дремлет, ему будут сниться сны! Действительно! Ученые обнаружили, что младенцы видят сны на этой стадии беременности и что их сон во сне во многом такой же, как и у взрослых! Можете ли вы даже представить, о чем они могут мечтать?
Проснувшись, ваш ребенок будет практиковать все навыки, необходимые для мира, включая глотание, дыхание, пинки и сосание.
Ваш ребенок, скорее всего, уже перешел в занятую позу, но не волнуйтесь, если он не торопится.
Если они не двигаются, у них будет тазовый предлежание (что встречается менее чем у 5% родов), и ваша акушерка сможет посоветовать варианты родов.
При следующем дородовом приеме (в 36 недель) положение вашего ребенка будет проверено. Если у вашего ребенка ягодица направлена вниз, они будут классифицированы как тазовые, но у него еще есть время повернуться до родов.
Если ваш ребенок лежит поперек вашей матки, это называется «поперечным», а если вы и ваш ребенок спиной к позвоночнику, это называется «задним». «Переднее» (когда ребенок смотрит к позвоночнику) — лучшее положение для родов.
Факты о своем ребенке на 32 неделе
- У вашего ребенка развита обоняющая способность, но поскольку в утробе нет воздуха, он еще ничего не чувствует.
- Кожа вашего ребенка начинает утолщаться
- Кости вашего ребенка продолжают твердеть, за исключением черепа, которые остаются мягкими, чтобы голова ребенка могла родиться благополучно
Вы на 32 неделе беременности
Вы можете обнаружить, что ваш пупок «всплывает», когда ваша шишка становится больше, и выступает из вашего живота к 32 неделям.После того, как ваш ребенок родится, он вернется в норму, так что не волнуйтесь!
С сегодняшнего дня и примерно до 34 недели ваш ребенок довольно часто «падает» сверху около ваших ребер вниз около вашего таза, готовясь провести оставшееся время вашей беременности в положении головой вниз. Если это все-таки произойдет с вами, вы можете осознать, что раньше «несли кайф», а теперь «несли низко». Однако это случается не с каждой женщиной во время каждой беременности, некоторые дети не опускаются, пока мама не рожает.
Вы, несомненно, все больше и больше думаете о том, когда у вас могут начаться роды, и каков будет ваш план действий в этот день — есть ли у вас кто-нибудь, чтобы отвезти вас в больницу, если ваш партнер где-то застрял?
Существуют ли планы на случай непредвиденных обстоятельств, если ваш биологический партнер не может вовремя прибыть в больницу? Есть о чем подумать и организовать! Загляните на нашу страницу о составлении плана родов, если вы еще этого не сделали — ведь осталось совсем немного времени!
Может быть хорошей идеей начать практиковать дыхательные техники и техники релаксации, чтобы поддерживать свое эмоциональное благополучие в последние несколько недель беременности и при подготовке к родам.
Факты, которые нужно знать о вас на 32 неделе
- Употребление в пищу плаценты в китайской медицине восходит к 1500-м годам, но до сих пор нет единого мнения о его преимуществах!
- Прогестерон замедляет ваше пищеварение, поэтому ваше тело может усваивать больше питательных веществ, передаваемых вашему ребенку
- Вы можете заметить, что ваш ребенок начинает клевать сильнее после еды
- Индукция (начало родов искусственно) предлагается всем женщинам, у которых роды не начинаются естественным путем до 42 недель, чтобы предотвратить проблемы для ребенка.
О чем думать на 32 неделе
Даже если вы сейчас отсчитываете дни до отпуска по беременности и родам, вам может быть интересно, как вы собираетесь заполнять свое время, пока все остальные на работе — особенно если вы знаете, что отдых перед телевизором в дневное время будет носить через пару дней.
Очевидно, что вы должны расслабляться и как можно больше отдыхать до рождения ребенка, но легкие упражнения и поддержание активности по-прежнему очень важны.
После того, как вы уйдете в отпуск, почему бы не встретиться с рабочими друзьями и поплавать в обеденное время пару раз в неделю, чтобы не скучать и не снимать лишний вес?
Также стоит подумать о финансах вашей семьи и подумать, стоит ли принимать меры для финансовой защиты вашего ребенка.
Независимо от того, насколько хорошо продуманы ваши планы, иногда что-то идет не так, поэтому важно принимать во внимание непредвиденные обстоятельства. Что произойдет, если вы или ваш партнер потеряете способность работать или скончались? Как семья справится в финансовом отношении?
Не беспокойтесь, если вы все еще не выбрали идеальный выбор имени.Даже если вы дошли до того момента, когда у вас родился ребенок, но все еще не решили, у вас есть до шести недель после рождения ребенка, чтобы зарегистрировать его / ее рождение, но только 21 день в Шотландии).
Наслаждайтесь просмотром, ведь есть масса помощи с бесконечными списками имен и их значения, чтобы помочь вам найти идеальное имя для ребенка. Баунти здесь, чтобы помочь, и если это крутое имя с небольшим преимуществом, которое вы ищете, просмотрите наши имена, слишком крутые для школьников, и вы можете просто найти ту маленькую жемчужину, которая поможет вам принять это решение.
При всем планировании подготовки к рождению ребенка, возможно, вы не особо задумывались о своих родах, так что же вы можете ожидать сразу после рождения? Как только ваш ребенок родится, важно сразу же прикоснуться к нему, контактируя кожа к коже. Ваша акушерка поместит ребенка прямо к вам на грудь, как только вы будете готовы подержать ребенка. Это первая связь с вашим новорожденным, и это действительно важная часть знакомства друг с другом.
Считали это полезным? Читайте дальше…
Признак и симптомы на 32 неделе беременности
Одышка
В третьем триместре ваш растущий ребенок начинает подталкивать вашу диафрагму, поэтому вы можете испытывать чувство одышки. Ваша диафрагма сжимает ваши легкие, поэтому они просто не обладают такой же емкостью, как обычно, и вы дышите быстрее, но не так глубоко. Также может помочь отдых с подушками в течение дня, а также занятия йогой для беременных (с учителем, специализирующимся на беременности) и выполнение некоторых упражнений на глубокое дыхание.
Судороги ног
Судороги ног часто возникают в третьем триместре. Они могут наносить случайный удар и могут быть очень болезненными, пока продолжаются. Они часто доставляют неудобства и усиливаются по ночам. Некоторые будущие мамы считают, что массаж мышц приносит облегчение, в то время как другие говорят, что прикасаться к нему слишком больно. Если можете, лучше всего попытаться растянуть пораженную мышцу, удерживая кончики пальцев ног, сгибая стопу под углом 90 ° к голени и удерживая это положение.Вы также можете попробовать сделать выпад вперед на другой ноге, вытянув сжатую ногу сзади, но с плоскостопием. Некоторые эксперты считают, что причиной судорог в ногах при беременности может быть замедленное кровообращение, вызванное гормонами беременности.
Посмотрите наши видео ниже:
Видео 1: Варианты обезболивания
Видео 2: Объяснение кесарева сечения
Детские имена
Найдите имя, имена братьев и сестер, отчество — или воспользуйтесь нашей системой случайного поиска имен для творческого развлечения!
Поиск имени ребенка
Выберите OriginAfricanAlbanianAmericanArabicAramaicAssyrianAustralianBabylonianBasqueBulgarianCelticChineseCornishCzechDakotaDutchEgyptianEnglishEtruskFinnishFrenchGaelicGermanGothicGreekHawaiianHebrewHindiHungarianIndianIndoeuropeanIranianIrishIsraeliItalianJapaneseLatinLatvianLithuanianNorseOttomanPersianPolishPortugueseRomanRussianSanskritScandanavianScottishSerbianSlavicSouth AmericanSpanishSumerianTurkishVietnameseWelshYiddishYoruba
32 неделя беременности
УЗИ пуповины Допплеровский кровоток на 32 неделе беременности.
Детские
Плод сейчас весит около 1,8 кг и имеет размеры примерно 42 см от макушки до пятки. Окончательный скачок роста продолжается, и набор веса происходит быстро. Младенцы, родившиеся на сроке 32 недели или позже, имеют очень хорошие шансы на выживание и потребуют значительно меньшего медицинского вмешательства, чем дети, родившиеся до 32 недель. Однако им по-прежнему потребуется помощь с дыханием и кормлением.
Легкие все еще развиваются на этой стадии и не станут полностью зрелыми до самого рождения.Плод продолжает вдыхать околоплодные воды, чтобы подготовить легкие к вдыханию воздуха после рождения. Также практикуются другие навыки, необходимые для жизни вне матки. К ним относятся глотание и сосание.
Кожа теряет свой полупрозрачный вид и становится более гладкой и непрозрачной, поскольку под ней продолжает накапливаться телесный жир.
Если ребенок мужского пола, яички, вероятно, полностью опустились в мошонку. Однако в некоторых случаях яички остаются в полости таза при рождении и после него.Неопущенные яички обычно рассасываются в течение первого года жизни без медицинского вмешательства.
Вы
Прибавка в весе продолжается стабильными темпами, при этом большинство женщин прибавляют около 450 г каждую неделю до родов. Такое прибавление в весе является нормальным и в значительной степени является результатом последнего скачка роста вашего ребенка перед рождением. Как и на протяжении всей беременности, здоровое и сбалансированное питание важно как для вас, так и для вашего ребенка, и нет причин беспокоиться о своем весе, если вы правильно питаетесь.Ваша акушерка будет следить за вашим весом на протяжении всей беременности и при необходимости проконсультирует вас.
Вы можете начать или продолжить знакомство с Брэкстон-Хиксом. Это «тренировочные» сокращения, во время которых вы можете почувствовать, как ваша матка периодически сжимается или твердеет. Женщины описывают это ощущение как сжатие в верхней части матки, которое распространяется вниз. Продолжительность ощущения варьируется от 15 секунд до двух минут и является нормальной частью подготовки вашего тела к родам.
Многие женщины начинают чувствовать себя неудобно большими на этом этапе беременности, и большинству из них трудно устроиться в постели по ночам. Если вам трудно заснуть из-за того, что вы не можете устроиться поудобнее, вы можете попробовать спать на боку, согнув колени и используя дополнительную подушку в качестве опоры под ними. Судороги в мышцах также могут нарушать сон и особенно часто встречаются в голени и пальцах ног. Помочь могут растирание спазматической мышцы и ходьба. Некоторые практикующие считают, что существует связь между мышечными спазмами и низким уровнем кальция.Убедитесь, что вы едите много молочных продуктов, например молоко, сыр и йогурт могут помочь уменьшить частоту судорог. Ваш врач может проконсультировать вас по этому поводу.
Варикозное расширение вен — еще один частый симптом во время беременности. Некоторые женщины предпочитают носить чулки или колготки для беременных, которые содержат прочную резину и могут помочь уменьшить боль в ногах.
Симптомы, на которые следует обратить внимание
Важно следить за тем, чтобы ребенок хорошо двигался. Это означает не менее десяти эпизодов движения в день.В один прекрасный день ребенок может не сильно двигаться, но на следующий день должен. В противном случае вам следует обратиться к врачу. По сути, животик должен расти, а ребенок двигаться.
Преэклампсия, вагинальное кровотечение, преждевременные роды и акушерский холестаз — важные осложнения на поздних сроках беременности. Преэклампсия проявляется головными болями, нарушением зрения, отеками, особенно ног и лица, а также болью в верхней части живота. Это может привести к тому, что у маленького ребенка животик станет меньше, чем должен быть.Влагалищное кровотечение (кровотечение) является аномальным явлением на поздних сроках беременности. Болезненные схватки могут привести к преждевременным родам. Зуд ладоней и подошв ног может быть следствием акушерского холестаза, который представляет угрозу для ребенка. Более общий зуд является обычным и обычно безвредным.
Что обычно предлагается в NHS
Посещения акушерки или терапевта становятся более частыми на поздних сроках беременности. Она спросит о симптомах, измерит артериальное давление и проверит мочу.Акушерка измерит животик рулеткой. Это грубый, основной метод оценки размера ребенка. При необходимости консультанту будет направлено направление. Если существует серьезная угроза преждевременных родов, матери делают инъекцию стероидов, которая поможет защитить ребенка от респираторной недостаточности.
Какая еще возможна помощь
В частной клинике самостоятельного направления дополнительные анализы крови и ультразвуковых исследований могут быть выполнены в короткие сроки с быстрой отчетностью результатов.Это важно, если ребенок меньше, чем должен, или недостаточно двигается. Женщина и ее партнер могут обратиться к консультанту за мнением и советом. Это делается в удобное время и есть достаточно времени для обсуждения.
Прием к старшей акушерке может быть назначен в тот же день, если это необходимо. Антенатальные классы для небольших групп и пар доступны в удобное для вас время.
На этом сроке беременности вы можете заказать следующие сканы
Гестационный возраст — обзор
Концепции о взаимосвязи между массой тела при рождении и гестационным возрастом
Гестационный возраст указывает на продолжительность беременности, начиная с первого дня последней менструации, тогда как масса тела при рождении является окончательной достигнутой массой младенца по завершении беременности.Оценки гестационного возраста могут быть сомнительными для значительной части беременностей либо из-за неопределенности даты последней менструации, аномалий роста плода во время беременности, либо из-за того, что матери поздно или вообще не обращаются за дородовой помощью. Хотя гестационный возраст постоянно увеличивается на протяжении всей беременности, по соглашению, гестационный возраст часто называют первым, вторым или третьим триместром, а не полными одиночными неделями.
Хотя массу тела при рождении легко измерить, точная оценка гестационного возраста оказалась гораздо более сложной задачей. Только в начале двадцатого века финский педиатр Арво Юлппё впервые предложил считать маленьких новорожденных недоношенными, исходя из веса при рождении 2500 г или меньше (Ylppö, 1919).
Первоначально рост плода во время беременности оценивался косвенно путем серийных измерений веса матери, высоты дна матки и обхвата живота.Для оценки зрелости и благополучия плода использовались различные гормональные и биохимические параметры матери, а также рентгеновские снимки плода.
Прямая визуализация плода стала возможной только в 1960-х годах, когда развивающаяся техника клинического ультразвукового исследования впервые была использована на беременных женщинах. Измерения бипариетального диаметра черепа плода проводились у большого числа беременных женщин, менструальные циклы которых были регулярными, нормальной продолжительности и у которых дата последней менструации была достоверно известна.Эти измерения на последующих стадиях беременности затем использовались для определения популяционных значений, по которым можно было надежно оценить гестационный возраст. Поскольку ультразвук можно безопасно использовать на ранних сроках беременности, затем через определенные промежутки времени можно проводить серийные измерения, чтобы определить, был ли характер роста плода нормальным или нет.
Графики процентилей веса при рождении были введены для оценки того, был ли индивидуальный ребенок с известной массой тела при рождении и гестационным возрастом соответствующим образом вырос (Lubchenco, 1976).Такие термины, как малые для свиданий и большие для свиданий, стали широко использоваться для описания младенцев, размер которых при рождении отклонялся от нормального значения, особенно тех, которые считались ограниченными в росте.
Одновременно все шире признавалось, что дети с низкой массой тела при рождении / недоношенные дети не являются однородной группой, а скорее группой, в которой одни рождаются недоношенными, а другие имеют низкий вес при рождении из-за медленного роста плода (Gruenwald, 1974).
Для тех, кто менее знаком с концепциями, связанными с ростом от зачатия до рождения в срок примерно 270 дней спустя, лучшее понимание роста плода может быть получено путем сравнения его с особенностями послеродового роста новорожденных от рождения до взрослого размер и зрелость.Здесь прогресс человека можно более легко наблюдать напрямую, а изменения роста, веса, окружности головы и других показателей можно измерять последовательно, а затем сравнивать с нормальными значениями в популяции, полученными в том же возрасте. Если эти концепции не будут хорошо поняты, невидимый рост плода останется для многих загадкой!
Как и в послеродовой жизни, изменение скорости роста или падение до более низкого процентиля во время внутриутробного развития часто указывает на неблагоприятный исход. Например, плод, постоянно находящийся на 75-м процентиле при серийных измерениях во время беременности, может иметь отрицательное влияние на появление гипертонии у матери в третьем триместре беременности и иметь гораздо меньшую массу тела при рождении, скажем, на 50-м процентиле.Такой младенец обычно не рассматривается как ребенок с ограниченным ростом, потому что вес при рождении намного превышает пороговый вес, определяющий его малый для гестационного возраста. Тем не менее, этот младенец будет подвержен некоторым неблагоприятным последствиям со стороны других младенцев с более явно ограниченным ростом.
Тяжесть конечного результата зависит от продолжительности беременности по первопричине и от степени дистресса плода в послеродовой период, что может отражать недостаточное снабжение плода необходимыми питательными веществами.
32 неделя беременности | Ваш ребенок и вы на 32 неделе беременности | Дневник Эммы
Ваш ребенок на 32 неделе беременности
Вы набираете около 450 г (1 фунт) в неделю, и примерно половина из них идет прямо на ребенка. В течение следующих семи недель ваш ребенок наберет от трети до половины веса при рождении, при этом набирая вес, чтобы выжить вне матки.
Ваш ребенок тренирует все навыки, необходимые для выживания вне матки, от глотания и дыхания до сосания и ударов ногами.Пищеварительная система полностью функционирует. Сформировались ногти на ногах, пальцах рук и настоящие волосы, а кожа стала мягкой и гладкой.
Движения вашего ребенка могут измениться, поскольку пространство внутри матки уменьшается. Но все равно должна быть регулярная схема движения. Если вы заметили какие-либо изменения или уменьшение движений вашего ребенка, вам следует сразу же обратиться в родильное отделение, так как это может быть признаком того, что у вашего ребенка проблемы.
На 32 неделе ваш ребенок размером…
Ваш ребенок теперь весит как китайская капуста 1,7 кг и имеет размеры 42,4 см (с головы до пят) …
Ваше тело на 32 неделе беременности
Чтобы удовлетворить растущие потребности вашего ребенка, объем вашей крови увеличился на 40-50 процентов с тех пор, как вы забеременели.
Ваша матка надвигается возле диафрагмы и переполняет ваш желудок, что увеличивает вероятность одышки и изжоги.
Брэкстон Хикс
схватки Брэкстона-Хикса, вероятно, будут более заметными сейчас и будут продолжать увеличиваться как по частоте, так и по силе, пока не начнутся настоящие схватки.Вы почувствуете безболезненное стягивающее ощущение, начинающееся в верхней части матки и распространяющееся вниз, которое может длиться от 15 секунд до двух минут. Они нерегулярны и прекратятся, если вы измените положение.
Набор в весе
Теперь, когда у вас 32 неделя беременности, вы будете набирать около фунта в неделю, и ваш ребенок тоже будет набирать вес — этот дополнительный вес поможет вашему малышу поддерживать нужную температуру после рождения.
Не забудьте попросить акушерку о подарках!
Информационный пакет «Дневник Эммы» о труде заполнен бесплатными предметами первой необходимости для мам и малышей от BIG.Вы можете попросить свою упаковку у акушерки или терапевта на приеме у 32-недельного дородового врача. Вот что вы можете ожидать …
* Состав упаковки может отличаться
32 неделя симптомы беременности
Возможно, вы сейчас сильно устали — не забывайте расслабляться, когда можете. Другие симптомы, которые вы можете почувствовать, включают:
- Проблемы со сном в ночное время
- Растяжки
- Боль в спине
- Головные боли
- Опухшие или кровоточащие десны
- Сваи
- Вздутие живота
- Головокружение
Развитие плода двойней — 32 неделя беременности
К 32 неделям каждый близнец весит около 1.7 кг (3,7 фунта) и измеряет около 42 см (16,5 дюйма) от головы до стопы (от макушки до пятки). Один из близнецов может быть больше другого.Тела ваших малышей теперь пропорциональны их головам. Фактически, они уже начинают очень походить на новорожденных! Но вашим близнецам еще предстоит много подрасти. Скорее всего, они наберут как минимум 600 г (1,5 фунта) до рождения.
В этом месяце вы можете обнаружить, что движения ваших малышей немного изменились. Это потому, что у них не так много места для перемещения в вашей матке (матке).Если вы чувствуете, что они корчатся так часто, как обычно, вы будете знать, что с ними все в порядке.
Если ваши близнецы не двигаются так часто, как обычно, немедленно обратитесь к акушерке за советом. Скорее всего, все в порядке, но уменьшение движений иногда может быть признаком проблемы, поэтому всегда лучше проверяться, чтобы быть в безопасности.
К этому моменту ваши дети начнут переходить в фазу быстрого сна. Это означает быстрое движение глаз, и именно во время этого типа сна детям и взрослым снятся сны.Многие специалисты считают, что ваши малыши тоже мечтают, но о чем они мечтают, неизвестно!У некоторых младенцев уже есть полная шевелюра, в то время как у других всего несколько прядей. Цвет и текстура волос ваших близнецов, вероятно, со временем изменится. Он может даже выпасть в течение первых нескольких месяцев после рождения, а затем снова вырасти.
Примерно сейчас ваши близнецы должны готовиться к рождению, переворачиваясь вверх ногами, головой вниз. В ближайшие недели ваш акушер или акушерка будет внимательно следить за положением ваших близнецов.Некоторые младенцы снова оборачиваются.Черепа ваших близнецов по-прежнему мягкие и гибкие, что поможет им перемещаться по родовым путям в мир. Их кожа постепенно становится менее морщинистой и красной, поскольку под кожей накапливается белый жир, что делает ее более гладкой и бледной.
Если вы еще не разговариваете со своими близнецами, сейчас хорошее время для начала. К настоящему времени их слух гораздо более развит, и изучение звука вашего голоса поможет им быстро почувствовать привязанность к вам после родов.Не волнуйтесь, если вы чувствуете себя немного неловко, разговаривая со своей шишкой, поскольку они все равно будут слышать вас, когда вы разговариваете с другими людьми в течение дня.
Ваша шишка теперь будет большой, и вы можете обнаружить, что она привлекает много внимания! Если вы начинаете чувствовать себя сытым по горло беременностью, напомните себе, почему ждать близнецов — это здорово.
Примечание: каждая беременность индивидуальна. Эта страница предназначена для того, чтобы дать общее представление о том, как близнецы растут в утробе матери.
для беременных | Причины преждевременных родов и симптомы преждевременных родов
Ранние роды, также известные как преждевременные роды, — это роды, которые начинаются до 37-й недели беременности.Поскольку младенцы, рожденные до 37 недель беременности, имеют более высокий риск осложнений и проблем со здоровьем, врачи часто пытаются отложить или остановить ранние роды, чтобы беременность могла продолжаться, а у плода было больше времени для роста и развития.
Если невозможно остановить роды и плод родился до 37 недель беременности, это преждевременные роды. Младенцы, родившиеся в возрасте от 32 до 37 недель, считаются недоношенными, а дети, родившиеся до 32 недель, — недоношенными.
Возможные проблемы со здоровьем у недоношенных детей
Чем раньше рождаются младенцы, тем больше у них проблем и тем серьезнее они могут быть.Некоторые недоношенные дети чувствуют себя хорошо и не требуют серьезного медицинского вмешательства. Однако другие очень больны и нуждаются в большой помощи. Осложнения преждевременных родов могут быть краткосрочными и проходить после того, как они разовьются и станут сильнее, а другие могут быть долгосрочными или постоянными. Недоношенные дети обычно немного отстают от своих сверстников в достижении основных этапов развития, таких как ползание, ходьба и разговор, но большинство из них наверстают упущенное в течение первых двух лет.
Некоторые из проблем, которые могут возникнуть у недоношенных детей:
- Недостаток сурфактанта в легких (вещества, которое помогает легким оставаться раздутым)
- респираторный дистресс-синдром (RDS) — заболевание, вызванное незрелыми легкими, затрудняющее дыхание
- трудности с контролем температуры тела
- Проблемы с приемом пищи и перевариванием пищи
- инфекция
- желтуха
- Кровотечение в мозг
- Проблемы со слухом и зрением
- Проблемы с изданием звуков, плачем или общением
- Детский церебральный паралич и другие неврологические расстройства
- задержка развития
Профилактика преждевременных родов
Как только начались ранние роды, предотвратить преждевременные роды сложно (хотя и возможно), но иногда можно отсрочить роды.Если вы рискуете родить ребенка до 34 недель, ваш врач может сделать вам инъекцию кортикостероидов, чтобы помочь легким вашего ребенка созреть, или лекарство (токолитики или прогестерон), чтобы продлить вашу беременность. В некоторых случаях врач не может остановить ваши роды, например, разрыв плодных оболочек или отслойка плаценты.
Токолитики могут замедлять или останавливать сокращения матки, что может предотвратить роды. Во многих случаях отсрочка родов может дать кортикостероидам время, чтобы помочь в развитии легких и предотвратить кровотечение в головном мозге.Отсрочка родов также может дать вам время добраться до больницы, где есть отделение интенсивной терапии новорожденных (NICU), где они могут оказать специализированную помощь вашему ребенку, если он или она в этом нуждается.
Преимущества лечения в отделении интенсивной терапии
Если ваш ребенок родился недоношенным, у него будет больше шансов на выживание и получение надлежащего ухода, если в больнице, где он родился, есть отделение интенсивной терапии новорожденных (NICU). Врачи, медсестры и персонал прошли специальную подготовку по работе с недоношенными детьми, и отделения часто оснащены самым современным оборудованием.
В большинстве отделений интенсивной терапии есть персонал и оборудование для проведения заместительной сурфактантной терапии для недоношенных детей. Поверхностно-активное вещество — это вещество, вырабатываемое легкими, которое помогает воздушным мешочкам в легких оставаться надутыми. Легкие обычно начинают образовываться примерно на 23 -й неделе беременности. Когда дети рождаются слишком рано, в их легких не хватает сурфактанта, поэтому они не могут раздуваться самостоятельно. Это основная причина респираторного дистресс-синдрома (РДС) у новорожденных. Большинство больниц без отделений интенсивной терапии не могут предложить такого рода помощь (или другую жизненно важную помощь), поэтому так важно по возможности рожать недоношенных детей в больницах с отделениями интенсивной терапии.
Признаки ранних родов
Есть несколько признаков того, что у вас схватки, а не просто схватки Брэкстона-Хикса (тип схваток, которые могут происходить во время беременности), и мы рассмотрим их здесь. Но если у вас возникнут сомнения, позвоните своему врачу. Лучше перестраховаться и исключить роды на раннем этапе, особенно если вы еще не достигли 37-й недели беременности.
Некоторые признаки родов:
- болезненные сокращения (может казаться, что матка становится твердой и болезненной)
- хронометраж схваток, когда у вас более шести схваток в час
- боль, которая не проходит при смене положения
- изменение тазового давления с изменением выделений или боли в спине
схватки Брэкстона-Хикса
Сокращения Брэкстона-Хикса — это тип сокращений, которые могут происходить на протяжении всей беременности.Некоторые женщины ощущают их большую часть беременностей, а некоторые вообще не замечают. Эти схватки не похожи на схватки, возникающие во время родов. И до конца беременности они должны быть нерегулярными, редкими и относительно безболезненными.
По мере того, как беременность прогрессирует, схватки Брэкстона-Хикса могут наблюдаться чаще, и они могут даже стать регулярными. Некоторые женщины говорят, что они могут чувствовать себя очень похожими на схватки. Так как же узнать разницу? Сокращения схваток увеличатся и, скорее всего, будут происходить через определенные промежутки времени.Схваток Брэкстона-Хикса не будет.
Лечение ранних родов
Если к моменту начала родов вы еще не достигли 34-й недели беременности, ваш лечащий врач может лечить вас с помощью лекарств, в том числе:
- нифедипин, препарат, замедляющий схватки
- Инъекции стероидов и другие лекарства, которые помогут легким вашего ребенка стать сильнее и помогут подготовить его или ее к жизни вне матки
- антибиотики, помогающие вылечить любую инфекцию, которая могла вызвать преждевременные роды
Некоторые врачи могут также прописать постельный режим, особенно если вы не можете принимать нифедипин, в надежде сохранить беременность как можно дольше, чтобы дать ребенку больше времени для полноценного развития.Вас также могут поместить в больницу, чтобы они могли наблюдать за вами и быть готовыми немедленно позаботиться о вашем ребенке, если ему или ей потребуется особая медицинская помощь после рождения.
