что это такое, зачем и как проводят, результаты
8 апреля, 2021
132138
0
поделиться
Содержание
Что такое допплерометрия при беременности
Чем допплерометрия отличается от УЗИ
Кардиотокография
Особенности проведения допплерометии при беременности
Показания к назначению допплерометрии
Сроки проведения допплерометрии
Вредна ли допплерометрия
Что показывает допплерометрическое исследование маточно–плацентарного и плодово-плацентарного кровотоков?
Что такое допплерометрия при беременности
Допплерометрия – это оценка состояния кровотока в сосудах, обеспечивающих питание плода во время беременности. Исследование проводится с помощью ультразвукового аппарата. Благодаря данной методике, врач может выявить патологии кровоснабжения плода, препятствующие адекватному его росту.
Чем допплерометрия отличается от УЗИ
Схема проведения допплеровской диагностики схожа с ультразвуковым сканированием. На кожу пациентки наносится специальный медиагель, после чего врач водит устройством по животу. Разница только в том, что во время допплерометрии используется специальный режим (цветное допплеровское картирование). Таким режимом обеспечен любой аппарат УЗИ. На экране акушер-гинеколог видит не картинку и плод, как при ультразвуке, и измеряет скорость движения крови в сосудах плаценты и матки пуповины и в сосудах плода. Скорость кровотока показывается на мониторе в виде кривых.
Кардиотокография
Помимо допплерометрии, есть другой вид исследования, назначаемый с аналогичными целями — кардиотокография. Преимущество такой диагностики в том, что после нее врач получает ленту с результатами. Это позволяет более длительно проанализировать и оценить состояние плода.
Эти методы дополняют друг друга.
Особенности проведения допплерометии при беременности
Накануне процедуры не нужно соблюдать особую диету. Допплерометрия будет информативна и без специальных подготовительных мер.
Допплерометрия будет информативна и без специальных подготовительных мер.
Показания к назначению допплерометрии
Процедура может быть назначена при несоответствии параметров тела плода при измерении при УЗИ скринингах, для прогнозирования развития осложнений при скрининговых исследованиях. Это основные показания к проведению данного исследования. Кроме того, допплерометрия рекомендуется беременным пациенткам при:
- преэклампсии;
- слишком малом или слишком большом количестве;
- амниотических вод;
- патологиях пуповины;
- беременности на фоне сахарного диабета, гипертонии и других хронических заболеваний;
- конфликте по резус-фактору;
- отставании в росте одного из близнецов;
- при патологиях плаценты;
- системном коллагенозе у будущей матери;
- наличии в анамнезе пациентки невынашивания и преждевременных родах;
- неудовлетворительных результатах кардиотокографии.
Помимо всего прочего, допплерометрия выполняется по желанию пациентки.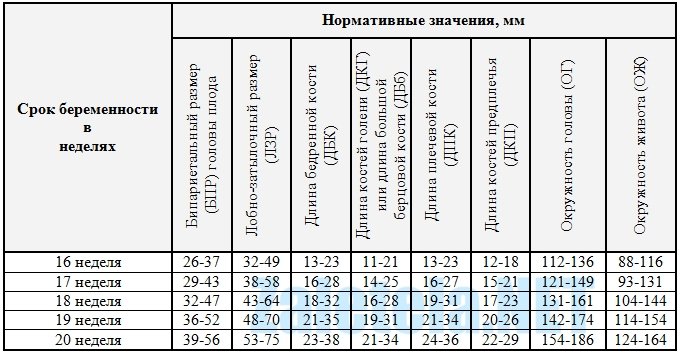 Это можно сделать в любом из филиалов сети клиник «Медок».
Это можно сделать в любом из филиалов сети клиник «Медок».
Сроки проведения допплерометрии
Плановая диагностика показана на сроках в 11-14 и 19-21 недели и 32-33 недели. В это время плод, сосуды плаценты и матки уже достаточно сформированы. По показаниям допплерометрия может быть проведена позже указанных сроков.
Вредна ли допплерометрия
Обследование основано на оценке частоты шумов, отраженных от движения кровотока в сосудах. Как и ультразвуковое исследование, допплер безопасен для здоровья матери и будущего ребенка. В течение всей беременности процедура может назначаться несколько раз, в том числе по назначению врача.
Что показывает допплерометрическое исследование маточно–плацентарного и плодово-плацентарного кровотоков?
Диагностика позволяет доктору оценить кровоток в важных сосудах при беременности. Во время сканирования врач смотрит скорость кровотока по следующим сосудам:
- левая и правая артерия матки;
- две артерии и вена пуповины;
- средняя мозговая артерия;
- аорта;
- венозный проток.

Для того, чтобы поставить точный диагноз, врач должен обследовать все вышеуказанные сосуды.
При скрининговых исследованиях, возможно, комбинированная оценка риска развития осложнений у матери и у плода (преэклампсии и задержки роста плода), что позволяет профилактировать данные осложнения.
При более поздних сроках, позволяет выбрать сроки и методы родоразрешения.
Распечатать
(14 оценок, среднее 3.57 из 5)
Читайте также
Беременность
Как выбрать гинеколога для ведения беременности?
Беременность
Скрининг второго триместра беременности
Беременность
Скрининг третьего триместра беременности
Допплерометрия (УЗИ с Доплером) — Репродуктивная медицина, гинекология, наблюдение беременности, урология
Допплерометрия – сравнительно новый метод ультразвукового исследования кровоснабжения органов. Допплерометрия плода является важным исследованием, которое позволяет оценить кровообращение еще неродившегося ребенка, а при наличии гипоксии – установить на каком уровне произошел «сбой».
Как правило, допплерометрия проводится беременным 1-2 раза за весь период гестации. Женщине совмещают УЗИ с допплером, что позволяет получить более полную информацию о развитии плода. Чаще допплерометрия назначается при следующих патологических состояниях:
- возраст женщины меньше 20 или старше 35 лет;
- отклонение в ту или иную сторону объема околоплодных вод;
- на предыдущем УЗИ обнаружен риск или факт обвития плода пуповиной;
- у беременной диагностировано тяжелое системное или аутоиммунное заболевание;
- предыдущая беременность самопроизвольно прервалась;
- при наличии резус-антител в крови матери;
- при многоплодной беременности, особенно, если отмечается значительное различие в размерах плодов;
- после травмы или ушиба живота беременной.
Допплерометрия плода позволяет своевременно обнаружить патологию и разработать стратегию лечения.
Допплерометрия при беременности не требует соблюдения специальных предварительных мер подготовки.
Краткое описание методаДопплерометрия при беременности проводится абдоминально и так же, как большинство УЗИ. Отличается визуальное изображение, выводимое на монитор аппарата. В отличие от привычного черно-белого, УЗИ с допплером дает цветную сине-красную картинку. Цвет показывает направление потока жидкости – от (синий) или к (красный) датчику. Насыщенность цвета также имеет диагностическое значение – указывает скорость потока.
Врач ведет исследование по специальной схеме. Он исследует кровоток в артериях:
- пуповины;
- матки;
- плода.
У зародыша оценивают кровоток в:
- аорте;
- сонной артерии;
- артериях головного мозга.

Результат исследования приводят, рассчитав индексы резистентности (ИР) и пульсации (ПИ), а также систолическо-диастолическое отношение (СДО). Полученные показатели сравнивают с референсными в соответствующие периоды гестации.
При нормально протекающей беременности обследование проводят на гестационном сроке в I триместре (11-13 нед.), во II триместре (20-24 нед.) и в III триместре (30-32 нед). От гестационного срока зависит и то, сколько стоит услуга.
Референсные значенияСДО в сосудах матки в норме составляет ~ 2,0, начиная с 20 гестационной недели. ИР, ПИ, а также СДО сосудов пуповины, начиная со второй половины беременности, снижаются, что имеет физиологичное значение в подготовке к родам.
Для маточных артерий и сосудов пуповины нормой являются следующие показатели индекса резистентности (ИР):
| Недели гестации | Индекс резистентности | |
| маточные | пуповинные | |
| 28-32 | 0,34-0,6 | 0,561-0,77 |
| 33-34 | 0,34-0,59 | 0,521-0,73 |
| 35-39 | 0,335-0,57 | 0,471-0,68 |
| 40-41 | 0,321-0,57 | 0,41-0,67 |
Врач не только сравнивает результаты с нормой, но и учитывает множество индивидуальных факторов, поэтому расшифровка под силу только высококвалифицированному специалисту.
В Киеве услугу по дуплексному сканированию плода предоставляют 120 диагностических центров. Цена зависит от срока гестации.
Расшифровка оценки легочной эмболии при беременности
Лорен Вестафер, DO, MPH, MS, FACEP | 12 мая 2022 г. |
Practice Changers
Легочная эмболия (ТЭЛА) во время беременности встречается довольно редко, по оценкам, она возникает в 0,02–0,1 процента беременностей и составляет примерно 0,02 процента госпитализаций, связанных с беременностью.
1–3 Исторически сложилось так, что оценка беременных пациенток на потенциальную ТЭЛА была сложной задачей. Признаки и симптомы ПЭ могут быть неспецифическими и могут совпадать с нормальными симптомами беременности. Несмотря на то, что у нас есть несколько утвержденных инструментов стратификации риска для использования у небеременных пациенток, таких как шкала Уэллса, критерии исключения PE (PERC), пороговое значение D-димера с поправкой на возраст и, совсем недавно, подходы D-димера с поправкой на риск, такие как как алгоритм YEARS — эти инструменты оставались в значительной степени непроверенными на беременных пациентках. Обзор международных руководств 2017 года показал, что ни в одном из них не рекомендуется использовать инструменты стратификации риска у беременных.
Обзор международных руководств 2017 года показал, что ни в одном из них не рекомендуется использовать инструменты стратификации риска у беременных.
Кроме того, использование D-димера у беременных вызывает споры. Хорошо известно, что уровни D-димера увеличиваются на протяжении всей нормальной беременности, так что к третьему триместру у немногих, если вообще есть, уровень D-димера ниже стандартных пороговых значений. 5,6 Несмотря на то, что некоторые эксперты рекомендуют пороговые значения D-димера с поправкой на триместр, эти пороговые значения еще не прошли валидацию. 7 Другие утверждают, что D-димер недостаточно чувствителен во время беременности. Например, исследование DiPEP показало, что D-димер имеет чувствительность 88,4%. Однако в этом исследовании более 70% пациентов получали антикоагулянтную терапию низкомолекулярным гепарином до введения D-димера, что могло способствовать получению ложноотрицательных результатов. 8,9 Кроме того, введение антикоагулянтов до постановки диагноза ТЭЛА не является стандартной практикой в Соединенных Штатах для пациентов, подходящих для тестирования на D-димер (т.
Учитывая эти ограничения риска стратификации пациентов с потенциальной ТЭЛА, КТ легочной ангиограммы (CTPA) и вентиляционно-перфузионное сканирование (V/Q сканирование) были единственным способом исключения ТЭЛА. Хотя оба эти метода визуализации безопасны во время беременности, они облучают ионизирующим излучением как беременную женщину, так и плод. Кроме того, оба метода визуализации несовершенны во время беременности и могут давать неопределенные результаты.
Рисунок 1 (щелкните, чтобы увеличить): Этот алгоритм позволяет большему количеству беременных женщин избегать визуализации по сравнению с алгоритмом, использующим RGS, вероятно, из-за повышенного порога D-димера.
За последние несколько лет недавние исследования предоставили доказательства того, что многие беременные пациентки могут быть стратифицированы по риску и исключены ТЭЛА без необходимости визуализации. Исследование, проведенное Ригини и его коллегами в 2018 году, показало, что алгоритм, сочетающий пересмотренную Женевскую шкалу (RGS), ультразвуковое исследование нижних конечностей, компьютерную томографическую ангиограмму легких и/или V/Q-сканирование, а также D-димер, не приводит к пропущенным случаям симптоматической венозной тромбоэмболии.
Примерно в то же время разработчики алгоритма YEARS опубликовали оценку эффективности алгоритма у беременных и обнаружили даже более благоприятные результаты, чем при использовании алгоритма Ригини. Алгоритм YEARS, проверенный на международном уровне подход с поправкой на риск к D-димеру, допускает порог D-димера 1000 нг/мл у пациентов без признаков тромбоза глубоких вен (ТГВ), без кровохарканья и у которых ТЭЛА не самый вероятный диагноз.
11–13 В проспективном исследовании 498 беременных, в котором применялся алгоритм YEARS и УЗИ нижних конечностей, только у одной пациентки, у которой изначально была исключена ТЭЛА, через три месяца наблюдения был диагностирован ТГВ. За время наблюдения ни у одного из пациентов не была диагностирована ТЭЛА. Кроме того, алгоритм YEARS позволил исключить ТЭЛА без визуализации у 65% пациенток, включенных в исследование в первом триместре, у 46% — во втором триместре и у 32% — в третьем триместре. 14 Исследователи также ретроспективно оценили эффективность алгоритма YEARS, адаптированного к беременности, в когорте Righini et al и обнаружили, что он безопасен и требует меньшего количества визуализирующих исследований, чем алгоритм RGS.
14 Исследователи также ретроспективно оценили эффективность алгоритма YEARS, адаптированного к беременности, в когорте Righini et al и обнаружили, что он безопасен и требует меньшего количества визуализирующих исследований, чем алгоритм RGS.
Фактически, использование D-димера и алгоритма YEARS начали появляться в рекомендациях профессионального сообщества. Предыдущие итерации руководств отличались рекомендациями по использованию D-димера, причем пять из семи руководств рекомендовали не использовать D-димер. 16 Однако в этих рекомендациях отсутствовали качественные проспективные исследования, подтверждающие эти рекомендации. Самые последние рекомендации Европейского общества кардиологов по диагностике ТЭЛА рекомендуют использование D-димера в сочетании с правилами клинического прогнозирования при беременности (рекомендации уровня IIa — совокупность доказательств свидетельствует в пользу эффективности). 17 Метаанализ четырех исследований, проведенный в 2021 году, подтверждает это, сообщая о чувствительности отрицательного D-димера при беременности на уровне 99,5% (95% ДИ, 95,0–100%).
При таком подходе есть несколько потенциальных ловушек. Во-первых, алгоритм YEARS зависит от анализа D-димера, который имеет низкую специфичность, особенно при беременности. Таким образом, как и в любой популяции, D-димер не следует назначать без разбора, и его следует назначать только тем, кому в противном случае была бы назначена визуализация из-за подозрения на ТЭЛА. Во-вторых, в этих исследованиях эффективность структурированной стратификации риска не сравнивалась с клиническим гештальтом. Хотя это возможно, маловероятно, что в клинической среде Соединенных Штатов гештальт приведет к меньшему количеству визуализирующих исследований, чем эти алгоритмы. В-третьих, несколько беременных пациенток, у которых в этих исследованиях оценивали ПЭ, на самом деле имели ПЭ — от 4 до 7 процентов. Это говорит о том, что даже при стратификации риска и скорректированных пороговых значениях D-димера мы, вероятно, перепроверяем ПЭ у беременных.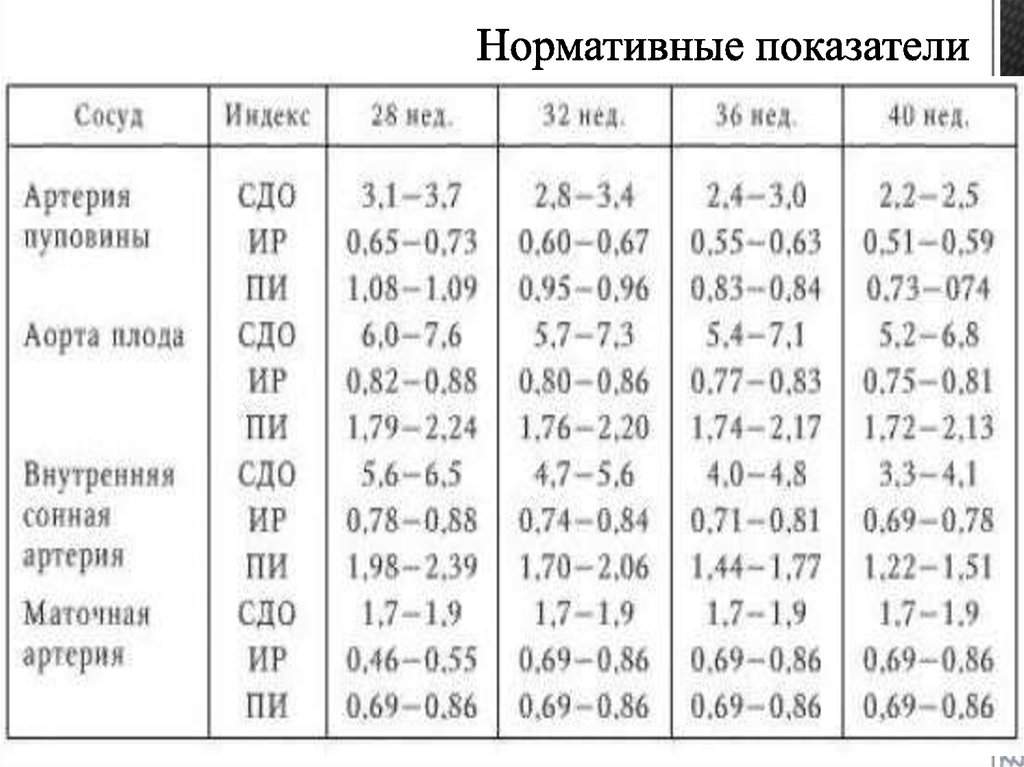
Алгоритм YEARS, адаптированный к беременности, показан на рис. 1. Этот алгоритм позволяет большему количеству беременных женщин избегать визуализации по сравнению с алгоритмом, использующим RGS, вероятно, из-за повышенного порога D-димера.
В целом, новые данные указывают на то, что пора прекратить рутинную визуализацию беременных с подозрением на ТЭЛА. Скорее, структурированная стратификация риска с адаптированным к беременности подходом YEARS, включая отрицательный результат D-димера с поправкой на риск, может безопасно исключить ТЭЛА у беременных без необходимости визуализации.
- Элгенди И.Ю., Гад М.М., Мансур Х. и др. Острая тромбоэмболия легочной артерии во время беременности и послеродового периода: национальные тенденции и госпитальные исходы. Mayo Clin Proc. 2021;96(8):2102-2113.
- Ли М.Ю., Ким М.Ю., Хан Дж.И. и др. Связанная с беременностью тромбоэмболия легочной артерии в перипартальном периоде: 8-летний опыт работы в одном центре.
 Акушерство и гинекология Sci . 2014;57(4):260-265.
Акушерство и гинекология Sci . 2014;57(4):260-265. - Jacobsen AF, Skjeldestad FE, Sandset PM. Заболеваемость и модели риска венозной тромбоэмболии во время беременности и в послеродовом периоде — исследование случай-контроль на основе регистров. Am J Obstet Gynecol . 2008;198(2):233.e1-e7.
- Ван Т., Скейт Л., Карович А. и др. Руководство по диагностике легочной эмболии во время беременности: консенсус и противоречия. Тромб Рес . 2017;157:23-28.
- Клайн Дж. А., Уильямс Г. В., Эрнандес-Нино Дж. Концентрации D-димера при нормальной беременности: необходимы новые диагностические пороги. Клин Хим . 2005;51(5):825-829.
- Мерфи Н., Бродхерст Д.И., Хашан А.С. и др. Референтные диапазоны D-димера для конкретных беременностей: перекрестное исследование. БДЖОГ . 2015;122(3):395400.
- Kline JA, Kabrhel C. Экстренная оценка легочной эмболии, часть 2: диагностический подход. J Emerg Med .
 2015;49(1):104-117.
2015;49(1):104-117. - Goodacre S, Horspool K, Nelson-Piercy C, et al. Исследование DiPEP: обсервационное исследование диагностической точности клинической оценки, D-димера и рентгенографии грудной клетки при подозрении на легочную эмболию во время беременности и после родов. БДЖОГ . 2019;126(3):383-392.
- Goodacre S, Nelson-Piercy C, Hunt BJ, et al. Точность стратегий исключения ТЭЛА при беременности: вторичный анализ проспективной когорты исследования DiPEP. Emerg Med J . 2020;37(7):423-428.
- Ригини М., Роберт-Эбади Х., Элиас А. и др. Диагностика легочной эмболии во время беременности: многоцентровое проспективное исследование результатов лечения. Энн Интерн Мед . 2018;169(11):766-773.
- van der Hulle T, Cheung WY, Kooij S, et al. Упрощенное диагностическое ведение пациентов с подозрением на тромбоэмболию легочной артерии (исследование YEARS): проспективное многоцентровое когортное исследование. Ланцет .
 2017;390(10091):289-297.
2017;390(10091):289-297. - Kabrhel C, Van Hylckama Vlieg A, Muzikanski A, et al. Многоцентровая оценка критериев YEARS у пациентов отделения неотложной помощи, обследованных по поводу тромбоэмболии легочной артерии. Академия скорой медицинской помощи . 2018;25(9):987-994.
- Фройнд Ю., Шовен А., Хименес С. и др. Влияние диагностической стратегии с использованием повышенного и скорректированного по возрасту порога D-димера на тромбоэмболические события у пациентов отделения неотложной помощи с подозрением на легочную эмболию: рандомизированное клиническое исследование. ЯМА . 2021;326(21):2141-2149.
- van der Pol LM, Tromeur C, Bistervels IM, et al. Алгоритм YEARS, адаптированный к беременности, для диагностики подозрения на тромбоэмболию легочной артерии. N Английский J Med . 2019;380(12):1139-1149.
- Langlois E, Cusson-Dufour C, Moumneh T, et al. Можно ли использовать алгоритм YEARS для исключения ПЭ во время беременности? Данные исследования КТ-ПЭ при беременности.
 Дж Тромб Хемост . 2019;17(8):1329-1334.
Дж Тромб Хемост . 2019;17(8):1329-1334. - Коэн С.Л., Фейзуллаева С., МакКэндлиш Дж.А. и соавт. Обзор сравнения международных социальных рекомендаций по диагностике подозрения на легочную эмболию во время беременности. Ланцет Гематол . 2020;7(3):e247-e258.
- Константинидес С.В., Мейер Г., Бекаттини С. и соавт. 2019Руководство ESC по диагностике и лечению острой легочной эмболии, разработанное в сотрудничестве с Европейским респираторным обществом (ERS): рабочая группа по диагностике и лечению острой легочной эмболии Европейского общества кардиологов (ESC). Евр Респир J . 2019;54(3):17.
- Bellesini M, Robert-Ebadi H, Combescure C, et al. D-димер для исключения венозной тромбоэмболии во время беременности: систематический обзор и метаанализ. J Тромб Хемост . 2021;19(10):2454-2467.
Д-р Вестафер (@LWestafer) является доцентом кафедры экстренной медицины и директором научно-исследовательского сообщества в Медицинской школе Массачусетского университета в Бейстейте и соведущим FOAMcast.
Болезни ног при беременности — Центр здоровья стоп
Из-за лишнего веса беременность может быть тяжелым испытанием для стоп и ног. Наиболее распространенными состояниями являются чрезмерная пронация и отек.
Диана Родригес. Медицинское заключение Нии Джонс, доктора медицинских наук, магистр здравоохранения. Из-за всего этого лишнего веса и дополнительной нагрузки на ноги передвижение во время беременности может стать трудным.
Об отеках и чрезмерной пронации
Иногда лишний вес во время беременности может оказывать такое сильное давление на тело, что своды стопы уплощаются, вызывая дискомфорт и даже боль. Когда ваши своды стопы начинают опускаться, стопы могут начать чрезмерно пронироваться или ненормально поворачиваться.
«Избыточная пронация распространена во время беременности, так как повышенная прибавка в весе нагружает стопы и «уплощает своды стопы», заставляя стопы «скатываться внутрь», — говорит Тимоти С. Форд, DPM, директор программы ортопедической резидентуры в Еврейская больница и медицинский центр Святой Марии в Луисвилле, штат Кентукки. «Это состояние может привести к растяжению подошвенной фасции», тканей, выстилающих подошву стопы, вызывая болезненное воспаление, известное как подошвенный фасциит. Во время беременности стопа немного уплощается, но слишком сильное уплощение может вызвать боль в стопе и, в конечном итоге, проблемы с коленями. Гиперпронация может быть настолько серьезной, что даже ходьба становится болезненной.
«Это состояние может привести к растяжению подошвенной фасции», тканей, выстилающих подошву стопы, вызывая болезненное воспаление, известное как подошвенный фасциит. Во время беременности стопа немного уплощается, но слишком сильное уплощение может вызвать боль в стопе и, в конечном итоге, проблемы с коленями. Гиперпронация может быть настолько серьезной, что даже ходьба становится болезненной.
Отек, также называемый отеком, является еще одной большой проблемой для многих беременных женщин. «Отек — это просто отек ног, опять же из-за дополнительной крови и жидкости, необходимых для беременности, [с] гравитацией, которая добавляется к уравнению», — объясняет доктор Форд.
И чрезмерная пронация, и отек могут сделать беременность более неудобной, чем нужно, поэтому вам следует принять меры, чтобы свести к минимуму эти состояния.
Отек и чрезмерная пронация: как они влияют на вас
Адриана Годси, мать двоих детей из Колумбуса, штат Огайо, во время беременности страдала от сильных отеков ног и ступней и уплощения сводов стоп. Ее ноги настолько распухли, что у нее даже не было заметно выраженных сводов стопы, и эта опухоль причиняла сильную боль.
Ее ноги настолько распухли, что у нее даже не было заметно выраженных сводов стопы, и эта опухоль причиняла сильную боль.
«Из-за дискомфорта я не мог делать ничего, что требовало бы много ходьбы, стояния или сидения. Ходить и ходить по торговому центру, возможно, было бы нормально, но примерно через 30 минут это было бы слишком неудобно, — говорит Годзи. Несколько раз в день Годси приходилось сидеть, подперев ноги, прикрывая их пакетами со льдом, чтобы уменьшить отек и облегчить боль в ногах. «Это было очень больно, — вспоминает Годзи. «Вы чувствуете пульсацию в ногах, и она начинает пульсировать в икрах».
Отек и чрезмерная пронация: лечение и профилактика
Годси удавалось заниматься спортом во время беременности, что некоторым помогало с болью и опухолью. «Я по-прежнему могла заниматься на эллиптических тренажерах. Это не создавало нагрузки на мои ноги, и я могла выводить лишнюю жидкость с потом и работать ногами, чтобы поддерживать кровообращение», — говорит она.
Хотите уменьшить отеки и сохранить хорошее самочувствие ног во время беременности? Попробуйте эти советы:
- Поддерживайте ноги. Ford рекомендует носить внутри обуви поддерживающие стельки и выбирать удобную просторную обувь с хорошей поддержкой свода стопы.
- Упражнение. Чем больше вы двигаетесь, тем больше крови течет из ваших ног во все остальные части тела. Форд и Годси рекомендуют заниматься спортом, чтобы уменьшить отек.
- Пейте много воды и избегайте соли. То, что вы едите, сильно влияет на то, сколько жидкости удерживает ваше тело. Смойте лишнюю жидкость, выпивая много воды, но не забывайте сокращать количество соли и кофеина в своем рационе, которые могут заставить ваше тело еще больше удерживать лишнюю жидкость.
- Подъем и лед. Когда у вас отекают ноги, поддерживайте их. Прикладывание пакета со льдом облегчит боль и уменьшит отек.
- Не дави.
 Чем больше времени вы проводите стоя, тем сильнее отекают ваши ноги. Поэтому ограничьте время пребывания на ногах, чтобы отек не стал слишком сильным.
Чем больше времени вы проводите стоя, тем сильнее отекают ваши ноги. Поэтому ограничьте время пребывания на ногах, чтобы отек не стал слишком сильным.
Не позволяйте вашим ногам страдать больше, чем нужно, во время беременности. Обязательно обеспечьте достаточную поддержку болезненным плоскостопиям и часто давайте ступням отдых, чтобы уменьшить давление. Запоминание этих стратегий может сделать беременность немного легче для вас.
Подписываясь, вы соглашаетесь с Условиями использования и Политикой конфиденциальности.
10 способов избежать опухших ног и лодыжек во время путешествий
к
10 Проблемы с ногами и как управлять ими
КАКАТИ Может воздействовать на ваши ноги By
К
