Ранняя эпилепсия у детей — причины и симптомы
Детский медицинский центр неврологии и педиатрии предлагает вашему вниманию услугу — лечение ранней эпилепсии у детей. Наши специалисты имеют многолетний опыт и отличные отзывы!
Ранняя эпилепсия у детей — это один из видов эпилепсии протекающий у совсем маленьких детей в среднем от 1 до 3 года.
Причины ранней эпилепсии у детей
Причин может быть много но конкретные из них выделяются:
- родовая травма;
- врожденные аномалии мозга;
- хромосомные синдромы;
- наследственные нейрокожные синдромы;
- наследственные дефекты метаболизма;
- инфекции;
- опухоли головного мозга.
Ранняя эпилепсия у детей входит в тройку самых распространенных заболеваний на земле, являясь одной из наиболее частых форм хронических патологий нервной системы в наше время. Надо отметить, что термин «эпилепсия» достаточно широк, в его понятие входит огромное количество различных типов приступов, характеризующихся однотипностью и повторяемостью. К сожалению, чаще всего начало болезни проявляется именно в детском возрасте (в 75% случаев). Это связано, скорее всего, с незрелостью головного мозга у малышей, а также предрасположенностью к расстройствам мозговых процессов, однако с должной уверенностью об этом говорить не стоит, т.к. до настоящего времени все еще до конца не изучены причины появления недуга.
К сожалению, чаще всего начало болезни проявляется именно в детском возрасте (в 75% случаев). Это связано, скорее всего, с незрелостью головного мозга у малышей, а также предрасположенностью к расстройствам мозговых процессов, однако с должной уверенностью об этом говорить не стоит, т.к. до настоящего времени все еще до конца не изучены причины появления недуга.
Диагностика ранней эпилепсии у детей
Лечением ранней эпилепсии у детей раннего возраста занимается врач невролог. Он поможет найти причину заболевания. Вы можете записаться на консультацию прямо сейчас!
Основная и наиболее серьезная проблема ранней эпилепсии у детей – диагностика синдромов и обоснованность подобранного лечения. На данный момент классифицировано огромное количество различных проявлений болезни, эпилептических синдромов и схожих по симптомам расстройств, и в каждом отдельном случае, исходя из индивидуальных особенностей детского организма, подбираются свои принципы терапии и персональные прогнозы. Особенно важно за большим разнообразием детских болезней, различных болевых приступов дифференциального характера, разглядеть начало болезни, не пропустить первые проявления недуга. Чем ребенок младше, тем труднее диагностировать раннюю эпилепсию у детей на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Особенно важно за большим разнообразием детских болезней, различных болевых приступов дифференциального характера, разглядеть начало болезни, не пропустить первые проявления недуга. Чем ребенок младше, тем труднее диагностировать раннюю эпилепсию у детей на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Раннюю эпилепсию у новорожденных детей крайне трудно диагностировать, т.к. приступы слабозаметны, а судорожные движения весьма схожи с обычной двигательной активностью младенца. Симптомы проявления болезни на первом году жизни чаще всего вызываются поражениями головного мозга вследствие родовой травмы, гипоксии, внутримозгового кровоизлияния или инфекционного заболевания, перенесенного матерью в период беременности (роландическая эпилепсия). Другой распространенной причиной ранней эпилепсии у младенцев является генная предрасположенность. В этом случае речь не идет о повреждении коры головного мозга, предрасположенность к болезни передается с генетической информацией от родителей ребенку.
В этом случае речь не идет о повреждении коры головного мозга, предрасположенность к болезни передается с генетической информацией от родителей ребенку.
В период первого года жизни у малышей могут случаться большие и малые эпилептические приступы. Приступы возникают внезапно, без какой-либо связи с внешними факторами. Проявляются в виде специфичных двигательных спазмов, часто на фоне повышения температуры, могут быть с потерей сознания или без. В течение дня у ребенка может насчитываться от 2-3 до 100 приступов.
Симптомы ранней эпилепсии у детей
Признаки ранней эпилепсии у грудничков слабо выражены, к тому же далеко не всегда судороги распространяются на все тело, а бывает, что спазм сковывает только руку или ногу. Поэтому родителям следует внимательнее относиться к поведению маленького крохи и не пропустить тревожные симптомы.
Перечислим основные признаки малых припадков:
- неестественное резкое вытягивание туловища;
- напряженность мышц во всем теле, самопроизвольные сгибания конечностей;
- внезапное откидывание туловища назад либо резкое сгибание вперед;
- резкие беспричинные вздрагивания.

А следующие признаки ранней эпилепсии у детей еще менее заметны, но требующие еще большей чуткости со стороны родителей, т.к. их легко принять за безосновательные подергивания малютки:
- неожиданное застывание ребенка;
- отрешенный взгляд, смотрящий в «одну точку»;
- еле уловимые кивания головой;
- ненавязчивые подергивания плечами.
Большие приступы проявляются более приметными симптомами, случаются они внезапно и весьма стремительно:
- голова наклонена вперед и плечевой пояс наклонен;
- ноги согнуты, подтянуты к животу;
- руки вытянуты и подняты вверх.
Лечение ранней эпилепсии у детей
Лечение ранней эпилепсии у детей первого года жизни проводится в большинстве случаев достаточно успешно. После назначения врачом медикаментозной терапии приступы становятся менее сильными и происходят намного реже. Ребенок растет, мозговые процессы стабилизируются. Бывает, что в ряде случаев приступы ранней эпилепсии у детей и вовсе исчезают!
Бывает, что в ряде случаев приступы ранней эпилепсии у детей и вовсе исчезают!
Цены на консультацию вы можете посмотреть здесь.
Эпилепсия у детей.
Детская абсансная эпилепсия.
Криптогенная эпилепсия у детей.
Роландическая эпилепсия у детей.
Эпилепсия у грудничков: симптомы приступов до года
Эпилепсия у грудничков может быть связана с наследственной предрасположенностью или с проблемами внутриутробного развития. При правильно подобранной терапии возможно наступление ремиссии.
Этиология заболевания
Эпилепсия у новорожденных может появиться по таким причинам:
- Наследственность. По статистике, если оба родителя больны, то ребенок родится с патологией в 90% случаев. Если же болен только один из родителей, этот процент будет ниже, но вероятность рождения больного малыша тоже будет очень высокой.
- Осложнения во время беременности. Если плод получает недостаточное количество питательных веществ, неправильно расположен или мать чем-то болеет, высока вероятность, что он родится с различными отклонениями.

- Осложненные роды. Если процесс затянулся, может произойти кислородное голодание. От этого может страдать мозг ребенка.
- Родовые травмы. В их результате в головном мозгу могут разрываться нейронные связи, что приводит к формированию очагов эпилептической активности.
- Послеродовые травмы. Нельзя ронять малыша, так как это может привести к черепно-мозговым травмам. При этом симптомы эпилепсии у грудничка появятся не сразу, а когда в коре головного мозга сформируется рубцовая ткань.
- Инфекционные заболевания. Организм ребенка очень нежный и чувствительный, поэтому он может легко подхватить инфекцию. Во избежание развития отита и менингита малышу нужно обязательно надевать шапочку.
При эпилепсии в головном мозгу формируются эпилептические очаги. Они могут поражать его полностью или только отдельные части. От этого различают разные формы заболевания.
Симптомы проявления
Те, кто впервые сталкиваются с эпилепсией, могут быть сильно шокированы.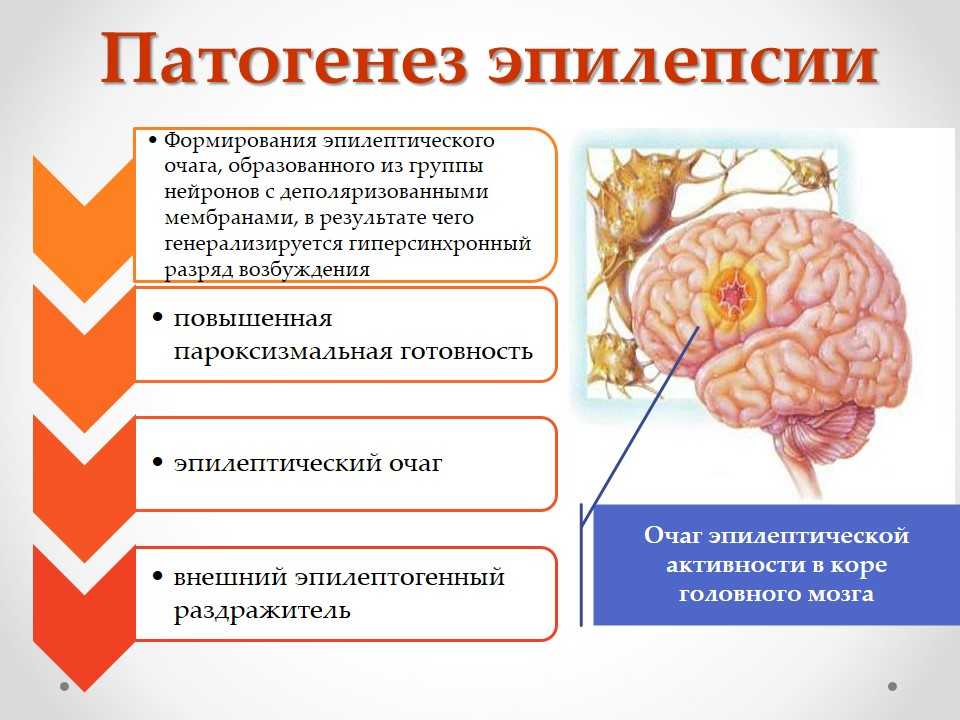 Ведь в большинстве случаев приступы выглядят пугающе и сопровождаются такими симптомами:
Ведь в большинстве случаев приступы выглядят пугающе и сопровождаются такими симптомами:
- Происходит отключение сознания. Ребенок может играть, улыбаться или даже плакать, но потом он резко затихает.
- При приступе эпилепсии у младенцев могут быть судороги. Ручки и ножки могут неестественно выгибаться, а маленькое тельце – сильно трястись. Мышцы спазмируются и становятся твердыми. Судороги могут охватывать все тело, только одну часть тела, только одну конечность, или вовсе отсутствовать.
- Глазки закатываются за веки.
- Наблюдаются изменения дыхания. Малыш может начать дышать слишком быстро и шумно. Или наоборот его дыхание замедляется, кажется, что ребенок не дышит.
- Зрачки расширенные, не реагируют на изменение света.
Однако не все формы эпилепсии сопровождаются такими симптомами. Часто признаки эпилепсии у грудничков почти незаметные, поэтому иногда родители не обращают на них должного внимания. Но как только поведение малыша изменилось, нужно обратиться к специалисту.
Также существует так называемая аура или предшественники эпилепсии. Они появляются примерно за сутки до приступа. Малыш становится капризным, постоянно плачет, отказывается от еды.
Малые припадки
В этом случае эпилептические очаги распространяются только на часть головного мозга. К малым припадкам относятся такие типы эпилепсии:
- Пропульсивный припадок. Чаще всего является следствием родовой травмы. При таком припадке малыш сгибает головку и туловище. Приступ длится всего несколько секунд. Однако может наблюдаться несколько повторений за день.
- Ретропульсивный. Малыш теряет сознание. Его глазки закрываются, а тело остается в том же положении, в котором было. Кажется, что ребенок просто уснул.
- Импульсивный припадок. Как определить такую эпилепсию у грудничка? Малыш остается в сознании. Однако время от времени подрагивает та или иная часть тела, так как в нее посылаются импульсы из головного мозга.
Малые припадки могут наблюдаться даже во сне. Если эпилепсия сопровождается судорогами, нужно следить, чтобы малыш спал только в кроватке. Рядом с ним не должно быть твердых предметов, о которые он может удариться.
Если эпилепсия сопровождается судорогами, нужно следить, чтобы малыш спал только в кроватке. Рядом с ним не должно быть твердых предметов, о которые он может удариться.
Генерализованные
Симптомы эпилепсии у грудничков могут быть очень выраженными. Так происходит при генерализованном или большом припадке. Все тело атакуется судорогами, малыш изгибается, его ножки и ручки могут выполнять резкие хаотичные движения. Лицо бледнеет, изо рта идет пена, возможна непроизвольная дефекация.
Опасность такого приступа в том, что малыш может удариться из-за сильных конвульсий. Детки, у которых уже прорезались зубки, могут сильно прикусить язык. Это может привести к большим кровопотерям. Чтобы этого избежать, во время приступа малыша нужно уложить на мягкую подушку, а в ротик поместить специальное приспособление для закусывания.
Особенности проявления ночных приступов
Ночные приступы протекают с менее выраженными симптомами, так как во время сна деятельность мозга менее интенсивна. Кроме того, такие припадки могут наблюдаться только в определенные периоды, за счет чего их делят на несколько подвидов:
Кроме того, такие припадки могут наблюдаться только в определенные периоды, за счет чего их делят на несколько подвидов:
- Ночные ранние. Они наблюдаются через 2 часа после того, как малыш уснул.
- Ранние. Имеют место за час до пробуждения.
- Утренние. Через час после просыпания.
- Смешанные.
Еще одна особенность – тонические судороги сменяются тонико-клоническими, после чего малыш засыпает. В тонической фазе появляются беспорядочные движения тела. Из-за спазма грудная клетка становится неподвижной, малыш дышит очень медленно и беззвучно. Эта фаза длится 20-30 секунд.
Затем начинается клонический период, при котором из ротика малыша непроизвольно вытекает слюна, конечности подрагивают, возможно мочеиспускание. Этот период длится 1-5 минут.
В результате этого сон малыша нарушается, он становится беспокойным, плачет. У более старших детей ночная эпилепсия приводит к кошмарам.
Диагностика
Как диагностировать эпилепсию грудничков? В грудном возрасте это сделать довольно проблематично. В обязательном порядке проводится ЭЭГ-мониторинг. С его помощью определяется, где в мозге малыша находятся очаги патологической активности. Также может быть проведена КТ или МРТ головного мозга. При помощи этих исследований можно определить, нет ли опухолей, кист и инфекционных болезней мозга, приведших к эпилепсии.
В обязательном порядке проводится ЭЭГ-мониторинг. С его помощью определяется, где в мозге малыша находятся очаги патологической активности. Также может быть проведена КТ или МРТ головного мозга. При помощи этих исследований можно определить, нет ли опухолей, кист и инфекционных болезней мозга, приведших к эпилепсии.
Оказание первой помощи
Если произошел малый припадок, особых мер предпринимать не нужно. Просто необходимо оставаться рядом с малышом до тех пор, пока приступ не закончится.
А при больших приступах рекомендуется оказать первую помощь. Обычно приступ происходит внезапно. Находящийся рядом с ребенком взрослый должен делать следующее:
- Сохранять спокойствие. Нельзя паниковать, иначе так малышу можно только навредить.
- Под головку ребенку подложить что-то мягкое и повернуть его на бок. Если приступ случился на улице, можно сложить свою куртку и подложить ее под голову.
- Если приступ сопровождается сильными судорогами, головку необходимо придерживать, иначе малыш может ею удариться.

- Необходимо снять с малыша одежду, чтобы ему не сдавливало горлышко, так как это может мешать дыханию.
- Открыть окно, чтобы в помещение поступал свежий воздух.
- Свернуть носовой платочек несколько раз и положить его в ротик ребенку, иначе он может прикусить язык. Засовывать ему в ротик пальцы категорически запрещается – во время приступа он может укусить их до крови.
- Если дыхание малыша остановится, и он начнет синеть, нужно будет сделать искусственную вентиляцию легких.
Пока малыш не придет в себя, нужно следить за ним. Нельзя оставлять его одного. Также запрещается давать какие-либо лекарственные препараты, пока приступ не закончится.
Затем малыша необходимо положить в кроватку. Обычно после приступа дыхание выравнивается и наступает глубокий сон. Есть вероятность, что случится повторный приступ. Поэтому не следует оставлять ребенка без внимания на протяжении 2-3 часов.
Если припадок произошел впервые, нужно обязательно вызвать скорую помощь. Кроме того, врачебный осмотр необходим, если припадок длится более 5 минут или малыш получил какую-то травму во время него.
Кроме того, врачебный осмотр необходим, если припадок длится более 5 минут или малыш получил какую-то травму во время него.
Лечение
Детям с врожденной эпилепсией требуется длительный курс лечения противосудорожными препаратами. Практикуется монотерапия, когда подбирается одно лекарственное средство. Сначала его дозировки небольшие, но постепенно их увеличивают.
Также могут применяться и немедикаментозные методы терапии — психотерапия, гормональное лечение, кетогенная диета.
Хирургические методы применяются редко. Операция может быть назначена для лечения резистентных форм эпилепсии. Для этого может назначаться темпоральная лобэктомия, темпоральная резекция, гемисферэктомия и другие методы.
Прогноз
Вовремя начатое лечение позволяет контролировать приступы детской эпилепсии. Своевременный прием противоэпилептических средств поможет добиться устойчивой ремиссии. Ребенок сможет посещать детский сад, затем школу и вести нормальный образ жизни.
Если ремиссия будет наблюдаться 3-4 года, врач может отменить прием лекарственных средств. У 60% пациентов после такого лечения приступы не возобновляются.
У 60% пациентов после такого лечения приступы не возобновляются.
Меры профилактики
Начинать профилактику эпилепсии необходимо еще на этапе планирования беременности. Необходимо соблюдаться все рекомендации врача, принимать лекарственные препараты, чтобы беременность протекала успешно.
Рожать необходимо у опытного акушера, что понижает риск родовых травм. В первый год жизни нужно регулярно посещать врача, хорошо одевать малыша, избегать любых падений. Если появятся проявления эпилепсии у грудничка до года, лечение нужно будет начинать незамедлительно. Нужно регулярно посещать эпилептолога, соблюдать его рекомендации. Чем быстрее начать терапию, тем больше шансов, что болезнь не перейдет в более резистентную форму.
Причины, симптомы, диагностика и лечение
Конкретное лечение припадка будет определено лечащим врачом вашего ребенка на основании:
- Возраста вашего ребенка, общего состояния здоровья и истории болезни
- Объем условия
- Вид изъятия
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания течения состояния
- Ваше мнение или предпочтение
Целью лечения судорог является контроль, остановка или снижение частоты судорог без нарушения нормального роста и развития ребенка. Основные цели лечения припадков включают следующее:
Основные цели лечения припадков включают следующее:
- Правильная идентификация типа припадка
- Использование лекарств, специфичных для типа приступа
- Использование наименьшего количества лекарств для достижения адекватного контроля
- Поддержание хорошего уровня приема лекарств
Лечение может включать:
- Лекарства
Существует множество видов лекарств, используемых для лечения судорог и эпилепсии. Лекарства подбираются в зависимости от типа припадка, возраста ребенка, побочных эффектов, стоимости лекарства и соблюдения режима приема лекарства.Лекарства, используемые в домашних условиях, обычно принимаются перорально (в виде капсул, таблеток, капель или сиропа), но некоторые из них можно вводить ректально (в прямую кишку ребенка). Если ребенок находится в больнице с судорогами, можно использовать лекарства в виде инъекций или внутривенно (в/в).
Важно давать ребенку лекарства вовремя и в соответствии с предписаниями детского врача.
 Разные люди расходуют лекарство в своем организме по-разному, поэтому может потребоваться корректировка (расписание и дозировка) для хорошего контроля над судорогами.
Разные люди расходуют лекарство в своем организме по-разному, поэтому может потребоваться корректировка (расписание и дозировка) для хорошего контроля над судорогами. Все лекарства могут иметь побочные эффекты, хотя у некоторых детей побочные эффекты могут отсутствовать. Обсудите побочные эффекты лекарств вашего ребенка с его/ее врачом.
Пока ваш ребенок принимает лекарства, могут проводиться различные тесты для контроля эффективности лекарств. Эти тесты могут включать следующее:
- Анализ крови – обычно требуется частый забор крови для проверки уровня лекарства в организме. На основании этого уровня врач может увеличивать или уменьшать дозу лекарства для достижения желаемого уровня. Этот уровень называется «терапевтическим уровнем», и именно здесь лекарство действует наиболее эффективно. Анализ крови также может проводиться для контроля воздействия лекарств на органы тела.
- Анализы мочи — эти анализы проводятся, чтобы увидеть, как организм ребенка реагирует на лекарство.

- Электроэнцефалограмма (ЭЭГ) — процедура, при которой регистрируется непрерывная электрическая активность мозга с помощью электродов, прикрепленных к коже головы. Этот тест проводится для наблюдения за тем, как лекарство помогает при проблемах с электричеством в головном мозге.
- Кетогенная диета. Некоторым детям, у которых есть проблемы с приемом лекарств или у которых плохо контролируются судороги, может быть назначена специальная диета, называемая кетогенной диетой. Этот тип диеты отличается низким содержанием углеводов и высоким содержанием белков и жиров.
Что такое кетогенная диета?
Кетогенная диета иногда предлагается тем детям, у которых продолжаются судороги во время приема противосудорожных препаратов. Когда лекарства не работают, можно рассмотреть кетогенную диету. Никто точно не знает, как работает диета, но у некоторых детей приступы исчезают, когда ее сажают на диету. Однако диета подходит не всем.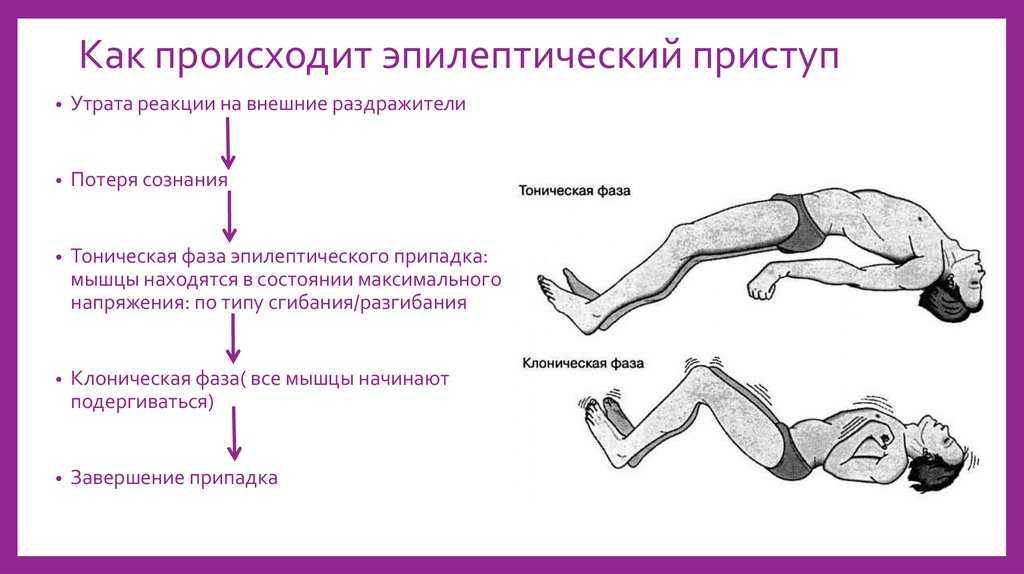
Из чего состоит диета?
Кетогенная диета очень богата жирами (около 90 процентов калорий приходится на жир). Белок дается в количествах, способствующих росту. В рацион входит очень небольшое количество углеводов. Эта диета с очень высоким содержанием жиров и низким содержанием углеводов заставляет организм вырабатывать кетоны. Кетоны вырабатываются организмом при расщеплении жира. Они сделаны для энергии, когда организм не получает достаточно углеводов для энергии. Если ваш ребенок ест слишком много углеводов, то его тело может не вырабатывать кетоны. Наличие кетонов важно для успеха диеты.
Продукты с высоким содержанием жира:
- Сливочное масло
- Густые сливки
- Масло
- Майонез
- Сливочный сыр
- Бекон
- Сыр
Пищевые продукты с высоким содержанием углеводов:
- Фрукты и фруктовые соки
- Хлеб и крупы
- Овощи (кукуруза, горох и картофель)
- Фасоль
- Молоко
- Сода
- Снеки (чипсы, снеки, крекеры)
- Сладости
Врач вашего ребенка определит, подходит ли эта диета для вашего ребенка. Когда начнется кетогенная диета, ваш ребенок будет госпитализирован. В больнице может пройти от четырех до пяти дней, прежде чем вы начнете придерживаться диеты и научитесь ее планировать.
Когда начнется кетогенная диета, ваш ребенок будет госпитализирован. В больнице может пройти от четырех до пяти дней, прежде чем вы начнете придерживаться диеты и научитесь ее планировать.
Находясь в больнице, ваш ребенок может не принимать пищу в течение одного-двух дней, пока в моче не будут измерены кетоны. Как только в моче появляются кетоны, можно начинать принимать специальные коктейли с высоким содержанием жиров и низким содержанием углеводов. Их иногда называют «кето-коктейлями». После нескольких приемов кето-коктейлей ваш ребенок будет переведен на твердую пищу.
Вас также могут научить тому, как проверять мочу вашего ребенка на наличие кетонов. Врач-диетолог поможет определить, сколько жиров, белков и углеводов разрешено вашему ребенку, обычно разделенное на три приема пищи в день. Кетогенная диета очень сложна в приготовлении и требует, чтобы все продукты взвешивались на пищевых весах. Кетогенная диета не сбалансирована по питательным веществам, поэтому необходимы витаминные и минеральные добавки.
Некоторые лекарства и другие продукты, такие как зубная паста и жидкость для полоскания рта, содержат углеводы. Важно избегать этих продуктов, если ваш ребенок находится на кетогенной диете. Ваш ребенок может не вырабатывать кетоны с мочой, если в рацион включено слишком много углеводов. Врач и диетолог вашего ребенка могут дать вам список лекарств и других продуктов, не содержащих углеводов.
Как долго используется диета?
Дети обычно остаются на диете в течение двух лет. Диета постепенно возвращается к обычному питанию.
Образец Кетогенной еды
60G Тяжелые сливки
21 г клубника
53 G EGGS
10 г сыр чеддер
10 г бекон
21 г масла
Кетогенный коктейль
500 G Ross Carboydrate Free-Free) (Концентрация Competrate)
500 G Ross Carbydrate Free-Free). г густых сливок
13 г взбивалки для яиц
Дополнительные варианты обработки:
-
Стимуляция блуждающего нерва (ВНС): Некоторым детям, у которых судороги плохо контролируются противосудорожными препаратами, может помочь процедура, называемая стимуляцией блуждающего нерва (ВНС).
 VNS в настоящее время чаще всего используется для детей старше 12 лет, у которых есть парциальные припадки, которые не контролируются другими методами.
VNS в настоящее время чаще всего используется для детей старше 12 лет, у которых есть парциальные припадки, которые не контролируются другими методами. VNS пытается контролировать судороги, посылая небольшие импульсы энергии в мозг от блуждающего нерва, который является большим нервом на шее. Это делается путем хирургического размещения небольшой батареи в стенке грудной клетки. Затем к батарее присоединяют маленькие провода и помещают под кожу и вокруг блуждающего нерва. Затем батарея программируется на отправку энергетических импульсов в мозг каждые несколько минут. Когда ребенок чувствует приближение припадка, он может активировать импульсы, удерживая небольшой магнит над батареей. Многим людям это поможет остановить приступ.
Существуют некоторые побочные эффекты, которые могут возникнуть при использовании VNS. Они могут включать, но не ограничиваться следующим:
- Охриплость
- Боль или дискомфорт в горле
- Изменение голоса
- Хирургия.
 Другим вариантом лечения судорог является хирургическое вмешательство. Операция может быть рассмотрена у ребенка, который:
Другим вариантом лечения судорог является хирургическое вмешательство. Операция может быть рассмотрена у ребенка, который:
- Припадки, которые невозможно контролировать с помощью лекарств.
- Приступы всегда начинаются в одной области мозга.
- У него припадок в части мозга, которую можно удалить, не нарушая важные функции поведения, такие как речь, память или зрение.
Операция по поводу эпилепсии и припадков — очень сложная операция, выполняемая специализированной бригадой хирургов. Операция может удалить часть мозга, где происходят приступы, или, иногда, операция помогает остановить распространение плохих электрических токов через мозг.
Ребенок может быть в сознании во время операции. Сам мозг боли не чувствует. Когда ребенок бодрствует и может выполнять команды, хирурги могут лучше убедиться, что важные области мозга не повреждены.
Хирургическое вмешательство показано не всем, у кого есть судороги.
 Обсудите это с врачом вашего ребенка для получения дополнительной информации.
Обсудите это с врачом вашего ребенка для получения дополнительной информации.
Причины эпилепсии у детей
Судороги у детей имеют множество причин. Общие причины судорог или эпилепсии у детей включают
- лихорадка (их называют фебрильными судорогами)
- генетические причины
- черепно-мозговая травма
- инфекции головного мозга и его оболочек
- недостаток кислорода в мозге
- гидроцефалия (избыток воды в полостях головного мозга)
5 расстройства
6 развития мозга
Однако большинство припадков в детском возрасте не связаны с определенной причиной.
Менее распространенные причины детской эпилепсии включают опухоли или кисты головного мозга и дегенеративные нарушения (прогрессирующие и ухудшающиеся состояния, часто связанные с потерей клеток головного мозга). Существует важное различие между чем-то, что вызывает судороги, например, высокой температурой у маленького ребенка, и тем, что вызывает эпилепсию, например, тяжелой травмой головы.
Обширные и тщательные исследования не обнаружили никаких доказательств того, что иммунизация вызывает эпилепсию. Однако приступ может произойти в течение 1 или 2 дней после иммунизации, особенно если за ним следует лихорадка. В таких случаях у ребенка, вероятно, были невинные фебрильные судороги. Когда ребенку делают прививки, родители должны дать ему ацетаминофен (тайленол) или ибупрофен (адвил, мотрин) до того, как у него разовьется лихорадка. Дети, у которых после иммунизации случился единичный приступ, обычно могут получить дополнительные прививки.
Многие детские судороги являются доброкачественными , что означает, что они являются кратковременными явлениями, которые не продолжаются во взрослом возрасте, а развитие и интеллект ребенка обычно нормальны. Другие припадки являются серьезными и часто связаны с задержкой развития или умственной отсталостью и стойкими припадками.
Прогноз припадков лишь частично зависит от их причины. Например, двое детей могут быть инфицированы одними и теми же бактериями, и у обоих может быть менингит — инфекция оболочек, покрывающих головной и спинной мозг. У одного ребенка осталась тяжелая форма эпилепсии, а у другого никогда не бывает приступов. Как можно объяснить разные результаты? Бактериальная инфекция у одного ребенка могла быть более распространенной, поражая чувствительные области мозга. Или бактерии могли заразить вену у одного ребенка и вызвать небольшой инсульт, который затем вызвал эпилепсию. Или, возможно, у одного ребенка была генетическая (наследственная) склонность к судорогам, и инфекция вывела эту черту на поверхность.
У одного ребенка осталась тяжелая форма эпилепсии, а у другого никогда не бывает приступов. Как можно объяснить разные результаты? Бактериальная инфекция у одного ребенка могла быть более распространенной, поражая чувствительные области мозга. Или бактерии могли заразить вену у одного ребенка и вызвать небольшой инсульт, который затем вызвал эпилепсию. Или, возможно, у одного ребенка была генетическая (наследственная) склонность к судорогам, и инфекция вывела эту черту на поверхность.
Все люди подвержены припадкам. Остается неясным, почему у некоторых детей возникают судороги после таких инцидентов, как травма головы, а у большинства других нет. «Порог судорожного припадка» относится к условиям, необходимым для возникновения припадка. У животных порог судорожной готовности можно точно определить, наблюдая за их реакцией на определенные химические вещества или электрическую стимуляцию. У людей термин «порог судорожной готовности» используется в более абстрактном смысле. У лиц, склонных к судорогам, порог ниже, чем у людей с большей резистентностью или более высоким порогом против судорог.
