Тошнит после еды при беременности в 1 триместре
Автор Наталья Романова На чтение 10 мин Просмотров 380
Ожидание малыша – величайшая радость для мамочки. По статистике, большинство мамочек, не желавших беременности до зачатия, в процессе вынашивания сильно сближаются с крохой, обретая радость от материнства. Но достаточно часто картина портится оттого, что пациентку тошнит после еды при беременности в 1 триместре. Именно тошнота доставляет многим мамочкам массу неприятностей в самом начале вынашивания. Поэтому каждой пациентке хочется поскорее избавиться от неприятного недомогания.
Необходимо включать в ежедневное меню белковую пищу, свежий овощной салатПроблема тошноты
Большинство мамочек проявления тошноты в первом триместре беспокоят по утрам после еды или сразу после подъема с постели. Это достаточно неприятное ощущение, существенно осложняющее жизнь новоиспеченной мамочки. Особенно обидно, когда тошнит после блюд, которые ранее были любимыми.
В такие дни становится открытием, что любимый и приятный для женщины парфюм супруга стал просто жутко вонять, а запахи из кухни вызывают просто бурное отвращение. Каждый день подвергает мамочку, а особенно ее желудок, серьезным испытаниям. Самое страшное, что подобные токсикозные состояния с тошнотой после еды и вне зависимости от нее могут продлиться до второго триместра, а то и до родов.
Не менее отвратительна и тошнота вечером, когда женщина уже измучена дневными недомоганиями. Специалисты утверждают, что в вечернее время тошнотные позывы возникают у беременяшек по причине усталости и переутомления. Особенно часто по вечерам после еды в первом триместре беременности возникает тошнотная реакция, если девушка днем ничего не кушала. Поэтому важным условием благополучного вынашивания является правильная организация режима и рациона питания.
Причины тошноты
Многие мамочки недоумевают, почему родной ребеночек, растущий в собственном животе и имеющий с мамочкой общее питание и кровоток, доставляет во время беременности столько хлопот. Но организм не обманешь. Уже в самые первые дни после имплантации он распознает в плодном яйце чужеродное тело, ведь ½ хромосом досталась крохе от отца и столько же от матери.
Нужно выполнять все рекомендации и советы врачейЧтобы стабилизировать состояние материнского организма, происходит активная секреция гормональных веществ вроде прогестерона, пролактинового гормона и других. Основной задачей данных веществ является поддержание и сохранение беременности, предотвращение прерывания. Именно эти гормональные преобразования и выступают причиной тошноты, мигреней и рвоты.
Определенного ответа, объясняющего, почему пациенток тошнило при вынашивании, врачи пока не нашли. Просто не удалось пока научно обосновать, почему первый триместр вынашивания сопровождается тошнотными позывами и рвотой. Не понятно также, что конкретно влияет на частоту и интенсивность токсикозной симптоматики в первые недели вынашивания.
Не понятно также, что конкретно влияет на частоту и интенсивность токсикозной симптоматики в первые недели вынашивания.
Одним из факторов, вызывающих тошнотные реакции выступает нехватка В6. Специалисты предполагают, что мутит мамочек именно из-за этого, поскольку данное витаминное вещество необходимо для образования кровяных клеток, химических веществ для плода и антител. У многих беременяшек на ранних этапах гестации наблюдаются сильные мигрени и тошнотные реакции, возникающие вследствие головных болей. А сами мигрени возникают на фоне волнений, психоэмоциональных переживаний и стрессов.
Насколько тяжело будет протекать токсикоз, зависит от факторов, его вызвавших, а также от индивидуальных особенностей организма. Некоторые факторы, например, только повышают выраженность тошноты. К ним относят:
- Пищеварительные проблемы и нарушения работы пищеварительного тракта;
- Не особенно работоспособное состояние эндокринных структур;
- Ослабленную иммунную защиту;
- Гиперацидные или гипоацидные реакции в желудке;
- Ослабленную нервную систему;
- Наследственные факторы.

Эти нарушения часто обнаруживаются еще до зачатия, но избавиться от них не так просто. Хотя можно провести профилактические мероприятия, чтобы минимизировать негативный эффект от подобных отклонений в период вынашивания.
Дополнительные факторы
Еще одной причиной, которая провоцирует тошнотные недомогания на первом гестационном этапе, является повышение эстрогенового и прогестеронного гормонального вещества. Самый эстрогеновый пик наблюдается в первом триместре вынашивания. Именно в это время возникает токсикоз, причем начинается он у каждой пациентки в разные сроки, длиться различные периоды времени. Определенных временных границ не существует.
Мало того, гормональный всплеск в первом триместре влияет и на обонятельные структуры, поэтому меняются вкусовые пристрастия, а от некогда любимых ароматов начинает мутить, содержимое желудка просится наружу. Кроме того, прогестеронный гормон замедляет течение пищеварительных процессов, что также способствует недомоганиям.
Чтобы хоть как-то минимизировать токсикозные проявления, стоит позаботиться о профилактике недомоганий. Если мамочка еще до зачатия знает о том, что у нее низкий иммунный статус, то необходимо подкрепить его с помощью приема витаминных комплексов. Тогда возникающие тошнотные недомогания будут беспокоить не так сильно.
Проявления тошнотной реакции
При плохом самочувствии нельзя заниматься самолечениемОбычно тошнотная симптоматика после еды начинает проявляться примерно с третьей недели гестации, но и в первые дни после имплантации женщину также может заметно мутить. Не существует четких сроков, определяющих начало и конец токсикозной тошноты при вынашивании, хотя чаще всего она беспокоит беременяшек на 3-12 неделе. Иногда в первые месяцы вынашивание протекает гладко, без токсикоза, а на втором триместре начинаются недомогания.
Наиболее сильно тошнотная симптоматика проявляется по утрам, после подъема с постели или после завтрака. Женщину может начать мутить по любому поводу: запахи пищи, резкие движения и пр. Совсем не обязательно, что тошнота возникает именно после пищи, у некоторых мамочек позывы возникали при звуке голоса собственного супруга. Обычно тошнота проходит достаточно быстро, заканчиваясь естественной рвотой или без нее.
Совсем не обязательно, что тошнота возникает именно после пищи, у некоторых мамочек позывы возникали при звуке голоса собственного супруга. Обычно тошнота проходит достаточно быстро, заканчиваясь естественной рвотой или без нее.
Многие специалисты придерживаются мнения, что тошнота приносит беременной пользу, она помогает будущей мамочке понять, какие продукты или ароматы малышу полезны и приятны, а какие не приветствуются. Да, порой предпочтения организма довольно странные, но ему виднее. К сожалению, вместе с завтраком организм лишается и полезных микроэлементов, витаминов, которые необходимы для малыша.
Симптомы, требующие вмешательства врача
Если маму начало часто мутить, об этом необходимо обязательно сообщить специалисту на ближайшем плановом приеме. Доктор оценит степень токсикоза и необходимость в госпитализации.
- Если тошнотно-рвотные реакции не беспокоят чаще 5 р/д, то специально обращаться к гинекологу с этой проблемой не стоит.
- Если же тошнотно-рвотные реакции возникают по 10 раз и чаще, сопровождаются головокружениями и гипертермией, диареей и апатией, то обращение к акушер-гинекологу должно стать незамедлительным.

- Если у пациентки при вынашивании неожиданно к тошноте и привычным недомоганиям присоединился понос, гипертермия и общая слабость, то такие симптомы указывают на интоксикацию. Подобные состояния могут навредить малышу и требуют немедленной врачебной помощи.
- Также подозрительным симптомом является внезапное исчезновение тошноты, потому как такой признак может свидетельствовать о замирании плода. Когда малыш прекращает развиваться, то беременные гормоны не синтезируются, поэтому и на организм они уже не влияют. Отсюда и отсутствие тошноты, головных болей и прочих недомоганий. Особенного внимания подобное состояние требует на 7-10-недельном сроке, поскольку в это время должно тошнить достаточно сильно.
- Если тошнотно-рвотные недомогания после еды сопровождаются в первом триместре кровянистыми выделениями и головокружениями, то высока вероятность, что у женщины эктопическая беременность с внематочной имплантацией плодного яйца. В данной ситуации необходима экстренная помощь специалистов.

- Если тошнотные симптомы сопровождаются гипертермическими реакциями с показателями 38-39°С и диареей, то это порой указывает на инфекционные процессы в организме пациентки. Чтобы избежать неблагоприятных последствий, необходимо скорее вылечить патологию.
- Если симптомы тошноты и рвоты дополняются присутствием в рвотных массах кровянистых примесей, то такие проявления могут указывать на желудочные заболевания. Здесь также необходима терапия, иначе малышу будет недостаточно поступающих веществ и минералов, поскольку пищеварительные процессы серьезно нарушены.
Любые подозрительные симптомы, сопутствующие токсикозу, требуют обязательного врачебного вмешательства. Это необходимо, чтобы избежать серьезных осложнений.
Методы устранения
Лучший отдых — на свежем воздухе Если тошнота после еды беспокоит буквально после каждой трапезы, то девушка уже боится кушать и старается лишний раз отказаться от пищи, что делать категорически недопустимо. Организм при вынашивании голодать категорически не должен. Нужно есть понемногу и часто. Рекомендуется с вечера поставить на прикроватную тумбочку стакан воды и положить яблоко. Если позавтракать яблоком прямо в постели, то после еды тошнота беспокоить уже не будет.
Нужно есть понемногу и часто. Рекомендуется с вечера поставить на прикроватную тумбочку стакан воды и положить яблоко. Если позавтракать яблоком прямо в постели, то после еды тошнота беспокоить уже не будет.
После ужина может тошнить мамочку, если она слишком переутомилась в течение дня, пережила стресс или совсем ничего не съела за весь день. Что сделать в подобном случае? Нужно стараться избегать стрессовых ситуаций, не воспринимать слишком близко рабочие неприятности, обязательно перекусывать и отдыхать в обеденное время.
Также заметно сократить проявления тошноты помогут пешие прогулки на свежем воздухе, лимонный чай или минералка, валерьянка или мятные отвары и пр. Также специалисты рекомендуют помещение, в котором мамочка работает, отдыхает, спит, должно проветриваться несколько раз за день.
Побороть тошнотные позывы по утрам помогает употребление белковых продуктов вроде яиц, сыра и кисломолочной продукции, а также углеводной пищи. Отличным средством от недомоганий при вынашивании является исключение из рациона горячих или чересчур острых, жирных или тяжелых блюд. Также специалисты рекомендуют отказаться от всех блюд, которые провоцируют ощущение тошноты вроде неприятной пищи или запахов и пр. Обычно тошнотные реакции особенной терапии не требуют и проходят самостоятельно по прошествии определенного времени. Иногда тошнота возникает после завтрака, а на другой день – после вечерней трапезы.
Также специалисты рекомендуют отказаться от всех блюд, которые провоцируют ощущение тошноты вроде неприятной пищи или запахов и пр. Обычно тошнотные реакции особенной терапии не требуют и проходят самостоятельно по прошествии определенного времени. Иногда тошнота возникает после завтрака, а на другой день – после вечерней трапезы.
Если токсикоз развивается до достаточно тяжелой степени, то доктор назначает медикаментозное лечение. Обычно показаниями для подобной терапии токсикоза выступают частые рвотные реакции, обнаружение в анализах мочи ацетона, стремительного похудения беременной и частых обмороков на фоне ослабления организма. Также показанием к медикаментозному лечению токсикоза выступает общий дискомфорт, мешающий вести нормальный образ жизни, работать и даже выполнять простейшие бытовые обязанности.
Полная безучастность к окружающим событиям, выраженная апатия либо сонливость, полное отсутствие аппетита и бледность покровов кожи – все это тоже считается тревожной симптоматикой, требующей медикаментозного лечения.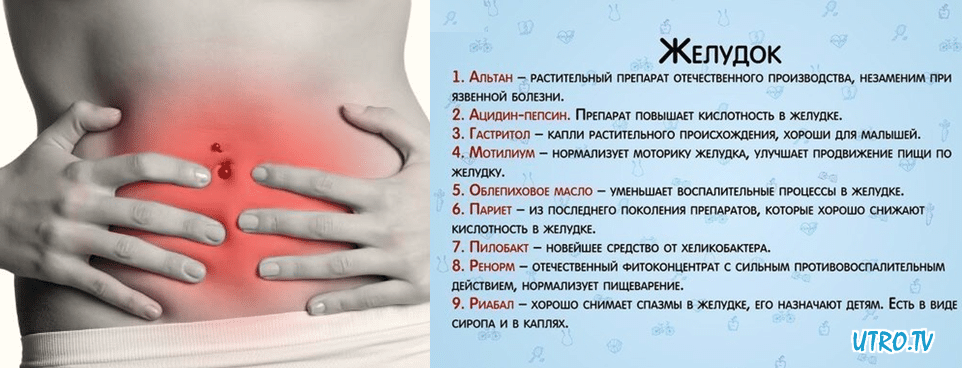 Также требуется терапия при наличии гипертермических реакций, запаха ацетона из полости рта, синяков вокруг глаз и налета серого цвета на поверхности языка.
Также требуется терапия при наличии гипертермических реакций, запаха ацетона из полости рта, синяков вокруг глаз и налета серого цвета на поверхности языка.
Препараты от тошноты
Токсикоз относится к достаточно малоприятным периодам жизни девушки, однако, избежать его практически никому не удается. Иногда мамочкам везет, они не переживают столь неприятных ощущений. Но все же чаще токсикоз является неотъемлемой частью жизни каждой беременяшки.
- При достаточно сильных проблемах с токсикозом беременным назначается Церукал. Это достаточно распространенный противорвотный препарат, эффективно снимающий приступы тошноты. Но с другой стороны он может спровоцировать плацентарную отслойку и вызвать самопроизвольное прерывание. Мало того, Церукал может спровоцировать плацентарную отслойку и даже самопроизвольное прерывание. Но есть у данного средства и обратная сторона – он провоцирует повышение мышечной активности, поэтому может спровоцировать плацентарное отслоение и выкидыш.
 Мало того, применение Церукала беременными часто приводит к брадикардии, аллергии или гипотонии.
Мало того, применение Церукала беременными часто приводит к брадикардии, аллергии или гипотонии. - Также при выраженной тошноте после еды, вызывающей сильное истощение беременности специалисты рекомендуют Регидрон. Поскольку при рвотных реакциях развивается дегидратация, то это средство поможет мамочке отлично справиться с проблемой. Достаточно сделать из порошка раствор для внутреннего употребления и выпить его. На один литр теплой кипяченой воды достаточно содержимого 1 пакетика.
- Назначается при тошноте после еды в первые месяцы вынашивания и ферментный препарат Мотилиум, который купирует сильные приступы недомогания и нормализует пищеварительную моторику. Он обладает противорвотным и антитошнотным действием, блокирует рецепторы дофамина. Может спровоцировать повышение давление, поэтому требует врачебного назначения.
- Полифепан – тоже часто назначается при выраженном токсикозе с сильной тошнотной реакцией. Препарат относится к энтеросорбентам, помогает при диареях и тошнотно-рвотных приступах, обеспечивает дезинтоксикационный эффект.
 Пить его надо примерно минут за 60 до пищи. Самостоятельное назначение недопустимо, только по предписанию специалиста.
Пить его надо примерно минут за 60 до пищи. Самостоятельное назначение недопустимо, только по предписанию специалиста.
«Тошнота и рвота во время беременности» – Яндекс.Кью
Около 50% беременных женщин предъявляют жалобы на тошноту и рвоту в ранние сроки беременности.
Чаще всего такие симптомы возникают среди женщин, которых легко укачивает в транспорте или которые страдают мигренью. Но в целом они могут возникнуть даже если вы не имеете никаких факторов риска.
Многие из вас переживают по поводу того, как тошнота и рвота во время беременности сказываются на ребёнке?
Легкая и средняя степень рвоты (3-10 раз/сутки) не имеют никаких последствий для плода. Более того, некоторые исследования указывают на меньшую частоту выкидышей среди женщин с симптомами тошноты и рвоты, чем среди тех, у которых таковые отсутствовали.
Тяжелая степень (рвота до 20 раз в сутки и более) грозит серьёзными осложнениями для матери: надрыв пищевода, пневмоторакс, энцефалопатия Вернике и прочие. Для детей такое состояние будет иметь последствия, но не такие серьёзные: возможна задержка внутриутробного развития, малый гестационный вес, недоношенность.
Кстати говоря, тошнота и рвота 1-3 раза в сутки без нарушения общего самочувствия даже не относятся к гестозу — это вариант нормы у беременной женщины.
Как можно предупредить подобное состояние?
Доказано, что женщины, принимающие витамины, микроэлементы (фолиевая кислота, йод) и полноценно питающиеся, реже обращаются за медицинской помощью и реже имеют средние и тяжёлые формы рвоты.
Также, во время беременности рекомендуется кушать часто и маленькими порциями, стараться употреблять как можно меньше пряной и жирной пищи.
Что можно использовать самостоятельно?
- Имбирь — очень хороший нефармакологический вариант терапии. Показал свою эффективность в рандомизированном исследовании, поэтому может применяться у беременных женщин с целью уменьшения симптомов тошноты и рвоты.
- Витамин В6 — эффективен и безопасен, является одним из препаратов первой линии для лечения рвоты беременных.
Все остальные лекарственные препараты очно назначаются врачом. Им же определяется необходимость стационарного лечения.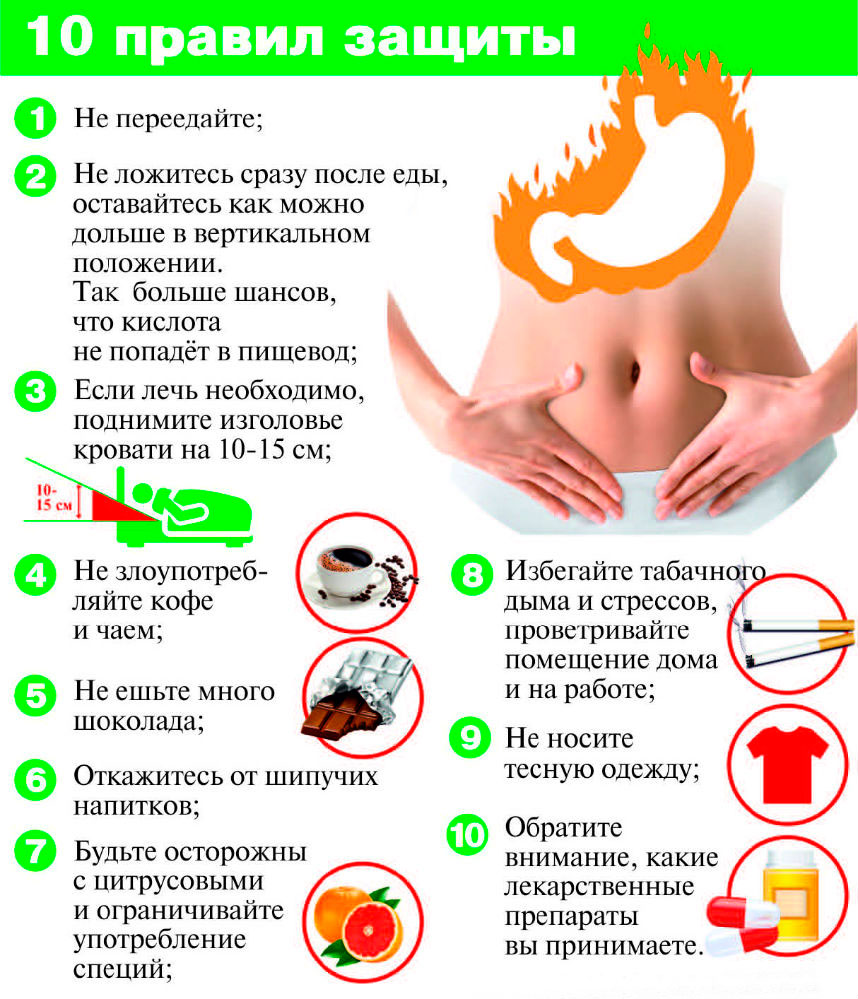
Подводим итоги
- Легкая и средняя формы рвоты не имеют последствий для ребёнка.
- Тяжелая форма может иметь последствия для ребёнка, но для матери эти последствия могут быть намного серьёзнее.
- Из немедикаментозных методов лечения довольно эффективны режим частого и дробного питания, имбирь и витамин В6.
- Тяжесть вашего состояния, необходимость стационарного лечения и варианты фармакологической терапии определяет врач.
Всем лёгких беременностей и здоровых деток❤️
Тошнота в третьем триместре беременности по утрам, после еды: причины
Информация из интернета по этому вопросу:Тошнота на поздних сроках беременности
Тошнота на поздних сроках беременности не имеет ничего общего с ранним токсикозом. Тошнота во второй половине беременности, возникающая как следствие беременности, появляется вследствие того, что увеличивающаяся матка, поднимаясь всё выше в брюшной полости, постепенно сдавливает внутренние органы, в том числе и желудок, нарушая его работу. Даже если у вас нормально протекающая беременность, второй триместр уже может осложнить тошнота. Как возникает тошнота во втором триместре беременности? Когда вы едите, пища сначала поступает в желудок. При беременности гладкая мускулатура желудочно-кишечного тракта становится «ленивой», работает плохо, а матка сдавливает выход из желудка, ещё больше затрудняя его опорожнение и прохождение пищи дальше, в кишечник. Когда вы ложитесь или наклоняетесь, из-за расслабления желудка возможна даже регургитация, обратный заброс содержимого желудка в пищевод. Тошнота после еды при беременности бывает именно поэтому, желудок не в состоянии быстро избавляться от содержимого. Особенно плохо в 3 триместре беременности вы можете чувствовать себя по вечерам и ночью. Тошнота ночью при беременности появляется, потому что в позе лежа обратный заброс содержимого желудка ещё более облегчается, кислое содержимое обжигает пищевод, вызывая изжогу и тошноту. Какая бывает тошнота во время беременности на поздних сроках? — Она связана с приемом пищи и полностью проходит, когда вы голодны.
Даже если у вас нормально протекающая беременность, второй триместр уже может осложнить тошнота. Как возникает тошнота во втором триместре беременности? Когда вы едите, пища сначала поступает в желудок. При беременности гладкая мускулатура желудочно-кишечного тракта становится «ленивой», работает плохо, а матка сдавливает выход из желудка, ещё больше затрудняя его опорожнение и прохождение пищи дальше, в кишечник. Когда вы ложитесь или наклоняетесь, из-за расслабления желудка возможна даже регургитация, обратный заброс содержимого желудка в пищевод. Тошнота после еды при беременности бывает именно поэтому, желудок не в состоянии быстро избавляться от содержимого. Особенно плохо в 3 триместре беременности вы можете чувствовать себя по вечерам и ночью. Тошнота ночью при беременности появляется, потому что в позе лежа обратный заброс содержимого желудка ещё более облегчается, кислое содержимое обжигает пищевод, вызывая изжогу и тошноту. Какая бывает тошнота во время беременности на поздних сроках? — Она связана с приемом пищи и полностью проходит, когда вы голодны. — Тошнота в третьем триместре беременности усиливается, если вы поели слишком плотно, но менее выражена при дробном питании маленькими порциями. — Тошнота в конце беременности больше беспокоит при нарушении диеты, например, если вы позволите себе злоупотребление жаренным и жирным. При правильном питании малыми порциями она беспокоит гораздо меньше, но полностью обычно не исчезает. Надо сказать, что к 35 неделям беременности многие беременные ощущают облегчение, тошнота и отрыжка беспокоят меньше, это связано с опущением дна матки перед родами.
— Тошнота в третьем триместре беременности усиливается, если вы поели слишком плотно, но менее выражена при дробном питании маленькими порциями. — Тошнота в конце беременности больше беспокоит при нарушении диеты, например, если вы позволите себе злоупотребление жаренным и жирным. При правильном питании малыми порциями она беспокоит гораздо меньше, но полностью обычно не исчезает. Надо сказать, что к 35 неделям беременности многие беременные ощущают облегчение, тошнота и отрыжка беспокоят меньше, это связано с опущением дна матки перед родами.
Как убрать тошноту при беременности на поздних сроках?
Тошнота на последнем, 9 месяце беременности неприятна и конечно, беременные ищут, как её убрать. Способов как избавиться, если беспокоит тошнота при беременности на последнем сроке, не так уж и много. Тошнота на последних неделях беременности требует воздействия всего лишь диетой, и не хитрыми приемами, облегчающими освобождение желудка и регургитацию. Таблетки от тошноты при беременности назначаются только в случаях, если ничего не помогает. Диета Лучшее средство от тошноты для беременных это правильное питание. Пища на последних сроках беременности и без этой жалобы должна быть постной, раньше женщины постились перед родами, что не давало малышу набрать большой вес и облегчало роды. И конечно, постная пища помогает беременным от тошноты. Если есть маленькими порциями, употреблять пищу в отварном и тушеном виде, избегать избыточного количества жиров, стимулирующих выделение желчи, тошнить будет намного меньше. Кушайте часто, каждые 3 часа, крохотными, почти детскими порциями. Колено-локтевое положение при беременности Ещё одно эффективное «лекарство» для беременных от тошноты это колено-локтевое положение. В такой позе матка смещается кпереди, и область желудка избавляется от давления, а значит, пища свободно покидает желудок, нигде не задерживаясь. Вам сразу становится легче. Используйте колено-локтевое положение со второй половины беременности примерно через 20 минут после еды. Всего 10-15 минут в такой позе – и вы сразу почувствуете себя лучше. Позы для сна Избавиться от тошноты при беременности помогают позы во время сна, облегчающие освобождение желудка от пищи и предотвращающие заброс его содержимого в пищевод. Вечерняя и ночная тошнота при беременности отступят, если вы будете спать на высокой подушке и на левом боку. Если тошнота при беременности, несмотря на все старания, никак не проходит, что делать дальше решайте вместе со своим гинекологом. На поздних сроках назначаются препараты от тошноты, которые блокируют излишнюю секрецию желудочного сока, при беременности самым безопасным признан Ренни.
Опасные симптомы
Если у вас внезапно возникла головная боль и тошнота при беременности на позднем сроке, это может говорить о повышении артериального давления. Такое бывает при позднем токсикозе. Отеки, чувствительность к яркому свету и резким звукам, головные боли и рвота с тошнотой повод немедленно вызвать скорую помощь, возможно, это преэклампсия, опасное для вас и ребенка состояние. Понос, тошнота и температура при беременности во второй половине могут говорить и кишечной инфекции, а вот сочетание поноса и просто тошноты встречается на последних месяцах…при начале родов. Тошнота при беременности это преходящее состояние, которое вас обязательно покинет с окончанием этого чудесного периода в вашей жизни. Наберитесь терпения, всё будет хорошо.
Источник: http://nedeli.org/nausea_in_pregnancy_articles/ a> 2013 © nedeli.org
Желчнокаменная болезнь / Заболевания / Клиника ЭКСПЕРТ
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Какие факторы способствуют развитию желчнокаменной болезни?
- Принадлежность к женскому полу. По статистике женщины заболевают в 2-3 раза чаще мужчин. Беременность и роды тоже увеличивают шанс развития данного заболевания.
- Возраст. Риск развития болезни увеличивается с каждым годом на 1% у женщин, и 0.5% у мужчин
- Наследственная предрасположенность.
- Избыточная масса тела.
- Избыточное питание с преобладанием жирной пищи.
- Низкокалорийные диеты.
- Нарушение липидного обмена.
- Гормональные нарушения.
- Прием лекарственных препаратов (фибраты, гормональные контрацептивы, октреотид).
- Хронические заболевания кишечника и поджелудочной железы.
- Анатомические изменения желчевыводящей системы.
- Хронические воспалительные заболевания желчевыводящих путей.
- Функциональные билиарные расстройства.
- Эндокринологическая патология (сахарный диабет, гипотиреоз).
Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
Стадии желчнокаменной болезни
I Стадия — начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия — формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия — хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
IV Стадия — осложнения
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Симптомы
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
- тяжести в животе (тяжесть в правом подреберье)
- отрыжка
- тошнота
- запор
- метеоризм
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала. Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
- Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.
- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Другие осложнения
В каких случаях необходимо обследоваться?
- При хронических заболеваниях желудочно-кишечного тракта.
- Если кто-то из Ваших ближайших родственников страдает желчнокаменной болезнью.
- При избыточной массе тела.
- При быстром снижении веса (например, с целью похудения).
- В случае неправильного питания (употребление пищи 1-2 раза в день, прием недостаточного количества жидкости, предпочтение жирной, жареной, острой, копченой, соленой пищи).
- При нарушении обмена липидов (гиперхолестеринемия, дислипидемия).
- При длительном приеме фибратов, гормональных контрацептивов.
- При анатомических аномалиях в желчевыводящей системе.
- При сахарном диабете, заболеваниях щитовидной железы.
- После беременности и родов.
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Диагностика ЖКБ
Первый этап диагностики:
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Второй этап диагностики:
Лабораторные и инструментальные исследования:
- общий анализ крови и мочи
- биохимическое исследование крови
- копрологическое исследование
- фиброгастродуоденоскопия
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
Третий этап диагностики:
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
- определение стадии желчнокаменной болезни
- диагностика и лечение сопутствующих заболеваний
- на основе результатов исследования будут сформированы рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, которые улучшат самочувствие и приведут к выздоровлению
- определение показаний для оперативного лечения
Лечение желчнокаменной болезни
Тактика лечения зависит от стадии заболевания
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
В I стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по активному образу жизни — занятия физкультурой способствуют оттоку желчи, ликвидации ее застоя, уменьшению гиперхолестеринемии
- по нормализации массы тела
- по коррекции эндокринных нарушений (гипотиреоз, сахарный диабет, нарушение обмена эстрогенов и др.)
- по стимуляции синтеза и секреции желчных кислот печенью, нормализации физико-химического состава желчи.
Во II стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию
- по нормализации массы тела, борьбе с гиподинамией
- по коррекции липидного обмена
- по медикаментозному растворению камней с помощью препаратов желчных кислот
В III стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию и нормализации массы тела
- по коррекции липидного обмена и медикаментозному растворению камней
- по купированию приступа желчной колики
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
VI стадия желчнокаменной болезни — оперативное лечение
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Показанием к оперативному лечению больных ЖКБ является:
- острый калькулезный холецистит
- камни общего желчного протока
- гангрена желчного пузыря
- кишечная непроходимость
- хронический калькулезный холецистит с нефункционирующим желчным пузырем («отключенный» желчный пузырь)
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
- открытую и лапароскопическую холецистэктомию
- холедистолитотомию
- холецистостомию
- папиллосфинктеротомию
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Этапы лечения в IV стадии желчнокаменной болезни
Нехирургический этап
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
- клинические проявления
- длительность заболевания и его стадия
- размер камней, их количество, фактор присутствия камней в протоках желчного пузыря
- количество желчных колик в анамнезе, наличие осложнений и сопутствующей патологии
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Хирургический этап
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Постхирургический этап
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
- остановит развитие осложнений постоперационного этапа (медикаментозным методом)
- поможет адаптироваться пациенту к жизни без желчнокаменного пузыря
- составит индивидуальную диету для пациента
- даст рекомендации касательно образа жизни
- с помощью плановых диагностик будет отслеживать состояние пациента. В случае повторного появления осложнений врач гастроэнтеролог назначит соответствующее лечение.
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь — УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Последствия после удаления желчного пузыря
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
Подробнее о постхолецистэктомическом синдроме
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Почему рекомендуется лечить желчнокаменную болезнь в ПолиКлинике ЭКСПЕРТ?
Что Вы получите, обратившись к нам:
- эффективное и безопасное лечение
- современное диагностическое оборудование
- врачи гастроэнтерологи высшей категории, специализирующиеся на лечении данного вида заболеваний.
- совместная консультация врача хирурга и врача гастроэнтеролога
- индивидуальную программу лечения, в соответствии с состоянием заболевания и особенностями Вашего организма
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Рекомендации по питанию
- Сахар — источник эндогенного холестерина, от него следует отказаться.
- Увеличить объем употребления сбалансированных по аминокислотному составу белков.
- Увеличить объем употребления растительных белков: овсяная и гречневая крупы, морские водоросли.
- Приучить себя к регулярному питанию растительными волокнами.
- Избегать употребления бобовых, животных жиров, кофе.
- Пренебрежение завтраком повышает риск развития желчнокаменной болезни.
- Витамины Е и C уменьшают вероятность образования желчных камней.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Если у Вас:
Ничего не болит. Случайно выявили деформацию в желчном пузыре
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
- на периодическое чувство дискомфорта или тупые боли в правом подреберье
- горечь во рту
- метеоризм
- неустойчивый стул со склонностью к диарее.
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Ничего не болит. Случайно выявили хлопья, густую желчь, билиарный сладж в желчном пузыре
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
Есть жалобы. Выявили деформацию желчного пузыря, хлопья, густую желчь, билиарный сладж в желчном пузыре
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Давно выявили камни, но ничего не беспокоит
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
- для определения показаний по проведению хенотерапии — медикаментозного растворения конкрементов с помощью желчных кислот (в случае наличия холестериновых камней)
- для проведения УЗИ, которое определит размеры и формы желчного пузыря, толщину его стенки, количество конкрементов и их величину
- для определения динамики этих показателей с течением времени
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Есть жалобы. Выявили камни в желчном пузыре
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
- показания для проведения медикаментозного растворения камней
- подберет терапию с целью купирования жалоб пациента
- выявит метаболические нарушения, лежащие в основе камнеобразования.
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
- выяснит историю заболевания
- проведет объективные исследования
- определит объем необходимого дополнительного обследования
Есть камни, была 1 колика
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
- для назначения необходимого лечения
- для контроля ситуации и постоянного наблюдения
Эта простая мера:
- снижает риск повторной колики
- препятствует развитию заболевания и осложнений
Есть камни, было 2 колики
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
- для определения тактики лечения
- в случае необходимости – для решения вопроса об оперативном лечении
Необходимо удалить желчный пузырь — что делать?
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
- для определения наличия показаний и противопоказаний к оперативному вмешательству
- при необходимости – для составления плана дополнительного обследования
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Уже удален желчный пузырь. Нужно ли наблюдение врача, и у какого специалиста наблюдаться?
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
- изменение гормональной функции
- изменение концентрационной функции
- нарушения, связанные с изменившимися условиями усвоения пищи в кишечнике.
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
- тошнота
- рвота
- изжога
- ощущение горечи во рту
- метеоризм
- неустойчивый стул
- запор
- частый жидкий стул
- боли в животе
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
- к частым обильным поносам
- к снижению массы тела
- к остеопорозам (нарушениям минерализации костей)
- к авитаминозам, которые проявляются потерей кожной эластичности, мелкими морщинами, шелушением, депигментацией, сухостью кожи, поражением губ (гиперемия, отек, шелушение, образование трещин и корочки, мокнутье в уголках рта), поражением языка (изъязвление сосочков, появление трещин), поражением десен (разрыхление и кровоточивость, ослабление фиксации зубов и их выпадение)
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
Спустя год после удаления желчного пузыря появились прежние симптомы: боли в правом боку, тошнота, жидкий стул
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
- изменение химического состава желчи
- нарушение выведения желчи в двенадцатиперстную кишку
- нарушение моторики желчевыводящих путей
- избыточный рост патогенной микрофлоры в кишечнике
- нарушение переваривания пищи, всасывания питательных веществ
В этом случае необходимо:
- консультация врача гастроэнтеролога-гепатолога
- специализированное ультразвуковое исследование (динамическая эхо-холедохография)
- предметное обследование
- комплексное лечение
- дальнейшее длительное наблюдение
Истории лечения
История №1
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Кислый привкус во рту — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кислый привкус во рту — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неприятный кислый привкус во рту может существенно влиять на настроение и аппетит, изменять вкусовое восприятие блюд. Ощущение всегда появляется после употребления кислых продуктов. Однако если кислый привкус возникает регулярно вне зависимости от характера пищи, сопутствует симптомам диспепсии, следует обратиться за консультацией к врачу для выявления возможных причин.
В некоторых случаях кислый привкус сочетается с неприятным запахом изо рта, что создает дискомфорт в общении.
Разновидности кислого привкуса
В зависимости от причин возникают различные оттенки кислого привкуса:
- кислый с металлическим привкусом;
- кисло-горький;
- кисло-сладкий.
Причины появления кислого привкуса во рту
Наиболее распространенной причиной появления кислого привкуса во рту являются патологии желудочно-кишечного тракта.
В большинстве случаев кислый вкус появляется при регургитации (обратном забросе) части желудочного содержимого в ротовую полость. При этом помимо кислого привкуса может ощущаться жжение в эпигастральной области, першение или ощущение кома в горле. Если вышеперечисленные симптомы появляются утром после сна, отдыха лежа после приема пищи, при наклонах туловища вперед и вниз (например, при завязывании шнурков), то, скорее всего, речь идет о гастроэзофагеальной рефлюксной болезни. Подобные симптомы могут сопровождать грыжу пищеводного отверстия диафрагмы. Они проявляются постоянным кислым привкусом, изжогой, одышкой в ночное время, болями в груди и животе.
Если кислый привкус сопровождается болями в животе, возникающими натощак или после еды, тошнотой, чувством тяжести, следует обратиться к терапевту или гастроэнтерологу для исключения гастрита и язвенной болезни желудка.
Одной из главных причин развития этих заболеваний является бактерия Helicobacter pylori (H. pylori).
Гастрит и язвенная болезнь характеризуются сезонностью проявлений – они чаще обостряются осенью и весной. Однако причина этого явления до сих пор не ясна.
Кисло-горький привкус часто ассоциирован с заболеваниями печени и желчевыводящих путей (гепатит, желчнокаменная болезнь).
Появление этого симптома связано с приемом жирной и жареной пищи, употреблением алкоголя. Кисло-горький привкус может сопровождаться болями в правом подреберье, тошнотой и рвотой.
Происходит обратный заброс желчи через желудок и пищевод в ротовую полость, где сосочки языка воспринимают вкус смеси желчи и желудочного содержимого.
Кислый привкус может возникнуть при нарушении микрофлоры полости рта при кариесе, стоматите, гингивите, пародонтите.
Иногда при этих заболеваниях в ротовую полость попадает небольшое количество крови, и возникает специфический кисло-металлический привкус.
Глоссит – воспаление языка, возникающее по разным причинам (инфекционные, травматические, биохимические, например, дефицит витамина В12). Приводит к нарушению восприятия вкуса сосочками языка. В результате формируются неприятные ощущения, в том числе кислый или кисло-металлический привкус.
В стоматологии в настоящее время широко применяются металлокерамические зубные протезы. В зависимости от металла, использованного при изготовлении протеза, в некоторых случаях возникают жалобы на металлический или кислый вкус во рту, сухость, жжение и боль. У людей с подобными жалобами часто отмечаются нарушения желудочно-кишечного тракта и эндокринной системы, что влияет на состав слюны и ее защитные и буферные свойства. Пациенты, использующие зубные протезы и имеющие сопутствующую патологию, подвержены нарушению микрофлоры полости рта и развитию воспалительных заболеваний, что также является причиной появления неприятного привкуса и запаха во рту.
Кисло-горький привкус может появиться при развитии воспаления лунки зуба после его удаления (альвеолит).
Кислый привкус сопровождается неприятным запахом, который обусловлен активностью бактерий в области воспаления.
Сахарный диабет является одной из причин появления неприятного кисло-сладкого привкуса, который сопровождается запахом ацетона изо рта.
Нередко эти признаки сигнализируют о высоком уровне глюкозы в крови, что требует лечения.
Среди физиологических причин появления кислого привкуса можно выделить беременность. В этот период повышается уровень прогестерона, что приводит к ряду изменений в организме женщины: меняется мышечный тонус, и сфинктеры несколько расслабляются, что ведет к частичному обратному забросу желудочного содержимого в ротовую полость и появлению кислого привкуса. Рост плода вызывает сдавливание внутренних органов. На большом сроке гестации желудок поджимается кверху и вмещает в себя меньшее количество пищи, чем до беременности, что также способствует регургитации. Также меняется восприятие вкуса, что влияет на пищевые предпочтения.
Некоторые психические расстройства (депрессия, навязчивые состояния, вкусовые галлюцинации) могут приводить к появлению специфических привкусов во рту, в том числе и кислого.
Также не стоит забывать о самых обычных причинах неприятного привкуса: отсутствие гигиены полости рта, употребление в пищу некоторых продуктов (чеснока, лука, капусты и др.), злоупотребление табаком и алкоголем.
К каким врачам обращаться?
Появление кислого привкуса во рту требует обращения к врачу терапевтического профиля: терапевту или педиатру. После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация гастроэнтеролога, хирурга, стоматолога, эндокринолога, гинеколога.
Диагностика и обследование при появлении кислого привкуса во рту
В ходе обследования применяют лабораторные и инструментальные методы. Проводят:
- клинический анализ крови;
Тошнота после еды — ранняя беременность
Вы беременны. Поздравляю!
Однако тошнота и другие симптомы беременности на ранних сроках могут ослабить ваше волнение в первом триместре.
Тошнота после еды — частая жалоба на ранних сроках беременности.
Читайте дальше, чтобы узнать, что вызывает это и как справиться с этим раздражающим симптомом беременности.
Тошнота после еды на ранних сроках беременности
Во время беременности повышение уровня гормонов вызывает изменения в пищеварительной системе и организме.Это означает, что пища, которую вы едите, дольше находится в тонком кишечнике.
Это может способствовать появлению тошноты после еды несколькими способами:
- Повышенный уровень эстрогена . Это может вызвать кратковременную тошноту, вздутие живота и рвоту или сочетание всех трех факторов.
- Повышенный уровень хорионического гонадотропина человека ( hCG ). Считается, что этот гормон, который организм начинает вырабатывать при следующем зачатии для поддержания слизистой оболочки матки, вызывает утреннее недомогание
- Повышение уровня прогестерона . Это может вызвать расслабление сфинктеров в нижней части пищевода, вызывая тошноту и изжогу.
Эти гормоны могут быть косвенными причинами любых изменений, например тошноты после еды на ранних сроках беременности. Другая возможная причина — недостаток витамина B6 в рационе.
Как быстро вы заболели во время беременности?
Некоторые женщины не испытывают тошноты во время беременности. Тошнота после еды чаще всего начинается примерно на 6 неделе беременности, когда уровень гормонов действительно начинает расти.
Другие женщины, однако, могут чувствовать тошноту уже на 4 неделе беременности (то есть всего через 2 недели после зачатия).
У некоторых женщин тошнота возникает часто, у некоторых возникает только тошнота во время беременности, а у других тошнота возникает только из-за определенных запахов или продуктов. Каждый человек испытывает тошноту во время беременности по-разному, и ваше общее состояние здоровья может играть в этом роль.
Независимо от того, вызвана ли тошнота из-за того, что вы съели один конкретный продукт, или вас просто постоянно тошнит, домашний тест на беременность может подтвердить, беременны ли вы или происходит что-то еще, например, ужасный желудочный грипп.
Что помогает облегчить тошноту после еды во время беременности?
Чтобы справиться с тошнотой после еды, вы можете попробовать один или все следующие советы:
- Корень имбиря облегчает тошноту и успокаивает желудок. Пейте его, смоченным в горячей воде, или добавляйте в еду и готовку. Раньше имбирный эль предлагали от тошноты, но оказалось, что он менее эффективен, чем корень имбиря .
- Лимон — еще одно натуральное средство от тошноты. Несколько ломтиков в горячей воде могут успокоить расстройство желудка, особенно между приемами пищи
- Понюхайте масло мяты перечной, чтобы уменьшить тошноту.Было бы полезно держать немного масла рядом с кроватью, чтобы вы могли понюхать его перед тем, как встать утром, чтобы не расстроить желудок
- Принимайте витамины для беременных, когда ваш желудок успокоится и, если возможно, после еды
- Пейте много жидкости каждый день, подышите свежим воздухом и прополощите рот после еды, чтобы облегчить тошноту. Это может улучшить ваше настроение и ваше физическое здоровье.
- Вы также можете попробовать жевать жвачку. Как ни странно это звучит, у некоторых женщин жевательная резинка — это способ облегчить тошноту.
Все, что может помочь вам почувствовать себя лучше, стоит попробовать.
Чувство сытости после еды
Помимо тошноты после еды в течение первого триместра, очень часто бывает вздутие живота и чувство сытости.
Это связано с прогестероном, который расслабляет гладкие мышцы пищеварительной системы. Это означает, что пища движется по пищеварительному тракту намного медленнее.
Это замедление работы пищеварительного тракта дает больше времени для того, чтобы все питательные вещества из пищи всасывались в кишечнике и достигли вашего растущего ребенка.
Однако это также может вызвать вздутие живота и тошноту. Вся пища, которую вы едите, будет медленнее перемещаться по вашему телу; добавление большего количества или более крупных приемов пищи вызывает скопление пищи в кишечнике.
По мере того, как ребенок становится больше, ваши органы и пищеварительный тракт сдавливаются, вызывая дискомфорт из-за несварения желудка и изжоги. Если вы решите есть меньше еды, это может привести к недоеданию, что отразится на вашем здоровье и, возможно, на здоровье и развитии вашего ребенка.
Один совет — чаще есть небольшими порциями.Это может улучшить ваш аппетит. Легкая еда может быть полезна для пищеварительного тракта, предотвращая скопление пищи в кишечнике, вызывающее вздутие живота и тошноту после еды.
Тошнота после еды на ранних сроках беременности — мальчик или девочка?
Уровни гормона беременности ХГЧ, вызывающего утреннее недомогание, обычно выше у матерей, беременных младенцами женского пола.
Но беременная женщина определенно может испытывать тошноту после еды и даже сильное утреннее недомогание, когда вынашивает мальчика.
Некоторые рассказы старых жен предполагают, что продукты, вызывающие тошноту, являются ключом к разгадке того, есть ли у вас мальчик или девочка. Но есть мало доказательств, подтверждающих это.
Прочтите, пожалуйста, эту замечательную статью о Мальчик или девочка — Что у меня есть? 16 Old Wives Tales для получения дополнительной информации.
Что делать, если тошнота не проходит во время беременности?
Состояние, называемое гиперемезисом беременных, встречается примерно в 2% беременностей.
Она включает симптомы сильной и постоянной рвоты и представляет собой состояние, которое ставит под угрозу ваше здоровье и здоровье вашего ребенка.
Если вы не можете пить или пить и у вас постоянная тошнота после еды, усталость и потеря веса, это признаки гиперемезиса.
Если у вас есть какие-либо из этих признаков или симптомов, обратитесь к своему лечащему врачу или врачу за дополнительными советами. Вам может потребоваться госпитализация для лечения обезвоживания.
Читать Когда утренняя болезнь классифицируется как Hyperemesis Gravidarum? для получения дополнительной информации.
Чувство тошноты после еды является признаком беременности?
Тошнота после еды — частый ранний признак беременности.Но тошнота не всегда является первым (или единственным) симптомом, который женщины испытывают в первом триместре.
Некоторые женщины ощущают вздутие живота после еды, чувство усталости, тошноту и капризность; другие могут просто заметить нежность в груди.
Это, конечно, из-за гормонов. Вы можете испытать одно, несколько или даже все из них во время беременности.
Вы найдете информацию о других признаках беременности в Симптомы беременности | 16 признаков беременности.
Лекарство от тошноты при беременности
Если симптомы тошноты после еды сохраняются, несмотря на изменения в рационе питания или использование природных средств, врач может порекомендовать лекарства.
Вот список лекарств, используемых для лечения тошноты и рвоты во время беременности:
Пиридоксин
Пиридоксин (витамин B6) считается терапией первой линии при тошноте и может приниматься вместе с другими лекарствами, называемыми противорвотными (противорвотные и тошнотворные).
Доксиламин с пиридоксином
Таблетки с замедленным высвобождением, сочетающие доксиламин (10 мг) и пиридоксин (10 мг), уже много лет доступны в Канаде для лечения тошноты во время беременности.
Аналогичный продукт, Debendox, был добровольно снят с продажи в Австралии в 1983 году после заявлений о том, что он вызвал врожденные дефекты.
Последующие исследования показали, что это утверждение было необоснованным. Тем не менее, в течение 30 лет австралийским женщинам отказывали в этом безопасном и эффективном лечении.
Эти два лекарства можно приобрести отдельно в Австралии.
Метоклопрамид
Метоклопрамид классифицируется как препарат категории А при беременности и является наиболее часто назначаемым противорвотным средством при беременности.
Эта классификация может показаться обнадеживающей с точки зрения безопасности, но не дает никаких указаний на эффективность препарата.
Многие беременные женщины сообщают, что метоклопрамид не ослабил их тошноту, но не усугубил ее.
Ондансетрон
Хотя данные о безопасности ондансетрона при беременности ограничены, его часто назначают женщинам с гиперемезисом беременных.
Не рекомендуется в качестве терапии первой линии, особенно в первом триместре беременности.
Ондансетрон обычно вызывает запоры и вздутие живота, что может быть проблемой во время беременности. Чтобы уменьшить этот побочный эффект, рекомендуется использовать слабительные и ограничить прием ондансетрона
.Миртазапин
Миртазапин — антидепрессант и альтернатива, когда другие противорвотные средства не справляются с гиперемезисом.Его следует использовать только под наблюдением врача.
Кортикостероиды
Применение кортикостероидов следует ограничивать беременным женщинам с тошнотой и рвотой, которые трудно контролировать.
Женщины должны проходить регулярное медицинское наблюдение, чтобы исключить длительный прием стероидов.
Кортикостероидов лучше избегать в первые 10 недель беременности из-за возможной связи с расщелиной губы и неба.
Другие виды лечения
Кислотный рефлюкс, изжога и вздутие живота могут усугубить тошноту во время беременности.
Вы можете безопасно использовать антациды на основе кальция. Другие методы лечения включают ингибиторы протонной помпы и блокаторы h3, которые снижают количество кислоты, вырабатываемой в желудке.
Женщины, страдающие длительной рвотой, могут подвергаться риску дефицита тиамина или витамина B1. Ваш лечащий врач может порекомендовать вам добавку тиамина.
Поговорите со своим врачом или акушеркой за советом и информацией о том, что вам подходит.
Альтернативные методы лечения тошноты при беременности
Альтернативные методы лечения — это те виды лечения, которые не входят в стандартное лечение, обычно назначаемое врачами.
Некоторые женщины во время беременности обращаются к дополнительным методам лечения, чтобы уменьшить такие симптомы, как тошнота и вздутие живота. Эти методы лечения обычно включают акупунктуру или точечный массаж.
Иглоукалывание — это древняя терапия, при которой в определенные точки тела вводят тонкие иглы для облегчения определенных состояний и их симптомов. При тошноте обработка точки акупунктуры PC6 на внутренней стороне предплечья безопасно и эффективно снижает тошноту во время беременности.
Всегда проверяйте, имеет ли ваш специалист по иглоукалыванию квалификацию и опыт лечения беременных женщин.
Акупрессура, или рефлексология, работает по тем же принципам для облегчения симптомов, за исключением того, что вместо того, чтобы вводить иглы, вы оказываете давление на точки. Вы или ваш партнер можете делать это дома.
Всегда посоветуйтесь со своим врачом, прежде чем начинать какие-либо новые методы лечения.
Как долго длится утреннее недомогание при беременности?
Утреннее недомогание обычно начинается примерно на 6 неделе и заканчивается примерно в конце первого триместра с пиком между 8 и 10 неделями.
Хотя эти недели могут показаться чрезмерно длинными, есть странное утешение в том, что вы знаете, что ваши гормоны делают свою работу, а ваш ребенок растет.
К сожалению, у некоторых женщин тошнота, дискомфорт и даже рвота периодически возникают на протяжении всей беременности.
Тошнота и спазмы в желудке даже в лучшие времена не приносят удовольствия.
Некоторые отличные лекарства можно найти в Утренняя болезнь — 10 лучших средств от утренней болезни.
Почему запахи вызывают тошноту при беременности?
Это научный факт, что высокий уровень эстрогена увеличивает вашу чувствительность к запаху.
Когда вы беременны, вы производите гораздо более высокий уровень эстрогена.Эта чувствительность может повлиять на ваш желудок, а это значит, что каждый запах в мире будет беспокоить вас в течение девяти месяцев.
Посмотрим правде в глаза! Некоторые запахи хуже других, поэтому избегайте тех, которые вызывают тошноту во время беременности.
Причины тошноты после еды во время беременности
Тошнота — один из самых распространенных симптомов беременности, который часто возникает у беременных после еды. Это чаще встречается в первом триместре беременности и обычно проходит до начала второго триместра.Соблюдая определенные лечебные процедуры, вы можете значительно уменьшить симптомы тошноты во время беременности. Очень важно знать, какие продукты питания вызывают тошноту. Лучше всего ежедневно составлять таблицу, чтобы понимать, какие продукты питания вызывают.
Причины тошноты после еды при беременности
Медицинская наука еще не пришла к точной причине тошноты после еды во время беременности, но считается, что они следующие:
- Повышение уровня гормонов во время беременности, приводящее к кислотному рефлюксу в организме.
- Изменения в пищеварительной системе. Баланс бактерий в кишечнике изменяется, что означает, что пища остается в тонком кишечнике в течение более длительного периода времени. Это приводит к дискомфорту в желудке и к тошноте
- Слабость мышц живота увеличивается во время беременности. Если у вас жирная пища, и без того ослабленная пищеварительная система работает еще медленнее. Значит, это может привести к тошноте.
Также читайте: Лучшая еда, которую следует избегать во время беременности
Факторы риска тошноты после еды во время беременности
Утреннее недомогание или тошнота могут быть обычным явлением во время беременности, но у некоторых женщин вероятность заражения выше, чем у других.Некоторые факторы риска тошноты после еды у беременных:
- В анамнезе мигрень или другие формы головных болей при предыдущих беременностях.
- Если вы ждете близнецов, вероятность тошноты увеличивается.
- Некоторые органы здравоохранения даже заявляют, что женщины, ожидающие девочку, более подвержены тошноте, чем беременные мальчиком.
Остерегайтесь этих симптомов тошноты
Если вы страдаете от сильной тошноты, остерегайтесь ее последствий.Это может привести к обезвоживанию или потере веса. Это из-за тяжелого состояния гиперемезиса беременных, при котором необходимо лечение. Возможно, вам придется принять внутривенную жидкость или другие лекарства. Немедленно обратитесь к врачу, если возникают постоянные приступы тошноты. Возможно, вам придется принять внутривенную жидкость или другие лекарства. Очень важно следить за этими состояниями, поскольку они могут повлиять на здоровье ребенка.
Некоторые симптомы этого тяжелого состояния, на которые следует обратить внимание, включают:
- Многократная рвота днем и ночью.Кроме того, основным симптомом может быть дискомфорт во сне.
- Темные или кровяные пятна при рвоте.
- Лихорадка, сопровождающаяся болями в животе.
- Невозможно удерживать жидкость даже 24 часа.
Также читайте: Меры предосторожности во время 1 триместра беременности
Если вы обнаружите у себя какой-либо или все из этих симптомов тошноты, немедленно обратитесь к врачу, так как немедленно требуется диагностика и лечение.
Поскольку большинство женщин, вероятно, обнаруживают, что приступы тошноты исчезают после первого триместра, важно, чтобы они знали время, в течение которого им нужно это терпеть.Большинство женщин замечают, что приступы тошноты уменьшаются или даже полностью исчезают после окончания первого триместра и стабилизации уровня гормонов. Если вы вынашиваете близнецов, вас может подстегнуть еще более сильная тошнота, потому что количество гормонов, протекающих через ваш организм, также увеличивается вдвое.
Подробнее о женском здоровье
7 причин и способы лечения
- Распространенные причины тошноты после еды включают пищевую аллергию, стресс и беременность.
- Если тошнота длится более двух дней или не поддается домашним средствам, обратитесь к врачу.
- Для лечения тошноты после еды жуйте имбирь, медленно пейте холодную воду и ограничивайте физическую активность.
- Посетите справочную библиотеку Insider Health Reference, чтобы получить дополнительные советы.
Большинство людей в какой-то момент своей жизни испытывали тошноту — чувство тошноты и расстройства в желудке, которое может вызвать у вас рвоту.
У некоторых это неприятное ощущение возникает после еды, обычно через 30-60 минут после еды и может длиться от одного до трех часов, — говорит Джесси П. Хоутон, доктор медицины, FACG, старший медицинский директор отделения гастроэнтерологии в SOMC Gastroenterology Associates. .
Если вы действительно испытываете тошноту после еды, вот семь наиболее частых причин и способы их лечения.
1. Беременность Связанные 6 натуральных домашних средств от тошноты
Тошнота во время беременности возникает не только по утрам, но и после обеда, ужина или перекуса.
Это потому, что беременные вырабатывают гормон хорионический гонадотропин человека (ХГЧ), побочным эффектом которого является тошнота.
«Повышение уровня эстрогена или изменение баланса бактерий в кишечнике во время беременности может быть еще одной причиной усиления тошноты после еды», — говорит Никет Сонпал, доктор медицины, терапевт и гастроэнтеролог.
2. Пищевое отравление
Хорошо известно, что пищевое отравление может вызывать тошноту.Эти продукты заражены вирусом или бактериями, которые нарушают работу желудочно-кишечного тракта, вызывая тошноту и, часто, рвоту, говорит Хоутон.
Обычно бактерии, вызывающие пищевое отравление, умирают при воздействии температур выше 140 градусов по Фаренгейту. Вот почему расфасованные и сырые продукты, такие как салат, фрукты и недоваренное мясо, являются частыми виновниками пищевого отравления, поскольку они сырые, говорит Сонпал.
Если вы также страдаете диареей, лихорадкой, рвотой и спазмами желудка, то, скорее всего, ваша тошнота вызвана пищевым отравлением.
Важно: Немедленно обратитесь к врачу, если вы испытываете кровавую рвоту или дефекацию, сильную боль, нечеткое зрение или диарею в течение более трех дней.
3. Пищевая непереносимость или аллергия
Когда вы едите что-то, на что у вас аллергия или непереносимость, иммунная система вашего организма реагирует химическими веществами, такими как иммуноглобулин E (IgE) и гистамин, которые могут вызывать такие симптомы, как тошнота. Sonpal.
Наиболее распространенными видами пищевой аллергии являются:
Если вы считаете, что тошнота вызвана аллергией, пройдите тестирование у аллерголога, который поможет вам определить, какие продукты могут быть виноваты.
4. Гастроэзофагеальная рефлюксная болезнь Сопутствующие 5 лучших домашних средств от кислотного рефлюкса
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), также известная как кислотный рефлюкс, возникает, когда желудочная кислота проникает в пищевод, вызывая его воспаление, что может вызвать тошноту, говорит Дэвид Д. Кларк, доктор медицины, клинический доцент кафедры заслуженной гастроэнтерологии и заместитель директора больницы. Центр этики Орегонского университета здоровья и науки.
Если вы также страдаете изжогой, затрудненным глотанием, хроническим кашлем и нарушением сна, ваша тошнота может быть вызвана ГЭРБ.
Примечание: ГЭРБ не опасна для жизни, но продолжающееся воспаление пищевода может привести к более серьезным проблемам, таким как эзофагит, и может потребовать дальнейшего лечения и даже хирургического вмешательства.
Лечение ГЭРБ включает:
- Прием безрецептурных антацидов, таких как Тумс и Пепто Бисмол.
- Использование рецептурных лекарств, таких как фамотидин и циметидин, снижает или блокирует выработку кислоты.
- Операция, такая как фундопликация, при которой верхняя часть желудка оборачивается вокруг пищевода, что укрепляет клапан между двумя органами.
5. Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) поражает толстую кишку и вызывает такие симптомы, как вздутие живота, спазмы и тошнота.
«Точной причины обострения СРК нет. Однако большинство симптомов, таких как рвота, имеют тенденцию ухудшаться после употребления трудно перевариваемой пищи», — говорит Сонпал.«Иногда тошнота при СРК также возникает из-за определенных пищевых продуктов, лекарств или стресса».
Лечение СРК включает:
- Избегание продуктов, вызывающих симптомы
- Регулярные упражнения
- Питье большого количества жидкости
- Удаление продуктов, вызывающих газы, таких как глютен или FODMAP
- Прием пищевых добавок или слабительных
- антидепрессант
6. Заболевание желчного пузыря
Большинство вариантов заболевания желчного пузыря приводят к тошноте после еды.Это потому, что этот орган работает, чтобы протолкнуть желчь в тонкий кишечник и помочь пищеварению.
Медицинский термин: Заболевание желчного пузыря — это любое заболевание, поражающее желчный пузырь. Примеры включают холецистит, камни в желчном пузыре и гангрену.
«Если отток желчи затруднен, например, из-за желчного камня, растяжение желчного пузыря или связанных с ним протоков может привести к тошноте», — говорит Кларк.
Другие признаки заболевания желчного пузыря включают:
- Пожелтение кожи или белков глаз,
- Лихорадку
- Озноб
- Боль в правой части живота
- Темная моча
При появлении вышеуказанных симптомов обратитесь к врачу, который поставит вам диагноз и назначит соответствующее лечение.Заболевание желчного пузыря редко бывает опасным для жизни.
7. Беспокойство или стресс
Как будто стресса и беспокойства недостаточно, чтобы справиться с ними самостоятельно, эти проблемы с психическим здоровьем также могут вызывать желудочно-кишечные проблемы, такие как тошнота или диарея.
«Гормоны стресса могут влиять на сокращение нашего желудочно-кишечного тракта, замедляя или ускоряя его», — говорит Хоутон.
Чтобы определить, вызывает ли беспокойство тошноту после еды, ведите дневник, когда вы чувствуете тревогу и когда вас тошнит.Таким образом, вы можете заметить любые закономерности между ними.
К методам снижения стресса относятся:
- Медитация
- Дыхательные упражнения
- Регулярные упражнения
- Ставка перед собой реалистичных целей
- Работа с психиатром
Как уменьшить тошноту
- Ограничение активности сразу после еды
- Ешьте небольшими порциями, часто
- Употребляйте имбирь
- Медленно пейте холодную прозрачную жидкость
- Избегайте известных провоцирующих продуктов
- Не чистите зубы сразу после еды
- Употребляйте мягкую пищу, например, хлеб
Вывод инсайдера
Такие факторы, как беременность, СРК и стресс, могут вызывать у людей тошноту после еды.
По словам Кларка, вам следует обратиться к врачу, если:
- Ваша тошнота длится более двух дней
- Вы обезвожены из-за диареи или рвоты
- У вас рвота дольше одного дня
- Домашнее лечение не t работает
- У вас усиливается боль в животе
Если вы испытываете тошноту после еды, попробуйте жевать имбирь, медленно выпейте холодную воду или ограничьте свою активность, пока это чувство не пройдет.
Тошнота сразу после еды: каковы причины?
Часто бывает, что тошнота может возникнуть сразу или через несколько часов после переедания, и это может быть чем-то нормальным.Но если это состояние продолжается регулярно, возможно, что-то не так. В этой статье будут изучены причины тошноты после еды, от легкой до сильной.
Причины тошноты после еды?
Пищевое отравление
Вы когда-нибудь испытывали пищевое отравление? Когда пища плохо приготовлена или вы забываете правильно ее хранить, она может стать питательной средой для бактерий или, в некоторых случаях, вирусов, что сделает вашу пищу зараженной. Когда вы едите зараженную пищу, через некоторое время вы можете почувствовать тошноту.Еще одна причина тошноты после еды — «желудочный грипп». Вы можете заразиться этим вирусом, если съедите зараженную пищу или вступите в тесный контакт с кем-то, кто уже стал жертвой этого вируса.
Аллергия
Аллергия или непереносимость определенных продуктов также могут вызывать тошноту после того, как вы их съели. Люди часто проявляют непереносимость определенных продуктов, содержащих лактозу, глютен или продуктов, которые вызывают образование газов в кишечнике. Если у вас пищевая аллергия, сразу после еды вы почувствуете тошноту.Кроме того, вы также столкнетесь с некоторыми другими симптомами, такими как опухшее лицо или губы, и вам будет трудно дышать или глотать. Если вы оказались в такой ситуации, не ждите, пока все наладится само по себе. Немедленно обратитесь за медицинской помощью к ближайшему к вам гастроэнтерологу. Вы можете позвонить специалистам Диагностического центра Гастроэнтерологии по телефону 281-357-1977.
Беременность
Во время беременности гормоны быстро меняются, и вы можете многократно чувствовать тошноту в течение дня.Чувства у каждой женщины разные. Некоторые могут почувствовать тошноту перед едой, а другие могут почувствовать тошноту сразу после еды. Это состояние обычно начинается в начале второго месяца беременности и заканчивается примерно на четвертом месяце. Не о чем беспокоиться, поскольку эти чувства не причиняют вреда ни ребенку, ни матери.
Суженные артерии
Если по какой-либо причине артерии кишечника начинают сужаться, это вызывает сопротивление кровотоку в кровеносных сосудах и может вызвать тошноту.
Лекарства
Если вы принимаете определенные лекарства, такие как обезболивающие или антибиотики, вы почувствуете тошноту. По окончании лечения чувство тошноты исчезнет.
Когда следует обращаться за медицинской помощью?
Обычно, если вы чувствуете тошноту после еды, это не что-то очень серьезное. Однако, если симптомы сохраняются в течение недели или ваше состояние ухудшается, вам следует немедленно обратиться за помощью.
Советы по предотвращению тошноты
- Избегайте продуктов, богатых клетчаткой
- Вместо нескольких обильных приемов пищи переходите на частые приемы пищи небольшими порциями
- Сосредоточьтесь на продуктах, которые легко усваиваются, например на белом рисе, крекерах, сухих тостах
- Если вас тошнит, ограничьте еду и продолжайте пить
- Пососите мяту или попробуйте жевательную резинку
Если вы плохо себя чувствуете или хотите пройти плановый осмотр у сертифицированных гастроэнтерологов в районах Томбола и Северного Хьюстона, позвоните по телефону 281-357-1977.
Утреннее недомогание
Утреннее недомогание — это тошнота и рвота, которые испытывают многие женщины во время беременности. От него страдают от 70 до 85 процентов беременных женщин.
Хотя это часто называют утренним недомоганием, вы можете почувствовать себя плохо в любое время дня.Многие женщины (около 80%) чувствуют себя плохо в течение дня.
Утреннее недомогание связано с изменением уровня гормонов во время беременности.
Некоторым женщинам посчастливилось не страдать от утреннего недомогания, а у других состояние может быть настолько тяжелым, что их нужно госпитализировать.
Признаки и симптомы
Симптомы утреннего недомогания обычно включают тошноту и рвоту, которые часто появляются примерно на 5 или 6 неделе беременности.
Симптомы могут ухудшиться примерно через 9 недель, но имеют тенденцию улучшаться к 16-18 неделям.
У 15–20 процентов беременных симптомы сохраняются до третьего триместра, а у 5 процентов женщин — до родов.
Вредит ли моему ребенку утренняя тошнота?
Тошнота и рвота не повлияют на ваши шансы на здоровую беременность. Интересно, что у женщин, которые испытывают легкое утреннее недомогание, как правило, меньше выкидышей и мертворождений по сравнению с теми, кто не испытывает утреннего недомогания.
У небольшого количества женщин может возникнуть более сильная тошнота и продолжительная рвота, требующие медицинской помощи.
Поговорите со своей акушеркой или врачом, если у вас есть:
- Признаки обезвоживания (темная моча или головокружение при вставании)
- повторяющаяся рвота в течение дня (особенно если вы видите кровь в рвоте)
- боль или спазмы
- потеря веса от 2 до 3 кг.
Как справиться с утренним недомоганием
Хотя мы не уверены в причинах тошноты и рвоты во время беременности, мы знаем, что изменение диеты может облегчить ваш дискомфорт.
Оставайтесь гидратированными
- Если вас постоянно рвет, очень важно пить жидкость, чтобы не обезвоживаться. Лучше переносятся напитки, содержащие сахар — пейте понемногу каждые 15 минут. Попробуйте потягивать лимонад, ликер, напитки с электролитом или глюкозой, имбирное пиво, минеральную или газированную воду.
- Пососите ледяные шесты, замороженный фруктовый сок, ледяные блоки, замороженный йогурт или замороженное ароматизированное молоко.
- Jelly легче подавить.
- Избегайте напитков с высоким содержанием кислоты, таких как апельсиновый сок, поскольку они могут вызвать раздражение желудка.
Попробовать имбирь
Имеются данные о том, что имбирь действует как лечебное средство на травах и может помочь справиться с тошнотой у беременных женщин. Во многих культурах имбирь используется для облегчения пищеварения.
Имбирь можно принимать в нескольких формах:
- Напиток из половины чайной ложки измельченного имбиря, растворенного в чае
- теплый напиток из тертого корня имбиря в стакане горячей воды
- имбирное пиво (безалкогольное)
- глазурь или кристаллизованный имбирь
- Печенье со вкусом имбиря
- сердечный.
Вы можете приготовить собственный имбирный ликер, варив на медленном огне большой измельченный корень имбиря и два стакана воды в течение 20 минут. Процедите, добавьте 1 столовую ложку меда, охладите и используйте как ликер с минеральной водой.
Выбирайте здоровые продукты
По мере ослабления рвоты попробуйте больше питательных напитков:
- цельное молоко или молоко с пониженным содержанием жира (можно), смешанное с газированной водой
- фруктовые соки, овощные соки и нектары (при необходимости разбавить водой)
- напитки с пищевой добавкой, такие как Sustagen
- молочные коктейли или фруктовые коктейли
- супы — они лучше переносятся при комнатной температуре, чем при очень горячих или очень холодных.
Ешьте небольшими порциями
- Ешьте небольшое количество углеводов каждые полчаса. Например:
- сухарики
- 1 столовая ложка риса, макаронных изделий или хлопьев для завтрака
- 1 чайная ложка банана или других фруктов.
- Ешьте небольшое количество углеводов за 10 минут до основных приемов пищи.
- Ешьте небольшими порциями, но ешьте чаще.
- Избегайте пить жидкости во время еды.
Обезжиренные продукты
Продукты с низким содержанием жира могут легче перевариваться и помогают уменьшить дискомфорт от переедания.
Включите в свой рацион следующие продукты:
- сухие тосты с медом, джемом или вегемитом
- соленые крекеры и сыр без добавок
- желе и заварной крем
- Попкорн или сухие завтраки
- тушеные, консервированные, свежие или сушеные фрукты
- рис, макароны или лапша
- тушеные, вареные или свежие овощи
- супов.
Продукты, которых следует избегать
Эти продукты могут вызвать расстройство желудка:
- жирные или жареные продукты
- густые сливочные подливки или супы
- сладких продуктов, таких как шоколад, сладкие десерты, торты и выпечка
- орехи и стружка
- Овощи с сильным запахом
- кофе, чай, какао, напитки кола
- острые или жирные продукты
- Хлеб из непросеянной муки и с высоким содержанием клетчатки.
Другие полезные советы по борьбе с утренним недомоганием
- Часто ешьте небольшое количество пищи. Старайтесь есть 5–6 небольших приемов пищи в день.
- Не пропускайте приемы пищи. Пустой желудок может вызвать тошноту.
- Не торопитесь поесть.
- Практикуйте техники релаксации.
- Носите свободную одежду.
- Подышать свежим воздухом, посидеть в саду и поесть.
- Сядьте прямо во время еды.
- Отдыхайте после еды, но не лежа на полу. Используйте подушки, чтобы приподнять голову и плечи.
- Хорошо пережевывайте пищу.
- Если вставать по утрам сложно, перекусите чем-нибудь вроде сухих тостов или соленых крекеров, прежде чем вставать.
- Приготовьте и заморозьте продукты в хороший день, чтобы они были готовы к вашим «выходным» дням.
- По возможности избегайте нахождения на кухне или рядом с ней во время приготовления пищи.
- Принимайте добавки витамина B6 (от 10 до 25 мг 3 раза в день), так как это может уменьшить симптомы тошноты от легкой до умеренной.За дополнительной информацией обращайтесь к своему врачу или акушерке.
- Иглоукалывание, акупрессура и гипноз могут быть полезны некоторым женщинам.
- Откажитесь от сигарет и избегайте сигаретного дыма.
- Не принимайте таблетки железа, если это не предписано врачом.
Дополнительная информация
Если у вас есть постоянные проблемы с утренним недомоганием, ваш врач или акушерка могут направить вас к диетологу больницы.
Куда обратиться за помощью
Помните
- Более 70 процентов беременных женщин заболевают утренним недомоганием.
- Есть несколько простых шагов, которые можно предпринять, чтобы облегчить симптомы тошноты и рвоты.
- Если ваша рвота становится сильной, или вы начинаете испытывать боль или спазмы, обратитесь за советом к своему врачу или акушерке.
Благодарности
Служба охраны здоровья женщин и новорожденных
Эта публикация предназначена только для образовательных и информационных целей. Это не замена профессиональной медицинской помощи.Информация о терапии, услуге, продукте или лечении не подразумевает одобрения и не предназначена для замены совета вашего лечащего врача. Читатели должны иметь в виду, что со временем актуальность и полнота информации могут измениться. Все пользователи должны проконсультироваться с квалифицированным медицинским работником для постановки диагноза и ответов на свои медицинские вопросы.
Что такое утреннее недомогание
В то время как фильмы и телевидение могли бы научить всех поверить в то, что встреча с рвотой снарядом посреди работы является универсальным первым признаком беременности, беременность в реальной жизни — это не всегда то, что вы думаете. нравиться.По данным The Mayo Clinic, в течение первого триместра у вас может возникнуть утреннее недомогание, тошнота, вызванная гормонами, которые могут проявиться уже через две недели после зачатия. И, несмотря на название, утреннее недомогание — это не , а только , ограниченное утром. Некоторых женщин он может поразить ночью или днем. Хотя утреннее недомогание обычно проходит к 12-й неделе беременности, у некоторых женщин оно длится дольше. В этой статье 10 женщин с очень разным опытом объясняют, что для них было утренним недомоганием.
1. «Утреннюю тошноту я ощущал только во время еды и сразу после еды. В то время я преподавал в пятом классе. После обеда мне пришлось бы прекратить занятия на полуслове, проглотить и продолжить. Если бы я продолжал говорить, все могло бы возникнуть. Совершенно мягко и под моим контролем, но определенно заметно. Мое желание есть просто исчезло. Из-за моего отвращения к еде я не набрал веса в течение первого триместра. Тяжелая пища вызвала у меня тошноту. Все Я хотел есть мягкую пищу… все время. Гуакамоле, картофельное пюре, суп из рамэн … вот что я нашел аппетитным. Меня никогда не рвало от тошноты, это было обычным явлением. От тошноты у меня возникло такое чувство, как будто я прошел мимо мусорного бака. Запах просто кружит вам желудок, и вы даже не можете представить себе возможность есть. M Пространственная болезнь — это как если бы мусорный контейнер преследовал вас весь день, но без запаха »—JoAnn, 36
2. « До беременности я использовала курицу-гриль практически для всего.Это был мой любимый протеин. Во время беременности, если я открывала дверцу холодильника, чтобы хоть немного понюхать курицу, это было бы бегом в ванную. По мере того, как моя беременность прогрессировала, отвращение к домашней птице росло. Даже видя это на чьей-то тарелке, мой желудок взбудоражился, а рот наполнился слюной до рвоты. Я бы сравнил это ощущение с реакцией организма на плохую рюмку текилы . Как только я вспомнил о еде или запахе, моему телу захотелось избавиться от них как можно быстрее.Другим запахом, от которого мне стало физически плохо, была ваниль. Я работал с женщиной, у ее стола стояла свеча с запахом ванили. Это была открытая офисная среда, так что от запаха никуда не деться. Она зажигала его каждый день после обеда (предположительно, чтобы избавиться от запаха еды в офисе). Было что-то в этом сладком и мускусном запахе, от которого у меня вспотел и рвотный рефлекс ». — Гретхен, 36
3. « Я боролась с утренним недомоганием примерно с 12 до 24 недель.С 12 по 16 неделю тошнота изнуряла. Я не мог ездить на автобусе на работу или сидеть на собрании, не испытывая потребности в рвоте. Вместо этого я прошел полторы мили до работы, буквально поднявшись на гору в обе стороны . Меня рвало всего несколько раз из-за утреннего недомогания, но я всегда держал в сумочке рукава с солеными крекерами и конфетами от утренней тошноты. Через 16 недель тошнота прошла, но все еще усиливалась в самое неподходящее время (например, встречи, обеды, походы и т. Д.).Что касается еды, то утреннее недомогание ничего для меня не испортило надолго, но я отложила свою любовь к карри во время беременности. Мысль о том, чтобы съесть что-нибудь с карри или даже почувствовать его запах, вызывала у меня тошноту. Я рада сообщить, что теперь я могу наслаждаться курицей тандури, когда захочу! »- Хилари, 28
4.« Моя утренняя тошнота была похожа на трехмесячное похмелье. Меня постоянно тошнило. Рвоты нет, но было сухое вздутие. У меня были головные боли, как будто кто-то пробил мне мозг.Я ужасно устал и чувствовал, что хочу залезть под стол на работе и впасть в спячку. Я набирала наибольший вес в течение первого триместра каждый раз, потому что еда была единственной вещью, которая заставляла меня чувствовать себя лучше. Я питался рогаликами, хлопьями и пиццей. Я обожаю кофе и всегда знала, когда беременна, потому что от его запаха у меня рвотно рвотно шевелились. Я все еще люблю эти продукты, но теперь, когда я не беременна, я ем их больше в умеренных количествах. Как только мне исполнилось 13 недель, все эти симптомы исчезли, поэтому я знала, что каждый раз это временно, но 3 месяца этих симптомов каждый день казались 3 годами.»—Келли, 39
5.» Лучше всего я могу описать это то, что меня постоянно тошнило, и, как ни странно, сначала это начиналось по вечерам, а потом по прошествии дней это длилось все дольше и дольше. пока было весь день и весь вечер . Просто не было еды, которая казалась мне привлекательной. Я знал, что мне нужно есть, потому что, если я этого не делал, мне становилось хуже, так что это был порочный круг. На самом деле меня никогда не рвало, но были времена, когда мне хотелось избавиться от ужасной тошноты.Я прожил на печеном картофеле, рогаликах, попкорне, соленой соли и имбирном элеме около месяца. Кроме того, из-за того, что я мало ел, я постоянно был истощен, и мне было трудно функционировать в течение этого дня. Я не мог переваривать кофе, овощи, особенно мясо или курицу. Я хотел крахмалистых, мягких вещей и газировки. Мое утреннее недомогание длилось до 12 недели, а затем полностью исчезло «. Хизер, 32
6. » До беременности утреннее недомогание всегда звучало как слегка неудобный приступ тошноты, который проходил к обеду с помощью несколько соленых.- Вы пробовали имбирь или перечную мяту? Я никогда не закатывала глаза так сильно. Первые 15 недель я провела, сидя на корточках над унитазом или корзиной для мусора, по крайней мере, 10-12 раз в день, думая, что это совершенно нормально. Если бы я мог положить в животик картофель фри, макароны или любое другое мясное блюдо, не имеющее отдаленного запаха, это обычно давало мне около часа, прежде чем я мог буквально почувствовать это снова. Только когда я начала полностью сопротивляться еде, мой муж настоял — э-э — заставил меня пойти в отделение неотложной помощи, чтобы мне накачали капельницу жидкости (вы бы видели, как быстро мои вены текли по этим щенкам!).Вскоре стало очевидно, что я был одним из немногих счастливчиков, у которых был случай гиперемезиса беременных а-ля Кейт Миддлтон, только без освещения в СМИ и без всеобщего сочувствия. Мне выписали рецепт, который помог мне существенно облегчить мне жизнь всего на один-два эпизода в день до третьего триместра, когда мое тело, казалось, наконец приспособилось к новому ребенку внутри. Излишне говорить, что то, что я испытал, было ненормальным. Мне казалось, что я каким-то образом потерпела неудачу из-за того, что у меня не было идеальной беременности, наполненной пренатальной йогой и смузи из капусты.Хуже того, мне приходилось принимать лекарства, чтобы просто поесть. Вина может стать сильным чувством для нас, матерей, но только если мы позволим этому . Теперь я мама троих красивых, здоровых детей, все они попали сюда с небольшой помощью из аптеки, и это меня устраивает. Когда-нибудь я смогу даже простить их за то, что они пытали меня в утробе матери »- Лорен, 31
7.« Утреннее недомогание похоже на петли на американских горках, которые доводят вас до грани рвоты. При разных беременностях я чувствовал разную степень утреннего недомогания.С сыном я болела семь месяцев. Это была непрекращающаяся тошнота, когда я экспериментировал с тем, что могло бы уменьшить тошноту — некоторыми фруктами, жевательной резинкой, мятой, белками — я даже не мог смотреть на свой старый рутинный завтрак из овсянки, не заболел так сильно, что я надо лечь. Что касается моей дочери, то мысли о некоторых продуктах, таких как гребешки, яйца или жидкая консистенция, вызывали у меня тошноту », — Линси, 35
8. « Моя первая беременность была для меня худшей. Меня рвало несколько раз в день в течение 20 недель подряд, и я проклинал людей, придумавших термин «утренняя тошнота», за то, что на самом деле это длилось весь день. Моя повседневная жизнь была трудной, и я проводил столько времени, сколько мог, лежа на диване. Я была благодарна, когда моя вторая беременность была менее тяжелой. Меня все еще регулярно рвало, но иногда я целый день чувствовал себя приличным. Перенесемся вперед еще трех детей, и для меня беременность моей девочки протекала легче, чем беременность мальчика. Лучший совет, который я могу дать недавно беременной маме, — это помнить, что болезнь закончится. Сохранять перспективу так же полезно, как держать возле кровати крекеры и воду.»—Sarah, 35
9. » С того момента, как я проснулся, до момента, когда я заснул, меня тошнило. Я почти пять раз в день высыхал, и иногда меня вырвало. Мало того, у меня был ужасный понос. Я чувствовал себя так, как будто это было утро после сумасшедшей новогодней ночи, каждый божий день в течение 13 недель. Даже если я заснул или расслабился, это не имело значения. Это тоже было так странно, потому что я буду голодать, но все меня выводило из себя. Единственные продукты, которые подошли бы, были действительно простыми продуктами, такими как куриные палочки и картофель фри, или чем-то очень острым, например, тайской.Я также просыпался посреди ночи голодным и ел Cheerios. Вдобавок ко всему, у меня были безумные мигрени, но вы не можете принимать лекарства во время беременности, поэтому мигрень вызвала бы у меня рвоту. Что было еще труднее, так это то, что моя семья была так счастлива, и мне было очень трудно быть счастливым, потому что я чувствовал себя ужасно. Работа была действительно тяжелой — хуже всего было добираться на работу, потому что по утрам [мое вздымание и понос] было хуже всего. Я был бы в метро и думал: «Меня прямо сейчас вырвет, или я пойду в туалет на глазах у всех».« Я помню, как думал, что хочу, чтобы кто-то уступил свое место из-за меня, потому что мне хотелось потерять сознание, но, поскольку я не появлялся, этого не происходило. Я был как зомби на собраниях, просто пытался пережить день. Единственное преимущество в том, что если на работе случалось что-то «стрессовое», это не влияло на меня, как обычно, потому что я просто пытался дожить до обеда. Мой единственный совет — просто пройдите через силу, со временем этому придет конец. И я знаю, что это так банально, но оно того стоит — я бы сделал это снова в мгновение ока.- Линдси, 33
10. «Со второго по четвертый месяц беременности у меня было ощущение« утреннего недомогания »весь день, КРОМЕ утра. Перед сном было хуже всего. Есть ли еда в желудке или нет, это не имело значения, за исключением того, что шоколад и орехи вызывали особую тошноту. Единственное облегчение было от кислой пищи. Я бы сосал лаймы прямо. Это было не столько желание, сколько облегчение. В любом случае, это было непросто исправить перед людьми в офисе или в ресторане.Очень помог черный кофе (в умеренных количествах). Может быть, поэтому утро было терпимым! »- Эрика, 36
Ответы были слегка отредактированы для ясности.
Следите за Кариной на Twitter.
Карина Се Редактор секса и отношений Карина Се живет в Нью-Йорке со своим французским бульдогом Бао Бао — подписывайтесь на нее в Instagram и Twitter • Кэндис Бушнелл однажды назвала ее Самантой Джонс из Tinder • Ей нравится тусоваться в проходе свечей у TJ Maxx и теряться в спиралях Амазонки.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Утреннее недомогание — тошнота и рвота во время беременности
Тошнота и рвота могут быть обычным явлением во время беременности. Большинство людей называют это «утренним недомоганием».
Но тошнота или рвота могут возникнуть в любое время дня и ночи.Некоторые женщины считают, что это длится весь день.
Тошнота и рвота возникают из-за гормональных изменений в организме. Это может быть особенно распространено в течение первых 3 месяцев.
Это может быть неприятно и утомительно. Но это не значит, что с вашей беременностью что-то не так. Обычно он проходит к 16-20 неделям.
Нет лекарства от утреннего недомогания. Но есть кое-что, что вы можете сделать, чтобы облегчить симптомы.
Если утреннее недомогание вызывает у вас проблемы, поговорите со своим терапевтом, акушеркой или акушером.Они могут порекомендовать некоторые безопасные лекарства, которые могут облегчить симптомы. Возможно, вам придется отправиться в больницу, если вы заболели тяжелой формой.
Тяжелое утреннее недомогание (hyperemesis gravidarum)
Hyperemesis gravidarum — более тяжелая форма утреннего недомогания.
Примерно 2 из 100 женщин страдают тяжелым утренним недомоганием. 98 из 100 женщин не будут.
У вас больше шансов получить тяжелое утреннее недомогание, если у вас:
- В семейном анамнезе тяжелое утреннее недомогание
- тяжелое утреннее недомогание во время предыдущей беременности
- ожидают двойню, тройню или более
- страдают мигренью
- заболели укачиванием
- заболели, если вы принимали контрацептивы, содержащие эстроген
- у вас молярная беременность — это когда некоторые из клеток, образующих плаценту или послед, растут ненормально (это редко)
Там группы поддержки для женщин, страдающих тяжелой утренней тошнотой.Вы можете найти группу поддержки рядом с вами на веб-сайте Hyperemesis Ireland.
Hyperemesis gravidarum
Симптомы утреннего недомогания
Симптомы утреннего недомогания включают:
- тошноту — ощущение того, что вас тошнит
- тошнота (рвота)
- потеря веса
- обезвоживание — если ваша болезнь тяжелая
Обезвоживание
Если вы теряете жидкость из-за рвоты, вы можете обезвоживаться. Это может произойти с утренним недомоганием или тяжелым утренним недомоганием.
Признаки обезвоживания включают:
- темная моча или моча реже, чем обычно
- сухость во рту и губах
- ощущение слабости, головокружения или плохого самочувствия
- ваше сердце бьется быстрее, чем обычно
поддержание водного баланса
Когда вы плохо себя чувствуете, важно избегать обезвоживания.
Старайтесь выпивать 200 мл жидкости каждый час в течение 10 часов. 200 мл — это примерно один стакан.
Делайте маленькие глотки постоянно, а не сразу.Употребление большого количества за один прием может вызвать тошноту.
Ваш вкус может измениться во время беременности. Попробуйте напитки, которых вы обычно не пьете.
Если вам трудно пить жидкости, попробуйте:
- пить через трубочку
- добавлять кубики льда в напитки
- сосать кубики льда или леденцы на палочке
- ароматизированные напитки, такие как разбавленный фруктовый сок, газированные напитки (или газированные напитки без запаха), молоко, ароматизированное молоко, спортивные напитки или фруктовые ликеры
- ешьте продукты с высоким содержанием воды, такие как фрукты, йогурт, желе, суп, заварной крем, леденцы
Как справиться с утренним недомоганием
Отдых
Больше отдыхайте — усталость может ухудшить ваше самочувствие.
Если у вас дома есть дети, постарайтесь лечь спать, когда они появятся.
Дайте себе время встать с постели, если вас тошнит по утрам. Сядьте медленно и подождите несколько минут, прежде чем встать. Очень быстрое движение может вызвать тошноту или головокружение.
Громкий шум и яркий свет могут вызвать у некоторых женщин недомогание.
Ешьте часто небольшими порциями
Иногда бывает трудно придерживаться здоровой диеты, когда вы плохо себя чувствуете. Не волнуйтесь, если вы заболели, если ваша диета не самая здоровая.
Старайтесь есть мало и часто в течение дня. Ешьте достаточно, чтобы поддерживать уровень энергии и предотвратить потерю веса.
Что вы можете сделать
- Ешьте любимую еду каждые 2 часа — длительные перерывы без еды усугубят тошноту.
- Легче всего переносятся сухие и простые продукты, такие как сухие тосты, печенье, крекеры, макаронные изделия, рис, сухие хлопья и батончики из злаков.
- Возьмите с собой в постель сухих крекеров, чтобы поесть, когда проснетесь. Подождите примерно 15-20 минут, прежде чем медленно вставать после того, как съели крекеры.
- Приготовление пищи должно быть простым.
- Имейте в доме продукты, которые легко приготовить, например бобы или готовые блюда.
- Ешьте продукты, которые содержат много энергии в небольшом количестве, например орехи, сыр, хумус, жирный йогурт, авокадо.
- Ешьте больше, когда голодны — не ждите обеда.
Избегайте пищевых запахов
Некоторые запахи при приготовлении пищи могут вызывать тошноту. Полезно иметь дома легко приготовленные или готовые к употреблению продукты, чтобы избежать их приготовления.
Когда еда готовится, вы можете выйти на короткую прогулку или посидеть в другой комнате с открытым окном.
Чтобы заблокировать запахи, попробуйте приложить к носу ароматный носовой платок. Используйте аромат, который вам кажется успокаивающим, например эфирное масло или свежесрезанные лимоны.
Попробуйте имбирь
Употребление в пищу продуктов и напитков, содержащих имбирь, может помочь уменьшить легкую тошноту и рвоту. Проконсультируйтесь с фармацевтом, прежде чем принимать добавку с имбирем, чтобы убедиться, что она безопасна для вашей беременности.
Принимайте фолиевую кислоту
Принимайте фолиевую кислоту в то время дня, когда вы чувствуете себя лучше.
Некоторые женщины предпочитают принимать поливитамины на протяжении всей беременности. Некоторым женщинам может быть трудно принять это, когда они плохо себя чувствуют.
Некоторые бренды имеют жидкую форму антенатальных поливитаминов. Иногда это бывает легче принять.
Фолиевая кислота при планировании беременности
Прополощите зубы после болезни
При рвоте прополощите рот водой.Ваши зубы будут смягчены кислотой желудка, поэтому не чистите их сразу. Подождите около часа, чтобы почистить зубы.
Гигиена полости рта может быть сложной задачей, если у вас тяжелое утреннее недомогание. Но важно ухаживать за зубами и деснами.
.