Как распознать болезнь Паркинсона на ранних стадиях?
До сих медицина не может дать определенного и четкого ответа на вопрос, когда и почему у человека начинает развиваться болезнь Паркинсона? В какой именно момент начинает происходить потеря производящих дофамин клеток в части мозга, отвечающей за тонкую моторику?Болезнь Паркинсона — причины, факторы развития
Причина дегенерации неизвестна, хотя среди небольшого процента пациентов можно определить генетическую связь. Некоторые ученые предполагают, что изменения в определенном гене являются решающим фактором появления и развития болезни. Как правило, заболевание начинается в возрасте около 50-60, но может проявиться и раньше. Различные исследования пытались найти связь между развитием болезни Паркинсона с экологическими факторами, такими как загрязнение химическими веществами. Другие полагали, что никотин может играть определенную роль, но серьезные доказательства так и не были найдены до сегодняшнего дня.Болезнь Паркинсона представляет собой прогрессирующее дегенеративное заболевание головного мозга, характеризующееся следующими клиническими признаками: дрожанием конечностей (тремор в состоянии покоя), жесткостью мышц и замедленностью движений.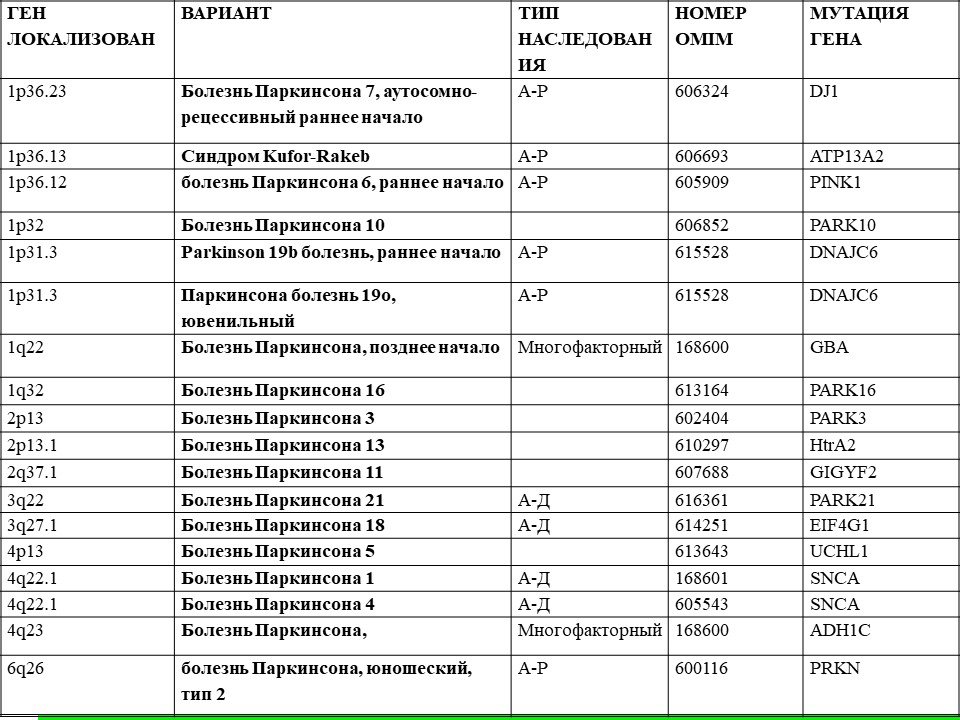
Диагностика болезни Паркинсона
Самая главная проблема болезни Паркинсона в том, что признаки болезни долгое время остаются незаметными, болезнь развивается медленно, в течение многих лет человек не чувствует ничего подозрительного в своем состоянии и поведении. Клинические симптомы обычно становятся явными на очень поздних стадиях, когда более половины клеток черной субстанции мозга уже мертвы. Именно эти клетки играют важную роль в настройке моторной функции организма. Нервные клетки начинают умирать уже на ранних стадиях заболевания, процесс происходит постепенно, мозг может справляться с этой проблемой самостоятельно. Но с течением времени процесс гибели клеток ускоряется, и к моменту постановки диагноза, большая часть нейронов погибает. В такой ситуации медицина на нынешнем этапе ее развития может предложить только поддерживающую терапию.
Но с течением времени процесс гибели клеток ускоряется, и к моменту постановки диагноза, большая часть нейронов погибает. В такой ситуации медицина на нынешнем этапе ее развития может предложить только поддерживающую терапию.Диагностика болезни Паркинсона основывается на общей клинической картине, полученной после консультации с врачом-неврологом. Диагностические обследования – МРТ, УЗИ головного мозга – делаются, в основном для того, чтобы исключить другие патологии мозга, такие, как инсульт, опухоли.
Специалисты неврологических отделений медицинских клиник Израиля говорят о том, что главный вопрос, стоящий сейчас, это найти оптимальные и эффективные методы обследования, которые могли бы решить проблему раннего выявления признаков заболевания. Это важно, потому что в начале развития дегенеративного процесса еще можно вмешаться и остановить гибель клеток.
Как распознать ранние признаки болезни и предрасположенность к ней?
- Можно заподозрить первые признаки, если заметить у близкого человека появившийся характерный жест потирания пальцами: большим и указательным пальцами он как будто считает мелкие монеты.

- Изменяется мимика лица – она становится беднее, более скованной.
- Может исчезнуть обоняние. Кстати, очень характерный признак для начала развития болезни Паркинсона, и повод для посещения невролога.
- Человеку трудно бывает подняться с места, начать какое-либо движение
- Человек может находиться в постоянном состоянии депрессии
Что такое болезнь Паркинсона: симптомы, стадии, терапия
Болезнь Паркинсона — это серьёзное хроническое заболевание, которое поражает нервную систему. Опасность в том, что сопровождается двигательными нарушениями, усиливающимися по мере развития. На поздних стадиях эти нарушения могут быть настолько сильными, что приводят к инвалидности.
Эффективного лечения для пациентов с данным заболеванием пока не найдено, однако грамотная поддерживающая терапия позволяет снизить остроту симптомов и замедлить прогрессирование патологии. Получить консультацию невролога при подозрении на болезнь Паркинсона, а также пройти необходимую диагностику можно в «Медицинском центре на Ботанической».
Что представляет собой болезнь Паркинсона
Название болезнь получила в честь доктора Джеймса Паркинсона, который в 1817 году опубликовал «Эссе о дрожательном параличе», где впервые были описаны симптомы заболевания.
Как проявляется заболевание
Основные симптомы болезни Паркинсона:
- тремор конечностей — зачастую это первый признак патологии.
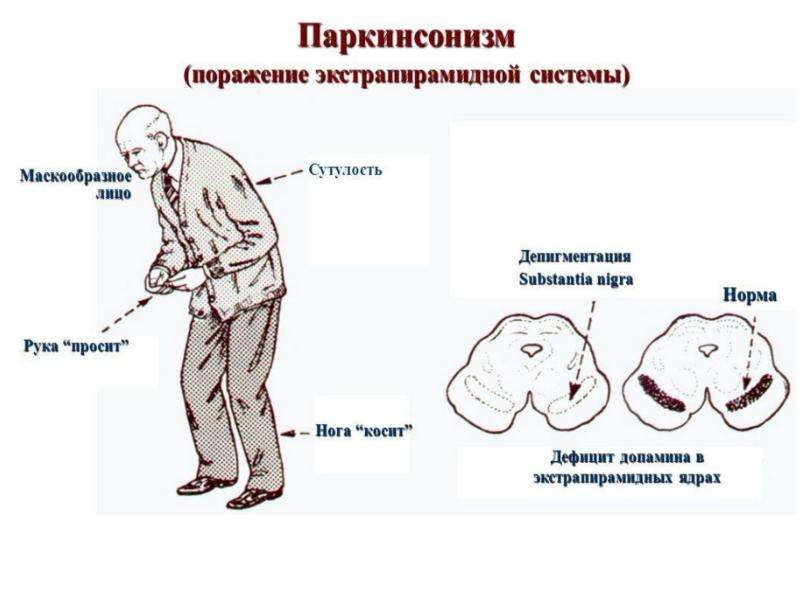 В состоянии покоя у пациента неконтролируемо дрожат руки, а на более тяжёлых стадиях также язык, нижняя челюсть, веки;
В состоянии покоя у пациента неконтролируемо дрожат руки, а на более тяжёлых стадиях также язык, нижняя челюсть, веки; - медленные скованные движения, шаркающая походка;
- тихая и безэмоциональная речь;
- постоянное напряжение в мышцах;
- эффект маски на лице (гипомимия). Мимические мышцы перестают нормально двигаться, поэтому человек выглядит лишённым эмоций;
- сложности с координацией и удержанием равновесия, на поздних стадиях пациент может падать при попытках передвигаться без посторонней помощи;
- нарушения в работе слюнных, потовых, сальных желёз, потеря обоняния.
По мере развития болезни эти симптомы могут усиливаться и множиться. Иногда к названным проявлениям присоединяются нарушения сна, болевой синдром, депрессия и другие признаки.
Стадии болезни Паркинсона
В современной медицине стадии болезни Паркинсона определяют по шкале, разработанной Маргарет Хен и Мелвиной Яру в середине ХХ века (так называемая шкала Хен-Яру).
В этой системе 6 стадий:
- нулевая стадия. Патологические изменения в мозге уже происходят, но внешние признаки болезни пока незаметные;
- 1-я стадия. Движения нарушены в лёгкой степени и только с одной стороны тела, могут появиться вялость и бессонница;
- 2-я стадия. Двигательные нарушения затрагивают левую и правую сторону, но пациент может сохранять равновесие и самостоятельно ходить;
- 3-я стадия. Передвигаться без поддержки становится сложнее, но ещё возможно. Появляется выраженная гипокинезия: «застывшее» выражение лица, не меняющаяся напряжённая поза;
- 4-я стадия. Существенно нарушается координация, страдает вестибулярный аппарат. Человек может совершать только простые движения;
- 5-я стадия. Поражение нервной системы достигает пика: пациент не может без помощи со стороны передвигаться, обслуживать себя, принимать пищу. Отмечаются нарушения речи, в некоторых случаях развивается выраженная деменция.
Как правило, болезнь прогрессирует довольно медленно.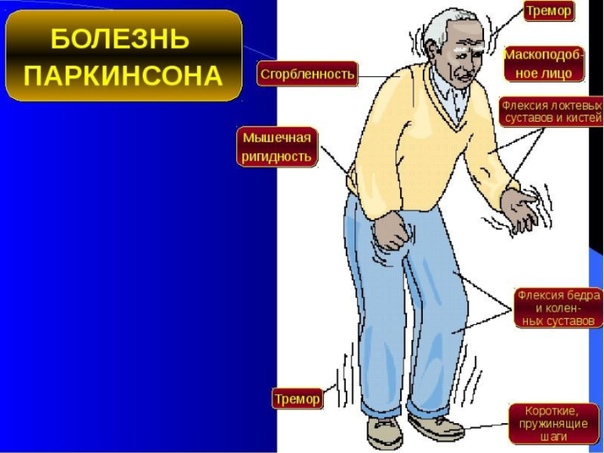
В каких формах протекает заболевание
В зависимости от того, какая группа симптомов преобладает у конкретного пациента, различают разные формы заболевания.
Три формы болезни Паркинсона:
- Дрожательная. Заболевание проявляется тремором рук, головы, языка.
- Акинетико-ригидная. Болезнь в большей степени проявляется скованностью движений и постоянным тонусом мышц.
- Смешанная. Присутствуют обе группы симптомов.
Диагностика болезни Паркинсона
Диагностировать болезнь позволяет осмотр пациента, беседа и уточнение симптомов. Иногда врач назначает МРТ или КТ головного мозга, а также ультразвуковое исследование, чтобы отличить болезнь Паркинсона от других неврологических патологий.
Чтобы диагностика и лечение были своевременными, важно отслеживать ранние признаки болезни Паркинсона и не оставлять их без внимания.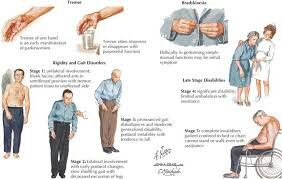
Факторы риска для развития болезни
Причины, по которым развивается болезнь Паркинсона, остаются, по большей части, неизвестными науке. С вероятностью 80% возникает немотивированно и не является осложнением какой-либо перенесённой болезни.
Учёные предполагают, что в некоторых случаях возникновение болезни Паркинсона могут спровоцировать такие факторы, как:
- Наследственность. Примерно у 15% пациентов есть родственники, которые также страдали этим заболеванием.
- Нездоровая экологическая обстановка, систематическое воздействие на организм пестицидов, солей тяжёлых металлов и других опасных веществ.
- Поражения головного мозга в результате травм, инсульта, опухолевых процессов, инфекционных заболеваний.
- Воздействие на мозг токсичных веществ: этилового спирта, наркотиков, некоторых сильнодействующих медикаментов.
- Нехватка витамина Д в организме.

Сам по себе пожилой возраст и естественные процессы старения также являются фактором риска, ведь со временем количество нервных клеток сокращается у каждого человека. В большинстве случаев болезнь поражает людей старше 55–65 лет.
Возможно ли лечение
Терапия болезни Паркинсона проводится с двумя целями: облегчить симптомы заболевания и отсрочить ухудшение состояния. Полностью излечить патологию и восстановить поражённые клетки головного мозга нельзя, но поддерживающее лечение может существенно повысить качество жизни пациента и обязательно должно проводиться под контролем врача.
Какие 3 направления включает классическая терапия:
- Медикаментозное лечение. Врач может подобрать препараты, которые частично восполнят нехватку дофамина в организме, простимулируют его выработку. За счёт этого пациенту легче ходить и выполнять какие-либо действия, становится менее выраженным тремор конечностей.
- Нелекарственные методы — массаж, лечебная физкультура, физиотерапия.
 Эти методики действуют мягко, не имеют противопоказаний и дополняют основную терапию.
Эти методики действуют мягко, не имеют противопоказаний и дополняют основную терапию. - Нейрохирургическое лечение. В тяжёлых случаях, когда лекарства плохо переносятся или не приносят улучшения, может быть назначена операция.
Профилактика болезни Паркинсона
Чтобы снизить риск возникновения болезни, рекомендуется:
- выявлять и лечить сосудистые патологии, которые затрагивают головной мозг;
- избегать стрессов и следить за эмоциональным фоном;
- регулярно заниматься спортом;
- добавить в рацион продукты с высоким содержанием клетчатки и витаминов группы В, а также яблоки, апельсины, грейпфруты;
- при первых тревожных симптомах обращаться к терапевту или неврологу.
Диагностика и лечение болезни Паркинсона в Москве
При болезни Паркинсона и других заболеваниях нервной системы важна своевременная помощь врача. В «Медицинском центре на Ботанической» вы можете получить консультацию невролога, пройти обследование и обсудить со специалистом дальнейшие действия, чтобы фаза активной жизни продлилась как можно дольше.
Лечение болезни Паркинсона в Тюмени
Неврологическое отделениеБолезнь Паркинсона — это медленно развивающееся заболевание, поражающее ЦНС и характеризующееся двигательными нарушениями: гипокинезией, постуральными расстройствами, ригидностью мышц, тремором.
Также заболевание сопровождается разного рода расстройствами. Различают болезнь Паркинсона и синдром паркинсонизма, нередко сопутствующий большинству неврологических заболеваний, среди которых — инсульты и злокачественные образования в мозге.
Симптомы болезни Паркинсона:
- дрожь рук и области подбородка, особенно бросающаяся в глаза, когда человек находится в неподвижном положении;
- замедление и ограниченность движений, как правило, начинающееся с правой руки, из-за чего пациент испытывает сложности при попытке писать и совершать другие бытовые действия. Со временем подобные изменения затрагивают правую и левую половины туловища;
- лицо застывает, вызывая у окружающих ощущение, что пациент рассержен или вовсе ничего не чувствует;
- походка меняется, так как пациенту трудно сделать первый шаг и найти центр тяжести в собственном теле;
-
мышцы напряжены, в результате чего через какое-то время спина пациента становится сутулой, руки и ноги согнуты в суставах.
 Это, в свою очередь, провоцирует заболевания хронического характера;
Это, в свою очередь, провоцирует заболевания хронического характера; - 50% страдающих болезнью Паркинсона теряют интерес к жизни и находятся в состоянии депрессии;
- появляются проблемы с речью, так как пациенту трудно произносить слова членораздельно;
- внимание снижается, тем не менее, интеллект и память сохранятся на первых стадиях болезни;
- пациент мучается от запоров, неконтролируемого мочеиспускания, импотенции;
- Прогрессирование болезни можно разделить на несколько стадий: появление симптомов в правой половине тела, распространение их на левую сторону, возникновение трудностей при сохранении позы во время стояния или ходьбы, невозможность совершать движения без посторонней помощи, паралич, вынуждающий пациента сесть в инвалидное кресло или лежать в постели.
Причины болезни Паркинсона:
К сожалению, однозначно выявить причины болезни Паркинсона нельзя, рассматривают комплекс факторов: пожилой возраст, интоксикация организма, генетическая предрасположенность, серьезные черепно-мозговые травмы, вирусы, атеросклероз сосудов головного мозга.
Лечение болезни Паркинсона:
Лечение болезни Паркинсона в ОКБ №1 нацелено на уменьшение проявления признаков заболевания и на приостановление отмирания ганглиев, в состав которых входит дофамин. Никто не может сказать точно, насколько удачным будет процесс, призванный замедлить течение болезни. В любом случае врачи рекомендуют лечебную гимнастику и прием большого количества антиоксидантов, в том числе витаминов группы B. Кроме того, врачи предпочитают отсрочить назначение медикаментов до момента, когда пациент сталкивается со сложностями при выполнении бытовых дел и должностных обязанностей на работе. Это объясняется достаточно быстрым привыканием к лекарственным препаратам.В целом лечение болезни Паркинсона включает в себя:
- медикаментозную терапию;
- немедикаментозные методы;
- реабилитацию;
- использование нейрохирургических методов.
В ОКБ № 1 лечение болезни Паркинсона осуществляется с учетом индивидуальных особенностей пациента, степени выраженности заболевания, возможной аллергии на определенные лекарственные средства. Только индивидуальная схема лечения болезни Паркинсона позволяет достичь положительных результатов и приостановить течение болезни.
Только индивидуальная схема лечения болезни Паркинсона позволяет достичь положительных результатов и приостановить течение болезни.
Обратитесь к нашим специалистам при первых признаках болезни, потому что главное — это ваше здоровье и здоровье ваших близких!
Информация для пациентов и их родственников
Правила госпитализации в стационар
Услуги и цены отделения
Чем страшна болезнь Паркинсона и каково с ней жить
«Мой супруг — офицер, человек очень уравновешенный. Он всю жизнь работал, ни на что не жаловался, я никогда не слышала от него про усталость. Но приблизительно шесть лет назад он стал слишком тихим, мало разговаривал — просто сидел и смотрел в одну точку. Мне даже в голову не пришло, что он болен. Наоборот, ругала, что раньше времени постарел. Примерно тогда же к нам приехала двоюродная сестра из Англии — она работает в больнице — и сразу сказала, что у Рафика все очень плохо, нужно завтра же вести его к врачу. Так мы узнали о болезни Паркинсона», — вспоминает Седа из Еревана.
Так мы узнали о болезни Паркинсона», — вспоминает Седа из Еревана.
Признаки болезни
Паркинсон — одна из самых страшных фамилий, что можно услышать в кабинете у невролога. Она принадлежит английскому врачу, который в 1817 году описал шесть случаев загадочной болезни. День рождения Джеймса Паркинсона, 11 апреля, и выбран памятной датой Всемирной организацией здравоохранения.
Сам Паркинсон говорил о дрожательным параличе, ведь первое, что замечаешь у больных, — трясущиеся конечности. Но если присмотреться, еще видно, что они с трудом удерживают равновесие и шагают неуверенно, их движения медленные и скованные, а мышцы сильно напряжены. Все вместе это называется паркинсонизмом. Только паркинсонизм не всегда обусловлен болезнью, а болезнь проявляется не только так.
Тремору часто предшествуют беспокойный сон, потеря обоняния, тревога, подавленное настроение, запоры. Кто-то годами не придает этому значения, и связать симптомы с болезнью Паркинсона получается только на приеме у невролога. Но не все обращаются к нему из-за трясущихся конечностей. «Я стала замечать, что левая рука не болит, не беспокоит, а как будто не нужна. Я все делаю правой, а левая ничего делать не хочет», — вспоминает москвичка Татьяна Кулапина, которой диагностировали болезнь Паркинсона 20 лет назад. А у кого-то тремор появляется лишь тогда, когда уже заметно выражены другие симптомы.
Но не все обращаются к нему из-за трясущихся конечностей. «Я стала замечать, что левая рука не болит, не беспокоит, а как будто не нужна. Я все делаю правой, а левая ничего делать не хочет», — вспоминает москвичка Татьяна Кулапина, которой диагностировали болезнь Паркинсона 20 лет назад. А у кого-то тремор появляется лишь тогда, когда уже заметно выражены другие симптомы.
На эту тему
Диагноз обескураживает даже тех, кто о нем догадывался. «Я не могла ни спать, ни есть. Даже от воды тошнило», — говорит Татьяна Кулапина. Сначала она хотела покончить с собой, решив, что такая никому не нужна, и еще восемь лет скрывала болезнь от мужа. Татьяна Кулапина вспоминает это спокойно и дальше рассказывает про вынужденную, но на удивление интересную работу с детьми, новых подруг и шведскую стенку, которую по ее просьбе установил муж. «Несмотря на болезнь, я не чувствую своего возраста. Каждое утро я просыпаюсь и говорю себе: «Я счастлива, я живу»! Главное — верить», — считает она.
Но болезнь неизлечима, изнурительна, а для кого-то еще и разорительна, поэтому свыкнуться тяжело. «Сказали научиться жить с этой болезнью, не сдаваться. Вот я и стараюсь. Стараюсь не плакать, не расстраивать родных», — говорит дрожащим голосом Татьяна Орлова из Белгорода. Ей поставили диагноз в 2014-м. Вместе с другими симптомами болезни Паркинсона перечисляют апатию и хандру, подразумевая общую причину — поражение мозга, но их вызывает и опыт болезни.
«Сказали научиться жить с этой болезнью, не сдаваться. Вот я и стараюсь. Стараюсь не плакать, не расстраивать родных», — говорит дрожащим голосом Татьяна Орлова из Белгорода. Ей поставили диагноз в 2014-м. Вместе с другими симптомами болезни Паркинсона перечисляют апатию и хандру, подразумевая общую причину — поражение мозга, но их вызывает и опыт болезни.
На более поздних стадиях апатия накатывает все чаще. Тремор усиливается, человек то и дело застывает и не может пошевелиться, а когда стоит или идет, часто падает. Говорить, глотать, спать становится труднее. Мучают панические атаки, галлюцинации или и то и другое. Ум притупляется. У большинства из тех, кто болеет дольше 20 лет, развивается деменция.
Не у каждого человека появляются все симптомы, с одинаковой остротой и в одном и том же порядке; у кого-то болезнь прогрессирует медленно, а другим трудно справиться с домашними делами уже через несколько лет после того, как они впервые заподозрили неладное. Кое-какие закономерности просматриваются. Например, когда над тремором преобладают другие моторные симптомы, болезнь обычно развивается быстрее. Но почему так происходит, непонятно, как непонятно, что вообще вызывает болезнь Паркинсона.
Причины болезни
В 1919 году эмигрировавший во Францию невропатолог Константин Третьяков обнаружил, что у больных гибнут клетки в области мозга под названием «черная субстанция». Эта область частично отвечает за движения, мотивацию, обучение, и в ней вырабатывается большая часть дофамина, который в поп-психологии считается гормоном радости. Что убивает нейроны, Третьяков не понял, но обратил внимание на сгустки белка в сохранившихся клетках — недавно открытые тельца Леви (забавно, что Фридрих Леви прохладно отзывался о работе Третьякова, хотя без нее название могло и не прижиться).
Эти два признака — потеря нейронов в черной субстанции и тельца Леви либо другие белковые образования в клетках — встречаются по отдельности и только вместе однозначно указывают на болезнь Паркинсона. Но и спустя 100 лет после исследования Третьякова неизвестно, гибнут ли клетки из-за скоплений вредного белка или у обоих процессов общая причина.
На эту тему
Механизм болезни Паркинсона приоткрылся благодаря случаям у близких родственников. Если после отца заболел сын, то можно предположить, что дело хотя бы отчасти в наследственности. Генетики стали сравнивать и выявили несколько мутаций, которые у больных встречаются чаще, чем у остальных. Мутация — это что-то вроде инструкции, переписанной с ошибками. Если бы существовал ген гаек, то из-за одной мутации они получались бы слишком большими, а из-за другой — с левой резьбой. Такие гайки не прикрутить к болтам, поэтому в узле, где они требуются, вероятна поломка.
Организм или отдельные клетки тоже можно представить как машину. Гены с выявленными мутациями указали на устройство узлов этой машины. Например, так был определен белок в сгустках из нервных клеток. А сами мутации позволили предположить, как поломки приводят к аварии — болезни Паркинсона. Ученые выдвинули несколько гипотез. Но исчерпывающей среди них нет, а из-за пустот на схеме молекулярных процессов в клетках иногда даже трудно сказать, согласуются эти гипотезы или противоречат друг другу.
Дополнить эту схему можно с помощью других известных факторов риска. Обычно болезнь Паркинсона начинается после 60 лет. Реже ее диагностируют женщинам, курильщикам, любителям напитков с кофеином и тем, кто принимает нестероидные противовоспалительные препараты, а чаще — тем, кто долго соприкасался с промышленными ядами для уничтожения вредителей и некоторыми другими химикатами, перенес черепно-мозговую травму, сельским жителям и тем, кто пьет колодезную воду (вероятно, из-за химикатов с полей и ферм).
Все это как-то направляет молекулярные процессы в клетках мозга, но пока даже не всегда понятно, прямое это влияние или опосредованное, например через иммунную систему. Как минимум часть факторов взаимосвязана. Например, контакт с гербицидом паракватом и травма головы в анамнезе вместе опаснее, чем по отдельности, а кофеин, судя по всему, приносит больше пользы с мутациями, которые меняют метаболизм этого вещества. Возможно, дальнейшие исследования позволят построить более точную модель болезни Паркинсона. Интерес к ней точно не пропадет: продолжительность жизни увеличивается — все больше людей оказываются в группе риска.
Жизнь с болезнью
В России болезнь Паркинсона есть примерно у 210–220 тыс. человек. Но единого реестра не существует — оценка рассчитана по косвенным показателям. Анастасия Обухова, кандидат медицинских наук с кафедры нервных болезней Сеченовского университета и специалист по болезни Паркинсона, считает ее заниженной. «Многие приходят уже на развернутых стадиях болезни. При расспросе удается выяснить, что признаки появились еще несколько лет назад. У большинства наших людей действует принцип «пока гром не грянет, мужик не перекрестится». Они читают в интернете, спрашивают соседок, а к врачу не обращаются. Это в Москве, а в маленьких городках и поселках к врачу идут, только если совсем помирают», — объясняет она.
На эту тему
Обратившись за помощью, кто-то получает правильный диагноз и схему лечения быстро, а кому-то приходится ждать. Татьяна Кулапина вспоминает, что в 2002 году болезнь Паркинсона ей диагностировали с третьего раза. Но это только половина дела. Трудность заключается в том, что у препаратов сильные побочные эффекты, которые приходится устранять другими лекарствами, а эффективная доза со временем меняется. Татьяне Кулапиной лекарства подобрали сразу, и с тех пор она об этом не беспокоилась.
Татьяне Орловой лекарства безуспешно подбирали три года. По ее словам, в Белгороде много неврологов, но никто не специализируется на болезни Паркинсона. Подходящую схему ей составили в московском Научном центре неврологии. Она возвращается туда каждый год, чтобы заново подобрать лекарства: болезнь прогрессирует. Лучше делать это дважды в год, но полис ОМС покрывает только один раз. «Если препарат не подействует, я позвоню — они скажут, какая замена», — говорит Татьяна Орлова.
Расходы на лечение зависят от региона. По идее, лекарства полагаются бесплатно, но не везде есть все, что нужно, а иногда доступны только дженерики. По словам Татьяны Орловой, в Белгороде бесплатно можно получить малую часть препаратов, остальное приходится покупать. «Лекарства очень дорогие. Вся пенсия уходит: где-то тысяч 15», — говорит она. А Татьяна Кулапина получает бесплатно все необходимое. Правда, иногда для этого нужно пристально посмотреть в глаза врачу. «Кто-то не знает [о бесплатных лекарствах], а в поликлинике могут промолчать, сэкономить. Иногда у меня накапливаются запасы, и я отправляю их почтой, потому что понимаю, как тяжело людям», — рассказывает она.
Иногда при болезни Паркинсона требуется операция на мозге. В Научный центр неврологии, где ей подобрали лекарства, Татьяна Орлова поехала из-за этого. «В 2017 году я увидела в телепередаче Владимира Тюрникова. Это нейрохирург. Я приехала на консультацию и согласилась на операцию. Тремор ушел сразу на операционном столе! Теперь если и появляется, то контролируемый. Как у обычных людей, когда понервничаешь. Но скованность осталась», — рассказывает она. Такие операции делают бесплатно, но по квотам. Татьяна Орлова получила ее по месту жительства на основании заключения из Москвы. Все заняло три месяца.
Поддерживать себя в форме больным помогает физиотерапия и упражнения. Хотя одни справляются сами, часто не обойтись без специалиста и оборудования, да и в компании проще развеяться. Но с этим тоже как повезет. «У нас есть школа танцев для пациентов с болезнью Паркинсона, есть специальные школы, где с ними проводят встречи, психотерапию, плавают в бассейне. Но все основано на энтузиазме докторов, которые этим занимаются», — говорит Анастасия Обухова.
Лекарства, операции, тренировки, консультации не останавливают гибель клеток мозга, зато позволяют дольше вести привычный образ жизни. Чем раньше началась терапия, тем лучше. Болезнь Паркинсона трудно распознать на ранних стадиях, ведь первым симптомам можно найти другие объяснения. Но если у вас или ваших близких они появились, на всякий случай стоит поговорить с врачом.
Марат Кузаев
Болезнь Паркинсона: причины и течение, профилактика и лечение
- Опубликовано: 05.07.2021 11:11
Дрожательный паралич или болезнь Паркинсона – хроническое прогрессирующее заболевание ЦНС, выражающееся в дегенеративном поражении прежде всего чёрной субстанции (мозговая структура соответствующего цвета). Здесь вырабатывается вещество дофамин, при непосредственном участии которого передаются сигналы к нервным клеткам, контролирующим движения человека. При болезни Паркинсона эти клетки отмирают, производство дофамина сокращается. В результате – теряется контроль за движениями, появляются замедленность и скованность при ходьбе, дрожание рук, ног и подбородка. Впервые это заболевание подробно описал в 1817 году английский врач Джеймс Паркинсон. Отсюда – название болезни, являющейся сегодня одним из наиболее распространенных недугов пожилых людей.
Как жить с дрожательным параличем? Лечится ли он? Что можно, а что нельзя делать при этом заболевании?
В происхождении болезни Паркинсона главным фактором специалисты называют естественное старение организма. С возрастом число нервных клеток, в том числе вырабатывающих дофамин, уменьшается и если этот процесс происходит стремительно, то нарастают и явления паркинсонизма.
Немаловажную роль в развитии дрожательного паралича играет также наследственность. Если близкий родственник страдает этим недугом, то риск заболеть самому увеличивается вдвое. В последние годы появились научные свидетельства о тяжелом течении болезни Паркинсона у наркоманов, принимающих синтетические вещества. Кроме того, доказано, что люди, работающие с гербицидами и пестицидами, также сильно подвержены риску заболевания. В отдельных случаях толчком к развитию болезни Паркинсона могут стать вирусные инфекции, черепно-мозговые травмы, опухоли головного мозга.
Заболевание начинается постепенно, часто – с дрожания или неловкости в одной руке, реже – с затруднения походки или общей скованности. Отмечаются боли в спине, мышечные судороги. Постепенно симптомы становятся двусторонними, всё очевидней – и замедленность движений.
Повышенный тонус мышц обуславливает характерную сутулую позу больного. Походка – шаркающая или семенящая, руки в ходьбе не участвуют. Чтобы хоть немного тронуться с места, люди вынуждены делать несколько мелких шажков. На поздних стадиях заболевания больной испытывает трудности равновесия, часто падает. У 20% развивается слабоумие.
Полностью болезнь Паркинсона не излечивается, но современные лекарственные препараты способны приостановить отмирание клеток и уменьшить проявления недуга. Помимо лекарственной терапии больным назначаются массаж и лечебная физкультура, комплекс упражнений которой подбирает специалист. Но главное: люди, страдающие этой болезнью, должны чётко уяснить, что главные их враги – стул и кровать! Для того, чтобы заболевание не прогрессировало, надо больше двигаться.
Существует несколько советов по удержанию равновесия при болезни Паркинсона. Во-первых, надо, чтобы хотя бы одна рука во время ходьбы была свободной. Во-вторых, важно стараться отрывать ноги от земли, а не волочить их. В-третьих, поворачиваться нужно неспешно. В-четвёртых, не следует делать одновременно несколько действий: читать, когда идёшь, или засматриваться по сторонам. Наконец, нельзя носить резиновую обувь с негнущейся подошвой, поскольку в ней легко оступиться. Если нарушение равновесия постоянное, – скорее всего, придётся прибегнуть к помощи вспомогательных приспособлений, например, трости, палки или ходунков.
Советы по профилактике болезни Паркинсона самые обычные, но очень важные: вести здоровый образ жизни, искоренить вредные привычки, поддерживать физическую активность, соблюдать режим правильного питания. Совсем недавно ученые заметили интересный факт: у людей, профессионально занимающихся танцами, практически не бывает болезни Паркинсона. Поэтому сегодня больным с начальными признаками дрожательного паралича специалисты рекомендуют регулярное выполнение танцевальных движений.
Если не запускать недуг, то жить с болезнью Паркинсона можно и долго, и активно. Как говорится, было бы желание…
ГБУЗ «Центр общественного здоровья и медицинской профилактики» министерства здравоохранения Краснодарского края
Болезнь Паркинсона: причины, симптомы и методы лечения :: Здоровье :: РБК Стиль
Болезнь Паркинсона и синдром Паркинсонизма
Словосочетание «синдром Паркинсона», которое часто ищут в сети, не является корректным. Существует термин «синдром паркинсонизма». Это общая категория, которая включает в себя замедленность движений, скованность в мышцах, тремор в состоянии покоя в руках или ногах. Однако этот синдром может быть проявлением разных заболеваний: не только болезни Паркинсона, но и, например, мультисистемной атрофии или болезни Вильсона. В этом материале мы рассказываем непосредственно о болезни Паркинсона.
Что такое болезнь Паркинсона
Болезнь Паркинсона — прогрессирующее нейродегенеративное заболевание, занимающее по своей распространенности второе место после болезни Альцгеймера [1]. Несмотря на большое число исследований, посвященных изучению болезни Паркинсона, причины и механизмы развития этого недуга остаются до конца неясными. Известно, что это заболевание развивается из-за постепенной гибели нейронов, вырабатывающих дофамин. Чаще всего, симптомы болезни Паркинсона появляются у людей в возрасте после 50 лет, причем по мере старения вероятность развития этой болезни повышается. Тем не менее у 5–10% пациентов проявления этого заболевания могут возникнуть в возрасте 30–40 лет и даже раньше. У мужчин болезнь Паркинсона встречается гораздо чаще, чем у женщин, что может быть связано с определенным защитным действием женских половых гормонов на нейроны, вырабатывающие дофамин.
© Andrea Piacquadio/Pexels
Симптомы болезни были описаны еще в египетских папирусах XII века, а в Библии упоминаются «люди с тремором» [2]. Название предложил французский невролог Жан-Мартен Шарко в честь британского врача Джеймса Паркинсона. Последний написал «Эссе о дрожательном параличе», в котором изложены проявления заболевания на основе наблюдений за прохожими с характерными двигательными нарушениями. Работа была опубликована в 1817 году, однако при жизни автора ее не оценили.
Простой рецепт счастья: как приучить мозг вырабатывать гормоны радости
Симптомы болезни Паркинсона
Первые очевидные признаки болезни Паркинсона — замедление двигательной активности [3]. Плавность и необходимая скорость движений в немалой степени контролируются дофамином. При болезни начинают гибнуть клетки головного мозга в области под названием черная субстанция, в которых и образуется этот нейромедиатор. Это приводит к снижению содержания дофамина. Видимые симптомы болезни Паркинсона появляются тогда, когда уже погибло около 60–80% клеток черной субстанции, части экстрапирамидной системы, находящейся в среднем мозге. Она играет важную роль в регуляции сердечной деятельности, тонуса мышц, моторных и дыхательных функций.
Некоторые ранние симптомы могут развиться за несколько лет до нарушения двигательных функций. Так, одними из первых признаков болезни Паркинсона могут быть гипо- или аносмия (снижение или отсутствие обоняния), хронический запор, а также двигательная активность человека во время сновидений (так называемое расстройство поведения в фазу сна с быстрыми движениями глаз) [4].
Спустя много лет проявляются замедленность движений и чувство мышечной скованности (ригидности) в руке и ноге на одной стороне тела, что сопровождается изменением почерка (становится мелким, буквы будто сжаты), снижением размаха руки при ходьбе, замедленной и пришаркивающей походкой. Кроме того, голос может становиться более приглушенным, а мимика — менее выразительной, лицо приобретает маскообразный вид. У многих людей с болезнью Паркинсона появляется дрожание (тремор) рук и (или) ног, который наиболее выражен в состоянии покоя. Затем схожие симптомы распространяются и на противоположную сторону тела [5]. По мере прогрессирования заболевания нарушаются осанка (человек приобретает сутулость), а также способность должным образом контролировать равновесие.
Если вовремя не начать лечение, то симптомы болезни в значительной степени нарушат повседневную активность. К ним могут добавляться себорейный дерматит (белые и желтые чешуйки на коже), нарушения сна, депрессия, тревога, галлюцинации, проблемы с памятью, трудности зрительно-пространственного восприятия [6]. В ряде случаев помимо лечения лекарствами и физическими упражнениями может быть показано хирургическое вмешательство.
Против депрессии: какие занятия «учат» мозг быть счастливее и здоровее
Как и почему наш мозг замедляет и ускоряет время
Причины возникновения болезни Паркинсона
Ученые подробно изучают это заболевание и разрабатывают методы, которые не только бы уменьшали выраженность его симптомов, но и тормозили скорость прогрессирования нарушений. Однако до сих пор точные причины развития болезни Паркинсона остаются неясными [7]. Известно, что гибель нейронов, в которых вырабатывается дофамин, связана с накоплением в них особого белка с нарушенной структурой под названием альфа-синуклеин. Предрасположенность к болезни Паркинсона объясняется как генетическими, так и внешними факторами. По данным эпидемиологических исследований, существуют критерии, приводящие к повышенному риску ее развития [8].
- Пол. Мужчины страдают болезнью Паркинсона в 1,5 раза чаще, чем женщины.
- Возраст. Основная группа пациентов — люди старше 50 лет.
- Генетика. Люди, в семейном анамнезе которых были случаи болезни Паркинсона, более подвержены ее развитию.
- Токсины. Воздействие вредных веществ (например, пестицидов) может повысить риск появления болезни.
- Травмы головы (не обязательно с потерей сознания). Среди пациентов часто встречаются те, у кого они были.
Багаж знаний: как уровень образования влияет на развитие деменции
Стадии развития болезни Паркинсона
Количество клеток головного мозга, вырабатывающих дофамин и контролирующих движения, уменьшается постепенно. Вместе с этим прогрессируют и симптомы болезни Паркинсона.© Bret Kavanaugh/Usplash
Они могут быть разными: не обязательно люди, страдающие этим заболеванием, испытывают одни и те же проблемы одинаковой тяжести. Но есть типичные закономерности развития болезни Паркинсона [9]. Специалисты выделяют в ее течении пять стадий.- Первый этап. Легкие симптомы, которые не мешают повседневной деятельности. Например, замедленность и незначительный тремор на одной стороне тела, изменение осанки и мимики.
- Второй этап. Симптомы прогрессируют: тремор, ригидность мышц на обеих сторонах тела. Возникают очевидные проблемы с осанкой, а также во время ходьбы.
- Третий этап. Это средняя стадия, когда развивается потеря равновесия, движения значительно замедляются, контролировать конечности становится тяжелее. Человеку сложно выполнять простые бытовые задачи: одеваться, есть, принимать ванну. На этом этапе лучше, если он будет находиться под присмотром врачей, родственников, а также квалифицированных специалистов по уходу.
- Четвертый этап. Симптомы усиливаются; больной не может стоять без посторонней помощи. Для передвижения часто требуются ходунки, обязательна ежедневная помощь других людей.
- Пятый этап. Самая изнурительная стадия: скованность в теле может привести к полной невозможности передвигаться и обслуживать себя. Человеку нужна инвалидная коляска, либо он становится прикованным к постели. Необходим круглосуточный медперсонал. У пациента на пятой стадии могут возникать психические осложнения — бред и галлюцинации [10].
Не то, чем кажется: как наш мозг меняет реальность
Диагностика болезни Паркинсона
Специального теста для обнаружения болезни Паркинсона не существует. Диагноз ставится на основании истории болезни, физикального и неврологического обследования, с учетом анализа жалоб и симптомов [11]. Методы нейровизуализации, такие как компьютерная томография или магнитно-резонансная томография, могут использоваться для исключения других состояний. В некоторых странах может также проводиться исследование для оценки сохранности переносчика дофамина в клетках головного мозга (DaTscan), что помогает врачам в сложным случаях подтвердить или опровергнуть диагноз болезни Паркинсона.
Кто такие майнд-коучи и зачем нужно тренировать мозг
Лечение болезни Паркинсона
Терапия основана на изменении образа жизни, медикаментозном лечении и физических упражнениях [12]. Больному нужны адекватный отдых, физическая активность и сбалансированная диета. Важную роль играет нормализация сна. Хронический недосып приводит к сбоям в работе организма и повышенной выработке кортизола — гормона стресса, который также может влиять на развитие нейродегенеративных заболеваний. Во многих случаях требуются работа с логопедом для улучшения речи, а также лекарства, которые помогут контролировать различные физические и психологические симптомы.
© Karolina Grabowska/Pexels
Препараты восполняют нехватку дофамина или имитируют его действие в головном мозге. Иногда применяются антихолинергические лекарства, которые могут помочь уменьшить тремор. Большинство из них приносят кратковременное облегчение при движении. Препараты может назначать только врач, контролирующий процесс лечения, так как они имеют потенциальные побочные эффекты и противопоказаны для самостоятельного применения. Хирургические операции рассматриваются, когда одних лекарств и изменения образа жизни становится недостаточно для контроля симптомов болезни. К таким операциям относится, например, имплантация электродов для хронической электрической стимуляции глубоких структур головного мозга или установка помпы (насоса) с лекарственным препаратом для его непрерывного введения [14].
Приступать к лечению нужно как можно скорее. Болезнь Паркинсона чревата осложнениями из-за нарушения контроля движений: в легких и ногах малоподвижных пациентов могут образовываться тромбы, не исключены фатальные травмы из-за падений. Поддерживающая терапия помогает уменьшить неприятные симптомы, а также значительно улучшить качество жизни.
Нейропластичность: как заставить мозг лучше работать
Профилактика болезни Паркинсона
Из-за отсутствия знаний о причинах болезни трудно определить способы, чтобы ее избежать. По данным исследований, на ее развитие влияют образ жизни, в том числе питание и физическая активность [15]. Ученые утверждают, что немаловажную роль в профилактике играют антиоксиданты и аэробные упражнения.
Кроме того, любители кофе и зеленого чая реже страдают от болезни Паркинсона [16], [17]. Генетическая предрасположенность не означает, что человек обязательно заболеет, но она увеличивает риски.
11 знаменитостей, которые справились со сложным диагнозом
Коронавирус и болезнь Паркинсона
Вопрос взаимодействия заболеваний стоит особенно остро, потому что пожилые люди больше подвержены осложнениям от COVID-19. А это может усугубить и без того непростое течение болезни Паркинсона [18]. К тому же вирусы быстрее распространяются в местах скопления людей, например, в домах престарелых. Пожилые люди должны избегать толпы и соблюдать правила гигиены, а их комнаты необходимо держать в чистоте и проветривать. Врачи советуют делать прививки по необходимым показаниям, обсудить которые можно с лечащим врачом.
Как не заболеть простудой и гриппом: простые правила
#пронауку: зачем мозг внушает нам нереальность смерти
Комментарий эксперта
Селивёрстов Юрий Александрович, научный сотрудник ФГБНУ НЦН, врач высшей категории, к.м.н. Член образовательного комитета Европейской секции International Parkinson and Movement Disorder Society
«В целом у пациентов с классической болезнью Паркинсона продолжительность жизни после появления первых симптомов сопоставима с таковой у людей без этого недуга. Тем не менее темпы течения заболевания могут варьироваться в зависимости от большого числа как модифицируемых, так и немодифицируемых факторов.
Скорость прогрессирования болезни Паркинсона зависит как от большого числа индивидуальных генетических особенностей человека, так и от его образа жизни. Лечение специальными противопаркинсоническими препаратами позволяет пациенту оптимизировать режим повседневной физической и когнитивной активности, а это, в свою очередь, замедляет нарастание выраженности симптомов болезни Паркинсона. Стремительное ухудшение состояния пациента, несмотря на адекватное лечение, может свидетельствовать об альтернативном диагнозе.
В настоящее время методов, позволяющих вылечить болезнь Паркинсона, не существует, о чем необходимо помнить при встрече с различного рода рекламой на эту тему. Однако не стоит пренебрегать симптоматическим лечением: оно помогает значительно улучшить качество жизни человека с этим заболеванием. По мере прогрессирования болезни Паркинсона требуется соответствующим образом корректировать дозы и набор лекарств.
За исключением редких случаев (чаще всего до 50 лет) болезнь Паркинсона не связана с каким-то одним определенным геном, и риск ее развития у родственников пациента лишь немного выше, чем в среднем по популяции».
Силовая физическая нагрузка как фактор риска болезни Паркинсона
Болезнь Паркинсона (БП) — второе по частоте нейродегенеративное заболевание с распространенностью в мире около 0,3% случаев [1]. Заболевание характеризуется прогрессированием моторных и немоторных нарушений, снижающих качество жизни, ведущих к инвалидизации и большим экономическим затратам на лечение [2]. К сожалению, современная медикаментозная терапия не может эффективно действовать на прогредиентное течение заболевания. Кроме того, часто пациент обращается к врачу не на ранней стадии, а на стадии выраженных моторных нарушений. Поэтому приоритетными задачами в исследовании БП остаются диагностика заболевания на ранней стадии и выявление возможных факторов риска его возникновения [2, 3].
Одним из факторов риска многих заболеваний является низкая физическая активность (например, при сахарном диабете, ожирении, кардиоваскулярной патологии, некоторых онкологических заболеваниях). Среди нейродегенеративных заболеваний эпидемиологические данные доказывают положительный эффект повышенной физической активности при болезни Альцгеймера [4]. Что касается БП, то сведений о роли физической активности при этой патологии почти нет [4]. Известно лишь, что травмы головного мозга (травматическая энцефалопатия) являются возможным фактором риска развития не только БП, но и целого ряда других нейродегенеративных заболеваний [5]. Травма головного мозга как потенциальный фактор риска БП впервые упомянута в 1928 г. (цит. по [6]). Особое внимание к этой проблеме появилось в 1984 г., когда у чемпиона мира по боксу Мохаммеда Али (урожденный Кассиус Марселлус Клей) была диагностирована БП в возрасте 42 лет. Имеются также данные о негативном влиянии на здоровье и повышении риска развития БП занятий контактными и игровыми видами спорта (бокс, борьба, футбол, хоккей), возможно, вследствие черепно-мозговых травм [5—8]. К сожалению, мы не нашли в литературе исследований, касающихся влияния длительной физической активности в зависимости от ее типа (силовая, на выносливость, гибкость, координацию) как возможного фактора развития или, наоборот, ее протективного влияния на возникновение БП.
Цель настоящего исследования — оценка влияния силовой физической нагрузки в анамнезе у страдающих БП бывших спортсменов на развитие БП и выраженность клинических проявлений (моторных нарушений и их общее состояние).
Материал и методы
Исследование проводилось на базе неврологического отделения клиники (зав. — к.м.н. Т.Н. Николаева) Сибирского государственного медицинского университета.
Выборку составили 20 мужчин с Б.П. Пациенты были госпитализированы в отделение для подбора и коррекции медикаментозной терапии по поводу основного заболевания в период с 2016 по 2018 г.
Пациенты были разделены на две группы по 10 человек. 1-я группа состояла из больных, имевших спортивный анамнез. В молодости они более 5 лет занимались спортом и достигли определенных успехов (спортивный взрослый разряд или звание мастера спорта). Из них 3 больных занимались борьбой (2 человека — классическая борьба, 1 — самбо) и одновременно тяжелой атлетикой, 6 пациентов — только тяжелой атлетикой (штанга, гиревой спорт), 1 — баскетболом и тяжелой атлетикой. В последующий период жизни вплоть до госпитализации по поводу основного заболевания они продолжали заниматься силовой физической нагрузкой (тренажеры с утяжелением, силовые упражнения) по мере своих физических возможностей. Травм головы, сопровождавшихся потерей сознания, не отмечали.
Больные являлись жителями Томской, Новосибирской областей и Алтайского края. В сельской местности, в поселке городского типа проживали 3 пациента, остальные были горожане. До заболевания все они работали. По роду занятий 5 человек были служащими (инженер, преподаватели вуза и техникума, учитель в школе, военнослужащий), 3 — рабочими (слесарь, 2 — операторы), 1 — предпринимателем, 1 — охотником.
2-я группа состояла из больных, которые спортом и физической культурой не занимались.
Все пациенты были опрошены в отношении особенностей анамнеза жизни и болезни. Особое внимание уделяли началу БП, которое пациент определял самостоятельно как временной промежуток с момента появления хотя бы одного моторного компонента болезни, а также наличию в анамнезе артериальной гипертензии (АГ) и длительности ее течения, уровню максимальных значений систолического (САД) и диастолического (ДАД) артериального давления (АД) и применению антигипертензивной терапии.
Общее обследование проводили утром натощак, оно включало:
1. Антропометрический профиль [рост (см) и масса тела (кг) с расчетом индекса массы тела — ИМТ (кг/м2)].
2. Силовую составляющую определяли кистевой динамометрией [F кисти (кг) с расчетом силового индекса правой и левой кистей [ИFкисти (%)=(Fкисти/масса тела)·100%]. Нормальные показатели для мужчин — 65—80%.
3. Ортостатическую реакцию исследовали при переходе больного из положения лежа в положение сидя. Определяли САД и ДАД в положении лежа — САД (Л) и ДАД (Л), в положении сидя — САД © и ДАД ©, разницу δСАД=САД (Л)–САД ©, разницу δДАД=ДАД (Л)–ДАД ©.
4. Моторную функцию оценивали с помощью унифицированной шкалы Б.П. Международного общества расстройства движения (MDS UPDRS, часть III).
Статистическую обработку данных проводили с использованием пакета программ Statistica 6.0. Достоверность межгрупповых различий величин определяли по непараметрическим критериям Манна—Уитни и Краскела—Уоллиса. Для качественных дискретных признаков применяли кросстабуляцию с последующим анализом таблиц сопряженности. Результаты представлены в виде M±SD, где М — среднее арифметическое, SD — среднеквадратичное отклонение либо М; Р50 [Р25; Р75], где М — среднее арифметическое, Р50 — медиана, Р25 — 25 перцентиль, Р75 — 75 перцентиль.
Исследование было проведено с соблюдением всех основных биоэтических правил и требований, после получения информированного согласия больных на участие в нем.
В ходе проведенного исследования было установлено, что пациенты 1-й группы были более молодого возраста по сравнению с пациентами 2-й группы (см. таблицу). Данные анамнеза и медицинского обследования больных 1-й (1) и 2-й (2) групп Примечание. * — p<0,05. Длительность БП была больше у больных со спортивным анамнезом. Из 1-й группы 3 пациента отрицали наличие у них коморбидного заболевания — АГ, хотя у одного из них при объективном осмотре определен повышенный уровень А.Д. Остальные больные, как с наличием спортивного анамнеза, так и без него, отмечали наличие у них А.Г. Максимальные значения повышенного САД и ДАД, зафиксированные хотя бы однажды в жизни пациента на приеме у врача либо при самостоятельном измерении АД, у пациентов двух групп не различались. Необходимо учитывать, что пациенты с повышенным уровнем АД находились на постоянной антигипертензивной терапии, принимая от 1 до 4 препаратов, причем количество препаратов для коррекции повышенного АД не различалось.
Средние значения ИМТ в группах соответствовали избыточной массе тела, т. е. находились в промежутке от 25 до 29,9 кг/м2, и среди групп не различались. Показатели динамометрии правой и левой кисти были больше у пациентов с БП и наличием спортивного анамнеза. Средние значения САД и ДАД в положении лежа и сидя среди групп не различались и соответствовали нормальным (САД=120—129 мм рт.ст., ДАД=80—85 мм рт.ст.) либо оптимальным значениям (САД<120 мм рт.ст. и ДАД<80 мм рт.ст.). Тем не менее разница средних значений ДАД при переходе из положения лежа в положение сидя между группами различалась из-за повышения ДАД у больных-спортсменов 1-й группы и снижения ДАД во 2-й группе пациентов.
Сумма баллов, характеризующая выраженость моторных нарушений по шкале MDS UPDRS (часть III), у пациентов обеих групп не различалась (23,33±6,26 против 21,00±8,80; р>0,05). Но гипокинетический синдром был более выражен у пациентов 1-й группы — бывших спортсменов (у 6 человек брадикинезия оценена в 3 балла, у 4 — в 4 балла). Среди пациентов с БП, не занимавшихся спортом, только 2 человека получили оценку 3 балла и 1 — 4 балла (χ2=7,35; df=1; p<0,05).
В нашей работе обследованы только больные мужчины, так как обычно они больше занимаются силовыми видами спорта. В связи с этим важно также заметить, что мужской пол сам по себе является фактором риска развития БП во всех возрастных и этнических группах. Есть данные, свидетельствующие о том, что риск заболеть для мужчин в среднем в 2 раза выше, чем для женщин, кроме того мужчины заболевают в среднем на 2 года раньше женщин [1]. В нашем исследовании у бывших спортсменов БП также развивалась в более молодом возрасте по сравнению с остальными пациентами, не занимавшимися спортом, и длительность заболевания у них была больше.
Существует предположение, что женские половые гормоны оказывают протективное действие на дофамин стриатума, в то время как мужские половые гормоны оказывают противоположное действие (это было установлено в экспериментах на животных) [1]. Кроме того, при силовых упражнениях повышается уровень основного мужского гормона — тестостерона, концентрация которого остается повышенной еще 30 мин после тренировок. Уровень гормона зависит от продолжительности тренировки, ее интенсивности, укорочения периодов отдыха между повторами силовой нагрузки и подходами [9]. В доступной нам литературе, как отечественной, так и зарубежной, мы не нашли данных, касающихся частоты БП у спортсменов.
В 2014 г. Национальным институтом неврологических нарушений и инсульта США среди основных приоритетных направлений исследований в области БП была выдвинута задача идентификации групп лиц с высоким риском развития заболевания. Во многих странах мира проводятся исследования по изучению развития БП в зависимости от особенностей образа жизни человека и окружающей его среды (курение, потребление воды, профессия, служба в вооруженных силах и др.) [10, 11]. Несомненно, в этом аспекте большой интерес представляет и изучавшаяся нами проблема, связанная с влиянием физической активности на возникновение и течение БП.
В данное исследование включили небольшое число пациентов — бывших спортсменов — 10 человек. Но при оценке физической активности как фактора риска БП следует иметь в виду возможный масштаб проблемы с учетом распространенности отдельных видов спорта. Так, в 1979 г., во время расцвета спортивной карьеры наших больных, число спортсменов тяжелоатлетов-разрядников в Советском Союзе было чуть более 300 000 человек (0,01% от всего населения) [12]. В настоящее время занятия тяжелой атлетикой очень популярны среди россиян. Так, по данным Всероссийского центра исследования общественного мнения, 14% жителей России предпочитают заниматься тяжелой атлетикой. Для сравнения, самыми популярными видами любительского спорта являются бег и ходьба (ими занимаются 37%), в то время как лыжным спортом, подходящим к климатическим условиям большинства российской территории, — только 3%. В отношении тяжелой атлетики следует заметить, что речь идет в основном о любительских занятиях, которые проводятся в спортивных клубах без контроля тренера и спортивного врача, порой с очень высокой интенсивностью для достижения быстрого роста мышечной массы (что, как указывалось выше, может определяться содержанием в организме тестостерона). Этот факт также следует принимать во внимание при оценке действия физической нагрузки как фактора риска развития БП.
Пациенты обеих групп страдали АГ и повышенной массой тела, но средние значения показателей максимальных САД, ДАД и ИМТ не различались. Наличие у больных в анамнезе повышенного АД, соответствующее уровню АГ I и II степени, может быть, с одной стороны, немоторным симптомом БП, как проявление кардиоваскулярной дисфункции, с другой — как проявление коморбидности [13, 14]. Кроме того, наличие АГ как первичного заболевания может быть риском развития БП, хотя это предположение принимается не всеми исследователями. Часть исследователей сходится во мнении, что развитие БП у больных АГ протекает медленнее, чем у пациентов с нормальным уровнем АД [11, 15]. Необходимо отметить также влияние на развитие заболевания и антигипертензивной терапии, которая может в зависимости от класса препарата ускорять развитие БП или, наоборот, обладать протективным эффектом [11, 15, 16]. Повышенный ИМТ также может быть фактором риска БП, немоторным симптомом болезни и проявлением коморбидности, поскольку дофамин вовлечен в регуляцию потребления пищи [15, 17]. У больных, страдающих ожирением, имеется снижение доступности рецепторов дофамина D2 в стриатуме. Необходимо отметить, что в методы обследования не входило определение мышечно-жирового компонента, а повышение ИМТ у больных-спортсменов могло быть проявлением мышечной гипертрофии, тем более, что сила мышц правой и левой кисти у них была больше, чем у неспортсменов.
Средние значения колебаний САД и ДАД у пациентов-спортсменов и неспортсменов не являлись критическими, как проявление ортостатической гипертензии или гипотензии, т. е. находились в пределах ±10 мм рт.ст. Тем не менее разница колебаний ДАД имела отличие у больных БП — спортсменов и неспортсменов: пациенты со спортивным анамнезом показывали повышение ДАД, в то время как остальные больные — снижение ДАД. Известно, что силовые тренировки значительно повышают уровень А.Д. Причем уровень повышения зависит от выполненной нагрузки, объема задействованной мышечной массы, количества повторений, продолжительности тренировки. Если во время тренировки выполняется маневр Вальсальвы (форсированный выдох при закрытой голосовой щели), что возможно у тяжелоатлета, то повышение АД станет еще больше. Маневр Вальсальвы вызывает повышение внутригрудного давления, которое в свою очередь приводит к снижению венозного возврата и сердечного выброса. Физиологическая реакция включает повышение частоты сердечных сокращений и вазоконстрикцию, что увеличивает общее периферическое сопротивление, критерием которого является ДАД. Это потенциально опасно, так как провоцирует ишемию, в том числе головного мозга. После освобождения от веса вазоконстрикция сменяется вазодилатацией и падением А.Д. Обмороки после максимального напряжения нередки даже у здоровых лиц [18].
В нашем исследовании часть пациентов занимались в дополнение к силовым упражнениям (тяжелая атлетика) еще боксом, борьбой, баскетболом. Все эти виды спорта очень энергозатратны и несут в том числе выраженную силовую нагрузку, особенно занятия боксом и боевыми искусствами. После случая с Мохаммедом Али было проведено несколько рандомизированных исследований о влиянии спортивных травм головного мозга в анамнезе на развитие БП. В половине из них показана данная связь, а в половине она не определена. Исследователи сделали заключение о мультифакторности этиологии данной болезни, включающей генетические, экологические и другие факторы [6]. Поэтому мы не исключаем, что кроме травматического повреждения головного мозга силовой компонент в контактных (борьба, бокс) и игровых (хоккей, футбол, баскетбол) видах спорта может способствовать развитию Б.П. Это очень важно, так как, во-первых, грамотное построение тренировок и занятий спортом может профилактировать данную болезнь и, во-вторых, правильное составление программы физической реабилитации с возможным исключением силовой нагрузки позволит улучшить состояние больного.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Гусева О.В. — https://orcid.org/0000-0001-8659-9832; е-mail: [email protected]
Жукова Н.Г. — https://orcid.org/0000-0001-6547-6622; е-mail: [email protected]
Жукова И.А. — https://orcid.org/0000-0001-5679-1698; e-mail: [email protected]
Как цитировать:
Гусева О.В., Жукова Н.Г., Жукова И.А. Силовая физическая нагрузка как фактор риска болезни Паркинсона. Журнал неврологии и психиатрии им. С.С. Корсакова. 2019;119(12):7-11. https://doi.org/10.17116/jnevro20191191217
Автор, ответственный за переписку: Гусева Ольга Владимировна — е-mail: [email protected]
стадий болезни Паркинсона | Фонд Паркинсона
Болезнь Паркинсона (БП) влияет на людей по-разному. Не все будут испытывать все симптомы болезни Паркинсона, и если они это сделают, они не обязательно будут испытывать их в одном и том же порядке или с одинаковой интенсивностью. Существуют типичные закономерности прогрессирования болезни Паркинсона, которые определяются поэтапно.
Первый этап
На этой начальной стадии у человека появляются легкие симптомы, которые обычно не мешают повседневной деятельности.Тремор и другие двигательные симптомы возникают только на одной стороне тела. Происходят изменения осанки, ходьбы и мимики.
Второй этап
Симптомы ухудшаются. Тремор, ригидность и другие двигательные симптомы влияют на обе стороны тела. Могут быть очевидны проблемы с ходьбой и плохая осанка. Человек по-прежнему может жить один, но повседневные задачи труднее и длительнее.
Третий этап
Считается средней стадией, потеря равновесия и замедленность движений являются отличительными признаками.Падения встречаются чаще. Человек по-прежнему полностью независим, но симптомы значительно ухудшают такие действия, как одевание и прием пищи.
Четвертый этап
На данный момент симптомы тяжелые и ограничивающие. Можно стоять без посторонней помощи, но для передвижения могут потребоваться ходунки. Человеку нужна помощь в повседневной жизни, и он не может жить один.
Пятый этап
Это самый продвинутый и изнурительный этап. Скованность в ногах может привести к невозможности стоять или ходить.Человеку требуется инвалидная коляска или он прикован к постели. При любой деятельности требуется круглосуточный медперсонал. У человека могут возникать галлюцинации и бред. Сообщество людей, живущих с болезнью Паркинсона, признает, что существует много важных немоторных симптомов, а также моторных симптомов.
Посмотрите видео ниже, чтобы узнать больше о формах и стадиях болезни Паркинсона.
Рейтинговые шкалы
Ваш врач может обратиться к шкале, чтобы помочь ему понять прогрессирование болезни.Стадии Паркинсона соответствуют как тяжести двигательных симптомов, так и тому, насколько болезнь влияет на повседневную деятельность человека. Наиболее часто используемые оценочные шкалы ориентированы на двигательные симптомы. Это:
- Стадии Хёна и Яра соответствуют простой шкале оценок, впервые введенной в 1967 году. Клиницисты используют ее для описания того, как прогрессируют двигательные симптомы при БП.
- Оценивает симптомы по шкале от 1 до 5. По этой шкале 1 и 2 представляют раннюю стадию, 2 и 3 — среднюю стадию, а 4 и 5 — позднюю стадию Паркинсона.
- Унифицированная шкала оценки болезни Паркинсона (UPDRS) — это более комплексный инструмент, используемый для учета немоторных симптомов, включая умственное функционирование, настроение и социальное взаимодействие.
- Учитывает когнитивные нарушения, способность выполнять повседневную деятельность и осложнения лечения.
Новые шкалы включают информацию о немоторных симптомах (например, обонянии).
Хотя симптомы и прогрессирование болезни уникальны для каждого человека, знание типичных стадий болезни Паркинсона может помочь вам справиться с изменениями по мере их появления.Некоторые люди переживают изменения более 20 лет назад. Другие считают, что болезнь прогрессирует быстрее.
Теория развития PD: гипотеза Браака
Текущая теория (часть так называемой гипотезы Браака) состоит в том, что самые ранние признаки болезни Паркинсона обнаруживаются в кишечной нервной системе, мозговом веществе и обонятельной луковице, которая контролирует обоняние. Согласно этой теории, болезнь Паркинсона со временем прогрессирует только в черную субстанцию и кору.
Эта теория все чаще подтверждается данными о том, что немоторные симптомы, такие как потеря обоняния (гипосмия), нарушения сна и запор, могут на несколько лет предшествовать двигательным особенностям заболевания.По этой причине исследователи все больше сосредотачиваются на этих немоторных симптомах, чтобы выявить БП как можно раньше и искать способы остановить ее прогрессирование.
Страница проверена доктором Райаном Бармором, научным сотрудником по двигательным расстройствам Университета Флориды, Центра передового опыта Фонда Паркинсона.
Чтобы получить больше информации по этой теме, послушайте наш подкаст «Staging PD — UPDRS: что он измеряет и что означает ваша оценка».
мифов о болезни Паркинсона | Фонд Паркинсона
Мы собрали факты о мифах и заблуждениях о болезни Паркинсона (БП) и ее лечении.Ниже приведены советы, которые помогут вам отличить факт от вымысла и улучшить качество вашей жизни и заботу.
Миф
ПД влияет только на движение. Большинство людей, включая некоторых врачей, считают, что БП вызывает только двигательные (двигательные) симптомы, такие как тремор, скованность и медлительность.
Реальность
Многие симптомы БП не связаны с движением. Немоторные («невидимые симптомы») БП являются обычным явлением и могут влиять на повседневную жизнь больше, чем более очевидные затруднения движений.К ним могут относиться: нарушение обоняния, нарушения сна, когнитивные симптомы, запор, симптомы со стороны мочевого пузыря, потоотделение, сексуальная дисфункция, усталость, боль (особенно в конечностях), покалывание, головокружение, беспокойство и депрессия.
СОВЕТ: Хорошие новости: многие немоторные симптомы БП хорошо поддаются лечению. Запишите свои невидимые симптомы, обсудите их со своими врачами и обратитесь за лечением.
Миф
Если человек, страдающий болезнью Паркинсона, хорошо выглядит, он также хорошо себя чувствует. Люди часто предполагают, что если кто-то с болезнью Паркинсона хорошо выглядит в какой-то момент времени, то он всегда будет чувствовать себя хорошо.
Реальность
Симптомы БП колеблются, и не все они видны. Со временем люди с болезнью Паркинсона отмечают растущую тенденцию прекращения приема лекарств между приемами. По этой причине то, как они появляются в какой-то момент, может не отражать то, как они себя чувствуют большую часть времени. Кроме того, они могут плохо себя чувствовать из-за немоторных симптомов.
СОВЕТ: Ведите дневник симптомов. Если ваши симптомы меняются в течение дня, вам следует отслеживать периоды «включения» (когда ваши лекарства работают эффективно) и «выключения» (когда прекращается действие лекарств). Это позволит вашему врачу оптимизировать прием лекарств и поможет вам лучше контролировать ситуацию.
Миф
Во всем можно винить PD. Вам — и вашим врачам — легко винить PD каждый раз, когда вы плохо себя чувствуете.
Реальность
Определенные симптомы никогда нельзя связывать с болезнью Паркинсона. Например, лихорадка не является симптомом болезни Паркинсона и обычно указывает на инфекцию. Головная боль, потеря зрения, головокружение, потеря чувствительности, потеря мышечной силы и боль в груди не являются симптомами болезни Паркинсона.
СОВЕТ: Ваш врач должен исключить другие причины ваших симптомов. Внезапно возникшие симптомы, такие как боль в груди, одышка, слабость, трудности с речью или головокружение, требуют немедленной медицинской помощи, чтобы исключить неотложную ситуацию.
Миф
БП имеет спонтанные «обострения». Другое распространенное предположение состоит в том, что PD может неожиданно «вспыхнуть». Но PD так не работает. Хотя симптомы могут меняться в течение дня, болезнь БП прогрессирует очень медленно.
Реальность
Если симптомы болезни Паркинсона ухудшаются в течение нескольких дней или недель, важно найти первопричину. Смена лекарств, инфекция, обезвоживание, лишение сна, недавняя операция, стресс или другие проблемы со здоровьем могут ухудшить симптомы болезни Паркинсона.Инфекции мочевыводящих путей (даже без симптомов со стороны мочевого пузыря) являются особенно частой причиной.
СОВЕТ: Некоторые лекарства могут ухудшить симптомы болезни Паркинсона. К ним относятся нейролептики, вальпроевая кислота (Депакот®), литий и лекарства от тошноты, такие как прохлорперазин (Компазин®), метоклопрамид (Реглан®) и прометазин (Фенерган®). Поговорите со своим неврологом, прежде чем начинать прием одного из этих лекарств, чтобы узнать, есть ли лучшая альтернатива.
Миф
Леводопа прекращает работу через пять лет. Это, пожалуй, самый распространенный миф о лечении БП. Многие люди не хотят начинать прием леводопы из-за страха «израсходовать его». Некоторые врачи также разделяют эту «фобию леводопа».
Реальность
Леводопа работает десятилетиями. Леводопа не лечит всех симптомов болезни Паркинсона, но значительно помогает при большинстве двигательных симптомов, приводящих к инвалидности.
СОВЕТ: Было показано, что леводопа улучшает качество жизни.
Миф
Следует отложить прием следующей дозы леводопы. Многие люди считают, что им следует подождать, пока их лекарство полностью прекратится, прежде чем принимать следующую дозу.
Реальность
Леводопа наиболее эффективна при своевременном приеме, непосредственно перед тем, как закончится действие предыдущей дозы. Если вы ждете слишком долго, следующая доза может никогда не «сработать», и лекарства могут не подействовать эффективно до конца дня.
СОВЕТ: Таймер приема лекарств может помочь. Очень важно принимать дозы точно вовремя.
Миф
Различные генерические марки карбидопы / леводопы обычно имеют разные цвета.
Реальность
Цвет таблеток карбидопа / леводопа относительно одинаков для разных производителей. Если цвет ваших таблеток меняется без видимой причины, важно убедиться, что вы по-прежнему получаете правильную дозировку.
СОВЕТ: Наиболее часто описываемая доза карбидопы / леводопы — таблетки с немедленным высвобождением 25/100 мг — всегда желтого цвета, независимо от марки.Если вы должны принять эту дозу, а ваши таблетки не желтые, произошла ошибка.
Миф
Ваш врач может предсказать ваше будущее. Многие люди с БП обращаются к врачу за прогнозом.
Реальность
PD сильно варьируется от человека к человеку. Даже эксперт по PD не может знать, что ждет человека с PD в будущем.
СОВЕТ: Вы можете помочь изменить свое будущее.Вы можете улучшить свое заболевание на каждой стадии, оставаясь в форме, получая достаточный сон и правильное питание. Упражнения особенно важны для улучшения подвижности, выносливости, настроения и качества жизни.
Страница проверена доктором Райаном Бармором, научным сотрудником по двигательным расстройствам Университета Флориды, Центра передового опыта Фонда Паркинсона.
изменений глотания | Фонд Паркинсона
Изменения в речи, жевании и глотании являются обычным явлением при болезни Паркинсона (БП) и могут влиять на важные аспекты жизни, такие как способность хорошо питаться.Но они не всегда имеют очевидные признаки, и многие люди с БП не знают об этих трудностях или не знают, как их описать.
Поскольку глотание включает сложную последовательность движений, неудивительно, что PD — двигательное расстройство — влияет на глотание. Например, медлительность движений, которая часто сопровождается болезнью Паркинсона, может повлиять на кусание, жевание, использование языка и способность проглотить пищу или жидкость за один укус.
Какие еще признаки проблемы? Вы можете потерять пищу или жидкость изо рта; глотать небольшими порциями или глотками; или испытываете трудности с определенными текстурами.Вы можете перестать есть продукты, которые трудно глотать, откашляйтесь, или у вас будет влажный или хриплый голос во время еды и питья.
Термин «затруднение глотания» называется дисфагией. Это влияет на механику глотания и качество жизни. Многие люди разочаровываются или смущаются и избегают социальных мероприятий, таких как обеды с друзьями или семьей.
Что еще более важно, дисфагия может привести к недоеданию, обезвоживанию и аспирации (когда пища или жидкость «попадают не в ту трубу»). Аспирация может привести к аспирационной пневмонии — основной причине смерти при БП — и не всегда сопровождается кашлем или удушьем.Для людей с БП важно иметь возможность безопасно и эффективно глотать.
Что можно сделать?
Первый шаг — получить направление к патологоанатому (SLP). Этот специалист соберет медицинский анамнез и расспросит вас о еде и глотании. Затем вы, вероятно, пройдете оценку глотания с помощью видео-рентгеновского снимка или эндоскопического исследования. Во время этой процедуры вы будете глотать пищу и жидкости разной консистенции, а SLP может наблюдать за всем процессом глотания: от вашего первого глотка и укуса, через рот, вниз по горлу и пищеводу, а затем в желудок.Это лучший способ узнать степень и причину проблем с глотанием. Тогда SLP может порекомендовать лечение.
Упражнение
Так же, как упражнения могут облегчить другие затруднения движений, связанные с БП, они также могут помочь при глотании. Одним из методов является голосовая техника Ли Сильвермана (LSVT), знакомая многим людям с болезнью Паркинсона в качестве терапии для улучшения речи. Это помогает человеку преувеличивать разговоры и глотание. Кроме того, работа с SLP по индивидуальной программе может помочь вам усердно глотать, чтобы пища лучше перемещалась изо рта в глотку.
Поменяйте еду
Трудности с глотанием можно уменьшить, приготовив пюре из твердой пищи или загущающих жидкостей, чтобы жидкость не попала в дыхательные пути. Поговорите с патологом речевого языка за помощью в этих модификациях.
Заключение
Если вы заметили изменения в своей способности глотать, сообщите об этом своей медицинской бригаде. Проблемы с глотанием при болезни Паркинсона излечимы! Для получения дополнительной информации или направления к речевому патологу позвоните на горячую линию Фонда Паркинсона по телефону 1-800-4PD-INFO (473-4636).Запросите бесплатный экземпляр нашей публикации «Речь и глотание».
Как узнать, есть ли у меня проблемы с глотанием?
- Я недавно похудела без всяких стараний.
- Я стараюсь не пить жидкости.
- У меня ощущение, что еда застряла в горле.
- Я склонен пускать слюни.
- Я замечаю скопление пищи вокруг линии десен.
- Я часто кашляю или задыхаюсь до, во время или после еды или питья.
- У меня часто изжога или боль в горле.
- Мне трудно держать во рту еду или жидкость.
Чтобы получить больше информации по этой теме, послушайте наш подкаст, выпуск «Важность раннего выявления нарушений глотания».
Галлюцинаций / Заблуждений | Фонд Паркинсона
Психоз может быть пугающим словом, которого многие люди просто не понимают. Но что это на самом деле означает? При болезни Паркинсона (БП) то, что ваш врач называет психозом, обычно начинается с легких симптомов, но они могут иметь большое влияние на качество жизни.Медицинские работники обычно называют эти симптомы «психозом, связанным с болезнью Паркинсона». Психоз может варьироваться от сильного замешательства (расстройство мышления) до того, чтобы видеть вещи, которых нет (галлюцинации), до веры в то, что не является правдой (заблуждения).
Важно сообщать вашей медицинской бригаде о любых галлюцинациях или бредах, даже если они не вызывают беспокойства.
Насколько распространен психоз при болезни Паркинсона?
Примерно 20-40% людей с болезнью Паркинсона сообщают о галлюцинациях или иллюзиях.Если следить за прогрессированием болезни с годами, это число увеличивается. Увеличение не означает, что галлюцинации сохраняются у большинства пациентов. Однако важно отметить, что эти статистические данные иногда включают «делирий», при котором симптомы являются временными из-за лекарств, которые необходимо корректировать, или инфекции, которую необходимо лечить, и «отдельные незначительные симптомы» или «незначительные галлюцинации», включая иллюзии, когда вместо того, чтобы видеть вещи, которых нет (галлюцинации), люди неверно истолковывают то, что действительно есть.Это наиболее распространенные типы психозов у людей с болезнью Паркинсона, согласно различным исследованиям, встречаемость которых составляет 25-70% людей с болезнью Паркинсона. Как правило, если у человека с БП наблюдаются только эти незначительные галлюцинации, его врач не прописывает антипсихотические препараты, хотя со временем может развиться более серьезный психоз, требующий приема лекарств. В одном исследовании у 10% людей с незначительными галлюцинациями симптомы исчезли в течение нескольких лет, в то время как у 52% симптомы остались прежними, а у 38% симптомы психоза ухудшились.
Мы рекомендуем людям с болезнью Паркинсона не использовать единый процент для представления распространенности галлюцинаций и PDP. Болезнь Паркинсона — сложное заболевание, и по мере его прогрессирования процентное соотношение и риск появления симптомов будут меняться.
Что такое галлюцинации?
Галлюцинации — это когда кто-то видит, слышит или чувствует то, чего на самом деле нет. Их лучше всего описать как обман или уловки мозга, которые задействуют органы чувств. Галлюцинации — это не сны или кошмары.Они случаются, когда человек бодрствует, и могут происходить в любое время дня и ночи.
Типы галлюцинаций
- Визуальный: Галлюцинации у людей с БП обычно визуальные. Общие галлюцинации включают видение животных или людей, например, бегущего мимо пушистого существа или умершего влюбленного, сидящего в комнате.
- Слуховые: Слышание ненастоящих голосов или звуков встречается реже, но о них сообщает небольшой процент людей с БП.
- Обонятельный: Обоняние, не связанное с реальным источником, редко встречается при болезни Паркинсона.
- Тактильно: Ощущение чего-то воображаемого, например, ползающих по коже жуков, при болезни Паркинсона редко.
- Вкусовые качества: Ощущение горького или ненормального привкуса во рту, не имеющего источника, является редкостью при болезни Паркинсона.
Подробнее о галлюцинациях
- Галлюцинации чаще всего являются побочным эффектом лекарств и не обязательно являются признаком снижения когнитивных способностей.Большинство галлюцинаций, которые испытывают люди с БП, мимолетны и не опасны. Однако в некоторых случаях галлюцинации могут стать угрожающими или надоедливыми.
- Хотя галлюцинации могут возникать у любого, кто принимает лекарства для лечения симптомов болезни Паркинсона, они чаще встречаются у людей, у которых есть проблемы с мышлением или памятью, или когда они находятся в состоянии медицинского стресса.
- Визуальные галлюцинации чаще возникают в условиях недостаточной освещенности или плохой видимости. Чтобы снизить риск, увеличьте освещение в особенно темных местах, например в коридорах.
- Галлюцинации могут возникать периферическим зрением (краем глаза) в виде вспышки света, людей или мелких животных, таких как кошки или собаки. Изображения часто исчезают, когда человек смотрит более внимательно.
- Иногда у людей с БП возникают галлюцинации присутствия — ощущение, что кто-то находится с ними в комнате или стоит позади них.
- Некоторые люди знают, что случаются галлюцинации. Это называется «сохранением проницательности». Обладая проницательностью, вы могли бы создать механизмы преодоления.Однако некоторые люди находят их невероятно реальными или могут потерять понимание по мере прогрессирования болезни.
Советы по жизни с галлюцинациями
Людям с БП важно говорить о галлюцинациях со своей семьей и командой по уходу, потому что они поддаются лечению и могут быть неприятными, если их не лечить. Обсудите со своим врачом все возможные симптомы, независимо от того, насколько они незначительны, редки или необычны.
- Хорошее освещение и стимулирующие вечерние занятия помогут избавиться от галлюцинаций.
- Пока происходит галлюцинация, лица, осуществляющие уход, могут помочь своим близким, заверив их, что они будут в безопасности, и подтверждая опыт своего партнера. Например, скажите: «Я выведу кошку на улицу» вместо того, чтобы утверждать, что кошки нет.
Что такое иллюзии?
Иллюзии — еще одно сенсорное заблуждение. Вместо того чтобы видеть то, чего нет, люди с иллюзиями неверно истолковывают реальные вещи в окружающей среде. Например, одежда в шкафу может выглядеть как группа людей.
Подобно зрительным галлюцинациям, иллюзии возникают в условиях недостаточной освещенности или плохой видимости.
Что такое заблуждения?
Заблуждения — это нелогичные, иррациональные, дисфункциональные взгляды или настойчивые мысли, не основанные на реальности. Они не являются преднамеренными и очень реальны для человека с PD. Люди с заблуждениями, которые чувствуют угрозу, могут становиться спорщиками, агрессивными, взволнованными или небезопасными.
- Бред при БП встречается реже, чем зрительные галлюцинации.Они затрагивают около восьми процентов людей с болезнью Паркинсона.
- По сравнению с галлюцинациями бред, как правило, более сложен, представляет больший риск поведенческих расстройств и проблем безопасности, обычно труднее поддается лечению и представляет собой более очевидное ухудшение или ухудшение состояния.
- Бред может начаться ночью как общая спутанность сознания. Со временем замешательство может перерасти в явные заблуждения и поведенческие расстройства в течение дня.
- Все формы бреда можно увидеть при БП, хотя бред ревности и преследования (например, паранойя) встречается наиболее часто и представляет большую проблему для лечения.Эти заблуждения могут привести к агрессии, которая может представлять серьезную угрозу безопасности человека с БП, членов семьи и лиц, осуществляющих уход.
- Паранойя может привести к несоблюдению лекарств — человек отказывается принимать лекарства, считая их ядовитыми или смертельными.
- Бред может быть связан с деменцией. В результате люди с заблуждениями часто сбиты с толку, и с ними чрезвычайно трудно справиться. В этих случаях многим опекунам требуется помощь извне.
Примеры заблуждений в PD
- Ревность
- Убеждение: ваш партнер изменяет.
- Поведение: Паранойя, возбуждение, мнительность, агрессия.
- Преследование
- Убеждение: на вас нападают, преследуют, обманывают или сговаривают.
- Поведение: Паранойя, подозрительность, возбуждение, агрессия, неповиновение, социальная изоляция.
- Соматический
- Убеждение: Ваше тело функционирует ненормально. У вас появляется необычная одержимость своим телом или здоровьем.
- Поведение: тревога, возбуждение, сообщения об аномальных или необычных симптомах, крайняя озабоченность симптомами, частые посещения врача.
Что вызывает галлюцинации и бред?
Медикаменты, слабоумие и делирий — три основных фактора, способствующих развитию психоза при болезни Паркинсона. Определить причину может быть сложно, потому что эти состояния могут накладываться друг на друга и вызывать схожие симптомы. После определения вероятной причины можно начинать лечение.
Лекарства
Многие лекарства от БП могут вызывать симптомы психоза:
- Классические лекарства от БП, такие как карбидопа-леводопа (синемет) и агонисты дофамина, предназначены для повышения уровня дофамина, улучшения двигательных симптомов.Однако, увеличивая выработку дофамина, эти лекарства могут непреднамеренно вызвать серьезные эмоциональные и поведенческие изменения.
- Другие лекарства, используемые для лечения БП, также могут вызывать эти симптомы, снижая уровень ацетилхолина, изменяя его баланс с дофамином. Эти лекарства включают амантадин и холинолитики (артан и когентин). В дополнение к лекарствам, отпускаемым по рецепту, холинолитики обычно являются основным ингредиентом безрецептурных снотворных и многих лекарств от аллергии.
Деменция
Деменция — это термин, используемый для описания группы симптомов, связанных с ухудшением памяти и мышления. Это обычно связано с болезнью Альцгеймера, но у людей с болезнью Паркинсона также может развиться болезнь.
- Галлюцинации и бред могут быть результатом основных химических и физических изменений, происходящих в мозге, независимо от других факторов, таких как лекарства от болезни Паркинсона. Это чаще всего наблюдается в случаях БП с деменцией.
- Если психоз и деменция возникают на ранних стадиях болезни, врачи могут рассмотреть диагноз деменции с тельцами Леви (LBD).
Бред
Делирий — это обратимое изменение уровня внимания и концентрации человека.
- Делирий обычно развивается в течение короткого периода времени (от часов до дней) и проходит после лечения основного заболевания.
- Признаки делирия включают измененное сознание или осознание, неорганизованное мышление, необычное поведение и галлюцинации.
- Поскольку существует так много симптомов, делирий можно спутать с другими состояниями, такими как слабоумие или психоз, вызванный лекарственными препаратами.
- Чтобы диагностировать делирий, необходимо изменить уровень концентрации или внимания человека.
- Люди с болезнью Паркинсона имеют более высокий риск развития делирия при поступлении в больницу из-за новых настроек процедуры или хирургического вмешательства, которые могут не иметь отношения к их болезни Паркинсона.
Общие причины делирия включают:
- Инфекция, например инфекция мочевыводящих путей или пневмония
- Нарушение баланса натрия, калия, кальция или других электролитов
- Ход
- Болезнь сердца
- Болезнь печени
- Лихорадка
- Дефицит витамина B12
- Травма головы
- Сенсорные изменения, такие как потеря слуха и изменения зрения
Помимо заболеваний и изменений, многие часто используемые лекарства и химические вещества также могут вызывать делирий:
- Антихолинергические препараты: дифенгидрамина гидрохлорид (Benadryl ® ), тригексифенидил (Artane ® ), бензтропин (Cogentin ® ), ранитидин (Zantac ® ) и оксибропутинин (D
- Наркотики, содержащие кодеин или морфин
- Антибиотики
- Нестероидные противовоспалительные препараты (НПВП), включая Aleve ® , Motrin ® и Advil ®
- Инсулин
- Седативные препараты
- Стероиды
- Противосудорожные препараты
- Спирт
- Рекреационные препараты
Факторы риска психоза
Не у всех с болезнью Паркинсона развиваются галлюцинации или бред, но есть несколько вещей, которые могут увеличить ваш риск:
- Деменция или нарушение памяти
- Депрессия: Люди, страдающие депрессией и болезнью Паркинсона, подвергаются большему риску.Кроме того, одна только тяжелая депрессия может вызвать психоз.
- Нарушения сна, например яркие сновидения. Люди обычно сообщают о ярких сновидениях до начала психоза. Другие связанные нарушения сна включают расстройство быстрого сна и общую бессонницу.
- Нарушение зрения
- Пожилой возраст
- Продвинутая или поздняя стадия PD
- Использование лекарств от ПД
Лечение психоза
Лечение психоза при болезни Паркинсона — это многоэтапный процесс, который начинается с разговора с вашим лечащим врачом.Они выполнят ряд шагов, чтобы выяснить, как лучше всего бороться с вашими симптомами.
Шаг 1 . Первый шаг — провести клиническую оценку ваших симптомов с учетом предшествующего анамнеза, стадии заболевания и доступных систем поддержки. Эта оценка поможет определить, если что-то не так с медицинской точки зрения и вам нужно лечение немедленно, или вы можете следить за состоянием и подождать.
Шаг 2 . При необходимости лечение обычно начинается с корректировки лекарств от БП и направления на консультацию.Если с медицинской точки зрения у вас нет ничего плохого, ваш врач может уменьшить количество лекарств или отменить их, часто в определенном порядке, чтобы уменьшить симптомы психоза. Это уравновешивающее действие, поскольку дофамин, который используется для стабилизации двигательных симптомов, также может в больших количествах усиливать психологические побочные эффекты.
Шаг 3 . Если необходимо дальнейшее вмешательство, ваш врач может начать антипсихотическую терапию, используя лекарства для восстановления баланса химических уровней в мозге и уменьшения эпизодов галлюцинаций, иллюзий и заблуждений
Лекарства, используемые для лечения психоза
Антипсихотические средства предназначены для уравновешивания аномальных химических уровней в головном мозге.Вплоть до 1990-х годов использование антипсихотических средств при БП было спорным, потому что использовавшиеся до этого времени препараты снижали избыток дофамина. Это облегчило психоз, но вызвало резкое ухудшение моторных симптомов БП.
К счастью, сейчас доступны лекарства, которые лучше переносятся людьми с БП. Сегодня существует три антипсихотических препарата, которые считаются относительно безопасными для людей с БП: кветиапин (Сероквель ® ), клозапин (Клозарил ® ) и новейшее средство пимавансерин (Нуплазид ® ).Они вызывают ограниченное ухудшение БП при лечении галлюцинаций и бреда.
Пимавансерин
- Пимавансерин был одобрен Управлением по контролю за продуктами и лекарствами США (FDA) в 2016 году специально для лечения психоза, вызванного болезнью Паркинсона.
- В отличие от других нейролептиков, он не блокирует дофамин. Это селективный обратный агонист серотонина, что означает, что он нацелен на рецепторы серотонина.
Клозапин
- Клозапин (Clozaril) был изучен и доказал свою эффективность в улучшении галлюцинаций и бреда при БП.Однако из-за редкого, но серьезного побочного эффекта, известного как агранулоцитоз — уменьшение количества лейкоцитов, которое препятствует способности организма бороться с инфекцией — существует тенденция использовать это лекарство только в том случае, если кветиапин не переносится или не эффективен.
- Любой, кто принимает клозапин, должен сдавать анализы крови еженедельно в течение первых шести месяцев, а затем каждые две недели для контроля уровня лейкоцитов.
Кветиапин
- Кветиапин (Сероквель) имеет меньше побочных эффектов, но есть ограниченные доказательства его эффективности у людей с болезнью Паркинсона.
- Чаще всего его назначают перед сном, потому что он может иметь легкое седативное действие.
* Важно ознакомиться с антипсихотическими препаратами, поскольку многие из них могут ухудшить двигательные симптомы и не должны назначаться людям с БП. Некоторые из этих лекарств, такие как галоперидол (Haldol), обычно прописываются в больничных условиях пациентам, которые возбуждены или обеспокоены. Лечащие врачи должны знать, что некоторые антипсихотические препараты могут ухудшить состояние человека с БП.
Как поговорить с человеком, у которого есть галлюцинации или бред
- Обычно бесполезно спорить с тем, кто испытывает галлюцинации или бред. Не пытайтесь рассуждать. Сохраняйте спокойствие и успокаивайте.
- Вы можете сказать, что не видите того, что видит ваш любимый человек, но некоторых людей успокаивает, признавая то, что видит человек, чтобы уменьшить стресс. Например, если человек видит в комнате кошку, лучше сказать: «Я вытащу кошку», а не утверждать, что кошки нет.
Страница проверена доктором Чонси Спирс, научным сотрудником по двигательным расстройствам Университета Флориды, Центра передового опыта Фонда Паркинсона.
5 стадий болезни Паркинсона
Многие недооценивают старение. Приятно расслабиться, расслабиться и наблюдать, как люди в вашей жизни растут, заводят собственных детей и процветают. Возраст может быть прекрасной вещью, даже когда наши тела начинают замедляться. Мы поговорили с Дэвидом Шпречером, доктором медицины, директором по двигательным расстройствам в научно-исследовательском институте здоровья Banner Sun, об известной болезни Паркинсона, которой страдают до 2% людей старше 65 лет.
Что такое болезнь Паркинсона?
«Болезнь Паркинсона — это неврологическое заболевание, вызванное дегенерацией или разрушением клеток нервной системы», — пояснил д-р Шпречер. «Природа болезни Паркинсона прогрессирующая, что означает, что со временем она ухудшается». Чтобы понять естественное развитие болезни, мы должны понять ее пять стадий, как это объясняется Фондом Паркинсона.
Первый этап
Люди испытывают легкие симптомы, которые обычно не мешают повседневной деятельности.Тремор и другие двигательные симптомы возникают только на одной стороне тела. У них также могут наблюдаться изменения в осанке, ходьбе и мимике.
Второй этап
Симптомы ухудшаются, включая тремор, ригидность и другие симптомы движения с обеих сторон тела. Человек по-прежнему может жить один, но повседневные задачи сложнее и длиннее.
Третий этап
Это считается промежуточным этапом. Люди испытывают потерю равновесия и замедленность движений.Хотя эти симптомы по-прежнему полностью независимы, они значительно затрудняют такие действия, как одевание и прием пищи. Падения также чаще встречаются на третьей стадии.
Четвертый этап
Симптомы тяжелые и ограничивающие. Люди могут стоять без посторонней помощи, но для передвижения, скорее всего, потребуется ходунок. Людям на четвертой стадии требуется помощь в повседневной деятельности, и они не могут жить одни.
Пятый этап
Скованность в ногах может привести к невозможности стоять или ходить. Человеку требуется инвалидная коляска или он прикован к постели.При любой деятельности необходим круглосуточный медперсонал. У человека могут возникать галлюцинации и бред.
Признаки болезни Паркинсона
В 1817 году доктор Джеймс Паркинсон опубликовал «Очерк дрожащего паралича», описывающий немоторные, а также двигательные симптомы болезни, носящей его имя. «Болезнь Паркинсона — это не просто двигательное расстройство», — объяснил доктор Шпречер. «Запор, нарушение обоняния и сновидения могут возникать за годы до появления двигательных симптомов болезни Паркинсона.Последнее, вызванное состоянием, называемым расстройством поведения во время быстрого сна, является очень сильным фактором риска как болезни Паркинсона, так и деменции (с пожизненным риском более 70%). Это побудило нас присоединиться к консорциуму центров, изучающих нарушения поведения во сне в фазе быстрого сна ».
Жизнь с болезнью Паркинсона
В зависимости от степени тяжести жизнь человека, борющегося с болезнью Паркинсона, может выглядеть по-разному. Вашим главным приоритетом как любимого человека будет их комфорт, душевное спокойствие и безопасность.Доктор Шпречер дал несколько советов, независимо от прогрессирования болезни. «Помимо проблем с движением, болезнь Паркинсона может вызывать широкий спектр симптомов, включая слюнотечение, запор, низкое кровяное давление при вставании, проблемы с голосом, депрессию, беспокойство, проблемы со сном, галлюцинации и слабоумие. Поэтому регулярные посещения невролога, имеющего опыт лечения болезни Паркинсона, важны для того, чтобы убедиться, что диагноз поставлен правильно, а симптомы отслеживаются и устраняются. Поскольку изменения в приеме других лекарств могут повлиять на симптомы Паркинсона, вам следует напомнить каждому члену вашей медицинской бригады, чтобы они отправляли копию вашей медицинской справки после каждого приема.”
Доктор Шпречер также добавил, что соблюдение здорового питания и регулярные физические упражнения могут помочь улучшить качество жизни. Физиотерапевты и логопеды — долгожданное дополнение к любой команде по уходу.
Ты не одинок
Уход за любимым человеком или борьба с болезнью Паркинсона самостоятельно могут быть пугающими, сбивающими с толку и изолирующими. Специалисты Banner Health имеют опыт и готовы помочь в любом качестве. Назначьте встречу сегодня.
Присоединиться к разговору
Болезнь Паркинсона — Симптомы и причины
Обзор
Болезнь Паркинсона — это прогрессирующее заболевание нервной системы, которое влияет на движения.Симптомы начинаются постепенно, иногда с едва заметного тремора одной руки. Тремор является обычным явлением, но это заболевание также часто вызывает скованность или замедление движений.
На ранних стадиях болезни Паркинсона ваше лицо может практически не выражать эмоции. Ваши руки могут не раскачиваться при ходьбе. Ваша речь может стать тихой или невнятной. Симптомы болезни Паркинсона ухудшаются по мере того, как ваше состояние со временем прогрессирует.
Хотя болезнь Паркинсона нельзя вылечить, лекарства могут значительно улучшить ваши симптомы.Иногда ваш врач может предложить операцию, чтобы отрегулировать определенные области вашего мозга и улучшить ваши симптомы.
Симптомы
Признаки и симптомы болезни Паркинсона могут быть разными для всех. Ранние признаки могут быть незначительными и оставаться незамеченными. Симптомы часто начинаются на одной стороне тела и обычно остаются хуже на этой стороне даже после того, как симптомы начинают влиять на обе стороны.
Признаки и симптомы Паркинсона могут включать:
- Тремор. Тремор или тряска обычно начинается в конечности, часто в руке или пальцах. Вы можете потирать большой и указательный пальцы взад и вперед, это известно как тремор, вызывающий катание таблеток. В покое рука может дрожать.
- Замедленные движения (брадикинезия). Со временем болезнь Паркинсона может замедлить ваши движения, делая простые задачи трудными и отнимающими много времени. При ходьбе ваши шаги могут стать короче. Иногда бывает трудно встать со стула. Вы можете волочить ноги, пытаясь ходить.
- Жесткие мышцы. Жесткость мышц может возникнуть в любой части вашего тела. Жесткие мышцы могут вызывать боль и ограничивать диапазон движений.
- Нарушение осанки и равновесия. Ваша осанка может стать сутулой, или у вас могут быть проблемы с равновесием в результате болезни Паркинсона.
- Потеря автоматических движений. У вас может быть сниженная способность выполнять бессознательные движения, в том числе моргать, улыбаться или размахивать руками при ходьбе.
- Изменения речи. Перед тем как говорить, вы можете говорить тихо, быстро, невнятно или колебаться. Ваша речь может быть более монотонной, чем с обычными интонациями.
- Написание изменений. Может стать трудно писать, и ваш текст может показаться мелким.
Когда обращаться к врачу
Обратитесь к врачу, если у вас есть какие-либо симптомы, связанные с болезнью Паркинсона — не только для диагностики вашего состояния, но и для исключения других причин ваших симптомов.
Причины
При болезни Паркинсона определенные нервные клетки (нейроны) в головном мозге постепенно разрушаются или умирают. Многие из симптомов связаны с потерей нейронов, которые производят в вашем мозгу химический посредник, называемый дофамином. Когда уровень дофамина снижается, это вызывает ненормальную активность мозга, что приводит к нарушению движений и другим симптомам болезни Паркинсона.
Причина болезни Паркинсона неизвестна, но, по-видимому, играют роль несколько факторов, в том числе:
-
Гены. Исследователи определили конкретные генетические мутации, которые могут вызвать болезнь Паркинсона. Но это нечасто, за исключением редких случаев, когда многие члены семьи страдают болезнью Паркинсона.
Однако определенные вариации генов, по-видимому, увеличивают риск болезни Паркинсона, но с относительно небольшим риском болезни Паркинсона для каждого из этих генетических маркеров.
- Триггеры окружающей среды. Воздействие определенных токсинов или факторов окружающей среды может увеличить риск поздней болезни Паркинсона, но риск относительно невелик.
Исследователи также отметили, что многие изменения происходят в мозге людей с болезнью Паркинсона, хотя неясно, почему эти изменения происходят. Эти изменения включают:
- Наличие тел Леви. Сгустки определенных веществ в клетках мозга являются микроскопическими маркерами болезни Паркинсона. Они называются тельцами Леви, и исследователи полагают, что эти тельца Леви являются важным ключом к разгадке причины болезни Паркинсона.
- Альфа-синуклеин обнаружен в тельцах Леви. Хотя многие вещества обнаружены в тельцах Леви, ученые полагают, что важным из них является природный и широко распространенный белок, называемый альфа-синуклеин (альфа-синуклеин). Он находится во всех тельцах Леви в слипшейся форме, которую клетки не могут разрушить. В настоящее время это является важным объектом внимания исследователей болезни Паркинсона.
Факторы риска
Факторы риска болезни Паркинсона включают:
- Возраст. Молодые люди редко болеют болезнью Паркинсона.Обычно это начинается в среднем или позднем возрасте, и риск увеличивается с возрастом. Обычно болезнь развивается у людей в возрасте 60 лет и старше.
- Наследственность. Наличие близкого родственника, больного болезнью Паркинсона, увеличивает шансы на то, что у вас разовьется болезнь. Однако ваши риски по-прежнему невелики, если в вашей семье не много родственников с болезнью Паркинсона.
- Секс. У мужчин больше шансов заболеть болезнью Паркинсона, чем у женщин.
- Воздействие токсинов. Постоянное воздействие гербицидов и пестицидов может немного повысить риск болезни Паркинсона.
Осложнения
Болезнь Паркинсона часто сопровождается этими дополнительными проблемами, которые можно лечить:
- Проблемы с мышлением. Вы можете испытывать когнитивные проблемы (слабоумие) и проблемы с мышлением. Обычно они возникают на более поздних стадиях болезни Паркинсона. Такие когнитивные проблемы плохо поддаются лечению.
-
Депрессия и эмоциональные изменения. Вы можете испытывать депрессию, иногда на очень ранних стадиях. Лечение депрессии может облегчить решение других проблем, связанных с болезнью Паркинсона.
Вы также можете испытывать другие эмоциональные изменения, такие как страх, беспокойство или потеря мотивации. Врачи могут прописать вам лекарства для лечения этих симптомов.
- Проблемы с глотанием. По мере прогрессирования вашего состояния у вас могут возникнуть трудности с глотанием.Из-за замедленного глотания во рту может скапливаться слюна, что приводит к слюноотделению.
- Проблемы с жеванием и приемом пищи. Болезнь Паркинсона на поздней стадии поражает мышцы во рту, затрудняя жевание. Это может привести к удушью и плохому питанию.
-
Проблемы со сном и нарушения сна. Люди с болезнью Паркинсона часто имеют проблемы со сном, в том числе часто просыпаются ночью, рано просыпаются или засыпают днем.
Люди также могут испытывать расстройство поведения во сне, связанное с быстрым движением глаз, которое связано с разыгрыванием своих снов. Лекарства могут помочь вам при нарушениях сна.
- Проблемы с мочевым пузырем. Болезнь Паркинсона может вызывать проблемы с мочевым пузырем, в том числе неспособность контролировать мочу или затруднения при мочеиспускании.
- Запор. У многих людей с болезнью Паркинсона развиваются запоры, в основном из-за замедленной работы пищеварительного тракта.
Вы также можете испытать:
- Изменения артериального давления. Вы можете почувствовать головокружение или головокружение, когда стоите из-за внезапного падения артериального давления (ортостатическая гипотензия).
- Нарушение обоняния. У вас могут возникнуть проблемы с обонянием. У вас могут возникнуть трудности с определением определенных запахов или различием запахов.
- Усталость. Многие люди с болезнью Паркинсона теряют энергию и чувствуют усталость, особенно в конце дня. Причина не всегда известна.
- Боль. Некоторые люди с болезнью Паркинсона испытывают боль либо в определенных частях тела, либо во всем теле.
- Сексуальная дисфункция. Некоторые люди с болезнью Паркинсона замечают снижение полового влечения или работоспособности.
Профилактика
Поскольку причина болезни Паркинсона неизвестна, проверенные способы предотвращения болезни также остаются загадкой.
Некоторые исследования показали, что регулярные аэробные упражнения могут снизить риск болезни Паркинсона.
Некоторые другие исследования показали, что люди, употребляющие кофеин, который содержится в кофе, чае и коле, реже болеют болезнью Паркинсона, чем те, кто его не пьет. Зеленый чай также снижает риск развития болезни Паркинсона. Однако до сих пор неизвестно, действительно ли кофеин защищает от болезни Паркинсона или имеет какое-то другое отношение. В настоящее время недостаточно доказательств, чтобы предлагать употребление напитков с кофеином для защиты от болезни Паркинсона.
8 декабря 2020 г.
Как симптомы могут измениться с течением времени
Если у вас болезнь Паркинсона (БП), вы можете задаться вопросом, как будет развиваться ваше состояние. Возможно, вы захотите узнать, какие симптомы у вас могут быть, когда они начнутся и как они повлияют на вашу жизнь.
Это основные вопросы. Но болезнь Паркинсона не является основным заболеванием. Он не движется по прямой, и трудно точно определить, как он будет развиваться.
Что затрудняет прогноз болезни Паркинсона
Болезнь Паркинсона имеет два основных набора возможных симптомов. Один влияет на вашу способность двигаться и приводит к двигательным проблемам, таким как тремор и ригидность мышц. В другом ведре наблюдаются немоторные симптомы, такие как боль, потеря обоняния и слабоумие.
Вы можете проявить не все симптомы. И вы не можете предсказать, насколько они плохи или как быстро они станут хуже. У одного человека может быть легкий тремор, но тяжелое слабоумие. У другого может быть сильный тремор, но нет проблем с мышлением или памятью.А у кого-то еще могут быть серьезные симптомы повсюду.
Кроме того, лекарства, которые лечат болезнь Паркинсона, работают на одних людей лучше, чем на других. Все это складывается в болезнь, которую очень трудно предсказать.
Чего можно ожидать
Паркинсон действительно следует широкой схеме. Хотя у разных людей он движется разными темпами, изменения, как правило, происходят медленно. Симптомы обычно со временем ухудшаются, и, вероятно, по ходу дела появятся новые.
Болезнь Паркинсона не всегда влияет на продолжительность вашей жизни.Но это может существенно изменить качество вашей жизни. Примерно через 10 лет у большинства людей будет хотя бы одна серьезная проблема, например, слабоумие или физическая инвалидность.
Симптомы мотора
Их можно разделить на легкую, среднюю и продвинутую стадии. Но на любом этапе может быть много серых зон. Тремор в правой руке может казаться легким, но если вы правша и он сильный, это может повлиять на качество вашей жизни.
Легкая стадия. Симптомы беспокоят, но обычно не мешают выполнять большинство задач.И наркотики обычно помогают держать их под контролем.
Вы можете заметить:
- Ваши руки не так свободно раскачиваются при ходьбе
- Вы не можете выражать мимику
- Ваши ноги кажутся тяжелыми
- Осанка становится немного сутулой
- Почерк становится меньше
- Ваш руки или ноги становятся жесткими
- У вас есть симптомы только на одной стороне тела, например, тремор в одной руке
Умеренная стадия. Часто в течение 3–7 лет вы увидите больше изменений.Вначале у вас могут возникнуть проблемы с застегиванием рубашки. На данный момент, возможно, вы вообще не сможете этого сделать.
Вы также можете обнаружить, что лекарство, которое вы принимаете, начинает действовать между приемами.
Можно ожидать:
- Изменения в том, как вы говорите, например, более тихий или сильный голос, но затихающий
- Замерзание, когда вы впервые начинаете ходить или меняете направление, как будто ваши ноги приклеены к земле
- Проблемы с глотанием
- Более вероятно падение
- Проблемы с равновесием и координацией
- Более медленные движения
- Маленькие, шаркающие шаги
Продвинутая стадия. Некоторые люди никогда не достигают этой стадии. Это когда лекарства не помогают и появляются серьезные нарушения.
На этом этапе вы, вероятно,:
- Прикованы к постели или инвалидному креслу
- Не можете жить самостоятельно
- У вас серьезные проблемы с осанкой в шею, спину и бедра
- Нужна помощь при выполнении повседневных задач
Немоторные симптомы
Почти каждый человек с болезнью Паркинсона получает хотя бы один из них. В тяжелых случаях они с большей вероятностью, чем проблемы с двигателем, приведут к инвалидности или заставят вас переехать в дом престарелых.Эти симптомы могут появиться практически в любое время, но они следуют общей тенденции.
Что может появиться раньше. У вас могут быть эти проблемы за много лет до появления каких-либо классических двигательных симптомов, таких как тремор:
Эти симптомы могут появиться и на более позднем этапе болезни. И даже если они у вас есть, это не значит, что у вас болезнь Паркинсона. Ученые все еще пытаются понять связь.
У вас также могут быть легкие проблемы с мышлением и планированием, такие как забывчивость, меньшая продолжительность концентрации внимания и трудности с сохранением организованности.Слюнотечение и более острая необходимость в туалет также являются обычным явлением.
Что может появиться позже. Деменция и психоз — две серьезные проблемы психического здоровья, на проявление которых обычно требуется время.
