ОРВИ при беременности. Что такое ОРВИ при беременности?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ОРВИ при беременности — это группа клинически сходных острых респираторных инфекций, вызванных пневмотропными вирусами и развившихся при гестации. Проявляется быстро нарастающим катаральным синдромом: насморком, сухим кашлем, болью и першением в горле, хриплым голосом. Наблюдаются явления общей интоксикации: лихорадка, головная боль, слабость, разбитость, миалгии, артралгии. Диагностируется при помощи ИФА, ПЦР, общего анализа крови. В процессе лечения используют жаропонижающие, отхаркивающие, противокашлевые, муколитические, противовоспалительные, антиобструктивные препараты, при тяжелом течении — донорский иммуноглобулин, интерферон, его индукторы, иммуномодуляторы.
МКБ-10
J00 B34
- Причины
- Патогенез
- Симптомы ОРВИ при беременности
- Осложнения
- Диагностика
- Лечение ОРВИ при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
По данным специалистов в сфере инфекционных болезней, акушерства и гинекологии, распространенность ОРВИ во время беременности достигает 55-82%. Заболеваемость гриппом и другими острыми респираторными инфекциями у беременных несколько выше, чем в целом по популяции, а сами болезни протекают длительнее, тяжелее, с большим количеством осложнений. При сочетании гестации с ОРВИ, особенно гриппом, чаще возникает потребность в госпитализации, увеличивается риск перинатальной и материнской смертности. Для респираторных инфекций характерно эпидемическое течение с пиком заболеваемости с декабря по март и быстрым распространением среди организованных контингентов людей, в том числе в медицинских учреждениях.
ОРВИ при беременности
Причины
Возбудителями острых респираторных вирусных инфекций являются так называемые пневмотропные вирусы, которые передаются преимущественно воздушно-капельным путем. На сегодняшний день выявлено более 300 неклеточных инфекционных агентов, вызывающих простуду во время гестации. Более чем у половины беременных заболевание развивается при заражении вирусами парагриппа, у 15% — вирусами гриппа типов А и В, у 5% — аденовирусами, у 4% — возбудителями респираторно-синцитиальной инфекции, у 1,2% — энтеровирусами, менее чем в 1% случаев — риновирусами, коронавирусами, реовирусами. У 23% пациенток ОРВИ имеет смешанную этиологию.
Более частое возникновение и затяжное осложненное течение респираторных инфекций при беременности связано с физиологическими изменениями, происходящими в организме женщины, вынашивающей ребенка. По мнению большинства акушеров-гинекологов, специфическими гестационными факторами, оказывающими влияние на развитие ОРВИ у беременных, являются:
- Снижение иммунитета.
 Иммунная перестройка при беременности направлена на предотвращение отторжения плода, который является генетически чужеродным для женского организма. Иммуносупрессия возникает из-за повышения уровней прогестерона и кортизола. Сильнее угнетается клеточное звено иммунной системы, играющее ключевую роль в быстрой элиминации возбудителя.
Иммунная перестройка при беременности направлена на предотвращение отторжения плода, который является генетически чужеродным для женского организма. Иммуносупрессия возникает из-за повышения уровней прогестерона и кортизола. Сильнее угнетается клеточное звено иммунной системы, играющее ключевую роль в быстрой элиминации возбудителя. - Гипервентиляция легких. Для обеспечения достаточной оксигенации тканей матери и растущего плода бронхолегочная система постепенно переходит на диафрагмальный тип дыхания. За счет усиления экскурсий диафрагмы обеспечивается более качественная вентиляция альвеол. При этом создаются оптимальные условия для проникновения вирусов в нижние отделы дыхательной системы.
- Набухание слизистой трахеобронхиального дерева. Из-за физиологического увеличения объема циркулирующей крови и сопутствующей артериолодилатации у беременной возникает полнокровие капилляров, приводящее к набуханию слизистых. Поскольку такие изменения сходны с воспалительным отеком, присоединение инфекции делает клиническую симптоматику более выраженной.

Патогенез
Большинство катаральных инфекций, вызванных вирусами, являются антропонозами, реже заболевание распространяется млекопитающими и птицами (свиной грипп, птичий грипп). Ведущим путем заражения ОРВИ при беременности является воздушно-капельный перенос возбудителя от носителя, больного, реже — реконвалесцента. Иногда вирусы передаются контактно (через рукопожатие, загрязненные предметы окружающей среды). Входными воротами обычно становится эпителий носа, носоглотки, гортани, трахеи, бронхов, иногда вирус внедряется в слизистые оболочки глаз, ЖКТ. Сначала инфекционный агент прикрепляется к эпителиальной клетке, затем проникает в нее и начинает реплицироваться. Разрушение эпителиоцитов сопровождается распространением вирусных частиц по слизистой с развитием локальной воспалительной реакции.
Попадание возбудителя ОРВИ в кровоток приводит к возникновению общей интоксикации. В ответ на присутствие вирусных антигенов включаются защитные реакции в виде пролиферации лимфоцитов (преимущественно типа Т) и усиленного синтеза интерферона. После полной элиминации вируса при неосложненном течении простуды дыхательные пути очищаются от пораженных слоев эпителия. При ослабленном иммунитете в процесс вовлекаются альвеолы легких, слизистые оболочки околоносовых пазух, барабанной полости. В тяжелых случаях инфицируется плацента, что приводит к нарушению фетоплацентарного кровотока, задержке развития и гибели плода.
После полной элиминации вируса при неосложненном течении простуды дыхательные пути очищаются от пораженных слоев эпителия. При ослабленном иммунитете в процесс вовлекаются альвеолы легких, слизистые оболочки околоносовых пазух, барабанной полости. В тяжелых случаях инфицируется плацента, что приводит к нарушению фетоплацентарного кровотока, задержке развития и гибели плода.
Симптомы ОРВИ при беременности
Из-за снижения иммунитета у беременных инкубационный период обычно сокращается до 2-3 дней. При высокой вирулентности возбудителя первые признаки инфекции могут возникнуть спустя несколько часов после заражения. Клиническая картина большинства катаральных вирусных инфекций сходна. Катаральная симптоматика при беременности обычно нарастает постепенно, но более быстро, чем вне гестации: женщина жалуется на насморк, першение, боль в горле, сухой кашель, хриплость голоса.
Вирусная интоксикация сильнее всего проявляется при гриппе, при остальных респираторных инфекциях головокружение, головная боль, разбитость, слабость, болезненность мышц и суставов выражены умеренно.
Осложнения
Интенсивные кашель и чихание, вызванные ОРВИ, сопровождаются увеличением давления в брюшной полости. Это может спровоцировать повышенный тонус матки и, как следствие, увеличить до 25-50% риск прерывания беременности спонтанным выкидышем или преждевременными родами. Из-за заложенности носа и ухудшения вентиляции, связанного с отеком слизистой, нарушается газообмен в легких, уменьшается насыщение крови кислородом, в результате чего может наступить гипоксия плода.
Заражение ОРВИ в I триместре беременности с трансплацентарным переносом вируса провоцирует повреждения на клеточном уровне, приводит к формированию истинных пороков развития, гибели плода, замершей беременности. Особенно высок риск тератогенеза (до 10% всех случаев заболевания) у беременных с гриппом. При внутриутробном инфицировании во II-III триместрах выявляются ранние и поздние фетопатии с воспалительным поражением отдельных органов (менингитом, энцефалитом, пневмонией), генерализацией воспаления, формированием множественных аномалий, антенатальной гибелью или задержкой развития плода. После рождения дети часто выглядят вялыми, неактивными, у них возникают различные нарушения дыхания.
В период беременности ОРВИ ухудшают течение раннего токсикоза, гестозов, могут осложняться вторичными инфекциями, вызванными активацией условно-патогенной микрофлоры на фоне иммуносупрессии. Чаще всего развивается острый синусит, средний гнойный отит, бронхит, бактериальная пневмония. Возможно обострение хронических инфекционных и соматических болезней — ревматизма, панкреатита, холецистита, пиелонефрита, гломерулонефрита. Редкими, но тяжелыми осложнениями ОРВИ являются вторичные миокардиты, перикардиты, миозиты, менингоэнцефалиты, полиневриты, невралгия, синдром Рейе, токсико-аллергический шок.
Диагностика
Во время эпидемии постановка диагноза острой респираторной вирусной инфекции при беременности не представляет каких-либо затруднений. В таких случаях диагностика проводится на основании характерной клинической картины с катаральными симптомами и интоксикацией. При спорадических случаях заболевания, возникших вне периода эпидемической вспышки, рекомендованы:
- Общий анализ крови.
 Обычно при ОРВИ наблюдается лейкопения, нормальное или сниженное СОЭ. Количество лимфоцитов зачастую повышено за счет Т-фракции. Резкое нарастание лейкоцитоза и СОЭ является прогностически неблагоприятным признаком и часто свидетельствует о присоединении вторичной бактериальной инфекции.
Обычно при ОРВИ наблюдается лейкопения, нормальное или сниженное СОЭ. Количество лимфоцитов зачастую повышено за счет Т-фракции. Резкое нарастание лейкоцитоза и СОЭ является прогностически неблагоприятным признаком и часто свидетельствует о присоединении вторичной бактериальной инфекции. - Серологические методы. Для экспресс-диагностики сезонного гриппа А, В, парагриппа, аденовирусов, респираторно-синцитиальных вирусов применяют ИФА, с помощью которого в клетках эпителия выявляют вирусные антигены, и ПЦР-диагностики, позволяющей обнаружить генетический материал возбудителей в клинических пробах.
Рентгенографию легких, околоносовых пазухах назначают только по жизненным показаниям при обоснованном подозрении на вторичную пневмонию или синусит. Для исключения риска выкидыша и пороков развития плода на 17-20 неделях показано определение уровней хорионического гонадотропина и альфа-фетопротеина. Оценку вероятности преждевременных родов при ОРВИ на 22-34 неделях гестации выполняют с учетом данных о содержании гормонов фетоплацентарного комплекса (плацентарного лактогена, прогестерона, эстриола, кортизола).
Для контроля над состоянием плода в III триместре рекомендовано проведение КТГ, фетометрии, фонокардиографии. Возможную патологию плаценты выявляют при помощи УЗИ и допплерографии маточно-плацентарного кровотока. Дифференциальную диагностику проводят между различными видами ОРВИ, с высококонтагиозными вирусными инфекциями (краснухой, корью, скарлатиной), бактериальными заболеваниями (ангиной, острыми фарингитом, ларингитом, трахеитом, бронхитом, воспалением легких). По показаниям пациентку осматривает инфекционист, пульмонолог, офтальмолог, оториноларинголог, невропатолог.
Лечение ОРВИ при беременности
При выборе врачебной тактики учитывают гестационный срок, тип возбудителя, особенности течения заболевания. Прерывание беременности на ранних сроках из-за возможных аномалий развития плода рекомендовано только при серологически подтвержденном гриппе. В остальных случаях гестацию можно сохранять. Важную роль в коррекции состояния беременной играют немедикаментозные методы: обеспечение физического и эмоционального покоя, при необходимости постельный режим, 7-8-часовой ночной сон, паровые ингаляции с отварами трав или готовыми ингаляционными смесями, ароматерапия. Для более быстрого снятия интоксикации полезно употребление до 1,5-2 л жидкости в день, особенно кислых напитков. Рекомендован полноценный белковый рацион, дополненный продуктами, которые содержат витамин С (цитрусовыми, капустой, смородиной, яблоками) и фолиевую кислоту (бобовыми, картофелем).
Для более быстрого снятия интоксикации полезно употребление до 1,5-2 л жидкости в день, особенно кислых напитков. Рекомендован полноценный белковый рацион, дополненный продуктами, которые содержат витамин С (цитрусовыми, капустой, смородиной, яблоками) и фолиевую кислоту (бобовыми, картофелем).
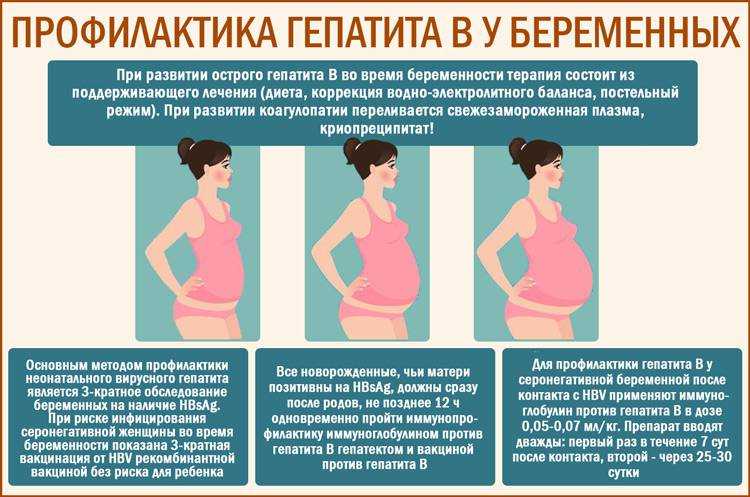
Возможности этиотропного лечения ОРВИ ограничены узким спектром действия препаратов, их повреждающим воздействием на плод, неизученностью побочных эффектов некоторых новых лекарственных средств. При тяжелых случаях гриппа допустимо введение донорского противогриппозного иммуноглобулина. Для сокращения длительности заболевания и уменьшения вероятных осложнений при беременности может проводиться патогенетическая терапия, включающая:
- Интерферон и его индукторы. Из-за риска прерывания гестации рекомбинантный человеческий интерферон назначается с 32 недели только при тяжелых ОРВИ. Хотя современные стимуляторы интерфероногенеза усиливают синтез собственных α- и β-интерферонов, обладающих высокой противовирусной активностью, их применяют в исключительных случаях, поскольку влияние индукторов интерферона на плод пока недостаточно изучено.

- Иммуномодуляторы. При беременности без резус-конфликта независимо от срока допустимо назначение препаратов на основе имунофана. Эти средства усиливают продукцию специфических противовирусных антител, оказывают выраженное детоксикационное действие, повышают устойчивость эпителиальных мембран. Умеренным иммуностимулирующим эффектом обладают поливитаминные комплексы и некоторые гомеопатические средства.
В зависимости от клинической симптоматики пациентке проводится симптоматическая терапия с использованием жаропонижающих, отхаркивающих, противокашлевых, муколитических, противовоспалительных и антиобструктивных средств, разрешенных для применения при беременности. Антибиотики назначаются только при возникновении бактериальных осложнений.
Предпочтительным методом родоразрешения являются естественные роды. Поскольку в остром периоде ОРВИ существенно возрастает риск аномалий родовой деятельности, кровотечений, послеродовых гнойно-септических заболеваний, беременность рекомендуется пролонгировать до стихания клинически выраженной катаральной симптоматики с одновременным проведением профилактики гипоксии плода. В родах показано обезболивание, после родов — введение утеротоников и профилактическая антибиотикотерапия. Кесарево сечение выполняется при выявлении акушерских показаний.
В родах показано обезболивание, после родов — введение утеротоников и профилактическая антибиотикотерапия. Кесарево сечение выполняется при выявлении акушерских показаний.
Прогноз и профилактика
Неосложненные формы ОРВИ при беременности проходят самостоятельно или на фоне минимальной терапии в течение 7-10 дней. При появлении осложнений прогноз становится более серьезным. Профилактика в период эпидемии направлена на исключение попадания вирусов на слизистые оболочки: ограничение времени пребывания в людных местах, обработку слизистых перед выходом из дома оксолиновой мазью, ношение марлевых или одноразовых повязок, полоскание горла и носа солевым раствором после возвращения с прогулки. Эффективность сезонной иммунизации против гриппа перед планированием беременности или в I-II триместрах достигает 55-90%. Для повышения общей резистентности рекомендованы достаточные отдых и сон, полноценное питание, исключение стрессов, прием витаминно-минеральных комплексов. С учетом серьезности возможных осложнений при появлении первых признаков ОРВИ беременной необходимо сразу обратиться в женскую консультацию.
С учетом серьезности возможных осложнений при появлении первых признаков ОРВИ беременной необходимо сразу обратиться в женскую консультацию.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении болезни «ОРВИ при беременности».
Источники
- Современные аспекты лечения и профилактики гриппа и ОРВИ у беременных/ Вернидуб И.А., Сосновская А.К., Волкова О.И.// Международный студенческий научный вестник.- 2017.
- Грипп у беременных/ Попов А.Ф., Киселев О.И.// Эпидемиология и инфекционные болезни. – 2013.
- Современные подходы к профилактике и лечению ОРВИ и гриппа/ Малашенкова И.К., Дидковский Н.А.// Русский медицинский журнал. – 2006 — №27.
- Грипп у беременных/ Баранов И.И., Арсланян К.Н., Нестерова Л.А.// Акушерство и гинекология: Новости. Мнения. Обучения. – 2018.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Простуда ОРЗ, ОРВИ при беременности, последствия, лечение
Простудные заболевания, могут внезапно застать в расплох наших замечательных будущих мам.
Что делать если во время беременности заболеешь простудой (ОРЗ/ОРВИ)?
А можно ли уберечь себя от ОРВИ?
Какие лекарства можно, а какие нельзя?
Опасно ли это для малыша?
Беременность – это чудесное состояние, но, к сожалению, даже этот прекрасный период в жизни женщины может быть омрачен обострением ранее существующих хронических заболеваний дыхательной системы (почти 10 % населения страдает той или иной патологией респираторных органов и не обращаются к врачу для лечения).
Чем грозит невнимание в ОРЗ/ОРВИ при беременности
- Возбудители вирусных и инфекционных заболеваний могут способствовать невынашиванию беременности, увеличению кровопотери в родах.

- Вирусы также могут активизировать имеющуюся в организме и другую «дремлющую» инфекцию, способствует развитию воспалительных заболеваний внутренних половых органов.
- Особой предрасположенности к инфекции у беременных не существует, но респираторные заболевания инфекционной и вирусной природы у беременных нередко протекают тяжелее и дают значительно больше осложнений, если вовремя не начать лечение.
- Наиболее распространенным заболеванием у беременных является ОРВИ и грипп.
- Простудные заболевания опасны во время беременности как в 1 триместре, 2 триместре, так и в 3 триместре.
ОРВИ – острая респираторно-вирусная инфекция, т.е. источником болезни являются вирусы, которые в большом количестве выделяет больной человек при кашле, чихании, разговоре. Особенно мы подвержены вирусным инфекциям в холодное время года, а также в переходные периоды осень и весну – когда днем жарко, утром холодно и порой мы одеваемся совсем не по погоде.
Начало у ОРВИ как правило постепенное с общего недомогания вялости, незначительного повышения температуры и насморка или болей в горле.
Грипп, в отличие о ОРВИ, протекает тяжелее и представляет большую опасность, как для матери, так и для плода, Эпидемии гриппа повторяются почти ежегодно, во время них заболевает 30-40% населения.
Это острое вирусное заболевание, передающееся воздушно-капельным путем. Вирус гриппа проникает через дыхательные пути, поражает слизистую оболочку, повышает проницаемость стенок кровеносных сосудов. Вирус гриппа снижает иммунитет, на фоне чего могут обостриться хронические заболевания. Начало у Гриппа острое, внезапное: еще 30 минут назад вроде все хорошо а сейчас уже температура, озноб, жар.
Что же делать, если во время беременности заболели ОРВИ?
Лечить обязательно!!!
Не надеяться, что пройдет само и как-нибудь удастся отлежаться. Даже при незначительном недомогании вероятность возникновения осложнений у беременной женщины велика.
Обязательно посетите врача, грамотный терапевт или врач общей практики даст Вам исчерпывающие рекомендации по лекарственной терапии, а также использованию домашних средств, которые не навредят Вам и Вашему малышу.
Не занимайтесь самолечением, противовирусные препараты, травки, леденцы, антибиотики и антибактериальные препараты без назначения врача принимать не следует. Ваш организм во время беременности может отреагировать по другому, не так, как в обычной жизни.
Можно ли уберечь себя от ОРВИ во время беременности?
Меры профилактики ОРВИ просты и доступны:
- Беременным женщинам следует ограничить посещение людных мест с большим скоплением народа в закрытых помещениях, чаще мыть руки( личная гигиена), остерегаться переохлаждения, т.е. одеваться по сезону и по погоде.
- Большое значение имеет правильное сбалансированное питание, прием витаминов и побольше позитивных эмоций.
- После возращения с улицы или работы дома неплохо прополоскать горло морской водой и провести туалет носа.
- Перед работой смазывать носовую полость оксолиновой мазью или персиковым маслом.
- На работе и дома позаботьтесь о должном увлажнении воздуха (ионизаторы, увлажнители)
- Важно! Не забывайте о регулярных пеших прогулках на свежем воздухе, полноценной сексуальной жизни (при отсутствии противопоказаний) и занятиях спортом (с учетом физиологических особенностей беременной)
Какие лекарства можно принимать во время беременности, если заболели ОРВИ?
- Лекарства назначаются индивидуально, исходя из ситуации, подбирает сам доктор.

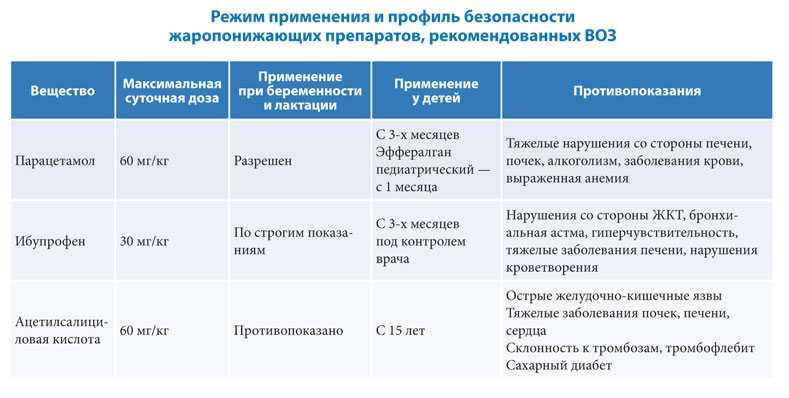
- Сбить температуру можно Парацетамолом (как таблетками, так и свечами).
- Абсолютно всем показано теплое щелочное витаминизированное питье.
Опасно ли ОРВИ для малыша?
- Если вовремя начать лечение и находиться под наблюдением врача, то малышу ваша простуда не навредит.
- Однако если заниматься самолечением, то возрастает риск невынашивания, внутриутробной гипоксии и формирования различных отклонений в развитии ребеночка.
Надеемся, что ведение беременности в клинике «Она» оставит только положительные эмоции. Наши врачи позаботятся о Вашем здоровье и здоровье Вашего будущего малыша.
Адрес клиники
Многопрофильная клиника «Она»
Многопрофильная клиника «ОНА»
Многопрофильная клиника «Она»
Многопрофильная клиника «ОНА»
Дата публикации: 26.09.22
Обновлено: 27.02.23 04:12
все акции
Похожие акции
SARS-CoV-2 в первом триместре беременности: когортное исследование
. 2021 1 января; 36 (1): 40-47.
2021 1 января; 36 (1): 40-47.
doi: 10.1093/humrep/deaa311.
Н ля Кур Фрайслебен
1
2
, П Эгеруп
3
, КВР Хвиид
3
, Э. Р. Северинсен
3
, А М Колте
2
4
, Д Вестергаард
3
5
6
, Л Фих Олсен
3
, Л Преториус
1
, Зеделер
1
, А-М Х Кристиансен
3
, Дж. Р. Нильсен
3
, Д Банг
7
, С. Бернтсен
1
, Х. Олле-Лопес
8
, А Ингам
8
, Дж. Белло-Родригес
8
, ДМ Шторм
8
, Дж. Этельберг-Финдсен
8
, Э. Р. Хоффманн
8
, С Уилкен-Йенсен
3
, ФС Йоргенсен
2
9
, Х Вестх
2
7
, Х. Л. Йоргенсен
2
10
, Х. С. Нильсен
1
2
3
4
Бернтсен
1
, Х. Олле-Лопес
8
, А Ингам
8
, Дж. Белло-Родригес
8
, ДМ Шторм
8
, Дж. Этельберг-Финдсен
8
, Э. Р. Хоффманн
8
, С Уилкен-Йенсен
3
, ФС Йоргенсен
2
9
, Х Вестх
2
7
, Х. Л. Йоргенсен
2
10
, Х. С. Нильсен
1
2
3
4
Принадлежности
Принадлежности
- 1 Отделение акушерства и гинекологии, Клиника бесплодия, Копенгагенская университетская клиника Видовре, DK-2650 Видовре, Дания.

- 2 Институт клинической медицины, факультет здравоохранения и медицинских наук, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 3 Отделение акушерства и гинекологии, Копенгагенская университетская клиника Видовре, DK-2650 Видовре, Дания.
- 4 Отделение невынашивания беременности, Столичный регион, Университетские больницы Копенгагена Rigshospitalet & Hvidovre Hospital, Дания.
- 5 Центр исследований белков Фонда Ново Нордиск, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 6 Методы и анализ, Статистическое управление Дании, DK-2100, Копенгаген, Дания.

- 7 Отделение клинической микробиологии, Университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- 8 DNRF Центр хромосомной стабильности (CCS), отделение клеточной и молекулярной медицины, факультет здравоохранения и медицинских наук, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 9 Отделение фетальной медицины, отделение акушерства и гинекологии, университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- 10 Отделение клинической биохимии, Университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- PMID: 33145598
- PMCID: PMC7665455
-
DOI:
10.
 1093/хумреп/deaa311
1093/хумреп/deaa311
Бесплатная статья ЧВК
N la Cour Freiesleben et al. Хум Репрод. .
Бесплатная статья ЧВК
. 2021 1 января; 36 (1): 40-47.
doi: 10.1093/humrep/deaa311.
Авторы
Н ля Кур Фрайслебен
1
2
, П Эгеруп
3
, КВР Хвиид
3
, Э. Р. Северинсен
3
, А М Колте
2
4
, Д Вестергаард
3
5
6
, Л Фих Олсен
3
, Л Преториус
1
, Зеделер
1
, А-М Х Кристиансен
3
, Дж. Р. Нильсен
3
, Д Банг
7
, С. Бернтсен
1
, Х. Олле-Лопес
8
, А. Ингам
8
, Дж. Белло-Родригес
8
, ДМ Шторм
8
, Дж. Этельберг-Финдсен
8
, Э. Р. Хоффманн
8
, К. Уилкен-Дженсен
3
, ФС Йоргенсен
2
9
, Х Вестх
2
7
, Х.Л. Йоргенсен
2
10
, Х. С. Нильсен
1
2
3
4
Р. Нильсен
3
, Д Банг
7
, С. Бернтсен
1
, Х. Олле-Лопес
8
, А. Ингам
8
, Дж. Белло-Родригес
8
, ДМ Шторм
8
, Дж. Этельберг-Финдсен
8
, Э. Р. Хоффманн
8
, К. Уилкен-Дженсен
3
, ФС Йоргенсен
2
9
, Х Вестх
2
7
, Х.Л. Йоргенсен
2
10
, Х. С. Нильсен
1
2
3
4
Принадлежности
- 1 Отделение акушерства и гинекологии, Клиника бесплодия, Копенгагенская университетская клиника Видовре, DK-2650 Видовре, Дания.

- 2 Институт клинической медицины, факультет здравоохранения и медицинских наук, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 3 Отделение акушерства и гинекологии, Копенгагенская университетская клиника Видовре, DK-2650 Видовре, Дания.
- 4 Отделение невынашивания беременности, Столичный регион, Университетские больницы Копенгагена Rigshospitalet & Hvidovre Hospital, Дания.
- 5 Центр исследований белков Фонда Ново Нордиск, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 6 Методы и анализ, Статистическое управление Дании, DK-2100, Копенгаген, Дания.

- 7 Отделение клинической микробиологии, Университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- 8 DNRF Центр стабильности хромосом (CCS), отделение клеточной и молекулярной медицины, факультет здравоохранения и медицинских наук, Копенгагенский университет, DK-2200 Копенгаген, Дания.
- 9 Отделение фетальной медицины, отделение акушерства и гинекологии, университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- 10 Отделение клинической биохимии, Университетская клиника Копенгагена Видовре, DK-2650 Видовре, Дания.
- PMID: 33145598
- PMCID: PMC7665455
-
DOI:
10.
 1093/хумреп/деаа311
1093/хумреп/деаа311
Абстрактный
Учебный вопрос: Влияет ли инфицирование матери тяжелым острым респираторным синдромом Коронавирус-2 (SARS-CoV-2) в первом триместре беременности на развитие плода, измеряемое по толщине воротникового пространства и невынашиванию беременности?
Сводный ответ: Толщина воротникового пространства при сканировании в первом триместре существенно не отличалась у беременных женщин с инфекцией SARS-CoV-2 по сравнению с отсутствием инфекции на ранних сроках беременности, и не было значительно повышенного риска потери беременности у женщин с инфекцией SARS-CoV-2 в первом триместре. .
Что уже известно:
Беременные женщины более уязвимы к вирусным инфекциям. Предыдущие эпидемии коронавируса были связаны с повышением материнской заболеваемости, смертности и неблагоприятных акушерских исходов. В настоящее время нет никаких доказательств возможного воздействия SARS-CoV-2 на беременность в первом триместре.
Предыдущие эпидемии коронавируса были связаны с повышением материнской заболеваемости, смертности и неблагоприятных акушерских исходов. В настоящее время нет никаких доказательств возможного воздействия SARS-CoV-2 на беременность в первом триместре.
Дизайн исследования, размер, продолжительность: Когортное исследование 1019женщины, прошедшие двойной тест в период с 17 февраля по 23 апреля 2020 года в рамках комбинированной оценки риска первого триместра, и 36 женщин с потерей беременности в первом триместре в период с 14 апреля по 21 мая 2020 года до проведения двойного теста. Период исследования пришелся на первую волну эпидемии SARS-CoV-2 в Дании.
Участники/материалы, постановка, методы:
В когорту 1 вошли беременные женщины, у которых в период исследования был проведен двойной тест. Избыток сыворотки из каждого двойного теста анализировали на антитела к SARS-CoV-2. Результаты коррелировали с толщиной воротникового пространства и количеством невынашиваемых беременностей до или во время сканирования в первом триместре. Когорта 2 включала женщин с прерыванием беременности до гестационного возраста для выборки с двойным тестом. Сыворотка из анализа крови, взятого в день выявления потери беременности, была проанализирована на антитела к SARS-CoV-2. Исследование проводилось в государственной университетской больнице, обслуживающей около 12% беременных женщин и рожениц в Дании. Все участники исследования дали письменное информированное согласие.
Результаты коррелировали с толщиной воротникового пространства и количеством невынашиваемых беременностей до или во время сканирования в первом триместре. Когорта 2 включала женщин с прерыванием беременности до гестационного возраста для выборки с двойным тестом. Сыворотка из анализа крови, взятого в день выявления потери беременности, была проанализирована на антитела к SARS-CoV-2. Исследование проводилось в государственной университетской больнице, обслуживающей около 12% беременных женщин и рожениц в Дании. Все участники исследования дали письменное информированное согласие.
Основные результаты и роль случая:
У восемнадцати (1,8%) женщин были обнаружены антитела к SARS-CoV-2 в сыворотке крови по результатам двойного теста, свидетельствующего об инфекции SARS-CoV-2 на ранних сроках беременности. Не было существенной разницы в толщине воротникового пространства у женщин с положительным результатом на предыдущую инфекцию SARS-CoV-2 (n = 16) по сравнению с отрицательным (n = 966) (P = 0,62). Не было значительно повышенного риска потери беременности у женщин с антителами (n = 1) (ОШ 3,4, 0,08-24,3·9).5% ДИ, Р = 0,27). Ни одна из женщин не была госпитализирована из-за инфекции SARS-CoV-2. Ни у одной из женщин с невынашиванием беременности до двойного теста (группа 2) не было антител к SARS-CoV-2.
Не было значительно повышенного риска потери беременности у женщин с антителами (n = 1) (ОШ 3,4, 0,08-24,3·9).5% ДИ, Р = 0,27). Ни одна из женщин не была госпитализирована из-за инфекции SARS-CoV-2. Ни у одной из женщин с невынашиванием беременности до двойного теста (группа 2) не было антител к SARS-CoV-2.
Ограничения, причины для осторожности: Эти результаты могут относиться только к аналогичным группам населения и к пациентам, которым не требуется госпитализация из-за инфекции SARS-CoV-2. Ограничением исследования является то, что только у 1,8% исследуемой популяции были обнаружены антитела к SARS-CoV-2, указывающие на предыдущую инфекцию.
Более широкое значение выводов:
Материнская инфекция SARS-CoV-2 не влияла на толщину воротникового пространства, и не было значительно повышенного риска потери беременности у женщин с инфекцией SARS-CoV-2 в первом триместре беременности. Доказательства относительно COVID-19 во время беременности все еще ограничены. Эти данные свидетельствуют о том, что заражение SARS-CoV-2 у не госпитализированных женщин не представляет существенной угрозы в первом триместре беременности. Необходимы последующие исследования, чтобы установить какой-либо риск для плода, подвергшегося заражению материнской инфекцией SARS-CoV-2.
Доказательства относительно COVID-19 во время беременности все еще ограничены. Эти данные свидетельствуют о том, что заражение SARS-CoV-2 у не госпитализированных женщин не представляет существенной угрозы в первом триместре беременности. Необходимы последующие исследования, чтобы установить какой-либо риск для плода, подвергшегося заражению материнской инфекцией SARS-CoV-2.
Финансирование исследования/конкурирующие интересы:
Проф. Х.С.Н. и коллеги получили грант Министерства исследований и образования Дании на исследование COVID-19 среди беременных женщин. Датское правительство не участвовало в разработке исследования, сборе данных, анализе, интерпретации данных, написании отчета или принятии решения о представлении статьи для публикации. А.И., Ж.О.-Л., Ж.Б.-Р., Д.М.С., Ж.Э.-Ф. и Э.Р.Х. получил финансирование от Фонда Ново Нордиск (NNF) для молодых исследователей (NNF15OC0016662) и гранта Центра Датского национального научного фонда (6110-00344B). А.И. получил стипендию Ново. Дж. О.-Л. финансируется Преддипломной стипендией NNF (NNF19ОС0058982). Д.В. финансируется NNF (NNF18SA0034956, NNF14CC0001, NNF17OC0027594). А.М.К. финансируется за счет гранта исследовательского фонда Ригшоспиталет. Х.С.Н. получил гонорары докладчиков от Ferring Pharmaceuticals, Merck Denmark A/S и Ibsa Nordic (кроме представленной работы). Н.Л.К.Ф. получил грант от Гедеон Рихтер (вне представленной работы). А.М.К. получил гонорар от Merck (за исключением представленной работы). Другие авторы не сообщали о каких-либо потенциальных конфликтах интересов.
А.И. получил стипендию Ново. Дж. О.-Л. финансируется Преддипломной стипендией NNF (NNF19ОС0058982). Д.В. финансируется NNF (NNF18SA0034956, NNF14CC0001, NNF17OC0027594). А.М.К. финансируется за счет гранта исследовательского фонда Ригшоспиталет. Х.С.Н. получил гонорары докладчиков от Ferring Pharmaceuticals, Merck Denmark A/S и Ibsa Nordic (кроме представленной работы). Н.Л.К.Ф. получил грант от Гедеон Рихтер (вне представленной работы). А.М.К. получил гонорар от Merck (за исключением представленной работы). Другие авторы не сообщали о каких-либо потенциальных конфликтах интересов.
Пробный регистрационный номер: Н/Д.
Ключевые слова: COVID-19; SARS-CoV-2; корона вирус; первый триместр; материнская инфекция; воротниковая прозрачность; беременность; потеря беременности.
© The Author(s) 2020. Опубликовано Oxford University Press от имени Европейского общества репродукции человека и эмбриологии. Все права защищены. Чтобы получить разрешения, отправьте электронное письмо по адресу: [email protected].
Все права защищены. Чтобы получить разрешения, отправьте электронное письмо по адресу: [email protected].
Похожие статьи
-
Инфекция SARS-CoV-2 в первом триместре и риск раннего выкидыша: проспективное когортное исследование населения Великобритании с участием 3041 беременностей, зачатых во время пандемии.
Балачандрен Н., Дэвис М.К., Холл Дж.А., Стефенсон Дж.М., Дэвид А.Л., Барретт Г., О’Нил Х.К., Плубидис Г.Б., Ясмин Э., Маврелос Д. Балачандрен Н. и соавт. Хум Репрод. 2022 30 мая; 37(6):1126-1133. дои: 10.1093/humrep/deac062. Хум Репрод. 2022. PMID: 35389480 Бесплатная статья ЧВК.
-
Вагинальный микробиом как предиктор исхода экстракорпорального оплодотворения с интрацитоплазматической инъекцией спермы или без нее: проспективное исследование.

Кудудер Р., Сингер М., Шоенмакерс С., Савелкул ПХМ, Морре С.А., де Йонге Д.Д., Поорт Л., Кайперс В.Дж.С.С., Беккерс Н.Г.М., Брукманс Ф.Д. АЕ, Лавен JSE. Кудудер Р. и соавт. Хум Репрод. 20194 июня; 34(6):1042-1054. дои: 10.1093/humrep/dez065. Хум Репрод. 2019. PMID: 31119299
-
Влияние подготовки эндометрия на ранние потери беременности и рождаемость после переноса замороженных эмбрионов: крупное многоцентровое когортное исследование (14 421 замороженный цикл).
Винсонно Л., Лаброс Ж., Порку-Бюиссон Г., Шевалье Н., Галей Ж., Ахдад Н., Айель Ж.П., Ронжьер С., Буэ П.Е., Матье д’Аржан Э., Седрин-Дюрнерен И., Пессионе Ф., Массин Н. Винсонно Л. и др. Hum Reprod Open. 2022 15 февраля; 2022(2):hoac007. дои: 10.1093/hropen/hoac007. Электронная коллекция 2022. Hum Reprod Open. 2022. PMID: 35274060 Бесплатная статья ЧВК.
-
Влияние уровней лютеинового прогестерона в сыворотке на показатели живорождения — проспективное исследование 602 циклов ЭКО/ИКСИ.
Thomsen LH, Kesmodel US, Erb K, Bungum L, Pedersen D, Hauge B, Elbæk HO, Povlsen BB, Andersen CY, Humaidan P. Томсен Л.Х. и соавт. Хум Репрод. 2018 1 августа; 33 (8): 1506-1516. дои: 10.1093/хумреп/дей226. Хум Репрод. 2018. PMID: 29955789
-
Руководство ESHRE: стимуляция яичников для ЭКО/ИКСИ † .
Стимуляция яичников TEGGO, Bosch E, Broer S, Griesinger G, Grynberg M, Humaidan P, Kolibianakis E, Kunicki M, La Marca A, Lainas G, Le Clef N, Massin N, Mastenbroek S, Polyzos N, Sunkara SK, Тимева Т., Тойли М., Урбанчек Дж., Вермеулен Н., Брукманс Ф. Стимуляция яичников TEGGO и соавт.
 Hum Reprod Open. 2020 1 мая; 2020(2):hoaa009. doi: 10.1093/hropen/hoaa009. Электронная коллекция 2020.
Hum Reprod Open. 2020.
PMID: 32395637
Бесплатная статья ЧВК.
Hum Reprod Open. 2020 1 мая; 2020(2):hoaa009. doi: 10.1093/hropen/hoaa009. Электронная коллекция 2020.
Hum Reprod Open. 2020.
PMID: 32395637
Бесплатная статья ЧВК.
Посмотреть все похожие статьи
Цитируется
-
Ретроспективное когортное исследование клинических характеристик и исходов COVID-19 у матерей и новорожденных: влияет ли гестационный возраст на исход?
Озбаслы Э., Озалтин С., Айгюн Э.Г., Албайрак Н., Такмаз О., Деде Ф.С., Гунгор М. Озбасли Э. и др. Куреус. 2023 19 февраля;15(2):e35188. doi: 10.7759/cureus.35188. Электронная коллекция 2023 февраль. Куреус. 2023. PMID: 36811131 Бесплатная статья ЧВК.
-
Влияние пандемии COVID-19 на исход беременностей с вспомогательной репродукцией.

Хури М., Нофери В., Ренда И., Пьяццини Ф., Бенемей С., Кочча М.Э. Хури М. и др. Передняя часть здоровья. 2022 25 апр;4:860425. doi: 10.3389/frph.2022.860425. Электронная коллекция 2022. Передняя часть здоровья. 2022. PMID: 36303677 Бесплатная статья ЧВК.
-
Популяционное когортное исследование исходов ранней беременности после вакцинации против COVID-19 и инфицирования SARS-CoV-2.
Калверт С., Каррутерс Дж., Денни С., Донахи Дж., Хиллман С., Хопкрофт Л.Э.М., Хопкинс Л., Гулдинг А., Линдси Л., Маклафлин Т., Мур Э., Пан Дж., Тейлор Б., Альмаграби Ф., Ауен Б., Бхаскаран К., Гиббонс С.Л., Катикиредди С.В., МакКован С., Мюррей Дж., О’Лири М., Ричи Л.Д., Шах С.А., Симпсон С.Р., Робертсон С., Шейх А., Сток С.Дж., Вуд Р. Калверт С. и соавт. Нац коммун. 2022 17 октября; 13 (1): 6124. дои: 10.1038/s41467-022-33937-й. Нац коммун.
 2022.
PMID: 36253471
Бесплатная статья ЧВК.
2022.
PMID: 36253471
Бесплатная статья ЧВК. -
Ранняя коронавирусная болезнь 2019 г. Ограничительные меры и изменение материнских характеристик, использование вспомогательных репродуктивных технологий и мертворождение.
Лисонкова С., Боун Д.Н., Мурака Г.М., Разаз Н., Бутин А., Брандт Д.С., Бедайви М.А., Анант К.В., Джозеф К.С. Лисонкова С. и соавт. Педиатр Перинат Эпидемиол. 2023 фев; 37(2):117-127. дои: 10.1111/стр.12925. Epub 2022, 29 августа. Педиатр Перинат Эпидемиол. 2023. PMID: 36038519 Бесплатная статья ЧВК.
-
Влияние инфекции коронавируса 2 тяжелого острого респираторного синдрома на акушерские исходы: результаты проспективной когорты в Нидерландах.
Gigase FAJ, Boekhorst MGBM, Rommel AS, Dolan SM, Pop V, Bergink V, De Witte LD.
 Gigase FAJ и др.
Int J Gynaecol Obstet. 2023 Январь; 160 (1): 337-339. doi: 10.1002/ijgo.14405. Epub 2022 1 сентября.
Int J Gynaecol Obstet. 2023.
PMID: 35965408
Бесплатная статья ЧВК.
Gigase FAJ и др.
Int J Gynaecol Obstet. 2023 Январь; 160 (1): 337-339. doi: 10.1002/ijgo.14405. Epub 2022 1 сентября.
Int J Gynaecol Obstet. 2023.
PMID: 35965408
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Инфекция SARS-CoV-2 в первом триместре и риск раннего выкидыша: популяционное проспективное когортное исследование Великобритании, включающее 3041 беременность, зачатую во время пандемии
Сохранить цитату в файл
Формат: Резюме (текст) PubMedPMIDAbstract (текст) CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Невозможно загрузить делегатов из-за ошибки
Пожалуйста, попробуйте еще раз
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Электронная почта: (изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый будний день
Который день? воскресеньепонедельниквторниксредачетвергпятницасуббота
Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум:
1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
902:30 Создайте файл для внешнего программного обеспечения для управления цитированием. 2022 30 мая; 37(6):1126-1133.
doi: 10.1093/humrep/deac062.
Нируджа Балачандрен
1
, Мелани С. Дэвис
1
, Дженнифер А Холл
2
, Джудит М Стефенсон
2
, Анна Л. Дэвид
2
, Джеральдин Барретт
2
, Хелен Ко’Нил
2
, Джордж Б. Плубидис
3
, Эфия Ясмин
1
, Димитриос Маврелос
1
Плубидис
3
, Эфия Ясмин
1
, Димитриос Маврелос
1
Принадлежности
- 1 Отделение репродуктивной медицины, Больница Университетского колледжа Лондона, Лондон, Великобритания.
- 2 Институт женского здоровья Элизабет Гарретт Андерсон, Университетский колледж Лондона, Лондон, Великобритания.
- 3 Центр лонгитюдных исследований, Институт социальных исследований, Университетский колледж Лондона, Лондон, Великобритания.
- PMID: 35389480
-
PMCID:
PMC
- 54
-
DOI:
10.
 1093/humrep/deac062
1093/humrep/deac062
Бесплатная статья ЧВК
Neerujah Balachandren et al. Хум Репрод. .
Бесплатная статья ЧВК
. 2022 30 мая; 37(6):1126-1133.
doi: 10.1093/humrep/deac062.
Авторы
Нируджа Балачандрен
1
, Мелани С. Дэвис
1
, Дженнифер А Холл
2
, Джудит М Стефенсон
2
, Анна Л. Дэвид
2
, Джеральдин Барретт
2
, Хелен Ко’Нил
2
, Джордж Б. Плубидис
3
, Эфия Ясмин
1
, Димитриос Маврелос
1
Плубидис
3
, Эфия Ясмин
1
, Димитриос Маврелос
1
Принадлежности
- 1 Отделение репродуктивной медицины, Больница Университетского колледжа Лондона, Лондон, Великобритания.
- 2 Институт женского здоровья Элизабет Гарретт Андерсон, Университетский колледж Лондона, Лондон, Великобритания.
- 3 Центр лонгитюдных исследований, Институт социальных исследований, Университетский колледж Лондона, Лондон, Великобритания.
- PMID: 35389480
-
PMCID:
ПМС
- 54
-
DOI:
10.
 1093/humrep/deac062
1093/humrep/deac062
Абстрактный
Учебный вопрос: Влияет ли заражение матери коронавирусом тяжелого острого респираторного синдрома 2 (SARS-CoV-2) в первом триместре на риск выкидыша до 13 недель беременности?
Сводный ответ: Беременные женщины с самодиагностикой SARS-CoV-2 в первом триместре имели более высокий риск раннего выкидыша.
Что уже известно:
Вирусные инфекции во время беременности имеют широкий спектр плацентарной и неонатальной патологии. Данные о влиянии инфекции SARS-CoV-2 на беременность все еще появляются. В двух систематических обзорах и метаанализах сообщалось о повышенном риске преждевременных родов, кесарева сечения, материнской заболеваемости и мертворождения. Данных о влиянии инфекции первого триместра на ранние исходы беременности недостаточно. Насколько нам известно, это первое исследование, в котором изучались показатели невынашивания беременности на ранних сроках во время вспышки SARS-CoV-2 среди женщин, которые сами сообщили об инфицировании.
Данных о влиянии инфекции первого триместра на ранние исходы беременности недостаточно. Насколько нам известно, это первое исследование, в котором изучались показатели невынашивания беременности на ранних сроках во время вспышки SARS-CoV-2 среди женщин, которые сами сообщили об инфицировании.
Дизайн исследования, размер, продолжительность: Это было общенациональное проспективное когортное исследование беременных женщин из местного сообщества, набранных с помощью социальных сетей в период с 21 мая по 31 декабря 2020 года. Мы набрали 3545 женщин, забеременевших во время пандемии SARS-CoV-2, срок беременности которых на момент набора был <13 недель. .
Участники/материалы, постановка, методы:
COVID-19Исследование контрацепции и беременности (CAP-COVID) представляло собой онлайн-опрос, в котором собирались продольные данные о беременных женщинах в Великобритании в возрасте 18 лет и старше. Женщин, которые были беременны во время пандемии, просили проходить онлайн-опросы в конце каждого триместра. Мы собрали данные о текущих и прошлых осложнениях беременности, их истории болезни и о том, были ли у них или у кого-либо из членов их семьи симптомы или была ли диагностирована инфекция SARS-CoV-2 в течение каждого триместра их беременности. Обнаружение РНК SARS-CoV-2 на основе RT-PCR в образцах из дыхательных путей (например, из носоглотки) является стандартной практикой диагностики SARS-CoV-2 в Великобритании. Мы сравнили частоту выкидышей, о которых сообщали сами, в трех группах: «предположительно инфицированные», то есть те, кто сообщил о диагнозе инфекции SARS-CoV-2 в первом триместре; «неопределенные», то есть те, кто не сообщил о диагнозе, но имел симптомы/бытовые контакты с симптомами/диагнозом; и «предположительно неинфицированные», то есть те, кто не сообщил о каких-либо симптомах/диагнозе и не имел домашних контактов с симптомами/диагнозом SARS-CoV-2.
Женщин, которые были беременны во время пандемии, просили проходить онлайн-опросы в конце каждого триместра. Мы собрали данные о текущих и прошлых осложнениях беременности, их истории болезни и о том, были ли у них или у кого-либо из членов их семьи симптомы или была ли диагностирована инфекция SARS-CoV-2 в течение каждого триместра их беременности. Обнаружение РНК SARS-CoV-2 на основе RT-PCR в образцах из дыхательных путей (например, из носоглотки) является стандартной практикой диагностики SARS-CoV-2 в Великобритании. Мы сравнили частоту выкидышей, о которых сообщали сами, в трех группах: «предположительно инфицированные», то есть те, кто сообщил о диагнозе инфекции SARS-CoV-2 в первом триместре; «неопределенные», то есть те, кто не сообщил о диагнозе, но имел симптомы/бытовые контакты с симптомами/диагнозом; и «предположительно неинфицированные», то есть те, кто не сообщил о каких-либо симптомах/диагнозе и не имел домашних контактов с симптомами/диагнозом SARS-CoV-2.
Основные результаты и роль случая:
В общей сложности 3545 женщин зарегистрировались для участия в исследовании CAP-COVID на сроке менее 13 недель беременности и имели право на участие в этом анализе. Данные по первичному исходу были получены от 3041 женщины (86%). В общей выборке частота выкидышей, о которых сообщали сами женщины, составила 7,8% (238/3041 [95% ДИ, 7-9]). Средний гестационный возраст (ГВ) на момент выкидыша составил 9 недель (интерквартильный диапазон 8-11). Семьдесят семь женщин были в группе «предположительно инфицированных» (77/3041, 2,5% [9].5% ДИ 2–3]), 295/3041 относились к группе с неопределенным диагнозом (9,7% [95% ДИ 9–11]), а остальные — к «предположительно неинфицированным» (87,8%, 2669/3041 [95% ДИ 87 -89]). Частота ранних выкидышей составила 14 % в группе «предположительно инфицированных», 5 % в «неопределенной» и 8 % в «предположительно неинфицированных» (11/77 [95% ДИ 6–22] по сравнению с 15/295 [95]). % ДИ 3-8] по сравнению с 212/2669 [95% ДИ 7-9], P = 0,02). После поправки на возраст, ИМТ, этническую принадлежность, статус курения, гестационный возраст при регистрации и количество предыдущих выкидышей риск раннего выкидыша оказался выше в группе «предположительно инфицированных» (относительная частота 1,7, 9).
Данные по первичному исходу были получены от 3041 женщины (86%). В общей выборке частота выкидышей, о которых сообщали сами женщины, составила 7,8% (238/3041 [95% ДИ, 7-9]). Средний гестационный возраст (ГВ) на момент выкидыша составил 9 недель (интерквартильный диапазон 8-11). Семьдесят семь женщин были в группе «предположительно инфицированных» (77/3041, 2,5% [9].5% ДИ 2–3]), 295/3041 относились к группе с неопределенным диагнозом (9,7% [95% ДИ 9–11]), а остальные — к «предположительно неинфицированным» (87,8%, 2669/3041 [95% ДИ 87 -89]). Частота ранних выкидышей составила 14 % в группе «предположительно инфицированных», 5 % в «неопределенной» и 8 % в «предположительно неинфицированных» (11/77 [95% ДИ 6–22] по сравнению с 15/295 [95]). % ДИ 3-8] по сравнению с 212/2669 [95% ДИ 7-9], P = 0,02). После поправки на возраст, ИМТ, этническую принадлежность, статус курения, гестационный возраст при регистрации и количество предыдущих выкидышей риск раннего выкидыша оказался выше в группе «предположительно инфицированных» (относительная частота 1,7, 9). 5% ДИ 1,0–3,0, р = 0,06).
5% ДИ 1,0–3,0, р = 0,06).
Ограничения, причины для осторожности: Мы полагались на собственные данные о невынашивании беременности на ранних сроках и инфекции SARS-CoV-2 без каких-либо средств проверки достоверности. У некоторых женщин в «предположительно неинфицированных» и «неопределенных» группах инфекция могла быть бессимптомной. Число «предположительно инфицированных» в нашем исследовании было низким, и поэтому исследование было относительно слабым.
Более широкие последствия выводов:
Это было национальное исследование из Великобритании, где уровень инфицирования был одним из самых высоких в мире. Основываясь на представленных здесь доказательствах, женщины, инфицированные SARS-CoV-2 в первом триместре, могут подвергаться повышенному риску выкидыша. Однако общая частота выкидышей в нашей исследуемой популяции составила 8%. Это обнадеживает и предполагает, что если есть влияние SARS-CoV-2 на риск выкидыша, это может быть ограничено теми, у кого симптомы достаточно существенны, чтобы привести к диагностическому тесту. Необходимы дальнейшие исследования для оценки причинно-следственной связи между инфекцией SARS-CoV-2 на ранних сроках беременности и риском выкидыша. Хотя мы не наблюдали общего увеличения риска выкидыша, наблюдаемое сравнительное увеличение в группе предположительно зараженных подтверждает идею о том, что беременные женщины должны продолжать соблюдать меры социального дистанцирования и соблюдать правила гигиены на протяжении всей беременности, чтобы ограничить риск заражения.
Необходимы дальнейшие исследования для оценки причинно-следственной связи между инфекцией SARS-CoV-2 на ранних сроках беременности и риском выкидыша. Хотя мы не наблюдали общего увеличения риска выкидыша, наблюдаемое сравнительное увеличение в группе предположительно зараженных подтверждает идею о том, что беременные женщины должны продолжать соблюдать меры социального дистанцирования и соблюдать правила гигиены на протяжении всей беременности, чтобы ограничить риск заражения.
Финансирование исследования/конкурирующие интересы:
Это исследование было поддержано грантом Благотворительной организации больницы Элизабет Гарретт Андерсон (G13-559194). Спонсоры исследования не участвовали в разработке исследования, сборе данных, анализе данных, интерпретации данных или написании отчета. Дж.А.Х. поддерживается NIHR Advanced Fellowship. А.Л.Д. поддерживается Национальным институтом медицинских исследований Университетского колледжа Лондонских больниц Биомедицинского исследовательского центра. Все авторы заполнили единую форму раскрытия информации ICMJE на сайте www.icmje.org/coi_disclosure.pdf и заявляют: поддерживают J.A.H. и А.Л.Д. как указано выше; отсутствие финансовых отношений с какими-либо организациями, которые могут быть заинтересованы в представленной работе в течение предыдущих 3 лет; никаких других отношений или действий, которые могли бы повлиять на представленную работу.
Все авторы заполнили единую форму раскрытия информации ICMJE на сайте www.icmje.org/coi_disclosure.pdf и заявляют: поддерживают J.A.H. и А.Л.Д. как указано выше; отсутствие финансовых отношений с какими-либо организациями, которые могут быть заинтересованы в представленной работе в течение предыдущих 3 лет; никаких других отношений или действий, которые могли бы повлиять на представленную работу.
Пробный регистрационный номер: Н/Д.
Ключевые слова: COVID-19; Коронавирус заболевание 2019; SARS-CoV-2; ранний выкидыш; потеря беременности; тяжелый острый респираторный синдром коронавирус 2.
© The Author(s) 2022. Опубликовано Oxford University Press от имени Европейского общества репродукции человека и эмбриологии.
Цифры
Рисунок 1.
Схема испытаний и первый триместр…
Рисунок 1.
Схема испытаний и исходы беременности в первом триместре. Это был проспективный анализ населения Великобритании…
Рисунок 1.Схема испытаний и исходы беременности в первом триместре. Это было популяционное проспективное когортное исследование в Великобритании с участием 3041 беременных, зачатых во время пандемии, с целью определить, влияет ли материнская инфекция SARS-CoV-2 в первом триместре на риск выкидыша до 13-й недели беременности. ГВ, гестационный возраст; LMP, последний менструальный период; ПУЛ, беременность неизвестного происхождения; SARS-CoV-2, коронавирус тяжелого острого респираторного синдрома 2; T1, обследование в первом триместре.
См. это изображение и информацию об авторских правах в PMC
902:30 Похожие статьи-
SARS-CoV-2 в первом триместре беременности: когортное исследование.

la Cour Freiesleben N, Egerup P, Hviid KVR, Severinsen ER, Kolte AM, Westergaard D, Fich Olsen L, Prætorius L, Zedeler A, Christiansen AH, Nielsen JR, Bang D, Berntsen S, Ollé-López J, Ingham А., Белло-Родригес Дж., Сторм Д.М., Этельберг-Финдсен Дж., Хоффманн Э.Р., Уилкен-Йенсен С., Йоргенсен Ф.С., Вест Х., Йоргенсен Х.Л., Нильсен Х.С. la Cour Freiesleben N, et al. Хум Репрод. 2021 1 января; 36 (1): 40-47. дои: 10.1093/хумреп/деаа311. Хум Репрод. 2021. PMID: 33145598 Бесплатная статья ЧВК.
-
Новые циркулирующие плацентарные маркеры прокинетин-1, растворимая fms-подобная тирозинкиназа-1, растворимый эндоглин и плацентарный фактор роста и связь с поздним выкидышем.
Джаясена К.Н., Аббара А., Комнинос А.Н., Нараянасвами С., Гонсалес Маффе Дж., Иззи-Энгбая С., Олдхэм Дж., Ли Т.Т., Саранг З., Малик З., Дханджал М.К., Уильямсон С.
 , Риган Л., Блум С.Р., Дхилло В.С.
Jayasena CN, et al.
Хум Репрод. 2016 декабря; 31 (12): 2681-2688. дои: 10.1093/хумреп/роса225. Epub 2016 22 сентября.
Хум Репрод. 2016.
PMID: 27664209
, Риган Л., Блум С.Р., Дхилло В.С.
Jayasena CN, et al.
Хум Репрод. 2016 декабря; 31 (12): 2681-2688. дои: 10.1093/хумреп/роса225. Epub 2016 22 сентября.
Хум Репрод. 2016.
PMID: 27664209 -
Суицидальная идея.
Хармер Б., Ли С., Дуонг ТВХ, Саадабади А. Хармер Б. и др. 2022 г., 18 мая. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–. 2022 г., 18 мая. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–. PMID: 33351435 Бесплатные книги и документы.
-
Изменения материнской гемодинамики до зачатия и ранней беременности у здоровых женщин в зависимости от жизнеспособности беременности.
Фу Ф.Л., Коллинз А., МакЭниери К.М., Беннетт П.
 Р., Уилкинсон И.Б., Лис К.К.
Фу, Флорида, и др.
Хум Репрод. 2017 1 мая; 32 (5): 985-992. дои: 10.1093/humrep/dex050.
Хум Репрод. 2017.
PMID: 28333321
Р., Уилкинсон И.Б., Лис К.К.
Фу, Флорида, и др.
Хум Репрод. 2017 1 мая; 32 (5): 985-992. дои: 10.1093/humrep/dex050.
Хум Репрод. 2017.
PMID: 28333321 -
Риски выкидыша или преждевременных родов при трихориальной и дихориальной тройной беременности с редукцией эмбрионов по сравнению с выжидательной тактикой: систематический обзор и метаанализ.
Антулакис С., Дагклис Т., Мамопулос А., Атанасиадис А. Антулакис С. и соавт. Хум Репрод. 2017 1 июня; 32 (6): 1351-1359. дои: 10.1093/humrep/dex084. Хум Репрод. 2017. PMID: 28444191 Обзор.
Посмотреть все похожие статьи
Цитируется
-
Изучение клинико-биологических особенностей преждевременных родов у беременных с инфекцией SARS-CoV-2 в период беременности.

Hrubaru I, Motoc A, Bratosin F, Rosca O, Folescu R, Moise ML, Neagoe O, Citu IM, Feciche B, Gorun F, Erdelean D, Ratiu A, Citu C. Хрубару И. и др. J Pers Med. 2022 8 ноября; 12 (11): 1871. дои: 10.3390/jpm12111871. J Pers Med. 2022. PMID: 36579593 Бесплатная статья ЧВК.
-
Угроза выкидыша у пациентки с COVID-19.
Момин А., Нгуен Н.Н., Стед Т.С., Мангал Р.К., Соса М., Патель К., Ганти Л. Момин А. и др. Куреус. 2022 18 ноября; 14 (11): e31637. дои: 10.7759/куреус.31637. электронная коллекция 2022 нояб. Куреус. 2022. PMID: 36540450 Бесплатная статья ЧВК.
-
Инфекция SARS-CoV-2 вызывает активацию ферроптоза в плаценте человека.
Ван Б., Шен В.Б., Ян П., Туран С. Ван Б. и др.
 Front Cell Dev Biol. 2022 8 ноября; 10:1022747. doi: 10.3389/fcell.2022.1022747. Электронная коллекция 2022.
Front Cell Dev Biol. 2022.
PMID: 36425527
Бесплатная статья ЧВК.
Front Cell Dev Biol. 2022 8 ноября; 10:1022747. doi: 10.3389/fcell.2022.1022747. Электронная коллекция 2022.
Front Cell Dev Biol. 2022.
PMID: 36425527
Бесплатная статья ЧВК. -
Популяционное когортное исследование исходов ранней беременности после вакцинации против COVID-19 и инфицирования SARS-CoV-2.
Калверт С., Каррутерс Дж., Денни С., Донахи Дж., Хиллман С., Хопкрофт Л.Э.М., Хопкинс Л., Гулдинг А., Линдси Л., Маклафлин Т., Мур Э., Пан Дж., Тейлор Б., Альмаграби Ф., Ауен Б., Бхаскаран К., Гиббонс С.Л., Катикиредди С.В., МакКован С., Мюррей Дж., О’Лири М., Ричи Л.Д., Шах С.А., Симпсон С.Р., Робертсон С., Шейх А., Сток С.Дж., Вуд Р. Калверт С. и соавт. Нац коммун. 2022 17 октября; 13 (1): 6124. дои: 10.1038/s41467-022-33937-й. Нац коммун. 2022. PMID: 36253471 Бесплатная статья ЧВК.
-
Влияние материнской вакцинации против SARS-CoV-2 и инфекции в первом триместре беременности на иммунные реакции плода и матери.

Юттуконда Л.Дж., Вахман Э.М., Боатенг Дж., Кларк К., Снайдер-Каппионе Дж., Таглауер Э.С. Юттуконда Л.Дж. и соавт. Am J Reprod Immunol. 2022 Декабрь;88(6):e13625. дои: 10.1111/аджи.13625. Epub 2022 3 октября. Am J Reprod Immunol. 2022. PMID: 36123778 Бесплатная статья ЧВК.
Рекомендации
-
- Аллоти Дж., Сталлингс Э., Бонет М., Яп М., Чаттерджи С., Кью Т., Дебенхэм Л., Ллавалл А.С., Диксит А., Чжоу Д. и др.; для Консорциума систематических обзоров PregCOV-19 Living. Клинические проявления, факторы риска, материнские и перинатальные исходы коронавирусной болезни 2019 г. при беременности: живой систематический обзор и метаанализ. БМЖ 2020;370:m3320. — ЧВК — пабмед
-
-
Аксельссон Г.
 Использование анкет в исследовании самопроизвольных абортов среди населения в целом. J Epidemiol Community Health 1990;44:202–204.
—
ЧВК
—
пабмед
Использование анкет в исследовании самопроизвольных абортов среди населения в целом. J Epidemiol Community Health 1990;44:202–204.
—
ЧВК
—
пабмед
-
Аксельссон Г.
-
- Бод Д., Грюб Г., Фавр Г., Генглер С., Джейтон К., Дубрук Э., Помар Л. Выкидыш во втором триместре беременности у беременной женщины с инфекцией SARS-CoV-2. ДЖАМА 2020;323:2198–2200. — ЧВК — пабмед
-
-
Кумарасами А.

-
Кумарасами А.
