Лечение краснухи у детей | Москва
Краснуха или
коревая краснуха у детей — это инфекционное заболевание с характерными светло-розовыми или бледно-красными мелкими высыпаниями на теле особенно в области головы и ушей.Как же узнать, ребенок заболел краснухой или это нечто другое?!
Этапы болезни
Пока вирус распространяется по всему организму, кроме головной боли и слабости, в редких случаях повышения температуры, никаких серьезных симптомов видно не будет. Этот, так называемый, инкубационный период может продолжаться до трех недель. В разгар болезни возникает сыпь на коже малыша (группа риска от 1 до 7 лет). Бывает, что, кроме вялости, увеличения лимфоузлов и насморка, ребенка больше ничего не беспокоит. Четкую картину в данной ситуации может показать анализ крови на наличие антител.
Лечение краснухи у детей
Краснуха у детей лечится не столько сложно, сколько требует повышенного внимания к ребенку:
- Соблюдайте постельный режим
- Обеспечьте малышу обильное питье, возможно отравы трав
- Используйте антигистаминные средства для избавления от зуда
- Жаропонижающие, антибиотики и противовоспалительные препараты применяйте по рекомендации врача.

Чрезмерно увлекаться употреблением лекарств в данном случае совершенно нет надобности. При надлежащем уходе краснуха у детей проходит достаточно незаметно и безболезненно. После окончательного излечения не торопитесь отводить ваше чадо в детский садик или школу. Подержите его дома еще хотя бы неделю во избежание появления возможных осложнений.
Профилактика краснухи у детей
Нужно отметить, что пожизненная устойчивость к данному заболеванию приобретается после выздоровления. Первая вакцинация проводится ребенку по достижении одного года, но иммунитет формируется не у всех, поэтому ревакцинация повторяется к 6 годам. Прививка от краснухи переносится достаточно легко, поэтому осложнений не возникает.
В клинике «Семейная» проводится вакцинация от краснухи (живая краснушная вакцина). В случае необходимости, обращайтесь в нашу клинику любыми доступными для вас способами.
Запись на прием к врачу педиатру
Обязательно пройдите консультацию квалифицированного специалиста в области детских заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача педиатра или другие вопросы пройдите по ссылке ниже
Краснуха: информация о заболевании | Клиника Рассвет
Быстрый переходКраснуха — это инфекция, которая в основном поражает кожу и лимфатические узлы.
Заболевание вызывается вирусом краснухи (долгое время считалось, что краснуха — легкий вариант течения кори, однако позже наука научилась различать эти болезни), передается воздушно-капельным путем, через частички слюны чихающего больного человека. Кроме того, вирус краснухи может передаваться трансплацентарно, то есть от беременной женщины к плоду.
До того, как вакцина против краснухи стала доступной в 1969 году, эпидемии заболевания происходили каждые 6–9 лет, обычно среди детей в возрасте 5–9 лет, наряду с множеством случаев врожденной краснухи (то есть глухоты, пороков сердца и других физических дефектов у новорожденных детей, матери которых переболели краснухой во время беременности). Благодаря массовой иммунизации, случаев краснухи и синдрома врожденной краснухи стало несравнимо меньше.
Благодаря массовой иммунизации, случаев краснухи и синдрома врожденной краснухи стало несравнимо меньше.
Большинство случаев краснухи в настоящее время возникает не у детей, а у молодых невакцинированных взрослых.
Симптомы
Болезнь обычно начинается с одного-двух дней легкой лихорадки (до 38 °C) и опухших болезненных лимфатических узлов, как правило, в задней части шеи или за ушами. Затем на лице появляется бледно-розовая пятнистая сыпь, которая распространяется вниз. По мере того, как она распространяется на нижние части тела, лицо обычно уже очищается.Сыпь при краснухе часто является первым признаком болезни, которую замечает родитель. Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезает, на ее месте может оставаться мелкопластинчатое шелушение.
Другие симптомы краснухи (чаще встречаются у подростков и взрослых) могут включать головную боль, потерю аппетита, легкий конъюнктивит (воспаление слизистой оболочки век и глазных яблок), заложенность или отделяемое из носа, увеличение лимфатических узлов в других частях тела.
Если краснухой заболеет беременная женщина, у нее может возникнуть синдром врожденной краснухи с разрушительными последствиями для развивающегося плода. Дети, инфицированные краснухой до рождения, подвержены риску нарушения роста, дефектов интеллекта, пороков сердца и глаз, глухоты, проблем с печенью, селезенкой и костным мозгом.
Сыпь при краснухе обычно держится 3 дня. Лимфатические узлы могут оставаться увеличенными в течение недели или более, а боль в суставах может длиться свыше 2 недель. Дети, больные краснухой, обычно выздоравливают в течение 1 недели, но взрослым может потребоваться больше времени.
Заразность
Вирус краснухи передается от человека к человеку через крошечные капли жидкости из носа и горла при чихании и кашле. Люди, болеющие краснухой, наиболее заразны в период 1 недели (и более) до появления сыпи, а также до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, тоже может распространять вирус.
Младенцы с синдромом врожденной краснухи могут выделять вирус с мочой и с носовой слизью в течение года и даже более, а значит могут заражать непривитых людей./iStock-152970229-58da7e3c3df78c5162887cfa.jpg)
Профилактика
Краснуху можно предотвратить с помощью вакцины. Эта прививка входит в календари всех стран, имеет решающее значение для сдерживания распространения болезни и предотвращения врожденных дефектов у плода, вызванных синдромом врожденной краснухи.
Первую дозу вакцины обычно вводят детям в возрасте 12 месяцев в рамках плановой иммунизации против кори, эпидемического паротита и краснухи. Вторую дозу обычно вводят в возрасте 6 лет. Допустимо вводить вторую дозу вакцины через 6 месяцев от первой или даже через 1 месяц, если нам известно, что ребенок подвергается повышенному риску заражения болезнью.
Вакцину против краснухи нельзя вводить беременным женщинам или женщинам, которые планируют забеременеть в течение 1 месяца после вакцинации. Если вы думаете о беременности, убедитесь, что у вас есть иммунитет к краснухе — сделайте анализ крови или найдите документы о введенных вам вакцинах (у вас должно быть две дозы вакцины). Если иммунитета нет, вам следует сделать прививку как минимум за 1 месяц до беременности.
Лечение краснухи у детей и взрослых
Лечения краснухи не существует. Все что мы можем — облегчать симптомы и следить за осложнениями.
Краснуха не лечится антибиотиками!
Любая беременная женщина, перенесшая краснуху, должна немедленно обратиться к своему акушеру.
Чтобы облегчить дискомфорт после прививки, вы можете дать ребенку парацетамол или ибупрофен. Помните, что ни в коем случае нельзя давать аспирин ребенку с вирусным заболеванием, так как его использование в таких случаях связано с развитием синдрома Рейе.
Автор:
причины, симптомы, лечение, профилактика в домашних условиях
Обычно краснуха у детей (в отличие от взрослых и, особенно – у беременных женщин, у которых вирус может вызывать уродства плода) протекает достаточно легко. Госпитализация требуется редко, например, если ребенок совсем маленький, у него есть сопутствующие хронические заболевания, или болезнь протекает с осложнениями.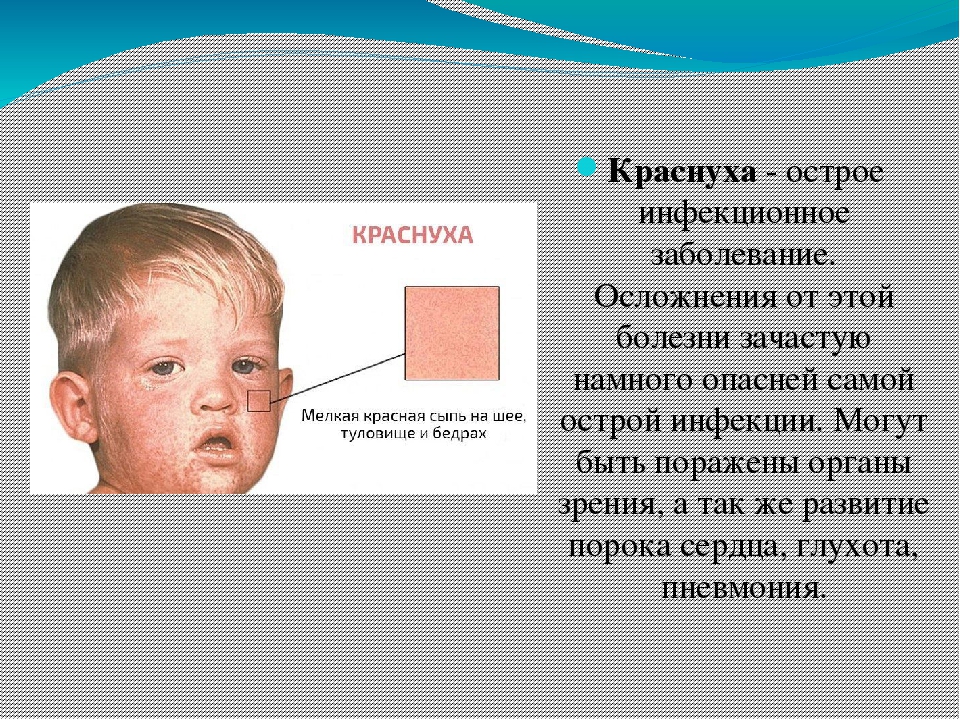
Для лечения краснухи у детей врачи не назначают ни антибиотики, ни противовирусные. Для скорейшего выздоровления ребенку настоятельно рекомендуется соблюдать постельный режим, обильное питье (вода, компоты, морсы, травяной чай), при повышении температуры врач может назначить жаропонижающее на основе ибупрофена или парацетамола. Также ребенок должен хорошо высыпаться, а вот телевизор и гаджеты нужно максимально ограничить.
При наличии высыпаний во рту следует соблюдать лечебную диету. Во-первых, никаких соленых, копченых, острых продуктов, исключить все жареное. Продукты лучше отваривать, тушить или запекать, главное, чтобы они не травмировали слизистую рта. Хорошо подойдут бульоны, супы, каши, пюре. Следите, чтобы еда и напитки не были слишком горячими или наоборот холодными.
Также постарайтесь чаще убирать комнату, где находится больной ребенок – проветривайте ее, делайте влажную уборку, продезинфицируйте поверхности и игрушки. Если есть возможность, приобретите или позаимствуйте кварцевую или бактерицидную лампу, чтобы обеззаразить помещение.
— При осложненной форме краснухе ребенка госпитализируют, но чаще всего в детском возрасте болезнь протекает в легкой форме, и ребенок может лечиться амбулаторно. Что касается медикаментозного лечения: доказанной эффективности ни один препарат не имеет, но мы можем назначать симптоматическое лечение. Если есть лихорадка – давать препараты на основе парацетамола или ибупрофена. Если обезвоживание – ребенка надо отпаивать. Если произошло бактериальное наслоение – только тогда проводить антибиотикотерапию. Все-таки нужно помнить, что краснуха – это вирус, а против вируса врачи еще ничего не придумали, кроме вакцин, — объясняет врач-педиатр Диля Айсувакова.
Краснуха
Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто болеют непривитые дети 2-9 лет. Особенна опасна краснуха в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения — через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Что происходит?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единычные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Диагностика и лечение
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Повторное заражение краснухой невозможно.
Профилактика
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцинакорь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Bolnica
Краснуха
Острое вирусное инфекционное заболевание, вызываемое вирусом краснухи, характеризующееся мелкопятнистой сыпью, увеличением лимфоузлов, умеренно выраженной лихорадкой.
Кто болеет?
Наиболее часто болеют не привитые дети 2–9 лет.
Кто является источником инфекции?
Источником инфекции является человек с клинически выраженной или стертой формой краснухи.
Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5–7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21–20 месяцев).
Какие основные клинические признаки?
Инкубационный (скрытый) период длится от 11 до 24 дней (чаще 16–20).
У детей болезнь протекает, как правило, легко, больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах, незначительно повышенную температуру (<39 °C), легкий конъюнктивит, катаральные явления верхних дыхательных путей. Характерным проявлением краснухи является сыпь.
Сыпь, которая появляется в 50–80% случаев, обычно сначала выступает на лице и шее, затем в течение суток она появляется на туловище и на конечностях. Сыпь сохраняется 1–5 дней. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта.
Сыпь сохраняется 1–5 дней. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта.
Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком.
Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38–39 °C), головная боль, боли в мышцах, снижение аппетита, может развиваться артрит с болями в суставах, который длится обычно 3–10 дней.
Чем опасно заболевание?
Особенно опасно заболевание краснухой в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка (синдром врожденной краснухи), возможна внутриутробная гибель плода.
Синдром врожденной краснухи (СВК)
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков развития сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы.
Самый высокий риск СВК существует для женщин детородного возраста не имеющих
иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи).
До введения вакцинации против краснухи до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Как лечить заболевание?
Лечение проводится под контролем врача и обычно не требует госпитализации.
Специфического лечения не требуется.
Как предупредить заболевание?
Самым эффективным средством профилактики является вакцинация.
Когда проводится вакцинация?
Вакцинация — в возрасте 12 месяцев и ревакцинация в 6 лет.
Какие вакцины используются?
Моновакцины: краснушная вакцина. Комбинированные вакцины: «Приорикс» — вакцина коревая, паротитная, краснушная.
Какие могут быть осложнения на введение вакцины?
На введение краснушной вакцины реакции могут быть нетяжелые и встречаются редко: кратковременное повышение температуры до невысоких цифр, гиперемия в месте введения препарата, реже — воспаление лимфатических узлов. Иногда с 5-го по 12 –й день после прививки отмечаются симптомы краснухи: увеличение затылочных и заднешейных лимфоузлов, кратковременная сыпь. У привитых в постпубертатном возрасте могут отмечаться боли в суставах или их воспаление. Все реакции характеризуются кратковременным течением.
Иногда с 5-го по 12 –й день после прививки отмечаются симптомы краснухи: увеличение затылочных и заднешейных лимфоузлов, кратковременная сыпь. У привитых в постпубертатном возрасте могут отмечаться боли в суставах или их воспаление. Все реакции характеризуются кратковременным течением.
Какие противопоказания для проведения вакцинации?
▪ тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
▪ первичные иммунодефицитные состояния, онкологические заболевания;
▪ сильная реакция (подъем температуры выше 40 градусов, отек, гиперемия или отек больше 8 см. в диаметре в месте введения препарата) или осложнение на предыдущую прививку;
▪ беременность.
Краснуха у детей симптомы, лечение, профилактика, последствия, фото
Краснуха – это заболевание, свойственное в большинстве случаев детям, однако иногда возникающее и у подростков или взрослых. Краснуха у детей переносится намного легче, практически не влечет за собой негативных воздействий на организм. Признаки краснухи у ребенка, как правило, достаточно специфичны и позволяют поставить диагноз практически сразу. Анализ на краснуху, а точнее, — анализ на антитела к краснухе сдают не потому, что сомневаются в диагнозе, а для того, чтобы установить факт инфицирования (к примеру, у беременных).
Признаки краснухи у ребенка, как правило, достаточно специфичны и позволяют поставить диагноз практически сразу. Анализ на краснуху, а точнее, — анализ на антитела к краснухе сдают не потому, что сомневаются в диагнозе, а для того, чтобы установить факт инфицирования (к примеру, у беременных).
Симптомы краснухи
Краснуха у детей, фото в специализированных источниках это наглядно демонстрирует, проявляется несколькими общими, но также и специфическими симптомами. Краснуха, симптомы и лечение которой не подразумевают дифференциации с другими заболеваниями, начинается как простуда: у ребенка появляется температура, жар. Если не знать, как проявляется краснуха на ранних этапах, то можно принять болезнь за инфекцию и начать лечиться неправильно.
Краснуха, симптомы которой проявляются не позднее, чем через три недели после контакта с носителем, характеризуется высыпаниями. Такие признаки краснухи вначале появляются на волосистой части головы, за ушами, на лице. Для краснухи, симптомы на фото которой сделаны с нормальным качеством, характерна специфическая сыпь. При краснухе симптомы у детей ярче всего проявляются через сутки с момента начала заболевания. Существует вероятность и смазанного течения – в таком случае может лечиться не краснуха, а заболевание, напоминающее ее по симптомам: корь, скарлатина.
При краснухе симптомы у детей ярче всего проявляются через сутки с момента начала заболевания. Существует вероятность и смазанного течения – в таком случае может лечиться не краснуха, а заболевание, напоминающее ее по симптомам: корь, скарлатина.
Лечение краснухи у детей
Краснуха лечения требует в обязательном порядке, причем строго с участием врача. Можно знать все о краснухе, симптомах и лечении, профилактике, фото изучить в многочисленных ресурсах, однако это не означает, что вы сможете лучше врача подобрать антибактериальное лечение. Краснуха, фото, симптомы и лечение которой расположены в интернете, может иметь достаточно тяжелые последствия, поэтому лучше себя обезопасить.
Как правило, краснуха, симптомы, лечение и профилактика которой рассматриваются в пределах этой статьи, лечится антибиотиками, к которым могут быть добавлены симптоматические средства: жаропонижающее, противовоспалительное, обезболивающее и т.п.
Профилактика краснухи у детей
Краснуха профилактику подразумевает только одну: это вакцинация. Прививка от краснухи детям выполняется в установленном педиатрами возрасте, также ее могут сделать и взрослой женщине, планирующей беременность.
Прививка от краснухи детям выполняется в установленном педиатрами возрасте, также ее могут сделать и взрослой женщине, планирующей беременность.
Внимание: от краснухи последствия гораздо хуже, чем зафиксированные случаи отрицательной реакции на прививку от этого заболевания, поэтому вакцину от краснухи в Самаре врачи предлагают всем тем, кому по возрасту положена прививка.
Достаточно часто врачи слышат вопрос: можно ли заразиться краснухой, если уже ею болел? К счастью, ответ отрицательный: краснуха, профилактика и лечение которой рассматриваются в изложенном материале, поражает человека один раз в жизни.
Краснуха у детей, симптомы и лечение которой детально расписаны в многочисленных источниках, лечится просто и без последствий, только при условии своевременного обнаружения проблемы. Поэтому рекомендуем вам запастись сведениями о краснухе, симптомах и профилактике этого заболевания, чтобы не пропустить его появление у вашего ребенка. Рекомендуется проконсультироваться с врачём, прежде чем делать выводы о симптомах и лечение. Организм каждого человека разный, поэтому то, что полезно для одного не всегда принесет пользу другому.
Организм каждого человека разный, поэтому то, что полезно для одного не всегда принесет пользу другому.
Поддержать Ваше здоровье поможет клиника «Агентство здоровья». Здесь собраны квалифицированные специалисты, которые знают свое дело.
Клиника работает в нескольких направлениях:
Педиатрия
Неврология
Гинекология и акушерство
Психология
что за болезнь? Симптомы, лечение, последствия
Корь что за болезнь? Как вовремя распознать, какие ее последствия, как она лечится? Обо всем мы поговорим в этой статье. Корь – вирусное заболевание, которое передается воздушно-капельным путем, непосредственно от зараженного человека.
Немного истории.
Когда возникло такое заболевание, как корь? История болезни нам поможет разобраться в том вопросе. Первый случай, который был зафиксирован, произошел в 9 веке, и был описан одним арабским врачом, Разесом. Ошибочно доктор посчитал, что пациент болеет легкой формой оспы. Поэтому первое время корь имела название «малая болезнь» (morbilli), а оспа – morbus, что означает «большая болезнь». Корь что за болезнь? Какие симптомы она имеет и как протекает? Это удалось установить только в 17 веке, благодаря Сиденхому (Англия) и Мортону (Франция). Но эти врачи не смогли установить причину заболевания, и лишь 1911 году были проведены опыты над обезьянами, и удалось установить, что корь — это острое вирусное заболевание, которое передается воздушно-капельным путем. Возбудитель заболевания был установлен только в 1954 году. Корь — заболевание, об опасности которого должен знать каждый. Начиная с середины 19 века и до начала 20 века корь была самой опасной детской болезнью, которая зачастую заканчивалась летальным исходом. Снизить эпидемию заболевания удалось только после того, как была разработана вакцина. Обязательная вакцинация смогла снизить активность заболевания, а в некоторых странах и вовсе ликвидировала ее. Однако случаи заболевания фиксируются и сегодня, ежегодно, по статистике ВОЗ, погибает около 30 тысяч людей.
Поэтому первое время корь имела название «малая болезнь» (morbilli), а оспа – morbus, что означает «большая болезнь». Корь что за болезнь? Какие симптомы она имеет и как протекает? Это удалось установить только в 17 веке, благодаря Сиденхому (Англия) и Мортону (Франция). Но эти врачи не смогли установить причину заболевания, и лишь 1911 году были проведены опыты над обезьянами, и удалось установить, что корь — это острое вирусное заболевание, которое передается воздушно-капельным путем. Возбудитель заболевания был установлен только в 1954 году. Корь — заболевание, об опасности которого должен знать каждый. Начиная с середины 19 века и до начала 20 века корь была самой опасной детской болезнью, которая зачастую заканчивалась летальным исходом. Снизить эпидемию заболевания удалось только после того, как была разработана вакцина. Обязательная вакцинация смогла снизить активность заболевания, а в некоторых странах и вовсе ликвидировала ее. Однако случаи заболевания фиксируются и сегодня, ежегодно, по статистике ВОЗ, погибает около 30 тысяч людей.
Симптомы у детей.
В первую очередь стоит заметить, что больше всего заражению подвержены детки в возрасте от года до 7 лет, реже фиксируются случаи заражения детей старше 7 лет и взрослых.
Важно знать: корь начинает себя проявлять через 7-14 дней. Корь что за болезнь? Как ее диагностировать? Для того чтобы вовремя начать лечение, нужно уметь распознать заболевание.
Болезнь корь симптомы у детей имеет следующие:
- Плохое самочувствие.
- Нарушение сна.
- Вялость.
- Усталость.
- Головная боль.
- Плохой аппетит, или полное его отсутствие.
- Повышение температуры.
Катаральный этап длится от 3 до 5 дней. Симптомы следующие:
- Воспаляется горло.
- Появляется кашель.
Дальше хуже. Болезнь начинает поражать сосуды, мелкие капилляры на глазах и коже начинают лопаться. Начинается насморк с гнойными выделениями. Появляется отечность на лице, затекают глаза. У зараженного ребенка появляется боязнь света, от этого он постоянно щурит глаза. Температура повышается до 40 градусов, постепенно кашель становится сильнее, может появиться рвота.
Появляется отечность на лице, затекают глаза. У зараженного ребенка появляется боязнь света, от этого он постоянно щурит глаза. Температура повышается до 40 градусов, постепенно кашель становится сильнее, может появиться рвота.
Лишь после того, как у ребеночка появляются основные симптомы кори, ему ставится точный диагноз.
Для постановки диагноза врач обязательно назначает:
- Общий анализ крови.
- Общий анализ мочи.
- Анализ на выделение вируса в крови.
- Рентген грудной клетки.
- В некоторых случаях электроэнцефалографию.
Основные симптомы болезни: корь у детей
- Мелкие высыпания, размером с крупинку, на внутренней поверхности губ и щек. При наличии таких симптомов ребенка обязательно нужно изолировать.
- В отличие от других детских заболеваний, сыпь при кори появляется не в хаотичном порядке, а поэтапно. В первую очередь розовые пятна появляются на волосистой части головы и за ушками.
 Затем переходят на переносицу, и постепенно растекаются по всему лицу. На второй день сыпь начинает распространяться по верхней части тела (руки, грудь). Третий день — ноги.
Затем переходят на переносицу, и постепенно растекаются по всему лицу. На второй день сыпь начинает распространяться по верхней части тела (руки, грудь). Третий день — ноги. - С момента появления сыпи, температура тела резко поднимается до 40 градусов.
- Сыпной период длится от 4 до 7 дней.
Признаки болезни корь у взрослых.
Хоть корь и принято считать детской болезнью, но все же и взрослые не застрахованы от заражения. Как протекает болезнь у взрослых, какие симптомы свидетельствуют о заболевании? Мы рассмотрим основные признаки болезни. Корь — это то, что нельзя оставлять без внимания!
- В первую очередь резко ухудшается самочувствие, пропадает аппетит, появляются жуткие головные боли и бессонница. Заболевший чувствует себя как при простудном заболевании, у него першит в горле, появляется насморк, резко повышается температура, увеличиваются лимфоузлы.
- После 2 — 5 дней все симптомы пропадают, появляются силы, бодрость.

- Спустя сутки после улучшения болезнь наступает с новыми силами. Все симптомы возвращаются, но уже более остро и болезненно.
- Следующий этап — сыпь. Появляется много пятен, которые впоследствии соединяются и превращаются в одно сплошное пятно. Сыпь появляется в определенной последовательности: за ушами, голова, верхняя часть тела, нижняя часть тела.
Терапия
Очень коварная болезнь — корь. Лечение должно начинаться незамедлительно. Как оно должно происходить у детей? После того как доктор назначил анализы, и диагноз подтвердился, назначается лечение. К сожалению, на сегодняшний день единого лекарства от кори не разработано, поэтому все силы направлены на лечение симптомов.
Прописываются жаропонижающие препараты для детей на основе ибуфена и парацетамола.
Высокая температура и рвота приводят к обезвоживанию организма, поэтому обязательно нужно соблюдать питьевой режим.
- Поскольку у ребенка появляется боязнь света, то окна в комнате, где он находится, необходимо занавесить темными плотными шторами.
 Вечером используйте ночник.
Вечером используйте ночник. - Используются антигистаминные средства, чтобы снять отечность и зуд от высыпаний.
- Доктор назначает отхаркивающие препараты, что помогут облегчить приступы кашля.
- Положены капли в нос (сосудосуживающие) и в глаза (при конъюнктивите).
- Горло и полость рта обрабатывается ромашкой.
- Принимаются антибиотики.
- Потрескавшиеся губы от высокой температуры необходимо смазывать влажным платком.
Зараженный ребенок не должен контактировать с другими детьми, ему прописывается постельный режим и полный покой. Кроме лекарств, обязательно необходимо проветривать помещение, делать влажную уборку 2 раза в день, увлажнять воздух. Обязательное условие в лечении — это соблюдение диеты. Вся еда, которую кушает ребенок, должна быть калорийной, так как для борьбы с вирусом организму нужны силы и немалые. Но в то же время пища должна быть легкоусвояемой, натуральной. Госпитализация при кори происходит редко, только в тех случаях, когда симптоматика заболевания протекает очень остро. В основном же больные остаются дома и обязательно выполняют все указания доктора.
В основном же больные остаются дома и обязательно выполняют все указания доктора.
Лечение кори у взрослых
Первое что необходимо сделать, так это облегчить состояние больного. Антибиотики используются, чтобы побороть воспалительные процессы. Если заболевание протекает в легкой форме, то необходимости в госпитализации нет. Для того чтобы восполнить потерю жидкости в организме, необходимо пить много воды, сиропов, чая, компотов. –
Поскольку при кори воспаляются слизистые рта, то необходимо уделить особое внимание гигиене. Горло необходимо полоскать настоем из ромашки и водно-солевым раствором. Также лечение обязательно включает в себя препараты от кашля с откашливающим эффектом, преднизолон, жаропонижающие.
Корь: осложнения
- Наиболее опасные и распространенные осложнения, к которым может привести корь:
- Пневмония – инфекционное воспаление легких.
- Нарушение зрения, редко полная слепота.

- Отит – воспалительный процесс в ухе.
- Ларингит – воспалительный процесс в слизистых гортани.
- Энцефалит – воспаление головного мозга.
- Стоматит – воспаление слизистой оболочки рта.
- Полиневрит – множественное поражение нервных волокон.
- Бронхопневмония – острое воспаление бронхов.
Осложнения у взрослых
В большинстве случаев корь не оставляет после себя никаких последствий, но все же, хоть и редко, болезнь не дает о себе забыть и после лечения. Итак, чем опасна корь?
Последствия болезни у взрослых могут быть следующие:
- Бронхиолит – острое воспаление бронхиол, передается воздушно-капельным путем.
- Круп – воспаление дыхательных путей. Бронхит.
- Миокардит в легкой степени – поражение сердечной мышцы.
- Иногда болезнь откладывает отпечаток на зрении, может привести к полной слепоте.
Профилактика
Существует два вида профилактики: экстренная и плановая. Экстренная профилактика проводится в том случае, если точно установлен факт контакта с зараженным человеком. Но при этом должно быть достоверно известно, что ребенок ранее не болел корью, и не был привит. В таких случаях вводится иммуноглобулин. Препарат должен быть введен в течение 5 дней со дня контакта. Плановая профилактика — это не что иное, как прививка. Что такое прививка? Это искусственное введение вируса, для того чтобы организм смог выработать иммунитет. Согласно графику вакцинаций, первую плановую прививку против кори ребенок получает в 1 год, вторую — в 6 лет.
Экстренная профилактика проводится в том случае, если точно установлен факт контакта с зараженным человеком. Но при этом должно быть достоверно известно, что ребенок ранее не болел корью, и не был привит. В таких случаях вводится иммуноглобулин. Препарат должен быть введен в течение 5 дней со дня контакта. Плановая профилактика — это не что иное, как прививка. Что такое прививка? Это искусственное введение вируса, для того чтобы организм смог выработать иммунитет. Согласно графику вакцинаций, первую плановую прививку против кори ребенок получает в 1 год, вторую — в 6 лет.
После плановой прививки каждая мама предупреждается о возможных последствиях и реакциях детского организма. Поэтому мама обязательно должна тщательно следить за состоянием ребенка после вакцинации. Есть симптомы, при появлении которых родители немедленно должны отреагировать и обратиться за помощью к медикам. Среди них:
- Насморк.
- Конъюнктивит.
- Повышение температуры.
- Кашель.

Особую бдительность необходимо проявить с 5 по 20 день после введения вируса. Любая сыпь на теле — повод пойти к доктору. Ведь лучше лишний раз подстраховаться, чем рисковать здоровьем ребенка. Любая мама должна знать, что каждая прививка делается только здоровому ребенку. С момента последнего заболевания должно пройти от 1 до 6 недель. Прививку против кори может получить каждый желающий, для этого необходимо обратится в поликлинику по месту жительства. При себе обязательно необходимо иметь карточку с записями о сделанных ранее прививках. Малоприятная болезнь — корь. Фото наглядно это демонстрируют. Тело больного зудит и чешется.
Краснуха, ветрянка, корь – инфекционные болезни, чаще всего встречающиеся у детей. Тем не менее, взрослый человек тоже может ими заболеть. Намного тяжелее переносится в этом случае болезнь корь. Фото взрослых зараженных мало чем отличаются от изображений проявления заболевания у детей, но самочувствие ребенка на порядок лучше в течение всего периода болезни.
Карантин
Очень важно изолировать больного от здоровых, особенно детей. Но как мы знаем, в больницу инфицированных больных помещают только в особых случаях, поэтому необходимо выделить дома отдельную комнату. Если такой возможности нет, то следует на время отвезти здоровых детей к родственникам. В помещении, где находится больной, обязательно делается влажная уборка, проветривание. Все окна необходимо завесить плотными шторами, чтобы в комнате был полумрак. Очень важно выделить заболевшему члену семьи отдельные столовые приборы: тарелки, кружки, ложки. Немаловажно ношение марлевой повязки, как больным, так и теми, кто за ним ухаживает. Ухаживать за заболевшим ребенком должен привитый или переболевший корью взрослый. Обязательно стоит помнить, что детская болезнь корь очень заразна.
Корь при беременности
А что если корью заболела беременная женщина? Насколько опасна болезнь для ребеночка и будущей мамы? Любые вирусные заболевания (корь, ветрянка или краснуха) крайне опасны во время беременности. Что относительно кори, то если женщина заразится вирусом на раннем сроке беременности, то это чревато разнообразными пороками в развитии плода. И несмотря на все современные методы диагностики, у врачей нет возможности установить, насколько болезни удалось поразить мозг ребенка. Выявить это можно лишь после рождения. В случае если беременная женщина заболела корью на позднем сроке, вероятность заражения ребенка очень высока. А значит это лишь то, что ребенок родится с вирусом. Чревато это тем, что детский, еще неокрепший организм, скорее всего, не сможет перенести заболевание. Несмотря на всю опасность, корь не является показанием к аборту, например, как в случае с краснухой. Но все же, если женщина заболела корью на раннем сроке, врач обязательно предупреждает будущую маму о возможных необратимых последствиях. Но выбор всегда остается за женщиной. Естественно, любая будущая мама не хочет, чтобы ее ребенок имел какие-либо заболевания. Поэтому во время беременности женщина должна не только правильно питаться и принимать все необходимые витамины, но и тщательно следить за своим здоровьем.
Что относительно кори, то если женщина заразится вирусом на раннем сроке беременности, то это чревато разнообразными пороками в развитии плода. И несмотря на все современные методы диагностики, у врачей нет возможности установить, насколько болезни удалось поразить мозг ребенка. Выявить это можно лишь после рождения. В случае если беременная женщина заболела корью на позднем сроке, вероятность заражения ребенка очень высока. А значит это лишь то, что ребенок родится с вирусом. Чревато это тем, что детский, еще неокрепший организм, скорее всего, не сможет перенести заболевание. Несмотря на всю опасность, корь не является показанием к аборту, например, как в случае с краснухой. Но все же, если женщина заболела корью на раннем сроке, врач обязательно предупреждает будущую маму о возможных необратимых последствиях. Но выбор всегда остается за женщиной. Естественно, любая будущая мама не хочет, чтобы ее ребенок имел какие-либо заболевания. Поэтому во время беременности женщина должна не только правильно питаться и принимать все необходимые витамины, но и тщательно следить за своим здоровьем.
Краткие итоги вышесказанного
Корь что за болезнь? Это опасное заболевание, которое распространяется воздушно-капельным путем, имеет острое течение. Заболевание достаточно древнее, тем не менее, способов лечения кори нет. Лечатся только симптомы заболевания. К счастью, болезни детей (корь) признаки имеют ярко выраженные, не заметить их не удастся.
Наиболее часто от кори страдают детки дошкольного и младшего школьного возраста, однако это не означает, что взрослые защищены от заражения. Лучшая профилактика — это вовремя сделанная прививка: первая — в 1 год, вторая — в 6 лет. Дальше по желанию. Болеющий член семьи обязательно изолируется от здоровых родственников.
Краснуха (немецкая корь) (для родителей)
Что такое краснуха?
Краснуха — это инфекция, поражающая в основном кожу и лимфатические узлы. У детей краснуха, обычно называемая немецкой корью или трехдневной корью, обычно протекает в легкой форме. Но инфекция опасна для беременных, поскольку может вызвать серьезные проблемы со здоровьем у их малышей.
Но инфекция опасна для беременных, поскольку может вызвать серьезные проблемы со здоровьем у их малышей.
Краснуха вызывается вирусом краснухи (roo-BELL-uh) (, а не тем же вирусом, который вызывает корь).Он распространяется, когда люди вдыхают инфицированную вирусом жидкость.
До вакцинации против краснухи эпидемии происходили каждые 6-9 лет, обычно среди детей от 5 до 9 лет, наряду с множеством случаев врожденной краснухи. Благодаря иммунизации значительно меньше случаев краснухи и врожденной краснухи.
Каковы признаки и симптомы краснухи?
Инфекция краснухи может начаться с 1–2 дней легкой лихорадки (99–100 ° F, 37,2–37,8 ° C) и опухших болезненных лимфатических узлов, обычно в задней части шеи или за ушами.Затем на лице появляется сыпь, которая распространяется вниз. По мере того, как он распространяется, он обычно очищается на лице.
Сыпь при краснухе часто является первым признаком болезни, которую замечают родители. Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезнет, пораженная кожа может рассыпаться в виде очень мелких хлопьев.
Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезнет, пораженная кожа может рассыпаться в виде очень мелких хлопьев.
Другие симптомы краснухи, которые чаще встречаются у подростков и взрослых, могут включать головную боль, потерю аппетита, легкий конъюнктивит (воспаление слизистой оболочки век и глазных яблок), заложенность носа или насморк, опухоль
лимфатические узлы в других частях тела, боль и опухшие суставы.Многие люди с краснухой практически не имеют симптомов.Сыпь при краснухе обычно держится 3 дня. Лимфатические узлы могут увеличиваться в течение недели и более, а боль в суставах может длиться более 2 недель. Дети, больные краснухой, обычно выздоравливают в течение 1 недели, но взрослым может потребоваться больше времени.
Заразна ли краснуха?
Краснуха заразна и передается от человека к человеку через крошечные капли жидкости из носа и горла при чихании и кашле. Кто-то также может заразиться этим, поделившись едой или напитком с инфицированным человеком.Люди, болеющие краснухой, наиболее заразны в период от 1 недели до появления сыпи до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, может распространять вирус.
Кто-то также может заразиться этим, поделившись едой или напитком с инфицированным человеком.Люди, болеющие краснухой, наиболее заразны в период от 1 недели до появления сыпи до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, может распространять вирус.
Вирус также может пройти через кровоток беременной женщины и заразить ее будущего ребенка. Дети, рожденные с синдромом врожденной краснухи , подвержены риску серьезных проблем с их ростом, мышлением, сердцем и глазами, слухом, а также печенью, селезенкой и костным мозгом. Они также могут выделять вирус с мочой (мочой) и жидкостью из носа и горла в течение года или более, поэтому могут передавать вирус людям, не иммунизированным против него.
Можно ли предотвратить краснуху?
Вакцина против краснухи защищает людей от болезни. Широкая иммунизация является ключом к предотвращению распространения вируса и защите младенцев от серьезных проблем со здоровьем, связанных с синдромом врожденной краснухи.
Большинство инфекций краснухой сегодня происходит у молодых неиммунизированных взрослых, а не у детей. Фактически, эксперты говорят, что около 10% молодых людей не вакцинированы от краснухи, что может быть опасно для любых детей, которые у них когда-нибудь могут быть.
Дети обычно получают вакцину в возрасте 12–15 месяцев в рамках плановой иммунизации против кори-паротита-краснухи (MMR) или вакцины против кори-паротита-краснухи-ветряной оспы (MMRV). Большинство из них получают вторую дозу в возрасте 4–6 лет. Как и в случае всех графиков иммунизации, есть важные исключения и особые обстоятельства. Например, ребенок, который будет выезжать за пределы США, может получить вакцину уже в 6-месячном возрасте. Поговорите со своим врачом, чтобы узнать, когда вашему ребенку следует сделать вакцину.
Вакцину против краснухи нельзя вводить беременным женщинам или женщинам, которые планируют забеременеть в течение 1 месяца после вакцинации. Если вы думаете о беременности, убедитесь, что у вас иммунитет к краснухе, сделав анализ крови или доказав иммунизацию. Если у вас нет иммунитета, сделайте вакцину как минимум за 1 месяц до беременности.
Если у вас нет иммунитета, сделайте вакцину как минимум за 1 месяц до беременности.
Беременным женщинам, у которых нет иммунитета, следует избегать всех, кто болеет, а затем сделать вакцину после рождения ребенка, чтобы у них был иммунитет во время любых будущих беременностей.
Как лечится краснуха?
Антибиотики не могут лечить краснуху, потому что они действуют только против бактерий, а не вирусов. Если краснуха не вызовет других проблем, она вылечится сама по себе. Краснуха обычно протекает в легкой форме у детей, за которыми часто можно лечить дома. Проверьте температуру вашего ребенка и вызовите врача, если температура поднимется слишком высоко.
Чтобы облегчить небольшой дискомфорт, можно дать ребенку парацетамол или ибупрофен. Никогда не давайте аспирин ребенку с вирусным заболеванием, так как такое употребление связано с серьезным заболеванием, которое называется синдромом Рейе.
Когда мне позвонить врачу?
Позвоните врачу, если кажется, что вашему ребенку становится хуже или симптомы не кажутся легкими.
Если беременная женщина заразилась краснухой, ей следует немедленно обратиться к врачу.
Краснуха (немецкая корь): симптомы, причины, лечение
Что такое краснуха?
Краснуха — это заразное заболевание, которое чаще всего поражает детей. Это вызывает такие симптомы, как сыпь, жар и покраснение глаз.Обычно он протекает в легкой форме у детей, но может быть серьезным у беременных женщин. Вы также можете услышать краснуху, называемую «немецкой корью» или «трехдневной корью».
Лучший способ защитить себя и своих детей от инфекции — это пройти вакцинацию против кори, эпидемического паротита и краснухи (MMR).
Симптомы краснухи
У детей краснуха обычно протекает в легкой форме. Иногда это не вызывает никаких симптомов.
Розовая или красная сыпь часто является первым признаком инфекции.Он начинается на лице и распространяется на остальную часть тела. Сыпь держится около 3 дней. Вот почему краснуху иногда называют «трехдневной корью».
Наряду с сыпью у вас или вашего ребенка могут быть:
Причины краснухи
Краснуха вызывается вирусом. Раньше это называлось «немецкой корью», хотя это не тот вирус, который вызывает корь.
Передача краснухи
Краснуха распространяется, когда инфицированный человек кашляет или чихает крошечными капельками, наполненными микробами, в воздух и на поверхности.Люди, которые заражаются вирусом, заразны за неделю до появления сыпи и через неделю после нее.
Некоторые люди не знают, что они инфицированы, потому что у них нет симптомов, но они все равно могут передать вирус другим. Если вам поставили диагноз краснухи, расскажите об этом окружающим, особенно беременным женщинам.
Факторы риска краснухи
До 1960-х годов краснуха была распространенной детской инфекцией. Благодаря вакцине MMR вирус прекратил распространение в Соединенных Штатах примерно в 2004 году.Тем не менее, он все еще распространяется в Азии, Африке и других частях мира. Люди из этих регионов иногда привозят вирус краснухи в Соединенные Штаты во время путешествий.
Люди из этих регионов иногда привозят вирус краснухи в Соединенные Штаты во время путешествий.
Любой может заразиться краснухой, если он контактирует с вирусом и не был вакцинирован. Беременные женщины подвергаются серьезному риску, поскольку краснуха может вызвать серьезные осложнения у ребенка во время беременности.
Осложнения краснухи
Наиболее серьезные из них могут произойти во время беременности, когда вирус может передаваться от матери к ребенку в утробе матери.Риск наиболее высок в течение первых 3 месяцев беременности.
У инфицированных младенцев могут быть серьезные врожденные дефекты, называемые синдромом врожденной краснухи (СВК). Это очень редко в Соединенных Штатах, но ребенок может заразиться им, если он поедет в другую страну, где распространяется вирус.
CRS — это группа проблем со здоровьем у ребенка, которая может включать:
У некоторых женщин, заболевших краснухой во время беременности, случается выкидыш. В других случаях ребенок не выживает долго после рождения. Чтобы защитить ребенка, лучше сделать прививку от краснухи до беременности. Вам следует подождать не менее 4 недель после вакцинации, чтобы забеременеть. Если вы уже беременны, вам не следует делать прививку.
Чтобы защитить ребенка, лучше сделать прививку от краснухи до беременности. Вам следует подождать не менее 4 недель после вакцинации, чтобы забеременеть. Если вы уже беременны, вам не следует делать прививку.
Краснуха также может вызывать осложнения у небеременных женщин и мужчин. У молодых девушек и женщин, заболевших этим заболеванием, могут развиться боли в суставах (артрит). Этот побочный эффект обычно проходит в течение 2 недель, но у небольшого числа женщин он сохраняется в течение длительного времени. Редко бывает у мужчин и детей.
В редких случаях краснуха может вызвать более серьезные проблемы со здоровьем, такие как инфекции мозга или проблемы с отеком и кровотечением.
Профилактика краснухи
Лучше всего сделать прививку. Детям требуется две дозы вакцины MMR. Первый ребенок должен получить в возрасте от 12 до 15 месяцев. Вторую они должны получить в возрасте от 4 до 6 лет.
Младенцы, которые отправляются в страну, где краснуха распространена, могут пройти вакцинацию уже в 6 месяцев.
Если вы женщина детородного возраста и не проходили вакцинацию, сделайте вакцину MMR как минимум за 1 месяц до беременности. Это особенно важно, если вы планируете поездку в страны, где распространяется краснуха.
Диагноз краснухи
Если ваш врач считает, что у вас краснуха, вы можете сдать анализы крови и посев на вирус, чтобы подтвердить это. Культура вируса берется из мазка из горла, носа или мочи.
Лечение краснухи
Это вирус, поэтому антибиотики не действуют.
В большинстве случаев инфекция у детей настолько легкая, что ее не нужно лечить. Вы можете снизить температуру вашего ребенка и облегчить боль с помощью болеутоляющих средств, таких как детский парацетамол или ибупрофен. Не давайте ребенку или подростку аспирин из-за риска редкого, но серьезного заболевания, называемого синдромом Рея.
Если вы беременны и думаете, что заразились краснухой, немедленно обратитесь к врачу. Возможно, вы сможете принимать антитела, называемые гипериммунными глобулинами, чтобы помочь своему организму бороться с вирусом.
Что касается домашних средств от краснухи, то нет таких средств, которые заставляли бы вирус уйти быстрее. Но при необходимости в легких случаях могут помочь отдых и обезболивающие.
Краснуха — Диагностика и лечение
Диагноз
Сыпь при краснухе может быть похожа на многие другие вирусные высыпания. Поэтому врачи обычно подтверждают краснуху с помощью лабораторных исследований. У вас может быть посев на вирус или анализ крови, который может определить наличие в вашей крови различных типов антител к краснухе.Эти антитела показывают, была ли у вас недавняя или перенесенная инфекция или вакцина против краснухи.
Лечение
Никакое лечение не сократит течение инфекции краснухи, и симптомы обычно не нужно лечить, потому что они часто легкие. Однако врачи часто рекомендуют изоляцию от окружающих, особенно от беременных женщин, во время инфекционного периода.
Если вы заразились краснухой во время беременности, обсудите с врачом риски для вашего ребенка.Если вы хотите продолжить беременность, вам могут дать антитела, называемые гипериммунными глобулинами, которые могут бороться с инфекцией. Это может уменьшить ваши симптомы, но не исключает возможность развития у вашего ребенка синдрома врожденной краснухи.
Поддержка ребенка, рожденного с синдромом врожденной краснухи, варьируется в зависимости от тяжести проблем ребенка. Детям с множественными осложнениями может потребоваться раннее лечение командой специалистов.
Образ жизни и домашние средства
При заражении ребенка или взрослого вирусом, вызывающим краснуху, необходимы простые меры самообслуживания, например:
- Подлокотник
- Ацетаминофен (Тайленол и др.) Для снятия лихорадки и болей
Подготовка к приему
Во время подготовки к приему неплохо записать любые вопросы, которые у вас есть.Ваш врач, вероятно, также задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Делали ли вы прививку от краснухи?
- Как давно у вас есть признаки или симптомы, такие как сыпь или боли в суставах?
- Были ли вы контактированы с кем-нибудь с краснухой?
- Вы бывали в других странах в последние недели? Какие страны?
- Кажется, что-нибудь улучшает ваши симптомы?
- Кажется, что-нибудь ухудшает ваши симптомы?
При регистрации на прием не забудьте сообщить стойке регистрации, что вы подозреваете инфекционное заболевание.Человек может дать вам маску для лица или сразу же провести вас в вашу комнату.
31 марта 2020 г.
Показать ссылки- Bennett JE, et al. Вирус краснухи (немецкая корь). В: Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 9 изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 10 февраля 2020 г.,
- Cunningham FG, et al., Eds. Инфекционные заболевания. В: Акушерство Уильямса.25-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. По состоянию на 10 февраля 2020 г.,
- Grant GB, et al. Прогресс в борьбе с краснухой и синдромом врожденной краснухи и элиминацией — во всем мире, 2000-2018 гг. Еженедельный отчет о заболеваемости и смертности MMWR. 2019; DOI: 10.15585 / mmwr.mm6839a5.
- AskMayoExpert. Вакцинация MMR. Клиника Майо; 2019.
- DeStefano F, et al. Вакцина MMR и аутизм. Ежегодный обзор вирусологии. 2019; DOI: 10.1146 / annurev-virology-092818-015515.
- Вакцина против кори, эпидемического паротита, краснухи, живая. IBM Micromedex. https://www.micromedexsoluitions.com. По состоянию на 10 февраля 2020 г.,
- Исследования безопасности вакцин против кори, эпидемического паротита и краснухи (MMR). Центры по контролю и профилактике заболеваний. https://www.cdc.gov/vaccinesafety/vaccines/mmr/mmr-studies.html. По состоянию на 13 февраля 2020 г.,
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicКраснуха | NHS inform
Краснуха (немецкая корь) — это вирусная инфекция, которая сейчас редко встречается в Великобритании.Обычно это легкое заболевание, которое проходит без лечения через 7-10 дней.
Симптомы краснухи включают:
- красно-розовая кожная сыпь, состоящая из мелких пятен
- Увеличение лимфоузлов вокруг головы и шеи
- высокая температура (лихорадка)
- симптомы простуды, такие как кашель и насморк
- ноющие и болезненные суставы — чаще встречаются у взрослых
Симптомы краснухи обычно длятся всего несколько дней, но ваши железы могут опухать в течение нескольких недель.
Подробнее о симптомах краснухи.
Когда обращаться к GP
При подозрении на краснуху всегда следует обращаться к своему терапевту или в службу 111.
Не приходите к врачу общей практики, не позвонив предварительно, поскольку, возможно, потребуется принять меры для снижения риска заражения других людей.
Если вы беременны и у вас появилась сыпь, или если вы контактируете с кем-то, у кого есть сыпь, немедленно обратитесь к терапевту или акушерке.
Подробнее о диагностике краснухи.
Краснуха и беременность
Краснуха обычно вызывает серьезную озабоченность только в том случае, если беременная женщина заразится инфекцией в течение первых 20 недель беременности.
Это связано с тем, что вирус краснухи может нарушить развитие ребенка и вызвать широкий спектр проблем со здоровьем, в том числе:
Врожденные дефекты, вызванные вирусом краснухи, известны как синдром врожденной краснухи (СВК).
С момента введения вакцины против эпидемического паротита, кори и краснухи (MMR) СВК сейчас очень редко встречается в Великобритании.
Подробнее об осложнениях краснухи.
Как распространяется
Краснуха вызывается вирусом тогавируса. Он распространяется так же, как простуда или грипп, через капли влаги из носа или горла инфицированного человека. Эти капли выбрасываются в воздух, когда кто-то кашляет, чихает или разговаривает.
Вы можете заразиться, если войдете в контакт с каплями от инфицированного человека, хотя симптомы могут проявиться через две-три недели.
Если у вас краснуха, вы заразитесь для других людей за неделю до появления симптомов и в течение четырех дней после первого появления сыпи.
Вам следует избегать посещения школы или работы в течение четырех дней после появления сыпи, чтобы не заразить других, и старайтесь избегать контакта с беременными женщинами в это время.
Кто пострадал?
В настоящее время краснуха в Великобритании встречается редко. Большинство случаев возникает у людей, приехавших в Великобританию из стран, в которых не проводится плановая иммунизация против краснухи.
Однако иногда в Великобритании могут быть крупные вспышки краснухи. Один из них произошел в 1996 году, когда в Англии и Уэльсе было зарегистрировано почти 4000 случаев. В 2013 г. в Англии и Уэльсе было зарегистрировано 12 подтвержденных случаев краснухи.
Лечение краснухи
Специального лечения краснухи не существует, но симптомы обычно проходят в течение 7–10 дней. Если вы или ваш ребенок находите симптомы неудобными, вы можете лечить некоторые из них дома, пока вы ждете, пока инфекция пройдет.
Например, парацетамол или ибупрофен можно использовать для снижения температуры и лечения любых болей или болей. Жидкий детский парацетамол можно использовать для детей раннего возраста. Аспирин нельзя давать детям младше 16 лет.
Подробнее о лечении краснухи.
Профилактика краснухи
Лучший способ предотвратить краснуху — сделать прививку вакциной MMR. Эта вакцина предлагается детям в рамках плановой программы иммунизации детей.
Он вводится двумя дозами — первая, когда вашему ребенку от 12 до 13 месяцев, а затем вторая бустерная доза перед тем, как он пойдет в школу, в три года и четыре месяца.
Регулярная иммунизация важна, поскольку она снижает риск крупных вспышек и помогает защитить беременных женщин и их детей.
Вакцину MMR также можно вводить детям старшего возраста и взрослым, которые ранее не были полностью иммунизированы.
Обратитесь к своему терапевту, если вы не уверены, прошли ли вы или ваш ребенок вакцинацию.
Если вы думаете о беременности и не уверены, сделали ли вы две дозы вакцины MMR, рекомендуется проконсультироваться со своим терапевтом.Если ваши записи показывают, что вы не принимали две дозы MMR или нет записей, попросите вакцину.
Подробнее о профилактике краснухи.
Информация о вас
Если вы или ваш ребенок болеют краснухой, ваша клиническая бригада передаст информацию о вас / вашем ребенке в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре.
Подразделение по борьбе со вспышками заболеваний | Краснуха (немецкая корь)
Краснуха (немецкая корь)
Краснуха, которую иногда называют «немецкой корью», — это заразное заболевание, вызываемое вирусом. Большинство людей, заболевших краснухой, обычно имеют легкое заболевание. Однако инфекция краснухи у беременных может вызвать выкидыш, мертворождение, преждевременные роды и серьезные врожденные дефекты у будущего ребенка (известный как синдром врожденной краснухи) с разрушительными последствиями на всю жизнь.Эти врожденные пороки включают:
- Глухота
- Слепота
- Умственная отсталость
- Пороки сердца
- Повреждение печени или селезенки
Серьезные врожденные дефекты являются обычным явлением, если женщина инфицирована на ранних сроках беременности, особенно в первом триместре. Женщины должны убедиться, что они защищены от краснухи, прежде чем забеременеть.
Несмотря на то, что краснуха была ликвидирована в США в 2004 г., она остается проблемой в других частях мира и все еще может быть занесена в США.С. от людей, инфицированных в других странах.
У детей краснуха обычно протекает в легкой форме с небольшими заметными симптомами. Для детей, у которых есть симптомы, красная сыпь обычно является первым признаком. Сыпь часто более заметна после горячего душа или ванны и обычно сначала появляется на лице, а затем распространяется на остальные части тела и сохраняется около трех дней. Другие симптомы, которые могут возникнуть за 1–5 дней до появления сыпи, включают:
- Субфебрильная температура (менее 101 градуса)
- Головная боль
- Легкий розовый глаз (покраснение или отек белков глаз)
- Общий дискомфорт
- Увеличение и увеличение лимфатических узлов
- Кашель
- Насморк
Большинство взрослых, заболевших краснухой, обычно имеют легкое заболевание с субфебрильной температурой, болью в горле и сыпью, которая начинается на лице и распространяется по всему телу.До появления сыпи у некоторых взрослых также могут быть:
- Головная боль
- Розовый глаз
- Общий дискомфорт
- Боль в суставах (особенно у молодых женщин)
Около половины людей, заболевших краснухой, не имеют никаких симптомов.
Краснуха передается при кашле или чихании инфицированного человека. Кроме того, если женщина заразилась краснухой во время беременности, она может передать вирус своему развивающемуся ребенку и причинить серьезный вред. Зараженный человек наиболее заразен, когда у него появляется сыпь.Однако краснуха может распространяться от 7 до 7 дней после появления сыпи. Люди без симптомов могут передавать краснуху.
Закон штата Гавайи требует, чтобы лица, инфицированные краснухой, не ходили дома в школу, на работу или в другие общественные места в течение 7 дней после появления сыпи. Контакты инфицированных людей, не имеющих документального подтверждения иммунитета (см. «Иммунитет» ниже), должны быть исключены из школы, рабочего места и других групповых условий с 14 -го до 23 -го дня после контакта.
Симптомы краснухи часто легкие и неспецифические, поэтому диагноз краснухи необходимо диагностировать с помощью лабораторных исследований. Людям с симптомами краснухи, особенно если они недавно путешествовали за границу или контактировали с человеком с сыпью и лихорадкой, следует немедленно обратиться к врачу.
Специального лечения краснухи не существует. Легкие симптомы можно купировать с помощью постельного режима и лекарств от лихорадки.
В целом, лица, страдающие хотя бы одним из следующих состояний, могут считаться защищенными от краснухи:
- Письменная документация по крайней мере одной дозы вакцины, содержащей живой вирус краснухи, введенной в возрасте одного года или старше
- Анализ крови, показывающий, что они невосприимчивы к краснухе или болеют этой болезнью
- Рождение до 1957 года (кроме женщин детородного возраста, которые могли забеременеть) §
§ Не вакцинированный медицинский персонал, родившийся до 1957 года и не имеющий лабораторных доказательств иммунитета, не может считаться иммунитетом.Медицинские учреждения должны рассмотреть возможность рекомендовать введение хотя бы одной дозы вакцины MMR.
Сводка зарегистрированных случаев заболеваний, подлежащих регистрации
Краснуху можно предотвратить с помощью вакцины, содержащей краснуху. Одна доза вакцины против кори, паротита и краснухи (MMR) примерно на 97% эффективна в профилактике краснухи.
Рекомендации по вакцинам:
- Дети: Все дети должны регулярно получать две дозы вакцины MMR. Первая доза вводится в возрасте 12–15 месяцев, а вторая доза — в возрасте 4–6 лет.
- Взрослые: Все взрослые, родившиеся в период или после 1957 года, должны получить по крайней мере одну дозу вакцины MMR, если только их анализ крови не показал, что они невосприимчивы к краснухе или болеют этой болезнью.
- Женщины детородного возраста: Медицинские работники должны регулярно проверять женщин детородного возраста на наличие иммунитета к краснухе (см. «Иммунитет» выше).
- Те, у кого отсутствует иммунитет и НЕ беременны, должны быть вакцинированы.
- Беременным женщинам НЕ следует делать вакцину MMR.Беременным женщинам без иммунитета против краснухи следует вакцинировать сразу ПОСЛЕ родов.
Центры по контролю и профилактике заболеваний (CDC)
Департамент здравоохранения штата Гавайи для сообщений о болезнях
Последние отзывы: апрель 2019 г.
NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Beers MH, Berkow R, eds. Руководство Merck, 17-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 1999: 2327-29; 2185-86.
Берков Р., изд. Руководство Merck — домашнее издание, 2-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 2003: 1580-82.
Bennett JC, Plum F, ред. Сесил Учебник медицины. 20-е изд. W.B. Saunders Co., Филадельфия, Пенсильвания; 1996: 1761-62.
Берман Р. Э., Клигман Р. М., Арвин А. М., ред. Учебник педиатрии Нельсона. 15-е изд. W.B. Компания Saunder. Филадельфия, Пенсильвания; 1996: 871-73.
ОБЗОР СТАТЬИ
Chez MG, Chin K, Hung PC. Иммунизация, иммунология и аутизм.Semin Pediatr Neurol. 2004; 11: 214-17.
Сонг Б.Дж., Катиэль РК. Обновите информацию о побочных эффектах обычных вакцин. Curr Allergy Asthma Rep. 2004; 4: 447-53.
Левитт С., Шоу Э., Вонг С. и др. Систематический обзор литературы по послеродовой помощи: избранные методы контрацепции, послеродовой тест Папаниколау и иммунизация против краснухи. Рождение. 2004; 31: 203-12.
Atreya CD, Мохан К.В., Кулькарни С. Вирус краснухи и врожденные дефекты: молекулярное понимание вирусного тератогенеза на клеточном уровне.Врожденные пороки Res A Clin Mol Teratol. 2004; 70: 431-37.
Фитцпатрик М. MMR: риск, выбор, шанс. Br Med Bull. 2004; 69: 143-53.
Banatvala JE, Brown DW. Краснуха. Ланцет. 2004; 363: 1127-37.
Бедфорд Х. Корь, эпидемический паротит и краснуха — безопасность комбинированной комбинированной вакцины. Nurs Times. 2004; 100: 74-75.
ИЗ ИНТЕРНЕТА
Ратнер А. Медицинская энциклопедия: Краснуха. MedlinePlus. Дата обновления: 26.09.2003. 3 стр.
www.nlm.nih.gov/medlineplus/ency/article/001574.htm
Часто задаваемые вопросы о вакцине MMR и аутизме. CDC. Национальная программа иммунизации. Последнее обновление: 19 мая 2004 г. 10 стр.
www.cdc.gov/nip/vacsafe/concerns/autism/autism_mmr.htm
Краснуха. CDC. nd. С. 145-158
www.cdc.gov/nip/publications/pink/rubella.pdf
Краснуха. MayoClinic.com. 16 июня 2004 г. 5 стр.
www.mayoclinic.com/invoke.cfm?id=DS00332
Краснуха. Страница пациента JAMA: краснуха. 23/30 января 2002 г. 3 стр.
www.medem.com/MedLB/article_detaillb_for_printer.cfm?
Факты о краснухе для взрослых. Национальная коалиция за иммунизацию взрослых. Июль 2002. 2 стр.
www.nfid.org/factsheets/rubellaadult.html
Краснуха — канал улучшения здоровья
Краснуха — вирусное заболевание, которое вызывает кожную сыпь и боли в суставах. Инфекция краснухи протекает в легкой форме для большинства людей, но может иметь катастрофические последствия для будущего ребенка. Если беременная женщина заболевает краснухой, ее ребенок подвергается риску серьезных и необратимых врожденных дефектов или смерти.Краснуху иногда называют немецкой корью, но краснуха — это вирусное заболевание, отличное от кори. Рубелла редко встречается в Австралии и других странах с широко распространенными программами иммунизации. В октябре 2018 года Всемирная организация здравоохранения (ВОЗ) объявила, что в Австралии ликвидирована краснуха. Устранение не означает искоренение. Вспышки болезни все еще могут происходить, поэтому важно продолжать вакцинацию детей, чтобы предотвратить распространение инфекции среди беременных женщин.
Симптомы краснухи
Около половины случаев краснухи протекают настолько легко, что симптомы отсутствуют.Если симптомы действительно возникают, они обычно появляются через две-три недели после заражения. Некоторые из признаков и симптомов краснухи могут включать:
- легкая лихорадка
- головная боль
- насморк
- боль в глазах
- кожная сыпь
- опухшие лимфатические узлы
- боль в суставах.
Осложнения краснухи
Краснуха — легкое заболевание по сравнению с корью, и большинство людей выздоравливает в течение примерно трех дней. Возможные осложнения краснухи включают:
- артралгию — длительную боль в суставах, которая может занять месяц или больше, чтобы вылечиться
- средний отит — воспаление среднего уха
- энцефалит — воспаление головного мозга, которое в некоторых случаях может привести к летальному исходу .
Синдром врожденной краснухи
Беременная женщина может передать инфекцию краснухи своему будущему ребенку. Это может иметь серьезные последствия, такие как выкидыш или врожденные дефекты, известные как синдром врожденной краснухи (СВК), особенно если мать заболевает в течение первого триместра (первых трех месяцев) беременности.
Примерно девять из каждых 10 нерожденных детей, инфицированных краснухой в течение первых 10 недель беременности, будут иметь серьезные врожденные аномалии.
Врожденные дефекты, связанные с СВК, включают:
- глухоту
- слепоту
- пороки сердца
- умственную отсталость
- нарушение роста
- воспаление различных органов, таких как мозг, печень или легкие.
Если вы беременны и подозреваете, что заразились краснухой, обратитесь к врачу.
Причины краснухи
Краснуха чаще всего передается, когда кто-то проглатывает (глотает) или вдыхает капли от кашля или чихания инфицированного человека.Младенцы с СВК выделяют вирус краснухи через выделения из носа и горла, а также с мочой в течение месяцев или даже лет.
Симптомы обычно возникают в период от 14 до 17 дней (и до 21 дня). Люди, инфицированные краснухой, заразны примерно за одну неделю до и не менее четырех дней после появления сыпи.
Группы высокого риска
Как было объявлено Всемирной организацией здравоохранения в октябре 2018 года, краснуха в Австралии ликвидирована, но случаи заболевания все еще могут возникать.Риску подвергаются все, кто не был вакцинирован против краснухи, в частности:
- путешественников (и посетителей) в районы, где программы вакцинации против краснухи не распространены
- работники по уходу за детьми
- человек, которые работают в учреждениях здравоохранения, таких как больницы
- нерожденных детей, матери которых имеют низкий или отсутствующий иммунитет против краснухи.
Диагностика краснухи
Краснуха бывает трудно диагностировать, поскольку ее признаки и симптомы расплывчаты и неспецифичны.Например, многие другие заболевания, помимо краснухи, вызывают лихорадку, и сыпь похожа на другие типы сыпи. Методы, используемые для диагностики краснухи, могут включать:
- анамнез, включая статус иммунизации и историю поездок
- медицинский осмотр
- анализы крови.
Лечение краснухи
Специального лечения краснухи не существует, и симптомы обычно легкие. Антибиотики не работают, потому что болезнь вирусная. Лечение направлено на облегчение симптомов и снижение риска осложнений.Варианты могут включать:
- постельный режим
- большое количество жидкости
- парацетамол для уменьшения боли и лихорадки.
Важно изолировать себя в течение как минимум четырех дней после появления сыпи, чтобы снизить риск заражения других.
Если вы беременны и заболели краснухой, обсудите варианты лечения со своим врачом.
Иммунизация против краснухи
Иммунизация — лучший способ предотвратить краснуху. Единичная инфекция краснухи обычно дает большинству людей пожизненный иммунитет.Хотя это маловероятно, но все же возможно заразиться краснухой, даже если вы были вакцинированы или ранее перенесли краснуху.
Существует два типа вакцины против краснухи. В первом типе вакцина против краснухи сочетается с вакцинами против кори и эпидемического паротита и широко известна как вакцина против кори, паротита и краснухи (MMR). Во втором типе вакцина против краснухи сочетается с вакцинами против кори, эпидемического паротита и ветряной оспы (ветряной оспы) и широко известна как MMRV.
Защита от краснухи предусмотрена в Национальной программе иммунизации.В Виктории иммунизация против краснухи бесплатна для:
- детей в возрасте 12 месяцев — первая доза вакцины против краснухи вводится в виде комбинированной вакцины MMR
- детей в возрасте 18 месяцев — вводится вторая доза вакцины против краснухи в качестве комбинированной вакцины MMRV
- все дети в возрасте до 10 лет могут получить бесплатные вакцины Национальной программы иммунизации
- все молодые люди в возрасте от 10 до 19 лет
- женщины, планирующие беременность или вскоре после родов — если анализ их крови показывает, что они отсутствие иммунитета к краснухе
- детей в возрасте до девяти лет включительно — дополнительные прививки доступны для детей, которые не были полностью вакцинированы
- женщин, планирующих беременность или после рождения ребенка — две дозы вакцины MMR доступны для женщин, которые имеют низкий иммунитет или не имеют иммунитета к краснухе
- Аборигены и жители островов Торресова пролива, беженцы, просители убежища и уязвимые люди ople — наверстывающая иммунизация доступна для людей, которые не были полностью вакцинированы
- человек, родившихся в течение или после 1966 года, без доказательств получения двух задокументированных доз действующей вакцины MMR или без анализа крови, показывающего доказательства иммунитета к кори, эпидемическому паротиту и т. краснухи, соответствуют критериям введения одной или двух доз вакцины MMR.(Если требуются две дозы MMR, их следует вводить с интервалом минимум 28 дней.)
Если вы не получили вакцину, спросите своего врача или поставщика иммунизации о дополнительных дозах.
Примечание. Вакцина MMRV не рекомендуется людям в возрасте 14 лет и старше. С 14 лет людям требуется вакцина MMR и отдельная вакцина против ветряной оспы.
Беременность и иммунизация против краснухи
Если вы собираетесь забеременеть, сделайте анализ крови, чтобы проверить свой иммунитет против краснухи, а затем, при необходимости, сделайте вакцинацию.Этот анализ крови необходим, потому что даже если вы ранее были вакцинированы против краснухи, у вас может не быть иммунитета.
Женщинам, не имеющим иммунитета, требуется две дозы вакцины с интервалом минимум 28 дней, и им следует избегать беременности в течение как минимум 28 дней после иммунизации.
Если вы уже беременны, не делайте вакцину MMR или MMRV. Если вы беременны и не имеете иммунитета, избегайте контактов с больными краснухой. Организуйте иммунизацию вскоре после рождения ребенка, а затем избегайте повторной беременности в течение как минимум 28 дней.
Люди, которые работают с детьми
Если вы работаете с детьми, помните, что вы подвержены повышенному риску заражения и передачи инфекционных заболеваний. Будьте в курсе всех необходимых прививок, чтобы защитить себя и детей (и их матерей), с которыми вы регулярно общаетесь. Некоторые заболевания вызывают только легкое заболевание у взрослых, но могут быть очень серьезными для маленьких детей. Например, коклюш (коклюш) может быть смертельным для маленьких детей.
Люди, которым не следует делать прививки от краснухи.
Некоторым людям вакцинация против краснухи не рекомендуется.Человек с ослабленной иммунной системой не должен проходить вакцинацию.
Некоторые из возможных причин нарушения иммунитета включают:
- инфекцию вирусом иммунодефицита человека (ВИЧ) или наличие синдрома приобретенного иммунодефицита (СПИД) от ВИЧ-инфекции
- прием определенных лекарств, таких как высокие дозы кортикостероидов
- с иммунодепрессивным лечением, включая химиотерапию и лучевую терапию.
