Аппендицит — Тбилисская ЦРБ
- Опубликовано: 17.08.2017 08:59
Аппендицит — это воспаление червеобразного отростка.
Считают, что аппендицит начинается, когда отверстие между червеобразным отростком и слепой кишкой закупоривается.
Закупорка может происходить из-за наслоений густой слизи внутри аппендикса или из-за каловых масс, которые попадают в червеобразный отросток из слепой кишки. Слизь или каловые массы затвердевают, становятся плотными, как камень, и закупоривают отверстие.
Такие камни называются копролитами (буквально — «камни из кала»). В других случаях лимфоидная ткань в червеобразном отростке может распухнуть и закупорить червеобразный отросток.
Организм реагирует на такое внедрение развитием атаки на бактерии, атака называется воспалением.
Другая теория причин аппендицита — изначальный разрыв червеобразного отростка с последующим распространением бактерий за пределы червеобразного отростка.
Причина такого разрыва неясна, но она может быть связана с изменениями, которые происходят в лимфоидной ткани, выстилающей стенку червеобразного отростка. Если воспаление и инфекция распространяются в толще стенки червеобразного отростка, он может разорваться.
После разрыва инфекция может распространиться по брюшной полости; тем не менее, обычно процесс ограничен небольшим пространством, окружающим червеобразный отросток (формируя так называемый «периаппендикулярный абсцесс»). Иногда организм успешно «лечит» аппендицит без хирургического вмешательства, если инфекция и сопровождающее её воспаление не распространяются по брюшной полости. Воспаление, боль и прочие симптомы могут исчезнуть.
Такая ситуация возникает у некоторых пожилых пациентов, а также при лечении антибиотиками. Поэтому пациенты могут обратиться к врачу спустя продолжительный период времени после приступа аппендицита с припухлостью или инфильтратом в правой нижней области живота.
Каковы осложнения аппендицита?
Наиболее частое осложнение аппендицита — прободение. Прободение червеобразного отростка может привести в периаппендикулярному абсцессу (скоплению инфицированного гноя) или разлитому перитониту (инфицирование всей брюшной полости).
Прободение червеобразного отростка может привести в периаппендикулярному абсцессу (скоплению инфицированного гноя) или разлитому перитониту (инфицирование всей брюшной полости).
Основная причина прободения червеобразного отростка — промедление с постановкой диагноза и лечением. Более редкое осложнение — кишечная непроходимость.
Непроходимость возникает, когда воспаление вокруг червеобразного отростка вызывает прекращение работы мышц кишечника, и это не позволяет пищи проходить по кишечнику.
Если часть кишки над местом, где нарушена проходимость, начинает заполняться жидкостью и газом, живот раздувается и могут возникнуть тошнота и рвота.
Опасное осложнение аппендицита — сепсис (заражение крови), состояние, при котором бактерии попадают в кровь и переносятся к другим частям организма.
Это очень серьёзное, угрожающее жизни осложнение. К счастью, оно развивается не так часто.
Каковы симптомы аппендицита?
Основной симптом аппендицита — боль в животе.
Сперва боль отмечается по всему животу, особенно в его верхней части, пациент не может четко указать пальцем, где у его болит.
На медицинском языке такая боль называется нечетко локализованной, она не сосредоточена в одной точке. (Нечетко локализованная боль — обычное явление всякий раз, когда проблема находится в тонкой или ободочной кишке, в том числе, и в червеобразном отростке.) Указать точное место боли так трудно, что когда пациента просят указать пальцем на место, где болит, большинство людей показывают локализацию боли круговым движением руки вокруг середины живота. Затем, когда воспаление червеобразного отростка нарастает, оно распространяется сквозь стенку червеобразного отростка к его наружной оболочке, а затем по выстилке живота, тонкой плёнке, которая называется брюшиной. Когда воспаляется брюшина, боль меняется и может быть чётко определена на одном небольшом участке. Если червеобразный отросток разрывается, инфекция распространяется по брюшной полости, боль снова становится распространённой, так как внутренняя выстилка живота становится воспалённой.
Как проводят диагностику аппендицита?
Диагностика начинается с тщательного опроса и осмотра.
У пациентов часто высокая температура и обычно бывает болезненность (от терпимой до очень сильной) справа в низу живота, когда врач там надавливает.
Если воспаление дошло до брюшины, нередко есть «рикошетная» болезненность. Это означает, что когда врач надавливает на живот и затем быстро убирает руку, боль становится внезапно, но ненадолго, сильнее.
Подсчёт белых клеток крови При наличии инфекции, количество белых кровяных клеток в анализе крови становится увеличенным.
На ранней стадии аппендицита, до того как инфекция разовьётся, оно может быть нормальным, но чаще наблюдают по крайней мере небольшой подъём количества белых клеток крови достаточно рано.
К сожалению, аппендицит — это не единственное состояние, которое вызывает увеличение количества белых кровяных клеток. Почти любая инфекция или воспаление может приводить к увеличению количества белых клеток крови.
Поэтому только лишь повышение количества белых кровяных клеток не может рассматриваться как прямое доказательство аппендицита. Микроскопия мочи Микроскопия мочи — это исследование мочи под микроскопом, которое позволяет обнаружить красные кровяные клетки, белые кровяные клетки и бактерии в моче.
Анализ мочи обычно изменён, если в почках или мочевом пузыре есть воспаление или камни, которые иногда можно перепутать с аппендицитом. Поэтому изменения в моче указывают на патологический процесс в почках или мочевом пузыре, тогда как нормальные результаты микроскопии мочи более характерны для аппендицита.
Рентгеновское исследование брюшной полости Рентгеновское исследование брюшной полости может выявить копролит (затвердевший и кальцифицированный кусочек фекалий размером с горошину, закупоривающий выход из червеобразного отростка), который может быть причиной аппендицита.
Ультразвуковое исследование Ультразвуковое исследование — безболезненная процедура, при которой используют звуковые волны для того, чтобы увидеть органы внутри тела. Ультразвуковое исследование может выявить увеличенный червеобразный отросток или абсцесс.
Однако при аппендиците червеобразный отросток виден только у 50% пациентов.
Поэтому невозможность увидеть червеобразный отросток при ультразвуковом исследовании не исключает аппендицита. Ультразвук также помогает исключить наличие патологических изменений яичников, фаллопиевых труб и матки, которые могут симулировать аппендицит.
Компьютерная томография У небеременных пациентов компьютерная томография области червеобразного отростка производится с целью диагностики аппендицита или периаппендикулярного абсцесса, а также для исключения других заболеваний внутри брюшной полости и таза, которые по симптомам похожи на аппендицит. Лапароскопия Лапароскопия – хирургическая процедура, при которой тонкая оптико-волоконная трубка с камерой вводится в брюшную полость через маленькое отверстие в стенке живота.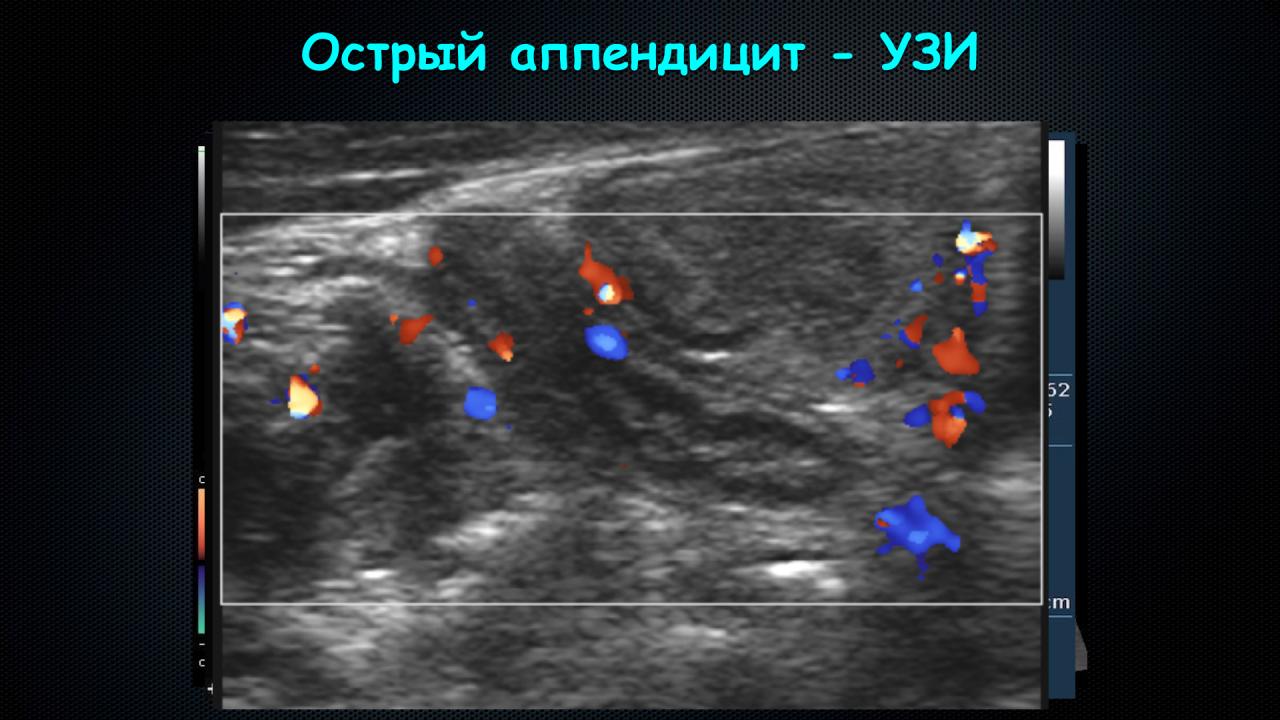
Лапароскопия позволяет увидеть червеобразный отросток и другие органы брюшной полости и таза. Если обнаружен аппендицит, можно сразу удалить червеобразный отросток.
Нет ни одного исследования, за исключением лапароскопии, с помощью которого можно диагностировать аппендицит наверняка. Поэтому при подозрении на аппендицит тактика действий может быть следующей: период наблюдения, исследования (см. выше) или хирургическая операция.
Почему иногда трудно распознать аппендицит?
Иногда трудно диагностировать аппендицит.
Положение червеобразного отростка в брюшной полости может быть разным. Чаще всего червеобразный отросток расположен в правой нижней области живота, но червеобразный отросток, как и другие части кишечника, имеет брыжейку.
Брыжейка — это похожая на лист плёнка, которая прикрепляет червеобразный отросток к другим структурам внутри брюшной полости. Если брыжейка длинная, червеобразный отросток может сдвигаться.
К тому же червеобразный отросток может быть длиннее, чем обычно. Сочетание длинной брыжейки и длинного червеобразного отростка позволяет червеобразному отростку спускаться в полость таза (и располагаться между органами таза у женщин).
Червеобразный отросток может располагаться позади ободочной кишки (позадиободочный червеобразный отросток). В обоих случаях симптомы при воспалении червеобразного отростка могут быть более похожими на те, что возникают при воспалении других органов, например при воспалении тазовых органов у женщин.
Диагностировать аппендицит бывает сложно, если другие воспалительные процессы дают такие же симптомы, как при аппендиците.
Поэтому обычно пациента наблюдают некоторое время, чтобы узнать, разрешится ли состояние самостоятельно или появятся признаки, более характерные для аппендицита или, возможно, для другого заболевания.
Какие заболевания могут давать симптомы, похожие на симптомы при аппендиците?
При лечении пациента с подозрением на аппендицит хирург не должен забывать и о других заболеваниях, которые имеют симптомы, похожие на симптомы при аппендиците.
Среди таких заболеваний: Дивертикулы Меккеля Дивертикул Меккеля — это небольшое выпячивание стенки кишки, которое обычно расположено в правой нижней области живота, рядом с червеобразным отростком.
Дивертикул может воспалиться или даже перфорировать (прорваться). Если дивертикул воспалён или перфорирован, его удаляют хирургическим путём.
Воспалительные заболевания тазовых органов Правая фаллопиевая труба и яичник находятся рядом с червеобразным отростком. Женщины, живущие активной половой жизнью, могут заразиться инфекционными заболеваниями, которые поражают маточные трубы и яичники.
Обычно достаточным оказывается лечение антибиотиками, и нет необходимости в удалении маточной трубы и яичника. Воспалительные заболевания в верхней правой области живота Жидкость из верхней правой области живота могут перетечь в нижнюю часть брюшной полости, где она симулирует воспаление и аппендицит.
Жидкость может вытечь из прободной язвы двенадцатиперстной кишки, мочевого пузыря или абсцесса печени. Правосторонний дивертикулит Хотя большинство дивертикулов расположено в левой части ободочной кишки, иногда они встречаются и справа.
Правосторонний дивертикулит Хотя большинство дивертикулов расположено в левой части ободочной кишки, иногда они встречаются и справа.
Если правосторонний дивертикул разрывается, развивается воспаление, по симптомам похожее на воспаление при аппендиците.
Заболевания почек Правая почка расположена настолько близко к червеобразному отростку, что воспалительный процесс, например абсцесс, может тоже давать симптомы, как при аппендиците.
Как лечат аппендицит?
Если поставлен диагноз «аппендицит», чаще всего проводят удаление червеобразного отростка (аппендэктомию).
Антибиотики начинают давать до хирургического вмешательства, как только поставлен диагноз.
У некоторых пациентов воспаление и развитие инфекции при аппендиците остаются слабыми и не распространяются по брюшной полости. Организм человека способен не только содержать в себе воспаление, но и самостоятельно избавляться от него.
Такие пациенты чувствуют себя относительно хорошо и состояние их улучшается спустя несколько дней наблюдения.
Такой аппендицит можно лечить только антибиотиками. Через некоторое время червеобразный отросток можно удалить (или не удалять).
Трудность состоит в том, чтобы отличить такой аппендицит от склонного к осложнениям. Иногда больной не обращается к врачу столь долго, что к моменту обращения аппендицит с перфорацией червеобразного отростка существует уже много дней или даже недель.
В таком случае обычно есть уже сформировавшийся абсцесс, а перфорация в червеобразном отростке закрыта. Если абсцесс маленький, сначала можно проводить терапию антибиотиками; тем не менее, чаще всего абсцесс требуется дренировать.
Дренаж обычно ставится с помощью ультразвукового исследования или компьютерной томографии, с помощью которых можно точно определить локализацию абсцесса.
Червеобразный отросток удаляют спустя несколько недель или месяцев после того, как устранён абсцесс.
Это называется отсроченной аппендэктомией и производится для предотвращения рецидива приступа аппендицита.
Как проводится удаление червеобразного отростка?
В настоящее время для удаления червеобразного отростка используют две методики: традиционная операция, выполняемая через разрез, и эндоскопическая операция, которая делается через проколы под контролем телевизора.
При аппендэктомии, выполняемой через разрез, через кожу и слои стенки живота над областью расположения червеобразного отростка делают разрез длиной 8-10 см. Хирург осматривает червеобразный отросток, обычно расположенный в правой нижней области живота.
После осмотра области вокруг червеобразного отростка, чтобы убедиться в отсутствии других заболеваний в этой области, червеобразный отросток удаляют. Брыжейку червеобразного отростка и сам отросток перерезают, и таким образом освобождают его от связи с кишкой; отверстие в кишке зашивают.
Если есть абсцесс, он может быть осушен с помощью дренажей (резиновых трубок), которые идут от абсцесса выводятся через разрез наружу.
Затем разрез зашивают.
Новый способ удаления червеобразного отростка включает использование лапароскопа. Лапароскоп — это тоненькая оптическая система, соединённая с видеокамерой, которая позволяет хирургу заглянуть внутрь живота через маленькое отверстие-прокол (вместо большого разреза).
Если обнаруживают аппендицит, червеобразный отросток удаляют с помощью специальных инструментов, которые вводят в брюшную полость, как и лапароскоп, через небольшие отверстия. Преимущества использования лапароскопии: уменьшение послеоперационной боли (так как боль, в основном, возникает из-за разрезов) и более быстрое выздоровление, а также великолепный косметический эффект.
Ещё одно преимущество лапароскопии — она позволяет хирургу заглянуть в брюшную полость и поставить точный диагноз в случаях, когда диагноз «аппендицит» ставится под сомнение. Например, лапароскопию успешно применяют при диагностике и лечении разрыва кисты яичника у женщин (симптомы могут напоминать таковые при аппендиците).
Если червеобразный отросток не был разорван (перфорирован), пациента выписывают из больницы на следующий день.
Пациенты с перфорированным червеобразным отростком чувствуют себя хуже, чем пациенты без разрыва.
Они находятся в больнице дольше (4-7 дней), особенно если развился перитонит.
В больнице проводят внутривенное введение антибиотиков для того, чтобы бороться с инфекцией и помогать устранению абсцессов.
Иногда хирург может увидеть неизменённый червеобразный отросток и не найти причин для жалоб пациента.
В таком случае хирург может удалить червеобразный отросток.
Причина удаления такая: лучше удалить неизменённый червеобразный отросток, чем пропустить и не вылечить возможно начинающийся аппендицит.
Каковы осложнения аппендэктомии?
Самое частое осложнение аппендицита — инфекция операционной раны.
Такие осложнения могут быть как тяжёлыми, так и лёгкими, от красноты и болезненности, которые лечат только антибиотиками, до тяжёлых поражений, которые лечат как антибиотиками, так и хирургически.
Иногда воспаление и инфекция при аппендиците такие сильные, что хирург не зашивает разрез до конца, так как разрез, сделанный хирургом, уже загрязнен. Разрез зашивают лишь через несколько дней после того, как инфекция подавлена антибиотиками и уже нет опасности развития её в разрезе.
Ещё одно осложнение аппендэктомии — абсцесс, скопление гноя в области червеобразного отростка.
Хотя гной удаляется из абсцесса хирургическим путём, есть и другие методы его лечения (см. выше).
Каковы отдалённые последствия удаления червеобразного отростка?
До сих пор не ясно, выполняет ли червеобразный отросток какую-либо важную функцию.
Как правило, после удаления червеобразного отростка никаких проблем со здоровьем не возникает. Наиболее частое последствие операции — возможное развитие спаечного процесса.
К счастью, после лапароскопической операции спаечный процесс развивается гораздо реже.
Острый аппендицит у детей — причины, симптомы, диагностика и лечение аппендицита у ребенка в Москве в детской клинике «СМ-Доктор» — РОСТОВСКИЙ ЦЕНТР ПОМОЩИ ДЕТЯМ № 7
Острый аппендицит у детей — причины, симптомы, диагностика и лечение аппендицита у ребенка в Москве в детской клинике «СМ-Доктор»
Острый аппендицит является заболеванием, которое требует срочной (экстренной) хирургической помощи, т.к. воспалительное поражение отростка слепой кишки может быстро перейти на брюшину, спровоцировать перитонит и другие неблагоприятные пути развития этой клинической ситуации. В детском возрасте заболевание протекает достаточно быстро, поэтому при появлении первых подозрительных симптомов следует незамедлительно обращаться к детскому хирургу.Острый аппендицит – патология, которая не имеет возрастной принадлежности, может встречаться даже у новорожденных. Однако чаще всего заболевание развивается у детей старше 7 лет, достигая пика в возрастной категории 9-12 лет. Острый аппендицит с одинаковой распространенностью регистрируется как среди девочек, так и среди мальчиков.
Осложнения
Острый аппендицит может приводить к разнообразным осложнениям, скорость развития которых зависит от индивидуальных особенностей организма ребенка.- Аппендикулярный инфильтрат – это конгломерат, который состоит из кишечных петель и сальника, которые окутывают воспаленный аппендикс.
- Перфорация аппендикса – гнойное расплавление стенки отростка.
- Диффузный и разлитой перитонит – острое воспалительное поражение брюшины всей брюшной полости, которое угрожает инфекционно-септическим шоком.
- Синдром кишечной недостаточности – на фоне воспаления нарушается перистальтика кишечника.
Диагноз острого аппендицита – это прямое показание для хирургического вмешательства. Консервативное лечение не позволяет купировать воспалительный процесс. Операция заключается в удалении червеобразного отростка и санации брюшной полости.
Хирургическое вмешательство выполняется лапароскопическим доступом. Данный вариант является золотым стандартом хирургического лечения острого аппендицита. Лапароскопическая аппендектомия отличается хорошим эстетическим результатом, быстрым восстановлением и наименьшим травматизмом тканей. Однако для проведения лапароскопической аппендэктомии должны быть необходимые условия, в частности отсутствие тотального перитонита. Поэтому так важно обращаться за медицинской помощью в первые часы с момента развития заболевания.
Длительность операции при отсутствии осложнений составляет от 10 до 50 минут, при их наличии или атипичном анатомическом расположении аппендикса – может увеличиваться до 2 часов.
В первом случае ребенок в стационаре проводит 3-5 дней, а во втором – не менее 10 дней. В некоторых случаях при длительном дооперационном заболевании пациента и наличие осложнённых форм аппендицита требуется пребывание пациента в палате реанимации.
Как обратиться за круглосуточной помощью?
При появлении тревожных симптомов у ребенка и в зависимости от его общего состояния можно выбрать 3 способа получения медицинской помощи: вы можете обратиться непосредственно в клинику, вызвать врача на дом или вызвать «скорую помощь». «СМ-Доктор» располагает возможностями для оказания всех трех видов помощи.Симптомы
Главный симптом начинающегося острого аппендицита у детей – это боль в животе, которая не имеет четкой локализации. Болеть может как в околопупочной области, так и в эпигастрии. Болевой синдром сопровождается тошнотой и отказом от пищи, может встречаться и рвота, которая не приносит облегчения. Через несколько часов боль становится более локализованной и ребенок указывает место, где у него болит – в правой подвздошной области живота. Из-за боли ребенок находится в вынужденном положении – сгибает и подтягивает ноги к животу и лежит на правом боку. По мере прогрессирования патологического процесса ребенок щадит живот, поэтому выключает участие брюшной стенки в акте дыхания.В первые часы острого воспаления червеобразного отростка температура тела нормальная или слегка повышенная. Лихорадка более 38°С обычно указывает на развитие гнойных и деструктивных форм аппендицита, требуется незамедлительное обращение к детскому хирургу. Промедление может угрожать развитию инфекционно-токсического шока и угрозе перфорации отростка.
Обычно стул у ребенка с острым аппендицитом отсутствует. Однако если слепозаканчивающийся отросток имеет тазовое расположение, то наблюдается понос (учащенный стул жидкой консистенции с примесью слизи). На фоне острого аппендицита развивается интоксикация организма. Это проявляется учащением сердцебиения и наличие белого налета на языке.
Отдельно остановимся на симптоматике острого аппендицита у детей до 3 лет. Несмотря на то, что это редкое заболевание для этого возраста, оно все же встречается, причем отличается особенно бурным и агрессивным течением. Симптомы появляются среди полного благополучия. Малыш становится капризным, отказывается от еды, а температура практически сразу же повышается до 38-39°С. Появляется неоднократная рвота и частый жидкий стул, в котором могут быть прожилки крови и слизи. При наличии таких симптомов важно незамедлительно обратиться в клинику, которая оказывает круглосуточную медицинскую помощь.
Результат лечения
После хирургического вмешательства, проведенного по поводу острого аппендицита, наступает полное выздоровление ребенка – причинный очаг удаляется из организма. Раннее послеоперационное лечение продолжается в течение нескольких дней (после лапароскопии – 2-3 дня). Ребенок через 1-2 недели может вернуться к привычному образу жизни.«СМ-Доктор» — это клиника, которая специализируется на оказании срочной помощи детям в режиме 24/7. Наши специалисты помогут разобраться и справиться даже с самой сложной клинической ситуацией.
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
Аппендицит у ребенка
Аппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса). Наиболее часто аппендицит возникает у людей 10-30 лет.
Причины
Точная причина аппендицита неизвестна. Спровоцировать заболевание могут воспалительные процессы в кишечнике, снижение иммунитета, переедание.
Что происходит?
Существует несколько теорий, объясняющих развитие аппендицита. Согласно самой популярной — механической теории — основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической закупорки его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), увеличение лимфоидных фолликулов, реже происходит закупорка инородным телом, опухолью или паразитом. Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу (образованию тромбов и закупорке) сосудов, некрозу (омертвению) стенки червеобразного отростка.
Некоторые инфекционные болезни, такие как брюшной тиф, йерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз самостоятельно вызывают аппендицит.
Как проявляется?
Ребенок жалуется, что болит живот. Если боли не очень сильные, продолжаются несколько дней, родители порой не обращают на них внимания. Ребенок ходит в школу, играет на улице, но потом самочувствие его ухудшается, он становится «кислым», малоподвижным, отказывается от еды, старается больше лежать, что и настораживает родителей.
Бывает и так: утром живот резко заболел, появилась тошнота, повысилась температура, при ходьбе боль отдает в правую ногу и правую часть живота. Ребенок не дает прикоснуться рукой к животу, при резком нажатии на него вскрикивает от боли. Есть все основания заподозрить острый аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Но окончательный диагноз может поставить только врач, используя данные анализа крови.
Аппендицит — довольно хитрое и коварное заболевание. Он может маскироваться под многие другие недуги, что часто затрудняет его диагностику. Это связано с тем, что аппендикс нередко располагается не классически — в правом нижнем углу живота, а в других местах, то есть атипично. Да и болезнь может протекать по-разному. У детей лишь 30 процентов случаев аппендицита протекают типично, остальные 70 процентов — совсем нетипичные.
При атипичном расположении червеобразного отростка аппендицит может проявляться болями в спине, в прямой кишке. При тазовом расположении аппендикса может быть учащение мочеиспускания, которое сопровождается усилением болей в животе. При подпеченочном расположении отростка боль может появиться в области желудка, затем «спуститься» в правую часть живота.
У детей до трехлетнего возраста боль, как правило, не сосредоточена в каком-то одном месте. О болезни можно судить лишь по изменению поведения ребенка — он становится плаксивым, отказывается от пищи, может появиться рвота, понос, быстро повышается температура до 39-39,5 градусов. Состояние ребенка ухудшается, он не дает прикоснуться к животу, отбрасывает руку. Слизистые оболочки рта и языка сухие, быстро наступает обезвоживание организма.
У детей в возрасте с трех до семи лет картина иная: они жалуются на боль в области пупка, которая затем перемещается в правую подвздошную область. Она постоянна, несильная, ребенка может один раз вырвать. Температура если и повышается, то не выше 37,5 градусов, может быть и нормальной.
При развитии гнойных процессов в аппендиксе состояние ребенка может резко ухудшиться: появляется жажда, кожа сереет, сохнут губы и слизистая оболочка рта. В сочетании с такими заболеваниями, как корь, вирусный гепатит, дизентерия, сальмонелез, аппендицит может вызвать подъем температуры до 38-39 градусов, тошноту, рвоту, жидкий стул.
Лечение
Если ребенок стал жаловаться на живот, отказываться от еды или его состояние резко ухудшилось, не занимайтесь самолечением. Не давайте ребенку никакой но-шпы, анальгина, а сразу обращайтесь к хирургу в поликлинику. Ни в коем случае нельзя класть на живот ребенку грелку. Этим можно спровоцировать разрыв аппендикса и возникновение перитонита.
Зачастую мамы, узнав, что у их ребенка подозрение на аппендицит, впадают в панику: спрашивают, нельзя ли обойтись без операции. В случае, если хирурги подтверждают диагноз «аппендицит», операция — аппендэктомия (удаление аппендицита) — нужна обязательно, и провести ее следует как можно быстрее.
После операции
При благоприятном исходе ребенка выписывают на седьмые-десятые сутки. После выписки его необходимо наблюдать у хирурга в поликлинике, хотя бы в течение недели. В это время лучше оставаться дома. Иногда визиты к участковому хирургу затягиваются — если рана плохо заживает или возникают какие-либо осложнения.
После выписки из больницы ребенка освобождают от физкультуры. Ему нельзя поднимать тяжести, кататься на велосипеде, санках, прыгать с высоты в течение месяца. Но это не значит, что дома он не должен поднимать ничего «тяжелее столовой ложки». Лучшая профилактика спаек и спаечной болезни кишечника — переход к активной жизни. Так что дома ребенок может выполнять посильную работу.
Что касается питания, то здесь каких-либо ограничений вводить не следует. Целесообразно давать ребенку овощные супы для нормализации перистальтики кишечника и регуляции стула.
К сожалению, аппендицит не всегда проходит без осложнений. После гнойных процессов в брюшной полости зачастую остаются спайки и может развиться спаечная болезнь. Такие дети находятся на диспансерном учете до выздоровления.
Источники
- Gilligan LA., Trout AT., Davenport MS., Zhang B., O’Hara SM., Dillman JR. Variation in imaging outcomes associated with individual sonographers and radiologists in pediatric acute appendicitis: a retrospective cohort of 9271 examinations. // Eur Radiol — 2021 — Vol — NNULL — p.; PMID:33880622
- Reimer RP., Heneweer C., Juchems M., Persigehl TT. [Imaging in the acute abdomen — part 1 : Case examples of frequent organ-specific causes: liver, gallbladder, pancreas, spleen and vessels]. // Radiologe — 2021 — Vol61 — N5 — p.497-510; PMID:33860818
- Raoudha K., Amel T., Nesrine J., Najla S., Samia B., Sana M., Jihene B., Abdellatif N., Samia T., Lamia B. Bilateral pheochromocytoma revealed by acute abdominal pain in a child. A case report. // Pediatr Endocrinol Diabetes Metab — 2021 — Vol — NNULL — p.; PMID:33853288
- Valitutti F., Verde A., Pepe A., Sorrentino E., Veneruso D., Ranucci G., Orlando F., Mastrominico A., Grella MG., Mandato C. Multisystem inflammatory syndrome in children. An emerging clinical challenge for pediatric surgeons in the COVID 19 era. // J Pediatr Surg Case Rep — 2021 — Vol69 — NNULL — p.101838; PMID:33846690
- Belgacem A., Miane H., Fillali W., Hangard P., Ponthier L., Ballouhey Q. Hemolytic uremic syndrome following complicated appendicitis in a child: what is the missing link? // J Int Med Res — 2021 — Vol49 — N4 — p.3000605211006952; PMID:33840247
- Choi SY. Comparison of Clinical Characteristics According to the Existence of Secondary Appendicitis in Pediatric Acute Enterocolitis: A Single Center Study. // Pediatr Gastroenterol Hepatol Nutr — 2021 — Vol24 — N2 — p.127-134; PMID:33833968
- Fadgyas B., Garai GI., Ringwald Z. How COVID-19 pandemic influences paediatric acute appendicitis cases? // Orv Hetil — 2021 — Vol162 — N16 — p.608-610; PMID:33830938
- Sharma K., Tomar S., Sharma S., Bajpai M. Floating appendix: post-traumatic amputation of the appendix as sequela or complication?: a case report. // J Med Case Rep — 2021 — Vol15 — N1 — p.192; PMID:33827681
- Moratilla Lapeña L., Delgado-Miguel C., Sarmiento Caldas MC., Estefanía K., Velayos M., Muñoz-Serrano A., De Ceano-Vivas M., López-Santamaría M., Martínez L. Impact of SARS-CoV-2 pandemic on emergency department activity at the pediatric surgery unit of a third-level hospital. // Cir Pediatr — 2021 — Vol34 — N2 — p.85-89; PMID:33826261
- Vaziri M., Nafissi N., Jahangiri F., Nasiri M. Comparison of the appendicitis inflammatory response and Alvarado scoring systems in the diagnosis of acute appendicitis in children. // J Med Life — 2021 — Vol14 — N1 — p.75-80; PMID:33767789
Пять советов, как вовремя распознать аппендицит — Российская газета
Подсчитано, что в нашей стране острый аппендицит настигает ежегодно около миллиона человек.
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Слепой, но опасный
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендикса.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Как лечить
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Тяжелый случай
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
Аппендицит — болезнь «хамелеон» | Морозовская ДГКБ ДЗМ
Острый аппендицит — одно из наиболее распространенных заболеваний брюшной полости, требующих хирургического лечения. В Морозовской детской больнице ежегодно выполняется порядка 600 аппендэктомий — операций по удалению червеобразного отростка слепой кишки. Почти в 10% случаев заболевание имеет осложненную форму (перитонит, периаппендикулярные инфильтрат и абсцесс).
Как правило, осложнения возникают из-за несвоевременного обращения за специализированной медицинской помощью, ведь симптомы аппендицита могут маскироваться под ряд других болезней. Как вовремя распознать заболевание, какие методики лечения наиболее эффективны рассказал заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, врач-детский хирург высшей категории, кандидат медицинских наук, обладатель статуса «Московский врач» Михаил Козлов.
Как часто детям ставят диагноз «острый аппендицит»?
Острый аппендицит — острое воспаление червеобразного отростка слепой кишки. Общая заболеваемость составляет от 3 до 6 на 1 000 детей. Девочки и мальчики болеют одинаково часто. Может возникнуть в любом возрасте, в том числе у новорожденных. До 3 лет частота возникновения не превышает 8%. Пик заболеваемости приходится на детей в возрасте 9 — 12 лет. Причем, у детей аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых.
Почему возникает заболевание?
Острый аппендицит является энтерогенной аутоинфекцией. Болезнь вызывает собственная условно-патогенная микробная флора — группа микроорганизмов, которые постоянно присутствуют на слизистых оболочках и в кишечнике человека, мирно сосуществуя с организмом. При неблагоприятных условиях, например, при ослаблении иммунитета или вирусной инфекции, количество условно патогенных микробов достигает концентрации, вызывающей развитие заболевания. В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
Как проявляется заболевание у детей? На что родителям обратить внимание?
Основные симптомы заболевания — боль в области живота, повышение температуры. Но клиническая картина аппендицита может быть разнообразной. В зависимости от расположения червеобразного отростка, степень выраженности и характер боли могут значительно отличаться. Если аппендикс имеет особую локализацию, что бывает примерно в половине случаев, клинические проявления болезни нетипичные. Например, если аппендикс находится глубоко в малом тазу, то при пальпации живота боли может не быть. При этом необходимо обращать внимание на характер стула, позывы к дефекации, частоту мочеиспускания. Такое расположение аппендикса у девочек пубертатного периода может имитировать воспаление придатков.
Если отросток располагается вверху под печенью, то при пальпации живота через верхнюю брюшную стенку болевой синдром также будет не выражен. Если аппендицит имитирует почечную колику — пациент будет жаловаться на боль в пояснице. В том случае, когда аппендикс расположен медиально в центре живота, ребенок будет чувствовать выраженную боль в пупке. При расположении отростка на прямой кишке, пациент может жаловаться на учащенный стул.
Сложности при диагностике заболевания на раннем этапе связаны еще и с тем, что симптомы, характерные острому аппендициту, могут наблюдаться при многих других заболеваниях. К примеру, ОРВИ часто протекает с абдоминальным синдромом. Достоверно определить заболевание может только врач-хирург с учетом осмотра пациента и исследований. В некоторых случаях рекомендовано динамическое наблюдение.
Какие виды диагностики наиболее информативны?
Чаще всего для подтверждения диагноза достаточно осмотра врача-хирурга и выполнения общего анализа крови. При неясной клинической картине рекомендовано УЗИ органов брюшной полости. Аппараты УЗИ экспертного класса, которыми оснащена Морозовская больница, позволяют точно визуализировать ткани и провести дифференцировку червеобразного отростка. Также вспомогательные виды диагностики имеют огромное значение при установке диагноза новорожденным и детям до года. В год мы оперируем 10 — 15 малышей с острым аппендицитом.
Как лечат аппендицит?
Лечение аппендицита подразумевает удаление червеобразного отростка слепой кишки. В последние несколько лет выполняются, как правило, только лапароскопические операции. У нас накоплен огромный опыт проведения малоинвазивного вмешательства при данной патологии — еще в Измайловской больнице мы одними из первых начали проводить малотравматичные аппендэктомии. При такой операции доступ осуществляется через небольшие проколы передней брюшной полости. При типично расположенном не осложненном аппендиците операция длится около 15-20 минут. Ребенок быстро восстанавливается и уже на 2-3 сутки выписывается из стационара.
Чем опасно несвоевременное обращение за медицинской помощью?
Через сутки-двое с начала заболевания воспаление с червеобразного отростка слепой кишки начинает распространяться на окружающие ткани: мочеточник, придатки, мочевой пузырь, прямую кишку. Аппендицит осложняется перитонитом. Если ребенок поступает через 10 дней с момента заболевания или более — аппендикс фрагментируется и мы фиксируем разлитой каловый перитонит. Это очень тяжелое состояние, при котором, в крайне редком случае, ребенку может потребоваться выполнение полостной операции, с установлением на некоторое время стомы. Повторная санация проводится только после полного очищения и устранения воспалительного процесса.
Можно ли удалять аппендикс с профилактической целью?
Хирургическое вмешательство в брюшную полость без медицинских показаний недопустимо.
Что делать, если у ребенка болит живот
Многие мамы будут читать эту статью уже после того, как их малыш будет жаловаться на боли в животике. Для них скажу сразу – срочно к врачу! А всем остальным расскажу о возможных и очень опасных причинах болей в животе у деток и о том, что необходимо незамедлительно предпринимать.
Так случилось, что я за все три года в роли мамы ни разу не сталкивалась с ситуацией, когда малыш хватается за животик кричит «Больно!». Жила себе спокойно, лечила ОРВИ и даже не думала, что мне придется пережить то, что, к счастью, уже закончилось.
Одним сентябрьским днем после прогулки мой сын согнулся и, держась за живот, прохрипел «Мама, больно!». Я положила его в кроватку и попыталась убаюкать. Боль все усиливалась, и когда сын уже перестал плакать и сжался в комочек, вызвала такси и помчалась к своему частному педиатру. Та осмотрела сынулю и отправила к детскому хирургу, а мне сказала, что ситуация очень похожа на острый аппендицит. Хирург был другого мнения и направил нас в стационар с диагнозом «колит». Два дня мой малыш провел в реанимации и едва не умер от болевого шока. Затем неделю нас лечили от острой кишечной инфекции, а потом выписали домой. Спустя месяц ситуация повторилась с шокирующей точностью. Теперь я, не медля, везла сына к хирургу, а тот ухмыльнулся и упрекнул меня в том, что я опять «чем-то накормила» ребенка. Опять реанимация, из которой нас на скорой отвезли в областную детскую хирургию. А дальше срочная операция и 3 недели кошмара в отделении. Сыну вырезали аппендикс. А месяц назад его (аппендикс) просто «закололи» антибиотиками. Месяц ребенок ходил по лезвию ножа, и после операции хирург сказал, что если бы мы приехали днем позже, он бы уже ничего не сделал.
Эту историю я рассказала не для того чтобы напугать вас, дорогие мамы. Просто моя ситуация – не единичный случай. Это сплошь и рядом! И такие «профессиональные» врачи тоже! Но, пройдя через весь этот ад, я поняла, что детский животик – это не то, что лечится дома или советами из интернета. Обо всем я хочу поведать вам.
ОКИ (острая кишечная инфекция)
Это самая распространенная причина болей в животе. От различных кишечных инфекций страдают чаще всего детки в возрасте младше 6 лет. Почему? Иммунитет ребенка несовершенен, а кишечник далеко не всегда может самостоятельно справиться с инфекцией. Микробы живут повсюду – на кухонном столе, дверных ручках, игрушках, телевизионном пульте и т.д. Любое инфицирование вызывает рвоту, понос, боли в животе, слабость, повышение температуры, а у маленьких деток мгновенно обезвоживается организм. И если взрослому при отравлении достаточно выпить активированного угля и пить много жидкости, то восстановить серьезные потери детского организма можно лишь в стационаре (антибиотики, капельницы).
Что делать маме? Если вы подозреваете отравление, постарайтесь обеспечить ребенку обильное дробное (чайная ложка каждые 5 минут) щелочное питье (боржоми без газа, Хумана-электролит). Наравне с этим исключить молочные продукты, сырые овощи и фрукты. Давать обеззараживающее средство в таких случаях категорически противопоказано!
Внимательно следите за состоянием ребенка. Как только заметите, что малыш лежит без сил, или не прекращается рвота/понос – собирайтесь и езжайте в детское инфекционное отделение. И не бойтесь, это только звучит так страшно. Ребенка прокапают, а через день-другой отпустят домой.
Чтобы не допустить инфицирования, рекомендую тщательно следить за питанием малыша. Яйца, мясо, рыба, молоко требуют тщательной и длительной термообработки. Все кухонные поверхности, игрушки, пол нужно мыть раз в неделю с хозяйственным мылом. Не давайте малышу продукты с сомнительным сроком годности (часто детки травятся «Растишкой», «Машенькой», мороженым, цитрусовыми). С малых лет учите деток мыть ручки, не брать ничего с пола, не гладить кошек-собак.
Мезаденит
Это страшное слово обозначает воспаление лимфоузлов брюшины. Причиной мезаденита может стать обычное ОРВИ (чаще всего так и бывает) или кишечная инфекция. Лимфогенное распространение инфекции – от одного узла к другому – дает подобное осложнение. При этом воспалиться могут лимфоузлы и на шее, и за ушком, и около суставов, но только воспаление лимфатической ткани в кишечнике вызывает такую острую боль.
Что делать маме?Самое нехорошее в этой болезни – диагностика только на УЗИ. То есть в домашних условиях вы не различите мезаденит (симптомы: острая боль, тошнота, диарея).
Еще один неприятный момент – запущенный мезаденит может вызвать нагноение лимфоузлов, а это, как легко понять, очень страшно и лечится только хирургическим путем.
Так что единственное, что может сделать мама – обеспечить скорейшую госпитализацию в хирургическое отделение. Вовремя распознанный мезаденит лечится антибиотиками, правда, длительно.
Чтобы не допустить. Как ни банально это звучит, но профилактика мезаденита – отсутствие инфекций, как вирусных, так и бактериальных. Так что, дорогие мамы, повышайте иммунитет вашего ребенка всеми возможными способами!
Острый аппендицит
Каждый из нас живет с аппендиксом. И все об этом знают. Но не многие из нас знают о симптомах воспаления аппендицита. Повышение температуры (и возникающая на ее фоне рвота), диарея и острая боль в правой подвздошной области (и даже отдающая в пах и промежность) – далеко не полный их перечень. Малыш жалуется на животик, сворачивается калачиком, может лежать только на боку? Есть все поводы для беспокойства родителей. Причем у каждого ребенка симптомы индивидуальны, для всех характерна только острая боль. Самая острая боль возникает, когда отпускаешь руку от места нажатия в болезненной области – это первый признак, что вести нужно к хирургам.
У деток аппендицит протекает особенно бурно, осложняется очень быстро. Четких причин воспаления слепой кишки никто не знает. Не слушайте бабушек, причиной острого аппендицита не является поедание семечек с шелухой. Как ответил мне хирург, чаще всего – это индивидуальная особенность организма. Хотя и погрешности питания играют немалую роль.
Что делать маме? Многие считают, что аппендикс воспаляется у деток в возрасте 6-10 лет. Такой вот критический период. Но у нас в хирургии операцию делали семидневному ребенку. Поэтому не читаем в интернете глупости о возрастных особенностях, а сразу едем в хирургию. Лучше, как говорится, перестраховаться.
Даже если ребенок не может терпеть боль, ни в коем случае не давать ему обезболивающее до постановки диагноза – результатом станет смазанная клиника и неправильный диагноз. Не вздумайте колоть но-шпу – она сильно понижает давление, а это чревато!
Не бойтесь везти ребенка в больницу, наобум его «резать» никто не будет. Диагноз подтвердится (или не подтвердится) на УЗИ, а уж потом будет принято решение об операции.
Чтобы не допустить.Правильное питание значительно сократит вероятность воспаления аппендицита. Люди, которые употребляют много растительной пищи – практически вне группы риска. И еще следует постоянно контролировать стул ребенка, ведь запоры могут привести к различным воспалениям кишечника.
В дополнение хочу сказать, что у некоторых людей (2-4%) встречается не один аппендикс.
Инвагинация и кишечная непроходимость
Моя бабушка в детстве всегда запрещала нам с сестрой бегать и прыгать после еды. Говорила, что будет заворот кишки. «Страхи какие-то», – думали мы, и не собирались ее слушать. А ведь она была права. За три недели в хирургическом отделении я это поняла. Вы бы видели, сколько деток поступает с подозрениями на инвагинации. Доступным языком – это перекручивание кишки или ситуация, когда одна кишка как бы «вставляется» в другую… Симптомы инвагинации: запор, острая схваткообразная боль в животе, рвота, слабость. К симптомам непроходимости добавляется отсутствие газоотведения, резкое стихание перистальтики (не слышно урчания в животе).
Что делать маме? И снова только УЗИ установит правильный диагноз. Чтобы облегчить боль, вы можете дать ребенку спазмолитик, и в ЭКСТРЕННОМ порядке показать его врачу. Дело в том, что в первые несколько часов подобная ситуация обратима – малышу сделают клизму, продуют кишечник воздухом или ведут специальное вещество, повторят УЗИ. Если инвагинации исчезла – малыш выпьет взвесь бария, который выйдет с первым стулом (свидетельство проходимости кишечника), и вас отпустят домой. Если же ситуацию запустить – без операции не обойтись!
Чтобы не допустить. Чаще всего инвагинации встречаются у деток до пяти лет, преимущественно у мальчиков. Если ваш ребенок в группе риска, старайтесь следить за его питанием, не допускайте подвижных игр после еды.
Хочу добавить, что животик ребенка – самое труднодоступное место для диагностики. Если симптомы ангины или аллергию вы можете заметить и сами, то поставить диагноз перечисленных болезней – дело для опытного хирурга! А вы, как любящий родитель, должны именно такому, опытному хирургу ребенка и показать – это ваша главная задача!!!
Острый аппендицит у детей — клиника «Добробут»
Клиническое течение острого аппендицита у детей более тяжелое, чем у взрослых. Острый аппендицит сложно диагностировать, после него быстрее развиваются осложнения. Поэтому при первых болях в животе необходимо обращаться к врачу. Об особенностях возникновения острого аппендицита у детей, симптомах и лечении заболевания в статье врача детского хирурга высшей категории МС «Добробут» Высоцкого Игоря Анатольевича.
Что родителям важно знать об остром аппендиците у детей?
Острый аппендицит – это воспаление червеобразного отростка слепой кишки (аппендикса). Это самое распространенное заболевание у детей, требующее неотложной хирургической помощи. Острым аппендицитом могут страдать дети всех возрастов. Довольно редко заболевание встречается у малышей до года благодаря анатомо-физиологическим особенностям строения аппендикса и характеру питания (жидкая пища). Чаще всего заболевание диагностируется в возрасте 8-12 лет.
Клиническая картина острого аппендицита у детей зависит от индивидуальной реакции организма, анатомических особенностей расположения аппендикса и возраста ребенка. Диагностировать аппендицит у малышей достаточно сложно, особенно в раннем возрасте. Это объясняется тем, что детки еще не могут четко сформулировать свои жалобы, понятно выразить свою реакцию при осмотре и манипуляциях врача. Поэтому важно, чтобы врач-хирург досконально владел методикой обследования, имел достаточный опыт диагностики и лечения заболевания, а также мог наладить доверительный контакт с ребенком.
Основные признаки острого аппендицита: на что обратить внимание?
- Вас должно насторожить изменение общего состояния ребенка. Он может стать вялым, у него может наблюдаться сонливость и снижение аппетита. Ребенок, особенно в раннем возрасте, напротив, может быть беспокойным.
- Основным признаком острого аппендицита являются боли в животе. Они могут возникать как в проекции аппендикса, так и в околопупочной области (у младшей возрастной группы). Ребенок также может жаловаться на боль в подреберной области справа, поясничной, проекции мочевого пузыря и других, в зависимости от расположения отростка и развития осложнений.
- Повышается температура тела от 37С до 38-40С (у детей раннего возраста и при развитии осложнений).
- Рвота (как однократная, так и многократная у детей младшего возраста) также может служить признаком острого аппендицита.
- Обратите внимание на задержку стула либо его разжижение. Заболевание может проявиться таким симптомом при тазовом расположении аппендикса.
- При перечисленных выше симптомах у ребенка напряжены мышцы живота.
7. Острый аппендицит проявляет себя увеличением количества лейкоцитов в крови.
Лечение острого аппендицита
Острый аппендицит у детей лечится только оперативно. Решение об операции принимается после дополнительного обследования ребенка, а самой операции предшествует предоперационная подготовка.
Известны открытые (классические) и лапароскопические (малоинвазивные) методики выполнения операций. Золотым стандартом при лечении острого аппендицита и его осложнений во всем мире на сегодняшний день являются лапароскопические операции. Малоинвазивные операции позволяют значительно сократить сроки лечения, являются наименее травматичным методом, заметно снижают риск развития спаечной болезни, обладают и другими преимуществами.
Как проходит восстановление после операции?
Период восстановления длится 1-2 месяца и зависит от выбранного метода хирургического лечения, формы острого аппендицита и выраженности осложнений. В послеоперационный период возможно применение антибактериальной, дезинтоксикационной, обезболивающей физиотерапии. Для предотвращения осложнений в период реабилитации рекомендуется ограничивать физическую нагрузку, соблюдать диету с постепенным ее расширением. После антибактериальной терапии назначается прием пробиотиков, а при деструктивных формах заболеваниях проводится профилактика спайкообразования.
Важно знать!
Не давайте ребенку обезболивающие препараты при любых болях в животе. Возможно применение спазмолитика (но-шпа, риабал и т.д.). Если же спазмолитик не принес облегчения состояния, и боли в животе не проходят в течение часа, необходимо тут же показать ребенка специалисту – педиатру либо детскому хирургу.
Чтобы записаться на прием к врачу, свяжитесь с контакт-центром МС «Добробут»: 044 495 2 888 или 097 495 2 888.
Статью подготовил детский врач-хирург высшей категории Высоцкий Игорь Анатольевич.
Вопрос врачу: как не пропустить приступ аппендицита
Казалось бы, про аппендицит все знают всё (или, во всяком случае, уверены, что знают). Однако это хорошо изученное заболевание может быть коварным с точки зрения диагностики, а многие пациенты не представляют, «как именно болит при аппендиците». Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Об этом — заведующий отделением абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского, д.м.н., профессор Андрей Германович Кригер.
Что повышает риск развития аппендицита?
Никто не знает. Медицина — наука неточная.
Образ жизни, нагрузки, питание?..
Не влияют — ни физические нагрузки, ни психологические неурядицы, ни диетические предпочтения человека. У мужчин и женщин частота встречаемости заболевания практически одинаковая (другое дело, что у женщин чаще подозревают аппендицит, но потом обнаруживают гинекологические проблемы).
То есть заболевание давно описано и давно понятно, что с ним делать, но факторы риска до сих пор неизвестны?
Неизвестны.
Есть ли смысл удалять червеобразный отросток профилактически?
Ни в коем случае. Любое хирургическое вмешательство несет в себе опасность осложнений, и аппендэктомия — удаление червеобразного отростка — далеко не безразличная операция. И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек.
В Америке в 50-60-е годы была волна, когда новорожденным детям профилактически проводили аппендэктомию. Отказались, к счастью. Практика себя не оправдала.
Червеобразный отросток ведь исполняет и определенные иммунологические функции?
Да, и его еще называют кишечной миндалиной, потому что здесь находится лимфоидная ткань, которая имеет определенное значение в общем иммунологическом статусе человека.
Какие симптомы характерны для острого аппендицита?
Боли в правой подвздошной области (справа внизу живота) — не интенсивные, постоянные, ноющие, тупые, никуда не отдающие. Заболело и — ноет, ноет, ноет… И усиливается при движении.
А многие считают, что аппендицит — это когда «так и колет в боку, так и колет»…
Вот когда колет — это не аппендицит. Если человек чувствует нестерпимую боль в животе, это чаще всего колика (почечная, желчная) или перфорация полого органа (перфоративная язва). Тогда и возникают так называемые кинжальные боли.
Получается, распространенное мнение о том, что аппендицит — это острая боль, которую человек не может терпеть, неверное?
Абсолютно неверное. Эту боль можно терпеть, поэтому довольно часто люди не обращаются к врачу своевременно.
Что значит постоянные боли? День, два, три, неделю?
Час, два, три.
А может боль при аппендиците вести себя так: час-два поболело и прошло, на следующий день опять — час-два поболело и прошло?
Нет, не может. Если началось, то ноет, ноет и усиливается при движении.
То есть вызывать скорую помощь?
Конечно.
Но далеко не каждый вызовет скорую помощь, если он пару часов испытывает боль, которую можно терпеть.
В этом и проблема. Я уже сказал — довольно часто люди не делают этого вовремя. Но надо понимать, что острый аппендицит — это риск перитонита, — состояния, угрожающего жизни.
Как все начинается при аппендиците?
Боль возникает в эпигастрии (вверху живота) или по всему животу. Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность — симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит!
Характерные симптомы облегчают постановку диагноза?
В подавляющем большинстве случаев — да, диагноз острого аппендицита ставится достаточно просто и уверенно: боли в эпигастрии через 2 часа сместились в правую подвздошную область, лейкоциты повышены, температура 37,2 (так называемое кохеровское начало, симптом Кохера).
А почему в таком случае допускаются диагностические ошибки?
Во-первых, клиническая картина может быть одинаковой у целого ряда заболеваний. Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Какие, например?
Например, у женщины слепая кишка удлинена и смещена в малый таз: лежит маточная труба, а рядом, прямо на ней, — червеобразный отросток. И он воспалился. Вот и попробуй, проведи дифференциальную диагностику между сальпингитом (воспалением маточной трубы) и аппендицитом, когда стоит воспалиться одному органу, тотчас же контактное воспаление переходит на другой.
Почему женщинам раньше, когда не было лапароскопии, часто делались напрасные аппендэктомии? Боль справа внизу живота. Болит? Болит. Берут на стол. Входят в живот, аппендицита нет, а есть, допустим, внематочная беременность. Но отросток в любом случае удаляли.
Зачем, если аппендицита не находили?
Когда не было лапароскопии, операционный доступ при подозрении на аппендицит производился справа внизу живота. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Но ведь человек помнит, что ему «удаляли аппендицит»?
Не всегда.
При всей изученности заболевания диагностика не такая уж и простая…
Конечно, непростая. Еще вариант: если червеобразный отросток находится высоко, рядом с желчным пузырем, тогда будет клиника, как при остром холецистите. Только острый холецистит не надо экстренно оперировать, потому что желчный пузырь не перфорирует через сутки от начала заболевания, а острый аппендицит — надо. Но, к сожалению, бывают ситуации, когда ставят диагноз острого холецистита, проводят динамическое наблюдение, а оказывается гнойный аппендицит, в итоге — перфорация, перитонит…
Часто так бывает?
Бывает. Не случайно же летальность при аппендиците не снижается. Она небольшая (0,03 процента), но не снижается.
Это при том, что инструментальные методы исследования сегодня не те, что 20-30 лет назад?
Да, и основная причина — поздняя диагностика. А поздняя диагностика — это либо человек вовремя не обратился к врачу, либо была допущена диагностическая ошибка.
Изменилась ли сама операция?
Технически операция по удалению червеобразного отростка не претерпела никаких изменений — это классический пример так называемой ампутационной хирургии. Только сейчас она проводится более щадящим способом — лапароскопически.
Аппендицит у детей: симптомы, лечение и выздоровление
Обзор
Что такое аппендицит?
Аппендицит — это инфекция или воспаление аппендикса. Аппендикс — это небольшой трубчатый орган, прикрепленный к толстой кишке. Он расположен в нижней правой части живота. Если аппендикс вашего ребенка инфицирован, ему нужно немедленно лечить.
Что произойдет, если не лечить аппендицит?
Аппендицит — очень серьезное заболевание.Если аппендицит не лечить, аппендикс вашего ребенка может разорваться. Разрыв аппендикса может распространить бактерии по всему животу вашего ребенка. Эти бактерии могут вызвать серьезную инфекцию, называемую перитонитом. Разрыв аппендикса также может позволить бактериям заразить кровоток — опасное для жизни состояние, называемое сепсисом.
Насколько распространен аппендицит у детей?
Аппендицит ежегодно поражает 70 000 детей в Соединенных Штатах. Чаще всего встречается у детей в возрасте от 10 до 19 лет.Аппендицит — самая частая причина экстренной абдоминальной хирургии в детстве.
Симптомы и причины
Что вызывает аппендицит у детей?
Причина аппендицита у детей не всегда известна. Чаще всего это вызвано закупоркой (закупоркой) аппендикса вашего ребенка. Также это может быть вызвано:
Каковы симптомы аппендицита у детей?
Боль в правом нижнем углу живота вашего ребенка является ключевым признаком аппендицита.Боль часто начинается в районе пупка вашего ребенка, а позже переходит в правую нижнюю часть. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируют аппендицит у детей?
Лечащий врач вашего ребенка проведет медицинский осмотр. Они спросят вас о симптомах и истории болезни вашего ребенка. Лечащий врач вашего ребенка может назначить анализы крови и мочи для проверки на наличие инфекции. Кроме того, вашему ребенку могут быть сделаны снимки живота.
Какие типы изображений будет использовать поставщик медицинских услуг моего ребенка?
Визуализационные тесты для диагностики аппендицита у детей могут включать:
- Рентген брюшной полости.
- УЗИ брюшной полости использует высокочастотные звуковые волны, чтобы показать изображения органов вашего ребенка.
- Компьютерная томография (КТ) показывает поперечные сечения тела вашего ребенка. Он использует комбинацию рентгеновских лучей и компьютерных технологий.
Ведение и лечение
Как лечится аппендицит у детей?
Иногда аппендицит у детей можно лечить только антибиотиками.Но чаще всего аппендицит лечат путем удаления аппендикса ребенку. Операция по удалению аппендикса называется аппендэктомией. Аппендэктомию можно выполнять одним из двух способов:
- Лапароскопический : Хирург делает несколько небольших разрезов (разрезов) в нижней правой части живота вашего ребенка. Затем ваш хирург вставит видеокамеру через один из разрезов. Затем они будут использовать небольшие инструменты, чтобы удалить аппендикс вашего ребенка через разрезы. Этот тип аппендэктомии имеет более короткое время восстановления и более низкий уровень инфицирования.
- Лапаротомия (открытая): Хирург делает один больший разрез в нижней правой части живота вашего ребенка. Этот вид аппендэктомии часто применяется в более сложных случаях аппендицита. У него более длительное время восстановления.
Перед операцией ваш ребенок получит антибиотики. Врач, специализирующийся на обезболивании и седативных средствах у детей (детский анестезиолог), сделает вашему ребенку анестезию. Анестезия вызывает сонливость. Операция займет около часа .
Что происходит после операции?
Продолжительность пребывания вашего ребенка в больнице в основном зависит от степени тяжести аппендицита. В случае раннего случая аппендицита (острого аппендицита) большинство пациентов остаются на ночь и уходят домой на следующий день после операции. Некоторые могут вернуться домой в тот же день.
В запущенном случае аппендицита (перфорированный аппендицит), когда аппендикс разорвался или разорвался, пациенту необходимо будет находиться в больнице около пяти дней, чтобы получить больше внутривенных (IV) антибиотиков.Это поможет вылечить более серьезную инфекцию и предотвратит ее повторное появление.
Ваш ребенок будет получать внутривенные (в вену) обезболивающие и антибиотики во время пребывания в больнице.
Ваш ребенок может выписаться из больницы, если он может придерживаться обычной диеты, если у него нет температуры или дренажа из разреза и у него нормальная функция кишечника.
Какие осложнения могут возникнуть после операции по поводу аппендицита?
Осложнения иногда возникают после аппендэктомии.Эти осложнения чаще встречаются при более запущенных случаях разрыва аппендицита и могут включать:
- Инфекции: Инфекции можно лечить антибиотиками. Иногда может потребоваться вскрытие раны, чтобы избавиться от инфекции.
- Абсцессы (карманы гноя): Абсцессы иногда можно лечить антибиотиками. Возможно, потребуется дренировать более крупные абсцессы.
- Непроходимость тонкой кишки : Возможна частичная или полная закупорка тонкой кишки.Может потребоваться операция.
Перспективы / Прогноз
Как скоро после лечения моему ребенку станет лучше?
Большинство детей быстро восстанавливаются после операции. Никаких изменений в диете или образе жизни не требуется. Детям, перенесшим лапароскопическую операцию, следует ограничить физическую активность в течение первых трех-пяти дней восстановления. Дети, перенесшие открытую операцию (лапаротомию), должны отдыхать от 10 до 14 дней, прежде чем приступить к физической активности.
Жить с
Когда мне следует отвести ребенка к его или ее лечащему врачу?
Последующий амбулаторный визит будет назначен через 2–4 недели после операции вашего ребенка.Лечащий врач вашего ребенка осмотрит рану и оценит его или ее выздоровление.
В то же время небольшая припухлость вокруг места разреза у ребенка — это нормально. Тем не менее, позвоните лечащему врачу вашего ребенка, если у него появятся следующие симптомы:
- Лихорадка.
- Усиливающаяся боль.
- Рвота.
- Чрезмерный отек, покраснение или выделения из разреза.
Какие вопросы я должен задать врачу моего ребенка?
Если у вашего ребенка аппендицит, вы можете спросить его лечащего врача:
- Какая операция по аппендэктомии нужна моему ребенку?
- Когда мой ребенок сможет вернуться в школу?
- Как отличить аппендицит от других проблем с желудком?
Записка из клиники Кливленда
Аппендицит — очень серьезное заболевание.Если вы подозреваете, что у вашего ребенка аппендицит, немедленно обратитесь к его или ее лечащему врачу. Может быть, сложно объяснить ребенку аппендицит, но, честно говоря, это важно. Скажите ребенку, что у него есть проблема, которую необходимо решить в больнице. Объясните, что операция может решить проблему, и они не будут чувствовать боли, потому что будут спать. Врач разбудит их, когда операция закончится. Напомните ребенку, что вы будете ждать его там, и ему скоро станет лучше.
Аппендицит (для родителей) — Nemours Kidshealth
Что такое аппендицит?
Аппендикс — это небольшой орган, прикрепленный к толстой кишке в нижней правой части живота. Когда он заражается, это называется аппендицитом.
Аппендицит — неотложная помощь. Важно знать, на что обращать внимание, и сразу же получить медицинскую помощь.
Каковы признаки и симптомы аппендицита?
Первыми признаками аппендицита часто являются умеренная температура и боль в области пупка.Это может показаться просто болью в животе. Но при аппендиците боль обычно усиливается и перемещается в нижнюю правую часть живота.
Если у вашего ребенка боли в животе, обратите внимание на следующие признаки аппендицита:
- сильная боль, в основном вокруг пупка или в правой нижней части живота (сначала боль может приходить и уходить, а затем становиться устойчивой и интенсивной)
- субфебрильная температура
- потеря аппетита
- тошнота (тошнота) и рвота (рвота)
- понос (особенно в небольших количествах, со слизью)
- Вздутие живота
Если боль распространяется по животу, это может означать, что аппендикс лопнул.Врачи называют это разорванным аппендицитом , и это серьезно. Высокая температура, достигающая 104 ° F (40 ° C), является еще одним признаком лопнувшего аппендикса.
Немедленно позвоните своему врачу, если вы считаете, что у вашего ребенка аппендицит. Чем раньше он пойман, тем легче будет вылечить.
Какие проблемы могут возникнуть?
Если инфицированный аппендикс не удалить, он может лопнуть через 48–72 часа после появления первых симптомов. Это может распространиться на
бактерии внутри тела.Инфекция может образовывать большое скопление гноя (абсцесс) или распространяться по всему животу.Кто болеет аппендицитом?
Аппендицит чаще всего поражает детей и подростков в возрасте от 5 до 20 лет. У младенцев встречается редко.
Что вызывает аппендицит?
Когда аппендикс блокируется, может расти слишком много бактерий и вызывать инфекцию. Некоторые вещи, которые могут заблокировать приложение:
- табурет твердый рок (какашки)
- Увеличение лимфатических узлов в кишечнике
- паразиты и другие инфекции
Аппендицит не заразен.Дети не могут заразиться от того, у кого это есть.
Как диагностируется аппендицит?
Симптомы аппендицита могут быть похожи на симптомы других заболеваний (например, камни в почках, пневмония или инфекция мочевыводящих путей). Поэтому для врачей может быть непросто поставить диагноз.
Чтобы узнать, есть ли у ребенка аппендицит, врач осмотрит живот на предмет боли и болезненности. Врач назначит анализы крови и мочи. Некоторым детям также делают рентген брюшной полости и грудной клетки, УЗИ или компьютерную томографию.
Медицинская бригада может посоветовать вам не давать ребенку еды или питья. Это на случай, если вашему ребенку понадобится операция.
Как лечат аппендицит?
Хирург будет удалять инфицированный аппендикс. Это называется аппендэктомией. Чаще всего хирурги используют небольшое устройство под названием
. лапароскопия, чтобы удалить аппендикс через небольшой разрез на животе. Дети, перенесшие эту операцию, обычно остаются в больнице в течение дня.Бригада по уходу может дать вашему ребенку внутривенные (IV) жидкости и антибиотики до и после операции.Это помогает предотвратить такие проблемы, как инфекция. Дети получают обезболивающее, если они им нужны.
Ребенку с разрывом аппендикса может потребоваться более длительное пребывание в больнице после аппендэктомии. Это дает антибиотикам время убить любые бактерии, которые распространяются в организме.
Можно ли предотвратить аппендицит?
Нет способа предотвратить аппендицит. Но когда дети быстро получают нужную медицинскую помощь, врачи обычно находят и лечат ее без проблем.
Инфекции мочевыводящих путей (ИМП) (для родителей)
Инфекции мочевыводящих путей (ИМП) часто встречаются у детей.Они случаются, когда бактерии (микробы) попадают в мочевой пузырь или почки.
У ребенка с ИМП может быть высокая температура, рвота или беспокойство. У детей старшего возраста может быть жар, боль при мочеиспускании, необходимость много писать или боли внизу живота.
Детям с ИМП необходимо обратиться к врачу. Эти инфекции не исчезнут сами по себе. ИМП легко поддаются лечению и обычно проходят через неделю или около того.
Прием антибиотиков убивает микробы и помогает детям выздороветь. Чтобы антибиотики подействовали, вы должны давать все предписанные дозы — даже когда ваш ребенок начинает чувствовать себя лучше.
Каковы признаки ИМП?
Большинство ИМП случаются в нижних отделах мочевыводящих путей — уретре и мочевом пузыре. Этот тип ИМП называется циститом . У ребенка с циститом может быть:
- боль, жжение или покалывание при мочеиспускании
- повышенное желание или более частая потребность в мочеиспускании (хотя может быть отдано лишь очень небольшое количество мочи)
- лихорадка
- просыпаться ночью много, чтобы пойти в ванную
- Проблемы с мочеиспусканием, даже если ребенка приучили к горшку
- Боль в животе в области мочевого пузыря (обычно ниже пупка)
- моча с неприятным запахом, которая может выглядеть мутной или содержать кровь
Инфекция, которая распространяется по мочеточникам в почки, называется пиелонефритом и обычно является более серьезной.Это вызывает многие из этих же симптомов, но ребенок часто выглядит хуже и, скорее всего, у него будет жар (иногда с дрожащим ознобом), боль в боку или спине, сильная усталость или рвота.
Кто болеет ИМП?
ИМП гораздо чаще встречаются у девочек, потому что уретра у девочек короче и ближе к анальному отверстию. Необрезанные мальчики младше 1 года также имеют несколько более высокий риск ИМП.
Другие факторы риска ИМП включают:
- Проблема в мочевыводящих путях (например, деформированная почка или закупорка где-то на пути нормального оттока мочи)
- ненормальный обратный поток (рефлюкс) мочи из мочевого пузыря вверх по мочеточникам к почкам.Это называется пузырно-мочеточниковым рефлюксом (ПМР), и обнаруживается, что он есть у многих детей с ИМП.
- плохие туалетные и гигиенические привычки
- Семейный анамнез ИМП
ИМП легко поддаются лечению, но важно выявлять их как можно раньше. Невыявленные или нелеченные ИМП могут привести к повреждению почек.
с.
Как диагностируют ИМП?
Чтобы диагностировать ИМП, поставщики медицинских услуг задают вопросы о том, что происходит, проводят физический осмотр и берут образец мочи для анализа.
Порядок взятия пробы зависит от возраста ребенка. Детям постарше может просто понадобиться пописать в стерильную чашку. Для детей младшего возраста в подгузниках обычно предпочтительнее катетер. Это когда тонкая трубка вводится в уретру до мочевого пузыря, чтобы получить «чистый» образец мочи.
Образец можно использовать для анализа мочи (тест, который под микроскопом проверяет мочу на наличие микробов или гноя) или посева мочи (который пытается вырастить и идентифицировать бактерии в лаборатории). Знание того, какие бактерии вызывают инфекцию, может помочь вашему врачу выбрать лучшее лечение.
Как лечат ИМП?
ИМП лечат антибиотиками. После нескольких дней приема антибиотиков ваш врач может повторить анализ мочи, чтобы подтвердить, что инфекция исчезла. В этом важно убедиться, поскольку не полностью вылеченная ИМП может вернуться или распространиться.
Если у ребенка сильная боль при мочеиспускании, врач может также прописать лекарство, обезболивающее слизистую оболочку мочевыводящих путей. (Это лекарство временно заставляет мочу становиться оранжевой.)
Давайте назначенные антибиотики по графику на столько дней, сколько назначит врач.Следите за тем, как ребенок ходил в туалет, и спрашивайте ребенка о таких симптомах, как боль или жжение во время мочеиспускания. Эти симптомы должны улучшиться в течение 2–3 дней после начала приема антибиотиков.
Поощряйте ребенка пить много жидкости, но избегайте напитков, содержащих кофеин, таких как газированные напитки и чай со льдом.
Лечение более тяжелых ИМП
Детям с более тяжелой инфекцией может потребоваться лечение в больнице, чтобы они могли получать антибиотики в виде инъекций или внутривенно (доставляемых через вену прямо в кровоток).
Это может произойти, если:
- У ребенка высокая температура, или он выглядит очень больным, или вероятна инфекция почек
- ребенок младше 6 месяцев
- бактерии из инфицированных мочевыводящих путей могли попасть в кровь
- Ребенок обезвожен (у него низкий уровень жидкости в организме) или у него рвота, и он не может принимать жидкости или лекарства через рот
Дети с ПМР будут находиться под пристальным наблюдением врача. VUR можно лечить с помощью лекарств или, что реже, хирургического вмешательства.Большинство детей перерастают легкие формы ПМР, но у некоторых может развиться повреждение почек или почечная недостаточность в более позднем возрасте.
с.
Можно ли предотвратить ИМП?
У младенцев и малышей частая смена подгузников может помочь предотвратить распространение бактерий, вызывающих ИМП. Когда детей приучают к горшку, важно научить их правилам гигиены. Девочки должны знать, что нужно протирать спереди назад, а не сзади вперед, чтобы предотвратить распространение микробов из прямой кишки в уретру.
Девочки школьного возраста должны избегать ванн с пеной и сильного мыла, которое может вызвать раздражение, и им следует носить нижнее белье из хлопка вместо нейлона, так как оно с меньшей вероятностью будет способствовать росту бактерий.
Всех детей следует учить не «сдерживать это», когда им нужно уйти, потому что моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста. Дети должны пить много жидкости и избегать кофеина, который может раздражать мочевой пузырь.
Большинство ИМП излечиваются с помощью лечения в течение недели.
Когда звонить врачу
Немедленно позвоните своему врачу, если у вашего ребенка поднялась необъяснимая температура с дрожащим ознобом, особенно если есть также боли в спине или другие боли при мочеиспускании.
Также звоните, если у вашего ребенка есть что-либо из следующего:
- моча с неприятным запахом, кровью или обесцвечиванием
- Боль в пояснице или животе (особенно ниже пупка)
- лихорадка выше 101 ° F (38,3 ° C) у детей или 100,4 ° F (38 ° C) ректально у младенцев
Обратитесь к врачу, если у вашего ребенка высокая температура, он плохо ест, его постоянно рвет или он кажется необычно раздражительным.
боли в животе (для детей) — Nemours Kidshealth
Что такое боль в животе?
Вы просыпаетесь посреди ночи со спазмами в животе, сжимаете подушку и сжимаетесь вокруг нее.Это немного помогает, и вы снова засыпаете. Но утром боль все еще не исчезла. «Ой, у меня болит живот!» ты расскажешь маме или папе.
Почему возникает боль в животе?
Боль — это способ тела сказать нам, что что-то происходит. Боль в животе предупреждает нас о том, что происходит внутри нас, о чем иначе мы могли бы не знать.
Некоторые причины боли в животе легко определить, например, когда кто-то получает удар в кишечник или ест испорченный салат из макарон.В других случаях это может быть трудно понять.
Когда вы чувствуете боль в животе, это может быть реальная проблема прямо в желудке, но не обязательно. Ваш живот больше вашего живота. Это больше, чем просто кишечник. Это вся область между грудью и тазовыми (тазовыми) костями. При таком большом количестве органов в брюшной полости разные проблемы могут иметь похожие симптомы.
Типы болезней животика
Вот некоторые из причин, вызывающих проблемы с животом:
- Запор — главная причина боли в животе у детей.Если у вас не было дефекации какое-то время, или если вам было больно ходить в туалет, или если у вас затруднен стул, у вас, вероятно, запор.
- Диарея часто вызывается инфекцией, которую некоторые называют «желудочным гриппом». При диарее — жидком, водянистом испражнении — вы также можете почувствовать тошноту. Боль — это один из способов, которым ваше тело говорит вам оставаться рядом с ванной!
- Другие проблемы с животом. Боль в животе также может возникнуть при инфекции мочевыводящих путей или закупорке кишечника.Инфекция бактериями или паразитами, изжога, раздраженное заболевание кишечника или воспалительное заболевание кишечника также могут быть его причиной.
- Что-нибудь, что вы едите. У некоторых детей появляется боль в животе, потому что они съели слишком много чего-то, слишком острую или жирную пищу или пищу, которая слишком долго лежала в холодильнике и испортилась.
- Пищевая непереносимость или пищевая аллергия. У некоторых людей есть продукты, которые трудно переваривать. Это называется пищевой непереносимостью .Например, людям с непереносимостью лактозы сложно переваривать лактозу — тип сахара, который содержится в молоке и других молочных продуктах. Пищевая аллергия отличается, и некоторые из них могут быть очень серьезными. Пищевая аллергия может вызвать реакции иммунной системы, которые могут нанести вред организму. Люди, страдающие пищевой аллергией, всегда должны избегать этой пищи.
- Аппендицит. Если боль начинается в пупке, а затем переходит в нижнюю правую часть живота, это может быть аппендицит.Лихорадка или рвота, а также усиливающаяся боль и потеря аппетита также могут быть признаками аппендицита.
- Инфекция где-то еще в вашем теле также может вызвать боль в животе. Боль в горле, пневмония, ушная инфекция или кашель могут иногда вызывать проблемы с животом.
- Напряжение . Многие, многие дети (и взрослые тоже) страдают «нервным желудком», когда они беспокоятся или испытывают стресс.
Как врачи находят причину боли в животе?
Ваш врач сначала задаст вам несколько вопросов, осмотрит вас и, возможно, сделает несколько анализов.Ваш врач может посоветовать вам принять лекарство или дать вам специальные инструкции по приему пищи, чтобы помочь вашему телу излечить боль в животе.
Если окажется, что у вас аппендицит, вам понадобится операция, называемая аппендэктомией (скажем: app-en-DEK-tuh-mee).
Если причиной проблем с желудком является стресс, врач может порекомендовать специалиста, например психолога. Эти эксперты могут помочь детям выяснить источник стресса и придумать некоторые идеи, как решить проблемы или лучше справиться с ними.
Как предотвратить боль в животе?
Если вы хотите предотвратить боли в животе, вот несколько полезных советов:
- Не переедайте.
- Ешьте продукты, богатые клетчаткой, например фрукты и овощи, чтобы опорожнение кишечника было регулярным.
- Пейте много жидкости, особенно воды.
- Вымойте руки перед едой.
- Не ешьте перед сном.
- Высыпайтесь, чтобы ваше тело не истощилось.
Если у вас заболел живот, обязательно сообщите о происходящем взрослому!
У этого ребенка аппендицит? Остерегайтесь ключевых знаков
У 5-летнего ребенка с болью в животе, тошнотой и лихорадкой может быть аппендицит или любое другое заболевание.Но как врач ребенка решает, назначить ли экстренную аппендэктомию для хирургического удаления предположительно воспаленного аппендикса — процедура, которая сопряжена с собственными рисками, как и любая операция, — или подождать и наблюдать, что может быть бомбой замедленного действия, которая может разорваться и убить пациента в считанные часы? Это классическая дилемма врача, но новое исследование, проведенное Детским центром Джонса Хопкинса, может облегчить педиатру решение проблем и облегчить беспокойство родителей.
Сообщая о своем обзоре частоты наиболее распространенных симптомов настоящего аппендицита у детей, исследователи пришли к выводу, что помимо лихорадки, наиболее явными признаками являются «возвратная» болезненность или боль, которая возникает после резкого снятия давления с нижней правой части живота; боль в животе, которая начинается вокруг пупка и мигрирует вниз и вправо; и повышенное количество лейкоцитов (10000 и более на микролитр), что является маркером инфекции в организме.
Примечательно, что потеря аппетита, тошнота и рвота, характерные симптомы аппендицита у взрослых, НЕ были предикторами аппендицита у детей.
«Эти признаки не дают вам точного диагноза, но они должны побудить врача направить ребенка к хирургу для оценки», — сказал ведущий автор исследования Дэвид Банди, доктор медицины, магистр здравоохранения, педиатр Детского центра Джонса Хопкинса. .
Аппендицит чаще всего встречается у подростков и молодых людей в возрасте от 20 лет. Однако дети младше 4 лет подвергаются наибольшему риску разрыва.До 80 процентов случаев аппендицита в этой возрастной группе заканчиваются разрывом, отчасти потому, что у маленьких детей меньше классических симптомов тошноты, рвоты и боли, локализующихся в правой нижней части живота, чем у подростков и молодых людей, что позволяет поставить диагноз. легко пропустить или отложить.
В отчете об исследовании, опубликованном в выпуске журнала Американской медицинской ассоциации от 25 июля, исследователи заявили, что изображения УЗИ и компьютерной томографии могут быть полезными, но не всегда убедительными, даже если они доступны в экстренных случаях.КТ-сканирование, в частности, подвергает маленьких детей воздействию радиации, чего следует по возможности избегать.
«У очень маленького ребенка симптомы, связанные с аппендицитом, имеют тенденцию отличаться от взрослых, поэтому, когда вы пытаетесь выбрать между ускоренной операцией и внимательным наблюдением, вас часто проклинают, если вы делаете, и проклинаете, если вы не делаете — сказал Банди. «В ходе нашего анализа мы выявили некоторые из наиболее сильных контрольных признаков, которые должны помочь резидентам, педиатрам общего профиля и врачам скорой помощи сузить то, что редко бывает четким диагнозом.”
Аппендикс представляет собой небольшую трубку, отходящую от толстой кишки, и инфекции и воспаления этого органа могут быть опасными. Единственный точный способ диагностировать это заболевание — это хирургическое вмешательство, и каждый год из-за аппендицита в больницу отправляется 77 000 американских детей. Приблизительно одна треть из них страдает разрывом аппендикса, опасным для жизни осложнением, прежде чем они попадут в операционную.
В своем анализе предыдущих исследований исследователи просмотрели сотни исследований, отсеивая слабые от достоверной науки.В 25 исследованиях, вошедших в окончательный вариант, изучались симптомы и исходы у детей, у которых была боль в животе и у которых аппендицит считался возможным диагнозом.
Боль в животе у детей — один из самых распространенных и неопределенных симптомов, который может указывать на что угодно, от невинного запора до серьезных инфекций или непроходимости кишечника. Врачи советуют родителям оценивать любую боль в животе на предмет аппендицита.
«Мы действительно хотим, чтобы родители помнили, что дети с аппендицитом не всегда проявляются с классической историей, которую мы видим у взрослых», — говорит Банди.«Идеальной формулы не существует, но мы думаем, что выявленные нами признаки могут помочь».
Другие исследователи, участвовавшие в исследовании: Джули Байерли, доктор медицины, Э. Аллен Лайлс, доктор медицины, Элиана Перрин, доктор медицинских наук, доктор медицины, Джессика Кацнельсон, доктор медицины, все из Университета Северной Каролины в Чапел-Хилл; и Генри Райс, доктор медицины, Медицинский центр Университета Дьюка.
Исследование частично финансировалось Программой клинических ученых Роберта Вуда Джонсона и Национальными институтами здравоохранения.
Аппендицит у детей: признаки и симптомы
Но если боль у вашего ребенка начинается в области пупка и распространяется на нижнюю правую область живота, это может быть результатом аппендицита, заболевания, при котором аппендикс — небольшой, пальчиковый мешочек, прикрепленный к толстой кишке в правом нижнем углу живота — воспаляется.Среди детей, которым была оказана неотложная медицинская помощь по поводу острой боли в животе, от 10 до 30 процентов страдали аппендицитом или другим состоянием, требующим хирургического вмешательства. (1)
Аппендицит чаще всего поражает подростков и людей в возрасте от 20 до 20 лет, но может возникать и у детей. По данным клиники Кливленда, ежегодно страдают около 80 000 детей в Соединенных Штатах. (3) Обычно это вызвано абдоминальной инфекцией, которая распространилась на аппендикс, или закупоркой, которая заблокировала аппендикс.
Если боль в животе вашего ребенка усиливается при движении, глубоком вдохе, кашле или чихании, следует серьезно рассмотреть возможность того, что у него или нее аппендицит.
Тем не менее, важно искать другие признаки аппендицита.
Признаки и симптомы аппендицита у детейУ большинства взрослых существует очень специфический набор симптомов аппендицита, сопровождающих боль в животе. К ним часто относятся:
- Потеря аппетита
- Тошнота
- Рвота
- Низкая температура
- Невозможность отхождения газов или стула
- Вздутие живота
- Запор или диарея
Но исследования показывают, что аппендицит может поражать детей иначе, чем взрослые.Наряду с болью в животе, большинство детей с аппендицитом часто испытывают жар и симптом, известный как «болезненность восстановления», (1) острая боль, которая появляется после того, как давление на нижнюю правую область живота быстро исчезает. У детей также может быть повышенное количество лейкоцитов, что является признаком инфекции. Ваш врач может проверить это с помощью анализа крови. (4)
Важно отметить, что, хотя некоторые дети с аппендицитом действительно испытывают другие характерные симптомы этого состояния, включая тошноту, рвоту и отсутствие аппетита, эти признаки не являются предикторами аппендицита у детей, согласно исследованию, опубликованному в Июль 2007 г. в журнале Американской медицинской ассоциации .(5)
Аппендицит также может вызывать различные симптомы у очень маленьких детей. Некоторые исследования показывают, что дети в возрасте от 2 до 5 лет чаще всего испытывают боли в животе и рвоту, если у них аппендицит; также часто возникают лихорадка и потеря аппетита.
У младенцев младше 2 лет аппендицит обычно вызывает рвоту, вздутие или вздутие живота и лихорадку, хотя диарея также не редкость. (6)
Для подтверждения диагноза аппендицита врачи часто используют процедуры визуализации.Для детей Американский колледж радиологии рекомендует сначала выполнить УЗИ, а затем компьютерную томографию (КТ), только если УЗИ не дает результатов. Это связано с осторожностью в отношении радиационного воздействия на детей. (7)
Аппендэктомия, которая включает хирургическое удаление аппендикса, является стандартным лечением аппендицита у детей и взрослых.Если аппендицит не выявлен на ранних стадиях, аппендикс может разорваться и вызвать инфекцию брюшины, мембраны, выстилающей брюшную полость. Эта инфекция, называемая перитонитом, может быстро распространяться и вызывать смерть.
Поскольку аппендицит сложнее диагностировать у детей, чем у взрослых, особенно у детей младше 5 лет, около 30 процентов детей с этим заболеванием будут страдать от перфорированного (разорванного) аппендикса до лечения. (3) (По некоторым данным, у детей младше пяти лет это может быть до 51 процента).(8)
Для детей с острым, неперфорированным аппендицитом (то есть аппендикс не разорвался), срочная аппендэктомия является приемлемым и оптимальным лечением. Однако при разрыве аппендикса существует два хирургических курса действий: ранняя аппендэктомия (выполняется в течение 24 часов после поступления) или интервальная аппендэктомия (выполняется через несколько недель) после использования антибиотиков для лечения инфекции.
Как отмечается в исследовании, опубликованном в октябре 2017 года в журнале Pediatrics and Neonatology , не было четкого консенсуса относительно того, какой способ лечения разорванных придатков у детей лучше всего — консервативное лечение (антибиотики с последующей интервальной аппендэктомией) или раннее лечение. аппендэктомия.(9)
Традиционно предпочтение было отдано консервативному лечению, но другие исследования, включая исследование, опубликованное в журнале JAMA Surgery , показали, что дети быстрее выздоравливают и реже страдают от послеоперационных осложнений. такие как инфекции области хирургического вмешательства, если их разорванные отростки удалены в течение 24 часов после постановки диагноза. (10)
Исследователи, проводившие исследование «Педиатрия и неонатология » за 2017 год, обнаружили, что таким пациентам может быть полезна ранняя аппендэктомия, поскольку она может сократить продолжительность приема антибиотиков, уменьшить потребность в увеличении приема антибиотиков и сократить продолжительность госпитализации. .Они отмечают, что необходимы дополнительные исследования, чтобы подтвердить их выводы. (9)
Когда острый аппендицит протекает без осложнений и аппендикс не разорван, появляется все больше доказательств в пользу антибиотиков в качестве альтернативы хирургическому вмешательству у взрослых, и недавние исследования также изучали, верно ли это в педиатрических случаях. Метаанализ исследований, опубликованных в марте 2017 года в журнале Pediatrics , показал, что данные свидетельствуют о том, что безоперационное лечение безопасно и эффективно у детей с острым неосложненным аппендицитом.(11)
Авторы исследования снова говорят, что необходимы дополнительные исследования. Клинические испытания, изучающие аппендэктомию по сравнению с консервативным лечением у детей, чьи аппендиксы не разорваны, в настоящее время проводятся в Соединенных Штатах и Соединенном Королевстве. (12,13)
Дополнительный отчет Деборы Шапиро.
Аппендицит у детей младше 3 лет: 28-летний обзор
Аппендицит является наиболее частым неотложным хирургическим вмешательством на брюшной полости в педиатрической популяции, но редко рассматривается у детей младше 3 лет.Целью этого исследования было выявить имеющиеся симптомы и признаки в этой возрастной группе и изучить их последующее лечение и исходы. Рассмотрен 28-летний опыт академической практики детского хирурга-одиночки; 27 детей младше 3 лет (в среднем 23 месяца) составили 2,3% всех детей с аппендицитом в его серии. Наиболее частыми симптомами были рвота (27), лихорадка (23), боль (21), анорексия (15) и диарея (11). Средняя продолжительность симптомов составила 3 дня, у 9 детей — 4 дня и более.Восемнадцать детей были осмотрены врачом, прежде чем был поставлен правильный диагноз; 14 человек изначально лечились от инфекции верхних дыхательных путей, среднего отита или инфекции мочевыводящих путей. Наиболее частыми симптомами были болезненность живота (27), перитонит (24), температура 38,0 ° C или более (21), вздутие живота (18), обнаружен лейкоцитоз ( .
Тромбоэмболия легочной артерии
Эмболия легочных сосудов
Эмболия легочных сосудов — это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.
Основные симптомы:
- Одышка. Этот симптом обычно возникает внезапно, не завися от физической активности.
- Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
Тромбоз
Длительная иммобилизация. Кровяные сгустки чаще формируются в нижних конечностях в периоды бездействия, такие как:
- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.
- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования — такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность. Высокий риск тромбоза, если Вы или Ваши ближайшие родственники сталкивались с этим заболеванием в прошлом. Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция — это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.
- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза — особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена. Эстроген, содержащийся в оральных контрацептивах и в лекарствах заместительной терапии повышают риск тромбоза, особенно если вы курите или страдаете ожирением.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких. Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий. Во время этого исследования мягкая трубочка (катетер) вводится в крупную вену — обычно в паховой области — и проводится через правое предсердие и желудочек в легочные артерии. Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер. Это исследование определяет белок, синтезируемый при отрыве тромба из любого участка тела. Негативный результат — хороший маркер того, что тромб не свежий. Положительный результат предполагает свежую эмболию, но для окончательного диагноза необходимы дополнительные исследования.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену — нижнюю полую вену — несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
Компрессионный трикотаж
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода — лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
Отделение рентгенологии и ультразвуковой диагностики
Отделение ультразвуковой диагностики.
Если театр начинается с вешалки, то больница для пациентов начинается с приемного отделения. Экстренная госпитализация всегда большой стресс для наших маленьких пациентов и их родителей. Поэтому в приемном отделении нашей больницы созданы все условия, чтобы как можно быстрее поставить правильный диагноз, оказать необходимую помощь и направить в профильное отделение. Для этого изолировано, в боксе приемного отделения проводится вся необходимая диагностика, в том числе ультразвуковое исследование. С использованием самых современных переносных ультразвуковых аппаратов экспертного уровня. Их небольшой размер и мобильность позволяют проводить диагностику у постели больного. К несомненным достоинствам ультразвуковой диагностики относится безболезненность, безвредность, отсутствие лучевой нагрузки, высокая информативность.
Врачи ультразвуковой дежурной службы круглосуточно выявляют острую, иногда жизнеугрожающую патологию. Наиболее тяжелые состояния – это травмы в результате ДТП, падения с высоты. Здесь ультразвук необходим как нигде: моментально при поступлении в приемное отделение или в реанимацию проводится УЗИ внутренних органов для диагностики повреждений разных органов и систем, объема кровопотери.
Одна из самых частых жалоб у детей — боли в животе, причем без четкой локализации. С помощью ультразвука находят острый аппендицит и его осложнения — абсцесс, перитонит, перекруты яичников у девочек, перекрут яичек у мальчиков, объемные образования брюшной полости, камни в почках, желчном пузыре, кишечные инвагинации, кишечную непроходимость.
Если ребенок направлен в профильное отделение больницы, или поступил в плановом порядке, то в зависимости от жалоб и анамнеза проводится дальнейший диагностический поиск. Уникальность оказания медицинской помощи в нашей больнице заключается в максимальном приближении всех оказываемых услуг к пациенту. Так и ультразвуковые кабинеты находятся непосредственно в каждом отделении. Оснащены аппаратами экспертного класса с широким спектром диагностических возможностей.
В реанимационных отделениях ультразвуковая аппаратура отвечает самым последним требованиям, мобильные аппараты со всем необходимым набором датчиков, с широким функционалом. Позволяет диагностировать неотложные состояния, пороки развития, состояние сердечно-сосудистой системы, все виды УЗИ.
Наша служба приходит на помощь и самым маленьким, в том числе глубоконедоношенным детям, в отделении патологии новорожденных и недонощенных детей, с самого рождения выявляя особенности строения головного мозга, всех внутренних органов и систем, степень их зрелости и функционирования. Здесь стоит добавить, что у малышей ультразвуковое обследование особенно актуально, так как не приносит им никакого вреда и дискомфорта, при этом можно увидеть организм ребенка абсолютно насквозь до кушетки.
Совершенно немыслимым процесс диагностики без ультразвуковых исследований в отделениях нефрологии и гастроэнтерологии, эндокринологии и нефрологии. К нам поступают дети зачастую с самой сложной патологией, из всех регионов нашей необъятной страны. Всем в 100% выполняются разнообразные, в том числе высокотехнологичные исследования. Наши специалисты имеют большой опыт в диагностике всех заболеваний почек, включая пороки их развития, воспалительных заболеваний, дисплазии развития, кист почек, к большому сожалению, все чаще опухолей почек ка врожденных у детей до 1 года, так и у более старших детей. Наше обновленное оборудование настолько совершенно, что позволяет видеть самые мелкие детали почечной ткани от 1 мм, практически приближаясь к микроскопии. Конечно, для окончательной диагностики некоторых нефритов приходится прибегать к нефробиопсии, которая проводится максимально безопасно под ультразвуковой навигацией.
В отделении гастроэнтерологи ультразвук вносит существенный вклад в диагностике таких серьезных заболеваний кишечника как болезнь Крона, язвенный колит, все чаще желчно-каменной болезни, закупорки мелкими конкрементами желчевыводящих путей, диффузных заболеваний печени, поджелудочной железы.
В отделениях неврологии и нейрохирургии востребованы исследования сосудов головного мозга как поверхностно в области шеи, так и через височное окно непосредственно в полости черепа. Не секрет как омолодились нарушения мозгового кровообращения, вплоть до инсультов в подростковом возрасте. Поэтому наша цель предупредить это грозное состояние, найти особенности и аномалии развития сосудов мозга.
Совершенно особенное место занимает ультразвуковая диагностика в хирургической службе, собственно к которой мы и относимся. Далеко в прошлое ушли времена, когда хирургами приходилось оперировать «вслепую», не зная предварительно что же там в животе. Сейчас перед каждым хирургическим вмешательством проводится УЗИ, чтобы ориентировать хирурга на правильных диагноз, возможную тактику и объем операции. Многие неотложные состояния диагностируют на этапе приемного отделения, но многих неясных пациентов наблюдают в отделении, в том числе с повторными УЗИ, чтобы не упустить ситуацию. Проводится диагностика таких заболеваний как кисты брюшной полости, в частности, варианты удвоения кишечной трубки, опухоли брюшной полости и забрюшинного пространства, нарушения формирования пола, гидронефроз, пузырно-мочеточниковый рефлюкс, варикоцеле, грыжи и многих других. Ведение послеоперационного периода также немаловажный аспект работы, который помогает предупредить и минимизировать возможные осложнения, часто связанные с поздним обращением в стационар.
Безусловно мы работаем не сами по себе, а в тесном контакте со специалистами, обсуждая все детали и цели исследования. Залог нашей успешной работы — это сотрудничество и взаимопонимание между врачами разных специальностей, нацеленное на здоровье детей.
Наши специалисты ультразвуковой диагностики владеют всеми видами ультразвуковых исследований.
-
- Нейросонография
- Ультразвуковое исследование гепатобилиарнолиенальной системы
- Ультразвуковое исследование почек, надпочечников, мочевого пузыря
- Ультразвуковое исследование суставов.
- Ультразвуковое исследование мягких тканей, лимфоузлов.
- Ультразвуковое исследование тимуса
- Ультразвуковое исследование плевральных полостей, легких.
- Ультразвуковое исследование желудка, включая функциональные пробы
- Ультразвуковое исследование тонкого и толстого кишечника
- Ультразвуковое органов репродуктивной системы мальчиков и девочек
- Ультразвуковое исследование сердца
- Ультразвуковое исследование щитовидной железы
- Допплерография брахиоцефальных артерий и вен
- Транскраниальная допплерография интракраниальных артерий
- Ультразвуковая навигация при нефробиопсии, нефростомии, литотрипсии
Заведует отделением ультразвуковой диагностики Лаврова Татьяна Романовна, кандидат медицинских наук, врач высшей квалификационной категории со стажем работы 23 года. В отделении работают 19 врачей, 5 их них имеют степень кандидата медицинских наук, 5 высшую категорию, 1 врач 1 категорию. Особенностью и несомненным плюсом нашего коллектива является сочетание многолетнего опыта с молодой энергией, стремлением с одной стороны передавать опыт, с другой стороны перенимать и учиться, большим интересом к своему делу у всех. Все специалисты проходят курсы повышения квалификации, конференции, конгрессы, постоянно повышают свой уровень и приобретают новые навыки.
Симферополь | Будьте здоровы! — БезФормата
Аппендицит иногда диагностируют не только на ощупь. «Резать к чёртовой матери!» Чем опасен острый аппендицитИ ведь правильно посоветовала Маргарите Павловне, эксцентричной героине «Покровских ворот», её знакомая врач-хирург. Перитонита, осложнения аппендицита, дожидаться действительно не стоит. Чем опасно острое воспаление червеобразного отростка слепой кишки, можно ли его избежать или обойтись без хирургического вмешательства, в чём причина воспаления аппендикса (кожура семечек и неправильное питание — миф или реальность?), выясняли мы у заведующего первым хирургическим отделением симферопольской клинической больницы скорой медицинской помощи №6 Александра ГОЛОМИДОВА. Шесть дней в неделю к нему в отделение направляют всех пациентов крымской столицы с подозрением на аппендицит. По понедельникам таких больных везут в городскую клиническую больницу №7.
До операции— В чём же причина возникновения аппендицита?
— На этот счёт существует много теорий. Сторонники пищевой версии утверждают, что он возникает у людей, отдающих предпочтение продуктам с высоким содержанием белка: мясу, бобам. Сосудистая теория развития аппендицита связана с нарушением кровоснабжения червеобразного отростка. Причиной воспаления последнего может быть и попадание инфекции в организм человека. Не исключают учёные и гельминтную или механическую теорию: проникновение в аппендикс паразитов из кишечника. И всё же общепризнанными остаются сосудистая и алиментарная (вызванная неполноценным питанием) версии. Если бы они были непреложными, 100-процентными, то можно было бы консервативно лечить аппендицит.
— То есть семечки можно есть с кожурой? Это миф, будто она влияет на аппендикс?
— Возможно, каким-то образом кожура закупоривает рудиментарный отросток кишки, вызывая воспаление. Но это лишь вероятность.
— А предотвратить воспаление этого «хвостика» как-то можно?
— Нет. Кому суждено, тот заболеет.
— Звучит как-то безнадёжно, Александр Николаевич. Какие же симптомы аппендицита?
— Основной — симптом Кохера: изначально боли локализуются в области желудка, пупка или по всему животу, затем, через 2-3 часа, они спускаются в правую подвздошную область (бок живота). Эти признаки наблюдаются у 99% пациентов. При их появлении следует сразу же обращаться к врачу. Запущенный аппендицит очень тяжело лечится. У нас сейчас в реанимации лежит больной, который дома терпел боль. Так мы его уже третий раз «открываем и промываем», потому что в брюшной полости уже сформировались абсцессы. А пока весь гной оттуда не вымоем, он не выздоровеет.
— С чем-то можно спутать аппендицит?
— У женщин чаще всего сбивают с толку подозрения на гинекологическую патологию, развитие воспалительных процессов по этой линии. На это указывают порой и боли внизу живота. У мужчин иногда поначалу путают с холециститом (воспалением жёлчного пузыря). Боли в правом подреберье могут возникать у них при высоком расположении и неполном развороте толстого кишечника. В принципе, с любой патологией брюшной полости надо проводить дифференциальную диагностику.
— То есть диагноз ставите не только на ощупь?
— Не только, используем в том числе ультразвуковую диагностику, делаем анализы, для женщин — осмотр гинеколога, иногда (при атипичном расположении отростка, за брюшиной, например) даже возникает необходимость в применении компьютерной томографии, лапароскопии (с помощью прокола в брюшной полости вводят прибор для осмотра). Но в основном, конечно, пальпаторно (ощупыванием).
— Кому чаще удаляете аппендицит — мужчинам или женщинам?
— И тем и другим в равной степени.
— А сезонность этому заболеванию свойственна?
— Строгая сезонность — нет, но весной как-то это происходит чаще.
— А профилактика аппендицита существует?
— Нет.
После неё— Каким образом удаляют червеобразный отросток в Крыму?
— Всё зависит от оснащённости лечебного учреждения. Во всём мире и материковой России в 90% случаев аппендэктомию (операцию по удалению червеобразного отростка слепой кишки) выполняют эндоскопически, то есть через небольшие проколы в теле пациента. В шестой городской больнице мы делаем такие операции в ограниченном количестве в связи с нехваткой необходимого оборудования. И хотя больница включена в программу модернизации здравоохранения Республики Крым на 2014-2015 годы, пока мы его не получили. Для достижения же косметического эффекта мы, конечно, стараемся делать маленький разрез.
— В связи с этим давайте поговорим о послеоперационном шраме. Для девушек очень важна косметика. Могут ли красавицы-пациентки вашего отделения попросить хирурга зашить разрез косметическим швом?
— Понимаете, в аппендэктомии всё зависит от расположения отростка. Если оно типичное, то проблем нет. А бывает, что слепая кишка находится, например, где-то под печенью, так приходится делать разрез больше. Девушкам мы стараемся делать разрез ниже, кожа подвижна, она просто поднимается наверх и растягивается. Выбор доступа — за хирургом. Он же решает, как зашивать рану. Некоторые дамы потом делают на этом месте татуировки. Смягчает рубец процедура электрофореза с лидазой. Её выполняют хирурги по месту жительства.
— А гель «Контрактубекс» помогает смягчить рубцы?
— Да, он обладает рассасывающим действием. Если у человека нет склонности к коллоидообразованию (формированию грубых рубцов), можно достичь определённого эффекта.
— Возникновение аппендицита при беременности несёт опасность для матери и плода?
— Да, если аппендицит приводит к перитониту, то он угрожает жизни матки и плода. Операция по удалению аппендикса у беременных женщин ничем не отличается от обычной. Наркоз ей не вредит, есть и антибиотики, которые можно назначать в этот период. Отличие лишь в более внимательном наблюдении за лечением и диагностикой. Что касается последнего, то разносторонне используют исследования, не ограничиваются неоднократным визуальным осмотром.
В течение 2-3 часов наблюдают серию анализов. Дело в том, что растущая матка и растягивающийся связочный аппарат могут либо симулировать острый аппендицит, либо, наоборот, стирать его симптоматику.
— Правда ли, что аппендикс играет важную роль в иммунологических процессах?
— Правда. В 60-70-е годы прошлого века в Соединённых Штатах Америки была программа по удалению отростка слепой кишки 6-месячным детям во избежание его воспаления в дальнейшем. Но потом выяснили, что аппендикс входит в APUD-систему. APUD-клетки вырабатывают гормоны, лимфоидная ткань, грубо говоря, это миндалины, только в животе. Удаление аппендикса «ударяет» по иммунной системе. Заметили, что проведение аппендэктомии в раннем возрасте повышает вероятность возникновения опухоли толстого кишечника, различных воспалительных процессов. Такие дети хуже переносят даже респираторные инфекции.
— А есть случаи, когда аппендикс необходимо удалять, хотя он не воспалён?
— Бывает (до 20% случаев), что воспаление аппендикса возникает, но организм человека сам справляется с этой проблемой, отграничиваясь от отростка. При этом образуется аппендикулярный инфильтрат (скопление клеточных элементов с примесью крови и лимфы), через 6 месяцев после разрешения которого отросток удаляют в плановом порядке. При возникновении опухоли аппендикса его также удаляют, чтобы он не переродился в рак.
— Когда же наступает выздоровление после острого аппендицита?
— Если всё хорошо, то через 6-7 дней после операции мы выписываем больного из больницы. Если же случай сложный, то следим за самочувствием пациента в условиях стационара до 12-15 дней. Через месяц после удаления отростка до 80% функций человека восстанавливаются. Чтобы не было грыжи, советую не поднимать тяжёлого. Соблюдать диету также рекомендуется. Не стоит кушать то, что вызывает впоследствии неприятные ощущения: мучные изделия, кукурузу, квашеную капусту, овощи, цельное молоко. И, конечно, переедать тоже нельзя. Через полгода после операции можно есть и делать, что душа пожелает.
— Стоит ли носить бандаж после операции?
— Я рекомендую в течение месяца надевать бандаж, если возникает необходимость в поднятии тяжести. Если же можно избежать этого, то носить его не стоит.
Во даёт!29 апреля 1961 года врач шестой советской антарктической экспедиции Леонид Рогозов почувствовал слабость и боли в правой подвздошной области, а также повышение температуры тела. В отсутствие других врачей он поставил себе диагноз — острый аппендицит — и принял решение делать операцию по удалению аппендикса самому себе, так как не было никакой возможности вылететь со станции. Рогозову ассистировали двое сотрудников, подававших инструменты и державшие зеркало у живота. За 1 час 45 минут Рогозов выполнил все необходимые действия и благополучно завершил операцию.
В чём причина женской депрессии
По статистике, женщины в период депрессии в 2-3 раза чаще пытаются совершить самоубийство, чем мужчины. Последние исследования позволили американским учёным приблизиться к пониманию причин возникновения депрессивных состояний у представительниц слабого пола.
В эксперименте, который был проведён специалистами университета Иллинойса, мозг добровольцев анализировали в период эмоционального покоя и в состоянии депрессии. Было установлено, что при психологическом расстройстве у женщин в несколько раз возрастает экспрессия генов-регуляторов глутаматных рецепторов. То есть у женщин при депрессии повышается уровень нейрорегулятора глутамата, являющегося одним из основных возбудителей центральной нервной системы. Что касается мужчин, то у них подобного явления замечено не было. Отметим, что в природе глутамат встречается в различных продуктах, но особую тревогу вызывает искусственно созданный глутамат натрия, который обильно добавляется во многие продукты.
Моему знакомому поставили диагноз «артериальная гипертония», а ему нет и 25 лет. Как он мне сказал, таких сейчас много. Почему же так «помолодели» сердечно-сосудистые заболевания? Виноват человек или экология?
Валентин
п. Грэсовский
Симферопольского района.
— Тот факт, что сейчас сердечно-сосудистыми заболеваниями страдает молодёжь, вызван неправильным образом их жизни, — констатировала доктор медицинских наук, главный научный сотрудник Научного центра сердечно-сосудистой хирургии имени А. Н. Бакулева Ольга Бокерия. — Многие курят, не следят за своим артериальным давлением, несмотря на то, что точно известно: причиной сердечной недостаточности является артериальная гипертензия (стойкое повышение артериального давления от 140/90 мм рт. ст. и выше). Человек, который не меряет своё артериальное давление, не знает своих элементарных показателей: массы тела, роста, окружности талии (особенно это касается корпулентных мужчин и женщин), сколько шагов он проходит в день, какой у него сахар в крови, не заботится о своём здоровье и будущем. Например, известно, что причиной ишемической болезни сердца является атеросклероз (грубо говоря, закупорка сосудов).
А бляшки у нас с вами начинают закладываться уже в 10 лет. У некоторых даже раньше. Представьте, что происходит с сердцем к 40 годам, если не следить за своим здоровьем и есть, что попало. Ещё один аспект, влияющий на работу сердца, — тяжёлые вирусные заболевания типа простуды. В этом году, например, переболевшие гриппом люди часто обращались к специалистам с жалобами на нарушения ритма сердца. Это так называемый миокардит. Если вовремя его не пролечить, то насос, функции которого и выполняет сердце, перестаёт работать. Отсюда и сердечная недостаточность, одышка, аритмия, гипертония у людей в молодом возрасте. Поэтому, чтобы сердце вас не подводило, заботьтесь о себе и родных!
Простой, но эффективный способ омоложения был установлен группой учёных из США и Италии. Для этого достаточно изменить рацион своего питания: на протяжении месяца всего 5 дней питаться низкокалорийными блюдами.
Исследования проводились на базе университета Южной Калифорнии, где грызунам понижали рацион питания в первые дни на 15%, а в последующие — на 50%. Значительный омолаживающий эффект был заметен уже спустя 3 месяца: учёные фиксировали увеличение процессов регенерации клеток и заметное снижение процессов старения. Специалисты заявили, что для поддержания хорошей формы и продления жизни необходимо устраивать не менее 5 постных дней в месяц. Рекомендации диетологов включали в себя употребление овощных супчиков и чая с ромашкой.
В правительстве Крыма признали, что на полуострове «очень высок риск осложнения эпидситуации по полиомиелиту».
Глава Республики Крым Сергей Аксёнов на заседании санитарно-противоэпидемической комиссии по вопросам проведения дополнительных противоэпидемических мероприятий против полиомиелита, гриппа и ОРВИ отметил необходимость повышения мер по профилактике названных инфекционных заболеваний.
— Риск осложнения эпидситуации по полиомиелиту в Крыму очень высок. Нельзя исключать завоз этого опасного инфекционного заболевания на территорию полуострова, особенно с учётом миграционных процессов. В 2013 году охват населения профилактическими прививками против полиомиелита составил 70%, в прошлом году — менее 60%. Для предотвращения осложнения ситуации необходимо реализовать комплекс дополнительных мероприятий. Прежде всего провести дополнительную иммунизацию против полиомиелита детей в возрасте до 5 лет, — сказал он.
По словам Сергея Аксёнова, на данный момент республика «обладает достаточным запасом вакцины».
Ван Гог отрезал себе не целое ухо, а только кусочек его мочки, что практически не больно. Однако до сих пор широко распространена легенда, что художник ампутировал себе всё ухо.
Эта легенда даже отразилась в характеристике поведения больного, который оперирует себя сам либо настаивает на определённой операции — его назвали синдромом Ван Гога.
ниже указана дата, когда материал был опубликован на сайте первоисточника!
🧬 Панкреатит: причины, симптомы и лечение
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Не каждая боль в животе — это панкреатит. И это радует.
Источник: the-challenger.ru
симптомы, лечение, можно ли избавиться навсегда, чем лечить СРК, диета и питание
Сергей Белоножкин
лечил панкреатит, а вылечил СРК
Профиль автораВ апреле 2019 года у меня сильно заболел живот. Таблетки не помогали, и спустя сутки скорая отвезла меня в больницу.
Симптомов было всего два: постоянная острая боль в животе и понос. За первую неделю в больнице я потерял 6 кг и стал весить 54 кг при росте 172 см. После этого я успел сходить в частную клинику, попробовать несколько диет и полежать в еще одной государственной больнице. В конце концов мне поставили окончательный диагноз: синдром раздраженного кишечника.
Синдром раздраженного кишечника — СРК — это расстройство желудочно-кишечного тракта, которое сопровождается болью в животе, чаще ниже пупка. При СРК также может быть понос, запоры, ложные позывы в туалет и вздутие живота. Из-за сильного поноса больные часто теряют в весе.
Клинические проявления синдрома раздраженного кишечника у взрослых — Uptodate
СРК — распространенное заболевание, им болеет примерно каждый десятый человек. У женщин болезнь встречается в два — два с половиной раза чаще, чем у мужчин.
Половые различия при синдроме раздраженного кишечника — Журнал нейрогастроэнтерологии и моторики
Синдром раздраженного кишечника ухудшает качество жизни и часто заставляет человека пересмотреть диету и привычки. Например, в Америке СРК — вторая по популярности причина, почему люди не выходят на работу. На первом месте — простуда.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Причины синдрома раздраженного кишечника
Точная причина синдрома раздраженного кишечника неизвестна. Ученые знают только о факторах, которые способствуют развитию болезни.
Синдром раздраженного кишечника — Клиника Майо
Неправильная работа мышц кишечника. В стенках кишечника находятся мышцы, которые проталкивают пищу. Иногда они могут сокращаться слишком сильно или долго не расслабляться. Это приводит к образованию газа, дискомфорту, боли в животе и поносу. Если мышцы, наоборот, сокращаются слишком слабо, пища задерживается внутри кишечника, из-за чего возникает запор.
Нарушения в нервной системе желудочно-кишечного тракта. У больных с СРК нервы, которые управляют работой кишечника, могут слишком активно реагировать на обычные раздражители. Из-за этого происходит сокращение мышц, что вызывает боль и дискомфорт. Например, если здоровый человек может спокойно пить газированные напитки, то у некоторых людей с СРК они вызовут обострение болезни. Раздражителем не обязательно выступает пища: боль и дискомфорт в животе могут появиться, например, от стресса.
Последствия кишечной инфекции. СРК может возникнуть после пищевых отравлений или специфических кишечных инфекций: сальмонеллеза, холеры, брюшного тифа.
Сильный стресс. Люди, которые испытали сильное потрясение, особенно в детстве, чаще болеют СРК.
УЧЕБНИК
Расскажем, как лечиться грамотно
Курс о том, как выбирать медицинские услуги, лекарства и страховку, чтобы не терять деньги
Начать учитьсяСимптомы синдрома раздраженного кишечника
Синдром раздраженного кишечника сложно диагностировать: диагноз ставят только в том случае, когда исключили все другие возможные причины боли в животе. Предположить СРК можно по следующим симптомам.
Боль или дискомфорт в животе. Болит обычно ниже пупка, но иногда боль ощущается в других отделах живота или вообще не имеет локализации. Боль может быть острой или ноющей, постоянной или возникающей только в ответ на определенные виды пищи.
Кишечные симптомы. Сюда относятся понос, запоры, ложные позывы в туалет и вздутие живота.
Живот при СРК обычно болит ниже пупка, но бывают и исключенияДиагностика синдрома раздраженного кишечника
Чтобы подтвердить диагноз, врач может назначить дополнительные обследования: УЗИ брюшной полости, анализ кала, тест на целиакию, колоноскопию. Они нужны, чтобы исключить другие болезни: целиакию, болезнь Крона, опухоли желудочно-кишечного тракта, панкреатит, аппендицит.
Врачи также обращают внимание на «красные флажки» — симптомы, которые редко встречаются при СРК и, скорее всего, говорят о какой-то другой, более серьезной болезни:
- Кровь в стуле.
- Поносы по ночам.
- Резкая потеря веса.
- Неоднократная беспричинная рвота.
- Трудности с проглатыванием пищи.
- Постоянная боль в животе, которая не сопровождается вздутием, поносом или запором.
Если у вас обнаружили любой из этих симптомов, нужна дополнительная консультация терапевта или гастроэнтеролога.
Лечение СРК
Универсального лечения при СРК не существует: каждому пациенту подбирается индивидуальная терапия. Вылечить болезнь нельзя, но при правильной терапии симптомы могут полностью уйти.
Клинические рекомендации по лечению синдрома раздраженного кишечника — Журнал нейрогастроэнтерологии и моторики
Я выбрал основные направления, в которых лечат синдром раздраженного кишечника. При этом значительная часть лечения СРК — диета, про которую я отдельно расскажу ниже.
Психосоциальная терапия. Если болезнь обостряется при стрессе, врач может порекомендовать обратиться к психотерапевту или психиатру. Это нормальная практика, чтобы научиться проще реагировать на раздражители. На этом этапе психиатр может прописать курс антидепрессантов.
Физические нагрузки. Умеренные нагрузки могут помочь уменьшить симптомы СРК. Это ходьба, растяжка, уборка дома, езда на велосипеде, командные игры. В американском исследовании люди, которые выполняли физические нагрузки по 20—60 минут 3—5 раз в неделю, реже страдали от поноса при СРК.
Лекарства. Единого препарата для лечения синдрома раздраженного кишечника не существует. Врачи оценивают симптомы каждого больного и назначают препараты, которые помогут с ними справиться.
Физическая активность и симптомы СРК — Американский журнал гастроэнтерологии
Для лечения синдрома раздраженного кишечника могут использовать такие группы препаратов:
- Спазмолитики, чтобы расслабить мышцы кишечника и уменьшить боль.
- Противодиарейные, чтобы устранить понос.
- Слабительные, чтобы устранить запор.
- Пеногасители и энтеросорбенты, чтобы избавиться от вздутия живота.
- Антибиотики, чтобы уменьшить симптомы СРК с преобладающим поносом.
- Пробиотики, чтобы восстановить микрофлору кишечника.
- Антидепрессанты для пациентов с депрессией или в случаях, если спазмолитики и противодиарейные не помогают устранить боль.
Диета при синдроме раздраженного кишечника
Питание. При СРК рекомендована диета с исключением FODMAP-продуктов. Эти продукты содержат глютен, лактозу, фруктозу и вещества, которые способствуют газообразованию. Например, при такой диете нельзя употреблять чеснок, лук, яблоки, персики, бананы, сосиски, почти всю выпечку, мед, молочные продукты и алкоголь. Диета с исключением FODMAP-продуктов помогает уменьшить боль и устранить кишечные симптомы: вздутие, понос и запоры.
Как только кишечник успокоится, можно вводить в пищу новые продукты, по одному в неделю. Если проблемы с пищеварением вернутся, пациент будет знать, какой еды следует избегать.
На период обострения я перешел на безглютеновые сладости и перекусы. Это хорошая альтернатива обычным печеньям или хлебцам, только дорогаяПоиск и исключение раздражителей. При СРК важно исключить продукты и события, которые усиливают симптомы болезни. Для этого можно вести дневник и записывать реакцию организма на физические нагрузки, разную еду, смену обстановки. Это поможет узнать, что именно вызывает обострение болезни, чтобы избегать этого в будущем.
Я дневник не вел, но отмечал про себя, что именно вызывало обострение.
Пример дневника питания: в комментарии можно записать реакцию организма на едуКак я лечил СРК
Проблемы с пищеварением у меня начались с университета, 17 лет назад. Тогда гастроэнтерологи диагностировали у меня язвенную болезнь желудка. Язву вылечили, но проблемы остались: по утрам часто болел живот, было вздутие или понос. Я привык так жить и не обращался к врачам.
В апреле 2019 года боль в животе была такой сильной, что я вызвал скорую помощь. Врачи скорой предположили воспаление поджелудочной железы — панкреатит — и отвезли в дежурную больницу. После осмотра хирург подтвердил диагноз и положил меня в стационар.
При поступлении мне сделали рентген брюшной полости, взяли кровь и мочу на анализ. Анализ кала я не сдавал, хотя в выписном эпикризе откуда-то появились его результаты.
В палате мне сделали укол спазмолитика и поставили капельницу с обезболивающим. Боль ушла быстро, с ней исчез и понос. Вечером того же дня я прошел ФГДС и УЗИ органов брюшной полости — ничего критичного врачи не обнаружили.
По результатам обследования мне назначили диету «стол № 5» и рекомендовали наблюдаться у терапевта по месту жительстваВ столовой кормили не по принципу назначенной диеты, а просто давали, что было. Поэтому я просил жену приносить еду по диете. Спустя неделю меня выписали домой, и на следующий день снова заболел живот и появился понос.
Я думаю, что рецидив произошел из-за того, что исчезли уколы и капельницы. Это неудивительно, ведь лечили меня не от СРК.
Как мне поставили СРК
После рецидива пришлось экстренно обращаться к терапевту в поликлинике. Он направил меня к гастроэнтерологу, но ждать нужно было неделю.
Я решил не ждать и пошел к гастроэнтерологу в частную клинику. Врача выбирал сам по отзывам на портале про докторов.
Гастроэнтеролог сразу предположил СРК. Чтобы подтвердить болезнь, он назначил диету с исключением FODMAP-продуктов и несколько анализов:
- Тест на целиакию. Это болезнь, при которой организм не может усваивать глютен. По симптомам целиакия похожа на СРК.
- Анализы, чтобы исключить воспалительные заболевания кишечника: язвенный колит и болезнь Крона.
- Общий анализ кала.
Этот визит дал мне больше, чем неделя в больнице: я исключил FODMAP-продукты, начал принимать антибиотик и спазмолитик. За лекарства заплатил 1300 Р.
10 606 Ря потратил на лечение СРК
Мне стало намного лучше, пищеварение почти нормализовалось: живот болел лишь время от времени после еды. Сладости я стал покупать только безглютеновые — это ударило по карману. Такие печенья в среднем в пять-шесть раз дороже обычных.
Как я лежал в гастроэнтерологии
Меня пугал вес в 54 кг, поэтому я решил обратиться в областную больницу. Там меня положили в гастроэнтерологию.
Во второй больнице подход был намного строже — анализы крови и кала брали несколько раз в течение недели. Мне назначили физраствор, спазмолитик, витамины, антибиотик, успокоительное и ферменты, чтобы улучшить пищеварение.
Больница оказалась намного опрятнее предыдущей. Новое здание, чистые палаты, людей мало. А главное, кормили в соответствии с моей диетой. В столовой надо было сказать номер диеты, чтобы получить первое, второе и кипяток для чая. Если не наелся — давали добавки без лишних вопросов. Еда была вкусная: разрыв шаблона про ужасное больничное питание.
Моя палата на четыре места. Со мной лежал всего один человек — обследовался для операции. Женские палаты были заполнены под завязкуЯ не кулинар и не могу сказать, чем именно кормили. В рационе точно были нежирные супы и паровые котлеты
Вот какие обследования я прошел:
- УЗИ органов брюшной полости.
- ФГДС и ректороманоскопию.
- Анализы на целиакию.
- Анализ кала на содержание углеводов.
Также назначили консультацию у генетика. Он обнаружил частичную непереносимость лактозы: анализ кала показал повышенное содержание углеводов.
К концу недели в больнице у меня перестал болеть живот. Есть приходилось строго по диете, но это было оправданно. Я жил и ел по расписанию, только вот вес стоял на месте. Но я был спокоен: он хотя бы перестал падать.
Назначенные генетиком анализы обошлись в 2640 Р. Так мы еще раз исключили целиакию и нашли проблемы с переносимостью лактозы. Теперь живот болит намного реже, так как я избегаю молочных продуктовЧто изменилось после выписки
При выписке мне назначили успокоительное «Просульпин» и рекомендовали меньше тревожиться. Вплоть до смены места работы, если там приходится много нервничать. Также строго ограничили физические нагрузки — пришлось перестать заниматься спортом, я оставил только зарядку по утрам.
Еще врач сказала, что можно обратиться к психологу для работы над самоконтролем в стрессовых ситуациях. Самостоятельно такие проблемы тяжело решить, но я не стал записываться к специалисту. Попытался разобраться в себе и изменить подход к раздражителям.
Например, я стал спокойнее вести себя за рулем: не психую, если кто-то подрезал на дороге. Музыку в машину выбираю спокойную, типа джаза. Сейчас даже могу убедить себя в том, что когда люди грубы со мной, это не личное отношение, а результат их жизненных проблем. Поэтому к ним нужно относиться спокойнее.
Через два месяца после выписки я стал раз в несколько дней добавлять один новый продукт в рацион и смотреть на реакцию организма. Так я ушел от безглютеновой диеты, но все еще не могу есть некоторые молочные продукты. Например, спокойно переношу сыр и обезжиренный творог, но кефир и пломбир вызывают обострение болезни.
Сейчас каждое утро у меня начинается с зарядки и овсяной каши на воде. Раньше с утра не мог заставить себя съесть хоть что-то, а первый прием пищи был в обед.
Питаюсь я свободно: могу есть бургеры, пиццу, котлеты, жареную картошку. К безглютеновой диете не возвращаюсь: кишечник нормально реагирует на обычные сладости и выпечку. Избегаю только молочных продуктов, фасоли, кукурузы и пирогов с курагой или черносливом. Если съем — моментально чувствую позывы в туалет.
Медикаментозное лечение мне почти не требуется. Раз в полгода или реже я повторяю курс успокоительного по рекомендации врача. Вес вернулся к отметке 62 кг и остается неизменным.
Сколько я потратил на лечение
За все время я потратил деньги на анализы, лекарства и консультацию у гастроэнтеролога. Общие анализы крови и кала и большинство лекарств в больницах были бесплатные. Потратиться пришлось только на некоторые тесты и препараты.
Сколько денег ушло, чтобы вылечить обострение СРК
Анализ крови на иммуноглобулины
2200 Р
Анализ на воспалительные заболевания кишечника
1780 Р
Анализ на целиакию
1092 Р
«Альфа Нормикс»
830 Р
Прием у гастроэнтеролога
815 Р
«Мовипреп» для подготовки к ФГДС
720 Р
«Пробиолог» 180 мг
563 Р
«Необутин» 300 мг (тримебутин)
470 Р
«Колофорт»
444 Р
Анализ на целиакию
440 Р
Общий анализ кала
424 Р
«Просульпин» 50 мг, 3 упаковки
291 Р
«Мезим Форте» 10 000
180 Р
Забор крови из вены
110 Р
«Панкреатин» (вместо «Мезима»)
46 Р
Всего потрачено на анализы и лекарства
10 606 Р
Запомнить
- Синдром раздраженного кишечника — расстройство кишечника, которое сопровождается болью в животе, вздутием, запорами или поносом.
- Синдром раздраженного кишечника диагностируют только в том случае, если исключили другие причины боли в животе.
- Лечат СРК с помощью диеты, исключения раздражителей, работы со стрессом. Медикаменты назначают только для того, чтобы устранить симптомы.
- При СРК рекомендуют диету с исключением FODMAP-продуктов, согласно которой придется перейти на пищу без глютена, лактозы и фруктозы. Это доставит сложности при готовке, а сладости без глютена ударят по карману.
- У многих людей стресс усугубляет течение СРК. Поэтому врач может порекомендовать сменить место работы, избегать стрессовых ситуаций или записаться к психотерапевту.
У вас тоже была болезнь, которая повлияла на образ жизни или отношение к ней? Поделитесь своей историей.
Аппендицит | Диагностика и лечение
Как диагностируют аппендицит у детей?
Диагностика аппендицита у детей будет включать полную историю болезни и физическое обследование. Также может включать:
Другие диагностические тесты аппендицита для детей могут включать:
- Анализы крови: Эти анализы проводятся для оценки инфекции или для определения проблем с другими органами брюшной полости, такими как печень или поджелудочная железа.
- Общий анализ мочи: Этот тест выявляет любые инфекции мочевого пузыря или почек, которые могут имитировать симптомы аппендицита.
Как лечат аппендицит у детей?
Специфическое лечение аппендицита будет назначено лечащим врачом вашего ребенка на основании следующего:
- Степень проблемы
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- заключение хирурга и других медицинских работников, участвующих в уходе за ребенком
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- ожиданий по ходу задачи
- Ваше мнение и предпочтения
Из-за вероятности разрыва инфицированного аппендикса и возникновения тяжелой, опасной для жизни инфекции, медицинские работники часто рекомендуют удалить аппендикс во время операции.
Что происходит во время операции на аппендиксе у детей?
Приложение можно удалить двумя способами:
- Открытый метод. Под анестезией делается разрез в правой нижней части живота. Хирург находит аппендикс и удаляет его. Если аппендикс разорван, можно установить небольшую дренажную трубку, чтобы гной и другие жидкости, находящиеся в брюшной полости, могли вытечь. Трубка будет удалена через несколько дней, когда хирург почувствует, что инфекция брюшной полости утихла.
- Лапароскопический метод. Эта процедура использует несколько небольших разрезов и камеру, называемую лапароскопом, чтобы заглянуть внутрь живота во время операции. Под анестезией инструменты, которые хирург использует для удаления аппендикса, вводятся через небольшие надрезы, а лапароскоп вводится через другой разрез. Этот метод обычно не применяется при разрыве аппендикса.
После операции детям нельзя есть или пить в течение определенного периода времени, чтобы кишечник мог зажить.Жидкости попадают в кровоток через маленькие пластиковые трубки, называемые капельницами, до тех пор, пока вашему ребенку не разрешат начать пить жидкость. Ваш ребенок также будет получать антибиотики и лекарства через капельницу, чтобы помочь ему чувствовать себя комфортно. Со временем детям будет разрешено пить прозрачные жидкости (например, воду, спортивные напитки или яблочный сок), а затем постепенно переходить к твердой пище.
Всегда ли необходима немедленная операция, если у ребенка аппендицит?
Медицинские работники могут порекомендовать безоперационное лечение разорванного аппендикса, если абсцесс вмещен и ребенок стабилен.В некоторых случаях, когда аппендикс разорвался и образовал локализованный абсцесс, врач может порекомендовать не удалять аппендикс сразу. Вместо этого ваш ребенок может получать лечение внутривенными антибиотиками через внутривенный катетер (называемый периферически вводимым центральным катетером или линией PICC) в течение примерно 10–14 дней. Это может быть выполнено одновременно с дренированием абсцесса под контролем КТ или УЗИ. Это позволяет разрешить инфекцию и воспалительный процесс.Через шесть-восемь недель вашему ребенку будет сделана плановая (плановая) интервальная аппендэктомия.
Ребенку с разрывом аппендикса придется оставаться в больнице дольше, чем ребенку, чей аппендикс был удален до разрыва. Некоторым детям необходимо будет принимать антибиотики внутрь в течение периода времени, указанного врачом, после того, как они вернутся домой.
Что происходит после выписки моего ребенка из больницы?
Ваш врач обычно рекомендует, чтобы ваш ребенок не поднимал тяжести, не занимался контактными видами спорта или не занимался домашним хозяйством в течение нескольких недель после операции.
Если слив все еще присутствует, когда ваш ребенок идет домой, ему не следует принимать ванну или плавать, пока слив не будет удален. Вашему ребенку может потребоваться принимать антибиотики дома, чтобы бороться с инфекцией в брюшной полости. Вам дадут рецепт на обезболивающее, чтобы ребенок мог принимать дома, чтобы он чувствовал себя комфортно. Некоторые обезболивающие могут вызвать у ребенка запор, поэтому спросите своего врача или фармацевта о любых побочных эффектах, которые может вызвать лекарство.
Движение после операции вместо того, чтобы лежать в постели, может помочь предотвратить запор.Употребление фруктовых соков и употребление фруктов, цельнозерновых злаков, хлеба и овощей после перехода на твердую пищу также может помочь при запоре. У большинства детей, которым удалили аппендикс, долгосрочных проблем не будет.
Информация о здоровье детей: Аппендицит
Аппендикс находится в нижней правой части живота (живот). Он довольно маленький и является нормальной частью кишечника, но не считается, что он играет важную роль в организме.
Аппендицит — это воспаление аппендикса. Воспаление чаще всего вызывается тем, что небольшой твердый кусок фекалий (фекалий) застревает в трубке аппендикса. Если аппендикс воспален, обычно необходимо удалить его с помощью операции, называемой аппендэктомией ( uh-pen-deh-sect-a-me ).
Любой может заболеть аппендицитом, но чаще всего он возникает у детей старшего возраста и подростков. Аппендицит редко бывает у людей в возрасте до пяти лет. Как обычное заболевание, это может произойти случайно у нескольких членов семьи — это не генетическое заболевание.
Признаки и симптомы аппендицита
Есть много разновидностей симптомов аппендицита. Симптомы могут включать:
- боль, которая начинается вокруг пупка, затем перемещается в правую часть живота
- лихорадка
- рыхлый фекалий
- тошнота и иногда рвота
- потеря аппетита.
Когда обращаться к врачу
Если вы подозреваете, что у вашего ребенка аппендицит, обратитесь к терапевту или в местное отделение неотложной помощи.Диагноз аппендицита важен, потому что воспаление вызывает опухание аппендикса, а иногда его содержимое может просачиваться в желудок. Это может вызвать у вашего ребенка сильное заболевание.
Если ваш ребенок испытывает сильную боль, которая усиливается при движении или прикосновении к животу, немедленно обратитесь в местное отделение неотложной помощи.
Как диагностируется аппендицит?
Врач попросит рассказать историю симптомов и болезни вашего ребенка. Они осмотрят вашего ребенка, проверив место боли и надавив на живот.
Иногда бывает сложно определить причину боли в животе, поскольку существует множество возможных причин. Если врач не уверен, что это аппендицит, он может оставить вашего ребенка в больнице и наблюдать за ним, чтобы увидеть, ухудшатся ли его симптомы. Иногда будут проводиться тесты, чтобы помочь тренироваться что происходит, но эти тесты не всегда полезны или надежны.
Вашему ребенку может потребоваться УЗИ или рентген, чтобы сделать снимок брюшной полости. Врач также может сделать анализ крови, чтобы найти признаки инфекции или воспаления.В случаях, когда дети болеют и неясно, почему, ваш врач может порекомендовать операция по проверке аппендикса, даже если они не уверены, что оно воспалено.
Лечение аппендицита
В большинстве случаев аппендицита требуется операция, называемая аппендэктомией. Аппендикс обычно удаляется с помощью замочной скважины с тремя небольшими прорезями длиной около 1-2 см каждый, сделанными в разных частях живота вашего ребенка. В редких случаях открытая операция может потребоваться через разрез большего размера.
Когда будет поставлен диагноз аппендицита, вашему ребенку назначат антибиотики. Антибиотики предотвратят обострение аппендицита у вашего ребенка, пока он ждет операции.
До операции
Хирург, анестезиолог (врач, который укладывает вашего ребенка спать во время операции) и медсестры объяснят вам все процедуры до их начала. Если у вас есть какие-либо вопросы или что-то неясное, попросите персонал объяснить столько раз, сколько потребуется.
После операции
После операции вашему ребенку можно ввести лекарство прямо в вену через капельницу (внутривенная или внутривенная терапия), чтобы избавиться от плохого самочувствия или рвоты.
Вашему ребенку может потребоваться обезболивающее, а некоторым будут вводить антибиотики через капельницу, чтобы предотвратить инфицирование раны.
Время, в течение которого ваш ребенок будет находиться в больнице, зависит от того, что будет обнаружено во время операции. Некоторые дети могут пойти домой на следующий день после операции, большинству — через пару дней, а некоторым нужно будет пролежать в больнице пять или более дней.
Еда и питье
После операции вашему ребенку будут вводить жидкости через капельницу до тех пор, пока он не сможет снова есть и пить.Это может быть через четыре-шесть часов после операции.
Врачи скажут вам, когда и что вашему ребенку можно есть и пить. Очень важно следовать инструкциям персонала. Возможно, в кишечнике не должно быть еды или жидкости, чтобы он мог отдохнуть после операции.
Уход на дому
Когда ваш ребенок приходит домой из больницы, ему следует:
- Не ходите в школу в течение одной недели и избегайте занятий спортом в течение двух недель, но это время будет зависеть от того, насколько болен ваш ребенок.Всегда спрашивайте своего хирурга, если вы не уверены.
- Иметь возможность есть и пить как обычно.
- Иметь возможность принимать душ и ванну как обычно.
- Боль минимальна. Вы можете назначить парацетамол или ибупрофен в соответствии с указаниями, если ваш ребенок испытывает боль. Смотрите наш информационный бюллетень Обезболивание для детей.
- Все швы рассасываются, и вам сообщат, что делать с повязками, которые есть у вашего ребенка.
Последующая деятельность
После того, как вы выпишетесь из больницы, вашему ребенку назначат повторный прием, чтобы он вернулся к хирургу.
Существует небольшой риск развития инфекции или непроходимости кишечника после разрыва аппендикса. Обратитесь к терапевту или отвезите ребенка в местное отделение неотложной помощи, если:
- у вашего ребенка стойкая лихорадка (выше 38,5 ° C)
- рана начинает выглядеть инфицированной (например, она выглядит красной и воспаленной, появляются выделения или становятся более болезненными)
- у вашего ребенка усиливается боль, но не контролируется парацетамолом или ибупрофеном.
Ключевые моменты, которые следует запомнить
- Диагноз аппендицита важен, потому что лопнувший аппендикс может серьезно ухудшить состояние ребенка.
- Аппендэктомия — это операция по удалению аппендикса. Приложение не приносит телу пользы.
- Ваш ребенок будет находиться в больнице от одного до пяти дней в зависимости от тяжести инфекции аппендикса.
- Вернувшись домой из больницы, обратитесь к своему хирургу, если вы считаете, что у вашего ребенка развивается инфекция.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Как узнать, есть ли у моего ребенка аппендицит или просто гастро?
Иногда бывает трудно сказать, что именно вызывает боль в животе у ребенка из-за многих симптомов гастро и аппендицита перекрывать.Как правило, боль будет только в правой части тела вашего ребенка. желудок, если это аппендицит, и любая рвота или диарея будут умеренными.
Если у вашего ребенка сильная боль или постоянные симптомы, см. ваш терапевт.
Что такое мезентериальный аденит?
Мезентериальный аденит возникает, когда лимфатические узлы в живот увеличивается в ответ на инфекцию — чаще всего вирусную. Это вызывает боли в животе. Симптомы мезентериального аденита аналогичны симптомы раннего аппендицита, но не прогрессируют таким же образом.
Каковы риски операции по удалению аппендикса?
Все операции имеют определенные риски, связанные с
их, например, риск кровотечения или инфекции. Осложнения из-за операции на аппендиксе встречаются редко. Поговорите со своим хирургом и анестезиологом о любых проблемах, которые вас беспокоят.
имеют.
Разработано хирургическим отделением Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в августе 2020 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Аппендицит | Детская больница Пейтон Мэннинг
Для информации звоните 317-338-8857
Что такое аппендицит?
Аппендицит — это воспаление и инфекция аппендикса, маленького трубчатого органа, прикрепленного к толстому кишечнику. Аппендикс находится справа внизу живота.Аппендицит возникает в результате закупорки аппендикса из-за засохшей слизи, твердого стула, паразитов или других инородных тел. Когда возникает закупорка, когда он больше не может стекать в толстую кишку и когда аппендикс набухает, пациент может жаловаться на боль в животе, потерю аппетита и тошноту. По мере того как отек продолжается, кровоснабжение аппендикса нарушается, вызывая воспаление, инфекцию и, в конечном итоге, перфорацию (разрыв). Если не лечить, инфекция может распространиться и привести к перитониту, опасной для жизни инфекции брюшной полости.
Каковы симптомы аппендицита?
Существует широкий спектр симптомов, и не у всех детей проявляются все симптомы. К наиболее частым симптомам относятся:
- Боль, которая обычно начинается в центре живота, вокруг пупка, а затем распространяется вниз и вправо, около области аппендикса. Обычно это ухудшается со временем, когда вы двигаетесь, делаете глубокие вдохи, кашляете, чихаете и прикасаетесь к этой области. Детям дошкольного возраста часто трудно описать место боли.
- Отсутствие голода
- Тошнота и рвота
- Лихорадка и озноб
- Диарея или запор
- Мочевые симптомы, такие как частое мочеиспускание и боль при мочеиспускании
Как диагностируется аппендицит?
Медицинский анамнез, медицинский осмотр, лабораторные исследования и визуализирующие исследования, как указано, используются для постановки диагноза. Ваш ребенок может пройти:
- Анализы крови — они используются для оценки инфекции или определения проблем с другими органами брюшной полости, такими как печень или поджелудочная железа.
- Общий анализ мочи — это делается для диагностики инфекции мочевого пузыря или почек, которые имеют симптомы, похожие на аппендицит.
- УЗИ брюшной полости — в этой процедуре используются звуковые волны для получения снимков внутренней части тела.
- Компьютерная томография (КТ) — эта процедура использует рентгеновские лучи для получения снимков множества различных частей тела. Аппарат делает снимки очень маленьких частей сканируемой части тела.
Как лечится аппендицит?
Аппендицит неперфорированный
Лечение аппендицита — удаление аппендикса (аппендэктомия).Пациенты получают антибиотики как до операции, так и после нее. Почти во всех случаях выполняется лапароскопическая операция, а не открытая операция. Этот метод включает в себя несколько небольших разрезов на животе и установку очень маленькой камеры и хирургических инструментов. Затем детский хирург удаляет аппендикс с помощью инструментов. Если аппендикс не перфорирован, большинство детей могут отправиться домой из больницы в течение 24-48 часов и вернуться в школу через неделю.
Перфорированный аппендицит
Если аппендикс вашего ребенка перфорирован, аппендэктомия может быть выполнена лапароскопически или открытой операцией.Приемлем любой подход, и часто хирург принимает решение о том, что, по его мнению, лучше всего подходит для вашего ребенка. Затем ребенку назначают расширенный курс антибиотиков, который можно пройти дома, если в остальном ребенок чувствует себя хорошо.
Перфорированный аппендицит с абсцессом
Иногда, когда аппендикс перфорирован и инфекция локализуется в одной области, образуется абсцесс. Ваш хирург примет решение приступить к немедленной аппендэктомии или дренированию инфекции (абсцесса), внутривенному (IV) введению антибиотиков и отсроченной аппендэктомии.Чрескожный (через кожу) дренаж выполняется с помощью радиологической визуализации, чтобы помочь провести небольшую трубку через кожу в инфицированный участок. Затем примерно через 6-8 недель после лечения инфекции выполняется аппендэктомия.
Как долго мой ребенок будет в больнице?
Ребенок с неперфорированным аппендицитом обычно находится в больнице в течение 1-2 дней после операции.
Ребенку с перфорированным аппендицитом может потребоваться госпитализация на срок до одной недели или дольше.Ребенок должен оставаться в больнице до:
- Питание
- Отсутствие высокой температуры в течение как минимум 24 часов
- Можно ходить в коридор
- Боль купируется пероральными обезболивающими
- В отдельных случаях для определения продолжительности лечения используются лабораторные тесты
Каковы долгосрочные перспективы?
Дети могут жить нормальной жизнью без аппендикса, без изменений в диете, физических упражнениях или образе жизни.
Лечение и лечение острого аппендицита
Острый аппендицит — это воспаление аппендикса, вызванное инфекцией (Bruce and Finlay, 1997).
Аннотация
ТОМ: 100, ВЫПУСК: 43, НОМЕР СТРАНИЦЫ: 34
Никола Бристоу, Р. Н., младшая хирургическая сестра, Госпиталь Восточного Суррея, Суррей
Известно, что это одно из наиболее распространенных хирургических состояний, которым страдает около семи процентов населения (Hardin, 1999). Заболевание может поражать людей любого возраста, но чаще всего встречается у молодых людей из развитых стран (Bruce and Finlay, 1997).
Около 150 человек ежегодно умирают в Англии и Уэльсе от острого аппендицита (Duncan and Stoddard, 1992), причем большинство смертей приходится на старшую возрастную группу.Основная причина смерти — задержка постановки диагноза (Duncan and Stoddard, 1992), приводящая к перфорации аппендикса с последующим перитонитом. Лечение заключается в хирургическом удалении аппендикса (Dunlop, 2002). Своевременная диагностика и направление к хирургу снижает риск перфорации и предотвращает осложнения (Hardin, 1999).
Патология
Аппендикс расположен в правой подвздошной области живота. Он прикрепляется к слепой кишке, то есть к области соединения тонкой и толстой кишки (рис. 1).Полный термин для отростка — червеобразный отросток.
Аппендикс описан Tortora и Grabowski (1993) как скрученная спиральная труба длиной около 8 см. Нормальный отросток имеет диаметр 6 мм или меньше (Hardin, 1999). Если он больше, вероятно, у пациента аппендицит.
У большинства людей аппендикс расположен во внутрибрюшинной области, но исследования показали, что 30 процентов могут находиться в тазовой области, скрытой от передней части брюшины.Это может изменить клинические проявления болезни (Hardin, 1999).
Аппендикс не является жизненно важным органом и не выполняет определенных функций в организме, но может заболеть. Если его не лечить, он может лопнуть и вызвать перитонит, инфицировать другие органы и иногда привести к смерти (Национальная информационная служба по заболеваниям пищеварительной системы, 2004).
Причины
Не всегда известно, как воспаляется аппендикс, но основная причина — непроходимость.Примерно в 40% случаев это происходит из-за затвердевших фекалий (NDDIC, 2004). Расположение аппендикса между соединением тонкой и толстой кишки означает, что он может быть заблокирован фекалиями. Если фекалит блокирует просвет аппендикса, слизь и гной не могут стекать в слепую кишку. Это может привести к расширению и перфорации аппендикса, в результате чего фекалии попадают в брюшную полость, вызывая перитонит.
Обструкция может также возникать из-за рака слепой кишки. Аппендикс — наиболее частое место для карциноидных опухолей.Подавляющее большинство из них доброкачественные, но если они больше 2 см, они могут проникнуть в стенку аппендикса и распространиться (Dunlop, 2002).
Признаки и симптомы
Признаки и симптомы аппендицита у разных пациентов различаются (Irving and Jones, 1998). Боль в животе — самый частый симптом. Специфические характеристики боли в животе и других сопутствующих симптомов оказались надежными индикаторами острого аппендицита (Hardin, 1999). Некоторые исследования также показывают, что внезапное начало боли в эпигастрии или околопупочной области может наблюдаться менее чем у 50% пациентов с аппендицитом (Irving and Jones, 1998).У остальных пациентов наблюдаются различные паттерны боли (Bruce and Finlay, 1997).
Потеря аппетита, тошнота и рвота обычно связаны с аппендицитом (Hardin, 1999), так же как изменение привычки кишечника со склонностью к запорам (Bruce and Findlay, 1997).
Температура у пациента может быть нормальной или немного повыситься. Пульс может учащаться, а язык обычно покрыт шерстью и влажен (Colmer, 1986). Количество лейкоцитов (лейкоцитов) может быть выше 10 000 / м3 (Irving and Jones, 1998).
Отмеченная боль
Когда аппендикс скрыт от передней брюшины, обычные признаки и симптомы могут отсутствовать. Боль и болезненность могут возникать в других местах, кроме правого нижнего квадранта (Hardin, 1999). Боль может не быть локализованной, особенно у детей. Болезненность может быть диффузной или отмеченной только при ректальном или тазовом исследовании (Irving and Jones, 1998).
Пациент с тазовым отростком может не показывать абдоминальных признаков, но ректальное исследование может выявить болезненность (Hardin, 1999).
Аппендицит с перитонитом
Перфорация аппендикса — главный источник риска, ведущего к осложнениям. Перфорация возникает, когда трубка от аппендикса блокируется. Исследования показывают, что 20 процентов пациентов, перенесших операцию по поводу аппендицита, имеют разрыв аппендикса (Peterson, 2002).
Если перфорация возникает при остром аппендиците, фекалии могут попасть в брюшную полость, вызывая перитонит. Перитонит — это воспаление брюшины, которое вызывается бактериями, мигрирующими через поврежденную стенку и заражающими брюшную полость (Dunlop, 2002).
Хардин (1999) объясняет, что диагностика перфорированного отростка обычно легче, чем диагностика неперфорированного отростка. Это связано с более специфическими симптомами (вставка 1). В результате короткий период наблюдения в больнице в некоторых случаях не увеличивает риск перфорации, но может повысить и улучшить диагностическую точность.
Расследования
При подозрении на аппендицит необходимы следующие исследования (Hardin, 1999; Irving and Jones, 1998):
— Необходимо тщательное системное обследование брюшной полости.Это наиболее точный способ диагностики аппендицита, который будет выполняться членом хирургической бригады;
— Необходимо проверить количество лейкоцитов. В 80% случаев уровень будет повышен;
— Ультразвук и компьютерная томография используются редко.
Диагностика
Признаки и симптомы острого аппендицита у разных людей различаются, что может затруднить диагностику. Количество состояний, которые можно диагностировать на основании острой боли в правой подвздошной ямке, огромно (Duncan and Stoddard, 1992).
Поскольку аппендикс не выполняет очевидных функций в организме, удаление органа будет безопаснее, если какой-либо из симптомов указывает на аппендицит, чем ждать дальнейших признаков, подтверждающих диагноз.
Тазовое обследование следует проводить всем женщинам с болями в животе, поскольку гинекологические состояния могут имитировать аппендицит.
Лечебные процедуры
Аппендэктомия — лучшее и наиболее распространенное лечение аппендицита. Обычно это выполняется лапароскопическим хирургическим вмешательством.Косой разрез делается в области правой подвздошной ямки, рассекая, а не разрезая мышцы, чтобы получить доступ к брюшине (Colmer, 1986). Пациентам следует назначать антибиотики в качестве лечебной или профилактической терапии в зависимости от тяжести случая (Colmer, 1986).
Около 20% пациентов с симптомами аппендицита, перенесших аппендэктомию, имеют нормальный аппендикс (Hardin, 1999). Несмотря на эту статистику, считается, что своевременное лечение важно для предотвращения заболеваемости и смертности.
Последствия для медсестер
— Предоперационная помощь
Важно подготовить пациента за несколько часов до операции. Пациент может обезвоживаться из-за таких симптомов, как рвота. Может потребоваться внутривенное введение жидкости. Жизненные показатели пациента следует регистрировать каждые 2-4 часа. Медсестра не должна прикладывать тепло к области боли, пока пациент ожидает диагноза, так как это может вызвать разрыв аппендикса (вставка 2).
Анальгезию не следует вводить перед обследованием, так как это может привести к неточному диагнозу, так как боль может утихнуть и обследование будет неэффективным.Также следует избегать применения вспомогательных средств, так как индуцированная перистальтика может вызвать перфорацию. Если был диагностирован аппендицит, перед лечением следует назначить регулярную анальгезию, обычно опиоидные препараты, в зависимости от степени боли, чтобы пациенту было комфортно. Они могут беспокоиться, поэтому медсестра или хирургическая бригада должны полностью объяснить им процедуру и ответить на любые вопросы. Место операции будет вымыто и побрито перед операцией, в зависимости от местных процедур.
— Послеоперационный уход
Степень боли пациента необходимо оценивать с помощью шкалы боли.Затем можно назначить соответствующее обезболивающее. Жизненно важные показатели следует регулярно контролировать каждые полчаса в течение двух часов после операции, ежечасно в течение двух часов и, если они стабильны, каждые четыре часа, пока пациент выздоравливает в больнице.
Если пациенту была произведена прямая аппендэктомия, хирургическая бригада должна осмотреть пациента после выздоровления и решить, когда ему можно есть и пить.
Во время операции мог быть установлен дренаж. В таком случае производительность слива следует регистрировать каждые 24 часа.Дренаж можно удалить при минимальном дренаже — обычно 50 мл или меньше.
С раной следует обращаться в асептических условиях. Если на рану наложена сухая повязка, менять ее нужно каждые 1-2 дня. Клипсы / швы следует снимать через 10 дней после операции. Пациент может пойти домой с ними, и участковая или практикующая медсестра сможет их снять. Если были наложены рассасывающиеся швы, в этом нет необходимости, хотя осмотр раны уменьшит беспокойство. Перед выпиской пациент должен знать, как лечить рану, и знать, с кем ему следует связаться в случае возникновения опасений.
Пациенту следует рекомендовать как можно скорее вставать и вставать с постели, чтобы предотвратить образование эмболов. Антикоагулянты обычно вводят в виде подкожных инъекций перед операцией и после операции. Следует надевать чулки, предотвращающие эмболию. Если перитонит развился, послеоперационное ведение пациента продлится дольше, но будет следовать тем же принципам.
Пациент не сможет начать прием пищи и жидкости в течение нескольких дней, это необходимо для восстановления нормальной функции кишечника.Период выздоровления почти всегда проходит гладко, и пациент быстро выздоравливает (Colmer, 1986). Пребывание в больнице пациентов, перенесших неосложненную аппендэктомию, обычно составляет 2-3 дня. В большинстве случаев пациента выписывают, когда его температура становится нормальной и кишечник снова начинает функционировать (Peterson, 2002).
Люди могут жить полноценной жизнью без аппендикса. В изменении диеты, физических упражнений или других факторов образа жизни нет необходимости (NDDIC, 2004).
Заключение
Аппендицит — это заболевание, которое широко распространено в развитых странах и должно иметь минимальные осложнения.Оперативное вмешательство следует проводить без промедления. Если не лечить, существует риск перитонита, который является основным осложнением этого состояния.
Медицинская осведомленность об аппендиците улучшилась, и осложнения стали менее распространенными. При использовании лапароскопической хирургии выздоровление происходит быстро.
— Определите, где находится приложение
— Распознавать признаки и симптомы аппендицита
— Общие сведения о предоперационном и послеоперационном уходе за пациентом с аппендицитом
— Знайте возможные осложнения для этих пациентов
НАПРАВЛЯЕМЫЕ ОТРАЖЕНИЯ
Каждую неделю Nursing Times публикует статьи с инструкциями, которые помогут вам с CPD.После прочтения статьи используйте следующие пункты, которые помогут вам написать свое отражение:
— Напишите, почему вы решили прочитать эту статью и какое отношение она имеет к вашей работе;
— Каковы основные положения статьи о патологии отростка;
— Подумайте, как вы могли бы использовать эту информацию, чтобы ответить на вопросы пациентов о приложении;
— Обозначьте важные аспекты предоперационного и послеоперационного ухода;
— Кратко опишите, как вы будете использовать эту информацию в своей практике.
Эта статья прошла двойное слепое рецензирование.
Статьи по теме и ссылки на соответствующие веб-сайты см. На сайте www.nursingtimes.net
Клинические особенности и профилактика поздней диагностики детского аппендицита | Неотложная медицина | Открытие сети JAMA
Ключевые моментыВопрос Какие клинические особенности связаны с поздней диагностикой детского аппендицита и в какой степени отсрочку можно предотвратить?
Выводы В этом исследовании случай-контроль с участием 748 детей, у тех, у кого была отсроченная диагностика, были менее клинически очевидные симптомы; среди детей, для которых визуализация была бы рентабельной, ее получили от 22% до 61%.
Значение Эти данные позволяют предположить, что неполнота тестирования на аппендицит может составлять значительную часть случаев поздней диагностики аппендицита.
Важность Отсроченная диагностика аппендицита связана с худшими результатами, чем своевременная диагностика, но клинические особенности, связанные с задержкой диагностики, неясны, а степень, в которой отсрочку можно предотвратить, неясна.
Объектив Чтобы определить клинические особенности, связанные с отсроченной диагностикой педиатрического аппендицита, оценить частоту предотвратимой задержки и сравнить результаты отсрочки.
Дизайн, обстановка и участники Это исследование случай-контроль включало 748 детей, лечившихся в 5 педиатрических отделениях неотложной помощи в США в период с 1 января 2010 г. по 31 декабря 2019 г. Участники были моложе 21 года и имели диагноз аппендицита.
Открытия Индивидуальные особенности аппендицита и предварительная вероятность аппендицита измерялись с помощью Калькулятора риска детского аппендицита (pARC).
Основные результаты и мероприятия Пациенты, проходящие лечение, имели отсроченный диагноз аппендицита, определяемый как 2 посещения отделения неотложной помощи, ведущие к постановке диагноза, и обзор случая, показывающий, что у пациента, вероятно, был аппендицит при первом посещении.Пациентам из контрольной группы был проведен один визит в отделение неотложной помощи, в результате которого был поставлен диагноз. Клинические особенности и баллы pARC сравнивали по статусу случай-контроль. Предотвратимость задержки оценивалась как маловероятная, возможная или вероятная. Была определена доля детей с показаниями к визуализации на основе порога экономической эффективности, основанного на фактических данных. Результаты отсроченной диагностики сравнивали по статусу случай-контроль, включая продолжительность пребывания в больнице, перфорацию и несколько хирургических процедур.
Результаты Всего 748 детей (средний возраст [SD] 10.2 [4,3] года; 392 мальчика [52,4%]; 427 белых детей [57,1%]) были включены в исследование; 471 (63,0%) имели отсроченный диагноз аппендицита, а 277 (37,0%) не имели отсроченного диагноза. Дети с отсроченным диагнозом реже болели при ходьбе (скорректированное отношение шансов [aOR], 0,16; 95% ДИ, 0,10-0,25), максимальная боль в правом нижнем квадранте (aOR, 0,12; 95% ДИ, 0,07- 0,19) и брюшной защиты (aOR, 0,33; 95% ДИ, 0,21-0,51), и с большей вероятностью имели сложное хроническое состояние (aOR, 2.34; 95% ДИ, 1,05-5,23). Предварительная вероятность аппендицита была на 39–52% ниже у детей с отсроченным и своевременным диагнозом. Среди детей с отсроченным диагнозом 109 случаев (23,1%) можно было предотвратить, а 247 (52,4%), возможно, можно было предотвратить. Указанная визуализация была выполнена у 104 (22,0%) до 289 (61,3%) детей с отсроченным диагнозом, в зависимости от метода вменения недостающих данных о количестве лейкоцитов. Пациенты с отсроченным диагнозом имели более длительную госпитализацию (средняя разница между группами, 2.8 дней; 95% ДИ, 2,3–3,4 дня) и более высокая частота перфораций (ОШ, 7,8; 95% ДИ, 5,5–11,3) и с большей вероятностью перенесли 2 или более хирургических вмешательства (ОШ, 8,0; 95% ДИ, 2,0-70,4) .
Выводы и актуальность В этом исследовании случай-контроль отсроченный аппендицит был связан с первоначально более легкими симптомами, но с худшими результатами. Эти данные свидетельствуют о том, что большинство отсроченных диагнозов можно было предотвратить, по крайней мере, и что многим из этих пациентов не проводилось обследование по показаниям, что дает возможность предотвратить отсроченную диагностику аппендицита у некоторых детей.
Аппендицит — наиболее частое неотложное хирургическое вмешательство у детей. 1 Значительные задержки в диагностике связаны с худшими исходами, особенно с перфорированным аппендицитом. 2 -4 Перфорированный аппендицит связан со значительной заболеваемостью, включая абсцесс брюшной полости, непроходимость тонкой кишки, сепсис, резекцию кишечника, более длительное пребывание в больнице, увеличение числа обращений за медицинской помощью и более высокую стоимость. 5 -8 Поздняя диагностика аппендицита также является основной причиной жалоб в педиатрии о врачебной халатности. 9
Поздняя диагностика аппендицита в отделении неотложной помощи (ED) часто связана с неправильным диагнозом во время более раннего посещения врача. 10 -12 Ошибочно диагностированные состояния включают запор, гастроэнтерит или диагнозы на основе симптомов, такие как рвота или диарея. 11 , 13 , 14 Визуализация может снизить вероятность ошибочного диагноза, но чрезмерное использование компьютерной томографии (КТ) увеличивает риски, связанные с облучением, а использование ультразвукового исследования у пациентов с низкой вероятностью аппендицита имеет высокий уровень как ложных срабатываний, так и неубедительных результатов. 15 -17 Хотя известно, что продолжительность симптомов, возраст и пол связаны с вероятностью позднего диагноза, конкретные симптомы и схемы лечения, связанные с задержками, неясны. 11 , 13 , 18
Понимание того, какие пациенты подвержены риску поздней диагностики, поможет предотвратить такие задержки. Поэтому мы провели исследование случай-контроль, сравнивая детей с отсроченным диагнозом и детей со своевременным диагнозом аппендицита, чтобы оценить клинические особенности, связанные с задержкой, и элементы лечения, которые связаны с потенциально предотвратимой отсрочкой.
Мы провели исследование методом случай-контроль среди детей и молодых людей младше 21 года с аппендицитом. Возможные случаи включали отсроченную диагностику аппендицита, определяемую как 2 посещения отделения неотложной помощи в течение 7 дней, ведущие к постановке диагноза, и обзор случая, показывающий, что у пациента, вероятно, был аппендицит при первом посещении. Случаи были взяты из когорты пациентов, лечившихся от аппендицита, которые посетили 1 из 5 педиатрических отделений в США с 1 января 2010 г. по 31 декабря 2019 г., указанных в базе данных Информационной системы здоровья детей.Педиатрическая информационная система здравоохранения содержит информацию о демографических данных пациента, лекарствах, диагнозах, радиологии и процедурах для отдельно стоящих педиатрических больниц в США. Эти записи могут быть связаны с местными электронными медицинскими записями, что позволяет подробно изучить случай.
Контрольные пациенты были детьми со своевременным диагнозом аппендицита во время их первого визита в отделение неотложной помощи и были идентифицированы в проспективном исследовании детей с аппендицитом, в которое были включены дети из одного педиатрического отделения в период с 26 февраля 2010 г. по 20 апреля 2013 г. 17 Контрольная группа была идентифицирована во время презентации, и лечащие врачи выполнили демографическое обследование и обследование симптомов. Контрольный ED был 1 из 5 сайтов, используемых для выявления случаев. В отличие от большинства исследований случай-контроль, мы ожидали, что мы включим меньшее количество контролей, чем случаев из-за того, что размер выборки необходим для исходных исследований случая и контроля.
Аппендицит определялся либо как перенесенная аппендэктомия, либо, при неоперативном лечении, как визуальное свидетельство аппендицита с последующим улучшением с помощью антибактериальной терапии и / или таких процедур, как дренирование абсцесса брюшной полости.Случайные пациенты были исключены, если было недостаточно записей, если пациент ушел без осмотра при первом (т. Е. Индексном) контакте, если пациент был переведен во время индексного визита или если случай не был признан отложенным. Пациенты из контрольной группы были исключены, если было недостаточно записей для проведения обзора случая. Институциональные наблюдательные советы на каждом объекте одобрили это исследование с отказом от информированного согласия из-за минимального риска для участников. Мы придерживались Руководства по усилению отчетности наблюдательных исследований в эпидемиологии (STROBE) в отношении отчетности по исследованиям случай-контроль. 19
Основным результатом был отсроченный диагноз аппендицита. Пациенты контрольной группы (без отложенного диагноза) имели однократное обращение с ЭД, которое привело к диагнозу аппендицита. Все участники с потенциально отсроченным диагнозом прошли проверку документации как по индексу, так и по второму контакту (когда был поставлен диагноз, т. Е. По задержке). Отсроченный диагноз определялся на основании заключения рецензента о том, что аппендицит, вероятно или почти определенно присутствовал, но не был диагностирован во время встречи с указателем (определения в электронной таблице 1 в Приложении).Это определение было разработано в ходе многоцентрового, многопрофильного процесса консенсуса экспертов. 20 Обзор случаев и извлечение данных были выполнены сертифицированными педиатрическими врачами скорой медицинской помощи (J.A.G., S.D.R., P.P.C., A.T.C. и K.A.M.). Один рецензент с каждого сайта прошел обучение посредством контролируемого анализа 80 примеров из практики. Рецензенты (J.A.G., S.D.R., P.P.C., A.T.C. и K.A.M.) были соавторами этого исследования, но не знали о гипотезе исследования. Мы не проводили межэкспертную оценку надежности, так как наше пилотное исследование показало высокую межэкспертную надежность в оценке отложенного диагноза. 21
Вторичным исходом среди случаев отсроченного диагноза было изменение клинической различимости аппендицита между индексным и отсроченным обращениями. Различимость оценивалась с использованием 2 утвержденных клинических систем оценки: шкалы детского аппендицита (PAS) и калькулятора риска детского аппендицита (pARC). 22 , 23 Оценка PAS измеряется по шкале от 0 до 10, причем более высокие баллы указывают на большую вероятность аппендицита.Оценка pARC оценивает вероятность аппендицита по шкале от 0% до 100%. Показатели PAS и pARC зависят от количества лейкоцитов в периферической крови (WBC) и нейтрофилов. Однако во многих случаях во время встречи с индексом подсчет лейкоцитов не производился. Таким образом, при оценке с использованием PAS и pARC мы определили баллы, используя несколько подходов: (1) анализировали только случаи с присутствующими лабораторными значениями; (2) вмененные недостающие значения лейкоцитов из всех других клинических переменных; и (3) условные значения отсутствующих лейкоцитов как 5000, 10000, 15000 или 20000 клеток на микролитр.Полное описание приведено в eMethods в Приложении.
Также было рассмотренослучаев на предмет вторичного исхода предотвратимой отсроченной диагностики, определяемой как упущенная возможность улучшить диагностику (MOID). 24 Чтобы оценить вероятность MOID, мы использовали проверенный контрольный список Modified Safer Dx. 25 Safer Dx измеряет вероятность MOID, используя 13 пунктов, относящихся к отдельным элементам встречи, которая может привести к MOID. Первые 12 пунктов включают анамнез, физический осмотр, сбор данных, наличие «красных флажков», неполную информацию о лицах, осуществляющих уход, полноту оценки, диагностическое обоснование, интерпретацию теста, последующее наблюдение за результатами, формирование дифференциала, эволюцию заболевания и насколько близко представление индекса отражало типичные особенности заболевания.Последний пункт, оценка MOID, оценивает общую вероятность возникновения MOID. Все элементы оцениваются по шкале от 1 до 7. Далее мы классифицировали оценку от 1 до 2 как маловероятный MOID, от 3 до 5 как возможный MOID и от 6 до 7 как вероятный MOID.
Потенциальные клинические признаки, связанные с отложенной диагностикой, были выбраны априори на основе клинических признаков, связанных с окончательным диагнозом аппендицита из предыдущей литературы. 22 , 23 Эти характеристики включали возраст, пол, продолжительность боли в животе, анорексию, тошноту или рвоту, миграцию боли в правый нижний квадрант, лихорадку в анамнезе, боль при ходьбе, максимальную боль в правом нижнем квадранте, и брюшная охрана.Если симптом не был упомянут в протоколе, он оценивался как отсутствующий, что типично для этого типа исследования. 26 Мы также оценили наличие сложного хронического состояния на основе диагностических кодов того же и предыдущего контакта. 27
Мы предположили, что некоторые особенности ухода будут связаны (положительно или отрицательно) с отложенной диагностикой, включая получение ультразвукового изображения, получение компьютерной томографии, использование неопиоидных анальгетиков (ацетаминофен, ибупрофен, кеторолак или напроксен), использование опиоидных анальгетиков. (фентанил, гидроморфон, морфин или оксикодон) или использование ондансетрона.Наконец, поскольку мы планировали оценить различия между своевременной и отложенной диагностикой, мы собрали информацию о расе, этническом происхождении и страховании, записанную в исходной базе данных.
Для первичного анализа мы суммировали долю отложенных дел, относящихся к MOID. Среди случаев мы оценили, какие элементы лечения были связаны с предотвратимой задержкой, выполнив корреляцию Спирмена между каждым элементом Safer Dx и общим баллом MOID.Корреляции считались сильными при ρ больше 0,7 и умеренными при ρ от 0,5 до 0,7. Предыдущие исследования показали, что визуализация является рентабельной, если вероятность аппендицита составляет не менее 16%. 28 Мы оценили долю детей, которые прошли обследование с визуализацией (УЗИ или КТ) с индексом вероятности появления аппендицита pARC не менее 16%.
Для вторичного анализа мы сначала сравнили характеристики случайных и контрольных пациентов, используя тесты χ 2 .Чтобы оценить вероятность ошибки отбора, влияющей на анализ различий между случаями и контролями, мы сравнили характеристики случаев из одного контрольного центра с случаями из других исследовательских центров. Отсутствие наблюдаемых различий предполагает низкий риск систематической ошибки отбора.
Затем мы разработали 2 модели логистической регрессии, чтобы изучить особенности, связанные с отложенной диагностикой. В модель 1 мы включили все клинические признаки. В модели 2 мы оценили, как особенности ухода связаны с отсроченным диагнозом, включив все особенности ухода после корректировки для всех клинических признаков.
Мы предположили, что случаи отсроченного диагноза будут менее клинически различимы во время встречи с индексом, чем контрольные, поэтому мы построили график и сравнили баллы PAS и pARC между случаями и контролями, используя тесты суммы рангов Вилкоксона. Затем мы оценили, как развиваются клинические признаки аппендицита в случаях поздней диагностики. Предполагая, что случаи с задержкой станут более различимыми по прошествии времени, мы определили разницу в средних значениях PAS и pARC между индексными встречами и встречами с задержкой и применили знаковый ранговый критерий Уилкоксона.Наконец, мы количественно оценили вероятность того, что клиническая особенность разовьется между двумя встречами с ЭД, используя условную логистическую регрессию, используя встречу (задержка по сравнению с индексом) в качестве результата и клинические особенности в качестве ковариат и обусловленных пациентом. Этот анализ привел к оценкам отношения шансов (OR) для признака, присутствующего при задержке встречи, по сравнению с индексной встречей у конкретного пациента.
Мы планировали оценить различия в поздней диагностике по расе, этнической принадлежности и типу страхования; однако мы обнаружили, что распределение этих характеристик слишком сильно различается между исходными популяциями больных и контрольными пациентами.Поэтому нам не удалось провести этот анализ.
Продолжительность госпитализации, наличие перфорированного аппендицита и наличие у пациентов аппендэктомии определялись для случаев по вероятности MOID и для контрольной группы. Статус аппендэктомии определялся с помощью кода процедуры (Международная классификация болезней , девятая редакция [ МКБ-9, ] 47.01 или 47.09; Международная статистическая классификация болезней и проблем со здоровьем , десятая редакция [ МКБ -10 ] 0DTJ4ZZ или 0DTJ0ZZ).Мы также определили долю пациентов, перенесших несколько абдоминальных хирургических вмешательств, определяемых как абдоминальные хирургические вмешательства на срок более 1 дня в стационаре. Эти процедуры включали аппендэктомию, как определено выше, и дренирование абсцесса брюшной полости ( ICD-9, 47,2 или 54.91; ICD-10, , стержни 0D9J, 0D9W или 0W9F-0W9J). Результаты сообщались с использованием среднего значения, 95% доверительного интервала или пропорции и 95% точного биномиального доверительного интервала. О различиях между группами сообщали с использованием 95% доверительного интервала разницы в средних или условной оценки максимального правдоподобия OR.Вторичные анализы не учитывали множественные сравнения и поэтому считались исследовательскими. Статистическая значимость была определена как P <0,05, и все значения P были двусторонними. Анализы проводились в R версии 4.0.2 (R Foundation).
Обнаружен 801 ребенок с поздним диагнозом и 294 ребенка со своевременным диагнозом аппендицита. Среди пациентов с отложенным диагнозом 19 были исключены из-за недостаточного количества записей, 32 из-за того, что ушли, оставшись незамеченными из встречи по индексу, 81 за передачу из встречи по индексу и 198 из-за отсутствия отложенного диагноза при рассмотрении случая.Кроме того, 17 детей со своевременным диагнозом были исключены из-за недостаточного учета. После исключения в исследование были включены в общей сложности 748 детей (средний [SD] возраст, 10,2 [4,3] года; 392 мальчика [52,4%] и 356 девочек [47,6%]; 427 белых детей [57,1%]); 471 (63,0%) имели отсроченный диагноз аппендицита, а 277 (37,0%) не имели отсроченного диагноза. Из общей когорты 55 детей (7,4%) имели сложные хронические заболевания (таблица 1).
Было несколько различий между группами отложенной и своевременной диагностики с точки зрения возраста, пола, сложного хронического состояния, интервала между повторными посещениями или индексных симптомов, за исключением анорексии и мигрирующей боли (eTable 2 в Приложении).Раса, этническая принадлежность и вид страхования существенно различались. Таким образом, мы считали, что систематическая ошибка отбора ограничена между случаями и контролями, за исключением социально-демографических факторов. 5 наиболее частых диагнозов, поставленных при индексном обнаружении случаев отсроченной диагностики: гастроэнтерит (132 из 471 [28,0%]), боль в животе (81 из 471 [17,2%]), запор (79 из 471 [16,8%]), мочеиспускание. инфекция тракта (27 из 471 [5,7%]) и вирусный синдром (24 из 471 [5,1%]).
Среди случаев поздней диагностики аппендицита 109 (23.1%) были маловероятными MOID, 247 (52,4%) были возможными MOID и 115 (24,4%) были вероятными MOID; Другими словами, были возможные или вероятные возможности улучшить диагностику 76,8% пациентов с отсроченным диагнозом. Три из 12 элементов Safer Dx коррелировали с общей вероятностью MOID (таблица 3 в Приложении): анамнез должен был вызвать дополнительную диагностическую оценку (коэффициент Спирмена = 0,77), диагностическое обоснование было неподходящим (ρ = 0,77) и клинические данные. предлежание было в основном типичным для окончательного диагноза (р = 0.76). Один элемент Safer Dx коррелировал с MOID: симптомы тревоги или красные флажки не принимались (ρ = 0,65). Число пациентов, которым были выполнены указанные изображения, составляло от 104 из 471 (22,0%; 95% ДИ, 17,9-26,5%) до 289 из 471 (61,3%; 95% ДИ, 49,4-72,4%) в зависимости от вменения лейкоцитов. метод.
В модели, оценивающей клинические признаки при встрече с индексом, пациенты с отсроченным диагнозом аппендицита с большей вероятностью испытывали боль в животе в течение 48-96 часов (скорректированное OR [aOR], 2.40; 95% ДИ, 1,16-4,97) по сравнению с менее чем 24 часами, отсутствие боли при ходьбе (aOR, 0,16; 95% CI, 0,10-0,25), боль в животе максимально за пределами правого нижнего квадранта (aOR, 0,95; 95% CI, 0,57-1,58), отсутствие защиты живота (aOR, 0,33; 95% ДИ, 0,21-0,51) и сложное хроническое состояние (aOR, 2,34; 95% ДИ, 1,05-5,23) (таблица 2). Если добавить в модель особенности ухода, у детей, получавших нестероидные противовоспалительные препараты (aOR, 3,78; 95% ДИ, 2,10-6,80) или ондансетрон (aOR, 1,99; 95% ДИ, 1,10-3,61), вероятность задержки была выше. в диагностике, тогда как те, кто получал опиоиды (aOR, 0.26; 95% ДИ, 0,14–0,49), КТ (ДИ, 0,10; 95% ДИ, 0,05–0,22) или УЗИ (ДИ, 0,13; 95% ДИ, 0,08–0,24) были менее вероятными. В этой модели наличие сложного хронического состояния больше не было связано с задержкой.
Показатели индекса встречаемости PAS и pARC были ниже у детей, перенесших отсроченный диагноз аппендицита, по сравнению с детьми со своевременным диагнозом (рис. 1). Значения лейкоцитов отсутствовали в 53 из 277 индексных встреч (19,1%) среди детей со своевременным диагнозом и в 358 из 471 индексных встреч (76.0%) среди детей с поздним диагнозом. Независимо от метода вменения WBC, баллы PAS и pARC были значительно выше, чем у детей со своевременным, а не отсроченным диагнозом аппендицита: средние баллы PAS различались на 2-4 балла в зависимости от метода вменения, а средние баллы pARC различались на От 39 до 52 процентных пунктов ( P, <0,001 для каждого сравнения случаев с контролем).
Среди детей с отсроченным диагнозом аппендицита увеличение среднего балла PAS между индексом и отложенными контактами варьировалось от 1 до 4 баллов в зависимости от метода вменения лейкоцитов ( P <.001 для каждого сравнения). Увеличение среднего балла pARC варьировалось от 12 до 43 процентных пунктов ( P <0,001 для каждого сравнения). Каждая клиническая особенность была более вероятной при задержке встречи по сравнению с показательной встречей, за исключением тошноты или рвоты (рис. 2). Симптомом, который, скорее всего, развивался между контактами, была миграция боли в правый нижний квадрант (aOR, 17,2; 95% ДИ, 5,9–49,7).
Исходы аппендицита в целом были хуже у детей с отсроченным или своевременным диагнозом (таблица 3).Дети с отсроченным диагнозом имели более длительный срок пребывания в стационаре (средняя разница, 2,8 дня; 95% ДИ, 2,3-3,4 дня), более высокая частота перфорации (OR, 7,8; 95% ДИ, 5,5-11,3), меньшая вероятность аппендэктомии при время окончательного диагноза (OR, 0,33; 95% ДИ, 0,19-0,55) и более высокая вероятность проведения 2 или более хирургических вмешательств на брюшной полости (OR, 8,0; 95% ДИ, 2,0-70,4) по сравнению с детьми со своевременным диагнозом .
В этом исследовании случай-контроль у детей с отсроченным диагнозом во время индексного обращения с ЭД, более вероятно, что у детей будет более продолжительная боль в животе, отсутствие боли при ходьбе, боль в животе за пределами правого нижнего квадранта, отсутствие защиты живота и сложный хронический Состояние по сравнению с детьми при своевременной диагностике аппендицита.По шкале PAS или pARC дети с поздним диагнозом были менее различимы клинически. Они с большей вероятностью получали нестероидные противовоспалительные препараты и противорвотную терапию и с меньшей вероятностью получали опиоиды или проходили визуализацию. У 76,8% пациентов с поздним диагнозом имелась возможность или вероятность улучшить диагноз. У детей с поздним диагнозом результаты были хуже. Когда диагноз был поставлен, госпитализации были дольше, аппендэктомия была менее вероятна, а перфорация аппендикса и множественные хирургические вмешательства на брюшной полости были более вероятными.Взятые вместе, наши результаты показывают, что отсроченная диагностика более вероятна у пациентов с менее классическими проявлениями, что такие пациенты с меньшей вероятностью проходят визуализацию или получают лечение аппендицита и что значительную часть отсроченных диагнозов можно было предотвратить, несмотря на то, что они менее клинически очевидны. .
У детей с отсроченным диагнозом аппендицита заболевание прогрессировало между указанным индексом и поздним обращением к ЭД. Почти все классические симптомы или признаки аппендицита с большей вероятностью присутствовали во время более позднего визита.Показатели PAS и pARC, которые измеряют вероятность аппендицита, были выше во время встречи с задержкой, чем во время встречи с индексом. Защита живота и миграция боли в правый нижний квадрант были особенно вероятны после встречи с указателем: каждая особенность была более чем в 10 раз выше вероятности присутствия позже. Наличие более классических симптомов во время второго визита в отделение неотложной помощи делает диагноз более заметным для клиницистов. И наоборот, отсутствие симптомов классического аппендицита подвергает пациента риску поздней диагностики.
Тем не менее, в этом исследовании большинство отсроченных диагнозов, вероятно, или возможно, были MOID, что указывает на потенциальные возможности предотвратить отсрочку. Три элемента диагностического процесса, наиболее связанные с MOID, были ошибками в диагностике, которые указывали на то, что история пациента должна была побудить к более глубокой оценке. У большинства детей с отсроченным диагнозом не было ни подсчета лейкоцитов, ни визуализационного исследования, проводимого при обследовании индекса. Дети с характерным анамнезом или физическим осмотром должны пройти эти тесты, чтобы предотвратить позднюю диагностику.В этом исследовании только от 22,0% до 61,3% детей получили визуализацию по показаниям на основе балла pARC, превышающего пороговое значение, при котором визуализация является рентабельной. 28 Это открытие дает возможность улучшить обнаружение.
В сочетании с предыдущими исследованиями наши результаты предлагают несколько способов улучшить обнаружение аппендицита. Во-первых, дети со средней или высокой вероятностью аппендицита должны пройти тестирование периферических лейкоцитов и ультразвуковое исследование для оценки аппендицита. 23 , 28 В этом исследовании лейкоциты были получены только у 24% детей с отсроченным диагнозом аппендицита. Визуализированный нормальный аппендикс при ультразвуковом исследовании у ребенка с высокой клинической вероятностью аппендицита, как правило, требует дальнейшей диагностической оценки (например, поперечной визуализации), поскольку эти ультразвуковые тесты имеют 19% ложноотрицательных результатов. 17 Во-вторых, хотя дети с низкой клинической вероятностью аппендицита не должны проходить немедленную визуализацию, более длительные периоды наблюдения или измерения периферических лейкоцитов могут способствовать правильному диагнозу.Развитие симптомов и дополнительные диагностические тесты, повышающие типичность случая, могут повысить диагностическую точность. 29 Однако определение того, какие клинические признаки должны побудить к дальнейшим исследованиям, остается сложной задачей, поскольку у пациентов с аппендицитом могут быть только расплывчатые признаки в начале их течения. 18 Тем не менее, наше исследование предполагает, что оценка систем поддержки принятия клинических решений на основе баллов pARC может быть многообещающей стратегией для улучшения диагностики аппендицита, потому что многие дети с отсроченными диагнозами имели баллы pARC, которые должны были потребовать дополнительных диагностических исследований. 30
У нашего исследования было несколько ограничений. Во-первых, мы включили только детские больницы, которые отличаются от больниц общего профиля с точки зрения ресурсов (таких как круглосуточное ультразвуковое исследование и доступность детской хирургии), опыта работы врача и характеристик пациентов. Во-вторых, случаи и контроли не были взяты из одной и той же популяции, что могло привести к смещению отбора. Однако маловероятно, что это повлияет на наши результаты, поскольку характеристики пациентов контрольного учреждения не сильно отличались от пациентов других учреждений, за исключением социально-демографических областей, включая расу, этническую принадлежность и страхование.К сожалению, различия между исходными популяциями случаев и контрольными группами означали, что мы не могли оценить вклад социально-демографических факторов в отсроченную диагностику, таких как расовые различия, которые, как известно, существуют в лечении аппендицита. 11 , 31 , 32 Кроме того, мы не могли оценить, выполняли ли пациенты визуализацию в переводящей больнице до прибытия на указанную встречу. Однако общий очень низкий уровень визуализации у пациентов с отсроченным диагнозом по сравнению с пациентами со своевременным диагнозом предполагает, что это вряд ли повлияет на наши выводы.
В этом исследовании случай-контроль у детей с отсроченным диагнозом аппендицита изначально были более легкие симптомы и признаки, они, вероятно, имели прогрессирование симптомов до постановки диагноза и имели худшие результаты, чем дети со своевременным диагнозом. Наши результаты показывают, что случаи поздней диагностики аппендицита у детей могут представлять собой упущенную на раннем этапе возможность поставить диагноз. Вмешательства в поддержку принятия решений могут быть полезны для предотвращения отсроченной диагностики, не приводя к чрезмерному тестированию, поскольку многие отсроченные диагнозы возникают в тех случаях, когда показано тестирование.
Принято к публикации: 17 июня 2021 г.
Опубликовано: 31 августа 2021 г. doi: 10.1001 / jamanetworkopen.2021.22248
Открытый доступ: Это статья в открытом доступе, распространяемая в соответствии с условиями CC -По лицензии. © 2021 Михельсон К.А. и др. Открытая сеть JAMA .
Автор для переписки: Кеннет А. Михельсон, доктор медицины, магистр здравоохранения, отделение неотложной медицины, Бостонская детская больница, 300 Longwood Ave, BCH 3066, Бостон, Массачусетс 02115 ([email protected]).
Вклад авторов: Доктор Михельсон имел полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн: Михельсон, Финкельштейн, Бачур.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: Михельсон, Бачур.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Статистический анализ: Michelson.
Получено финансирование: Михельсон.
Административная, техническая или материальная поддержка: Michelson, Dart.
Наблюдение: Ривз, Круз, Чаудхари, Бачур.
Заявление местного экспертного совета и главный исследователь объекта: Grubenhoff.
Раскрытие информации о конфликте интересов: Д-р Бачур сообщил о получении патента на биомаркеры аппендицита.О других раскрытиях информации не сообщалось.
Финансирование / поддержка: Это исследование было поддержано грантом K08HS026503 Агентства по исследованиям и качеству в области здравоохранения (д-р Майкельсон) и Бюро повышения квалификации преподавателей Бостонской детской больницы.
Роль спонсора / спонсора: Спонсоры не играли никакой роли в разработке и проведении исследования; сбор, управление, анализ и интерпретация данных; подготовка, рецензирование или утверждение рукописи; и решение представить рукопись для публикации.
3. Бакстер KJ, Нгуен HTMH, Wulkan ML, Раваль М.В. Связь использования медицинских услуг с частотой перфорированного аппендицита у детей 18 лет и младше. JAMA Surg . 2018; 153 (6): 544-550. DOI: 10.1001 / jamasurg.2017.5316 PubMedGoogle ScholarCrossref 5. Анандалвар SP, Кэмерон DB, Грэм DA, и другие. Связь интраоперационных результатов с результатами и использованием ресурсов у детей с осложненным аппендицитом. JAMA Surg . 2018; 153 (11): 1021-1027. DOI: 10.1001 / jamasurg.2018.2085 PubMedGoogle ScholarCrossref 7.Sawin RS. Аппендикс и дивертикул Меккеля. В: Oldham KT, Colombani PM, Foglia RP, Skinner MA, ред. Принципы и практика детской хирургии . Липпинкотт Уильямс и Уилкинс; 2005: 1271-1282.
9. глерум KM, Зельбст С.М., Парих PD, Zonfrillo MR. Заявления о врачебной халатности у детей в отделениях неотложной помощи и неотложной помощи с 2001 по 2015 годы. Педиатр Скорая помощь . 2021; 37 (7): e376-e379. DOI: 10.1097 / PEC.0000000000001602PubMed14.Naiditch JA, Лаутц ТБ, Дейли S, Пирс MC, Рейнольдс М. Последствия упущенной возможности диагностировать аппендицит у детей. Acad Emerg Med . 2013; 20 (6): 592-596. DOI: 10.1111 / acem.12144 PubMedGoogle ScholarCrossref 17.Bachur Р.Г., Каллахан MJ, Monuteaux MC, Rangel SJ. Интеграция результатов ультразвукового исследования и клинической оценки в диагностическую оценку детского аппендицита. J Педиатр . 2015; 166 (5): 1134-1139. DOI: 10.1016 / j.jpeds.2015.01.034 PubMedGoogle ScholarCrossref 18.Staab S, черный Т, Леонард J, Бруни J, Bajaj L, Grubenhoff JA. Диагностическая точность подозрения на аппендицит: сравнительный анализ неправильно диагностированного аппендицита у детей. Скорая помощь педиатру . 2020. doi: 10.1097 / PEC.0000000000002323PubMedGoogle Scholar19.von Elm Э, Альтман Д.Г., Эггер М, Покок SJ, Gøtzsche ПК, Vandenbroucke JP; Инициатива STROBE.Заявление «Укрепление отчетности по наблюдательным исследованиям в эпидемиологии» (STROBE): руководство по отчетности по наблюдательным исследованиям. Дж. Клин Эпидемиол . 2008; 61 (4): 344-349. DOI: 10.1016 / j.jclinepi.2007.11.008 PubMedGoogle ScholarCrossref 20.Michelson KA, Уильямс DN, Дротик А, и другие. Разработка рубрики для оценки отложенной диагностики аппендицита, диабетического кетоацидоза и сепсиса. Диагностика (Берл) . 2020; 8 (2): 219-225.DOI: 10.1515 / dx-2020-0035 PubMedGoogle ScholarCrossref 21.Michelson KA, Buchhalter LC, Бачур Р.Г., Махаджан P, Monuteaux MC, Финкельштейн JA. Точность автоматизированного выявления поздней диагностики аппендицита и сепсиса у детей в отделении неотложной помощи. Emerg Med J . 2019; 36 (12): 736-740. DOI: 10.1136 / Emermed-2019-208841 PubMedGoogle Scholar23.Kharbanda AB, Васкес-Бенитес G, Баллард DW, и другие.Разработка и проверка нового калькулятора риска детского аппендицита (pARC). Педиатрия . 2018; 141 (4): e20172699. DOI: 10.1542 / peds.2017-2699 PubMedGoogle Scholar25.Singh H, Ханна А, Шпицмюллер C, Мейер И. Рекомендации по использованию обновленного прибора Safer Dx для измерения и повышения диагностической безопасности. Диагностика (Берл) . 2019; 6 (4): 315-323. DOI: 10.1515 / dx-2019-0012 PubMedGoogle ScholarCrossref 26.Dribin Т.Е., Михельсон KA, Monuteaux MC, и другие.Выявление детей с анафилаксией с низким риском получения острой стационарной терапии. PLoS Один . 2019; 14 (2): e0211949. DOI: 10.1371 / journal.pone.0211949 PubMedGoogle Scholar27.Feudtner C, Файнштейн JA, Чжун W, Холл М, Дай D. Система классификации сложных хронических состояний у детей версия 2: обновлена для МКБ-10 и сложных медицинских технологий зависимости и трансплантации. BMC Педиатр . 2014; 14 (1): 199.DOI: 10.1186 / 1471-2431-14-199 PubMedGoogle ScholarCrossref 28.Jennings R, Guo H, Голдин А, Райт DR. Экономическая эффективность протоколов визуализации при подозрении на аппендицит. Педиатрия . 2020; 145 (2): e20191352. DOI: 10.1542 / peds.2019-1352 PubMedGoogle Scholar32.Ponsky TA, Хуанг ZJ, Киттл K, и другие. Характеристики на уровне больницы и пациента и риск разрыва аппендикса и отрицательной аппендэктомии у детей. ЯМА . 2004; 292 (16): 1977–1982. DOI: 10.1001 / jama.292.16.1977 PubMedGoogle ScholarCrossrefАппендицит — Диагностика — HSE.ie
Аппендицит трудно диагностировать, если у вас нет типичных симптомов, которые присутствуют только в половине всех случаев.
Кроме того, аппендиксы некоторых людей могут находиться в другой части тела, например:
- таз
- позади толстой кишки
- вокруг тонкой кишки
- около правой нижней части печени
У некоторых людей появляется боль, похожая на аппендицит, но она вызвана чем-то другим, например:
- гастроэнтерит (инфекция желудка)
- синдром тяжелого раздраженного кишечника (СРК)
- запор
- инфекция мочевого пузыря или мочевого пузыря
Ваш терапевт примет решение. осмотрите свой животик.Они проверит, усиливается ли боль при надавливании на область аппендикса. Это ваша нижняя правая часть.
Симптомов, типичных для аппендицита, часто бывает достаточно, чтобы ваш терапевт решил, что у вас аппендицит. В этом случае вас немедленно направят в больницу для лечения.
Подробнее о лечении аппендицита
Дополнительные анализы
Дополнительные анализы могут потребоваться в больнице. Это необходимо для подтверждения диагноза и исключения других состояний.
Дальнейшие анализы могут включать:
- анализ крови для выявления признаков инфекции
- тест на беременность для женщин
- анализ мочи для исключения других состояний, таких как инфекция мочевого пузыря
- ультразвуковое сканирование, чтобы проверить, нет ли аппендикс опух
- компьютерная томография (КТ)
Иногда может потребоваться время, чтобы получить результаты теста. Вам могут дать антибиотики или обезболивающие. Ваш хирург может порекомендовать лапароскопию. Это необходимо для осмотра аппендикса и органов малого таза, если диагноз все еще не определен.При воспалении аппендикс можно удалить.
При подозрении на аппендицит обычно советуют удалить аппендикс. Это необходимо, чтобы избежать его разрыва. Некоторым людям удаляют аппендикс, хотя позже выясняется, что это нормально.
Диагноз может быть неопределенным. В этом случае врач может порекомендовать подождать до 24 часов, чтобы увидеть, улучшатся ли ваши симптомы, останутся ли они такими же или ухудшатся.
При подозрении на разрыв аппендикса вы немедленно обратитесь в больницу для лечения.
Аппендицит
Что такое аппендицит?
Аппендицит — неотложная медицинская помощь. Это случается, когда ваш аппендикс становится болезненным, опухшим и болезненным.
Аппендикс представляет собой тонкую трубку, которая соединяется с толстой кишкой. Он находится в нижней правой части живота (брюшной полости). Когда вы маленький ребенок, ваш аппендикс является рабочей частью вашей иммунной системы. Иммунная система помогает вашему телу бороться с болезнями. Когда вы становитесь старше, ваш аппендикс перестает работать таким образом.А другие части вашего тела помогают бороться с инфекцией.
Приложение не работает, когда вы становитесь старше, но оно может заразиться. Если не лечить, он может лопнуть (разрыв). Это серьезно и может привести к большему количеству инфицированных и даже к смерти.
Что вызывает аппендицит?
Аппендицит почти всегда возникает, когда внутренняя часть аппендикса чем-то блокируется. Это приводит к опуханию и ухудшению закупорки. Бактерии, которые всегда живут в кишечнике, вызывают инфекцию.Если у вас аппендицит, существует серьезный риск разрыва аппендикса. Это может произойти через 48-72 часа после появления симптомов. Из-за этого аппендицит требует неотложной медицинской помощи. Если у вас есть симптомы, немедленно обратитесь к врачу.
Аппендицит может быть вызван различными инфекциями пищеварительного тракта, такими как вирусы, бактерии или паразиты. Или это может произойти, когда трубка, соединяющая аппендикс с толстой кишкой, блокируется или застревает в стуле.Иногда опухоли могут вызывать аппендицит.
Затем аппендикс становится болезненным и опухшим. Кровоснабжение аппендикса прекращается, поскольку опухоль и болезненность усиливаются. Все органы вашего тела нуждаются в достаточном количестве кровотока, чтобы оставаться здоровыми.
При отсутствии достаточного кровотока аппендикс начинает отмирать. Аппендикс лопнет, так как в его стенках появятся дыры. Эти отверстия позволяют стулу, слизи, бактериям и другим вещам просачиваться внутрь вашего живота. Вы можете заболеть перитонитом.Это серьезная инфекция живота, которая возникает, когда в аппендиксе или другой части кишечника или желудка есть отверстие.
Кто подвержен риску развития аппендицита?
Аппендицит — наиболее частая причина внезапной (острой) боли в животе, требующей хирургического вмешательства. В основном это происходит у подростков и молодых людей в возрасте от 20 до 20 лет, но это может произойти в любом возрасте. Семейный анамнез аппендицита может повысить ваш риск, особенно если вы мужчина.
Каковы симптомы аппендицита?
Ниже приведены общие симптомы аппендицита.Ваши собственные симптомы могут отличаться.
Боль в животе — самый частый симптом. Эта боль:
-
Может начинаться вокруг области пупка и переходить в нижнюю правую часть живота или может начинаться в правой нижней части живота.
-
Часто становится хуже со временем
-
Может ухудшаться при движении, глубоком вдохе, прикосновении, кашле или чихании
-
Может ощущаться по всему животу при разрыве аппендикса
Другие общие симптомы включают:
Не принимайте обезболивающие.Они могут скрывать симптомы, о которых должен знать ваш лечащий врач.
Симптомы аппендицита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется аппендицит?
Ваш лечащий врач спросит о вашем прошлом здоровье и проведет медицинский осмотр. Также они могут заказать следующие тесты:
-
Анализы крови. Для проверки на наличие признаков инфекции, таких как высокое количество лейкоцитов.
-
Анализы мочи. Чтобы узнать, есть ли у вас инфекция мочевыводящих путей.
Вы также можете пройти несколько тестов на визуализацию, в том числе:
-
УЗИ брюшной полости (сонограмма). Показывает работу внутренних органов и проверяет, как кровь течет по различным кровеносным сосудам.
-
Компьютерная томография. Этот компьютеризированный рентгеновский снимок показывает подробные изображения любой части тела, такой как кости, мышцы, жир и органы.
-
МРТ. Это сканирование использует большой магнит и радиоволны, чтобы показать детали, отличные от компьютерной томографии. Иногда его используют для диагностики аппендицита, особенно у беременных, вместо компьютерной томографии.
Как лечится аппендицит?
Аппендицит — неотложная медицинская помощь.Вполне вероятно, что аппендикс разорвется и вызовет серьезную смертельную инфекцию. По этой причине ваш лечащий врач, скорее всего, скажет вам, что вам нужна операция по удалению аппендикса.
Приложение будет удалено одним из двух способов:
-
Традиционный (открытый) метод хирургии. Вам сделали анестезию. В нижней правой части живота делается разрез (надрез). Хирург находит аппендикс и удаляет его.Если аппендикс разорвался, можно ввести небольшую трубку (шунт) для отвода гноя и других жидкостей из живота. Шунт будет удален через несколько дней, когда хирург почувствует, что инфекция ушла.
-
Лапароскопический метод. Вам сделали анестезию. Эта операция использует несколько небольших разрезов (надрезов) и камеру (лапароскоп), чтобы заглянуть внутрь вашего живота. Хирургические инструменты вводятся через несколько небольших надрезов. Лапароскоп вводится через другой разрез.Лапароскопию часто можно сделать даже при разрыве аппендикса.
Если аппендикс не разорвался, восстановление после аппендэктомии займет всего несколько дней. Если у вас разорвался аппендикс, время восстановления продлится дольше, и вам потребуются антибиотики.
В течение нескольких недель вас будут лечить антибиотиками и дренировать, если инфекция вокруг аппендикса слишком серьезна для немедленной операции. Позже вам предстоит операция по удалению аппендикса.
Вы можете жить нормальной жизнью без аппендикса. Изменения в диете или упражнениях обычно не требуется.
Какие возможные осложнения аппендицита?
Основная проблема аппендицита — это риск разрыва аппендикса. Это может произойти, если аппендикс не удалить быстро. Разрыв аппендикса может привести к инфицированию всего живота, что называется перитонитом. Перитонит может быть очень серьезным заболеванием и даже стать причиной смерти, если его не лечить сразу.
Можно ли предотвратить аппендицит?
В настоящее время нет известного способа остановить развитие аппендицита.
Когда мне следует позвонить своему врачу?
Если у вас есть какие-либо из перечисленных выше симптомов аппендицита, немедленно позвоните своему врачу. Или обратитесь в ближайшее отделение неотложной помощи. Аппендицит требует неотложной медицинской помощи. Его нужно лечить как можно быстрее.
Основные сведения об аппендиците
-
Это неотложная медицинская помощь. Вы должны немедленно обратиться за помощью.
-
Это случается, когда внутренняя часть вашего аппендикса заполняется чем-то, что вызывает его набухание, например слизью, калом или паразитами.
-
Большинство случаев аппендицита случается в возрасте от 10 до 30 лет.
-
Он почти всегда вызывает боль в животе, но у каждого человека могут быть разные симптомы.
-
Ваш лечащий врач сообщит вам, что вам нужно сделать операцию по удалению аппендикса.
-
Вы можете жить нормальной жизнью без аппендикса.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
-
Знайте причину вашего визита и то, что вы хотите.
-
Перед визитом запишите вопросы, на которые хотите получить ответы.
-
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
-
Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
-
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
-
Спросите, можно ли вылечить ваше состояние другими способами.
-
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
-
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
-
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
-
Узнайте, как можно связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
