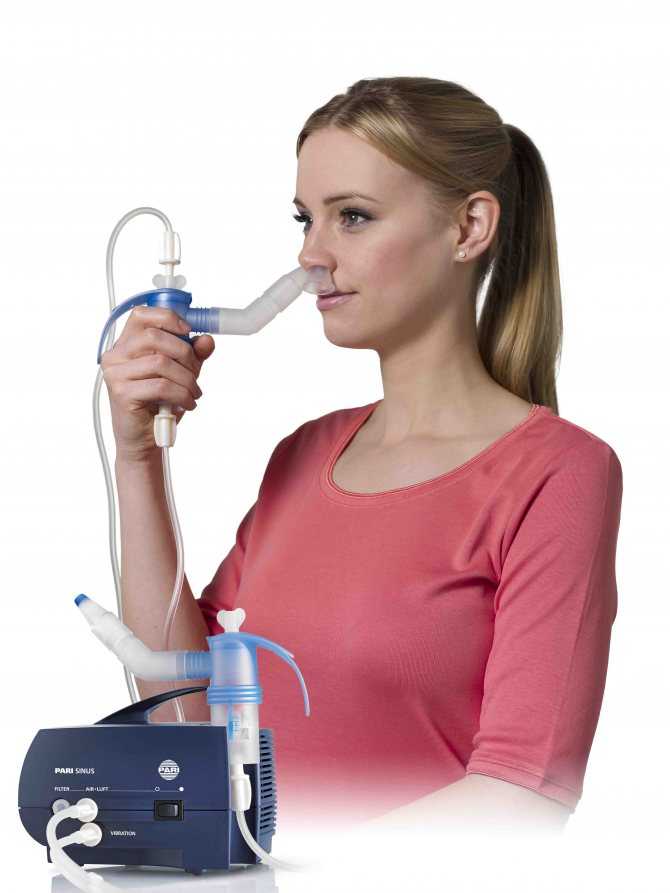
Показания к проведению ингаляции у детей. Особенности процедуры — клиника «Добробут»
Главная
Медицинская библиотека Добробут
Дата публикации: 2019-10-31
Применение ингаляций для детей – когда нужно делать, технология процесса, особенности процедуры
Лечение простуды у детей – дело хлопотное, но если пользоваться не только современными лекарственными препаратами, а и хорошо знакомыми, проверенными методами, то можно значительно упростить этот процесс. Применение ингаляций для детей во время простуды всегда считалось оправданным – и народная медицина, и официальные научные мужи одобряют подобные процедуры, а такое единодушие встретишь редко.
Родители должны понимать, что ингаляции – лечебная процедура, поэтому ее нужно проводить с соблюдением некоторых правил.
Особенности проведения ингаляций детям
Очень важно понимать, что ингаляции должны делаться ребенку только после консультации с врачом – специалист не только оценит возможные риски проведения такой процедуры, но и подробно расскажет, какие делать ингаляции ребенку, как долго и в каких дозировках.
- Ингаляции будут полезными при любом виде кашля – сухом или мокром. Воздействуя непосредственно на слизистые дыхательных путей, ингаляционный пар способствует образованию и полноценному отхождению мокроты.
- Простуда, как правило, сопровождается не только кашлем, и многие родители задаются вопросом, делать ли ребенку ингаляции при насморке. Ответ специалистов однозначный – обязательно! Причем, одинаково эффективными будут ингаляции на отварах лекарственных трав, на эфирных маслах и назначенных врачом медикаментах. Кстати, родители могут совмещать ингаляции от кашля и насморка, лечебный эффект все равно будет оказываться.
- Делать ингаляции нужно только через пару часов после приема пищи. Нужно приложить усилия, чтобы ребенок делал правильные вдохи и выдохи, не рекомендуется отвлекать его книжкой или мультфильмами, разговаривать во время процедуры больному также нельзя.
Более подробную информацию о том, сколько дней можно делать ингаляции ребенку, какие лекарственные растения и эфирные масла могут использоваться, можно получить на страницах нашего сайта Добробут. ком.
ком.
Очень важно понимать, что даже такие безобидные, на первый взгляд, процедуры, имеют противопоказания к проведению. Например, ингаляции для ребенка будут находиться под запретом в случае частого возникновения у него носовых кровотечений, при ангине и диагностированных заболеваний сердца. Многие родители задаются вопросом, можно ли делать ингаляции при температуре детям? Ответ категоричен – нет! Даже незначительное повышение температуры тела (до субфебрильных показателей) является строгим противопоказанием к проведению ингаляций.
Как правильно проводить ингаляции
Ингаляции могут проводиться старым способом – в кастрюлю или другую посуду наливается подготовленный раствор с лекарственным средством, ребенок наклоняется над сосудом, а сверху его накрывают одеялом. Родители должны быть предельно внимательны и не допускать нахождения в таком «укрытии» ребенка одного, стоит вместе с ним пройти процедуру. Температура воды должна быть не выше 40 градусов, а максимальное расстояние между лицом ребенка и водой должно быть 30 см.
Какие средства лучше использовать для ингаляций:
- эфирные масла ментола, сосны, эвкалипта, можжевельника и герани помогут избавиться от заложенности носа и снизят отечность слизистой при насморке;
- чабрец, душица, лаванда, мать-и-мачеха эффективны при першении в горле и сухом кашле;
- листья дуба, березы, цветки ромашки лекарственной, можжевельник и листья черной смородины помогают в начальной стадии ринита, когда из носовых ходов выделяется прозрачная слизь;
- раствор пищевой соды, сбор из листьев малины и перечной мяты, липовый цвет, мать-и-мачеха целесообразно использовать при проведении ингаляций против кашля (и влажного, и сухого).

Обратите внимание: все перечисленные ингредиенты относятся к категории аллергенов, поэтому перед проведением ингаляционных процедур нужно обязательно исключить неадекватную реакцию детского организма на них.
Обычно ингаляции назначаются детям старше 2 лет, но есть ситуации, когда именно эта лечебная процедура может быстро облегчить состояние больного, имеется четкая инструкция, как делать ингаляции детям до года, но целесообразно будет доверить эту работу профессионалам.
Ингаляции могут стать единственно эффективным способом быстро вылечить простуду у ребенка или облегчить его состояние, снизив интенсивность кашля. Самое главное – правильно их проводить, чтобы выздоровление не сопровождалось неприятными последствиями.
Связанные услуги:
Консультация педиатра
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Наши врачи
Смотреть всех врачей 748
Наши сертификаты
Сертифікат № QIZ 804 468 C1
Сертифікат № QIZ 804 469 C1
Сертифікат № QIZ 804 470 C1Сертифікат № QIZ 804 471 C1
Смотреть все сертификаты
Заказать обратный звонок
Введите Ваш телефон
Другие статьи
Симптомы пяточной шпоры, методы лечения – что нужно знать пациенту
Причины возникновения и симптомы пяточной шпоры, тактика лечения. Ударно-волновая терапия: показания и результаты. Методы профилактики заболевания.
Ударно-волновая терапия: показания и результаты. Методы профилактики заболевания.
Радикулит поясничного, грудного и шейного отделов позвоночника – принципы его лечения
Как лечить радикулит крестцового отдела. Можно ли обезболить острый радикулит поясницы уколами. Как выполнять массаж и упражнения при радикулите.
Основные симптомы состояния комы у человека. Первая помощь
Чем состояние комы отличается от обморочного состояния – информация для пациентов. Оказание первой помощи пострадавшему в состоянии комы. Что можно сделать в рамках доврачебной помощи.
Основные симптомы жировой дистрофии печени на начальной стадии заболевания
Как лечить жировой гепатоз печени – рекомендации ведущих специалистов. Основные признаки гепатоза беременных. Особенности диеты, профилактические мероприятия, прогноз заболевания
Основные признаки гепатоза беременных. Особенности диеты, профилактические мероприятия, прогноз заболевания
Смотреть все статьи
Заказать обратный звонок
Введите Ваш телефон
какие бывают, применение, как разводить, отзывы врачей
Дети наиболее часто болеют острыми респираторными инфекциями. С наступлением осенне-весеннего периода заболеваемость острой вирусной респираторной инфекции (ОРВИ) резко возрастает. По некоторым данным, более 80% заболеваний у детей дошкольного возраста составляют именно вирусные инфекции. Эти заболевания как правило протекают с повышением температуры тела, кашлем и насморком. Иной раз для того, чтобы ребенок побыстрей выздоровел, в ход идут все средства.Ингаляции помогают детям быстрее выздороветь при ОРВИ. Ингаляции на основе эфирных масел, отваров растений известны еще с древних времен. В последние десятилетия врачи все чаще назначают ингаляции для облегчения кашля и насморка. Ранее ингаляции проводили в медицинских учреждениях на стационарных ингаляторах. Но прогресс не стоит на месте и сегодня ингаляции можно делать в домашних условиях с помощью небулайзера.
Ранее ингаляции проводили в медицинских учреждениях на стационарных ингаляторах. Но прогресс не стоит на месте и сегодня ингаляции можно делать в домашних условиях с помощью небулайзера.
Существуют следующие виды ингаляций:
- Паровые ингаляции отварами растений, эфирными маслами, физ. раствором. Этот вид ингаляций наиболее популярен в домашних условиях. Наиболее часто используют отвары ромашки, календулы, эвкалипта, липы, шалфея. Проводить такие процедуры у детей не рекомендовано. Это чревато ожогами тела и дыхательных путей, осложнениями заболевания и аллергией, особенно, если это эфирные масла.
- Ингаляции с помощью небулайзера с использованием лекарственных средств (бронхолитиков, муколитиков, щелочных растворов). Препарат для таких ингаляций и его дозировка подбираются только врачом.
Небулайзер – специальный аппарат, который можно использовать в домашних условиях. «Небула» — в переводе с латинского означает туман. Он распыляет частички лекарственного вещества и превращает его в своеобразный туман. Этот туман больной вдыхает во время ингаляции.
Этот туман больной вдыхает во время ингаляции.
Существует несколько видов небулайзеров:
- Компрессионный – работает от электричества. Наиболее шумный из всех;
- Ультразвуковой – распыляет лекарство с помощью ультразвуковых волн. Он более совершенный, менее шумный и может использоваться у детей до 1 года. Мембранный – работает как от сети, так и на батарейках, может использоваться с различными препаратами. Наиболее дорогой по стоимости.
- Мембранный – работает как от сети, так и на батарейках, может использоваться с различными препаратами. Наиболее дорогой по стоимости.
Можно ли делать ингаляцию ребенку
Ингаляции у детей показаны в следующих случаях:
- Острый и хронический ринит в стадии обострения;
- Острый тонзиллит;
- Острый фарингит;
- Острый и хронический бронхит;
- Пневмония.
Существуют также противопоказания к проведению ингаляций:
- Склонность к носовым кровотечения, гипертоническая болезнь
- Дыхательная недостаточность тяжёлой степени
- Сердечнососудистая недостаточность
- Повышенная температура тела – более 37,5°С
При температуре
При повышении температуры выше 37,5°С ингаляцию делать нельзя.
Проводить ингаляции можно при нормализации температуры тела, препаратами, которые рекомендует врач и только в тех ситуациях, когда педиатр или другой специалист, посчитают ингаляции необходимыми.
В каком возрасте можно делать ингаляции ребенку
Небулайзеры можно использовать с 1-2 лет и старше. Возможно использование ингаляций и ранее этого возраста строго по указанию врача. Категорически запрещены паровые ингаляции, только небулайзерные или ультразвуковые.
Виды ингаляций
Доктор рекомендует средство, которое следует принимать в виде ингаляции вашему ребенку.
При насморке
Для лечения насморка ингаляции применять нецелесообразно. Вполне достаточно промывания носа соленой водой или спреями с морской водой, применения капель в нос с противовоспалительными и сосудосуживающими компонентами (не более 3-4 дней).
При сухом кашле
При сухом кашле доктор пропишет ингаляции с муколитиками – препаратами, разжижающими мокроту и таким образом облегчающими ее отделение.
Применение ингаляции для детей
Ингаляции у ребенка должны проводиться строго под наблюдением взрослых. При этом следует соблюдать несколько правил:
- Не проводить ингаляцию сразу после еды. Следует подождать около 60 минут после приема пищи;
- Не нужно заставлять ребенка часто дышать. У него может закружиться голова;
- Нельзя делать назначения самостоятельно, важно соблюдать указания врача;
- После окончания процедуры нужно отдохнуть.
Популярные вопросы и ответы
Мы обсудили с врачом-педиатром Ольгой Семенюк вопросы, которые касаются проведения ингаляционной терапии у детей, уточнили, какие нюансы нужно помнить, проводя ингаляции.
Сколько по времени делать ингаляцию?
Длительность ингаляции устанавливает врач. Грудным детям обычно рекомендуется вдыхать пары около 2-3 минут, детям постарше – не менее 5 минут. Однако, длительность ингаляции зависит от заболевания, вида препарата, который применяют и возраста малыша.
Сколько раз в день нужно делать ингаляции ребенку?
Частота проведения ингаляций зависит от возраста и диагноза ребенка. Иногда достаточно одного сеанса в сутки, если это малыш раннего возраста, а зачастую ингаляции нужно делать 2-3 раза в сутки. Это зависит от диагноза и вид препарата, который назначен врачом.
Как разводить препараты для ингаляций детям?
Разводить препараты можно только стерильным физиологическим раствором, купленным в аптеке. Нельзя использовать для ингаляций кипяченую воду или минеральную воду (даже если об этом пишут в статьях). Обычная и минеральная вода не стерильны, содержат соли, которые оседают на слизистых, и трудно выводятся из бронхов. Они не подходят для разведения лекарственных препаратов и такие ингаляции могут дать осложнения.
Когда ребенка беспокоит влажный кашель, то нужно сделать так, чтобы очистить легкие, бронхи от мокроты. При влажном кашле раствор для процедуры должен быть теплый, точнее от 36 до 40˚С. После процедуры нельзя сразу же выходить на холод. Нужно посидеть 15 минут, остыть.
После процедуры нельзя сразу же выходить на холод. Нужно посидеть 15 минут, остыть.
Ингаляции способствуют:
• улучшению кровообращения;
• разжижению мокроты;
• улучшению состояния горла;
• облегчению дыхания.
Противопоказания для ингаляций:
• бронхит, развивается из самого обыкновенного кашля;
• воспаление легких, их отек;
• ЛОР-заболевания;
• бронхоспазм, астма.
Что касается мокрого или увлажненного кашля, можно делать абсолютно любые дыхательные мероприятия. Основная цель данной процедуры — выход мокроты. Пар помогает разжижать мокроты, достаточно нескольких процедур, и приступов влажного кашля как не бывало.
9 методов уменьшения заложенности носа у малышей, включая домашние средства
Несколько простых домашних средств, таких как использование увлажнителя воздуха, могут облегчить заложенность носа у малышей. В большинстве случаев обычная простуда вызывает заложенность носа, но другие причины включают аллергию.
Простуда может быть неприятным испытанием для малышей, и, к сожалению, по данным Центров по контролю и профилактике заболеваний (CDC), простуда часто встречается у маленьких детей. Поскольку простуда — это вирус, антибиотики не действуют. В большинстве случаев простуда со временем проходит сама по себе.
Поскольку простуда — это вирус, антибиотики не действуют. В большинстве случаев простуда со временем проходит сама по себе.
В этой статье мы обсуждаем девять способов лечения заложенности носа у малышей, причины заложенности носа и когда обращаться к врачу.
Поделиться на PinterestВдыхание пара, использование увлажнителя и питье жидкости — это домашние средства, которые могут облегчить заложенность носа у малышей.Существует целый ряд домашних средств, которые могут облегчить заложенность носа у малышей:
1. Паровые ингаляции
Теплая парная комната может помочь разжижить густую слизь и облегчить ребенку дыхание. Попробуйте дать ребенку теплую ванну перед сном. Затем вытащите ребенка из ванны, включите душ на максимальную температуру и закройте дверь.
Позвольте пару заполнить комнату, сидя с ребенком. В помещении не должно быть так жарко, чтобы было трудно дышать.
2. Увлажнитель
Увлажнитель воздуха, особенно с прохладным туманом, поддерживает влажность воздуха. Это может облегчить сухой кашель и уменьшить заложенность носа, особенно ночью. Попробуйте поставить увлажнитель в комнате ребенка.
Это может облегчить сухой кашель и уменьшить заложенность носа, особенно ночью. Попробуйте поставить увлажнитель в комнате ребенка.
Убедитесь, что ребенок не сидит с увлажнителем наедине и не относится к нему как к игрушке. Содержите увлажнитель в чистоте, так как во влажных помещениях легко может появиться плесень.
3. Отсос грушей
Очень маленькие дети могут больше бороться с заложенностью носа, потому что они не могут очистить нос. Попробуйте осторожно очистить нос ребенка с помощью грушевидного отсоса. Если ребенок сопротивляется или говорит, что отсасывание болезненно, попробуйте другое лечение.
4. Солевые назальные спреи
Солевые назальные спреи помогают успокоить раздражение носа. Они также могут помочь разжижить густую слизь. Большинство магазинов продают безрецептурные (OTC) решения. Родители также могут приготовить ее самостоятельно, смешав половину чайной ложки поваренной соли с 1 стаканом теплой воды.
Аккуратно распылите в нос ребенку или покажите ребенку, как это сделать самому. Для большего облегчения попробуйте сбрызнуть нос, а затем отсосать его шприцем с грушей. Родители также могут обнаружить, что солевые назальные спреи приносят больше облегчения после того, как ребенок провел время в парилке.
Для большего облегчения попробуйте сбрызнуть нос, а затем отсосать его шприцем с грушей. Родители также могут обнаружить, что солевые назальные спреи приносят больше облегчения после того, как ребенок провел время в парилке.
5. Куриный суп
Куриный суп – это больше, чем просто народное средство. Это может облегчить застой за счет уменьшения воспаления. Некоторые исследования показали, что куриный суп может ослабить воспаление в верхних дыхательных путях, что может облегчить симптомы простуды.
Кроме того, куриный суп помогает ребенку избежать обезвоживания и побуждает его продолжать есть, когда он плохо себя чувствует.
6. Безрецептурные обезболивающие
Безрецептурные обезболивающие, такие как ацетаминофен и ибупрофен, не облегчают заложенность носа, но могут помочь при других симптомах, таких как боль в лице, связанная с заложенностью носа, или лихорадка. Попросите врача, прежде чем использовать эти лекарства у очень маленьких детей.
По данным Американской академии педиатрии (ААП), в большинстве случаев ибупрофен безопасен для детей старше 6 месяцев, а ацетаминофен безопасен для детей всех возрастов. Аспирин небезопасен для детей.
Аспирин небезопасен для детей.
Родители должны выбрать смесь для детей и следовать инструкциям по дозировке в зависимости от веса. Если у ребенка младше 3 месяцев поднялась температура, вызовите педиатра.
7. Обильное питье
Вода и другие жидкости могут способствовать разжижению слизи, что облегчает ее отхаркивание ребенком. Жидкости также могут помочь предотвратить обезвоживание, если у ребенка жар.
Предлагайте ребенку много воды, когда он болен. Малыши могут больше хотеть пить из чашки, на которой изображены персонажи, которые им нравятся, или из глупой соломинки.
8. Смена положения во время сна
Заложенность часто усиливается ночью. Одна из причин заключается в том, что пазухи не могут так легко дренироваться, когда человек лежит. Некоторые дети также могут испытывать жажду ночью, если они перегружены и спят с открытым ртом.
Дети могут предпочитать спать с приподнятой головой на нескольких подушках, чтобы облегчить симптомы заложенности носа. Другим детям может нравиться спать в еще более вертикальном положении в кресле.
Другим детям может нравиться спать в еще более вертикальном положении в кресле.
9. Поддержание чистоты воздуха
Курящие родители не должны курить в присутствии детей и не должны водить ребенка в места, где может быть дым.
Несмотря на то, что загрязнение воздуха труднее контролировать, оно может иметь серьезные последствия для здоровья детей. По данным Американской ассоциации легких, у детей, живущих в районах с более чистым воздухом, меньше респираторных симптомов, таких как мокрота, заложенность носа и кашель.
Родители не должны давать детям ясельного возраста безрецептурные противоотечные средства.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) не рекомендует использовать противоотечные средства у детей в возрасте до 2 лет и рекомендует не использовать противоотечные средства, содержащие кодеин или гидрокодон, у лиц моложе 18 лет.
В AAP подчеркивают, что противоотечные средства практически не приносят пользы детям в возрасте до 4 лет и могут иметь серьезные побочные эффекты.
Несколько исследований деконгестантов у малышей и детей младшего возраста показали, что эти препараты не дают большего облегчения, чем плацебо.
Антибиотики не могут вылечить обычную простуду, но могут помочь при других инфекциях, вызывающих заложенность носа, таких как синусит. Однако инфекции носовых пазух, требующие лечения антибиотиками, у малышей встречаются редко.
Простуда у малышей может пройти через несколько дней, при этом заложенность носа сохраняется дольше. Если симптомы у ребенка ухудшаются, у него повышается температура или заложенность носа не улучшается, обратитесь к врачу за лечением.
Иногда человек не может отличить простуду от других болезней. Большинство инфекций, вызывающих симптомы простуды, заразны, поэтому родители или опекуны должны практиковать частое мытье рук и другие меры гигиены, чтобы контролировать распространение всех инфекций.
Некоторые другие потенциальные причины заложенности носа включают:
- Аллергии: Аллергии могут также вызывать зуд, слезотечение и обычно не вызывают лихорадку.

- Грипп: Грипп вызывает симптомы простуды, хотя симптомы, как правило, более тяжелые, и ребенок может быть очень болен в течение многих дней.
- Бактериальные инфекции: бактериальная инфекция носовых пазух может вызвать заложенность носа; такое может быть после простуды.
- Структурные аномалии: Иногда у ребенка возникают проблемы со строением дыхательной системы. У них может быть искривление перегородки или увеличенные аденоиды. Дети, которые всегда кажутся перегруженными, должны обратиться к врачу.
Узнайте больше о симптомах простуды у малышей здесь.
Обратитесь к врачу, если:
- Ребенок выглядит очень больным или ему не становится лучше в течение нескольких дней после применения домашних средств.
- У ребенка очень высокая температура.
- Ребенок выглядит вялым или сбитым с толку.
- У ребенка младше 3 месяцев лихорадка.
Большинство простудных заболеваний проходят сами по себе в течение 7–10 дней, хотя некоторые симптомы могут сохраняться дольше. Если инфекция не исчезнет, обратитесь к врачу, так как у малыша может быть аллергия или бактериальная инфекция, например инфекция носовых пазух.
Если инфекция не исчезнет, обратитесь к врачу, так как у малыша может быть аллергия или бактериальная инфекция, например инфекция носовых пазух.
Лучший способ предотвратить простуду и большинство других болезней — тщательная гигиена. Это трудно для малышей, особенно в детских садах, где они тесно контактируют с другими детьми. Некоторые стратегии предотвращения распространения простуды включают:
- Регулярное мытье рук перед едой и после посещения туалета. Сделайте мытье рук веселым ритуалом.
- Не отправлять заболевшего ребенка в школу или детский сад и не разрешать людям посещать больных.
- Обучение детей прикрывать рот кашлем в локоть.
- Дезинфекция часто используемых поверхностей, таких как дверные ручки, столешницы, ручки раковины и сливные устройства для унитаза.
Среднестатистический малыш часто болеет простудными заболеваниями — до 8–10 в год, прежде чем ему исполнится 2 года. Родители могут экспериментировать с домашними средствами, пока не найдут то, что работает и что ребенок захочет попробовать. Проконсультируйтесь с педиатром для получения дополнительных советов о домашних средствах, которые могут облегчить определенные симптомы, которые возникают у ребенка.
Проконсультируйтесь с педиатром для получения дополнительных советов о домашних средствах, которые могут облегчить определенные симптомы, которые возникают у ребенка.
9 методов устранения заложенности носа у малышей, включая домашние средства
Несколько простых домашних средств, таких как использование увлажнителя воздуха, могут облегчить заложенность носа у малышей. В большинстве случаев обычная простуда вызывает заложенность носа, но другие причины включают аллергию.
Простуда может быть неприятным испытанием для малышей, и, к сожалению, по данным Центров по контролю и профилактике заболеваний (CDC), простуда часто встречается у маленьких детей. Поскольку простуда — это вирус, антибиотики не действуют. В большинстве случаев простуда со временем проходит сама по себе.
В этой статье мы обсуждаем девять способов лечения заложенности носа у малышей, причины заложенности носа и когда обращаться к врачу.
Поделиться на PinterestВдыхание пара, использование увлажнителя и питье жидкости — это домашние средства, которые могут облегчить заложенность носа у малышей.
Существует целый ряд домашних средств, которые могут облегчить заложенность носа у малышей:
1. Паровые ингаляции
Теплая парная комната может помочь разжижить густую слизь и облегчить ребенку дыхание. Попробуйте дать ребенку теплую ванну перед сном. Затем вытащите ребенка из ванны, включите душ на максимальную температуру и закройте дверь.
Позвольте пару заполнить комнату, сидя с ребенком. В помещении не должно быть так жарко, чтобы было трудно дышать.
2. Увлажнитель
Увлажнитель воздуха, особенно с прохладным туманом, поддерживает влажность воздуха. Это может облегчить сухой кашель и уменьшить заложенность носа, особенно ночью. Попробуйте поставить увлажнитель в комнате ребенка.
Убедитесь, что ребенок не сидит с увлажнителем наедине и не относится к нему как к игрушке. Содержите увлажнитель в чистоте, так как во влажных помещениях легко может появиться плесень.
3. Отсос грушей
Очень маленькие дети могут больше бороться с заложенностью носа, потому что они не могут очистить нос. Попробуйте осторожно очистить нос ребенка с помощью грушевидного отсоса. Если ребенок сопротивляется или говорит, что отсасывание болезненно, попробуйте другое лечение.
Попробуйте осторожно очистить нос ребенка с помощью грушевидного отсоса. Если ребенок сопротивляется или говорит, что отсасывание болезненно, попробуйте другое лечение.
4. Солевые назальные спреи
Солевые назальные спреи помогают успокоить раздражение носа. Они также могут помочь разжижить густую слизь. Большинство магазинов продают безрецептурные (OTC) решения. Родители также могут приготовить ее самостоятельно, смешав половину чайной ложки поваренной соли с 1 стаканом теплой воды.
Аккуратно распылите в нос ребенку или покажите ребенку, как это сделать самому. Для большего облегчения попробуйте сбрызнуть нос, а затем отсосать его шприцем с грушей. Родители также могут обнаружить, что солевые назальные спреи приносят больше облегчения после того, как ребенок провел время в парилке.
5. Куриный суп
Куриный суп – это больше, чем просто народное средство. Это может облегчить застой за счет уменьшения воспаления. Некоторые исследования показали, что куриный суп может ослабить воспаление в верхних дыхательных путях, что может облегчить симптомы простуды.
Кроме того, куриный суп помогает ребенку избежать обезвоживания и побуждает его продолжать есть, когда он плохо себя чувствует.
6. Безрецептурные обезболивающие
Безрецептурные обезболивающие, такие как ацетаминофен и ибупрофен, не облегчают заложенность носа, но могут помочь при других симптомах, таких как боль в лице, связанная с заложенностью носа, или лихорадка. Попросите врача, прежде чем использовать эти лекарства у очень маленьких детей.
По данным Американской академии педиатрии (ААП), в большинстве случаев ибупрофен безопасен для детей старше 6 месяцев, а ацетаминофен безопасен для детей всех возрастов. Аспирин небезопасен для детей.
Родители должны выбрать смесь для детей и следовать инструкциям по дозировке в зависимости от веса. Если у ребенка младше 3 месяцев поднялась температура, вызовите педиатра.
7. Обильное питье
Вода и другие жидкости могут способствовать разжижению слизи, что облегчает ее отхаркивание ребенком. Жидкости также могут помочь предотвратить обезвоживание, если у ребенка жар.
Жидкости также могут помочь предотвратить обезвоживание, если у ребенка жар.
Предлагайте ребенку много воды, когда он болен. Малыши могут больше хотеть пить из чашки, на которой изображены персонажи, которые им нравятся, или из глупой соломинки.
8. Смена положения во время сна
Заложенность часто усиливается ночью. Одна из причин заключается в том, что пазухи не могут так легко дренироваться, когда человек лежит. Некоторые дети также могут испытывать жажду ночью, если они перегружены и спят с открытым ртом.
Дети могут предпочитать спать с приподнятой головой на нескольких подушках, чтобы облегчить симптомы заложенности носа. Другим детям может нравиться спать в еще более вертикальном положении в кресле.
9. Поддержание чистоты воздуха
Курящие родители не должны курить в присутствии детей и не должны водить ребенка в места, где может быть дым.
Несмотря на то, что загрязнение воздуха труднее контролировать, оно может иметь серьезные последствия для здоровья детей. По данным Американской ассоциации легких, у детей, живущих в районах с более чистым воздухом, меньше респираторных симптомов, таких как мокрота, заложенность носа и кашель.
По данным Американской ассоциации легких, у детей, живущих в районах с более чистым воздухом, меньше респираторных симптомов, таких как мокрота, заложенность носа и кашель.
Родители не должны давать детям ясельного возраста безрецептурные противоотечные средства.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) не рекомендует использовать противоотечные средства у детей в возрасте до 2 лет и рекомендует не использовать противоотечные средства, содержащие кодеин или гидрокодон, у лиц моложе 18 лет.
В AAP подчеркивают, что противоотечные средства практически не приносят пользы детям в возрасте до 4 лет и могут иметь серьезные побочные эффекты.
Несколько исследований деконгестантов у малышей и детей младшего возраста показали, что эти препараты не дают большего облегчения, чем плацебо.
Антибиотики не могут вылечить обычную простуду, но могут помочь при других инфекциях, вызывающих заложенность носа, таких как синусит.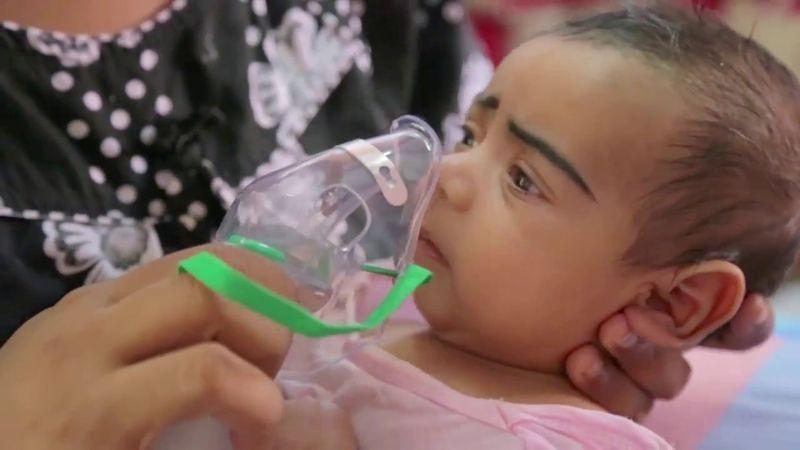 Однако инфекции носовых пазух, требующие лечения антибиотиками, у малышей встречаются редко.
Однако инфекции носовых пазух, требующие лечения антибиотиками, у малышей встречаются редко.
Простуда у малышей может пройти через несколько дней, при этом заложенность носа сохраняется дольше. Если симптомы у ребенка ухудшаются, у него повышается температура или заложенность носа не улучшается, обратитесь к врачу за лечением.
Иногда человек не может отличить простуду от других болезней. Большинство инфекций, вызывающих симптомы простуды, заразны, поэтому родители или опекуны должны практиковать частое мытье рук и другие меры гигиены, чтобы контролировать распространение всех инфекций.
Некоторые другие потенциальные причины заложенности носа включают:
- Аллергии: Аллергии могут также вызывать зуд, слезотечение и обычно не вызывают лихорадку.
- Грипп: Грипп вызывает симптомы простуды, хотя симптомы, как правило, более тяжелые, и ребенок может быть очень болен в течение многих дней.
- Бактериальные инфекции: бактериальная инфекция носовых пазух может вызвать заложенность носа; такое может быть после простуды.

- Структурные аномалии: Иногда у ребенка возникают проблемы со строением дыхательной системы. У них может быть искривление перегородки или увеличенные аденоиды. Дети, которые всегда кажутся перегруженными, должны обратиться к врачу.
Узнайте больше о симптомах простуды у малышей здесь.
Обратитесь к врачу, если:
- Ребенок выглядит очень больным или ему не становится лучше в течение нескольких дней после применения домашних средств.
- У ребенка очень высокая температура.
- Ребенок выглядит вялым или сбитым с толку.
- У ребенка младше 3 месяцев лихорадка.
Большинство простудных заболеваний проходят сами по себе в течение 7–10 дней, хотя некоторые симптомы могут сохраняться дольше. Если инфекция не исчезнет, обратитесь к врачу, так как у малыша может быть аллергия или бактериальная инфекция, например инфекция носовых пазух.
Лучший способ предотвратить простуду и большинство других болезней — тщательная гигиена. Это трудно для малышей, особенно в детских садах, где они тесно контактируют с другими детьми. Некоторые стратегии предотвращения распространения простуды включают:
Это трудно для малышей, особенно в детских садах, где они тесно контактируют с другими детьми. Некоторые стратегии предотвращения распространения простуды включают:
- Регулярное мытье рук перед едой и после посещения туалета. Сделайте мытье рук веселым ритуалом.
- Не отправлять заболевшего ребенка в школу или детский сад и не разрешать людям посещать больных.
- Обучение детей прикрывать рот кашлем в локоть.
- Дезинфекция часто используемых поверхностей, таких как дверные ручки, столешницы, ручки раковины и сливные устройства для унитаза.
Среднестатистический малыш часто болеет простудными заболеваниями — до 8–10 в год, прежде чем ему исполнится 2 года. Родители могут экспериментировать с домашними средствами, пока не найдут то, что работает и что ребенок захочет попробовать. Проконсультируйтесь с педиатром для получения дополнительных советов о домашних средствах, которые могут облегчить определенные симптомы, которые возникают у ребенка.