Рассмотрение случаев эпилепсии — Краткое изложение соответствующих условий
Судорога определяется как «временное появление признаков и/или симптомов, вызванных аномальной чрезмерной или синхронной активностью нейронов в головном мозге».[1]Fisher RS, Acevedo C, Arzimanoglou A, et al. ILAE official report: a practical clinical definition of epilepsy. Epilepsia. 2014;55:475-482. https://onlinelibrary.wiley.com/doi/full/10.1111/epi.12550 http://www.ncbi.nlm.nih.gov/pubmed/24730690?tool=bestpractice.com Эпилепсия считается болезнью мозга, определяемой любым из следующих состояний:[1]Fisher RS, Acevedo C, Arzimanoglou A, et al. ILAE official report: a practical clinical definition of epilepsy. Epilepsia. 2014;55:475-482. https://onlinelibrary.wiley.com/doi/full/10.1111/epi.12550 http://www.ncbi.nlm.nih.gov/pubmed/24730690?tool=bestpractice.com ILAE: EpilepsyDiagnosis.org внешняя ссылка открывается в новом окне
По меньшей мере два неспровоцированных (или рефлекторных) приступа, происходящих с интервалом более 24 часов
Один неспровоцированный (или рефлекторный) приступ и вероятность дальнейших приступов, аналогичная общему риску рецидива (не менее 60%) после двух неспровоцированных приступов, возникающих в течение следующих 10 лет
Диагноз эпилептического синдрома.

Эпилептические припадки могут быть классифицированы как имеющие фокальное, обобщенное или неизвестное начало, с подкатегориями моторных, не моторных (отсутствие), с сохранением или ослаблением осведомленности о фокальных судорогах.[2]Fisher RS, Cross JH, French JA, et al. Operational classification of seizure types by the International League Against Epilepsy: position paper of the ILAE Commission for Classification and Terminology. Epilepsia. 2017;58:522-530. http://onlinelibrary.wiley.com/doi/10.1111/epi.13670/full http://www.ncbi.nlm.nih.gov/pubmed/28276060?tool=bestpractice.com [3]Scheffer IE, Berkovic S, Capovilla G, et al. ILAE classification of the epilepsies: position paper of the ILAE Commission for Classification and Terminology. Epilepsia. 2017;58:512-521. http://onlinelibrary.wiley.com/wol1/doi/10.1111/epi.13709/full http://www.ncbi.nlm.nih.gov/pubmed/28276062?tool=bestpractice.com
Симптоматическая лобнодолевая эпилепсия — Альфа-Ритм
Невролог-эпилептолог, к. м. н. Кирилловских О. Н.
м. н. Кирилловских О. Н.
В настоящее время лобнодолевая эпилепсия занимает 2 место среди симптоматических форм эпилепсии после височной. Лобные отделы головного мозга у человека занимают первое место по площади и многообразию выполняемых функции, чем и объясняется многообразие клинических проявлений при симптоматической лобной эпилепсии. Причины развития симптоматической лобной эпилепсии разнообразны. Именно лобные отделы головного мозга являются наиболее уязвимыми при различных черепно-мозговых травмах, что обуславливает наиболее часто встречающуюся лобную локализацию эпилептических очагов при посттравматической эпилепсии у детей и взрослых. В лобных отделах головного мозга чаще всего локализуются различные сосудистые аневризмы, каверномы и мальформации – доброкачественные опухоли, которые могут являться причиной развития 
Симптоматические лобные формы эпилепсии подразделяют на 3 основные группы в зависимости от локализации и функциональной нагрузки тех отделов лобной коры, которые являются источником эпилептической активности (В. А. Карлов, 2010 г). Это эпилептические припадки, источником которых являются следующие отделы лобной коры (рис 1):
Рис 1. Топическая диагностика коры больших полушарий.
- Моторная кора
- Премоторная кора
- Префронтальная кора
Наиболее давно и хорошо изученной является, так называемая, джексоновская эпилепсия (ДЭ), описанная выдающимся шотландским неврологом Джоном Джексоном в 1870 году.
Эпилептический очаг при джексоновской эпилепсии располагается в проекционной моторной коре – участке лобной доли головного мозга, находящийся на границе с теменной и височной долями, где локализованы корковые центры произвольных движений для всех групп мышц человека. Клиническая картина данного вида эпилепсии заключается в локальных судорогах, возникающих в определенных отделах конечностей, распространяющихся затем на всю половину тела (джексоновский марш), далее следует потеря сознания и генерализованный судорожный припадок
 По классическому описанию Джексона различают 3 направления распространения судорог:
По классическому описанию Джексона различают 3 направления распространения судорог:
- Судороги, возникнув в руке (I, II, пальцы, предплечье), охватывают всю руку, переходя на лицевую мускулатуру, потом нижнюю конечность.
- Судороги, начинаются с мышц лица или языка, затем поражают руку или ногу. При этом, если припадок правосторонний, то отмечаются речевые нарушения.
- Судороги с нижней конечности распространяются на всю ногу, затем руку и лицо.
Если подряд следует несколько припадков, то обычно после них остается слабость в конечностях, которая носит название эпилептического паралича Тодда. Джексоновские припадки – частое проявление таких церебральных заболеваний, как опухоли и артериовенозные аневризмы, последствия черепно-мозговых травм и инфекционных поражений нервной системы, поэтому в случае возникновения таких припадков необходимо более детальное обследование больного, прежде всего МРТ головного мозга с контрастированием и исследованием церебральных сосудов.
Эпилептические припадки, источником которых является премоторная кора (рис. 1) чаще проявляются в виде т. н. адверсивных и/или постуральных припадков. Адверсивный эпилептический припадок
 Одна из типичных поз – «поза фехтовальщика» с тонически согнутой и поднятой вверх контрлатеральной фокусу рукой с обращенной в её сторону головой и глазами (рис. 2).
Одна из типичных поз – «поза фехтовальщика» с тонически согнутой и поднятой вверх контрлатеральной фокусу рукой с обращенной в её сторону головой и глазами (рис. 2).
Рис. 2. «Поза фехтовальщика» у ребенка с постуральными адвесивными припадками при симптоматической лобной эпилепсии.
Кроме того к эпилептическим припадкам премоторной области относятся простые парциальные припадки с изолированными нарушениями речевой функции – арест речи.
Наиболее разнообразную, многочисленную и трудную для диагностики группу представляют собой эпилептические припадки, происходящие из префронтальной коры (рис. 1). Характерны следующие виды припадков:
- С негативными моторными проявлениями – гипомоторные припадки – застывание, замирание (псевдоабсансы и истинные абсансы), а так же падение.
- Гипермоторные припадки – «педалирование», «боксирование», хаотические движения туловища, катающие, ползающие.
- Генерализованные судорожные, часто серийные или статусные.

Припадки при лобнодолевой эпилепсии имеют свои отличительные особенности.
Характерна:
- Кратковременность.
- Минимальное или полное отсутствие постприпадочной спутанности.
- Быстрая вторичная генерализация.
- Выраженные двигательные проявления, сложные автоматизмы и жестикуляции.
Диагностика лобнодолевых префронтальных эпилептических приступов часто представляет значительные трудности. При гипомоторном (с минимальными двигательными проявлениями) характере приступов, протекающем в виде внезапных падений без судорог, проводится дифференциальная диагностика с различными видами обмороков. Частой находкой при нейровизуализации при гипомоторных припадках являются посттравматические или опухолевые очаги в медиобазальных отделах лобной доли, а так же очаги фокальной кортикальной дисплазии (рис. 3). ЭЭГ видеомониторинг дневного (ночного) сна в большинстве случаев позволяет выявить очаг эпилептиформной активности, который является доказательством эпилептической природы приступа.
Рис 3. Фокальная кортикальная дисплазия левой лобной области.
Еще более сложной является диагностика гипермоторных припадков. В структуре гипермоторных припадков при лобной эпилепсии могут встречаться крик, педалирующие движении ног, бурные, хаотические движения туловища, иногда катающиеся или ползающие. Наличие таких необычных проявлений припадка требует проведения дифференциальной диагностики с психогенными (конверсионными, псевдоэпилептическими) приступами. Единственным достоверным методом дифференциальной диагностики является проведения ЭЭГ-видеомониторинга сна, причем в большинстве случаев возникает необходимость для проведения ЭЭГ-видеомониторинга ночного сна. Синхронная видеозапись электроэнцефалограммы и самого пароксизмального события позволяет зарегистрировать предшествующую приступу эпилептиформную активность, а так же возникающие после припадка специфические изменения на ЭЭГ. ЭЭГ-картина приступа, как правило, бывает искажена артефактами движения вследствие гипермоторного характера приступа.
Рис. 3А. Пациентка С.А., 5 лет. Фокальная кортикальная дисплазия. Симптоматическая фокальная лобная эпилепсия. При видео-ЭЭГ мониторинге во сне зарегистрирован фокальный моторный приступ с гиперкинетическими автоматизмами. Иктальная ЭЭГ (начало приступа) — появление ритмичной альфа- и тета активности бифронтально, но с четким преобладанием в левой лобной и передних вертексных областях.
Рис. 3Б. Та же пациентка. Иктальная ЭЭГ (продолжение фокального моторного приступа с гиперкинетическими автоматизмами) — диффузное уплощение биоэлектрической активности с появлением в динамике большого количества двигательных артефактов (при появлении гиперкинетических автоматизмов).
Таким образом, симптоматическая лобная эпилепсия представляет собой большую и разнородную группу различных эпилептических синдромов, представляющую значительные трудности для диагностики и лечения. Для успешного лечения этой сложной формы эпилепсии необходим комплексный подход – современные методы диагностики, включая ЭЭГ видеомониторинг ночного сна и МТР-исследование по эпилептологическому протоколу (ссылка на статью возможности МРТ в диагностике эпилепсии), а так же постоянное наблюдение невролога-эпилептолога. При диагностике фокальных изменений органического характера необходимо рассмотреть вопрос о возможности и целесообразности нейрохирургического лечения.
|
Администрация района Глава района
Поделись с друзьями |
Постановлением Правительства № 1607 от 24 сентября 2021 года внесены изменения в программу субсидирования найма. Получить субсидию за трудоустройство безработных граждан, зарегистрированных в службах занятости, теперь сможет любой работодатель, если он примет […] Постановлением Правительства от 21 сентября 2021 года № 1580 продлевается временный порядок установления или подтверждения инвалидности до 1 марта 2022 года. Временный порядок предполагает автоматическое продление ранее установленной инвалидности на последующие шесть месяцев. Кроме того, такой порядок позволяет присваивать инвалидность в первый раз без личного обращения гражданина в бюро медико-социальной экспертизы. […] С 1 января 2022 года основанием для назначения и выплаты пособий по временной нетрудоспособности и пособия по беременности и родам будет являться только электронный листок нетрудоспособности. Как работодателю подготовиться к изменениям […] С 1 января 2022 года все выплаты по больничному, в том числе по беременности и родам, будут начисляться на основании только электронного листка нетрудоспособности (ЭЛН). Для получения пособия по больничному, необходимо сообщить номер ЭЛН своему работодателю – по телефону, по электронной почте, лично. […] Режим работы с 10.00. до 16.00. Защитите себя и своих близких! По информации Саратовского центра по гидрометеорологии и мониторингу окружающей среды – филиала ФГБУ «Приволжского управления по гидрометеорологии и мониторингу окружающей среды» на 26 октября 2021 года переменная облачность. Без существенных осадков. […] В соответствии со статьей 7 Закона Саратовской области от 26. Губернатор Валерий Радаев: «Ситуация с распространением коронавирусной инфекции остаётся крайне напряжённой. Каждый день растёт количество заболевших. Поэтому в Саратовской области устанавливаются нерабочие дни с 27 октября по 7 ноября. Это необходимая мера для разрыва цепочки заболеваемости. Период нерабочих дней позволит разобщить потоки, сократить поездки, контакты с посторонними людьми. […] 24 октября отметил 90-летний юбилей ветеран труда Кузнецов Иван Федорович. В торжественный день поздравить юбиляра пришли сотрудники «Комплексного центра социального обслуживания населения Пугачевского района». Имениннику вручили персональные поздравления от имени Президента Российской Федерации Владимира Путина и губернатора Саратовской области Валерия Радаева. […] По информации Саратовского центра по гидрометеорологии и мониторингу окружающей среды – филиала ФГБУ «Приволжского управления по гидрометеорологии и мониторингу окружающей среды» на 23-24 октября 2021 года облачно с прояснениями. 23 октября 2021 г. Ночью без осадков, днем местами небольшой дождь. Ветер юго-западный, западный 6-11 м/с, ночью местами порывы 15-18 м/с, днем до 14 м/с. Температура […] Грипп относится к группе острых респираторных вирусных инфекций, но выделяется как особая инфекция, которая может вызвать серьезные и опасные осложнения. Осложнения при гриппе возникают довольно часто, при этом они могут быть отсроченными и проявляться только через некоторое время, когда человек уже забыл о перенесенной инфекции. […] 22 октября сотрудник ГАУ СО КЦСОН Пугачевского района провела час истории «Петр Великий» для студентов филиала ФГБОУ ВПО Саратовский государственный аграрный университет им. Н.И. Вавилова. Специалист по работе с семьей Юлия Жесткова рассказала интересные факты о детских и юношеских годах императора, его личной жизни, о семье. Ребята узнали, что Петр I был уникальной личностью. […] 22 октября сотрудники ГАУ СО КЦСОН Пугачевского района совместно с социальным партнером – начальником отдела ЗАГС по Пугачевскому району Н.Г. Кузовенковой посетили семейную пару Хальзовых, которые прожили в браке 70 лет. Самый главный секрет семейного долголетия, как говорят наши герои, любовь и каждодневный совместный труд. Познакомились они в далеком 1950 году: Мария Ивановна по распределению […] 28 октября 2021 года с 14.00. до 15.00. дистанционный прием граждан Пугачевского района будет проводить заместитель Председателя Правительства Саратовкой области – министр сельского хозяйства Саратовской области Ковальский Роман Станиславович. […] Налоговые уведомления клиент может оплатить сразу при получении на почте или в другое удобное ему время как в почтовом отделении, так и на дому во время визита почтальона, который примет платеж с помощью мобильного почтово-кассового терминала. В обоих случаях денежные средства поступают на счета налоговой службы в режиме онлайн. […] В Саратовской области продолжают регистрироваться факты мошенничества. Граждане игнорируют профилактические советы, которые сотрудники полиции регулярно дают при личных беседах или через средства массовой информации, продолжают верить в несуществующие компенсации, выигрыши в лотереи, сообщениям от «сотрудников банков» о необходимости обезопасить сбережения. […] Дачный сезон заканчивается, садоводы-любители перебираются в городские квартиры, оставляя свои загородные участки без присмотра. Нередко этим пользуются злоумышленники. Как правило, кражи из дач и садовых домиков приходятся на осенне-зимний период, когда хозяева редко посещают свои летние жилища. Чаще всего объектом преступных посягательств становится имущество, которое остается […] По информации Саратовского центра по гидрометеорологии и мониторингу окружающей среды – филиала ФГБУ «Приволжского управления по гидрометеорологии и мониторингу окружающей среды» на 22 октября 2021 г. Облачно с прояснениями. Ночью местами небольшой дождь. […] В рамках данного проекта в населенных пунктах с численностью населения от 100 до 500 человек, в которых отсутствует мобильная связь и доступ к мобильному Интернету стандарта LTE, планируется размещение базовых станций сотовой связи. В 2021 году на территории области базовые станции сотовой связи будут размещены в 92 населенных пунктах. В этой связи на сайте Госуслуги […] 20 октября под председательством Зудиной Светланы Михайловны, председателя комиссии по делам несовершеннолетних и защите их прав состоялось очередное заседание КДН и ЗП. Согласно повестке дня на заседании было рассмотрено два вопроса: рассмотрение административных материалов и назначение времени и места рассмотрения административных дел. […] Постановление Правительства Саратовской области от 19 октября 2021 года № 885-П введены QR-коды. С 25 октября по 11 ноября без них не пустят на культурные мероприятия, с 29 октября по 11 ноября — зрителей на спортивные соревнования, посетителей в бассейны, фитнес-клубы, отдыхающих на турбазы. Также с 29 октября коды потребуется предъявить при посещении предприятий общепита […] Роспотребнадзор напоминает, что в Российской Федерации проходит массовая бесплатная вакцинация от новой коронавирусной инфекции. Сейчас для граждан доступны четыре вакцины, разработанные российскими учеными. Почему важно привиться именно сейчас? Лето традиционно считается временем, когда человек восстанавливает, укрепляет свое здоровье и иммунитет после длительного холодного периода года – осени и зимы, в питании присутствуют продукты богатые витаминами […] Положительно принятые решения по сообщениям онлайн. По сообщениям, поданным гражданами посредством цифровой Платформы обратной связи, за октябрь 2021 года по Пугачевскому муниципальному району отремонтировано 50 фонарей уличного освещения, вывезено 600 куб. древесно-кустарниковых отходов. […] Жители Пугачевского муниципального района могут направлять сообщения в государственные органы посредством ПОС. Платформа обратной связи (ПОС) позволяет гражданам через форму на портале Госуслуг, мобильное приложение «Госуслуги. Решаем вместе», а также виджеты на сайтах органов власти субъектов РФ направлять сообщения в государственные органы и органы местного самоуправления по широкому спектру вопросов, а также участвовать в опросах, […] По информации Саратовского центра по гидрометеорологии и мониторингу окружающей среды – филиала ФГБУ «Приволжского управления по гидрометеорологии и мониторингу окружающей среды» на 21 октября 2021 г. Облачно с прояснениями. Ночью местами слабые осадки (дождь, мокрый снег). Утром и днём небольшие осадки (дождь, мокрый снег), местами умеренные. Местами туман 500-1000м. Ночью и утром местами гололедица. […] Граждане могут обратиться с 14.00 до 17.00 часов по телефонам: (884574) 2 20 88, 2 26 99 Инспектора службы опеки и попечительства администрации района проконсультируют по вопросам защиты имущественных и личных прав детей-сирот и детей, оставшихся без попечения родителей, лиц из их числа, устройства детей-сирот и детей, оставшихся без попечения родителей на воспитание в семьи под опеку […] Безопасность жителей страны в ходе Всероссийской переписи населения, обеспечение переписчиков и волонтеров средствами индивидуальной защиты обсуждались на очередном заседании комиссии Правительства РФ по вопросам проведения Всероссийской переписи населения. Еще одной важной темой заседания стала готовность портала Госуслуги.ру к онлайн-переписи, сообщает сайт ВПН. […] В Саратовской области проходит антинаркотическая акция «Сообщи, где торгуют смертью» Традиционно мероприятие проводится полицейскими совместно с органами исполнительной власти и органами местного самоуправления при участии специалистов в сфере профилактики и лечения наркомании. Акция призвана привлечь граждан к участию в противодействии незаконному обороту наркотиков и профилактике их немедицинского потребления. […] По информации Саратовского центра по гидрометеорологии и мониторингу окружающей среды – филиала ФГБУ «Приволжского управления по гидрометеорологии и мониторингу окружающей среды» на 20 октября 2021 года облачно с прояснениями. Ночью местами небольшие осадки (дождь, мокрый снег), в отдельных районах Левобережья умеренные осадки. Днём местами слабые осадки. Ночью и утром местами туман (500-1000 м). Ветер северо-западный […] |
Жалобы на всё Не убран мусор, яма на дороге, не горит фонарь? Столкнулись с проблемой — сообщите о ней! Подать жалобу |
причины и симптомы развития заболевания, современные возможности диагностики и лечения
Эпилепсия относится к группе хронических заболеваний головного мозга. Ее наиболее характерное проявление – повторяющиеся приступы с одновременным нарушением двигательных, чувствительных и психических функций. При регулярном повторении припадков врачи говорят об эпилептическом синдроме – систематических приступах. Их вызывают опухоли в мозге, спаечные или рубцовые образования, которые раздражают нервные окончания. Степень выраженности приступов варьируется по продолжительности и интенсивности, но имеет однотипный характер и проявляется схожими внешними признаками.
Отличие эпилептического синдрома от эпилепсии
Два указанных понятия имеют существенное отличие. Эпилептический синдром – чаще следствие перенесенного тяжелого заболевания, тогда как эпилепсия – самостоятельная патология, причины развития которой до настоящего времени неизвестны. Эпилептический синдром может быть не связан с эпилепсией, и существует возможность его полного снятия при условии устранения провоцирующей причины. Кроме того, он не оказывает влияния на умственные и физические способности человека, тогда как эпилепсия сопровождается серьезными психическими расстройствами и способствует снижению интеллектуальной деятельности.
Причины возникновения эпилепсии у взрослых и детей
Спровоцировать развитие заболевания могут:
- перенесенные черепно-мозговые травмы;
- генетические нарушения в структуре головного мозга;
- перенесенные заболевания мозга;
- последствия инфекционных заболеваний;
- нарушения кровообращения в голове.
В числе факторов, способствующих развитию заболевания, называют:
- стрессы, эмоциональное перенапряжение;
- переутомление;
- резкие изменения климатических условий в регионе проживания.
Установить точную причину возникновения эпилепсии у взрослых часто не представляется возможным. В отношении более чем 50% пациентов имеет место идиопатическая форма с неустановленным механизмом развития. Нередко на пациента воздействуют сразу несколько из перечисленных факторов. Кроме того, для современной медицины мозг человека пока является не до конца изученной областью, и детально изучить отдельные патологические проявления не представляется возможным.
Если причину возникновения эпилепсии удалось остановить, специалисты называют такую форму вторичным видом эпилепсии. В числе ее основных причин:
- опухолевые процессы в головном мозге;
- менингиты и энцефалиты;
- кровоизлияния в структуре мозга;
- последствия черепно-мозговых травм;
- последствия алкогольной или химической интоксикации;
- влияние генетических факторов;
- абсцессы головного мозга.
В группу риска по развитию эпилепсии входят пациенты с черепно-мозговыми травмами, перенесенным инсультом или воспалительными заболеваниями мозга, родственники эпилептиков, лица со склонностью к регулярному употреблению алкоголя.
Признаки эпилепсии
Первые симптомы эпилепсии отмечаются в возрасте 5-15 лет. О возможном наступлении приступа говорят характерные признаки – ухудшение сна и аппетита, повышенная раздражительность, головная боль.
Припадок возникает внезапно, лишая пациента сознания и двигательной активности. Он падает на землю, наблюдаются тонические судороги, тело и конечности вытягиваются, голова запрокидывается назад. В течение 15-20 секунд с момента наступления приступа его характер меняется: отмечаются признаки клонических судорог, кожные покровы синеют, язык западает, изо рта выделяется пена. Чувство ориентации в пространстве полностью утрачивается, могут возникать галлюцинации. В течение нескольких минут без посторонней помощи состояние пациента стабилизируется, он приходит в сознание, и к нему возвращается способность двигаться и мыслить.
Часто приступ эпилепсии вызывает сонливость, чувство разбитости и усталости. При неудачном падении возможно получение травм, способных усугубить состояние больного. Характерно, что сам пациент не может описать свое состояние и ощущения во время приступа эпилепсии.
В отдельную группу выделены приступы, во время которых у пациента отмечается потеря сознания с полным сохранением двигательной активности. Точно указать на эпилептический характер данной патологии позволяет квалифицированная диагностика.
У вас появились симптомы эпилепсии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Осложнения после эпилепсии
Отказ от обращения к врачу за квалифицированной помощью может вызвать целый ряд серьезных патологических изменений в организме пациента:
- эпилептический статус – резкое сокращение промежутков между приступами, когда пациент не приходит в сознание. При отсутствии медицинской помощи вероятно наступление комы. Причины явления – последствия черепно-мозговой травмы, инфекционные заболевания, небрежность в прохождении назначенного консервативного курса, склонность к употреблению алкоголя;
- состояние аспирационной пневмонии – вызвано попаданием в дыхательные пути посторонних предметов или рвотных масс во время приступа;
- нейрогенный отек легких, вызванный перегрузкой левого предсердия из-за нарушений в работе нервной системы и артериальной гипертензии;
- развитие и закрепление психических расстройств: эгоизма, придирчивости, агрессивности, злопамятности, депрессивных состояний;
- внезапная смерть во время приступа.
Диагностика эпилепсии
При сборе анамнеза пациента уточняются следующие вопросы:
- год и возраст пациента во время первого приступа;
- регулярность возникновения;
- ощущения пациента до начала и сразу после завершения припадка;
- характер мышечных спазмов.
Получить ответы на перечисленные вопросы удается у родных пациента, являющихся свидетелями приступов. При условии точного описания заболевания невропатолог легко установит, в какой зоне мозга находится очаг эпилепсии – патология, раздражающая нервные окончания и вызывающая приступы.
Единственный инструментальный метод диагностики эпилепсии – электроэнцефалограмма. Расположенные на голове пациента электроды списывают сигналы головного мозга на разных его участках, что фиксируется в компьютере в виде характерных графиков. На основании полученной картины можно легко заметить признаки эпилептиформной активности. Информативным методом диагностики является считывание показаний деятельности мозга во время приступов. Сравнение видеозаписи поведения пациента и данных ЭЭГ позволяет выявить патологию в определенной зоне головного мозга и принять меры по ее устранению.
Метод магнитно-резонансной томографии может быть полезен при риске развития заболевания. Его назначают при жалобах пациента на головные боли, неустойчивую походку и ощутимую слабость в конечностях. Перечисленные симптомы указывают на органические поражения головного мозга, которые могут спровоцировать наступление и регулярность приступов.
Развитие эпилепсии не является поводом для присвоения статуса инвалидности. Пациент может продолжать вести привычный образ жизни и работать в безопасных условиях, регулярно принимая назначенные препараты и отслеживая возможные обострения. Важно, чтобы при резком наступлении приступа ему была оказана первая помощь при эпилепсии со стороны родственников или окружающих.
Лечение эпилепсии
Диагноз «эпилепсия» у детей или взрослых не является окончательным приговором на всю жизнь. При условии своевременного обращения за медицинской помощью и благоприятной клинической картины возможно полное излечение с исчезновением приступов без необходимости регулярно принимать лекарственные препараты.
Лечение симптомов эпилепсии может быть консервативным или хирургическим. В первом случае пациенту назначается комплекс препаратов, подавляющих эпилептиформную активность и устраняющих причину развития патологии. При оперативном лечении очаг эпилепсии – рубцы, опухоли или посторонние фрагменты после черепно-мозговой травмы – удаляется из структуры мозга без повреждения здоровых тканей. Период восстановления после операции зависит от площади поражения мозга, выраженности заболевания и общего состояния организма пациента.
Профилактические меры по недопущению развития эпилепсии
В числе мер, препятствующих патологической мозговой активности, отмечают:
- защиту от получения черепно-мозговых травм;
- своевременное лечение инфекционных заболеваний;
- снижение высокой температуры во время острой стадии заболевания, исключение ситуаций с высоким риском перегрева или переохлаждения организма;
- обращение за медицинской помощью при подозрении на травму или опухолевый процесс в головном мозге;
- контроль артериального давления;
- умеренно активный образ жизни;
- отказ от вредных привычек и употребления крепкого кофе.
Помимо перечисленных мер, в восстановительный период лечения эпилепсии рекомендуется строго следовать назначениям врача и избегать физической и эмоциональной перегрузки.
Частые вопросы
На частые вопросы отвечает:
СЕМЕНОВА
Ольга Владимировна
Стаж 5 лет
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Передается ли эпилепсия по наследству?
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Наследственный фактор актуален для больных эпилепсией в более чем 50% диагностированных случаев. Генетические нарушения в структуре головного мозга могут передаваться от одного или двух родителей. Точно назвать причину заболевания можно на основании данны
Лечится ли эпилепсия у детей?
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Излечение от эпилепсии возможно в любом возрасте при условии своевременного обращения за помощью и сотрудничества с квалифицированным специалистом – невропатологом. Говорить о полном или значительном частичном снятии симптомов можно на основании данных пр
Дают ли инвалидность при эпилепсии?
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Постановка диагноза «эпилепсия» не делает пациента человеком с ограниченными возможностями, поэтому указанный статус ему не присваивается. При условии соблюдения рекомендаций врача можно вести привычный образ жизни и успешно работать, но отказаться от вре
Музыка Моцарта может предотвратить эпилептические припадки — Газета.Ru
Совместное исследование специалистов из Больницы Святой Анны и университета Масарика в Чешской Республике показало, что прослушивание Сонаты Вольфганга Моцарта для двух фортепиано может оказать терапевтический эффект на людей, страдающих от эпилептических припадков. Об этом сообщил портал Sky News.
Чтобы определить влияние музыки, специалисты сравнивали воздействие двух классических произведений на эпилепсию и мозговую активность.
«К нашему удивлению, мы обнаружили существенные различия между эффектами от Сонаты Моцарта для двух фортепиано и 94-й симфонии композитора Йозефа Гайдна. Исследование показало, что у пациентов, прослушавших Моцарта, эпилептиформная активность снизилась на 32%. Композиция Гайдна приводила к увеличению этого показателя на 45%», — заявил профессор университета Масарика Иван Ректор.
Он отметил, что прослушивание 94-й симфонии показывало положительное влияние на мозговую активность только среди женщин. У мужчин композиция только повышала в три раза активность эпилептиформных разрядов.
Команда исследователей также провела акустический анализ Сонаты для двух фортепиано. Это показало, что положительное влияние на мозговые волны было вызвано не эмоциями от прослушивания композиции, а именно сам акустический характер произведения.
Эксперты считают, что итоги их исследования помогут проложить путь к дальнейшей разработке персонализированной музыкальной терапии, благодаря которой можно проводить профилактику и лечение эпилептических припадков.
В интервью Sky News, профессор Ректор подчеркнул, что его команда уже начала проводить новое исследование. В нем специалисты университета Масарика тестируют несколько типов музыки, и пытаются обнаружить те ее виды, которые будут обладать противоэпилептическими свойствами у отдельных пациентов.
«Мы планируем протестировать музыку на эпилептических вечеринках, используя индивидуальные акустические паттерны», — заключил Иван Ректор.
Ранее исследователи из Оксфордского университета предположили, что причиной неврологических симптомов при COVID-19 может быть разрушение серого вещества.
Соната Моцарта может подавлять эпилептические припадки — исследование
Прослушивание сонаты уменьшает эпилептиформные разряды — электрические мозговые волны, которые вызывают судороги во время эпилептических припадков. К такому выводу пришли исследователи Масарикова университета в Чехии.
Они также сравнили влияние на мозговые волны музыки Моцарта и Гайдна. Их измерили с помощью внутримозговых электродов, которые были имплантированы в мозг пациентов с эпилепсией до операции.
Так, прослушивание К448 Моцарта привело к снижению эпилептиформных разрядов на 32 процента, а 94-я симфония Гайдна, напротив, увеличила количество разрядов на 45 процентов. Исследование также показало, что мужчины и женщины по-разному реагировали на два музыкальных произведения.
Прослушивание музыки Гайдна приводило к подавлению эпилептиформных разрядов только у женщин; у мужчин же они увеличивались. Акустические свойства, такие как ритм, динамика и тон, показали, что музыкальная композиция по-разному влияет на мужчин и женщин. Ученые ранее выдвигали гипотезу, что эффект Моцарта при эпилепсии был связан с эмоциональными эффектами музыки, поскольку при прослушивании выделяется дофамин. Тем не менее прямых доказательств существования такого механизма нет.
«Мы обнаружили, что уменьшение эпилептиформных разрядов было больше в боковой височной доле, той части мозга, которая участвует в передаче акустических сигналов, а не в мезиотемпоральной лимбической области, которая играет важную роль в эмоциональной реакции на музыку. Поэтому влияние прослушивания музыки на эпилепсию нельзя объяснить действием дофамина», — пояснил профессор Иван Ректор.
Эксперты считают, что результаты исследования могут проложить путь к разработке индивидуализированной музыкальной терапии для предотвращения и контроля эпилептических припадков в будущем. Ранее житель Нью-Йорка добровольно удалил себе часть мозга, так как с 26 лет страдал эпилепсией и его преследовал непреодолимый страх смерти.
Что нужно знать о судорогах у животных
Полезная информация для владельцев и заводчиков собак, которые столкнулись с судорожными приступами у своих животных
Судороги встречаются у домашних животных довольно часто. Но истинная эпилепсия встречается не более чем у 6% популяции собак во всем мире.
Судорогами называют непроизвольные сокращения групп мышц, которые могут сопровождаться потерей сознания. Судороги, конвульсии, припадки, приступы, эпилепсия – этими терминами часто описывают внезапный и неконтролируемый всплеск нейрональной активности в центральной нервной системе. В зависимости от полноты вовлечения скелетной мускулатуры различают парциальные (фокальные) и генерализованные судороги. Когда резкие мышечные спазмы наблюдаются лишь на одной конечности или на небольшом участке тела – это парциальные, местные судороги. Генерализованный припадок в классическом варианте представлен тонической (с мышечным напряжением) и клонической (судорожной) фазами. При генерализованном процессе приступообразные непроизвольные сокращения мышц охватывают все тело.
Типичный судорожный процесс имеет общие признаки. Но вариабельность клинических проявлений весьма велика, абсолютно одинаковых припадков не встретишь у разных животных.
Можно поэтапно рассмотреть типичный судорожный приступ:
1)Собака сильно волнуется, словно подозревая, что может что-то произойти. Многие животные ищут помощи и защиты у своих хозяев, а некоторые прячутся. Иногда можно наблюдать потерю ориентации в пространстве и светобоязнь. Это продромальный период, иначе называемый аура.
2) Собака дрожит, ее глаза становятся неподвижны, иногда скулит или воет. Кажется, будто животное не видит и не слышит: натыкается на предметы, не подходит на зов хозяина, не отвечает на прикосновения к ней.
3) Дрожь усиливается. Вся мускулатура собаки напрягается. Животное падает (чаще на бок) и начинает перебирать конечностями. Челюсти могут быть плотно сжаты или судорожно сокращаться, слюноотделение может быть обильным. Часто хозяину кажется, что собака не дышит. Иногда бывает непроизвольное, неконтролируемое мочеиспускание . Это фаза приступа, иначе ее называют иктус. Обычно период иктуса длится не более 2 минут. Если приступ длится более 10 мин и собака в сознание не приходит – такое состояние называется эпистатус и требует немедленной ветеринарной помощи.
4) Следующий период называется постиктальный. Собака начинает восстанавливаться после приступа, но некоторые неврологические расстройства все же есть. Часто после приступа собака не очень хорошо видит, передвигается пошатывающейся походкой, дезориентирована. Некоторые собаки после приступа засыпают и долго спят. Некоторые много и жадно едят. Это связано с тем, что во время приступа все системы организма переживают колоссальную нагрузку, что приводит к снижению уровня АТФ, фосфокреатина, глюкозы и увеличивает уровень АДФ, пирувата, лактата , а это ведет дефициту глюкозы и гипоксии.
Постиктальный период у животного может продолжаться от получаса до 2 суток.
Не всё то судороги, что кажется. И не каждый приступ – эпилептический.
Нередко бывает, что некоторые состояния животного, как нормальные, так и патологические, путают с судорогами.
К примеру, собаки с заболеваниями среднего уха или вестибулярным синдромом центрального или периферического генеза, могут иметь наклон головы и терять равновесие. Начало симптомов бывает весьма резким, иногда хозяева думают, что падения связаны с приступами.
Собаки с кардиологическими и респираторными патологиями могут испытывать эпизоды слабости, потерю сознания. Часто это связано с гипоксией. Иногда эту проблему тоже путают с неврологической.
В отечественной литературе редко можно встретить описание этого заболевания, нет даже устойчивого термина, но проблема есть, и называется «обратное чихание» (reverse sneezing). Часто встречается у собак декоративных пород и характеризуется серией резких инспираторных движений носом. В этот момент у собаки резко сокращаются брюшные мышцы. Хозяева обращаются за ветеринарной помощью к неврологу, но данное нарушение имеет не неврологический характер.
Многие наблюдали за своими собаками во время сна: кажется, будто собака бежит куда-то, при этом иногда лает, скулит или рычит. Чаще подобную активность во сне проявляют молодые собаки и щенки, но у некоторых собак столь активный сон бывает на протяжении всей жизни. Это нормально, такое поведение обычно наблюдают в фазу быстрого сна. Это не судороги.
Уровень сознания немаловажен в диагностике судорожных явлений у собаки. При истинных эпилептических судорогах сознания нет, при эпилептиформных приступах сознание может сохраняться.
Какова причина судорог?
В норме в головном мозге собаки постоянно происходят процессы, которые физиологи определяют как возбуждающие и тормозящие биоэлектрические импульсы. Дисбаланс между тормозными (ГАМК-ергическими) и возбуждающими (глутаматергическими) системами мозга и приводит к эпилептиформной активности.
Совершенно разные патологические состояния организма могут являться первопричиной судорожной активности у собак.
Неврологические синдромы можно наблюдать при изменении состава электролитов. Например, у щенков и молодых собак декоративных пород причиной судорожной активности часто является гипогликемия (низкий уровень сахара в крови). Гипергликемия (например, при сахарном диабете), может повлечь за собой кому.
Гипокальциемия (низкий уровень кальция) тоже достаточно частое нарушение, при котором возникает судорожная активность. Это метаболическое нарушение чаще встречается у лактирующих собак декоративных пород в послеродовом периоде. Гипокальциемию и гипогликемию иногда можно наблюдать у щенков и молодых собак, страдающих от глистной инвазии.
Гипераммониемия часто встречается у собак с гепатопатиями различного генеза и портосистемными шунтами, и тоже может быть причиной судорожной активности. При поражениях почек в крови накапливаются белковые шлаки, мочевина, мочевая кислота, аминокислоты, креатинин, гуанидин, фосфаты, сульфаты – и это тоже может стать причиной возникновения судорог (хотя и реже, чем остальные описанные метаболические нарушения).
Интоксикации как причины возникновения судорог.
Нередко причинами возникновения судорог у собак являются токсические агенты: инсектициды, родентициды, лекарственные препараты, бытовая химия, лакокрасочные материалы и некоторые другие. На сайте есть отдельная статья, посвященная неврологическим нарушениям в результате интоксикаций.
Часто эпилептиформные приступы возникают при отравлении свинцом, когда собака поедает: линолеум, батарейки, свинцовые белила. Материалы для кровли, рыболовные грузила, мячики для гольфа. Судороги в таком случае могут быть, но не обязательно, все зависит от высоты порога судорожной активности у собаки.
Не все лекарства одинаково полезны
Изониазид (тубазид) – высокотоксичный для собак и кошек препарат. Клинические симптомы отравления проявляются через 1-2 часа: судороги, гипертонус конечностей, паралич дыхательных мышц. Лечение: противосудорожные препараты (например, диазепам), адекватные капельные инфузии кристаллоидными и коллоидными растворами в качестве симптоматической терапии, применяют витамин В6 (пиридоксин). Судороги при приеме собаками и кошками тубазида возникают по причине нарушения синтеза ГАМК (гамма аминомасляной кислоты, важнейшего тормозного нейромедиатора центральной нервной системы). Возможно применение ГАМК (торговое название Аминалон) для лечебных целей. Такой препарат редко бывает в ветеринарных клиниках.
Метронидазол (метрогил, Флагил) – антибактериальные препарат, часто применяемый при борьбе с анаэробными возбудителями инфекций, простейшими при использовании в дозе свыше 60 мг/кг может вызывать судороги. Метронидазол проникает через ГЭБ и аккумулируется в центральной нервной системе. Выводится из организма через 24-48 часов после применения, главным образом с мочой в неизменном виде и форме метаболитов, частично выделяется с калом.
Воспалительные заболевания центральной нервной системы – менингиты, энцефалиты, миелиты – практически всегда сопровождаются судорожной активностью. Причин энцефалитов очень много, основными из них являются инфекционные и инвазионные (токсоплазмоз, криптококкоз, неоспороз), вирусные (бешенство, чума плотоядных, болезнь Ауески), аллергические, поствакцинальные, иммуноопосредованные (гранулематозный менингоэнцефалит, некротизирующий менингоэнцефалит йорков, энцефалит мопсов).
Гипертермия (перегрев) также может стать причиной судорог и даже смерти собаки. Ни для кого не секрет, что нельзя оставлять собаку в закрытой машине в жаркий день, надолго оставлять на солнце. Особенно внимательно в жаркую погоду нужно следить за здоровьем собак брахицефалических пород (мопсы, бульдоги, пекинесы и др.)
Врожденные мальформации центральной нервной системы также могут провоцировать судороги. Например, гидроцефалия у декоративных пород, при которой спинномозговая жидкость, не имея возможности циркулировать согласно анатомическим нормам, скапливается в желудочках мозга, создавая повышенное внутричерепное давление. У собачек породы лхасский апсо иногда встречается такая патология развития головного мозга как лиссэнцефалия.
Любое травматическое повреждение черепа и мозга может стать причиной судорог. При различного рода травмах иногда происходит сдавливание головного мозга гематомой, субарахноидальное кровоизлияние, диффузное аксональное повреждение или несколько вариантов повреждений сразу. Пострадавшему необходима экстренная помощь и проведение противошоковой терапии с учетом основ нейрореанимации. Но точно определить характер повреждения возможно лишь с помощью магнитно-резонансной терапии.
При новообразованиях головного мозга и окружающих его оболочек судорожная активность бывает очень часто. Неоплазии наиболее типичны для пожилых собак, но встречаются и в других возрастных группах.
Как видно из представленного выше обзора, список причин, которые могут вызвать судороги у собаки, поистине огромен. И если не удается выявить одну из этих причин, собаку начинают лечить с диагнозом идиопатическая эпилепсия. То есть, эпилепсия, причина которой не установлена.
Но прежде, чем поставить такой диагноз и назначить собаке соответствующую противосудорожную терапию, ветеринарный врач должен порекомендовать ряд специфических исследований и тестов с учетом возраста, пола, породы и условий содержания домашнего любимца.
Как диагностировать причину судорожной активности у собаки?
Диагностика любого заболевания всегда начинается с полного физикального осмотра пациента и сбора анамнеза. При обращении к ветеринарному врачу по причине судорог у собаки, хорошо иметь с собой видеозапись приступа. А также быть готовым ответить на такие вопросы как: происхождение собаки (не было ли имбридинга), подобные заболевания у родителей или сибсов, вакцинации (всегда иметь на приеме ветпаспорт), кормление и содержание, обработки инсектоакарицидными препаратами, аллергические реакции у собаки, отмечаемые в течение ее жизни у хозяина, история предыдущих заболеваний, время возникновения патологии (давно и симптомы нарастают или заметили только сегодня), продолжительность приступа, поведение собаки до, во время, после приступа. Затем ветеринарный невролог проводит неврологический осмотр животного.
Для исключения инфекционных и воспалительных процессов необходимо будет сдать общий и полный биохимический анализ крови и общий анализ мочи. Для исключения некоторых инфекционных, вирусных, инвазионных заболеваний при подозрении понадобятся дополнительные тесты.
Следующим шагом будет ультразвуковое и кардиологическое обследование. Это позволит исключить патологии в работе внутренних органов, кардиореспираторные патологии.
Если по результатам проведения вышеуказанных исследований причина судорожной активности не обнаружена, может быть назначено исследование спинномозговой жидкости и проведение электроэнцефалографии. Эти исследования проводятся под седацией.
При необходимости назначается КТ или МРТ, которые стали доступны и в ветеринарной практике.
Лечение при судорогах
Если причина, вызывающая эпилептиформные припадки установлена, то лечение, бесспорно, должно быть направлено на устранение этой причины или факторов, вызывающих последнюю. Судороги не всегда удается купировать полностью, терапия антиконвульсантами может помочь уменьшить частоту и силу судорожных явлений, и тем самым улучшить качество жизни животного.
В России практически невозможно легально достать антиконвульсанты для лечения собаки. Существует весьма малое количество медикаментов, которыми можно помочь животному. Они во многом не удовлетворяют современным требованиям противосудорожной терапии, но у ветеринаров нет другого выхода, кроме как назначать их. Наиболее часто используемый и назначаемый препарат – фенобарбитал. В корректно подобранной дозировке и периодическом (1 раз в месяц) контроле препарата в крови прекрасно купирует судорожный синдром. Кратность приема, чаще всего, 2 раза в день. Препарат не дорогой. В России без рецепта можно достать лишь паглюферал. Обратите внимание, необходим периодический мониторинг препарата в крови!
Другой часто используемый препарат – примидон. Снижает возбудимость нейронов в эпилептогенном очаге. В печени частично превращается в фенобарбитал (на 25%). Это эффективный антиконвульсант, к тому же не нужно контролировать его содержание в крови. Но побочных эффектов при его приеме больше, и он дороже, чем фенобарбитал.
Для некоторых животных назначение исключительно фенобарбитала не помогает полностью купировать судороги. И ветеринарный невролог подбирает комплексную терапию, чаще всего, назначая дополнительно солевые растворы брома или бензодиазепины длительного действия.
Фенитоин (дилантин) часто используется в противосудорожной терапии у людей. У собак используется редко, поскольку для многих неэффективен. Другой препрат, бензодиазепиновый транквилизатор, валиум, эффективен лишь в момент приступа. Не рекомендуется назначение этого препарата в качестве основного противосудорожного средства. Но, если есть такая возможность, владельцу животного с эпилептиформными приступами рекомендуется иметь в аптечке такой препарат.
Приведен далеко не полный список антиконвульсантов, на сайте есть отдельная статья, посвященная медикаментозной терапии в неврологии.
Как помочь собаке в момент приступа
Наблюдать приступ у любимой собаки, не имея возможности помочь, это просто ужасно. Во — первых, необходимо срочно обратиться за профессиональной ветеринарной помощью. Во -вторых, успокоиться и создать для собаки такие условия, чтобы она не поранилась. И, конечно же, ни в коем случае не пытаться разжать собаке челюсти, не класть руки животному в рот. Помните, животное не контролирует себя в момент приступа, и самая маленькая и добрая собака невольно может прокусить вам палец.
Для того, чтобы получить качественную ветеринарную помощь впоследствии, постарайтесь запомнить время продолжительности судорожного эпизода. И, если такая возможность есть, записать на видео хотя бы фрагмент приступа. Спокойное поведение владельца, который будет рядом со своей собакой, уберет все потенциально опасные предметы, будет гладить и успокаивать питомца, поможет снизить длительность судорог. Если в аптечке все же нашелся валиум (диазепам) – позвоните ветеринарному неврологу, он поможет подобрать оптимальную дозировку и расскажет про оптимальные способы введения препарата собаке.
Эпистатус – это судороги, продолжительностью более 5-7 минут, либо приступы, повторяющиеся друг за другом с интервалами менее получаса (кластерные приступы). Такое состояние является экстренным и требует немедленной ветеринарной помощи. Вероятнее всего, потребуется общая анестезия для того, чтобы купировать судорожный синдром.
В ветеринарной медицине зарубежных стран были проведены исследования, доказывающие, что эпилепсия у собак наследуется, так же как и у людей, обезьян, крыс и мышей. И, конечно же, совсем неправильно пускать в разведение собаку с диагнозом эпилепсия.
Автор: ветеринарный врач Иутина Л.В.
Если у заводчиков и владельцев собак есть вопросы, касающиеся судорожных приступов у их животных, просьба воспользоваться формой обратной связи.
Cunningham, J., Farnbach, G.C. Inheritance and idiopathic epilepsy. J Am Anim Hosp Assoc 24:421-424, 2008.
Delahunta, A. Seizures-convulsions. Veterinary Neuroanatomy and Clinical Neurology (second ed.), W. B. Saunders Co., Philadelphia, 1983, pp. 326-343.
Kornegay, J.N., Lane, S.B. Seizures. In Ettinger S.J. (ed), Textbook of Veterinary Internal Medicine (third ed.) W.B. Saunders Co., Philadelphia, 1989, pp. 66-69.
Lane, S.B., Bunch, S.E. Medical management of recurrent seizures in dogs and cats. J Vet Intern Med 4:26-39, 2010.
Неэпилептических припадков | Сидарс-Синай
Не то, что вы ищете?Обзор
Эпилептические припадки вызваны необычной электрической активностью мозга. Приступы могут кратковременно повлиять на:
- Контроль мышц
- Механизм
- Выступление
- Видение
- осведомленность
Некоторые люди испытывают симптомы, похожие на симптомы эпилептического припадка, но без какой-либо необычной электрической активности в головном мозге.Когда это происходит, это называется неэпилептическим припадком (NES).
NES чаще всего вызывается психическим стрессом или физическим состоянием. Различные типы NES включают:
- Обморок
- Панические атаки
- Диссоциативные припадки (неконтролируемые)
Симптомы
Симптомы NES чаще всего сходны с симптомами генерализованного эпилептического припадка. Это может включать:
- Судороги
- Плач или шум
- Ребро жесткости
- Судорожные, ритмичные или подергивания движения
- Падение
- Потеря сознания
- Замешательство после возвращения в сознание
- Потеря контроля над мочевым пузырем
- Прикус языка
NES может быть аналогичен частичным припадкам.Эти симптомы могут включать:
- Рывки или ритмичные движения
- Ощущения, такие как покалывание, головокружение, ощущение переполнения желудка
- Повторяющиеся движения
- Взгляд
- Путаница
- Изменения эмоций
- Измененные чувства
Причины и факторы риска
НЭС чаще всего вызывается психическим стрессом или физическим состоянием, в том числе:
- Заболевание сердца, вызывающее обморок
- Диабет или другие нарушения обмена веществ
- Эмоциональная боль
- Психическая боль
- Издеваются
- Физическое или сексуальное насилие
- Крупная авария
NES чаще всего встречается у женщин.
NES чаще встречается у людей с другими состояниями, такими как депрессия или тревога.
Диагностика
При припадках врач часто проверяет пациента на эпилепсию. Наиболее полезным тестом для подтверждения эпилепсии является электроэнцефалограмма (ЭЭГ). Это регистрирует электрическую активность в головном мозге, включая аномальные всплески в моделях электрической активности. С помощью этих паттернов можно идентифицировать различные типы эпилепсии.
Пациент с NES не будет показывать необычную электрическую активность мозга на ЭЭГ.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) также могут использоваться для поиска эпилепсии. Однако эти тесты не очень полезны для NES.
Анализы крови можно использовать для выявления основных заболеваний, таких как диабет.
Если врач подозревает РЭП, пациента направляют к психологу для дальнейшей диагностики и лечения.
Лечение
Психотерапия является наиболее распространенным методом лечения NES.Это может включать когнитивно-поведенческую терапию (КПТ). КПТ изучает связь между мыслями человека и его чувствами и поведением. КПТ и другие психотерапевтические методы работают несколько месяцев. Важно, чтобы в это время пациент продолжал выполнять свой план лечения.
NES не реагирует на противосудорожные препараты. Однако лекарства от депрессии или беспокойства могут использоваться как часть плана лечения.
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Спровоцированные припадки, припадки и многое другое
Что такое припадок и что такое эпилепсия?
Припадки, аномальные движения или поведение, вызванные необычной электрической активностью в головном мозге, являются симптомом эпилепсии. Но не все люди, у которых появляются судороги, страдают эпилепсией, группой связанных расстройств, характеризующихся тенденцией к рецидивирующим припадкам.
Неэпилептические припадки (так называемые псевдоприпадки) не сопровождаются аномальной электрической активностью в головном мозге и могут быть вызваны психологическими проблемами или стрессом. Однако неэпилептические припадки выглядят как настоящие, что затрудняет диагностику. Нормальные показания ЭЭГ и отсутствие реакции на эпилептические препараты — два ключа к разгадке того, что это не настоящие эпилептические припадки. Эти типы припадков можно лечить с помощью психотерапии и психиатрических препаратов.
Спровоцированные припадки — это единичные припадки, которые могут возникнуть в результате травмы, низкого уровня сахара в крови (гипогликемии), низкого уровня натрия в крови, высокой температуры или злоупотребления алкоголем или наркотиками.Связанные с лихорадкой (или фебрильные) судороги могут возникать в младенчестве, но обычно они перерастают к 6 годам. После тщательной оценки риска рецидива пациенты, перенесшие один приступ, могут не нуждаться в лечении.
Судорожное расстройство — это общий термин, используемый для описания любого состояния, симптомом которого могут быть судороги. Судорожное расстройство — это общий термин, который часто используется вместо термина «эпилепсия».
Кто страдает эпилепсией?
Эпилепсия — довольно частое заболевание, поражающее до 1 человека.2% населения. В Соединенных Штатах около 3,4 миллиона человек страдают эпилепсией, и около 9% американцев будут иметь хотя бы один приступ в своей жизни.
Что вызывает эпилепсию?
Эпилепсия возникает в результате аномальной электрической активности головного мозга. Клетки мозга общаются, посылая электрические сигналы в упорядоченном виде. При эпилепсии эти электрические сигналы становятся ненормальными, вызывая «электрическую бурю», вызывающую судороги. Эти ураганы могут быть в определенной части мозга или быть генерализованными, в зависимости от типа эпилепсии.
Типы эпилепсии
Пациенты с эпилепсией могут испытывать приступы нескольких типов. Это потому, что судороги — это всего лишь симптомы. Поэтому важно, чтобы ваш невролог диагностировал ваш тип эпилепсии, а не только тип (ы) припадка.
Как лечится эпилепсия?
Большинство эпилептических припадков контролируются с помощью лекарственной терапии. Диета также может использоваться вместе с лекарствами.
В некоторых случаях, когда лекарства и диета не работают, может использоваться хирургическое вмешательство.Тип назначенного лечения будет зависеть от нескольких факторов, включая частоту и тяжесть припадков, а также возраст человека, общее состояние здоровья и историю болезни.
Точный диагноз типа эпилепсии также имеет решающее значение для выбора наилучшего лечения.
Как справиться с эпилепсией
Образовательное, социальное и психологическое лечение — все это часть общего плана лечения эпилепсии. Самый важный шаг, который вы можете предпринять, — это обратиться за помощью, как только почувствуете, что не можете справиться.Эпилепсия лучше всего лечится командой врачей, которые могут оказать медицинскую, психосоциальную и образовательную поддержку. Если у вас есть проблемы со школой, работой, финансами, отношениями или повседневной деятельностью, важно, чтобы вы обсудили их с членом бригады по эпилепсии.
Принятие мер на раннем этапе позволит вам понять и справиться со многими последствиями эпилепсии. Умение справляться со стрессом поможет вам поддерживать позитивный физический, эмоциональный и духовный взгляд на жизнь.
Судороги и эпилептиформная активность на ранних стадиях болезни Альцгеймера
Болезнь Ицгеймера (БА) связана с повышенным риском судорог. 1 По оценкам, у 10–22% пациентов с БА развиваются неспровоцированные судороги, с более высокими показателями в семейных и ранних случаях. 1-7 Пациенты с БА и судорожными расстройствами имеют более выраженные когнитивные нарушения, 8 более быстрое прогрессирование симптомов, 4 и более серьезную потерю нейронов при аутопсии 9 , чем пациенты без судорог. Поскольку важно выявлять и лечить этих пациентов на ранней стадии, совершенно необходимо понимать их характерные клинические особенности.
В этой группе с БА и судорогами мало что известно о типичной симптоматике приступов, диагностической полезности электроэнцефалограммы (ЭЭГ), обычном расположении эпилептогенных очагов, частоте приступов относительно начала других симптомов нейродегенеративного заболевания и ответах на лечение различных противоэпилептических препаратов. лекарства. Цель этого отчета — заполнить некоторые из этих пробелов в знаниях путем описания эпилепсий, встречающихся у пациентов с легкой формой БА и амнестическими легкими когнитивными нарушениями (амнестическими легкими когнитивными нарушениями), состоянием, которое считается предвестником или ранней стадией БА. 10 Примечательно, что более половины пациентов с aMCI и AD и коморбидной эпилепсией имели только несудорожные припадки, которые можно легко не распознать.
Методы
Утверждения стандартного протокола, регистрации и согласия пациентов
Все субъекты исследования предоставили письменное информированное согласие перед тем, как участвовать в протоколах, из которых были получены данные, и не требовали повторного представления для этого анализа. Это исследование было одобрено Комитетом по исследованиям на людях Калифорнийского университета в Сан-Франциско.
Выбор пациентов
Мы провели поиск в базе данных Центра памяти и старения при Калифорнийском университете в Сан-Франциско для всех пациентов, у которых наблюдались когнитивные нарушения в период с 2007 по 2012 год и которые соответствовали критериям исследования Международной рабочей группы для aMCI (n = 233). ) 11 или критерии исследования Ассоциации Национального института неврологических и коммуникативных расстройств и инсульта – болезни Альцгеймера и связанных с ними заболеваний для вероятной БА (n = 1024). 12 Восемьдесят восемь процентов пациентов наблюдались в клинике, 5% в исследованиях и 6% в клинике и исследованиях.Среди этих пациентов мы провели поиск пациентов с клиническим диагнозом эпилепсия или субклинической эпилептиформной активностью. Диагноз эпилепсии требовал 2 или более неспровоцированных припадков или первого неспровоцированного припадка на фоне подтверждающей ЭЭГ, показывающей эпилептиформную активность. 13 Мы идентифицировали 17 пациентов с aMCI-эпилепсией, ни одного с aMCI-субклинической эпилептиформной активностью (0 из 16 с ЭЭГ), 55 с AD-эпилепсией и 8 с AD-субклинической эпилептиформной активностью (8 из 98 с EEG).Затем мы исключили 1 пациента с aMCI и 7 пациентов с AD, у которых приступы начались в детстве или в раннем взрослом возрасте (до 30 лет). Из оставшихся пациентов мы исключили пациентов с другими возможными факторами риска эпилепсии, включая кортикальный инсульт (2 пациента с aMCI, 4 пациента с AD), кавернозную гемангиому (1 пациент с aMCI), менингиому (1 пациент с aMCI, 1 пациент с AD), подозрение на опухоль головного мозга (1 пациент с AD), субдуральную гематому (3 пациента с AD), злоупотребление алкоголем в анамнезе (3 пациента с AD), амилоидную ангиопатию (1 пациент с AD) и участие в клинических испытаниях лечения ( 1 пациент с АД).Ни у одного из оставшихся пациентов не было очаговой корковой дисплазии, травмы головы с потерей сознания более 30 минут, гидроцефалии или злоупотребления психоактивными веществами. Диагноз ставился многопрофильной командой, состоящей из поведенческих неврологов, эпилептологов, нейропсихологов и психиатров, которые проводили обширные поведенческие, нейропсихологические, нейрофизиологические и нейровизуализационные оценки. Приступы были классифицированы и описаны в соответствии с их клиническими особенностями в соответствии с пересмотренными руководящими принципами Международной лиги против эпилепсии. 14 Пациенты, у которых был хотя бы один припадок, связанный с дрожанием конечностей, классифицировались как пациенты с судорожными припадками. Генерализованные приступы определялись как приступы, быстро затрагивающие оба полушария без четкого или последовательного очага. Очаговые припадки подразделяются на простые парциальные припадки, которые не связаны с изменениями когнитивных функций или сознания, и сложные парциальные припадки, которые связаны с дискогнитивными симптомами.
Мы включили 12 случаев aMCI-эпилепсии, 35 случаев AD-эпилепсии и 7 случаев AD-субклинической эпилептиформной активности.Двенадцать пациентов с БА прошли дополнительную оценку биомаркеров: 9 прошли позитронно-эмиссионную томографию фтордезоксиглюкозы, 3 из которых также прошли позитронно-эмиссионную томографию Питтсбургского соединения B, меченного углеродом 11, амилоидное изображение, 15 и 3 прошли анализ спинномозговой жидкости на общий тау, фосфорилированный тау и уровни пептида β-амилоида 1-42 (Athena Diagnostics). Во всех 12 случаях биомаркеры подтверждали диагноз БА. Генотипирование аполипопротеина (апо) E было доступно для 11 пациентов с AD: 4 были гомозиготными E3 / E3, 5 были E3 / E4 и 2 были гомозиготными E4 / E4.Два пациента из группы БА пришли на вскрытие и оба соответствовали патологическим критериям БА с высокой вероятностью (Национальный институт старения – Рейгана). 16 История легкой травмы головы 17,18 сообщалось в 21% случаев эпилепсии (2 пациента с aMCI и 8 пациентов с AD) (eTable in Supplement): 6 пациентов имели сотрясения мозга в возрасте до 25 лет, У 3 были сотрясения мозга в зрелом возрасте, по крайней мере, за 4 года до начала припадка, и у 1 было сотрясение мозга через 7 лет после начала припадка.
Клинические меры
Дата начала когнитивного снижения была получена путем опроса пациента и опекунов, когда, оглядываясь назад, они заметили первое когнитивное или поведенческое отклонение, которое отличалось от предыдущего исходного уровня и которое развилось в особенность полностью очевидный aMCI или AD. 19 Дата начала припадков была получена путем опроса пациентов и опекунов, когда они заметили первые преходящие приступы, которые позже были характерны для эпилепсии пациента. Датой диагностики нейродегенеративного заболевания было первое посещение, когда были выполнены все критерии исследования для установления диагноза aMCI 11 или вероятного AD. 12 Общее когнитивное функционирование оценивалось с помощью Краткого экзамена на психическое состояние. 20 Баллы варьируются от 0 до 30, причем более высокие баллы означают лучшую производительность.В анализ были включены только баллы по краткой шкале оценки психического состояния, полученные в течение 5 лет после начала припадка.
Электроэнцефалограмма
Клинические записи ЭЭГ были получены с использованием стандартного международного размещения электродов 10-20. Записи производились во время обычных 20-минутных сеансов, если иное не указано в Приложении или в таблице eTable. Эпилептические очаги определялись как области максимальной электроотрицательности, соответствующие электродам на скальпе, а именно: лобная (Fp1, Fp2, F3, F4), центральная лобная (Fz), центральная (C3, Cz, C4), центральная теменная (Pz), лобно-височную (F7, F8), височную (T3, T4), задневисочную (T5, T6), теменную (P3, P4) и затылочную (O1, O2).
Таблица 1
ЭЭГ и демографические характеристики пациентов с aMCI и AD
| Пациенты с диагнозом эпилепсия | Пациенты без диагноза эпилепсии | Измерение | Эпилептиформная ЭЭГ (n = 24) | P Значение | Неэпилептиформная ЭЭГ (n = 106) | Эпилептиформная ЭЭГ (n = 7) | P Значение | №
|---|---|---|---|---|---|---|
| / всего Кол-во (%) | 10/15 (66,7) | 7/24 (29,2) | 0,049 | 99/106 (93,4) | 4/7 (57,1) | 0,01 |
| | ||||||
| ЭЭГ без сна, № / общее № (%) | 2/15 (13,3) | 2/24 (8,3) | ,97 | 2/106 (1,9) | 0/7 | ,27 |
| | ||||||
| Серийный ЭЭГ или LTM, № / общее количество (%) | 3/15 (20,0) | 15/24 (62.5) | .02 | 5/106 (4,7) | 3/7 (42,9) | .002 |
| | ||||||
| Возраст начала aMCI или AD, y, среднее (SD) | 66,7 (9,8) | 63,2 (8,9) | 0,48 | 62,8 (11,8) | 58,7 (10,2) | ,39 |
| | ||||||
| Возраст на момент диагностики среднее (стандартное отклонение) | 70,3 (9,5) | 67,6 (8,2) | ,46 | 66.2 (13,5) | 62,9 (8,9) | .44 |
Определение результата
Ответы на противоэпилептические препараты оценивались в течение не менее 3 месяцев непрерывного лечения и оценивались следующим образом: без припадков (без припадков) вообще), частичный ответ (приступы уменьшаются по степени тяжести или частоты), нейтральный (приступы не были ни лучше, ни хуже) или парадоксальное ухудшение (приступы увеличивались по тяжести или частоте). Эти измерения были основаны на наблюдениях за пациентами и их опекунами, записанными врачами во время визитов в клинику.Сообщалось о непереносимости, вызвавшей отмену препарата, без ограничений по продолжительности лечения.
Статистический анализ
Различия между группами в когортах aMCI и AD оценивались с помощью теста χ 2 для определения пола, ручности, типа ЭЭГ и соотношения пациентов с ранним (<65 лет) и поздним (≥ 65 лет) когнитивное снижение и тест суммы рангов Манна-Уитни для количества лет образования, возраста начала и возраста на момент постановки диагноза aMCI или AD.Время начала приступа относительно года начала aMCI или AD сравнивали с равномерным распределением с помощью теста χ 2 . Наша априорная гипотеза заключалась в том, что это распределение будет равномерным. 2 Переносимость и соотношение респондентов (частичный ответ или отсутствие приступов) для различных противоэпилептических препаратов оценивали с помощью точного критерия Фишера для попарных сравнений. Все попарные сравнения были двусторонними, и P <0,05 требовалось для отклонения нулевой гипотезы.Статистический анализ был выполнен с помощью SigmaPlot версии 12.0 (Systat Software Inc).
Результаты
Судороги и эпилептиформная активность связаны с более ранним возрастом начала когнитивного спада
Клинические и демографические характеристики исследуемых групп обобщены в и в электронной таблице в Приложении. В когортах пациентов с aMCI и AD снижение когнитивных функций у пациентов с эпилепсией началось примерно на 5-7 лет раньше, чем у пациентов без эпилепсии ().Когнитивное снижение началось до 65 лет в 50% случаев aMCI-эпилепсии по сравнению с 21% случаев aMCI без эпилепсии ( P = 0,051) и в 51% случаев AD-эпилепсии по сравнению с 26% случаев AD без эпилепсии. эпилепсия ( P = 0,002). Точно так же диагноз aMCI или AD был поставлен значительно раньше у пациентов с эпилепсией, чем у пациентов без эпилепсии (), даже несмотря на то, что когорта AD-эпилепсии имела больше лет обучения, чем пациенты с AD и без эпилепсии (16,1 против 14.5 лет; P = 0,007). Пациенты с БА, у которых была субклиническая эпилептиформная активность, были проанализированы отдельно от пациентов с БА-эпилепсией, и у них также было выявлено более раннее снижение когнитивных функций, чем у пациентов с БА, у которых не было эпилепсии (возраст 58,9 против 70,3 года; P = 0,009), хотя ЭЭГ оценка пациентов без эпилепсии чаще проводилась в раннем возрасте с началом заболевания ().
Таблица 2
Основные демографические и клинические характеристики исследуемой популяции
| Характеристика | Эпилепсия aMCI-No (n = 216) | aMCI-Эпилепсия (n = 12) | P | Значение AD-Нет Эпилепсия (n = 969) | AD-Эпилепсия (n = 35) | P Значение | ||
|---|---|---|---|---|---|---|---|---|
| Женский,% | 55.1 | 41,7 | ,54 | 57,6 | 51,4 | ,58 | ||
| Левша,% | 5,6 a | 8,3 | 62,9 | 0,70 | ||||
| Образование, y, среднее (стандартное отклонение) | 15,5 c (4,7) | 15,8 (4,0) | 0,67 | 14,5 d 9016 ) | 16.1 (3,4) | .007 | ||
| Возраст начала когнитивного спада, y, среднее (SD) | 71,1 e (9,7) | 64,3 (8,1) | 0,02 | 70,3 f (10,5) | 64,8 (9,7) | 0,001 | ||
| Возраст на момент диагностики aMCI или AD, y, средний (SD) | 74,6 (9,5) | 68,0 (7,8) | . 01 | 74,5 г (10,3) | 69,1 (9.0) | <0,001 |
Припадки возникают на ранней стадии в связи с когнитивным снижением
Припадки при aMCI и AD обычно начинаются на ранней стадии заболевания, когда у пациентов наблюдались легкие нарушения когнитивных функций. Время новых приступов было неоднородным ( P <0,001) с кластеризацией около начала когнитивного спада ( ). Начало припадка предшествовало или совпадало с диагнозом aMCI или AD у 83% (39 из 47) пациентов (), а диагноз эпилепсии предшествовал или совпадал с диагнозом aMCI или AD у 51% (24 из 47) пациентов.Баллы Краткой оценки психического состояния, которая является глобальным тестом познания, ближайшим к дате первого припадка, были сгруппированы в верхней части шкалы, что указывает на легкие нарушения ().
Начало припадка в зависимости от течения заболеванияA, Припадки совпадали с появлением неэпилептических симптомов болезни Альцгеймера (БА) или следовали за ними во всех случаях, кроме 4. Годовое распределение впервые возникших приступов относительно года амнестического легкого когнитивного нарушения (aMCI) или начала AD было неоднородным ( P <.001, χ 2 тест) и сгруппированы в начале когнитивного спада. Б. Начало припадка обычно происходит до постановки нейродегенеративного диагноза или на ранней стадии развития болезни. C, баллы по краткой шкале оценки психического состояния (MMSE), полученные ближе всего к моменту первого припадка, были сгруппированы в сторону верхнего предела диапазона (2 отсутствующих точки данных для пациентов с aMCI и 4 отсутствующих точки данных для пациентов с AD).
Семиология припадков
Тип припадка и симптоматика для каждого случая эпилепсии, наряду с первыми неэпилептическими симптомами БА, представлены в и eTable в Приложении.Наиболее частый тип приступов, встречающийся в 47% случаев (22 из 47), начался локально и был связан с дискогнитивными симптомами (сложные парциальные припадки). Из 22 случаев сложных парциальных припадков в 7 развились двусторонние судорожные припадки. Из оставшихся 25 случаев у 17 были очевидные генерализованные приступы без явных очаговых или латерализующих симптомов, а в 8 — простые парциальные приступы.
Таблица 3
Подтип припадка, семиология и неэпилептические симптомы когнитивного спада для всех пациентов с aMCI-эпилепсией или AD-эпилепсией
| Тип эпилепсии | Размер выборки | Семиологияпациентов) a | Первые неэпилептические симптомы когнитивного спада (количество пациентов) |
|---|---|---|---|
| Простое частичное | |||
| NC | 7 | Jamajis vu / феномены (2), сенсорные феномены (4) | Апатия (1), память (6) |
| C | 1 | Одноногие дрожание (1) | Язык (1) |
| Сложный частичный | |||
| NC | 11 | Измененное сознание (6), амнезиальные заклинания (1), спутанность сознания (2), психические явления (4), сенсорные явления (7), остановка речи (2) | Язык (1) , память (10) |
| C b | 11 | Измененное сознание (3), амнезиальные заклинания (2), двустороннее сотрясение конечностей (5), спутанность сознания (4), сотрясение одной конечности (7 ), задержка речи (3) | Апатия (1), исполнительная власть (1), язык (1), память (8) |
| Обобщенный | |||
| NC | 7 | Атонический / тонизирующий (2), задержка поведения (4), заклинания пуска (1) | Язык (2), память ( 5) |
| C | 10 | Атония (1), задержка поведения (1), эпилептический миоклонус (3), генерализованный тонико-клонический (8), заклинания взгляда (1) | Язык (1), память (9) |
Примечательно, что 55% пациентов с aMCI или AD, у которых была эпилепсия (26 из 47), имели только несудорожные припадки.Несудорожные симптомы включали jamais vu, déjà vu, сенсорные явления (например, металлический привкус, запах жжения, ощущение подъема в эпигастрии, покалывание или тепло в груди), психические явления (например, сильный страх или страх), остановку речи / поведения, афазию и амнезиальные заклинания. Пять пациентов с эпилепсией (3 с aMCI и 2 с AD) перенесли имплантацию кардиостимулятора после иктальной брадикардии или асистолии.
Обнаружение и локализация эпилептиформной активности
ЭЭГ выявила эпилептиформную активность у 62% (24 из 39) пациентов с aMCI или AD, у которых были диагностированы судороги, и у 6% (7 из 113) пациентов без известных приступов.ЭЭГ в случаях неэпилепсии были получены в рамках рутинного обследования, чтобы исключить другие причины снижения когнитивных функций, которые в некоторых случаях включали расплывчатые отчеты о клинических колебаниях. Ни у одного из пациентов этой группы не была диагностирована эпилепсия. У всех пациентов серийные ЭЭГ (≥2) или длительный видео-мониторинг ЭЭГ (≥24 часа) оказались более эффективными при обнаружении эпилептиформной активности, чем рутинная ЭЭГ (). ЭЭГ без сна выполнялась редко.
Эпилептические очаги были преимущественно односторонними и чаще всего височными, за ними следовали лобно-височные, лобные, центральные и генерализованные ( ).Семьдесят восемь процентов (7 из 9) эпилептиформных ЭЭГ у пациентов с aMCI или AD, у которых были генерализованные припадки, выявили очаговый паттерн. Эпилептиформная активность часто возникала в областях мозга, поддерживающих функции, которые были нарушены клинически. В 82% (18 из 22) случаев височно-лобно-височные эпилептические очаги изначально были связаны с нарушением памяти. Два пациента с левым лобным эпилептическим очагом первоначально поступили с афазией; 1 из них описан в .
Распределение эпилептиформной активности на электроэнцефалограммеИз 31 случая, у которых наблюдались всплески или резкие волны на электроэнцефалограмме, эпилептиформная активность была преимущественно односторонней и чаще всего височной (8 слева, 4 справа и 1 битемпоральная), за которой следовали лобно-височные (5 слева и 4 справа), фронтальный (2 левых, 1 правый и 1 бифронтальный), центральный (1 левый центральный и 2 центральных фронтальных) и обобщенный (2).L обозначает левую, а R — правую.
Правша, 53-летняя женщина, которая рассказывала о 3,5-летних прогрессивных трудностях в экспрессивной речи и исполнительной дисфункцииЕе краткий экзамен по оценке психического состояния составил 23 из 30. Ее речь была напряженной, с паузами для поиска слов и ей было трудно повторить. Ее понимание было относительно сохранным. У нее также была глазная апраксия и атаксия зрительного нерва. Магнитно-резонансная томография головного мозга показала диффузную корковую атрофию, наиболее выраженную в левой теменной доле.Ее генотип apoE был E3 / E3. Позитронно-эмиссионная томография соединения B Питтсбурга с меченным углеродом 11 (A, левое изображение) показала отложения амилоида по всей неокортексе, на что указывает красный сигнал, а позитронно-эмиссионная томография фтордезоксиглюкозы (A, правое изображение) выявила снижение метаболизма глюкозы в височно-теменных долях ( слева> справа) и левой лобной доли, на что указывает уменьшение желтого сигнала и белых стрелок. Оба результата подтверждают диагноз болезни Альцгеймера.В возрасте 54 лет она заехала в припаркованную машину, которую не увидела справа. Она не пострадала. В результате аварии была проведена плановая электроэнцефалограмма (ЭЭГ), которая показала периодическое замедление левого лобно-височного движения. Долгосрочный видео-мониторинг ЭЭГ (B) выявил спайки эпилептиформ, возникающие так часто, как каждые несколько минут, с центром в левой лобной доле с обращением фазы в точке F3, нейроанатомически соответствующие речевой области, которая была клинически нарушена и гипометаболической на фтордезоксиглюкозной позитронно-эмиссионной томографии. .Она начала лечение леветирацетамом в последней дозе 1000 мг два раза в день. Ее краткая оценка психического состояния в возрасте 54 лет составила 20 из 30. Обычная ЭЭГ во время лечения леветирацетамом показала диффузное замедление тета без асимметрии и эпилептиформной активности. В возрасте 55 лет у нее периодически развивался миоклонус руки, но в остальном судорожные припадки отсутствовали.
Ответ на противоэпилептическое лечение
Клинические ответы на обычно назначаемые противоэпилептические препараты представлены в статьях и .В качестве монотерапии наиболее часто назначались четыре препарата: ламотриджин (n = 25), леветирацетам (n = 23), фенитоин (n = 9) и вальпроевая кислота (n = 11). Ламотриджин, леветирацетам и вальпроевая кислота переносились хорошо, тогда как фенитоин переносился плохо (22% переносимость; P <0,05 по сравнению с ламотриджином, леветирацетамом и вальпроевой кислотой). Противоэпилептическая эффективность ламотриджина (53% без приступов; 41% частичный ответ) и леветирацетама (44% без приступов; 50% частичный ответ) была выше, чем у фенитоина (17% без приступов; 33% частичный ответ) ( P <.05). Введение вальпроевой кислоты обеспечило промежуточный уровень контроля над приступами (у 11% приступов не было; у 67% пациентов с частичным ответом).
Таблица 4
Эффективность наиболее распространенных противоэпилептических средств, назначаемых в качестве монотерапии
| AED | Размер образца | Диапазон доз, мг / сут | Противоэпилептическая эффективность, количество / общее количество (%) | Общее количество респондентов, количество / общее количество (%) | P Значение b | ||||
|---|---|---|---|---|---|---|---|---|---|
| Хуже | Нейтральное | Частичное реагирование | 9 | 17 | 50-600 | 0 | 1/17 (5.9) | 7/17 (41,2) | 9/17 (52,9) | 16/17 (94,1) | ,04 по сравнению с фенитоином |
| Леветирацетам | 16 | 250-3000 | 0263 | 0263 | 1/16 (6,3) | 8/16 (50,0) | 7/16 (43,8) | 15/16 (93,8) | 0,046 по сравнению с фенитоином |
| Фенитоин | 6 | 100-600 | 0 | 3/6 (50,0) | 2/6 (33,3) | 1/6 (16,7) | 3/6 (50.0) | ,04 по сравнению с ламотриджином; 0,046 по сравнению с леветирацетамом | |
| Вальпроевая кислота | 9 | 250-1500 | 0 | 2/9 (22,2) | 6/9 (66,7) | 1/9 (11,1) | 7/9 (77,8) | ,33 по сравнению с фенитоином | |
Таблица 5
Переносимость наиболее распространенных ПЭП, назначаемых в качестве монотерапии
| AED | Размер Образец | Диапазон доз, № ./ Общее количество (%) | Побочные эффекты (количество пациентов) a | P Значение b | |
|---|---|---|---|---|---|
| Ламотриджин | 25 | 25 | 0318/25 (72,0) | Агрессивность (1), аллергическая сыпь (2), нечеткое зрение (1), спутанность сознания (1), головокружение (1), усталость (2), дисбаланс (2), тремор (2) | .02 по сравнению с фенитоином |
| Леветирацетам | 23 | 250-3000 | 18/23 (78.3) | Тревога (1), спутанность сознания (2), диарея (1), головокружение (1), головная боль (1), нарушение координации (1), раздражительность (3), тошнота (1) | .006 по сравнению с фенитоином |
| Фенитоин | 9 | 100-600 | 2/9 (22,2) | Атаксия (3), ухудшение когнитивных функций (3), делирий (1), головокружение (1), вялость (2), низкий аппетит (1), миоклонус (1), тошнота (1), седативный эффект (1), слабость (1) | ,02 по сравнению с ламотриджином; 0,006 по сравнению с леветирацетамом; 0,02 по сравнению с вальпроевой кислотой |
| Вальпроевая кислота | 11 | 250-1500 | 11 сентября (81.8) | Когнитивное ухудшение (1), делирий (1), артериальная гипертензия (1), седативный эффект (1), увеличение веса (1) | 0,02 по сравнению с фенитоином |
Обсуждение
Наши результаты указывают на эпилептическую активность может быть более распространенным на ранних стадиях БА, чем считалось ранее. Некоторые особенности нашего исследования позволили нам охватить пациентов, которые часто исключаются из этого типа исследования: (1) включение пациентов с aMCI, (2) разрешение припадкам предшествовать диагнозу aMCI / AD, (3) сообщение о несудорожных припадках, и (4) использование нестандартной ЭЭГ.Эпилептиформная активность чаще всего возникала в височных долях, в которых находятся центры памяти, которые рано и серьезно поражены БА, что повышает вероятность того, что она способствует ухудшению памяти у этих пациентов.
Наше наблюдение, что судороги у пациентов с БА связаны с более ранним началом когнитивного снижения, согласуется с данными литературы 6,21,22 ; наше исследование распространяет эти результаты на пациентов с ОМКН. Приступы при БА обычно регистрируются в запущенных случаях 3,5 , и в таких случаях они интерпретируются как следствие конечной стадии потери нейронов и глиоза.Хотя это предположение может быть или не быть правдой, частота приступов, по-видимому, не зависит от стадии заболевания, 2 и может произойти рано, 23,24 или даже совпадать с началом когнитивного снижения, как показывают наши когорты. Кроме того, неконвульсивные припадки, которые труднее распознать, чем судороги, вероятно, будут занижены среди людей с когнитивными нарушениями, как предполагали другие. 2,25 Интересно, что пациенты с AD-эпилепсией в нашем исследовании имели более высокий уровень образования, чем пациенты с AD, у которых не было эпилепсии, что повышает вероятность того, что пациенты, которые лучше осведомлены о несудорожных эпилептических особенностях, таких как сенсорные или психические явления, с большей вероятностью привлекут внимание к таким симптомам во время посещения клиники.Мы также идентифицировали 7 случаев с субклинической эпилептиформной активностью, но без клинически очевидных припадков, 3 из которых были обнаружены с помощью серийного ЭЭГ или длительного видео-ЭЭГ-мониторинга. Такая активность редко наблюдается на однократной рутинной ЭЭГ бодрствования у пациентов с деменцией 26 , но может быть зафиксирована последовательными или расширенными ЭЭГ и провокационными маневрами, которые редко используются у этих пациентов. Действительно, другие показали, что гипервентиляция может увеличить вероятность обнаружения резких волн эпилептиформ у носителей апоЕ4 , которые подвержены повышенному риску развития БА. 27
Степень проявления субклинической эпилептиформной активности у пациентов с БА в целом неизвестна. Для решения этой важной проблемы и подтверждения или опровержения некоторых других возможностей, поднятых нашим исследованием, которое имело ряд ограничений, необходимы более масштабные проспективные исследования. Во-первых, размеры нашей выборки были относительно небольшими, и выбор пациентов был смещен в сторону тех, кого посещали в одном специализированном специализированном центре, который специализируется на случаях слабоумия с легкими нарушениями и ранним началом.Во-вторых, когорты были высокообразованными, и ожидается, что они будут обладать лучшими медицинскими знаниями и доступом к медицинским услугам, чем население в целом. В-третьих, наши данные основывались на клинических записях и наблюдениях за пациентами, ухаживающими за пациентами, а не на стандартизированных методах проспективного исследования. Наличие неврологического диагноза, такого как эпилепсия, может ускорить обследование и диагностику сопутствующего неврологического расстройства, такого как БА, и мы не можем исключить потенциальную предвзятость в отчетности, которая может возникнуть у таких пациентов.В-четвертых, эпилепсия усложняет диагностику нейродегенеративного заболевания. Например, пациентов с aMCI, страдающих судорогами, бывает трудно отличить от пациентов, страдающих только преходящей эпилептической амнезией. Чтобы решить эту проблему, нам потребовались согласованные диагнозы и отобраны пациенты с нарушениями объективной памяти при нейропсихологическом тестировании, что отличает нейродегенеративные случаи от изолированной преходящей эпилептической амнезии. 28 Мы также понимаем, что пациенты с aMCI / AD и эпилепсией могут проявлять спектр предполагаемых эпилептических и неэпилептических когнитивных симптомов, которые трудно или невозможно дифференцировать.В наших когортах мы попытались отличить «эпилептические» когнитивные симптомы от «неэпилептических» симптомов БА по их внезапному возникновению и стереотипному характеру (). В действительности, однако, некоторые из «неэпилептических» симптомов могут быть результатом, по крайней мере частично, хронических изменений, вызванных периодической эпилептической активностью, таких как ремоделирование контуров гиппокампа. 25,29 В-пятых, у пациентов с давней эпилепсией может развиться мезиальный височный склероз, и мы не можем исключить коморбидный мезиальный височный склероз в наших когортах.Однако чистый мезиально-височный склероз является очень редкой причиной деменции, 30 и подозрение на мезиально-височный склероз при МРТ отсутствовало у всех, кроме 3 пациентов, включенных в это исследование. В-шестых, у нас было ограниченное генотипирование апоЕ в наших когортах, и мы не смогли оценить потенциальные взаимодействия между апоЕ , легкой травмой головы (присутствует в 21% случаев эпилепсии), эпилептической активностью и БА, о которых сообщили другие. 17,27,31
В рамках ограничений ретроспективного исследования наши результаты клинически поучительны, если поместить их в контекст текущей литературы.В соответствии с нашими наблюдениями, другие сообщили, что лечение леветирацетамом или ламотриджином приводило к хорошему контролю приступов и переносимости у пациентов с БА и эпилепсией. 32,33 Напротив, блокаторы натриевых каналов фенитоин и карбамазепин, а также фенобарбитал и бензодиазепины могут ухудшать когнитивные функции у пациентов с БА. 5,33 Из 9 пациентов, которые лечились фенитоином в нашем исследовании, 6 сообщили об ухудшении когнитивных или двигательных симптомов, и только у 3 было снижение частоты приступов (и eTable в дополнении).Фенитоин также ухудшал когнитивные функции у пациентов с синдромом Дауна, страдающих АД и судорогами. 34 Несмотря на эти данные, фенитоин все еще может быть противоэпилептическим препаратом, наиболее часто используемым в клинической практике у пациентов с БА и эпилепсией. 5,35 Вальпроевая кислота была исследована в клинических испытаниях AD из-за ее возможных нейропротекторных свойств и положительного воздействия на возбуждение. Однако у пациентов, получавших вальпроевую кислоту (10-12 мг / кг / день), наблюдалось более быстрое снижение атрофии головного мозга ( 36,37 ) и оценки краткого исследования психического состояния 37 , чем у пациентов, получавших плацебо, что делает этот препарат менее значительным. привлекательно для пациентов с АД и эпилепсией.
Наши наблюдения также подчеркивают сходство между БА и трансгенными животными моделями заболевания. Трансгенные мыши человеческого белка-предшественника амилоида (hAPP), которые моделируют ключевые аспекты БА, обладают эпилептиформной активностью и несудорожными припадками. 29 Эпилептогенез в этой модели, по-видимому, зависит от присутствия тау-белка и патологически повышенных уровней β-амилоидных пептидов в головном мозге и включает механизмы, которые, по крайней мере, частично отличаются от механизмов, вызывающих общие судорожные расстройства. 1,29,38-40 Фенитоин парадоксальным образом усиливал эпилептиформную активность, судороги и когнитивные нарушения у мышей hAPP. 39 Эти пагубные эффекты фенитоина и других блокаторов натриевых каналов могут быть обусловлены, по крайней мере частично, обострением дефицита потенциал-управляемых натриевых каналов в тормозных интернейронах, которые недавно были идентифицированы как у мышей hAPP, так и у людей с AD. 39 Напротив, леветирацетам подавлял эпилептиформную активность у мышей hAPP и улучшал обучение и память у этой модели AD 41 , а также у крыс с ограниченными возможностями возраста. 42 Низкие дозы леветирацетама также подавляли гиперактивацию гиппокампа и улучшали когнитивные способности при выполнении гиппокампозависимой задачи у пациентов с aMCI. 43 Хотя необходимы более рандомизированные сравнительные клинические испытания, эти предыдущие исследования вместе с нашими наблюдениями подтверждают использование леветирацетама по сравнению с фенитоином при лечении судорог у пациентов с БА, когда это клинически целесообразно. В наших группах леветирацетам и ламотриджин часто были эффективны в подавлении судорог даже в низких дозах.Хотя ламотриджин ингибирует натриевые каналы, он предпочтительно ингибирует вызванное активностью высвобождение глутамата из пресинаптических окончаний возбуждающих нейронов, 44 , что напоминает эффекты леветирацетама. 45
Сноски
Вклад авторов: Концепция и дизайн исследования : Vossel, Miller, Mucke.
Сбор данных: Vossel, Beagle, Rabinovici, Shu, Lee, Naasan, Hegde, Cornes, Henry, Nelson, Seeley, Geschwind, Gorno-Tempini, Shih, Miller.
Анализ и интерпретация данных : Фоссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Генри, Нельсон, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Маке.
Составление рукописи : Фоссель, Бигль, Миллер, Маке.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Воссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Корнес, Генри, Нельсон, Сили, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Мак.
Статистический анализ: Vossel.
Получено финансирование: Vossel, Seeley, Miller, Mucke. Административная, техническая и материальная поддержка: Beagle.
Руководитель исследования: Miller, Mucke.
Дополнительные материалы: Мы благодарим Хорхе Палопа, доктора философии, и Паскаля Санчеса, доктора философии, за полезные комментарии к рукописи; Камалини Ранасингхе, MBBS, PhD, за помощь в изучении медицинских карт; Уильям Джагуст, доктор медицины, для получения изображений методом позитронно-эмиссионной томографии питтронно-эмиссионного соединения B, меченного углеродом 11; Анна Каридас, BA, для генотипирования апоЕ ; Анне Лизе Лучидо, PhD, за редакционную рецензию; Джон С.У. Кэрролла за поддержку графики; и Монике Дела Крус, BS, за административную помощь.
Раскрытие информации о конфликте интересов: Д-р Гарсия получает исследовательскую поддержку от UCB Pharma и Medtronics Inc. Д-р Mucke получает спонсируемую исследовательскую поддержку от Bristol-Myers Squibb и Takeda Pharmaceuticals.
Судороги и эпилептиформная активность на ранних стадиях болезни Альцгеймера
Болезнь Ицгеймера (БА) связана с повышенным риском судорог. 1 По оценкам, у 10–22% пациентов с БА развиваются неспровоцированные судороги, с более высокими показателями в семейных и ранних случаях. 1-7 Пациенты с БА и судорожными расстройствами имеют более выраженные когнитивные нарушения, 8 более быстрое прогрессирование симптомов, 4 и более серьезную потерю нейронов при аутопсии 9 , чем пациенты без судорог. Поскольку важно выявлять и лечить этих пациентов на ранней стадии, совершенно необходимо понимать их характерные клинические особенности.
В этой группе с БА и судорогами мало что известно о типичной симптоматике приступов, диагностической полезности электроэнцефалограммы (ЭЭГ), обычном расположении эпилептогенных очагов, частоте приступов относительно начала других симптомов нейродегенеративного заболевания и ответах на лечение различных противоэпилептических препаратов. лекарства.Цель этого отчета — заполнить некоторые из этих пробелов в знаниях путем описания эпилепсий, встречающихся у пациентов с легкой формой БА и амнестическими легкими когнитивными нарушениями (амнестическими легкими когнитивными нарушениями), состоянием, которое считается предвестником или ранней стадией БА. 10 Примечательно, что более половины пациентов с aMCI и AD и коморбидной эпилепсией имели только несудорожные припадки, которые можно легко не распознать.
Методы
Утверждения стандартного протокола, регистрации и согласия пациентов
Все субъекты исследования предоставили письменное информированное согласие перед тем, как участвовать в протоколах, из которых были получены данные, и не требовали повторного представления для этого анализа.Это исследование было одобрено Комитетом по исследованиям на людях Калифорнийского университета в Сан-Франциско.
Выбор пациентов
Мы провели поиск в базе данных Центра памяти и старения при Калифорнийском университете в Сан-Франциско для всех пациентов, у которых наблюдались когнитивные нарушения в период с 2007 по 2012 год и которые соответствовали критериям исследования Международной рабочей группы для aMCI (n = 233). ) 11 или критерии исследования Ассоциации Национального института неврологических и коммуникативных расстройств и инсульта – болезни Альцгеймера и связанных с ними заболеваний для вероятной БА (n = 1024). 12 Восемьдесят восемь процентов пациентов наблюдались в клинике, 5% в исследованиях и 6% в клинике и исследованиях. Среди этих пациентов мы провели поиск пациентов с клиническим диагнозом эпилепсия или субклинической эпилептиформной активностью. Диагноз эпилепсии требовал 2 или более неспровоцированных припадков или первого неспровоцированного припадка на фоне подтверждающей ЭЭГ, показывающей эпилептиформную активность. 13 Мы идентифицировали 17 пациентов с aMCI-эпилепсией, ни одного с aMCI-субклинической эпилептиформной активностью (0 из 16 с ЭЭГ), 55 с AD-эпилепсией и 8 с AD-субклинической эпилептиформной активностью (8 из 98 с EEG).Затем мы исключили 1 пациента с aMCI и 7 пациентов с AD, у которых приступы начались в детстве или в раннем взрослом возрасте (до 30 лет). Из оставшихся пациентов мы исключили пациентов с другими возможными факторами риска эпилепсии, включая кортикальный инсульт (2 пациента с aMCI, 4 пациента с AD), кавернозную гемангиому (1 пациент с aMCI), менингиому (1 пациент с aMCI, 1 пациент с AD), подозрение на опухоль головного мозга (1 пациент с AD), субдуральную гематому (3 пациента с AD), злоупотребление алкоголем в анамнезе (3 пациента с AD), амилоидную ангиопатию (1 пациент с AD) и участие в клинических испытаниях лечения ( 1 пациент с АД).Ни у одного из оставшихся пациентов не было очаговой корковой дисплазии, травмы головы с потерей сознания более 30 минут, гидроцефалии или злоупотребления психоактивными веществами. Диагноз ставился многопрофильной командой, состоящей из поведенческих неврологов, эпилептологов, нейропсихологов и психиатров, которые проводили обширные поведенческие, нейропсихологические, нейрофизиологические и нейровизуализационные оценки. Приступы были классифицированы и описаны в соответствии с их клиническими особенностями в соответствии с пересмотренными руководящими принципами Международной лиги против эпилепсии. 14 Пациенты, у которых был хотя бы один припадок, связанный с дрожанием конечностей, классифицировались как пациенты с судорожными припадками. Генерализованные приступы определялись как приступы, быстро затрагивающие оба полушария без четкого или последовательного очага. Очаговые припадки подразделяются на простые парциальные припадки, которые не связаны с изменениями когнитивных функций или сознания, и сложные парциальные припадки, которые связаны с дискогнитивными симптомами.
Мы включили 12 случаев aMCI-эпилепсии, 35 случаев AD-эпилепсии и 7 случаев AD-субклинической эпилептиформной активности.Двенадцать пациентов с БА прошли дополнительную оценку биомаркеров: 9 прошли позитронно-эмиссионную томографию фтордезоксиглюкозы, 3 из которых также прошли позитронно-эмиссионную томографию Питтсбургского соединения B, меченного углеродом 11, амилоидное изображение, 15 и 3 прошли анализ спинномозговой жидкости на общий тау, фосфорилированный тау и уровни пептида β-амилоида 1-42 (Athena Diagnostics). Во всех 12 случаях биомаркеры подтверждали диагноз БА. Генотипирование аполипопротеина (апо) E было доступно для 11 пациентов с AD: 4 были гомозиготными E3 / E3, 5 были E3 / E4 и 2 были гомозиготными E4 / E4.Два пациента из группы БА пришли на вскрытие и оба соответствовали патологическим критериям БА с высокой вероятностью (Национальный институт старения – Рейгана). 16 История легкой травмы головы 17,18 сообщалось в 21% случаев эпилепсии (2 пациента с aMCI и 8 пациентов с AD) (eTable in Supplement): 6 пациентов имели сотрясения мозга в возрасте до 25 лет, У 3 были сотрясения мозга в зрелом возрасте, по крайней мере, за 4 года до начала припадка, и у 1 было сотрясение мозга через 7 лет после начала припадка.
Клинические меры
Дата начала когнитивного снижения была получена путем опроса пациента и опекунов, когда, оглядываясь назад, они заметили первое когнитивное или поведенческое отклонение, которое отличалось от предыдущего исходного уровня и которое развилось в особенность полностью очевидный aMCI или AD. 19 Дата начала припадков была получена путем опроса пациентов и опекунов, когда они заметили первые преходящие приступы, которые позже были характерны для эпилепсии пациента. Датой диагностики нейродегенеративного заболевания было первое посещение, когда были выполнены все критерии исследования для установления диагноза aMCI 11 или вероятного AD. 12 Общее когнитивное функционирование оценивалось с помощью Краткого экзамена на психическое состояние. 20 Баллы варьируются от 0 до 30, причем более высокие баллы означают лучшую производительность.В анализ были включены только баллы по краткой шкале оценки психического состояния, полученные в течение 5 лет после начала припадка.
Электроэнцефалограмма
Клинические записи ЭЭГ были получены с использованием стандартного международного размещения электродов 10-20. Записи производились во время обычных 20-минутных сеансов, если иное не указано в Приложении или в таблице eTable. Эпилептические очаги определялись как области максимальной электроотрицательности, соответствующие электродам на скальпе, а именно: лобная (Fp1, Fp2, F3, F4), центральная лобная (Fz), центральная (C3, Cz, C4), центральная теменная (Pz), лобно-височную (F7, F8), височную (T3, T4), задневисочную (T5, T6), теменную (P3, P4) и затылочную (O1, O2).
Таблица 1
ЭЭГ и демографические характеристики пациентов с aMCI и AD
| Пациенты с диагнозом эпилепсия | Пациенты без диагноза эпилепсии | Измерение | Эпилептиформная ЭЭГ (n = 24) | P Значение | Неэпилептиформная ЭЭГ (n = 106) | Эпилептиформная ЭЭГ (n = 7) | P Значение | №
|---|---|---|---|---|---|---|
| / всего Кол-во (%) | 10/15 (66,7) | 7/24 (29,2) | 0,049 | 99/106 (93,4) | 4/7 (57,1) | 0,01 |
| | ||||||
| ЭЭГ без сна, № / общее № (%) | 2/15 (13,3) | 2/24 (8,3) | ,97 | 2/106 (1,9) | 0/7 | ,27 |
| | ||||||
| Серийный ЭЭГ или LTM, № / общее количество (%) | 3/15 (20,0) | 15/24 (62.5) | .02 | 5/106 (4,7) | 3/7 (42,9) | .002 |
| | ||||||
| Возраст начала aMCI или AD, y, среднее (SD) | 66,7 (9,8) | 63,2 (8,9) | 0,48 | 62,8 (11,8) | 58,7 (10,2) | ,39 |
| | ||||||
| Возраст на момент диагностики среднее (стандартное отклонение) | 70,3 (9,5) | 67,6 (8,2) | ,46 | 66.2 (13,5) | 62,9 (8,9) | .44 |
Определение результата
Ответы на противоэпилептические препараты оценивались в течение не менее 3 месяцев непрерывного лечения и оценивались следующим образом: без припадков (без припадков) вообще), частичный ответ (приступы уменьшаются по степени тяжести или частоты), нейтральный (приступы не были ни лучше, ни хуже) или парадоксальное ухудшение (приступы увеличивались по тяжести или частоте). Эти измерения были основаны на наблюдениях за пациентами и их опекунами, записанными врачами во время визитов в клинику.Сообщалось о непереносимости, вызвавшей отмену препарата, без ограничений по продолжительности лечения.
Статистический анализ
Различия между группами в когортах aMCI и AD оценивались с помощью теста χ 2 для определения пола, ручности, типа ЭЭГ и соотношения пациентов с ранним (<65 лет) и поздним (≥ 65 лет) когнитивное снижение и тест суммы рангов Манна-Уитни для количества лет образования, возраста начала и возраста на момент постановки диагноза aMCI или AD.Время начала приступа относительно года начала aMCI или AD сравнивали с равномерным распределением с помощью теста χ 2 . Наша априорная гипотеза заключалась в том, что это распределение будет равномерным. 2 Переносимость и соотношение респондентов (частичный ответ или отсутствие приступов) для различных противоэпилептических препаратов оценивали с помощью точного критерия Фишера для попарных сравнений. Все попарные сравнения были двусторонними, и P <0,05 требовалось для отклонения нулевой гипотезы.Статистический анализ был выполнен с помощью SigmaPlot версии 12.0 (Systat Software Inc).
Результаты
Судороги и эпилептиформная активность связаны с более ранним возрастом начала когнитивного спада
Клинические и демографические характеристики исследуемых групп обобщены в и в электронной таблице в Приложении. В когортах пациентов с aMCI и AD снижение когнитивных функций у пациентов с эпилепсией началось примерно на 5-7 лет раньше, чем у пациентов без эпилепсии ().Когнитивное снижение началось до 65 лет в 50% случаев aMCI-эпилепсии по сравнению с 21% случаев aMCI без эпилепсии ( P = 0,051) и в 51% случаев AD-эпилепсии по сравнению с 26% случаев AD без эпилепсии. эпилепсия ( P = 0,002). Точно так же диагноз aMCI или AD был поставлен значительно раньше у пациентов с эпилепсией, чем у пациентов без эпилепсии (), даже несмотря на то, что когорта AD-эпилепсии имела больше лет обучения, чем пациенты с AD и без эпилепсии (16,1 против 14.5 лет; P = 0,007). Пациенты с БА, у которых была субклиническая эпилептиформная активность, были проанализированы отдельно от пациентов с БА-эпилепсией, и у них также было выявлено более раннее снижение когнитивных функций, чем у пациентов с БА, у которых не было эпилепсии (возраст 58,9 против 70,3 года; P = 0,009), хотя ЭЭГ оценка пациентов без эпилепсии чаще проводилась в раннем возрасте с началом заболевания ().
Таблица 2
Основные демографические и клинические характеристики исследуемой популяции
| Характеристика | Эпилепсия aMCI-No (n = 216) | aMCI-Эпилепсия (n = 12) | P | Значение AD-Нет Эпилепсия (n = 969) | AD-Эпилепсия (n = 35) | P Значение | ||
|---|---|---|---|---|---|---|---|---|
| Женский,% | 55.1 | 41,7 | ,54 | 57,6 | 51,4 | ,58 | ||
| Левша,% | 5,6 a | 8,3 | 62,9 | 0,70 | ||||
| Образование, y, среднее (стандартное отклонение) | 15,5 c (4,7) | 15,8 (4,0) | 0,67 | 14,5 d 9016 ) | 16.1 (3,4) | .007 | ||
| Возраст начала когнитивного спада, y, среднее (SD) | 71,1 e (9,7) | 64,3 (8,1) | 0,02 | 70,3 f (10,5) | 64,8 (9,7) | 0,001 | ||
| Возраст на момент диагностики aMCI или AD, y, средний (SD) | 74,6 (9,5) | 68,0 (7,8) | . 01 | 74,5 г (10,3) | 69,1 (9.0) | <0,001 |
Припадки возникают на ранней стадии в связи с когнитивным снижением
Припадки при aMCI и AD обычно начинаются на ранней стадии заболевания, когда у пациентов наблюдались легкие нарушения когнитивных функций. Время новых приступов было неоднородным ( P <0,001) с кластеризацией около начала когнитивного спада ( ). Начало припадка предшествовало или совпадало с диагнозом aMCI или AD у 83% (39 из 47) пациентов (), а диагноз эпилепсии предшествовал или совпадал с диагнозом aMCI или AD у 51% (24 из 47) пациентов.Баллы Краткой оценки психического состояния, которая является глобальным тестом познания, ближайшим к дате первого припадка, были сгруппированы в верхней части шкалы, что указывает на легкие нарушения ().
Начало припадка в зависимости от течения заболеванияA, Припадки совпадали с появлением неэпилептических симптомов болезни Альцгеймера (БА) или следовали за ними во всех случаях, кроме 4. Годовое распределение впервые возникших приступов относительно года амнестического легкого когнитивного нарушения (aMCI) или начала AD было неоднородным ( P <.001, χ 2 тест) и сгруппированы в начале когнитивного спада. Б. Начало припадка обычно происходит до постановки нейродегенеративного диагноза или на ранней стадии развития болезни. C, баллы по краткой шкале оценки психического состояния (MMSE), полученные ближе всего к моменту первого припадка, были сгруппированы в сторону верхнего предела диапазона (2 отсутствующих точки данных для пациентов с aMCI и 4 отсутствующих точки данных для пациентов с AD).
Семиология припадков
Тип припадка и симптоматика для каждого случая эпилепсии, наряду с первыми неэпилептическими симптомами БА, представлены в и eTable в Приложении.Наиболее частый тип приступов, встречающийся в 47% случаев (22 из 47), начался локально и был связан с дискогнитивными симптомами (сложные парциальные припадки). Из 22 случаев сложных парциальных припадков в 7 развились двусторонние судорожные припадки. Из оставшихся 25 случаев у 17 были очевидные генерализованные приступы без явных очаговых или латерализующих симптомов, а в 8 — простые парциальные приступы.
Таблица 3
Подтип припадка, семиология и неэпилептические симптомы когнитивного спада для всех пациентов с aMCI-эпилепсией или AD-эпилепсией
| Тип эпилепсии | Размер выборки | Семиологияпациентов) a | Первые неэпилептические симптомы когнитивного спада (количество пациентов) |
|---|---|---|---|
| Простое частичное | |||
| NC | 7 | Jamajis vu / феномены (2), сенсорные феномены (4) | Апатия (1), память (6) |
| C | 1 | Одноногие дрожание (1) | Язык (1) |
| Сложный частичный | |||
| NC | 11 | Измененное сознание (6), амнезиальные заклинания (1), спутанность сознания (2), психические явления (4), сенсорные явления (7), остановка речи (2) | Язык (1) , память (10) |
| C b | 11 | Измененное сознание (3), амнезиальные заклинания (2), двустороннее сотрясение конечностей (5), спутанность сознания (4), сотрясение одной конечности (7 ), задержка речи (3) | Апатия (1), исполнительная власть (1), язык (1), память (8) |
| Обобщенный | |||
| NC | 7 | Атонический / тонизирующий (2), задержка поведения (4), заклинания пуска (1) | Язык (2), память ( 5) |
| C | 10 | Атония (1), задержка поведения (1), эпилептический миоклонус (3), генерализованный тонико-клонический (8), заклинания взгляда (1) | Язык (1), память (9) |
Примечательно, что 55% пациентов с aMCI или AD, у которых была эпилепсия (26 из 47), имели только несудорожные припадки.Несудорожные симптомы включали jamais vu, déjà vu, сенсорные явления (например, металлический привкус, запах жжения, ощущение подъема в эпигастрии, покалывание или тепло в груди), психические явления (например, сильный страх или страх), остановку речи / поведения, афазию и амнезиальные заклинания. Пять пациентов с эпилепсией (3 с aMCI и 2 с AD) перенесли имплантацию кардиостимулятора после иктальной брадикардии или асистолии.
Обнаружение и локализация эпилептиформной активности
ЭЭГ выявила эпилептиформную активность у 62% (24 из 39) пациентов с aMCI или AD, у которых были диагностированы судороги, и у 6% (7 из 113) пациентов без известных приступов.ЭЭГ в случаях неэпилепсии были получены в рамках рутинного обследования, чтобы исключить другие причины снижения когнитивных функций, которые в некоторых случаях включали расплывчатые отчеты о клинических колебаниях. Ни у одного из пациентов этой группы не была диагностирована эпилепсия. У всех пациентов серийные ЭЭГ (≥2) или длительный видео-мониторинг ЭЭГ (≥24 часа) оказались более эффективными при обнаружении эпилептиформной активности, чем рутинная ЭЭГ (). ЭЭГ без сна выполнялась редко.
Эпилептические очаги были преимущественно односторонними и чаще всего височными, за ними следовали лобно-височные, лобные, центральные и генерализованные ( ).Семьдесят восемь процентов (7 из 9) эпилептиформных ЭЭГ у пациентов с aMCI или AD, у которых были генерализованные припадки, выявили очаговый паттерн. Эпилептиформная активность часто возникала в областях мозга, поддерживающих функции, которые были нарушены клинически. В 82% (18 из 22) случаев височно-лобно-височные эпилептические очаги изначально были связаны с нарушением памяти. Два пациента с левым лобным эпилептическим очагом первоначально поступили с афазией; 1 из них описан в .
Распределение эпилептиформной активности на электроэнцефалограммеИз 31 случая, у которых наблюдались всплески или резкие волны на электроэнцефалограмме, эпилептиформная активность была преимущественно односторонней и чаще всего височной (8 слева, 4 справа и 1 битемпоральная), за которой следовали лобно-височные (5 слева и 4 справа), фронтальный (2 левых, 1 правый и 1 бифронтальный), центральный (1 левый центральный и 2 центральных фронтальных) и обобщенный (2).L обозначает левую, а R — правую.
Правша, 53-летняя женщина, которая рассказывала о 3,5-летних прогрессивных трудностях в экспрессивной речи и исполнительной дисфункцииЕе краткий экзамен по оценке психического состояния составил 23 из 30. Ее речь была напряженной, с паузами для поиска слов и ей было трудно повторить. Ее понимание было относительно сохранным. У нее также была глазная апраксия и атаксия зрительного нерва. Магнитно-резонансная томография головного мозга показала диффузную корковую атрофию, наиболее выраженную в левой теменной доле.Ее генотип apoE был E3 / E3. Позитронно-эмиссионная томография соединения B Питтсбурга с меченным углеродом 11 (A, левое изображение) показала отложения амилоида по всей неокортексе, на что указывает красный сигнал, а позитронно-эмиссионная томография фтордезоксиглюкозы (A, правое изображение) выявила снижение метаболизма глюкозы в височно-теменных долях ( слева> справа) и левой лобной доли, на что указывает уменьшение желтого сигнала и белых стрелок. Оба результата подтверждают диагноз болезни Альцгеймера.В возрасте 54 лет она заехала в припаркованную машину, которую не увидела справа. Она не пострадала. В результате аварии была проведена плановая электроэнцефалограмма (ЭЭГ), которая показала периодическое замедление левого лобно-височного движения. Долгосрочный видео-мониторинг ЭЭГ (B) выявил спайки эпилептиформ, возникающие так часто, как каждые несколько минут, с центром в левой лобной доле с обращением фазы в точке F3, нейроанатомически соответствующие речевой области, которая была клинически нарушена и гипометаболической на фтордезоксиглюкозной позитронно-эмиссионной томографии. .Она начала лечение леветирацетамом в последней дозе 1000 мг два раза в день. Ее краткая оценка психического состояния в возрасте 54 лет составила 20 из 30. Обычная ЭЭГ во время лечения леветирацетамом показала диффузное замедление тета без асимметрии и эпилептиформной активности. В возрасте 55 лет у нее периодически развивался миоклонус руки, но в остальном судорожные припадки отсутствовали.
Ответ на противоэпилептическое лечение
Клинические ответы на обычно назначаемые противоэпилептические препараты представлены в статьях и .В качестве монотерапии наиболее часто назначались четыре препарата: ламотриджин (n = 25), леветирацетам (n = 23), фенитоин (n = 9) и вальпроевая кислота (n = 11). Ламотриджин, леветирацетам и вальпроевая кислота переносились хорошо, тогда как фенитоин переносился плохо (22% переносимость; P <0,05 по сравнению с ламотриджином, леветирацетамом и вальпроевой кислотой). Противоэпилептическая эффективность ламотриджина (53% без приступов; 41% частичный ответ) и леветирацетама (44% без приступов; 50% частичный ответ) была выше, чем у фенитоина (17% без приступов; 33% частичный ответ) ( P <.05). Введение вальпроевой кислоты обеспечило промежуточный уровень контроля над приступами (у 11% приступов не было; у 67% пациентов с частичным ответом).
Таблица 4
Эффективность наиболее распространенных противоэпилептических средств, назначаемых в качестве монотерапии
| AED | Размер образца | Диапазон доз, мг / сут | Противоэпилептическая эффективность, количество / общее количество (%) | Общее количество респондентов, количество / общее количество (%) | P Значение b | ||||
|---|---|---|---|---|---|---|---|---|---|
| Хуже | Нейтральное | Частичное реагирование | 9 | 17 | 50-600 | 0 | 1/17 (5.9) | 7/17 (41,2) | 9/17 (52,9) | 16/17 (94,1) | ,04 по сравнению с фенитоином |
| Леветирацетам | 16 | 250-3000 | 0263 | 0263 | 1/16 (6,3) | 8/16 (50,0) | 7/16 (43,8) | 15/16 (93,8) | 0,046 по сравнению с фенитоином |
| Фенитоин | 6 | 100-600 | 0 | 3/6 (50,0) | 2/6 (33,3) | 1/6 (16,7) | 3/6 (50.0) | ,04 по сравнению с ламотриджином; 0,046 по сравнению с леветирацетамом | |
| Вальпроевая кислота | 9 | 250-1500 | 0 | 2/9 (22,2) | 6/9 (66,7) | 1/9 (11,1) | 7/9 (77,8) | ,33 по сравнению с фенитоином | |
Таблица 5
Переносимость наиболее распространенных ПЭП, назначаемых в качестве монотерапии
| AED | Размер Образец | Диапазон доз, № ./ Общее количество (%) | Побочные эффекты (количество пациентов) a | P Значение b | |
|---|---|---|---|---|---|
| Ламотриджин | 25 | 25 | 0318/25 (72,0) | Агрессивность (1), аллергическая сыпь (2), нечеткое зрение (1), спутанность сознания (1), головокружение (1), усталость (2), дисбаланс (2), тремор (2) | .02 по сравнению с фенитоином |
| Леветирацетам | 23 | 250-3000 | 18/23 (78.3) | Тревога (1), спутанность сознания (2), диарея (1), головокружение (1), головная боль (1), нарушение координации (1), раздражительность (3), тошнота (1) | .006 по сравнению с фенитоином |
| Фенитоин | 9 | 100-600 | 2/9 (22,2) | Атаксия (3), ухудшение когнитивных функций (3), делирий (1), головокружение (1), вялость (2), низкий аппетит (1), миоклонус (1), тошнота (1), седативный эффект (1), слабость (1) | ,02 по сравнению с ламотриджином; 0,006 по сравнению с леветирацетамом; 0,02 по сравнению с вальпроевой кислотой |
| Вальпроевая кислота | 11 | 250-1500 | 11 сентября (81.8) | Когнитивное ухудшение (1), делирий (1), артериальная гипертензия (1), седативный эффект (1), увеличение веса (1) | 0,02 по сравнению с фенитоином |
Обсуждение
Наши результаты указывают на эпилептическую активность может быть более распространенным на ранних стадиях БА, чем считалось ранее. Некоторые особенности нашего исследования позволили нам охватить пациентов, которые часто исключаются из этого типа исследования: (1) включение пациентов с aMCI, (2) разрешение припадкам предшествовать диагнозу aMCI / AD, (3) сообщение о несудорожных припадках, и (4) использование нестандартной ЭЭГ.Эпилептиформная активность чаще всего возникала в височных долях, в которых находятся центры памяти, которые рано и серьезно поражены БА, что повышает вероятность того, что она способствует ухудшению памяти у этих пациентов.
Наше наблюдение, что судороги у пациентов с БА связаны с более ранним началом когнитивного снижения, согласуется с данными литературы 6,21,22 ; наше исследование распространяет эти результаты на пациентов с ОМКН. Приступы при БА обычно регистрируются в запущенных случаях 3,5 , и в таких случаях они интерпретируются как следствие конечной стадии потери нейронов и глиоза.Хотя это предположение может быть или не быть правдой, частота приступов, по-видимому, не зависит от стадии заболевания, 2 и может произойти рано, 23,24 или даже совпадать с началом когнитивного снижения, как показывают наши когорты. Кроме того, неконвульсивные припадки, которые труднее распознать, чем судороги, вероятно, будут занижены среди людей с когнитивными нарушениями, как предполагали другие. 2,25 Интересно, что пациенты с AD-эпилепсией в нашем исследовании имели более высокий уровень образования, чем пациенты с AD, у которых не было эпилепсии, что повышает вероятность того, что пациенты, которые лучше осведомлены о несудорожных эпилептических особенностях, таких как сенсорные или психические явления, с большей вероятностью привлекут внимание к таким симптомам во время посещения клиники.Мы также идентифицировали 7 случаев с субклинической эпилептиформной активностью, но без клинически очевидных припадков, 3 из которых были обнаружены с помощью серийного ЭЭГ или длительного видео-ЭЭГ-мониторинга. Такая активность редко наблюдается на однократной рутинной ЭЭГ бодрствования у пациентов с деменцией 26 , но может быть зафиксирована последовательными или расширенными ЭЭГ и провокационными маневрами, которые редко используются у этих пациентов. Действительно, другие показали, что гипервентиляция может увеличить вероятность обнаружения резких волн эпилептиформ у носителей апоЕ4 , которые подвержены повышенному риску развития БА. 27
Степень проявления субклинической эпилептиформной активности у пациентов с БА в целом неизвестна. Для решения этой важной проблемы и подтверждения или опровержения некоторых других возможностей, поднятых нашим исследованием, которое имело ряд ограничений, необходимы более масштабные проспективные исследования. Во-первых, размеры нашей выборки были относительно небольшими, и выбор пациентов был смещен в сторону тех, кого посещали в одном специализированном специализированном центре, который специализируется на случаях слабоумия с легкими нарушениями и ранним началом.Во-вторых, когорты были высокообразованными, и ожидается, что они будут обладать лучшими медицинскими знаниями и доступом к медицинским услугам, чем население в целом. В-третьих, наши данные основывались на клинических записях и наблюдениях за пациентами, ухаживающими за пациентами, а не на стандартизированных методах проспективного исследования. Наличие неврологического диагноза, такого как эпилепсия, может ускорить обследование и диагностику сопутствующего неврологического расстройства, такого как БА, и мы не можем исключить потенциальную предвзятость в отчетности, которая может возникнуть у таких пациентов.В-четвертых, эпилепсия усложняет диагностику нейродегенеративного заболевания. Например, пациентов с aMCI, страдающих судорогами, бывает трудно отличить от пациентов, страдающих только преходящей эпилептической амнезией. Чтобы решить эту проблему, нам потребовались согласованные диагнозы и отобраны пациенты с нарушениями объективной памяти при нейропсихологическом тестировании, что отличает нейродегенеративные случаи от изолированной преходящей эпилептической амнезии. 28 Мы также понимаем, что пациенты с aMCI / AD и эпилепсией могут проявлять спектр предполагаемых эпилептических и неэпилептических когнитивных симптомов, которые трудно или невозможно дифференцировать.В наших когортах мы попытались отличить «эпилептические» когнитивные симптомы от «неэпилептических» симптомов БА по их внезапному возникновению и стереотипному характеру (). В действительности, однако, некоторые из «неэпилептических» симптомов могут быть результатом, по крайней мере частично, хронических изменений, вызванных периодической эпилептической активностью, таких как ремоделирование контуров гиппокампа. 25,29 В-пятых, у пациентов с давней эпилепсией может развиться мезиальный височный склероз, и мы не можем исключить коморбидный мезиальный височный склероз в наших когортах.Однако чистый мезиально-височный склероз является очень редкой причиной деменции, 30 и подозрение на мезиально-височный склероз при МРТ отсутствовало у всех, кроме 3 пациентов, включенных в это исследование. В-шестых, у нас было ограниченное генотипирование апоЕ в наших когортах, и мы не смогли оценить потенциальные взаимодействия между апоЕ , легкой травмой головы (присутствует в 21% случаев эпилепсии), эпилептической активностью и БА, о которых сообщили другие. 17,27,31
В рамках ограничений ретроспективного исследования наши результаты клинически поучительны, если поместить их в контекст текущей литературы.В соответствии с нашими наблюдениями, другие сообщили, что лечение леветирацетамом или ламотриджином приводило к хорошему контролю приступов и переносимости у пациентов с БА и эпилепсией. 32,33 Напротив, блокаторы натриевых каналов фенитоин и карбамазепин, а также фенобарбитал и бензодиазепины могут ухудшать когнитивные функции у пациентов с БА. 5,33 Из 9 пациентов, которые лечились фенитоином в нашем исследовании, 6 сообщили об ухудшении когнитивных или двигательных симптомов, и только у 3 было снижение частоты приступов (и eTable в дополнении).Фенитоин также ухудшал когнитивные функции у пациентов с синдромом Дауна, страдающих АД и судорогами. 34 Несмотря на эти данные, фенитоин все еще может быть противоэпилептическим препаратом, наиболее часто используемым в клинической практике у пациентов с БА и эпилепсией. 5,35 Вальпроевая кислота была исследована в клинических испытаниях AD из-за ее возможных нейропротекторных свойств и положительного воздействия на возбуждение. Однако у пациентов, получавших вальпроевую кислоту (10-12 мг / кг / день), наблюдалось более быстрое снижение атрофии головного мозга ( 36,37 ) и оценки краткого исследования психического состояния 37 , чем у пациентов, получавших плацебо, что делает этот препарат менее значительным. привлекательно для пациентов с АД и эпилепсией.
Наши наблюдения также подчеркивают сходство между БА и трансгенными животными моделями заболевания. Трансгенные мыши человеческого белка-предшественника амилоида (hAPP), которые моделируют ключевые аспекты БА, обладают эпилептиформной активностью и несудорожными припадками. 29 Эпилептогенез в этой модели, по-видимому, зависит от присутствия тау-белка и патологически повышенных уровней β-амилоидных пептидов в головном мозге и включает механизмы, которые, по крайней мере, частично отличаются от механизмов, вызывающих общие судорожные расстройства. 1,29,38-40 Фенитоин парадоксальным образом усиливал эпилептиформную активность, судороги и когнитивные нарушения у мышей hAPP. 39 Эти пагубные эффекты фенитоина и других блокаторов натриевых каналов могут быть обусловлены, по крайней мере частично, обострением дефицита потенциал-управляемых натриевых каналов в тормозных интернейронах, которые недавно были идентифицированы как у мышей hAPP, так и у людей с AD. 39 Напротив, леветирацетам подавлял эпилептиформную активность у мышей hAPP и улучшал обучение и память у этой модели AD 41 , а также у крыс с ограниченными возможностями возраста. 42 Низкие дозы леветирацетама также подавляли гиперактивацию гиппокампа и улучшали когнитивные способности при выполнении гиппокампозависимой задачи у пациентов с aMCI. 43 Хотя необходимы более рандомизированные сравнительные клинические испытания, эти предыдущие исследования вместе с нашими наблюдениями подтверждают использование леветирацетама по сравнению с фенитоином при лечении судорог у пациентов с БА, когда это клинически целесообразно. В наших группах леветирацетам и ламотриджин часто были эффективны в подавлении судорог даже в низких дозах.Хотя ламотриджин ингибирует натриевые каналы, он предпочтительно ингибирует вызванное активностью высвобождение глутамата из пресинаптических окончаний возбуждающих нейронов, 44 , что напоминает эффекты леветирацетама. 45
Сноски
Вклад авторов: Концепция и дизайн исследования : Vossel, Miller, Mucke.
Сбор данных: Vossel, Beagle, Rabinovici, Shu, Lee, Naasan, Hegde, Cornes, Henry, Nelson, Seeley, Geschwind, Gorno-Tempini, Shih, Miller.
Анализ и интерпретация данных : Фоссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Генри, Нельсон, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Маке.
Составление рукописи : Фоссель, Бигль, Миллер, Маке.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Воссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Корнес, Генри, Нельсон, Сили, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Мак.
Статистический анализ: Vossel.
Получено финансирование: Vossel, Seeley, Miller, Mucke. Административная, техническая и материальная поддержка: Beagle.
Руководитель исследования: Miller, Mucke.
Дополнительные материалы: Мы благодарим Хорхе Палопа, доктора философии, и Паскаля Санчеса, доктора философии, за полезные комментарии к рукописи; Камалини Ранасингхе, MBBS, PhD, за помощь в изучении медицинских карт; Уильям Джагуст, доктор медицины, для получения изображений методом позитронно-эмиссионной томографии питтронно-эмиссионного соединения B, меченного углеродом 11; Анна Каридас, BA, для генотипирования апоЕ ; Анне Лизе Лучидо, PhD, за редакционную рецензию; Джон С.У. Кэрролла за поддержку графики; и Монике Дела Крус, BS, за административную помощь.
Раскрытие информации о конфликте интересов: Д-р Гарсия получает исследовательскую поддержку от UCB Pharma и Medtronics Inc. Д-р Mucke получает спонсируемую исследовательскую поддержку от Bristol-Myers Squibb и Takeda Pharmaceuticals.
Судороги и эпилептиформная активность на ранних стадиях болезни Альцгеймера
Болезнь Ицгеймера (БА) связана с повышенным риском судорог. 1 По оценкам, у 10–22% пациентов с БА развиваются неспровоцированные судороги, с более высокими показателями в семейных и ранних случаях. 1-7 Пациенты с БА и судорожными расстройствами имеют более выраженные когнитивные нарушения, 8 более быстрое прогрессирование симптомов, 4 и более серьезную потерю нейронов при аутопсии 9 , чем пациенты без судорог. Поскольку важно выявлять и лечить этих пациентов на ранней стадии, совершенно необходимо понимать их характерные клинические особенности.
В этой группе с БА и судорогами мало что известно о типичной симптоматике приступов, диагностической полезности электроэнцефалограммы (ЭЭГ), обычном расположении эпилептогенных очагов, частоте приступов относительно начала других симптомов нейродегенеративного заболевания и ответах на лечение различных противоэпилептических препаратов. лекарства.Цель этого отчета — заполнить некоторые из этих пробелов в знаниях путем описания эпилепсий, встречающихся у пациентов с легкой формой БА и амнестическими легкими когнитивными нарушениями (амнестическими легкими когнитивными нарушениями), состоянием, которое считается предвестником или ранней стадией БА. 10 Примечательно, что более половины пациентов с aMCI и AD и коморбидной эпилепсией имели только несудорожные припадки, которые можно легко не распознать.
Методы
Утверждения стандартного протокола, регистрации и согласия пациентов
Все субъекты исследования предоставили письменное информированное согласие перед тем, как участвовать в протоколах, из которых были получены данные, и не требовали повторного представления для этого анализа.Это исследование было одобрено Комитетом по исследованиям на людях Калифорнийского университета в Сан-Франциско.
Выбор пациентов
Мы провели поиск в базе данных Центра памяти и старения при Калифорнийском университете в Сан-Франциско для всех пациентов, у которых наблюдались когнитивные нарушения в период с 2007 по 2012 год и которые соответствовали критериям исследования Международной рабочей группы для aMCI (n = 233). ) 11 или критерии исследования Ассоциации Национального института неврологических и коммуникативных расстройств и инсульта – болезни Альцгеймера и связанных с ними заболеваний для вероятной БА (n = 1024). 12 Восемьдесят восемь процентов пациентов наблюдались в клинике, 5% в исследованиях и 6% в клинике и исследованиях. Среди этих пациентов мы провели поиск пациентов с клиническим диагнозом эпилепсия или субклинической эпилептиформной активностью. Диагноз эпилепсии требовал 2 или более неспровоцированных припадков или первого неспровоцированного припадка на фоне подтверждающей ЭЭГ, показывающей эпилептиформную активность. 13 Мы идентифицировали 17 пациентов с aMCI-эпилепсией, ни одного с aMCI-субклинической эпилептиформной активностью (0 из 16 с ЭЭГ), 55 с AD-эпилепсией и 8 с AD-субклинической эпилептиформной активностью (8 из 98 с EEG).Затем мы исключили 1 пациента с aMCI и 7 пациентов с AD, у которых приступы начались в детстве или в раннем взрослом возрасте (до 30 лет). Из оставшихся пациентов мы исключили пациентов с другими возможными факторами риска эпилепсии, включая кортикальный инсульт (2 пациента с aMCI, 4 пациента с AD), кавернозную гемангиому (1 пациент с aMCI), менингиому (1 пациент с aMCI, 1 пациент с AD), подозрение на опухоль головного мозга (1 пациент с AD), субдуральную гематому (3 пациента с AD), злоупотребление алкоголем в анамнезе (3 пациента с AD), амилоидную ангиопатию (1 пациент с AD) и участие в клинических испытаниях лечения ( 1 пациент с АД).Ни у одного из оставшихся пациентов не было очаговой корковой дисплазии, травмы головы с потерей сознания более 30 минут, гидроцефалии или злоупотребления психоактивными веществами. Диагноз ставился многопрофильной командой, состоящей из поведенческих неврологов, эпилептологов, нейропсихологов и психиатров, которые проводили обширные поведенческие, нейропсихологические, нейрофизиологические и нейровизуализационные оценки. Приступы были классифицированы и описаны в соответствии с их клиническими особенностями в соответствии с пересмотренными руководящими принципами Международной лиги против эпилепсии. 14 Пациенты, у которых был хотя бы один припадок, связанный с дрожанием конечностей, классифицировались как пациенты с судорожными припадками. Генерализованные приступы определялись как приступы, быстро затрагивающие оба полушария без четкого или последовательного очага. Очаговые припадки подразделяются на простые парциальные припадки, которые не связаны с изменениями когнитивных функций или сознания, и сложные парциальные припадки, которые связаны с дискогнитивными симптомами.
Мы включили 12 случаев aMCI-эпилепсии, 35 случаев AD-эпилепсии и 7 случаев AD-субклинической эпилептиформной активности.Двенадцать пациентов с БА прошли дополнительную оценку биомаркеров: 9 прошли позитронно-эмиссионную томографию фтордезоксиглюкозы, 3 из которых также прошли позитронно-эмиссионную томографию Питтсбургского соединения B, меченного углеродом 11, амилоидное изображение, 15 и 3 прошли анализ спинномозговой жидкости на общий тау, фосфорилированный тау и уровни пептида β-амилоида 1-42 (Athena Diagnostics). Во всех 12 случаях биомаркеры подтверждали диагноз БА. Генотипирование аполипопротеина (апо) E было доступно для 11 пациентов с AD: 4 были гомозиготными E3 / E3, 5 были E3 / E4 и 2 были гомозиготными E4 / E4.Два пациента из группы БА пришли на вскрытие и оба соответствовали патологическим критериям БА с высокой вероятностью (Национальный институт старения – Рейгана). 16 История легкой травмы головы 17,18 сообщалось в 21% случаев эпилепсии (2 пациента с aMCI и 8 пациентов с AD) (eTable in Supplement): 6 пациентов имели сотрясения мозга в возрасте до 25 лет, У 3 были сотрясения мозга в зрелом возрасте, по крайней мере, за 4 года до начала припадка, и у 1 было сотрясение мозга через 7 лет после начала припадка.
Клинические меры
Дата начала когнитивного снижения была получена путем опроса пациента и опекунов, когда, оглядываясь назад, они заметили первое когнитивное или поведенческое отклонение, которое отличалось от предыдущего исходного уровня и которое развилось в особенность полностью очевидный aMCI или AD. 19 Дата начала припадков была получена путем опроса пациентов и опекунов, когда они заметили первые преходящие приступы, которые позже были характерны для эпилепсии пациента. Датой диагностики нейродегенеративного заболевания было первое посещение, когда были выполнены все критерии исследования для установления диагноза aMCI 11 или вероятного AD. 12 Общее когнитивное функционирование оценивалось с помощью Краткого экзамена на психическое состояние. 20 Баллы варьируются от 0 до 30, причем более высокие баллы означают лучшую производительность.В анализ были включены только баллы по краткой шкале оценки психического состояния, полученные в течение 5 лет после начала припадка.
Электроэнцефалограмма
Клинические записи ЭЭГ были получены с использованием стандартного международного размещения электродов 10-20. Записи производились во время обычных 20-минутных сеансов, если иное не указано в Приложении или в таблице eTable. Эпилептические очаги определялись как области максимальной электроотрицательности, соответствующие электродам на скальпе, а именно: лобная (Fp1, Fp2, F3, F4), центральная лобная (Fz), центральная (C3, Cz, C4), центральная теменная (Pz), лобно-височную (F7, F8), височную (T3, T4), задневисочную (T5, T6), теменную (P3, P4) и затылочную (O1, O2).
Таблица 1
ЭЭГ и демографические характеристики пациентов с aMCI и AD
| Пациенты с диагнозом эпилепсия | Пациенты без диагноза эпилепсии | Измерение | Эпилептиформная ЭЭГ (n = 24) | P Значение | Неэпилептиформная ЭЭГ (n = 106) | Эпилептиформная ЭЭГ (n = 7) | P Значение | №
|---|---|---|---|---|---|---|
| / всего Кол-во (%) | 10/15 (66,7) | 7/24 (29,2) | 0,049 | 99/106 (93,4) | 4/7 (57,1) | 0,01 |
| | ||||||
| ЭЭГ без сна, № / общее № (%) | 2/15 (13,3) | 2/24 (8,3) | ,97 | 2/106 (1,9) | 0/7 | ,27 |
| | ||||||
| Серийный ЭЭГ или LTM, № / общее количество (%) | 3/15 (20,0) | 15/24 (62.5) | .02 | 5/106 (4,7) | 3/7 (42,9) | .002 |
| | ||||||
| Возраст начала aMCI или AD, y, среднее (SD) | 66,7 (9,8) | 63,2 (8,9) | 0,48 | 62,8 (11,8) | 58,7 (10,2) | ,39 |
| | ||||||
| Возраст на момент диагностики среднее (стандартное отклонение) | 70,3 (9,5) | 67,6 (8,2) | ,46 | 66.2 (13,5) | 62,9 (8,9) | .44 |
Определение результата
Ответы на противоэпилептические препараты оценивались в течение не менее 3 месяцев непрерывного лечения и оценивались следующим образом: без припадков (без припадков) вообще), частичный ответ (приступы уменьшаются по степени тяжести или частоты), нейтральный (приступы не были ни лучше, ни хуже) или парадоксальное ухудшение (приступы увеличивались по тяжести или частоте). Эти измерения были основаны на наблюдениях за пациентами и их опекунами, записанными врачами во время визитов в клинику.Сообщалось о непереносимости, вызвавшей отмену препарата, без ограничений по продолжительности лечения.
Статистический анализ
Различия между группами в когортах aMCI и AD оценивались с помощью теста χ 2 для определения пола, ручности, типа ЭЭГ и соотношения пациентов с ранним (<65 лет) и поздним (≥ 65 лет) когнитивное снижение и тест суммы рангов Манна-Уитни для количества лет образования, возраста начала и возраста на момент постановки диагноза aMCI или AD.Время начала приступа относительно года начала aMCI или AD сравнивали с равномерным распределением с помощью теста χ 2 . Наша априорная гипотеза заключалась в том, что это распределение будет равномерным. 2 Переносимость и соотношение респондентов (частичный ответ или отсутствие приступов) для различных противоэпилептических препаратов оценивали с помощью точного критерия Фишера для попарных сравнений. Все попарные сравнения были двусторонними, и P <0,05 требовалось для отклонения нулевой гипотезы.Статистический анализ был выполнен с помощью SigmaPlot версии 12.0 (Systat Software Inc).
Результаты
Судороги и эпилептиформная активность связаны с более ранним возрастом начала когнитивного спада
Клинические и демографические характеристики исследуемых групп обобщены в и в электронной таблице в Приложении. В когортах пациентов с aMCI и AD снижение когнитивных функций у пациентов с эпилепсией началось примерно на 5-7 лет раньше, чем у пациентов без эпилепсии ().Когнитивное снижение началось до 65 лет в 50% случаев aMCI-эпилепсии по сравнению с 21% случаев aMCI без эпилепсии ( P = 0,051) и в 51% случаев AD-эпилепсии по сравнению с 26% случаев AD без эпилепсии. эпилепсия ( P = 0,002). Точно так же диагноз aMCI или AD был поставлен значительно раньше у пациентов с эпилепсией, чем у пациентов без эпилепсии (), даже несмотря на то, что когорта AD-эпилепсии имела больше лет обучения, чем пациенты с AD и без эпилепсии (16,1 против 14.5 лет; P = 0,007). Пациенты с БА, у которых была субклиническая эпилептиформная активность, были проанализированы отдельно от пациентов с БА-эпилепсией, и у них также было выявлено более раннее снижение когнитивных функций, чем у пациентов с БА, у которых не было эпилепсии (возраст 58,9 против 70,3 года; P = 0,009), хотя ЭЭГ оценка пациентов без эпилепсии чаще проводилась в раннем возрасте с началом заболевания ().
Таблица 2
Основные демографические и клинические характеристики исследуемой популяции
| Характеристика | Эпилепсия aMCI-No (n = 216) | aMCI-Эпилепсия (n = 12) | P | Значение AD-Нет Эпилепсия (n = 969) | AD-Эпилепсия (n = 35) | P Значение | ||
|---|---|---|---|---|---|---|---|---|
| Женский,% | 55.1 | 41,7 | ,54 | 57,6 | 51,4 | ,58 | ||
| Левша,% | 5,6 a | 8,3 | 62,9 | 0,70 | ||||
| Образование, y, среднее (стандартное отклонение) | 15,5 c (4,7) | 15,8 (4,0) | 0,67 | 14,5 d 9016 ) | 16.1 (3,4) | .007 | ||
| Возраст начала когнитивного спада, y, среднее (SD) | 71,1 e (9,7) | 64,3 (8,1) | 0,02 | 70,3 f (10,5) | 64,8 (9,7) | 0,001 | ||
| Возраст на момент диагностики aMCI или AD, y, средний (SD) | 74,6 (9,5) | 68,0 (7,8) | . 01 | 74,5 г (10,3) | 69,1 (9.0) | <0,001 |
Припадки возникают на ранней стадии в связи с когнитивным снижением
Припадки при aMCI и AD обычно начинаются на ранней стадии заболевания, когда у пациентов наблюдались легкие нарушения когнитивных функций. Время новых приступов было неоднородным ( P <0,001) с кластеризацией около начала когнитивного спада ( ). Начало припадка предшествовало или совпадало с диагнозом aMCI или AD у 83% (39 из 47) пациентов (), а диагноз эпилепсии предшествовал или совпадал с диагнозом aMCI или AD у 51% (24 из 47) пациентов.Баллы Краткой оценки психического состояния, которая является глобальным тестом познания, ближайшим к дате первого припадка, были сгруппированы в верхней части шкалы, что указывает на легкие нарушения ().
Начало припадка в зависимости от течения заболеванияA, Припадки совпадали с появлением неэпилептических симптомов болезни Альцгеймера (БА) или следовали за ними во всех случаях, кроме 4. Годовое распределение впервые возникших приступов относительно года амнестического легкого когнитивного нарушения (aMCI) или начала AD было неоднородным ( P <.001, χ 2 тест) и сгруппированы в начале когнитивного спада. Б. Начало припадка обычно происходит до постановки нейродегенеративного диагноза или на ранней стадии развития болезни. C, баллы по краткой шкале оценки психического состояния (MMSE), полученные ближе всего к моменту первого припадка, были сгруппированы в сторону верхнего предела диапазона (2 отсутствующих точки данных для пациентов с aMCI и 4 отсутствующих точки данных для пациентов с AD).
Семиология припадков
Тип припадка и симптоматика для каждого случая эпилепсии, наряду с первыми неэпилептическими симптомами БА, представлены в и eTable в Приложении.Наиболее частый тип приступов, встречающийся в 47% случаев (22 из 47), начался локально и был связан с дискогнитивными симптомами (сложные парциальные припадки). Из 22 случаев сложных парциальных припадков в 7 развились двусторонние судорожные припадки. Из оставшихся 25 случаев у 17 были очевидные генерализованные приступы без явных очаговых или латерализующих симптомов, а в 8 — простые парциальные приступы.
Таблица 3
Подтип припадка, семиология и неэпилептические симптомы когнитивного спада для всех пациентов с aMCI-эпилепсией или AD-эпилепсией
| Тип эпилепсии | Размер выборки | Семиологияпациентов) a | Первые неэпилептические симптомы когнитивного спада (количество пациентов) |
|---|---|---|---|
| Простое частичное | |||
| NC | 7 | Jamajis vu / феномены (2), сенсорные феномены (4) | Апатия (1), память (6) |
| C | 1 | Одноногие дрожание (1) | Язык (1) |
| Сложный частичный | |||
| NC | 11 | Измененное сознание (6), амнезиальные заклинания (1), спутанность сознания (2), психические явления (4), сенсорные явления (7), остановка речи (2) | Язык (1) , память (10) |
| C b | 11 | Измененное сознание (3), амнезиальные заклинания (2), двустороннее сотрясение конечностей (5), спутанность сознания (4), сотрясение одной конечности (7 ), задержка речи (3) | Апатия (1), исполнительная власть (1), язык (1), память (8) |
| Обобщенный | |||
| NC | 7 | Атонический / тонизирующий (2), задержка поведения (4), заклинания пуска (1) | Язык (2), память ( 5) |
| C | 10 | Атония (1), задержка поведения (1), эпилептический миоклонус (3), генерализованный тонико-клонический (8), заклинания взгляда (1) | Язык (1), память (9) |
Примечательно, что 55% пациентов с aMCI или AD, у которых была эпилепсия (26 из 47), имели только несудорожные припадки.Несудорожные симптомы включали jamais vu, déjà vu, сенсорные явления (например, металлический привкус, запах жжения, ощущение подъема в эпигастрии, покалывание или тепло в груди), психические явления (например, сильный страх или страх), остановку речи / поведения, афазию и амнезиальные заклинания. Пять пациентов с эпилепсией (3 с aMCI и 2 с AD) перенесли имплантацию кардиостимулятора после иктальной брадикардии или асистолии.
Обнаружение и локализация эпилептиформной активности
ЭЭГ выявила эпилептиформную активность у 62% (24 из 39) пациентов с aMCI или AD, у которых были диагностированы судороги, и у 6% (7 из 113) пациентов без известных приступов.ЭЭГ в случаях неэпилепсии были получены в рамках рутинного обследования, чтобы исключить другие причины снижения когнитивных функций, которые в некоторых случаях включали расплывчатые отчеты о клинических колебаниях. Ни у одного из пациентов этой группы не была диагностирована эпилепсия. У всех пациентов серийные ЭЭГ (≥2) или длительный видео-мониторинг ЭЭГ (≥24 часа) оказались более эффективными при обнаружении эпилептиформной активности, чем рутинная ЭЭГ (). ЭЭГ без сна выполнялась редко.
Эпилептические очаги были преимущественно односторонними и чаще всего височными, за ними следовали лобно-височные, лобные, центральные и генерализованные ( ).Семьдесят восемь процентов (7 из 9) эпилептиформных ЭЭГ у пациентов с aMCI или AD, у которых были генерализованные припадки, выявили очаговый паттерн. Эпилептиформная активность часто возникала в областях мозга, поддерживающих функции, которые были нарушены клинически. В 82% (18 из 22) случаев височно-лобно-височные эпилептические очаги изначально были связаны с нарушением памяти. Два пациента с левым лобным эпилептическим очагом первоначально поступили с афазией; 1 из них описан в .
Распределение эпилептиформной активности на электроэнцефалограммеИз 31 случая, у которых наблюдались всплески или резкие волны на электроэнцефалограмме, эпилептиформная активность была преимущественно односторонней и чаще всего височной (8 слева, 4 справа и 1 битемпоральная), за которой следовали лобно-височные (5 слева и 4 справа), фронтальный (2 левых, 1 правый и 1 бифронтальный), центральный (1 левый центральный и 2 центральных фронтальных) и обобщенный (2).L обозначает левую, а R — правую.
Правша, 53-летняя женщина, которая рассказывала о 3,5-летних прогрессивных трудностях в экспрессивной речи и исполнительной дисфункцииЕе краткий экзамен по оценке психического состояния составил 23 из 30. Ее речь была напряженной, с паузами для поиска слов и ей было трудно повторить. Ее понимание было относительно сохранным. У нее также была глазная апраксия и атаксия зрительного нерва. Магнитно-резонансная томография головного мозга показала диффузную корковую атрофию, наиболее выраженную в левой теменной доле.Ее генотип apoE был E3 / E3. Позитронно-эмиссионная томография соединения B Питтсбурга с меченным углеродом 11 (A, левое изображение) показала отложения амилоида по всей неокортексе, на что указывает красный сигнал, а позитронно-эмиссионная томография фтордезоксиглюкозы (A, правое изображение) выявила снижение метаболизма глюкозы в височно-теменных долях ( слева> справа) и левой лобной доли, на что указывает уменьшение желтого сигнала и белых стрелок. Оба результата подтверждают диагноз болезни Альцгеймера.В возрасте 54 лет она заехала в припаркованную машину, которую не увидела справа. Она не пострадала. В результате аварии была проведена плановая электроэнцефалограмма (ЭЭГ), которая показала периодическое замедление левого лобно-височного движения. Долгосрочный видео-мониторинг ЭЭГ (B) выявил спайки эпилептиформ, возникающие так часто, как каждые несколько минут, с центром в левой лобной доле с обращением фазы в точке F3, нейроанатомически соответствующие речевой области, которая была клинически нарушена и гипометаболической на фтордезоксиглюкозной позитронно-эмиссионной томографии. .Она начала лечение леветирацетамом в последней дозе 1000 мг два раза в день. Ее краткая оценка психического состояния в возрасте 54 лет составила 20 из 30. Обычная ЭЭГ во время лечения леветирацетамом показала диффузное замедление тета без асимметрии и эпилептиформной активности. В возрасте 55 лет у нее периодически развивался миоклонус руки, но в остальном судорожные припадки отсутствовали.
Ответ на противоэпилептическое лечение
Клинические ответы на обычно назначаемые противоэпилептические препараты представлены в статьях и .В качестве монотерапии наиболее часто назначались четыре препарата: ламотриджин (n = 25), леветирацетам (n = 23), фенитоин (n = 9) и вальпроевая кислота (n = 11). Ламотриджин, леветирацетам и вальпроевая кислота переносились хорошо, тогда как фенитоин переносился плохо (22% переносимость; P <0,05 по сравнению с ламотриджином, леветирацетамом и вальпроевой кислотой). Противоэпилептическая эффективность ламотриджина (53% без приступов; 41% частичный ответ) и леветирацетама (44% без приступов; 50% частичный ответ) была выше, чем у фенитоина (17% без приступов; 33% частичный ответ) ( P <.05). Введение вальпроевой кислоты обеспечило промежуточный уровень контроля над приступами (у 11% приступов не было; у 67% пациентов с частичным ответом).
Таблица 4
Эффективность наиболее распространенных противоэпилептических средств, назначаемых в качестве монотерапии
| AED | Размер образца | Диапазон доз, мг / сут | Противоэпилептическая эффективность, количество / общее количество (%) | Общее количество респондентов, количество / общее количество (%) | P Значение b | ||||
|---|---|---|---|---|---|---|---|---|---|
| Хуже | Нейтральное | Частичное реагирование | 9 | 17 | 50-600 | 0 | 1/17 (5.9) | 7/17 (41,2) | 9/17 (52,9) | 16/17 (94,1) | ,04 по сравнению с фенитоином |
| Леветирацетам | 16 | 250-3000 | 0263 | 0263 | 1/16 (6,3) | 8/16 (50,0) | 7/16 (43,8) | 15/16 (93,8) | 0,046 по сравнению с фенитоином |
| Фенитоин | 6 | 100-600 | 0 | 3/6 (50,0) | 2/6 (33,3) | 1/6 (16,7) | 3/6 (50.0) | ,04 по сравнению с ламотриджином; 0,046 по сравнению с леветирацетамом | |
| Вальпроевая кислота | 9 | 250-1500 | 0 | 2/9 (22,2) | 6/9 (66,7) | 1/9 (11,1) | 7/9 (77,8) | ,33 по сравнению с фенитоином | |
Таблица 5
Переносимость наиболее распространенных ПЭП, назначаемых в качестве монотерапии
| AED | Размер Образец | Диапазон доз, № ./ Общее количество (%) | Побочные эффекты (количество пациентов) a | P Значение b | |
|---|---|---|---|---|---|
| Ламотриджин | 25 | 25 | 0318/25 (72,0) | Агрессивность (1), аллергическая сыпь (2), нечеткое зрение (1), спутанность сознания (1), головокружение (1), усталость (2), дисбаланс (2), тремор (2) | .02 по сравнению с фенитоином |
| Леветирацетам | 23 | 250-3000 | 18/23 (78.3) | Тревога (1), спутанность сознания (2), диарея (1), головокружение (1), головная боль (1), нарушение координации (1), раздражительность (3), тошнота (1) | .006 по сравнению с фенитоином |
| Фенитоин | 9 | 100-600 | 2/9 (22,2) | Атаксия (3), ухудшение когнитивных функций (3), делирий (1), головокружение (1), вялость (2), низкий аппетит (1), миоклонус (1), тошнота (1), седативный эффект (1), слабость (1) | ,02 по сравнению с ламотриджином; 0,006 по сравнению с леветирацетамом; 0,02 по сравнению с вальпроевой кислотой |
| Вальпроевая кислота | 11 | 250-1500 | 11 сентября (81.8) | Когнитивное ухудшение (1), делирий (1), артериальная гипертензия (1), седативный эффект (1), увеличение веса (1) | 0,02 по сравнению с фенитоином |
Обсуждение
Наши результаты указывают на эпилептическую активность может быть более распространенным на ранних стадиях БА, чем считалось ранее. Некоторые особенности нашего исследования позволили нам охватить пациентов, которые часто исключаются из этого типа исследования: (1) включение пациентов с aMCI, (2) разрешение припадкам предшествовать диагнозу aMCI / AD, (3) сообщение о несудорожных припадках, и (4) использование нестандартной ЭЭГ.Эпилептиформная активность чаще всего возникала в височных долях, в которых находятся центры памяти, которые рано и серьезно поражены БА, что повышает вероятность того, что она способствует ухудшению памяти у этих пациентов.
Наше наблюдение, что судороги у пациентов с БА связаны с более ранним началом когнитивного снижения, согласуется с данными литературы 6,21,22 ; наше исследование распространяет эти результаты на пациентов с ОМКН. Приступы при БА обычно регистрируются в запущенных случаях 3,5 , и в таких случаях они интерпретируются как следствие конечной стадии потери нейронов и глиоза.Хотя это предположение может быть или не быть правдой, частота приступов, по-видимому, не зависит от стадии заболевания, 2 и может произойти рано, 23,24 или даже совпадать с началом когнитивного снижения, как показывают наши когорты. Кроме того, неконвульсивные припадки, которые труднее распознать, чем судороги, вероятно, будут занижены среди людей с когнитивными нарушениями, как предполагали другие. 2,25 Интересно, что пациенты с AD-эпилепсией в нашем исследовании имели более высокий уровень образования, чем пациенты с AD, у которых не было эпилепсии, что повышает вероятность того, что пациенты, которые лучше осведомлены о несудорожных эпилептических особенностях, таких как сенсорные или психические явления, с большей вероятностью привлекут внимание к таким симптомам во время посещения клиники.Мы также идентифицировали 7 случаев с субклинической эпилептиформной активностью, но без клинически очевидных припадков, 3 из которых были обнаружены с помощью серийного ЭЭГ или длительного видео-ЭЭГ-мониторинга. Такая активность редко наблюдается на однократной рутинной ЭЭГ бодрствования у пациентов с деменцией 26 , но может быть зафиксирована последовательными или расширенными ЭЭГ и провокационными маневрами, которые редко используются у этих пациентов. Действительно, другие показали, что гипервентиляция может увеличить вероятность обнаружения резких волн эпилептиформ у носителей апоЕ4 , которые подвержены повышенному риску развития БА. 27
Степень проявления субклинической эпилептиформной активности у пациентов с БА в целом неизвестна. Для решения этой важной проблемы и подтверждения или опровержения некоторых других возможностей, поднятых нашим исследованием, которое имело ряд ограничений, необходимы более масштабные проспективные исследования. Во-первых, размеры нашей выборки были относительно небольшими, и выбор пациентов был смещен в сторону тех, кого посещали в одном специализированном специализированном центре, который специализируется на случаях слабоумия с легкими нарушениями и ранним началом.Во-вторых, когорты были высокообразованными, и ожидается, что они будут обладать лучшими медицинскими знаниями и доступом к медицинским услугам, чем население в целом. В-третьих, наши данные основывались на клинических записях и наблюдениях за пациентами, ухаживающими за пациентами, а не на стандартизированных методах проспективного исследования. Наличие неврологического диагноза, такого как эпилепсия, может ускорить обследование и диагностику сопутствующего неврологического расстройства, такого как БА, и мы не можем исключить потенциальную предвзятость в отчетности, которая может возникнуть у таких пациентов.В-четвертых, эпилепсия усложняет диагностику нейродегенеративного заболевания. Например, пациентов с aMCI, страдающих судорогами, бывает трудно отличить от пациентов, страдающих только преходящей эпилептической амнезией. Чтобы решить эту проблему, нам потребовались согласованные диагнозы и отобраны пациенты с нарушениями объективной памяти при нейропсихологическом тестировании, что отличает нейродегенеративные случаи от изолированной преходящей эпилептической амнезии. 28 Мы также понимаем, что пациенты с aMCI / AD и эпилепсией могут проявлять спектр предполагаемых эпилептических и неэпилептических когнитивных симптомов, которые трудно или невозможно дифференцировать.В наших когортах мы попытались отличить «эпилептические» когнитивные симптомы от «неэпилептических» симптомов БА по их внезапному возникновению и стереотипному характеру (). В действительности, однако, некоторые из «неэпилептических» симптомов могут быть результатом, по крайней мере частично, хронических изменений, вызванных периодической эпилептической активностью, таких как ремоделирование контуров гиппокампа. 25,29 В-пятых, у пациентов с давней эпилепсией может развиться мезиальный височный склероз, и мы не можем исключить коморбидный мезиальный височный склероз в наших когортах.Однако чистый мезиально-височный склероз является очень редкой причиной деменции, 30 и подозрение на мезиально-височный склероз при МРТ отсутствовало у всех, кроме 3 пациентов, включенных в это исследование. В-шестых, у нас было ограниченное генотипирование апоЕ в наших когортах, и мы не смогли оценить потенциальные взаимодействия между апоЕ , легкой травмой головы (присутствует в 21% случаев эпилепсии), эпилептической активностью и БА, о которых сообщили другие. 17,27,31
В рамках ограничений ретроспективного исследования наши результаты клинически поучительны, если поместить их в контекст текущей литературы.В соответствии с нашими наблюдениями, другие сообщили, что лечение леветирацетамом или ламотриджином приводило к хорошему контролю приступов и переносимости у пациентов с БА и эпилепсией. 32,33 Напротив, блокаторы натриевых каналов фенитоин и карбамазепин, а также фенобарбитал и бензодиазепины могут ухудшать когнитивные функции у пациентов с БА. 5,33 Из 9 пациентов, которые лечились фенитоином в нашем исследовании, 6 сообщили об ухудшении когнитивных или двигательных симптомов, и только у 3 было снижение частоты приступов (и eTable в дополнении).Фенитоин также ухудшал когнитивные функции у пациентов с синдромом Дауна, страдающих АД и судорогами. 34 Несмотря на эти данные, фенитоин все еще может быть противоэпилептическим препаратом, наиболее часто используемым в клинической практике у пациентов с БА и эпилепсией. 5,35 Вальпроевая кислота была исследована в клинических испытаниях AD из-за ее возможных нейропротекторных свойств и положительного воздействия на возбуждение. Однако у пациентов, получавших вальпроевую кислоту (10-12 мг / кг / день), наблюдалось более быстрое снижение атрофии головного мозга ( 36,37 ) и оценки краткого исследования психического состояния 37 , чем у пациентов, получавших плацебо, что делает этот препарат менее значительным. привлекательно для пациентов с АД и эпилепсией.
Наши наблюдения также подчеркивают сходство между БА и трансгенными животными моделями заболевания. Трансгенные мыши человеческого белка-предшественника амилоида (hAPP), которые моделируют ключевые аспекты БА, обладают эпилептиформной активностью и несудорожными припадками. 29 Эпилептогенез в этой модели, по-видимому, зависит от присутствия тау-белка и патологически повышенных уровней β-амилоидных пептидов в головном мозге и включает механизмы, которые, по крайней мере, частично отличаются от механизмов, вызывающих общие судорожные расстройства. 1,29,38-40 Фенитоин парадоксальным образом усиливал эпилептиформную активность, судороги и когнитивные нарушения у мышей hAPP. 39 Эти пагубные эффекты фенитоина и других блокаторов натриевых каналов могут быть обусловлены, по крайней мере частично, обострением дефицита потенциал-управляемых натриевых каналов в тормозных интернейронах, которые недавно были идентифицированы как у мышей hAPP, так и у людей с AD. 39 Напротив, леветирацетам подавлял эпилептиформную активность у мышей hAPP и улучшал обучение и память у этой модели AD 41 , а также у крыс с ограниченными возможностями возраста. 42 Низкие дозы леветирацетама также подавляли гиперактивацию гиппокампа и улучшали когнитивные способности при выполнении гиппокампозависимой задачи у пациентов с aMCI. 43 Хотя необходимы более рандомизированные сравнительные клинические испытания, эти предыдущие исследования вместе с нашими наблюдениями подтверждают использование леветирацетама по сравнению с фенитоином при лечении судорог у пациентов с БА, когда это клинически целесообразно. В наших группах леветирацетам и ламотриджин часто были эффективны в подавлении судорог даже в низких дозах.Хотя ламотриджин ингибирует натриевые каналы, он предпочтительно ингибирует вызванное активностью высвобождение глутамата из пресинаптических окончаний возбуждающих нейронов, 44 , что напоминает эффекты леветирацетама. 45
Сноски
Вклад авторов: Концепция и дизайн исследования : Vossel, Miller, Mucke.
Сбор данных: Vossel, Beagle, Rabinovici, Shu, Lee, Naasan, Hegde, Cornes, Henry, Nelson, Seeley, Geschwind, Gorno-Tempini, Shih, Miller.
Анализ и интерпретация данных : Фоссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Генри, Нельсон, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Маке.
Составление рукописи : Фоссель, Бигль, Миллер, Маке.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Воссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Корнес, Генри, Нельсон, Сили, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Мак.
Статистический анализ: Vossel.
Получено финансирование: Vossel, Seeley, Miller, Mucke. Административная, техническая и материальная поддержка: Beagle.
Руководитель исследования: Miller, Mucke.
Дополнительные материалы: Мы благодарим Хорхе Палопа, доктора философии, и Паскаля Санчеса, доктора философии, за полезные комментарии к рукописи; Камалини Ранасингхе, MBBS, PhD, за помощь в изучении медицинских карт; Уильям Джагуст, доктор медицины, для получения изображений методом позитронно-эмиссионной томографии питтронно-эмиссионного соединения B, меченного углеродом 11; Анна Каридас, BA, для генотипирования апоЕ ; Анне Лизе Лучидо, PhD, за редакционную рецензию; Джон С.У. Кэрролла за поддержку графики; и Монике Дела Крус, BS, за административную помощь.
Раскрытие информации о конфликте интересов: Д-р Гарсия получает исследовательскую поддержку от UCB Pharma и Medtronics Inc. Д-р Mucke получает спонсируемую исследовательскую поддержку от Bristol-Myers Squibb и Takeda Pharmaceuticals.
Судороги и эпилептиформная активность на ранних стадиях болезни Альцгеймера
Болезнь Ицгеймера (БА) связана с повышенным риском судорог. 1 По оценкам, у 10–22% пациентов с БА развиваются неспровоцированные судороги, с более высокими показателями в семейных и ранних случаях. 1-7 Пациенты с БА и судорожными расстройствами имеют более выраженные когнитивные нарушения, 8 более быстрое прогрессирование симптомов, 4 и более серьезную потерю нейронов при аутопсии 9 , чем пациенты без судорог. Поскольку важно выявлять и лечить этих пациентов на ранней стадии, совершенно необходимо понимать их характерные клинические особенности.
В этой группе с БА и судорогами мало что известно о типичной симптоматике приступов, диагностической полезности электроэнцефалограммы (ЭЭГ), обычном расположении эпилептогенных очагов, частоте приступов относительно начала других симптомов нейродегенеративного заболевания и ответах на лечение различных противоэпилептических препаратов. лекарства.Цель этого отчета — заполнить некоторые из этих пробелов в знаниях путем описания эпилепсий, встречающихся у пациентов с легкой формой БА и амнестическими легкими когнитивными нарушениями (амнестическими легкими когнитивными нарушениями), состоянием, которое считается предвестником или ранней стадией БА. 10 Примечательно, что более половины пациентов с aMCI и AD и коморбидной эпилепсией имели только несудорожные припадки, которые можно легко не распознать.
Методы
Утверждения стандартного протокола, регистрации и согласия пациентов
Все субъекты исследования предоставили письменное информированное согласие перед тем, как участвовать в протоколах, из которых были получены данные, и не требовали повторного представления для этого анализа.Это исследование было одобрено Комитетом по исследованиям на людях Калифорнийского университета в Сан-Франциско.
Выбор пациентов
Мы провели поиск в базе данных Центра памяти и старения при Калифорнийском университете в Сан-Франциско для всех пациентов, у которых наблюдались когнитивные нарушения в период с 2007 по 2012 год и которые соответствовали критериям исследования Международной рабочей группы для aMCI (n = 233). ) 11 или критерии исследования Ассоциации Национального института неврологических и коммуникативных расстройств и инсульта – болезни Альцгеймера и связанных с ними заболеваний для вероятной БА (n = 1024). 12 Восемьдесят восемь процентов пациентов наблюдались в клинике, 5% в исследованиях и 6% в клинике и исследованиях. Среди этих пациентов мы провели поиск пациентов с клиническим диагнозом эпилепсия или субклинической эпилептиформной активностью. Диагноз эпилепсии требовал 2 или более неспровоцированных припадков или первого неспровоцированного припадка на фоне подтверждающей ЭЭГ, показывающей эпилептиформную активность. 13 Мы идентифицировали 17 пациентов с aMCI-эпилепсией, ни одного с aMCI-субклинической эпилептиформной активностью (0 из 16 с ЭЭГ), 55 с AD-эпилепсией и 8 с AD-субклинической эпилептиформной активностью (8 из 98 с EEG).Затем мы исключили 1 пациента с aMCI и 7 пациентов с AD, у которых приступы начались в детстве или в раннем взрослом возрасте (до 30 лет). Из оставшихся пациентов мы исключили пациентов с другими возможными факторами риска эпилепсии, включая кортикальный инсульт (2 пациента с aMCI, 4 пациента с AD), кавернозную гемангиому (1 пациент с aMCI), менингиому (1 пациент с aMCI, 1 пациент с AD), подозрение на опухоль головного мозга (1 пациент с AD), субдуральную гематому (3 пациента с AD), злоупотребление алкоголем в анамнезе (3 пациента с AD), амилоидную ангиопатию (1 пациент с AD) и участие в клинических испытаниях лечения ( 1 пациент с АД).Ни у одного из оставшихся пациентов не было очаговой корковой дисплазии, травмы головы с потерей сознания более 30 минут, гидроцефалии или злоупотребления психоактивными веществами. Диагноз ставился многопрофильной командой, состоящей из поведенческих неврологов, эпилептологов, нейропсихологов и психиатров, которые проводили обширные поведенческие, нейропсихологические, нейрофизиологические и нейровизуализационные оценки. Приступы были классифицированы и описаны в соответствии с их клиническими особенностями в соответствии с пересмотренными руководящими принципами Международной лиги против эпилепсии. 14 Пациенты, у которых был хотя бы один припадок, связанный с дрожанием конечностей, классифицировались как пациенты с судорожными припадками. Генерализованные приступы определялись как приступы, быстро затрагивающие оба полушария без четкого или последовательного очага. Очаговые припадки подразделяются на простые парциальные припадки, которые не связаны с изменениями когнитивных функций или сознания, и сложные парциальные припадки, которые связаны с дискогнитивными симптомами.
Мы включили 12 случаев aMCI-эпилепсии, 35 случаев AD-эпилепсии и 7 случаев AD-субклинической эпилептиформной активности.Двенадцать пациентов с БА прошли дополнительную оценку биомаркеров: 9 прошли позитронно-эмиссионную томографию фтордезоксиглюкозы, 3 из которых также прошли позитронно-эмиссионную томографию Питтсбургского соединения B, меченного углеродом 11, амилоидное изображение, 15 и 3 прошли анализ спинномозговой жидкости на общий тау, фосфорилированный тау и уровни пептида β-амилоида 1-42 (Athena Diagnostics). Во всех 12 случаях биомаркеры подтверждали диагноз БА. Генотипирование аполипопротеина (апо) E было доступно для 11 пациентов с AD: 4 были гомозиготными E3 / E3, 5 были E3 / E4 и 2 были гомозиготными E4 / E4.Два пациента из группы БА пришли на вскрытие и оба соответствовали патологическим критериям БА с высокой вероятностью (Национальный институт старения – Рейгана). 16 История легкой травмы головы 17,18 сообщалось в 21% случаев эпилепсии (2 пациента с aMCI и 8 пациентов с AD) (eTable in Supplement): 6 пациентов имели сотрясения мозга в возрасте до 25 лет, У 3 были сотрясения мозга в зрелом возрасте, по крайней мере, за 4 года до начала припадка, и у 1 было сотрясение мозга через 7 лет после начала припадка.
Клинические меры
Дата начала когнитивного снижения была получена путем опроса пациента и опекунов, когда, оглядываясь назад, они заметили первое когнитивное или поведенческое отклонение, которое отличалось от предыдущего исходного уровня и которое развилось в особенность полностью очевидный aMCI или AD. 19 Дата начала припадков была получена путем опроса пациентов и опекунов, когда они заметили первые преходящие приступы, которые позже были характерны для эпилепсии пациента. Датой диагностики нейродегенеративного заболевания было первое посещение, когда были выполнены все критерии исследования для установления диагноза aMCI 11 или вероятного AD. 12 Общее когнитивное функционирование оценивалось с помощью Краткого экзамена на психическое состояние. 20 Баллы варьируются от 0 до 30, причем более высокие баллы означают лучшую производительность.В анализ были включены только баллы по краткой шкале оценки психического состояния, полученные в течение 5 лет после начала припадка.
Электроэнцефалограмма
Клинические записи ЭЭГ были получены с использованием стандартного международного размещения электродов 10-20. Записи производились во время обычных 20-минутных сеансов, если иное не указано в Приложении или в таблице eTable. Эпилептические очаги определялись как области максимальной электроотрицательности, соответствующие электродам на скальпе, а именно: лобная (Fp1, Fp2, F3, F4), центральная лобная (Fz), центральная (C3, Cz, C4), центральная теменная (Pz), лобно-височную (F7, F8), височную (T3, T4), задневисочную (T5, T6), теменную (P3, P4) и затылочную (O1, O2).
Таблица 1
ЭЭГ и демографические характеристики пациентов с aMCI и AD
| Пациенты с диагнозом эпилепсия | Пациенты без диагноза эпилепсии | Измерение | Эпилептиформная ЭЭГ (n = 24) | P Значение | Неэпилептиформная ЭЭГ (n = 106) | Эпилептиформная ЭЭГ (n = 7) | P Значение | №
|---|---|---|---|---|---|---|
| / всего Кол-во (%) | 10/15 (66,7) | 7/24 (29,2) | 0,049 | 99/106 (93,4) | 4/7 (57,1) | 0,01 |
| | ||||||
| ЭЭГ без сна, № / общее № (%) | 2/15 (13,3) | 2/24 (8,3) | ,97 | 2/106 (1,9) | 0/7 | ,27 |
| | ||||||
| Серийный ЭЭГ или LTM, № / общее количество (%) | 3/15 (20,0) | 15/24 (62.5) | .02 | 5/106 (4,7) | 3/7 (42,9) | .002 |
| | ||||||
| Возраст начала aMCI или AD, y, среднее (SD) | 66,7 (9,8) | 63,2 (8,9) | 0,48 | 62,8 (11,8) | 58,7 (10,2) | ,39 |
| | ||||||
| Возраст на момент диагностики среднее (стандартное отклонение) | 70,3 (9,5) | 67,6 (8,2) | ,46 | 66.2 (13,5) | 62,9 (8,9) | .44 |
Определение результата
Ответы на противоэпилептические препараты оценивались в течение не менее 3 месяцев непрерывного лечения и оценивались следующим образом: без припадков (без припадков) вообще), частичный ответ (приступы уменьшаются по степени тяжести или частоты), нейтральный (приступы не были ни лучше, ни хуже) или парадоксальное ухудшение (приступы увеличивались по тяжести или частоте). Эти измерения были основаны на наблюдениях за пациентами и их опекунами, записанными врачами во время визитов в клинику.Сообщалось о непереносимости, вызвавшей отмену препарата, без ограничений по продолжительности лечения.
Статистический анализ
Различия между группами в когортах aMCI и AD оценивались с помощью теста χ 2 для определения пола, ручности, типа ЭЭГ и соотношения пациентов с ранним (<65 лет) и поздним (≥ 65 лет) когнитивное снижение и тест суммы рангов Манна-Уитни для количества лет образования, возраста начала и возраста на момент постановки диагноза aMCI или AD.Время начала приступа относительно года начала aMCI или AD сравнивали с равномерным распределением с помощью теста χ 2 . Наша априорная гипотеза заключалась в том, что это распределение будет равномерным. 2 Переносимость и соотношение респондентов (частичный ответ или отсутствие приступов) для различных противоэпилептических препаратов оценивали с помощью точного критерия Фишера для попарных сравнений. Все попарные сравнения были двусторонними, и P <0,05 требовалось для отклонения нулевой гипотезы.Статистический анализ был выполнен с помощью SigmaPlot версии 12.0 (Systat Software Inc).
Результаты
Судороги и эпилептиформная активность связаны с более ранним возрастом начала когнитивного спада
Клинические и демографические характеристики исследуемых групп обобщены в и в электронной таблице в Приложении. В когортах пациентов с aMCI и AD снижение когнитивных функций у пациентов с эпилепсией началось примерно на 5-7 лет раньше, чем у пациентов без эпилепсии ().Когнитивное снижение началось до 65 лет в 50% случаев aMCI-эпилепсии по сравнению с 21% случаев aMCI без эпилепсии ( P = 0,051) и в 51% случаев AD-эпилепсии по сравнению с 26% случаев AD без эпилепсии. эпилепсия ( P = 0,002). Точно так же диагноз aMCI или AD был поставлен значительно раньше у пациентов с эпилепсией, чем у пациентов без эпилепсии (), даже несмотря на то, что когорта AD-эпилепсии имела больше лет обучения, чем пациенты с AD и без эпилепсии (16,1 против 14.5 лет; P = 0,007). Пациенты с БА, у которых была субклиническая эпилептиформная активность, были проанализированы отдельно от пациентов с БА-эпилепсией, и у них также было выявлено более раннее снижение когнитивных функций, чем у пациентов с БА, у которых не было эпилепсии (возраст 58,9 против 70,3 года; P = 0,009), хотя ЭЭГ оценка пациентов без эпилепсии чаще проводилась в раннем возрасте с началом заболевания ().
Таблица 2
Основные демографические и клинические характеристики исследуемой популяции
| Характеристика | Эпилепсия aMCI-No (n = 216) | aMCI-Эпилепсия (n = 12) | P | Значение AD-Нет Эпилепсия (n = 969) | AD-Эпилепсия (n = 35) | P Значение | ||
|---|---|---|---|---|---|---|---|---|
| Женский,% | 55.1 | 41,7 | ,54 | 57,6 | 51,4 | ,58 | ||
| Левша,% | 5,6 a | 8,3 | 62,9 | 0,70 | ||||
| Образование, y, среднее (стандартное отклонение) | 15,5 c (4,7) | 15,8 (4,0) | 0,67 | 14,5 d 9016 ) | 16.1 (3,4) | .007 | ||
| Возраст начала когнитивного спада, y, среднее (SD) | 71,1 e (9,7) | 64,3 (8,1) | 0,02 | 70,3 f (10,5) | 64,8 (9,7) | 0,001 | ||
| Возраст на момент диагностики aMCI или AD, y, средний (SD) | 74,6 (9,5) | 68,0 (7,8) | . 01 | 74,5 г (10,3) | 69,1 (9.0) | <0,001 |
Припадки возникают на ранней стадии в связи с когнитивным снижением
Припадки при aMCI и AD обычно начинаются на ранней стадии заболевания, когда у пациентов наблюдались легкие нарушения когнитивных функций. Время новых приступов было неоднородным ( P <0,001) с кластеризацией около начала когнитивного спада ( ). Начало припадка предшествовало или совпадало с диагнозом aMCI или AD у 83% (39 из 47) пациентов (), а диагноз эпилепсии предшествовал или совпадал с диагнозом aMCI или AD у 51% (24 из 47) пациентов.Баллы Краткой оценки психического состояния, которая является глобальным тестом познания, ближайшим к дате первого припадка, были сгруппированы в верхней части шкалы, что указывает на легкие нарушения ().
Начало припадка в зависимости от течения заболеванияA, Припадки совпадали с появлением неэпилептических симптомов болезни Альцгеймера (БА) или следовали за ними во всех случаях, кроме 4. Годовое распределение впервые возникших приступов относительно года амнестического легкого когнитивного нарушения (aMCI) или начала AD было неоднородным ( P <.001, χ 2 тест) и сгруппированы в начале когнитивного спада. Б. Начало припадка обычно происходит до постановки нейродегенеративного диагноза или на ранней стадии развития болезни. C, баллы по краткой шкале оценки психического состояния (MMSE), полученные ближе всего к моменту первого припадка, были сгруппированы в сторону верхнего предела диапазона (2 отсутствующих точки данных для пациентов с aMCI и 4 отсутствующих точки данных для пациентов с AD).
Семиология припадков
Тип припадка и симптоматика для каждого случая эпилепсии, наряду с первыми неэпилептическими симптомами БА, представлены в и eTable в Приложении.Наиболее частый тип приступов, встречающийся в 47% случаев (22 из 47), начался локально и был связан с дискогнитивными симптомами (сложные парциальные припадки). Из 22 случаев сложных парциальных припадков в 7 развились двусторонние судорожные припадки. Из оставшихся 25 случаев у 17 были очевидные генерализованные приступы без явных очаговых или латерализующих симптомов, а в 8 — простые парциальные приступы.
Таблица 3
Подтип припадка, семиология и неэпилептические симптомы когнитивного спада для всех пациентов с aMCI-эпилепсией или AD-эпилепсией
| Тип эпилепсии | Размер выборки | Семиологияпациентов) a | Первые неэпилептические симптомы когнитивного спада (количество пациентов) |
|---|---|---|---|
| Простое частичное | |||
| NC | 7 | Jamajis vu / феномены (2), сенсорные феномены (4) | Апатия (1), память (6) |
| C | 1 | Одноногие дрожание (1) | Язык (1) |
| Сложный частичный | |||
| NC | 11 | Измененное сознание (6), амнезиальные заклинания (1), спутанность сознания (2), психические явления (4), сенсорные явления (7), остановка речи (2) | Язык (1) , память (10) |
| C b | 11 | Измененное сознание (3), амнезиальные заклинания (2), двустороннее сотрясение конечностей (5), спутанность сознания (4), сотрясение одной конечности (7 ), задержка речи (3) | Апатия (1), исполнительная власть (1), язык (1), память (8) |
| Обобщенный | |||
| NC | 7 | Атонический / тонизирующий (2), задержка поведения (4), заклинания пуска (1) | Язык (2), память ( 5) |
| C | 10 | Атония (1), задержка поведения (1), эпилептический миоклонус (3), генерализованный тонико-клонический (8), заклинания взгляда (1) | Язык (1), память (9) |
Примечательно, что 55% пациентов с aMCI или AD, у которых была эпилепсия (26 из 47), имели только несудорожные припадки.Несудорожные симптомы включали jamais vu, déjà vu, сенсорные явления (например, металлический привкус, запах жжения, ощущение подъема в эпигастрии, покалывание или тепло в груди), психические явления (например, сильный страх или страх), остановку речи / поведения, афазию и амнезиальные заклинания. Пять пациентов с эпилепсией (3 с aMCI и 2 с AD) перенесли имплантацию кардиостимулятора после иктальной брадикардии или асистолии.
Обнаружение и локализация эпилептиформной активности
ЭЭГ выявила эпилептиформную активность у 62% (24 из 39) пациентов с aMCI или AD, у которых были диагностированы судороги, и у 6% (7 из 113) пациентов без известных приступов.ЭЭГ в случаях неэпилепсии были получены в рамках рутинного обследования, чтобы исключить другие причины снижения когнитивных функций, которые в некоторых случаях включали расплывчатые отчеты о клинических колебаниях. Ни у одного из пациентов этой группы не была диагностирована эпилепсия. У всех пациентов серийные ЭЭГ (≥2) или длительный видео-мониторинг ЭЭГ (≥24 часа) оказались более эффективными при обнаружении эпилептиформной активности, чем рутинная ЭЭГ (). ЭЭГ без сна выполнялась редко.
Эпилептические очаги были преимущественно односторонними и чаще всего височными, за ними следовали лобно-височные, лобные, центральные и генерализованные ( ).Семьдесят восемь процентов (7 из 9) эпилептиформных ЭЭГ у пациентов с aMCI или AD, у которых были генерализованные припадки, выявили очаговый паттерн. Эпилептиформная активность часто возникала в областях мозга, поддерживающих функции, которые были нарушены клинически. В 82% (18 из 22) случаев височно-лобно-височные эпилептические очаги изначально были связаны с нарушением памяти. Два пациента с левым лобным эпилептическим очагом первоначально поступили с афазией; 1 из них описан в .
Распределение эпилептиформной активности на электроэнцефалограммеИз 31 случая, у которых наблюдались всплески или резкие волны на электроэнцефалограмме, эпилептиформная активность была преимущественно односторонней и чаще всего височной (8 слева, 4 справа и 1 битемпоральная), за которой следовали лобно-височные (5 слева и 4 справа), фронтальный (2 левых, 1 правый и 1 бифронтальный), центральный (1 левый центральный и 2 центральных фронтальных) и обобщенный (2).L обозначает левую, а R — правую.
Правша, 53-летняя женщина, которая рассказывала о 3,5-летних прогрессивных трудностях в экспрессивной речи и исполнительной дисфункцииЕе краткий экзамен по оценке психического состояния составил 23 из 30. Ее речь была напряженной, с паузами для поиска слов и ей было трудно повторить. Ее понимание было относительно сохранным. У нее также была глазная апраксия и атаксия зрительного нерва. Магнитно-резонансная томография головного мозга показала диффузную корковую атрофию, наиболее выраженную в левой теменной доле.Ее генотип apoE был E3 / E3. Позитронно-эмиссионная томография соединения B Питтсбурга с меченным углеродом 11 (A, левое изображение) показала отложения амилоида по всей неокортексе, на что указывает красный сигнал, а позитронно-эмиссионная томография фтордезоксиглюкозы (A, правое изображение) выявила снижение метаболизма глюкозы в височно-теменных долях ( слева> справа) и левой лобной доли, на что указывает уменьшение желтого сигнала и белых стрелок. Оба результата подтверждают диагноз болезни Альцгеймера.В возрасте 54 лет она заехала в припаркованную машину, которую не увидела справа. Она не пострадала. В результате аварии была проведена плановая электроэнцефалограмма (ЭЭГ), которая показала периодическое замедление левого лобно-височного движения. Долгосрочный видео-мониторинг ЭЭГ (B) выявил спайки эпилептиформ, возникающие так часто, как каждые несколько минут, с центром в левой лобной доле с обращением фазы в точке F3, нейроанатомически соответствующие речевой области, которая была клинически нарушена и гипометаболической на фтордезоксиглюкозной позитронно-эмиссионной томографии. .Она начала лечение леветирацетамом в последней дозе 1000 мг два раза в день. Ее краткая оценка психического состояния в возрасте 54 лет составила 20 из 30. Обычная ЭЭГ во время лечения леветирацетамом показала диффузное замедление тета без асимметрии и эпилептиформной активности. В возрасте 55 лет у нее периодически развивался миоклонус руки, но в остальном судорожные припадки отсутствовали.
Ответ на противоэпилептическое лечение
Клинические ответы на обычно назначаемые противоэпилептические препараты представлены в статьях и .В качестве монотерапии наиболее часто назначались четыре препарата: ламотриджин (n = 25), леветирацетам (n = 23), фенитоин (n = 9) и вальпроевая кислота (n = 11). Ламотриджин, леветирацетам и вальпроевая кислота переносились хорошо, тогда как фенитоин переносился плохо (22% переносимость; P <0,05 по сравнению с ламотриджином, леветирацетамом и вальпроевой кислотой). Противоэпилептическая эффективность ламотриджина (53% без приступов; 41% частичный ответ) и леветирацетама (44% без приступов; 50% частичный ответ) была выше, чем у фенитоина (17% без приступов; 33% частичный ответ) ( P <.05). Введение вальпроевой кислоты обеспечило промежуточный уровень контроля над приступами (у 11% приступов не было; у 67% пациентов с частичным ответом).
Таблица 4
Эффективность наиболее распространенных противоэпилептических средств, назначаемых в качестве монотерапии
| AED | Размер образца | Диапазон доз, мг / сут | Противоэпилептическая эффективность, количество / общее количество (%) | Общее количество респондентов, количество / общее количество (%) | P Значение b | ||||
|---|---|---|---|---|---|---|---|---|---|
| Хуже | Нейтральное | Частичное реагирование | 9 | 17 | 50-600 | 0 | 1/17 (5.9) | 7/17 (41,2) | 9/17 (52,9) | 16/17 (94,1) | ,04 по сравнению с фенитоином |
| Леветирацетам | 16 | 250-3000 | 0263 | 0263 | 1/16 (6,3) | 8/16 (50,0) | 7/16 (43,8) | 15/16 (93,8) | 0,046 по сравнению с фенитоином |
| Фенитоин | 6 | 100-600 | 0 | 3/6 (50,0) | 2/6 (33,3) | 1/6 (16,7) | 3/6 (50.0) | ,04 по сравнению с ламотриджином; 0,046 по сравнению с леветирацетамом | |
| Вальпроевая кислота | 9 | 250-1500 | 0 | 2/9 (22,2) | 6/9 (66,7) | 1/9 (11,1) | 7/9 (77,8) | ,33 по сравнению с фенитоином | |
Таблица 5
Переносимость наиболее распространенных ПЭП, назначаемых в качестве монотерапии
| AED | Размер Образец | Диапазон доз, № ./ Общее количество (%) | Побочные эффекты (количество пациентов) a | P Значение b | |
|---|---|---|---|---|---|
| Ламотриджин | 25 | 25 | 0318/25 (72,0) | Агрессивность (1), аллергическая сыпь (2), нечеткое зрение (1), спутанность сознания (1), головокружение (1), усталость (2), дисбаланс (2), тремор (2) | .02 по сравнению с фенитоином |
| Леветирацетам | 23 | 250-3000 | 18/23 (78.3) | Тревога (1), спутанность сознания (2), диарея (1), головокружение (1), головная боль (1), нарушение координации (1), раздражительность (3), тошнота (1) | .006 по сравнению с фенитоином |
| Фенитоин | 9 | 100-600 | 2/9 (22,2) | Атаксия (3), ухудшение когнитивных функций (3), делирий (1), головокружение (1), вялость (2), низкий аппетит (1), миоклонус (1), тошнота (1), седативный эффект (1), слабость (1) | ,02 по сравнению с ламотриджином; 0,006 по сравнению с леветирацетамом; 0,02 по сравнению с вальпроевой кислотой |
| Вальпроевая кислота | 11 | 250-1500 | 11 сентября (81.8) | Когнитивное ухудшение (1), делирий (1), артериальная гипертензия (1), седативный эффект (1), увеличение веса (1) | 0,02 по сравнению с фенитоином |
Обсуждение
Наши результаты указывают на эпилептическую активность может быть более распространенным на ранних стадиях БА, чем считалось ранее. Некоторые особенности нашего исследования позволили нам охватить пациентов, которые часто исключаются из этого типа исследования: (1) включение пациентов с aMCI, (2) разрешение припадкам предшествовать диагнозу aMCI / AD, (3) сообщение о несудорожных припадках, и (4) использование нестандартной ЭЭГ.Эпилептиформная активность чаще всего возникала в височных долях, в которых находятся центры памяти, которые рано и серьезно поражены БА, что повышает вероятность того, что она способствует ухудшению памяти у этих пациентов.
Наше наблюдение, что судороги у пациентов с БА связаны с более ранним началом когнитивного снижения, согласуется с данными литературы 6,21,22 ; наше исследование распространяет эти результаты на пациентов с ОМКН. Приступы при БА обычно регистрируются в запущенных случаях 3,5 , и в таких случаях они интерпретируются как следствие конечной стадии потери нейронов и глиоза.Хотя это предположение может быть или не быть правдой, частота приступов, по-видимому, не зависит от стадии заболевания, 2 и может произойти рано, 23,24 или даже совпадать с началом когнитивного снижения, как показывают наши когорты. Кроме того, неконвульсивные припадки, которые труднее распознать, чем судороги, вероятно, будут занижены среди людей с когнитивными нарушениями, как предполагали другие. 2,25 Интересно, что пациенты с AD-эпилепсией в нашем исследовании имели более высокий уровень образования, чем пациенты с AD, у которых не было эпилепсии, что повышает вероятность того, что пациенты, которые лучше осведомлены о несудорожных эпилептических особенностях, таких как сенсорные или психические явления, с большей вероятностью привлекут внимание к таким симптомам во время посещения клиники.Мы также идентифицировали 7 случаев с субклинической эпилептиформной активностью, но без клинически очевидных припадков, 3 из которых были обнаружены с помощью серийного ЭЭГ или длительного видео-ЭЭГ-мониторинга. Такая активность редко наблюдается на однократной рутинной ЭЭГ бодрствования у пациентов с деменцией 26 , но может быть зафиксирована последовательными или расширенными ЭЭГ и провокационными маневрами, которые редко используются у этих пациентов. Действительно, другие показали, что гипервентиляция может увеличить вероятность обнаружения резких волн эпилептиформ у носителей апоЕ4 , которые подвержены повышенному риску развития БА. 27
Степень проявления субклинической эпилептиформной активности у пациентов с БА в целом неизвестна. Для решения этой важной проблемы и подтверждения или опровержения некоторых других возможностей, поднятых нашим исследованием, которое имело ряд ограничений, необходимы более масштабные проспективные исследования. Во-первых, размеры нашей выборки были относительно небольшими, и выбор пациентов был смещен в сторону тех, кого посещали в одном специализированном специализированном центре, который специализируется на случаях слабоумия с легкими нарушениями и ранним началом.Во-вторых, когорты были высокообразованными, и ожидается, что они будут обладать лучшими медицинскими знаниями и доступом к медицинским услугам, чем население в целом. В-третьих, наши данные основывались на клинических записях и наблюдениях за пациентами, ухаживающими за пациентами, а не на стандартизированных методах проспективного исследования. Наличие неврологического диагноза, такого как эпилепсия, может ускорить обследование и диагностику сопутствующего неврологического расстройства, такого как БА, и мы не можем исключить потенциальную предвзятость в отчетности, которая может возникнуть у таких пациентов.В-четвертых, эпилепсия усложняет диагностику нейродегенеративного заболевания. Например, пациентов с aMCI, страдающих судорогами, бывает трудно отличить от пациентов, страдающих только преходящей эпилептической амнезией. Чтобы решить эту проблему, нам потребовались согласованные диагнозы и отобраны пациенты с нарушениями объективной памяти при нейропсихологическом тестировании, что отличает нейродегенеративные случаи от изолированной преходящей эпилептической амнезии. 28 Мы также понимаем, что пациенты с aMCI / AD и эпилепсией могут проявлять спектр предполагаемых эпилептических и неэпилептических когнитивных симптомов, которые трудно или невозможно дифференцировать.В наших когортах мы попытались отличить «эпилептические» когнитивные симптомы от «неэпилептических» симптомов БА по их внезапному возникновению и стереотипному характеру (). В действительности, однако, некоторые из «неэпилептических» симптомов могут быть результатом, по крайней мере частично, хронических изменений, вызванных периодической эпилептической активностью, таких как ремоделирование контуров гиппокампа. 25,29 В-пятых, у пациентов с давней эпилепсией может развиться мезиальный височный склероз, и мы не можем исключить коморбидный мезиальный височный склероз в наших когортах.Однако чистый мезиально-височный склероз является очень редкой причиной деменции, 30 и подозрение на мезиально-височный склероз при МРТ отсутствовало у всех, кроме 3 пациентов, включенных в это исследование. В-шестых, у нас было ограниченное генотипирование апоЕ в наших когортах, и мы не смогли оценить потенциальные взаимодействия между апоЕ , легкой травмой головы (присутствует в 21% случаев эпилепсии), эпилептической активностью и БА, о которых сообщили другие. 17,27,31
В рамках ограничений ретроспективного исследования наши результаты клинически поучительны, если поместить их в контекст текущей литературы.В соответствии с нашими наблюдениями, другие сообщили, что лечение леветирацетамом или ламотриджином приводило к хорошему контролю приступов и переносимости у пациентов с БА и эпилепсией. 32,33 Напротив, блокаторы натриевых каналов фенитоин и карбамазепин, а также фенобарбитал и бензодиазепины могут ухудшать когнитивные функции у пациентов с БА. 5,33 Из 9 пациентов, которые лечились фенитоином в нашем исследовании, 6 сообщили об ухудшении когнитивных или двигательных симптомов, и только у 3 было снижение частоты приступов (и eTable в дополнении).Фенитоин также ухудшал когнитивные функции у пациентов с синдромом Дауна, страдающих АД и судорогами. 34 Несмотря на эти данные, фенитоин все еще может быть противоэпилептическим препаратом, наиболее часто используемым в клинической практике у пациентов с БА и эпилепсией. 5,35 Вальпроевая кислота была исследована в клинических испытаниях AD из-за ее возможных нейропротекторных свойств и положительного воздействия на возбуждение. Однако у пациентов, получавших вальпроевую кислоту (10-12 мг / кг / день), наблюдалось более быстрое снижение атрофии головного мозга ( 36,37 ) и оценки краткого исследования психического состояния 37 , чем у пациентов, получавших плацебо, что делает этот препарат менее значительным. привлекательно для пациентов с АД и эпилепсией.
Наши наблюдения также подчеркивают сходство между БА и трансгенными животными моделями заболевания. Трансгенные мыши человеческого белка-предшественника амилоида (hAPP), которые моделируют ключевые аспекты БА, обладают эпилептиформной активностью и несудорожными припадками. 29 Эпилептогенез в этой модели, по-видимому, зависит от присутствия тау-белка и патологически повышенных уровней β-амилоидных пептидов в головном мозге и включает механизмы, которые, по крайней мере, частично отличаются от механизмов, вызывающих общие судорожные расстройства. 1,29,38-40 Фенитоин парадоксальным образом усиливал эпилептиформную активность, судороги и когнитивные нарушения у мышей hAPP. 39 Эти пагубные эффекты фенитоина и других блокаторов натриевых каналов могут быть обусловлены, по крайней мере частично, обострением дефицита потенциал-управляемых натриевых каналов в тормозных интернейронах, которые недавно были идентифицированы как у мышей hAPP, так и у людей с AD. 39 Напротив, леветирацетам подавлял эпилептиформную активность у мышей hAPP и улучшал обучение и память у этой модели AD 41 , а также у крыс с ограниченными возможностями возраста. 42 Низкие дозы леветирацетама также подавляли гиперактивацию гиппокампа и улучшали когнитивные способности при выполнении гиппокампозависимой задачи у пациентов с aMCI. 43 Хотя необходимы более рандомизированные сравнительные клинические испытания, эти предыдущие исследования вместе с нашими наблюдениями подтверждают использование леветирацетама по сравнению с фенитоином при лечении судорог у пациентов с БА, когда это клинически целесообразно. В наших группах леветирацетам и ламотриджин часто были эффективны в подавлении судорог даже в низких дозах.Хотя ламотриджин ингибирует натриевые каналы, он предпочтительно ингибирует вызванное активностью высвобождение глутамата из пресинаптических окончаний возбуждающих нейронов, 44 , что напоминает эффекты леветирацетама. 45
Сноски
Вклад авторов: Концепция и дизайн исследования : Vossel, Miller, Mucke.
Сбор данных: Vossel, Beagle, Rabinovici, Shu, Lee, Naasan, Hegde, Cornes, Henry, Nelson, Seeley, Geschwind, Gorno-Tempini, Shih, Miller.
Анализ и интерпретация данных : Фоссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Генри, Нельсон, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Маке.
Составление рукописи : Фоссель, Бигль, Миллер, Маке.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Воссель, Бигль, Рабиновичи, Шу, Ли, Наасан, Хегде, Корнес, Генри, Нельсон, Сили, Гешвинд, Горно-Темпини, Ши, Кирш, Гарсия, Миллер, Мак.
Статистический анализ: Vossel.
Получено финансирование: Vossel, Seeley, Miller, Mucke. Административная, техническая и материальная поддержка: Beagle.
Руководитель исследования: Miller, Mucke.
Дополнительные материалы: Мы благодарим Хорхе Палопа, доктора философии, и Паскаля Санчеса, доктора философии, за полезные комментарии к рукописи; Камалини Ранасингхе, MBBS, PhD, за помощь в изучении медицинских карт; Уильям Джагуст, доктор медицины, для получения изображений методом позитронно-эмиссионной томографии питтронно-эмиссионного соединения B, меченного углеродом 11; Анна Каридас, BA, для генотипирования апоЕ ; Анне Лизе Лучидо, PhD, за редакционную рецензию; Джон С.У. Кэрролла за поддержку графики; и Монике Дела Крус, BS, за административную помощь.
Раскрытие информации о конфликте интересов: Д-р Гарсия получает исследовательскую поддержку от UCB Pharma и Medtronics Inc. Д-р Mucke получает спонсируемую исследовательскую поддержку от Bristol-Myers Squibb и Takeda Pharmaceuticals.
Правда о психогенных неэпилептических припадках
Обновлено 13 октября 2019 г.
Психогенные неэпилептические припадки (ПНЭС) — неприятная тема, которую трудно обсуждать и лечить как пациентам, так и медицинским работникам.Тем не менее, по оценкам, ПНЭС диагностируются у 20-30% людей, обращающихся в центры эпилепсии по поводу трудноизлечимых приступов. 1 Более того, среди населения в целом показатель распространенности составляет 2–33 на 100 000, что делает ПНЭС почти такими же распространенными, как рассеянный склероз или невралгия тройничного нерва. 2 Несмотря на эту поразительную статистику, PNES в значительной степени оставалась разговором за закрытыми дверями и приглушенным тоном во всем медицинском сообществе — до сих пор.
Помимо того, что психогенные симптомы являются обычным явлением, они представляют собой неудобную и часто разочаровывающую проблему как для диагностики, так и для лечения ~ Селим Р. Бенбадис, доктор медицины
Ведущий пионер в изучении PNES, Бенбадис является директором Комплексной программы по эпилепсии и профессором кафедр неврологии и нейрохирургии Университета Южной Флориды и больницы общего профиля Тампы. Он открыто призвал психиатрическое и неврологическое сообщество расширить свою базу клинических знаний при диагностике и лечении людей с ПНЭС.
В редакционной статье, опубликованной в номере Epilepsy & Behavior , Бенбадис написал: «Американская психиатрическая ассоциация имеет множество письменных учебных материалов для пациентов по различным темам, но ни одного из них по соматоформным расстройствам. Психогенные симптомы также не являются предметом большого количества клинических исследований. Таким образом, кажется, существует серьезное несоответствие между частотой возникновения проблемы и объемом внимания, уделяемого ей ». 3
Ошибочный диагноз
Бенбадис также утверждает, что неправильный диагноз эпилепсии у людей с ПНЭС является обычным явлением.Фактически, по крайней мере 25% людей, которым ранее был поставлен диагноз эпилепсия и которые не реагируют на медикаментозную терапию, были диагностированы неправильно.
«К сожалению, после того, как диагноз эпилепсии поставлен, его легко сохранить, не подвергая сомнению, что объясняет обычную задержку диагностики и затраты, связанные с ПНЭС», — заявляет он.
Важно отметить, что диагностика PNES может быть затруднена на начальном этапе по нескольким причинам.
- Во-первых, врачей почти исключительно учат рассматривать (и исключать) физические расстройства как причину физических симптомов.Кроме того, и это понятно, врачи с большей вероятностью будут лечить более серьезное заболевание, если они сомневаются в диагнозе, что объясняет, почему многим людям с ошибочным диагнозом эпилепсия назначают противоэпилептические препараты.
- Во-вторых, диагноз припадков во многом зависит от наблюдений других людей, которые, возможно, не обучены замечать тонкие различия между эпилептическими и неэпилептическими припадками.
- Наконец, многие врачи не имеют доступа к мониторингу видео ЭЭГ (электроэнцефалограммы), который должен выполняться эпилептологом (неврологом, специализирующимся на эпилепсии).
Что такое PNES?
ПНЭС — это приступы, которые могут выглядеть как эпилептические припадки, но не вызваны аномальными электрическими разрядами головного мозга. Напротив, они являются проявлением психологического стресса. ПНЭС не являются уникальным заболеванием, а представляют собой особый тип более широкой группы психических состояний, которые проявляются в виде физических симптомов. Те, которые раньше назывались соматоформными расстройствами (DSM4), теперь называются расстройствами соматических симптомов (DSM5). ПНЭС также можно рассматривать как диссоциативные расстройства.
Часто люди с ПНЭС могут выглядеть так, как будто они испытывают генерализованные судороги, похожие на тонико-клонические припадки, с падением и тряской. Реже ПНЭС могут имитировать приступы абсанса или фокальные приступы нарушения сознания (ранее называемые комплексными парциальными) припадками. Врач может заподозрить ПНЭС, если приступы имеют необычные особенности, такие как тип движений, продолжительность, триггеры и частота. 4
Что вызывает PNES?
Что касается других расстройств соматических симптомов, у некоторых людей с ПНЭС может быть выявлено конкретное травмирующее событие, такое как физическое или сексуальное насилие, инцест, развод, смерть близкого человека или другая большая потеря или внезапное изменение.
- Расстройства соматических симптомов, ранее называемые соматоформными расстройствами, представляют собой состояния, которые предполагают физическое расстройство, но при обследовании не могут быть объяснены основным физическим состоянием и связаны с психологическими факторами.
- Конверсионное расстройство определяется как физические симптомы, вызванные психологическим конфликтом, бессознательно преобразованные в симптомы неврологического расстройства.
- Конверсионное расстройство имеет тенденцию развиваться в подростковом или раннем взрослом возрасте, но может возникнуть в любом возрасте.Похоже, что это несколько чаще встречается у женщин. 5
Как диагностируется ПНЭС?
Согласно Бенбадису, хотя ЭЭГ полезны при диагностике эпилепсии, они часто нормальны для людей с доказанной эпилепсией и не могут использоваться отдельно в качестве диагностического инструмента для эпилепсии. Самый надежный тест для диагностики ПНЭС — это видео-ЭЭГ-мониторинг, который записывает рассматриваемые эпизоды.
- Во время видео-ЭЭГ за человеком наблюдают (в течение периода времени от нескольких часов до нескольких дней) с помощью видеокамеры и ЭЭГ до тех пор, пока не произойдет приступ.
- Путем анализа видеозаписей и записей ЭЭГ можно практически точно установить диагноз ПНЭС.
- После постановки диагноза человека обычно направляют к психиатру для дальнейшего лечения.
- Видео-ЭЭГ-мониторинг традиционно проводится в больнице, но при некоторых обстоятельствах и с использованием современного оборудования его можно проводить и дома.
- Когда видео-ЭЭГ-мониторинг недоступен, видеозаписи с мобильного телефона, полученные свидетелями, могут быть чрезвычайно полезны неврологу при подозрении на диагноз.
Проблемы лечения
«Соматоформные расстройства очень трудно поддаются лечению, потому что как только вы гасите один симптом, возникает другой. Эти расстройства отнимают много времени и денег и, как правило, вызывают огромное разочарование у медицинских специалистов, работающих с этой группой населения », — сказала Сьюзан Келли, доктор философии, профессор поведенческого здоровья Университета Южной Флориды, Тампа. и психотерапевт в частной практике. Сама Келли смогла обойти это разочарование, поскольку она приняла клинический подход, ориентированный на травму, который не только хорошо помогает ей как клиницисту, но и помогает ее пациентам с ПНЭС преодолеть приступы.
«Для некоторых пациентов с психогенными неэпилептическими припадками эти припадки являются проявлением травмы, которая также известна как посттравматическое стрессовое расстройство (ПТСР). Чтобы вылечить людей с посттравматическим стрессовым расстройством, врач должен разобрать приступ, чтобы увидеть, что он представляет собой с точки зрения эмоций и памяти, а также где эта травма сохраняется в теле », — продолжает она.
Она постулирует, что когда человек переживает травму (например, физическое насилие, сексуальное насилие, свидетель насилия), его или ее тело может поглотить эту травму.Следовательно, припадок — это способ тела выразить то, чего не могут ум и рот. Келли обнаружил, что наиболее эффективным средством лечения ПНЭС является терапевтическая методика, называемая десенсибилизацией и повторной обработкой движением глаз (EMDR).
EMDR объединяет элементы многих психотерапевтических методов, включая психодинамическую, когнитивно-поведенческую, межличностную, эмпирическую и телесно-ориентированную терапию. Во время EMDR клиент обращает внимание на прошлый и настоящий опыт короткими последовательными дозами, одновременно сосредотачиваясь на внешнем стимуле.Затем клиенту предлагается позволить новому материалу стать центром следующего набора двойного внимания. Эта последовательность двойного внимания и личного общения повторяется много раз в течение сеанса. 6
Другие психологические методы лечения включают
- Когнитивно-поведенческая терапия (КПТ)
- Психотерапия с длительным воздействием
- Межличностная и псциодинамическая психотерапия
- Психотерапия, основанная на внимательности
- Семейная терапия
Подробнее о лечении PNES
Работа со стигмой, связанной с психическими расстройствами
Понятно, что первая реакция многих людей, когда они слышат, что у них ПНЭ, а не эпилепсия, — это неверие, отрицание и замешательство.Это потому, что проблемы психического здоровья имеют сильно стигматизируемые ярлыки, такие как «сумасшедший», «сумасшедший» и т. Д. Эти стигмы укоренились в нашем языке и даже более глубоко в нашей системе бессознательных убеждений.
Однако люди с PNES не «сумасшедшие» или «ненормальные». Многие стали жертвами травм. Их выздоровление после травмы, а также приступов во многом зависит от их способности преодолевать стигму и последующего наблюдения у специалиста по психическому здоровью.
PNES — это реальное состояние, возникающее в ответ на действительные факторы стресса.Эти припадки производятся не сознательно и не по вине пациента ~ Д-р Бенбадис
Если вам нужна дополнительная информация о PNES, загрузите эту брошюру из Университета здравоохранения Южной Флориды.
Список литературы
- Benbadis SR, Приступ в клинике эпилепсии и наличие в анамнезе «хронической боли» или «фибромиалгии» независимо друг от друга предсказывают диагноз психогенных припадков .

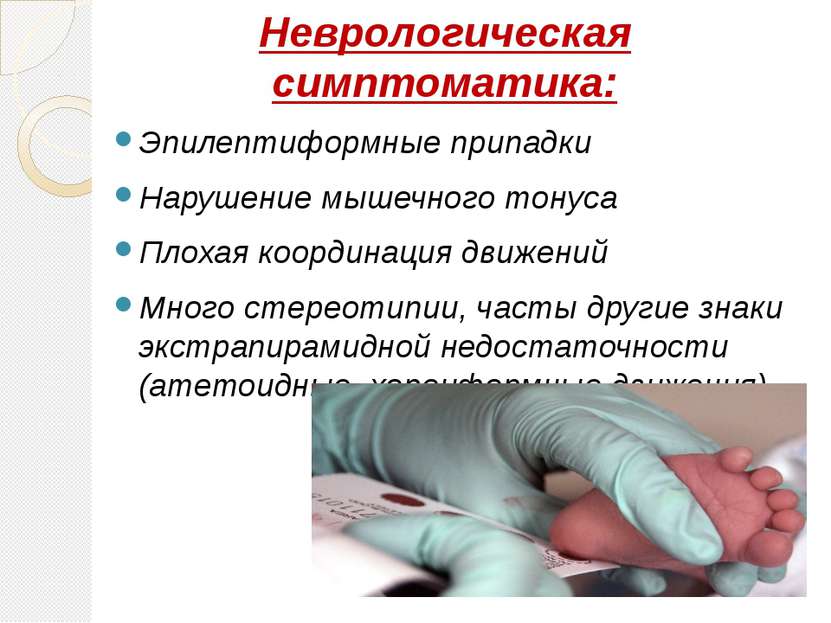 Подписанным документом внесены следующие изменения в постановление Правительства № 362 от 13 марта 2021 года.
Подписанным документом внесены следующие изменения в постановление Правительства № 362 от 13 марта 2021 года.
 12.2008 года № 372-ЗСО «О мерах социальной поддержки отдельных категорий граждан в Саратовской области» и статьей 11 Закона Саратовской области от 01.12.2020 года № 141-ЗСО «Об областном бюджете на 2021 год и на плановый период 2022 и 2023 годов» размеры ежемесячной денежной выплаты ветеранам труда; ветеранам […]
12.2008 года № 372-ЗСО «О мерах социальной поддержки отдельных категорий граждан в Саратовской области» и статьей 11 Закона Саратовской области от 01.12.2020 года № 141-ЗСО «Об областном бюджете на 2021 год и на плановый период 2022 и 2023 годов» размеры ежемесячной денежной выплаты ветеранам труда; ветеранам […]