Допплерометрия (УЗИ с Доплером) — проведение процедуры в медицинском центре «Мать и Дитя»
Допплерометрия – сравнительно новый метод ультразвукового исследования кровоснабжения органов. Допплерометрия плода является важным исследованием, которое позволяет оценить кровообращение еще неродившегося ребенка, а при наличии гипоксии – установить на каком уровне произошел «сбой».
Кому обязательно проведение обследованияКак правило, допплерометрия проводится беременным 1-2 раза за весь период гестации. Женщине совмещают УЗИ с допплером, что позволяет получить более полную информацию о развитии плода. Чаще допплерометрия назначается при следующих патологических состояниях:
- возраст женщины меньше 20 или старше 35 лет;
- отклонение в ту или иную сторону объема околоплодных вод;
- на предыдущем УЗИ обнаружен риск или факт обвития плода пуповиной;
- у беременной диагностировано тяжелое системное или аутоиммунное заболевание;
- предыдущая беременность самопроизвольно прервалась;
- при наличии резус-антител в крови матери;
- при многоплодной беременности, особенно, если отмечается значительное различие в размерах плодов;
- после травмы или ушиба живота беременной.

Допплерометрия плода позволяет своевременно обнаружить патологию и разработать стратегию лечения. Полная безопасность допплера плода позволяет проводить контроль эффективности терапии столько раз, сколько необходимо для коррекции лечения и спасти жизнь будущего малыша.
Допплерометрия при беременности не требует соблюдения специальных предварительных мер подготовки.
Краткое описание методаДопплерометрия при беременности проводится абдоминально и так же, как большинство УЗИ. Отличается визуальное изображение, выводимое на монитор аппарата. В отличие от привычного черно-белого, УЗИ с допплером дает цветную сине-красную картинку. Цвет показывает направление потока жидкости – от (синий) или к (красный) датчику. Насыщенность цвета также имеет диагностическое значение – указывает скорость потока.
Врач ведет исследование по специальной схеме. Он исследует кровоток в артериях:
- пуповины;
- матки;
- плода.

У зародыша оценивают кровоток в:
- аорте;
- сонной артерии;
- артериях головного мозга.
Результат исследования приводят, рассчитав индексы резистентности (ИР) и пульсации (ПИ), а также систолическо-диастолическое отношение (СДО). Полученные показатели сравнивают с референсными в соответствующие периоды гестации.
При нормально протекающей беременности обследование проводят на гестационном сроке в I триместре (11-13 нед.), во II триместре (20-24 нед.) и в III триместре (30-32 нед). От гестационного срока зависит и то, сколько стоит услуга.
Референсные значенияДля маточных артерий и сосудов пуповины нормой являются следующие показатели индекса резистентности (ИР):
| Недели гестации | Индекс резистентности | |
| маточные | пуповинные | |
| 28-32 | 0,34-0,6 | 0,561-0,77 |
| 33-34 | 0,34-0,59 | 0,521-0,73 |
| 35-39 | 0,335-0,57 | 0,471-0,68 |
| 40-41 | 0,321-0,57 | 0,41-0,67 |
Врач не только сравнивает результаты с нормой, но и учитывает множество индивидуальных факторов, поэтому расшифровка под силу только высококвалифицированному специалисту.
В Киеве услугу по дуплексному сканированию плода предоставляют 120 диагностических центров. Цена зависит от срока гестации.
Допплерография маточно-плацентарного кровоток, допплерометрия фетоплацентарного кровотока за 3990 рублей — Клиника «Доктор рядом»
УЗИ маточно-плацентарного кровотока (далее — «МПК») представляет собой неинвазивный инструментальный метод диагностического исследования, направленный на определение параметров его гемодинамики и выявление любых нарушений и причин их появления.
Несмотря на кажущуюся простоту, процедура имеет большую диагностическую ценность. Благодаря ей можно определить ряд патологий беременности на ранней стадии, что позволит предпринять соответствующие меры, обеспечив удачное вынашивание беременности и здоровья матери и плода.
Пройти допплерографию маточно-плацентарного кровотока можно в сети клиник «Доктор рядом».
Суть допплерометрии фетоплацентарного кровотока
Во время беременности в женском организме формируется новая структура, внутри которой осуществляются взаимоотношения «будущая мама — плацента — малыш». Система её кровотока также является отдельной. Любые её нарушения способны оказать негативное воздействие на плод.
Для диагностики подобных нарушений применяют допплерометрию фетоплацентарного кровотока. Она позволяет провести оценку движения крови по сосудам внутри этой системы кровотока, благодаря чему врач получает возможность выявить любые нарушение, несущие в себе угрозу здоровью и жизни матери и ребёнка.
Допплерометрия (сокращённо — «ДПМ») является методикой ультразвукового обследования, которая позволяет определить показатели движения крови в исследуемом сосуде. Она основана на эффекте Допплера, который обуславливает сдвиг частот при отражении акустических УЗ-волн от объектов, пребывающих в движении. В данном случае этими объектами являются кровяные клетки, которые движутся по сосудам, формируя ток крови.
Она основана на эффекте Допплера, который обуславливает сдвиг частот при отражении акустических УЗ-волн от объектов, пребывающих в движении. В данном случае этими объектами являются кровяные клетки, которые движутся по сосудам, формируя ток крови.
При проведении процедуры у беременных женщин оценивают кровоток матки и артерий пуповины.
Показания к ДПМ фетоплацентарного кровотока
УЗ-исследование МПК не является обязательным. Его проводят лишь по назначению врача, который ведёт беременную. В первую очередь, показаниями к контролю плодово-плацентарного кровотока служат заболевания, имеющиеся у пациентки:
-
Патологические состояния почек или ССС;
-
Малокровие;
-
Стабильное повышение или понижение АД, которое влияет на скорость и объём кровяного тока;
-
Иммунопатологические процессы, для которых характерно поражение соединительной ткани, имеющей в составе коллаген;
-
Сахарный диабет, который негативно влияет на состояние стенок сосудов, что может спровоцировать нарушения тока крови;
-
Миоматозные узлы различной локализации.
Помимо этого, назначением является матка, которая ранее подвергалась хирургическому лечению, или матка после проведения кесарева сечения (в случае, если остался грубый рубец). Что касается показаний, которые возникли во время беременности, то они представлены следующими нарушениями:
-
Недостаточный или, напротив, избыточный объём околоплодных вод;
-
Резус-конфликт между плодом и будущей мамой, который может стать причиной развития малокровия у малыша;
-
Ухудшение работы сосудов, почек и головного мозга на поздних сроках беременности, что может спровоцировать недостаток питательных веществ для плода;
-
Задержки и пороки развития плода;
-
Нарушения созревания плаценты;
-
Любые травмы живота во время беременности, которые могут привести к нарушению циркуляции крови.
Важно понимать, что МПК не диагностируют на в первом -втором триместре, поскольку в этот период времени эти показатели не представляют собой диагностической ценности.
Противопоказания к ДПМ фетоплацентарного кровотока
Будучи методикой УЗ-диагностики, допплерометрия не имеет абсолютных противопоказаний. Многолетние исследования подтверждают, что она безопасна: как для будущей мамы, так и для плода. В то же время, ввиду использование больших мощностей для допплера, его применение ограничивают при необходимости.
Особенности проведения ДПМ маточно-плацентарного кровотока
Схема проведения УЗ-исследования и допплерометрии для пациентки не имеет различий. Процедура проводится трансабдоминально, а беременная при этом пребывает в положении лёжа на спине или на боку. Диагност наносит на исследуемую область медицинский гель, благодаря которому достигается лучшая визуализация. Он исключает наличие воздуха между датчиком УЗ-сканера и поверхностью кожи и обеспечивает их плотный контакт.
Иногда исследование проводят трансвагинально. Его назначают в случае, если нужно получить детальное изображение. В процессе используются датчики, мощности которых хватает на то, чтобы обеспечить визуализацию сосудов, расположенных на расстоянии не более 10-ти см. Датчик вводят непосредственно во влагалище и таким образом проводят сканирование.
По каким параметрам проводится обследование маточно-плацентарного кровотока?
Для того, чтобы определиться с дальнейшими действиями, врач сравнивает полученные результаты с результатами нормы, руководствуясь целым рядом параметров:
-
индекс резистентности;
-
пульсационный индекс;
-
систоло-диастолическое отношение.
Каждый из параметров рассчитывается по определённой формуле. Расчёты осуществляют не менее чем на три сердечных цикла, после чего определяют усреднённый показатель, получая наиболее объективное значение.
Исследование артерий матки проводят с 2-х сторон и в норме, разница в показателях можно быть минимальной. По мере роста плода ток крови увеличивается, поэтому и маточные артерии расширяются. Их диаметр становится в десять раз больше. Если он остаётся на прежнем уровне, плод будет страдать от недостатка кислорода и питательных веществ.
Подобные нарушения могут быть нестабильными, что обязательно найдёт своё отражение в результатах исследований, проведённых в разные дни. В случае, если наблюдаются изменения параметров с обеих сторон, это — признак нарушений МПК, с одной — это показатель нарушения работы почек и печени.
Последствия нарушений маточно-плацентарного кровотока
Подобные нарушения во время беременности имеют целый ряд негативных последствий, которые заключаются в следующем:
-
отставание в развитии;
-
смерть плода;
-
изменения гормонального фона;
-
малый вес ребёнка при рождении;
-
высокий риск самопроизвольного прерывания беременности;
-
нарушения в работе ССС.

Преимущества проведения допплерографии МПК в клинике «Доктор рядом»:
-
Доступные цены;
-
Современное оборудование, позволяющее проводить процедуру максимально точно и комфортно для беременной;
-
Приём по предварительной записи и, как следствие, отсутствие очередей;
-
Проведение УЗ-диагностики опытными специалистами.
Наши цены представлены в прайс-листе ниже, а записаться на приём можно по телефону: +7 (495) 153-01-33.
Допплерография маточно-плацентарного кровотока
После 18 недель беременности при достаточных основаниях врач назначает пациентке дополнительное обследование к уже запланированной диагностике УЗИ. Допплерография маточно-плацентарного кровотока выявляет нарушения в системе “мать-плацента-плод” и позволяет вовремя предотвратить их развитие.
Суть метода допплерографии маточно-плацентарного кровотока
Вновь сформированная система кровоснабжения плода поставляет питание не только будущему малышу, но и плаценте – защитной оболочке. От полноты и своевременности поступления крови зависит не только физическая защита плода. Хорошее кровоснабжение влияет на:
- способность плаценты препятствовать проникновению токсинов;
- развитие малыша в последующие недели;
- возможности материнского организма к нейтрализации шлаков.
Допплерометрия (ДПМ) – исследование с помощью обычного УЗИ-аппарата. Суть методики состоит в использовании эффекта Допплера: при отражении от движущихся объектов (эритроцитов) УЗИ-волны меняют свою частоту. Аппарат регистрирует полученные данные и выводит изображение кровотока на экран. Опытный врач на основании исследования определяет, есть ли отклонения в работе системы кровоснабжения, и насколько они опасны.
Показания и противопоказания к проведению диагностики
Основанием к проведению допплерографии маточно-плацентарного кровотока служат несколько групп факторов:
- Болезни беременной: сахарный диабет, гипертония, коллагеновые сосудистые заболевания, преэклампсия (повышение АД после 20 недель), болезни почек, резус-сенсибилизация (разность резусов у супругов).
- Болезни и пороки развития плода: задержка роста, беспричинное маловодие или водянка, преждевременное созревание плаценты, несоответствие массы плода сроку беременности, порок сердца и др.
- Другие причины: травмы живота, возраст больше 35 или меньше 20 лет, патологический тип кардиотокогрммы, перенашивание плода, неблагополучные предыдущие беременности, обвитие шеи плода пуповиной.
Врач вправе назначить проведение ДПМ при любом состоянии беременной или плода, внушающем опасение за жизнь будущего ребенка. Исследование используется при оценке эффективности лечения маточно-плацентарной недостаточности и угрозе выкидыша на поздних сроках.
Особенности проведения допплерометрии
Процедура обследования абсолютно безопасна и почти ничем не отличается от обычного УЗИ:
- Пациентка ложится на кушетку на спину и оголяет область живота.
- Врач наносит на кожу беременной специальный гель, повышающий качество изображения.

- Специалист вначале исследует общее состояние матки и плода на наличие возможных отклонений.
- После этого врач включает функцию допплерографа и изучает состояние интересующего участка кровеносной системы: аорты, артерий мозга и т. д.
- Результаты автоматически заносятся в специальный раздел программы и анализируются.
При наличии отклонений это сразу видно на экране. Длительность процедуры – от нескольких минут до получаса. Время зависит от объема требующего обследования участка и степени квалификации специалиста.
Противопоказаний к процедуре нет – это метод безопасного ультразвукового исследования, что подтверждено многолетними клиническими испытаниями.
Последствия выявленных при обследовании нарушений
Своевременная диагностика обнаруживает возникновение и развитие патологических состояний на самых ранних этапах. Корректность обследований во многом зависит от опыта врача и наличия современной аппаратуры.
При направлении на допплерографию маточно-плацентарного кровотока процедуру нужно пройти в обязательном порядке. В противном случае возможны негативные последствия:
В противном случае возможны негативные последствия:
- аномалии в развитии ребенка;
- смерть плода;
- повышенная вероятность выкидыша;
- малый вес ребенка при рождении;
- нарушение гормонального фона;
- патологии сердца и сосудов.
Крепкое здоровье будущего ребенка – это самый главный стимул счастливой жизни для большинства людей. Корректное проведение ДПМ способно выявить наличие нарушений развития на ранних этапах – и среагировать вовремя.
В клинике “Гармония” есть все необходимое для проведения допплерометрии: квалифицированные врачи, современное оснащение, доступные цены и первоклассный сервис. Если хотите, чтобы процедура гарантированно была не только точной, но и безопасной для малыша, тогда вам к нам!
Цены
| Код | Наименование услуги | Стоимость |
|---|---|---|
| 0408 | Допплерография маточно-плацентарного кровотока | 1200 руб |
Примечание
ООО «Гармония» предоставляет скидки в размере 10%:
- Ветеранам
- Пенсионерам
- Инвалидам
- Многодетным семьям
- Медицинским работникам
| ДОПОЛНИТЕЛЬНЫЕ ВИДЫ УЗ ИССЛЕДОВАНИЙ | |
| УЗИ грудных желез у мужчин | 800 р. |
| УЗИ лимфатических узлов одной анатомической зоны | 500р. |
| УЗИ мягких тканей (одна анатомическая зона) | 500 р. |
| УЗИ паращитовидных желез | 350 р. |
| УЗИ плевральной полости | 400 р. |
| УЗИ слюнных и околоушных желез | 600 р. |
| УЗИ щитовидной железы | 650 р. |
| УЗИ ДЛЯ ДЕТЕЙ | |
| Нейросонография (дети до 1 года) | 1000 р. |
| УЗИ новорожденных (скриннинг) | 1600 р. |
| УЗИ сердца плода двойня | 2025 р. |
| УЗИ сердца плода при беременности | 1850 р. |
| УЗИ тазобедренных суставов (новорожденные) | 700 р. |
| УЗИ МОЧЕПОЛОВОЙ СИСТЕМЫ | |
| УЗИ мочевого пузыря с определением ост. мочи | 500 р. |
| УЗИ мочеполовой системы комплексное (предстательная железа, мочевой пузырь, почки) | 1200 р. |
| УЗИ надпочечников | 500 р. |
| УЗИ органов мошонки без допплерографии | 500 р. |
| УЗИ органов мошонки с допплерографией | 800 р. |
| УЗИ почек | 600 р. |
| УЗИ почек и надпочечников | 800 р. |
| УЗИ предстательной железы и мочевого пузыря | 900 р. |
| УЗИ сосудов почек (допплерометрия) | 1350 р. |
| УЗИ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ | |
| Комлпексное УЗИ органов брюшной полости(печени, желчного пузыря, поджелудочной железы, селезенки с функциональной пробой) | 1300 р. |
| Комплексное УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки, почек с функциональной пробой) | 1600 р. |
| Комплексное УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки, почек) | 1300 р. |
| УЗ поиск патологического очага брюшной полости (желудок, кишечник, забрюшинное пространство) | 800 р. |
| УЗИ желчного пузыря | 500 р. |
| УЗИ желчного пузыря и печени | 800 р. |
| УЗИ желчного пузыря с определением функции | 700 р. |
| УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки , почек+ надпочечники) | 1400 р. |
| УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы,селезенки) | 1100 р. |
| УЗИ печени | 500 р. |
| УЗИ поджелудочной железы | 450 р. |
| УЗИ селезенки | 450 р. |
| Эластометрия печени | 1200 р. |
| УЗИ ПО АКУШЕРСТВУ И ГИНЕКОЛОГИИ | |
| ДПМ без УЗИ плода двойня (Доплерометрия) | 900 р. |
| ДПМ без УЗИ плода (Доплерометрия) | 600 р. |
| ДПМ одного органа * (Допплерометрия) | 400 р. |
| Комплексное УЗИ органов малого таза, двумя датчиками (TA, TV) | 1600 р. |
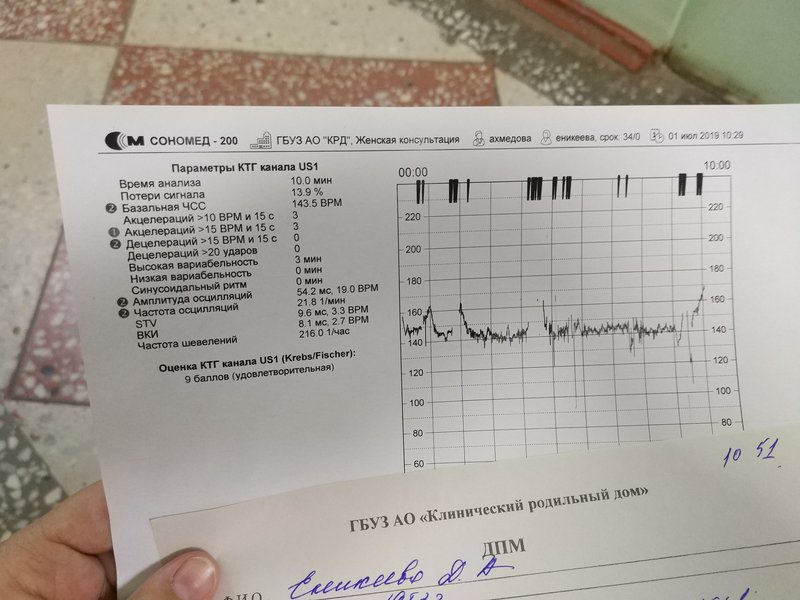
| КТГ плода | 800 р. |
| Определение пола плода | 500 р. |
| Определение пола плода двойня | 750 р. |
| Оценка плаценты, вод при беременности | 400 р. |
| УЗИ лонного сочленения | 600 р. |
| УЗИ матки и придатков (трансабдоминально) | 950 р. |
| УЗИ матки и придатков (трансвагинально) | 950 р. |
| УЗИ молочных желез | 1000 р. |
| УЗИ одной молочной железы взрослых | 550 р.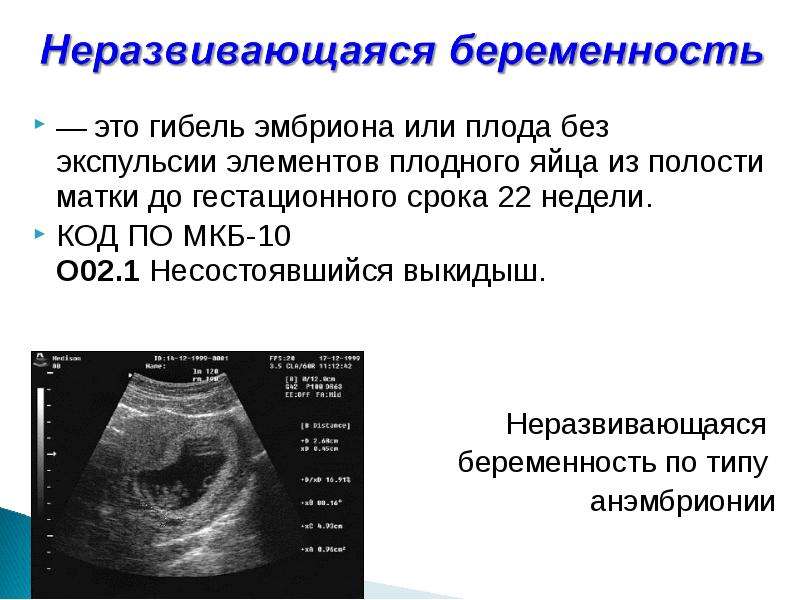 |
| УЗИ при беременности 1 триместр (трансабдоминально) | 950 р. |
| УЗИ при беременности 1 триместр (трансвагинально) | 950 р. |
| УЗИ при беременности 1 триместр двойня (трансабдоминально) | 1200 р. |
| УЗИ при беременности 1 триместр двойня (трансвагинально) | 1500 р. |
| УЗИ при беременности 2 триместр + ДПМ | 1800 р. |
| УЗИ при беременности 2 триместр без ДПМ | 1500 р. |
| УЗИ при беременности 2 триместр двойня + ДПМ | 2500 р. |
| УЗИ при беременности 2 триместр двойня без ДПМ | 1900 р. |
| УЗИ при беременности 3 триместр + ДПМ | 1800 р. |
| УЗИ при беременности 3 триместр без ДПМ | 1500 р. |
| УЗИ при беременности 3 триместр двойня + ДПМ | 2500 р. |
| УЗИ при беременности 3 триместр двойня без ДПМ | 1900 р. |
| Фолликулометрия (в динамике по дням менструального цикла, ДПМ) первичное, трансвагинально. | 700 р. |
| Фолликулометрия (в динамике по дням менструального цикла, ДПМ) повторное, трансвагинально. | 600 р. |
| Цервикометрия (Измерение длины шейки матки) | 450 р. |
| УЗИ СЕРДЕЧНО СОСУДИСТОЙ СИСТЕМЫ | |
| Дуплексное сканирование артерий верхних конечностей | 1350 р. |
| Дуплексное сканирование артерий нижних конечностей | 1350 р. |
| Дуплексное сканирование артерий одной верхней конечности | 750 р. |
| Дуплексное сканирование артерий одной нижней конечности | 750 р. |
| Дуплексное сканирование вен верхних конечностей | 1350 р. |
| Дуплексное сканирование вен нижних конечностей | 1350 р. |
| Дуплексное сканирование вен одной верхней конечности | 750 р. |
| Дуплексное сканирование вен одной нижней конечности | 750 р. |
| УЗИ брюшного отдела аорты и ее ветвей | 1400 р. |
| УЗИ сердца, ЭХОКС (Допплерэхокардиография с цветным картрированием) | 1350 р. |
| УЗИ сосудов шеи (Экстракраниальная допплерография сосудов БЦС) | 1350 р. |
| УЗИ СУСТАВОВ | |
| УЗИ голеностопного сустава (1 сустав) | 750 р. |
| УЗИ голеностопных суставов (2 сустава) | 1200 р. |
| УЗИ коленного сустава (1 сустав) | 750 р. |
| УЗИ коленных суставов (2 сустава) | 1500 р. |
| УЗИ локтевого сустава (1 сустав) | 600 р. |
| УЗИ локтевых суставов (2 сустава) | 1200 р. |
| УЗИ плечевого сустава (1 сустав) | 700 р. |
| УЗИ плечевых суставов (2 сустава) | 1400 р. |
| УЗИ тазобедренного сустава (1 сустав) | 750 р. |
| УЗИ тазобедренных суставов (2 сустава) | 1200 р. |
| КОМПЛЕКСНЫЕ ПРОГРАММЫ УЗИ | |
| Комплексное УЗИ в гинекологии | 1950 р. |
| Комплексное УЗИ в урологии | 1900 р. |
| Комплексное УЗИ детей для поступления в школу | 2550 р. |
| Комплексное УЗИ для детей до 1 года | 2450 р. |
| Комплексное УЗИ исследование Онкопоиск | 5300р. |
| Комплексное УЗИ организма (Женщины) | 8800 р. |
| Комплексное УЗИ организама (Мужчины) | 7500р. |
| Комплексное УЗИ при артериальной гипертензии | 4250р. |
| Комплексное УЗИ сосудистой системы | 4900р. |
MEDISON.RU — Акушерское УЗИ — протокол обследования и расшифровка результатов
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
С каким трепетом каждая беременная ждет очередного ультразвукового исследования! Она хочет увидеть малыша, узнать, хорошо ли ему в утробе, разглядеть ручки и ножки, посмотреть, бьется ли сердечко. Но ожидание чуда часто не оправдывается. Во время исследования будущая мама видит экран с черно-белыми точечками и палочками, а в конце исследования — заключение на бумаге с непонятными цифрами и фразами. Давайте разберемся, что же написано в этом заключении.
Сначала о том, когда и зачем будущей маме нужно ходить на исследования.
Показания для ультразвукового исследования можно разделить на скрининговые и селективные. Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту. Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-24 недели, в 30-32 недели и в конце беременности — в 36-37 недель.
Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту. Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-24 недели, в 30-32 недели и в конце беременности — в 36-37 недель.
Селективные исследования проводят при подозрении на какое-либо неблагополучие или осложнение. Поскольку необходимость таких исследований продиктована подозрением на патологию, то их количество не ограничено. В некоторых случаях УЗИ производят 2-3 раза в неделю.
Состояние плода
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Позднее определяют положение плода в матке — головное или тазовое.
Позднее определяют положение плода в матке — головное или тазовое.
В момент первого же исследования определяют толщину воротниковой зоны. Судя по названию, понятно, что это зона, расположенная в области воротника — на задней поверхности шеи. Существуют определенные размеры, которые должны соответствовать определенным параметрам. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Во 2 и 3 триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В 3 триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во 2 триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
п.). Во время исследования, особенно — проводимого во 2 триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток.
В полученном материале изучают хромосомный набор клеток.
В протоколе ультразвукового исследования отражается информация о величине воротниковой зоны в 1 триместре беременности. Если при исследовании внутренних органов не обнаруживают никакой патологии, то это могут отметить отдельной фразой или же никак не отразить, однако в случае обнаружения тех или иных неполадок данные обязательно вносятся в протокол исследования.
В большинстве случаев во время ультразвукового исследования, проводимого в 12, 22 недели, можно определить пол ребенка. Эти данные не вносят в протокол исследования.
Уже начиная с первого исследования можно определить сердцебиения плода. В документации записывают наличие сердцебиения (с/б +), ЧСС — число сердечных сокращений (в норме ЧСС составляет 120-160 ударов в минуту). Отклонение показателей ЧСС при первом исследовании — увеличение или уменьшение числа сердечных сокращений — может служить признаком того, что у недавно зародившегося плода имеется порок сердца. Позднее, во 2 и 3 триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во 2 и 3 триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Позднее, во 2 и 3 триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во 2 и 3 триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Размеры плода
Сокращения, которые можно встретить в протоколах ультразвукового исследования, имеют следующие значения.
В 1 триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в 1 триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Относительно определения срока беременности по размерам плода и плодного яйца есть небольшой нюанс. В заключении могут записать не акушерский срок, считающийся от первого дня последней менструации, согласно которому беременность длиться 40 недель, а срок беременности от зачатия — эмбриональный срок. Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
При последующих исследованиях, во 2 и 3 триместрах беременности, определяют следующие показатели развития плода:
Также измеряют длину бедренной кости, плечевой кости, возможно измерение более мелких костей предплечья и голени.
Если размеры плода меньше, чем предполагается на данном сроке беременности, то говорят о внутриутробной задержке роста плода (ВЗРП). Различают асимметричную и симметричную формы ВЗРП. Об асимметричной форме говорят, когда размеры головы и конечностей соответствуют сроку, а размеры туловища меньше предполагаемого срока беременности. При симметричной форме задержки роста плода все размеры уменьшены одинаково. При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во 2 триместре беременности, то лечение непременно проводят в стационаре.
При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во 2 триместре беременности, то лечение непременно проводят в стационаре.
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В 3 триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в 1 и 2 триместрах, но до 3 триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В 3 триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в 1 и 2 триместрах, но до 3 триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
При изменении толщины и структуры плаценты делают предположение о плацентите — воспалении плаценты. Заключение УЗИ «плацентит» не является показанием для госпитализации. При подозрении на изменения в плаценте необходимо провести доплеровское исследование, которое подтверждает или опровергает предположение. Назначают и дополнительные лабораторные анализы, в частности обследование на инфекции, передающиеся половым путем.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране.
Вся эта информация отражается в протоколе УЗИ.
Пуповина
Плаценту с плодом соединяет пуповина. В момент ультразвукового исследования определяют количество сосудов в пуповине (в норме их три). У 80% беременных петли пуповины расположены в области шеи или тазового конца — той части плода, которая предлежит к выходу из матки. Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Околоплодные воды
При ультразвуковом исследовании измеряют амниотический индекс, который свидетельствует о количестве вод. Амниотический индекс (АИ) определяют путем деления матки на квадранты двумя перпендикулярными линиями (поперечная — на уровне пупка беременной, продольная — по средней линии живота) и суммирования показателей, полученных при измерении самого большого вертикального столба околоплодных вод в каждом квадранте. В 28 недель нормальные значения АИ — 12-20 см, в 33 недели — 10-20 см. Повышение АИ свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Во время исследования оценивают также отсутствие или наличие посторонних примесей — взвеси в околоплодных водах. Наличие взвеси может быть свидетельством инфицирования или перенашивания беременности, но взвесь может содержать только первородную смазку, что является вариантом нормы.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Следует отметить, что диагноз «угроза прерывания беременности» нельзя поставить только в соответствии с данными УЗИ, подобный диагноз ставят только в том случае, когда клинические признаки — боли внизу живота, в пояснице, — сочетаются с ультразвуковыми, к которым относится уменьшение толщины нижнего маточного сегмента (мышц в нижней части матки) менее 6 мм, веретенообразные сокращения мускулатуры матки (увеличение толщины маточной стенки на том или ином участке), которые говорят о сокращении того или иного участка мышц матки. Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Итак, мы перечислили много, но далеко не все признаки, которые определяют во время ультразвукового исследования. Зачастую один признак может свидетельствовать о совершенно разных патологических или физиологических состояниях, поэтому полную ультразвуковую картину может оценить только специалист, а лечащий доктор сопоставит данные УЗИ с результатами наблюдений, жалоб, анализов, других исследований. Только так можно сделать правильные выводы.
Только так можно сделать правильные выводы.
Особенно хочется отметить, что при возникновении подозрения на неблагополучное течение беременности тем женщинам, у которых ранее, во время предыдущих беременностей, наблюдались те или иные осложнения (пороки развития плода и т.п.), рекомендуется экспертное УЗИ, которое выполняет высококлассный специалист с большим опытом акушерских исследований на ультразвуковом сканере последнего поколения.
Статья предоставлена журналом «9 Месяцев».
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
УЗИ скрининг в Ростове-на-Дону, цены на сайте 💊
Что такое скрининг при беременности
Беременность сильно меняет организм. Чтобы иметь возможность контролировать её течение и отследить патологии плода на самых ранних стадиях, врачи назначают специальную пренатальную диагностику: комплекс исследований, который позволяет наиболее полно, безвредно и безболезненно оценить состояние беременной женщины и её будущего ребёнка.
Чтобы иметь возможность контролировать её течение и отследить патологии плода на самых ранних стадиях, врачи назначают специальную пренатальную диагностику: комплекс исследований, который позволяет наиболее полно, безвредно и безболезненно оценить состояние беременной женщины и её будущего ребёнка.
Классический скрининг включает в себя УЗИ и ряд анализов крови на гормоны: хорионический гонадотропин человека, протеин А-плазмы, свободный эстриол, АФП в зависимости от срока. Он проводится трижды: во время первого, второго и третьего триместров.
Сам по себе он необязателен, в отличие от планового УЗИ, которое показано абсолютно всем беременным.
Показания к скринингу при беременности
В соответствии с требованиями Миндзрава, обязательным для будущих мам является только ультразвуковое исследование. Во многих случаях его оказывается достаточно, но далеко не во всех.
Проводить полноценный скрининг рекомендуется:
- при возрасте будущей матери более 35 лет, будущего отца более 40 лет,
- при наличии следующих патологий: генетических заболеваний у близких членов семьи, замершей беременности и выкидышей у матери в анамнезе,
- при инфекционном заболевании в первом триместре у матери,
- женщинам, задействованным на вредных производствах, вынужденных принимать токсичные для плода препараты, имеющих вредные привычки.
Исследование безвредно и безболезненно, его можно проводить столько раз, сколько посчитает нужным врач. При этом скрининг позволяет на ранних стадиях обнаружить многие болезни, в том числе генетические, и приступить к купированию симптомов в тот момент, когда это наиболее эффективно.
В медицинском центре «Рождение» вы можете пройти скрининг на беременность, для каждого из трёх триместров. Медцентр полностью укомплектован для прохождения всех требуемых исследований — от УЗИ, которое проводит УЗИ-врач, до анализов крови, исследуемых мощностями наших собственных лабораторий.
Скрининг при беременности в «Рождении» — это быстро, комфортно и доступно.
Имеются противопоказания! Необходима консультация специалиста!
Наш адрес: г. Ростов-на-Дону, ул. Варфоломеева, 239. Телефон: 8(863) показать
Пренатальный скрининг в группе компаний ЦИР (И. И. Гузов)
В Центре иммунологии и репродукции уже много лет успешно работает программа пренатального скрининга. Наших специалистов приглашают читать лекции на специализированных конференциях, в других клиниках. Наша лаборатория получает стабильно хорошие оценки в системе контроля качества. Специально обученные специалисты проводят расчет рисков.
В любой их наших клиник Вы можете сделать УЗИ при беременности, сдать анализы, проконсультироваться у врача-гинеколога.
Вы можете пройти расширенное экспертное УЗИ первого триместра беременности, а также проконсультироваться у врача-генетика.
Подробнее о программе пренатального скрининга в ЦИР узнайте по телефону (495) 514-00-11.
Содержание
Что такое пренатальная диагностика?
Слово «пренатальный» означает «дородовый». Поэтому термин «пренатальная диагностика» означает любые исследования, позволяющие уточнить состояние внутриутробного плода. Поскольку жизнь человека начинается с момента зачатия, различные проблемы со здоровьем могут быть не только после рождения, но и до рождения. Проблемы могут быть разными:
- довольно безобидными, с которыми плод может справиться сам,
- более серьезными, когда своевременная медицинская помощь сохранит здоровье и жизнь внутриутробного пациента,
- достаточно тяжелыми, с которыми современная медицина справиться не может.
Для выяснения состояния здоровья внутриутробного плода используются методы пренатальной диагностики, к которым относятся ультразвуковое исследование, кардиотокография, различные биохимические исследования и пр. Все эти методы имеют разные возможности и ограничения. Некоторые методы вполне безопасны, как, например, ультразвуковое исследование. Некоторые сопряжены с определенным риском для внутриутробного плода, например, амниоцентез (проба околоплодных вод) или биопсия ворсинок хориона.
Понятно, что методы пренатальной диагностики, сопряженные с риском осложнений беременности, должны применяться только в том случае, когда для их использования имеются веские показания. Для того, чтобы максимально сузить круг пациенток, нуждающихся в инвазивных (т. е. связанных с вмешательством в организм) методах пренатальной диагностики, используется выделение групп риска развития тех или иных проблем у внутриутробного плода.
Что такое группы риска?
Группами риска являются такие группы пациенток, среди которых вероятность обнаружения той или иной патологии беременности выше, чем во всей популяции (среди всех женщин данного региона). Существуют группы риска по развитию невынашивания беременности, гестоза (позднего токсикоза), различных осложнений в родах и т. д. Если женщина в результате обследования оказывается в группе риска по той или иной патологии, это не означает, что данная патология обязательно разовьется. Это означает только то, что у данной пациентки тот или иной вид патологии может возникнуть с большей вероятностью, чем у остальных женщин. Таким образом, группа риска не тождественна диагнозу. Женщина может находиться в группе риска, но никаких проблем в течение беременности может не быть. И необорот, женщина может не находиться в группе риска, но проблема у нее возникнуть может. Диагноз же означает то, что у данной пациентки уже обнаружено то или иное патологическое состояние.
Зачем нужны группы риска?
Знание того, что пациентка входит в ту или иную группу риска, помогает врачу правильно спланировать тактику ведения беременности и родов. Выделение групп риска позволяет оградить пациенток, не входящих в группы риска, от ненужных медицинских вмешательств, и наоборот, позволяет обосновать назначение тех или иных процедур или исследований пациенткам, входящим в группы риска.
Что такое скрининг?
Слово скрининг означает «просеивание». В медицине под скринингом понимают проведение простых и безопасных исследований большим группам населения с целью выделения групп риска развития той или иной патологии. Пренатальным скринингом называются исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности. Частным случаем пренатального скрининга является скрининг по выявлению групп риска развития врожденных пороков у плода. Скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена бо́льшая часть лиц с данным видом патологии.
Зачем нужен скрининг пороков развития плода?
Некоторые виды врожденных пороков у плода встречаются довольно часто, например, синдром Дауна (трисомия по 21-й паре хромосом или трисомия 21) – в одном случае на 600 – 800 новорожденных. Это заболевание, так же как и некоторые другие врожденные заболевания, возникает в момент зачатия или на самых ранних стадиях развития зародыша и с помощью инвазивных методов пренатальной диагностики (биопсии ворсин хориона и амниоцентеза) может быть диагностировано на достаточно ранних сроках беременности. Однако такие методы сопряжены с риском целого ряда осложнений беременности: выкидыша, развития конфликта по резус-фактору и группе крови, инфицирования плода, развития тугоухости у ребенка и т. д. В частности, риск развития выкидыша после таких исследований составляет 1:200. Поэтому эти исследования следует назначать только женщинам высоких групп риска. К группам риска относятся женщины старше 35 и особенно старше 40 лет, а также пациентки с рождением детей с пороками развития в прошлом. Однако дети с синдром Дауна могут родиться и у совсем молодых женщин. Методы скрининга – совершенно безопасные исследования, проводимые в определенные сроки беременности, – позволяют с очень большой степенью вероятности выявить группы женщин с риском синдрома Дауна, которым может быть показано проведение биопсии ворсин хориона или амниоцентеза. Женщины, не попавшие в группы риска, не нуждаются в проведении дополнительных инвазивных исследований. Обнаружение повышенного риска развития пороков развития плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
На какие виды врожденных пороков проводится скрининг?
В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода:
- Синдром Дауна (трисомия по двадцать первой паре хромосом)
- Синдром Эдвардса (трисомия по восемнадцатой паре)
- Дефекты нервной трубки (spina bifida и анэнцефалия)
- Риск трисомии по 13 хромосоме (синдром Патау)
- Триплоидия материнского происхождения
- Синдром Шерешевского-Тернера без водянки
- Синдрома Смита-Лемли-Опитца
- Синдром Корнели де Ланге
Какие виды исследований проводятся в рамках скрининга риска пороков развития у плода?
По видам исследований выделяют:
- Биохимический скрининг: анализ крови на различные показатели
- Ультразвуковой скрининг: выявление признаков аномалий развития с помощью УЗИ.
- Комбинированный скрининг: сочетание биохимического и ультразвукового скринингов.
Общей тенденцией в развиитии пренатального скрининга является желание получать достоверную информацию о риске развития тех или иных нарушений на как можно ранних сроках беременности. Оказалось, что комбинированный скрининг в конце первого триместра беременности (сроки 10–13 недель) позволяет приблизиться к эффективности классического биохимического скрининга второго триместра беременности.
Ультразвуковой скрининг, используемый для математической обработки рисков аномалий плода, проводится только 1 раз: в конце первого триместра беременности.
Что касается биохимического скрининга, то набор показателей будет различным в разные сроки беременности. В сроки беременности 10-13 недель проверяются следующие показатели:
- свободная β-субъединица хорионического гормона человека (св. β-ХГЧ)
- PAPP-A (pregnancy associated plasma protein A), связанный с беременностью плазменный протеин A
Расчет риска измерения аномалий плода, проведенный на основании измерения этих показателей, называется двойным биохимическим тестом первого триместра беременности.
С помощью двойного теста в I триместре рассчитываются риск обнаружения у плода синдрома Дауна (T21) и синдрома Эдвардса (T18), трисомии по 13 хромосоме (синдром Патау), триплоидии материнского происхождения, синдрома Шерешевского-Тернера без водянки. Риск дефектов нервной трубки с помощью двойного теста посчитать нельзя, поскольку ключевым показателем для определения этого риска является α-фетопротеин, который начинают определять только со второго триместра беременности.
Специальные компьютерные программы позволяют рассчитать комбинированный риск аномалий развития плода с учетом биохимических показателей, определяемых в двойном тесте первого триместра и результатов УЗИ, сделанного в сроки 10-13 недель беременности. Такой тест называется комбинированным с ТВП двойным тестом первого триместра беременности или тройным тестом первого триместра беременности. Результаты расчета рисков, полученные с помощью комбинированного двойного теста, гораздо точнее, чем расчеты риска только на основании биохимических показателей или только на основании УЗИ.
Если результаты теста в первом триместре указывают на группу риска хромосомных аномалий плода, для исключения диагноза хромосомных аномалий пациентке может быть проведена биопсия ворсин хориона.
В сроки беременности 14 — 20 недель по последней менструации (рекомендуемые сроки: 16-18 недель) определяются следующие биохимические показатели:
- Общий ХГЧ или свободная β-субъединица ХГЧ
- α-фетопротеин (АФП)
- Свободный (неконъюгированный) эстриол
- Ингибин А
По этим показателям рассчитываются следующие риски:
- синдрома Дауна (трисомии 21)
- синдрома Эдвардса (трисомии 18)
- дефектов нервной трубки (незаращение спиномозгового канала (spina bifida) и анэнцефалия).
- Риск трисомии по 13 хромосоме (синдром Патау)
- Триплоидия материнского происхождения
- Синдром Шерешевского-Тернера без водянки
- Синдрома Смита-Лемли-Опитца
- Синдром Корнели де Ланге
Такой тест называется четверным тестом второго триместра беременности или четверным биохимическим скринингом во втором триместре беременности. Усеченным вариантом теста является так называемый тройной или двойной тесты второго триместра, включающий в себя 2 или показателя: ХГЧ или свободная β-субъединица ХГЧ, АФП, свободный эстриол. Понятно, что точность двойного или двойного тестов II триместра ниже, чем точность четверного теста II триместра.
Еще одним вариантом биохимического пренатального скрининга является биохимический скрининг риска только дефектов нервной трубки во втором триместре беременности. При этом производится определение только одного биохимического маркера:
- α-фетопротеин
В какие сроки беременности проводится скрининг второго триместра?
В 14 – 20 недель беременности. Оптимальным сроком является 16 – 18 недель беременности.
Что такое четверной тест второго триместра беременности?
Основным вариантом биохимического скрининга второго триместра в ЦИР является так называемый четверной или квадрупл-тест, когда к определению трех вышеперечисленных показателей добавляется определение ингибина А.
Ультразвуковой скрининг в первом триместре беременности.
В первом триместре беременности главным размером, используемым при расчете рисков является ширина шейной прозрачности (англ. «nuchal translucency» (NT) », франц. «clarté nuchale»). В русском медицинском обиходе данный термин часто переводится как «воротниковое пространство» (ТВП) или «шейная складка». Шейная прозрачность, воротниковое пространство и шейная складка – полные синонимы, с которыми можно встретиться в разных медицинских текстах и обозначающие одно и то же.
Шейная прозрачность – определение
- Шейная прозрачность – это то, как выглядит при ультразвуковом исследовании скопление подкожной жидкости на задней поверхности шеи плода в первом триместре беременности
- Термин «шейная прозрачность» используется независимо от того, имеются ли в ней перегородки или от того, ограничена ли она шейной областью или окружает плод целиком
- Частота хромосомных и иных аномалий связана прежде всего с шириной прозрачности, а не с тем, как она выглядит в целом
- В течение второго триместра прозрачность обычно рассасывается, но в некоторых случаях может превращаться либо в шейный отек, либо в кистозные гигромы в сочетании или без сочетания с генерализованным отеком.
Измерение шейной прозрачности
Сроки беременности и копчико-теменной размер
Оптимальным сроком беременности для измерения ШП является срок от 11 недель до 13 недель 6 дней. Минимальный размер КТР – 45 мм, максимальный – 84 мм.
Имеются две причины для выбора срока в 11 недель в качестве самого раннего срока для измерения ШП:
- Скрининг требует возможности выполнения биопсии ворсин хориона до того срока, когда это исследование может осложняться отсечением конечностей плода.
- С другой стороны, многие грубые дефекты плода могут быть обнаружены только после 11 недель беременности.
- Постановка диагноза омфалоцеле возможна только после 12 недель.
- Диагностика анэнцефалии возможна только после 11 недель беременности, поскольку только с этого срока появляются ультразвуковые признаки окостенения черепа плода.
- Оценка четырехкамерности сердца и крупных сосудов возможна только после 10 недель беременности.
- Мочевой пузырь визуализируется у 50% здоровых плодов в 10 недель, у 80% – в 11 недель и у всех плодов – в 12 недель.
Изображение и измерение
Для измерении ШП ультразвуковой аппарат должен иметь высокое разрешение с функцией видео-петли и калибраторами, которые могут измерять размер с точностью до десятых долей миллиметра. ШП можно измерить с помощью абдоминального датчика в 95% случаев, в случаях, когда это невозможно выполнить, следует использовать влагалищный датчик.
При измерении ШП в картинку должны попадать только голова и верхняя часть грудной клетки плода. Увеличение должно быть максимальным, так что небольшое смещение маркеров дает изменение в измерении не более чем на 0,1 мм. При увеличении картинки, до или после фиксации изображения, важно уменьшить гейн. Это позволяет избежать ошибки измерения, когда маркер попадает в размытую область и тем самым размер ШП будет недооценен.
Должен быть получен хороший саггитальный срез, такого же качества, как при измерении КТР. Измерение должно производиться в нейтральном положении головки плода: разгибание головки может увеличивать значение ТВП на 0,6 мм, сгибание головки – уменьшать показатель на 0,4 мм.
Важно не спутать кожу плода и амнион, поскольку в эти сроки беременности оба образования выглядят как тонкие мембраны. При сомнении следует дождаться момента, когда плод сделает движение и отойдет от амниона. Альтернативным способом является попросить беременную покашлять или легонько постучать по брюшной стенке беременной.
Замеряется наибольшее перпендикулярное расстояние между внутренними контурами шейной прозрачности (см. рисунок ниже). Замеры проводятся трижды, для расчета используется наибольшее значение размера. В 5-10% случаев обнаруживается обвитие пуповины вокруг шейки плода, что может значительно затруднить измерение. В таких случаях используется 2 измерения: выше и ниже места обвития пуповины, для расчета рисков используется среднее значение этих двух измерений.
Стандарты ультразвукового сканирования в конце первого триместра беременности разрабатываются базирующейся в Англии организацией Fetal Medicine Foundation (FMF). В группе компаний ЦИР УЗИ проводится по протоколу FMF.
Дополнительные ультразвуковые признаки риска синдрома Дауна
В последнее время дополнительно к измерению ШП для диагностики синдрома Дауна в конце первого триместра беременности использутся следующие ультразвуковые признаки:
- Определение носовой кости. В конце первого триместра носовая кость не определяется с помощью УЗИ у 60–70% плодов с синдромом Дауна и только у 2% здоровых плодов.
- Оценка кровотока в аранциевом (венозном) протоке. Нарушения формы волны кровотока в аранциевом протоке обнаруживаются у 80% плодов с синдромом Дауна и только у 5% хромосомно нормальных плодов
- Уменьшение размеров верхнечелюстной кости
- Увеличение размеров мочевого пузыря (“мегацистит”)
- Умеренная тахикардия у плода
| Форма кровотока в аранциевом протоке при допплерометрии.
Вверху: норма; внизу: при трисомии 21 |
Не только синдром Дауна!
Во время УЗИ в конце первого триместра оценка контура плода поставляет выявить также следующие аномалии плода:
- Экзенцефалия – анэнцефалия
- Кистозная гигрома (отечность на уровне шеи и спины плода), более чем в половине случаев обусловлена хромосомными аномалиями
- Омфалоцеле и гастросхизис. Диагноз омфалоцеле может быть поставлен только после 12 недель беременности, поскольку до этого срока физиологическая пупочная грыжа, довольно часто обнаруживаемая, не имеет клинического значения
- Единственная пупочная артерия (в большом проценте случаев сочетается с хромосомными аномалиями у плода)
Каким образом рассчитываются риски?
Для вычисления рисков используется специальное программное обеспечение. Простое определение уровня показателей в крови недостаточно для того, чтобы решить, повышен риск аномалий развития, или нет. Программное обеспечение должно быть сертифицировано для использования с целью пренатального скрининга. На первом этапе компьютерного обсчета цифры показателей, полученные при лабораторной диагностике, переводятся в так называемые MoM (multiple of median, кратное медианы), характеризующие степень отклонения того или иного показателя от медианы. На следующем этапе расчета производится поправка MoM на различные факторы (масса тела женщины, расовая принадлежность, наличие некоторых заболеваний, курение, многоплодная беременность и т. д.). В результате получаются так называемые скорректированные MoM. На третьем этапе расчета скорректированные MoM используются для расчета рисков. Программное обеспечение специальным образом настраивается под используемые в лаборатории методы определения показателей и реактивы. Недопустимо рассчитывать риски с использованием анализов, сделанных в другой лаборатории. Наиболее точным расчет рисков аномалий плода бывает при использовании данных ультразвукового исследования, выполненного в 10-13 недель беременности.
Что такое MoM?
MoM – английская аббревиатура термина “multiple of median”, что в переводе означает “кратное медианы”. Это коэффициент, показывающий степень отклонения значения того или иного показателя пренатального скрининга от среднего значения для срока беременности (медианы). MoM расчитывается по следующей формуле:
MoM = [Значение показателя в сыворотке крови пациентки] / [Значение медианы показателя для срока беременности]
Поскольку значение показателя и медиана имеют одни и те же единицы измерения, значение MoM не имеет единиц измерения. Если значение MoM у пациентки близко к единице, то значение показателя близко к среднему в популяции, если выше единицы – выше среднего в популяции, если ниже единицы – ниже среднего в популяции. При врожденных пороках плода могут быть статистически значимые отклонения MoM маркеров. Однако в чистом виде MoM почти никогда не используются в расчете рисков аномалий плода. Дело в том, что при наличии целого ряда факторов, средние значения MoM отклоняются от средних в популяции. К таким факторам относятся масса тела пациентки, курение, расовая принадлежность, наступление беременности в результате ЭКО и др. Поэтому после получения значений MoM программа расчета рисков делает поправку на все эти факторы, в результате чего получается так называемое “скорригированное значение MoM”, которое и используется в формулах расчета рисков. Поэтому в бланках заключения по результатам анализа рядом с абсолютными значениями показателей указываются скорригированные значения MoM для каждого показателя.
Типичные профили MoM при патологии беременности
При различных аномалиях плода значения MoM сочетанно отклонены от нормы. Такие сочетания отклонений MoM называются профилями MoM при той или иной патологии. В таблицах ниже приведены типичные профили MoM при разных сроках беременности.
| Типичные профили MoM — Первый триместр | ||
| Аномалия | PAPP-A | Своб. β-ХГЧ |
| Тр.21 (синдром Дауна) | 0,41 | 1,98 |
| Тр.18 (Синдром Эдвардса) | 0,16 | 0,34 |
| Триплоидия типа I/II | 0,75/0,06 |
|
| Синдром Шерешевского-Тернера | 0,49 | 1,11 |
| Синдром Клайнфельтера | 0,88 | 1,07 |
| Типичные профили MoM — Второй триместр | ||||
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол | Ингибин A |
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 | 1,79 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 | 0,88 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 |
|
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 |
|
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 | 0,64-3,91 |
Показания к пренатальному скринингу I и II триместра на риск аномалий плода
В настоящее время пренатальный скрининг рекомендуется проводить всем беременным женщинам. Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический пренатальный скрининг всем беременным пациенткам во втором триместре беременности по двум показателям (АФП и ХГЧ).
Приказ № 457 от 28.12.2000 г. «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей»:
Важность проводить мониторинг врожденных заболеваний на постоянной основе в г.Москве рассматривается также в постановлении правительства Москвы об учреждении городской программы «Здоровье детей» на 2003-2005 годы.
Постановление Правительства Москвы от 23 июля 2002 г. № 572-ПП
С другой стороны, пренатальный скрининг должен быть сугубо добровольным делом. В большинстве западных стран обязанностью врача является информирование пациентки о возможности проведения таких исследований и о целях, возможностях и ограничениях пренатального скрининга. Сама пациентка решает, делать ей анализы, или нет. Такой же точки зрения придерживается и группа компаний ЦИР. Главной проблемой является то, что никакого лечения обнаруженных аномалий не существует. В случае подтверждения наличия аномалий супружеская пара становится перед выбором: прервать беременность или сохранить ее. Это нелегкий выбор.
Что такое синдром Эдвардса?
Это состояние, обусловленное наличием в кариотипе лишней 18-й хромосомы (трисомия 18). Синдром характеризуется грубыми физическими аномалиями и умственной отсталостью. Это летальное состояние: 50% больных детей умирают в первые 2 месяца жизни, 95% – в течение первого года жизни. Девочки поражаются в 3-4 раза чаще, чем мальчики. Частота в популяции колеблется от 1 случая на 6000 родов до 1 случая на 10000 родов (примерно в 10 раз реже, чем синдром Дауна).
Что такое свободная β-субъединица ХГЧ?
Молекулы ряда гормонов гипофиза и плаценты (тиреотропного гормона (ТТГ), фолликул-стимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и хорионического гормона человека (ХГЧ)) имеют сходную структуру и состоят из α и β-субъединиц. Альфа-субъединицы этих гормонов очень сходны и основные различия между гормонами заключаются в строении β-субъединиц. ЛГ и ХГЧ являются очень сходными не только по строению α-субъединиц, но и по строению β-субъединиц. Вот почему они являются гормонами с одинаковым действием. Во время беременности выработка ЛГ гипофизом падает практически до нуля, а концентрации ХГЧ очень высоки. Плацента вырабатывает очень большие количества ХГЧ, и хотя в основном этот гормон поступает в кровь в собранном виде (димерная молекула, состоящая из обеих субъединиц), в небольшом количестве в кровь поступает также свободная (не связанная с α-субъединицей) β-субъединица ХГЧ. Концентрация ее в крови во много раз меньше, чем концентрация общего ХГЧ, но этот показатель гораздо надежнее может указывать на риск проблем у внутриутробного плода на ранних сроках беременности. Определение свободной β-субъединицы ХГЧ в крови имеет значение также для диагностики трофобластической болезни (пузырного заноса и хорионэпителиомы), некоторых опухолей яичка у мужчин, мониторинге успеха процедур экстракорпорального оплодотворения.
Какой показатель: общий ХГЧ или свободная β-субъединица ХГЧ – предпочтительнее использовать в тройном тесте второго триместра?
Использование определения свободной β-субъединицы ХГЧ по сравнению с определением общего ХГЧ дает более точный расчет риска синдрома Дауна, однако в классических статистических расчетах риска синдрома Эдвардса в популяции использовалось определение уровня общего ХГЧ в крови матери. Для β-субъединицы ХГЧ таких расчетов не проводилось. Поэтому нужно делать выбор между более точным вычислением риска синдрома Дауна (в случае β-субъединицы) и возможностью вычисления риска синдрома Эдвардса (в случае общего ХГЧ). Напомним, что в первом триместре для вычисления риска синдрома Эдвардса используется толко свободная β-субъединицы ХГЧ, но не общий ХГЧ. Синдром Эдвардса характеризуется низкими цифрами всех 3-х показателей тройного теста, поэтому в подобных случаях можно сделать оба варианта тройного теста (с общим ХГЧ и со свободной β-субъединицей).
Что такое PAPP-A?
Ассоциированный с беременностью плазменный протеин A (pregnancy-associated plasma protein-A, PAPP-A) впервые был описан в 1974 г. в виде высокомолекулярной белковой фракции в сыворотке крови женщин на поздних сроках беременности. Оказалось, что это большой цинк-содержащий металогликопротеин с молекулярной массой около 800 кДа. Во время беременности PAPP-A вырабатывается синцитиотрофобластом (тканью, являющейся наружным слоем плаценты) и экстраворсинным цитотрофобластом (островками клеток плода в толще слизистой оболочки матки) и поступает в кровоток матери
Биологическое значение этого белка не до конца изучено. Было показано, что он связывает гепарин и является ингибитором эластазы гранулоцитов (фермента, индуцируемого при воспалении), поэтому предполагается, что PAPP-A модулирует иммунный ответ материнского организма и является одним из факторов, который обеспечивает развитие и выживание плаценты. Кроме того, было установлено, что он является протеазой, расщепляющей протеин 4, связывающий инсулиноподобный фактор роста. Существуют серьезные основания полагать, что PAPP-A является одним из факторов паракринной регуляции не только в плаценте, но и в некоторых других тканях, в частности в атеросклеротических бляшках. Предлагается использовать данный маркер как один из факторов риска ишемической болезни сердца.
Концентрации PAPP-A в крови матери постоянно увеличиваются с увеличением срока беременности. Наибольший рост этого показателя отмечается в конце беременности.
В течение последних 15 лет PAPP-A изучался в качестве одного из трех маркеров риска трисомии 21 (синдром Дауна) (вместе со свободной β-субъединицей ХГЧ и толщиной воротникового пространства). Оказалось, что уровень этого маркера в конце первого триместра беременности (8-14 недель) значительно снижен при наличии у плода трисомии 21 или трисомии 18 (синдром Эдвардса). Уникальностью этого показателя является то, что значимость его как маркера синдрома Дауна исчезает после 14 недель беременности. Во втором триместре уровни его в материнской крови при наличии у плода трисомии 21 не отличаются от таковых у беременных со здоровым плодом. Если рассматривать PAPP-A в качестве изолированного маркера риска синдрома Дауна в первом триместре беременности, наиболее значимым было бы его определение в сроки 8–9 недель. Однако свободная β-субъединица ХГЧ является стабильным маркером риска синдрома Дауна в сроки 10–18 недель, т. е. позже PAPP-A. Поэтому оптимальным сроком сдачи крови для двойного теста первого триместра беременности – 10–12 недель.
Комбинация измерения уровня PAPP-A с определением концентрации свободной β-субъединицы ХГЧ в крови и определением ТВП с помощью УЗИ в конце первого триместра беременности позволяет выявить до 90% женщин с риском развития синдрома Дауна в старшей возрастной группе (после 35 лет). Вероятность ложноположительных результатов при этом составляет около 5%.
Кроме пренатального скрининга риска синдрома Дауна и синдрома Эдвардса, в акушерстве определение PAPP-A используется также при следующих видах патологии:
- Угроза выкидыша и остановки развития беременности на малых сроках
- Синдром Корнелии де Ланж.
Диагностика риска остановки развития плода на малых сроках беременности явилось исторически первым клиническим приложением определения PAPP-A в сыворотке крови, предложенным в начале 1980-х годов. Было показано, что женщины с низкими уровнями PAPP-A на ранних сроках беременности попадают в группы риска последующей остановки развития беременности и тяжелых форм позднего токсикоза. Поэтому рекомендуется определение этого показателя в сроки 7–8 недель женщинам с тяжелыми осложнениями беременности в анамнезе.
Синдром Корнелии де Ланж – это редкая форма врожденных пороков развития плода, обнаруживаемая в 1 случае на 40 000 родов. Синдром характеризуется отставанием умственного и физического развития, пороками сердца и конечностей и характерными особенностями черт лица. Было показано, что при данном состоянии уровни PAPP-A в крови в сроки 20–35 недель значимо ниже нормы. Исследование группы Эйткена в 1999 г. показало, что данный маркер может использоваться для скрининга на синдром Корнелии де Ланж и во втором триместре беременности, поскольку уровни показателя у таких беременных в среднем были в 5 раз ниже нормы.
Реактивы, используемые для определения PAPP-A и свободной β-субъединицы ХГЧ, на порядок дороже реактивов, используемых для большинства гормональных показателей, что делает данный тест более дорогим исследованием по сравнению с определением большинства гормонов репродуктивной системы.
Что такое α-фетопротеин?
Это гликопротеин плода, вырабатываемый вначале в желточном мешке, а потом в печени и желудочно-кишечном тракте плода. Это транспортный белок в крови плода, связывающий целый ряд различных факторов (билирубин, жирные кислоты, стероидные гормоны). Это двойной регулятор роста внутриутробного плода. У взрослого человека никаких известных функций АФП не выполняет, хотя может повышаться в крови при заболеваниях печени (цирроз, гепатит) и при некоторых опухолях (гепатоклеточная карцинома и герминативная карцинома). В крови матери уровень АФП постепенно повышается с увеличением срока беременности и достигает максимума к 30 неделям. Уровень АФП в крови матери повышается при дефектах нервной трубки у плода и при многоплодной беременности, понижается – при синдроме Дауна и при синдроме Эдвардса.
Что такое свободный эстриол?
Эстриол синтезируется в плаценте из 16α-гидрокси-дегидроэпиантростерон-сульфата, поступающего со стороны плода. Главный источник предшественников эстриола – надпочечники плода. Эстриол является главным эстрогенным гормоном беременности и обеспечивает рост матки и подготовку молочных желез к лактации.
90% эстриола после 20 недель беременности образуются из ДЭА-С плода. Большой выход ДЭА-С из надпочечника плода связан с низкой активностью 3β-гидроксистероид-дегидрогеназы у плода. Протективным механизмом, защищающим плод от избытка андрогенной активности, является быстрая конъюгация стероидов с сульфатом. В сутки плод вырабатывает более 200 мг ДЭА-С в день, в 10 раз больше матери. В печени матери эстриол быстро подвергается конъюгации с кислотами, в основном с гиалуроновой кислотой, и таким образом инактивируется. Наиболее точным методом определения активности надпочечников плода является определение уровня свободного (неконъюгированного) эстриола.
Уровень свободного эстриола постепенно повышается по мере развития беременности и в третьем триместре беременности может использоваться для диагностики благополучия плода. При ухудшении состояния плода в третьем триместре беременности может наблюдаться резкое падение уровня свободного эстриола. Уровень свободного эстриола часто понижен при синдроме Дауна и при синдроме Эдвардса. Прием дексаметазона, преднизолона или метипреда при беременности подавляет функцию надпочечников плода, поэтому уровень свободного эстриола у таких пациенток часто снижается (снижение поступления эстриола со стороны плода). При приеме антибиотиков усиливается скорость конъюгации эстриола в печени матери и снижается обратное всасывание конъюгатов из кишечника, поэтому уровень эстриола тоже снижается, но уже за счет ускорения его инактивации в организме матери. Для точной интерпретации данных тройного теста очень важно, чтобы пациентка указала полный список лекарств, принимавшихся или принимаемых во время беременности с дозами и сроками приема.
Алгоритм проведения пренатального скрининга I и II триместра беременности.
1. Рассчитываем срок беременности, лучше после консультации с врачом или с помощью консультанта.
Скрининг I триместра имеет свои особенности. Он проводится в сроки 10 – 13 недель беременности и достаточно жестко ограничен по срокам. Если сдать кровь слишком рано или слишком поздно, если ошибиться в расчете сроков беременности на момент сдачи крови, точность расчета резко уменьшится. Сроки беременности в акушерстве обычно рассчитываются по первому дню последней менструации, хотя зачатие происходит в день овуляции, т. е. при 28-дневном цикле – через 2 недели после первого дня менструации. Поэтому сроки 10 – 13 недель по дню менструации соответствуют 8 – 11 неделям по зачатию.
Для вычисления срока беременности мы рекомендуем воспользоваться акушерским календарем, размещенном на нашем сайте. Сложности в расчете сроков беременности могут быть при нерегулярном менструальном цикле, при беременности, наступившей вскоре после родов, при цикле, более чем на неделю отклоняющегося от 28 дней. Поэтому лучше всего довериться профессионалам, и для расчета сроков беременности, проведения УЗИ и сдачи крови обратиться к врачу.
2. Делаем УЗИ.
Следующим этапом должно быть проведение УЗИ в сроки 10 – 13 недель беременности. Данные этого исследования будут использованы программой расчета рисков как в первом, так и во втором триместре. Начинать обследование нужно именно с УЗИ, поскольку в процессе исследования могут выявиться проблемы с развитием беременности (например, остановка или отставание в развитии), многоплодная беременность, будут достаточно точно рассчитаны сроки зачатия. Врач, проводящий УЗИ, поможет пациентке расчитать сроки сдачи крови для биохимического скрининга. Если УЗИ окажется сделанным слишком рано по срокам беременности, то, возможно, врач рекомендует повторить исследование спустя какое-то время.
Для расчета рисков будут использоваться следующие данные из заключения УЗИ: дата УЗИ, копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП) (английские сокращения соответственно CRL и NT), а также визуализация носовых костей.
3. Сдаем кровь.
Имея результаты УЗИ и зная точный срок беременности можно приходить для сдачи крови. Взятие крови для анализа на пренатальный скрининг в группе компаний ЦИР проводится ежедневно, включая выходные дни. В будние дни взятие крови проводится с 7:45 до 21:00, в выходные и праздничные дни: с 8:45 до 17:00. Взятие крови проводится через 3-4 часа после последнего приема пищи. Вы можете сдать скрининг срочно.
В сроки беременности 14 — 20 недель по последней менструации (рекомендуемые сроки: 16-18 недель) определяются следующие биохимические показатели:
- Общий ХГЧ или свободная β-субъединица ХГЧ
- α-фетопротеин (АФП)
- Свободный (неконъюгированный) эстриол
- Ингибин А
4. Получаем результат.
Теперь нужно получить результаты анализа. Сроки готовности результатов анализа пренатального скрининга в группе компаний ЦИР составляют один рабочий день (кроме четверного теста). Это означает, что анализы, сданные с понедельника по пятницу будут готовы в тот же день, а сданные с субботы по воскресенье – в понедельник.
Заключения по результатам исследования выдаются пациентке на русском языке.
Объяснения терминов и сокращений
| Дата отчета | Дата компьютерной обработки результатов |
| Срок беременности | Недели + дни |
| Дата УЗИ | Дата проведения УЗИ.
Обычно не совпадает с датой сдачи крови. |
| Плоды | Количество плодов. 1 – одноплодная беременность; 2 – двойня; 3 – тройня |
| ЭКО | Беременность наступила в результате ЭКО |
| КТР | Копчико-теменной размер, определенный во время УЗИ |
| MoM | Кратное медианы (multiple of median), степень отклонения результата от среднего для данного срока беременности |
| Скорр. MoM | Скорригированное MoM. Значение MoM после коррекции по массе тела, возрасту, расовой принадлежности, количеству плодов, наличию диабета, курению, лечению бесплодия методом ЭКО. |
| NT | Толщина воротникового пространства (nuchal translucency). Синоним: шейная складка. В различных вариантах отчетов могут приводиться либо абсолютные значения в мм, либо степень отклонения от медианы (MoM) |
| Возрастной риск | Среднестатистический риск для данной возрастной группы. Не учитываются никакие факторы, кроме возраста. |
| Tr. 21 | Трисомия 21, синдром Дауна |
| Tr. 18 | Трисомия 18, синдром Эдвардса |
| Биохимический риск | Риск аномалий плода после компьютерной обработки данных анализа крови без учета данных УЗИ |
| Комбинированный риск | Риск аномалий плода после компьютерной обработки данных анализа крови с учетом данных УЗИ. Наиболее точный показатель степени риска. |
| fb-HCG | Свободная β-субъединица ХГЧ |
| ДПМ | Дата последней менструации |
| AFP | α-фетопротеин |
| HCG | Общий ХГЧ (human chorionic gonadotropin) |
| uE3 | Свободный эстриол (unconjugated estriol) |
| +NT | Расчет проводился с учетом данных УЗИ |
| mIU/ml | мМЕ/мл |
| ng/ml | нг/мл |
| IU/ml | МЕ/мл |
6. Дополнительная информация.
Информация для пациентов: обратите внимание, что если Вы планируете пройти пренатальный скрининг в группе компаний ЦИР, то данные УЗИ, сделанного в других учреждениях, будут приниматься в расчет только в случае наличия специального договора группы компаний ЦИР с этими учреждениями.
Информация для врачей
Уважаемые коллеги! В соответствии с Приказом Минздрава № 457 и Постановлением Правительства Москвы № 572 группа компаний ЦИР оказывает услуги другим лечебным учреждениям по проведению пренатального скрининга на риск хромосомных аномалий. Вы можете пригласить наших сотрудников приехать к вам с лекцией по данной программе. Для направления пациентки на скрининг лечащий врач должен заполнить специальное направление. Пациентка может приехать для сдачи крови самостоятельно, но возможно и взятие крови в других учреждениях с последующей доставкой в нашу лабораторию, в том числе и нашим курьером. Если вы хотите получать результаты двойных, тройных и четверных тестов первого и второго триместров беременности, комбинированных с данными УЗИ, пациентка должна приехать к нам для УЗИ, либо мы должны подписать с вашим учреждением специальный договор и включить в программу ваших специалистов УЗИ, но только после выезда нашего эксперта по функциональной диагностике в ваше учреждение и ознакомления с качеством аппаратуры и квалификацией специалистов.
Если Вы или Ваше учреждение хотели бы сотрудничать с нами по программе пренатального скрининга, если Вас интересует дополнительная информация по данной программе, с нами можно связаться по многоканальному телефону в Москве (495) 514-00-11 или прислать нам сообщение по электронной почте.
Все
анализы для беременныхОбсуждения на форуме Здоровье женщины: вопросы и ответы
Теги: пренатальная диагностикаКак ортопед может помочь вам во время беременности
Беременность влияет на многие части тела женщины, поскольку ее организм приспосабливается к растущему внутри ребенка. Из-за естественного увеличения веса одна из самых частых жалоб каждой беременной женщины — боли в ногах.
Проблемы со стопами из-за беременности, скорее всего, будут ухудшаться по мере развития беременности. Однако при правильном уходе за ногами вы можете уменьшить или предотвратить боль в ногах во время беременности.
Ортопед может помочь вам чувствовать себя комфортнее во время беременности, объяснив, как правильно ухаживать за ногами и как можно скорее решив проблемы со стопами.Это поможет предотвратить дальнейшие осложнения.
Проблемы со стопами во время беременности
Вес, который женщина набирает в брюшной полости во время беременности, не только увеличивает давление на колени и ступни, но и меняет центр тяжести тела. Это влияет на устойчивость при ходьбе, при вставании из положения сидя и при сидении из положения стоя. Все эти действия заставляют ноги относительно неудобно выдерживать дополнительный вес.
Более того, гормон релаксин может вызвать отек ног женщины, что может привести к спазмам и боли в ногах.Подошвенный фасциит во время беременности также часто возникает у женщин из-за изменения веса, баланса и движений.
Правильный уход за ногами во время беременности
Ортопед даст вам советы и рекомендации по устранению проблем со стопами во время беременности. Ваш врач может посоветовать вам стараться держать ноги в приподнятом положении, чтобы предотвратить отек.
Дополнительная нагрузка на ноги во время беременности может также привести к образованию натоптышей и мозолей. Ортопед обработает натоптыши и мозоли, чтобы предотвратить инфекцию, которая может повлиять на вашу беременность.Лечение может включать прием лекарств и обрезку утолщенной кожи.
Ортопед также может посоветовать вам:
- Как правильно сидеть, чтобы не напрягаться
- Как избежать излишнего давления на нижние конечности
- Сон на левом боку для улучшения кровообращения
- Носить компрессионные чулки для облегчения кровообращения
- Выполнение регулярных упражнений для стоп
- Правильная гигиена и уход за ногами
Специальная обувь для беременных
Для беременной женщины нормально увеличивать размер даже в обуви.Правильная обувь оказывает огромное влияние на самочувствие ваших ног и ступней во время беременности. Правильная обувь для беременных состоит из удобной обуви с амортизацией, поддержкой пятки и стопы.
Избегайте ношения каблуков и ботинок во время беременности. Ваш ортопед объяснит, какие кроссовки и другую поддерживающую обувь лучше всего носить во время беременности.
Если вам трудно найти удобную обувь, ортопед может осмотреть ваши ступни и предоставить вам индивидуальные ортопедические стельки для использования во время беременности.
Надежные ортопеды в Цинциннати
Наши опытные ортопеды из центра Cincinnati Foot & Ankle Care уже более двух десятилетий предоставляют комплексную ортопедическую помощь в районе Большого Цинциннати. Мы лечим любые проблемы со стопами и голеностопными суставами, от спортивных травм до возрастных проблем и болей в ногах, связанных с беременностью.
Чтобы получить консультацию, свяжитесь с нами сегодня по ближайшему к вам месту или запишитесь на прием онлайн. Мы с нетерпением ждем встречи с вами.
Легко избавиться от опухших ног у беременных: Ховард Робинс, DPM: Ортопед
Беременным женщинам с опухшими ногами не следует беспокоиться о том, что у них возникнут трудности с облегчением своего состояния, поскольку существуют различные доступные методы лечения, которые легко доступны и помогут уменьшить отек.Одна из основных причин опухших ног у беременных — это накопление соли в организме. Чтобы контролировать накопление солей, беременные женщины должны выпивать не менее 7-8 стаканов воды каждый день. Чтобы уменьшить отек, погрузите ноги в соленую воду или водный раствор с маслом перечной мяты или эвкалипта. Массаж стоп помогает улучшить кровообращение и кровоток в стопах, а также держать ступни в приподнятом положении.
Беременных женщин с опухшими стопами можно лечить с помощью множества различных доступных методов.Для получения дополнительной информации о других лекарствах от опухших ног во время беременности, поговорите с ортопедом доктором Ховардом Робинсом из Центра исцеления. Наш врач поможет вам со всеми проблемами, связанными с вашей стопой и лодыжкой, и ответит на любые связанные с вами вопросы.
Какие проблемы со стопами могут возникнуть во время беременности?
Одной из возможных проблем является чрезмерная пронация, которая возникает, когда свод стопы уплощается и имеет тенденцию скатываться внутрь. Это может вызвать боль и дискомфорт в пятках, когда вы идете или даже просто стоите, пытаясь поддержать ребенка.
Другая проблема — отек или опухоль конечностей. Это часто влияет на стопы во время беременности, но чаще возникает на более поздних сроках.
Как сохранить здоровье ног во время беременности?
- Ношение ортопедических изделий может обеспечить дополнительную поддержку ступням и помочь равномерно распределить вес
- Сведите к минимуму время, затрачиваемое на ходьбу босиком
- Носите обувь с хорошей поддержкой свода стопы
- Носите обувь, которая обеспечивает хорошее кровообращение в ногах
- Поднимите ступни при отеке
- Помассируйте ступни
- Регулярно выполняйте легкие упражнения, например ходьбу, для улучшения кровообращения в ступнях
Если у вас есть какие-либо вопросы, обращайтесь в наш офис по адресу в Нью-Йорке, штат Нью-Йорк.Мы предлагаем новейшие технологии диагностики и лечения для всех ваших потребностей в уходе за ногами.
Подробнее о беременности и здоровье стоп
Беременность Боль в ногах | Bethesda MD
Беременность сопровождается множеством изменений в организме женщины: одни вызывают временный дискомфорт, а другие могут иметь длительные последствия. Если вы испытываете боль в ногах во время беременности в Besthesda, MD, вам не нужно просто терпеть это какое-то время. Важно обратиться к доктору Россу, вашему любимому ортопеду из Bethesda, доктору медицины, чтобы исправить любые проблемы со структурой вашей стопы и убедиться, что вы не испытываете боли.
Многие из моих пациенток впервые посещают наш подиатрический кабинет Bethesda во время беременности. Женщины могут испытывать множество различных проблем со стопами во время беременности из-за быстрых изменений в вашем теле. По мере того, как ваше тело растет, чтобы приспособиться к шишке ребенка, ваш центр тяжести может смещаться, вызывая проблемы с балансом или нагрузку на мышцы и связки. В Подиатрическом центре мы специализируемся на уходе за ногами женщин, поэтому мы можем быстро и точно найти первопричину вашей боли и найти решение.
Распространенные причины боли в ногах во время беременности
- Отекшие ноющие стопы
- Боль от тесной обуви
- Подошвенный фасциит, вызванный дисбалансом мышц по мере роста вашего ребенка
- Тендинит ахиллова сухожилия из-за чрезмерной пронации
Самая частая причина боли в ногах у женщин — это то, что можно исправить немедленно — обувь! Многие женщины Bethesda считают, что их рост размера обуви носит временный характер, и они все еще пытаются втиснуться в тесную неудобную обувь.Помните, что мы можем провести подробные измерения вашей стопы и сообщить вам, какой размер обуви вам следует носить для максимального комфорта. Вам не обязательно жить с болью в ногах во время беременности.
В Подиатрическом центре в Бетесде, штат Мэриленд, мы работаем для женщин до, во время и после беременности. Поскольку ваши ноги и ваш образ жизни меняются, позвольте нам сохранить ваше здоровье и комфорт. Не ждите, пока вы почувствуете боль, мы можем помочь предотвратить боль в ногах во время беременности или решить любые проблемы, которые могут вызвать дискомфорт.Если у вас есть вопросы, позвоните нам по телефону (301) 656-6055 или запишитесь на прием сегодня.
ОБРАТИТЕ ВНИМАНИЕ: ДАННАЯ ИНФОРМАЦИЯ НЕ ЯВЛЯЕТСЯ МЕДИЦИНСКОЙ КОНСУЛЬТАЦИЕЙ. ПРЕДОСТАВЛЯЕТСЯ ИСКЛЮЧИТЕЛЬНО ДЛЯ ОБРАЗОВАНИЯ. НАША ПРАКТИКА БУДЕТ РАДОСТЬ ОБСУЖДЕНИЯ ВАШИ УНИКАЛЬНЫЕ ОБСТОЯТЕЛЬСТВА И ПОТРЕБНОСТИ, КАК ОНИ ОТНОСИТСЯ К ЭТОЙ ТЕМЕ.
Доктор Пол Росс — Подиатрический центр
Любимый ортопед из Bethesda MD, специализирующийся на женской боли в ногах
Центр подиатрии лечит все медицинские и хирургические боли в ногах, лодыжках и пятках.Лицензированный Bethesda, врач-ортопед, доктор Пол Росс может помочь вам избавиться от боли в ногах во время беременности.
Ортопед, доктор Росс и наш офис подиатрической клиники Bethesda предлагают наиболее эффективную и современную, высококачественную подиатрическую помощь с улыбкой пациентам в нашем местном сообществе, в том числе: Bethesda MD, Arlington VA, Fairfax VA, Burke VA, Gaithersburg MD, Potomac MD, Rockville MD, Chevy Chase MD, Springfield VA, Woodbridge VA, Annandale VA, Silver Spring MD и Александрия VA.
Наслаждайтесь любимым делом без боли! Ваши ноги будут вам благодарны.
Как будущие матери могут облегчить боль в ногах: Стивен Н. Кляйн, DPM: ортопед
Во время беременности женщины нередко испытывают множество болей во всем теле. Среди этих жалоб — усталость, опухание и боль в ногах — частый и болезненный симптом, который испытывают будущие матери в течение девяти месяцев беременности.
Одной из наиболее частых проблем со стопами, возникающих во время беременности, является отек или отек, который возникает в результате чрезмерного скопления крови.Естественное увеличение веса и увеличение матки оказывает давление на вены, ведущие к ногам, что замедляет кровообращение и увеличивает задержку жидкости. Ноги и ступни могут опухать, что затрудняет обувь, а в некоторых случаях вызывает боль и дискомфорт. Небольшой отек во время беременности — это нормально и обычно проходит после родов. Женщинам следует обратить пристальное внимание на симптомы отека. Отек лица или внезапное появление отека могут быть признаком более серьезного состояния, называемого преэклампсией, о чем следует немедленно сообщить.
Еще одна неприятная проблема стопы, которая может возникнуть во время беременности, — это чрезмерная пронация (плоскостопие), которая возникает, когда свод человека сгибается под действием веса тела, что приводит к неправильному повороту стопы. Это состояние развивается, когда плотная полоса ткани в своде стопы, называемая подошвенной фасцией, напрягается и воспаляется из-за повышенного уплощения стопы. Чрезмерная пронация — обычное явление во время беременности из-за увеличения веса, которое нагружает ступни и приводит к сглаживанию свода стопы.Ходьба может стать очень болезненной, а женщины могут испытывать повышенный дискомфорт и нагрузку на ступни, икры и спину.
Существуют различные средства, которые помогают минимизировать и облегчить боль в ногах во время беременности.
- Делайте короткие перерывы в течение дня и поднимайте ступни, чтобы снять давление и снять отек.
- Пейте много воды.
- Носите мягкую, удобную обувь, в которой ногам будет достаточно места для движений.
- Носите бесшовные носки, не стесняющие кровообращение.
- Регулярно занимайтесь спортом или ходите, чтобы улучшить общее состояние здоровья.
- Часто вытягивайте ноги и не скрещивайте ноги в сидячем положении.
- Чтобы предотвратить боль в сводах стопы, ежедневно растягивайтесь, не ходите босиком и носите поддерживающую обувь на низком каблуке.
Если боль в стопе не исчезнет, обратитесь к ортопеду. Мы будем работать с вами, чтобы найти лучшее лечение боли в ногах. Беременность и ожидаемое материнство должны быть приятным и приятным занятием. Понимание причин боли в ногах и изучение простых домашних средств могут помочь женщинам более комфортно шагать в течение этих особых девяти месяцев.
БОЛЬ В НОГАХ ВО ВРЕМЯ БЕРЕМЕННОСТИ: Эдди Дэвис, врач-ортопед
Существует ряд изменений, которые происходят в организме во время беременности, в том числе в стопе и лодыжке.
Происходят три изменения:
1) Увеличение веса во время беременности. Это может оказать большее давление на ступни.
2) Изменения в способе распределения веса. Вес переносится все ниже и вперед, то есть центр тяжести меняется. Это означает, что давление на свод стопы и подушечку стопы больше.Боль в своде стопы становится более частой в течение последних 3 месяцев беременности и до пары месяцев после родов.
3) Гормон релаксин отвечает за смягчение связок в тазу, так что кости таза могут раздвигаться и образовывать родовые пути. Релаксин также циркулирует по всему телу, смягчая другие связки, в том числе поддерживающие стопу. Нередко набирать от ½ до одного полного размера обуви из-за растяжения связок свода стопы. Этот процесс растяжения или распространения также может вызвать боль в пятке и своде стопы.Уровень релаксина может оставаться повышенным в течение нескольких месяцев после беременности.
Доктор Эд Дэвис, ортопед из Сан-Антонио, рекомендует следующие меры, которые можно предпринять, чтобы минимизировать влияние беременности на стопы:
- Постарайтесь не быть «босиком и беременным». Купите хорошие поддерживающие сандалии или сабо. Некоторые распространенные бренды включают сабо Dansko, сандалии Birkenstock, сандалии NAOT. Есть много похожих продуктов.
- Контролируйте чрезмерный отек ног с помощью подъема, поддерживающего шланга или даже массажа.Иногда мы назначаем устройства, называемые устройствами «прерывистого сжатия», если набухание чрезмерно.
- Поддерживайте умеренный уровень упражнений с низкой нагрузкой, исходя из того, что ваш акушер считает безопасным.
- Ходьба идеальна, но ходите в удобной обуви, избегая хлипкой спортивной обуви.
- Влияние веса и гормональных изменений на стопы можно свести к минимуму с помощью поддерживающих приспособлений для стоп, ортезов.
Если вы испытываете боль в ногах во время беременности, обратитесь к докторуЭд Дэвис, ортопед из Южного Техаса. Его офис удобно расположен в районе Стоун-Оук в Сан-Антонио, штат Техас.
Наш адрес: 109 Gallery Circle, Suite 119, Сан-Антонио, Техас 78258
Д-р Дэвис — специалист по стопе и голеностопному суставу и ортопед, обслуживающий область 78258 Сан-Антония. Позвоните нам, чтобы записаться на прием сегодня.
Судороги ног и ступней во время беременности
Беременные женщины часто испытывают боли в ногах, а обычное недомогание во время беременности может включать судороги в ногах.Они могут развиваться в результате укорочения икроножных мышц и вызывать сильную боль и дискомфорт. Дополнительные причины, по которым могут развиться судороги стоп, могут быть связаны с дефицитом витаминов или дисбалансом электролитов. Этот тип боли обычно возникает в третьем триместре и постепенно уменьшается после рождения ребенка. Облегчения можно добиться, если вытянуть пораженную ногу и повернуть ступню несколько раз по часовой стрелке и против часовой стрелки. Если вам нужна дополнительная информация о том, почему судороги ног могут возникать во время беременности и как их предотвратить, проконсультируйтесь с ортопедом.
Беременных женщин с опухшими стопами можно лечить с помощью множества различных доступных методов. Для получения дополнительной информации о других лекарствах от опухших ног во время беременности проконсультируйтесь с Фрэнком Генри, DPM из Виктории и Марбл-Фолс, штат Техас. Наш врач позаботится обо всех ваших потребностях в области стопы и лодыжки.
Какие проблемы со стопами могут возникнуть во время беременности?
Одной из проблем, которая может возникнуть, является гиперпронация, которая возникает, когда свод стопы становится плоским и имеет тенденцию скатываться внутрь.Это может вызвать боль и дискомфорт в пятках, когда вы идете или даже просто стоите, пытаясь поддержать ребенка.
Другая проблема — отек или опухоль конечностей. Это часто влияет на стопы во время беременности, но чаще возникает на более поздних сроках.
Как сохранить здоровье ног во время беременности?
- Ношение ортопедических изделий может обеспечить дополнительную поддержку ступням и помочь равномерно распределить вес
- Сведите к минимуму время, затрачиваемое на ходьбу босиком
- Носите обувь с хорошей поддержкой свода стопы
- Носите обувь, которая обеспечивает хорошее кровообращение в ногах
- Поднимите ступни при отеке
- Помассируйте ступни
- Регулярно выполняйте легкие упражнения, например ходьбу, для улучшения кровообращения в ступнях
Если у вас есть какие-либо вопросы, обращайтесь в наши офисы, расположенные в Виктории и Марбле. Водопад, Техас.Мы предлагаем новейшие диагностические и лечебные технологии для всех ваших потребностей в области стопы и голеностопного сустава.
Подробнее о беременности и здоровье стопыЧего могут ожидать ваши ноги, когда вы этого ожидаете — Дарлин Кандж, DPM, LLC
Если вы беременны, мы в Cange Podiatry, DPM PA, хотим поздравить вас! Вы, наверное, уже начали узнавать о многих изменениях, которые претерпит ваше тело в это чудесное время. Вы можете не осознавать, что беременность также повлияет на ваши ноги.Поддержание хорошего подиатрического здоровья во время беременности необходимо для безопасного вынашивания вас и вашего ребенка в это волнующее время. Ниже приведены некоторые аспекты, которые следует учитывать, и предложения, которые помогут сделать беременность более комфортной.
Плоскостопие — набор значительного веса за относительно короткий период времени является нормой для беременных. К сожалению, это может привести к чрезмерной нагрузке на свод стопы и ее сглаживанию. Люди с плоскостопием также часто испытывают боль в пятках.Обязательно выбирайте обувь с хорошей поддержкой свода стопы. Если вы испытываете боль, запишитесь на прием в наш офис в Глен Берни (410-684-5934) или в Элликотт-Сити (410-680-8357), чтобы наш ортопед, доктор Дарлин Кандж, осмотрел ваши ступни. В некоторых случаях педиатр может назначить ортопедическое устройство, чтобы обеспечить дополнительную поддержку и комфорт во время беременности.
Отеки — еще одна распространенная проблема, с которой сталкиваются беременные женщины, — это опухоль или отек ступней и лодыжек. Объем жидкости в вашем теле естественным образом увеличивается во время беременности, и, благодаря силе тяжести, большая часть жидкости скапливается в ваших нижних конечностях, вызывая болезненный отек.Хотя это звучит как противоположность того, что вам нужно, употребление большого количества воды на самом деле поможет избавить организм от лишней жидкости. В течение дня делайте перерывы, чтобы поднять ноги, и избегайте носков или чулок с тугими резинками.

