Как распознать обсессивно-компульсивное расстройство — Лайфхакер
7 марта 2021 Ликбез Здоровье
Существует грань, после которой стремление расставить всё по полочкам превращается в невроз.
Эту статью можно не только прочитать, но и послушать. Если вам так удобнее — включайте подкаст.
Быть контрол-фриком иногда полезно. Лучше пять раз удостовериться, что вы точно положили в сумку авиабилеты и загранпаспорта, чем позже в аэропорту обнаружить отсутствие необходимых документов.
Но у кого-то желание контролировать и перепроверять становится навязчивым. Причём настолько, что серьёзно портит жизнь. Человек буквально зацикливается на некоторых вещах. Например, не может выйти из дома, пока 20 раз не удостоверится, что утюг выключен. Или 10 раз не вымоет руки. Или, положим, не доведёт до блеска прихожую.
Такое поведение называют неврозом навязчивых состояний, или обсессивно-компульсивным расстройством (ОКР). При этом расстройстве человека регулярно посещают навязчивые тревожащие мысли (обсессии), от которых он пытается избавиться с помощью столь же навязчивых действий-ритуалов (компульсий).
По данным американского Национального института психического здоровья, ОКР страдают 1–2 человека из каждых 100. Только в США проблема затрагивает свыше двух миллионов граждан.
Распознать ту грань, где здоровая предусмотрительность или любовь к чистоте начинают превращаться в психическое расстройство, достаточно сложно. Но всё-таки можно — если не упустить некоторые характерные симптомы.
Как распознать обсессивно-компульсивное расстройство
Все люди, конечно, разные. Но навязчивые идеи чаще всего развиваются по нескольким однотипным сценариям. Вот они.
1. Страх перед микробами или грязью
Неконтролируемая страсть к гигиене — один из наиболее распространённых симптомов ОКР.
Люди с этим расстройством отчаянно боятся, что на их руках или теле поселятся болезнетворные микробы. Поэтому они моют руки по пять раз подряд. И повторяют процедуру каждый раз, когда приходится коснуться дверной ручки или трубки офисного телефона. Ну а необходимость пожать руку коллеге, обняться с другом при встрече или, положим, взяться за поручень в общественном транспорте и вовсе становится их личным кошмаром.
Ну а необходимость пожать руку коллеге, обняться с другом при встрече или, положим, взяться за поручень в общественном транспорте и вовсе становится их личным кошмаром.
2. Нездоровая страсть к уборке
Есть люди, дома у которых буквально блестят. Это аккуратисты. А вот если у вас всё чисто и гости ходят по квартире, как по музею, но вы всё равно недовольны и испытываете непреодолимое желание снова и снова натирать зеркала и надраивать пол в прихожей, речь может идти о нём — обсессивно-компульсивном расстройстве.
3. Потребность, чтобы всё было расставлено по полочкам (буквально)
Чашка, оставшаяся на столе, а не занявшая отведенное ей место на кухонной полке, может вызвать у человека с ОКР натуральную истерику. Его бесят любые вещи, которые, на его взгляд, оказываются не там, где должны. Тапки непременно обязаны стоять на подставке для обуви, программка — лежать под телевизором, и даже кошка — сидеть в своей корзинке. Человек может нервничать даже в том случае, если вещь расположена не под тем углом.
Кто-то может назвать такое поведение доведённой до перфекционизма страстью к порядку. Но нет — это тоже признак обсессивно-компульсивного расстройства.
4. Чрезмерная неуверенность в себе
Многие люди переживают о том, как они выглядят, правильно ли поступают и что подумают о них окружающие. Это не проблема (точнее, не самая страшная из них).
Проблемой такие переживания становятся, когда человек не может удержать их внутри.
Он без конца интересуется: точно ли идут ему эти джинсы? Не размазалась ли тушь? А не выглядит ли он слишком толстым в этом платье? Правильно ли он исполняет поставленную задачу? А сейчас? А теперь? И вот тут он тоже не ошибся?
Невротик физически нуждается в постоянном поощрении или заверениях от других, что с ним всё в порядке. Это и выдаёт обсессивно-компульсивное расстройство.
5. Необходимость постоянно всё перепроверять
Стандартные примеры — якобы невыключенный утюг или непогашенный свет, ради которых человек может возвращаться домой по два-три раза. Сюда же — потребность десяток раз подёргать дверную ручку, даже если вы только что заперли дверь на замок и засов. Или, например, регулярно перепроверять, точно ли электронное письмо ушло адресату.
Сюда же — потребность десяток раз подёргать дверную ручку, даже если вы только что заперли дверь на замок и засов. Или, например, регулярно перепроверять, точно ли электронное письмо ушло адресату.
6. Навязчивый счёт
Пытаясь сосредоточиться на чём-то, многие считают про себя. Например, шепчут: «Раз, два, три — поехали». Это нормально.
Но если человек подсчитывает самые неожиданные вещи — положим, число деревьев, мимо которых проезжает трамвай, или количество зелёных горошинок в принесённом салате, это уже повод насторожиться. Ещё хуже, если результаты подсчётов тревожат («В салате 13 горошин, официант явно хочет навести на меня порчу!») и заставляют выполнять какие-то действия (например, достать из салата и выбросить одну горошину). Такое поведение — уже немножко за гранью нормальности, да.
7. Выстраивание жизни по чётким ритуалам
Может, вы раскладываете носки в ящике строго по цветам. Или за обедом едите продукты по алфавиту: выпиваете из супа сначала бульон (буква «Б»), затем употребляете лапшу (Л), мясо (М) и только после этого — варёное яйцо (Я — последняя буква алфавита). Или ходите на работу единственным, строго определённым маршрутом. Шаг влево, шаг вправо — и у вас уже паника пополам с уверенностью, что день пройдёт «не так».
Или ходите на работу единственным, строго определённым маршрутом. Шаг влево, шаг вправо — и у вас уже паника пополам с уверенностью, что день пройдёт «не так».
Если в вашей жизни есть любой, даже самый безобидный ритуал, отступление от которого вызывает тревогу, это может быть признаком ОКР.
8. Накопительство вещей
Здоровое поведение — избавляться от одежды, мебели или техники, которые пришли в очевидную негодность.
Нездоровое — думать: «Да пусть полежит (постоит), а вдруг однажды ещё пригодится». Причём делать так раз 100, а то и 200, пока дом не превратится в склад старых вещей. Неудобно, зато спокойно. И вполне вписывается в симптоматику ОКР.
9. Зацикленность на отношениях
Расставание с любимым человеком, ссора с другом, конфликт с начальством. Это неприятные, но вполне обычные ситуации. Переживать, пытаться понять, что именно привело к разрыву или скандалу, делать выводы приходится каждому. Но если переживания и самоедство длятся годами, стоит обратиться за помощью.
Что делать, если вы подозреваете обсессивно-компульсивное расстройство
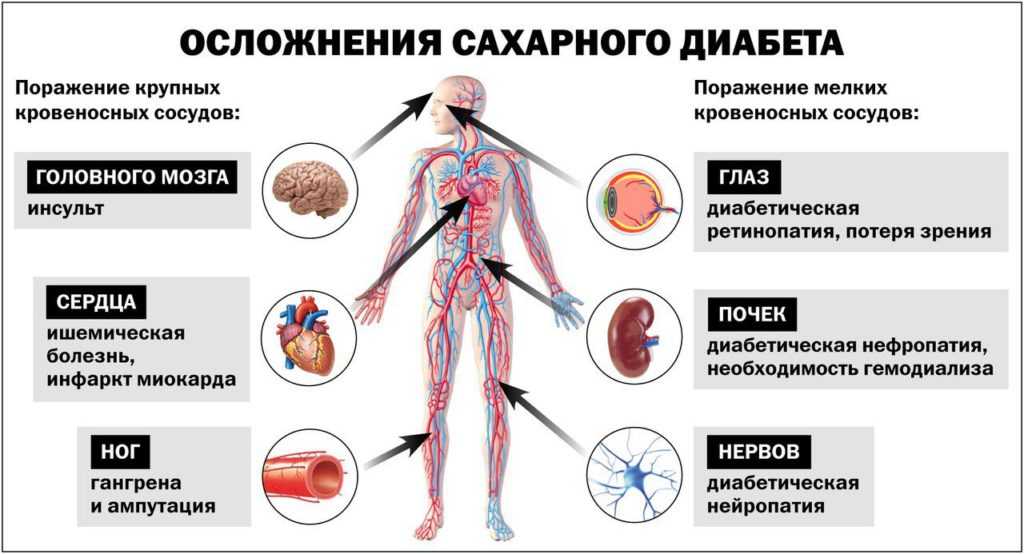
Наилучший вариант — обратиться к психотерапевту. Специалист поможет разобраться, действительно ли речь идёт об ОКР. Возможно, он предложит вам сдать анализ крови: иногда чрезмерная тревожность бывает симптомом нарушений в работе щитовидной железы, и тут потребуется консультация эндокринолога.
Обсессивно-компульсивное расстройство, если оно подтвердится, корректируют с помощью психотерапии. Также врач может назначить антидепрессанты. Всё это поможет снизить уровень тревожности и избавиться от навязчивых мыслей и действий.
А вот надеяться на «само пройдёт» нельзя. Дело в том, что психические расстройства имеют обыкновение нарастать, усугубляться с возрастом. И это может привести к весьма неприятным последствиям. Эксперты американской исследовательской организации Mayo Clinic называют в их числе:
- контактный дерматит из-за слишком частого мытья рук;
- неспособность из-за тревожности ходить на работу или в иные общественные места;
- сложности в личных отношениях, невозможность создать или сохранить семью;
- общее снижение качества жизни;
- тягу к суициду.

В общем, обсессивно-компульсивное расстройство не та вещь, которую можно считать лишь особенностью характера. Его важно победить. Пока это психическое нарушение не испортило жизнь.
Читайте также 🙀👨⚕️😰
- Как обнаружить у себя психические заболевания
- 8 мифов о психическом здоровье, которые пора выбросить из головы
- Как распознать невроз и что с ним делать
- Что такое панические атаки и как с ними справиться
- 12 признаков тревожного расстройства
Оценка комплексного лечения ограниченной склеродермии с применением препарата Тимодепрессин® и ФДТ uMEDp
ГлавнаяСтатьи Оценка комплексного лечения ограниченной склеродермии с применением препарата Тимодепрессин® и ФДТ
Исследования
«ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Дерматовенерология и косметология» №2
Дерматовенерология и косметология» №2
- Аннотация
- Статья
- Ссылки
- КЛЮЧЕВЫЕ СЛОВА: ограниченная склеродермия, фотодинамическая терапия, фотосенсибилизатор, Тимодепрессин, Фотосенс
Проведено исследование эффективности препарата Тимодепрессин® и фотодинамической терапии с фотосенсибилизатором Фотосенс при ограниченной склеродермии. Показано, что присоединение названных методов к стандартному лечению повышает эффективность терапии, что проявляется в существенной положительной клинической динамике и снижении оценки тяжести изменений кожи по m-Rodnan более чем на 70%.
Введение
Ограниченная склеродермия (ОСД) – это хроническое заболевание, характеризующееся очаговыми воспалительно-склеротическими изменениями кожи и подлежащих тканей без вовлечения в патологический процесс внутренних органов. Развивающиеся поражения могут значительно снижать качество жизни больных, а в ряде случаев приводить к ограничению трудоспособности и инвалидизации. Согласно результатам анализа показателей инвалидности вследствие заболеваний кожи за 2002–2006 гг., представленных кожно-венерологическими учреждениями из 7 произвольно выбранных регионов РФ, преимущественно Урала, Сибири и Дальнего Востока, удельный вес в структуре причин инвалидности по склеродермии у взрослых составляет 2,5%, у детей – 2,4% [1]. Ограниченной склеродермией, равно как и системной, чаще болеют лица женского пола. Например, девочки болеют более чем в 3 раза чаще мальчиков. Женщины в возрасте 40–55 лет составляют 75% больных склеродермией [2].
Склеродермия рассматривается как аутоиммунное заболевание, при котором аутоантигены взаимодействуют с лимфоидными клетками. Т-хелперы, активированные экзо- или эндогенными факторами, продуцируют лимфокины, стимулирующие фибробласты [3]. Повышенный синтез коллагеновых белков фибробластами, обеспечивая постоянно высокий уровень антигенной стимуляции, создает фон, на котором при генетической предрасположенности возникают аутоиммунные реакции [4]. Образуется порочный круг: взаимная активация лимфоидных и коллагенсинтезирующих клеток приводит к прогрессированию фиброза. Это подтверждается современными методами иммуногистохимии [5–9].
Т-хелперы, активированные экзо- или эндогенными факторами, продуцируют лимфокины, стимулирующие фибробласты [3]. Повышенный синтез коллагеновых белков фибробластами, обеспечивая постоянно высокий уровень антигенной стимуляции, создает фон, на котором при генетической предрасположенности возникают аутоиммунные реакции [4]. Образуется порочный круг: взаимная активация лимфоидных и коллагенсинтезирующих клеток приводит к прогрессированию фиброза. Это подтверждается современными методами иммуногистохимии [5–9].
Среди клинических форм ОСД наиболее распространена бляшечная. Реже встречаются полосовидная (линейная) склеродермия, обычно у детей, лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша), идиопатическая атрофодермия Пазини – Пьерини, прогрессирующая гемиатрофия лица, или синдром Парри – Ромберга.
Основная цель терапии ОСД – замедлить прогрессирование болезни, стабилизировать процесс, а затем добиться регресса клинической картины. Лечение ОСД длительное, многокурсовое, многокомпонентное, включающее повторные курсы стандартной терапии (пенициллин, ангиопротекторы, ферменты и др.). При активном процессе количество курсов должно быть не менее 6 с интервалом 1–2 месяца. Если процесс удалось стабилизировать, интервал между курсами увеличивается до 4 месяцев. При остаточных клинических проявлениях и в целях профилактики терапия проводится 2–3 раза в год препаратами, улучшающими микроциркуляцию [10]. В топической терапии ОСД обычно используются следующие средства: гепариновая мазь, Гепароид Зентива, гели с троксерутином, Бутадион. Препаратами выбора для топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза. Традиционным считается и физиотерапевтическое лечение ограниченной склеродермии. При ОСД применяют магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию, ультрафонофорез на очаги [2].
Лечение ОСД длительное, многокурсовое, многокомпонентное, включающее повторные курсы стандартной терапии (пенициллин, ангиопротекторы, ферменты и др.). При активном процессе количество курсов должно быть не менее 6 с интервалом 1–2 месяца. Если процесс удалось стабилизировать, интервал между курсами увеличивается до 4 месяцев. При остаточных клинических проявлениях и в целях профилактики терапия проводится 2–3 раза в год препаратами, улучшающими микроциркуляцию [10]. В топической терапии ОСД обычно используются следующие средства: гепариновая мазь, Гепароид Зентива, гели с троксерутином, Бутадион. Препаратами выбора для топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза. Традиционным считается и физиотерапевтическое лечение ограниченной склеродермии. При ОСД применяют магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию, ультрафонофорез на очаги [2].
С учетом аутоиммунного генеза заболевания в настоящее время к стандартной терапии присоединяют иммуносупрессивные препараты (глюкокортикостероиды, метотрексат, циклоспорин), ретиноиды, фотохимиотерапию. Однако, несмотря на интенсивное и длительное лечение, терапия ОСД не всегда успешна, к тому же нередко сопровождается побочными эффектами. В связи с этим остается актуальной разработка методов лечения ОСД, позволяющих достичь клинического выздоровления в короткие сроки.
Однако, несмотря на интенсивное и длительное лечение, терапия ОСД не всегда успешна, к тому же нередко сопровождается побочными эффектами. В связи с этим остается актуальной разработка методов лечения ОСД, позволяющих достичь клинического выздоровления в короткие сроки.
Перспективно применение мягкого иммуносупрессора – Тимодепрессина и фотодинамической терапии (ФДТ).
Тимодепрессин® – синтетический пептидный препарат отечественного производства; состоит из D-аминокислотных остатков глутаминовой кислоты и триптофана, соединенных гамма-пептидной связью; обладает иммунодепрессивным действием, применяется у взрослых, а также у детей с 2-летнего возраста.
ФДТ основана на системном или местном применении фотосенсибилизатора в сочетании со световым или лазерным излучением различной длины волны. Основу ФДТ составляют три компонента: фотосенсибилизатор, квант света и синглентный кислород. При взаимодействии молекул фотосенсибилизатора с квантом света запускается каскад фотохимических реакций, который приводит к синтезу синглентного кислорода [11]. Последний является наиболее энергетически активной формой кислорода, инициирует перекисное окисление липидов в мембранах клеток, что приводит к нарушению их целостности, высвобождению факторов воспаления и активации каскада комплемента и, как следствие, к повреждению и гибели органелл [12, 13].
Последний является наиболее энергетически активной формой кислорода, инициирует перекисное окисление липидов в мембранах клеток, что приводит к нарушению их целостности, высвобождению факторов воспаления и активации каскада комплемента и, как следствие, к повреждению и гибели органелл [12, 13].
Фотохимические реакции ФДТ широко используются в терапии злокачественных опухолей в различных областях медицины. Успешной признается терапия рака шейки матки на ранних стадиях, рака мочевого пузыря, рака гортани и др. [14].
Цель и дизайн исследования
Целью исследования стала оценка эффективности препарата Тимодепрессин® и ФДТ с фотосенсибилизатором Фотосенс при лечении ОСД.
Под наблюдением находилось 32 больных ОСД (24 женщины и 8 мужчин) в возрасте 30–65 лет.
Больные поступили на повторный 3–4-й курс стандартного лечения. Несмотря на проведенную терапию, кожа в очагах оставалась отечной, сохранялся периферический венчик гиперемии, что свидетельствовало об отсутствии полного разрешения процесса. Высокие показатели оценки тяжести изменений кожи по m-Rodnan (модифицированная шкала оценки изменений кожи Rodnan) подтверждали это.
Высокие показатели оценки тяжести изменений кожи по m-Rodnan (модифицированная шкала оценки изменений кожи Rodnan) подтверждали это.
Пациенты были разделены на 3 группы, сопоставимые по клиническому течению заболевания.
Больным 1-й группы (n = 12) к стандартной терапии (инъекции пенициллина, Актовегина, Лидазы и наружно гепариновая мазь или Солкосерил) добавляли препарат Тимодепрессин® по 2 мл в/м № 5, затем по 1 мл в/м № 10 и сеансы ФДТ с фотосенсибилизатором Фотосенс (30 минут аппликация на очаги препарата Фотосенс на вазелиновой основе и 30 минут облучение под лампой с длиной волны 675 нм). Больным 2-й группы (n = 10) наряду со стандартной терапией назначался препарат Тимодепрессин® по указанной выше схеме. Пациенты 3-й (контрольной) группы (n = 10) получали только стандартную терапию (пенициллин, Актовегин, Лидазу, наружно гепариновую мазь или Солкосерил).
Результаты
У больных 1-й группы, получавших комплексное лечение препаратом Тимодепресин® и ФДТ с препаратом Фотосенс, установлено разрешение свежих патологических очагов с почти полным исчезновением отека (изменение оценки по m-Rodnan с 1,8 до 0,3 балла) и воспалительного венчика (с 1,9 до 0,1 балла).
У больных 2-й группы, получавших лечение Тимодепрессином, также отмечалась положительная динамика. Часть очагов разрешилась остаточной гиперпигментацией. На остальных очагах наблюдалось уменьшение отека кожи (изменение оценки по m-Rodnan с 1,5 до 0,5 балла) и выраженности периферического венчика (с 1,7 до 0,7 балла).
У пациентов 3-й группы, получавших стандартную терапию, выраженной положительной динамики не было. Отек кожи и периферический венчик в очагах поражения сохранялись. Оценка m-Rodnan для отека и гиперемический венчик в очагах существенно не изменялись (с 1,6 до 1,3 балла и с 1,8 до 1,5 балла соответственно).
Таким образом, стандартная терапия не позволила достичь полного разрешения процесса. Присоединение к стандартному лечению ФДТ с препаратом Фотосенс и инъекций препарата Тимодепрессин® повышало эффективность терапии, что выражалось существенной положительной клинической динамикой и снижением оценки тяжести кожных изменений m-Rodnan более чем на 70%.
- КЛЮЧЕВЫЕ СЛОВА: ограниченная склеродермия, фотодинамическая терапия, фотосенсибилизатор, Тимодепрессин, Фотосенс
Подпишитесь на нашу рассылку
Авиационная и космическая медицинаАкушерство и гинекологияАллергология и иммунологияАнестезиология-реаниматологияБактериологияВирусологияВодолазная медицинаГастроэнтерологияГематологияГенетикаГериатрияГигиена детей и подростковГигиена питанияГигиена трудаГигиеническое воспитаниеДезинфектологияДерматовенерологияДетская кардиологияДетская онкологияДетская онкология-гематология Детская урология-андрологияДетская хирургияДетская эндокринологияДиетологияИнфекционные болезниКардиологияКлиническая лабораторная диагностикаКлиническая фармакологияКолопроктологияКоммунальная гигиенаКосметологияЛабораторная генетикаЛечебная физкультура и спортивная медицинаЛечебное дело Мануальная терапияМедико-профилактическое делоМедико-социальная экспертизаМедицинская кибернетика Медицинская микробиология Медицинская биофизика Медицинская биохимияНеврологияНейрохирургияНеонатологияНефрологияОбщая врачебная практика (семейная медицина)Общая гигиенаОнкологияОрганизация здравоохранения и общественное здоровьеОртодонтияОстеопатияОториноларингологияОфтальмологияПаразитологияПатологическая анатомияПедиатрияПластическая хирургияПрофпатологияПсихиатрияПсихиатрия-наркологияПсихотерапияПульмонологияРадиационная гигиенаРадиологияРадиотерапияРевматологияРентгенологияРентгенэндоваскулярные диагностика и лечениеРефлексотерапияСанитарно-гигиенические лабораторные исследованияСексологияСердечно-сосудистая хирургияСестринское дело Скорая медицинская помощьСоциальная гигиена и организация госсанэпидслужбыСтоматология детскаяСтоматология общей практикиСтоматология ортопедическаяСтоматология терапевтическаяСтоматология хирургическаяСудебно-медицинская экспертизаСудебно-психиатрическая экспертизаСурдология-оториноларингологияТерапияТоксикологияТоракальная хирургияТравматология и ортопедияТрансфузиологияУльтразвуковая диагностикаУправление и экономика фармацииУправление сестринской деятельностьюУрологияФармацевтическая технологияФармацевтическая химия и фармакогнозияФармацияФизиотерапияФизическая и реабилитационная медицинаФтизиатрияФункциональная диагностикаХирургияЧелюстно-лицевая хирургияЭндокринологияЭндоскопияЭпидемиология
Мы присылаем новости только по вашей специальности
1. Введение Ограниченная склеродермия (ОСД) – это хроническое заболевание, характеризующееся очаговыми воспалительно-склеротическими изменениями кожи и подлежащих тканей без вовлечения в патологический процесс внутренних органов. Развивающиеся поражения могут значительно снижать качество жизни больных, а в ряде случаев приводить к ограничению трудоспособности и инвалидизации. Согласно результатам анализа показателей инвалидности вследствие заболеваний кожи за 2002–2006 гг., представленных кожно-венерологическими учреждениями из 7 произвольно выбранных регионов РФ, преимущественно Урала, Сибири и Дальнего Востока, удельный вес в структуре причин инвалидности по склеродермии у взрослых составляет 2,5%, у детей – 2,4% [1]. Ограниченной склеродермией, равно как и системной, чаще болеют лица женского пола. Например, девочки болеют более чем в 3 раза чаще мальчиков. Женщины в возрасте 40–55 лет составляют 75% больных склеродермией [2]. Склеродермия рассматривается как аутоиммунное заболевание, при котором аутоантигены взаимодействуют с лимфоидными клетками.
Введение Ограниченная склеродермия (ОСД) – это хроническое заболевание, характеризующееся очаговыми воспалительно-склеротическими изменениями кожи и подлежащих тканей без вовлечения в патологический процесс внутренних органов. Развивающиеся поражения могут значительно снижать качество жизни больных, а в ряде случаев приводить к ограничению трудоспособности и инвалидизации. Согласно результатам анализа показателей инвалидности вследствие заболеваний кожи за 2002–2006 гг., представленных кожно-венерологическими учреждениями из 7 произвольно выбранных регионов РФ, преимущественно Урала, Сибири и Дальнего Востока, удельный вес в структуре причин инвалидности по склеродермии у взрослых составляет 2,5%, у детей – 2,4% [1]. Ограниченной склеродермией, равно как и системной, чаще болеют лица женского пола. Например, девочки болеют более чем в 3 раза чаще мальчиков. Женщины в возрасте 40–55 лет составляют 75% больных склеродермией [2]. Склеродермия рассматривается как аутоиммунное заболевание, при котором аутоантигены взаимодействуют с лимфоидными клетками. Т-хелперы, активированные экзо- или эндогенными факторами, продуцируют лимфокины, стимулирующие фибробласты [3]. Повышенный синтез коллагеновых белков фибробластами, обеспечивая постоянно высокий уровень антигенной стимуляции, создает фон, на котором при генетической предрасположенности возникают аутоиммунные реакции [4]. Образуется порочный круг: взаимная активация лимфоидных и коллагенсинтезирующих клеток приводит к прогрессированию фиброза. Это подтверждается современными методами иммуногистохимии [5–9]. Среди клинических форм ОСД наиболее распространена бляшечная. Реже встречаются полосовидная (линейная) склеродермия, обычно у детей, лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша), идиопатическая атрофодермия Пазини – Пьерини, прогрессирующая гемиатрофия лица, или синдром Парри – Ромберга. Основная цель терапии ОСД – замедлить прогрессирование болезни, стабилизировать процесс, а затем добиться регресса клинической картины. Лечение ОСД длительное, многокурсовое, многокомпонентное, включающее повторные курсы стандартной терапии (пенициллин, ангиопротекторы, ферменты и др.
Т-хелперы, активированные экзо- или эндогенными факторами, продуцируют лимфокины, стимулирующие фибробласты [3]. Повышенный синтез коллагеновых белков фибробластами, обеспечивая постоянно высокий уровень антигенной стимуляции, создает фон, на котором при генетической предрасположенности возникают аутоиммунные реакции [4]. Образуется порочный круг: взаимная активация лимфоидных и коллагенсинтезирующих клеток приводит к прогрессированию фиброза. Это подтверждается современными методами иммуногистохимии [5–9]. Среди клинических форм ОСД наиболее распространена бляшечная. Реже встречаются полосовидная (линейная) склеродермия, обычно у детей, лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша), идиопатическая атрофодермия Пазини – Пьерини, прогрессирующая гемиатрофия лица, или синдром Парри – Ромберга. Основная цель терапии ОСД – замедлить прогрессирование болезни, стабилизировать процесс, а затем добиться регресса клинической картины. Лечение ОСД длительное, многокурсовое, многокомпонентное, включающее повторные курсы стандартной терапии (пенициллин, ангиопротекторы, ферменты и др. ). При активном процессе количество курсов должно быть не менее 6 с интервалом 1–2 месяца. Если процесс удалось стабилизировать, интервал между курсами увеличивается до 4 месяцев. При остаточных клинических проявлениях и в целях профилактики терапия проводится 2–3 раза в год препаратами, улучшающими микроциркуляцию [10]. В топической терапии ОСД обычно используются следующие средства: гепариновая мазь, Гепароид Зентива, гели с троксерутином, Бутадион. Препаратами выбора для топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза. Традиционным считается и физиотерапевтическое лечение ограниченной склеродермии. При ОСД применяют магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию, ультрафонофорез на очаги [2]. С учетом аутоиммунного генеза заболевания в настоящее время к стандартной терапии присоединяют иммуносупрессивные препараты (глюкокортикостероиды, метотрексат, циклоспорин), ретиноиды, фотохимиотерапию. Однако, несмотря на интенсивное и длительное лечение, терапия ОСД не всегда успешна, к тому же нередко сопровождается побочными эффектами.
). При активном процессе количество курсов должно быть не менее 6 с интервалом 1–2 месяца. Если процесс удалось стабилизировать, интервал между курсами увеличивается до 4 месяцев. При остаточных клинических проявлениях и в целях профилактики терапия проводится 2–3 раза в год препаратами, улучшающими микроциркуляцию [10]. В топической терапии ОСД обычно используются следующие средства: гепариновая мазь, Гепароид Зентива, гели с троксерутином, Бутадион. Препаратами выбора для топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза. Традиционным считается и физиотерапевтическое лечение ограниченной склеродермии. При ОСД применяют магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию, ультрафонофорез на очаги [2]. С учетом аутоиммунного генеза заболевания в настоящее время к стандартной терапии присоединяют иммуносупрессивные препараты (глюкокортикостероиды, метотрексат, циклоспорин), ретиноиды, фотохимиотерапию. Однако, несмотря на интенсивное и длительное лечение, терапия ОСД не всегда успешна, к тому же нередко сопровождается побочными эффектами. В связи с этим остается актуальной разработка методов лечения ОСД, позволяющих достичь клинического выздоровления в короткие сроки. Перспективно применение мягкого иммуносупрессора – Тимодепрессина и фотодинамической терапии (ФДТ). Тимодепрессин® – синтетический пептидный препарат отечественного производства; состоит из D-аминокислотных остатков глутаминовой кислоты и триптофана, соединенных гамма-пептидной связью; обладает иммунодепрессивным действием, применяется у взрослых, а также у детей с 2-летнего возраста. ФДТ основана на системном или местном применении фотосенсибилизатора в сочетании со световым или лазерным излучением различной длины волны. Основу ФДТ составляют три компонента: фотосенсибилизатор, квант света и синглентный кислород. При взаимодействии молекул фотосенсибилизатора с квантом света запускается каскад фотохимических реакций, который приводит к синтезу синглентного кислорода [11]. Последний является наиболее энергетически активной формой кислорода, инициирует перекисное окисление липидов в мембранах клеток, что приводит к нарушению их целостности, высвобождению факторов воспаления и активации каскада комплемента и, как следствие, к повреждению и гибели органелл [12, 13].
В связи с этим остается актуальной разработка методов лечения ОСД, позволяющих достичь клинического выздоровления в короткие сроки. Перспективно применение мягкого иммуносупрессора – Тимодепрессина и фотодинамической терапии (ФДТ). Тимодепрессин® – синтетический пептидный препарат отечественного производства; состоит из D-аминокислотных остатков глутаминовой кислоты и триптофана, соединенных гамма-пептидной связью; обладает иммунодепрессивным действием, применяется у взрослых, а также у детей с 2-летнего возраста. ФДТ основана на системном или местном применении фотосенсибилизатора в сочетании со световым или лазерным излучением различной длины волны. Основу ФДТ составляют три компонента: фотосенсибилизатор, квант света и синглентный кислород. При взаимодействии молекул фотосенсибилизатора с квантом света запускается каскад фотохимических реакций, который приводит к синтезу синглентного кислорода [11]. Последний является наиболее энергетически активной формой кислорода, инициирует перекисное окисление липидов в мембранах клеток, что приводит к нарушению их целостности, высвобождению факторов воспаления и активации каскада комплемента и, как следствие, к повреждению и гибели органелл [12, 13]. Фотохимические реакции ФДТ широко используются в терапии злокачественных опухолей в различных областях медицины. Успешной признается терапия рака шейки матки на ранних стадиях, рака мочевого пузыря, рака гортани и др. [14]. Цель и дизайн исследования Целью исследования стала оценка эффективности препарата Тимодепрессин® и ФДТ с фотосенсибилизатором Фотосенс при лечении ОСД. Под наблюдением находилось 32 больных ОСД (24 женщины и 8 мужчин) в возрасте 30–65 лет. Больные поступили на повторный 3–4-й курс стандартного лечения. Несмотря на проведенную терапию, кожа в очагах оставалась отечной, сохранялся периферический венчик гиперемии, что свидетельствовало об отсутствии полного разрешения процесса. Высокие показатели оценки тяжести изменений кожи по m-Rodnan (модифицированная шкала оценки изменений кожи Rodnan) подтверждали это. Пациенты были разделены на 3 группы, сопоставимые по клиническому течению заболевания. Больным 1-й группы (n = 12) к стандартной терапии (инъекции пенициллина, Актовегина, Лидазы и наружно гепариновая мазь или Солкосерил) добавляли препарат Тимодепрессин® по 2 мл в/м № 5, затем по 1 мл в/м № 10 и сеансы ФДТ с фотосенсибилизатором Фотосенс (30 минут аппликация на очаги препарата Фотосенс на вазелиновой основе и 30 минут облучение под лампой с длиной волны 675 нм).
Фотохимические реакции ФДТ широко используются в терапии злокачественных опухолей в различных областях медицины. Успешной признается терапия рака шейки матки на ранних стадиях, рака мочевого пузыря, рака гортани и др. [14]. Цель и дизайн исследования Целью исследования стала оценка эффективности препарата Тимодепрессин® и ФДТ с фотосенсибилизатором Фотосенс при лечении ОСД. Под наблюдением находилось 32 больных ОСД (24 женщины и 8 мужчин) в возрасте 30–65 лет. Больные поступили на повторный 3–4-й курс стандартного лечения. Несмотря на проведенную терапию, кожа в очагах оставалась отечной, сохранялся периферический венчик гиперемии, что свидетельствовало об отсутствии полного разрешения процесса. Высокие показатели оценки тяжести изменений кожи по m-Rodnan (модифицированная шкала оценки изменений кожи Rodnan) подтверждали это. Пациенты были разделены на 3 группы, сопоставимые по клиническому течению заболевания. Больным 1-й группы (n = 12) к стандартной терапии (инъекции пенициллина, Актовегина, Лидазы и наружно гепариновая мазь или Солкосерил) добавляли препарат Тимодепрессин® по 2 мл в/м № 5, затем по 1 мл в/м № 10 и сеансы ФДТ с фотосенсибилизатором Фотосенс (30 минут аппликация на очаги препарата Фотосенс на вазелиновой основе и 30 минут облучение под лампой с длиной волны 675 нм). Больным 2-й группы (n = 10) наряду со стандартной терапией назначался препарат Тимодепрессин® по указанной выше схеме. Пациенты 3-й (контрольной) группы (n = 10) получали только стандартную терапию (пенициллин, Актовегин, Лидазу, наружно гепариновую мазь или Солкосерил). Результаты У больных 1-й группы, получавших комплексное лечение препаратом Тимодепресин® и ФДТ с препаратом Фотосенс, установлено разрешение свежих патологических очагов с почти полным исчезновением отека (изменение оценки по m-Rodnan с 1,8 до 0,3 балла) и воспалительного венчика (с 1,9 до 0,1 балла). У больных 2-й группы, получавших лечение Тимодепрессином, также отмечалась положительная динамика. Часть очагов разрешилась остаточной гиперпигментацией. На остальных очагах наблюдалось уменьшение отека кожи (изменение оценки по m-Rodnan с 1,5 до 0,5 балла) и выраженности периферического венчика (с 1,7 до 0,7 балла). У пациентов 3-й группы, получавших стандартную терапию, выраженной положительной динамики не было. Отек кожи и периферический венчик в очагах поражения сохранялись.
Больным 2-й группы (n = 10) наряду со стандартной терапией назначался препарат Тимодепрессин® по указанной выше схеме. Пациенты 3-й (контрольной) группы (n = 10) получали только стандартную терапию (пенициллин, Актовегин, Лидазу, наружно гепариновую мазь или Солкосерил). Результаты У больных 1-й группы, получавших комплексное лечение препаратом Тимодепресин® и ФДТ с препаратом Фотосенс, установлено разрешение свежих патологических очагов с почти полным исчезновением отека (изменение оценки по m-Rodnan с 1,8 до 0,3 балла) и воспалительного венчика (с 1,9 до 0,1 балла). У больных 2-й группы, получавших лечение Тимодепрессином, также отмечалась положительная динамика. Часть очагов разрешилась остаточной гиперпигментацией. На остальных очагах наблюдалось уменьшение отека кожи (изменение оценки по m-Rodnan с 1,5 до 0,5 балла) и выраженности периферического венчика (с 1,7 до 0,7 балла). У пациентов 3-й группы, получавших стандартную терапию, выраженной положительной динамики не было. Отек кожи и периферический венчик в очагах поражения сохранялись. Оценка m-Rodnan для отека и гиперемический венчик в очагах существенно не изменялись (с 1,6 до 1,3 балла и с 1,8 до 1,5 балла соответственно). Таким образом, стандартная терапия не позволила достичь полного разрешения процесса. Присоединение к стандартному лечению ФДТ с препаратом Фотосенс и инъекций препарата Тимодепрессин® повышало эффективность терапии, что выражалось существенной положительной клинической динамикой и снижением оценки тяжести кожных изменений m-Rodnan более чем на 70%.
Оценка m-Rodnan для отека и гиперемический венчик в очагах существенно не изменялись (с 1,6 до 1,3 балла и с 1,8 до 1,5 балла соответственно). Таким образом, стандартная терапия не позволила достичь полного разрешения процесса. Присоединение к стандартному лечению ФДТ с препаратом Фотосенс и инъекций препарата Тимодепрессин® повышало эффективность терапии, что выражалось существенной положительной клинической динамикой и снижением оценки тяжести кожных изменений m-Rodnan более чем на 70%.
2. Баткаев Э.А., Галямова Ю.А. Склеродермия. Учебное пособие. Российская медицинская академия последипломного образования. 2002. 24 с.
3. Петров Р.В. Иммунология и иммуногенетика. М.: Медицина, 1976. 336 с.
4. Владимирцев В.А., Авдеева Ж.И., Гусева Н.Г. и др. Изучение клеточного иммунного ответа на коллаген I типа у больных системной склеродермией // Вопросы ревматологии 1982. № 1. С. 33–38.
5. Прозоровская H.H., Сучкова Т.Н., Козлов Е.А. и др. Связь между распадом зрелого коллагена и уровнем естественной цитотоксичности у больных очаговой склеродермией // Вопросы медицинской химии. 1991. Т. 37. № 2. С. 54–56.
1991. Т. 37. № 2. С. 54–56.
6. Прозоровская H.H., Сучкова Т.Н., Сучков C.B. и др. О возможном участии механизмов естественной цитотоксичности в нарушениях катаболизма коллагена при очаговой склеродермии // Вопросы медицинской химии. 1988. Т. 34. № 1. С. 95–100.
7. Deguchi M., Ohtani H., Sato E. et al. Proliferative activity of CD8(+) T cells as an important clue to analyze T-cell-mediated inflammatory dermatoses // Arch. Dermatol. Res. 2001. Vol. 293. № 9. P. 442–447.
8. Fiocco U., Rosada M., Cozzi L. et al. Early phenotypic activation of circulating helper memory T cells in scleroderma: correlation with disease activity // Ann. Rheum. Dis. 1993. Vol. 52. № 4. Р. 272–277.
9. Ihn H., Sato S., Fujimoto M. et al. Demonstration of interleukin-2, inter-leukin-4 and interleukin-6 in sera from patients with localized scleroderma // Arch. Dermatol. Res. 1995. Vol. 287. № 2. P. 193–197.
10. Молочков В.А., Романенко Г.Ф., Сухова Т.Е. и др. Течение и современное лечение ограниченной склеродермии // Российский журнал кожных и венерических болезней. 2002. № 4. С. 38–42.
2002. № 4. С. 38–42.
11. Ceburkov O., Gollnick H. Photodynamic therapy in dermatology // Eur. J. Dermatol. 2000. Vol. 10. № 7. Р. 568–575.
12. Calzavara-Pinton P.G., Venturini M., Sala R. Photodynamic therapy: update 2006. Part 1: Photochemistry and photobiology // J. Eur. Acad. Dermatol. Venereol. 2007. Vol. 21. № 3. Р. 293–302.
13. Kalka K., Merk H., Mukhtar H. Photodynamic therapy in dermatology // J. Am. Acad. Dermatol. 2000. Vol. 42. № 3. Р. 389–413.
14. Lui H., Bissonnette R. Photodynamic therapy // Cutaneous laser surgery. 2nd ed. Ed. by M.P. Goldman, R.E. Fitzpatrick. St. Louis: Mosby, 1999. Р. 437–458.
|
Новости на тему Фотодинамическая терапия может быть эффективна при себорейном дерматите и отрубевидном лишае 19.09.2014 Больше |
Мероприятия по теме 05. 20.09.2023-01.01.1970 | VI Научная конференция «Современные тренды развития гастроэнтерологии: новые клинические решения и рекомендации» Больше |
Болезнь Осгуда-Шлаттера (боль в колене) — OrthoInfo
Болезнь Осгуда-Шлаттера является частой причиной болей в коленях у подростков. Это воспаление области чуть ниже колена, где сухожилие коленной чашечки (сухожилие надколенника) прикрепляется к большеберцовой кости (большеберцовой кости).
Болезнь Осгуда-Шлаттера чаще всего возникает во время скачков роста, когда кости, мышцы, сухожилия и другие структуры быстро изменяются. Поскольку физическая активность создает дополнительную нагрузку на кости и мышцы, дети, занимающиеся легкой атлетикой, особенно бегом и прыжками, подвержены повышенному риску этого состояния. Однако с этой проблемой могут столкнуться и менее активные подростки.
Однако с этой проблемой могут столкнуться и менее активные подростки.
В большинстве случаев болезни Осгуда-Шлаттера простые меры, такие как покой, лед, отпускаемые без рецепта лекарства, а также упражнения на растяжку и укрепление, уменьшат боль и позволят вернуться к повседневной деятельности.
Болезнь Осгуда-Шлаттера вызывает боль в бугорке большеберцовой кости — костном бугорке, где сухожилие надколенника прикрепляется к большеберцовой кости (большеберцовой кости).
В костях детей и подростков имеется особая зона роста кости, называемая пластинкой роста. Пластинки роста представляют собой участки хрящей, расположенные вблизи концов костей. Когда ребенок полностью вырастает, пластинки роста затвердевают в твердую кость.
Некоторые пластины роста служат местами прикрепления сухожилий, прочных тканей, соединяющих мышцы с костями. Костная шишка, называемая бугорком большеберцовой кости, покрывает пластину роста на конце большеберцовой кости. Группа мышц передней поверхности бедра (квадрицепс) прикрепляется к бугорку большеберцовой кости.
Когда ребенок активен, четырехглавая мышца бедра натягивает сухожилие надколенника, которое, в свою очередь, натягивает бугорок большеберцовой кости. У некоторых детей это повторяющееся натяжение бугорка приводит к воспалению зоны роста. Выступ или бугорок большеберцового бугорка может стать очень выраженным.
Болезненные симптомы часто возникают при беге, прыжках и других занятиях спортом. В некоторых случаях симптомы проявляются на обоих коленях, хотя одно колено может быть хуже другого.
- Боль в колене и болезненность в области бугорка большеберцовой кости
- Припухлость бугорка большеберцовой кости
- Напряжение мышц передней или задней поверхности бедра
Во время приема лечащий врач вашего ребенка обсудит симптомы и общее состояние здоровья вашего ребенка. Они проведут тщательный осмотр колена, чтобы определить причину боли. Это будет включать давление на бугорок большеберцовой кости, который должен быть чувствительным или болезненным для ребенка с болезнью Осгуда-Шлаттера. Кроме того, врач может также попросить вашего ребенка ходить, бегать, прыгать или стоять на коленях, чтобы увидеть, вызывают ли эти движения болезненные симптомы.
Кроме того, врач может также попросить вашего ребенка ходить, бегать, прыгать или стоять на коленях, чтобы увидеть, вызывают ли эти движения болезненные симптомы.
Врач вашего ребенка может также назначить рентген коленного сустава вашего ребенка, чтобы подтвердить диагноз или исключить любые другие проблемы.
При болезни Осгуда-Шлаттера увеличенный воспаленный бугорок большеберцовой кости почти всегда болезненный при надавливании.
Лечение болезни Осгуда-Шлаттера направлено на уменьшение боли и отека. Обычно это требует ограничения физической активности до тех пор, пока ваш ребенок не сможет получать удовольствие от физической активности без дискомфорта или значительной боли после нее. В некоторых случаях требуется отдых от активности в течение нескольких месяцев, за которым следует программа силовой подготовки. Однако, если у вашего ребенка нет сильной боли или хромоты, для него может быть безопасно продолжать заниматься спортом.
Врач вашего ребенка может порекомендовать дополнительные методы лечения, в том числе:
- Упражнения на растяжку.
 Растяжка передней и задней поверхности бедра (четырехглавая мышца и подколенное сухожилие) может облегчить боль и предотвратить рецидив заболевания.
Растяжка передней и задней поверхности бедра (четырехглавая мышца и подколенное сухожилие) может облегчить боль и предотвратить рецидив заболевания. - Нестероидные противовоспалительные препараты (НПВП). Такие препараты, как ибупрофен, аспирин и напроксен, уменьшают боль и отек.
- Лед. Прикладывание льда к воспаленной области может уменьшить боль и отек. Используйте холодные компрессы по 20 минут несколько раз в день. Не прикладывайте лед непосредственно к коже.
Растяжка четырехглавой мышцы стоя.
Y Вы должны почувствовать это растяжение в передней части бедра.
Совет: Не выгибайте и не скручивайте спину.
Большинство симптомов полностью исчезают, когда ребенок завершает подростковый всплеск роста, примерно в 14 лет для девочек и в 16 лет для мальчиков. По этой причине хирургическое вмешательство рекомендуется редко. Однако выраженность бугорка сохранится.
К началу
Проверено членами
POSNA (Педиатрическое ортопедическое общество Северной Америки). .
Узнайте больше по этой теме на веб-сайте POSNA OrthoKids:
Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шлаттера | Johns Hopkins Medicine
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — это состояние, которое вызывает боль и отек ниже коленного сустава, где сухожилие надколенника прикрепляется к верхней части большеберцовой кости, в месте, называемом бугристостью большеберцовой кости. Также может быть воспаление сухожилия надколенника, которое натягивается над коленной чашечкой.
Болезнь Осгуда-Шлаттера чаще всего встречается у молодых спортсменов, занимающихся видами спорта, требующими большого количества прыжков и/или бега.
Что вызывает болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера вызывается раздражением зоны роста кости. Кости растут не посередине, а на концах возле сустава, в области, называемой пластинкой роста. Пока ребенок еще растет, эти области роста состоят из хрящей, а не костей. Хрящ никогда не бывает таким прочным, как кость, поэтому высокий уровень стресса может привести к тому, что зона роста начнет болеть и опухать.
Пока ребенок еще растет, эти области роста состоят из хрящей, а не костей. Хрящ никогда не бывает таким прочным, как кость, поэтому высокий уровень стресса может привести к тому, что зона роста начнет болеть и опухать.
Сухожилие коленной чашечки (надколенника) прикрепляется к пластине роста в передней части голени (большеберцовой кости). Мышцы бедра (четырехглавые мышцы) прикрепляются к надколеннику, и когда они натягивают надколенник, это создает напряжение в сухожилии надколенника. Затем сухожилие надколенника натягивает большеберцовую кость в области зоны роста. Любые движения, вызывающие повторное разгибание ноги, могут привести к болезненности в месте прикрепления сухожилия надколенника к верхней части большеберцовой кости. Действия, которые создают нагрузку на колено, особенно приседания, наклоны или бег в гору (или по ступенькам стадиона), вызывают боль и отек тканей вокруг зоны роста. Также больно ударять или ударять по нежной области. Стоять на коленях может быть очень больно.
Как лечится болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера обычно проходит со временем и отдыхом. Спортивные занятия, требующие бега, прыжков или других глубоких сгибаний коленей, должны быть ограничены до тех пор, пока болезненность и отек не исчезнут. Наколенники могут использоваться спортсменами, которые занимаются спортом, когда колено может соприкасаться с игровой поверхностью или другими игроками. Некоторые спортсмены считают, что ношение ремешка для сухожилия надколенника ниже коленной чашечки может помочь уменьшить натяжение бугорка большеберцовой кости. Пакеты со льдом после активности полезны, и при необходимости можно прикладывать лед два-три раза в день, по 20-30 минут за раз. Подходящее время для возвращения к спорту будет зависеть от переносимости боли спортсменом. Спортсмен не будет «повреждать» свое колено, играя с некоторой болью.
Ваш врач может также порекомендовать упражнения на растяжку для повышения гибкости передней и задней части бедра (четырехглавой мышцы и мышц задней поверхности бедра). Этого можно достичь либо с помощью домашних упражнений, либо с помощью формальной физиотерапии.
Этого можно достичь либо с помощью домашних упражнений, либо с помощью формальной физиотерапии.
Лекарства, такие как ацетаминофен (Тайленол) или нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Алив и Адвил), могут использоваться для облегчения боли. Если ваш ребенок ежедневно нуждается в нескольких дозах лекарств, а боль влияет на его повседневную активность, следует обсудить вопрос об отдыхе от спорта.
Нужна ли операция при болезни Осгуда-Шлаттера?
Почти во всех случаях операция не требуется. Это связано с тем, что пластинка роста хряща в конечном итоге прекращает свой рост и заполняется костью, когда ребенок перестает расти. Кость прочнее хряща и менее подвержена раздражению. Боль и припухлость исчезают, потому что новая зона роста не может быть повреждена. Боль, связанная с болезнью Осгуда-Шлаттера, почти всегда прекращается, когда подросток перестает расти.
В редких случаях боль сохраняется после прекращения роста костей.

 04.2023-01.01.1970
|
Научно-практическая конференция «Искусство лечения больного»
04.2023-01.01.1970
|
Научно-практическая конференция «Искусство лечения больного»