Диета при заболеваниях кишечника
 Болезни кишечника встречаются чаще других заболеваний желудочно-кишечного тракта; при их лечении необходимо помнить, что кишечник не только отвечает за переработку пищи и всасывание питательных веществ, но и является важным иммунным органом. Один из способов восстановления нарушенных функций кишечника – диетическое питание.
Болезни кишечника встречаются чаще других заболеваний желудочно-кишечного тракта; при их лечении необходимо помнить, что кишечник не только отвечает за переработку пищи и всасывание питательных веществ, но и является важным иммунным органом. Один из способов восстановления нарушенных функций кишечника – диетическое питание.
Виды заболеваний кишечника
Кишечник состоит из двух отделов, каждый из них выполняет свои функции:
- тонкая кишка принимает участие в процессе пищеварения, в ней всасывается большинство питательных веществ;
- в толстой кишке происходит всасывание летучих жирных кислот, воды, формирование каловых масс.
При нарушении нормальных функций кишечника под действием различных факторов в первую очередь развиваются такие заболевания:
- энтерит – воспаление слизистой оболочки тонкой кишки;
- дуоденит – воспаление слизистой оболочки начального отдела тонкой кишки – 12-перстной кишки;
- колит – воспаление слизистой оболочки толстой кишки;
- энтероколит – одновременное воспаление тонкой и толстой кишок;
- синдром раздраженного кишечника – функциональные нарушения в работе кишечника, которые относятся к дистрофическим изменениям, не связанным с воспалением.
Заболевания кишечника проявляются болями в животе, вздутием, тошнотой, запорами или диареей, иногда может повышаться температура тела, развиваться признаки интоксикации.
Так как причин кишечных заболеваний существует очень много, при появлении каких-либо жалоб нужно в первую очередь обращаться к врачу. После того, как сданы анализы, установлен диагноз и назначено лечение, врач обязательно предписывает соблюдение диеты.
Особенности питания при болезнях кишечника
Диетическое питание при заболеваниях кишечника подбирается для каждого пациента в зависимости от диагноза и жалоб. Задачи диеты:
- нормализация процессов пищеварения, восстановление секреторной функции кишечника;
- устранение всех симптомов кишечного заболевания, при котором назначена диета;
- восстановление моторной функции кишечника;
- исключение раздражающего действия пищи на кишечник.
При заболеваниях кишечника назначают несколько видов диет:
- Стол № 2 – используют при нарушении функций желудочного и кишечного пищеварения, а также при проблемах с жеванием и глотанием пищи. Большинство блюд измельчают до состояния пюре.
- Стол № 3 – нормализует функции кишечника при запорах. Вся пища относится к разряду механических, термических и химических возбудителей перистальтики, при ее приготовлении сводится к минимуму измельчение и пюрирование продуктов.
- Стол № 4 – назначают при воспалительных процессах в кишечнике, сопровождающихся жидким и учащенным стулом. Из рациона исключаются механические, термические и химические раздражители; вводятся продукты, тормозящие перистальтику. Увеличивают количество выпиваемой жидкости до 2–2,5 л.
- Стол № 4А – используют на протяжении 3–7 дней при обострении хронического колита.
- Стол № 4Б – назначают после диеты № 4А в качестве перехода к столу № 4.
В меню каждой из диет вводят двойную-тройную дозу витаминов группы B, так как при заболеваниях кишечника организм в первую очередь страдает от нехватки этих витаминов. Также увеличивают суточную норму аскорбиновой кислоты, витаминов A и PP. Количество приемов пищи должно быть от 4-х до 6-ти раз в день.
Разрешенные и запрещенные продукты
При нарушении кишечного пищеварения (стол № 2)
Разрешены: нежирные кисломолочные продукты, молоко – в качестве добавки к блюдам, нежирное мясо и рыба, яйца, гречка, манка, овсянка, рис, свекла, морковь, картофель, тыква, сладкие сорта томатов, яблоки, сухофрукты, сладкие фрукты и ягоды, пшеничный подсушенный хлеб, какао, крупяные отвары, компоты, чай, неострые приправы, возбуждающие аппетит (укроп, лавровый лист), сливочное и растительное масла.
Запрещены: сдоба, свежий хлеб, пшенная, ячневая, кукурузная крупы, консервы, острые, жареные, жирные блюда, копчености, бобовые, огурцы, чеснок, редька, лук, редис, грибы, виноград и сок из него, кислые ягоды и фрукты, молочные супы, сало, маргарин.
При запорах (стол № 3)
Разрешены: хлеб грубого помола, холодные супы и компоты, жареные и тушеные блюда, тыква, кефир, творог, рыба и морепродукты, сырые овощи и фрукты с высоким содержанием клетчатки, гречка, пшено, мясо, растительные масла, чернослив, в небольших количествах допускаются жирные блюда.
Запрещены: манная крупа, рис, копчености, консервы, картофель, редис, кисели, черника, шоколад, хрен, горчица, кофе, маргарин, макаронные изделия.
При воспалительных заболеваниях кишечника, сопровождающихся диареей (стол № 4)
Разрешены: черничный кисель, желе, сухарики из пшеничного хлеба, яблоки, груши, картофель, морковь, некислый творог, яйца всмятку, рыбные и мясные нежирные котлеты, слизистые супы на рисовой, манной, овсяной крупах.
Запрещены: холодные и слишком горячие блюда, грубоволокнистые овощи, жареные, копченые и жирные блюда, молоко, кисломолочные продукты, пряности, специи.
Примеры меню
Дневное меню стол № 2
- Завтрак: сваренное всмятку яйцо, овсяная каша, чай.
- 2-й завтрак: печеное яблоко.
- Обед: овощной суп, картофельное пюре с отварной курицей, морковный сок.
- Полдник: йогурт.
- Ужин: рис с отварной рыбой, салат из помидор, кисель.
- На ночь: отвар шиповника.
Дневное меню стол № 3
- Завтрак: гречневая каша со сливочным маслом, чай с медом.
- 2-й завтрак: творог со сметаной.
- Обед: борщ, сваренный на слабом бульоне из говядины, котлета из телятины, компот из чернослива.
- Полдник: стакан кефира.
- Ужин: салат из отварной свеклы, рыбные котлеты, томатный сок.
Дневное меню стол № 4
При обострении хронического колита в первые сутки разрешено пить только теплую негазированную воду или черный несладкий чай. Также можно съесть несколько небольших сухариков из пшеничного хлеба, рисовую слизистую кашу.
При стихании острого процесса дневное меню выглядит следующим образом:
- Завтрак: каша-овсянка на воде, яйцо всмятку, черный несладкий чай.
- 2-й завтрак: черничный кисель.
- Обед: картофельно-морковный суп-пюре на рисовом отваре, паровая котлета из телятины, компот из яблок.
- Полдник: овсяный кисель.
- Ужин: рисово-рыбные тефтельки, картофельное пюре, чай.
- Перед сном: чай из ромашки лекарственной.
Все диеты, разработанные для лечения заболеваний кишечника, легко переносятся благодаря разнообразию продуктов и многоразовому приему пищи. Соблюдают диету не менее двух недель, решение об ее дальнейшем применении принимает врач. Но даже после окончания лечения нужно придерживаться правил здорового питания, что поможет поддерживать здоровье кишечника и всего организма.
nmedik.org
меню на неделю и рецепты блюд
Диета 4 при заболеваниях кишечника показана не только больным людям, но и тем, кто перенес операцию на кишечном тракте и проходит курс реабилитации. Стол №4 предусматривает определенное меню.
Когда назначают?

Стол №4 показан людям:
- Имеющим расстройство кишечника, сопровождающееся поносом.
- При болезнях желудка (гастрите).
- При расстройстве кишечника, вызванном инфекционными заболеваниями.
- Имеющим заболевания желудочно-кишечного тракта (колиты, энтериты, дуодениты и т.д.).
- С запорами на фоне перенесенных болезней кишечника, после устранения патологии медикаментозно.
- После лечения заболеваний кишечника любой этиологии.
- В период обострения хронических болезней ЖКТ. Лечебная диета показана и при болях в кишечнике при хронических болезнях, даже если это не обострение, просто такое питание помогает поддерживать организм.
- При лечении кишечника хирургическим путем в послеоперационном периоде.
У взрослых и детей болезни кишечника наиболее частая патология.
Кишечная непроходимость, воспаление толстого или тонкого кишечника, воспаление стенки желудка, нарушение работы поджелудочной железы – при всех этих патологиях показано соблюдение диеты. При проблемах с кишечником и желудком очень важно подобрать правильный вариант питания и оптимальным будет стол номер 4. Используют его для облегчения состояния больного и нормализации регулярного стула при больном кишечнике.
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство …Подробнее…
Особенности диетического стола №4

Больной кишечник это серьезная проблема и только лекарства не помогут ее решить полностью. Правильное питание и лечение медикаментами только в сумме дадут хороший результат. При кишечных патологиях показана щадящая диета, позволяющая разгрузить кишечник и дать ему возможность начать самому активно работать.
Диетический стол №4 имеет такие особенности:
- Питание больного должно осуществляться маленькими порциями по 400 г примерно.
- Кушать нужно не менее пяти раз в сутки, допускается шесть приемов пищи. Три приема это всегда основные блюда и еще парочку — это перекусы.
- Еда должна всегда быть чуть теплее комнатной температуры, то же самое касается и всех напитков. Слишком горячая или холодная еда способна нарушить процесс пищеварения, что может негативно сказаться на работе желудка и кишечника, если у человека имеется заболевание данной группы органов.
- При запорах такая диета может не особо быстро помочь, а потому следует сначала медикаментозно устранить запоры и только потом налаживать работу кишечника правильным питанием.
- Все блюда при заболевании кишечника не должны готовиться путем жарки. Допускается варка продуктов, приготовление блюд на пару, а также запекание.
- Все продукты обязательно должны перетираться или измельчаться, а также проходить термическую обработку.
- Питание при столе №4 более сбалансированно на употребление меньшего количества жиров и углеводов, а большего белков. Калорийность за счет этого будет снижена.
- Выпивать в день нужно два литра чистой воды без газа, чтобы улучшить и ускорить процесс пищеварения.
При болезнях кишечника людям приходится себе во многом отказывать, но это не означает, что человек будет голодать и получать только невкусную пищу. Рассмотрим, что можно есть при диете №4.
Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку…
Читать далее…
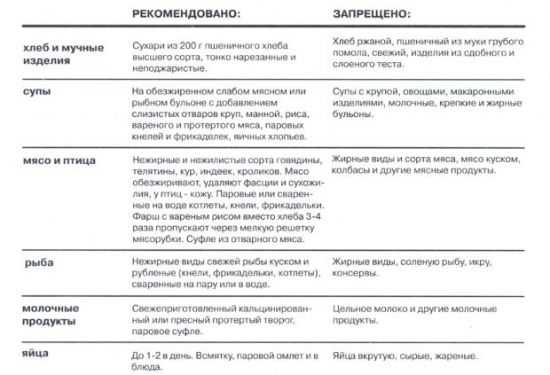
Рекомендованные и запрещенные блюда

Для стола №4 характерен большой список не рекомендованных блюд, а также продуктов, которые должны употребляться согласно определенным требованиям. В таблице показано, какие ингредиенты и как могут применяться человеком с больным кишечником для приготовления пищи.
| Разрешается | Строго запрещено | |
|---|---|---|
| Хлеб и изделия из муки | Пшеничный хлеб в виде сухариков домашнего приготовления слабой поджарки | Все остальные мучные изделия, сдобное и слоеное тесто |
| Супы | Только на слабом бульоне, с диетическим мясом и слизистыми отварами из круп | Жирные бульоны с добавлением овощей, зажарки, жирных сортов рыбы и мяса, макарон |
| Мясо и птица | Курица, кролик, индейка, телятина, говядина в отварном или запечённом виде | Жирные сорта мяса, колбасные изделия |
| Рыба | Кусочками и рубленая нежирная рыба | Соленая, жирная рыба, икра, а также консервы |
| Яйца | 1 яйцо всмятку в день, паровой омлет из белков | Сырое яйцо или вкрутую, омлет с добавлением желтков |
| Молочные и кисломолочные продукты | Творог с наименьшим процентом жирности хорошо протертый | Йогурты, сметана, цельное молоко, жирный творог, сырки и сырковая масса |
| Крупы | Рисовая, гречневая, манная, овсяная | Пшенная, ячневая, перловая |

Людям с больным кишечником, придерживающимся диеты №4 противопоказано употребление:
- Пряностей.
- Всех видов сладостей (мед, варенье, конфеты, желе пакетированное и т.д.).
- Продукты с добавлением консервантов и красителей.
- Газированная вода, кофе, крепкий чай, неразбавленные соки, алкогольные напитки.
- Маринады и соленья.
- Фрукты и ягоды.
- Овощи.
- Твердый сыр и плавленый.
При столе №4 больным будет полезно включить в рацион такие продукты:
- Отвары из овощей.
- Кисели, разбавленные соки, чистая вода.
- Рисовый отвар.
- Слизистые каши.
- Чаи и травяные сборы.
- Яблочное пюре из некислых яблок.
Продукты должны хорошо сочетаться между собой и постоянно сменять другу друга, чтобы рацион больного был сбалансированным, а не однообразным.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …Подробнее…
Рецепты для стола №4

Многие считают, что людям с больным кишечником очень трудно приготовить блюдо согласно указанной диете, но это не так.
Есть несколько простых рецептов, которые будут полезны при диете №4:
- Перловый суп. 40 г перловки предварительно хорошо промытой следует кинуть в 600 мл мясного нежирного бульона. На плите суп кипятят на маленьком огне, всё время помешивая, пока перловка хорошо не разварится. Суп остужают до температуры чуть выше комнатной и дают больному.
- Фрикадельки из мяса и рыбы. Мясо хорошенько перемалывается на мясорубке и смешивается с отваренной рисовой крупой. Для приготовления фрикаделек нужно брать фарш, где пять частей составляется мясо и 1 часть рис. Фрикадельки лепят и готовят на пару.
- Манная каша. На 50 грамм манки берут по 5 грамм сахара и коровьего масла. В кипящую воду (один стакан) с солью и сахаром засыпают манку и помешивают ее. Огонь прикручивается, и каша готовится 25 минут. После добавляется кусочек масла.
- Черничный компот. Подходят только высушенные ягоды. 20 грамм черники заливают кипятком (1 стакан) и добавляют сахар по желанию. Ставят на огонь на 25 минут и кипятят все это время. Убирают компот с плиты и дают настояться три часа.
Эти блюда готовятся очень быстро, а ингредиентов нужно не много. Зато такие блюда очень полезны для людей с больным кишечником, помогают не только облегчить употребление пищи, но и питают организм, давая возможность кишечнику самостоятельно наладить процесс пищеварения.
Видео
Меню на неделю при заболеваниях кишечника

Стол на неделю для больного должен быть разнообразным, так как однотипное питание не даст организму все необходимые витамины и минералы, которые так нужны кишечнику после болезни.
Примерное меню для стола №4:
Понедельник:
- На Завтрак: рисовая каша, сухарики или галетное печенье, кисель.
- Второй завтрак: протертый творог, некрепкий чай.
- В обеденное время: перловый суп, рубленое мясо, яблочный разбавленный сок.
- Полдник: стакан киселя или компота, домашние сухарики.
- Ужин: омлет на пару, рисовая каша, чай.
Вторник:
- Утром: овсяная каша, немного протертого творога, кисель.
- Второй завтрак: яйцо всмятку.
- Обед: гречневая каша с рыбой, чай или травяной отвар.
- Перекус: сухарики с киселем.
- Ужин: рыбные или мясные кнели, компот.

Среда:
- На завтрак: рисовая каша, протертое яблоко, чай.
- Перекус: желе.
- Обед: суп с добавлением манки, мясные котлетки, компот.
- Второй перекус: черничный компот и галетное печенье.
- Ужин: гречневая каша с кусочками мяса.
Четверг:
- Завтрак: рисовая каша, какао, галетное печенье.
- Второй завтрак: смородиновое желе.
- Еда в обед: гречневый суп, тефтельки, чай.
- На полдник: кисель с сухариками.
- Поужинать: овощной бульон, рыбные кнели, кисель.
Пятница:
- Завтрак: паровой омлет, куриные котлетки на пару, чай.
- Перекусить: сухарики, кисель.
- В обеденное время: суп перловый, кусочки курицы рубленой, чай.
- Полдник: протертый творог, кисель.
- На ужин: манная каша, галетное печенье, чай.

Суббота:
- С утра на завтрак: творожный пудинг, компот.
- Второй завтрак: яблочное пюре.
- В обед: фрикадельки из курицы, суп гречневый.
- Перекус перед ужином: яйцо всмятку, чай.
- Ужин: овсяная каша, тертое яблоко, кисель.
Воскресенье:
- Завтрак: гречневая каша, кисель с сухариками.
- На второй завтрак: несдобное печенье, чай.
- Обед: мясной бульон, гречневая каша, компот.
- Полдник: печеное яблоко.
- На ужин: картофельный салат с кусочками мяса куриного, кисель.
Такой рацион питания является приблизительным и человек с болезнями кишечника может самостоятельно подбирать блюда из разрешенных продуктов.
Диета должна быть сбалансированной, больному важно кушать не более 3 кг готовых блюд в день.

Какое питье полезно при патологии кишечника
Людям с больным кишечником необходимо не только есть правильную пищу, но и пить травяные настои и сборы.
Очень хорошо помогает снять воспаление с кишечника и наладить работу ЖКТ помогает:
- Ромашковый чай из натуральных трав.
- Настой зверобоя для тех, у кого нормальное, а не повышенное давление.
- Отвар мелисы.
- Отвар черники.
- Отвар фенхеля.

Эти травы прекрасно помогают в борьбе с болезнями кишечника. Стоит пить разные отвары каждый день и тогда болезнь быстро отступит, а реабилитационный период пройдет незаметно и легко.
Зачем необходимо соблюдать диету?
Диета при болезнях кишечника важная часть лечения. Без нее медикаменты хоть и справятся с самим недугом (устранят бактерии, вирусы, наладят состояние микрофлоры кишечника), но сам кишечник будет долго и болезненно воспринимать пищу, так как стенки слизистой повреждены, также может быть нарушена перистальтика.
Диета нужна для того, чтобы кишечник больного смог постепенно включиться в работу, а не испытывать большую нагрузку каждый раз при приеме пищи.
Диета №4 как раз помогает больному это сделать легко и без особых усилий, все продукты быстро усваиваются организмом и легко выводятся кишечником, так как не формируют плотные каловые массы. Со временем кишечник полностью включается в работу и можно будет перейти на нормальное питание.
Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом…
Читать далее…
Как перейти на нормальное питание?
Диета №4 должна поддерживаться больным в течение 5-7 дней. Дольше соблюдать ее не рекомендуют, так как однообразие продуктов не позволит организму получать все необходимые витамины и минералы.
Вводить новую пищу нужно постепенно каждый день, добавляя пару новых продуктов в небольшом количестве. Если кишечник плохо работает после какой-то еды, то стоит ее временно исключить из рациона и проверить, как организм стал реагировать.
Если все наладилось, и кишечник заработал, то нужно просто отказаться от этого продукта. Полный переход на нормальное питание можно будет полностью осуществить за две недели, но можно и растянуть на месяц, если кишечник все еще слаб.
Стол №4 часто назначается врачами при заболеваниях кишечника и других органов ЖКТ. Соблюдать диету показано и людям после операции на кишечнике. Если не выполнять этого требования, то процесс реабилитации будет долгим, а могут еще и осложнения появиться. Поэтому лучше несколько дней питаться так, как велит врач, чтобы потом не было проблем с кишечником.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …Подробнее…
Видео: советы специалиста
lechimzapor.com
правильное питание при различных болезнях
Кишечник – жизненно важный орган человека, выполняющий большую работу. Здоровый кишечник – залог здоровья всего организма. Специалисты утверждают, что более восьмидесяти процентов всех болезней начинаются из – за того, что кишечник работает неправильно. Излишнее скопление шлаковых отходов, токсинов становится причиной болезни и сбоя в работе органа. Именно в этом органе происходит всасывание всех поступивших с пищей полезных веществ. Также здесь скапливаются и вредные продукты, угнетающие полезную микрофлору органа. От этого страдает нервная и иммунная система, теряют здоровый вид кожа, волосы, ногти. Чтобы помочь органу, следует позаботиться о ряде действий. Диета для кишечника – идеальное решение для восстановления его функций и здоровья в полном объеме. Какой должна быть диета при заболевании кишечника? Рассмотрим подробнее, как помочь кишечнику и всему организму в целом.
Признаки больного кишечника

Обмен веществ
Дисфункции органа могут проявляться в двух формах: острой и хронической. Поражается тонкий или толстый кишечник, в некоторых случаях страдают сразу два отдела. Такое состояние истощает организм, нарушает обменные процессы, обедняет витаминами и другими полезными веществами, замедляет метаболизм. Процессы брожения или гниения в органе приводят к сбоям в акте дефекации, накоплению отходов в еще большей мере.
Увлечение некачественными продуктами, полуфабрикатами, фаст-фудом однообразное питание и продуктами с большим содержанием консервантов, становится причиной в нарушении работы органа. Появляется интоксикация, переходящая в хроническую стадию, отравляясь, организм реагирует апатией, упадком сил, раздражительностью и плохим самочувствием. О том, что в работе кишечника происходят сбои, укажут такие симптомы:
- частые головные боли;
- слабость;
- сбои в акте испражнения, поносы или запоры;
- частые простудные заболевания;
- аллергия на продукты питания;
- кожные заболевания;
- усиленное газообразование;
- раздражительность;
- неприятный запах тела;
- неприятный запах из ротовой полости;
- снижение активности, низкая работоспособность.

Боль в животе
Очень часто больного беспокоит боль в животе. Боль локализуется в различных участках, некоторые отмечают болезненные ощущения сбоку живота, других беспокоит боль под ложечкой или над пупком. Чаще всего боль тупая, распирающая. Болевые ощущения затухают после опорожнения или отхождения газов. В стуле заметна слизь, иногда кровь, запах испражнений резкий, неприятный.
Скопление газов усиливается во второй половине дня, незначительное облегчение наступает ночью. В зависимости от степени нарушения работы органа диетическое питание может решить проблему самостоятельно или же потребуется комплекс мер, объединяющих терапию и диету.
Симптомы заболевания тонкого кишечника
Заболевание тонкого кишечника называется энтерит. Бактерии, размножаясь в органе, вызывают отек слизистой и болевые ощущения. Основными симптомами энтерита являются боль в животе, понос, снижение аппетита, тошнота и рвота. Также такие проявления указывают на воспалительные процессы в тонком кишечнике:
- вздутие живота, усиленное газообразование, чувство распирания внутри живота;
- жидкий стул с фрагментами непереваренных продуктов, неприятный запах;
- повышение температуры;
- симптомы интоксикации организма.

Тусклые волосы
Со временем состояние здоровья начинает ухудшаться, в первую очередь это отражается на внешнем виде ногтей, волос, кожи. Постепенно волосы становятся ломкими и тусклыми, ногти слоятся и ломаются, кожа приобретает нездоровый оттенок, шелушится и становится неэластичной.
Симптомы заболевания толстого кишечника
Поражение толстой кишки называется колит. Хронический колит – следствие перенесенной инфекции или присутствия в организме паразитарной жизни. Симптомами заболевания являются такие проявления:
- болезненные ощущения в животе;
- ложные позывы к дефекации;
- вздутие и урчание;
- чередование поносов и запоров;
- тошнота;
- снижение массы тела;
- плохой аппетит или отвращение к еде;
- головная боль, проблемы со сном;
- раздражительность.
Нарастание симптомов приводит к снижению работоспособности, плохому самочувствию и ухудшению общего состояния здоровья.
Залог успеха – правильный рацион при заболевании кишечника
При нарушениях в работе органа первый и очень важный шаг по пути к выздоровлению – правильное и сбалансированное питание. Можно выделить правила, следование которым поможет стабилизировать состояние:
- питаться нужно так, чтобы проблемы метаболизма решались принимаемой пищей;
- питание при заболевании кишечника должно снять остроту проявления болезни и не провоцировать ухудшение состояния;
- регулярное употребление пищи — залог правильного функционирования органов пищеварительной системы;
- меню должно быть тщательно продуманным и разнообразным, однообразное питание обедняет организм и ухудшает работу органов пищеварения;
- диетическое питание обязано быть грамотно подобранным по химическому и энергетическому составу продуктов.
Основная задача по стабилизации состояния достигается путем регуляции режима питания и рациона употребляемой пищи.
При помощи правильно подобранной диеты можно достичь желаемого результата:
- наладить работу кишечника;
- восстановить поврежденные слизистые оболочки;
- снять симптомы непереносимости блюд;
- убрать появление аллергических реакций на пищевые продукты;
- разогнать метаболизм;
- восстановить нарушенные обменные процессы;
- восстановить микрофлору кишечника, подавляя развитие патогенных организмов.

Правильное питание
При обдумывании рациона питания следует стремиться к единству трех основных правил:
- питание должно способствовать лечению болезни и противостоять развитию осложнений;
- питание — рациональное и разнообразное;
при составлении меню брать во внимание гастрономические предпочтения, наличие заболеваний хронического характера и особенности протекания болезни кишечника.
Из этого следует, что питание подбирается специалистом, который владеет информацией о состоянии здоровья больного. Также составляется рацион питания с учетом степени воздействия на перистальтику органа. Все продукты делятся на три основные группы:
- усиливающие моторику;
- угнетающие моторику;
- нейтральные, не влияющие на моторику.
Для комплексного воздействия требуется полноценный рацион, витаминные препараты и обязательный учет особенностей протекания болезни.
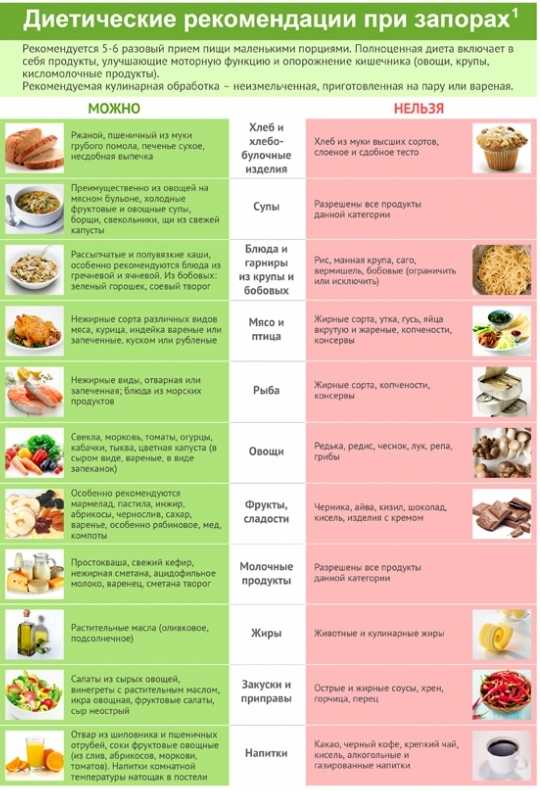
Меню при запорах
Запор – состояние, при котором затруднена или невозможна эвакуация кала из организма человека. В таком случае рекомендуется принимать продукты, ускоряющие перистальтику кишечника, ускоряющие переваривание. Пища должна быть правильно сбалансированная, богатая микроэлементами. В период расстройства пищеварения в виде запора следует отдавать предпочтение продуктам, богатыми на содержание клетчатки, выпивать большое количество воды, исключить продукты, становящиеся причиной газообразования, вздутия, трудные для переваривания.
При запоре рекомендуется употреблять такие продукты:
- хлеб грубого помола;
- овощные супы;
- свежие овощи;
- зелень;
- сухофрукты;
- свежие фрукты, за исключением бананов и груш;
- блюда из рыбы, мяса, приготовленные паровым способом или отваренные;
- каши;
- кисломолочная продукция.

Рыба
Есть продукты, не рекомендованные к употреблению при запорах:
- белый хлеб;
- сдоба и сладости;
- жирное мясо и рыба;
- рисовая и манная каша;
- острые приправы, лук, чеснок;
- макаронные изделия;
- копчености и маринады;
- кофе и крепкий чай;
- грибы.
Эти продукты питания закрепляют и способствуют снижению перистальтики кишечника.
Питание при поносах
Диарея или понос – довольно изнурительное для организма состояние. Изнурительный жидкий стул обезвоживает организм и обедняет на полезные вещества, минеральные соли и витамины. При таком расстройстве кишечника усиливается перистальтика органа, жидкость перестает усваиваться. Для снятия такого состояния следует принимать продукты, уменьшающие перистальтику и помогающие улучшить способность усваивать жидкость.
В начале появления такого симптома, как диарея, следует принимать большое количество жидкости. Нарушенный водный баланс следует восстанавливать приемом большого количества негазированной воды. Наряду с водой можно принимать чай с лимоном, отвары из трав, фруктовые несладкие и неконцентрированные соки. Спустя день, можно принимать сухари. Рекомендуется каждый час принимать минимальные порции еды, запивая небольшим количеством жидкости. Пить следует часто, но понемногу, стараясь не нагружать пищеварительную систему. Через сутки при удовлетворительном состоянии можно вводить продукты, обладающие способностью замедлять моторику кишечника.

Каша
Самыми полезными продуктами при поносе, считаются:
- Жидкие вязкие каши, особенно рекомендована при таком состоянии рисовая каша. Она не имеет в своем составе клетчатки, которая слабит, но обладает способностью скреплять. В острый период рекомендовано употреблять маленькие порции каши или рисового отвара каждые два – три часа.
- Бананы богаты большим содержанием калия, который теряется в период диареи.
- Неконцентрированные мясные бульоны из нежирного мяса.
- Сухари без аромодобавок.
- Печеные или отварные яблоки помогают выводить токсические соединения и восстанавливать нарушенную микрофлору.
- Нежирное мясо без кожицы.
- Творог минимальной жирности, вареные яйца помогают выводить токсины и восстанавливать воспаленную слизистую оболочку.
- Пюре и суп из овощей.
- Кисели, компоты, отвары на фруктах, особенно предпочтительны черника, черная смородина, шиповник.
Возможно, придется принимать и лекарственные препараты против диареи. Следует помнить, что препараты снимают только проявление симптома, а не устраняют саму болезнь. Если диарея сопровождается такими симптомами, как очень светлый или красноватый стул, потемнение в глазах, головокружение, рвота, то заниматься самолечением не стоит, необходимо обратиться за помощью к врачу. При условии, что таких симптомов нет, можно применить диетическое питание, помогающее стабилизировать состояние. Основные правила питания в этот период должны учитывать главный принцип – минимизировать нагрузку на органы пищеварения:
- уменьшить потребление жиров и углеводов;
- увеличить потребление белков;
- убрать из меню продукты, усиливающие моторику кишечника;
- убрать продукты, усиливающие брожение.
К запрещенным блюдам при диарее относятся:
- свежие молочные продукты;
- сладкие чаи, напитки;
- копченые продукты;
- газировка;
- жирное мясо;
- маринады.
Также рекомендована пища комнатной температуры.
Горячая или холодная еда раздражает слизистую органа, что затрудняет процесс выздоровления.
Прием пищи рекомендован частый, дробный и низкокалорийный.
Правильное питание при обострении болезни и при хронических состояниях
Существует несколько основных диет при хроническом течении заболевания. Как правило, сопутствующий симптом – запор, поэтому составлять рацион питания следует с учетом этого. Пища должна не застаиваться в кишечнике и не травмировать слизистую органа. Специально измельчать продукты не обязательно, просто все блюда рекомендуется готовить паровым методом или проваривать. Жареные, острые, соленые и сладкие блюда обязательно исключаются. Разрешено употреблять:
- хлеб грубого помола;
- овощи;
- нежирная рыба и мясо;
- салаты;
- овощные бульоны и супы;
- макаронные изделия;
- каши;
- кисломолочные продукты;
- компоты, соки, отвары на основе ягод и фруктов.

Чеснок
При обострении отмечается усиление болевого синдрома, причем боль очень сильная. Сопутствующим симптомом является понос. При частом стуле важно употреблять продукты, богатые полезными веществами, способные снимать воспаление и выводить накопления. Рекомендуется снизить употребление продуктов, богатых жирами и углеводами, но сохранить привычное количество белка. Блюда следует протереть через сито, по своему составу рекомендовано употреблять жидкие составы. Категорически не рекомендуется использовать:
- свежую выпечку;
- овощи;
- макароны;
- консервацию;
- грибы;
- лук, чеснок;
- жирное мясо и субпродукты;
- сладости;
- ягоды;
- фрукты.
Употребление пищи должно быть частым и дробным. Диетотерапия – мощное оружие против болезней кишечника.
Травяные чаи и фитосборы

Ромашка
При заболеваниях тонкого и толстого кишечника травяные чаи могут помочь снять неприятные проявления и наладить состояние. Рекомендуется принимать ромашковый чай, так как он:
- снимает воспалительные процессы;
- подавляет активность аллергенов;
- расслабляет спазмированную мускулатуру кишечника;
- обезболивает.
При отсутствии проблем с давлением рекомендуется принимать чай со зверобоем. Целебным эффектом обладают чаи из мелисы, липы, березы, земляники, смородины, мяты. Помимо лечебного воздействия такие напитки насыщают ослабленный организм витаминами и помогают противостоять болезни. Травяные сборы или фитосборы также рекомендованы при болезнях кишечника. Среди самых действенных можно акцентировать внимание на следующие:
- сбор из смеси растений: мята, фенхель, душица, зверобой, чистотел, пастушья сумка, валериана, черника;
- сбор из ромашки, солодки, горца, кровохлебки, мяты, фенхеля, черемухи, тмина, зверобоя и ольхи.
Перед лечением болезни травами необходимо обязательно проконсультироваться с доктором.
Очищение кишечника — лучшая профилактика болезней

Геморрой
Кишечник проделывает колоссальную работу и иногда нуждается в помощи со стороны. Неправильное, несбалансированное питание нарушает работу кишечника, что становится причиной развития очень серьезных патологий: диабет, злокачественные новообразования, геморрой и многие другие. Для профилактики следует включить в рацион продукты, помогающие очищать орган от шлаковых отходов. При любом назначенном рационе должно соблюдаться правило – обильное питье. В день следует выпивать не менее полутора литров воды.
Среди продуктов, обладающих способностью очищать кишечник, можно выделить:
- грейпфрут;
- кисломолочные и квашенные продукты;
- зерновые крупы;
- каши;
- морепродукты, рыба;
- овощи, особенно морковь и свекла;
- морские продукты.
Для очищения кишечника можно применять касторовое масло, магнезию, сенну. Правильное и рациональное питание – залог здорового кишечника. Следует уделять внимание режиму питания, чтобы не тратить потом силы и время на восстановление нарушенного баланса всего организма.
Видео по теме:
shlakov.net
Диета при заболевании кишечника | Компетентно о здоровье на iLive
Питание при заболевании кишечника
Питание при заболевании кишечника, несмотря на щадящий режим лечебной диеты, в своем меню предусматривает достаточно широкий ассортимент всевозможных вкусных и полезных блюд, которые способствуют стабильной работе желудочно-кишечного тракта и эффективному лечебно-профилактическому процессу. Итак, давайте подробнее рассмотрим питание при заболевании кишечника.
Ассортимент первых блюд представлен разнообразием крупяных супов из риса, овсянки, пшеничной крупы, манки. Крупяные супы должны иметь слизистую консистенцию и хорошо разваренной крупой. Из овощей, например, моркови, картофеля, сельдерея, свеклы можно приготавливать овощные протертые супы-пюре. Рекомендованы к употреблению при заболевании кишечника крупяные супы на молоке, овощные супы-пюре на основе молока с добавлением вареного мяса или птицы. Жидкая манная каша с сухофруктами и ягодами станет отличным блюдом на полдник или ужин. Овощные супы-пюре можно приготавливать из кабачков, тыквы, картофеля, цветной капусты. Употребление супов на мясных обезжиренных бульонах, бульонах из птицы или рекомендовано в ограниченном количестве. Технологический процесс приготовления первых блюд для диетического стола больных заболеваниями кишечника имеет некоторые особенности, а именно, ингредиенты первых блюд должны быть разваренными, овощи и мясо нарезаются очень мелко, можно даже измельчать супы блендером, чтобы они имели кремовую консистенцию. Приготовление диетических супов не предполагает процесс обжаривания овощей, например, лука и моркови, их нужно слегка припускать. Использование для заправки диетических супов муки, рекомендуется ограничить или лучше всего вообще исключить. В диетическом питании больных заболеваниями кишечника не допускается приготовление супов с жареной масляной заправкой, супы с использованием бобовых культур, например, фасолью, горохом. Так же исключаются пшенные, капустные, луковые супы, различные окрошки, все виды щей, насыщенные рыбные и мясные бульоны, в виду их выраженного вкуса и высокой концентрации активных веществ, которые могут вызвать раздражение желудочно-кишечного тракта.
Диетическое питание при заболевании кишечника вполне позволяет употребление всевозможных блюд из круп. Из круп можно приготовить достаточно много различных диетических блюд, например, различные шарлотки, запеканка, пудинг, крупеники, не говоря уже о классическом варианте каши, которые составят полноценный ежедневный питательный рацион. Так же из круп приготавливаются всевозможные пловы с овощами, сухофруктами, мясные каши. В период обострения воспалительных процессов в желудочно-кишечном тракте можно употреблять легкие отвары из рисовой или овсяной крупы на основе воды без добавления молока или жиров с минимальным количеством соли. В качестве гарниров и как самостоятельное блюдо диетического стола используются овощи в отваренном или тушеном виде. В сыром виде можно употреблять спелые томаты, но при условии, что они не провоцируют изжогу. Так же из овощей можно порекомендовать употребление соцветий цветной капусты, тыкву, свеклу, зелень укропа и петрушки. Овощи, которые содержат грубые волокна и всевозможные кислоты в своем составе и тем самым могут спровоцировать раздражение органов желудочно-кишечного тракта, например, щавель, грибы, чеснок, зеленый лук, редька или редис, должны быть полностью исключены из меню лечебного питания при заболеваниях кишечника. Из рациона лечебного питания так же исключаются консервированные и маринованные овощи. Технология приготовления овощных блюд диетического стола заключается в их тушении в собственном соку или с небольшим количеством воды без масла. Сливочное масло в незначительном количестве можно добавить перед подачей блюда на стол. Вареные овощи можно заправить сметанным или томатным соусом, получится хороший овощной гарнир. Из рациона питания больного заболеваниями кишечника исключаются соусы, которые приготовлены на основе майонеза. Так же исключаются все жареные овощи на масле и блюда из бобовых, а также пшеничная, перловая и кукурузная каши. Самыми распространенными вторыми блюдами, можно назвать картофельное пюре, отварной рис, отварные макаронные изделия, лапшу, вермишель.
Ассортимент мясных блюд диетического питания состоит в основном из нежирного мяса, рыбы или птицы. Но главное условие диетического стола – все должно быть постным и нежирным. Технология приготовления мясных и рыбных блюд предполагает отваривание, тушение в собственном соку, запекание в кулинарном рукаве или фольге, процесс жарки на масле или жиру исключается. Молодую телятину можно тушить с овощами, приготовить в виде мясной запеканки или просто отварить, можно приготовить так же фаршированные перцы или томаты. Из отваренного мяса несложно приготовить паровые котлеты, кнели или бефстроганов. Употребление свинины при заболеваниях кишечника лучше всего ограничить или свести к минимуму. Можно немного несоленой и нежирной вареной ветчины. Мясо птицы должно быть молодым и нежирным, лучше всего цыпленок курицы. Употребление гусей, уток лучше всего исключить, в виду грубого волокнистого мяса. Мясо цыпленка можно отваривать или запекать в кулинарном рукаве. Можно употреблять диетические виды мяса, например, мясо кролика и нутрий, при этом используя нежирные части тушек. Рыбные блюда приготавливать лучше всего в пароварке и просто отваривая. Можно приготавливать рыбные котлеты и биточки. Из рациона питания больных заболеваниями кишечника необходимо исключить блюда их жилистого и жирного мяса, всех видов свинины, в том числе сала и копчености, жирные виды птицы, гуси, утки, баранину, жирную рыбу, копченную или соленую.
При заболеваниях кишечника рекомендуется употребление молока. Молоко можно использовать для приготовления диетических блюд и как напиток. Употребление нежирного творога можно сочетать с фруктами и ягодами. Так же из творога можно приготовить множество блюд, например, ленивые вареники, пудинги и запеканки.
Противопоказано употребление жирных молочных и кисломолочных продуктов.
Из ягод и фруктов можно приготовить множество десертов и напитков. Всевозможные ягодные и фруктовые желе, кисели, компоты, джемы, варенья. Но обязательное условие диетического питания — все десерты должны быть нежирными и легкими по консистенции. Из питательного рациона необходимо исключить ягоды и фрукты с выраженным и насыщенным вкусом, например, груши, чернику, бруснику, инжир, виноград, малину. Как мы видим, диетическое питание при заболевании кишечника достаточно разнообразное и позволяет выбрать блюда по вашему вкусу, при этом соблюсти все правила лечебного диетического стола.
Лечебная диета при заболевании кишечника
Лечебная диета при заболевании кишечника вынужденная мера, которая в последнее время становится всё более актуальной, ведь болезни желудочно-кишечного тракта становятся очень распространёнными. Кроме наследственной предрасположенности, возникновение и развитие этих заболеваний обуславливается систематическим нерациональным питанием, употреблением жирных и жареных блюд фаст-фуда, употреблением полуфабрикатов и высококалорийных блюд. Немногие люди после первых симптомов заболеваний кишечника обращаются к специалистам, забывая при этом простую истину – легче вылечить только начавшееся заболевание, чем уже прогрессирующее. С целью предотвращения возможных негативных последствий, необходимо прислушиваться к своему организму, ведь вовремя вылеченные гастриты помогут предотвратить образование язвы желудка, а вылеченные колиты предотвратят образование онкологических заболеваний. Курс лечения заболеваний желудочно-кишечного тракта предполагает обязательную лечебную диету при заболевании кишечника, которая назначается на период от полугода до полутора лет.
Лечебная диета при заболевании кишечника с сбалансированным питательным рационом значительно улучшит работу желудочно-кишечного тракта, увеличит эффективность лечебно-профилактических мероприятий, позволит избавиться от заболевания и вести обычный образ жизни. Общепризнанным считается мнение людей, о том, что лечебная диета при заболевании кишечника состоит из невкусных, пресных и неаппетитных блюд. Однако, лечебная диета при заболевании кишечника представляет собой богатый ассортимент блюд с отличными вкусовыми качествами и несложным процессом приготовления. При обострениях заболеваний желудочно-кишечного тракта, как правило, назначается строгая лечебная диета, которая состоит в основном из слизистых супов-пюре из риса или овсяной крупы. Так же можно разнообразить рацион питания разнообразными овощными салатами, рагу, легкими нежирными рыбными котлетами и нежирными десертами. Основное правило приготовления блюд диетического стола заключается в полном исключении жирных мясных и рыбных блюд, животных жиров в любом виде, все блюда должны быть мягкой консистенции, нераздражающей органы желудочно-кишечного тракта. Все блюда приготавливаются методом отваривания, тушения или запекания в кулинарном мешке либо приготовление в пароварке. Так же исключаются продукты с выраженными вкусовыми качествами, кислые, соленые, консервированные и маринованные овощи. Употребление соли в диетическом питании при заболеваниях желудочно-кишечного тракта значительно ограничивается.
Лечебная диета при заболевании кишечника назначается специалистом, одновременно с ограничениями продуктов и блюд. Соблюдение лечебного диетического питания, конечно же, в большей степени зависит от больного и является неотъемлемой и важной частью лечебно-профилактического курса.
Диета при заболевании толстого кишечника
Диета при заболевании толстого кишечника назначается при нарушении способности всасывания органами желудочно-кишечного тракта. Это способствует недостатку питательных компонентов, например, белков и жиров, а так же витаминный дефицит и недостаток минералов, калия, железа, кальция, магния. Лечебная диета при заболевании толстого кишечника для получения максимального эффективного действия должна быть полноценной сбалансированной и калорийной.
Нарушение способности усваивать пищу может спровоцировать резкую потерю массы тела, как за счет жировой прослойки организма, так за счет массы мышц. Поэтому лечебная диета при заболевании толстого кишечника предполагает в своем составе не менее 150 граммов полноценного белка. Очень важно не нагружать пищей желудочно-кишечный тракт, поэтому употребление пищи необходимо осуществлять по принципу дробного питания. Дробное питание позволит значительно снизить нагрузку на органы желудочно-кишечного тракта и повысить усвояемость необходимых для жизнедеятельности веществ. При необходимости возможно восполнение дефицита витаминов путем назначения витаминных комплексов. Употребление молока и кисломолочных продуктов помогут частично восполнить дефицит минеральных веществ. В молочных продуктах белки и жиры усваиваются при незначительной нагрузке на желудочно-кишечный тракт, кальций и фосфор вполне достаточно для оптимального баланса в организме.
Некоторые людям при заболевании кишечника свойственна плохая переносимость молока и кисломолочных продуктов. В таких случаях можно порекомендовать употребление пресного творога, нежирного и несоленого сыра. По этой причине врачи-диетологи советуют употреблять свежий невлажный творог и пресные сыры. Остальные блюда и продукты диеты при заболевании толстого кишечника необходимо согласовывать с лечащим врачом и врачом-диетологом. Ограничения в диетическом питании обуславливаются состоянием больного и особенностями течения заболевания.
Как правило, диета при заболевании толстого кишечника предполагает употребление продуктов и блюд, которые способствуют улучшению перистальтики кишечника и имеющие слабительное действие, например, сырые фрукты и овощи, гречневая и овсяная крупа, свежие кисломолочные продукты, подсушенный черный хлеб, сухофрукты. Слабительным действием обладают слизистые супы-пюре, жидкие каши, продукты, содержащие танин.
По медицинской классификации диета при заболевании толстого кишечника имеет №4 и дополняется четырьмя дополнительными вариантами, назначение которых зависит от состояния больного и особенностей заболевания индивидуально в каждом случае. По степени строгости диета №4 – самая щадящая по мере воздействия на органы желудочно-кишечного тракта, ну и самая строгая по ограничению разрешенных блюд и продуктов питания. Диета при заболевании толстого кишечника №4 содержит в основном белок, углеводы и жиры употребляются ограниченно. Блюда диетического стола №4 приготавливаются в пароварке или отвариваются, перетираются до консистенции жидкого пюре, с целью минимального раздражения стенок органов желудочно-кишечного тракта.
Варианты диеты при заболевании толстого кишечника №4 менее строгие, более похожие на полноценное питание, назначаются лечащим врачом в зависимости от состояния больного в период, когда нет опасности возникновения обострений заболевания.
Диета при заболевании тонкого кишечника
Основными функциями, которые выполняет диета при заболевании тонкого кишечника, является максимально щадящий питательный рацион, без физического и химического раздражения стенок желудочно-кишечного тракта. Калорийность и питательность диеты при заболевании тонкого кишечника не очень высокая, в виду незначительного количества углеводов в блюдах и продуктах диетического стола. Как правило, диета при заболевании тонкого кишечника назначается специалистами при возникновении обострений заболевания на непродолжительный период времени, буквально на два-три дня, с дальнейшим назначением менее строгой диеты. За счет ограничения употребления продуктов и блюд, которые содержат в своем составе растительную клетчатку, достигается минимальное механическое раздражение стенок органов желудочно-кишечного тракта. Ограничению подлежат волокнистые овощи и фрукты, молоко, которое провоцирует процессы брожения. Блюда диетического стола при заболевании тонкого кишечника приготавливаются в пароварке и имеют пюре образную консистенцию.
Питьевой режим больного составляет примерно полтора литра жидкости с учетом жидкости в блюдах. Общий вес ежедневного питательного рациона во время диеты необходимо сократить до 2000 граммов готовой еды.
Диетическое питание при заболевании тонкого кишечника предусматривает принцип дробного питания небольшими порциями, разделенными на шесть приемов пищи. Диетические блюда приготавливаются либо в пароварке или же просто отвариваются, не допускается жарение на масле, так как жареные блюда имеют резкое химическое раздражение стенок органов желудочно-кишечного тракта. Так же из питательного рациона диетического стола исключаются всевозможные пряности и специи, наваристые бульоны, различные подливы. Вообще, все блюда и продукты с выраженным насыщенным вкусом, жирные, соленые, кислые должны быть исключены из меню диетического стола больного заболеванием желудочно-кишечного тракта.
Лечебная диета при заболевании тонкого кишечника, несмотря на незначительные ограничения некоторых видов продуктов и блюд, всё-таки достаточно разнообразна и поэтому позволяет вполне сносно придерживаться её в течении длительно периода времени, тем самым повышая эффективность лечебно-профилактического курса. Перечень рекомендуемых продуктов и блюд достаточно разнообразен, его мы сейчас детально рассмотрим. Итак, рекомендуется употребление хлебобулочных изделий, которые слегка подсушены или в виде сухарей из белого хлеба. Из молочных и кисломолочных продуктов можно употреблять свежий кефир, нежирный творог и сметана, немного нежирных сливок. Употребление цельного молока лучше всего исключить, ведь молоко может спровоцировать процессы брожения. Однако, в приготовлении молочных каш можно использовать разбавленное чистой водой молоко. Рекомендуется употребление супов-пюре, которые приготовлены на основе воды с добавлением различных круп и нежирного мяса. Крупы могут быть разнообразные, например, рисовая, манная, овсяная. Из мяса можно употреблять только нежирные сорта, например, молодую телятину, мясо цыплят, нежирную рыбу. Все мясные и рыбные блюда приготавливаются в пароварке или отвариваются. Блюда могут быть самыми разнообразными – мясные или рыбные паровые котлеты, тефтели или фрикадельки на пару, отварное мясо. Все блюда должны быть не солеными, не жирными, иметь мягкую консистенцию и текстуру. Не допускается употребление газированных сладких напитков, концентрированных соков, ну и тем более алкогольных напитков. Рекомендуется употреблять фруктовые компоты, кисели, отвары, концентрация которых не очень высокая, при необходимости их можно разбавлять чистой водой.
Как мы видим, диета при заболевании тонкого кишечника весьма разнообразна и позволяет достаточно долгое время придерживаться рекомендациям специалистов, с целью достижения максимального эффекта лечебно-профилактического курса.
Рецепты диеты при заболевании кишечника
Рецепты диеты при заболевании кишечника в современной диетической кулинарии представлены в достаточном разнообразии. Основные правила приготовления диетических блюд очень просты. Диетические блюда должны иметь невысокую калорийность в основном за счет большого количества углеводов и растительных жиров и нормального уровня белков. Исключаются из рациона питания продукты и блюда, которые имеют химическое или механическое раздражение на стенки органов желудочно-кишечного тракта. Блюда и продукты, которые провоцируют усиленную секрецию, бродильные процессы и гниение в кишечнике так же полностью исключаются. Рекомендуемые диетические блюда должны иметь пюре образную консистенцию или жидкими. Употребляемые блюда должны быть теплыми, не горячими и не холодными. Примерный химический состав питательного рациона диеты при заболевании кишечника состоит из 300 граммов углеводов, из которых 50 граммов – сахара, белка в количестве 100 граммов, 65% из которого животного происхождения, жиры составляют 70 граммов. Калорийность питательного рациона составляет 2000 ккал. Питьевой режим необходимо соблюдать в пределах 2 литров, без учета жидкости в пище.
Для приготовления первых блюд нам понадобится 2-3 картофеля, одна средняя морковь, 180 граммов крупы, можно взять овсяную, рисовую или манную. Так же понадобится одно свежее яйцо и сто граммов нежирного фарша из телятины или птицы. Сначала в одном литре воды отвариваем картофель и морковь до разваренного состояния. После того, как овощи разварились, добавляем крупу и помешивая варим до готовности. Из нежирного фарша формируем пять фрикаделек. Консистенция супа должна быть пюре образной и однородной. Для этого можно измельчить суп блендером. После этого еще раз дайте супу закипеть и добавьте фрикадельки и взбитое яйцо, проварите 8 минут. Посыпьте зеленью и заправьте небольшим кусочком свежего сливочного масла. Соль можно добавить в незначительном количестве, чтобы она едва чувствовалась. Мясные и рыбные блюда приготавливаются в пароварке или запекаются в кулинарном рукаве. Консистенция мясных и рыбных блюд должна быть легкой и мягкой, чтобы не вызывать механического раздражения стенок кишечника. Для приготовления мясных минут. и рыбных блюд можно использовать молодое нежирное мясо кроликов, птицы, телятины и рыбы нежирных сортов. Перед приготовлением блюд мясо и рыбу филируют, для этого удаляют сухожилия и хрящи, пленки, кожу, оставляя одну мякоть. Из мякоти можно приготовить паровые котлеты, фрикадельки, кнели. Для приготовления паровых котлет или фрикаделей необходимо измельчить мясное или рыбное филе в мясорубке. Затем в фарш добавляем отваренный рис, тщательно перемешиваем и пропускаем через мясорубку три-четыре раза. Потом формируем котлеты, кнели или фрикадельки. Готовые изделия приготавливаем в пароварке. Перед подачей на стол можно добавить небольшой кусочек сливочного масла.
Гарниры для диетического меню можно приготовить в виде картофельного пюре, различных видов крупяных каш, например, овсяной, рисовой, манной. Каши должны быть полужидкие и разваренные, приготовленные на воде с небольшим количеством соли. Каши можно приготавливать на основе разбавленного молока.
Из нежирного творога можно приготовить запеканку. Для этого необходимо 250 граммов творога смешать с одним тертым яблоком и одним свежим яйцом. Затем добавляем две столовых ложки манной крупы и еще раз тщательно перемешиваем. Можно добавить чайную ложку сахара. Выкладываем творожную смесь в промасленную форму и запекаем в духовке при 180º, примерно 30 минут. Вместо яблока можно добавить тыкву или морковь. Вообще, приготовление запеканки – дело импровизации, можно смело экспериментировать.
Из фруктов и ягод можно приготовить кисель. Для этого необходимо полтора литра чистой воды закипятить и добавить в неё 300 граммов фруктов и ягод по сезону, можно замороженных. Доводим до кипения и варим пять минут и добавляем немного сахара по вкусу, но не очень много. В это время разводим две столовых ложки крахмала в теплой воде до полного растворения. Постепенно выливаем крахмальную смесь в фруктовый отвар, при этом постоянно помешивая. Кисель готов!
Рецепты диеты при заболевании кишечника не сложные в применении и вполне доступны даже не опытным кулинарам. Главное соблюдать основные правила и требования диетического питания.
Меню диеты при заболевании кишечника
Примерное меню диеты при заболевании кишечника представляет собой усредненный вариант и может изменяться в зависимости от состояния больного и степени развития заболевания. Не лишним будет напомнить, что употребляемые блюда должны быть не очень горячими и не холодными. Примерное меню диеты при заболевании кишечника не неделю может состоять из таких блюд:
I день
- первый завтрак: молочная овсяная каша, нежирный творог с вареньем, зеленый чай;
- второй завтрак: яблоко запеченное, кисель;
- обед: овощной суп-пюре с мясом птицы, рис отварной с паровой котлетой, некрепкий черный чай с печеньем;
- полдник: отвар из шиповника и подсушенное овсяное печенье;
- ужин: паровой омлет, каша гречневая на воде, кисель ягодный;
- перед сном: стакан теплого кефира;
II день
- первый завтрак: запеканка из нежирного творога с яблоками, компот из сухофруктов;
- второй завтрак: рисовая каша на разбавленном молоке, зеленый чай;
- обед: суп с фрикадельками, гречневая каша с кнелями, компот;
- полдник: кисель с печеньем, свежее яблоко;
- ужин: мясная запеканка, картофельное пюре, черный чай;
- перед сном: стакан теплого кефира;
III день
- первый завтрак: молочный суп с гречкой, нежирный творог, чай зеленый;
- второй завтрак: кисель молочный с сухариками, фрукты;
- обед: рисовый суп-пюре, рыбные котлеты на пару и овсяная каша, некрепкий черный чай;
- полдник: запеканка творожная с тыквой, свежее яблоко;
- ужин: крупеник и телячьи котлеты, ягодный кисель с сухарями;
- перед сном: стакан теплого кефира;
IV день
- первый завтрак: каша овсяная на воде, кисель с печеньем;
- второй завтрак: молочный суп из риса, запеченное яблоко, зеленый чай;
- обед: нежирный рыбный суп с рисом, картофельное пюре с паровыми котлетами, компот;
- полдник: нежирный творог с сахаром;
- ужин: мясная запеканка, отварная гречка, фруктовый кисель;
- перед сном: стакан теплого кефира;
V день
- первый завтрак: нежирный творог с сахаром, яблоко;
- второй завтрак: салат из фруктов, каша молочная рисовая;
- обед: картофельный суп с мясом, рисовая каша с паровыми котлетами, некрепкий чай;
- полдник: тыквенная запеканка и чай;
- ужин: овощи запеченные с мясным фаршем, кисель ягодный и печенье;
- перед сном: стакан теплого кефира;
VI день
- первый завтрак: молочный суп с рисом, компот из сухофруктов;
- второй завтрак: овсяная запеканка, кисель;
- обед: овощная запеканка с мясом, суп рисовый с фрикадельками, некрепкий чай;
- полдник: творожная запеканка, кисель;
- ужин: рисовая каша с рубленым мясом, кисель с сухариками;
- перед сном: стакан теплого кефира;
VII день
- первый завтрак: молочная рисовая каша с фруктами, кисель с сухарями;
- второй завтрак: запеченное яблоко, зеленый чай;
- обед: суп-пюре овощной с курицей, каша гречневая с мясом, компот фруктовый;
- полдник: молочный кисель с овсяным печеньем;
- ужин: овощная запеканка, каша рисовая, фруктовый кисель;
- перед сном: стакан теплого кефира.
Таким может быть примерное меню диеты при заболевании кишечника. Если пожелаете видоизменить меню диеты, то это необходимо в обязательном порядке обсудить с лечащим врачом, чтобы не спровоцировать обострений заболевания. Будьте здоровы!
ilive.com.ua
Диета 4 при заболеваниях кишечника: меню питания, разрешенные продукты
Диета 4 при заболеваниях кишечника позиционируется как один из вариантов лечебного питания. Рекомендовано пациентам при колите, нарушениях пищеварения, дизентерии, энтероколите.
Общие правила
Эта разновидность диеты прописывается больным в период лечения расстройств системы пищеварения и кишечных патологий, сопровождающихся поносами. Ее основная задача – устранение патологических процессов, сопутствующих данным заболеваниям.
Диета полностью исключает блюда, способные стимулировать секреторные функции желудка и активизирующие работу желчного пузыря. Термическая обработка предусматривает варку и паровой способ приготовления. Блюда подаются в жидком, полужидком и протертом виде.
Общие правила диетического питания:
- шестиразовое питание;
- приготовление продуктов допускается исключительно путем отваривания и паровым способом;
- под полным запретом находятся твердые продукты, густая, горячая, холодная пища.
Типы диеты № 4
Стол № 4 делится на три подвида – 4А, 4Б, 4В. Основное отличие – продуктовый набор.

Диета 4А
Этот вариант лечебного питания назначается в остром периоде заболевания. Диетическое меню отличается однообразием и исключает многие продукты. Рекомендуется для соблюдения в течение двух – пяти суток. Энергетическая ценность – 1600 Ккал.
Диета 4Б
Стол 4Б назначается в период обострения хронических патологий ЖКТ – при болезнях печени, почек, желчевыводящих путей, поджелудочной железы. Стол 4Б физиологически полноценен, поэтому может практиковаться продолжительное время. Энергетическая ценность – 2900 Ккал.
Диета 4В
Режим питания практикуется в течение первых 7 суток после перенесенного оперативного вмешательства, а также после завершения острого периода кишечного заболевания. Используется в качестве переходного от лечебного стола к общему. Энергетическая ценность – 3140 Ккал.
Читайте также:
Показания к назначению
Стол № 4 по Певзнеру рекомендован в следующих случаях:
- острый период кишечного заболевания, сопровождающийся сильной диареей;
- тяжело протекающее обострение хронических патологий.
Разрешенная продуктовая корзина
Перечень продуктов, допущенных диетологами к использованию при разработке ежедневного меню, достаточно обширен. Он представлен следующими позициями:
- Уже подсохший (позавчерашний) хлеб из пшеницы, домашние сухари. Допустимая норма на 24 часа – не более 200 грамм продукта. Дополнительно разрешены сухое печенье (галеты).
- Протертые каши. Именно они являются основой рациона больного. Разрешены манка, белый рис, гречка, овсяные хлопья. Готовятся либо на воде, либо обезжиренном (снятом) бульоне из-под мяса.
- Сливочное масло. Использовать только 50 грамм в день.
- Супы. При готовке нужно брать снятый (второй) из-под рыбы/мяса. Для наполнения берутся крупы, минимум овощей, пюреризированное либо обработанное блендером/мясорубкой отварное мясо, кнели, яйцо, фрикадельки.
- Мясо. Разрешены исключительно диетические разновидности – телятина, говядина, куриная грудка, индейка, кролики. Перед варкой обязательно удаляется кожа и вырезаются сухожилия.
- Котлеты на пару, фрикадельки, кнели. При сборе фарша хлеб необходимо заменять крупой манки либо отварным рисом. Разрешается готовить мясной паштет, добавляя минимальный объем соли.
- Рыба нежирных сортов. Разрешена подача в виде цельного отварного/парового куска. Если рубленый вариант, то это могут быть кнели, котлеты, фрикадельки. Допускается варка либо паровой способ приготовления.
- Яйца. Норма 2 штуки в день. Подаются к столу всмятку, в форме парового омлета. Разрешается вмешивать в супы (получаются сытные яичные хлопья), суфле.
- Нежирный протертый творог. Используется для приготовления запеканок и суфле.
- Овощи. Разрешается использовать исключительно в протертом виде, добавляя небольшое количество при варке супа. Объемы минимальные.
- Фрукты – яблоки (свежие, в форме пюре), кисели (черника, черемуха, кизил, айва, груши), морсы.
- Соки из сладких ягод (предварительно разводятся кипяченой водой в равных пропорциях). Запрещены виноградные, сливовые и абрикосовые.
В качестве напитка допускается использовать: чаи на травах, шиповниковый узвар, настой на черемуховых ягодах, чай (сорта – зеленый либо черный), воду без газа (не больше 1,5 литра в сутки).
Запрещенные продукты
Стол № 4 полностью исключает потребление продуктов, содержащих в своем составе клетчатку.

В перечень запрещенных продуктов входят:
- Овощи. Их допускается добавлять продукт в супы в небольших количествах и протертом состоянии.
- Хлеб. Цельнозерновой, ржаной, на отрубях, злаковый. Он сложен для переваривания и может травмировать слизистую.
- Свежая выпечка, блины/оладушки. Провоцируют процессы брожения и гниения.
- Варенье, мёд, джем, сухофрукты, сладости. В течение дня разрешается использовать 50 грамм сахарного песка.
- Каши – пшено, ячка, перловка, бобовые.
- Макароны.
- Жирные бульоны. Они способствуют усилению перистальтики кишечника и ухудшению состояния.
- Жирные сорта мяса, рыбы.
- Консервы, солености и рыба в частности.
- Цельное молоко, сливки, сметана, сыр. Могут стать причиной усиления поноса. Молоко необходимо разбавлять водой. Оно используется только для варки каш и пудингов.
- Какао, кофе с молоком, сладкие газировки, квас.
- Соусы, маринады.
- Копчености, ветчина, колбасы.
Эти продукты способны стимулировать перистальтику ЖКТ, провоцировать вздутие живота.
Примерное недельное меню
Необходимо организовать шестиразовый прием пищи. Обязательно чередование блюд, чтобы исключить однообразие.
Понедельник
1 завтрак: овсянка с кусочком масла, яйцо всмятку, напиток.
2 завтрак: пюреризированное яблоко (свежее либо предварительно приготовленное в духовом шкафу).
Обед: суп с рисовой крупой и добавлением фрикаделек из мясного фарша, домашние гренки, греча с куриными котлетами (тушеные на воде либо обработанные паровым способом), яблочно-грушевый напиток.
Полдник: кисель с галетами либо домашними гренками.
Ужин: манка (без добавления сахарного песка), порция вареной рыбы, напиток.
Поздний ужин: кисель.
Вторник
1 завтрак: рисовая каша-размазня (подслащенная) с кусочком масла, сухарик, шиповниковый взвар.
2 завтрак: несколько ложек творога.
Обед: мясной бульон, загущенный манной крупой, паровые кнели из фарша курицы/индюшки, гарнир – отварной рис, домашние сухарики, кисель.
Полдник: запеченное в духовом шкафу и измельченное в блендере яблоко.
Ужин: яйцо, каша-размазня из гречи, напиток.
Поздний ужин: компот из разрешенных сухофруктов с галетами.
Среда
1 завтрак: тщательно разваренная овсянка с кусочком масла, пюреризорованный кусок отварного мяса, немного творога, чай, галетное печенье.
2 завтрак: фруктовое пюре.
Обед: куриный бульон с рисовой крупой и яичными хлопьями, перетертая каша из гречи, фрикадельки, фруктовый напиток.
Полдник: кисель с галетными печеньями.
Ужин: тефтели из рыбного фарша (можно взять хек), гарнированные хорошо развареной рисовой крупой, сладкий черный чай.
Поздний ужин: кисель.
Четверг
1 завтрак: каша-размазня из гречи с кусочком масла, яйцо всмятку, немного творога, фруктовый напиток.
2 завтрак: кисель с подсушенным в духовом шкафу пшеничным хлебом.
Обед: суп с фрикадельками, загущенный манной крупой, домашние сухарики, тщательно разваренная рисовая крупа, гарнированная паровыми биточками из рыбного фарша, кисель.
Полдник: шиповниковый отвар, домашние сухарики.
Ужин: творожно-гречневый пудинг, мясное суфле, напиток.
Поздний ужин: грушевый отвар.
Пятница
1 завтрак: пудинг из риса, маложирный творог, чай,
2 завтрак: ягодный отвар.
Обед: рыбный бульон с рыбными фрикадельками и добавлением риса, домашние сухарики, котлеты из куриного фарша (паровые), гарнированные протертой гречкой, ягодный отвар.
Полдник: несладкий отвар из ягод шиповника с галетами.
Ужин: паровой омлет, сладкая манная каша, чай.
Поздний ужин: отвар из сухофруктов (яблоки и черная смородина).
Суббота
1 завтрак: гречневый пудинг с добавлением творога, пюре из запеченного яблока, чай.
2 завтрак: грушево-яблочный компот.
Обед: бульон с манкой и размешанным яйцом, котлеты из телятины (паровые), гарнированные протертой кашей из риса, грушевый компот.
Полдник: ягодный компот с галетами.
Ужин: овсянка с маслом без сахара, яйцо всмятку, черный чай.
Поздний ужин: кисель.
Воскресенье
1 завтрак: тщательно разваренные овсяные хлопья с кусочком масла и приготовленными на пару котлетами из фарша курицы/индейки, напиток, домашние сухарики из белого пшеничного хлеба.
2 завтрак: несколько ложек маложирного творога.
Обед: говяжий бульон с мясными фрикадельками, загущенный манной крупой, протертая гречневая каша с тефтелями из нежирной рыбы, кисель на фруктах.
Полдник: черный чай с домашними сухарями.
Ужин: рисовая каша с кусочком масла, яйцо всмятку, напиток.
Поздний ужин: компот из разрешенных сухофруктов.
Рецепты
Предлагаем несколько рецептов блюд, которые могут входить в меню диеты № 4.
Рыбные тефтели
Компоненты:
- вода – 55 мл;
- рис – 55 грамм;
- масло сливочное – 15 грамм;
- филе рыбы – 300 грамм.
Приготовление:
- Приготовьте вязкий рис.
- Пропустите его не менее двух раз через мясорубку, добавив рыбу.
- Вмешайте в полученную массу масло, долейте воду и немного присолите.
- Из вымешанного фарша приготовить тефтели и готовьте паровым способом.
Биточки из хека (паровые)
Ингредиенты: яйцо, филе хека – 300 грамм; манка крупа – 50 грамм; соль по вкусу. Приготовление: рыбу измельчить через мясорубку. Положить в фарш манку, соль, яйцо. Перемешать. Сформировать биточки и приготовить на пару.
Говяжьи паровые котлеты
Ингредиенты: говядина – 710 грамм, лук – 1 штука, яйца куриные – 2 штуки, мука рисовая – 110 грамм, соль. Приготовление:
- Говядину с луком измельчить при помощи мясорубки.
- Вмешать в фарш яйца, муку и присолить.
- Вымесить состав и поместить на 1 час на полку холодильника.
- Готовить сформированные котлеты в пароварке в течение получаса.
Паровой омлет
Ингредиенты:
- яйца – 2 штуки;
- молоко – 1,5 стакана.

Паровой омлет – один из вариантов подачи яйца
Приготовление:
- Яйца залить молоком и тщательно взбить смесь. Присолить.
- В чашу мультиварки поместить заполненную смесью емкость. Готовить в режиме «пар».
- Также можно использовать паровую баню.
Гречнево-творожный пудинг
Ингредиенты: греча – ¼ стакана, обезжиренный/маложирный творог – 155 грамм, яйцо, сахарный песок – 1 ложечка. Приготовление:
- Отварить гречку и перетереть.
- Смешать ее с творогом. Положить желток, подсластить Повторно перемешать и ввести тщательно взбитый белок.
- Переложить смесь в намазанную маслом форму и готовить на пару.
Диета № 4 для детей
В детском возрасте назначается при развитии сильной диареи. Первый сутки – разгрузочные. В течение 24 часов ребенок должен пить травяные отвары и чаи. Разрешена минеральная вода без газов. Суточное потребление жидкости – не больше 1 литра. Пить нужно давать часто, но небольшими порциями, чтобы не вызвать рвоту. Со вторых суток ребенок переводится на диету № 4.
Ребенок может получать:
- засушенный пшеничный хлеб;
- слизистые рисовые отвары;
- «вторые» бульоны на курице либо говядине – их разрешается загущать манкой или овсяными хлопьями;
- рыбные, мясные блюда, приготовленные паровым способом;
- протертые каши из гречи, риса, овсянки;
- супы – в них допускается класть измельченное мясо либо фрикадельки;
- паровой омлет;
- творог – может подаваться в натуральной форме либо в виде запеканки.

Кисель нужно готовить только в домашних условиях, пакетированные варианты использовать не рекомендуют, особенно детям
Сливочное масло можно использовать только в качестве добавки к блюду. Разрешенные напитки – отвары из черники, шиповника, плодов айвы и кисели. Полностью запрещены сдоба, супы – приготовленные на овощах либо молоке, копчености, колбасные изделия, консервация, мясо жирных сортов, сметана, молоко, овощи (свежие и приготовленные), фрукты в свежем виде, сок из винограда.
Диета предусматривает шестикратное питание. Длительность – 6 суток. Затем ее можно расширить. Допускается введение малого объема овощей – кабачки, картошка, морковь, капуста цветная, тыква, мелкая вермишель, каши, приготовленные на молоке. В суп разрешается класть немного сметаны.
Лечебная диета № 4 – система питания, рекомендована при острых/хронических заболеваниях ЖКТ, сопровождающихся сильными поносами. Блюда разрешается менять по своему усмотрению, но важно соблюдать основные принципы приготовления и рекомендации по продуктовым корзинам.
jktguru.ru
Диета для кишечника при его заболевании
Кишечный тракт играет одну из важных ролей в жизни человека. Нередко встречаются такие ситуации, когда пищеварение дает сбой. Это может заболевание острого или хронического типа, дисбактериоз. Чтобы этого не происходило, должна соблюдаться специальная диета для кишечника.
Рекомендации по правильному питанию
Заболевания острого и хронического характера могут поражать любой отдел кишечного канала. Если болезнь имеет длительный характер, то наблюдается постепенное истощение организма, ведь он лишается всех нужных питательных веществ.
Энтероколиты сопровождаются сильным брожением и гниением пищи в кишечном канале. На фоне этого у больного наблюдается разжиженный стул и длительный понос. Чтобы нормализовать метаболические процессы и не подвергать раздражению кишечные стенки, должна соблюдаться диета для кишечника.
Мнения специалистов сходятся на том, что меню должно составляться исходя из типа болезни. Для уменьшения нагрузки с пищеварительных органов пища должна поступать дробно. Количество приемов должно составлять 5-6 раз за сутки. Если сильно нарушены метаболические процессы, то врач назначает прием витаминизированных комплексов.
Если организм сильно истощен, то полезные и питательные вещества вводятся в вену через капельницу. Оздоровление пищеварительного канала ускоряется, если рацион подобран в индивидуальном порядке.
Общие принципы питания заключаются:
- в решении проблем с метаболизмом;
- в устранении симптомов болезни и предотвращении повторного обострения;
- в регулярном приеме пищи. Еда должна поступать в организм в одно и то же время;
- в разнообразном виде рациона;
- в соблюдении легкой и сбалансированной диеты.
Диетическое питание несомненно является залогом здоровой жизни, но ее нужно соблюдать одновременно с проведением медикаментозного лечения и придерживанием правил о здоровом образе жизни.
Виды диетического питания

При болезнях кишечника правильное питание является неотъемлемой частью лечебной терапии. Медицине известно много видов диеты. Чаще всего применяются столы под номером 3 и 4. Такой процесс дает возможность разработать здоровое питание для каждого пациента в индивидуальном порядке. Здоровье кишечного канала напрямую зависит от подбора продуктов.
Диета при хронических заболеваниях кишечника
Диета при заболевании кишечника хронического характера должна применяться как на этапе ремиссии, так и во время обостренности. При таком течении наблюдаются регулярные запоры. Чтобы предотвратить развитие недуга, необходимо придерживаться диеты под номером 3.
Такая кишечная диета помогает оздоровить структуру внутренних органов и нормализовать пищеварительную функцию. Блюда состоят из тех продуктов, которые устраняют застойные явления в кишечном канале и не травмируют слизистую оболочку.
Пищу не надо измельчать, но она должна готовиться на пару или отвариваться.
Питание при заболевании кишечника включает употребление:
- хлеба из пшеничной муки с отрубями;
- галеты;
- овощные и фруктовые блюда;
- нежирные бульоны и супы;
- каши на воде;
- макароны;
- кисломолочную продукцию с небольшой жирностью.
Категорически запрещено есть жирное мясо и рыбу, сладости и свежую выпечку. Запивать можно соками из фруктов и ягод, морсами, компотами, чаем.
Диета для кишечника под номером 3а
Нередко пациентам с болезнями кишечного канала прописывают диету под номером 3а. Так как хронический процесс ведет к развитию запоров, при помощи питания надо повысить моторику мышечных структур кишечника и понизить проявление воспалительного процесса.
Питание при заболеваниях кишечника исключает из рациона овощные культуры, в состав которых входит большое количество клетчатки и эфирных масел. Также категорически запрещается есть острое, соленое, жареные блюда, консервы, копчености, жирное мясо и рыбу.
Еда должна поступать в организм холодной. Горячая пища может усугубить состояние и привести к повторной обостренности недуга.
Диета 3б
Диета под номером 3б назначается пациентам, которые страдают запором, но не имеют воспалительный процесс в пищеварительном тракте. Чаще всего при помощи нее лечат дискинезию кишечника и колит.
Что можно есть? В состав входит много растительной пищи в виде овощей и фруктов, масел, травяных сборов.

Диета при остром течении заболеваний кишечника
Когда болит кишечник, это говорит о том, что в организме наблюдается воспалительный процесс и расстройство пищеварения. В данном случае наблюдается длительный понос. При кишечных болях рекомендуется соблюдение диеты под номером 4.
Питание во время острого процесса должно насыщать организм полезными компонентами, приостановить развитие воспалительного процесса и убрать застойные явления в кишечнике.
Диета при болях в кишечнике подразумевает занижение жиров и углеводов. Но количество белков должно оставаться на том же уровне.
Блюда должны быть измельченными или жидкими. Осуществлять прием пищи нужно до шести раз в день.
Если болит кишечник, то полностью исключаются:
- выпечка;
- овощные и фруктовые блюда;
- крупы;
- макароны;
- жирные бульоны и супы;
- жирное мясо и рыба;
- сладости.
Основной упор следует сделать на овощные супы.
Диета под номером 4б позволяет улучшить состояние кишечного тракта при отсутствии сильного болевого чувства. Также она будет полезна при больном желудке, пищеводе и печени. Такой тип питания помогает сократить область воспалительного процесса и нормализовать работу органа.
Упор делается на повышение количества белковой пищи. Вся пища должна перетираться или перемалываться. Употреблять следует только теплые блюда. Кушать надо до пяти-шести раз в сутки.
Категорически запрещено употреблять:
- хлеб;
- выпечку;
- бобовые культуры;
- консервы;
- овощи в виде капусты, свеклы, редиски, редьки, лука, чеснока и огурца;
- грибы;
- фрукты в виде винограда, абрикоса, сливы;
- сухофрукты.
Упор делается на супы, жидкие каши и овощные пюре.
Во время ремиссии или при исчезновении острых симптомов пациенту рекомендуют соблюдать диету под номером 4в. Воздействие такого рациона направлено на нормализацию работы кишечного тракта, желудка, печени.
Упор сделан на включении большого количества белков. В меню можно вводить небольшое количество соли. Еда не должна измельчаться перед употреблением. Есть нужно пять раз в день.
Диета под номером 4в разрешает употребление запеченной или прожаренной рыбы.

Диета безглютенового типа
Такой тип питания обращает внимание на потребление белков и кальция. Из меню должны устраниться те продукты, которые в своем составе имеют частички глютена. Сюда относят все зерновые культуры в виде пшеницы, ржи, ячменя.
Принцип питание основывается на отсутствии скопления пищевых масс в кишечнике и предупреждении травмирования кишечных стенок. Из меню исключаются блюда, которые стимулируют выделение желчи и пищеварительных ферментов.
Еда должна быть изготовлена на пару или отварена. Если у больного наблюдается понос, то пища должна измельчаться. Разрешаются горячие и холодные блюда. Прием пищи должен осуществляться шесть раз за сутки.
Упор делается на фруктовые блюда, каши, супы, хлеб. Правильное меню на завтрак должно включать супы, изготовленные на овсяном и рисовом бульоне.
Рекомендуемое меню на неделю
Врач подбирает диету каждому пациенту в индивидуальном порядке. Но существует примерное меню, которое можно использовать любому и добавлять свои корректировки.
Примерное меню на неделю.
Первые сутки
- В утренние часы после сна лучше всего съесть творожную массу, негустую овсяную кашу на воде. Запить все рисовым отваром.
- На полдник можно употребить желе из черники.
- На обед прекрасно подойдет манная каша, куриное суфле. Запить все следует яблочный соком, который предварительно разбавлен водой.
- На перекус подойдет теплый отвар из шиповника.
- В вечернее время можно приготовить рисовую кашу, омлет из яичных белков. Запить все нужно компотом.
- На ночь выпивается кружка жидкого киселя.
Вторые сутки
- Наутро лучше поесть отварное яйцо и запить все чаем.
- На полдник подойдет рисовый пудинг.
- В обеденное время следует сварить гречневую кашу на воде, сделать кнели из куриного фарша. Запить надо травяным чаем.
- На полдник подойдет черничный компот.
- В вечернее время можно поесть творога и запеченного яблока. Запить все надо ягодным чаем.
- На ночь выпивается стакан отвара на основе шиповника.
Третьи сутки
- После сна надо поесть рисового супа и сухариков. Запивать все нужно какао.
- На полдник можно съесть манный пудинг.
- На обед подойдет манная каша, отварная рыба. Запить все следует яблочным киселем.
- На полдник съедается яйцо всмятку.
- На вечер можно приготовить котлеты из куриного фарша. В качестве гарнира подойдет рис. Запить все нужно компотом из черемухи.
- На ночь выпивается стакан ягодного или травяного настоя.
Четвертые сутки
- На завтрак лучше съесть рисовую кашу с творогом, а запить все фруктовым компотом.
- На второй завтрак подойдет желе из смородины.
- В обед можно поесть суфле из рыбы, гречневую кашу, ромашковый чай.
- На второй полдник выпивается рисовый отвар.
- На ужин готовится омлет из белков, рыбные кнели и ягодный компот.
- Перед сном выпивается бульон, изготовленный на мясе.
Пятые сутки
- В утреннее время следует поесть манной каши и запить все киселем.
- В качестве перекуса подойдет яблочное пюре, творожная масса.
- В обеденное время разрешено поесть фрикаделек, риса, отвара из овсяной крупы и кофе.
- На второй полдник съедается отварное яйцо.
- На ужин готовится суфле из говядины, гречневая каша, травяной настой.
- Перед сном можно перекусить сухарями с какао.
Шестые сутки
- После сна съедается пудинг из груши и творога, запивается все компотом.
- На второй завтрак лучше поесть сухарей и смородинового киселя.
- На обед готовятся кнели из мяса или рыбы, рисовая каша и некрепкий чай.
- На полдник можно поесть ягодного желе.
- В вечернее время лучше съесть гречневую кашу с мясными фрикадельками. Запить все компотом из сухофруктов.
- На ночь можно поесть печеного яблока.
Седьмые сутки
- Наутро съедается порция гречневой каши, жидкого киселя и сухарей.
- В качестве перекуса подойдет желе из ягод.
- На обед готовится овсяная каша с говяжьими тефтелями. Запивается все компотом из груш.
- На полдник можно поесть печеного яблока.
- В вечерние часы делается салат из овощей, куриное филе и слабый чай.
- На ночь выпивается кружка ягодного компота.
Это всего лишь примерное меню. В него могут вводиться различные коррективы исходя из течения и типа болезни. Все это решается с лечащим врачом. Также оно должно быть весьма разнообразным, но полезным.
Такие диеты для кишечника являются строгими. Но при их соблюдении удается восстановить работу всей пищеварительной системы. Стоит помнить о том, что она должна соблюдаться не только в период обострения, но и на этапе ремиссии и после оперативного вмешательства.
zivot.ru
Лечебное питание при заболеваниях кишечника
В последние годы отечественными и зарубежными гастроэнтерологами особое внимание уделяется заболеваниям кишечника.Во многом это связано не только с увеличением количества больных с функциональным или органическим поражением кишечника, но и с постоянным совершенствованием методов диагностики и комплексного лечения.
Множество причин патологии тонкой и толстой кишки кроется в образе жизни современного человека: нерациональное и несбалансированное питание с недостатком или приоритетом каких-либо веществ, гиподинамия, стрессы, неблагоприятная экологическая обстановка, ухудшение социально-экономических условий.
Кишечник в организме человека выполняет одну из ключевых ролей в процессе пищеварения. В тонкой кишке путем полостного и пристеночного мембранного пищеварения происходит гидролиз основных пищевых веществ с последующим всасыванием.
Белки пищи расщепляются под воздействием активированных энтерокиназой панкреатических протеаз до олигопептидов, которые, в свою очередь, гидролизуются кишечными пептидазами с образованием аминокислот, подвергающихся дальнейшему всасыванию.
Эмульгированные в полости тонкой кишки триглицериды пищи подвергаются воздействию панкреатической липазы и расщепляются до моно- и диглицеридов, которые внутри кишечных клеток гидролизируются, превращаясь в хиломироны, и транспортируются в лимфу.
Поступившие с пищей углеводы под влиянием амилазы поджелудочной железы распадаются до олигосахаридов в полости тонкой кишки с дальнейшим превращением под действием кишечных дисахаридаз в моносахариды. Толстая кишка служит резервуаром для каловых масс, играет важную роль во всасывании жидкости, веществ, не всосавшихся в тонкой кишке, а также в остаточном пищеварении.
Лечебному питанию больных с патологией кишечника отведена важная роль в комплексе терапевтических мероприятий. Универсальных диет не сущевара шиповника или 1,5 кг очищенных от кожуры яблок в виде пюре (яблоки содержат большое количество пектина, обладающего противодиарейным действием) (табл. 26.1). Больному рекомендуют диету, соответствующую ранее принятому номерному столу 4 (4а).
Краткая характеристика: диета с нормальным количеством белка, ограничением жиров и углеводов до нижней границы нормы. Целью этой диеты является путем максимального механического и химического щажения уменьшить воспалительные изменения слизистой оболочки кишечника.
Все блюда отваривают или готовят на пару и протирают. Уменьшают содержание поваренной соли до 6-8 г, исключают продукты и блюда, усиливающие процессы брожения и гниения в кишечнике, в частности, молоко, сладости, бобовые, грубую клетчатку (свежие овощи, зелень, фрукты и ягоды), все блюда, стимулирующие желчеотделение, секрецию желудка и поджелудочной железы (соусы, пряности, закуски). Режим питания дробный — 5-6 раз в день.
Химический состав: белков — 100 г, жиров — 70 г, углеводов — 250 г, энергетическая ценность — 2100 ккал.
Рекомендуются говядина, телятина, птица или свежая рыба нежирных сортов в виде паровых котлет, кнелей, фрикаделек, суфле (мясной фарш пропускают 3-4 раза через мясорубку с мелкой решеткой).
Супы — на обезжиренном мясном или рыбном бульоне с добавлением слизистых отваров (рис, гречневая крупа, толокно, мука), паровых или сваренных в воде мясных или рыбных кнелей, фрикаделек, яичных хлопьев, вареного и протертого мяса, которое добавляется вместе со слизистыми отварами.
Каши — протертые из риса, овсяной, гречневой, манной и других круп готовятся на воде или на обезжиренном мясном бульоне.
Разрешен свежий (лучше кальцинированный) творог в протертом виде. Масло сливочное, свежее, добавляется в блюда.
Из хлебобулочных изделий показаны сухари высшего качества из белого пшеничного хлеба, неподжаренные, тонко нарезанные.
В качестве напитков рекомендуют чай слабый, соки в виде желе, кисели из фруктов и ягод, отвар сушеной черной смородины, черники, черемухи.
Таблица 26.1. Примерное однодневное меню диеты при резко выраженном обострении заболеваний кишечника, сопровождающихся диареей (диета №4, 4а)
|
1-й завтрак: омлет паровой белковый, каша манная на воде, чай 2-й завтрак: творог кальцинированный (100 г) Обед: суп-пюре из мяса, тефтели мясные паровые, кисель из черники Полдник: отвар шиповника (1 стакан) Ужин: рыба отливная, вермишель отварная, чай На ночь: кефир (1 стакан) На весь день: хлеб (сухари) — 200 г, сахар — 30 г, масло — 10 г. |
Данный вариант диеты является физиологически неполноценным и однообразным, поэтому его назначают на 2-5 дней.
Затем по мере уменьшения выраженности диспепсического и болевого синдромов переходят на физиологически полноценную диету 4б (вариант диеты с механическим и химическим щажением) на срок от 1-2 мес до нескольких лет — до полной нормализации стула.
Краткая характеристика: диета является физиологически полноценной с умеренным ограничением механических и химических раздражителей органов желудочно-кишечного тракта. Все блюда — в вареном виде или приготовлены на пару, протертые, слизистые, подают в теплом виде. Питание дробное — 5-6 раз в сутки. Используют продукты, богатые танином (черника, крепкий черный чай, какао, натуральные красные вина), содержащие простые углеводы для задержки опорожнения кишечника.
Химический состав: белки — 100-120 г, жиры — 100-120 г, углеводы — 400 г, калорийность — 3000-3500 ккал.
В качестве источников простых углеводов рекомендуют хлеб пшеничный вчерашний, сухой бисквит и печенье типа «Мария», 2 раза в неделю разрешают пирог с вареным мясом, яблоками и ватрушки с творогом (всего хлебобулочных изделий не более 200 г/сут).
Слизистые супы готовят на обезжиренном мясном или рыбном бульоне, или на овощном отваре с хорошо разваренными крупами, вермишелью, лапшой, мелко нашинкованными овощами.
Разрешены нежирные сорта мяса и рыбы (говядина, телятина, кролик, кура, судак, лещ, треска, окунь) в виде отварных котлет, кнелей, суфле, при хорошей переносимости в виде целого куска.
Каши (кроме пшеничной и перловой) готовят на воде с добавлением 1/3 части молока или сливок 10% жирности.
Овощи дают в виде протертых овощных пюре или запеканок из картофеля, моркови, кабачков. При хорошей переносимости разрешены спелые помидоры (до 100 г/сут).
Возможно употребление яиц всмятку (до 2 яиц в сутки) или в виде добавок к блюдам, яичные белковые омлеты, меренги, снежки.
В качестве источников витаминов используют кисели, желе, муссы, протертые компоты из сладких ягод и фруктов (кроме дынь, арбузов, абрикосов и слив), печеные яблоки, ягоды в сыром виде (клубника, малина до 100 г), протертые очищенные спелые сладкие яблоки и груши. Разрешены разбавленные в соотношении 1:1 с водой фруктовые соки. Их прием начинают с 50 мл, постепенно увеличивая до 100-150 мл в сутки.
Бактерицидное действие, благодаря наличию органических кислот, оказывают клюквенный, гранатовый, черничный, малиновый соки. Дубильные вещества в значительном количестве и пектины содержатся в черничном, айвовом, яблочном с мякотью соках и соке из черешни.
Молоко пресное используют только в блюдах, кальцинированный творог разрешен в виде пудинга, запеканки, самостоятельного блюда.
Характер рекомендуемой диеты зависит от заболевания, состояния моторной функции кишечника, характера кишечной диспепсии, наличия или отсутствия явлений пищевой непереносимости, возраста, профессиональной деятельности и индивидуальных вкусовых пристрастий пациента.
Прием пищи необходимо осуществлять в одни и те же часы для восстановления эндогенного биоритма пищеварения. Питание, по возможности, должно быть как можно более разнообразным.
Пациенту настоятельно советуют вести пищевой дневник с фиксированием времени приема пищи, ее количества и вида. Тщательно составленный пищевой дневник позволяет выявить ту или иную пищевую непереносимость и взаимосвязи клинических проявлений с употреблением в пищу тех или иных продуктов.
С помощью правильно составленного рациона питания лечащий врач может добиться решения следующих задач: нормализация моторной активности кишечника, профилактика пишевой непереносимости, восполнение дефицита нутриентов, витаминов, минеральных веществ, борьба с избыточным газообразованием, влияние на состав кишечной микрофлоры.
Модификация рациона в связи с заболеванием кишечника
Определенные коррективы лечебного питания требуются с учетом особенностей диагносцируемого заболевания кишечника.Радикальным методом лечения карциноидных опухолей кишечника безусловно должно быть полное их удаление, однако, к сожалению, в большинстве случаев имеет место поздняя диагностика заболевания после появления метастазов.
Принимая во внимание способность карциноидных образований усиливать катаболизм белков и продуцировать ряд гормонально активных пептидов (серотонин, гистамин и др.), таким больным рекомендуют диету схожую с диетой № 4, но с повышенным содержанием белка и с ограничением продуктов, содержащих много серотонина (грецкие орехи, ананасы, киви, сливы, томаты, баклажаны, бананы) и его предшественника — 5-окситриптофана (мясо).
Обильная мясная пища у таких больных может спровоцировать синдром «прилива» (покраснение кожных покровов, головокружение, тошнота, рвота, диарея, одышка, тахикардия, изменение артериального давления).
При ишемической болезни кишечника исключают продукты, вызывающие метеоризм. С целью уменьшения спазма брыжеечных сосудов после еды больному рекомендуют лежать в течение 2-3 часов с теплой грелкой на животе.
При воспалительных заболеваниях кишечника (болезни Крона, язвенном колите), болезни Уиппла отмечены выраженные потери белка через поврежденную слизистую оболочку кишки, а также вследствие интоксикации и повышенного катаболизма белка на фоне приема глюкокортикоидов. Таким пациентам надо увеличить суточную квоту белка до 1,5-2 г/кг массы тела и резко ограничить клетчатку.
В случае тяжелого течения заболевания целесообразно дополнить питание деполимеризованными энтеральными смесями либо проводить парентеральную поддержку. Кроме того, при язвенном колите и повышенной чувствительности к белкам молока рекомендуют исключить молочные продукты в фазе обострения заболевания.
В случае амилоидоза тонкой кишки белок пищи является пластическим материалом для образования гликопротеида — амилоида, вследствие этого больным необходимо уменьшение количества белка в рационе питания до 60-80 г/сут. Ограничивают прием продуктов, богатых казеином (молоко, сыр). Рекомендуют увеличить продукты, содержащие крахмал (картофель, рис, кукуруза).
А.Ю. Барановский
medbe.ru
