симптомы, причины, диагностика, методы лечения диспепсии – медикаментозные препараты и народные средства при диспепсии.
 Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Диспепсия желудка – так в медицине именуется совокупность синдромов, которые появляются при расстройстве работы системы пищеварения. Чаще всего диспепсия означает нарушение процесса переваривания пищи в желудке и замедление опорожнения полого органа. Рассматриваемое заболевание может возникать не только на фоне патологических процессов в желудке, но и при других, не связанных с пищеварительной системой, болезнях.
Оглавление: Классификация диспепсии желудка Причины возникновения диспепсии Симптомы диспепсии желудка Диагностические мероприятия Методы лечения диспепсии желудка - Немедикаментозное лечение диспепсии - Медикаментозное лечение - Народные средства лечения диспепсии 6. Возможные осложнения 7. Профилактические мероприятия
Классификация диспепсии желудка
В медицине выделяют две основные формы диспепсии желудка:
- Функциональная. При такой форме течения болезни отсутствуют какие-либо органические поражения органов пищеварительной системы, имеются лишь функциональные расстройства.
- Органическая. Диспепсия в этом случае будет связана со структурными изменениями в клетках/тканях органов пищеварения. Именно при органической диспепсии симптомы заболевания ярко выражены.
Классифицируется рассматриваемое заболевание и на основании причин, которые спровоцировали его развитие:
- Алиментарная диспепсия – наблюдается прямая связь появления симптомов патологии с нарушениями в питании. Она в свою очередь подразделяется на:
- Бродильную – больной употребляет в больших количествах продукты с высоким содержанием углеводов (бобовые, хлеб, сдобная выпечка, капуста) и напитков, приготовленных путем брожения (квас, пиво).
- Гнилостную – чаще диагностируется при употреблении большого количества белковых продуктов, а также не свежего мяса.
- Мыльную – возникает на фоне большого количества жиров в питании. Особенно часто мыльная (ее еще называют жирной) алиментарная диспепсия присуща людям, которые едят свинину и баранину.
- Диспепсия, возникающая вследствие недостаточного выделения пищевых ферментов. Это затрудняет процесс переваривания пищи в желудке. Этот вид рассматриваемого заболевания делится на:
- энтерогенную диспепсию – у больного выделяется слишком малое количество желудочного сока;
- гастрогенную – недостаточное количество ферментов желудка;
- гепатогенную – имеются нарушения в процессе выработки желчи печенью;
- панкреатогенную – малое количество выделяемых ферментов поджелудочной железой.
- Диспепсия, напрямую связанная с нарушением процесса кишечного всасывания. Чаще всего возникает на фоне синдрома мальабсорбции – это врожденное заболевание, которое характеризуется нарушением впитывания питательных веществ в кровь.
- Диспепсия на фоне кишечных инфекций. В таком случае рассматриваемое заболевание будет классифицироваться как вторичное. Может возникнуть на фоне:
- дизентерии (шигеллезная инфекция) – патология, которая поражает толстый кишечник. Наиболее характерным симптомом заболевания является кал с примесями крови и слизи;
- сальмонеллез (острая кишечная инфекция бактериальной этиологии) – патология, которая диагностируется при рвоте, поносе, гипертермии, головокружении.
- Интоксикационная диспепсия. Развивается на фоне отравления при развитии различных патологий – например, при гнойных инфекциях, гриппе, отравлении ядовитыми веществами.
Причины возникновения диспепсии
Диспепсия желудка может возникать как самостоятельное заболевание, но может и быть сопутствующим синдромом. Из основных причин развития первичной диспепсии выделяют:
- Повышенное выделение соляной кислоты в желудке при гастрите.
- Нарушение моторики в двенадцатиперстной кишке, толстом кишечнике и желудке.
- Нарушение рациона питания – в частности, преобладание в ежедневном меню продуктов с конкретным питательным веществом (например, белковой/углеводной или жирной пищи).
- Отравление при длительном воздействии на организм химических веществ, при развитии острых гнойных заболеваний.
- Нарушение психоэмоционального фона – стрессы, неврозы, депрессии.
- Длительный прием определенных лекарственных препаратов (например, антибактериальных, гормональных).
Но существуют и заболевания, которые сопровождаются синдромом диспептического расстройства:
- Аллергия, индивидуальная непереносимость конкретных пищевых продуктов.
- Воспаление желудка (гастрит) с повышенной и пониженной кислотностью желудочного сока.
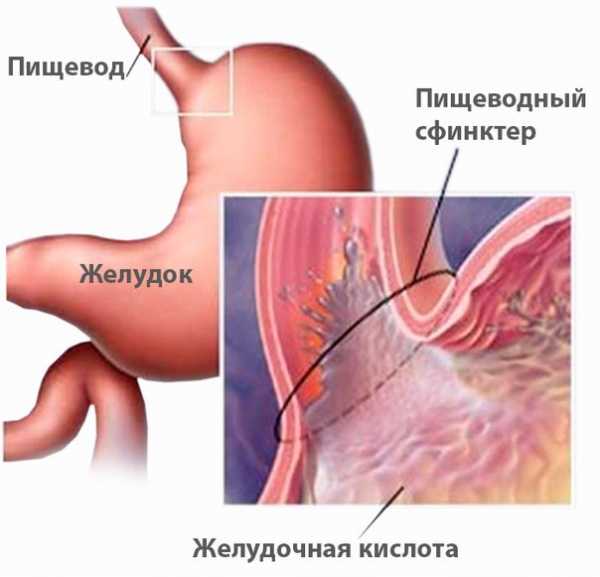
- Гастроэзофагеальная рефлюксная болезнь. При ней происходит заброс желудочного содержимого, которое отличается высоким содержанием соляной кислоты – это приводит к раздражению и даже ожогам пищевода.
- Холецистит (воспаление желчного пузыря).
- Дуоденогастральный рефлюкс. Эта патология отличается забросом содержимого двенадцатиперстной кишки (непереваренная пища, желчные кислоты, ферменты) в желудок – это вызывает раздражение слизистых полого органа.
- Диафрагмальная грыжа.
- Желчнокаменная болезнь.
- Стеноз привратника желудка – это сужение зоны желудка в месте перехода полого органа в двенадцатиперстную кишку.
- Язвенная болезнь желудка и/или двенадцатиперстной кишки.
- Состояние после удаления желчного пузыря – постхолецистоэктомический синдром.
- Кишечная непроходимость.
- Опухоли доброкачественного характера, локализованные в различных органах желудочно-кишечного тракта.
- Злокачественная опухоль желудка (рак).
- Панкреатит – воспаление поджелудочной железы.
- Сахарный диабет.
- Вирусный гепатит А – острое инфекционное заболевание печени.
- Ахлоргидрия – снижение уровня кислотности желудочного сока.
- Синдром Золлингера-Элиссона.
Симптомы диспепсии желудка
Рассматриваемое заболевание характеризуется ярко выраженными симптомами – врач на первичном приеме больного может практически точно поставить диагноз на основе предъявляемых жалоб. К признакам диспепсии относятся:
- болевой синдром в верхних отделах живота — возникает периодически, отличается кратким течением и никак не связан с приемом пищи;
- чувство тошноты – может появиться и на голодный желудок, и сразу после употребления пищи;
- чувство тяжести в желудке – чаще это ощущение локализуется в верхней части живота;
- навязчивая изжога, которая сопровождается длительным жжением в области груди;
- признаки, указывающие на развитие язвенной болезни желудка/двенадцатиперстной кишки – они ложные, но слишком явно симулируют указанную патологию;
- ощущение вздутия, распирания желудка;
- чувство переполненности желудка даже при употреблении малого количества пищи;
- отрыжка.
Обратите внимание: в некоторых источниках признаком диспепсии желудка называют рвоту. Но по статистике именно этот синдром редко присутствует у больных, но именно после рвоты наступает кратковременное облегчение. Вообще, все вышеперечисленные симптомы по-своему комбинируются – есть определенные комбинации для разных видов течения диспепсии желудка. В частности:
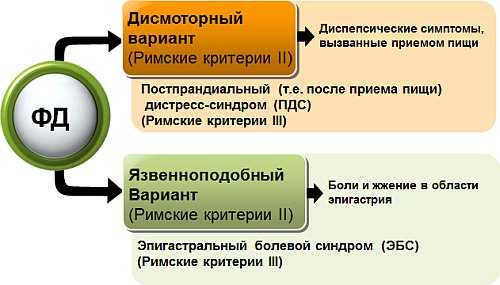
- язвенноподобное течение – присутствуют отрыжка, боли «голодные» или ночные, изжога;
- дисмоторное – ощущение переполненности желудка, давление и распирание в животе;
- неспецифическое течение – все симптомы присутствуют одновременно.
Диагностические мероприятия
Несмотря на то, что рассматриваемое заболевание имеет ярко выраженные симптомы, только на основании их присутствия ставить диагноз не будет ни один врач. В любом случае понадобится провести целый ряд диагностических мероприятий. К таковым относятся:
- Сбор анамнеза жизни больного – имеются ли ранее диагностированные воспалительные/инфекционные заболевания органов желудочно-кишечного тракта.

- Сбор анамнеза болезни – у пациента врач выясняет, когда начали появляться симптомы патологии, насколько они интенсивны, в какое время суток усиливаются и как связаны с приемом пищи.
- Лабораторное исследование биологического материала пациента:
- анализы крови биохимический и клинический – это позволяет выявить нарушение функциональности органов пищеварительной системы и признаки воспалительного процесса в них;
- анализ кала на выявление присутствия крови – если в кале обнаружена скрытая кровь, то это будет свидетельствовать о язвенной болезни желудка/двенадцатиперстной кишки, но отрицать диспепсию желудка;
- общий анализ кала (копрограмма) – лаборанты выявляют остатки непереваренной пищи, пищевые волокна, увеличенное количество жира.
- Инструментальное исследование пациента:
- эзофагогастродуоденоскопия – специалист с помощью оборудования исследует состояние слизистых желудка, пищевода и двенадцатиперстной кишки. Обязательно во время этого исследования берется забор небольшого фрагмента материала с исследуемых поверхностей для биопсии;

- ультразвуковое исследование органов желудочно-кишечного тракта – это позволяет выявить наличие опухоли в поджелудочной железе, на стенках двенадцатиперстной кишки и желудка;
- импенданс-рн-метрия – врач устанавливает уровень кислотности среды пищевода;
- тест выделения кислоты желудком;
- исследование биологического материала со слизистой желудка для выявления или отрицания присутствия Helicobacter pylori – бактерия, которая оказывает поражающие действие;
- колоноскопия – исследование с помощью специального медицинского инструмента (эндоскоп) внутренних стенок толстой кишки;
- манометрия (эзофагельная и антродуоденальная) – врач устанавливает уровень двигательной активности пищевода, желудка/двенадцатиперстной кишки;
- компьютерная томография – позволяет выявить скрытое повреждение пищевода и желудка, труднодоступные опухоли;
- электрогастроэнтерография – врач может определить, имеется ли нарушение моторики кишечника.
Обратите внимание: при проведении диагностических мероприятий при подозрении на диспепсию желудка врач очень редко назначает рентгенографическое исследование. Оно целесообразно только при предположении сужения пищевода или образования опухоли в нем.
Методы лечения диспепсии желудка
Заболевание можно лечить несколькими методами – все они одобрены официальной медициной. Единственное уточнение – при использовании рецептов из категории «народная медицина» необходимо получить консультацию у лечащего врача.
Немедикаментозное лечение диспепсии
При появлении первых признаков диспепсии желудка можно предпринять следующие меры:
- после еды совершать пешие прогулки в умеренном темпе не менее 30 минут – это помогает активизировать моторику кишечника и желудка;
- ремень на брюках и юбках затягивать сильно нельзя;
- ограничить упражнения на мышцы брюшного пресса;
- спать только на высокой подушке – это предотвратит выброс содержимого желудка в пищевод;
- скорректировать питание – отказаться от продуктов, которые могут вызвать приступ изжоги (цитрусовые, томаты и другое), разнообразить меню, исключить переедание.
Если диспепсия желудка была выявлена на ранних стадиях развития, то вышеуказанные меры вполне могут оказать эффект.
Медикаментозное лечение
Во-первых, врачи назначают лекарственные препараты противодиарейного действия и слабительные. Но пациентам нужно знать, что увлекаться подобными средствами нельзя – например, слабительные средства можно употреблять только до первого опорожнения кишечника. Во-вторых, при диагностировании диспепсии желудка назначаются:
 обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;
обезболивающие – обычно это лекарственные препараты спазмолитического ряда, которые быстро и надолго снимают боли в животе;- блокаторы водородной помпы – специфические лекарственные средства, которые могут снижать уровень кислотности желудочного сока;
- ферментные средства – они способствуют улучшению процесса переваривания пищи в желудке и ее расщепления на микро/макровещества;
- Н2-гистаминоблокаторы – эти препараты также снижают уровень кислотности желудочного сока, но действуют менее эффективно, чем блокаторы водородной помпы.
В-третьих, если диспепсия желудка развивается на фоне стресса или депрессии, то понадобится провести специализированное лечение этих нарушений психоэмоционального фона. Медикаментозное лечение рассматриваемого заболевания подразумевает и проведение терапевтических мероприятий в отношении конкретной патологии, которая и провоцирует появление симптомов диспепсии. Например:
- хеликобактерная инфекция;
- язвенная болезнь двенадцатиперстной кишки и желудка;
- холецистит;
- заболевания поджелудочной железы – сахарный диабет (состояние больного лишь стабилизируют), панкреатит;
- дуоденит;
- гастроэзофагорефлюксная болезнь и другие.
Народные средства лечения диспепсии
В народной медицине существует достаточно много рецептов, которые применяются при диспепсии желудка. Но прежде чем начинать такое лечение необходимо нанести визит врачу:
 он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;
он уточнит диагноз – в некоторых случаях симптомы рассматриваемого заболевания могут свидетельствовать о развитии более сложной и даже опасной для жизни патологии;- даст рекомендации по поводу целесообразности народного лечения;
- проведет аллерготесты – это позволит избежать появления аллергии на растительные компоненты лекарственных народных средств.
Наиболее эффективные рецепты:
- Тмин/майоран. Приготовьте целебный напиток: в 200 мл кипятка опустите растолченные семена тмина и майорана, 15 минут настаивайте. Это средство нужно употреблять дважды в сутки в дозе 100 мл на один прием.
- Фенхель. Для приготовления лекарства нужно взять ягоды фенхеля в количестве 10 г, залить 200 мл кипятка и нагреть до закипания (на медленном огне примерно 15 минут). Затем отвар остудить, процедить и добавить в него кипяченной воды так, чтобы в результате получился исходный объем. Все количество лекарственного средства нужно выпить в течение дня небольшими порциями.
- Укроп. Зерна этого пряного растения нужно залить кипятком и настоять в течение 20 минут. Пропорции: 1 чайная ложка семян укропа на 200 мл воды. Принимать следует по 30 мл сразу после еды.
Отлично помогают справиться с диспептическими явлениями отвары из травяных сборов. Можно смело использовать следующие рецепты:
- Приготовить алоэ 375 г, меда 625 г и красного вина 675 мл. Листья алоэ помыть и мелко нарезать, смешать с остальными ингредиентами. Принимать лекарственное средство нужно по 1 чайной ложке перед едой – это дозировка на первые 5 приемов. В дальнейшем рекомендуется принимать по 2 чайной ложке дважды в сутки перед едой. Длительность курса лечения этим лекарством составляет минимум 2 недели, максимальный срок употребления – 2 месяца.
- Корни девясила измельчить. Взять 1 чайную ложку сырья и залить 200 мл холодной кипяченной водой. Не греть и не кипятить! Настаивается лекарственное средство в течение 8 часов, затем процеживается и принимается по 1/3 стакана трижды в день перед едой. Длительность приема – 2 недели.
- В равных количествах приготовить тысячелистник, мяту, ромашку аптечную, шалфей. Затем взять половину чайной ложки готовой сухой смеси и залить 200 мл крутого кипятка, настоять в течение 10-15 минут. Принимать настой по половине стакана 3 раза в день до еды. Это лекарственное средство быстро и эффективно снимает боли.
- Кора крушины, плоды аниса, семена горчицы, корень солодки, трава тысячелистника – смешать эти лекарственные растения в равных пропорциях. Затем взять столовую ложку сбора и залить 300 мл кипятка, настоять в течение 30 минут. Принимать настой следует по половине чашки утром и вечером.
Обратите внимание: принимать решение о лечении диспепсии желудка народными методами самостоятельно нельзя. Только после консультации с врачом можно быть уверенным в безопасности употребления отваров/настоев собственного приготовления.
Возможные осложнения
По статистике осложнения при диспепсии желудка развиваются только на фоне прогрессирования основного заболевания. Могут наблюдаться:
- снижение аппетита, вплоть до полного отсутствия;
- резкое похудение;
- разрыв слизистой оболочки пищевода в месте перехода его в желудок.
Профилактические мероприятия
 Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
Чтобы исключить развитие диспепсия желудка, нужно придерживаться правил профилактики. Они достаточно простые и не требуют каких-то особых условий для выполнения. Врачи рекомендуют:
- провести коррекцию питания – меню должно быть разнообразным, при предрасположенности к изжоге нужно исключить в употреблении цитрусовых;
- продукты всегда должны быть свежими;
- физические нагрузки необходимы, но они должны быть умеренными;
- ограничить употребление алкогольных напитков;
- проводить обычные гигиенические процедуры – мыть руки перед едой, тщательно очищать овощи и фрукты от загрязнений.
Если имеется предрасположенность к развитию заболеваний органов желудочно-кишечного тракта, периодически появляется изжога и отрыжка, отмечается повышенное газообразование, запоры или диарея, то необходимо более тщательно относиться к собственному здоровью. Необходимо один раз в год проходить осмотр у гастроэнтеролога – это поможет выявить на самой ранней стадии диспептические расстройства. Диспепсия желудка – заболевание, в принципе, не опасное для здоровья человека. Но оно может повлечь за собой нарушения в работе любого органа желудочно-кишечного тракта, да и самочувствие в периоды интенсивного проявления симптомов оставляет желать лучшего. Поэтому необходимо своевременно реагировать даже на не значительные нарушения в работе пищеварительной системы – это поможет быстро вернуть себе здоровье. Получить более подробную информацию о симптомах, причинах развития, методах диагностики и лечения диспепсии вы сможете, просмотрев данный обзор:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
20,907 просмотров всего, 6 просмотров сегодня
Загрузка…okeydoc.ru
Диспепсия желудка и кишечника — способы лечения заболевания
В этой статье вы найдете все про то, что такое диспепсия желудка и кишечника, причины возникновения этой патологи, как проявляется и как ее лечить?

Диспепсия желудка и кишечника – что это такое?
Диспепсией называют нарушение в нормальной деятельности желудочно-кишечного тракта.
О синдроме диспепсии можно говорить в том случае, когда боль либо какое другое дискомфортное состояние определяется в подложечной области.
Диспепсия – это всегда совокупность нескольких симптомов, которые характеризуют нарушение нормальных процессов переваривания пищи в желудке (замедление процесса опорожнения желудка – в том числе).
Ошибочно полагать, что это нарушение в пищеварении возникает только при заболеваниях желудка. Очень часто диспепсия – это следствие нарушений в работе других органов и систем организма.
Симптомы, проявляющиеся при диспепсии
Говорить о том, что имеет место быть такое нарушение, как диспепсия, можно в таких случаях:
- Появление очень неприятного дискомфорта и чувства тяжести в области желудка.
- Периодически возникающая внезапная боль, которая не связана с приёмом пищи, локализующаяся в верхних отделах живота.
- Ощущение, что съеденная пища «стоит» в желудке.
- Нарушение аппетита, которое характеризуется довольно быстрым насыщением, возникающим буквально сразу после начала приёма пищи.
- Чувство переполнения, распирания в области желудка.
- Тошнота, которая возникает как на голодный желудок, так и после приёма пищи.
- Частая или периодическая отрыжка после еды.
- Изжога, которая проявляется неприятным чувством жжения в пищеводе после еды.
- Рвота, после которой, как правило, наступает кратковременное облегчение.
- Наличие комплекса симптомов, которые напоминают язвенную болезнь желудка, при её отсутствии: это ночные боли в животе, «голодные» боли, частая изжога, тошнота и рвота.
Варианты протекания диспепсии желудка
Как правило, диспептический синдром имеет три варианта течения:
- 1 – «язвенный» вариант: когда симптомы диспепсии сходны с признаками наличия язвенной болезни желудка (ночные и/или «голодные» боли, отрыжка, изжога, тошнота;
- 2 – дискинетический вариант: когда дискомфорт в области желудка выражается, в основном, в чувстве переполнения желудка и раннего насыщения пищей;
- 3 – неспецифический вариант: он проявляется симптомами, которые характерны как для «язвенного» варианта, так и для дискинетической диспепсии.
Формы диспепсии
Выделяют две основные группы диспепсических расстройств:
- функциональная диспепсия
- органическая диспепсия.
Функциональной диспепсией называется синдром , при котором отсутствуют какие-либо поражения органов желудочно-кишечного тракта, и имеются только лишь функциональные поражения (т.е. нарушения в деятельности).
Органическая диспепсия – это синдром, который связан с органической патологией, то есть, со структурными повреждениями, органов желудочно-кишечного тракта. Все симптомы, которые проявляются при органической диспепсии, как правило, более выражены, чем при функциональной диспепсии, и не проходят в течение довольно длительного времени.
Виды диспепсии в зависимости от причин её появления
Выделяют несколько видов, исходя из того, что за причина послужила возникновением этого расстройства:
1 – Алиментарная диспепсия, которая всегда связана с погрешностями в питании:
- бродильная диспепсия: всегда возникает при употреблении значительного количества углеводных продуктов в виде хлеба, сахара и т.д.;
- гнилостная диспепсия: она появляется при употреблении в пищу большого количества белковых продуктов в виде мяса, рыбы, птицы и яиц, колбасных изделий, а также не свежих мясных продуктов;
- жировая диспепсия: её причиной служит чрезмерное употребление в пищу различных жиров, особенно тугоплавких, таких, как бараний и свиной жир.
2 – Диспепсия, которая связана с недостаточным выделением необходимых пищеварительных ферментов, которые отвечают за переваривание пищи в желудке и в кишечнике:
- гастрогенная диспепсия: появляется при недостаточном выделении ферментов желудка;
- панкреатогенная диспепсия: появляется при недостаточном выделении ферментов поджелудочной железы;
- энтерогенная: при недостаточном выделении кишечных соков;
- гепатогенная: при недостаточном выделении желчи.
3 – Диспепсия, которая связана с нарушением кишечного всасывания, т.е., когда в кишечнике не происходит нормального процесса всасывания питательных веществ.
4 – Инфекционная диспепсия (при кишечных инфекциях):
- Шигеллёзная инфекция (дизентерия), которая поражает преимущественно толстый кишечник. Характерным симптомом для дизентерии является стул с примесью слизи и крови. Сальмонеллёз – это инфекционное заболевание, для которого характерна высокая температура, сильная рвота, понос, головная боль и головокружение.
5 – Интоксикационная диспепсия:
- Она всегда возникает, как следствие при интоксикации (отравлении) во время различных заболеваний, например, при гриппе, острой хирургической патологии, гнойных инфекциях, а также интоксикации ядовитыми веществами.
Причины возникновения диспептических расстройств
Основными причинами, вызывающими нарушения нормального функционирования желудочно-кишечного тракта, являются:
- Нарушения в питании: значительное превышение в нормах по белкам, жирам или углеводам, употребление некачественных продуктов.
- Повышенное выделение (гиперсекреция) соляной кислоты в желудке при гастрите, воспалённый желудок.
- Приём некоторых медикаментов, например, антибиотиков, гормональных препаратов, противотуберкулезных или противоопухолевых средств.
- Регулярные стрессы, психоэмоциональная перегруженность.
- Интоксикация (отравление) организма при каких-либо вирусных инфекциях, гнойных заболеваниях, профессиональных, бытовых отравлениях.
- Нарушения моторики желудка, двенадцатиперстной кишки и толстого кишечника.
Заболевания, которые сопровождаются диспептическим синдромом
Основные заболевания:
- 1 – Гастроэзофагеальная рефлюксная болезнь: это заброс кислого содержимого желудка (смеси желудочного сока и съеденной пищи) в пищевод и, как следствие, раздражение и повреждение стенок пищевода.
- 2 – Непереносимость какой-либо пищи (аллергия): это особая сверхчувствительность иммунной системы к определённым продуктам питания.
- 3 – Дифрагмальная грыжа: это грыжа пищеводного отверстия, возникает в случае, когда брюшная часть пищевода смещается через пищеводное отверстие диафрагмы в грудную полость.
- 4 – Гастрит: это воспалительный процесс в желудке, характеризующийся как повышенной, так и пониженной кислотностью.
- 5 – Язвенная болезнь желудка и/или двенадцатиперстной кишки: это образование на слизистой оболочке желудка и/или двенадцатиперстной кишки язв различной величины и других дефектов.
- 6 – Холецистит: воспаление желчного пузыря.
- 7 – Желчнокаменная болезнь: патология, характеризующаяся образованим камней в желчном пузыре.
- 8 – Постхолецистэктомический синдром: это патологическое нарушение в работе ЖКТ, которое возникает после операции по удалению желчного пузыря.
- 9 – Дуоденогастральный рефлюкс: он характеризуется забросом содержимого двенадцатиперстной кишки в желудок, что вызывает раздражение и повреждение стенок желудка.
- 10 – Опухоли желудочно-кишечного тракта: в основном, это различные опухоли желудка, поджелудочной железы и пищевода.
- 11 – Заболевания поджелудочной железы: наличие панкреатита (воспаления поджелудочной железы) или сахарного диабета (болезнь, при которой имеется хроническое повышение уровня глюкозы в крови).
- 12 – Стеноз привратника желудка: патологическое сужение желудка в том месте, где он переходит в двенадцатиперстную кишку.
- 13 – Злокачественная опухоль желудка (рак).
- 14 – Опухоль поджелудочной железы.
- 15 – Кишечная непроходимость: патологическое состояние кишечника, при котором частично либо полностью затруднено прохождение по нему кишечного содержимого.
- 16 – Вирусный гепатит А: это острое и довольно опасное инфекционное заболевание печени, которое проявляется расстройствами в пищеварении, такими, как сильная тошнота, рвота желтизна кожных покровов.
К какому врачу необходимо обращаться при диспепсии?
Если вы обнаружили у себя наличие некоторых симптомов диспепсии, то необходимо срочно обратиться за помощью к врачу-терапевту, возможно, потребуется консультация гастроентеролога.
Помните:
при появлении диспептических проявлений в организме медлить ни в коем случае нельзя, необходимо обращаться за помощью как можно быстрее, тем самым дав себе больше шансов сохранить своё здоровье и значительно понизить риск развития осложнений!Диагностика заболевания
Для того, чтобы назначить правильное лечение, которое будет в результате успешным, необходимо пройти целый ряд обследований, которые назначит доктор.
Но прежде всего, необходимо составить анамнез заболевания и жалоб: когда и как давно появились боли и дискомфорт в животе, как часто они возникают, связано ли их появление с приёмами пищи, как долго длится изжога и так далее.
А также учесть существующие либо перенесённые в прошлом заболевания желудочно-кишечного тракта, особенно наличие гастрита, холецистита, язвенной болезни желудка и двенадцатиперстной кишки.
Лабораторные методы исследования
Для того, чтобы правильно лечить в будущем диспепсию, обязательны такие анализы, как:
- Клинический и биохимический анализы крови, который позволяют обнаружить признаки воспаления и нарушения функций печени, почек и поджелудочной железы.
- Анализ кала на скрытую кровь: при обнаружении крови в кале можно говорить о язвенной болезни желудка и/или двенадцатиперстной кишки, или о язвенном колите (воспалении кишечника).
- Копрограмма: это анализ кала, при помощи которого можно обнаружить не переваренные фрагменты пищи, определить количество жира и грубых пищевых волокон.
Инструментальные методы исследования диспептических расстройств
Это, как правило:
- тест на кислотность желудка,
- эзофагогастродуоденоскопия с обязательной биопсией,
- импенданс-рН-метрия,
- исследование материала желудка и/или дыхательная диагностика на наличие Helicobacter pylori,
- УЗИ органов брюшной полости,
- колоноскопия,
- рентгенография,
- компьютерная томография,
- электрогастроэнтерография,
- эзофагеальная и антродуодеальная манометрия.

Лечение диспепсии желудка и кишечника
Лечение этой патологии можно проводить как медикаментозным способом, так и не медикаментозными методами.
Не медикаментозные методы лечения заключены в соблюдении определённых правил:
- Необходимо спать на высокой подушке.
- Всегда после еды неспешно ходить в течение 30-60 минут.
- Никогда не затягивать туго ремень.
- Приостановить тренировки с упражнениями на мышцы пресса (наклоны, подъёмы туловища, скручивания).
- Обязательно наладить режим питания и питаться рационально и сбалансированно.
- Категорически отказаться от употребления продуктов, которые провоцируют появление изжоги: это все цитрусовые, газированные напитки, кофе, крепкий чай, алкоголь, слишком соленые блюда, слишком сладкие, а также всё острое, копченое и жареное.
- Следует также исключить употребление некачественных или несвежих продуктов.
- Категорически и полностью исключить переедания.
Медикаментозное лечение всегда назначает лечащий врач, и оно целиком и полностью зависит от наличия тех или иных проблем с пищеварительной системой.
Зачастую назначаются препараты от запоров/диареи, обезболивающие препараты, препараты, снижающие кислотность желудка, при изжоге и отрыжке кислым, ферментные препараты, которые помогают пищеварению в желудке и/или в двенадцатиперстной кишке.
ВАЖНО!
Очень важно устранить депрессию, если она имеется, выявив и устранив причину психотравмирующего фактора.
Возможно, потребуется консультация психотерапевта, и будут назначены психотропные препараты, но это – лишь по СТРОГИМ ПОКАЗАНИЯМ врача!
Обязательно для качественного лечения диспепсии вылечить то или иное заболевание, которое, возможно, и послужило причиной её возникновения.
Чаще всего, это:
- Гастрит (воспаления желудка).
- Дуоденит (воспаление двенадцатиперстной кишки).
- Язвенная болезнь желудка и двенадцатиперстной кишки (образование язв и дефектов различной глубины в желудке и двенадцатиперстной кишке).
- Хеликобактерная инфекция (заболевание, которое вызывается бактерией Helicobacter pylori, которая повреждает стенки желудка и двенадцатиперстной кишки, вызывая диспепсию, возможный гастрит и дуоденит и язвы желудка и двенадцатиперстной кишки).
- Заболевания поджелудочной железы: панкреатит (воспаление поджелудочной железы) и сахарный диабет (заболевание, связанное с повышением содержания глюкозы в крови).
- Холецистит (воспаление желчного пузыря), желчнокаменная болезнь (образование камней в желчном пузыре).
- Какая-либо вирусная инфекция, например, грипп.
- Гастроэзофагорефлюксная болезнь (это заброс кислого содержимого желудка в пищевод, что сильно повреждающее действует на слизистую оболочку).
- Опухоль поджелудочной железы (гастринома).
Осложнения и последствия, возникающие по причине диспепсии
Все осложнения после диспепсии, чаще всего, связаны с тем заболеванием и состоянием, которое явилось причиной возникновения диспептического синдрома.
Самые распространённые осложнения и последствия, это:
- резкое понижение массы тела;
- отсутствие;
- синдром Меллори-Вейса ( так называется тяжёлое повреждение, разрыв слизистой оболочки нижнего отдела пищевода в том его месте, где он переходит), при котором происходит довольно сильное желудочное кровотечение, которое может быть опасным для жизни человека. Возникновение этого синдрома, как правило, сопровождается многократной рвотой.
Так называемая однократно возникшая и не тяжело протекающая диспепсия, которая связана с употреблением некачественной пищи или с погрешностями в рационе питания (диете), обычно не несёт за собой каких-либо значительно-ощутимых последствий.
Но, даже не тяжёлое, не особо сильно выраженное, а вяло и длительно протекающее диспептическое расстройство ВСЕГДА сигнализирует о серьёзном нарушении в работе организма и ВСЕГДА требует консультации специалиста для выявления причин и лечения заболевания!
По последним опубликованным данным, больше всего медиков беспокоят алиментарные диспептические расстройства (это бродильная диспепсия, гнилостная и жировая).
Эти расстройства носят пищевой характер.
Пациенты, обращающиеся с жалобами на расстройства подобного характера, хронически нарушают здоровый режим питания, где сильно нарушен баланс белков, жиров и углеводов, и идёт сильный перекос в сторону одного из них.
Гнилостная диспепсия
Самая распространённая из всех алиментарных диспепсий – это гнилостная диспепсия.
Попросту говоря, это отравление (хроническое или однократное) большим количеством белковой пищи либо отравление некачественной или не свежей белковой пищей.
Гнилостная диспепсия всегда диагностируется как следствие усиления гнилостных процессов, происходящих в толстом кишечнике и некоторых отделах тонкого кишечника.
При нарушении секреторной функции ЖКТ и снижении бактерицидных свойств желудочного сока в связи с низкой кислотностью содержимого желудка, верхний отдел тонкого кишечника заселяется патогенной микрофлорой из расположенных ниже отделов пищеварительного тракта.
Симптомы гнилостной диспепсии: при хронически протекающей гнилостной диспепсии – это тошнота, отсутствие аппетита, головная боль, вздутие кишечника.
При острой гнилостной диспепсии (однократном отравлении белковой пищей) – это сильная головная боль, рвота, состояние, при котором кружится голова и темнеет в глазах, учащённое сердцебиение и повышение давления.
Лечение гнилостной диспепсии рекомендуется начинать с обязательного и полного отказа от пищи в течение одного дня.
В этот период пациенту врач назначает соляную кислоту, пепсин, панкреатин, сульфаниламиды.
Очень эффективно для выздоровления будет провести несколько дней подряд разгрузочную диету на яблоках, когда в течение нескольких суток больной будет употреблять в пищу примерно 1,5 кг свежих протертых яблок.
Постепенно нужно переходить на диету с более высоким содержанием углеводов. На этом этапе в рацион питания включаются лёгкие каши на воде (рисовая, гречневая, пшённая).
И лишь спустя 10-14 в питание больного можно начать включать белок, доведя за несколько дней его количество до необходимой минимальной нормы.
В диетическом лечении гнилостной диспепсии диетологи часто рекомендуют включать в пищу только свежие ягоды, примерно до двух килограмм в сутки и ацидофильные напитки, примерно 600-800 мл. в день, что будет крайне благотворно способствовать увеличению концентрации грамположительной флоры и уменьшению флоры, вызывающей гниение в кишечнике.
Регулярное употребление белковой пищи в больших количествах чревато серьёзными нарушениями в работе почек!
Профилактика диспепсии желудка и кишечника
Самая лучшая профилактика возникновения любой диспепсии – это тщательная гигиена в приготовлении пищи и здоровый образ жизни в целом, который включает в себя:
- Рациональное и сбалансированное питание, при котором соблюдён здоровый баланс белков, жиров и углеводов, и исключены вредные продукты в виде сладкой газировки, чипсов и фастфуда, слишком солёные, острые, жирные и жареные блюда, исключены переедания и еда на ночь, а также употребление некачественной или не достаточно свежей пищи.
- Полный отказ от курения и употребления алкоголя.
- Регулярные посильные физические нагрузки, частые пешие прогулки.
- Соблюдение режима дня – качественный сон в достаточном количестве, ранний отход ко сну (до 22 часов).
- Регулярные профилактические обследования после консультации с лечащим врачом.
Любое диспептическое расстройство намного легче предупредить, чем затем его лечить!
Будьте Здоровы!
alternative-medicina.ru
Диспепсия желудка и кишечника — симптомы и лечение
Каждый второй человек на Земле страдает от расстройства пищеварительной системы. Чаще всего патология сопровождается желудочной диспепсией. В медицине это заболевание еще принято называть синдромом ленивого желудка. Что такое диспепсия желудка? И можно ли от нее избавиться? Расскажем.
Понятие о диспепсии, ее виды и причины возникновения
После употребления продуктов, пища постепенно отправляется в желудок. Так она находится в среднем 2 часа. За это время наблюдается усиление отделения соляной кислоты и фермента под названием пепсин. Эти вещества отвечают за химическое обрабатывание попавшей еды.
Как только процесс подходит к завершению, мышечные структуры пищеварительного органа начинают активно сокращаться. Это позволяет пищи измельчиться и пройти дальше по кишечнику вперемешку с желудочным соком.
Но не всегда пища успевает вовремя перевариться. Этот процесс происходит по нескольким причинам в результате:
- заболеваний пищеварительных органов;
- сахарного диабета, дисфункциональности щитовидной железы, печеночной и почечной недостаточности;
- нерегулярных приемов пищи, переедания, отсутствия разнообразия в меню;
- психических и психологических нарушений. Сюда относят стрессовые ситуации и депрессивное состояние;
- длительного применения медикаментов, которые неблагоприятно сказываются на слизистой оболочке желудка;
- наличия аллергических реакций на продукты;
- отравления ядовитыми веществами;
- поражения организма гнойной инфекцией;
- наличия пагубных привычек в виде злоупотребления спиртными напитками и курения.
Также диспепсия желудка имеет несколько разновидностей.
- Органический тип. Сопровождается патологическими изменениями в функциональности внутренних органов. Сюда относят процессы воспалительного характера, опухолевидные образования, язвенные поражения.
- Алиментарный тип. К диспепсическому расстройству ведет нерациональное или однообразное питание в течение долгого времени. Диетологи даже выделяют целый список продуктов, которые вызывают брожение. К этой группе относятся газированные напитки, квас, пиво, бобовые культуры, капуста. К кишечному расстройству ведет большое количество углеводов, белков и жиров. Если питаться однообразно, то еда не будет успевать полноценно перевариться.
- Ферментативный тип. Поджелудочная железа отвечает за вырабатывание ферментов. Если этого количества недостаточно, то нарушается отделение желудочного сока. Вследствие этого нарушаются процессы переваривания пищи.
- Инфекционный тип. Характеризуется поражением кишечника и желудка бактериями, вирусами и грибками.
- Интоксикационный тип. К этому виду патологии относят отравления пищевыми продуктами, химическими веществами и ядами.
Перед тем как начать лечение, необходимо определить причину неприятных ощущений. От этого зависит подбор лекарственных препаратов.
Симптомы диспепсии желудка

Диспепсия желудка и кишечника в большинстве случаев проявляется ярко и выраженно. Многие симптомы имеют схожесть, поэтому самостоятельно определить вид заболевания сложно.
Выделяют следующие признаки желудочной диспепсии в виде:
- урчания, метеоризма, вздутия живота, поноса. При процессах гниения каловые массы приобретают темный цвет. Если пища была насыщена жирами, то стул становится светлым;
- тошноты. Она возникает как на голодный желудок, так и после приема пищи;
- болей в голове, ноющего болевого синдрома в области живота, изжоги;
- потери аппетита, быстрого насыщения организма, развития тяжести после еды;
- ослабленности и повышенной утомляемости;
- металлического привкуса в ротовой полости.
Симптомы диспепсии желудка могут сигнализировать и о более серьезных патологиях в виде язвы, гастрита. Они проявляются:
- болями в пищеводе при глотании или прохождении пищи;
- повышением температурных значений;
- рвотой;
- развитием анемии;
- обнаружением крови в рвотных и каловых массах;
- понижением веса.
В таких случаях требуется срочный вызов Скорой помощи и госпитализация больного.
Симптомы могут отличаться в зависимости от формы и течения заболевания.
- Если наблюдается язвенноподобная диспепсия, то пациент будет жаловаться на болезненные ощущения в животе в ночное время суток. При этом они стихают после употребления пищи. Также наблюдается отрыжка и изжога.
- При дискинетической диспепсии больной жалуется на тяжесть в животе, вздутие, тошноту и периодическую рвоту. Также отмечается быстрое насыщение организма.
- Рефлюксоподобная диспепсия характеризуется чувством жжения в грудинной области, отрыжкой с кисловатым привкусом.
- При неопределенной и неспецифической диспепсии все признаки могут проявляться одновременно. Здесь выделить главную симптоматику невозможно.
После выявления неприятной симптоматики необходимо посетить доктора и пройти обследование.
Диагностика диспепсии желудка
Функциональная диспепсия желудка не возникает сама по себе. Поэтому важно вовремя определить причину патологического процесса. В этом поможет тщательное обследование всего организма.
Первым делом пациент должен рассказать врачу о существующих жалобах и наличии сопутствующих заболеваний в анамнезе. Если принимаются какие-либо медикаменты, то об этом тоже надо сообщить доктору.
После опроса проводится осмотр и пальпирование живота. Ставится предварительный диагноз. Чтобы его подтвердить, необходимо:
- сдать кровь на общий и биохимический анализ. Это помогает выявить наличие скрытой анемии, бактериальных агентов и других видов микробов. При понижении или превышении показателей СОЭ и лейкоцитов принято говорить о воспалительном процессе;
- сдать каловые массы на анализ. Такой метод позволяет определить качество переваренной пищи, наличие пищевых волокон и жиров, а также ферментов.
После этого назначаются инструментальные способы исследования в виде:
- фиброгастродуоденоскопии. При помощи зонда можно определить состояние пищевода и желудка. Также производится забор небольшого кусочка ткани, желчи и соляной кислоты;
- ультразвуковой диагностики желудка, желчного пузыря, почек;
- рентгенографии с использованием контрастного раствора;
- колоноскопии. Позволяет осмотреть нижние отделы пищеварительного тракта;
- компьютерной томографии органов брюшной полости;
- проверки перистальтики желудка и кишечного канала.
При повторном посещении доктор озвучивает результаты анализов и назначает соответствующее лечение. Чаще всего выявляются патологии органического характера.

Лечебные мероприятия при диспепсии
Лечить несварение желудка необходимо после того, как будут выявлены первые признаки и поставлен точный диагноз. Лечение может отличаться в зависимости от возраста больного. Для ребенка предусмотрены более безопасные препараты. У взрослых же патологии зачастую носят более серьезный характер. В некоторых случаях пациента госпитализируют в стационар.
Лечение диспепсии желудка заключается в осуществлении следующих мероприятий.
- При запорах хронического характера прописываются слабительные средства. Как только процесс дефекации придет в норму, их отменяют.
- При поносе, наоборот, назначаются противодиарейные препараты. Но увлекаться ими не стоит. Достаточно пропить до тех пор, пока количество опорожнений в сутки не уменьшится до 3 раз.
- Если желудочная диспепсия сопровождается болевым синдромом, то назначаются медикаменты из группы спазмолитиков в виде Но-шпы, Дротаверина, Брала, Спазмалгона.
- Когда количество соляной кислоты превышает норму, нужно начать прием препаратов, которые понижают ее выработку и нормализуют pH-баланс.
- Для улучшения переваривания пищи врачи рекомендуют принимать ферменты в виде Мезима, Креона, Фестала.
Встречается и такое, когда функциональное нарушение желудочного органа вызвано стрессовыми ситуациями. Чтобы преодолеть депрессивное состояние и избежать неблагоприятных последствий, врачи советуют подключить успокаивающие средства. Лучше подбирать те, в состав которых входят травы. Антидепрессанты прописываются пациентам лишь в крайних случаях.

Питание при диспепсическом расстройстве
Нередко лечение при диспепсии подразумевает соблюдение строгой диеты. В первые дни стоит полностью отказаться от приема пищи. В это время необходимо придерживаться строгого питьевого режима. К привычному образу жизни следует возвращаться постепенно.
В обязательном порядке нужно исключить те продукты, которые вызывают брожение. К этому списку относят сахар, мучные и кондитерские изделия, черный хлеб, бобовые культуры, пиво и квас. Следует ограничиться от приема жирных, жареных, острых и копченых блюд. Плохо перевариваются организмом жирные сорта мяса в виде баранины и свинины. Нельзя пить газированные напитки, кофе.
Кушать лучше в определенные часы. Промежуток между приемами пищи должен быть от двух до трех часов. За это время продукты успевают полноценно перевариться, а желудок проголодаться. Порции должны быть небольшими. Их объем не должен превышать 150-200 грамм. Также необходимо научиться правильно сочетать блюда. Если употребляется мясо, то к нему подается гарнир из овощей или зелени.
Диетологи советуют включить в рацион отруби. Их можно замачивать или добавлять в супы и каши. Общая продолжительность трапезы составляет от 10 до 20 минут. Торопиться не стоит. Всю еду следует тщательно пережевывать.
Чтобы избежать развития симптомов дисбактериоза, в сутки полезно съедать не больше 50 грамм жиров.
Народные способы лечения желудка
При несварении желудка помогут народные рецепты. Выделяют несколько эффективных и старых проверенных способов.
- Возьмите две ложки льняных семян. Залейте прохладной водой Дайте настояться в течение 12 часов. Наутро съешьте готовую смесь. Для вкуса можно добавить фруктовый сок, мед или простоквашу. Употреблять лекарство следует по 100 грамм в течение 14-20 дней.
- Возьмите 200 миллилитров кипяченой воды. Добавьте в нее 10 грамм льняного семя. Дайте настояться в течение 12 часов. Утром добавьте ложку меда, перетертую морковь и изюм. Лечебный состав следует употреблять по две ложки каждый день на голодный желудок.
- Есть еще один хороший рецепт. Возьмите в равном соотношении инжир, курагу, финики, сушеные яблоки, изюм, чернослив. Измельчите все через мясорубку или блендер. Положите 100 грамм льняного семя, кедровых орехов и меда. Тщательно перемешайте и поставьте в холодильник. Принимайте лекарственное средство по ложке в утренние часы на голодный желудок и вечером непосредственно перед отходом ко сну.
В детском возрасте хорошо помогает укропная водичка. Возьмите 1 ложку сухого растения и залейте кипяченой водой в объеме 100 миллилитров. Давайте каждый раз после еды спустя 30-40 минут. Если под рукой нет укропа, то его можно заменить на фенхель.
Профилактика диспепсического расстройства
При развитии диспепсических нарушений врачи всегда дают несколько важных рекомендаций.
- Откажитесь от пагубных привычек в виде курения распития спиртных напитков.
- Никогда не ешьте на ночь. Последний прием пищи должен приходиться на 6-7 часов вечера.
- Приучите себя спать на слегка приподнятой подушке. Это поможет избежать попадания желудочного сока в пищевод.
- Чаще гуляйте на свежем воздухе. Совершайте именно пешие прогулки. Такой процесс улучшает моторную функцию.
- Занимайтесь физическими упражнениями. Делайте гимнастику по утрам.
- Никогда не принимайте без необходимости нестероидные противовоспалительные средства.
- Следите за качеством питания и количеством поступаемой пищи.
Диспепсическое расстройство желудка и кишечника встречается довольно часто. Главной причиной становится нерациональное питание. Поэтому первым делом нужно начать с соблюдения диеты. Если неприятные симптомы возникают постоянно, то это повод обратиться к доктору, пройти тщательное обследование и курс лечебной терапии.
zivot.ru
Диспепсия желудка: лечение, симптомы, препараты
Характеризуется диспепсия желудка симптомокомплексом, проявляющимся при нарушенной пищеварительной функции. Частой причиной отклонения становятся различные заболевания ЖКТ. Патологическое состояние в той или иной форме фиксируется у 30% населения. В зависимости от разновидности синдрома требуется разный подход к лечению. При несвоевременном устранении вероятны опасные последствия, вплоть до развития онкологической болезни желудка и кишечника.

Этиология и патогенез
Синдром билиарной и желудочной диспепсии связан с воздействием разных негативных факторов. Выделяют следующие причины патологического состояния:
- быстрый прием пищи;
- употребление большого количества еды за один раз;
- злоупотребление алкогольными напитками;
- слишком пряные и жирные блюда в ежедневном рационе;
- избыток кофеина;
- стрессовые ситуации;
- курение.
Синдром эпигастральной диспепсии характерен для пациентов со следующими патологиями:
- язвенная болезнь;
- гастраэзофагеальный рефлюкс;
- грыжевое выпячивание в пищеводе;
- образование камней в желчном пузыре;
- признаки эзофагита;
- гастрит;
- воспаление поджелудочной;
- инфекционные очаги в органах ЖКТ;
- отравление пищевыми продуктами;
- синдром раздраженного кишечника;
- нарушенное опустошение желудка, которое часто наблюдается на фоне сахарного диабета;
- аллергическая реакция на еду;
- дисфункция щитовидной железы;
- затяжное депрессивное состояние;
- онкология;
- сердечные болезни.
Вернуться к оглавлениюДиспепсия может проявиться у пациентов, которые долгое время лечатся нестероидными противовоспалительными препаратами, антибиотиками, стероидами либо принимают оральные контрацептивы.
Какие виды бывают?
Отклонение может быть вызвано пищевым отравлением.Желудочно-кишечная диспепсия подразделяется на несколько типов, для каждого из которых характерен особый механизм развития. Принято разделять отклонение желудка на функциональное и органическое. Для первой формы диспепсического синдрома характерно отсутствие любых органических нарушений в системе пищеварения, у пациента возникают лишь функциональные проблемы. Органическая дисперсия проявляется при структурных изменениях в клетках либо тканях внутренних органов. В таблице представлены другие виды патологии желудка, учитывая этиологию и патогенез.
| Разновидность | Подвид | Особенности |
| Алиментарная | Бродильный | Развивается на фоне чрезмерного употребления углеводов и напитков, приводящих к брожению в желудке |
| Гнилостный | Прогрессирует после приема продуктов не первой свежести либо плохого мяса | |
| Мыльный | Проявляется при злоупотреблении жирной едой | |
| Чаще развивается у любителей свинины или баранины | ||
| Диспепсия, связанная с нехваткой пищевых ферментов | Энтерогенный | Недостаток производства желудочного сока |
| Гастрогенный | Нехватка желудочных ферментов | |
| Гепатогенный | Нарушенная выработка печенью желчи | |
| Панкреатогенный | Малое количество ферментов, продуцируемых поджелудочной | |
| Кишечная | Дизентерийная | Связана с шигеллезной инфекцией |
| Повреждает толстый кишечник | ||
| Сальмонелезная | Вызвана бактериями |
Как распознать: симптомы
Постоянное чувство тошноты и дискомфорта снижают аппетит.Синдром желудочной диспепсии может протекать в 3 формах, сопровождаясь разными патологическими признаками. Дискинетический тип сопровождается нарушенной двигательной способностью желудочно-кишечного тракта. При язвенноподобном виде пациента часто беспокоит болевой синдром, возникающий при желании есть. На фоне неспецифической болезни отмечается сразу несколько патологических проявлений. Диспепсия сопровождается такими симптомами:
- проблемы с аппетитом;
- дискомфорт в подложечной части;
- болезненность в эпигастрии, обостряющаяся после употребления еды;
- застойные процессы в желудке и кишечнике, проявляющиеся изжогой и ощущением переполненности;
- вздутие живота и метеоризм;
- нарушенное продвижение пищи по кишечнику;
- частая отрыжка;
- несварение желудка;
- приступы тошноты, вызывающие рвоту;
- чувство быстрого насыщения;
- потеря веса.
Вернуться к оглавлениюПри запущенной диспепсии нарушается работа печени и других внутренних органов, что негативно сказывается на общем состоянии больного.
Представляет ли опасность?
 Процесс проглатывания пищи приносит острую боль.
Процесс проглатывания пищи приносит острую боль.Если синдром ленивого желудка или желудочная диспепсия может грозить осложнениями при прогрессировании основного недуга. Отклонение провоцируется такие последствия:
- резкое снижение веса вплоть до развития анорексии;
- полная утрата аппетита;
- нарушенная целостность слизистой пищевода в области примыкания его к желудку;
- возникновение внутреннего кровотечения;
- боли при передвижении еды по пищеводу.
Как проводится диагностика?
У взрослых и детей подтвердить диагноз может опытный гастроэнтеролог. Если имеются симптомы кишечной диспепсии, то требуется комплексное обследование, после которого доктор подберет оптимальный вариант лечения. Для начала выясняется какая симптоматика беспокоит пациента и как давно проявилось нарушение желудка. После чего назначается комплексная диагностика, при которой подтверждается билиарная диспепсия. Обследование включает такие процедуры:
Исследование поможет установить масштаб поражения.- лабораторное исследование каловых масс и крови на определение скрытой анемии;
- биохимия;
- эзофагогастродуоденоскопия, выявляющая изъязвления слизистой желудка и 12-перстной кишки;
- ультразвуковая диагностика органов пищеварения;
- рентгенография с использованием контрастного вещества;
- колоноскопия, выявляющая воспалительные процессы и кровотечения в нижней области кишечника;
- КТ и МРТ;
- манометрия и элекрогастроэнтерография, определяющая желудочную перистальтику и кишечную моторику.
Как лечить?
Эффективные препараты
Диспепсия кишечника сопровождается различными клиническими признаками, которые помогают устранить аптечные лекарства. Любой препарат назначается доктором, во избежание негативных последствий. Часто используются такие таблетки от диспепсии желудка, представленные в таблице:
| Медикаментозная группа | Наименование |
| Препараты против боли | «Но-шпа» |
| «Папаверин» | |
| Лекарство, понижающее кислотность | «Омепразол» |
| «Рабепрозол» | |
| Ферментные средства, улучшающие переваривание пищи | «Фестал» |
| «Мезим Форте» | |
| «Панкреатин» | |
| «Панзинорм» | |
| Блокаторы Н2-гистаминорецепторов | «Ранитидин» |
| «Циметидин» |
Вернуться к оглавлениюЕсли диспепсическое нарушение в желудке связано с активностью Хеликобактер пилори, то пациенту назначается прием антибактериальных лекарств.
Лечение народными средствами
Настой поможет снять воспалительный процесс.Помимо лекарственной терапии, при диспепсии возможно использовать природные компоненты. Лечение проводится посредством таких рецептов:
- Укроп. Заливают 1 ч. л. семян стаканом крутого кипятка. Дают постоять четверть часа, и употребляют перорально по 1 ст. л. после еды.
- Тмин и майоран. Семена продуктов берут в равном количестве и готовят аналогично укропному отвару. Принимают внутрь дважды в сутки по полстакана.
- Травяная смесь. Для приготовления потребуется шалфей, ромашка, листья мяты, тысячелистник. Каждого компонента используют по 1 ч. л. Настаивают не более 20 минут и пьют по 100 мл трижды в день до приема еды.
Лечебная диета
Лечение диспепсии народными средствами и лекарственными препаратами обязательно дополняется диетическим питанием. Бродильная форма болезни исключает прием углеводов. При развитии жирового нарушения требуется отказаться от баранины и свинины. Когда прогрессирует гнилостная диспепсия, то из рациона убирают белковые блюда. Все продукты должны употребляться свежими и хорошо обрабатываться. Рекомендуется питаться дробно небольшими порциями. Диета предусматривает отказ от таких продуктов:
- цитрусовые;
- помидоры;
- ягоды кислых сортов;
- крепко заваренный чай и кофе;
- газированные напитки.
Гимнастические упражнения
Комплекс упражнений необходимо обсудить с доктором.Справиться с признаками диспепсии удается посредством специальной зарядки. Пациент принимает горизонтальное положение тела, подтягивая нижние конечности к животу и крепко фиксируя их руками. Как можно больше стараются потянуть на себя ступни, затем направить их от себя. Медленно опускают ноги на пол, при этом легкими массажными движениями гладят живот по часовой стрелке.
Вернуться к оглавлениюКак предупредить?
Избежать диспепсии желудка возможно, если скорректировать ежедневный рацион, устранив из него вредную и жирную пищу. Вся еда должна быть качественной и свежей. Каждый день рекомендована легкая разминка, улучшающая работу органов пищеварения. Отказ от вредных привычек снижает риск развития диспепсии. Перед каждой трапезой требуется тщательно мыть руки, используя специальные гигиенические средства. Не менее важно исключить стрессовые факторы, психологические перенапряжение, которые ухудшают работу органов пищеварения. Стоит придерживаться здорового режима сна и бодрствования, ночью человек должен спать не менее 8 часов. Для предупреждения диспепсии желудка требуется хотя бы единожды в год сдавать анализы и посещать гастроэнтеролога. Подобная мера поможет диагностировать нарушение на раннем этапе, что исключит осложнения.
etozheludok.ru
Что делать при несварении желудка: симптомы и лечение диспепсии
Термин, использованный в заголовке, применяют в разговорном языке для обозначения диспепсического синдрома — нарушения усвоения пищи, сопровождающегося болезненностью в животе, метеоризмом и другими характерными признаками. По МКБ 10 патология имеет код К30 (за исключением нервной, невротической и психогенной разновидности). В 90% случаев пищеварительное расстройство имеет функциональный характер.

Причины несварения желудка
К числу факторов, вызывающих диспепсию, относятся:
- Чрезмерное количество потребляемой пищи или недостаточное её пережёвывание. И то, и другое замедляет расщепление продукта на отдельные составляющие. Еда не успевает переработаться, начинает гнить, что приводит к развитию патогенной флоры, интоксикации, появлению клиники диспепсии.
- Недостаток грубой растительной клетчатки — нерастворимого вещества, участвующего в формировании и продвижении пищевого комка по кишечнику. В норме человек должен получать каждый день 20–45 граммов этого компонента. В противном случае замедляется проталкивание еды через ЖКТ, возникает процесс брожения, активно развиваются патогенные микроорганизмы.
- Продолжительные психологические стрессы. Переживания, не прекращающиеся в течение нескольких дней или недель, приводят к ослаблению иммунных процессов, что становится причиной активации условно-патогенных бактерий в кишечнике.
- Гастрит, язва и другие воспалительные заболевания ЖКТ — в поражённой зоне происходит выброс токсических веществ, что раздражающе действует на стенки кишечника. Усиливается перистальтика, в просвет выделяется жидкость, возникает диарея, метеоризм, болезненность.
- Травматическое или спонтанное поражение нервных стволов, иннервирующих пищеварительные структуры (нейрогенный кишечник). На фоне сбоев в процессе расщепления еды у больного может возникать как понос, так и запор.
Наличие диспепсии не свидетельствует о том или ином заболевании и не является специфическим симптомом. Патологическое состояние возникает как при органическом поражении кишечника и иннервирующих его структур, так и при функциональных нарушениях.
Симптомы несварения желудка у взрослых
Диспепсический синдром приводит к появлению у больного нескольких характерных признаков. Наиболее яркий — вздутие живота. Пациенты жалуются на увеличение его объёмов, чувство тяжести, бульканье или урчание. При выходе газов, имеющих неприятный запах, состояние улучшается, но вскоре становится прежним.
Диспепсия желудка сопровождается чувством дискомфорта и тяжести в эпигастральной зоне — участке, расположенном в верхней трети живота. Может иметь место тошнота и рвота. После этого взрослый больной жалуется на изжогу, развивающуюся при попадании желудочного сока на слизистую оболочку пищевода.
Рвота, возникающая при диспепсии, приносит временное облегчение. Полное отсутствие этого эффекта позволяет предположить мозговое происхождение тошноты.
Если несварение было вызвано воспалительным процессом, комплекс симптомов включает следующие состояния:
- Гипертермия.
- Боли в мышцах, костях.
- Слабость.
- Атония.
- Утомляемость.
Нарушается также сон, изменяется психоэмоциональное состояние. Человек становится плаксивым.
Виды диспепсии
Существует две основные формы кишечных расстройств:
- органические;
- функциональные.
В первом случае клиника болезни является следствием реальных изменений в структуре кишечника, вызванных травмой, атрофическим процессом, опухолью. Могут повреждаться нервные стволы, мышечные слои или слизистая оболочка ЖКТ. К диспепсии этого типа приводят:
- язва;
- гастрит;
- панкреатит;
- холецистит;
- рак.
А также болезни, сопровождающиеся атрофией нервных стволов.
К функциональным относят расстройства, возникающие при отсутствии органических изменений. Установить точную причину таких состояний часто не удаётся. Поэтому рассматриваемый тип несварения считают идиопатическим. При устранении этиологического фактора болезнь проходит без вмешательства медиков.
Что делать при несварении желудка
Функциональная диспепсия устраняется относительно легко. Поэтому в первый день болезни от посещения врача допустимо отказаться. В этой ситуации рекомендован приём следующих препаратов:
- Энтеросорбенты (Энтеросгель, Активированный уголь).
- Ферментативные (Креон) и ветрогонные средства.


Если через сутки состояние больного не улучшилось, необходимо посетить врача общей практики или гастроэнтеролога. При стремительном ухудшении самочувствия и яркой «клинике» болезни отказ от поездки в медицинскую организацию недопустим. Пациента транспортируют в ЛПУ максимально быстро.
Точная диагностика
Симптомы несварения желудка возникают при многих болезнях. Поэтому дифференциальная диагностика при рассматриваемой патологии требует большого объёма вмешательств. В первую очередь исключают органическое происхождение диспепсии. Для этого пациенту назначают ФГДС со взятием биопсии, УЗИ, рентген желудка. В последнем случае для оценки функционального состояния ЖКТ используют контраст — бариевую смесь.
Помимо сказанного, человек делает ещё четыре обследования:
- Общий анализ крови и мочи.
- ЭКГ.
- Тест на пилорическую флору.
- Проверка стула на наличие эритроцитов.
Вначале диагностики необходимо исключить симптомы тревоги: дисфагию, рвоту «кофейной гущей», пальпируемые новообразования в животе, беспричинную потерю веса. Наличие этих явлений — показание для целевого обследования на онкологию.
Диагноз «функциональная диспепсия» ставится в том случае, если органические причины не были установлены. Истинным заболеванием считают, когда с момента его дебюта прошло не менее полугода, а симптомы не исчезали последние три месяца.
Лечение диспепсии
Терапия несварения зависит от его причин и тяжести. Органические изменения требуют устранения патологических деформаций (опухоли удаляют, язву выводят на ремиссию). Хороших результатов коррекции функциональных расстройств удаётся достичь при сочетании трёх видов воздействия: медикаментами, народными средствами на растительной основе и соблюдением диеты.
Препараты
Комплект лекарств, применяемых для лечения диспепсии, может различаться. Их выбор зависит от специфики патологии. Для устранения эпизодических кратковременных расстройств применяют следующие препараты:
- Ферменты (Креон) — способствуют полному расщеплению пищи и её усвоению.
- Противорвотные (Метоклопрамид) — блокирует дофаминовые рецепторы, снимает тошноту и рвоту.
- Противодиарейные (Лоперамид) — замедляют моторику пищеварительного тракта, снижают проницаемость кишечной стенки, обладают закрепляющим действием.
- Энтеросорбенты (Активированный уголь) — связывают и выводят во внешнюю среду токсические продукты, образовавшиеся в ЖКТ.
Для ускоренного выведения токсинов и непереваренных остатков пищи больному можно провести промывание желудка и поставить очистительную клизму. Первую манипуляцию осуществляют перед приёмом сорбентов.

Тяжёлые и длительно протекающие диспепсии, обусловленные гиперсинтезом соляной кислоты, требуют использования продолжительных медикаментозных курсов. В их состав входят антацидные средства (Омепрозол, Фамотидин), снижающие выработку желудочного сока, и препараты, действие которых направлено против пилорических бактерий (Амоксициллин, Флемоксин, Азитромицин).
Народные средства
Травяные рецепты помогают при кратковременных расстройствах. Тяжёлые диспепсии растительными отварами вылечить не удаётся. Природные компоненты здесь назначаются как вспомогательное средство. Можно использовать:
- Укроп.
- Настой фенхеля.
- Растёртое семя тмина.
- Измельчённый корень сельдерея.
- Листья ежевики.
Технология приготовления отваров и настоев общая для всех рецептов. В первом случае сырьё заливают водой в соотношении 1:5, кипятят 10 минут, после этого остужают и процеживают. Второй метод изготовления лекарств не требует воздействия огня. Сырьё заливают горячей водой, накрывают крышкой и оставляют на 60 минут. Далее, препарат процеживают и употребляют в соответствии с рекомендациями врача.
Правильное питание
Диета — основа терапии большинства болезней пищеварительной системы. Диспепсия не исключение. В первый день рекомендован голод. Далее, еда употребляется малыми порциями, по 6 раз за сутки. На столе больного должны быть сухари, вчерашний хлеб, слизистые супы, перетёртое мясо, клетчатка (овощи). Допустимы рыбные бульоны, некрепкий чай, вода.
Ограничения рациона общие для ЖКТ-диет. Запрещено острое, кислое, солёное, горькое. Следует отказаться от консервов, жареного мяса. Категорически противопоказан алкоголь. Не допускается поглощение больших порций, затрудняющих работу кишечника и создающих повышенную нагрузку на желудок, поджелудочную железу, печень.
Несварение у беременных женщин
На заключительных этапах беременности диспепсия возникает у 50% будущих мам. Это обусловлено увеличившимся давлением матки на желудок и изменением гормональной картины, на фоне которого снижается тонус кардиального сфинктера, что становится причиной рефлюкса соляной кислоты в пищевод, развития эзофагита, изжоги, боли за грудиной, диспепсии. За счёт давления органов ЖКТ женщина быстро насыщается при употреблении пищи и не может съесть необходимую порцию.
Если беременная относительно легко переносит явления диспепсии, от медикаментозной коррекции состояния лучше отказаться. Больному рекомендуют не курить, не принимать НПВП и антидепрессанты. При выраженном расстройстве показаны антацидные лекарственные средства.
Пить раствор соды для нейтрализации соляной кислоты при изжоге недопустимо. При возникающей химической реакции выделяется газ, который растягивает желудок и усиливает «клинику» диспепсии.
Несварение у детей
Неправильная работа кишечника часто встречается у новорождённых детей, микробиологическая среда в ЖКТ которых ещё не сформировалась. Страдают также груднички, начинающие получать прикорм. В последнем случае причиной является неправильный количественный или качественный состав пищи.
Функциональная диспепсия у детей младшего возраста требует минимального лечебного воздействия. Педиатры назначают средства-пробиотики (линекс), способствующие формированию правильного состава микрофлоры, корректируют питание младенца. При наличии данных, свидетельствующих о спазме, ребёнку назначается Но-шпа и локальное воздействие тепла (грелка на живот).
Возможные осложнения
Однократно возникшее расстройство, не связанное с наличием органических изменений, не влечёт последствий и проходит в течение нескольких дней. Хронические процессы, протекающие на протяжении 3–6 месяцев, становятся причиной похудения, обезвоживания. Могут возникать разрывы слизистой пищевода, сопровождающиеся кровотечением (синдром Мэлори-Вейса).
Последствия органической диспепсии зависят от болезни, которая привела к кишечному расстройству. Язва желудка может перфорироваться, кровоточить, рак — разрушать окружающие ткани, метастазировать. Задача по предотвращению этих процессов ложится на врача-гастроэнтеролога, занимающегося лечением пациента.
Заключение врача
Сама по себе диспепсия не является опасным для жизни заболеванием и достаточно хорошо поддаётся терапии. Исключение составляет патология органической природы, вызванная серьёзными процессами. Чтобы своевременно обнаружить причину и начать лечение, в первые дни недомогания необходимо обратиться к врачу. Только специалист способен провести грамотное обследование и назначить лекарства, которые устранят неприятную симптоматику, а возможно и спасут жизнь больного.
Загрузка…projivot.ru
что такое, симптомы и лечение желудочной диспепсии, диета
Около 40% людей во всем мире не понаслышке знают, что такое диспепсия желудка.
Тем не менее немногие из них обращаются к медикам, несмотря на то, что это заболевание может сигнализировать об опасных патологиях ЖКТ.
Как проявляется синдром ленивого желудка и почему его нельзя игнорировать.
Содержание статьи
Что такое диспепсия желудка
Диспепсия — это расстройство функций пищеварительного тракта, при котором усвоение пищи замедляется и происходит не полностью. Оно чаще сопутствует другим заболеваниям желудочно-кишечного тракта, чем является самостоятельным диагнозом и характеризуется болью и тяжестью в животе после приёма пищи.
Заболевание может поражать весь ЖКТ, но, в зависимости от вида и причин возникновения, врачи выделяют желудочную и кишечную диспепсию.
Диспепсия желудка чаще имеет хроническую форму и появляется из-за нарушения целостности слизистой. Синдром кишечной диспепсии обычно возникает на фоне перенесенных инфекций и редко бывает затяжным.
Расстройство имеет чёткую классификацию по формам и признакам. Врачи выделяют два вида диспепсии:
- Функциональное расстройство желудка. Нарушение процесса усвоения питательных веществ происходит при отсутствии повреждений слизистых оболочек органов;
- Органическая. Заболевание имеет яркую симптоматику, присутствуют нарушения структуры тканей ЖКТ.

По причинам появления диспепсия классифицируется следующим образом:
- Алиментарная диспепсия. Причиной становится несбалансированное питание. В зависимости от преобладания в рационе белков, жиров или углеводов делится на гнилостную, мыльную и бродильную;
- Диспепсия, возникающая из-за слабой пищеварительной секреции. Усвоение питательных веществ усложняется низкой кислотностью, недостатком желудочных ферментов, желчи или ферментов поджелудочной железы;
- Интоксикационная диспепсия. Причиной появления становится отравление или инфекция;
- Диспепсия, спровоцированная мальабсорбцией — неполным усвоением пищи в кишечнике.
Причины желудочной диспепсии
Синдром желудочной диспепсии может быть отдельным явлением или появляться в качестве сопутствующего симптома других патологий. Причины расстройства пищеварительных функций могут быть следующими:
- Неправильная моторика одного или всех отделов пищевода: желудка, толстой и двенадцатиперстной кишки.
- Несбалансированный рацион: преобладание в нём питательных веществ определённого типа, а также переедание или отсутствие режима питания.
- Вредные привычки: частое употребление алкоголя, курение.
- Возрастные изменения.
- Психологические проблемы: сильный стресс, депрессивные состояния, неврозы.
- Нарушение функций пищеварительных желез: организму не хватает ферментов, чтобы полностью переварить пищу.
- Отсутствие зубов, вынуждающее человека питаться только жидкой или полужидкой пищей.
- Интоксикация на фоне острой инфекции.
- Чрезмерное употребление определённых лекарств или длительное лечение, которое привело к подавлению защитной системы слизистых оболочек ЖКТ.
Развитие вторичной диспепсии часто происходит на фоне следующих заболеваний:
- гастрита с усиленным образованием соляной кислоты, а также кислотным дисбалансом желудка;
- аллергия на определённые продукты питания;
- хронического холецистита;
- язва желудка и двенадцатиперстной кишки;
- сужения желудка в месте соединения с кишечником;
- некоторых видов рефлюкса — патологии, при которой содержимое желудка или кишечника сбрасывается в пищевод;
- хронического панкреатита, характеризующегося диареей с остатками непереваренной пищей и болями в верхней части живота;
- сахарного диабета на фоне панкреатита;
- новообразований ЖКТ неракового происхождения;
- рак желудка;
- низкого уровня кислотности желудочного сока;
- гепатита А — острой печёночной инфекции.
Причинами расстройства могут стать и другие патологии, например: заражение бактерией хеликобактер или даже сердечно-сосудистые заболевания.
Беременные женщины часто страдают этим синдромом во время гормональной перестройки, а у маленьких детей нарушение пищеварения может быть вызвано обыкновенным перегревом.
Симптомы и признаки патологии
Симптомы диспепсии желудка обычно бывают очень выраженными, что облегчает постановку диагноза.
Расстройство характеризуется следующими признаками:
- периодические недолгие боли в верхней части живота;
- тошнота, реже — рвота;
- тяжесть, распирание в желудке, чувство переполнения;
- изжога, отрыжка;
- голодные или ночные боли в желудке;
- вздутие кишечника;
- повышенное газообразование;
- неприятный запах изо рта;
- диарея с остатками пищи, кислым запахом;
- общая слабость, головокружение.
Эти симптомы также могут сопровождаться головными болями, бессонницей, отсутствием аппетита, появлением отвращения к жирной пище.
Симптомы диспепсии желудка проявляются и лечатся по-разному в зависимости от причины возникновения расстройства, а также его длительности и формы. Самостоятельно подбирать и принимать препараты от диспепсии опасно: чтобы терапия была успешной, необходимо получить консультацию у врача.
Диагностика заболевания
Чтобы убедиться в отсутствии других заболеваний при желудочной диспепсии проводится дифференциальная диагностика, включающая в себя целый ряд мероприятий. В первую очередь проводится опрос и осмотр пациента. Далее для уточнения диагноза берут следующие анализы:
- клинический и биохимический анализ крови;
- анализ кала: общий и на скрытую кровь;
- забор и исследование биологического материала ЖКТ;
- УЗИ брюшной полости на присутствие опухолей;
- колоноскопия;
- манометрия — исследование двигательной активности кишечника и пищевода;
- электрогастроэнтерография — тест на выявление расстройств перистальтики;
- тест на кислотно-щелочной баланс всего ЖКТ;
- тест на количество выделяемой желудком кислоты.
При подозрении на опухоль или стеноз желудка, врач может назначить рентген.
Лечение диспепсии желудка
Диспепсию желудка, диагностированную на начальной стадии, можно лечить без применения медикаментов. Пациенту следует выполнять следующие рекомендации:
- Изменить режим питания: отказаться от продуктов, провоцирующих изжогу, есть регулярно и понемногу, соблюдать баланс питательных веществ.
- Во время сна использовать высокую подушку, чтобы содержимое желудка не попадало в пищевод.
- После каждого приёма пищи совершать получасовые пешие прогулки, чтобы нормализовать моторику ЖКТ.
- Делать специальную лечебную гимнастику и массаж живота.
Для лечения выраженного расстройства применяется медикаментозный метод. Врач может назначить:
- противодиарейные и слабительные препараты;
- обезболивающие;
- средства, снижающие уровень кислотности желудка;
- ферментные препараты, стимулирующие пищеварение.
В случае если нарушение было вызвано другой патологией пищеварительного тракта, выписываются лекарства, необходимые для её устранения или стабилизации состояния пациента.
В процессе лечения желательно не выполнять упражнений на пресс, следить, чтобы одежда не оказывала давления на живот, и избегать стрессов.
Лечить диспепсию желудка можно и с помощью народных средств, но перед тем как начать их прием, нужно обязательно посоветоваться с врачом.
Диета
При диспепсии желудка важно соблюдать правила диетического питания:
- Рекомендуемый промежуток между приёмами пищи — 3 часа. Желательно есть мелкими порциями по 6 раз в день.
- Необходимо отказаться от тяжелой и вредной пищи, курения, алкоголя, напитков с содержанием газа и большого количества кофеина, а также ограничить использование специй.
- За полчаса до еды желательно выпивать стакан воды с добавлением небольшого количества свежего лимонного сока.
- Необходимо соблюдать баланс питательных веществ. Как правило, для этого приходится уменьшать количество жиров и углеводов и обеспечивать организм большим количеством белка.
- Высокоуглеводные блюда лучше употреблять в первой половине дня, а ужин должен состоять преимущественно из белковой пищи. Последний раз поесть можно не позже, чем за 2 часа до сна.
Продукты, которые наиболее полезны при расстройстве пищеварения, содержат большое количество клетчатки. Это свежие овощи и фрукты, а также крупы и отруби. Они улучшают перистальтику и снабжают организм необходимыми для выработки ферментов веществами.
bolitvnutri.ru
Диспепсия (несварение желудка) — симптомы и лечение
Диспепсия или несварение желудка
Диспепсия (дословно «плохое пищеварение»), т.е. в разговорной речи несварение желудка – это чувство дискомфорта в области солнечного сплетения, в верхней центральной области живота. Кроме дискомфорта симптомами несварения желудка могут также быть боли или чувство переполненности желудка, тяжести в этой области. Вздутие, изжога, тошнота и рвота – это также симптомы, на которые жалуются пациенты, страдающие несварением желудка. Оценивается, что диспептическими расстройствами страдает вплоть до 20-30% населения.
Cимптомы несварения желудка
Возможные симптомы диспепсии:
- чувство переполненности желудка после еды,
- вздутие – то есть чувство неприятного увеличения живота,
- изжога – то есть чувство жжения в пищеводе, вызванное рефлюксом желудочной кислоты,
- тошнота,
- рвота.
Если эти расстройства продолжаются не менее трех месяцев, тогда можно говорить о симптомах диспепсии. Конечно, в течение этого периода они могут быть различной интенсивности и необязательно проявляться ежедневно.
Несварение желудка делится, прежде всего, на то, которое является симптомом различных болезней а также на несварение желудка, возникающее по причине очень сложных в определении внеболезненных факторов – тогда оно классифицируется как функциональное расстройство желудка. Органическое расстройство желудка, то есть вызванное заболеваниями, может возникать по причине:
Функциональную диспепсию могут вызывать:
- некоторые лекарства (антиревматические средства, салицилаты, антибиотики, диетические добавки с содержанием железа и калия),
- одноразовое потребление слишком большого количества пищи,
- потребление в пищу несвежих продуктов,
- сверхчувствительность внутренних органов,
- большая, чем у других чувствительность желудка,
- раздражение табачным дымом,
- чрезмерный стресс.
Органическое несварение желудка возникает, прежде всего, у взрослых в возрасте после 45 лет, очень редко у детей. Функциональная диспепсия, в свою очередь, чаще бывает у детей.
Несварение желудка: что делать?

Если несварение желудка продолжается 3 месяца, людям в возрасте старше 45 лет, а также всем, у кого наблюдаются сопутствующие симптомы, рекомендуется пройти обследования на предмет обнаружения заболеваний, вызывающих органическую диспепсию:
- длительная рвота,
- кровь в кале,
- анемия,
- трудности при проглатывании,
- потеря массы тела.
Полная диагностика для определения причин органической диспепсии включает:
- анамнез,
- эндоскопическое обследование (двенадцатиперстной кишки, желудка и пищевода),
- УЗИ брюшной полости,
- радиологическое исследование.
Диспепсия у детей: обследования при несварении желудка у ребенка
Обследования по обнаружению заболеваний, вызывающих диспепсию у детей, проводят только в том случае, если у них появляются сопровождающие симптомы:
- сильные боли,
- замедление созревания, роста,
- проблемы с проглатыванием,
- хронический понос.
Питание и диета при несварении желудка
Чтобы избежать несварения желудка, следует соблюдать несколько принципов здорового питания, к примеру, принимать пищу в 3-4 приема в день, вместо 1-2 раз. Пищу необходимо хорошо пережевывать и принимать неспешно в спокойной обстановке. Ужин нужно съедать не позднее, чем за 3 часа перед сном. Лицам, жалующимся на частое несварение желудка, рекомендуется избегать жаренных и жирных блюд, которые могут раздражать желудок.
В действительности, вздутие не связано с количеством газов в пищеварительном тракте, а, прежде всего, с их субъективным ощущением. Несмотря на это, уменьшение их количества, как правило, помогает. Чтобы избежать вздутия живота, необходимо ограничить количество газированных напитков в рационе, блюд, вызывающих образование газов (фасоль, горох, лук, яблоки) и стараться есть медленно.

Изжога требует наблюдения реакции организма на определенные блюда, поскольку у разных пациентов симптомы могут проявляться по-разному. Облегчить изжогу можно, к примеру, выпив молока. После еды желательно не наклоняться, поскольку именно это может вызывать заброс желудочной кислоты в пищевод. Если уже появится несварение желудка, необходимо несколько дней соблюдать удобоваримую диету.
Диспепсия: лечение несварения желудка
Лечение несварения желудка, вызванного болезнью, сводится к лечению этой болезни. В случае функционального несварения желудка лечение может быть разным – однако оно всегда остается симптоматическим. Этиологическое лечение в этом случае не представляется возможным по той причине, что непосредственная причина несварения желудка неизвестна.
Если несварение желудка случается нечасто, а только периодически, можно c ним бороться самостоятельно – при помощи диеты и трав. Травы от несварения желудка – это, прежде всего, зверобой и семена льна. Мята также помогает в большинстве случаев несварения желудка, за исключением изжоги и гастроэзофагеальной рефлюксной болезни. Полстакана настоя из выбранных трав необходимо принимать до еды.
Однако иногда народные средства от несварения желудка не помогают. Для лечения несварения желудка применяется несколько групп препаратов:
- медикаменты, снижающие выделение соляной кислоты,
- блокаторы гистаминовых рецепторов,
- нейтрализующие препараты,
- антидепрессанты,
- нейрогормональные препараты, стимулирующие моторику желудочно-кишечного тракта (прокинетики).
Лекарства, снижающие выделение соляной кислоты – это средства, которые можно применять длительное время, даже в течение многих лет, а антидепрессанты и прокинетики нельзя принимать регулярно длительное время.
Несварение желудка – при условии, что оно не вызвано никакой другой проблемой со здоровьем – не опасно для здоровья. Диспепсия у некоторых больных проходит сама, даже без лечения, у других лекарства оказываются эффективными, а есть группа пациентов, у которых не действуют ни прописанные лекарства, ни способы лечения.
net-doktor.org