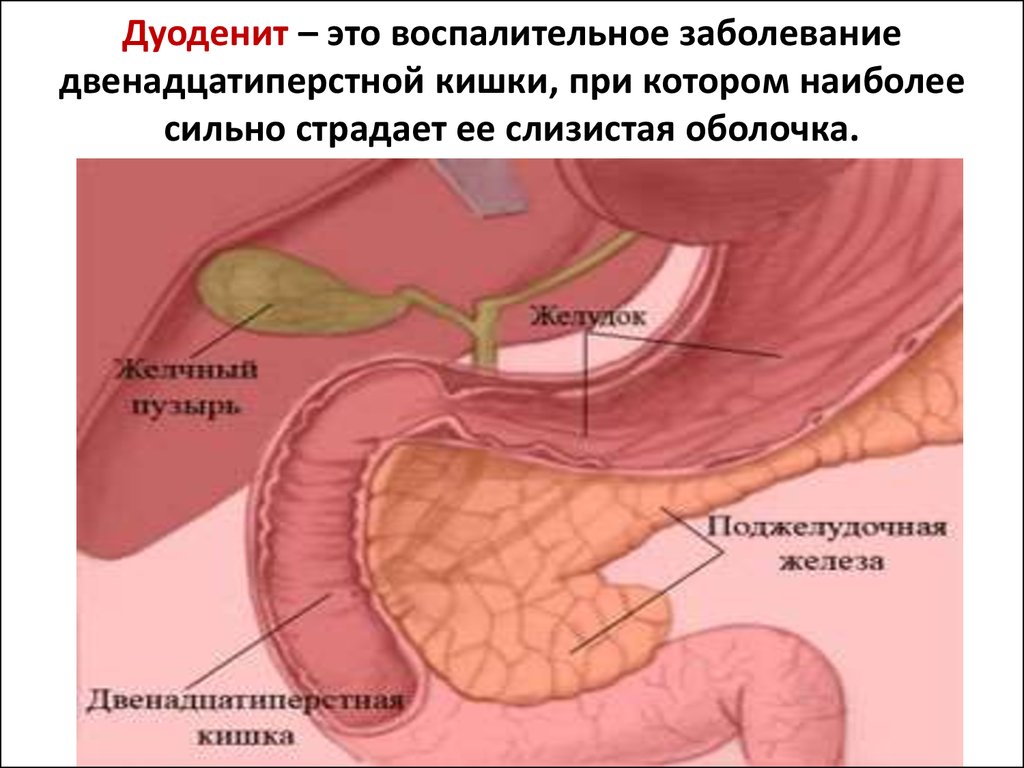
Желчь в желудке — причины, симптомы и лечение
Запишитесь на приём к доктору Гастроэнтерологу, и получите осмотр, консультацию и назначение лечения за одно посещение
Нагорных Ирина Александровна
Гастроэнтеролог
33годаВрачебный стаж
и опыт работыКвалификация
Высшей категории
В стоимость входит Приём, Осмотр, Консультация доктора и назначение Лечения
3 000Записаться Задать вопрос
Гастродуоденальный рефлюкс
Заболевания желудочно-кишечного тракта являются наиболее распространенной патологией в последнее время. Появляются такие жалобы, как тошнота, рвота, отрыжка, метеоризм и другие. Они свидетельствуют о нарушении работы желудка и кишечника. Причиной неприятных симптомов может стать скопление желчи. Почему в желудке скапливается желчь?
Эту патологию называют гастродуоденальным рефлюксом. Нарушается работа органов пищеварительного тракта, меняется давление двенадцатиперстной кишки. При этом дуоденальное содержимое возвращается в полость желудка. При нормальном функционировании пища попадает в ротовую полость и в пищевод, переходит в желудок и в двенадцатиперстную кишку, после чего перерабатывается.
При нормальном функционировании пища попадает в ротовую полость и в пищевод, переходит в желудок и в двенадцатиперстную кишку, после чего перерабатывается.
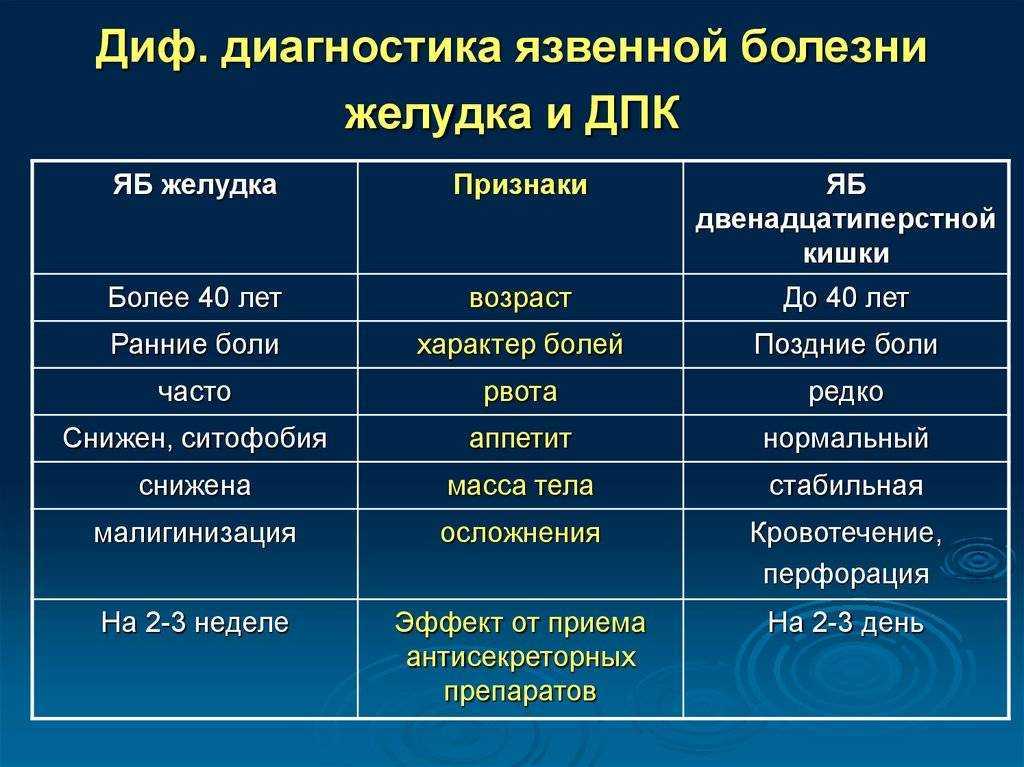
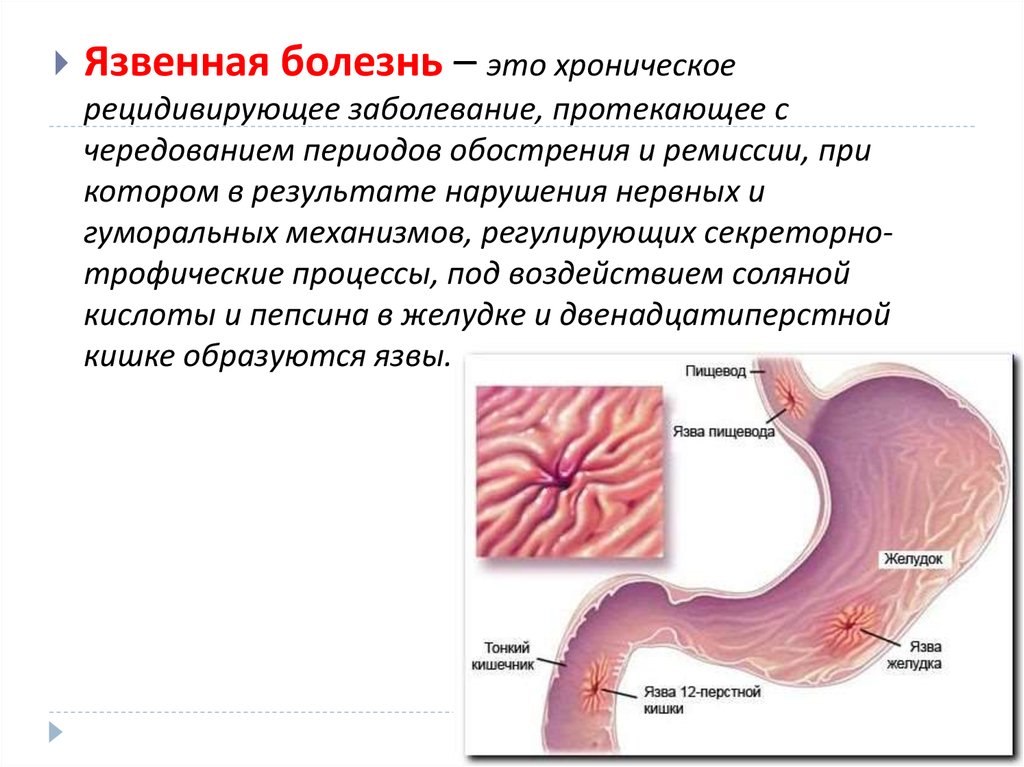
Язва двенадцатиперстной кишки
Причины желчи в желудке
Выделяют множество факторов, которые провоцируют выброс желчи в желудок. В некоторых случаях патология развивается сама по себе при физиологических нарушениях. Гастродуоденальный рефлюкс появляется и как сопутствующая патология при других заболеваниях. Среди причин появления болезни
Доброкачественные и злокачественные новообразованияНа приеме у гастроэнтеролога проводится анализ анамнеза заболевания и жалоб пациента.
 Затем также проводится обследование с помощью осмотра, пальпации и аускультации. При необходимости назначается ультразвуковое и рентгенологическое исследование, процедуры колоноскопии, ректоскопии, гастроскопии, лапароскопии и других методов исследования
Затем также проводится обследование с помощью осмотра, пальпации и аускультации. При необходимости назначается ультразвуковое и рентгенологическое исследование, процедуры колоноскопии, ректоскопии, гастроскопии, лапароскопии и других методов исследования -
Хирургическое вмешательствоПосле перенесенной операции пациент может почувствовать боль в области желудка. Если были затронуты мышечные волокна сфинктера, то желчь автоматически попадает в область желудка и повреждает слизистую ,вызывая воспаление и эрозии
-
Хронический дуоденитПри хроническом заболевании желудка нарушается работа пищеварительной системы. Больной всегда ощущает дискомфорт после приема пищи, иногда появляется изжога. Воспаление слизистой оболочки двенадцатиперстной кишки сопровождается отечностью слизистой и повышением давления. Заброс желчи в отделы желудка наблюдается достаточно часто
-
БеременностьПри наступлении беременности в организме женщины происходят изменения не только на гормональном фоне, но и в желудочно-кишечном тракте.
 Наблюдается давление плода на двенадцатиперстную кишку, и желчь выбрасывается в желудок
Наблюдается давление плода на двенадцатиперстную кишку, и желчь выбрасывается в желудок -
Хронический панкреатитВоспаление поджелудочной железы нередко возникает на фоне дискинезии желчевыводящих путей и желчного пузыря
-
Неправильный образ жизниПереедание, курение, злоупотребление алкогольными напитками негативно сказывается на пищеварительном процессе. Рацион, состоящий из фастфудов нередко приводит к формированию рефлюкса желчи
-
Прием медикаментовПри длительном приеме некоторых медицинских препаратов снижается тонус сфинтеров в пищеварительном тракте .что приводит к развитию рефлюксов
-
Сбои нервной системыЧасто на фоне депрессий и нервных срывах нарушается работа желудочно-кишечного тракта, что вызывает двигательные нарушения в пищеварительном тракте ,а это в свою очередь приводит к рефлюксам
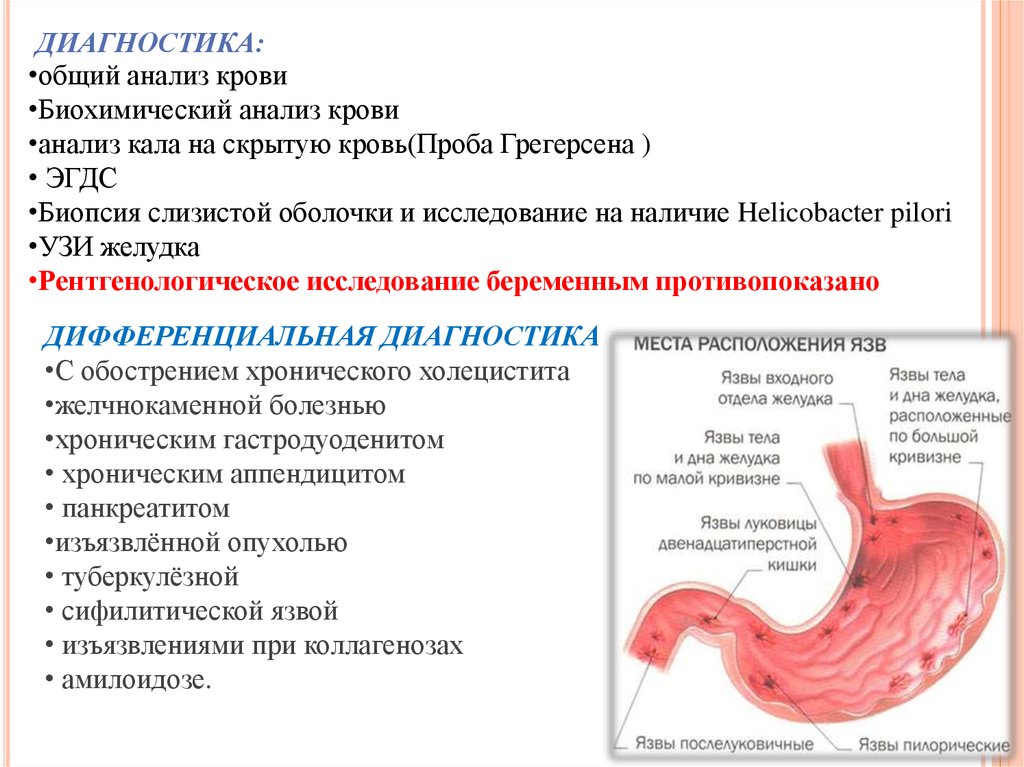
Необходимо сдать следующие анализы
Для точного выявления причин недомоганий, необходимо сдать некоторые анализы и исследования. Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника
Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника
- Биохимический анализ крови
- УЗИ органов брюшной полости
- Гастроскопия (ЭГДС)
Учитывая рост онкологических заболеваний за последние годы, в частности рак толстого кишечника, людям после 45 лет и ранее при наличии жалоб, в нашей клинике сможете пройти Колоноскопию (в том числе во сне)
Пройдите Гастроскопию и Колоноскопию во сне, за 20 минут (под седацией) и узнайте состояние Вашего ЖКТ всего за 1 прием!
- Сделать Гастроскопию
- Сделать Колоноскопию
Видеоролики по Гастроскопии и Колоноскопии
Все о гастроскопии — подготовка и проведение под седацией совместно с колоноскопией
Полипы толстой кишки — удаление полипов кишечника, операция, осложнения, рекомендации после удаления
Симптомы желчи в желудке
Данная патология сопровождается рядом симптомов, которые тревожат пациента
Тянущие боли в желудке
Нарушение пищеварительной системы характеризуется различными болевыми ощущениями в области желудка. При выбросе желчи определить локализацию боли сложно
При выбросе желчи определить локализацию боли сложно-
Налет на языке, неприятный привкус во рту
Заброс желчи в ротовую полость способствует появлению налета на языке
Лечение желчи в желудке
Питание
Для лечения данной патологии стоит отказаться от жирной пищи, от мучного и сладкого, включить в рацион витамин С. Пользу оказывают цитрусовые, ягоды, петрушка. Употребляйте большое количество цветной капусты, брокколи, других овощей. Натощак утром нужно съедать сырую свеклу. Включите в рацион растительные жиры, например оливковое масло
Объём пищи
При выбросе желчи в желудок стоит питаться много раз маленькими порциями. Обьм одной порции не должен превышать объём стакана. Переедание только ухудшает состояние больного, даже если речь идет о полезных продуктах
Гастроэнтеролог
Посетите гастроэнтеролога, который направит Вас на диагностические исследования. Советуем сделать гастроскопию в медицинском учреждении «КДС Клиник».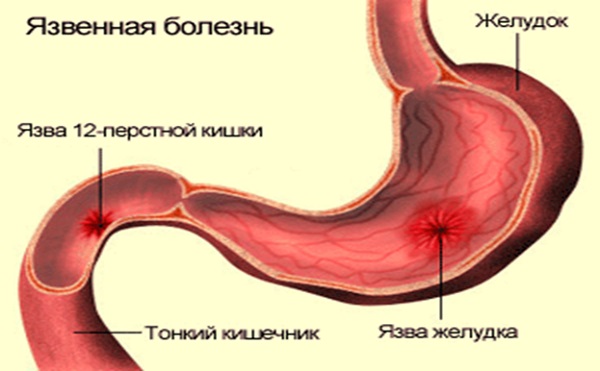 При гастроскопии желчь в желудке можно обнаружить болезнь даже на самой ранней стадии. При желании пациента процедура проходит под седацией – во сне и не приносит дискомфорта. Гастроскопия является наиболее точным и быстрым методом исследования
При гастроскопии желчь в желудке можно обнаружить болезнь даже на самой ранней стадии. При желании пациента процедура проходит под седацией – во сне и не приносит дискомфорта. Гастроскопия является наиболее точным и быстрым методом исследования
Гастроскопия и УЗИ
Обследование пищевода и желудка проводится с помощью эндоскопа. Гастроскопия длится около пяти минут. Иногда применяют ультразвуковую диагностику, рентгенографию. Необходима сдача анализа на кислотность. Самолечение является небезопасным для здоровья и может усугубить состояние пациента. Врач составит Вам правильное лечение для решение вашей проблемы
Врачи Гастроэнтерологи
Нагорных Ирина Александровна
Гастроэнтеролог
Стаж работы: 33 года
3 000
Записаться
Цены на услуги ультразвуковой диагностики (УЗИ)
| УЗИ (ОБЩЕЕ) | |
| Ультразвуковое исследование органов брюшной полости (комплексное) — печень, желчный пузырь, желчные протоки, поджелудочная железа, селезенка, мезентериальные лимфоузлы, полые органы-кишечник, желудок, брюшная аорта | 3600 |
| Ультразвуковое исследование печени | 2000 |
| Ультразвуковое исследование органов брюшной полости с желчегонным завтраком | 4500 |
| Ультразвуковое исследование желчного пузыря и протоков | 2000 |
| Ультразвуковое исследование желчного пузыря протоков или с определением его сократимости (холецистография) | 2500 |
| Ультразвуковое исследование поджелудочной железы | 2000 |
| Ультразвуковое исследование селезенки | 2000 |
| Ультразвуковое исследование органов брюшной полости и забрюшинного пространства(почки, надпочечники, забрюшинные лимфоузлы) | 5000 |
| Ультразвуковое исследование плевральной полости | 2000 |
Когда бежать к гастроэнтерологу?! — Евромед клиника
— Елена Евгеньевна, с какими жалобами, чаще всего, обращаются пациенты?
— Самые распространенные: боли в животе и изжога.
Причин болей в животе существует множество: от функциональных нарушений на фоне стресса до серьезных заболеваний.
Часто беспокоят боли в правом подреберье в связи с дисфункцией желчевыводящих путей, ощущение дискомфорта в подложечной области вследствие гастрита. Весной и осенью нередко обостряется язвенная болезнь.
Обостряться ситуация может на фоне стресса и погрешностей в питании. Причем, как правило, эти два фактора взаимосвязаны: стрессовое состояние у многих является пусковым механизмом для пищевых нарушений: у кого-то повышается аппетит или, наоборот, пропадает, и человек питается нерегулярно или переедает, снижает контроль за качеством пищи и т.д. Все это неизбежно ведет к проблемам с ЖКТ.
Изжога — это не отдельное заболевание, а симптом: ощущение жжения за грудиной. Фактически -это химический ожог кислым содержимым желудка при его забросе в пищевод, где среда чаще щелочная. Это приводит к повреждению слизистой пищевода соляной кислотой и, расщепляющим белки, ферментом пепсином.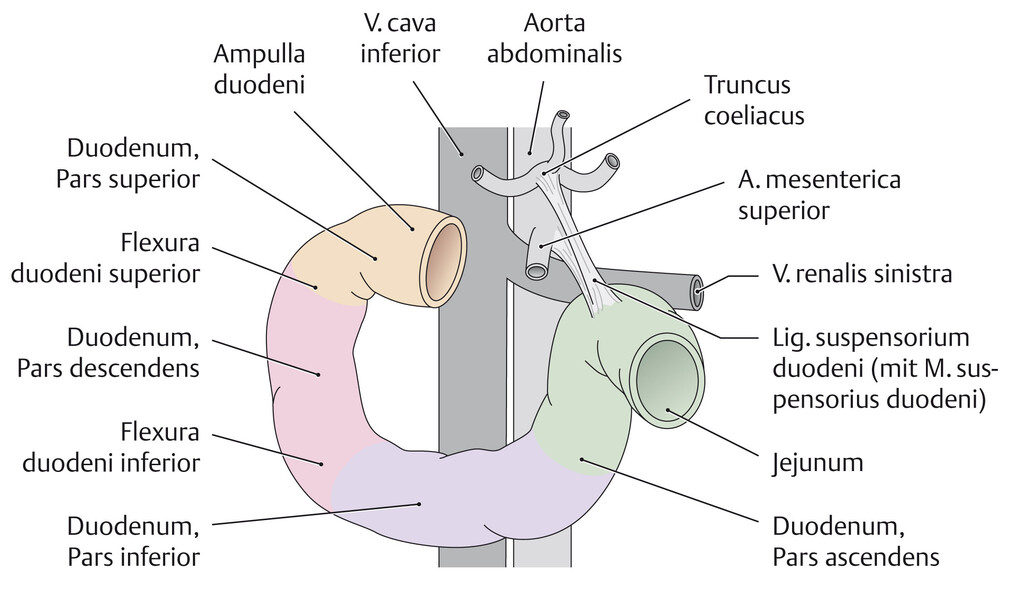 Иногда при рефлюксной болезни изжоги нет, но появляется ощущение кома в горле, затруднения при глотании, боли за грудиной, которые путают со стенокардией. Все это значительно снижает качество жизни пациента. Лечить это заболевание можно и нужно. Частые забросы кислоты из желудка в пищевод, особенно с примесью желчи из двенадцатиперстной кишки, может приводить даже к онкологическим заболеваниям пищевода.
Иногда при рефлюксной болезни изжоги нет, но появляется ощущение кома в горле, затруднения при глотании, боли за грудиной, которые путают со стенокардией. Все это значительно снижает качество жизни пациента. Лечить это заболевание можно и нужно. Частые забросы кислоты из желудка в пищевод, особенно с примесью желчи из двенадцатиперстной кишки, может приводить даже к онкологическим заболеваниям пищевода.
Лечение обычно длительное, так как ситуация складывалась годами, и изменить ее мгновенно не выйдет. Помимо медикаментозного воздействия требуется изменение образа жизни и пищевых привычек. При помощи лекарственных препаратов мы можем снизить количество вырабатываемой кислотной продукции, что приведет к тому, что ее меньше будет забрасываться в пищевод, соответственно, меньше проявляется изжога. Также существует ряд препаратов, которые сорбируют кислоту и выводят ее. Это средства быстрого действия. Они помогают избавиться от изжоги минут на 30–40. Обычно именно эти препараты активно продвигают в рекламе и их же предложит фармацевт в аптеке.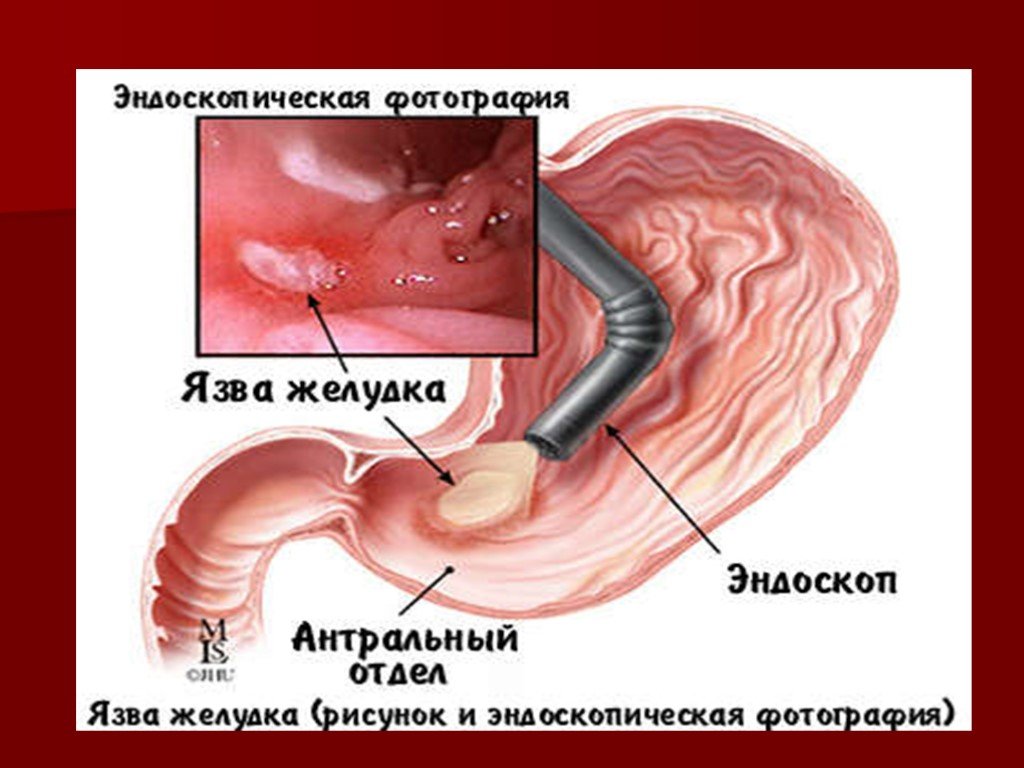 Пациент же, должен, безусловно, ориентироваться на рекомендации врача
Пациент же, должен, безусловно, ориентироваться на рекомендации врача
Питание при рефлюксной болезни должно быть небольшими порциями, чтобы объем съеденного не превышал объем желудка, а для лучшего контроля за аппетитом — частым: 4-5 раз в день. Пищу надо тщательно пережевывать для ее максимального измельчения и выделения большего количества слюны, которая, имея щелочную реакцию, нейтрализует кислоту.
При рефлюксной болезни рекомендованы отварные, запеченные, тушеные овощи, жидкие каши, макароны, постные сорта мяса, птица, морепродукты, яйца, творог, несвежий хлеб и сухари, желе, муссы, кисели, супы-пюре, молочные продукты.
Повышают кислотообразование в желудке и поэтому не рекомендуются: копчености, жирное, острое, соленое, грибы, сырые овощи, кислые фрукты и соки, газированные напитки, черный хлеб, сдоба, фаст-фуд, крепкий чай и кофе
— К изжоге приводит погрешность питания или все же ее появление обусловлено генетически?
— И то, и другое.
Генетически обусловлена особенность сфинктеров между пищеводом и желудком. Довольно распространенная проблема — дисплазия соединительной ткани, то есть ее повышенная эластичность, в результате чего появляются плоскостопие, варикозное расширение вен, «нестабильные позвонки», слабость многих сфинктеров, в том числе пищеводно-желудочного и пищеводного отверстия диафрагмы. То есть они недостаточно плотно смыкаются, и пища легко попадает из пищевода в желудок.
Также генетически обусловлено количество обкладочных клеток в желудке, от чего зависит количество и качество вырабатываемой ими соляной кислоты.
Изжога у беременных
Нередко на изжогу жалуются беременные. Это связано с двумя основными моментами. Во-первых, в процессе роста малыша и увеличения матки, растет внутрибрюшное давление, повышается нагрузка на желудок и кишечник, что может провоцировать заброс кислоты и желчи в пищевод. Кстати, это же нередко приводит к запорам у беременных.
Если у вас возникли подобные проблемы – не надо терпеть и ждать, что «после родов само пройдет»… Сразу обращайтесь к гастроэнтерологу. Врач подберет лечение: существуют препараты, разрешенные к применению во время беременности. Также вместе с гастроэнтерологом вы обсудите, как надо изменить питание и образ жизни для того, чтобы избавиться от этой проблемы.
В идеале же – обратиться к гастроэнтерологу еще на этапе планирования беременности – так можно избежать множества проблем с ЖКТ, которые возникают во время этого периода в жизни женщины.
— Одним из весьма распространенных диагнозов является «гастрит». С чем это связано и как его лечат?
— Гастрит – это воспаление слизистой оболочки желудка. Этот диагноз, действительно, очень часто ставят, и нередко – без должных на то оснований.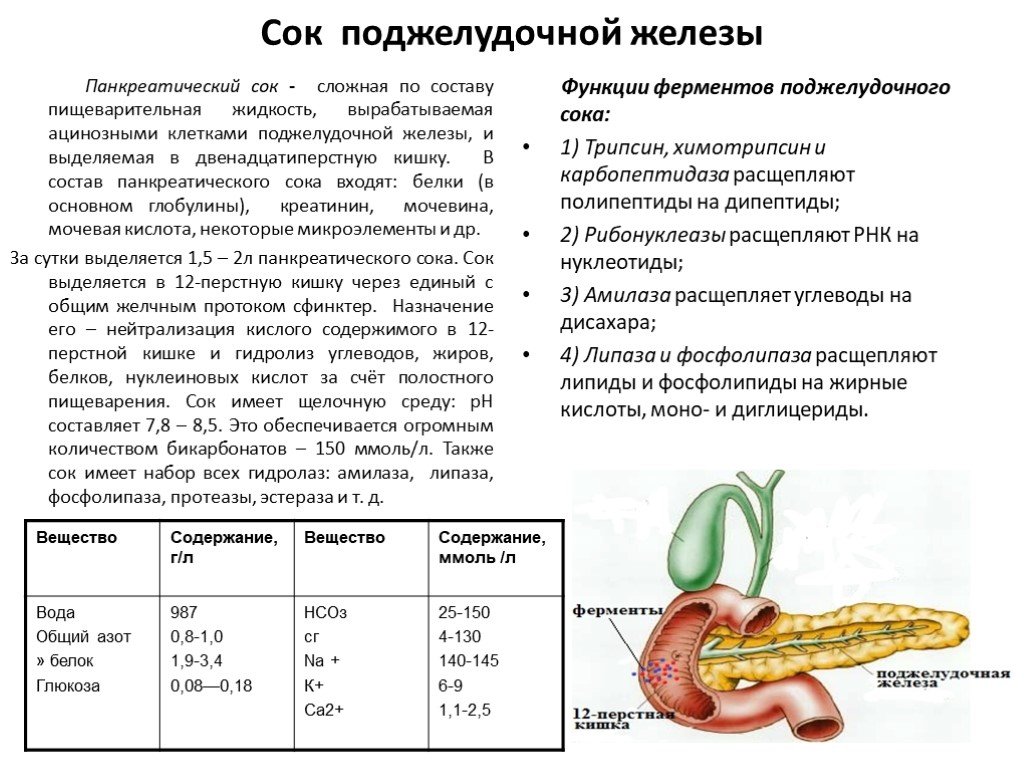 Этот диагноз ставится морфологически, то есть после того, как врач-морфолог опишет в результате биопсии слизистой желудка имеющиеся воспалительные изменения. Тогда – это гастрит. Только на основании жалоб грамотный врач может написать в диагнозе только «синдром функциональной диспепсии».
Этот диагноз ставится морфологически, то есть после того, как врач-морфолог опишет в результате биопсии слизистой желудка имеющиеся воспалительные изменения. Тогда – это гастрит. Только на основании жалоб грамотный врач может написать в диагнозе только «синдром функциональной диспепсии».
Жалобы при гастрите достаточно разнообразные: это могут быть боли, ощущение переполненного желудка даже при небольшом количестве съеденного, отрыжка, рвота и пр. Это зависит от особенностей выработки желудочного сока, от вегетативного статуса пациента, от особенностей его образа жизни, стереотипа питания – все очень индивидуально.
Миф
Наверное, каждый слышал мнение: «будешь есть всухомятку – получишь гастрит». На самом деле, это не так! Еда как раз должна быть без дополнительной жидкости, ее не надо запивать водой, чаем, кофе и пр. Жидкость разбавляет кислое содержимое в желудке и ухудшает качество переваривания пищи. А вот есть «на бегу», действительно, не стоит – самое важное для хорошего процесса пищеварения –тщательное пережевывание пищи! Большое количество слюны, выделяющееся при пережевывании, необходимо для усвоения еды.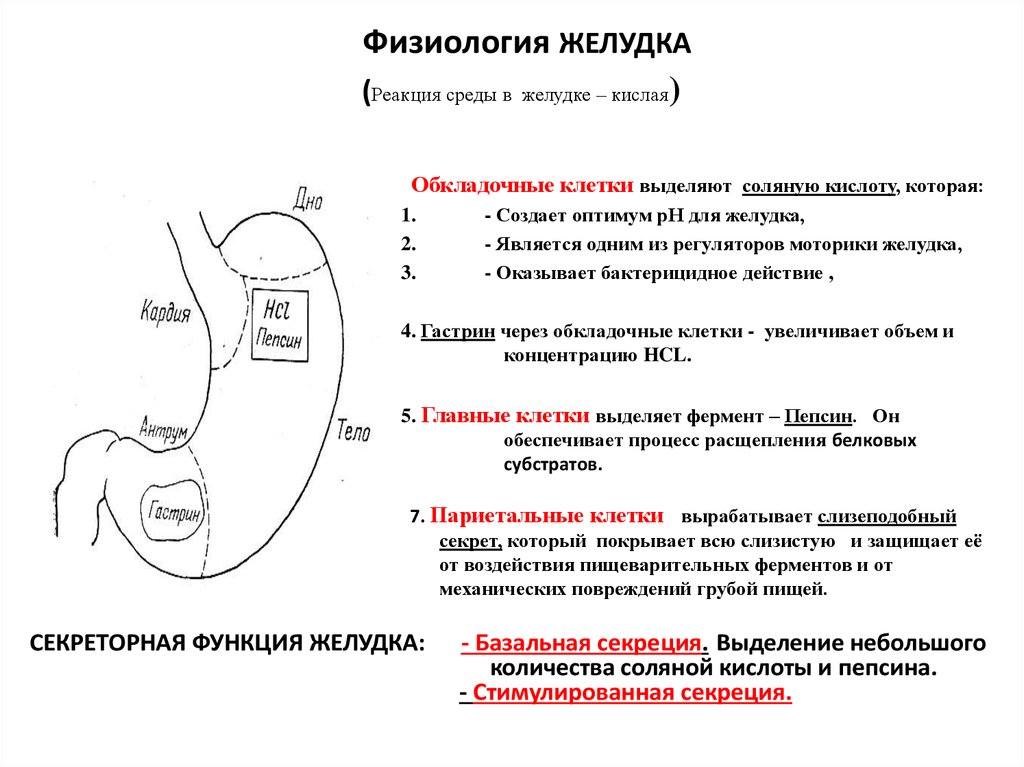
Что провоцирует гастрит? Стрессы, систематическое нарушение режима питания, нарушение кратности питания, злоупотребление полуфабрикатами, концентратами, пряностями, кислой, острой, перченой, соленой, копченой, жареной, слишком горячей, слишком холодной или иным образом термически, химически или механически раздражающей пищей, газированными напитками, кофе, алкоголем, курение; отсутствие тщательного пережевывания пищи.
Кроме того, нередко гастрит вызывается бактерией Helicobacter pylori. Этой бактерии для существования нужны бескислотные условия, для этого она «окутывает» себя облачком уреазы – ферментом, создающим щелочную среду. Все это повреждает слизистую вплоть до ее атрофии, а также может привести к развитию язвы желудка и двенадцатиперстной кишки, значительно повышает риск развития рака желудка. 95% язв желудка и 85% язв двенадцатиперстной кишки во всем мире связаны с инфекцией Helicobacter pylori. Другими причинами повреждения слизистой желудка и двенадцатиперстной кишки является частый прием нестероидных противовоспалительных препаратов.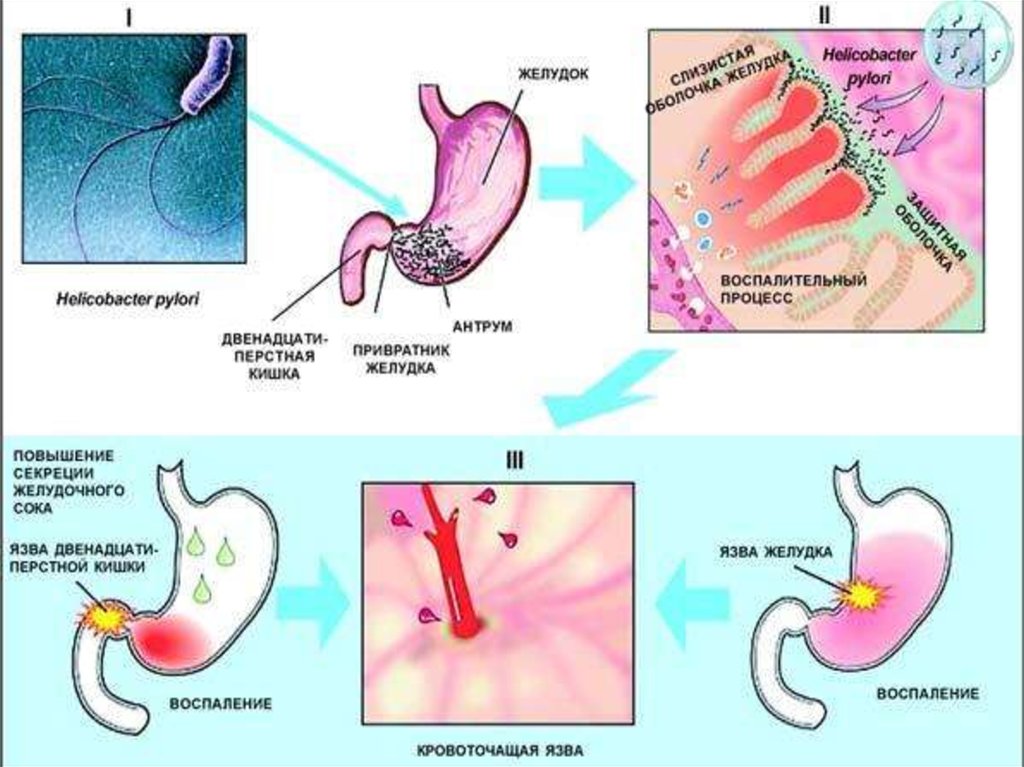
При лечении гастрита и язвенной болезни используются препараты, снижающие кислотную продукцию слизистой желудка, улучшающие ее заживление, а при выявлении Helicobacter pylori – курс антибактериальной терапии. Пациенту обязательно назначается щадящая диета.
Все эти мероприятия назначает только врач. Самолечение может быть не только неэффективным, но и вредным для больного.
— Стресс также является одной из причин для развития синдрома раздраженной кишки (СРК)?
— Да, классическая триада для постановки этого диагноза: стресс, боль, нарушение стула (понос, запор или их чередование). Само название заболевания содержит в себе его суть: кишка раздражена, чувствительность повышена.
Необычность этого заболевания в том, что у пациента отсутствует видимое поражение слизистой оболочки кишечника. Никакие обследования не могут установить, что же на самом деле происходит с организмом человека, а болезнь ярко проявляется.
Механизм возникновения симптомов связан с особенностями работы кишечника. Кишечник имеет собственную нервную систему, которая является частью вегетативной нервной системы. При стрессовых ситуациях начинаются сбои в работе всей нервной системы организма, мозг дает неправильные сигналы кишечнику, а тот неверно информирует мозг о происходящих в нем процессах. В результате нарушается моторика кишечника, снижается порог болевой чувствительности и даже незначительный дискомфорт вызывает сильные приступы боли.
Помимо стресса и низкого болевого порога риск развития СРК повышают нарушения режима питания, малоподвижный образ жизни, гормональные сбои (например, у беременных), генетическая предрасположенность. Также СРК может развиться после некоторых инфекционных заболеваний кишечника.
Главная сложность в СРК в том, что симптомы очень неприятные, а коррекцию проводить надо, в первую очередь, психоэмоционального состояния, что довольно трудно без помощи грамотного психолога. При этом еще существует проблема в том, что нередко пациенты даже сами себе не признаются в том, что им нужна психологическая помощь.
При этом еще существует проблема в том, что нередко пациенты даже сами себе не признаются в том, что им нужна психологическая помощь.
При постановке этого диагноза очень важно проявить онконастороженность. Впрочем, в наше время это важно всегда, даже у молодых пациентов, но особенно – у лиц старшего возраста. СРК чаще появляется у людей молодого возраста, поэтому если подобные симптомы наблюдаются у зрелых пациентов, в первую очередь, врач должен исключить онкологическое заболевание.
— При антибиотикотерапии врачи зачастую советуют принимать пробиотики или пребиотики. Это действительно необходимо?
— Антибиотики влияют на флору кишечника, это бесспорно. Нередко на фоне антибактериальной терапии у пациента развивается дисбиоз («дисбактериоз»), то есть качественное и/или количественное изменение соотношения микроорганизмов, которые живут в кишечнике. Проявляется дисбиоз нарушением стула, метеоризмом (избыточным газообразованием), наличием воспалений на слизистой.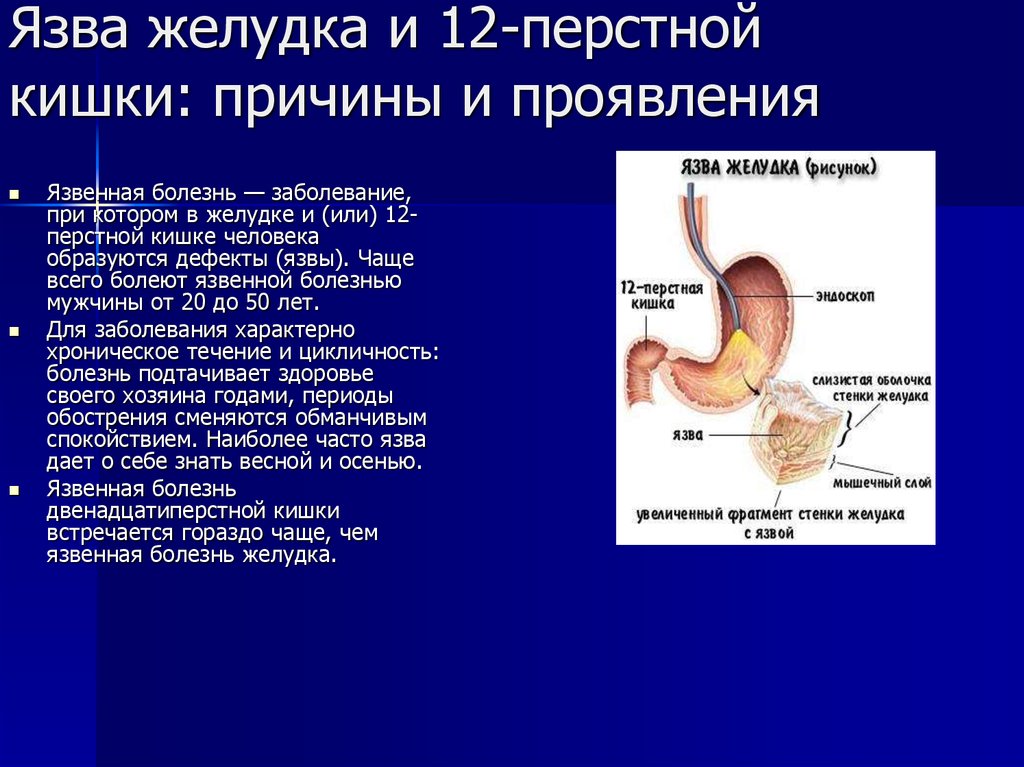 В качестве профилактики развития этого неприятного состояния и рекомендуют прием про- и пребиотиков.
В качестве профилактики развития этого неприятного состояния и рекомендуют прием про- и пребиотиков.
Пробиотики – это лекарственные препараты или биологически активные добавки к пище, которые содержат в составе живые микроорганизмы, являющиеся представителями нормальной микрофлоры человека. Они призваны восстановить нарушенный баланс микроорганизмов, населяющих различные слизистые человека, и поэтому применяются для лечения и профилактики иммунодефицита, дисбиозов и связанных с ними заболеваний. Пробиотики стимулируют иммунную систему на всех уровнях, что доказано многочисленными клиническими исследованиями.
Пребиотики — это пищевые ингредиенты, которые не перевариваются ферментами человека и не усваиваются в верхних разделах желудочно-кишечного тракта. Они стимулируют рост и жизнедеятельность полезной микрофлоры: расщепляясь до жирных кислот, повышают кислотность в толстой кишке, угнетая рост условно-патогенной микрофлоры, чем также создают благоприятные условия для развития нормальной микрофлоры.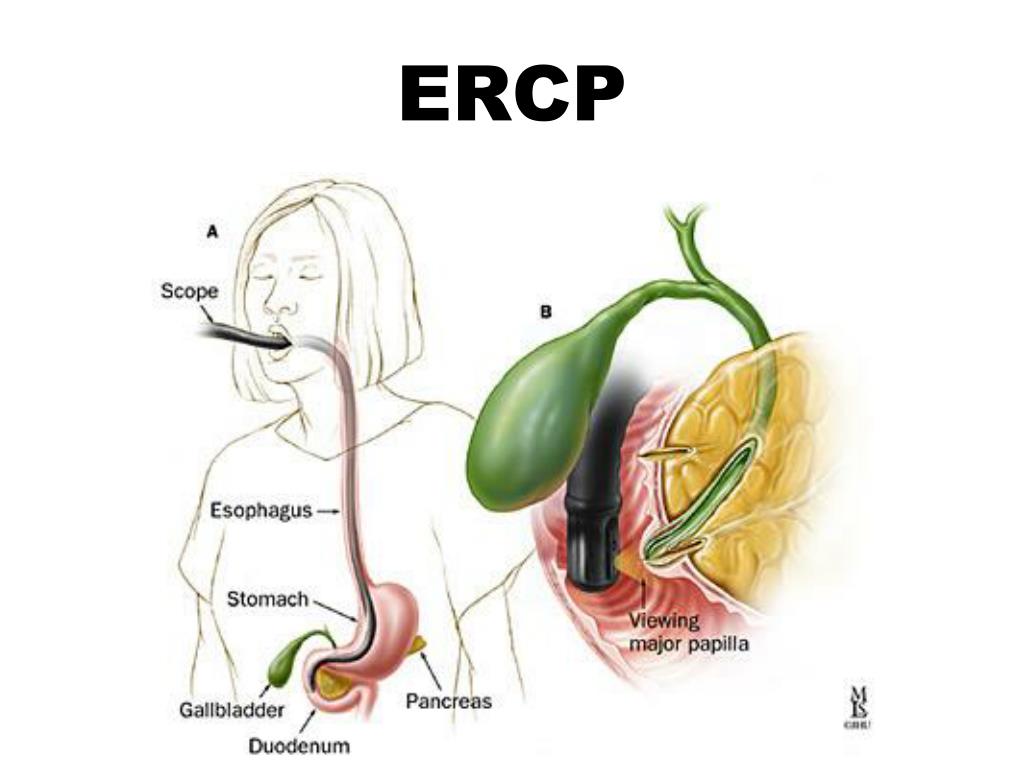
Пребиотики находятся в молочных продуктах, кукурузных хлопьях, крупах, хлебе, луке репчатом, цикории полевом, чесноке, фасоли, горохе, артишоке, аспарагусе, бананах и многих других продуктах. Также они существуют в виде БАДов.
Есть мнение, что пробиотики в таблетированной и жидкой формах менее эффективны, так как не всегда могут пройти через высоко кислотную среду желудка, агрессивную к бактериям желчь. И только капсулы рассчитаны на то, чтобы раствориться в толстой кишке – там, где и должны жить бактерии.
Не так давно на рынке появились еще синбиотики – комбинированные препараты, сочетающие в себе пре- и пробиотики. На сегодняшний день считается, что у них самый продвинутый механизм действия.
Подбирать препараты, нормализующие микрофлору, я рекомендую вместе с врачом – потому что разобраться во всем многообразии существующих средств неспециалисту достаточно сложно, и понять, что подойдет в каждом конкретном случае, самостоятельно вряд ли получится.
— Чем опасны запоры?
— Запоры — это состояние, характеризующееся не только снижением кратности опорожнения кишечника: реже, чем 3 раза в неделю, но и появлением плотного, сухого кала или отсутствием чувства полного опорожнения кишечника или опорожнением кишки с напряжением или применением пациентами дополнительных приемов для опорожнения кишки.
Длительные запоры вызывают:
-
хроническую интоксикацию (отравление), которая приводит к нарушению сна, немотивированной усталости, повышенной утомляемости и, наконец, к депрессии, ухудшению состояния кожи, волос;
-
образование дивертикулов кишки (выпячиваний стенки), которые могут вызвать боли в животе, а при присоединении инфекции – воспаление слизистой кишки (дивертикулит) и необходимость интенсивной антибактериальной терапии или оперативному лечению при возникновении кишечной непроходимости;
-
варикозное расширение геморроидальных вен, хронические анальные трещины;
-
рак толстой кишки.
Начинать решение проблемы запоров надо не с самолечения, а с посещения врача- гастроэнтеролога. Причин запоров множество. Это могут быть очень серьезные заболевания. Разобраться в этом может только грамотный специалист. Решая проблему запора самостоятельно, вы можете значительно ухудшить свое состояние.
— Лечится ли такая деликатная проблема, как метеоризм?
— Метеоризм (повышенное газообразование) связан с брожением. Причин может быть множество: недостаточное выделение желчи, недостаточно концентрированная желчь, нарушения выделения панкреатического сока – как правило, проблемы со сфинктером Одди. Все это приводит к изменению бактериальной флоры кишечника. В результате и развивается метеоризм. Это проблема частая, но решаемая. Хотя и не скажу, что это всегда просто и быстро. Главное – найти первопричину, так как метеоризм может быть симптомом различных заболеваний.
— Иногда человек страдает от запаха изо рта или от неприятного привкуса во рту.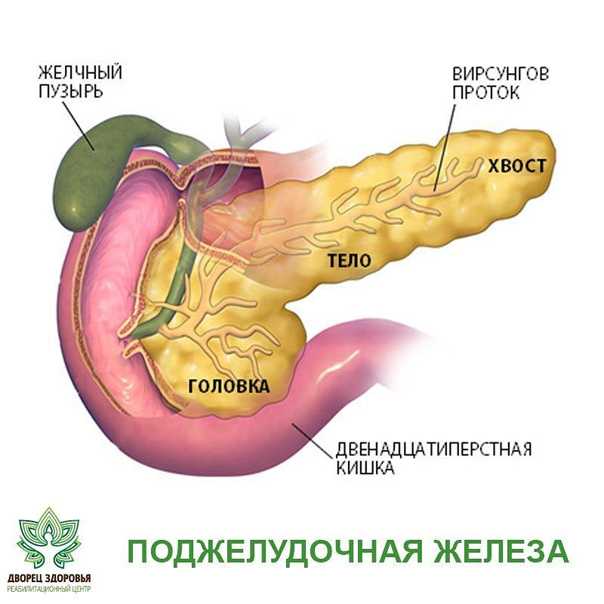 Это является симптомом каких-то заболеваний?
Это является симптомом каких-то заболеваний?
— Галитоз — неприятный запах изо рта — может возникать по разным причинам. В первую очередь, я бы рекомендовала обратиться к стоматологу и проверить состояние зубов и полости рта. На втором месте стоят лор-заболевания. Если же в этих сферах все в порядке, тогда, действительно, галитоз может следствием проблем с пищеварением.
Что касается привкуса во рту – то это может быть симптомом определенных заболеваний. Но здесь все очень индивидуально: вкус может быть сладким, горьким, кислым, металлическим и пр. Может быть постоянным или появляться только после еды или, наоборот, на голодный желудок и т. д. Поэтому надо смотреть и искать причину.
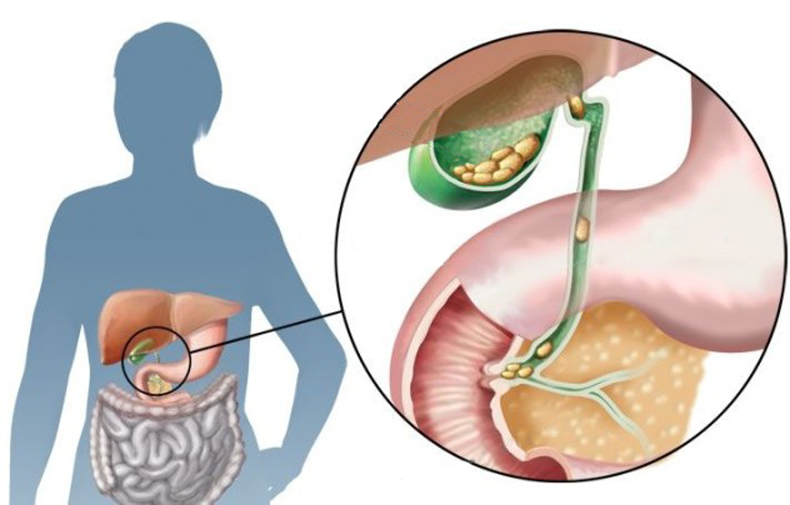
— Нередко пациенты, выполнившие УЗИ органов брюшной полости, узнают, что у них перегиб желчного пузыря – насколько это серьезно?
— Деформации желчного пузыря – перегиб, перепонки и пр. повышают риск застоя желчи. Желчный пузырь в норме должен опорожняться почти полностью после каждого приема пищи. Поскольку такому желчному пузырю приходится прилагать больше усилий для сокращения, у некоторых пациентов возможно появление болевых ощущений. После его сокращения часть желчи может остаться за перегибом и «застаиваться», что может привести к формированию камней. Пациентам с деформацией желчного пузыря я рекомендую контролировать свое состояние: наблюдаться у врача, делать раз в год УЗИ органов брюшной полости, чтобы посмотреть состояние желчи и желчного пузыря. Если врач УЗИ диагностики отмечает, что желчь «вязкая», «неоднородная», «негомогенная» и пр., важно сразу же обратиться к гастроэнтерологу и пройти курс терапии, чтобы предотвратить образование камней. Особенно важно серьезно относиться к профилактике образования камней в желчном пузыре, если кто-то из ваших близких родственников имеет эти проблемы.
Поскольку такому желчному пузырю приходится прилагать больше усилий для сокращения, у некоторых пациентов возможно появление болевых ощущений. После его сокращения часть желчи может остаться за перегибом и «застаиваться», что может привести к формированию камней. Пациентам с деформацией желчного пузыря я рекомендую контролировать свое состояние: наблюдаться у врача, делать раз в год УЗИ органов брюшной полости, чтобы посмотреть состояние желчи и желчного пузыря. Если врач УЗИ диагностики отмечает, что желчь «вязкая», «неоднородная», «негомогенная» и пр., важно сразу же обратиться к гастроэнтерологу и пройти курс терапии, чтобы предотвратить образование камней. Особенно важно серьезно относиться к профилактике образования камней в желчном пузыре, если кто-то из ваших близких родственников имеет эти проблемы.
— Какие способы профилактики заболеваний ЖКТ можно использовать? Может быть, надо принимать лекарственные препараты или делать тюбажи?
— Без назначения врача не надо использовать никаких профилактических препаратов. Все лекарства имеют побочные эффекты и без показаний принимать их не рекомендуется.
Все лекарства имеют побочные эффекты и без показаний принимать их не рекомендуется.
Для проведения тюбажа (процедура, представляющая собой прием желчегонных средств для одномоментного опорожнения желчного пузыря) тоже необходимы определенные показания и противопоказания. Чаще врач назначает эту процедуру в комплексе с другими лечебными мероприятиями, подбирает препараты и пр.
Лучшей профилактикой заболеваний ЖКТ является правильной питание: небольшими порциями, с тщательным пережевыванием еды до кашицы. Принимать пищу нужно не менее 4-5 раз в день, обязательно завтракать в течение часа после ночного сна. Объем выпитой в сутки воды должен быть не менее 1,5 литров.
Постарайтесь свести к минимуму количество еды, провоцирующей развитие заболеваний. Выше мы уже перечисляли их: фаст-фуд, соленья, копчености, жареное, острое и т.д. Добавьте двигательной активности: доказано, что малоподвижный образ жизни способствует неприятностям с ЖКТ, в то время как упражнения на брюшной пресс, ходьба быстрым шагом, йога благотворно влияют на работу кишечника.
Организуйте свой образ жизни так, чтобы сохранить здоровье надолго – и вы защитите ваш организм от множества неприятных проблем.
Услуги
ГастроэнтерологДетский гастроэнтерологПедиатрАнатомия, брюшная полость и таз: двенадцатиперстная кишка — StatPearls
Peter P. Lopez; Шекхар Гогна; Аршия Хорасани-заде.
Информация об авторе и организациях
Последнее обновление: 25 июля 2022 г.
Введение
Двенадцатиперстная кишка представляет собой начальный С-образный сегмент тонкой кишки и является продолжением привратника. Дистально он продолжается тощей и подвздошной кишкой, причем проксимальный сегмент является самым коротким и широким. Расположенная ниже желудка двенадцатиперстная кишка имеет длину примерно 25–30 см. Интересно, что эта часть тонкой кишки получила свое название из-за своей длины. На латыни термин «двенадцатиперстная кишка» означает 12 пальцев, что примерно соответствует длине двенадцатиперстной кишки. 4 сегмента двенадцатиперстной кишки включают следующее:
4 сегмента двенадцатиперстной кишки включают следующее:
-
Луковица двенадцатиперстной кишки, которая соединяется с нижней поверхностью печени через гепатодуоденальную связку, содержащую воротную вену, печеночную артерию и общий желчный проток.
-
Второй или нисходящий сегмент находится чуть выше нижней полой вены и правой почки, при этом головка поджелудочной железы лежит в С-образной вогнутости.
-
Третий сегмент проходит справа налево впереди аорты и нижней полой вены, перед ним проходят верхние брыжеечные сосуды.
-
Четвертый сегмент продолжается как тощая кишка.
Стенки двенадцатиперстной кишки состоят из 4 слоев ткани, которые идентичны другим слоям желудочно-кишечного тракта (ЖКТ). От самого внутреннего до самого внешнего слоя это слизистая, подслизистая, мышечная и серозная оболочки. Слизистый слой выстилает внутреннюю поверхность двенадцатиперстной кишки и состоит из простых столбчатых клеток с микроворсинками и многочисленными слизистыми железами.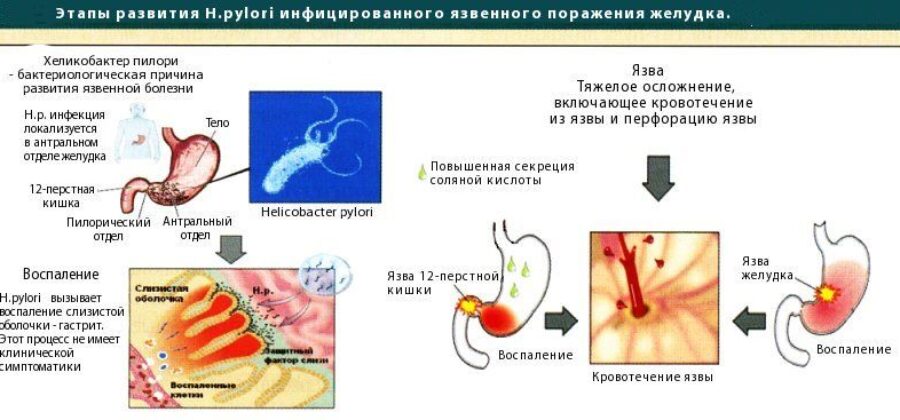 Подслизистый слой в основном представляет собой слой соединительной ткани, через который проходят кровеносные сосуды и нервы. Мышечный слой содержит гладкую мускулатуру двенадцатиперстной кишки и обеспечивает перемешивание и поступательное перистальтическое движение химуса. Серозный слой характеризуется плоским эпителием, который действует как барьер для двенадцатиперстной кишки от других органов в организме человека.
Подслизистый слой в основном представляет собой слой соединительной ткани, через который проходят кровеносные сосуды и нервы. Мышечный слой содержит гладкую мускулатуру двенадцатиперстной кишки и обеспечивает перемешивание и поступательное перистальтическое движение химуса. Серозный слой характеризуется плоским эпителием, который действует как барьер для двенадцатиперстной кишки от других органов в организме человека.
Структура и функция
Функция двенадцатиперстной кишки является продолжением процесса пищеварения, первоначально начавшегося в желудке. Он получает химус, образующийся в желудке, через управляемый клапан между желудком и двенадцатиперстной кишкой, называемый привратником. Пищеварению внутри двенадцатиперстной кишки способствуют пищеварительные ферменты и кишечные соки, выделяемые стенкой кишечника, а также жидкости, поступающие из желчного пузыря, печени и поджелудочной железы. Он поступает в двенадцатиперстную кишку большим и малым сосочками во второй части двенадцатиперстной кишки.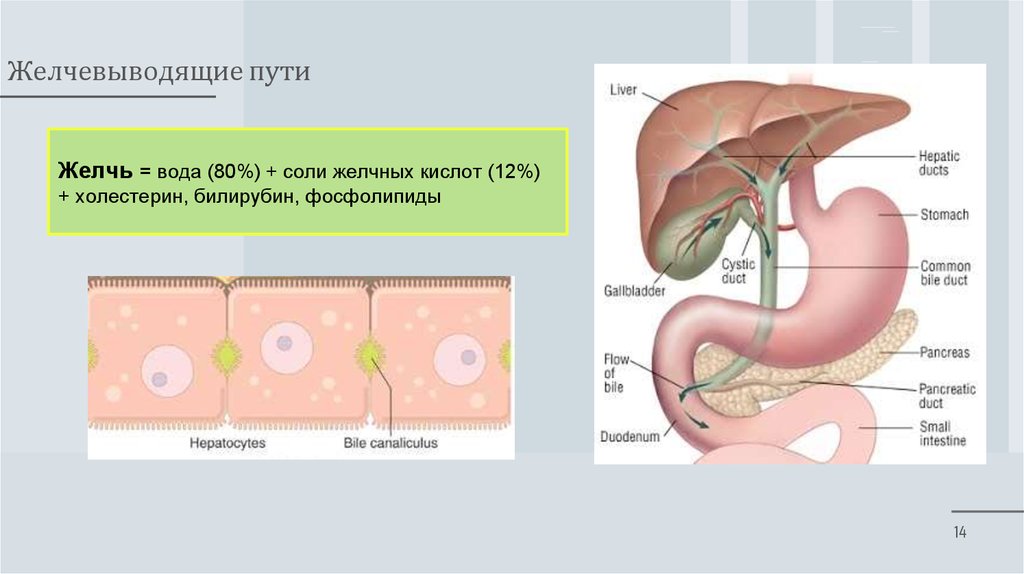 Сосочек двенадцатиперстной кишки сверху окружен полукруглой складкой и сфинктером Одди, который представляет собой мышцу, предотвращающую рефлюкс секрета двенадцатиперстной кишки в желчные протоки и протоки поджелудочной железы.
Сосочек двенадцатиперстной кишки сверху окружен полукруглой складкой и сфинктером Одди, который представляет собой мышцу, предотвращающую рефлюкс секрета двенадцатиперстной кишки в желчные протоки и протоки поджелудочной железы.
Двенадцатиперстная кишка также обладает уникальной способностью регулировать окружающую среду с помощью гормонов, выделяемых эпителием двенадцатиперстной кишки. Одним из таких гормонов является секретин, который высвобождается, когда рН двенадцатиперстной кишки снижается до менее желательного уровня. Этот гормон нейтрализует pH двенадцатиперстной кишки, стимулируя секрецию воды и бикарбоната в двенадцатиперстную кишку. Это помогает в процессе пищеварения, так как панкреатическая амилаза и липаза требуют определенного pH для оптимального функционирования. Другим гормоном, выделяемым эпителием двенадцатиперстной кишки, является холецистокинин. Холецистокинин высвобождается в присутствии жирных кислот и аминокислот внутри двенадцатиперстной кишки и препятствует опорожнению желудка, а также стимулирует сокращение желчного пузыря, одновременно вызывая расслабление сфинктера Одди, что позволяет доставлять желчь в двенадцатиперстную кишку, чтобы помочь в переваривания и всасывания питательных веществ.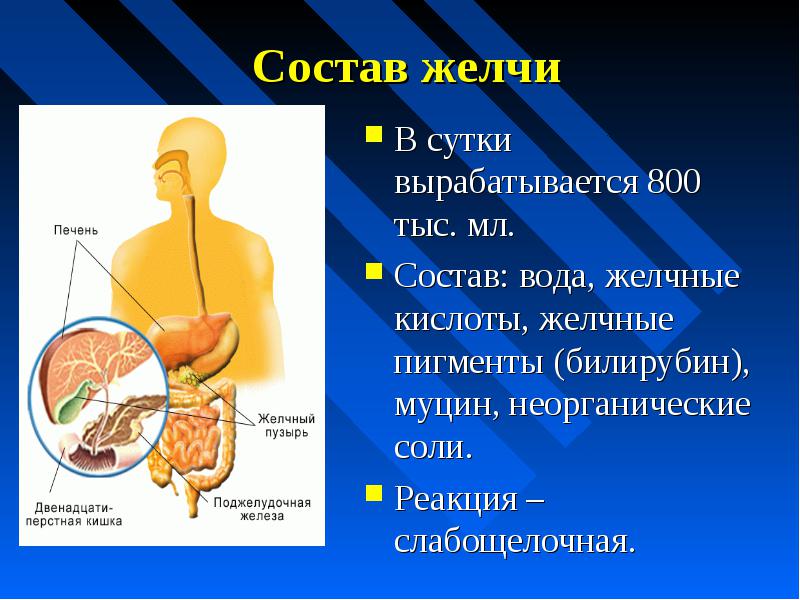
Эмбриология
При эмбриологическом развитии кишечника двенадцатиперстная кишка проявляется в тесной связи с другими процессами кишечного органогенеза. Краниокаудальная и латеральная складки заставляют отверстие кишечной трубки в желточный мешок закрываться, образуя карман по направлению к верхнему концу эмбриона, который в конечном итоге станет передней кишкой. Двенадцатиперстная кишка начинается из самой каудальной части передней кишки. Однако предполагается, что двенадцатиперстная кишка не подвергается какой-либо ротации, а вместо этого приобретает С-образный вид из-за расширения желудка влево и относительной фиксации растущей печенью и поджелудочной железой. Благодаря этому процессу нижняя часть двенадцатиперстной кишки располагается под верхней брыжеечной артерией. В конце развития петля двенадцатиперстной кишки располагается справа от брюшной стенки, и ее перитонеальные листки включаются в перитонеальный листок, выстилающий брюшную полость. Этот процесс является причиной того, что двенадцатиперстная кишка иногда описывается как вторично забрюшинно .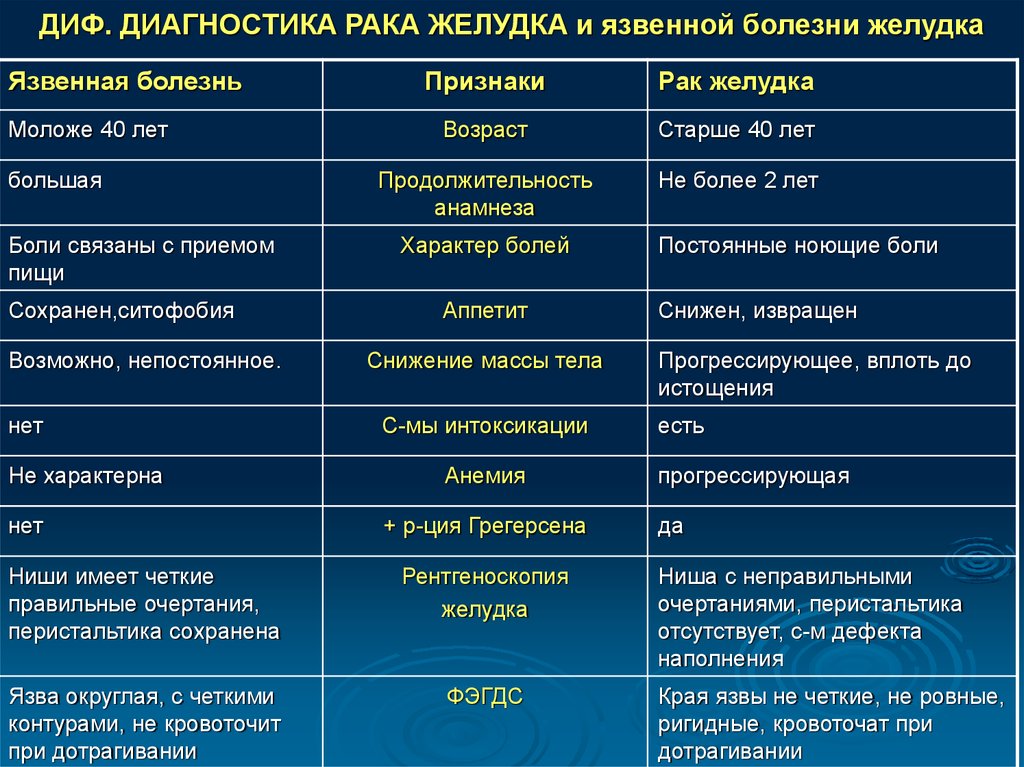
Кровоснабжение и лимфатическая система
Кровоснабжение С-образной двенадцатиперстной кишки общее с головкой поджелудочной железы. Проксимальный сегмент двенадцатиперстной кишки кровоснабжается гастродуоденальной артерией и ее ветвями, в которые входит верхняя панкреатодуоденальная артерия. Дистальный отдел двенадцатиперстной кишки кровоснабжается верхней брыжеечной артерией и нижней панкреатодуоденальной артерией. Венозный отток следует по артериям и в конечном итоге впадает в портальную систему. В двенадцатиперстной кишке также есть лимфатические сосуды, которые впадают в панкреатодуоденальные лимфатические узлы, расположенные вдоль панкреатодуоденальных сосудов и верхних брыжеечных лимфатических узлов.
Нервы
Нервы двенадцатиперстной кишки проходят через подслизистый слой двенадцатиперстной кишки. Двенадцатиперстная кишка богато иннервирована парасимпатической нервной системой, включающей ветви переднего и заднего стволов блуждающего нерва. Эти парасимпатические нервы проходят через чревные сплетения и следуют по чревному стволу по направлению к двенадцатиперстной кишке.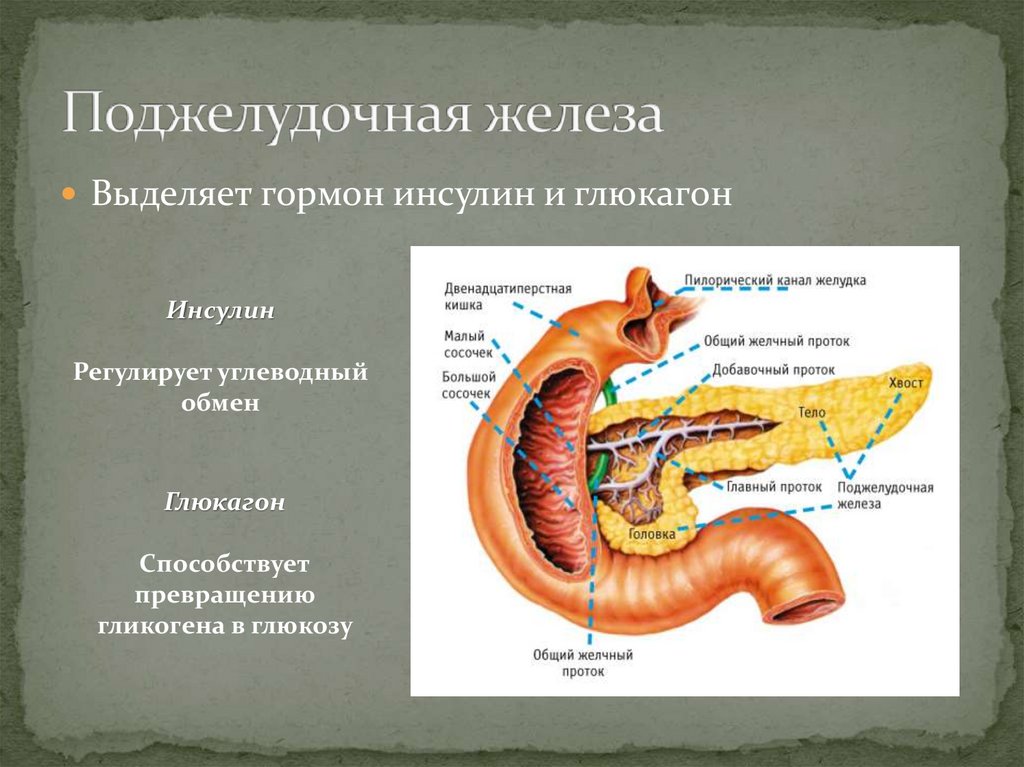 Затем нервы образуют синапсы в ганглиях кишечных сплетений в двенадцатиперстной кишке и достигают своих конечных целей через короткие постсинаптические волокна. Симпатические нервы являются ветвями чревного сплетения, которые берут начало от Т5 до Т9.. Эти симпатические нервы проходят через симпатическую цепь и проходят через большой внутренностный нерв и синапс в чревных ганглиях. Постсинаптические симпатические нервы следуют за ветвями чревного ствола по направлению к двенадцатиперстной кишке.
Затем нервы образуют синапсы в ганглиях кишечных сплетений в двенадцатиперстной кишке и достигают своих конечных целей через короткие постсинаптические волокна. Симпатические нервы являются ветвями чревного сплетения, которые берут начало от Т5 до Т9.. Эти симпатические нервы проходят через симпатическую цепь и проходят через большой внутренностный нерв и синапс в чревных ганглиях. Постсинаптические симпатические нервы следуют за ветвями чревного ствола по направлению к двенадцатиперстной кишке.
Мышцы
Мышцы, расположенные в мышечном слое двенадцатиперстной кишки, включают круговые и продольные мышцы. Именно благодаря координации сокращений этих мышц обеспечивается перистальтика всего желудочно-кишечного тракта, включая двенадцатиперстную кишку.
Хирургические соображения
Дуоденоеюнальный изгиб представляет собой внезапный поворот, который обычно идентифицируется во время операции по расположению нижней брыжеечной вены, расположенной непосредственно слева. Дуоденоеюнальный изгиб прикрепляется к задней брюшной стенке связкой Трейтца. За исключением первого сегмента, остальная часть двенадцатиперстной кишки расположена забрюшинно, не имеет брыжейки и фиксирована к задней брюшной полости.
Дуоденоеюнальный изгиб прикрепляется к задней брюшной стенке связкой Трейтца. За исключением первого сегмента, остальная часть двенадцатиперстной кишки расположена забрюшинно, не имеет брыжейки и фиксирована к задней брюшной полости.
Дистальный конец общего желчного протока соединяется с протоком поджелудочной железы с образованием билиопанкреатической ампулы, которая открывается на куполе большого сосочка двенадцатиперстной кишки, расположенного на втором сегменте С-образной двенадцатиперстной кишки. Этот анатомический ориентир важен для гастроэнтерологов, поскольку они проводят процедуры эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) для катетеризации большого сосочка двенадцатиперстной кишки.
Клиническое значение
Гипертрофический стеноз привратника — это состояние, возникающее из-за гиперпролиферации гладкой мускулатуры сфинктера привратника. Это состояние встречается у 0,5–1% младенцев и проявляется сильной или простреливающей нежелчной рвотой вскоре после кормления. Большой пилорический сфинктер препятствует опорожнению желудка в двенадцатиперстную кишку и вызывает у ребенка приступы сильной рвоты. Сама рвота будет нежелчной из-за закупорки до того, как сосочек двенадцатиперстной кишки войдет в полость двенадцатиперстной кишки. Этот гипертрофированный сфинктер иногда можно прощупать как «массу в форме оливы» или как небольшой узел у правого реберного края в эпигастральной области у пациента. Лечение обычно заключается в хирургическом вмешательстве, включающем процедуру миомэктомии пилорического сфинктера.[5]
Большой пилорический сфинктер препятствует опорожнению желудка в двенадцатиперстную кишку и вызывает у ребенка приступы сильной рвоты. Сама рвота будет нежелчной из-за закупорки до того, как сосочек двенадцатиперстной кишки войдет в полость двенадцатиперстной кишки. Этот гипертрофированный сфинктер иногда можно прощупать как «массу в форме оливы» или как небольшой узел у правого реберного края в эпигастральной области у пациента. Лечение обычно заключается в хирургическом вмешательстве, включающем процедуру миомэктомии пилорического сфинктера.[5]
Атрезия двенадцатиперстной кишки возникает вследствие полного закрытия просвета двенадцатиперстной кишки. Это состояние может иметь место, если мать плода страдает многоводием или новорожденные имеют признаки и симптомы кишечной непроходимости. При рентгенографии брюшной полости обычным рентгенологическим признаком у этих пациентов является «симптом двойного пузыря». Это связано с тем, что воздух находится в желудке и проксимальной части двенадцатиперстной кишки, разделенных пилорическим сфинктером. Причиной этих атрезий обычно являются сосудистые аварии или ишемические инциденты во время развития. Была установлена связь с этим заболеванием и с пациентами с синдромом Дауна. Лечение хирургическое, включающее наложение дуоденодуоденостомии.[6]
Причиной этих атрезий обычно являются сосудистые аварии или ишемические инциденты во время развития. Была установлена связь с этим заболеванием и с пациентами с синдромом Дауна. Лечение хирургическое, включающее наложение дуоденодуоденостомии.[6]
Синдром верхней брыжеечной артерии (ВМА) — это состояние, которое возникает, когда двенадцатиперстная кишка сдавливается в ее третьей или четвертой части верхней брыжеечной артерией и брюшной аортой. Пациенты с этим синдромом обычно имеют тошноту, рвоту, боль в животе, раннее насыщение и вздутие живота. Это сжатие происходит, когда забрюшинная жировая или лимфатическая ткань, защищающая двенадцатиперстную кишку от сжатия, уменьшается. Это может быть вызвано врожденными инсультами и острыми инсультами. Врожденные нарушения включают астеническое телосложение, высокое прикрепление двенадцатиперстной кишки к связке Трейца или низкое отхождение верхней брыжеечной артерии. При любой из этих предрасположенностей возможно, что ретроперитонеальные опухоли, поясничный лордоз, абдоминальная травма, быстрый скачок линейного роста, потеря веса и голодание могут привести к уменьшению этого защитного покрытия двенадцатиперстной кишки и вызвать сдавление двенадцатиперстной кишки ВБА и ВБА. брюшная аорта.
брюшная аорта.
Двенадцатиперстная кишка также имеет клиническое значение, поскольку она чаще всего подвержена изъязвлению у пациентов, инфицированных Helicobacter pylori. Это имеет особое значение в связи с особым обстоятельством, если эта язва расположена в задней части двенадцатиперстной кишки, что потенциально может привести к опасному для жизни повреждению гастродуоденальной артерии.
Другие клинически значимые признаки двенадцатиперстной кишки включают пациентов с подозрением на глютеновую болезнь, требуется биопсия двенадцатиперстной кишки. Кроме того, гематома двенадцатиперстной кишки также может проявляться как травматическое повреждение от ремня безопасности или прямого удара в живот. Другие патологии двенадцатиперстной кишки включают рак двенадцатиперстной кишки, который встречается редко. Обычно это аденокарцинома, которая может быть связана с синдромом полипоза, таким как семейный полипоз толстой кишки.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Анатомия двенадцатиперстной кишки. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
-
Shaikh H, Wehrle CJ, Khorasani-Zadeh A. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, брюшная полость и таз: верхняя брыжеечная артерия. [В паблике: 30137844]
- 2.
-
Сориано Р.М., Пенфолд Д., Лесли С.В. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, брюшная полость и таз, почки. [PubMed: 29494007]
- 3.
-
Hundt M, Wu CY, Young M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, брюшная полость и таз: желчные протоки. [PubMed: 29083810]
- 4.
-
Коллинз Дж. Т., Нгуен А., Бадиредди М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г.
 Анатомия, брюшная полость и таз, тонкая кишка. [В паблике: 29083773]
Анатомия, брюшная полость и таз, тонкая кишка. [В паблике: 29083773] - 5.
-
Эль-Гохари Ю., Абдельхафиз А., Патон Э., Госейн А., Мерфи А.Дж. Стеноз привратника: загадка более чем через столетие после первого успешного лечения. Pediatr Surg Int. 2018 янв;34(1):21-27. [PubMed: 2
00] - 6.
-
Miscia ME, Lauriti G, Lelli Chiesa P, Zani A. Атрезия двенадцатиперстной кишки и связанная с ней атрезия кишечника: когортное исследование и обзор литературы. Pediatr Surg Int. 2019 Январь; 35(1):151-157. [В паблике: 30386906]
Вспомогательные органы пищеварения: печень, поджелудочная железа и желчный пузырь
Цели обучения
К концу этого раздела вы сможете: желчный пузырь
Химическое пищеварение в тонком кишечнике зависит от деятельности трех дополнительных органов пищеварения: печени, поджелудочной железы и желчного пузыря.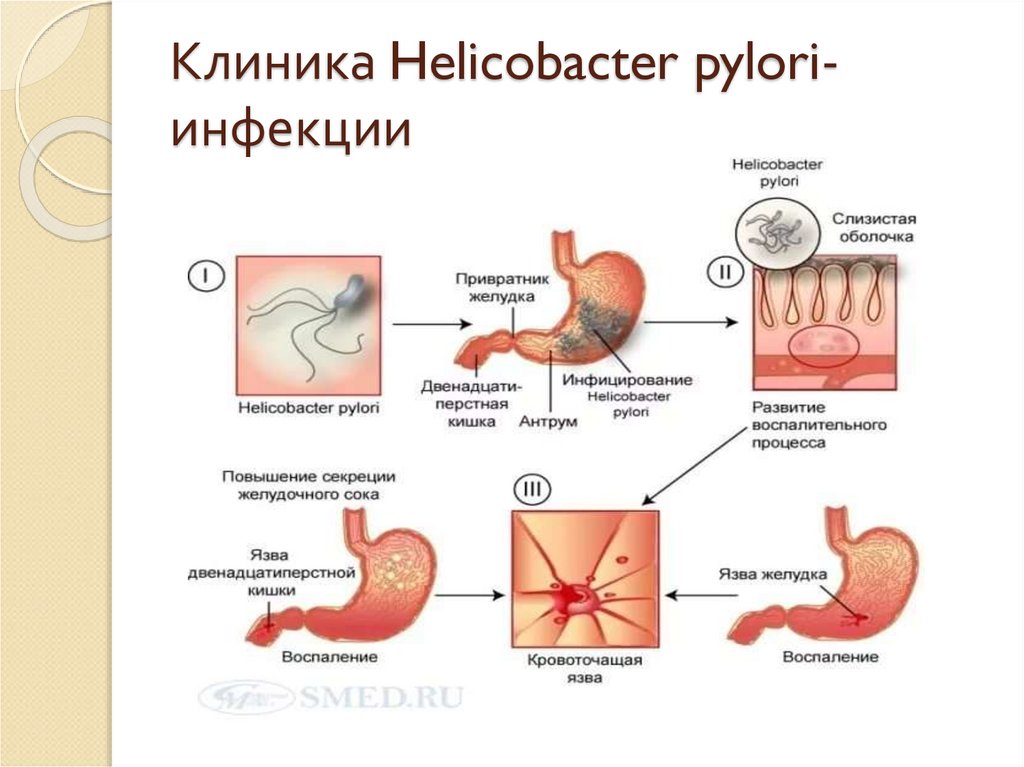 Пищеварительная роль печени заключается в выработке желчи и экспорте ее в двенадцатиперстную кишку. Желчный пузырь в основном хранит, концентрирует и выделяет желчь. Поджелудочная железа вырабатывает панкреатический сок, содержащий пищеварительные ферменты и ионы бикарбоната, и доставляет его в двенадцатиперстную кишку.
Пищеварительная роль печени заключается в выработке желчи и экспорте ее в двенадцатиперстную кишку. Желчный пузырь в основном хранит, концентрирует и выделяет желчь. Поджелудочная железа вырабатывает панкреатический сок, содержащий пищеварительные ферменты и ионы бикарбоната, и доставляет его в двенадцатиперстную кишку.
Рисунок 1. Печень, поджелудочная железа и желчный пузырь считаются вспомогательными органами пищеварения, но их роль в пищеварительной системе жизненно важна.
Печень
Печень — самая большая железа в организме, взрослый весит около трех фунтов. Это также один из самых важных органов. Помимо того, что он является вспомогательным органом пищеварения, он играет ряд ролей в метаболизме и регуляции. Печень располагается ниже диафрагмы в правом верхнем квадранте брюшной полости и защищена окружающими ребрами.
Печень делится на две основные доли: большую правую долю и значительно меньшую левую долю. В правой доле некоторые анатомы также выделяют нижнюю квадратную долю и заднюю хвостатую долю, которые определяются внутренними особенностями.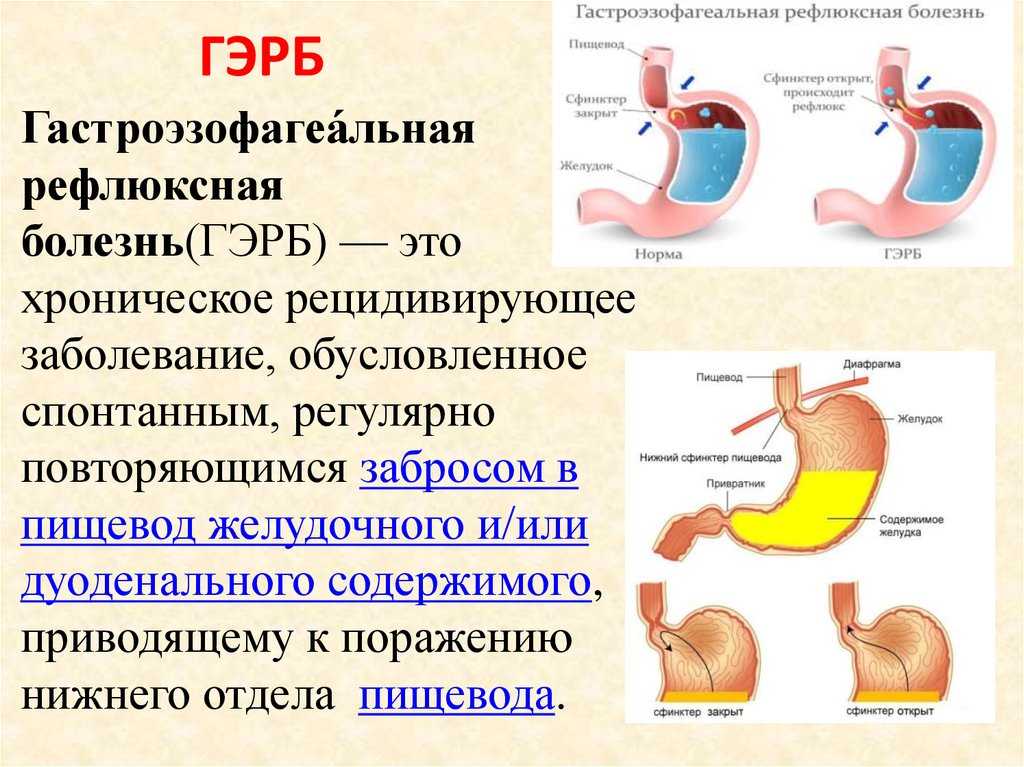 Печень соединена с брюшной стенкой и диафрагмой пятью перитонеальными складками, называемыми связками. Это серповидная связка, венечная связка, две боковые связки и круглая связка печени. Серповидная связка и ligamentum teres hepatis на самом деле являются остатками пупочной вены и разделяют правую и левую доли спереди. Малый сальник привязывает печень к малой кривизне желудка.
Печень соединена с брюшной стенкой и диафрагмой пятью перитонеальными складками, называемыми связками. Это серповидная связка, венечная связка, две боковые связки и круглая связка печени. Серповидная связка и ligamentum teres hepatis на самом деле являются остатками пупочной вены и разделяют правую и левую доли спереди. Малый сальник привязывает печень к малой кривизне желудка.
porta hepatis («ворота в печень») — место, где печеночная артерия и воротная вена печени входят в печень. Эти два сосуда вместе с общим печеночным протоком проходят за латеральной границей малого сальника на пути к месту назначения. Как показано на рис., печеночная артерия доставляет обогащенную кислородом кровь от сердца к печени. Печеночная воротная вена доставляет частично деоксигенированную кровь, содержащую питательные вещества, абсорбированные из тонкой кишки, и фактически поставляет больше кислорода в печень, чем гораздо более мелкие печеночные артерии. Помимо питательных веществ всасываются также лекарства и токсины. После обработки переносимых кровью питательных веществ и токсинов печень высвобождает питательные вещества, необходимые другим клеткам, обратно в кровь, которая стекает в центральную вену, а затем через печеночную вену в нижнюю полую вену. При таком печеночном портальном кровообращении вся кровь из пищеварительного тракта проходит через печень. Это в значительной степени объясняет, почему печень является наиболее частым местом метастазирования рака, возникающего в желудочно-кишечном тракте.
Помимо питательных веществ всасываются также лекарства и токсины. После обработки переносимых кровью питательных веществ и токсинов печень высвобождает питательные вещества, необходимые другим клеткам, обратно в кровь, которая стекает в центральную вену, а затем через печеночную вену в нижнюю полую вену. При таком печеночном портальном кровообращении вся кровь из пищеварительного тракта проходит через печень. Это в значительной степени объясняет, почему печень является наиболее частым местом метастазирования рака, возникающего в желудочно-кишечном тракте.
Рисунок 2. Печень получает насыщенную кислородом кровь из печеночной артерии и богатую питательными веществами деоксигенированную кровь из печеночной воротной вены.
Гистология
Печень состоит из трех основных компонентов: гепатоцитов, желчных канальцев и печеночных синусоидов. Гепатоцит является основным типом клеток печени, на долю которого приходится около 80 процентов объема печени. Эти клетки играют роль в широком спектре секреторных, метаболических и эндокринных функций. Пластинки гепатоцитов, называемые печеночными пластинками, расходятся кнаружи от воротной вены через каждые печеночная долька .
Пластинки гепатоцитов, называемые печеночными пластинками, расходятся кнаружи от воротной вены через каждые печеночная долька .
Между соседними гепатоцитами бороздки в клеточных мембранах обеспечивают место для каждого желчного канальца (множественное число = канальцы). В этих небольших протоках скапливается желчь, вырабатываемая гепатоцитами. Отсюда желчь оттекает сначала в желчные протоки, а затем в желчные протоки. Желчные протоки объединяются, образуя более крупные правый и левый печеночные протоки, которые в свою очередь сливаются и выходят из печени в виде общего печеночного протока . Затем этот проток соединяется с пузырным протоком желчного пузыря, образуя общий желчный проток , по которому желчь оттекает в тонкую кишку.
Печеночный синусоид представляет собой открытое пористое кровяное пространство, образованное фенестрированными капиллярами из богатых питательными веществами портальных вен печени и богатых кислородом печеночных артерий. Гепатоциты плотно упакованы вокруг фенестрированного эндотелия этих пространств, что обеспечивает им легкий доступ к крови. Из своего центрального положения гепатоциты перерабатывают питательные вещества, токсины и отходы, переносимые кровью. Материалы, такие как билирубин, перерабатываются и выделяются в желчные канальцы. Другие материалы, включая белки, липиды и углеводы, обрабатываются и секретируются в синусоиды или просто хранятся в клетках до тех пор, пока они не потребуются. Печеночные синусоиды объединяются и направляют кровь в центральная жилка . Затем кровь течет через печеночную вену в нижнюю полую вену. Это означает, что кровь и желчь текут в противоположных направлениях. Печеночные синусоиды также содержат звездчатые ретикулоэндотелиальные клетки (клетки Купфера), фагоциты, удаляющие мертвые эритроциты и лейкоциты, бактерии и другой инородный материал, попадающий в синусоиды. Портальная триада представляет собой характерное расположение по периметру печеночных долек, состоящее из трех основных структур: желчного протока, ветви печеночной артерии и ветви печеночной воротной вены.
Гепатоциты плотно упакованы вокруг фенестрированного эндотелия этих пространств, что обеспечивает им легкий доступ к крови. Из своего центрального положения гепатоциты перерабатывают питательные вещества, токсины и отходы, переносимые кровью. Материалы, такие как билирубин, перерабатываются и выделяются в желчные канальцы. Другие материалы, включая белки, липиды и углеводы, обрабатываются и секретируются в синусоиды или просто хранятся в клетках до тех пор, пока они не потребуются. Печеночные синусоиды объединяются и направляют кровь в центральная жилка . Затем кровь течет через печеночную вену в нижнюю полую вену. Это означает, что кровь и желчь текут в противоположных направлениях. Печеночные синусоиды также содержат звездчатые ретикулоэндотелиальные клетки (клетки Купфера), фагоциты, удаляющие мертвые эритроциты и лейкоциты, бактерии и другой инородный материал, попадающий в синусоиды. Портальная триада представляет собой характерное расположение по периметру печеночных долек, состоящее из трех основных структур: желчного протока, ветви печеночной артерии и ветви печеночной воротной вены.
Желчь
Напомним, что липиды гидрофобны, то есть не растворяются в воде. Таким образом, прежде чем они смогут быть переварены в водной среде тонкого кишечника, большие липидные глобулы должны быть расщеплены на более мелкие липидные глобулы, этот процесс называется эмульгированием. Желчь представляет собой смесь, секретируемую печенью для эмульгирования липидов в тонком кишечнике.
Гепатоциты выделяют около одного литра желчи каждый день. Желто-коричневый или желто-зеленый щелочной раствор (pH от 7,6 до 8,6) представляет собой смесь воды, солей желчных кислот, желчных пигментов, фосфолипидов (таких как лецитин), электролитов, холестерина и триглицеридов. Компонентами, наиболее важными для эмульгирования, являются соли желчных кислот и фосфолипиды, которые имеют неполярную (гидрофобную) область, а также полярную (гидрофильную) область. Гидрофобная область взаимодействует с большими молекулами липидов, тогда как гидрофильная область взаимодействует с водянистым химусом в кишечнике.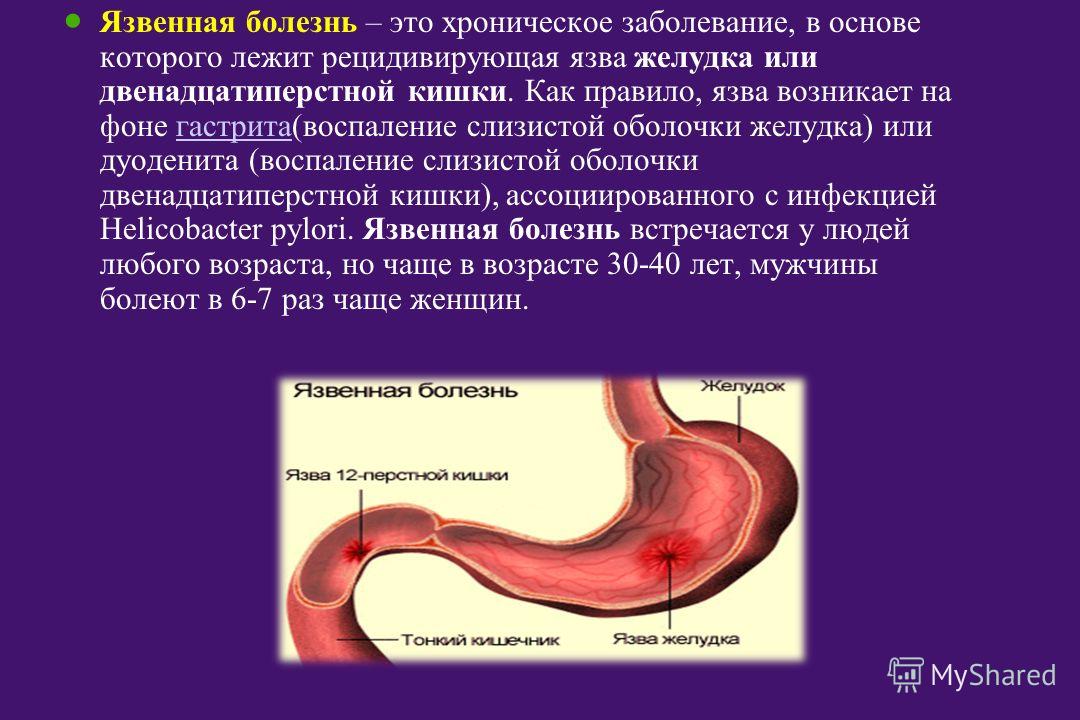 Это приводит к тому, что большие липидные глобулы разрываются на множество крошечных липидных фрагментов размером около 1,9 м.0205 мк м в диаметре. Это изменение резко увеличивает площадь поверхности, доступную для активности ферментов, расщепляющих липиды. Это то же самое, как средство для мытья посуды действует на жиры, смешанные с водой.
Это приводит к тому, что большие липидные глобулы разрываются на множество крошечных липидных фрагментов размером около 1,9 м.0205 мк м в диаметре. Это изменение резко увеличивает площадь поверхности, доступную для активности ферментов, расщепляющих липиды. Это то же самое, как средство для мытья посуды действует на жиры, смешанные с водой.
Соли желчных кислот действуют как эмульгаторы, поэтому они также важны для всасывания переваренных липидов. В то время как большинство компонентов желчи выводится с фекалиями, соли желчных кислот регенерируются 90–155 энтерогепатической циркуляцией 90–156 . Как только соли желчных кислот достигают подвздошной кишки, они абсорбируются и возвращаются в печень с портальной кровью печени. Затем гепатоциты выделяют соли желчных кислот во вновь образованную желчь. Таким образом, этот драгоценный ресурс перерабатывается.
Билирубин , основной желчный пигмент, является продуктом жизнедеятельности, образующимся, когда селезенка удаляет старые или поврежденные эритроциты из кровообращения.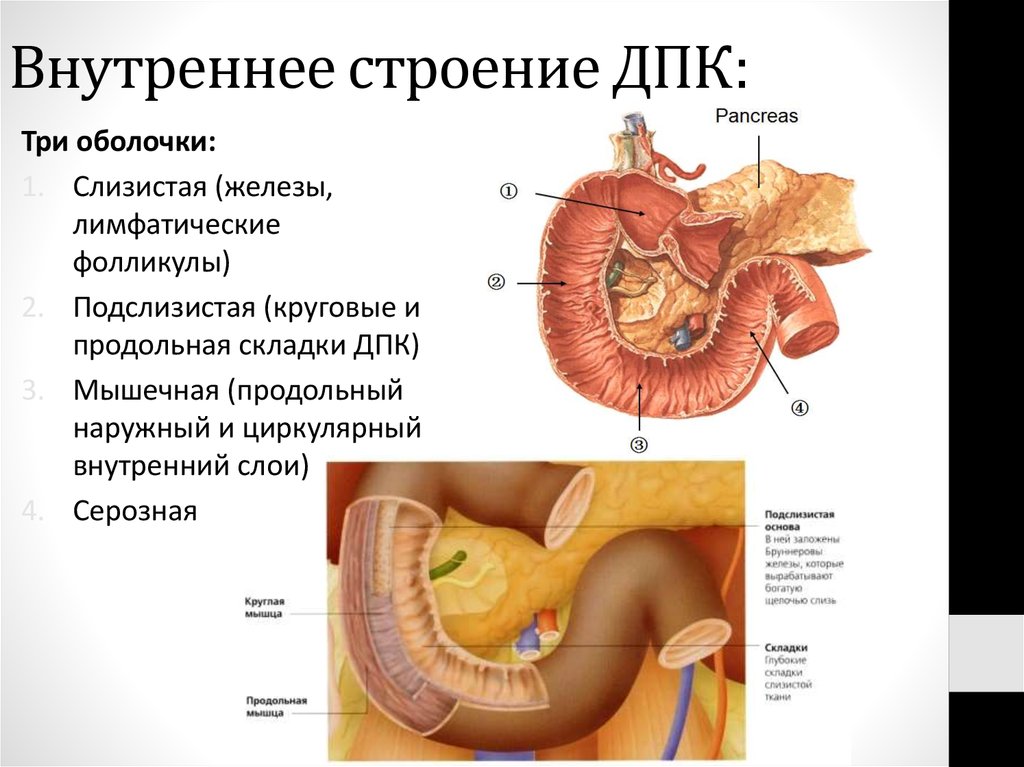 Эти продукты распада, в том числе белки, железо и токсичный билирубин, транспортируются в печень через селезеночную вену воротной системы печени. В печени происходит рециркуляция белков и железа, а билирубин выводится с желчью. Это объясняет зеленый цвет желчи. Билирубин в конечном итоге трансформируется кишечными бактериями в стеркобилин, коричневый пигмент, который придает вашему стулу характерный цвет! При некоторых болезненных состояниях желчь не поступает в кишечник, в результате чего стул белый («ахолический») с высоким содержанием жира, так как жиры практически не расщепляются и не всасываются.
Эти продукты распада, в том числе белки, железо и токсичный билирубин, транспортируются в печень через селезеночную вену воротной системы печени. В печени происходит рециркуляция белков и железа, а билирубин выводится с желчью. Это объясняет зеленый цвет желчи. Билирубин в конечном итоге трансформируется кишечными бактериями в стеркобилин, коричневый пигмент, который придает вашему стулу характерный цвет! При некоторых болезненных состояниях желчь не поступает в кишечник, в результате чего стул белый («ахолический») с высоким содержанием жира, так как жиры практически не расщепляются и не всасываются.
Гепатоциты работают безостановочно, но выработка желчи увеличивается, когда жировой химус попадает в двенадцатиперстную кишку и стимулирует секрецию кишечного гормона секретина. Между приемами пищи желчь вырабатывается, но сохраняется. Клапанообразная гепатопанкреатическая ампула закрывается, позволяя желчи отводиться в желчный пузырь, где она концентрируется и хранится до следующего приема пищи.
Посмотрите это видео, чтобы увидеть структуру печени и то, как эта структура поддерживает функции печени, включая переработку питательных веществ, токсинов и отходов. В покое через печень проходит около 1500 мл крови в минуту. Какой процент этого кровотока приходится на портальную систему печени?
Поджелудочная железа
Мягкая, продолговатая, железистая поджелудочная железа лежит поперечно в забрюшинном пространстве позади желудка. Его головка прилегает к «С-образному» изгибу двенадцатиперстной кишки, при этом тело простирается влево примерно на 15,2 см (6 дюймов) и заканчивается сужающимся хвостом в воротах селезенки. Это любопытное сочетание экзокринной (выделяющей пищеварительные ферменты) и эндокринной (высвобождающей гормоны в кровь) функций.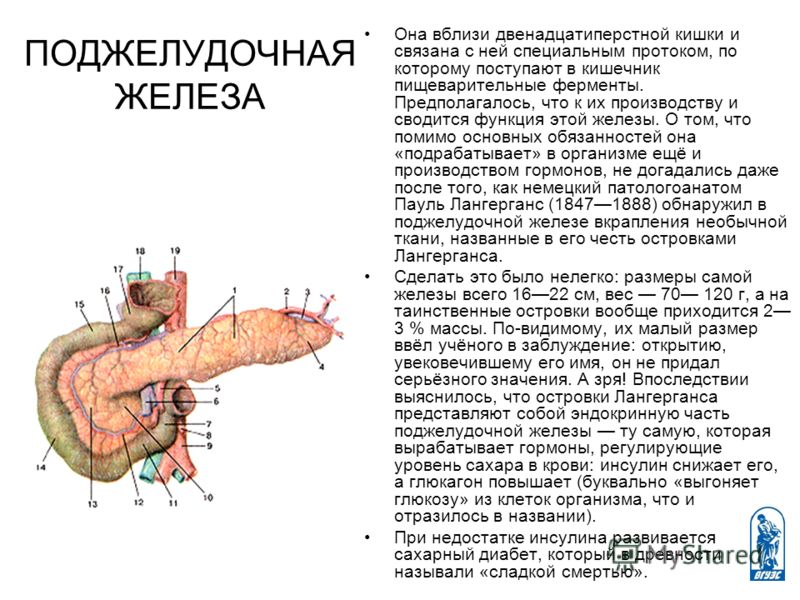
Рис. 3. Поджелудочная железа имеет головку, тело и хвост. Он доставляет панкреатический сок в двенадцатиперстную кишку через панкреатический проток.
Экзокринная часть поджелудочной железы возникает в виде небольших виноградоподобных скоплений клеток, каждое из которых называется ацинусом (множественное число = ацинусы), расположенных на конечных концах протоков поджелудочной железы. Эти ацинарные клетки секретируют богатый ферментами панкреатический сок в крошечные сливающиеся протоки, которые образуют два доминирующих протока. Большой проток сливается с общим желчным протоком (несущим желчь из печени и желчного пузыря) непосредственно перед входом в двенадцатиперстную кишку через общее отверстие (гепатопанкреатическая ампула). Гладкомышечный сфинктер гепатопанкреатической ампулы регулирует выброс панкреатического сока и желчи в тонкую кишку. Второй и меньший проток поджелудочной железы, добавочный проток (проток Санторини) идет от поджелудочной железы непосредственно в двенадцатиперстную кишку, примерно на 1 дюйм выше гепатопанкреатической ампулы. Когда он присутствует, это стойкий остаток развития поджелудочной железы.
Когда он присутствует, это стойкий остаток развития поджелудочной железы.
В море экзокринных ацинусов разбросаны небольшие островки эндокринных клеток, островки Лангерганса. Эти жизненно важные клетки вырабатывают гормоны панкреатического полипептида, инсулин, глюкагон и соматостатин.
Панкреатический сок
Поджелудочная железа вырабатывает более литра панкреатического сока каждый день. В отличие от желчи, она прозрачна и состоит в основном из воды, а также некоторых солей, бикарбоната натрия и нескольких пищеварительных ферментов. Гидрокарбонат натрия отвечает за слабую щелочность панкреатического сока (рН 7,1–8,2), который служит буфером кислого желудочного сока в химусе, инактивирует пепсин из желудка и создает оптимальную среду для активности рН-чувствительных пищеварительных ферментов в желудке. тонкий кишечник. Ферменты поджелудочной железы активны в переваривании сахаров, белков и жиров.
Поджелудочная железа вырабатывает ферменты для переваривания белков в их неактивных формах.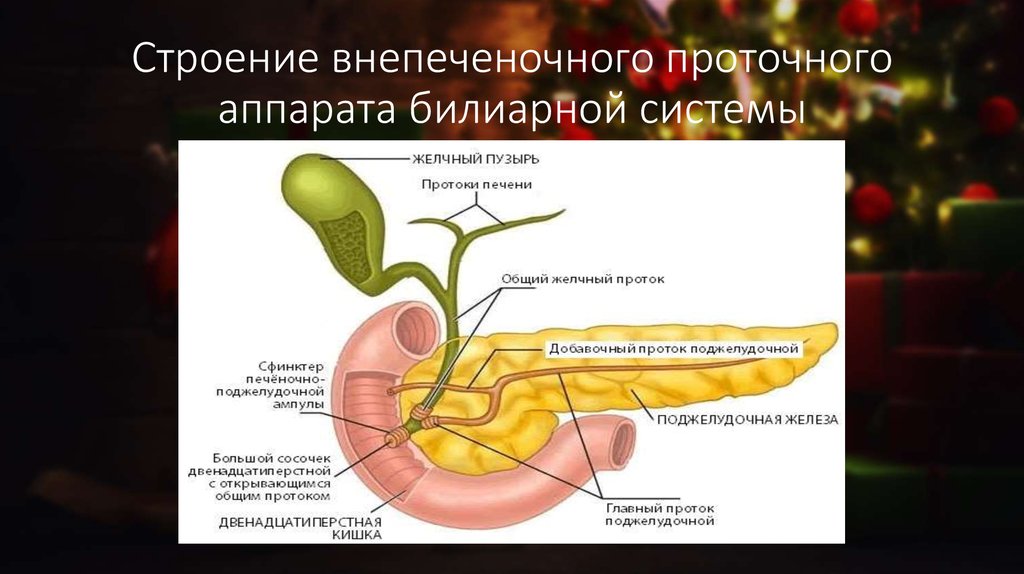 Эти ферменты активируются в двенадцатиперстной кишке. Если они производятся в активной форме, они переваривают поджелудочную железу (именно это и происходит при заболевании панкреатитом). Фермент щеточной каймы кишечника , энтеропептидаза стимулирует активацию трипсина из трипсиногена поджелудочной железы, что, в свою очередь, превращает панкреатические ферменты прокарбоксипептидазу и химотрипсиноген в их активные формы, карбоксипептидазу и химотрипсин.
Эти ферменты активируются в двенадцатиперстной кишке. Если они производятся в активной форме, они переваривают поджелудочную железу (именно это и происходит при заболевании панкреатитом). Фермент щеточной каймы кишечника , энтеропептидаза стимулирует активацию трипсина из трипсиногена поджелудочной железы, что, в свою очередь, превращает панкреатические ферменты прокарбоксипептидазу и химотрипсиноген в их активные формы, карбоксипептидазу и химотрипсин.
Ферменты, расщепляющие крахмал (амилаза), жир (липаза) и нуклеиновые кислоты (нуклеаза), секретируются в активной форме, поскольку они не атакуют поджелудочную железу, как ферменты, расщепляющие белок.
Секреция поджелудочной железы
Регуляция секреции поджелудочной железы осуществляется гормонами и парасимпатической нервной системой. Поступление кислого химуса в двенадцатиперстную кишку стимулирует высвобождение секретина, который, в свою очередь, заставляет клетки протока выделять богатый бикарбонатами панкреатический сок.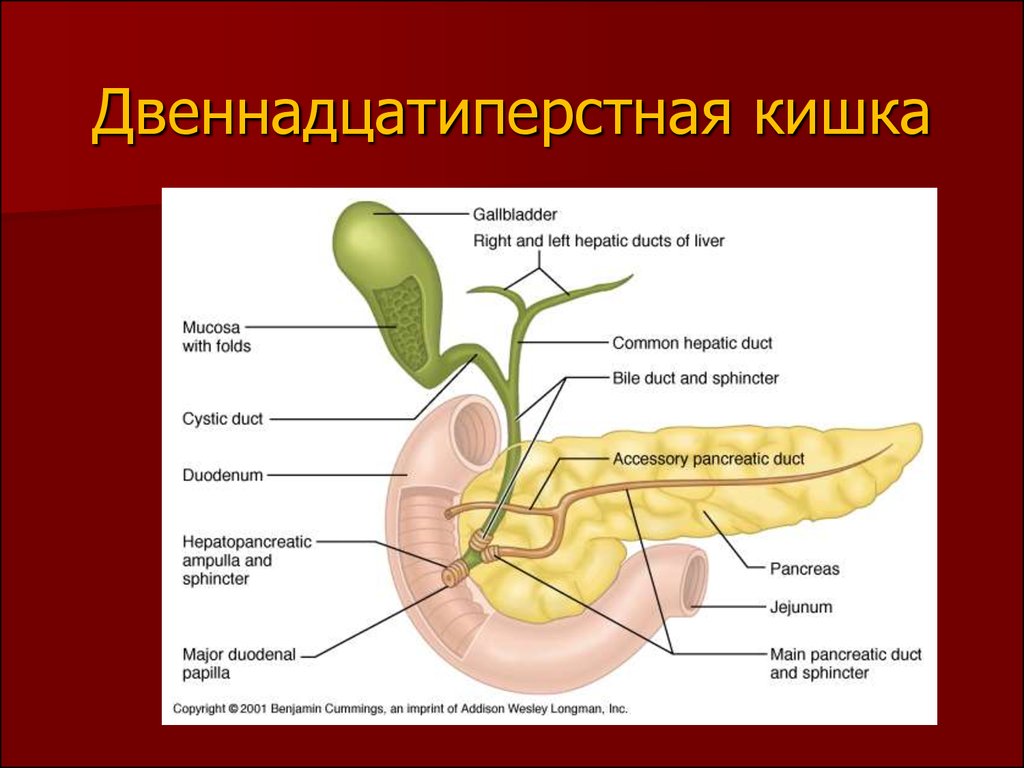 Присутствие белков и жиров в двенадцатиперстной кишке стимулирует секрецию CCK, который затем стимулирует ацинусы к секреции богатого ферментами панкреатического сока и усиливает активность секретина. Парасимпатическая регуляция происходит в основном во время головной и желудочной фаз желудочной секреции, когда стимуляция блуждающего нерва вызывает секрецию панкреатического сока.
Присутствие белков и жиров в двенадцатиперстной кишке стимулирует секрецию CCK, который затем стимулирует ацинусы к секреции богатого ферментами панкреатического сока и усиливает активность секретина. Парасимпатическая регуляция происходит в основном во время головной и желудочной фаз желудочной секреции, когда стимуляция блуждающего нерва вызывает секрецию панкреатического сока.
Обычно поджелудочная железа выделяет достаточное количество бикарбоната, чтобы уравновесить количество соляной кислоты, вырабатываемой в желудке. Ионы водорода попадают в кровь, когда бикарбонат секретируется поджелудочной железой. Таким образом, кислая кровь, оттекающая от поджелудочной железы, нейтрализует щелочную кровь, оттекающую от желудка, поддерживая рН венозной крови, притекающей к печени.
Желчный пузырь
Рис. 4. Желчный пузырь хранит и концентрирует желчь и высвобождает ее в двусторонний пузырный проток, когда она необходима тонкой кишке.
Желчный пузырь имеет длину 8–10 см (~ 3–4 дюйма) и расположен в неглубокой области задней поверхности правой доли печени. Этот мышечный мешок хранит, концентрирует и при стимуляции продвигает желчь в двенадцатиперстную кишку через общий желчный проток. Он разделен на три региона. Дно является самой широкой частью и сужается медиально к телу, которое, в свою очередь, сужается, переходя в шейку. Шея наклонена немного вверх по мере приближения к печеночному протоку. Пузырный проток имеет длину 1–2 см (менее 1 дюйма) и поворачивает книзу, соединяя шейку и печеночный проток.
Этот мышечный мешок хранит, концентрирует и при стимуляции продвигает желчь в двенадцатиперстную кишку через общий желчный проток. Он разделен на три региона. Дно является самой широкой частью и сужается медиально к телу, которое, в свою очередь, сужается, переходя в шейку. Шея наклонена немного вверх по мере приближения к печеночному протоку. Пузырный проток имеет длину 1–2 см (менее 1 дюйма) и поворачивает книзу, соединяя шейку и печеночный проток.
Простой столбчатый эпителий слизистой оболочки желчного пузыря организован в виде складок, как и в желудке. В стенке желчного пузыря подслизистая основа отсутствует. Средняя мышечная оболочка стенки состоит из гладких мышечных волокон. Когда эти волокна сокращаются, содержимое желчного пузыря выбрасывается через пузырный проток в желчный проток. Висцеральная брюшина, отраженная от капсулы печени, удерживает желчный пузырь относительно печени и образует наружную оболочку желчного пузыря. Слизистая оболочка желчного пузыря поглощает воду и ионы из желчи, концентрируя их до 10 раз.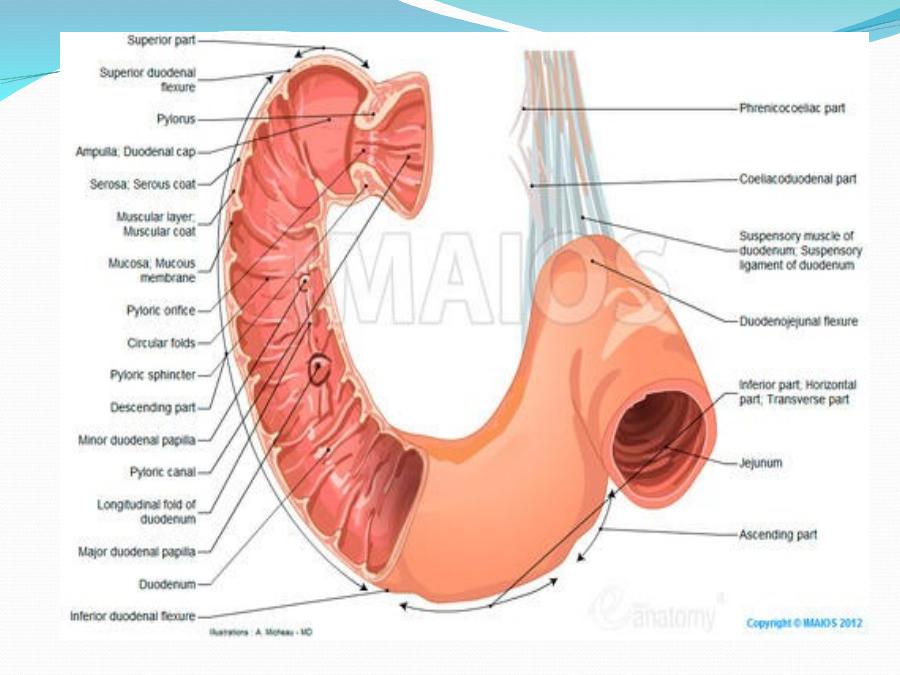
Обзор главы
Химическое пищеварение в тонком кишечнике не может происходить без помощи печени и поджелудочной железы. Печень вырабатывает желчь и доставляет ее в общий печеночный проток. Желчь содержит желчные соли и фосфолипиды, которые эмульгируют большие липидные глобулы в крошечные липидные капли, что является необходимым этапом переваривания и всасывания липидов. Желчный пузырь хранит и концентрирует желчь, высвобождая ее, когда она необходима тонкой кишке.
Поджелудочная железа вырабатывает богатый ферментами и бикарбонатами панкреатический сок и доставляет его в тонкую кишку через протоки. Сок поджелудочной железы буферизует кислый желудочный сок в химусе, инактивирует пепсин из желудка и обеспечивает оптимальное функционирование пищеварительных ферментов в тонкой кишке.
Критические вопросы
- Почему поджелудочная железа выделяет некоторые ферменты в неактивной форме и где эти ферменты активируются?
- Опишите расположение гепатоцитов в печени и то, как такое расположение усиливает их функцию.