Желчный рефлюкс: методы патогенетической терапии
Авторы: О.Я. Бабак, д.м.н., профессор, директор Института терапии им. Л.Т. Малой АМН Украины, г. Харьков
Желчный рефлюкс – синдром, довольно часто сопровождающий такие распространенные заболевания верхних отделов пищеварительного канала, как функциональные диспепсии, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), хронические гастриты, пептические язвы желудка и двенадцатиперстной кишки. Кроме того, желчный рефлюкс может быть одной из двух основных причин возникновения хронического гастрита типа С (химического) – рефлюкс-гастрита; второй причиной рефлюкс-гастритов являются медикаменты, в частности нестероидные противовоспалительные препараты.
Под желчным или щелочным рефлюксом принято понимать попадание желчи из двенадцатиперстной кишки в выше расположенные органы – желудок, пищевод и даже ротовую полость.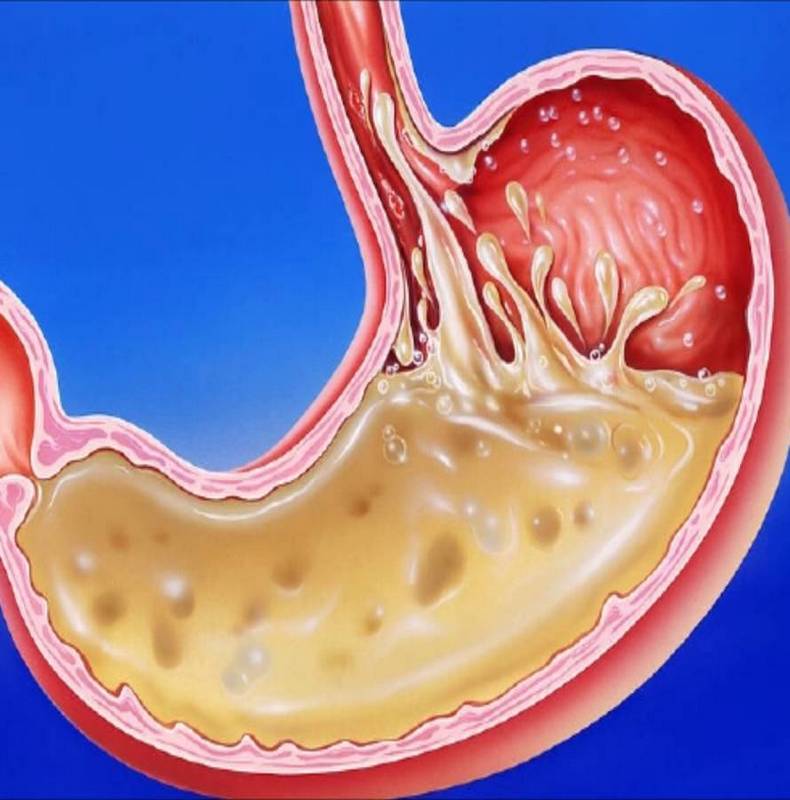
В физиологических условиях желчь не должна попадать из двенадцатиперстной кишки в вышележащие отделы пищеварительного канала. По высоте желчный рефлюкс может быть дуоденогастральным, дуоденогастроэзофагеальным и дуоденогастроэзофагооральным.
Этиология и патогенез
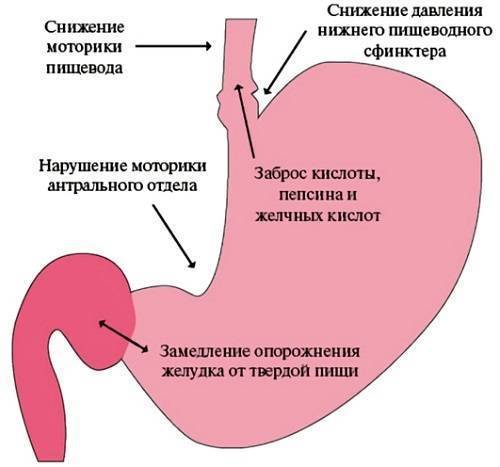
Дуоденогастральный рефлюкс чаще обусловлен недостаточностью замыкательной функции привратника, хроническим дуоденостазом и связанной с ним гипертензией в двенадцатиперстной кишке. Такие нарушения в большинстве случаев являются результатом анатомических изменений, связанных с оперативным вмешательством. Довольно часто рефлюкс может быть обусловлен развитием функциональных нарушений верхних отделов пищеварительного канала, в частности его моторно-эвакуаторной функции. Эти нарушения часто сопровождают воспалительные и деструктивные изменения слизистой оболочки желудка и двенадцатиперстной кишки (пептические язвы), а также функциональные заболевания (диспептический вариант функциональной диспепсии, синдром раздраженного кишечника по гипомоторному или смешанному типу).
Дуоденогастроэзофагеальный и дуоденогастроэзофагеальнооральный рефлюксы связаны с дополнительным нарушением тонуса и сократительной способности нижнего пищеводного сфинктера. Наиболее часто такие нарушения встречаются при ГЭРБ, органических заболеваниях, изменяющих структуру и функцию нижнего пищеводного сфинктера (грыжи пищеводного отверстия диафрагмы, опухоли, изменения соединительной ткани при системных и эндокринных заболеваниях и др.).
 Наряду с желчным рефлюксатом необходимым условием для повреждения слизистых оболочек желудка и пищевода является наличие соляной кислоты желудочного сока.
Наряду с желчным рефлюксатом необходимым условием для повреждения слизистых оболочек желудка и пищевода является наличие соляной кислоты желудочного сока. При дуоденогастроэзофагеальном рефлюксе дуоденальное содержимое выполняет роль как бы дополнительного (наряду с желудочным содержимым) патогенетического фактора в поражении пищевода. В последние годы все больше данных свидетельствуют о патогенетической роли дуоденального рефлюксата в развитии пищевода Барретта – одного из осложнений гастроэзофагеальной рефлюксной болезни. Специфическим признаком пищевода Барретта является образование специализированной кишечной метаплазии в нижней части пищевода. Пищевод Барретта рассматривается в настоящее время как заболевание с высоким риском развития аденокарциномы пищевода.
Клинические проявления
Клиническая картина при желчном рефлюксе не отличается разнообразием. У большинства больных рефлюкс-гастрит протекает бессимптомно, в ряде случаев возникают боль жгучего характера в надчревной области, тошнота, рвота с примесью желчи, симптомы демпинг-синдрома.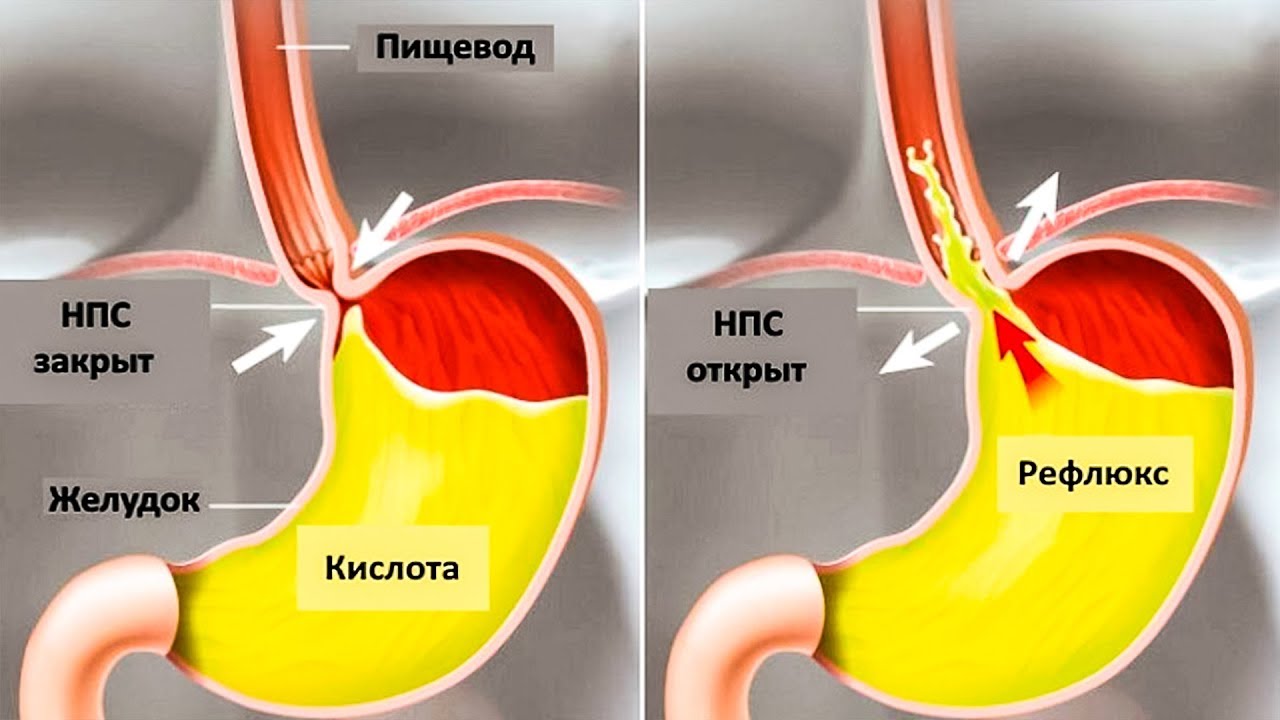
При дуоденогастроэзофагеальном рефлюксе также характерно отсутствие жалоб, вместе с тем изредка могут быть следующие проявления: регургитация пищи, изжога, одино- и дисфагия, горечь во рту, тошнота, рвота желчью, боль за грудиной.
Диагностика
При подозрении на желчный рефлюкс следует учитывать наличие боли и/или ощущения тяжести в надчревной области после еды. Особенно это отмечают больные, перенесшие операции (резекцию желудка, ваготомию, холецистэктомию). Желчный рефлюкс, в том числе и заболевания, которые он вызывает, в частности рефлюкс-гастрит и рефлюкс-эзофагит, могут протекать бессимптомно. В связи с этим инструментальные методы диагностики приобретают особое значение.
Для диагностики дуоденогастрального рефлюкса главным методом является гастродуоденоскопия. Характерными эндоскопическими признаками желчного рефлюкса считаются: очаговая гиперемия, отек слизистой оболочки желудка, желудочное содержимое окрашено в желтый цвет, привратник зияет, из него в желудок порционно поступает желчь. При изучении биоптатов слизистой оболочки желудка выявляют гиперплазию ямочного эпителия, некробиоз и некроз клеток эпителия, отек и полнокровие собственной пластинки без признаков выраженного воспаления, иногда – признаки атрофии.
Для диагностики дуоденогастроэзофагеального рефлюкса используют эндоскопию и многочасовый мониторинг рН пищевода. У некоторых больных при эндоскопии пищевода визуально определяют не только воспалительные и деструктивные изменения его слизистой оболочки, но и характерные изменения, присущие пищеводу Барретта, подтвержденные впоследствии при гистологическом анализе биоптатов, взятых из зоны интереса. Признаков эзофагита у большинства больных может не быть даже при выраженных жалобах.

В качестве дополнительного метода функциональной диагностики иногда используют полипозиционную рентгеноскопию желудка, при которой характерным признаком рефлюкса является регургитация бария из двенадцатиперстной кишки в желудок и пищевод.
Дифференциальную диагностику при подозрении на желчный рефлюкс следует проводить с кислым гастроэзофагеальным рефлюксом, эзофагеальной карциномой, пептическими язвами верхних отделов пищеварительного канала. Следует особо отметить, что дуоденогастральный рефлюкс часто сопровождает пептические язвы желудка и двенадцатиперстной кишки, когда нарушена моторно-эвакуаторная координация. Однако при заживлении язв и стихании воспаления явления рефлюкса, как правило, проходят.

Длительное наличие желчного рефлюкса без адекватной терапии способствует развитию гиперпластических полипов и аденокарциномы желудка и пищевода.
Лечение
Медикаментозное лечение желчного рефлюкса проводят в комплексе с базисной терапией основного заболевания. Оно направлено на нейтрализацию раздражающего действия компонентов дуоденального содержимого на слизистые оболочки желудка и пищевода, а также на обеспечение их адекватного опорожнения и клиренса (очищения).
Для устранения явлений дуоденогастрального рефлюкса используют средства, способствующие ускорению опорожнения желудка и пищевода, повышающие тонус нижнего пищеводного сфинктера. К наиболее эффективным из них относятся прокинетики (метоклопрамид, домперидон). Препараты назначают в среднетерапевтической дозе (10 мг) 3 раза в день. Недостатками прокинетиков являются непродолжительный срок беспрерывного лечения (2-3 недели) и возобновление признаков рефлюкса после отмены препаратов, а также достаточно высокая частота побочных эффектов.
В случаях когда заболевание сопровождается повышенным кислотообразованием, необходимо назначать антисекреторные препараты для ослабления агрессивных свойств соляной кислоты. Предпочтение следует отдавать ингибиторам протонной помпы последних поколений – лансопразолу, пантопразолу, рабепразолу, эзомепразолу в терапевтической дозе 1 раз в день. Ограничением к применению ингибиторов протонной помпы является исходно сохраненная или пониженная желудочная секреция, снижение которой может ухудшить процесс пищеварения.
Для химического связывания желчных кислот и лизолецитина в рефлюксате традиционно используют невсасывающиеся антациды в виде суспензий или геля, которые не снижают выработку соляной кислоты, что особенно важно при сохраненной или пониженной желудочной секреции. Кроме того, антациды обладают цитопротективными свойствами (усиливают выработку муцина и гидрокарбонатов). Это благоприятно действует на слизистую оболочку гастродуоденальной зоны, поскольку продукция последних при желчном рефлюксе снижается.
 Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).
Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).Из вышеизложенного понятно, почему для устранения желчного рефлюкса антисекреторные препараты, прокинетики и антациды, как правило, недостаточно эффективны.
 В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода.
В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода. При лечении урсодеоксихоловой кислотой в большинстве случаев полностью исчезают или становятся менее интенсивными такие симптомы, как отрыжка горьким, неприятные ощущения в животе, рвота желчью. Урсодеоксихоловая кислота обладает доказанными противовоспалительными и иммуномодулирующими свойствами, что обусловливает стихание или значительное уменьшение явлений воспаления в слизистых оболочках желудка и пищевода. В связи с этим урсодеоксихоловая кислота при желчном рефлюксе рассматривается как препарат патогенетической направленности.
В исследованиях последних лет показано, что при желчном рефлюксе оптимальной дозой урсодеоксихоловой кислоты следует считать 500 мг в день (по 250 мг в 2 приема).
 Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.
Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.Заключение
Таким образом, желчный рефлюкс, встречающийся довольно часто, представляет собой синдром, который сопровождает ряд заболеваний верхних отделов пищеварительного канала. Желчь и дуоденальное содержимое, являющиеся частью рефлюксата, контактируя со слизистыми оболочками желудка и пищевода, вызывают дополнительные изменения в поверхностном эпителии. Базисная терапия заболеваний, сопровождающихся желчным рефлюксом, должна включать препарат патогенетической направленности – Урсофальк.
СТАТТІ ЗА ТЕМОЮ
13. 09.2021
Терапія та сімейна медицина
Потреба українських пацієнтів в інсуліні покрита лише на 70%. Які зміни необхідно внести до нової програми реімбурсації інсулінів, щоб забезпечити всіх пацієнтів якісними ліками?
09.2021
Терапія та сімейна медицина
Потреба українських пацієнтів в інсуліні покрита лише на 70%. Які зміни необхідно внести до нової програми реімбурсації інсулінів, щоб забезпечити всіх пацієнтів якісними ліками?
17 червня відбувся всеукраїнський круглий стіл «100 років інсуліну. Відкриття, що рятує життя», присвячений 100-річчю відкриття інсуліну та запланованим змінам у системі реімбурсації препаратів інсуліну в Україні….
13.09.2021 Терапія та сімейна медицина Merz Therapeutics та ACINO підписали дистрибуційну угодуACINO займатиметься просуванням і комерціалізацією продуктів Merz Therapeutics у таких терапевтичних напрямах, як гастроентерологія, неврологія і дерматологія, включно з проблематикою випадання волосся, в Україні, Білорусі, Азербайджані, Казахстані, Киргизстані, Туркменістані та Монголії. …
…
Гастроэзофагеальная рефлюксная болезнь. Лечение в Клиническом центре Сеченовского Университета
Что такое рефлюкс эзофагит — описание, симптомы и лечение
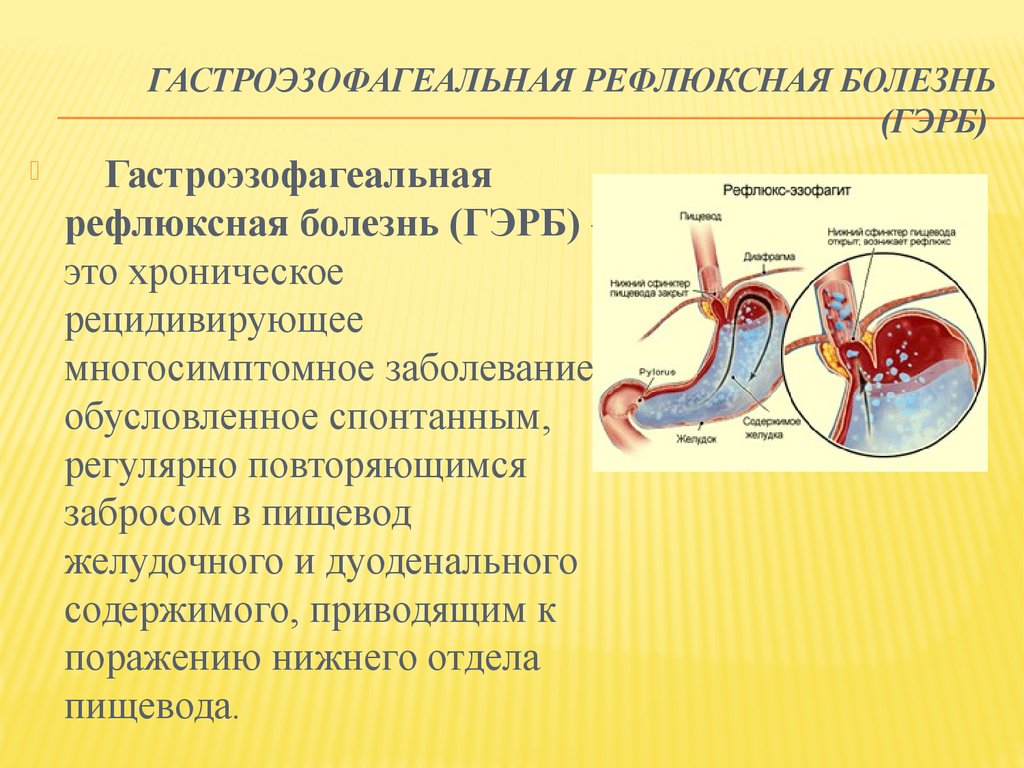
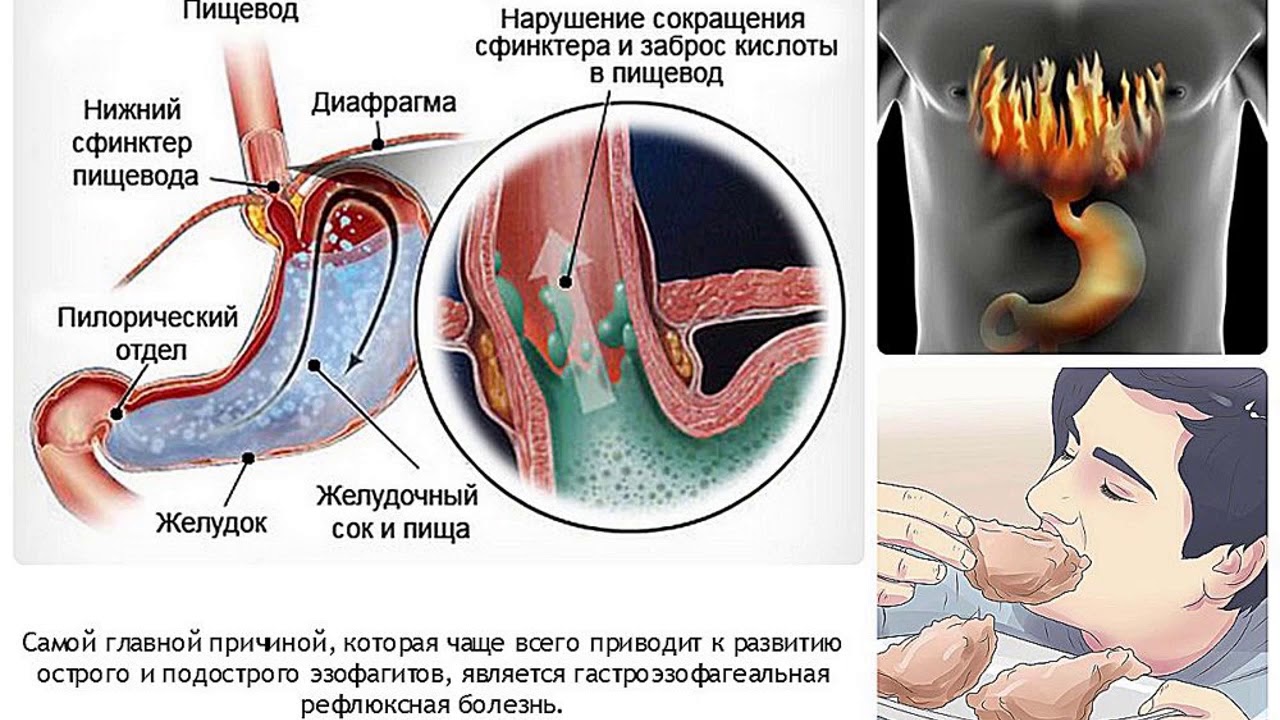
Рефлюкс эзофагит или не очень удачный перевод англоязычного термина гастроэзофагеальная рефлюксная болезнь(ГЭРБ), это состояние которое возникает у человека когда разрушается антирефлюксный аппарат кардии.
Причины и факторы риска
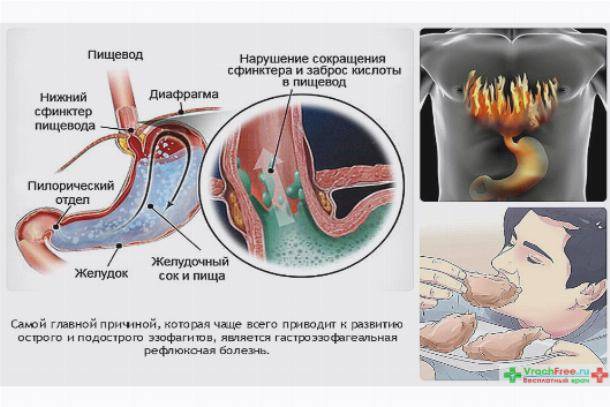
В норме у здорового взрослого человека и у детей от 1 года, существует целая система, предотвращающая заброс кислого желудочного содержимого в пищевод, основную роль в которой играет связочный аппарат и тонус так называемого нижнего пищеводного сфинкетра. В результате кислое желудочное содержимое и желчь из 12 перстной кишки попадают в пищевод, но в целом ряде случаев возникают состояния когда существующая в норме природная чернильница непроливайка разрушается из-за повышения внутрибрюшного давления, нарушения эвакуации из желудка, переполнения желудка и возникает ситуация когда пищеводно-желудочный переход оказывается не эффективным и желудочное содержимое или желчь обжигают нижнюю треть пищевода. В результате человек начинает ощущать изжогу, а слизистая пищевода повреждается. На ней сначала возникает воспаление (катаральный эзофагаит), оно же прогрессируя, может привести к язвам пищевода (эрозивный эзофагит), которые постепенно заживая могут превратиться в его рубцовое сужение или даже в «пищевод Барретта» причина которого является изменение эпителия. Которое может стать раком пищевода.
В результате человек начинает ощущать изжогу, а слизистая пищевода повреждается. На ней сначала возникает воспаление (катаральный эзофагаит), оно же прогрессируя, может привести к язвам пищевода (эрозивный эзофагит), которые постепенно заживая могут превратиться в его рубцовое сужение или даже в «пищевод Барретта» причина которого является изменение эпителия. Которое может стать раком пищевода.
Симптомы и диагностика РЭ
Таким образом за счет разрушение естественной непроливашки, постепенно формируется все более тяжелый рефлюкс эзофагит, и возникающая дисфагия (3-4 ст.) требующие хирургического лечения. Основным симптомами рефлюкс эзофагита в первую очередь является изжога. Мучительная изжога связанная с горизонтальным положением тела, (особенно после еды) с наклоном туловища, является основной причиной рефлюкс эзофагита. Помимо того, что обжигается сам пищевод, желудочное содержимое и желчь могут забрасывая в легкие, бронхи, раздражать голосовые связки, и даже полость среднего уха вследствие образуются так называемые внепищеводные симптомы, и нередко такой больной достаточно долго наблюдается ЛОР врачами, по поводу мало объяснимой охриплости голоса. У такого больного развивается хронический бронхит, а в тяжелых случаях даже может развиться бронхиальная астма, связанная с хроническим аспирационным синдромом на фоне постоянного заброса желудочного содержимого в дыхательные пути. Надо подчеркнуть, что на фоне всеобщего переедания и ожирения число больных с рефлюкс все более увеличивается, на сегодняшний день это основное заболевание пищевода с которым сталкиваются врачи. Большинство этих пациентов лечат терапевты, их лечение в первую очередь требует соблюдение не сложных, но обязательных диетических правил, назначение антисекреторных препаратов снижающие агрессивность желудочного сока, прокинетиков — препаратов улучшающие моторику верхних отделов ЖКТ, препаратов увеличивающих тонус нижнего пищеводного сфинктера. Лишь 10 % процентов больных требуют хирургического лечения. Показаниями к операции являются тяжелые осложнения рефлюкс эзофагита такие как эрозийный язвенный рефлюкс эзофагит, формирующая пептическая стриктура пищевода, и пищевод Барретта.
У такого больного развивается хронический бронхит, а в тяжелых случаях даже может развиться бронхиальная астма, связанная с хроническим аспирационным синдромом на фоне постоянного заброса желудочного содержимого в дыхательные пути. Надо подчеркнуть, что на фоне всеобщего переедания и ожирения число больных с рефлюкс все более увеличивается, на сегодняшний день это основное заболевание пищевода с которым сталкиваются врачи. Большинство этих пациентов лечат терапевты, их лечение в первую очередь требует соблюдение не сложных, но обязательных диетических правил, назначение антисекреторных препаратов снижающие агрессивность желудочного сока, прокинетиков — препаратов улучшающие моторику верхних отделов ЖКТ, препаратов увеличивающих тонус нижнего пищеводного сфинктера. Лишь 10 % процентов больных требуют хирургического лечения. Показаниями к операции являются тяжелые осложнения рефлюкс эзофагита такие как эрозийный язвенный рефлюкс эзофагит, формирующая пептическая стриктура пищевода, и пищевод Барретта.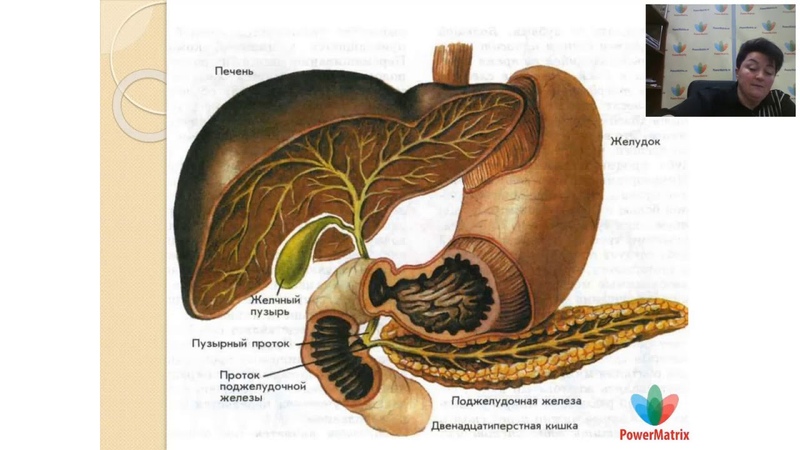 В этих случаях больным имеет смысл выполнить антирефлюксную операцию, восстановить чернильницу непроливайку которая была разрушена за счет образования этого заболевания.
В этих случаях больным имеет смысл выполнить антирефлюксную операцию, восстановить чернильницу непроливайку которая была разрушена за счет образования этого заболевания.
Диагностика
Для того чтобы диагностировать РЭ обычно выполняют ЭГДС, на которой становится видна эрозивная, покрытая нередко язвами поверхность нижней трети пищевода выполняют эзофагоманометрию которая свидетельствует о снижении пропульсивной моторики и тонуса нижнего пищеводного сфинктера, но главным исследованием мы считаем рентгенографию пищевода с барием, которая позволяет зарегистрировать не только рефлюкс контраста в пищевод но увидеть рефлюкс в плоть до дыхательных путей, выявить нередко сопутсвующий этому заболеванию ГПОД, оценить тонус пищевода, и увидеть пропульсивную моторику пищевода, и выявить есть ли рубцовые структуры пищевода. Нередко длительное существующая изжога может в какой то момент смениться ощущениями дисфагии, когда больной ощущает, что пища застревает за грудиной.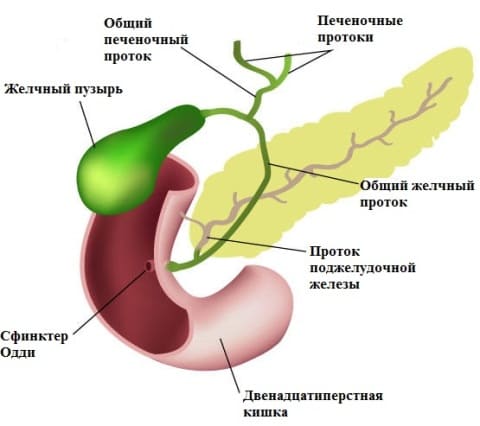 Это признак формирования рубцового сужения пищевода. Нередким осложнением подобного РЭ говорит о внепищеводных проявлениях резестентные к терапии аритмии сердца, которые связаны с раздражением прилежащего рядом к пищеводу сердца.
Это признак формирования рубцового сужения пищевода. Нередким осложнением подобного РЭ говорит о внепищеводных проявлениях резестентные к терапии аритмии сердца, которые связаны с раздражением прилежащего рядом к пищеводу сердца.
Лечение
Мы выполняем, данные операции лапароскопически, формируя симметричную чернильницу по методу академика А.Ф. Черноусова который являет основоположником антирефлюксных операций в нашей стране, и имеет наибольший опыт повторных операций в мире, но нам приходится оперировать пациентов и из традиционного лапаротомного доступа. Как правило это повторные антирефлюксные операции после неудачно сделанных так называемых «фундопликаций» в других лечебных учреждениях.
Заброс желчи в желудок / Лечение и симптомы в клинике профессора Горбакова в Москве (Красногорск, Истра, Митино, Строгино)
Желчь в желудке (дуоденогастральный рефлюкс)
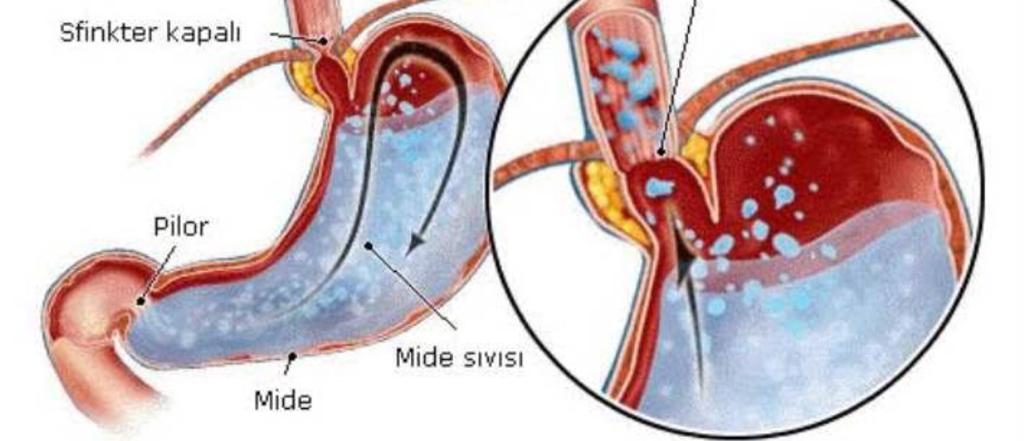
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка. В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Симптомы
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
Диагностика
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта. Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков. Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения.В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ. Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
- холицестэктомия;
- резекция желудка;
- ваготомия;
- гатроэнтеростомия;
- энтеростомия.
Симптомы заброса желчи в желудок
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:
- ощущение тяжести во время и после еды;
- жёлтый налёт на языке;
- тошнота и рвота с примесью желчи;
- изжога, отрыжка;
- вздутие живота;
- поносы и запоры;
- жгучая боль в чётко локализованной области живота;
- снижение массы тела.
Для выявления, либо исключения, а также лечения заброса желчи в желудок при необходимости, следует обратиться к врачу-гастроэнтерологу.
Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
- Метод фиброгастродуоденоскопии позволяет определить зияние пилорического сфинктера, отёки слизистой оболочки и наличие желчи из кишечника, воспаления слизистой желудка, двенадцатиперстной кишки;
- Для выявления возврата бариевой взвеси в желудок из двенадцатиперстной кишки пользуются методом рентгеноскопии.
- Метод pH-метрии. Процесс длится в течение суток и позволяет отследить изменения уровня pH среды пищеварительного тракта.
- Билиметрия. Соскоб языка на факт присутствия желчных кислот.
- УЗИ органов брюшной полости
- Наиболее точный метод – фиброоптическая спектрофотометрия, позволяющая вычислить спектр абсорбции билирубина.
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.
Специалисты подходят к лечению этой патологии комплексно.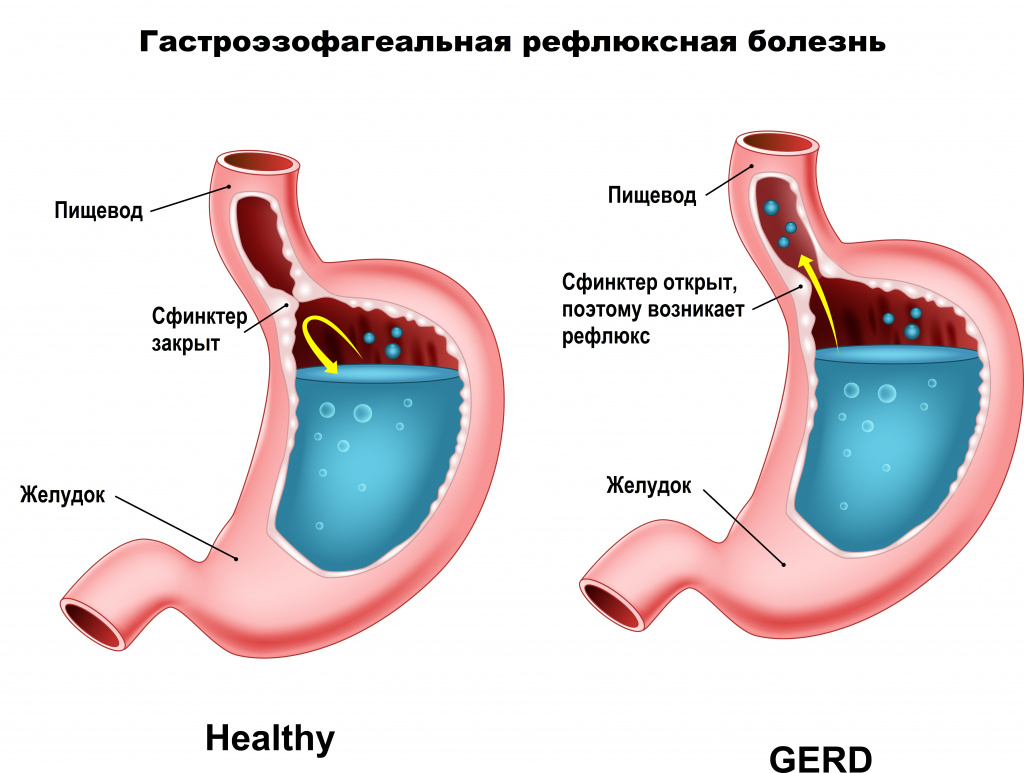 Оно включает в себя медикаментозное лечение рефлюкса, стоимость которого варьирует в зависимости от выбранных медикаментов, и диетотерапию, а также обязательную коррекцию образа жизни.
Оно включает в себя медикаментозное лечение рефлюкса, стоимость которого варьирует в зависимости от выбранных медикаментов, и диетотерапию, а также обязательную коррекцию образа жизни.
Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
- Антацидов, нивелирующих негативные воздействия кислот.
- Антагонистов рецепторов дофамина, повышающих тонус привратника.
- Спазмолитиков.
- Сорбентов. Эта группа препаратов адсорбирует кислоты желчи.
- Цитопротекторов, защищающих от повреждения слизистую оболочку, к которым относятся препараты урсодезоксихолевой кислоты. Они преображают кислоты, которые содержит поступающее в желудок содержимое двенадцатиперстной кишки, в водорастворимую форму, снижая их негативное воздействие.
- Антагонистов 5-НТ4 рецепторов серотонина. Они стимулируют перистальтику в двенадцатиперстной кишке.
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
- придерживаться частого и дробного приема пищи небольшими порциями;
- отказаться от горячих и холодных блюд и напитков, меда, каш на молоке, сахара;
- исключить из рациона крутые куриные, мясные и рыбные бульоны, жирные сорта мяса и рыбы, соления и маринады, копчености и колбасы, изделия из сдобного теста, неизмельченные фрукты и овощи, шоколад, консервы.
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
Гастрит / Заболевания / Клиника ЭКСПЕРТ
Гастрит — это заболевание, характеризующееся воспалением, раздражением или эрозией внутренних стенок желудка. Оно может возникнуть внезапно (острая форма) или постепенно (хроническая форма).
Оно может возникнуть внезапно (острая форма) или постепенно (хроническая форма).
Каковы причины возникновения гастрита?
Гастрит может быть вызван раздражением стенок желудка из-за чрезмерного употребления алкоголя, частой рвоты, стресса или вследствии использования некоторых лекарств, таких как аспирин и других противовоспалительных средств.
Гастрит может появиться и в следующих случаях:
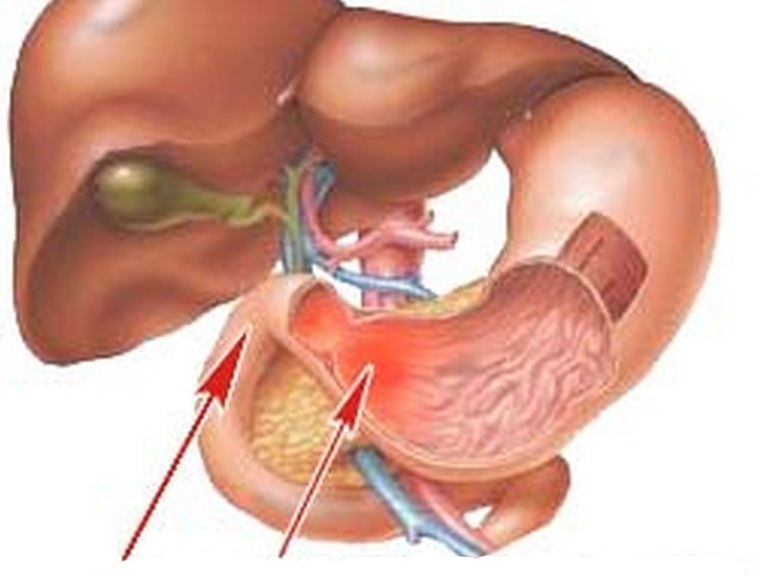
- При инфекции Helicobacter pylori (H. pylori). Это бактерии, которые живут на слизистой оболочке желудка. Отсутствие лечения этой инфекции может привести к язве, а в отдельных случаях и к раку желудка.
- При злокачественной анемии. У больных злокачественной анемией имеются антитела к некоторым клеткам слизистой оболочки желудка и к внутреннему фактору связывания витамина В12, в результате чего нарушается всасывание этого важного витамина.
- При желчном рефлюксе. Это заброс желчи в желудок из двенадцатиперстной кишки, куда она попадает по желчным протокам, соединяющим печень и желчный пузырь.
.jpg)
- При инфекциях, вызванных различными бактериями и вирусами.
Если гастрит не лечить — это может привести к серьезным осложнениям, включая развитие рака желудка.
Каковы симптомы гастрита?
Симптомы гастрита очень индивидуальны, а у многих людей они вообще не проявляются. Однако, наиболее распространенные симптомы включают в себя:
- тошноту или периодические расстройства желудка
- метеоризм
- боли в животе
- рвоту
- несварения
- чувство жжения или дискомфорта в желудке между приемами пищи или по ночам
- икоту
- потерю аппетита
- рвоту с кровью или содержащую включения, напоминающие кофейную гущу
- черный, дегтеобразный стул
Как же диагностировать гастрит?
Чтобы выявить гастрит, врач должен рассмотреть личную медицинскую историю пациента, учесть семейную наследственность, провести тщательное обследование. Чаще всего гастроэнтерологи назначают одно или несколько из следующих обследований:
- Эндоскопия (фиброгастродуоденоскопия).
 Эндоскоп — это тонкая трубка с крошечной камерой. Он вводится в желудок через рот, чтобы посмотреть на слизистую оболочку желудка. Врач таким образом проверит наличие воспаления и может выполнить биопсию, процедуру, в которой берется крошечный образец ткани стенок желудка. Затем образец отправляется в лабораторию для дальнейшего анализа.
Эндоскоп — это тонкая трубка с крошечной камерой. Он вводится в желудок через рот, чтобы посмотреть на слизистую оболочку желудка. Врач таким образом проверит наличие воспаления и может выполнить биопсию, процедуру, в которой берется крошечный образец ткани стенок желудка. Затем образец отправляется в лабораторию для дальнейшего анализа. - Анализ крови. Врач может назначить различные анализы крови. Например, проверит красные кровяные тельца, чтобы определить, имеете ли место анемия, при которой наблюдается нехватка красных кровяных телец. Благодаря анализам крови доктор также может выявить наличие инфекции Helicobacter Pylori или злокачественную анемию.
- Анализ кала на скрытую кровь. Этот тест выявляет наличие крови в стуле, которая является признаком гастрита.
Как лечить гастрит?
Лечение гастрита обычно включает в себя:
- диету, исключающую чрезмерно горячую, соленую и острую пищу
- антациды и другие препараты для снижения желудочной кислотности.
 Желудочная кислота приводит к дальнейшему раздражению воспаленной области
Желудочная кислота приводит к дальнейшему раздражению воспаленной области - при гастрите, вызванном инфекцией Helicobacter pylori, врач назначает различные антибиотики и лекарства, снижающие кислотность (используемые при изжоге)
- если гастрит вызван злокачественной анемией, назначаются инъекции витамина В12
После устранения основной причины, гастрит обычно также исчезает. Следует также проконсультироваться с врачом гастроэнтерологом прежде, чем прекратить прием лекарств или сменить лекарство по своему усмотрению.
Каков прогноз на исцеление при гастрите?
В большинстве случаев улучшение наступает сразу же, как только началось лечение.
ПРОФИЛАКТИКА РЕФЛЮКСНОЙ БОЛЕЗНИ ПОСЛЕ ОПЕРАЦИЙ НА ОРГАНАХ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА | Мартынов
1. Котив Б.Н., Прядко А.С., Луфт А.В. и др. Комбинированное хирургическое лечение пептических стриктур пищевода у пациентов с гастроэзофагеальной рефлюксной болезнью // Хирургия. 2012. № 1. С. 29–33.
2012. № 1. С. 29–33.
2. Оноприев В.И., Уваров И.В. Гастрэкгомия с концепетлевой еюногастропластикой при раке желудка // Хирургия. 2004. № 9. С. 32–36.
3. Оноприев В.И., Мануйлов А.М. Не пора ли устранить противоречие? // Тезисы докладов VIII Всероссийского съезда хирургов. Краснодар, 1995. С. 201–203.
4. Давыдов М.И., Тер-Ованесов И.С. Современная стратегия хирургического лечения рака желудка // Вести Рос. акад. мед. наук. 2002. № 1. С. 25–29.
5. Гибадулин Н.В., Гибадулина И.О. Реконструкция пищеводно-кишечных анастомозов по Ру как метод хирургической коррекции постгастрорезекционных и постгастрэктомических синдромов // Хирургия. 2011. № 11. С. 32–36.
6. World Cancer Report. 2008. 530 р.
World Cancer Report. 2008. 530 р.
7. Жерлов Г.К. Функциональные результаты операции формирования «искусственного желудка» после гастрэктомии и субтотальной резекции желудка // Вестник хирургии. 2001. Т. 160, № 4. С. 22–26.
8. Тажибаев М.К. Оперативно-техническая профилактика постгастрэктомического рефлюкс-эзофагита: дис. … канд. мед. наук. Бишкек, 2009. 113 с.
9. Зиновьев Д.Ю., Сергеев И.В. Непосредственные результаты после гастрэктомии // Труды научно-практ. конф. Пенза, 2003. Т. 1 (секция 2). С. 19–23.
10. Кавайкин А.Г., Чичеватов Д.А., Горшенев А.Н. Прогноз и профилактика несостоятельности анастомозов при эзо-фагопластике // Хирургия. 2009. № 11. С. 31–33.
11. Wei H.B., Wei B., Zheng Z.H. et al. Comparative study on three types of digestiv reconstruction after total gastrectomy // Za Zhi. 2006. V. 4, № 9. P. 301–304.
Wei H.B., Wei B., Zheng Z.H. et al. Comparative study on three types of digestiv reconstruction after total gastrectomy // Za Zhi. 2006. V. 4, № 9. P. 301–304.
12. Birendra K., Ming-Min C., Min Yan et al. Gastric cancer surgery: Billroth I or Billroth II for distal gastrectomy? // BMC Cancer. 2009. № 9. Р. 28–56.
13. Меджидов Р.Т., Абдуллаева А.З., Мамседова Э.П. Выбор метода реконструкции билиарного тракта при высоких стриктурах и «свежих» травмах желчных протоков // Анналы хирургии. 2013. № 1. С. 26–30.
14. Katai H. The outcame of surgical treatment for gastric carci-noma in the tlderly // Japan J. of Clinical Oncology. 1998. № 28. P. 112–116.
15. Aujeaky R., Neoral C., Koranda P. Restoration of digestive passage after total gastrectomy // Rozhl. Chir. 1998. V. 1, № 77. P. 42–44.
Restoration of digestive passage after total gastrectomy // Rozhl. Chir. 1998. V. 1, № 77. P. 42–44.
16. Marco B., Gianotti L., Gentilini O. et al. Early postoperative enteral nutrition improves gut oxygenation and reduces costs compared with total parenteral nutrition // Crit. Care Med. 2001. V. 29. P. 242–248.
17. McCutcheon A.D. A fresh approach to the pathogenesis of pancreatitis // Gut. 1968. V. 9, № 3. P. 296–310.
18. Moniaux N., Chakraborty S., Yalniz M., Gonzalez J. Early diagnosis of pancreatic cancer: neutrophil gelatinase-associated lipocalin as a marker of pancreatic intraepithelial neoplasia // Br. J. Cancer. 2008. V. 98 (9). P. 1540–1547.
19. Mutignani M., Tringali A. , Shah S.G. et al. Combined endo-scopic stent insertion in malignant biliary and duodenal ob-struction // Endoscopy. 2007. V. 39 (5). P. 440–447.
, Shah S.G. et al. Combined endo-scopic stent insertion in malignant biliary and duodenal ob-struction // Endoscopy. 2007. V. 39 (5). P. 440–447.
20. Алентьев С.А., Котив Б.Н., Ивануса С.Я., Молчанов А.А. и др. Эндобилиарное стентирование с лапароскопической ассистенцией – гибридные технологии в сложной клинической ситуации // Вестник хирургии. 2014. № 2. С. 33–37.
21. Al-Taan O.S. Stephenson J.A., Briggs C., Pollard C. Laparo-scopic pancreatic surgery: a review of present results and fu-ture prospects // HPB (Oxford). 2010. V. 12 (4). P. 239–243.
22. Alexakis N., Neoptolemos J.P., Neoptolemos J.P. Surgery for pancreatic cancer // Update Gastroenterology. Madrid. 2003. Р. 63–78.
23. Bilimoria K.Y., Bentrem D.J., Lillemoe K.D., Talamonti M.S., Ko C.Y. Assessment of Pancreatic Cancer Care in the United States Based on Formally Developed Quality Indicators // J. Natl. Cancer Inst. 2009. V. 101 (12). P. 848–859.
Bilimoria K.Y., Bentrem D.J., Lillemoe K.D., Talamonti M.S., Ko C.Y. Assessment of Pancreatic Cancer Care in the United States Based on Formally Developed Quality Indicators // J. Natl. Cancer Inst. 2009. V. 101 (12). P. 848–859.
24. Li J., Wientjes M.G. Pancreatic Cancer: Pathobiology, Treatment Options,and Drug Delivery // AAPS J. 2010. V. 12 (2). P. 223–232.
25. Nordback I., Sand J., Andren-Sandberg A. Criteria for alco-holic pancreatitis. Result of an international workshop in tampere Finland // Pancreatology. 2007. V. 7. P. 100–104.
26. Hoya Y., Mitsumori N., Yanaga K. The advantages and dis-advantages of a Roux-en-Y reconstruction after a distal gastrectomy for gastric cancer // Surg. Today. 2009. № 39 (8). Р. 647–651.
27. Жерлов Г.К. Клинико-эндоскопические и морфологические критерии оценки функции пищеводных анастомозов // Хирургия. 2005. № 7. С. 9–14.
Жерлов Г.К. Клинико-эндоскопические и морфологические критерии оценки функции пищеводных анастомозов // Хирургия. 2005. № 7. С. 9–14.
28. Ачкасов Е.Е., Пугаев А.В., Харин А.Л. Пункционный ме-тод в лечении постнекротических кист поджелудочной железы // Хирургия. 2007. № 8. С. 33–37.
29. Beger H.G. et al. Pancreatic head resection the risk for local and systemic complications in 1315 patiens – a monoinstitutionalexperiens // Am. J. Surg. 2008. V. 194. P. S16–S19.
30. Yasuda K. Papillary adenocarcinoma of the stomach // Gastric Cancer. 2000. V. 3. P. 33–38.
31. Сысолятин А.А. Хронические заболевания поджелудочной железы: учебное пособие. Благовещенск: Амур. гос. мед. академия, 2010. С. 47–52.
С. 47–52.
32. Чибисов Г.И., Бубнов М.М., Ахлебинин В.К., Колосков И.О. Результаты хирургического лечения больных с кишечнымиколостормами // Колопроктология. 2007. № 1. С. 23–27.
33. Шалимов А.А., Саенко В.Ф. Хирургия пищеварительного тракта. Киев: Здоров’я, 1987. 568 с.
34. Кузин М.И., Данилов М.В., Благовидов Д.Ф. Хронический панкреатит. М.: Медицина, 1985. 368 с.
35. Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы: Руководство для врачей. М.: Медицина, 1995. 512 с.
36. Шатверян Г.А. Панкреатодуоденальная резекция в лече-нии рака головки поджелудочной железы и периампуляр-ной зоны: автореф.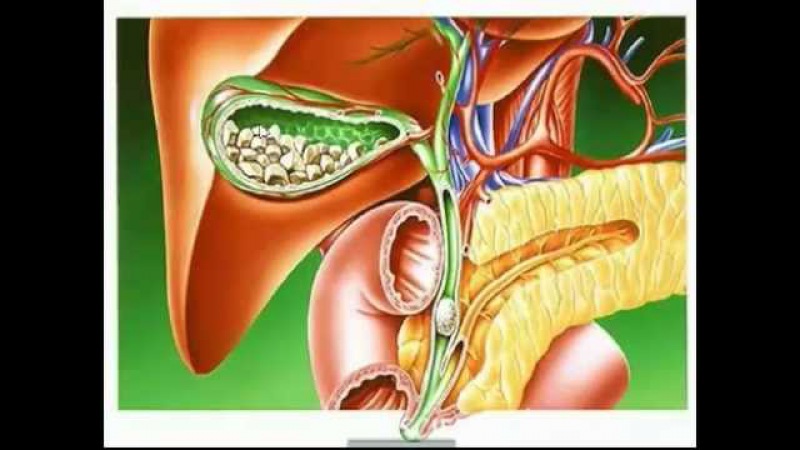 дис. … д-ра мед. наук. М., 2006. 29 с.
дис. … д-ра мед. наук. М., 2006. 29 с.
37. Тимербулатов М.В., Гайнутдинов Ф.М., Ибатулин А.А., Куляпин А.В., Хафизов Р.М., Биганяков Р.Я., Абдулин А.И. Опыт лечения пациентов с энтеростомой // Казанский медицинский журнал. 2011. Т. 92, № 1. С. 124–127.
38. Schneider A., Lohr S., Singer M. The M-ANNHEIM classifi-cation of chronic pancreatitis: introduction of a unifyig clas-sification system based on a review of previous classifications of the disease // Gastroenterol. 2007. № 42. Р. 1–19.
39. Юргелас И.В. Применение дифференцированной анти-микробной и нутритивно-метаболической терапии в комплексном лечении больных острым перфорационным медиастенитом: автореф. дис. … канд. мед. наук. Воронеж, 2009. 28 с.
40. Dantas R.О. Esophageal motility in patients with esophageal caustic injury // Am. J. Gastroenterol. 1996. V. 91, № 6. P. 1157–1161.
Dantas R.О. Esophageal motility in patients with esophageal caustic injury // Am. J. Gastroenterol. 1996. V. 91, № 6. P. 1157–1161.
41. Bengmark S. Modulation by enteral nutrition of the acute phase response and immune functions // Nutr. Hosp. 2003. V. 18, № 1. P. 1–5.
42. Кошель А.П., Мосолков В.Ю. Арефлюкснаяеюностома в хирургии опухолевых стенозов пищевода // Сибирский онкологический журнал. 2009. № 3. С. 33.
43. Луфт В.М., Костюченко А.Л. Клиническое питание в интенсивной медицине. СПб.: Специальная литература, 2002. 176 с.
44. Федоров В.Д. Экстирпация желудка без наложения эзо-фагоэнтероанастомоза при повторных профузных желудочных кровотечениях // Хирургия. 2008. № 3. С. 4–9.
С. 4–9.
45. Бородин Н.А., Зайцев Е.Ю. Энтеральное зондовое питание в лечении больных с несостоятельностью культи двенадцатиперстной кишки // Вопросы питания. 2008. № 5. С.41–44.
46. Заречнова Н.В. Экспериментально-клиническое обоснова-ние комплексного применения раннего энтерального пита-ния и реамберина при панкреатодуоденальной резекции: автореф. дис. … канд. мед. наук. Саранск, 2006. 27 с.
47. Пиксин И.Н. Нутриционная поддержка у больных раком пищевода //Парентеральное и энтеральное питание: Седьмой международный конгресс. М., 2003. С. 73.
48. Buchs N.C., Chilcott M., Poletti P.-A., Buhler L.H., Morel Ph. Vascular invasion in pancreatic cancer: imaging modalities, preoperative diagnosis and surgical management // World J. Gastroenterol. 2010. V. 16 (7). P. 818–831.
Gastroenterol. 2010. V. 16 (7). P. 818–831.
49. Мосолков В.Ю. Обоснование и выбор способа нутритив-ной поддержки в периоперационном периоде у больных раком и послеожоговыми стриктурами пищевода: авто-реф. дис. … канд. мед. наук. Томск, 2011. 28 с.
50. Никода В.В., Куприянов К.Ю., Щербакова Г.Н. и др. Раннее энтеральное питание после панкреатодуоденаль-ных резекций // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2007. Т. 17, № 4. С. 73–78.
51. Rasmussen H.H., Holst M., Kondrup J. Measuring nutritional risk in hospitals // Clin. Epidemiol. 2010. № 2. P. 209–216.
Заброс желчи в желудок: симптомы и лечение (Часть 2) | Нетгастриту
Симптомы заброса желчи
Обычно сам заброс желчи не вызывает никакой симптоматики. Говорить об этом процессе можно только когда частые забросы вызывают заболевания ЖКТ.
Говорить об этом процессе можно только когда частые забросы вызывают заболевания ЖКТ.
На этой стадии больной может чувствовать:
- кислую отрыжку;
- изжогу;
- тошноту;
- чувство горечи во рту;
- боли и тяжесть в эпигастрии;
- метеоризм;
- жар и потливость после еды.
Часто забрасываемая в желудок желчь повреждает его слизистую, что приводит к возникновению гастрита. Органы перестают функционировать согласованно, что проявляется метеоризмом и нарушениями стула.
Диагностика
Гастроэнтеролог ставит диагноз на основании сбора анамнеза и последующих инструментальных и лабораторных обследований. Доктор может назначить:
- ФГДС с забором содержимого на биопсию;
- в некоторых случаях назначается суточная pH-метрия с биохимическим анализом желудочного сока;
- УЗИ;
- контрастную рентгенографию с барием.
Лечение желчного рефлюкса
Вылечить рефлюкс не просто хотя бы потому, что он не является болезнью как таковой, а только проявлением какой либо патологии. Медикаментозное лечение проводится в комплексе с терапией первичной болезни.
Медикаментозное лечение проводится в комплексе с терапией первичной болезни.
Задача терапии — нейтрализовать раздражающее действие дуоденального содержимого на слизистые, а также обеспечить адекватное опорожнение органов ЖКТ.
- Для улучшения моторики ЖКТ и ускорения опорожнения желудка применяются селективные прокинетики — Мотилиум, Цизаприд, Метоклопромид.
- Регулируют кислотность желудочного секрета антациды — Маалокс, Фосфалюгель, Гевискон.
- Они уменьшают кислотную активность среды, снижая раздражение желудка.
- Ингибиторы протонной помпы снижают выделение соляной кислоты: Нексиум, Контралок, Рабепразол, Эзомепразол, Лансопразол.
- Гастропротекторы помогут в лечении патоизмененных поверхностей: Вентер, Ульгастран.
- Адсорбенты участвуют в эвакуации желчи: Смекта, Полифепан, Лактофильтрум.
Однако для устранения непосредственно желчного заброса вышеперечисленных медпрепаратов недостаточно. Стандартом лечения патологии считается урсодезоксихолевая кислота — урсофальк.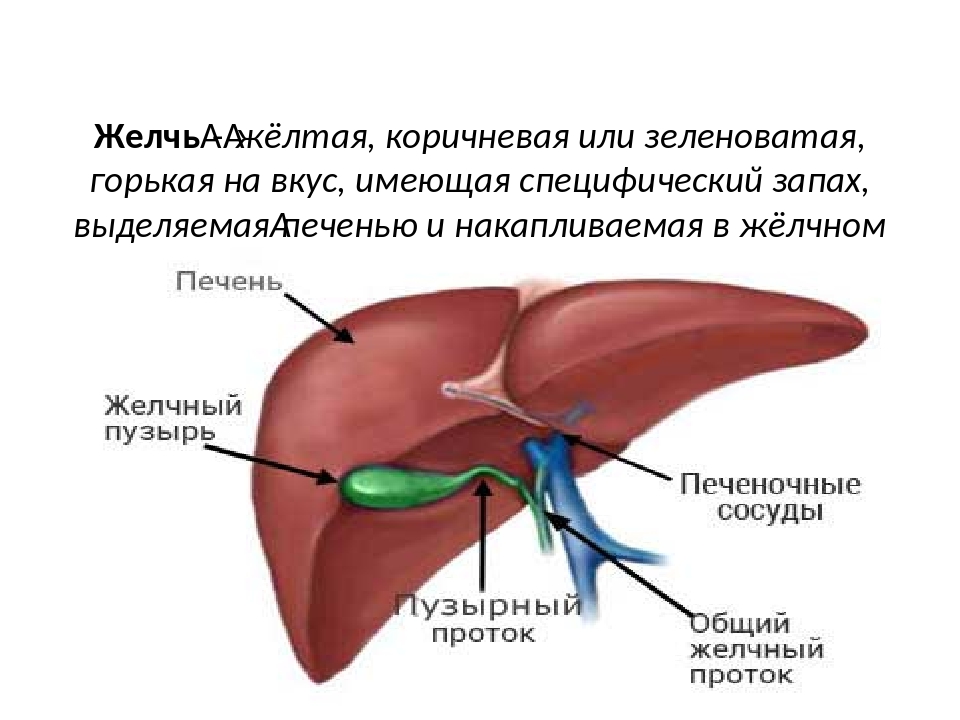
Смысл её применения заключается в том, что медпрепарат может изменять состав желчных кислот с токсичных на нейтральные. То есть, под воздействием активного компонента медпрепарата кислоты в рефлюксате переходят в менее раздражающую водорастворимую форму.
Оптимальной для лекарства при желчном забросе следует считать дозировку пол грамма в сутки ( то есть по четверти грамма в 2 приема). Курс должен продолжаться не меньше двух месяцев.
Кроме этого, для симптоматического лечения заброса желчи применяют спазмолитики, седативные препараты, витамины.
Хирургическое лечение
Чтобы устранить симптомы желчного заброса часто бывает достаточно консервативной медикаментозной терапии. Однако в некоторых случаях справиться с патологией можно только хирургически.
- Лапароскопическое вмешательство — малоинвазивный способ лечения. Это простейшая операция, идеальным образом подходящая для коррекции функции привратника.Более серьезная и обширная операция — лапаротомия.

- Во время её проведения рассекается поверхность брюшной стенки для обеспечения доступа к пораженному участку. У крупной полостной операции есть свои минусы, поэтому часто она применяется только при серьезных патологиях.
!
Для взрослыхДля детейНа ваши вопросы отвечают ведущие врачи медицинских учреждений Челябинска. Всего вопросов 663 показывается по 5 10 15 25 05.01.2012 Здравствуйте. Подскажите, пожалуйста, что делать, как лечиться, как жить? Мне 33 года. Уже почти год меня мучает неспецефический язвенный колит с с ежедневной диареей по 5-8 раз в день и острыми болями в животе. Похудела на 10 кг. Как я только не лечилась, какие только препараты не принемала: буденофальк, салофальк, преднизолон, сульфасалозин, бифиформ и диету соблюдаю (безглютеновую в т. Здравствуйте, Ирина! Ваше заболевание очень серьёзное и оно требует постоянного приёма препаратов (к сожалению), лечение без системы эффекта не даст. Самое главное — добиться ремиссии и наблюдаться и лечиться только у гастроэнтеролога. Здравствуйте, уважаемая Ирина! При отсутствии эффекта от проводимого лечения таблетированными препаратами, существует еще одна альтернатива-хирургическое лечение с удалением пораженной части кишки. Показания к этому лечению определяют совместно врач-гастроэнтеролог и хирург. Выполняются такие операции преимущественно в центральных учреждениях (Москва). Направление может оформить лечащий врач по согласованию с главными специалистами города и области. 26.12.2011 Уважаемый доктор! У меня ангина. Может ли инъекция Бензатин пенициллина (депопенициллина) вызвать понос или колит? У меня проблемы с ЖКТ, дуоденит, СРК, и я не могу пить антибиотики, т. Добрый день! Ангину лечить надо, она сама не пройдет. Профилактику возникновения дисбиоза на фоне антибиотиков можно провести энтеролом, ациполом, бифиформом, линексом. Желательно 2 курса по 2 недели в течение месяца. Здравствуйте, Елена! В/м иньекция вреда вашему организму не принесёт. Принимайте про и пребиотики. 26.12.2011 Здравствуйте, около двух недель беспокоит боль в животе, сопровождается вздутием, урчанием, стул то жидкий, то вообще запор. Посоветуйте, что делать? Наталья Здравствуйте, Наталья! Все-таки назначать лечение лучше и эффективнее, когда знаешь, в чем причина. Поэтому Вас должен посмотреть врач (терапевт, гастроэнтеролог), надо сделать УЗИ органов брюшной полости. Наталья! Вам необходимо принять курс энтеросептиков (альфа-нормикс, интетрикс), после чего, если останутся жалобы пройти обследование (сдать копрограмму, анализ кала на дисбактериоз). Думаю вам необходимо показаться гастроэнтерологу. 25.12.2011 Здравствуйте, уважаемая Ирина Юрьевна! Меня зовут Александр. Я задавал вопрос где-то 27.11.11. по поводу сердцебиения после еды. Вы написали, что надо сдать некоторые анализы: щитовидная железа: ТТГ, Т3, Т4 в норме, сдавал ранее уже 2 раза, ЭКГ и Эхо-КС сердца — единичные экстрасистолы, пролапс МК 1-2 ст., в целом, говорят, здоров. А Рентгеноскопия желудка — относительное удлинение желудка (нижняя граница на 4 см ниже гребня повздошной кости), первичная эвакуация из желудка не нарушена, дуоденоптоз с умеренным замедлением эвакуации из луковицы 12-ПК за счет сужения гориз. Уважаемый Александр! Вам необходима спtциальная диета с определенным ритмом приема прокинетиков, ферментов. Желательна очная консультация врача для разговора на эту тему. 21.12.2011 Здравствуйте! Мне 23 года! Поставили диагноз катаральный гастродуоденит, дуоденогастральный рефлюкс! Протокол эзофагогастродуоденоскопии, описание иследования: Пищевод: проходим свободно. Слизестая пищевода бледно-розовая. Кардия смыкается полностью, переходная линия четкая на 40 см. от резцов.
Желудок: обычных размеров, хорошо расправляется воздухом, в просвете большое количество мутно-желтого содержимого, желчь, слюна, слизь. Перистальтика достаточная, активная, заброс желчи в желудок на высоте перистальтики. Складки хорошо выражены, полностью расправляются. Тонус средний. Слизистая — гиперемирована по высоте и в дистальном отделе. Здравствуйте, Дмитрий! Ключевой момент в Вашем случае — это заброс желчи в желудок. Поэтому надо принимать препараты, препятствующие забросу (ганатон, мотилиум и др.), антациды (фосфолюгель, гевискон), связывающие желчь и препараты, снижающие желудочную секрецию (нексиум, париет, контролок, санпраз и др.). Судя по описанию ФГС, кислотность у Вас не снижена. Для дообследования рекомендую пройти УЗИ брюшной полости (посмотреть состояние желчного пузыря). В качестве диеты Вам подойдет диета № 1 по Певзнеру, она есть в интернете. И все же я считаю, что Вам с результатами УЗИ нужна очная консультация врача. Здравствуйте, Дмитрий! У вас гастрит на фоне заброса желчи в желудок, а это происходит за счёт повышенного давления в 12-п кишке, на фоне избыточного бактериального роста в тонком кишечнике. Вам необходимо провести курс энтеросептиков, в сочетании с антацидами, принять курс антисекреторных препаратов и ферментов. 21.12.2011 Здравствуйте, мне 47 лет. Год назад начался гастрит, который был спровоцирован приемом аспирина. Проходила обследование. ФГДС, УЗИ, анализы. Обнаружилась точечная геморрагия, гиперемия. Назначили омез, денол. Посл первого курса наступило улучшение. Летом практически не болела. Осенью началось опять. Начала принимать омез. Потом прошла консультацию, где мне рекомендовали лансопразол. Сказали, что более сильный препарат. После одной таблетки у меня начался зуд, боли в суставах. Обратилась к другому врачу, который рекомендовал омез и денол. Но теперь на омез и денол реакция пошла похожая. Боли в суставах, еще более сильное жжение языка, покраснение лица плюс сонливость. Здравствуйте, уважаемая Елена! Те симптомы, которые Вы описываете, могут быть побочными явлениями принимаемых Вами препаратов. Поэтому, если «желудочная» симптоматика прошла, рекомендую сделать перерыв в лечении, сосредоточиться на диете. Кроме того, в случае появления жалоб со стороны желудка, надо заново обследоваться (ФГС), а затем принимать какие-либо препараты. Варианты есть, это группа пантопразола. Здравствуйте, Елена! Вам необходимо поменять антисекреторный препарат. Перейти на приём париета в дозе 20 мг — 2 раза в день на срок 10-14 дней (так как у него другой способ выведения из организма), если будет хорошая переносимость — добавить де-нол на 2 недели. 19.12.2011 Добрый день! Мне 29 лет, прошла полное УЗИ внутренностей, сделала гастроскопию, врачи ничего не выявили, сказали, что все в норме, но меня мучает тошнота уже очень долгое время. Добрый день, Светлана! Причин для возникновения тошноты может быть много. Среди «гастроэнтерологических», учитывая «норму» при описании УЗИ и ФГС, это заброс желчи в желудок. Если это так, то поможет прием жидкости утром натощак (минеральная вода без газа или обычная вода, кисломолочный напиток и др.), прокинетики (мотилиум, ганатон) перед едой. Тошнота может быть проявлением повышения внутричерепного или артериального давления. Поэтому надо обратиться к неврологу и дообследоваться по этой части. Еще одна причина — неврозы, признаки которых может у Вас также выявить невролог. Здесь бывает нужна помощь психотерапевта. Здравствуйте, Светлана! Вам необходимо провести обследование для исключения дисбактериоза кишечника (сдать копрограмму и анализ кала на дисбактериоз). 19. Здравствуйте. Делают ли в Челябинске кологидротерапию? Павел Здравствуйте, Павел! Если Вы имеете в виду гидроколонотерапию, то могу порекомендовать медицинский центр «Лотос», где эта методика представлена в самом современном варианте. О показаниях и противопоказаниях необходимо проконсультироваться с врачом. Гидроколонотерапию проводят в городской грязелечебнице. 13.12.2011 Здравствуйте, подскажите, пожалуйста, какие есть рекомендации при деформации дна желчного пузыря? Заранее спасибо. Ольга Уважаемая Ольга! Надо более подробное описание размеров, содержимого желчного пузыря, состояние его стенки, наличия камней, а также описание печени, поджелудочной железы. Кроме того, рекомендую провести УЗИ желчного пузыря стоя и лежа, и может быть, другим врачом. Здравствуйте, Ольга. При деформации желчного пузыря необходимо регулярное питание, нежелательно — голодание с целью снижения веса, это может привести к образованию камней в ж/п. 11.12.2011 Здравствуйте. Мне 40 лет. Мучают боли в желудке, изжога, горечь во рту. Результат эзофагогастродуоденоскопии: Пищевод свободно проходим. Слизистая ровная, блестящая, в нижнегрудном отделе рыхлая. Зона эпителиальногоо перехода неравномерно расширена до ПОД, тонус кардии снижен. Желудок натощак с небольшим кол-вом прозрачного секрета. Слизистая розовая в антральном отверстии с мелкоочаговой гиперемией, рыхлая. Складки и перистальтика не изменены, привратник смыкается не полностью. 12-п. к. в норме. Пассаж желчи в кишку не определяется. Результаты УЗИ: Печень в норме, желчный пузырь изогнут в области шейки, стенки не утолщены, в просвете небольшое кол-во гиперэхогенной взвеси (хлопья желчи). Поджелудочная железа 22х9х19, контуры неровные, четкие, структура неоднородная, повышенной эхогенности. Уважаемая Екатерина! Тримедат и микразим вместе принимать можно, именно так, как Вам назначили. Метеоризм должен пройти на фоне курса назначенной терапии. Если в течение месяца эффекта не будет, надо повторно показаться врачу и откоррегировать назначения. Здравствуйте, Екатерина! От синдрома метеоризма вам не поможет ни один из этих препаратов, для этого необходимо принять курс энтеросептиков с последующим восстановленим микрофлоры кишечника(и тогда вам не нужно будет принимать тримедат, а микразим будете принимать только при обильной пище. 11.12.2011 Здравствуйте! У меня периодические боли в правом боку и в области солнечного сплетения, отрыжка воздухом, вздутие живота, иногда тошнит. До того как положили в больницу была диарея сильная, кал с примесью крови и слизью. Сейчас выписали, боли остались периодические, бурление в животе, когда-что нибудь съем. Мне далали УЗИ брюшной полости, в заключении написали: выпот в брюшной полости. Что это означает? Проходила колоноскопию с биопсией. Колоноскопия: Просвет восходящей ободочной кишки в виде приплюснутого треугольника, складки высокие, морщинистые, слизистая розовая, тусклая, имеются мелкие эрозии до 0,2-0,3 см с гиперемией слизистой вокруг. В куполе слепой кишки слизистая розовая, имеется множество плоских эрозий до 0,2-0,3 см с гиперемией слизистой вокруг. Картина по типу «ткани, поеденной молью». Баугиниевая заслонка имеет губовидную форму, сомкнута. Выполнена биопсия. Заключение биопсии: Морфологическая картина хронического колита с признаками атрофии умеренной степени активности. Уважаемая Регина! Судя по представленным данным, у Вас не исключается хроническое воспалительное заболевание кишечника. Это более серьезно, чем синдром раздраженной кишки. Для окончательного диагноза и рекомендаций необходима очная консультация. Здравствуйте, Регина! У вас проявления неспецифического язвенного колита, который требует серьёзного лечения (не по интернету), и лечение необходимо проводить у гастроэнтеролога. Вам необходим приём препаратов 5 АСК, энтеросептиков, пробиотиков. Одной диетой это заболевание не вылечить! 10.12.2011 Здравствуйте. В 2006 г. — рост 171, вес 50, в 2009 г. — 173-50,2, сейчас — 175-52. Проходил этим летом ФГДС. В заключении был выраженный дуоденит, поверхностный рефлюкс-гастрит, недостаточность привратника, ДЖВП. Терапевт сказал, что все из-за избытка желчи. Уважаемый Алексей! Вас надо дообследовать для исключения патологии тонкой кишки. Для этого выполняется биопсия нисходящего отдела 12-перстной кишки или энтероскопия (это делается в нашем городе) и еще ряд специальных тестов. Надо разобраться с причиной повышения билирубина, для этого также есть определенный перечень обследований. Все это может назначить врач-гастроэнтеролог. Пока идет диагностический процесс, советую попринимать ферменты (креон, мезим-форте) с едой пре- и пробиотики (энтерол, линекс, аципол), вместо церукала и мотилиума — тримедат по такой же схеме. Здравствуйте, Алексей! У Вас ведущий синдром избыточного бактериального роста в кишечнике, за счёт этого — повышение давления в 12-п кишке, и вследствие этого происходит постоянный заброс желчи в желудок. 09.12.2011 Добрый день! У мамы (69 лет) экспресс-тест слизистой антрального отдела желудка на H.pylori положительный, кислотность pH=7.0 (пониженная). Я много прочитала о лечении этой бактерии, но все препараты — антибиотики, направленные на понижение уровня кислотности, а у мамы и так с этим проблемы. Скажите, пожалуйста, какое лечение поможет победить эту бактерию? Спасибо. Людмила Уважаемая Людмила! Существует стандартный курс антихеликобактерной терапии. Это курсовое лечение с небольшой продолжительностью. Никакого значительного влияния на кислотность оно не окажет. Лечение может назначить и проконтролировать любой врач. Здравствуйте, Людмила! Во-первых, не надо бояться короткого курса антисекреторных препаратов — 8-10 дней, за это время ничего страшного с желудком не случится. 2 а/б препарата действительно нужны для излечения от бактерий, но это недлительный курс (7-10 дней). У вашей мамы, я уверена, есть проявления вздутия в кишечнике, и приём антибактериальных препаратов поможет справиться и с этой проблемой. 07.12.2011 Здравствуйте! Мне 33 года. Уже 10 месяцев меня мучают ужасные боли в животе и диарея по 5-7 раз в день. Я не могу пройти колоноскопию, а под наркозом это не делается, мне сообщили врачи, что даже платно. Подскажите, пожалуйста, как мне быть? Пью дорогущие препараты: буденофальк, салофальк, соблюдаю диету, ничего не помогает. Ирина Здравствуйте, Ирина! Вам необходимо пройти дообследование на глютеновую энтеропатию (сдать анализы на иммуноглобулин А и G к глиадину. Пройти колоноскопию необходимо, под наркозом можно было провести в областной больнице. Вы принимали энтеросептики? (Альфа-нормикс, макмирор, интетрикс). На мой взгляд, вам необходимо провести дополнительно санацию кишечника. Уважаемая Ирина! Обследование кишечника надо сделать обязательно. Рекомендую пройти энтеро-колоноскопию, которая проводится только под наркозом в ГКБ № 8. Надо обратиться в первое хирургическое отделение (зав. отделением Широкоряд Александр Васильевич) с данными проведенных раннее обследований, осмотров специалистов и перечня принимаемых препаратов. 04.12.2011 Здравствуйте, у моего супруга после приема антибиотика метронидазол 500 (7 дней приема) начались частый метеоризм и газообразование, отрыжка и дискомфорт, чаще всего после принятия пищи. Пробовали пить Энтерол (10 дней по 1 кап.) вместе с Линексом (2 кап 3 раза в день — 14 дней), но после отмены препаратов все симптомы повторились. Как быть и какие анализы нужно сдать? Галина Здравствуйте, уважаемая Галина! У Вашего мужа после лечения метронидазолом произошли нарушения в микрофлоре желудочно-кишечного тракта. Единственный доступный метод оценки состояния микрофлоры кишечника — это анализ кала на дисбактериоз, его надо сделать. Кроме того, рекомендую сделать УЗИ брюшной полости и обыкновенную копрограмму. Результаты должен посмотреть врач. Пока идет диагностический процесс, надо соблюдать диету № 4 (есть в интернете), пройти курс 7-10 дней бактисубтила (аципола) в сочетании с бионом, эубикором. С каждым приемом пищи принимать ферменты(например, креон 10.000 ед). Галина! Вашему мужу необходимо сдать копрограмму и ан. кала на дисбактериоз. Если честно, я думаю, что у вашего мужа метеоризм был и раньше, просто он усилился после приёма препарата. Я бы назначила на 5-7 дней интетрикс по 2 к — 2 р, затем бактистатин по 2 к — 2 до 2-3 недель. При обильной пище добавить приём ферментов (креон, микразим). |
Что такое желтая желчь: причины, симптомы и лечение
Желчь — это зеленовато-желтая жидкость, вырабатываемая и выделяемая печенью и хранящаяся в желчном пузыре. Он помогает переваривать пищу и жидкости, расщепляя жиры на жирные кислоты. Затем ваше тело попадает в пищеварительный тракт с этими кислотами. Желчь также помогает организму расщепляться:
Что такое желтый Рефлюкс желчи
Рефлюкс желчи — это инвалидизирующее состояние, которое влияет на работу желудка. Состояние проявляется болью в животе, рвотой желчью и потерей веса.Это происходит из-за свободного движения содержимого двенадцатиперстной кишки в желудок и другие проксимальные компоненты тонкой кишки. Другими словами, желчь возвращается в желудок, а не проходит через тонкий кишечник. Состояние также известно как гастроэзофагеальный рефлюкс.
Ежедневно в кишечник выделяется большое количество желчи. Ваше тело теряет лишь относительно небольшое количество. Это связано с тем, что большая часть кислот всасывается обратно в кровь в подвздошной кишке.
Иногда при рвоте можно заметить зеленовато-желтый материал, который может быть желчью. Если вас рвет желчью более одного раза, возможно, причиной этой проблемы является заболевание. Желтая желчь обычно возникает в результате изменений в организме, вызванных основным заболеванием. В большинстве случаев это не повод для беспокойства, особенно если вас рвет на пустой желудок.
Симптомы рефлюкса желчи
У вас могут быть различные симптомы рефлюкса желчи.Вот несколько из них.
Диарея : это основной симптом желчного рефлюкса. Когда желчные кислоты не всасываются должным образом из подвздошной кишки, они попадают в толстую кишку (толстую кишку). Это раздражает слизистую толстой кишки и стимулирует секрецию соли и воды.
Проблемы с желудком. К ним относятся вздутие живота, спазмы, боли в животе и сильный ветер.
Изжога . Когда вы чувствуете жжение, которое распространяется в сторону горла или рта, это может быть связано с рефлюксом желчи.Это происходит после еды, в положении лежа на спине, после наклонов или подъема тяжестей. Употребление горячих, острых или кислых продуктов и напитков также часто вызывает изжогу.
Регургитация . Это легкий возврат содержимого желудка в пищевод и часто во рту. Это может случиться днем или ночью. Извергнутые продукты или жидкости могут быть кислыми или горькими.
Боль в груди . Боль в груди — менее частый симптом рефлюкса желчи.Но это может быть тревожным признаком механической непроходимости, которая может вызвать рвоту желтой желчью.
Причины желтой желчи в рвоте
Есть несколько причин, по которым вы можете обнаружить желтую желчь в рвоте. Вот некоторые из них:
Диагностика рефлюкса желтой желчи
Исследователи разработали различные методы исследования рефлюкса в желудке и пищеводе. Но до сих пор не существует окончательного диагноза рефлюксной болезни.
Первый и самый простой метод диагностики — определить наличие желчи, а затем измерить ее.При рефлюксе можно использовать биохимический анализ, чтобы определить присутствие желчи в жидкости, которая забросила в пищевод. Желчь не должна попадать в пищевод, и ее наличие является признаком рефлюкса желчи.
Лечение желчного рефлюкса
Простые изменения образа жизни могут помочь вам облегчить и контролировать желчный рефлюкс, в том числе:
- Ешьте небольшими порциями, но часто.
- В положении лежа убедитесь, что ваша голова приподнята на 10–20 см, чтобы еда не попадала обратно в рот из желудка.
- Если у вас избыточный вес, постарайтесь похудеть.
- Избегайте стрессовых ситуаций и постарайтесь максимально расслабиться.
- Ешьте ужин за 2 или 3 часа до сна.
- Избегайте курения и алкоголя, а также по возможности избегайте вдыхания вторичного дыма.
- Всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства.
- Пейте много чистой воды для увлажнения.
Чтобы быть уверенным, всегда обращайтесь за советом и мнением квалифицированного практикующего врача, который может предложить индивидуальные рекомендации по лечению.
Что означает рвота желчью?
Тебя вырвало содержимое желудка, но по-прежнему рвота. Вы убеждены, что рвать уже нечего, но вот вы здесь: сгорбились над унитазом, извергая горькую и пленчатую слизь.
То, что вы испытываете — рвота желчью, — обычно наступает в конце основного сеанса рвоты. И в большинстве случаев беспокоиться не о чем. Это просто результат рвоты натощак.
Густая и липкая с зеленовато-желтым оттенком желчь вырабатывается печенью, затем секретируется и хранится в желчном пузыре. Желчный пузырь высвобождает желчь во время еды, высвобождая ее в двенадцатиперстную кишку — первый и самый маленький сегмент тонкой кишки — для переваривания жира. Желчь также помогает устранить билирубин, продукт жизнедеятельности красных кровяных телец [источник: Merck].
Если в рвоте есть желчь, это потому, что желчь из тонкой кишки попала в желудок. Обычно содержимое желудка проходит через пилорический клапан, кольцеобразную мышцу в желудке, в тонкий кишечник, где смешивается с желчью.Пилорический клапан обычно открывается примерно на одну восьмую дюйма, высвобождает унцию (3,5 миллилитра) содержимого желудка, а затем сжимается, закрывая отверстие между желудком и тонкой кишкой. Однако бывают случаи, когда пилорический клапан не закрывается полностью, позволяя желчи течь вверх по потоку из тонкой кишки в желудок.
Это может произойти во время сильной рвоты, например, когда вы подхватываете желудочный «жук» (известный как гастроэнтерит) или получаете пищевое отравление.Однако иногда рвота желчью является результатом других заболеваний. Например, рефлюкс желчи характеризуется болью в верхней части живота, частой изжогой, кашлем или охриплостью, потерей веса и рвотой зеленовато-желтой желчью. Рефлюкс желчи также может быть побочным эффектом операций на желчном пузыре или желудочно-кишечном тракте или может быть вызван пептической язвой, блокирующей пилорический клапан [источник: Mayo Clinic].
Аллергия на алкоголь или пищевая аллергия также может вызывать рвоту желчью. Из-за непереносимости алкоголя или определенных продуктов организм увеличивает выработку желчи, пытаясь удалить токсин.В случае пищевой аллергии рвота возникает после затруднения дыхания, болей в желудке и таких реакций, как насморк.
В некоторых случаях причиной может быть кишечная непроходимость. Когда кишечник перекручивается, закупорка не позволяет пище проходить, что приводит к сильной боли, запорам и рвоте желчью, которая попадает в желудок. Расстройство циклической рвоты (ССЗ) — еще одна возможность, редкое состояние длительной рвоты, которая может длиться более месяца за раз.По мере того как рвота продолжается, человека, страдающего сердечно-сосудистыми заболеваниями, начинает рвать желчью [источник: New Health Guide].
Если вы начинаете рвать желчью, посоветуйтесь со своим врачом, не сигнализирует ли ваш набор симптомов об относительно безвредном временном состоянии — или о чем-то более серьезном.
Первоначально опубликовано: 7 мая 2015 г.
Что вызывает рвоту желтой желчью и как ее остановить
Наши желудки наполнены кислотой, настолько разъедающей, что, если ее положить на деревянный стол, она проглотит ее.К счастью, однако, наши тела достаточно развиты, чтобы учесть эту потенциальную опасность, создав защитную слизистую оболочку, покрывающую внутреннюю часть желудка. Эта желудочная кислота является лишь одним из компонентов жидкости, необходимой для адекватного переваривания пищи, так как также требуется другая жидкость, вырабатываемая в печени и хранящаяся в желчном пузыре.
Эта жидкость называется желчью, пищеварительной жидкостью, вырабатываемой печенью, которая помогает вам легко переваривать и усваивать жиры. В нормальных условиях желчь остается в желчном пузыре и попадает в тонкий кишечник, как только он чувствует, что жирная пища была съедена.Желудочные соки в желудке обычно задерживаются желудочными сфинктерами, расположенными в нижнем отделе пищевода (нижний сфинктер пищевода) и около входа в тонкий кишечник (пилорический сфинктер). Желчь никогда не обнаруживается в желудке при нормальных обстоятельствах, но если возникнет состояние, которое привело к аномальному открытию пилорического сфинктера, что позволяет пище из тонкой кишки и желудка смешиваться, это может привести к образованию желтой комбинации желудочного сока. , особенно при рвоте.
Причины появления желтой рвоты
Знание причин того, как и почему что-то происходит, — полдела. Излив желтой жидкости в течение длительного периода времени может указывать на серьезную проблему, которую должен немедленно решить врач. Тот факт, что чрезмерная рвота возникает сам по себе, подвергает человека риску обезвоживания и электролитного дисбаланса, что может быть опасным для жизни. Важно понимать, что не всякая рвота опасна, поскольку это обычный рефлекс, который может быть вызван раздражением или даже вирусной инфекцией — это не означает, что можно игнорировать такие симптомы.Ниже приведены различные причины, по которым вас может рвать желтой горькой жидкостью.
Продукты желтого цвета: Возможно, в вашем рационе слишком много продуктов желтого цвета. . Распространенные продукты, которые могут вызвать это, включают кукурузу и морковь. Это не серьезная проблема.
Рефлюкс желчи: Возникает, когда в желудке слишком много желчи, и организм пытается от нее избавиться, что приводит к рвоте желчью. Пептические язвы и хирургические вмешательства на желудке, такие как удаление камней в желчном пузыре, могут быть основными причинами этого заболевания. Типичные симптомы включают дискомфорт в животе, изжогу , тошноту или охриплость голоса. Это состояние требует внимания медицинского работника. Это может привести к тому, что у одного человека каждое утро будет извергаться желтая желчь.
Кишечная закупорка: Как следует из названия, это приводит к закупорке кишечного тракта (обычно вызывается перекрученной кишкой). Это может быть очень опасным заболеванием, если его не лечить немедленно.Состояние заставляет пищу двигаться в противоположном направлении и вызывать рвоту. Чаще всего это врожденный дефект, требующий хирургического вмешательства.
Воспаление дыхательных путей: Инфекции дыхательных путей могут вызывать рвоту желтой желчью и возникают из-за инфекции, вызывающей образование большого количества слизи. В этой слизи содержатся бактерии и другие инфекционные микробы, которые перемещаются по горлу и загрязняют желудок. Эта жидкость постоянно накапливается в пищеварительной системе, вызывая у человека тошноту, пока он не начнет выделять желтую желчь, богатую слизью.При лечении респираторной инфекции — простуды или гриппа — рвота желтой желчью исчезнет.
Неисправность пилорического клапана: Это состояние, часто возникающее у пожилых людей, может привести к выбросу желтой желчи из-за неисправности пилорического сфинктера. Во время нормального пищеварения в тонкий кишечник выделяется желчь, которая способствует расщеплению жиров. Пилорический сфинктер — это отверстие, которое отделяет эту часть тонкой кишки от содержимого желудка. В тех случаях, когда этот сфинктер не закрывается должным образом, желчь может попасть в желудок, объединяясь с желудочной кислотой.Это может привести к таким нарушениям, как изжога, боль и выброс желтой желчи. При подозрении на это заболевание рекомендуется немедленно обратиться к врачу для немедленной консультации.
Как перестать рвать желчью?
О серьезных состояниях всегда должен заботиться высококвалифицированный медицинский специалист. Однако есть некоторые вещи, которые вы можете сделать, чтобы предотвратить развитие некоторых причин рвоты желчью и даже в некоторой степени ее облегчить.Ниже приведены несколько советов, которые вы можете сделать прямо сейчас.
Избегайте курения и питья: Курение сигарет сушит слизистые оболочки и слюну, которые необходимы для смягчения и защиты дыхательного горла, что может привести к рвоте желчью. Употребление алкоголя может раздражать пищевод и расслаблять нижний сфинктер пищевода, создавая идеальную среду для рефлюкса и последующей рвоты желчью. Избыток желчи после чрезмерного употребления алкоголя также является обычным явлением.
Небольшие частые приемы пищи: Это может уменьшить давление на кишечник.Обильный прием пищи может заставить пищеварительную систему усердно работать, чтобы переваривать пищу, и, следовательно, пилорический клапан может нарушиться, что приведет к рефлюксу желчи.
Сидеть прямо после еды: Выждать два-три часа после еды, чтобы лечь, чтобы дать пище время для пищеварения, что способствует лучшему пищеварению.
Ограничение потребления жиров: Ограничение жиров в рационе уменьшит потребность в производстве желчи.
Избегайте проблемной пищи: Некоторые продукты, включая острую пищу и кофеин, могут способствовать возникновению кислотного рефлюкса.
Похудеть: Избыточный вес, наблюдаемый у тучных людей, связан с чрезмерным давлением на желудок и внутренние органы. Похудение поможет уменьшить кислотный рефлюкс в этом отношении, а в некоторых случаях даже вылечит его.
Желтый док: Трава, известная своими лечебными свойствами. Он идеально подходит для борьбы с желчью и другими расстройствами пищеварения за счет снижения кислотности желудочного сока.
Что есть после того, как вырвало желтой желчью?
Изъятие желтой желчи вызывает обезвоживание, на самом деле, это обычная черта рвоты в целом.Поэтому рекомендуется избегать обезвоживания, даже если вы чувствуете, что не можете удерживать что-либо в желудке. Вы можете сделать это, делая небольшие глотки воды. Замена потерянных электролитов также имеет жизненно важное значение, и употребление чего-нибудь сладкого, например фруктового сока, может помочь вернуть сахар в организм. Точно так же употребление соленых крекеров может помочь вернуть уровень натрия в норму. Употребление имбиря в виде соды или чая также может помочь облегчить симптомы тошноты и рвоты.
Хотя причина желтой рвоты может быть сложной, симптом рвоты часто лечится таким же образом. В незначительных случаях это обычно означает просто заменить то, что было потеряно: воду и электролиты. Но в более тяжелых случаях лучше сразу обратиться к врачу.
Связано: Слизь в горле, причины, симптомы и природные домашние средства
Рвота желчью | Неотложная помощь FastMed
Если ваша рвота имеет желтый или зеленый оттенок, скорее всего, у вас рвота желчью.Желчь — это жидкость, вырабатываемая печенью, которая помогает пищеварению. Обычно он присутствует в рвоте; однако он срыгивает в небольших количествах, которые легко могут остаться незамеченными. В зависимости от вашего предыдущего приема пищи и истории болезни существует множество факторов, которые могут привести к рвоте желчью. Если у вас недавно была рвота желчью, обратитесь в местную службу неотложной помощи FastMed для обследования у медицинского работника.
Причины и лечение рвоты желчью
Причины *
Следующие факторы связаны с рвотой желчью:
- Пищевая аллергия / отравление. Употребление непереносимой для организма пищи вызывает реакцию, вызывающую сильную рвоту, содержащую желчь.
- Пьянство. Употребление большого количества алкоголя за короткий промежуток времени может вызвать непереносимость. Организм избавляется от токсинов, вызывая сильную рвоту, которая может содержать желчь.
- Рефлюкс желчи . Переизбыток желчи в желудке может вызвать рвоту. Обычно возникает после операций на желудке.
- Непроходимость кишечника .Непроходимость кишечника препятствует прохождению пищи, вызывая сильную боль в животе, запор и рвоту желчью.
- Рвота натощак. Если у вас рвота без еды в желудке, желчь — единственная жидкость, которая может срыгивать.
Лечение *
Медицинский работник должен провести обследование, чтобы определить основную причину рвоты желчью. После выявления состояния будет назначено соответствующее лечение.В зависимости от причины лечение может включать:
- Повышенная гидратация и расход электролита
- Лекарство
- Хирургия (в крайнем случае)
- Избегание продуктов питания и / или алкоголя, вызывающих непереносимость организма
FastMed — это сеть клиник, в которых работают опытные и преданные своему делу медицинские специалисты. Наши современные объекты открыты семь дней в неделю. Нет необходимости в записи, но вы можете пройти регистрацию онлайн , чтобы время ожидания еще быстрее.
Как остановить рвоту желчью после питья
Просыпаться после ночной пьянки с тошнотворным похмельем, которое приводит к рвоте желчью, может быть чрезвычайно неприятным ощущением. Чрезмерное употребление алкоголя обезвоживает желудок , что приводит к рефлюксу пищеварительной жидкости, который обычно называют рефлюксом желчи. В этой статье обсуждаются симптомы похмелья с выделением желчи, рассматриваются причины, стоящие за этим, практические советы о том, что делать при рвоте желчью, связанные с этим опасности и когда следует обращаться за медицинской помощью.
Как похмелье вызывает рвоту пищеварительной жидкостью?
Из многих негативных эффектов со стороны желудочно-кишечного тракта, которые возникают после слишком большого количества напитков, рвота желчью по утрам, несомненно, является одной из самых неприятных вещей. Если вас тошнит после похмелья, то естественно интересоваться, что такое желчь. Сюда входят пищеварительные жидкости, которые возвращаются в желудок, вверх по пищеводу и в рот.
Согласно исследованию Университета штата Колорадо, акт похмелья, вызванный желтой желчью, является результатом серии событий, которые происходят во время эпизода похмелья.
Основной причиной тошноты после питья является раздражение или воспаление слизистой оболочки желудка, вызванное алкоголем.
В результате желудок вырабатывает избыток жидкости или похмельной желчи, что приводит к боли в желудке, тошноте, рвоте или сухости, что в конечном итоге приводит к рвоте.Признаки и симптомы рвоты желчью после употребления алкоголя
Симптомы похмелья с рвотой и желчью отличаются от тошноты, возникающей из-за пищевого отравления, укачивания, беременности или желудочной инфекции. Желчный рефлюкс отличается от желудочного или кислотного рефлюкса, который включает желудочные кислоты в отличие от пищеварительных жидкостей, производимых в печени.
Ниже приведены некоторые признаки похмельного рефлюкса желчи.
- Зеленовато-желтая жидкость
- Чувство жжения в груди и горле (раздражение пищевода, вызванное пищеварительными жидкостями)
- Кашель
- Боль в верхней части живота (из-за похмелья, рвота желчью вызывает воспаление слизистой оболочки желудка)
Понимание симптомов рефлюкса желчи помогает осознавать серьезность ситуации и при необходимости обращаться за медицинской помощью.Поэтому, если человек испытывает похмелье с выделением желтой желчи, его нельзя игнорировать.
Причины рвоты желчью при похмелье
Рефлюкс желчи
Основной причиной рвоты желчью после употребления алкоголя является сильное обезвоживание и раздражение слизистой оболочки желудка, вызванное алкоголем. Это заставляет пищеварительные жидкости (желчь), вырабатываемые в печени, возвращаться обратно или возвращаться в желудок вместе с пищеводом и в рот, вызывая рвоту.
Натощак при вейзалгии, особенно после ночи отсутствия надлежащей диеты, также может вызвать рвоту пищеварительной жидкостью, поскольку в желудке нет другого содержимого, которое могло бы вызвать рвоту.
Холецистит и поражение печени
Холецистит — это заболевание, которое возникает в результате воспаления желчного пузыря — органа, в котором находится пищеварительная жидкость. Те, у кого холецистит и другие проблемы, связанные с печенью, также вырывают пищеварительную жидкость и проявляют симптомы, похожие на тошноту, вызванную похмельем, которую не следует путать друг с другом.
Опасности рвоты желчью при похмелье
Любой вид тошноты является поводом для беспокойства, особенно когда речь идет о повторяющейся рвоте желчью после похмелья. Важно понимать, что рвота пищеварительной жидкости может произойти просто из-за пустого желудка, что не опасно. Однако, когда оно становится чрезмерным и происходит в результате похмелья с рвотой желчью, следует ожидать нескольких опасностей похмелья. Особенно, если это случается довольно часто и длится даже после, когда похмелья нет.
- Головокружение и обмороки
- Кровоточащие язвы желудка
- Сильная изжога
- Нерегулярное сердцебиение
- Психический стресс
Алкоголики также очень склонны к рвоте кровью после употребления алкоголя из-за разрыва вен пищевода, возникающих из-за частой рвоты желчью эпизоды похмелья. Если говорить о крайностях, когда речь идет об этих опасностях, от похмелья вряд ли умрут. Тем не менее, не следует упускать из виду или игнорировать , обычную рвоту желчью при похмелье, , поскольку она может нанести долговременный вред пищеводу и общему здоровью, если ее не лечить или не лечить.
Что делать после рвоты желчью?
Лечение сильного обезвоживания организма, которое происходит после рвоты желчью после употребления алкоголя, должно быть первым делом после эпизода тошноты, вызванной употреблением алкоголя. Это особенно важно, когда это сочетается с диареей после употребления алкоголя на следующий день.
Что пить при рвоте желчью?
Прозрачные жидкости, такие как вода, мягкие фруктовые соки без мякоти и свежие бульоны, лучше всего пить после рвоты.Избегайте цитрусовых напитков и молока, так как они могут плохо сказаться на пищеварительной системе после рвоты с желчью.
Важно принимать жидкости в небольших количествах, которые постепенно увеличиваются, чтобы не вызывать еще большего раздражения желудка.
Если тошнота длится более 24 часов, рекомендуется принять раствор для пероральной регидратации или обратиться за медицинской помощью, о чем мы подробно поговорим позже.Что есть при рвоте желчью?
После похмелья важно соблюдать осторожность с диетой, чтобы быстро восстановиться и восстановить силы.Избегайте трудно перевариваемой пищи. Не забывайте есть медленно, хорошо пережевывая, чтобы помочь ослабленной пищеварительной системе. Также помогает есть не слишком ароматную или ароматную еду комнатной температуры.
Признаки необходимости обращения к врачу при рвоте желчью после употребления алкоголя
Немедленная медицинская помощь должна быть оказана при появлении любого из следующих признаков, особенно после неоднократной рвоты желчью.
- Сильная летаргия
- Скованность в шее
- Кровь с примесью рвоты
- Чрезмерно учащенное дыхание
- Сильная боль в животе
- Обезвоживание и мышечные спазмы
Некоторые люди испытывают воспалительную реакцию из-за чрезмерного употребления алкоголя, которая обычно известна как похмельная лихорадка.Если тошнота сочетается с лихорадкой, болями в мышцах и головными болями, необходима немедленная медицинская помощь. Есть также некоторая связь между головокружением и рвотой желчью, поскольку алкоголь и тошнота могут вызвать симптомы головокружения.
Предотвращение рвоты во время похмелья
В заключение, профилактика всегда лучше лечения, когда речь идет о тошноте и медицинских проблемах, связанных с алкоголем. Проще и здоровее найти способы предотвратить возникновение такой ситуации, чем пытаться найти ответы на вопрос, как остановить рвоту желчью после употребления алкоголя.
Существует мнение, что рвота помогает организму избавиться от негативных последствий алкоголя. Рвота помогает от похмелья? Ответ — нет; это не. К тому времени, когда организм испытывает симптомы «похмелья», алкоголь полностью метаболизируется в организме. Рвота дает лишь временное чувство облегчения и еще больше обезвоживает тело.
Сохранение полного желудка и гидратации тела — это первый шаг к предотвращению тошноты после питья.Это также очень помогает быстрее выздороветь, если кому-то нужно искать, как вылечить желчное похмелье после ночного питья, независимо от каких-либо мер предосторожности. Продолжайте увлажнять организм даже во время употребления алкоголя, чтобы помочь организму управлять уровнем алкоголя в крови.
Лечить алкогольную зависимость сложно, но вполне возможно. Обратитесь за помощью в реабилитацию от злоупотребления алкоголем и начните новую трезвую жизнь уже сегодня.
Автор
Д-р Грегори Охифун
Медицинский обозреватель
Д-р.Охифун — увлеченный врач с более чем пятилетним опытом работы терапевтом. Его страсть к медицинскому образованию привела к его путешествию в области медицинских писаний. Он имеет богатый опыт написания статей для больниц и медицинских центров, организаций здравоохранения, платформ телемедицины, оздоровительных организаций, публикаций по медицинскому туризму, веб-сайтов, посвященных зависимостям, и веб-сайтов, посвященных питанию и нутрицевтикам.
Он также является медицинским координатором и автором материалов для Gerocare Solutions, в которой он также добровольно выступает в качестве советника / консультанта по вопросам здоровья для пожилых людей.
Доктор Охифун любит путешествовать, медитировать и читать.
Каковы причины рвоты желчью? (с иллюстрациями)
Существует ряд причин, по которым у человека может быть рвота желчью, но некоторые из наиболее распространенных включают отсутствие чего-либо еще для очистки после многократных эпизодов рвоты, кишечные непроходимости и заболевание печени, известное как рефлюкс желчи . В некоторых случаях рвота также может быть признаком повреждения печени, обычно в результате чрезмерного употребления наркотиков или алкоголя.Люди, страдающие синдромом циклической рвоты, состоянием, которое вызывает спорадическую рвоту без предупреждения, также могут испытывать приступы желчи, поскольку их желудки пытаются компенсировать нарушение. Случаи изрыгивания желчью обычно считаются серьезными с медицинской точки зрения и почти всегда являются признаком более серьезной проблемы. Любой, кто сталкивается с этой проблемой, особенно если она повторяется, обычно должен обратиться за советом к квалифицированному поставщику медицинских услуг как для краткосрочного лечения проблемы, так и для предотвращения дальнейшего ущерба в будущем.
Основы желчи
Желчь — это пищеварительная жидкость, вырабатываемая в печени и удерживаемая в желчном пузыре для расщепления жира во время пищеварения.При изгнании он может быть желтым или зеленым, что позволяет легко идентифицировать его при рвоте; он часто имеет консистенцию густой слизи и имеет очень горький вкус. Основная функция желчи с биологической точки зрения — нейтрализовать кислоту желудка и облегчить переваривание пищи организмом, и обычно она выводится из печени в желудок на довольно постоянной основе. В дополнение к расщеплению жиров, желчь также играет важную роль, когда дело доходит до выведения билирубина из организма, побочного продукта распада красных кровяных телец.
У здоровых людей обычно есть внутренние механизмы, регулирующие количество желчи, попадающей в их желудок, обычно в зависимости от количества потребляемой пищи или их специфических пищеварительных потребностей.Когда эти механизмы не работают, желчь может иногда попадать в желудок в чрезмерных количествах или смешиваться с рвотой, когда человек болен. Это не нормальная реакция на рвоту и обычно является признаком более серьезной проблемы.
Последствия пустого желудка
Одно исключение из вопроса «серьезности» может возникнуть в случае чрезмерной рвоты, обычно в ответ на сильный желудочный вирус или другое временное раздражение.Рвота желчью из-за пустого желудка из-за нескольких недавних эпизодов рвоты часто является результатом защитного механизма организма. Это не значит, что множественные эпизоды рвоты не должны вызывать беспокойства. Человек, страдающий тошнотой и рвотой, должен быть хорошо гидратирован, и, возможно, потребуется проконсультироваться с врачом, если рвота не исчезнет, поскольку продолжительный контакт с желчью может повредить пищевод.
Кишечная непроходимость
Если у человека есть непроходимость тонкого кишечника, это также может вызвать изгнание желчи.Желчь естественным образом смешивается с содержимым желудка, но при наличии препятствия желчь может быть вытеснена с помощью рвоты. Некоторые причины непроходимости тонкого кишечника — спайки, камни в желчном пузыре и воспалительные заболевания кишечника.
Рефлюкс желчи
Рефлюкс желчи, заболевание, похожее на кислотный рефлюкс, также может быть виноват.Однако в этом состоянии желудок выбрасывает желчь по пищеводу вместо кислоты. Когда в желудке слишком много желчи, организм естественным образом хочет избавиться от нее и может ответить рвотой. Рефлюкс желчи может быть вызван пептической язвой или операциями на желудке, например удалением желчных камней. Большинство операций на желудке могут вызвать накопление излишка желчи во время фазы заживления, но этот симптом часто является признаком того, что все идет не совсем правильно.
Употребление наркотиков и алкоголя
Наркотики и алкоголь также могут вызывать эту проблему.Если алкоголь употребляется в больших количествах и в течение длительного периода времени, слизистая оболочка желудка начинает раздражаться, и когда это происходит, желудок может случайно изгнать желчь с рвотой. Некоторые лекарства, такие как морфин и дигиталис, также могут вызывать срабатывание триггера хеморецептора мозга, что и вызывает позывы к рвоте. Если это произойдет, часто будет выводиться желчь, особенно если она уже присутствует в больших количествах.
Синдром циклической рвоты
Люди, страдающие относительно редким заболеванием, известным как синдром циклической рвоты (ССС), также могут испытывать приступы желчи в рвоте.Это состояние характеризуется случайными, часто сильными приступами рвоты, которые случаются без видимой причины, то есть у людей, которые в остальном здоровы. Приступы могут длиться от одного до 10 дней, и пациенты обычно наблюдают эпизоды рвоты более одного раза в месяц. Постоянство и интенсивность этого состояния вызывает раздражение желудка, в результате чего вырабатывается больше желчи. Затем желчь выбрасывается вверх, чтобы желудок мог избавиться от излишков.
Лечение
Обычно довольно легко определить желчь в рвоте, и любой, кто замечает эту проблему постоянно — более одного раза подряд — обычно должен пройти медицинское обследование, чтобы исключить возможные серьезные заболевания.Правильная функция печени и выработка желчи являются важными составляющими общего состояния здоровья. Даже кратковременная рвота желчью может указывать на наличие более серьезной проблемы, и в большинстве случаев, чем раньше она будет решена, тем лучше будет результат.
Изъятие желчью: причины, лечение и профилактика
Желчь — это пищеварительная жидкость желтовато-зеленого цвета, содержащая воду, жиры, билирубин и соль.Желчь является важным компонентом организма, который помогает переваривать жир и выводить токсины из организма.
Печень осуществляет процесс желчи, а желчный пузырь хранит его. Когда вы потребляете жировые элементы, желчный пузырь выделяет желчь для обработки жира, который проходит через двенадцатиперстную кишку — трубку, хранящуюся в верхнем отделе тонкой кишки.
Когда пища и желчь смешиваются в двенадцатиперстной кишке, пилорический сфинктер, мышца в форме клапана, соединяющая тонкий кишечник и желудок, передает пищу в пищеварительную систему.Клапан слегка приоткрывается, чтобы позволить пище войти, и пропускает только полностью переваренную пищу, ограничивая прохождение частично переваренной пищи.
Однако есть несколько причин, по которым у человека рвота желчью. Вот четыре основных причины этого:
- Рефлюкс желчи
Рефлюкс желчи происходит, когда желчь возвращается в желудок. Когда сбор желчи в желудке превышает свой предел, пищеварительная система пытается заблокировать попадание в систему; таким образом, желчь пытается выйти изо рта, в результате чего вы извергаете желчную рвоту.
В некоторых случаях, когда желудочная кислота и желчь смешиваются, а мышцы пилорического сфинктера становятся слабыми или работают ненормально, желчь попадает в пищевод, трубку, которая позволяет передавать пищу в желудок из горла после того, как вы пережевываете еда.
Причины рефлюкса желчи:
- Плохой образ жизни: Чрезмерное употребление алкоголя и курение сигарет могут привести к рефлюксу желчи.
- Пептические язвы: Воспаление происходит на слизистой оболочке желудка и верхней части тонкой кишки, в результате чего желудочная кислота смешивается с желчью и попадает обратно в пищевод, вызывая рвоту желчью.
- Осложнения после операции: Удаление желчного пузыря и операция на желудке, включающая операцию по снижению веса, могут быть одним из факторов, ответственных за рефлюкс желчи.
Симптомы:
Желчный рефлюкс часто путают с желудочным кислотным рефлюксом из-за сходных симптомов, и он может возникать одновременно. Симптомы желчного рефлюкса включают рвоту, зеленовато-желтоватую желчь, смешанную со рвотой, хроническую боль в верхней части живота, диарею, чувство жжения в сердце, груди и горле, кислый вкус во рту, потерю аппетита, кашель, тошноту и, вслед за этим, головную боль.
Лечение:
Лечение рефлюкса желчи включает такие лекарства, как сукральфат, урсодезоксихолевая кислота или секвестранты желчных кислот. Если лекарство не подействует, специалист может предложить диверсионную или антирефлюксную операцию.
В хирургической хирургии хирург создает внешнюю трубку для сбора желчи, соединяющую тонкий кишечник и желудок. В то время как в хирургии против рефлюкса (также называемой фундопликацией Ниссена) хирург воссоздает односторонний клапан вокруг нижнего конца пищевода.
Профилактика:
- Отказ от употребления табака: Курение сигарет или употребление любых табачных изделий увеличивает кислотность желудка и разрушает липкий слой, защищающий пищевод.
- Ограничьте употребление жирных блюд: Для обработки и переваривания жирной пищи требуется много времени. Таким образом, желчному пузырю требуется много времени для обработки жира, и это замедляет функцию желудка по очищению от пищи.
- Избегайте употребления продуктов, выделяющих кислоту: Еда и напитки, которых следует избегать — газированные напитки, газированные напитки, кофеин, соки цитрусовых, помидоры, острая пища, уксус, шоколад.
- Ограничьте или избегайте употребления алкоголя: Алкоголь может вызвать воспаление вокруг пищевода и нарушить работу печени и желчного пузыря.
- Ешьте 5–6 маленьких порций вместо больших: Большие порции требуют много времени для обработки, и желудок может легко переваривать небольшое количество пищи. Таким образом, у него меньше шансов на избыточное производство желчи в желудке.
- Избегайте слишком большого стресса: Стресс вызывает ощущение пустоты в животе, и когда вы принимаете пищу в стрессовых условиях, вам нужно большое давление, чтобы переварить пищу, потому что мышцы желудка сжимаются.Практика глубокого дыхания, медитации, легких упражнений и йоги помогает успокоить нервную систему.
- Не спите и не ложитесь сразу после еды: Перед сном необходимо дать желудку очистить пищу, потому что в плоских условиях для переваривания пищи требуются силы. Кроме того, рекомендуется приподнять изголовье кровати, чтобы предотвратить развитие рефлюкса или кислотных симптомов.
- Постарайтесь поддерживать массу тела: Избыточный жир в теле оказывает давление на желчный пузырь и кишечник, заставляя их переваривать и переваривать пищу.Кроме того, желудочные кислоты с большой вероятностью будут развиваться, когда в желудке есть избыточные запасы жира.
- Похмелье после тяжелого употребления алкоголя
Утром после сильного употребления алкоголя рвота желчью является одним из распространенных симптомов. Это связано с тем, что чрезмерное употребление алкоголя обезвоживает организм. Кроме того, тепловой эффект алкоголя вызывает воспаление слизистой оболочки желудка, что приводит к кислотному рефлюксу, который вызывает выброс желчи.
Причины рвоты желчью после сильного употребления алкоголя:
- Рефлюкс желчи: Пищеварительная жидкость — желчь меняет свое действие на пищевод, когда организм не получает достаточно воды для гидратации и вызывает рвоту желчью. Это также вызывает употребление алкоголя натощак.
- Болезненность желчного пузыря — холецистит и проблемы с печенью: Желчный пузырь — это орган тела, в котором желчь накапливается после того, как печень вырабатывает ее.Если желчный пузырь и печень воспаляются, желчь теряет контроль и заставляет человека извергать желчь.
Изъятие желчью после похмелья вызывает тошноту, изжогу, кислотность желудочного сока, нерегулярное дыхание и частоту сердечных сокращений, обморок и головокружение. Однако выброс желчи после похмелья — нормальное явление. Если состояние повторяется изо дня в день или чаще, это может вызвать органную недостаточность.
Лечение:
Очень важно лечить обезвоживание и тошноту после рвоты желчью.
- Пейте воду медленно и небольшими порциями. Постепенно увеличивайте потребление по мере того, как пищеварительная система пытается обработать. Регулярно пейте воду.
- Избегайте цитрусовых и молочных продуктов, потому что они могут нанести вред пищеварительной системе.
- Чтобы восстановить силы, необходимо иметь легко перевариваемую пищу, избегать острой, жирной или слишком ароматной пищи. Тщательно пережевывайте пищу и не проглатывайте ее, не пережевав должным образом, так как пищеварительная система ослаблена.
- Отдыхайте как можно больше, чтобы помочь телу развить свои силы.
- Безрецептурное лекарство с наименьшей концентрацией для лечения головных болей и болей в теле.
Немедленно проконсультируйтесь с практикующим врачом, если состояние приводит к лихорадке, хроническим мышечным спазмам, рвоте с кровью, смешанной с грубой рвотой, или падению уровня кислорода. Повторяющееся выбрасывание желчью склонно к рвоте с кровью, потому что оно вызывает повреждение слизистой оболочки пищевода из-за чрезмерной рвоты желчью.Ситуация может ухудшиться, если ее не лечить.
Профилактика:
- Часто пейте воду между употреблением алкоголя.
- Продолжайте есть здоровые перекусы или обеды в перерывах между употреблением алкоголя.
- Не смешивайте жирную и острую пищу при высокой концентрации алкоголя, так как пищеварительной системе может потребоваться дополнительная работа для одновременной обработки пищи и алкоголя.
- Ношение повязки от похмелья может помочь не напиться, поскольку пластырь насыщен множеством витаминов для борьбы с симптомами похмелья в организме.
- Закупорка в кишечнике
Процесс пищеварения должен проходить от клапана к клапану и от одного органа к другому и по-разному распределяться по всему телу. Проще говоря, органы тела работают так же, как и машины. Кишечник помогает обрабатывать пищу и бороться с бактериями в организме, а также контролировать баланс уровня воды в организме.
Закупорка в кишечнике (тонком или толстом) может нарушить весь процесс переваривания пищи и заблокировать путь для переноса пищи, а также вызывает смешивание пищи с жидкостью, желудочными кислотами и вызывает у человека рвоту желчью.В худшем случае в органы тела попадают вредные бактерии, которые могут привести к летальному исходу.
Наряду с рвотой желчью закупорка кишечника также приводит к появлению симптомов невозможности дефекации, что вызывает хроническое вздутие живота, тошноту, потерю аппетита, хронический запор, боль в животе или диарею.
Причины закупорки кишечника:
- Скручивание тонкой или толстой кишки из-за подъема тяжелых предметов или несчастного случая.
- Развитие опухолевых клеток в кишечнике.
- Кишечник поврежден из-за проглатывания острых предметов.
- ВЗК — воспалительные заболевания кишечника также могут быть причиной закупорки кишечника.
- Грыжа может вызвать воспаление кишечника, приводящее к его закупорке.
- Рубец, образовавшийся после операции на органах малого таза, может повлиять на кишечник.
- Дивертикулит — это когда мешочки пищеварительного тракта в толстой кишке болят и деформируются, что блокирует процесс.
- Другие причины: рак толстой кишки, рак яичников, нарушения мышц желудка и т. Д.
Лечение:
Не рекомендуется лечить непроходимость кишечника самостоятельно с помощью лекарств или домашних средств. Для уменьшения воспаления необходимы соответствующие лекарства. Лечение может включать внутривенное введение жидкостей для баланса электролитов в организме, облегчения мочеиспускания и дефекации; катетер может быть временно прикреплен к телу. Если лекарства не улучшают состояние, пациенту может потребоваться операция.
Профилактика:
- Ешьте небольшими порциями 4–6 раз в день и тщательно пережевывайте пищу, прежде чем подтолкнуть горло к пищеводу.
- Употребляйте только тщательно приготовленные блюда.
- Сократите потребление продуктов с высоким содержанием клетчатки.
- Сократите потребление кофеина, газированных напитков и алкоголя, потому что они могут вызвать воспаление кишечника в долгосрочной перспективе.
- Избавьтесь от курения или попробуйте бросить курить.
- Держите тело увлажненным. Выпивайте 7–8 стаканов воды каждый день.
- Включите тренировки в распорядок дня.
- Поговорите со своим врачом, если запор длится более 2–3 дней.
- Болезнь пищевого происхождения
Другое название болезни пищевого происхождения — желудочный грипп или пищевое отравление. Это происходит из-за фальсифицированной пищи, содержащей бактериальные вещества или паразитов. Заболевания пищевого происхождения также возникают, когда пища, которую вы потребляете, не приготовлена тщательно.Для проявления симптомов после контакта с зараженной пищей требуется от 30 минут до 48 часов.
Изъятие желтоватой или зеленоватой желчью с рвотой — один из распространенных симптомов болезней пищевого происхождения. Вирусы, бактерии или паразиты могут жить в пищеварительном тракте и повреждать стенки. Иммунная система организма пытается бороться с чужеродными токсическими веществами, которые попадают в организм, что приводит к мощному обратному механизму прохождения всего содержимого желудка через рот и рвоты.
Симптомы болезней пищевого происхождения включают рвоту желчью с рвотой, диарею, спазмы в животе, слабость, головокружение, обезвоживание, головную боль, тошноту и лихорадку.
Лечение:
Заболевания пищевого происхождения обычно можно лечить дома с помощью безрецептурных лекарств и воды, смешанной с электролитными веществами, для лечения обезвоживания организма.
Включение небольшой порции BRAT (банана, рисового яблочного пюре, тостов) в диету и пробиотики помогает сформировать иммунную систему, достаточную для борьбы с микробами в организме. Кроме того, потребление мятного или имбирного чая помогает согреть желудок, уменьшить тошноту и сохранить гидратированный организм.
При тяжелых заболеваниях пищевого происхождения, когда рвота и диарея не прекращаются в течение 72 часов, повышается температура до 100,4 градусов, хроническая боль в животе настоятельно рекомендуется обратиться к профессиональному медицинскому эксперту. Врачи могут назначить внутривенное введение жидкости, которая помогает гидратировать организм. Отсутствие лечения болезней пищевого происхождения может привести к летальному исходу.
Профилактика:
- Готовьте пищу при безопасной температуре, чтобы не испортить ее.
- Тщательно разморозьте продукты и сразу же приготовьте их.Если размороженный продукт находится под высокой температурой, в нем могут накапливаться бактерии.
- Тщательно готовьте пищу, особенно мясо, и не употребляйте полуфабрикаты.
- Тщательно вымойте посуду в посудомоечных машинах для уничтожения микробов, прежде чем готовить в ней пищу.
- Тщательно вымойте руки перед тем, как брать в руки часть для приготовления и употреблять пищу.

 ч. по рекомендации врача) и в больнице лежала. Ничего не помогает!!! Врачи тоже уже не знают, что со мной делать. Ирина
ч. по рекомендации врача) и в больнице лежала. Ничего не помогает!!! Врачи тоже уже не знают, что со мной делать. Ирина
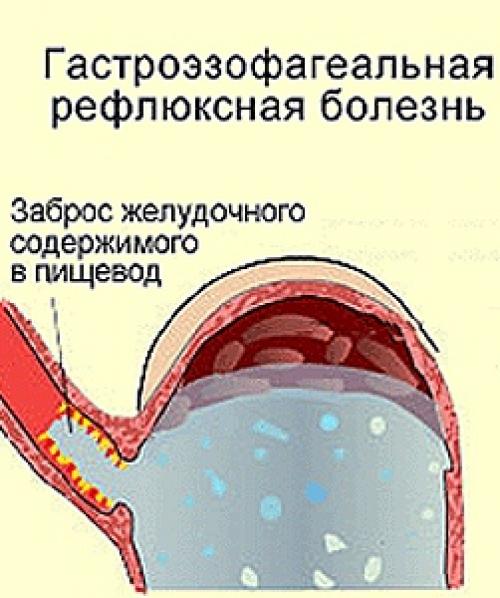 к. от них у меня возникает понос. Врач посоветовал сделать укол депоциллина. Вот я теперь и боюсь. В аннотации к препарату нет побочных данных по псевдомембранозному колиту, а в интернете я такие данные видела.
Помогите, пожалуйста. Инъекция внутримышечная. Елена
к. от них у меня возникает понос. Врач посоветовал сделать укол депоциллина. Вот я теперь и боюсь. В аннотации к препарату нет побочных данных по псевдомембранозному колиту, а в интернете я такие данные видела.
Помогите, пожалуйста. Инъекция внутримышечная. Елена
 На ближайшее время могу посоветовать прием ферментов (мезим-форте, креон) с едой и пробиотиков (линекс, бифиформ, аципол, энтерол). Но затем надо разобраться в причине этой кишечной диспепсии, т.к. это может быть заболевание не только желудочно-кишечного тракта.
На ближайшее время могу посоветовать прием ферментов (мезим-форте, креон) с едой и пробиотиков (линекс, бифиформ, аципол, энтерол). Но затем надо разобраться в причине этой кишечной диспепсии, т.к. это может быть заболевание не только желудочно-кишечного тракта.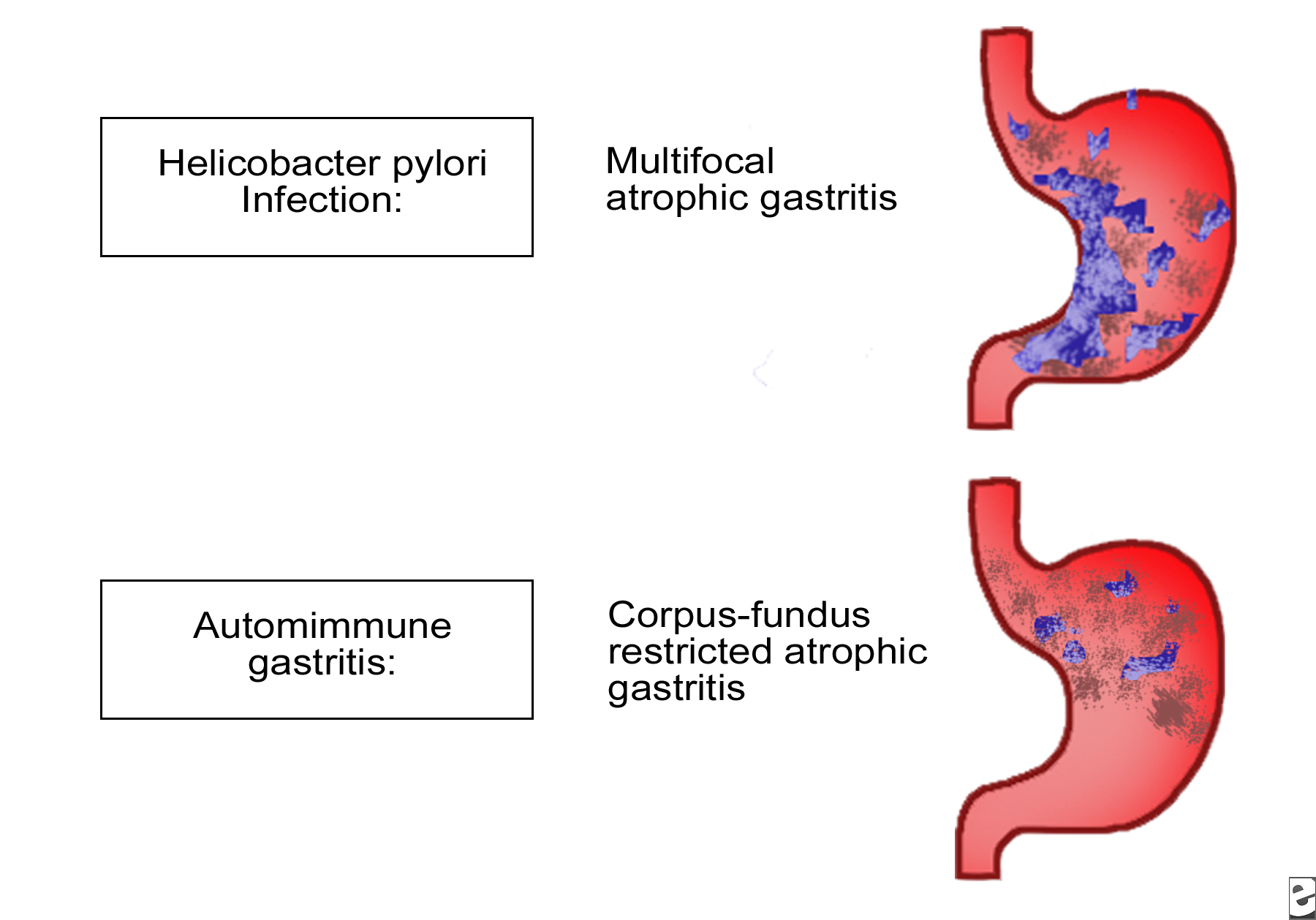 части. Петля 12-ПК не развернута. В чем может быть причина, что делать с этой нейроциркул. дистонией? Александр
части. Петля 12-ПК не развернута. В чем может быть причина, что делать с этой нейроциркул. дистонией? Александр
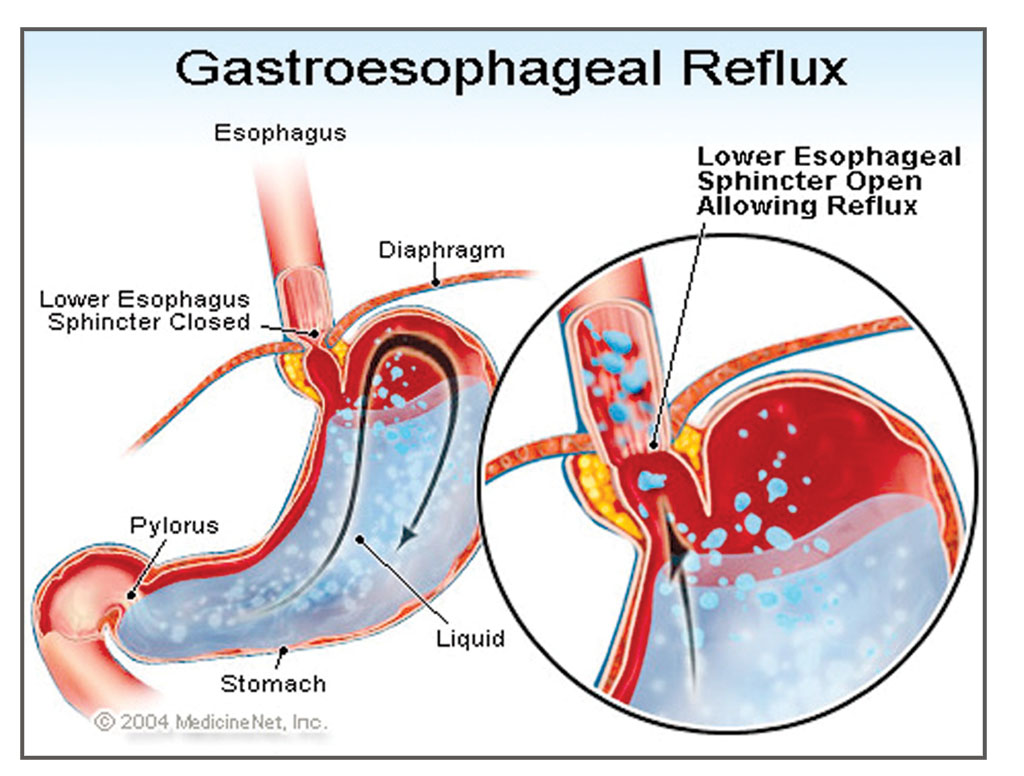
 Хотя до этого хорошо переносила эти препараты. Неужели, под действием лансопразола сформировалась такая реакция? Может повременить и потом начать принимать лекарства? Елена
Хотя до этого хорошо переносила эти препараты. Неужели, под действием лансопразола сформировалась такая реакция? Может повременить и потом начать принимать лекарства? Елена
 Бывает, что после такой тошноты начинаются боли в нижней части живота, что способствует походу в туалет. Что делать, подскажите, пожалуйста! Светлана
Бывает, что после такой тошноты начинаются боли в нижней части живота, что способствует походу в туалет. Что делать, подскажите, пожалуйста! Светлана
 12.2011
12.2011 , после употребления жирной и жареной пищи необходимо пить горячий чай. Для профилактики желче-каменной болезни возможен приём холелитиков (урсофальк, урсосан, урсодекс).
, после употребления жирной и жареной пищи необходимо пить горячий чай. Для профилактики желче-каменной болезни возможен приём холелитиков (урсофальк, урсосан, урсодекс).
 Прописал церукал и сироп шиповника. Я пропил церукал и начал чувствовать, как поправляюсь. Потом решил попить сироп шиповника — стало хуже. Начал чувствовать усталость, появилась раздражительность, начал терять вес. Думал, что надо просто больше пить, но становилось все хуже. В ноябре вздулся живот и иногда болел. Пошел к терапевту. Он выписал анализы, УЗИ иФГДС, сказал пока пить мотилиум и аллохол. От аллохола стало хуже. В биохимии билирубин повышен, на УЗИ почки, печень, поджелудочная, селезенка и желчный пузырь в норме, врач сказал, что просто много желчи и желчный пузырь неправильной формы. Результат ФГДС: пищевод: слизистая в н/з гиперемирована, кардия гипотоничная. Желудок натощак содержит желчь и слюну. Складки расправляются. Слизистая гиперемирована, разрыхлена, без дефектов. Привратник атоничен, зияет. Луковицы 12-п кишки содержат желчь, складки отечные. Слизистая гиперемирована, разрыхлена, множественные лимфоидные фолликулы без дефектов. Постбульбарный отдел: желчь, складки и Б.
Прописал церукал и сироп шиповника. Я пропил церукал и начал чувствовать, как поправляюсь. Потом решил попить сироп шиповника — стало хуже. Начал чувствовать усталость, появилась раздражительность, начал терять вес. Думал, что надо просто больше пить, но становилось все хуже. В ноябре вздулся живот и иногда болел. Пошел к терапевту. Он выписал анализы, УЗИ иФГДС, сказал пока пить мотилиум и аллохол. От аллохола стало хуже. В биохимии билирубин повышен, на УЗИ почки, печень, поджелудочная, селезенка и желчный пузырь в норме, врач сказал, что просто много желчи и желчный пузырь неправильной формы. Результат ФГДС: пищевод: слизистая в н/з гиперемирована, кардия гипотоничная. Желудок натощак содержит желчь и слюну. Складки расправляются. Слизистая гиперемирована, разрыхлена, без дефектов. Привратник атоничен, зияет. Луковицы 12-п кишки содержат желчь, складки отечные. Слизистая гиперемирована, разрыхлена, множественные лимфоидные фолликулы без дефектов. Постбульбарный отдел: желчь, складки и Б. Д.С. отечные, слизистая гиперемирована, разрыхлена. Заключение: выраженные дуоденит, бульбит; поверхностные: рефлюкс-гастрит, рефлюкс-эзофагит, симптомы патологии ГБС с ДЖВП. Врач, который проводил обследование, сказал, что у меня воспаление, и что его надо лечить антибиотиками. Меня отправили к другому терапевту, которая убеждала, что все из-за питания. Я пытался ей доказать, что питаюсь, как рекомендуют: много раз, маленькими порциями, не ем жирного, сладкого и т.д., но она мне прописала строгую диету, париет и бифидумабактерин. Сейчас пью мотилак (4 р в день по 2 т.) и супрадин (2 т. 2 раза в день). Такая ситуация у меня давно. Все говорят, что я здоров, т.к. выгляжу здоровым. Стул обычно нормальный (раньше был просто желтый). Не понос, но и не твердый. Только частый. Живот болит очень редко и очень слабо. Просто чувство дискомфорта. На теле видны сосуды, волосы выпадают, кожа на руках шелушится и краснеет, как будто без варежек хожу, зубы портятся быстро. Если есть советы, какие лекарства можно принимать по результатам ФГДС, буду очень признателен их услышать.
Д.С. отечные, слизистая гиперемирована, разрыхлена. Заключение: выраженные дуоденит, бульбит; поверхностные: рефлюкс-гастрит, рефлюкс-эзофагит, симптомы патологии ГБС с ДЖВП. Врач, который проводил обследование, сказал, что у меня воспаление, и что его надо лечить антибиотиками. Меня отправили к другому терапевту, которая убеждала, что все из-за питания. Я пытался ей доказать, что питаюсь, как рекомендуют: много раз, маленькими порциями, не ем жирного, сладкого и т.д., но она мне прописала строгую диету, париет и бифидумабактерин. Сейчас пью мотилак (4 р в день по 2 т.) и супрадин (2 т. 2 раза в день). Такая ситуация у меня давно. Все говорят, что я здоров, т.к. выгляжу здоровым. Стул обычно нормальный (раньше был просто желтый). Не понос, но и не твердый. Только частый. Живот болит очень редко и очень слабо. Просто чувство дискомфорта. На теле видны сосуды, волосы выпадают, кожа на руках шелушится и краснеет, как будто без варежек хожу, зубы портятся быстро. Если есть советы, какие лекарства можно принимать по результатам ФГДС, буду очень признателен их услышать. Насколько я понимаю, шиповник и аллохол – средства, которые стимулируют желчевыделение. И в моей ситуации они только усугубили положение. Заранее благодарен за любую помощь. Алексей
Насколько я понимаю, шиповник и аллохол – средства, которые стимулируют желчевыделение. И в моей ситуации они только усугубили положение. Заранее благодарен за любую помощь. Алексей
 Вам необходимо принять курс энтеросептиков (альфа-нормикс, интетрикс) в сочетании с антацидами (маалокс, фосфолюгель) с последующим восстановлением кишечной флоры.
Вам необходимо принять курс энтеросептиков (альфа-нормикс, интетрикс) в сочетании с антацидами (маалокс, фосфолюгель) с последующим восстановлением кишечной флоры.