почему в России хотят ограничить использование вейпов?: Общество: Россия: Lenta.ru
Ежедневно на улицах можно увидеть людей, выдыхающих облака пара с помощью специальных устройств, которые получили название вейпов, или электронных сигарет. Процесс их курения, или «парения», получил название вейпинг (от английского vaping — парение). Они бывают разного дизайна и размера — в виде коробочек с трубкой-насадкой или длинных цилиндров. Изобретение понравилось людям. В результате появился новый вид курильщиков, которые вместо обычных сигарет курят электронные и считают их безопасной альтернативой. Более того, как это ни парадоксально, часто на вейпы переходят люди, которые с их помощью надеются бросить курить. «Лента.ру» собрала самое интересное о такой сравнительно новой разновидности старого доброго дымопускания, как вейпинг.
Эта сфера сейчас активно привлекает внимание законодателей. Например, в конце июля 2022 года президент России Владимир Путин подписал закон, запрещающий продажу несовершеннолетним и использование в общественных местах электронных сигарет, вейпов, кальянов и другой никотиносодержащей продукции. Таким образом, на них теперь распространяется действие запретительных мер, которые действуют в рамках антитабачного закона.
Таким образом, на них теперь распространяется действие запретительных мер, которые действуют в рамках антитабачного закона.
Ранее депутаты Государственной Думы подготовили законопроект, предлагающий полный запрет продажи вейп-устройств и жидкого никотина в России. Авторы инициативы считают, что эта продукция становится «своего рода «лазейкой» в мир никотиновой зависимости», особенно для молодых людей, которых привлекает «модный дизайн электронных гаджетов».
Одной из последних стала инициатива о требовании наносить на вейпы информацию о вреде их использования. Как сообщил замглавы комитета Государственной Думы по охране здоровья Сергей Леонов, разработкой такого законопроекта занимается ЛДПР. Маркировка будет содержать предупреждения о вреде и «устрашающие картинки» на упаковке. Данное предложение уже одобрили в Минздраве.
Что такое вейп
Принцип действия этих устройств один — все они нагревают жидкость для электронных сигарет с различными ароматическими свойствами.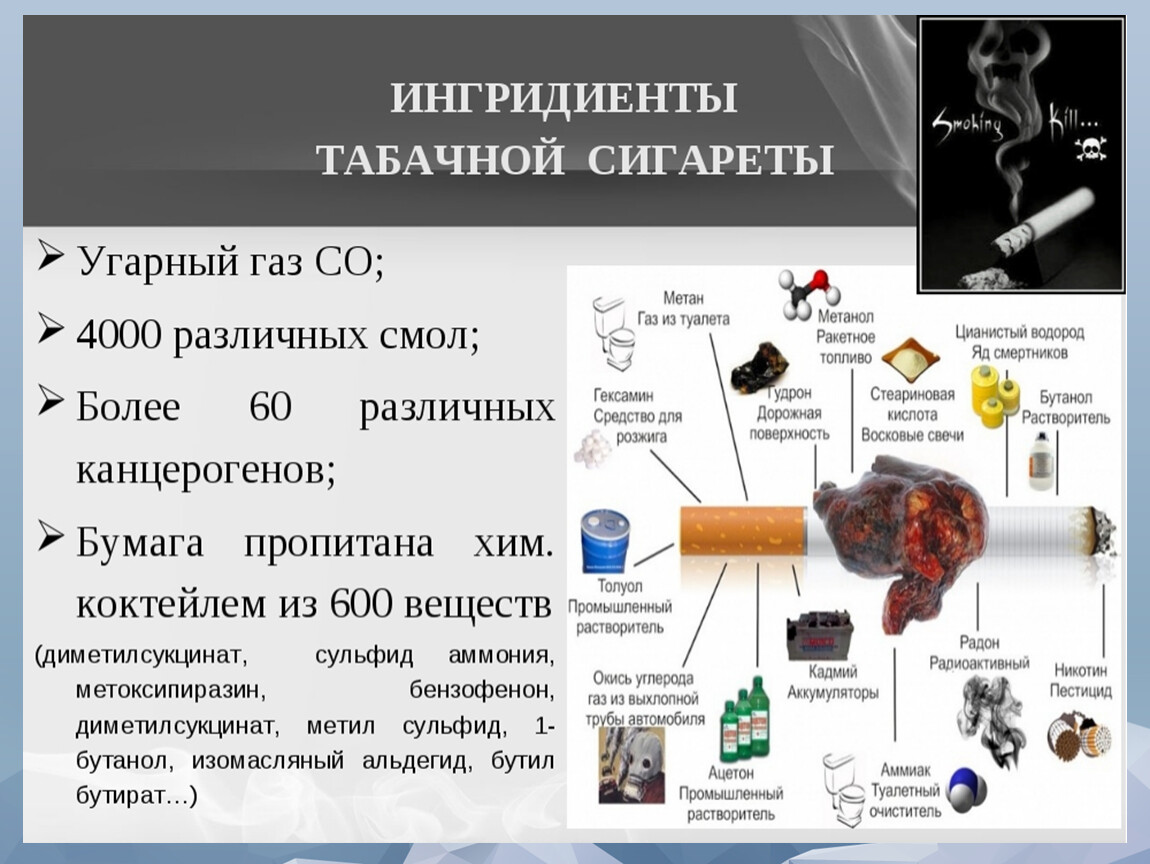 Последние бывают множества разновидностей: вишня, кофе, лимон, мармелад, банановый мусс, клубника со сливками или, например, печенье с лимоном и ванильным кремом. Состоят такие наполнители из глицерина, пропиленгликоля и ароматических добавок. Некоторые содержат никотин, некоторые — нет. То есть принципом действия вейп напоминает ингалятор: внутри устройства нагревается и закипает жидкость для электронных сигарет, в результате чего образуется пар для вдыхания.
Последние бывают множества разновидностей: вишня, кофе, лимон, мармелад, банановый мусс, клубника со сливками или, например, печенье с лимоном и ванильным кремом. Состоят такие наполнители из глицерина, пропиленгликоля и ароматических добавок. Некоторые содержат никотин, некоторые — нет. То есть принципом действия вейп напоминает ингалятор: внутри устройства нагревается и закипает жидкость для электронных сигарет, в результате чего образуется пар для вдыхания.
Фото: Unsplash
Чем вредны вейпы
• Опасность соединений, которые образуются при нагревании пропиленгликоля и глицерина.
В составе любых жидкостей для электронных сигарет присутствуют потенциально опасные для здоровья вещества, которые вместе с паром попадают в легкие. Прежде всего это соединения, которые образуются при нагревании пропиленгликоля и глицерина: формальдегид, ацетальдегид, акролеин и глиоксаль. Первый из них — канцероген, второй — потенциальный канцероген. Акролеин раздражает дыхательные пути, а глиоксаль обладает мутагенными свойствами. Хотя в испарениях электронных устройств этих веществ меньше, чем в табачном дыме, однако многие ученые полагают, что все равно достаточно, чтобы нанести вред организму.
Хотя в испарениях электронных устройств этих веществ меньше, чем в табачном дыме, однако многие ученые полагают, что все равно достаточно, чтобы нанести вред организму.
В рамках исследования, результаты которого были опубликованы в 2020 году в журнале Американской кардиологической ассоциации, ученые изучали влияние пара с никотином и без него, а также табачного дыма в сравнении с обычным воздухом. Ни у одной из подопытных крыс, подвергшихся воздействию воздуха без примесей, не появился респираторный дистресс и иные заболевания. При этом 14 из 18 животных, дышавших паром с примесями, начали испытывать затруднения при дыхании, у них выявили хрипы и снижение активности, одна крыса умерла.
Материалы по теме:
• Опасность загустителей и болезнь EVALI.
Еще одну опасность представляют содержащиеся в жидкостях для электронных сигарет загустители. Их добавляют для удобства заполнения устройств для вейпинга. Летом 2019 года в США произошла вспышка болезни, напоминающей тяжелую пневмонию. Пострадавших было свыше 2,5 тысячи человек, 68 из которых скончались. Все эти люди пользовались электронными сигаретами.
Пострадавших было свыше 2,5 тысячи человек, 68 из которых скончались. Все эти люди пользовались электронными сигаретами.
Новую болезнь назвали EVALI (e-cigarette, or vaping, product use-associated lung injury — повреждение легких, связанное с употреблением электронных сигарет). Как установили врачи, большинство пострадавших предпочитало жидкости для электронных сигарет, в состав которых входил загуститель на основе витамина Е — витамин Е-ацетат. Но не исключено, что это не единственная добавка, способная спровоцировать EVALI, поскольку в легких некоторых пациентов ее не нашли.
• «Попкорновая болезнь».
Содержащийся в жидкостях для электронных сигарет ароматизатор диацетил вызывает тяжелое заболевание, которое получило название «попкорновая болезнь». Оно проявляется в виде воспаления, образования рубцов, сужения бронхиол (крошечных дыхательных путей в легких). Диацетил безопасен, если употреблять его вместе с едой, но может вызывать болезни легких, если регулярно его вдыхать.
Это заболевание получило свое название после того, как было обнаружено у сотрудников компании-производителя воздушной кукурузы, поскольку похожие по составу вещества добавляют в попкорн. Рабочие, которые трудятся на его производстве, регулярно вдыхают диацетил, в результате чего часто страдают от болезней легких. А поскольку некоторые «электронные» курильщики вдыхают не меньше диацетила, чем фабричные рабочие, они тоже находятся в группе риска.
Фото: Shutterstock
Электронные устройства или традиционные сигареты: что опаснее
В журнале Американской кардиологической ассоциации в 2019 году была опубликована работа ученых, доказывающая, что негативные последствия от использования вейпов сопоставимы с последствиями курения традиционных сигарет. В эксперименте исследователей участвовали более 400 человек в возрасте 21–45 лет, у которых взяли для изучения образцы клеток артерий. Результаты у любителей обычных и электронных сигарет оказались одинаковыми — повреждения кровеносных сосудов, низкий уровень кислорода в клетках и повышенная жесткость сосудистой стенки.
При этом Роспотребнадзор предупреждает, что использование электронных устройств не является альтернативой курению традиционных сигарет и может вызвать рак, заболевания легких и сердца, а также не исключает никотиновую зависимость. Ведомство указало, кому вообще не стоит курить электронные сигареты любых видов:
• беременным женщинам;
• аллергикам;
• лицам в возрасте до 18 лет;
• некурящим.
Вейпы без никотина: бывают ли безвредные электронные сигареты
Для начала стоит сказать, что, как отмечает Всемирная организация здравоохранения (ВОЗ), курение электронных устройств недостаточно исследовано в отношении безопасности. Точно так же, по данным ВОЗ, нельзя говорить об эффективности вейпов в качестве средства лечения никотиновой зависимости.
При этом производители вейпов нередко утверждают, что они являются безопасной альтернативой традиционному курению. К сожалению, исследования говорят об обратном, даже если речь идет о вейпах без никотина. Виной тому состав жидкостей для электронных сигарет, о чем уже говорилось выше.
Может ли вейп взорваться во рту
Взрывы вейпов во время их использования по назначению — не редкость. Об очередном инциденте сообщалось 27 июня 2022 года — электронное устройство взорвалось рядом с лицом 13-летнего жителя Московской области. Ребенка экстренно госпитализировали. Несколькими неделями ранее аналогичный случай произошел в Екатеринбурге.
Иногда курение электронных сигарет имеет более трагические последствия. Так, в 2018 году в США пострадавший при взрыве вейпа скончался — осколки устройства повредили его мозг.
Фото: Vaporesso / Unsplash
Как рассказал в беседе с «Лентой.ру» сооснователь сети Vape.ru Кирилл Катаев, взрывы вейпов во время курения объясняются нарушением работы аккумуляторов. По его словам, подобные проблемы встречаются не только у электронных сигарет, но у любых устройств, в которых установлены литий-ионные батареи.
Специалист отметил, что подавляющее большинство компонентов электронных сигарет, в том числе и одноразовых, производятся и собираются в Китае, после чего бесконтрольно ввозятся на территорию России. Он добавил, что контролю, порой излишнему, подвергается лишь деятельность предпринимателей, которые ведут бизнес легально.
Он добавил, что контролю, порой излишнему, подвергается лишь деятельность предпринимателей, которые ведут бизнес легально.
Из-за того что в России уничтожили вейп-производство, все ушло в Китай. У нас было свое, но потом — бац, запрет
Кирилл Катаевсооснователь сети Vape.ru
Он добавил, что, если бы производство вейпов было налажено в России, был бы лучше контроль за комплектующими, что положительно сказалось бы на качестве устройств.
Можно ли с помощью вейпа бросить курить
Как говорится в обзоре из 61 исследования, бросить курить при помощи вейпов с содержащими никотин жидкостями для электронных сигарет может оказаться несколько проще, нежели другими способами. Для успешного отказа от вредной привычки советуют следовать продуманной стратегии: сначала покупать жидкости с таким же содержанием никотина, как и в традиционных сигаретах, а затем постепенно снижать его концентрацию.
На завершающем этапе, после перехода на электронные сигареты без никотина, для полного отказа от курения нужно постепенно снижать количество перекуров.
При этом специалисты советуют поначалу держать вейп с жидкостью без никотина под рукой, поскольку преждевременный отказ от перекуров может вызвать сильное желание вернуться к традиционным сигаретам.
«Таких людей лучше лечить»: как вейпинг разрушает организм
На 95% безопаснее?
Электронные сигареты — сравнительно новое явление, поэтому надежно оценить их вред для здоровья, особенно долгосрочный, проблематично: для этого нужны многолетние наблюдения за большой группой людей, которые при этом не используют другие способы потребления никотина, включая обычное курение. Кроме того, на результаты исследований влияет конфликт интересов: как выяснили специалисты Копенгагенского университета, в 95% работ независимых ученых демонстрируется вред вейпов для здоровья, при этом среди исследований, проведенных при участии ученых со стороны табачных компаний, доля таких работ падает до 39,4%.
Тем не менее, накопленные за последние годы данные уже показали, что вейпинг почти на 50% повышает риски развития болезней легких, приводит к образованию тромбов и вдвое повышает риск проблем с эрекцией у мужчин.
Также вейпинг оказался связан с ростом риска инсульта на 71%, риска сердечного приступа и стенокардии на 59%, риска развития ишемической болезни сердца — на 40%.
Помимо этого, у вейперов вероятность ухудшения зрения на 34% выше, чем у тех, кто никогда не парил, а у бывших вейперов — на 14%. Причина в том, что вещества в аэрозолях электронных сигарет могут повреждать слезный канал, а также вызывать в организме окислительный стресс, который связан с развитием воспаления и ухудшением зрения.
Эксперименты на животных выявили, что от вейпинга, помимо легких, страдают сердечно-сосудистая система, мозг и кишечник. Среди других возможных поражений числятся болезни полости рта (кариес, парадонтоз, стоматит) и разрушение микрофлоры легких, что делает их более подверженными бактериальным и вирусным заболеваниям.
«Вейперы подвергаются высокому риску сердечно-сосудистых заболеваний. Это обусловлено тем, что вейпинг, точно так же, как обычные сигареты, способствует атерогенезу — воспалению стенок сосудов, что со временем приводит к их утолщению и сужению самого просвета. И для респираторного здоровья вейпы очень вредны в силу того, что приводят к развитию воспаления. Кроме того, жидкости для вейпов содержат ароматизаторы и другие вещества, чрезвычайно опасные для здоровья легких. Экспериментальные исследования показали, что воздействие пара может также способствовать развитию опухолей», — рассказала «Газете.Ru» руководитель Федерального центра профилактики и контроля потребления табака ФГБУ «Национальный медицинский исследовательский центр терапии и профилактической медицины» Минздрава Российской Федерации Маринэ Гамбарян.
И для респираторного здоровья вейпы очень вредны в силу того, что приводят к развитию воспаления. Кроме того, жидкости для вейпов содержат ароматизаторы и другие вещества, чрезвычайно опасные для здоровья легких. Экспериментальные исследования показали, что воздействие пара может также способствовать развитию опухолей», — рассказала «Газете.Ru» руководитель Федерального центра профилактики и контроля потребления табака ФГБУ «Национальный медицинский исследовательский центр терапии и профилактической медицины» Минздрава Российской Федерации Маринэ Гамбарян.
Популярное в свое время заявление, что вейпинг «на 95% безопаснее курения», базировалось на исследовании, в котором изучался лишь состав жидкостей для испарения и самого пара, однако не рассматривалось воздействие компонентов, особенно при нагревании, на ткани организма.
При этом воздействие жидкостей для вейпа изучать сложнее, чем воздействие табачного дыма. Если сигареты не слишком отличаются друг от друга по химическому составу, то в жидкостях используется множество ароматизаторов (в 2019 году, по данным ВОЗ, насчитывалось более 15 тыс. вкусовых вариаций), каждый из которых потенциально вреден. В частности, опасен диацетил, который придает сливочный, попкорновый аромат — он провоцирует облитерирующий бронхиолит, заболевание, при котором наблюдается устойчивое нарушение проходимости бронхиол. Вредны ментоловые и фруктовые ароматизаторы — первые уничтожают микрофлору легких, а вторые токсичны для клеток и нарушают работу генов. Ароматизатор корицы приводит к воспалительным реакциям в клетках легких.
вкусовых вариаций), каждый из которых потенциально вреден. В частности, опасен диацетил, который придает сливочный, попкорновый аромат — он провоцирует облитерирующий бронхиолит, заболевание, при котором наблюдается устойчивое нарушение проходимости бронхиол. Вредны ментоловые и фруктовые ароматизаторы — первые уничтожают микрофлору легких, а вторые токсичны для клеток и нарушают работу генов. Ароматизатор корицы приводит к воспалительным реакциям в клетках легких.
Хотя многие ароматизаторы безопасны для применения, например, в кондитерском производстве, для вдыхания они противопоказаны. Дополнительной проблемой становится то, что многие производители попросту не указывают полный состав жидкостей.
Главную же опасность представляют пропиленгликоль и глицерин — основные компоненты жидкостей для вейпов. При горении они образуют формальдегид и акролеин, канцерогенные для организма.
Канцерогенность самого никотина для человека не подтверждена, но он может действовать как стимулятор опухолей. Основной же вред никотина в том, что его потребление приводит к выработке стойкой зависимости, вынуждая потребителя продолжать пользоваться вейпами или переходить на обычные сигареты. Кроме того, никотин стимулирует выработку адреналина, что повышает артериальное давление и частоту сердцебиения, увеличивая риск развития сердечно-сосудистых заболеваний.
Основной же вред никотина в том, что его потребление приводит к выработке стойкой зависимости, вынуждая потребителя продолжать пользоваться вейпами или переходить на обычные сигареты. Кроме того, никотин стимулирует выработку адреналина, что повышает артериальное давление и частоту сердцебиения, увеличивая риск развития сердечно-сосудистых заболеваний.
При попытке отказа от курения обычных сигарет при помощи вейпов в ряде случаев итоговое потребление никотина значительно возрастает, так как человек использует большое количество электронных сигарет, — пояснил «Газете.Ru» замдиректора по научной и инновационной работе ФГБУ «НИИ пульмонологии» ФМБА России, член-корреспондент РАН, профессор РАН Кирилл Зыков.
Также при использовании электронных сигарет образуются продукты окисления монотерпенов, одного из основных компонентов жидкостей для испарения. И, хотя токсичность вдыхания этих продуктов окисления еще не полностью ясна, установлено повышение аллергических реакций, наличие раздражения, связанного с окисленными монотерпеновыми маслами».
«Если вейп наполнен многокомпонентными смесями, которые могут содержать или не содержать никотин, имеется высокий риск повреждения слизистой оболочки именно мелких бронхов — бронхиол, – добавил в разговоре с «Газетой.Ru» доктор медицинских наук, врач-терапевт и пульмонолог высшей категории, профессор кафедры госпитальной терапии РНИМУ им. Н.И. Пирогова Александр Карабиненко.
Химические вещества, входящие в состав смеси для вейпа, повреждают механизмы нормальной функции бронхов, вызывают сухость в ротовой полости и дыхательных путях. У активных пользователей вейпов развивается так называемый бронхит вейпера — больные чаще всего жалуются на дискомфорт дыхания, сухой кашель, у некоторых может появиться одышка, сухие хрипы в легких. Появляются изменения в легких, видные при рентгенологических исследованиях и компьютерной томографии, они похожи на картину острого бронхиолита — повреждения бронхов, которое связано с вдыханием токсических соединений или вирусных поражений».
Кроме вышеуказанных опасностей, вейпинг также усиливает побочные эффекты злоупотребления наркотиками, снижает когнитивные способности и приводит к эмоциональному дисбалансу, нарушает структурное и нейрохимическое развитие мозга у подростков, добавляет Зыков.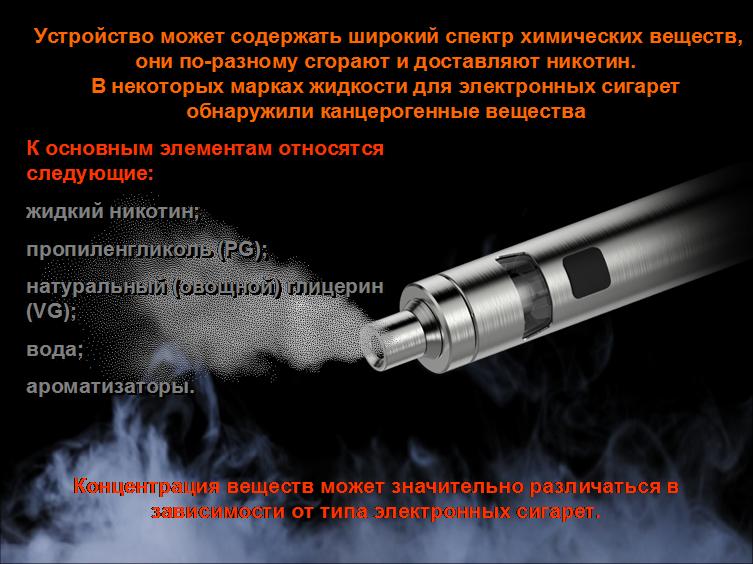 Также наблюдается повреждение гепатоцитов и изменение метаболизма питательных веществ, повышение биомаркеров повреждения печени, нарушения и воспаление клеточного барьера кишечника, повышенная восприимчивость к инфекциям желудочно-кишечного тракта, в ряде случаев — снижение функции почек.
Также наблюдается повреждение гепатоцитов и изменение метаболизма питательных веществ, повышение биомаркеров повреждения печени, нарушения и воспаление клеточного барьера кишечника, повышенная восприимчивость к инфекциям желудочно-кишечного тракта, в ряде случаев — снижение функции почек.
«Учитывая, что контингент потребителей электронных сигарет достаточно молодой, с изначально сохранным здоровьем, а проявление негативных эффектов воздействия вейпинга требует времени, то данные по реальной ситуации с последствиями вейпинга мы сможем полностью оценить только через несколько лет, — говорит Зыков. — Но данные по электронным сигаретам постепенно накапливаются: в частности, в этом году опубликовано исследование, показывающее, что в США учащиеся, которые курили вейпы в прошедшем месяце, имели значительно более высокие риски попытки самоубийства. Конечно, это может свидетельствовать о том, что уязвимые группы молодежи прибегают к помощи вейпинга для снятия стресса, но учитывая описанные выше неврологические последствия вейпинга, это только усиливает выраженность проблем».
Что грозит пассивным вейперам
Как и курение, вейпинг может быть пассивным — вторичным и третичным. Вред от пассивного воздействия пара зависит от того, насколько долго человек подвергался этому воздействию и насколько интенсивным оно было — на это влияют близость к вейперу, проветриваемость помещения и другие факторы.
«Точно дозировать, сколько вредных веществ получают окружающие при парении, невозможно. Кроме того, один человек невосприимчив, то есть устойчив к вдыханию каких-то химических веществ, он не так сильно реагирует. А есть люди «гиперреакторы» – им чуть-чуть какой-нибудь дымок попадет и они начинают задыхаться и чувствовать себя плохо. Конечно это вредно. Но многое зависит от индивидуальных особенностей человека, который сидит рядом с вейпером и вдыхает эти пары», – отмечает Карабиненко.
Исследования показывают, что вдыхание вторичных аэрозолей приводит к раздражению дыхательных путей, учащенному сердцебиению и повышению давления, а также повышает риск образования опухолей из-за наличия табак-специфических нитрозаминов.
Кроме того, те, кто подвергается пассивному воздействию никотина от парения (но при этом не курит и не парит сам), более чем в два раза чаще сообщают о хрипах по сравнению с теми, кто не подвергается такому воздействию. Также они в три раза чаще сообщают о бронхиальных симптомах и в два раза чаще — об одышке.
«Пассивный вейпинг так же опасен, как и пассивное курение. У беременных женщин, подвергавшихся воздействию паров электронных сигарет, в моче обнаруживался котинин — метаболит никотина. Это говорит о том, что что даже при пассивном вдыхании никотин, попадая в организм, метаболизируется, проходит через плаценту. Очень много разных веществ, которые содержатся в паре электронных сигарет, влияют на здоровье, но опять же — конкретный вред для конкретного человека зависит от времени экспозиции и проветриваемости помещения», – сообщает Гамбарян.
Пока неясно, насколько велика опасность вейпов в качестве источника так называемого третичного курения — воздействия продуктов распада веществ, которые содержались в паре (или сигаретном дыме), а затем осели на поверхностях и впитались в обивку мебели.
«Чем концентрированнее табачный дым и чем он старее, тем больше в нем содержится элементов трансформации никотина, и они очень вредны для здоровья, вплоть до вызова патологий генома. Но дым тяжелее, играет роль и воздействие смол. Пока что третичное курение изучено только на уровне сигарет. Но это не означает, что для вейпов и систем нагревания табака рисков нет», – поясняет Гамбарян.
Так что, как и в случае с курильщиками, от вейперов лучше дистанцироваться, особенно в помещении – например, на рабочем месте. Впрочем, использование вейпов на рабочем месте законодательно запрещено — так же, как и курение сигарет.
«Что касается вреда пассивного вейпинга, то доказательная база пока достаточно ограничена, однако можно предположить аналогию этой ситуации с активным и пассивным курением обычных сигарет, — добавляет Зыков. — В любом случае можно утверждать, что запрет вейпинга в общественных местах полностью оправдан, так как необходимость вдыхать аэрозоль людям, которые находятся рядом с курящим, без сомнения нарушает их права и ведет к возможным проблемам со здоровьем».
Как парят россияне
Пока что сказать, в России вейпинг вытесняет собой обычное курение или даже просто широко распространен, нельзя. Согласно опросу Национального медицинского исследовательского центра профилактической медицины Минздрава России, в 2017-2019 годах о вейпах и электронных системах нагревания табака слышали более трети населения, но пробовали ими пользоваться лишь 9%, а на постоянной основе использовали 2,5%. Тем не менее, с годами этот процент увеличивается.
Основная группа риска — молодежь 18-24 лет, среди них распространенность вейпинга в 2017 году составила 24%, использования систем нагревания табака — 7%. На сегодняшний день процент потребителей электронных сигарет среди этой группы вырос до 29%, а потребителей продуктов нагревания табака — до 10,3%.
Многие из опрошенных переходили на подобные средства в попытках бросить курить, но 81% это в итоге так и не удалось.
«18% сказали, что они стали курить меньше, 35% — так же, а 6% стали даже больше курить», – добавляет Гамбарян.
Поэтому для отказа от курения вейпы и системы нагревания табака тоже не подходят — они не позволяют даже в достаточной степени заместить курение «менее вредным», по заявлению производителей, процессом. Кроме того, выкуривание сигареты — это конечный процесс, а пользоваться вейпом или системой нагревания можно на протяжении долгого времени практически непрерывно, что в итоге повышает поступление никотина в организм и лишь укрепляет зависимость.
«Это даже не альтернатива для тех, кто совсем не может бросить курить. Таких людей лучше лечить. А вейпы и системы нагревания табака — не лечебное средство. Вы вычеркиваете только смолы, но добавляются другие вещества, о которых мы не все знаем, и остается никотин — порой в больших количествах — синтетический, с другой а фармакокинетикой, который может еще быстрее привести к патологическим изменениям в организме. А вместо этого человек думает, что он, перейдя на такие средства, что-то сделал для здоровья, и ему не надо думать о том, чтобы бросить курить — и он отказывается от этого намерения», – подводит итог Гамбарян.
«Если есть вопрос, курить ли обычные сигареты или электронные, то ответ медиков однозначен: не надо курить никакие! Старт курения с вейпов очень часто приводит к обычным сигаретам, особенно у молодых, — подчеркивает Зыков. — Не стоит выбирать, что менее вредно, обычные сигареты или вейпы, не стоит попадать в ловушку рекламы табачных компаний, чтобы на своем примере не изучать долговременные эффекты вейпинга, которые мы пока не можем полностью оценить. Здоровые легкие – это огромная ценность, которую можно легко потерять, но нельзя потом вернуть обратно».
Сердечный приступ | Johns Hopkins Medicine
Сердечный приступ (инфаркт миокарда) происходит, когда одна или несколько областей сердечной мышцы не получают достаточного количества кислорода. Это происходит, когда приток крови к сердечной мышце блокируется.
Причины сердечного приступа
Закупорка вызывается скоплением бляшек в артериях (атеросклероз). Зубной налет состоит из отложений, холестерина и других веществ. При прорыве (разрыве) бляшки быстро образуется тромб. Сгусток крови является фактической причиной сердечного приступа.
При прорыве (разрыве) бляшки быстро образуется тромб. Сгусток крови является фактической причиной сердечного приступа.
Если прекращается подача крови и кислорода, мышечные клетки сердца начинают повреждаться и умирать. Необратимое повреждение начинается в течение 30 минут после блокировки. В результате сердечная мышца, пораженная недостатком кислорода, больше не работает должным образом.
Кто подвержен риску сердечного приступа?
Существует два типа факторов риска сердечного приступа.
|
Унаследованное (или генетическое) |
Приобретено |
|---|---|
|
Наследственные или генетические факторы риска — это факторы риска, с которыми вы родились, которые нельзя изменить, но их можно улучшить с помощью медицинского лечения и изменения образа жизни. |
Приобретенные факторы риска вызваны действиями, которые мы решаем включить в свою жизнь, с которыми можно справиться путем изменения образа жизни и клинической помощи. |
Наследственные (генетические) факторы: Кто подвергается наибольшему риску?
Эти группы наиболее подвержены риску:
- Люди с наследственным высоким кровяным давлением (гипертонией)
- Люди с наследственным низким уровнем холестерина ЛПВП, высоким уровнем холестерина ЛПНП или высоким уровнем триглицеридов
- Люди с семейной историей болезни сердца. Это особенно верно, если болезнь сердца началась до 55 лет.
- Пожилые мужчины и женщины
- Люди с диабетом 1 типа
- Женщины, пережившие менопаузу. Как правило, мужчины подвержены риску в более молодом возрасте, чем женщины. После менопаузы женщины в равной степени подвержены риску.
Приобретенные факторы риска: Кто подвергается наибольшему риску?
Эти группы наиболее подвержены риску:
- Люди с приобретенным высоким кровяным давлением (гипертонией)
- Люди с приобретенным низким уровнем холестерина ЛПВП, высоким уровнем холестерина ЛПНП или высоким уровнем триглицеридов
- Курильщики сигарет
- Люди, находящиеся в состоянии сильного стресса
- Люди, которые пьют слишком много алкоголя
- Люди, ведущие малоподвижный образ жизни
- Люди с избыточным весом на 30% и более
- Люди, придерживающиеся диеты с высоким содержанием насыщенных жиров
- Люди с диабетом 2 типа
Инфаркт может случиться с каждым.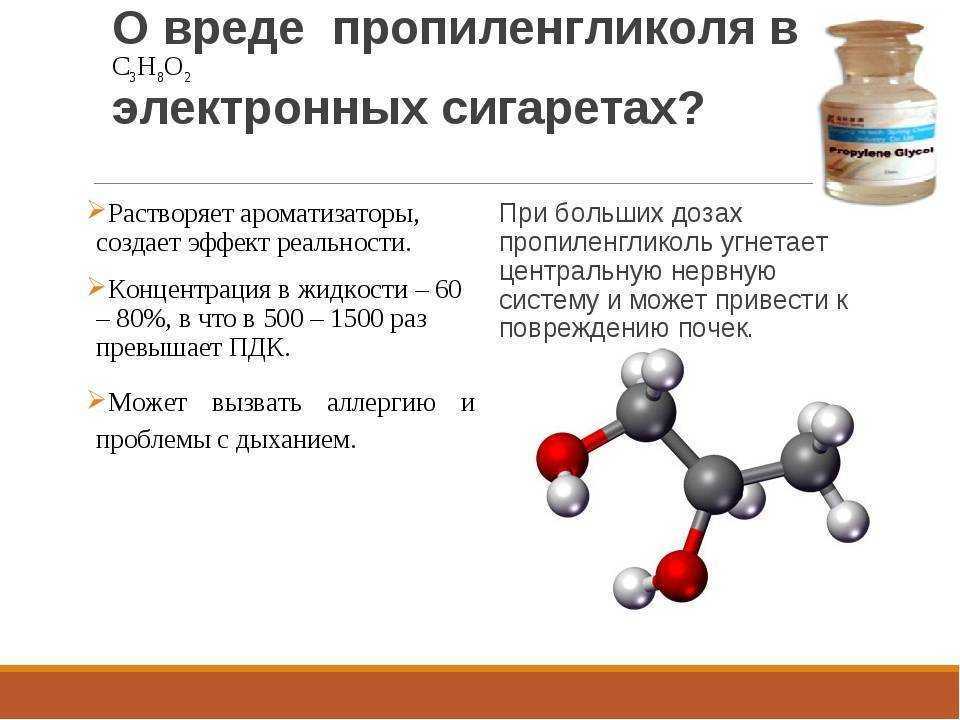 Когда вы потратите время на то, чтобы узнать, какие факторы риска относятся к вам, вы сможете предпринять шаги по их устранению или уменьшению.
Когда вы потратите время на то, чтобы узнать, какие факторы риска относятся к вам, вы сможете предпринять шаги по их устранению или уменьшению.
Управление факторами риска сердечного приступа
Вот способы управления рисками сердечного приступа:
- Посмотрите, какие факторы риска относятся к вам, а затем примите меры для их устранения или уменьшения.
- Узнайте о высоком кровяном давлении и высоком уровне холестерина. Это могут быть «тихие убийцы».
- Измените факторы риска, которые не унаследованы, изменив образ жизни. Поговорите со своим поставщиком медицинских услуг, чтобы узнать, как это сделать.
- Поговорите со своим лечащим врачом, чтобы узнать, есть ли у вас факторы риска, которые нельзя изменить. С ними можно справиться с помощью лекарств и изменения образа жизни.
Предотвращение сердечных приступов
Вы можете помочь предотвратить сердечный приступ, зная свои факторы риска ишемической болезни сердца и сердечного приступа и принимая меры для снижения этих рисков. Даже если у вас уже был сердечный приступ или вам сказали, что у вас высока вероятность сердечного приступа, вы все равно можете снизить риск, скорее всего, внеся несколько изменений в образ жизни, которые способствуют укреплению здоровья.
Даже если у вас уже был сердечный приступ или вам сказали, что у вас высока вероятность сердечного приступа, вы все равно можете снизить риск, скорее всего, внеся несколько изменений в образ жизни, которые способствуют укреплению здоровья.
- Не курить. Ваш врач может порекомендовать методы отказа от курения, включая замену никотина.
- Соблюдайте диету с низким содержанием жиров, холестерина и соли.
- Регулярно посещайте врача для контроля артериального давления и уровня холестерина.
- Выполняйте программу умеренных регулярных аэробных упражнений. Людям старше 50 лет, ведущим малоподвижный образ жизни, следует проконсультироваться с врачом перед началом программы упражнений.
- Похудей, если у тебя лишний вес.
- Ваш врач может порекомендовать вам регулярно принимать низкие дозы аспирина. Аспирин снижает склонность крови к свертыванию, тем самым снижая риск сердечного приступа. Однако такой режим следует начинать только по четко выраженной рекомендации врача.

- Женщинам, находящимся в менопаузе или приближающейся к ней, следует обсудить со своим врачом возможные кардиозащитные преимущества заместительной терапии эстрогенами.
Симптомы сердечного приступа
Ниже приведены наиболее распространенные симптомы сердечного приступа. Но у каждого человека могут быть немного разные симптомы.
- Сильное давление, переполнение, сдавливание, боль или дискомфорт в центре грудной клетки, которые длятся более нескольких минут.
- Боль или дискомфорт, который распространяется на плечи, шею, руки или челюсть
- Боль в груди, которая усиливается
- Боль в груди, которая не проходит после отдыха или приема нитроглицерина
-
Боль в груди, которая возникает вместе с любым из этих симптомов:
- Потливость, прохладная, липкая кожа или бледность
- Одышка
- Тошнота или рвота
- Головокружение или обморок
- Необъяснимая слабость или усталость
- Учащенный или нерегулярный пульс
Хотя боль в груди является ключевым признаком сердечного приступа, ее можно спутать с другими состояниями. К ним относятся несварение желудка, плеврит, пневмония, болезненность хрящей, соединяющих переднюю часть ребер с грудиной, и изжога. Всегда обращайтесь к своему лечащему врачу для постановки диагноза.
К ним относятся несварение желудка, плеврит, пневмония, болезненность хрящей, соединяющих переднюю часть ребер с грудиной, и изжога. Всегда обращайтесь к своему лечащему врачу для постановки диагноза.
Реакция на предупредительные сигналы сердечного приступа
Если у вас или у кого-то из ваших знакомых есть какие-либо из перечисленных выше предупреждающих признаков, действуйте немедленно. Позвоните по номеру 911 или по местному номеру службы экстренной помощи.
Лечение сердечного приступа
Целью лечения сердечного приступа является облегчение боли, сохранение функции сердечной мышцы и предотвращение смерти.
Лечение в отделении неотложной помощи может включать:
- Внутривенная терапия, такая как нитроглицерин и морфин
- Непрерывный мониторинг сердца и основных показателей жизнедеятельности
- Кислородная терапия для улучшения оксигенации поврежденной сердечной мышцы
-
Обезболивающее лекарство для уменьшения боли.
 Это, в свою очередь, снижает нагрузку на сердце. Потребность сердца в кислороде снижается.
Это, в свою очередь, снижает нагрузку на сердце. Потребность сердца в кислороде снижается.
- Сердечные лекарства, такие как бета-блокаторы, для улучшения притока крови к сердцу, улучшения кровоснабжения, предотвращения аритмии и снижения частоты сердечных сокращений и артериального давления.
- Фибринолитическая терапия. Это внутривенное вливание лекарства, которое растворяет тромб, восстанавливая кровоток.
- Антитромбиновая или антиагрегантная терапия аспирином или клопидогрелем. Это используется для предотвращения дальнейшего свертывания крови.
-
Антигиперлипидемические средства. Эти лекарства снижают уровень липидов (жиров) в крови, особенно холестерина липидов низкой плотности (ЛПНП). Статины представляют собой группу антигиперлипидемических препаратов. К ним относятся симвастатин, аторвастатин и правастатин. Секвестранты желчных кислот — колесевелам, холестирамин и колестипол — и никотиновая кислота (ниацин) — два других типа лекарств, которые можно использовать для снижения уровня холестерина.

Вам могут потребоваться другие процедуры для восстановления притока крови к сердцу. Эти процедуры описаны ниже.
Коронарная ангиопластика
При этой процедуре баллон используется для создания большего отверстия в сосуде для увеличения кровотока. За этим часто следует вставка стента в коронарную артерию, чтобы помочь держать сосуд открытым. Хотя ангиопластика проводится в других кровеносных сосудах в других частях тела, чрескожное коронарное вмешательство (ЧКВ) относится к ангиопластике коронарных артерий. Это позволяет большему количеству крови притекать к сердцу. ЧКВ также называют чрескожной транслюминальной коронарной ангиопластикой (ЧТКА). Существует несколько типов процедур PTCA:
- Баллонная ангиопластика. Внутри заблокированной артерии надувают небольшой баллон, чтобы открыть заблокированную область.
-
Стент коронарной артерии. Крошечная спираль расширяется внутри заблокированной артерии, чтобы открыть заблокированную область.
 Стент остается на месте, чтобы артерия оставалась открытой.
Стент остается на месте, чтобы артерия оставалась открытой.
- Атерэктомия. Заблокированная область внутри артерии вырезается крошечным устройством на конце катетера.
- Лазерная ангиопластика. Лазер, используемый для «испарения» закупорки артерии.
Аортокоронарное шунтирование
Эту операцию чаще всего называют просто шунтированием или АКШ (произносится как «капуста»). Это часто делается у людей с болью в груди (стенокардией) и ишемической болезнью сердца. Ишемическая болезнь сердца – это когда в артериях образовались бляшки. Во время операции хирург делает шунтирование, пересаживая часть вены выше и ниже заблокированного участка коронарной артерии. Это позволяет крови течь вокруг закупорки. Хирург обычно берет вены из ноги, но он может также использовать артерии из груди или руки. Иногда может потребоваться более одной операции шунтирования, чтобы восстановить кровоток во всех областях сердца.
Проблемы со здоровьем — Что вредно?
основное содержание
Когда подростки курят вейпы, они вдыхают гораздо больше, чем ароматизированный аэрозольный туман. Они вдыхают вызывающий привыкание никотин и десятки опасных химических веществ.
Исследования показывают, что вейпинг может влиять на то, как клетки дыхательных путей (носа, горла и легких) реагируют на микробы, и может увеличить вероятность заболевания и заражения бактериями и вирусами, такими как вирус, вызывающий COVID-19.. Вейпинг также может затруднить выздоровление от инфекций и увеличить вероятность осложнений. Узнайте больше на DrugAbuse.gov.
Воздействие на организм
Вейпы выделяют аэрозоль, который включает не менее 31 химического вещества и соединения, воздействующего на различные части тела.
Мозг:
- Мозг все еще развивается примерно до 25 лет. Употребление никотина в подростковом возрасте может нанести необратимый вред частям мозга, которые контролируют внимание, обучение, настроение и импульсивность.

Легкие:
- Ароматизирующие химические вещества, такие как диацетил, могут необратимо повредить легкие.
- Вдыхание ультрадисперсных паров может вызвать приступы астмы, кашель, свистящее дыхание и одышку.
Органы (мозг, сердце, почки, легкие, печень):
Пары тяжелых металлов могут накапливаться в крови и органах и вызывать повреждения.
Голова (глаза, нос, горло):
- Химические вещества, известные как летучие органические соединения или ЛОС, вызывают раздражение глаз, носа и горла, сильные головные боли, тошноту и повреждение органов
- Формальдегид раздражает глаза, нос, горло и кожу и со временем может вызвать рак легких и горла.
Кожа и лицо:
- Взорвавшиеся батареи вызвали серьезные ожоги и по меньшей мере один человек погиб.
Зависимость
Никотин вызывает привыкание и может повредить развитию мозга подростков.

