Особенности острого аппендицита у детей
Острый аппендицит – это воспаление червеобразного отростка слепой кишки и одно из наиболее частых заболеваний брюшной полости в детском возрасте, требующих срочного хирургического вмешательства. У детей течение острого аппендицита несколько отличается от взрослых, что связано с возрастными особенностями.
В детском возрасте аппендицит развивается быстрее и чаще приводит к перитониту (тяжелому осложнению заболевания), чем у взрослых, особенно у детей первых лет жизни. Острый аппендицит может возникнуть в любом возрасте, однако преимущественно наблюдается после 7 лет. Девочки и мальчики болеют одинаково часто.
Симптомы острого аппендицита
У детей старше 3 лет острый аппендицит обычно начинается постепенно. Основным симптомом является боль, чаще около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области. Обычно боль носит постоянный ноющий характер. Рвота, как правило, бывает однократной, у некоторых детей отмечается задержка стула. Температура тела в первые часы бывает нормальной или незначительно повышенной при неосложненных формах острого аппендицита. Как правило, нарушается сон, снижается или совсем отсутствует аппетит.
Обычно боль носит постоянный ноющий характер. Рвота, как правило, бывает однократной, у некоторых детей отмечается задержка стула. Температура тела в первые часы бывает нормальной или незначительно повышенной при неосложненных формах острого аппендицита. Как правило, нарушается сон, снижается или совсем отсутствует аппетит.
Клиническая картина острого аппендицита у детей ясельного возраста чаще всего развивается бурно, на фоне полного здоровья. Ребенок становится беспокойным, капризным, отказывается от еды, температура повышается до 38 – 39оС, возникает многократная рвота и часто развивается многократный жидкий стул. В кале могут присутствовать примеси крови или слизь.
Если родители замечают у ребенка все или несколько из вышеперечисленных симптомов, следует срочно обратиться к врачу, для принятия неотложных мер или исключения необходимости хирургического вмешательства. До приезда врача важно вспомнить, что и когда ребенок ел в последний раз, когда и сколько раз были стул и рвота.
Диагностика острого аппендицита
В большинстве случаев диагноз может быть установлен врачом при осмотре, без применения дополнительных исследований. Несмотря на это обязательным является выполнение клинического анализа крови, в котором видны изменения, характерные для воспалительного процесса. И больным с острыми болями в животе показано проведение ультразвукового исследования (УЗИ), которое позволяет выявить изменения, характерные для острого аппендицита, и определить изменения со стороны органов брюшной полости и малого таза, которые могут давать схожую с острым аппендицитом картину. Для получения достоверной информации УЗИ должен проводить детский специалист, хорошо знающий особенности органов брюшной полости у детей.
При сомнениях в диагнозе необходима госпитализация ребенка и проведение наблюдения в течение 24 часов. Ребенок должен находиться под постоянным наблюдением хирурга. В некоторых случаях показано выполнение диагностической лапароскопии, которая является единственным способом дооперационной визуальной оценки состояния аппендикса, а при исключении острого аппендицита позволяет провести щадящую ревизию органов брюшной полости для выявления причины болей в животе.
В некоторых случаях показано выполнение диагностической лапароскопии, которая является единственным способом дооперационной визуальной оценки состояния аппендикса, а при исключении острого аппендицита позволяет провести щадящую ревизию органов брюшной полости для выявления причины болей в животе.
Острые боли в животе у детей могут быть вызваны и другими заболеваниями, такими как плевропневмония, кишечные инфекции, вирусные респираторные заболевания, почечная колика и другие острые хирургические заболевания органов брюшной полости, которые бывает трудно дифференцировать с острым аппендицитом.
Хирургическое лечение острого аппендицита
В Детской клинике ЕМС предпочтение при оперативном вмешательстве отдается лапароскопической аппендэктомии, которая сопряжена с меньшим риском развития осложнений и возникновения раневой инфекции, отличается меньшей травматичностью для ребенка и прекрасным косметическим эффектом. Однако традиционное вмешательство не утратило полностью своего значения и в ряде случаев может быть более предпочтительно.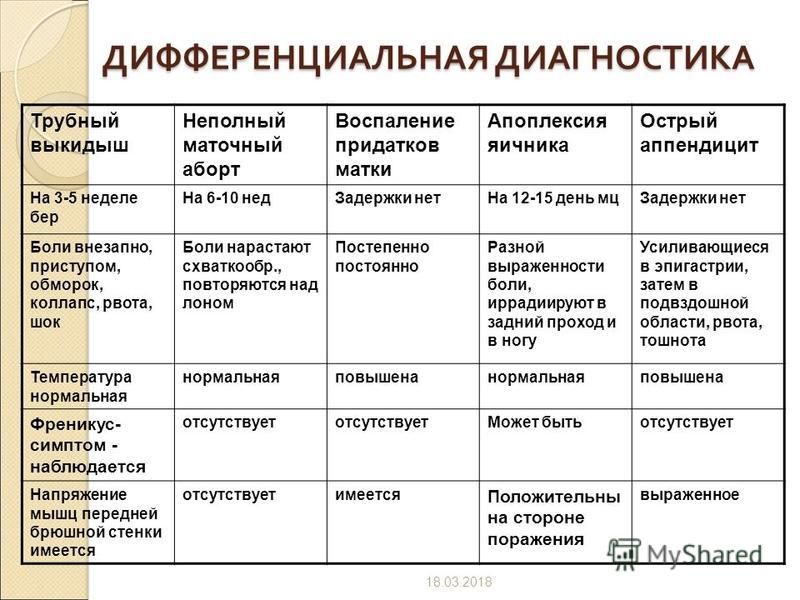
Для хирургического лечения аппендицита в Детской клиники ЕМС обеспечены все необходимые условия:
-
высококвалифицированные хирурги клиники владеют всеми современными методами лапароскопических вмешательств и имеют соответствующие сертификаты;
-
применяется необходимое высокотехнологичное оборудование и специальные инструменты для малоинвазивных вмешательств;
-
операцию сопровождает опытный врач-анестезиолог, и используется современная и безопасная для детей анестезия для лапароскопических вмешательств.
Послеоперационный период
Не менее важен послеоперационный период. В клинике созданы все условия для комфортного пребывания детей в палате интенсивной терапии, где они могут находиться вместе с мамой. Палата оснащена высокотехнологичным оборудованием, установлены системы круглосуточного мониторирования, а медицинская сестра неотрывно наблюдает за состоянием маленьких пациентов.
Детям после операционного вмешательства всегда проводят антибактериальную терапию. После традиционной аппендэктомии обезболивание обычно требуется на протяжении 2–3 суток, а после лапароскопической – обычно в течение первых суток после операции. Кормить ребенка начинают с первых послеоперационных суток. На 4–5е сутки выполняют контрольное ультразвуковое исследование и клинические анализы.
Уже через неделю после выписки из стационара ребенок может посещать детское дошкольное учреждение или школу. Первые две недели после выписки ребенка рекомендуется кормить небольшими порциями несколько раз в день, чтобы исключить возможность переедания. Как правило от занятий физкультурой ребенок освобождается на 1 месяц.
С какой стороны находится аппендицит
Аппендицит – острая патология, которая требует немедленного хирургического вмешательства. Если не предпринять меры по устранению аппендикса из тела человека, могут возникнуть опасные для жизни осложнения, например, перитонит.
Воспаление может возникнуть в любом возрасте, но чаще встречается у людей от 10-19 лет. Воспаляется червеобразный отросток толстой кишки. Орган влияет на работу иммунной системы и помогает организму бороться с инфекцией.
Причины развития аппендицита
Точные причины развития воспалительного процесса до сих пор неясны. Но существует несколько распространенных вариантов:
-
Нарушение баланса микрофлоры – бактерии, которые в нормальной среде являются безопасными, становятся ядовитыми и вызывают воспаление.
-
Спазм сосудов – вызывает ухудшение питания тканей. Некоторые участки отмирают и становятся очагом инфекции.
-
Застой в кишечнике – каловые массы, инородные тела, новообразования или паразиты могут закрывать просвет отростка. В месте закрытия скапливается слизь, где начинает размножаться микробиом. Сужение и сдавливание отростка нарушает процессы кровообращения, приток лимфы, что приводит к быстрой прогрессии воспаления и некрозу тканей аппендикса.

Предрасполагающим фактором будут частые запоры, которые формируют каловые камни.
Симптомы аппендицита
Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.
Другие типичные симптомы:
-
тошнота, вплоть до рвоты
-
снижение или полное отсутствие аппетита
-
запор или, наоборот, диарея
-
метеоризм, болезненное вздутие живота
повышение температуры, озноб, симптомы интоксикации
-
позывы к акту дефекации
Признаки воспалительного процесса аппендикса у мужчин и женщин могут отличаться.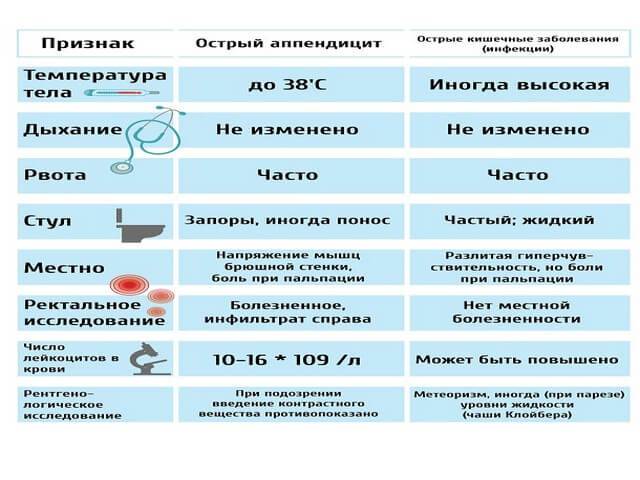 Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Затем боль может стать схваткообразной, такие симптомы чаще всего возникают в вечернее или ночное время.
У мужчин при остром воспалении возникает сильная боль в области живота, самопроизвольное подтягивание правого яичка. При оттягивании мошонки возникает дискомфорт и боль в области ануса и выраженный позыв к опорожнению кишечника.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета.
Виды патологии
Острый аппендицит – развивается стремительно, проявляется ярко выраженными симптомами. При бездействии боли усиливаются и воспаление может привести к серьезным осложнениям.
По своему характеру острый аппендицит может быть осложненным и неосложненным. Неосложненная патология в свою очередь имеет 2 формы: катаральная (воспаляется только слизистая оболочка), деструктивная (поражаются более глубокие слои).
Хронический – достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, но они проявляют себя очень вяло. Свойственны периоды обострения и ремиссии, как и любому хроническому заболеванию.
Хронический аппендицит также разделяется на подвиды:
-
Резидуальный – последствие перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области.

-
Рецидивирующий – носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
-
Первично-хронический – развивается самостоятельно, без предшествия острого аппендицита.
Диагностика аппендицита
Первое, с чего начинается обследование пациента, — осмотр и сбор анамнеза. Врач просит рассказать о том, когда появились симптомы и как долго длятся неприятные ощущения. Это важно понимать для того, чтобы отличить заболевание от чего-то другого.
Важно учесть и другие факторы, которые могли стать причиной для развития аппендицита:
-
Хирургические операции в области живота, перенесенные в недавнем прошлом.
-
Прием лекарств или добавок.
-
Вредные привычки, злоупотребление алкоголем, наркотиками и др.

Ощупывание живота поможет определить локализацию и интенсивность боли, её характеристики. Может понадобиться тазовое и ректальное обследование. Окончательный диагноз ставится только после сдачи лабораторных анализов. Анализ крови и мочи помогут обнаружить признаки воспаления или иные проблемы со здоровьем.
Могут потребоваться и визуальные методы обследования – УЗИ органов брюшной полости, КТ или МРТ. Они позволят:
-
определить состояние аппендикса и оценить его целостность
-
обнаружить признаки воспаления
-
оценить закупорку внутри аппендикса
-
выявить абсцесс или другие осложнения
Как лечить аппендицит?
Патология требует незамедлительного лечения, так как отросток может лопнуть и его содержимое выльется в брюшную полость и начнется перитонит. Поэтому единственное решение – удаление аппендикса хирургическим путем.
Поэтому единственное решение – удаление аппендикса хирургическим путем.
Аппендэктомия – хирургическая операция по удалению аппендикса. Она может проводиться двумя способами:
-
классическим – полостная операция
-
лапароскопическим, когда крупные разрезы отсутствуют
Полостная операция проводится в случае разрыва аппендикса и, если его содержимое разлилось в брюшную полость, а также если разрыв вызвал абсцесс.
Лапароскопия считается самым современным методом удаления аппендикса в силу разных причин: меньшая инвазивность, быстрое восстановление, да и количество осложнений меньше.
Операция проводится следующим образом:
-
хирург делает небольшие разрезы, через которые появляется доступ к аппендиксу
-
вводится камера с подсветкой
-
другими инструментами происходит удаление отростка
-
обрабатываются участки для обеззараживания инфекционного материала
-
осматривается прооперированная область, накладываются швы
Профилактика аппендицита
Особой профилактики не существует, аппендицит может случиться с каждым. Лучше всего отказаться от вредных привычек, соблюдать правильное питание. Достаточное содержание клетчатки, свежих овощей и фруктов, кисломолочных продуктов поддерживает нормальную работу кишечника, предотвращает запоры.
Лучше всего отказаться от вредных привычек, соблюдать правильное питание. Достаточное содержание клетчатки, свежих овощей и фруктов, кисломолочных продуктов поддерживает нормальную работу кишечника, предотвращает запоры.
Также к профилактическим мерам можно отнести своевременное лечение любых инфекционных и воспалительных заболеваний, патологий ЖКТ и глистных инвазий.
Лечение аппендицита в Красноярске
Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.
Записаться вы можете одним из удобных для вас способов:
-
Онлайн на нашем сайте medyunion.ru. Заполните электронную форму, указав ваши контактные данные, специализацию врача, удобные дату и время для приема.
-
Закажите обратный звонок, указав ваше имя и номер телефона.
 Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
-
Позвоните в регистратуру медицинской клиники по номеру телефона +7 391 203-01-01.
Ленточный червь (для родителей) — Nemours KidsHealth
Что такое ленточный червь?
Ленточные черви — это плоские черви, которые могут жить в пищеварительном тракте человека. Заражение ленточными червями в Соединенных Штатах встречается редко. Когда они случаются, их легко лечить. Часто люди могут не знать, что у них инфекция ленточного червя, потому что у них нет симптомов или они слабо выражены.
Что вызывает инфекцию ленточного червя?
Ленточные черви попадают в организм, когда кто-то ест или пьет что-то, зараженное червями или их яйцами. Оказавшись внутри тела, головка солитера прикрепляется к внутренней стенке кишечника и питается перевариваемой пищей. Кусочки цепня отрываются и выходят из организма с фекалиями (фекалиями) вместе с содержащимися в них яйцами. Если эта зараженная какашка попадет в почву или воду, она может заразить других людей или животных.
Если эта зараженная какашка попадет в почву или воду, она может заразить других людей или животных.
Большинство людей с инфекцией ленточного червя заразились:
- употреблением в пищу сырой или недоваренной говядины, свинины или рыбы, зараженной ленточным червем
или - контакт с фекалиями, содержащими яйца ленточных червей. Люди могут передавать яйца ленточных червей другим людям, если они не моют руки после туалета. Яйца ленточного червя в фекалиях могут затем попасть в пищу или на такие поверхности, как дверные ручки.
Каковы признаки и симптомы заражения ленточными червями?
Большинство детей, зараженных ленточным червем, ничего не замечают. Могут пройти месяцы или годы, прежде чем признаки начнут проявляться. Затем ребенок может жаловаться на:
- легкая тошнота
- диарея
- боль в животе
- потеря веса
Дети, зараженные ленточным червем, могут почувствовать, как часть гельминта выходит через задний проход (там, где выходит фекалии). Вы можете даже увидеть кусочек червя в какашках.
Вы можете даже увидеть кусочек червя в какашках.
Ленточный червь, который долгое время находится в кишечнике, может вырасти и закупорить аппендикс или другие органы, что приведет к аппендициту и другим проблемам.
Существуют разные виды ленточных червей. Один из них (рыбный цепень) может вызывать анемию, потому что он расходует витамин B12, который необходим человеку для производства эритроцитов.
Яйца другого вида цепня (свиного цепня) вызывают заболевание, называемое цистицеркозом (sis-tuh-ser-KOE-sis). Это происходит, когда яйца свиного цепня из фекалий попадают кому-то в рот. (Этого не происходит при употреблении зараженной свинины.) Из них вылупляются личинки, затем они проходят через стенку кишечника и попадают в кровоток. Оттуда они могут попасть в различные органы тела, такие как мышцы, глаза или мозг, где образуют кисты. Это может привести к:
- уплотнениям под кожей
- изъятия
- проблемы со зрением
- аномальное сердцебиение
- слабость или проблемы с ходьбой
Цистицеркоз редко встречается в США, но распространен во многих развивающихся странах.
Как диагностируется заражение ленточным червем?
Чтобы диагностировать инфекцию ленточного червя, врачи будут собирать и исследовать образец стула в 3 разных дня, чтобы проверить наличие яиц или кусочков ленточного червя. Они также могут сделать анализ крови.
Если у ребенка может быть цистицеркоз, врач может порекомендовать КТ или МРТ головного мозга или других органов для поиска кист.
Как лечить лентец?
Врачи лечат ленточных червей с помощью рецептурных антипаразитарных препаратов. Часто достаточно одной дозы.
При цистицеркозе, вызывающем гидроцефалию (избыток жидкости в головном мозге), врачи могут наложить шунт для отвода лишней жидкости. Хирурги удалят кисты, если они вызывают проблемы с глазами, печенью, легкими, сердцем или другими органами.
Можно ли предотвратить заражение ленточными червями?
Чтобы защитить свою семью от заражения ленточными червями:
- Тщательно и часто мойте руки теплой водой с мылом, особенно после туалета и перед тем, как прикасаться к еде.
 Научите своих детей делать то же самое.
Научите своих детей делать то же самое. - Готовьте мясо, пока сок не станет прозрачным, а серединка перестанет быть розовой.
- Готовьте рыбу до тех пор, пока она не станет твердого цвета (перестанет быть прозрачной) и не начнет расслаиваться при разделении вилкой.
- Заморозьте мясо на 24 часа перед приготовлением, чтобы убить все яйца солитера.
Если вы живете или путешествуете в районы, где распространены инфекции ленточными червями:
- Вымойте и приготовьте все фрукты и овощи в безопасной воде.
- Избегайте сырого или недоваренного мяса и рыбы, сырых фруктов и овощей, которые вы не чистили сами, и любых продуктов от уличных торговцев.
- Пейте только воду, прокипяченную не менее минуты, бутилированную воду или другие напитки в бутылках и банках.
- В ресторанах спросите, фильтруются ли вода и лед.
Когда следует звонить врачу?
Вызовите врача, если:
- Вы видите червей в фекалиях вашего ребенка.

- У вашего ребенка появились признаки инфекции после поездки в район с плохими санитарными условиями.
- У вашего ребенка под кожей имеются образования или шишки, а также лихорадка, головная боль или любые другие симптомы цистицеркоза.
Если у вашего ребенка судороги или проблемы с передвижением, ходьбой или речью, немедленно обратитесь в отделение неотложной помощи.
Аппендэктомия (для родителей) — Nemours KidsHealth
en español: Апендиктомия
Рецензировано: Лорен Берман, доктор медицинских наук
Детская общая хирургия в Nemours Children’s Health
Что такое аппендэктомия?
Аппендэктомия — операция по удалению аппендикса. Хирурги удаляют аппендикс, когда он блокируется и инфицируется. Это называется аппендицит .
Аппендицит требует срочного лечения. Обычно аппендикс приходится удалять. Аппендэктомия — распространенная процедура, и большинство детей выздоравливают быстро и с небольшими проблемами.
Зачем делают аппендэктомию?
Аппендикс представляет собой небольшой орган в нижней правой части живота. Он прикрепляется к толстой кишке. Иногда аппендикс может быть заблокирован твердыми фекалиями, опухшими лимфатическими узлами или паразитами.
Аппендицит развивается, когда бактерии (микробы) размножаются, а аппендикс воспаляется и опухает.
Что происходит перед аппендэктомией?
Большинство аппендэктомий являются незапланированными. Так что родителям не нужно много делать, чтобы подготовиться.
Вы и ваш ребенок встретитесь с группой по уходу, просмотрите
вашего ребенка история болезни, и узнать о том, что ожидать. Команда анестезиологов также спросит об истории болезни вашего ребенка и о том, когда ваш ребенок в последний раз ел и пил.
Перед началом операции медицинский персонал установит мониторы для отслеживания показателей жизнедеятельности вашего ребенка (таких как артериальное давление и уровень кислорода) и установит внутривенный катетер (IV) для введения лекарств и анестезии.
Что происходит во время аппендэктомии?
Детям и подросткам, перенесшим аппендэктомию, сделают общую анестезию. Это позволяет им спать во время операции.
Детский хирург выберет наиболее подходящий для вашего ребенка метод операции. Существует два типа аппендэктомии:
Лапароскопическая аппендэктомия: В большинстве случаев хирурги удаляют аппендикс с помощью крошечной видеокамеры, называемой лапароскопом. Это позволяет им заглянуть внутрь тела, глядя на специальный телевизионный монитор. Хирург делает небольшой надрез (разрез) в пупке и вводит тонкую трубку лапароскопа. Лапароскоп действует как «глаза» хирурга, направляясь к аппендиксу. Хирург может сделать еще два небольших разреза для медицинских инструментов. С помощью инструментов хирург осторожно отсекает аппендикс от толстой кишки и удаляет его. Разрезы закрывают рассасывающимися швами и закрывают небольшими повязками.
Открытая аппендэктомия: Это «традиционный» способ удаления аппендикса. Хирург делает надрез (разрез) на животе, затем осторожно отсекает инфицированный аппендикс от толстой кишки и удаляет его. Хирург закрывает разрез швами.
Хирург делает надрез (разрез) на животе, затем осторожно отсекает инфицированный аппендикс от толстой кишки и удаляет его. Хирург закрывает разрез швами.
Что происходит после аппендэктомии?
После аппендэктомии большинство детей остаются в больнице меньше суток. Детям с повышенным риском заражения, возможно, придется оставаться дольше, чтобы получить внутривенное введение антибиотиков. Это характерно для детей, у которых перед аппендэктомией произошел разрыв аппендикса.
Перед отъездом домой вы получите инструкции о том, как ухаживать за ребенком дома и когда вернуться для повторного визита. Вы узнаете, как ухаживать за разрезами, как справиться с болью и узнаете, есть ли какие-либо ограничения на физическую активность или возвращение в школу.
При небольшом отдыхе и уходе большинство детей легко восстанавливаются после аппендэктомии.
Существуют ли риски после аппендэктомии?
Все операции сопряжены с определенным риском. Хирургическая бригада обсудит их с вами перед операцией и сделает все возможное, чтобы свести их к минимуму.