Сколько длится беременность: признаки, сроки и этапы развития плода
https://ria.ru/20210125/beremennost-1594527284.html
Сколько длится беременность: признаки, сроки и этапы развития плода
Сколько длится беременность: признаки, сроки и этапы развития плода — РИА Новости, 25.01.2021
Сколько длится беременность: признаки, сроки и этапы развития плода
Беременность — это период, когда происходит формирование и развитие плода в организме матери. О признаках и продолжительности — в материале РИА Новости. РИА Новости, 25.01.2021
2021-01-25T18:38
2021-01-25T18:38
2021-01-25T18:38
женщины
беременность
здоровье — общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn23.img.ria.ru/images/156254/97/1562549717_0:162:3068:1888_1920x0_80_0_0_b20eb73bdba8ac8ed9770eb692c9b6ee.jpg
МОСКВА, 25 янв — РИА Новости. Беременность — это период, когда происходит формирование и развитие плода в организме матери. О признаках и продолжительности — в материале РИА Новости.Признаки беременностиПосле зачатия в организме женщины происходят анатомические, физиологические и гормональные изменения. Существует ряд сигналов, которые могут свидетельствовать о беременности. Среди предположительных признаков можно выделить: — рвоту и тошноту;- сонливость; — отвращение к определенным запахам;- частую смену настроения;- плаксивость; — головокружение. Также женщина может столкнуться с учащенным мочеиспусканием, увеличением молочных желез. Наиболее явным показателем является прекращение менструации. Чаще всего для определения беременности используются аптечные тесты. Они хоть и достоверны, но не дают полную информацию.“Тест на беременность относится к вероятным признакам, — добавила Светлана Иванова. — Он может сказать, что пациентка беременна, но, в то же время, не покажет это маточная или внематочная беременность. Определить это можно только ультразвуковым исследованием”.Сколько недель длится беременность у женщиныЭксперт ответила на вопрос о норме беременности в неделях.
О признаках и продолжительности — в материале РИА Новости.Признаки беременностиПосле зачатия в организме женщины происходят анатомические, физиологические и гормональные изменения. Существует ряд сигналов, которые могут свидетельствовать о беременности. Среди предположительных признаков можно выделить: — рвоту и тошноту;- сонливость; — отвращение к определенным запахам;- частую смену настроения;- плаксивость; — головокружение. Также женщина может столкнуться с учащенным мочеиспусканием, увеличением молочных желез. Наиболее явным показателем является прекращение менструации. Чаще всего для определения беременности используются аптечные тесты. Они хоть и достоверны, но не дают полную информацию.“Тест на беременность относится к вероятным признакам, — добавила Светлана Иванова. — Он может сказать, что пациентка беременна, но, в то же время, не покажет это маточная или внематочная беременность. Определить это можно только ультразвуковым исследованием”.Сколько недель длится беременность у женщиныЭксперт ответила на вопрос о норме беременности в неделях. По ее словам, беременность длится 40 недель, то есть десять акушерских месяцев или девять календарных.Эмбриональный периодС момента оплодотворения эмбриональный период длится до десятой недели акушерского срока. В это время начинается формирование и развитие плода в организме матери. В частности, у эмбриона образуются сначала зародышевые листки, затем ткани, органы и плацента. В этот период плод увеличивается до трех сантиметров, однако он еще не напоминает младенца, а лишь со временем приобретает соответствующие черты. Фетальный периодФетальный период длится начиная с 11 недели акушерского срока и заканчивается родами. В это время происходит активный рост плода, изменяются его пропорции, начинают развиваться все системы органов. Кроме этого, плод начинает шевелиться в утробе. Физиологические изменения системы мать — плодС момента наступления беременности формируются две тесно взаимосвязанные между собой системы. Во-первых, материнская, которая обеспечивает плод всем необходимым, и, во-вторых, функциональная система плода.
По ее словам, беременность длится 40 недель, то есть десять акушерских месяцев или девять календарных.Эмбриональный периодС момента оплодотворения эмбриональный период длится до десятой недели акушерского срока. В это время начинается формирование и развитие плода в организме матери. В частности, у эмбриона образуются сначала зародышевые листки, затем ткани, органы и плацента. В этот период плод увеличивается до трех сантиметров, однако он еще не напоминает младенца, а лишь со временем приобретает соответствующие черты. Фетальный периодФетальный период длится начиная с 11 недели акушерского срока и заканчивается родами. В это время происходит активный рост плода, изменяются его пропорции, начинают развиваться все системы органов. Кроме этого, плод начинает шевелиться в утробе. Физиологические изменения системы мать — плодС момента наступления беременности формируются две тесно взаимосвязанные между собой системы. Во-первых, материнская, которая обеспечивает плод всем необходимым, и, во-вторых, функциональная система плода. В организме матери происходят существенные изменения. Во время беременности женщине необходимо получать витамины, так как увеличивается потребность в них. Поэтому организму требуется в полтора раза больше цинка, йода, витаминов В6 и В12. Недобор витаминов может повлиять на длительность беременности.
В организме матери происходят существенные изменения. Во время беременности женщине необходимо получать витамины, так как увеличивается потребность в них. Поэтому организму требуется в полтора раза больше цинка, йода, витаминов В6 и В12. Недобор витаминов может повлиять на длительность беременности.
https://ria.ru/20201230/beremennost-1591580196.html
https://ria.ru/20200703/1573821784.html
https://ria.ru/20210119/roddom-1593740968.html
https://ria.ru/20200926/chetvernya-1577781613.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/156254/97/1562549717_169:0:2900:2048_1920x0_80_0_0_15b447eb01248969392bfdc3b7477518.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
женщины, беременность, здоровье — общество
МОСКВА, 25 янв — РИА Новости. Беременность — это период, когда происходит формирование и развитие плода в организме матери. О признаках и продолжительности — в материале РИА Новости.Признаки беременности
После зачатия в организме женщины происходят анатомические, физиологические и гормональные изменения. Существует ряд сигналов, которые могут свидетельствовать о беременности. Среди предположительных признаков можно выделить:
Среди предположительных признаков можно выделить:
30 декабря 2020, 15:04
Тест на беременность: когда и как делать, чтобы получить верный результат— рвоту и тошноту;
— отвращение к определенным запахам;
— частую смену настроения;
— плаксивость;
— головокружение.
Также женщина может столкнуться с учащенным мочеиспусканием, увеличением молочных желез. Наиболее явным показателем является прекращение менструации.
“К вероятным признакам относят увеличение матки, — рассказала РИА Новости Светлана Иванова, преподаватель акушерства и гинекологии высшей категории. — Когда врач осматривает пациентку, он может увидеть синюшность влагалищной шейки матки и самого влагалища. В целом изменяется размер матки, форма и консистенция”.
Чаще всего для определения беременности используются аптечные тесты. Они хоть и достоверны, но не дают полную информацию.
“Тест на беременность относится к вероятным признакам, — добавила Светлана Иванова. — Он может сказать, что пациентка беременна, но, в то же время, не покажет это маточная или внематочная беременность. Определить это можно только ультразвуковым исследованием”.
Определить это можно только ультразвуковым исследованием”.
3 июля 2020, 02:53
Гинеколог назвал идеальный возраст для рождения первенцаСколько недель длится беременность у женщины
Эксперт ответила на вопрос о норме беременности в неделях. По ее словам, беременность длится 40 недель, то есть десять акушерских месяцев или девять календарных.
“В целом ее срок — 280 дней, если вести отсчет от первого дня последней менструации, — добавила Светлана Иванова. — Считается, что своевременные роды происходят с 37-й недели до 42-й. Роды до 37 недель считаются преждевременными, после 42-й недели — запоздалыми. И то, и другое — отклонения от нормы”.
Эмбриональный период
С момента оплодотворения эмбриональный период длится до десятой недели акушерского срока. В это время начинается формирование и развитие плода в организме матери. В частности, у эмбриона образуются сначала зародышевые листки, затем ткани, органы и плацента. В этот период плод увеличивается до трех сантиметров, однако он еще не напоминает младенца, а лишь со временем приобретает соответствующие черты.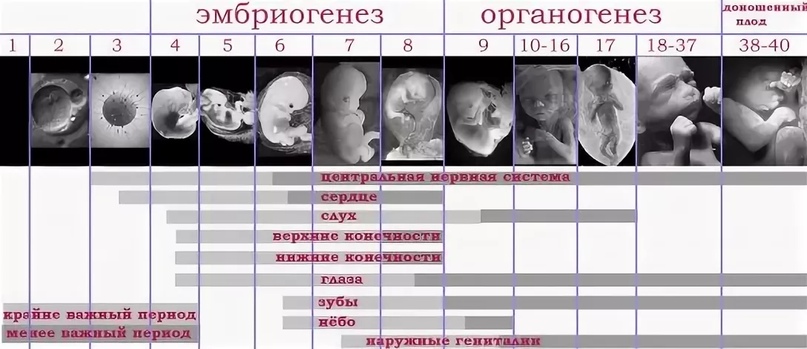
19 января, 20:07
Что нужно брать с собой в роддом для ребенка и мамы: список на 2021 годФетальный период
Фетальный период длится начиная с 11 недели акушерского срока и заканчивается родами. В это время происходит активный рост плода, изменяются его пропорции, начинают развиваться все системы органов. Кроме этого, плод начинает шевелиться в утробе.
Физиологические изменения системы мать — плод
С момента наступления беременности формируются две тесно взаимосвязанные между собой системы. Во-первых, материнская, которая обеспечивает плод всем необходимым, и, во-вторых, функциональная система плода. В организме матери происходят существенные изменения.
“Увеличивается уровень прогестерона — главного гормона, отвечающего за вынашивание, при этом эстроген снижается, — поясняет эксперт. — Они отвечают за тонус матки. Если гормонов будет слишком много, может произойти выкидыш. В период беременности сердце, а также почки, работают с повышенной нагрузкой. Они выводят мочу матери и плода. Щитовидная и паращитовидная железы увеличиваются в размерах, нарушается выработка кальция, поэтому у беременных часто возникают ломкость ногтей, выпадение волос, могут крошиться зубы. Из-за этого необходимо регулярно проверяться у стоматолога на наличие кариеса. Это источник инфекции, который может привести к инфицированию плода”.
Они выводят мочу матери и плода. Щитовидная и паращитовидная железы увеличиваются в размерах, нарушается выработка кальция, поэтому у беременных часто возникают ломкость ногтей, выпадение волос, могут крошиться зубы. Из-за этого необходимо регулярно проверяться у стоматолога на наличие кариеса. Это источник инфекции, который может привести к инфицированию плода”.
Во время беременности женщине необходимо получать витамины, так как увеличивается потребность в них. Поэтому организму требуется в полтора раза больше цинка, йода, витаминов В6 и В12. Недобор витаминов может повлиять на длительность беременности.
26 сентября 2020, 08:00
Мгновенная многодетность. Истории семей, у которых родились четверняшкиПродолжительность беременности или «Всему свое время»
Вот пишет профессор В.И. Бодяжина, по классическим учебникам которой на протяжении десятилетий обучали многие поколения будущих врачей:
Так ли в жизни всё просто, как практическим врачам кажется и хочется?
Остановимся на минуту и подумаем
Настораживает одно. Сроки, установленные врачами, не отражают реальную картину. Рассмотрим, к примеру, яблони. Все деревья цветут практически одновременно, укладываясь с оплодотворением в одну неделю. А сроки «беременности» у всех яблонь оказываются различными. Явные скороспелки зрелые плоды дают уже в середине лета. Другие же яблони до глубокой осени всё никак не «разродятся» спелыми яблоками, которые и по первому снегу так и продолжают висеть на ветках слегка «недозревшими».
Сроки, установленные врачами, не отражают реальную картину. Рассмотрим, к примеру, яблони. Все деревья цветут практически одновременно, укладываясь с оплодотворением в одну неделю. А сроки «беременности» у всех яблонь оказываются различными. Явные скороспелки зрелые плоды дают уже в середине лета. Другие же яблони до глубокой осени всё никак не «разродятся» спелыми яблоками, которые и по первому снегу так и продолжают висеть на ветках слегка «недозревшими».
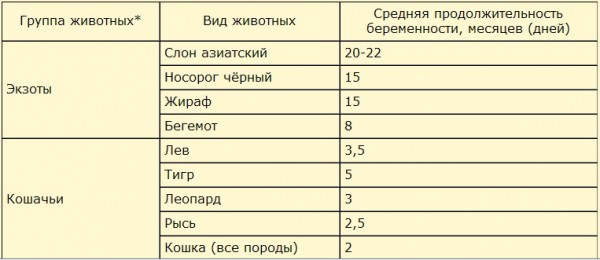
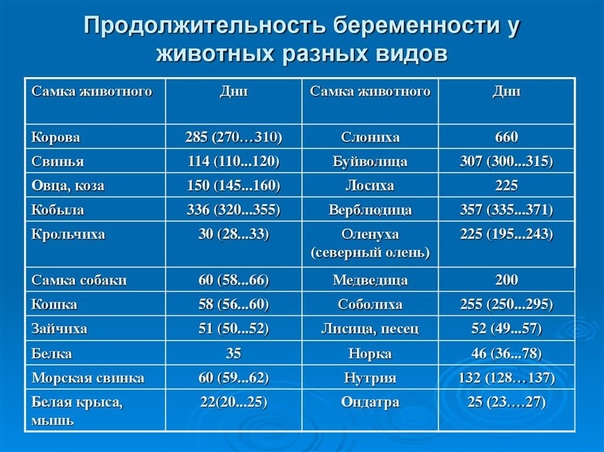
Да и в животном мире всё не так однозначно: у всех есть разброс продолжительности беременности.
| Продолжительность беременности (в днях) [7. 1967 год]
| |||
| Вид животного | В среднем | Нормальные колебания | Возможные колебания |
| Кобыла | 336 | 320-355 | 310-410 |
| Корова | 285 | 270-300 | 260-345 |
| Домашняя свинья | 114 | 110-118 | —
|
| Собака | 63 | 58-66 | —
|
| Кошка | 58 | 56-60 | —
|
| Слониха | 610 | 550-670 | —
|
И только для человека беременность – словно тюремное заключение, где посторонние люди заранее планируют «срок отсидки» для ребёнка с точностью до нескольких часов.
 Врачи готовы утверждать, повторяя вслед за Фамусовым:
Врачи готовы утверждать, повторяя вслед за Фамусовым:
Она не родила, но по расчёту
По моему: должна родить.
А.С. Грибоедов, «Горе от ума», II действие, 1 явление [8, 1971 год]
Однако новорождённый ребёнок никому ещё ничего не должен! Тем более дитя внутриутробное. Беременная, скорее всего, тоже не обязана рожать в указанные врачами сроки, ведь человеку свойственно ошибаться.
А как всё происходит в нашей жизни после девятимесячного наблюдения в женской консультации?
Для упрощения сложных арифметических действий были созданы подручные пособия, таблицы и номограммы для работы с календарём беременности. Так, например, если, по врачебным расчётам, первый день последних месячных был 10 июля, то предполагаемой датой родов будет 16 апреля будущего года. Сплошь и рядом по этому поводу слышны жалобы беременных, которых врачи пугают всяческими страстями и говорят буквально следующее: «Шестнадцатого числа не родишь, семнадцатого приходи с вещами в роддом!» Ясно, зачем: «там помогут» быстренько родить «в срок».
В настоящей медицине не всё так однозначно
Медицина считает себя наукой. Значит, и там есть трезвые умы. Вот книга, рекомендованная к переводу членом-корреспондентом АМН СССР В.И. Кулаковым, директором Центра охраны здоровья матери и ребёнка МЗ СССР. Это « Беременность и роды высокого риска» Фернандо Ариаса.Вот что пишет автор:
«Согласно формуле Негеле, беременность у человека продолжается 40 недель. В то же время наблюдаются некоторые биологические колебания: приблизительно 11% беременностей заканчиваются после 42 недели. Поэтому врачи-акушеры сталкиваются с вопросами ведения переношенной беременности у одной из каждых десяти женщин. К счастью, лишь около 10% беременностей, достигших или превысивших срок 42 недели, сопровождается развитием осложнений у плода. Таким образом, только у одной из 100 беременных следует ожидать появления проблем, связанных с переношенной беременностью» [9, 1989 год].
Как упоминает Ф.
В конце концов, хронически беременной никто из женщин не остаётся!!!
Зарубежные врачи сталкиваются с ведением переношенной беременности. Нашим специалистам, судя по всему, подобная участь не грозит: они успешно подстраивают биологию человека под свои идеи.
 е. 259-294 дня) после первого дня последней менструации» [10, 1998 год]. Сложный организм человека невозможно описать простыми математическими законами. Человек – это область применения вероятностной математики. Вероятностная математика – это кривые нормального распределения Гаусса.
е. 259-294 дня) после первого дня последней менструации» [10, 1998 год]. Сложный организм человека невозможно описать простыми математическими законами. Человек – это область применения вероятностной математики. Вероятностная математика – это кривые нормального распределения Гаусса.
Врачи требуют от беременных женщин, чтобы они строго на 40 неделе, желательно день в день, рожали своих детей. Вероятностная же математика говорит нам, что разброс границ допустимых сроков для нормальных родов вычисляется по формуле:
|
Подставив в формулу вместо n значение «40 недель», мы получаем разброс нормальных величин 40 ± 3 недели. То есть нормальные, срочные роды могут произойти в любой момент, начиная с 37 недели по 43 неделю включительно. Одну неделю врачи благополучно зажимают, говоря «37-42».
|
Ещё И.
Подобные мысли подтверждаются всеми специалистами более высокого уровня:
«Около 5 % женщин рожают в 40 недель, 50 % – в пределах 280±7 дней, 85 % –в пределах 280±14 дней. У 12 % женщин роды начинаются после 294 дней и болеес начала последней менструации. Точность определения предполагаемой даты родов находится в пределах от 2 до 24 дней» [11, 1987 год].
У 12 % женщин роды начинаются после 294 дней и болеес начала последней менструации. Точность определения предполагаемой даты родов находится в пределах от 2 до 24 дней» [11, 1987 год].
Вся эта медицинская точность совсем не похожа на заранее высчитанную дату старта космического корабля.
Что вообще можно ожидать от беременной женщины?
«Твёрдо установлен факт колебания продолжительности беременности как в ту, так и в другую сторону (по Ганелиной – от минимума в 241-247 дней до максимума в 320-323 дня)» [12, 1937 год].
Профессор И.Ф. Жордания:
«У женщин беременность, вычисленная от первого дня последней менструации, продолжается в среднем 9 гражданских (солнечных) или 10 акушерских (лунных) месяцев, то есть 280 дней. Однако следует помнить, что роды зрелым плодом наступают ровно через 280 дней лишь у 5 %» [13, 1961 год].
Профессор А.И. Петченко:
«Описаны случаи нормальной беременности минимальной продолжительностью 210 и 246 дней. И.И. Богоров приводит случаи продолжительности беременности 367 дней, И.Ф. Жордания и М.Д. Ганелина – 349 дней» [14, 1963 год].
«Перенашивание. Этот термин применяют для описания синдрома нарушения созревания плода при беременности, продолжающейся более 42 недель. Роды при перенашивании называют запоздалыми. Приблизительно 10 % всех беременностей продолжается более 42 недель, из них 14% длятся более 43 недель.
Наиболее продолжительная зарегистрированная беременность составила 1 год и 24 дня. Эта беременность закончилась рождением живого ребёнка …» [15, 1997 год].
Понятно, что эту беременность продолжительностью в 1 год и 24 дня никто не стимулировал, не провоцировал на роды, но и на уши никто по этому поводу не становился. Как никто из американских гинекологов не собирался мучить те двадцать тысяч двести шестнадцать беременных, которые переходили 44 неделю беременности во время масштабных наблюдений над американками.
Как никто из американских гинекологов не собирался мучить те двадцать тысяч двести шестнадцать беременных, которые переходили 44 неделю беременности во время масштабных наблюдений над американками.
Российские женщины по воле участковых гинекологов делятся на две группы. Первые – это «везунчики». Они не успели испугаться. «Ждали роды на следующей неделе», «роды наступили неожиданно» – вот типичное воспоминание об этом. При этом женщины забывают, что «неожиданно» можно сломать лишь ногу, поскользнувшись в гололёд. Для того, чтобы родить «неожиданно», необходимо, по крайней мере, несколько месяцев проходить беременной.
Вторые – это «великие страдалицы», как выразилась одна заведующая родильным домом. Они страдают, ходят, не знают, куда себя деть, мучаются неведомо где запропастившимися родами. И сердобольные врачи «помогают» им избавиться от этих проблем. Только вот гуманно ли заставить человека родиться тогда, когда он этого не хочет? Это ничуть не гуманнее действий киллеров и отравителей, вынуждающих человека насильно уйти из жизни. Тогда почему заставить маленького человечка прийти в жизнь силой возводится в ранг доблести? Душевная травма ребёнка, возникающая при этом («Без меня меня родили»), никого не волнует. Ни верующих, а ведь это является насилием над ещё не рождённым ребёнком, под стать аборту. Ни тех, кто доверяет астрологии и придает большое значение связи между датой рождения и дальнейшей судьбой человека. Врачи массово навязывают людям «чужие» судьбы! Парадокс постатеистического общества.
Тогда почему заставить маленького человечка прийти в жизнь силой возводится в ранг доблести? Душевная травма ребёнка, возникающая при этом («Без меня меня родили»), никого не волнует. Ни верующих, а ведь это является насилием над ещё не рождённым ребёнком, под стать аборту. Ни тех, кто доверяет астрологии и придает большое значение связи между датой рождения и дальнейшей судьбой человека. Врачи массово навязывают людям «чужие» судьбы! Парадокс постатеистического общества.
Всплывает ещё один вопрос. Как следует рассматривать рождение ребенка на 38 неделе, когда врач в роддоме пишет в карте родов «недоношенность 2 недели»? Это незнание элементарных основ акушерства как науки. Такие записи делаются околомедицинской братией, то есть людьми, имеющими лишь некоторое отношение к медицине как к науке. Нормальные срочные роды начинаются с 37 недели включительно. Хоть в 37, хоть в 40, хоть в 42 недели – всё одно: женщина родила в срок. Этот срок установлен самими медиками, половина из которых об этом даже не подозревает. И писать в таком случае «недоношенность» – преступление перед ребёнком, перед родителями, перед обществом.
И писать в таком случае «недоношенность» – преступление перед ребёнком, перед родителями, перед обществом.
Так ли уж беременной женщине нужно зомбирующее влияние «точно определённой» даты предполагаемых родов?
Не спугните своё счастье!
Статья опубликована в 3 номере журнала «Домашний ребёнок»
Использованная литература.
1. «Многотомное руководство по акушерству и гинекологии», том 1, Москва, государственное издательство медицинской литературы, 1961 год, стр.
 122.
122.
2. Гуртовой Л.Е. «Недогулы и перегулы при отпуске по беременности», статья опубликована в «Журнале акушерства и женских болезней», 1932 год, 43, № 5/6, стр. 11-17.
3. Богоров И.И. «Продолжительность беременности и её диагностика», пособие для врачей, Ленинград, Наркомздрав СССР, «Медгиз», 1939 год.
4. «Многотомное руководство…», том 1… стр. 107.
5. Китайгородская О.Д. «Учебник детских болезней», Москва, государственное издательство медицинской литературы, 1963 год, стр. 11.
6. Бодяжина В.И. «Акушерство», 5-е издание, исправленное, Москва, «Медицина», 1969 год, стр. 72.
7. Бочаров И.А. «Акушерство, гинекология и искусственное осеменение сельскохозяйственных животных», Ленинград, «Колос», 1967 год, стр. 60.
8. Грибоедов А.С. «Горе от ума», комедия, сочинения в двух томах, том 2, Москва, библиотека «Огонёк», издательство «Правда», 1971 год, стр.
 80.
80.
9. Ариас, Фернандо «Беременность и роды высокого риска», Москва, «Медицина», 1989 год, стр. 309-310, 15-16.
10. Робертон Н.Р.К. «Практическое руководство по неонатологии», Москва, «Медицина», 1998 год, стр. 21.
11. «Клиническая ультразвуковая диагностика», руководство для врачей в 2-х томах под редакцией Мухарлямова Н.М., том 2, Москва, «Медицина». 1987 год, стр. 87.
12. Гентер Г.Г. «Учебник акушерства» для студентов медвузов, Ленинград, государственное издательство биологической и медицинской литературы, 1937 год, стр. 114.
13. Жордания И.Ф. «Учебник акушерства», Москва, государственное издательство медицинской литературы «Медгиз», 1961 год, стр. 127.
14. «Многотомное руководство…», том 2 … 1963 год, стр. 243.
15. «Акушерство и гинекология», руководство для врачей и студентов, под общей редакцией Савельевой Г.
 М., перевод с английского, Москва, издательство «ГЭОТАР Медицина», 1997 год, стр. 217.
М., перевод с английского, Москва, издательство «ГЭОТАР Медицина», 1997 год, стр. 217.
16. Розенбаум А.Я., стихотворение «Муки» опубликовано в сборнике «Синяя птица мечты», Москва, «Эксмо», 2004 год, стр. 287.
17. Случевский К.К. «Сочинения в стихах», Москва – Санкт-Петербург, «Летний сад», 2001 год, стр. 547.
Как определить срок беременности и ПДР?
Когда вы видите долгожданные две полоски, которые свидетельствуют о положительном тесте на беременность, то первым делом хотите узнать срок беременности.
В акушерстве срок беременности рассчитывается не в месяцах, а в неделях и, кроме того, акушерский срок рассчитывается не от зачатия, а от первого дня последней менструации. То есть первый день менструации считается днём зачатия.
Вы справедливо заметите, что такой способ подсчёта не является точным, ведь овуляция происходит в среднем спустя 2 недели от начала менструации. Но этот метод универсален и применим практически к любой женщине, при условии регулярных менструаций. Погрешность не значительная и составляет в среднем 10-14 дней.
Но этот метод универсален и применим практически к любой женщине, при условии регулярных менструаций. Погрешность не значительная и составляет в среднем 10-14 дней.
Как подсчитать ПДР?
Чтобы подсчитать ПДР (предполагаемую дату родов) используется формула Негеля:
Для этого необходимо к первому дню последней менструации прибавить 40 недель, или же от первого дня последней менструации отсчитать 3 месяца и к полученному числу прибавить 7 дней.
Всё не так сложно, как кажется, но лучше довериться врачу акушеру-гинекологу.
УЗИ на определение срока беременности
Кроме того, определить срок беременности может врач УЗ-диагностики.
Если речь идёт о малых сроках беременности и эмбрион ещё не определяется, но в полости есть плодное яйцо, то подсчёт осуществляется по его среднему диаметру, но и этот и метод является примерным. Когда уже чётко виден эмбрион (а это 7-8 недель) срок рассчитывается по копчико-теменному размеру плода, и этот метод уже более достоверен.
На более поздних сроках, врач ориентируется на размеры матки, а точнее на высоту дна матки от лонного сочленения. Тут всё совсем просто: примерно каждую неделю матка вырастает на 1 см (то есть если срок 22 недели, то и высота дна матки от лона будет примерно 22 см).
Конечно же не забываем об индивидуальном подходе, ведь каждая женщина и беременность особенная! Поэтому запишитесь на приём к акушеру-гинекологу и вставайте на учёт по беременности (желательно до 10 недель) и доверьтесь грамотности специалиста!
Автор статьи врач акушер-гинеколог Тараканова М.Ю.
Как правильно рассчитать срок беременности и определить дату родов
Сама по себе задержка начала нового менструального цикла вовсе не обязательно свидетельствует о беременности – сбои могут объяснятся возникнуть из-за заболеваний, чрезмерных физических нагрузок или стресса. Беременность нужно подтвердить при помощи анализа на ХГЧ или осмотра на гинекологическом кресле.
1) Анализ крови на ХГЧ
Превышение концентрации «гормона беременности», или хорионического гонадотропина человека (ХГЧ) в крови женщины позволяет диагностировать беременность очень рано, в первые дни после ее наступления, задолго до того, как появится задержка в менструальном цикле или женщина почувствует первые симптомы. Также анализ на уровень ХГЧ в крови позволяет определить срок беременности с точностью примерно до двух недель.
2) Домашний тест на беременность
Принцип действия домашних тестов на беременность также основан на измерении уровня ХГЧ, но их чувствительность ниже, чем у анализа крови. Самые современные из них могут не только подтвердить наличие беременности еще за несколько дней до наступления задержки, но и указать (не слишком точно) примерный срок.
Тесты же старого поколения покажут более-менее точный результат только после задержки, то есть через 2-4 недели от зачатия.
3) Гинекологический осмотр
Квалифицированный гинеколог-акушер может диагностировать беременность в ходе осмотра начиная с 3-4 недель после зачатия, ориентируясь на изменения формы и размера матки, а также на другие признаки.
4) Ультразвуковое исследование
УЗИ – самый точный способ диагностики беременности. При помощи ультразвукового исследования трансвагинальным датчиком получается определить наличие плодного яйца в матке уже через 1-2 недели после зачатия (3-4 акушерские недели), а вот обнаружить сердечные сокращения плода можно только на сроке 5-6 акушерских недель. Определить же срок беременности с высокой точностью (до 2-3 дней!) с помощью УЗИ можно точно лишь с 6-7 недели.
Если задержка, а также результат теста или анализа крови на ХГЧ указывают на то что скоро вы станете мамой, не спешите сразу делать ультразвуковое исследование. Подождите еще 2-3 недели, тогда по УЗИ вам не только точно определят срок, но и дадут послушать сердцебиение малыша.
Если вы не стали делать УЗИ на раннем сроке для подтверждения беременности, то впервые с этим исследованием вы столкнетесь на 10-14-й неделе. Тогда же вам установят или скорректируют точный срок беременности и ПДР. За время беременности вам нужно будет пройти такое обследование еще как минимум дважды.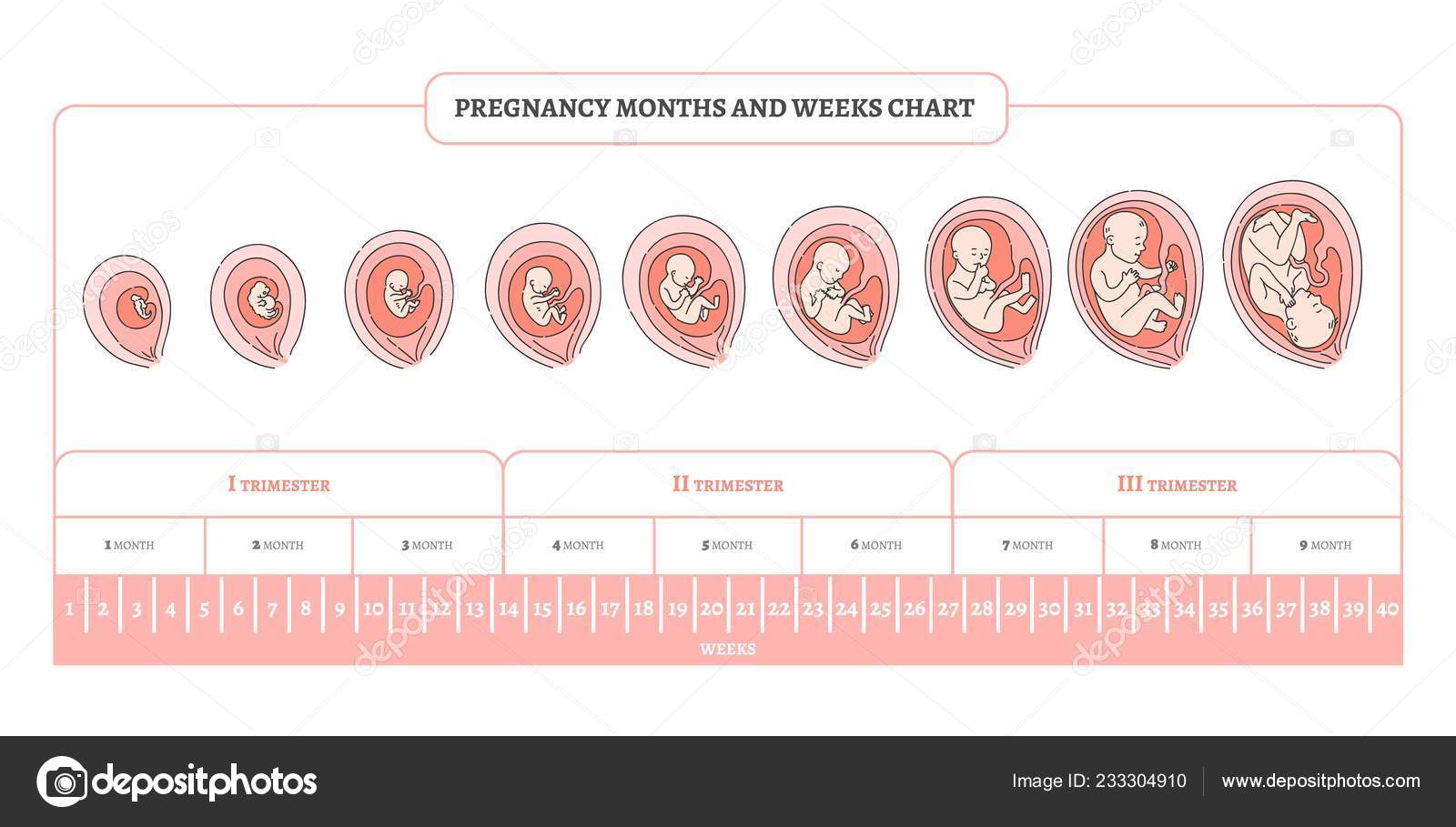 Это произойдет на 20 -24-й и на 30-34-й неделях. Однако, стоит сказать, что УЗИ во 2 и 3 триместрах могут иметь погрешность в определении срока беременности. Установленный по ним ПДР может отличаться от реального на 2-3 недели. Именно поэтому так важно не пропустить первый скрининг и вовремя сделать ультразвуковое исследование.
Это произойдет на 20 -24-й и на 30-34-й неделях. Однако, стоит сказать, что УЗИ во 2 и 3 триместрах могут иметь погрешность в определении срока беременности. Установленный по ним ПДР может отличаться от реального на 2-3 недели. Именно поэтому так важно не пропустить первый скрининг и вовремя сделать ультразвуковое исследование.
Нормы ХГЧ по неделям беременности
Содержание
- Таблица средних норм ХГЧ
- Таблица средних норм ХГЧ при вынашивании двойни
- Таблица средних значений ХГЧ после ЭКО при прижившейся двойне
- Нормы для свободной β- субъединицы ХГЧ
- Норма РАРР-А
- Что делать, если у меня высокий риск?
- Как подтвердить или опровергнуть результаты скрининга?
- Врач говорит, что мне нужно сделать аборт. Что делать?
Одним из основных анализов при беременности является изучение уровня гормона беременности – ХГЧ или хорионического гонадотропина человека. Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений
Таблица средних норм ХГЧ:
| Срок гестации | HCG в мЕд/мл | HCG в мМе/мл | HCG в нг/мл |
| 1-2 недели | 25-156 | 5-25 (сомнительный результат) | — |
| 2-3 недели | 101-4870 | 5-25 (сомнительный результат) | — |
| 3-4 недели | 1100 – 31500 | 25-156 | — |
| 4-5 недель | 2560 – 82300 | 101-4870 | — |
| 5-6 недель | 23100 – 151000 | 1110 -31500 | — |
| 6-7 недель | 27300 – 233000 | 2560 -82300 | — |
| 7-11 недель | 20900 – 291000 | 23100 -233000 | 23,7 — 130,4 |
| 11-16 недель | 6140 – 103000 | 20900 -103000 | 17,4 — 50,0 |
| 16-21 неделя | 4720 – 80100 | 6140 – 80100 | 4,67 — 33,3 |
| 21-39 недель | 2700 – 78100 | 2700 -78100 | — |
Таблица средних норм ХГЧ при вынашивании двойни:
| Срок гестации, недели | Средний диапазон концентрации ХГЧ (мЕд/мл) |
| 1-2 недели | 50 – 112 |
| 2-3 недели | 209 – 9740 |
| 3-4 недели | 2220 – 63000 |
| 4-5 недель | 5122 – 164600 |
| 5-6 недель | 46200 – 302000 |
| 6-7 недель | 54610 – 466000 |
| 7-11 недель | 41810 – 582000 |
| 11-16 недель | 12280 – 206000 |
| 16-21 неделя | 9440 – 160210 |
| 21-39 недель | 5400 – 156200 |
Таблица средних значений ХГЧ после ЭКО при прижившейся двойне:
| Срок гестации, нед | Диапазон значений ХГЧ, мЕд/мл |
| 1-2 недели | 50 – 600 |
| 2-3 недели | 3000 – 10000 |
| 3-4 недели | 20000 – 60000 |
| 4-5 недель | 40000 – 200000 |
| 5-6 недель | 100000 – 400000 |
| 6-7 недель | 100000 – 400000 |
| 7-11 недель | 40000 – 200000 |
| 11-16 недель | 40000 – 120000 |
| 16-21 неделя | 20000 – 70000 |
| 21-39 недель | 20000 – 120000 |
Нормы для свободной β- субъединицы ХГЧ
Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 9 недель | 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ |
| 10 недель | 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ |
| 11 недель | 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ |
| 12 недель | 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ |
| 13 недель | 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если ХГЧ не в норме, то:
- Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
- Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что делать, если у меня высокий риск?
Если в итоге скрининга у вас был обнаружен повышенный риск рождения малыша с синдромом Дауна, то это еще не повод прерывать беременность. Вас направят на консультацию к врачу генетику, который при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез
Как подтвердить или опровергнуть результаты скрининга?
Если вы думаете, что скрининг был проведен неправильно, то вам следует пройти повторное обследование в другой клинике, но для этого необходимо повторно сдать все анализы и пройти УЗИ. Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Запор при беременности | Официальный сайт Johnson & Johnson
На дискомфорт, связанный с задержкой стула, жалуются две трети женщин во время беременности и каждая третья после родов.1 Многие при этом предпочитают терпеть неприятные симптомы, считая их естественными для данного периода. Однако такой подход может быть опасным как для мамы, так и для малыша. Важно вовремя диагностировать нарушение стула и начать лечение. Выясним, чем же бывает вызван запор при беременности, какие последствия он может иметь и как решить эту проблему.
Как распознать запор
Запор – это нарушение функций кишечника, которое проявляется увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой, затруднением акта дефекации (даже при сохранении нормальной периодичности стула) или систематическими ощущениями недостаточного опорожнения кишечника.2 При запоре масса кала уменьшается, изменяется и его консистенция (он становится твердым, сегментированным). Нередко запор при беременности также проявляется необходимостью долгого натуживания и болью при дефекации, метеоризмом и болевыми ощущениями в области кишечника.
Причины запоров на ранних сроках
Изменение гормонального фона. Это является одной из частых причин запоров у беременных. В первые месяцы после зачатия в организме женщины происходит активная гормональная перестройка для подготовки к вынашиванию ребенка, в частности, существенно возрастает выработка прогестерона. Он снижает тонус мускулатуры органов малого таза для того, чтобы оплодотворенная яйцеклетка благополучно закрепилась в матке. К сожалению, это имеет и своеобразный побочный эффект – замедляется работа пищеварительного тракта, ухудшается перистальтика кишечника, может возникнуть запор на ранних сроках. Кроме того, женщины часто резко снижают свою физическую активность, что также может спровоцировать нарушение. Учитывая все это, неудивительно, что будущая мама несколько раз в неделю может задаваться вопросом: «Что делать беременной при запоре?». Действенные слабительные во время беременности на ранних сроках нередко оказываются одним из самых востребованных препаратов среди будущих мам.
Нарушение рациона питания. Еще одной распространенной проблемой являются отеки, поэтому многие женщины ограничивают употребление жидкости и продуктов, содержащих большое количество воды (овощей, фруктов). Гастроэнтерологи не рекомендуют делать этого, так как жидкость и клетчатка (пищевые волокна) крайне важны для нормальной работы прямой кишки.
Прием железо- и кальцийсодержащих препаратов. Врачи иногда назначают беременным специальные препараты, способствующие нормальному питанию плода, – лекарства и биологически активные добавки, содержащие кальций и железо. Эти вещества обладают закрепляющим эффектом и могут вызвать запор на ранних сроках. Именно поэтому слабительное для беременных встречается в аптечках очень многих женщин.
Причины запоров на поздних сроках
Все описанные выше факторы также влияют на работу кишечника беременных на поздних сроках (с 16 недели до родов). Однако к ним добавляются еще несколько моментов, делающих для многих женщин необходимым прием слабительного средства при беременности.
Снижение физической активности. Двигательная активность по мере приближения к родам еще более ограничивается. Это связано с увеличением массы тела женщины и нагрузки на позвоночник из-за растущего плода.
Изменение положения плода. На последних неделях головка малыша опускается и через стенку матки сильно сдавливает кишечник.
Изменение эмоционального фона. Наконец, многие будущие мамы начинают сильно волноваться перед родами, снижается их аппетит, что также может привести к задержке стула. Поэтому слабительное для беременной женщины может стать первым решением проблемы.
Возможные последствия запора при беременности
Выше мы упоминали, что женщинам следует бороться с запорами при беременности. И вот почему. При систематической задержке стула в прямой кишке скапливаются переваренные остатки пищи, которые являются благоприятной средой для размножения микробов. Запор при беременности может привести к неприятным последствиям, а именно:
- запор у беременных может стать причиной нарушения микрофлоры кишечника;
- хронические запоры во время беременности могут спровоцировать воспалительные заболевания женских половых органов;
- при запоре в кишечнике могут развиваться гнилостные процессы, выделяющиеся токсины попадают в кровь и влияют на самочувствие женщины и состояние плода;
- натуживание при запорах на поздних сроках может дать толчок к преждевременному началу родов;
переполненная толстая кишка при запоре у беременных нередко влияет на тонус матки, что повышает риск невынашивания.
Профилактика запоров при беременности
Для профилактики нарушений стула во время беременности женщинам можно соблюдать несколько простых правил. Во-первых, стараться употреблять больше продуктов, содержащих клетчатку (овощей, фруктов, отрубей и др.). Пищевые волокна являются простейшим средством от запора при беременности. Не следует увлекаться крепким чаем или кофе, шоколадом и мучными продуктами. Во-вторых, пить больше жидкости (до 1,5-2 литров при отсутствии противопоказаний). В-третьих, больше двигаться. Речь идет о допустимой физической активности, например, о регулярных прогулках на свежем воздухе или специальной йоге для беременных.
Лечение запоров при беременности
Лечением запоров у беременных женщин должен заниматься квалифицированный врач. Проблема состоит в том, что многие общеизвестные препараты просто запрещено принимать в таком положении. Физиотерапевтические методы лечения также противопоказаны женщинам в положении из-за опасности стимуляции сокращений матки и неблагоприятного воздействия на плод. При жалобах на запоры беременным не советуют использовать слабительные средства, вызывающие спазмы. К ним относятся препараты, в состав которых входит сульфат магния, карловарская соль, касторовое масло, а также кора крушины, ревень и листья сенны. Перед использованием подобных средств от запоров во время беременности женщине следует обратиться за консультацией к специалисту.
Слабительное средство МИКРОЛАКС
® при беременностиДля того, чтобы избавиться от запора при беременности, мы рекомендуем использовать современный препарат, например МИКРОЛАКС®, в формате микроклизмы. Его допустимо применять даже в качестве слабительного при беременности, а также давать детям. Средство начинает действовать уже через 5-20 минут3, так как не проходит через пищеварительный тракт и действует местно – непосредственно на каловые массы. В основе механизма его работы лежит процесс пептизации: облегчение опорожнения кишечника достигается за счет размягчения плотных каловых масс. Это один из самых физиологичных методов, способствующих опорожнению кишечника. Удобная форма выпуска препарата (микроклизма) повышает комфортность использования слабительного при беременности.
1 Catherine S Bradley, Colleen M Kennedy, Anne M Turcea, Satish S C Rao, Ingrid E Nygaard ‘Constipation in pregnancy: prevalence, symptoms, and risk factors’ ,Obstetrics and gynecology. 01/01/2008; 110(6):1351-7.
(Кэтрин С. Брэдли, Коллин М. Кеннеди, Энн М. Турчеа, Сатиш С.К. Рао, Ингрид Е. Нигаард «Запоры при беременности: уровень распространенности, симптомы и факторы риска», журнал «Акушерство и гинекология. 01.01.2008; 110(6):1351-7»)
2 А. И. Хавкин. Хронические запоры у детей: принципы терапии, Детский доктор, 2000, № 5.
3 Инструкция для применения медицинского лекарственного средства МИКРОЛАКС® (MICROLAX®)
Реклама лекарственного средства. Перед применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом. РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
Хорионический гонадотропин человека (ХГЧ, бета-ХГЧ, б-ХГЧ, Human Chorionic)
Исследуемый материал Сыворотка крови
Метод определения Иммуноферментный анализ.
Специфический гормон беременности.
Гликопротеин — димер с молекулярным весом около 46кДа, синтезирующийся в синтицио-трофобласте плаценты. ХГЧ состоит из двух субъединиц: альфа и бета. Альфа-субъединица идентична с альфа-субъединицами гормонов гипофиза ТТГ, ФСГ и ЛГ. Бета-субъединица (β-ХГЧ), использующаяся для иммунометрического определения гормона — уникальна.
Уровень бета-ХГЧ крови уже на 6 — 8 день после зачатия позволяет диагностировать беременность (концентрация β-ХГЧ в моче достигает диагностического уровня на 1 — 2 дня позже, чем в сыворотке крови).
В первом триместре беременности ХГЧ обеспечивает синтез прогестерона и эстрогенов, необходимых для поддержания беременности, жёлтым телом яичника. ХГЧ действует на жёлтое тело подобно лютеинизирующему гормону, то есть поддерживает его существование. Это происходит до тех пор, пока комплекс «плод-плацента» не приобретет способность самостоятельно формировать необходимый гормональный фон. У плода мужского пола ХГЧ стимулирует клетки Лейдига, синтезирующие тестостерон, необходимый для формирования половых органов по мужскому типу.
Синтез ХГЧ осуществляется клетками трофобласта после имплантации эмбриона и продолжается в течение всей беременности. При нормальном течении беременности, в период между 2 — 5 неделями беременности содержание β-ХГЧ удваивается каждые 1,5 суток. Пик концентрации ХГЧ приходится на 10 — 11 неделю беременности, затем его концентрация начинает медленно снижаться. При многоплодной беременности содержание ХГЧ увеличивается пропорционально числу плодов.
Пониженные концентрации ХГЧ могут говорить об эктопической беременности или угрожающем аборте. Определение содержания ХГЧ в комплексе с другими тестами (альфа-фетопротеином и свободным эстриолом на 15 — 20 неделях беременности, так называемый «тройной тест») используется в пренатальной диагностике для выявления риска отклонений развития плода.
Помимо беременности, ХГЧ используется в лабораторной диагностике в качестве онкомаркёра опухолей трофобластной ткани и герминативных клеток яичников и семенников, секретирующих хорионический гонадотропин.
Ранняя диагностика беременности: определение уровня ХГЧ
Что такое ХГЧ?
ХГЧ (хорионический гонадотропин человека) – особый гормон беременности, являющийся важным показателем развития беременности и её отклонений. Хорионический гонадотропин вырабатывают клетки хориона (оболочки зародыша) сразу после его прикрепления к стенке матки. На основании анализа крови на хорионический гонадотропин врач определяет присутствие в организме хориальной ткани, а значит, и наступление беременности у женщины.
Когда можно проводить исследование на определение уровня ХГЧ?
Определение уровня хорионического гонадотропина в крови является наиболее достоверным методом определения беременности на ранних сроках. Хорионический гонадотропин появляется в организме женщины c 5- 6 дня с момента оплодотворения. Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, также основан на определении хорионического гонадотропина в моче, но необходимый уровень данного гормона в моче для диагностирования беременности достигается на несколько дней позже.
При отсутствии какой-либо патологии, в первые недели беременности уровень гормона удваивается каждые 2 дня, а максимальная концентрация его достигается к 10-11 неделям беременности. После 11 недели уровень гормона постепенно идет к снижению.
Повышение уровня хорионического гонадотропина при беременности может происходить при:
-
многоплодии;
-
токсикозе, гестозе;
-
сахарном диабете матери;
-
патологиях плода, синдроме Дауна, множественных пороках развития;
-
неправильно установленном сроке беременности;
-
приеме синтетических гестагенов и т. д..
Повышенные значения можно также увидеть в течение недели при сдаче анализа после проведенной процедуры прерывания беременности. Высокий уровень гормона после миниаборта указывает на прогрессирующую беременность.
Низкий уровень хорионического гонадотропина при беременности может означать неправильную постановку срока беременности или быть признаком серьезных нарушений, таких как:
-
внематочная беременность;
-
неразвивающаяся беременность;
-
задержка в развитии плода;
-
угроза самопроизвольного аборта;
-
хроническая плацентарная недостаточность;
-
гибель плода (во II-III триместре беременности).
Определение уровня хорионического гонадотропинавходит в тройной тест-исследование, по результатам которого можно судить о наличии некоторых аномалий развития плода, но точный диагноз поставить нельзя. Исследование лишь позволяет выявить женщин, составляющих группу риска. В этом случае женщинам необходимо будет произвести серьезное дополнительное обследование.
Какова роль гормона ХГЧ в организме человека?
Помимо установления факта наступления беременности, по количественному определению уровня данного гормона можно судить о характере течения беременности, о наличии многоплодной беременности.
Самой важной задачей хорионического гонадотропина является поддержание самой беременности. Под его контролем происходит синтез основных гормонов беременности: эстрогенов и прогестерона. В первом триместре, до полного формирования плаценты (до 16 недель), хорионический гонадотропин поддерживает нормальную функциональную активность желтого тела, а именно, выработку прогестерона.
Другая важная функция хорионического гонадотропина заключается в стимуляции овуляции и поддержании жизнеспособности желтого тела.
Когда врач назначает анализ на ХГЧ?
Помимо диагностики ранних сроков беременности, хорионический гонадотропин определяют:
у женщин —
-
для выявления аменореи;
-
исключения возможности внематочной беременности;
-
для оценки полноты искусственного аборта;
-
для динамического наблюдения за беременностью;
-
при угрозе выкидыша и подозрениях на неразвивающуюся беременность;
-
для диагностики опухолей – хорионэпителиомы, пузырного заноса;
-
для пренатальной диагностики пороков развития плода;
у мужчин —
Как правильно сдать анализ крови на гормон ХГЧ?
Независимая лаборатория ИНВИТРО предлагает пройти лабораторное исследование на определение уровня хорионического гонадотропина.
Анализ сдается путем взятия крови из вены, желательно — утром и натощак. Лабораторный тест рекомендуется проводить не ранее 4-5 дней задержки менструации, а также можно повторить через 2-3 дня для уточнения результатов. Для выявления патологии плода у беременных, анализ рекомендуется сдавать с 14 по 18 неделю беременности.
В комплексной диагностике пороков развития плода рекомендуется также сдать анализы на определение следующих маркеров: АФП (альфа-фетопротеин), Е3 (свободный эстриол), а также сделать УЗИ.
Пределы определения: 1,2 мЕд/мл-1125000мЕд/мл
Срок родов — Better Health Channel
Нерожденный ребенок проводит в матке (матке) около 37 недель, но средняя продолжительность беременности составляет 40 недель. Это связано с тем, что беременность отсчитывается с первого дня последней менструации женщины, а не с даты зачатия, которое обычно наступает на две недели позже, за которым следуют пять-семь дней до того, как она осядет в матке. Поскольку некоторые женщины не уверены в дате своей последней менструации (возможно, из-за нерегулярности менструации), беременность считается доношенной, если роды приходятся на срок от 37 до 42 недель предполагаемой даты родов.
Ребенок, родившийся до 37 недели, считается недоношенным, а ребенок, который еще не родился до 42 недели, считается опоздавшим. Во многих случаях роды будут вызваны в случае рождения ребенка с задержкой.
Срок беременности
Средняя продолжительность беременности человека составляет 280 дней, или 40 недель, с первого дня последней менструации женщины. Медицинский срок родов — это предполагаемая дата родов (EDC). Тем не менее, только около четырех процентов женщин действительно рожают по EDC.Существует множество онлайн-калькуляторов беременности (см. «Детский калькулятор срока родов», который может сказать вам, когда ваш ребенок должен родиться, если вы введете дату первого дня последней менструации. дней к дате первого дня вашей последней менструации, затем добавьте девять месяцев. Например, если первый день вашей последней менструации был 1 февраля, добавьте семь дней (8 февраля), а затем добавьте девять месяцев, чтобы получить срок 8 ноября
Определение срока родов
Нерегулярные менструальные циклы могут означать, что некоторые женщины не уверены в том, когда они зачали.Некоторые ключи к определению срока беременности включают:
- Ультразвуковое исследование (особенно при проведении между 6 и 12 неделями)
- Размер матки при вагинальном или абдоминальном исследовании
- Время, в которое движения плода впервые ощущаются (только приблизительное руководство).
Ультразвук во время беременности
Ультразвук во время беременности — это неинвазивный тест, который сканирует будущего ребенка и репродуктивные органы матери с помощью высокочастотных звуковых волн. Общая процедура УЗИ беременности включает:
- Женщина лежит на столе.
- На живот женщины намазано небольшое количество прозрачного проводящего желе.
- Оператор помещает небольшой ручной инструмент, называемый датчиком, на живот женщины.
- Датчик перемещают поперек брюшной полости. Звуковые волны отражаются от внутренних структур (включая ребенка) и передаются обратно на датчик. Затем звуковые волны преобразуются в двухмерное изображение на мониторе. Мать не чувствует и не слышит передачу звуковых волн.
- Измеряя такие части тела ребенка, как окружность головы и длину длинных костей, оператор может оценить его гестационный срок.
Использование УЗИ при беременности в диагностике
Помимо определения срока родов будущего ребенка, УЗИ при беременности используется для диагностики ряда состояний, включая:
- Многоплодие
- Проблемы со здоровьем ребенка
- Внематочная беременность (эмбрион оседает в маточной трубе, а не в матке)
- Аномалии плаценты, такие как предлежание плаценты, когда плацента располагается над шейкой матки (шейкой матки)
- Здоровье репродуктивных органов матери.
Недоношенные дети
Ребенок, родившийся до 37 недели, считается недоношенным. Шансы на выживание зависят от степени недоношенности ребенка. Чем ближе к сроку (предполагаемая дата родов или EDC) ребенок рождается, тем выше его шансы на выживание — после 34 недель беременности при хорошем педиатрическом лечении почти все дети выживут.
Недоношенные дети часто страдают различными проблемами со здоровьем, вызванными незрелыми внутренними органами. Часто возникают затруднения с дыханием и повышенная восприимчивость к инфекциям.
Часто причина преждевременных родов неизвестна; однако некоторые из факторов материнского риска могут включать:
- Употребление алкоголя или курение во время беременности
- Низкая масса тела до беременности
- Недостаточная прибавка веса во время беременности
- Отсутствие дородовой помощи
- Эмоциональный стресс
- Проблемы с плацентой, такие как placenta praevia
- Различные заболевания, такие как диабет и застойная сердечная недостаточность.
- Инфекции, такие как сифилис.
Просроченные дети
Около пяти из каждых 100 детей будут просроченными или сроком беременности более 42 недель. Если вы на одну неделю просрочили срок родов без каких-либо признаков надвигающихся родов, ваш врач захочет внимательно следить за вашим состоянием. Тесты включают:
- Мониторинг ЧСС плода
- Использование кардиотокографа
- Проведение ультразвукового сканирования.
Плацента начинает портиться примерно через 38 недель, что означает, что ребенок, опоздавший на роды, может не получать достаточно кислорода.Просроченный ребенок также может вырасти слишком большим для естественных родов. Как правило, опоздание на рождение ребенка происходит через две недели после предполагаемой даты. Некоторые из методов индукции включают:
- Влагалищный гель с простагландином — для помощи в расширении шейки матки
- Амниотомия — разрыв воды, иногда называемый искусственным разрывом плодных оболочек (ARM)
- Окситоцин — синтетический форма этого гормона вводится внутривенно для стимуляции сокращений матки.
Куда обратиться за помощью
- Ваш врач
- Ваш акушер
- Акушерка или воспитатель по родам
Что нужно помнить
- Нерожденный ребенок проводит в матке около 38 недель, но средняя продолжительность беременности или срок беременности, считается на 40 неделе.
- Беременность считается с первого дня последней менструации женщины, а не с даты зачатия, которое обычно наступает на две недели позже.
- Поскольку некоторые женщины не уверены в дате своей последней менструации (возможно, из-за нарушений менструального цикла), ребенок считается доношенным, если его рождение приходится на срок от 37 до 42 недель предполагаемой даты родов.
Обычно женщины не беременны 9 месяцев
Когда моя жена забеременела нашим первым ребенком, я считал, что женщины должны вынашивать ребенка в течение девяти месяцев до родов.
Но вскоре я узнал, что это миф.
Независимо от того, как вы оцениваете продолжительность «типичной» беременности — используя последние научные данные о беременностях или переводя месяцы в недели или дни, — девять месяцев не соответствуют действительности.
Всего 4% беременных женщин рожают прямо на 40 неделе беременности, что равнозначно девяти месяцам.
Но даже девять месяцев не равны 40 неделям или 280 дням — еще одно число, которое вы услышите от врачей, государственных учреждений, некоммерческих организаций и других источников информации, с которыми вы столкнетесь во время беременности.
Это потому, что месяцы меняются днями. В среднем 365 дней в течение 12 месяцев, ваш средний месяц длится 30 дней и 10 часов.Таким образом, 280 дней (или 40 недель) на самом деле составляют девять месяцев плюс почти неделя.
Хотя это незначительная придирка, основная цифра в 280 дней также сомнительна.
Число впервые появилось в немецком руководстве для акушерок, опубликованном в 1836 году, и это оценка от последней менструации женщины до родов. Это потому, что овуляцию, как известно, трудно обнаружить, а оплодотворение — тем более.
Таким образом, исследователи из NIH в 2013 году, оснащенные новейшими научными инструментами, решили проверить это число, вместо этого измерив беременность с момента овуляции (оплодотворение обычно происходит в течение 12–24 часов после выхода яйцеклетки).
Исследователи NIH наблюдали за 125 женщинами, начиная с чувствительного химического теста на овуляцию и заканчивая рождением одного ребенка. (Еще один знак против «девяти месяцев»: подавляющее большинство близнецов и других близнецов рождаются на седьмом или восьмом месяце беременности.)
Исследователи обнаружили, что средняя продолжительность беременности составляла не 280 дней, а 268 дней — и это было после исключения недоношенных или доношенных детей и учета веса женщины, употребления алкоголя, пола во время беременности и других факторов.
Это означает «типичная» беременность, вероятно, длится 38 недель и 2 дня — или 8 месяцев, 24 дня и 16 часов . — если вы считаете от оплодотворения яйца. (Примечание: если вы отсчитываете от последнего менструального цикла, что является очень неточным способом измерения продолжительности беременности, это больше похоже на 40 недель и 5 дней.)
Getty ImagesОднако настоящее исследование NIH заключается в том, насколько продолжительность традиционной беременности может варьироваться: на колоссальные 37 дней или на 5 недель , охватывающих до и после 268-дневной отметки.
Реальность такова, что беременность у каждой женщины индивидуальна, как ясно показывают научные писатели Тара Хэлле и Эмили Уиллингем в своей тщательно проработанной книге «Информированный родитель: научный ресурс для первых четырех лет вашего ребенка».
И если вы не уверены, что эти актуарные придирки имеют значение, примите во внимание тот факт, что некоторые врачи могут срочно проводить кесарево сечение беременных женщин из-за проблем со сроками, и эта процедура — хотя обычно очень безопасная — не только стоит на тысячи долларов больше. чем вагинальные роды, но также увеличивает многие виды рисков для младенцев и их мам.
С учетом всего сказанного, исследователи NIH не дошли до того, чтобы дать клинические рекомендации; в конце концов, 125 женщин — это небольшая выборка.
Тем не менее, само собой разумеется, что свободное распространение красивого, круглого и неточного числа может иметь некоторые реальные и печальные последствия.
Эта история обновлена.
Что такое полный срок?
Что такое доношенная беременность?
Беременность обычно длится около 40 недель (280 дней) с первого дня последней менструации (также называемой LMP) до срока родов.Дата родов — это дата, когда, по мнению вашего поставщика, вы родите ребенка.
Американский колледж акушеров и гинекологов (также называемый ACOG) и Общество медицины матери и плода (также называемое SMFM) определяют доношенную беременность как беременность, которая длится от 39 недель 0 дней до 40 недель 6 дней. Это означает, что ваша беременность длится от 1 недели до срока родов до 1 недели после срока. У доношенных детей больше шансов быть здоровыми по сравнению с детьми, родившимися раньше или позже.
ACOG и SMFM используют следующие определения для описания доношенных беременностей:
- Ранний срок : Ваш ребенок родился в возрасте от 37 недель 0 дней до 38 недель 6 дней.
- Доношенный : Ваш ребенок родился между 39 неделями 0 дней и 40 неделями 6 дней.
- Поздний срок : Ваш ребенок родился между 41 неделей 0 дней и 41 неделей 6 дней.
- Родовой срок : Ваш ребенок родился через 42 недели 0 дней.
Как определялась продолжительность беременности в прошлом?
Раньше беременность, которая длилась от 37 до 42 недель, называлась доношенной беременностью.Медики когда-то думали, что этот 5-недельный период — безопасное время для рождения большинства младенцев. В 2013 году ACOG и SMFM обновили определения срочной беременности, поскольку исследования показывают, что каждая неделя беременности имеет значение для здоровья вашего ребенка. В последние несколько недель беременности с вашим ребенком происходит много важных вещей. Например, мозг и легкие вашего ребенка все еще развиваются. Беременность в течение как минимум 39 недель дает телу ребенка время, необходимое для роста и развития.
Эти определения могут помочь большему количеству детей родиться здоровыми, помогая предотвратить роды, запланированные на несколько ранний срок по немедицинским причинам.Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.
Последняя проверка: сентябрь 2018 г.
См. Также: Беременность по неделям, инфографика 39 недель, Почему для вашего ребенка лучше всего не менее 39 недель
Продолжительность здоровой беременности удивительно варьируется
Как показало новое исследование, продолжительность здоровой беременности может варьироваться на целых пять недель, даже если врачи точно определили дату зачатия.
Хотя известно, что продолжительность здоровой беременности непостоянна, некоторые из этих вариаций, по мнению исследователей, связаны с ошибками в определении возраста ребенка.
Новое исследование позволило определить точный день зачатия путем анализа образцов мочи 125 женщин, которые пытались забеременеть в начале 1980-х годов. Изменения уровня гормонов в моче использовались для определения дня овуляции, предположительно совпадающего с днем зачатия, а также дня имплантации эмбриона в матку.
В среднем беременность длилась 38 недель со дня зачатия до дня рождения ребенка, или примерно от 40 до 41 недели со дня последней менструации женщины. (Последняя мера чаще используется для определения срока родов у женщины.)
Но даже после исключения недоношенных детей продолжительность беременности составляла примерно от 35 до 40 недель со дня зачатия до дня родов ( или примерно от 38 до 43 недель со дня последней менструации женщины.) [См. «Вероятность опоздания первенцев?»
Исследователи были удивлены, увидев такие различия даже при точном определении дня зачатия, — сказала исследователь исследования доктор Энн Мари Юкич, научный сотрудник Отделения эпидемиологии Национальный институт наук об окружающей среде в Дареме, Северная Каролина
Результаты показывают, что практика указания женщине точной даты родов может быть не лучшим способом сообщить о продолжительности беременности. Только около 4 процентов женщин действительно рожают в срок, который обычно составляет 280 дней после последней менструации.
«Упор на единственную дату родов может сделать продолжительность беременности более предсказуемой, чем она есть на самом деле», — сказал Юкич. По словам Юкича, предоставление женщинам нескольких сроков родов может быть лучшим способом сообщить о сроке беременности.
Продолжительность предыдущих беременностей участниц также была тесно связана с продолжительностью их текущей беременности, предполагая, что этот показатель также может быть полезен при определении «естественной» продолжительности беременности женщины, говорят исследователи.
Исследование также показало, что характеристики ранней беременности могут дать некоторые подсказки о сроках родов: эмбрионы, которым потребовалось больше времени для имплантации, также потребовали больше времени для доставки, а беременность эмбрионов, у которых обнаружилось позднее повышение уровня гормона, называемого прогестероном, была примерно на 12 дней короче. чем с ранним подъемом.
Однако некоторые эксперты критически отнеслись к исследованию. Доктор Томер Сингер, эндокринолог-репродуктолог и специалист по бесплодию в больнице Ленокс Хилл в Нью-Йорке, сказал, что исследование не дало много информации, которая еще не была известна.Говоря с беременными женщинами, врачи уже подчеркивают, что немногие женщины рожают в срок, сказал Сингер. Сингер сказал, что он сообщает пациентам, что они могут родить где-то между 37 и 42 неделями после даты их последней менструации (пятинедельный диапазон).
Кроме того, исследование было небольшим и включало в основном молодых белых женщин, у которых не было проблем с фертильностью, поэтому результаты могут не применяться к населению в целом, сказал Сингер. По словам Сингера, исследование также проводилось 30 лет назад, когда было проведено меньше акушерских вмешательств для продления беременности.
Исследование опубликовано сегодня (6 августа) в журнале Human Reproduction.
Следуйте за Рэйчел Реттнер @RachaelRettner . Подписаться на LiveScience @livescience , Facebook и Google+ . Оригинальная статья на LiveScience.com .
Как долго длится нормальная беременность?
Продолжительность нормальной беременности может составлять от 37 до 42 недель.Итак, у вас есть пятинедельный период, когда ваш ребенок может родиться в любое время, и это будет считаться нормальным.Если вы родите до 37 недель беременности, ваш ребенок будет считаться недоношенным и, вероятно, потребует дополнительного ухода. Беременность, которая длится более 42 недель, называется длительной беременностью и может быть связана с более высоким риском осложнений.
Несмотря на то, что всем беременным женщинам назначается дата родов или предполагаемая дата родов (EDD), только один из 25 детей рождается точно в срок.
Большинство детей рождаются на сроке от 37 до 41 недели беременности, обычно в течение недели в обе стороны от установленного срока. Близнецы и особенно тройни чаще рождаются недоношенными.Срок, указанный вами при сканировании дат, будет более точным, чем при его вычислении при использовании последнего периода. День овуляции в менструальном цикле может варьироваться от женщины к женщине в зависимости от длины цикла, в то время как сканирование может точно определить неделю и день беременности в зависимости от размера эмбриона.
На продолжительность вашей беременности также может влиять то, сколько времени потребовалось вашему ребенку для имплантации при зачатии. Оплодотворенные яйца, для имплантации которых требуется больше времени, как правило, имеют более длительный срок беременности от имплантации до рождения.
Матери с более длительной беременностью от природы также обычно старше, имели более длительную беременность в предыдущих родах и были тяжелее при рождении, чем матери с более короткой беременностью.
Высокие женщины, как правило, имеют более длительную беременность, чем короткие женщины, а белые европейские женщины обычно имеют более длительную беременность, чем афро-карибские или азиатские женщины.
Младенцы рождаются примерно на неделю позже установленного срока. Примерно каждый пятый ребенок рождается на сроке беременности 41 или более недель.
Считается, что от одной из 10 до одной из 20 женщин беременность может длиться более 42 недель. Хотя большинству женщин в Великобритании стимулируют роды, прежде чем они достигнут этого.
Последний раз отзыв: июль 2019 г.
Доказательства по: Сроки — Рождение на основе доказательств®
Как определить предполагаемый срок родов?
Практически все, включая врачей, акушерок и онлайн-калькуляторов срока родов, используют правило Нэгеле (послушайте здесь произношение, чтобы определить предполагаемую дату родов (EDD).
Правило Нэгеле предполагает, что у вас был 28-дневный менструальный цикл, и что вы овулировали ровно на 14-й день цикла (Примечание: некоторые поставщики медицинских услуг корректируют срок родов для увеличения или уменьшения менструального цикла).
Чтобы рассчитать EDD по правилу Нэгеле, вы добавляете 7 дней к первому дню последней менструации, а затем отсчитываете 9 месяцев вперед (или отсчитываете 3 месяца назад). Это равнозначно отсчету на 280 дней с даты последней менструации.
Например, если ваша последняя менструация была 4 апреля, вы должны добавить семь дней (11 апреля) и вычесть 3 месяца = предполагаемая дата родов 11 января.
Другой способ взглянуть на это — сказать, что ваш EDD составляет 40 недель после первого дня вашей последней менструации.
В случаях, когда дата зачатия известна точно, например, при экстракорпоральном оплодотворении или отслеживании фертильности, когда люди знают свой день овуляции, EDD рассчитывается путем прибавления 266 дней к дате зачатия (или вычитания 7 дней и прибавления 9 месяцев. ). Это увеличивает точность EDD, поскольку он больше не предполагает овуляцию на 14-й день на основании первого дня последней менструации.
Но откуда взялось правление Нэгеле?
В 1744 году профессор из Нидерландов по имени Герман Бурхааве объяснил, как рассчитать предполагаемый срок родов. Основываясь на записях 100 беременных женщин, Бурхааве вычислила предполагаемую дату родов, добавив 7 дней к последнему периоду, а затем добавив девять месяцев (Baskett & Nagele, 2000).
Однако Бурхааве так и не объяснил, следует ли вам прибавить 7 дней к первому дню последнего периода или к последнему дню последнего периода.
В 1812 году профессор из Германии Карл Нэгеле процитировал профессора Бурхааве и добавил некоторые свои мысли. (Вот как правило Нэгеле получило свое название!) Однако Нэгеле, как и Бургаве, не сказал, когда следует начинать отсчет — с начала последнего периода или с последнего дня последнего периода.
Его текст можно интерпретировать одним из двух способов: либо вы добавляете 7 дней к первому дню последней менструации, либо вы добавляете 7 дней к последнему дню последней менструации.
На протяжении 1800-х годов разные врачи по-разному интерпретировали правило Нэгеле.Большинство прибавило 7 дней к последним дням последнего периода.
Однако к 1900-м годам по неизвестной причине в американских учебниках была принята форма правила Нэгеле, которая добавляла 7 дней к первому дню последнего периода (Baskett & Nagele, 2000).
Итак, это подводит нас к сегодняшнему дню, когда почти все врачи используют форму правила Нэгеле, которая добавляет 7 дней к первым дню вашей последней менструации, а затем отсчитывает 9 месяцев вперед — правило, которое не основано на каком-либо текущем доказательства, и, возможно, даже не предназначались Нэгеле.
Как наиболее точно определить, как далеко вы продвинулись?
Врачи начали использовать ультразвук в 1970-х годах. Вскоре после этого ультразвуковое исследование заменило последнюю менструацию (LMP) как самый надежный способ определения гестационного возраста (Morken et al., 2014).
Большой объем доказательств показывает, что ультразвуковое исследование, проведенное на ранних сроках беременности, более точное, чем использование LMP для определения срока беременности. В Кокрановском обзоре 2015 года исследователи объединили результаты 11 рандомизированных клинических испытаний, в которых сравнивали рутинное раннее ультразвуковое исследование с политикой отказа от его регулярного проведения (Whitworth et al.2015).
Исследователи обнаружили, что у людей, которым до наступления беременности делали УЗИ на ранних сроках, вероятность переноса беременности была ниже.
Другими словами, использование LMP для оценки срока родов повышает вероятность того, что вас ошибочно укажут как «отбывавшего срок», и вы испытаете ненужную индукцию.
В крупном наблюдательном исследовании, в котором приняли участие более 17 000 беременных в Финляндии, исследователи обнаружили, что УЗИ в любой момент времени между 8 и 16 неделями было более точным, чем LMP.Когда вместо «определенного» LMP использовалось УЗИ (другими словами, мать «уверена» в дате последней менструации), количество «послеродовых» беременностей снизилось с 10,3% до 2,7% (Taipale И Хилесмаа, 2001).
Почему LMP менее точен, чем при использовании ультразвука?
Есть несколько причин, по которым LMP обычно менее точен, чем ультразвук (Savitz et al., 2002; Jukic et al., 2013; ACOG, 2017). LMP менее точен, поскольку может иметь следующие проблемы:
- У людей могут быть нерегулярные менструальные циклы или циклы продолжительностью менее 28 дней
- Люди могут не знать дату своего LMP
- Многие люди не овулируют на 14 день своего цикла
- У некоторых людей имплантация эмбриона в матку может занять больше времени
- Исследования показывают, что некоторые люди с большей вероятностью вспомнят дату, содержащую цифру 5 или даже числа, поэтому они могут неточно вспомнить, что в первый день их LMP есть одно из этих чисел.
Когда лучше всего пройти УЗИ для определения срока беременности?
В исследовании 2013 года исследователи сгруппировали ультразвуковое сканирование на <7 недель, 7-10 недель, 11-14 недель, 14-19 недель и 20-27 недель (Khambalia et al., 2013).
Авторы установили, что наиболее точное время для выполнения УЗИ для определения срока беременности составляет 11–14 недель. Около 68% людей родили ± 11 дней от предполагаемой даты родов, рассчитанной с помощью УЗИ, на сроке 11–14 недель.Это был более точный результат, чем любое другое ультразвуковое сканирование, и более точный, чем LMP.
Точность ультразвукового исследования значительно снизилась примерно через 20 недель. Использование предполагаемой даты родов на основе LMP или ультразвукового исследования на сроке 20–27 недель привело к более высокому уровню пре- и послеродовых родов.
Следует ли изменить дату родов на основании УЗИ в третьем триместре?
В исследовании «Прослушивание матерей III» каждая четвертая мать (26%) сообщила, что их лечащий врач изменил предполагаемую дату родов на основании результатов ультразвукового исследования на поздних сроках беременности.Для 66% матерей предполагаемая дата родов была перенесена на более раннюю дату, в то время как для 34% матерей дата была перенесена на более позднюю дату (Declercq et al., 2013).
Ультразвук в третьем триместре менее точен, чем более раннее ультразвуковое исследование или LMP при прогнозировании гестационного возраста. Ультразвук в третьем триместре не так точен, потому что он измеряет размер ребенка и сравнивает его или ее со «стандартным» размером ребенка. На ранних сроках беременности все дети примерно одного размера.Но если ваш ребенок будет больше среднего, это будет восприниматься как «близкое к завершению», когда будет проведено ультразвуковое исследование, и срок родов будет перенесен (неправильно).
Обратное также верно для младенцев, которые в срок меньше среднего — срок их родов может быть перенесен на более поздний срок. Это может быть рискованно, если ребенок испытывает задержку роста, поскольку дети с задержкой роста имеют более высокий риск мертворождения к концу беременности. Из-за этих проблем с УЗИ в третьем триместре Американский колледж акушеров и гинекологов заявляет, что сроки родов следует изменять только в третьем триместре в очень редких случаях (2017).
Они предлагают изменить срок родов только после УЗИ в третьем триместре беременности, если 1) это первое УЗИ беременной женщины и 2) это более чем на 21 день отличается от срока, предложенного LMP (ACOG, 2017 ).
Как долго длится нормальная беременность? Неужели 40 недель?
В США и других западных странах индукция обычна на сроке 40 недель или даже раньше, поэтому невозможно точно знать, какой процент людей сегодня естественным образом вступит в роды и родит до, в или после предполагаемой даты родов.
В прошлом исследователи вычисляли среднюю продолжительность нормальной беременности, глядя на большую группу беременных и измеряя время от овуляции (или последнего менструального цикла, или ультразвукового исследования) до даты родов. и расчет среднего. Однако этот метод неверен и не дает точных результатов.
Почему этот метод неправильный?
Этот метод не работает, потому что многие люди получают стимуляцию, когда они достигают 39, 40, 41 или 42 недель.
Если вы и включите этих индуцированных людей в свое среднее значение, то вы включаете людей, которые родили раньше, чем в противном случае, потому что у них не было времени на самостоятельные роды.
Но это ставит исследователей в затруднительное положение, потому что, если вы исключите из своего исследования человека, который был вызван на 42 неделе, то вы игнорируете беременность, которая была вызвана, потому что она длилась дольше, и, исключив этот случай, вы искусственно создаете беременность. средняя продолжительность беременности слишком короткая.
Итак, как мы можем решить эту проблему?
Сегодня исследователи используют метод, называемый «анализ выживаемости» или «анализ времени до события». Это особый метод, который позволяет вам включить всех этих людей в ваше исследование и при этом получить точную картину того, сколько времени требуется среднестатистическому человеку, чтобы начать самопроизвольные роды. Было проведено два исследования, в которых измерялась средняя продолжительность беременности с использованием анализа выживаемости:
Исследование показало, что предполагаемый срок родов составляет от 3 до 5 дней ПОСЛЕ 40 недель
В очень важном исследовании, опубликованном в 2001 году, Смит изучил продолжительность беременности у 1514 здоровых женщин, чьи предполагаемые сроки родов, рассчитанные на первый день последней менструации, идеально совпадали с предполагаемыми сроками родов по результатам ультразвукового исследования первого триместра. (Смит, 2001a).
Исследователи обнаружили, что 50% всех женщин, рожающих впервые, рожали к 40 неделям и 5 дням, а 75% рожали к 41 неделе и 2 дням.
Между тем, 50% всех женщин, родивших хотя бы один раз до этого, родили к 40 неделям и 3 дням, а 75% родили к 41 неделе.
Это означает, что как для начинающих, так и для опытных матерей, участвовавших в исследовании Смита, традиционный «предполагаемый срок родов» — 40 недель — был неправильным!
Фактическая беременность была примерно на 5 дней дольше традиционной даты родов (с использованием правила Нэгеле) у впервые родившей матери и на 3 дня дольше традиционной даты родов у матери, родившей раньше.
Исследование показало, что предполагаемый срок родов должен быть ближе к 40 неделям и 5 дням
В 2013 году Jukic et al. использовали анализ выживаемости, чтобы оценить нормальную продолжительность беременности. Это было небольшое исследование — было всего 125 здоровых женщин, и все они родили в период с 1982 по 1985 год. Тем не менее, это было также важное исследование, потому что исследователи наблюдали за участниками еще до зачатия и измеряли их гормоны ежедневно в течение шести месяцев. (Юкич и др., 2013).
Это означает, что исследователи знали точные дни овуляции, зачатия и даже когда им была имплантирована беременность!
Итак, какова была средняя продолжительность беременности в этом исследовании?
После исключения женщин, у которых были преждевременные роды или связанные с беременностью заболевания, в окончательной выборке из 113 женщин среднее время от овуляции до родов составляло 268 дней (38 недель, 2 дня после овуляции).
Среднее время с первого дня последней менструации до родов составило 285 дней (или 40 недель, 5 дней после последней менструации).
Продолжительность беременности варьировалась от 36 недель и 6 дней до одного человека, родившего через 45 недель и 6 дней после последней менструации. 45 недель и 6 дней звучат очень долго … но этот конкретный человек на самом деле родил через 40 недель и 4 дня после овуляции. Ее овуляция не соответствовала нормальному паттерну, поэтому мы знаем, что срок ее родов LMP не был точным.
Исследователи также обнаружили, что:
- 10% родили к 38 неделе и 5 дням после LMP
- 25% родили к 39 неделе и через 5 дней после LMP
- 50% родили через 40 недель и через 5 дней после LMP
- 75% родили к 41 неделе и через 2 дня после LMP
- 90% родили через 44 недели и нулевые дни после LMP
Помните, однако, что у некоторых участников не произошло овуляции на 14 -й день менструации (вот почему вы видели статистику, согласно которой 10% все еще не родили через 44 недели после LMP!) Итак, если мы посмотрим когда люди рожают после овуляции, вы увидите такую картину:
- 10% родили к 36 неделе и через 4 дня после овуляции
- 25% родили к 37 неделе и через 3 дня после овуляции
- 50% родили к 38 неделе и через 2 дня после овуляции
- 75% родили к 39 неделе и через 2 дня после овуляции
- 90% родили к 40 неделям и нулевым дням после овуляции
Женщины, у которых было эмбрионов, которым потребовалось больше времени для имплантации, с большей вероятностью имели более длительную беременность. Кроме того, у женщин, у которых сразу после беременности была гормональная реакция определенного типа (поздний подъем прогестерона), беременность в среднем длилась на 12 дней короче.
Так действительно ли традиционный «срок» является вашим сроком?
Основываясь на наиболее достоверных доказательствах, не существует такого понятия, как точный «срок платежа», и предполагаемый срок в 40 недель не является точным. Вместо этого было бы более уместно сказать, что существует нормальный диапазон времени, в течение которого большинство людей рожают.Около половины всех беременных рожают самостоятельно через 40 недель и 5 дней (для рожениц) или через 40 недель и 3 дня (для матерей, родивших раньше). Другой половинки не будет.
Есть ли что-то, что может продлить вашу беременность?
Безусловно, наиболее важным предиктором более продолжительной беременности является семейный анамнез длительных беременностей, включая ваш личный анамнез, анамнез вашей матери и сестер, а также семейный анамнез биологического отца вашего ребенка (Jukic et al., 2013; Оберг и др., 2013; Могрен и др., 1999; Олесен и др., 1999; Олесен и др., 2003).
В 2013 г. Оберг и др. опубликовали большое исследование, в котором было изучено более 475 000 рождений в Швеции, большинство из которых были датированы ультразвуком до 20 недель. Они обнаружили, что генетика имеет невероятно сильное влияние на ваши шансы родить после 42 недель:
- Если у вас ранее были роды после родов, у вас в 4,4 раза больше шансов на повторные роды после родов с тем же партнером
- Если у вас раньше были доношенные роды, а затем вы сменили партнера, у вас их трое.В 4 раза больше шансов на повторные роды после родов с вашим новым партнером
- Если у вашей сестры были роды после родов, у вас в 1,8 раза больше шансов родить после родов
В целом, исследователи обнаружили, что половина ваших шансов на перенесенные роды связана с генетикой. Это включает генетическую склонность ребенка к более длительному вынашиванию беременности (из-за генов, унаследованных ребенком от матери и отца), а также генетическую склонность матери к более длительной беременности. Шведские исследователи даже предложили назвать некоторые беременности «резистентными», потому что у этих матерей и / или плодов генетически сниженная склонность к родам.
Другие факторы, которые могут увеличить вероятность протекания беременности, включают:
- Более высокий индекс массы тела до наступления беременности (Halloran et al., 2012; Jukic et al., 2013; Oberg et al., 2013)
- Более высокая прибавка в весе во время беременности (Halloran et al., 2012)
- Более продолжительное время между овуляцией и имплантацией беременности (Jukic et al., 2013)
- Старший возраст матери (Oberg et al., 2013; Jukic et al., 2013)
- Более высокий вес матери при рождении (Jukic et al., 2013)
- Высшее образование матери (Оберг и др., 2013)
- Первая беременность (Оберг и др., 2013)
- Беременность младенцем мужского пола (Divon et al., 2002; Oberg et al., 2013)
- У вашей матери были доношенные роды (Mogren et al., 1999; Olesen et al., 1999; Olesen et al., 2003)
- Ультразвук показывает маленький размер ребенка в возрасте 10–24 недель (Johnsen et al., 2008).
- Испытание экологического стресса ближе к концу беременности (на сроке 33-36 недель) (Margerison-Zilko et al., 2015)
Каковы риски просрочки установленного срока?
Риск некоторых осложнений возрастает по мере истечения установленного срока, и есть по крайней мере три важных исследования, которые показали нам, каковы риски.
- В 2003 году Caughey et al. изучили 135 560 человек, родивших доношенными в Калифорнии в период с 1995 по 1999 год (Caughey et al., 2003). Все участники этой выборки родили в больницах Kaiser Permanente в северной Калифорнии.Общее использование вмешательств (кесарево сечение и индукция) в этой выборке не было указано.
- В 2004 г. Caughey et al. изучили записи 45 673 человек, родивших в одной больнице в Калифорнии с 1992 по 2002 год (Caughey & Musci, 2004). Большинство участников этого исследования были хорошо образованными. Что касается вмешательств, 18% родили путем кесарева сечения и 16% — с помощью вакуума или щипцов. Скорость индукции не указана.
- В 2007 году Caughey et al.изучили медицинские записи 119 254 человек, родивших через 37 недель в Kaiser Permanente в период с 1995 по 1999 год. Это был тот же период времени и та же больница, что и его исследование 2003 года, но на этот раз исследователи смотрели только на людей с низким уровнем риска. у кого была медицинская страховка. Общая частота кесарева сечения составила 13,8%, а 9,3% родили с помощью вакуума или щипцов. Авторы также принимали во внимание, учитывались ли люди индукции при расчете рисков превышения установленного срока (Caughey et al., 2007).
Риски для матери:
- Риск хориоамнионита (инфицирования плодных оболочек) был минимальным на 37 неделе (0,16%) и увеличивался каждую неделю после этого до 6,15% на сроке ≥ 42 недель (Caughey et al., 2003)
- Риск эндомиометрита (инфицирования матки) был самым низким на 38 неделе (0,64%) и увеличивался каждую неделю после этого до высокого уровня 2,2% на сроке ≥ 42 недель (Caughey & Musci, 2004).
- Риск отслойки плаценты (плацента преждевременно отделяется от матки) был наименьшим на 37 неделе (0.09%) и увеличивается каждую неделю до 0,44% на сроке ≥ 42 недель (Caughey et al., 2003)
- Риск преэклампсии был самым низким на 37 неделе (0,4%) и максимальным на 40 неделе (1,5%), после чего риск не изменился (Caughey et al., 2003)
- Риск послеродового кровотечения был самым низким на 37 неделе (1,1%) и повышался почти каждую неделю до 5% на 42 неделе (Caughey et al., 2007).
- Риск первичного кесарева сечения (у людей, которые никогда раньше не делали кесарево сечение) увеличился с 14.2% на 39 неделе до 25% на сроке ≥42 недель (Caughey & Musci, 2004)
- Риск первичного кесарева сечения из-за неутешительной частоты сердечных сокращений плода был самым низким на 37-39 неделе (13,3-14,5%) и достиг максимума в 27,5% на 42 неделе (Caughey et al., 2007).
- Риск получения щипцов или вакуумной помощи увеличился с 14,1% на 38 неделе до 18,5% на 41 неделе (Caughey & Musci, 2004).
- Риск разрыва 3-й или 4-й степени был самым низким на 37 неделе (3.4%) и увеличивалась каждую неделю до 9,1% через 42 недели. Однако эти цифры намного выше, чем обычно, и частично связаны с широким использованием вакуума и щипцов в этом исследовании.
В своем исследовании 2007 года Caughey et al. сообщили, что частое использование индукции, кесарева сечения и вакуума / щипцов у людей с увеличенным сроком беременности может способствовать увеличению материнского риска. Однако, когда исследователи использовали статистический метод для контроля использования вмешательств, риски все равно увеличивались с возрастом беременности.
Риски для младенцев:
- Риск умеренного или густого мекония увеличивался каждую неделю, начиная с 38 недель, и достиг пика на ≥42 неделе (3% на 37 неделе, 5% на 38 неделе, 8% на 39 неделе, 13% на 40 неделе, 17%). на 41 неделе и 18% на> 42 неделе) (Caughey & Musci, 2004)
- Частота госпитализаций в отделение интенсивной терапии новорожденных (ОИТН) была самой низкой на 39 неделе (3,9%) и выросла до 5% на 40 неделе и 7,2% на сроке ≥42 недель (Caughey & Musci, 2004).
- Риск того, что ребенок при рождении станет крупным (> 9 фунтов 15 унций или> 4500 граммов), повысился, начиная с 38 недель (0.5%), а затем удваивались каждую неделю до 42 недель (6%) (Caughey & Musci, 2004)
- Шансы получить низкий 5-минутный балл по шкале Апгар повышались, начиная с 40 недель, и увеличивались каждую неделю до ≥42 недель (точные цифры не сообщаются; Caughey & Musci, 2004)
Другие риски для переношенной беременности включают недостаток жидкости и так называемый синдром незрелости (ограничение роста плюс мышечное истощение), который случается примерно у 10% младенцев, которым не исполнилось 42 недели. Дополнительные сведения о меконии см. В этой статье акушерки «Размышления о воде, окрашенной меконием».
Как насчет риска мертворождения?
В этом разделе мы поговорим о том, как возрастает риск мертворождения к концу беременности.
При изучении коэффициента мертворождения вы должны понимать две очень важные вещи.
Во-первых, существует разница между абсолютным и относительным риском.
Абсолютный риск — это реальный риск того, что с вами что-то случится.
Например, если абсолютный риск мертворождения на 41 неделе равен 1.7 из 1000, то это означает, что у 1,7 матери из 1000 (или 17 из 10 000) будет мертворождение.
Относительный риск — это риск того, что с вами что-то случится по сравнению с кем-то другим.
Если кто-то сказал, что риск мертворождения на 42 неделе по сравнению с 41 неделей на 94% выше, то это звучит очень много. Но некоторые люди могут считать фактический (или абсолютный) риск все еще низким — 1,7 на 1000 против 3,2 на 1000.
Да — 3.2 примерно на 94% выше 1,7, если посчитать! Таким образом, хотя утверждение «риск мертворождения увеличивается на 94%» является правдой, оно может ввести в заблуждение, если вы не смотрите на фактические цифры, стоящие за этим.
Пожалуйста, ознакомьтесь с нашим раздаточным материалом Говоря о сроках родов для поставщиков услуг , чтобы узнать, как медицинские работники могут обсуждать риск мертворождения.
Вторая важная вещь, которую вам необходимо понять, — это то, что существуют разные способы измерения коэффициента мертворождения.В зависимости от того, как рассчитывается ставка, вы можете получить разные ставки.
Как вы измеряете уровень мертворождаемости?
Вплоть до 1980-х годов некоторые исследователи считали, что риск мертворождения на сроках более 41–42 недель аналогичен риску мертворождения на ранних сроках беременности. Таким образом, они не думали, что существует какое-либо увеличение риска с превышением установленного срока.
Однако в 1987 году исследователь по имени доктор Юдкин опубликовал статью, в которой был представлен новый способ измерения уровня мертворождаемости.Доктор Юдкин сказал, что более ранние исследователи использовали неправильную математику при вычислении коэффициента мертворождения — они использовали неправильный знаменатель! (Юдкин, Вуд и др., 1987).
Вот почему эта формула неверна: нам не нужно знать, сколько мертворождений происходит на каждые 1000 родов на 41 неделе. Вместо этого нам нужно знать, сколько мертворождений происходит на 41 неделе по сравнению со всеми беременностями и родами на 41 неделе. Другими словами, вы должны включить в знаменатель здоровых, живых младенцев, которые еще не родились.
Когда исследователи начали использовать эту новую формулу для определения коэффициента мертворождения, они обнаружили кое-что очень удивительное — риск мертворождения снижался на протяжении всей беременности, пока не достиг минимальной отметки на 37–38 неделе, после чего риск снова начал расти.
Это открытие о том, что риск мертворождения снижается на протяжении всей беременности, а затем увеличивается где-то через 37–38 недель, много раз находили разные исследователи в разных странах.Это явление называется «U-образной кривой» мертворождения. Другими словами, на ранних сроках беременности уровень мертворождений выше, затем они снижаются примерно до 37-38 недель, после чего снова повышаются.
Поскольку риск мертворождения начинает возрастать еще больше на 40, 41 и 42 неделе, некоторые исследователи утверждают, что, хотя 40 недель и 3-5 дней могут быть физиологической продолжительностью беременности, 40 недель могут быть функциональной продолжительностью беременности. беременность.
Другими словами, средняя беременность обычно длится около 40 недель и 5 дней, но, по мнению некоторых исследователей , из-за повышенного риска мертворождения и смерти новорожденного 40 недель могут быть такими же длинными, как и беременность должна пройти .
И хотя в целом частота мертворождений может показаться низкой, если вы являетесь родителем, который переживает случай 1 из 315 на 42 неделе (Muglu et al., 2019), тогда риск больше не кажется таким низким.
Фактическая частота мертворождений по сравнению с неограниченной частотой мертворождений
Даже после того, как исследователи начали использовать новый способ расчета коэффициента мертворождения, все еще продолжались споры о том, как лучше всего рассчитать эту новую формулу для измерения коэффициента мертворождения.
В отличие от того, что предложил Юдкин в 1987 году, некоторые исследователи предпочли «неограниченный» коэффициент мертворождения (также известный как «предполагаемый риск мертворождения»).Показатель неограниченного числа мертворождений на 40 неделе может сказать нам, каков риск мертворождения у беременной женщины в любое время после 40 недель, если она позволит беременности продолжаться бесконечно.
Другие исследователи утверждали, что большинство людей (и врачей!) Не хотят знать, каков будет риск мертворождения, если беременный человек решит продолжать беременность! (Hilder et al., 2000). Они просто хотят знать, каков будет риск, если они подождут еще одну неделю до следующего приема или даже несколько дней.
Но «неограниченный» коэффициент мертворождения говорит вам, каков будет ваш риск мертворождения на 40 неделе, если вы включите детей, родившихся не только на 40 неделе, но и на 41 неделе, 42 неделе, 43 неделе и далее! (Boulvain et al., 2000).
В конце концов, вы обнаружите, что частота мертворождений варьируется от исследования к исследованию, в зависимости от того, сообщают ли исследователи фактический коэффициент мертворождения или коэффициент мертворождения без ограничений.
Итак, каков риск мертворождения по истечении установленного срока?
С конца 1980-х годов было проведено как минимум 12 крупных исследований, изучающих риск мертворождения в течение каждой недели беременности.Некоторые исследователи использовали открытые коэффициенты мертворождения, а некоторые — фактические коэффициенты мертворождения.
Все исследователи обнаружили относительное увеличение риска мертворождения по мере развития беременности.
Чтобы получить точную картину мертворождений у людей, у которых истек срок родов, лучше всего взглянуть на исследования, которые проводились в более позднее время. Я выбрал 3 из последних исследований, чтобы показать вам, в Норвегии, Германии и США. Чтобы просмотреть все остальные исследования, щелкните здесь, чтобы просмотреть всю таблицу.
Во всех трех этих исследованиях использовалась фактическая частота мертворождений, а не неопределенная частота мертворождений. В двух исследованиях для расчета гестационного возраста использовалось УЗИ, а в одном исследовании использовалась LMP.
Самый крупный на сегодняшний день метаанализ рисков мертворождения и смерти новорожденных на каждой неделе доношенных беременностей был опубликован в 2019 году (Muglu et al., 2019). Метаанализ — это когда исследователи проводят несколько исследований и объединяют все данные в одно большое «мета» исследование.Исследователи включили 13 исследований (15 миллионов беременностей, почти 18 000 мертворождений). Все исследования проводились в странах, определенных Всемирным банком как «высокодоходные».
Риск мертворождения на 1000 составил 0,11, 0,16, 0,42, 0,69, 1,66 и 3,18 на 37, 38, 39, 40, 41 и 42 неделе беременности соответственно. На основании своих данных Muglu et al. (2019) подсчитали «количество, необходимое для нанесения вреда», ожидая родов еще одну неделю, чтобы пережить еще одно мертворождение.Чтобы пережить еще одно мертворождение, потребуется как минимум 2367 человек, ожидающих родов еще одну неделю, начиная с 39 недель. На 40 неделе 1449 человек должны будут ждать родов еще одну неделю, чтобы пережить еще одно мертворождение. На 41 и 42 неделе только 604 и 315 человек, соответственно, должны будут ждать родов еще одну неделю, чтобы пережить еще одно мертворождение.
Исследователи также обнаружили доказательства того, что системы здравоохранения терпят неудачу Чернокожие матери и младенцы — тревожная, но общая тема в исследованиях здравоохранения.Чернокожие матери в 1,5–2 раза чаще рожали мертворождением в 1,5–2 раза каждую неделю беременности.
Когда они смотрели только на беременность с низким уровнем риска, риск мертворождения составлял 0,12, 0,14, 0,33, 0,80 и 0,88 на 38, 39, 40, 41 и 42 неделе беременности. Беременность с низким уровнем риска определялась как беременность с одним ребенком, без врожденных аномалий и заболеваний матери.
Не было дополнительного риска смерти новорожденного при родах между 38 и 41 неделями, но риск смерти новорожденных действительно увеличивался после 41 недели.
Итак, хотя большинство исследователей обнаружили увеличение частоты мертворождений в позднем и послеродовом периоде, некоторые могут считать «абсолютное» увеличение риска небольшим до 41 недели, после чего он достигает примерно 0,80–1,66 из 1000. в зависимости от факторов риска мертворождения у матери.
Какие факторы могут увеличить риск мертворождения?
Исследователи обнаружили, что несколько факторов связаны с повышенным риском мертворождения:
У доношенных детей, которые малы для гестационного возраста (масса тела <10 th процентиль), вероятность мертворождения и смерти новорожденных в 6-7 раз выше, чем у доношенных детей, которые не малы для гестационного возраста.
- Кроме того, у маленьких для гестационного возраста детей часто наблюдается задержка роста на 18-недельном УЗИ. Таким образом, срок беременности для таких детей часто недооценивается.
- Это означает, что младенцы, которые малы для гестационного возраста, могут быть более доношенными, чем мы предполагаем, что увеличивает их риск, а также оставляет нас в неведении об их истинном гестационном возрасте (Morken et al., 2014).
Другие факторы, которые не обязательно вызывают мертворождение, но могут увеличить риск мертворождения, в общем, включают:
- Принадлежность к этнической группе с повышенным риском мертворождения * (Ananth et al., 2009; Сотрудничество мертворожденных, 2011)
- Беременность первым ребенком (Huang et al., 2000; Smith, 2001b; Stillbirth Collaborative, 2011; Flenady et al., 2011)
- Менее четырех дородовых посещений или отсутствие дородовой помощи (Huang et al., 2000; Flenady et al., 2011)
- Низкий социально-экономический статус (Huang et al., 2000; Flenady et al., 2011)
- Индекс массы тела (ИМТ) от 25 до 30 (Huang et al., 2000; Stillbirth Collaborative, 2011; Flenady et al., 2011)
- Курение (Morken et al., 2014; Flenady et al., 2011)
- Ранее существовавший диабет (Stillbirth Collaborative, 2011; Flenady et al., 2011)
- Существовавшая ранее гипертензия (Flenady et al., 2011)
- Старший возраст матери (≥40 лет) (Сотрудничество по мертворождению, 2011)
- Не живу с партнером (Stillbirth Collaborative, 2011)
- История предыдущих мертворождений (сотрудничество по мертворождению, 2011 г.)
- Беременность многоплодной (сотрудничество по мертворождению, 2011)
* Расизм, включая последствия предрассудков и институционального расизма, может увеличить риск неблагоприятных исходов, включая мертворождение, в определенных группах населения (Giscombe and Lobel, 2005).
Конечно, родители все еще могут пережить мертворождение ребенка, даже если ни один из этих факторов риска отсутствует. Треть всех мертворождений до родов не имеют известной причины (Warland & Mitchell, 2014). Чтобы узнать больше о теориях необъяснимого мертворождения, прочтите эту статью здесь.
Мы слышали, как некоторые клиницисты заявляют, что «старение плаценты» является потенциальной причиной мертворождений без официальной известной причины. Однако до недавнего времени исследований по этой теме не проводилось.
В 2017 году исследователи опубликовали первое исследование биологических маркеров старения плаценты. В этом исследовании ученые из Австралии собрали плаценту у 34 человек, родивших на сроке 37-39 недель беременности, у 28 человек, родивших на сроке от 41 до 42 недель, и у 4 человек, у которых были мертворождения на сроке от 32 до 41 недели (Maiti et al. 2017).
Пять или более образцов ткани были взяты из каждой плаценты, и эти образцы были проанализированы с использованием различных биохимических тестов.Например, один из тестов искал маркер повреждения ДНК / РНК, который ранее наблюдался в других стареющих тканях, таких как мозг при болезни Альцгеймера. Наблюдалось значительное увеличение повреждений ДНК / РНК в плаценте при позднем и мертворождении по сравнению с плацентой на 37–39 неделях.
В целом, анализ плаценты от 41-42 недели беременности и от мертворожденных показал усиление признаков старения с пониженной способностью транспортировать питательные вещества к ребенку и продукты жизнедеятельности от ребенка по сравнению с плацентой от более раннего срока. рождений.Скорость старения плаценты варьировала в зависимости от беременностей, и авторы заявили, что не все плаценты на сроках 41-42 недели демонстрировали признаки старения. Мы связались с авторами, чтобы узнать больше, и они сказали нам, что одна треть плаценты на 41-42 неделе показала повышенные признаки старения по сравнению с плацентой 37-39 недель. Это означает, что две трети плаценты 41-42 недели не проявляли признаков старения.
Интересно, что авторы говорят, что в будущем можно будет предсказать, какие дети будут подвержены повышенному риску мертворождения, путем измерения маркеров старения плаценты в крови матери.Вы можете посмотреть 10-минутное видео с описанием результатов этого нового исследования здесь.
Индукция для просрочки срока
Ознакомьтесь с нашей подписной статьей о побуждении к родам здесь, чтобы получить дополнительную информацию о плюсах и минусах индукции по сравнению с ожиданием родов.
Как долго длится беременность?
Продолжительность беременности может меняться так же, как и все другие биологические вариации. Мы должны более четко различать возраст плода и предполагаемую дату родов.
Различия в продолжительности беременности у 309 749 одноплодных беременностей в соответствии с определенными LMP (красная линия) и самопроизвольным началом родов в 1999–2010 гг. (Средняя продолжительность 283 дня). Желтая линия показывает распределение для тех же беременностей, но на основе ультразвукового датирования (средняя предполагаемая продолжительность беременности 281 день). Данные Медицинского регистра рождения Норвегии
Моисей скитался по пустыне 40 лет, пост мог длиться до 40 дней, а в сказке Али-Бабы было 40 разбойников.Число 40 сыграло особую роль в религии, традициях и культуре. Неудивительно, что идея 40-недельного гестационного периода постепенно укоренилась, поскольку потребность в более точных знаниях породила правило Нэгеле в начале -х годов века: беременность длится 10 менструальных циклов, считая с первого дня беременности. последний менструальный цикл (LMP), то есть 7 дней × 4 × 10 = 280 дней или 40 недель. Сегодня Всемирная организация здравоохранения (ВОЗ) также определяет продолжительность беременности как 40 недель.Но правильно ли это? При более внимательном рассмотрении выясняется, что в Скандинавии беременность длится в среднем на 1–3 дня дольше 40 недель, считая с первого дня последней менструации (1–3).
Использование первого дня LMP для определения продолжительности беременности является косвенным методом, который предполагает, что оплодотворение произошло на 14-й день с несколькими неопределенными факторами, такими как продолжительность менструального цикла, время овуляции и оплодотворения, время имплантации и память женщины. Примерно 50% беременных женщин не имеют достаточно регулярного менструального цикла или достаточной информации, чтобы можно было точно определить возраст плода (4).Следовательно, измерение размера плода с помощью ультразвука является альтернативным методом. Исходя из предварительного условия, что биологические вариации в раннем периоде беременности невелики, размер плода используется для определения гестационного возраста. Согласно этому методу, средняя продолжительность беременности составляет 40 недель и 0–1 день, что несколько короче, чем при расчетах по LMP (2–3).
Фактически только около 4% беременных женщин рожают в предполагаемую дату родов (5). Это можно объяснить как методологическими, так и биологическими вариациями.Плоды с медленным ростом, как правило, вызывают более длительную беременность, в то время как у крупных плодов все наоборот (6). Мальчики, рожденные от отцов, которые сами имели высокий вес при рождении, часто крупнее, а продолжительность беременности короче (7). Отсюда гендерные различия и наследственные механизмы. Родители, которые сами родились после послеродового гестационного периода, с большей вероятностью испытают то же самое со своими детьми (8). В целом, разница настолько велика, что все те, кто родился в течение 37–42 недель беременности, считаются родившимися в пределах нормального временного диапазона около предполагаемой даты родов.Это изменение резко контрастирует с стремлением, которое часто проявляется в медицинских исследованиях, к обеспечению одинаковой продолжительности беременности и точной даты родов. Общественность часто имеет нереалистичные ожидания относительно даты доставки, которые редко сбываются.
Знание правильного возраста плода имеет решающее значение для лечения и наблюдения во время беременности: забор образцов ворсин хориона (CVS) после 10 недели, целевое диагностическое исследование на 11-13 неделе, амниоцентез после 15 недели, плановое ультразвуковое исследование на 18 неделе, обсуждение жизнеспособности и роды через 24 недели, инъекция зрелости легких до 34 недель.Дети, родившиеся до 37 недель, считаются недоношенными, а после 42 недель — недоношенными. Возраст плода отражает развитие плода и является ключевым фактором заболеваемости и перинатальной смерти. Поэтому необходимо включить всю доступную информацию, чтобы как можно точнее определить возраст плода. Однако стало обычным использовать только рутинное ультразвуковое исследование, которое влечет за собой упрощение процедур и которое лучше предсказывает дату самопроизвольных родов, чем когда это основано даже на определенном и регулярном последнем менструальном цикле (5).
Эта точность частично объясняется тем фактом, что достоверные данные о менструальном цикле недостаточно хорошо отражают время зачатия, и что ультразвуковое измерение это компенсирует. Другой фактор — естественная изменчивость, связанная с корреляцией между ростом плода и продолжительностью беременности. Если плод растет медленнее, чем в среднем, возраст плода будет соответственно уменьшен при проведении ультразвукового исследования после 18 недель, а предполагаемая дата родов будет перенесена назад.Физиологически маленькие плоды имеют более длительный срок беременности (6). В этом случае ультразвуковое исследование будет более точным, чем использование последнего менструального цикла в качестве основы. В таких случаях допускаются две ошибки: плоду назначается слишком низкий возраст, а биологическая вариабельность продолжительности беременности не принимается во внимание. Если бы эта беременность длилась 42 недели по отношению к дате родов, определенной при ультразвуковом исследовании, она фактически длилась бы 43 недели. Нетрудно понять последствия этого в стране, где ведутся жаркие дискуссии по поводу переношенных беременностей.С другой стороны, если принять тот факт, что медленно растущему плоду, при наличии верной информации о менструальном периоде матери, действительно было 18 недель, и в то же время признать, что ультразвуковой метод более точно предсказывает время родов, мать могут быть проинформированы о возрасте плода и в то же время подготовлены к возможно более длительной беременности, то есть дате родов после более чем 40 недель. Такой образ мышления может показаться чуждым многим людям, потому что понятие фиксированной продолжительности беременности для всех прочно укоренилось.Однако такой взгляд на нормальную беременность также позволяет взглянуть на исход беременности на 42 неделе другими глазами.
Другими словами, продолжительность беременности может меняться так же, как и другие виды биологических вариаций. Понимая ценность этой вариации и применяя ее для ухода за беременными, мы в большей степени согласны с биологией. Но тогда мы также должны различать определение возраста плода, которое может быть выполнено различными способами, и дату родов, когда ультразвуковое исследование может указать вероятную дату родов.
.