Первая помощь при инсульте / Липецкая городская стоматологическая поликлиника №1
Под таким медицинским понятием, как инсульт, скрывается нарушение функций головного мозга, имеющее скоротечный характер. Причиной этого сбоя является нарушение кровоснабжения вследствие ишемии, закупорки сосудов или наличия тромбов или атеросклеротических бляшек. А результатом инсульта становится отмирание мозговых клеток. Пораженный участок не может нормально функционировать, поэтому одна из сторон тела человека может оказаться парализованной. Перед оказанием первой помощи при инсульте нужно по характерным признакам определить вид этого состояния.
Предынсультное состояние
Опасным является не только инсульт, но и состояние, которое ему предшествует. Отсутствие первой помощи даже в таком случае часто влечет за собой последствия, которые приводят к таким же проблемам со здоровьем. Признаками предынсультного состояния являются: сильная головная боль; тошнота; рвота; головокружение; резкое повышение или снижение кровяного давления; ощущения шума в ушах; ухудшение зрения; мелькание «мушек» в глазах; сильное сердцебиение и учащенное дыхание; появление «кривой» улыбки; сильный прилив крови к лицу; нарушение речи; онемение руки или ноги; окружающие предметы видятся красноватыми. Первая медицинская помощь при инсульте зависит от его вида. Это заболевание может быть: Ишемическим, отмечается в 75% случаев и называется еще инфарктом мозга. Причиной является нарушение прохождения по артериям крови из-за сужения стенок или закупорки. После этого инсульта наблюдаются параличи, трудно поддающиеся лечению и геморрагическим- представляет собой кровоизлияние в мозг, наблюдается при разрыве кровеносного сосуда. Причиной часто становится физическое или эмоциональное переутомление. Симптомы, указывающие на каждый из 2 видов инсульта, отличаются. Признаки ишемического нарастают постепенно и даже могут появиться за несколько дней. Человек при этом последовательно начинает ощущать: головокружение; слабость и недомогание в одной стороне тела; приступы головной боли; помутнение в глазах; нарушение речи; судороги; постепенное онемение конечностей; помутнение рассудка; тошноту и рвоту. Иначе проявляется себя геморрагический инсульт. Он проявляется внезапно вследствие разрыва стенок сосуда при высоком давлении на них.
Первая медицинская помощь при инсульте зависит от его вида. Это заболевание может быть: Ишемическим, отмечается в 75% случаев и называется еще инфарктом мозга. Причиной является нарушение прохождения по артериям крови из-за сужения стенок или закупорки. После этого инсульта наблюдаются параличи, трудно поддающиеся лечению и геморрагическим- представляет собой кровоизлияние в мозг, наблюдается при разрыве кровеносного сосуда. Причиной часто становится физическое или эмоциональное переутомление. Симптомы, указывающие на каждый из 2 видов инсульта, отличаются. Признаки ишемического нарастают постепенно и даже могут появиться за несколько дней. Человек при этом последовательно начинает ощущать: головокружение; слабость и недомогание в одной стороне тела; приступы головной боли; помутнение в глазах; нарушение речи; судороги; постепенное онемение конечностей; помутнение рассудка; тошноту и рвоту. Иначе проявляется себя геморрагический инсульт. Он проявляется внезапно вследствие разрыва стенок сосуда при высоком давлении на них. Часто больной начинает чувствовать головную боль в конце дня, которая сопровождается подташниванием. Затем все окружающие предметы начинают видеться красноватыми. Кроме этих самых первых симптомов инсульта у человека могут наблюдаться: потеря ориентации; искажение речи; редкий и напряженный пульс; усиленное слюноотделение; резкое повышение температуры и давления; появление пота на лбу; состояние легкой оглушенности; резкая потеря сознания; громкое дыхание с хрипами; рвота; паралич с одной стороны тела; непроизвольное движение здоровых конечностей; сильный пульс на шее; отклонение глаз в сторону поражения.
Часто больной начинает чувствовать головную боль в конце дня, которая сопровождается подташниванием. Затем все окружающие предметы начинают видеться красноватыми. Кроме этих самых первых симптомов инсульта у человека могут наблюдаться: потеря ориентации; искажение речи; редкий и напряженный пульс; усиленное слюноотделение; резкое повышение температуры и давления; появление пота на лбу; состояние легкой оглушенности; резкая потеря сознания; громкое дыхание с хрипами; рвота; паралич с одной стороны тела; непроизвольное движение здоровых конечностей; сильный пульс на шее; отклонение глаз в сторону поражения.
Первая доврачебная помощь
В тех областях мозга, где нет притока крови, нейроны погибают всего за 10 минут. Если кровоснабжение меньше 30%, то это время увеличивается до 1 часа. Если же процент находится в границах от 30 до 40%, то за 3-6 часов нейроны еще можно восстановить. По этой причине первая помощь при инсульте должна быть оказана не позднее 3 часов с момента наступления этого состояния. Иначе не избежать необратимых изменений в мозге. Врачи все же увеличивают так называемое терапевтическое окно для первой помощи до 4,5 часов. Это максимальный период, который человек может находиться без тромболитической терапии. В течение 6 часов еще есть те клетки среди погибших от ишемии, которые поддаются восстановлению при условии возвращения им нормального кровоснабжения. Даже при таком условии первая медицинская помощь при острой сердечной недостаточности и инсульте все равно требует оказания не позднее 3 часов. Отдельным и эффективным методом первой помощи в случае инсульта является кровопускание. Процедура представляет собой проколы на пальцах. Когда у больного отмечается искривление рта, можно то же самое сделать на мочках ушей, предварительно помассировав их до покраснения. Делать это вы можете после основных мероприятий первой помощи, особенно если пострадавший не приходит в сознание.
Иначе не избежать необратимых изменений в мозге. Врачи все же увеличивают так называемое терапевтическое окно для первой помощи до 4,5 часов. Это максимальный период, который человек может находиться без тромболитической терапии. В течение 6 часов еще есть те клетки среди погибших от ишемии, которые поддаются восстановлению при условии возвращения им нормального кровоснабжения. Даже при таком условии первая медицинская помощь при острой сердечной недостаточности и инсульте все равно требует оказания не позднее 3 часов. Отдельным и эффективным методом первой помощи в случае инсульта является кровопускание. Процедура представляет собой проколы на пальцах. Когда у больного отмечается искривление рта, можно то же самое сделать на мочках ушей, предварительно помассировав их до покраснения. Делать это вы можете после основных мероприятий первой помощи, особенно если пострадавший не приходит в сознание.
При ишемическом инсульте первым делом сразу вызовите неврологическую бригаду скорой помощи, сообщив им о подозрении на инсульт.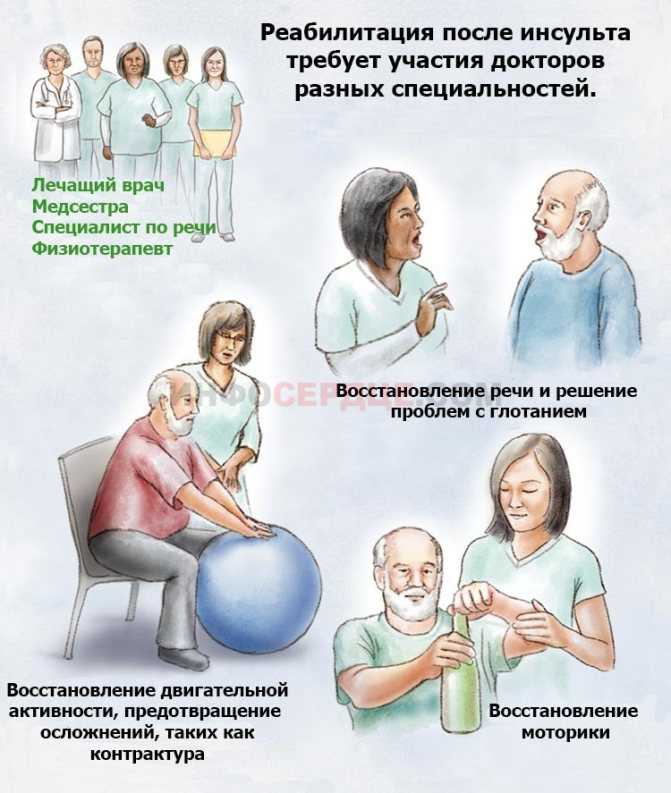 Затем уже полностью сосредоточьтесь на пострадавшем, выполняя следующие действия: уложите больного так, чтобы голова и плечи были приподняты. Угол должен быть около 30 градусов. При помощи ваты, смоченной в винном уксусе или нашатырном спирте, приводите больного в сознание. Не давайте языку пациента западать – постоянно следите за дыханием. Каждые полчаса спрыскивайте лицо и шею человека холодной водой. С помощью мягкой щетки или полотенца растирайте конечности и тело пострадавшего. Обеспечьте ногам человека тепло, приложив грелку и укрыв одеялом.
Затем уже полностью сосредоточьтесь на пострадавшем, выполняя следующие действия: уложите больного так, чтобы голова и плечи были приподняты. Угол должен быть около 30 градусов. При помощи ваты, смоченной в винном уксусе или нашатырном спирте, приводите больного в сознание. Не давайте языку пациента западать – постоянно следите за дыханием. Каждые полчаса спрыскивайте лицо и шею человека холодной водой. С помощью мягкой щетки или полотенца растирайте конечности и тело пострадавшего. Обеспечьте ногам человека тепло, приложив грелку и укрыв одеялом.
Геморрагический инсульт. Первая помощь при инсульте геморрагического характера проводится практически по той же технике, что и при ишемическом, но имеет и свои нюансы. Важно оказать ее очень быстро, ведь этот вид заболевания отмечается стремительным развитием, вследствие чего велик риск последствий, опасных для жизни, и даже летального исхода. По этой причине мероприятия первой помощи от инсульта должны быть срочными. Выполняйте их в следующем порядке: Уложите больного на кровать, на пол или землю с приподнятым плечами и головой. Обеспечьте пострадавшему покой и полное обездвиживание. Снимите или расстегните всю сдавливающую одежду, чтобы дыханию ничего не препятствовало. Если есть протезы во рту – снимите их. Голову слегка наклоните набок. Очищайте рот от рвоты при помощи натуральной ткани, например, марли. Любой холодный продукт приложите к той стороне головы, в которой нет онемения. Держите в тепле ноги пострадавшего. Растирайте конечности при помощи смеси из 1 части спирта и 2 частей масла. Вызвать скорую помощь нужно при первых же признаках инсульта. По приезду медики проводят комплекс мероприятий, которые направлены на восстановление или поддержание дыхательной и сердечной деятельности.
Обеспечьте пострадавшему покой и полное обездвиживание. Снимите или расстегните всю сдавливающую одежду, чтобы дыханию ничего не препятствовало. Если есть протезы во рту – снимите их. Голову слегка наклоните набок. Очищайте рот от рвоты при помощи натуральной ткани, например, марли. Любой холодный продукт приложите к той стороне головы, в которой нет онемения. Держите в тепле ноги пострадавшего. Растирайте конечности при помощи смеси из 1 части спирта и 2 частей масла. Вызвать скорую помощь нужно при первых же признаках инсульта. По приезду медики проводят комплекс мероприятий, которые направлены на восстановление или поддержание дыхательной и сердечной деятельности.
Что делать, если у вас инсульт? Невролог составил простую инструкцию, которая может вас спасти
За год в Беларуси инсульт случается более чем у 30 000 человек. Только 10% из них возвращаются к обычной жизни. Врач-невролог Сергей Марченко рассказывает, как определить инсульт и что нужно делать, пока еще не поздно.
Что такое вообще инсульт?
– Это острое нарушение кровообращения в головном мозге, которое всегда является вторичным заболеванием. У здоровых людей оно не возникает.
По механизму нарушения кровообращения инсульты разделяют на ишемические (около 85% всех инсультов) и геморрагические. В первом случае сосуд закупоривается тромбом (эмболом), во втором – сосуд разрывается. Деление инсультов по степени тяжести тоже есть, но даже нетяжелый инсульт – это смертельно опасное заболевание.
Симптомы у этих типов одни и те же?
Симптомы инсульта зависят от локализации в мозге, а не от того, какой именно это инсульт. Если нарушено кровообращение в центре речи, пострадает речь, в двигательном центре – нарушатся движения в руке и (или) ноге.
Как понять, что у человека инсульт?
Для выявления инсульта придуман очень простой тест, который рекомендуют все национальные и международные протоколы. Он называется «Лицо, рука, речь, время», и на его основании сотрудники бригады скорой помощи имеют право ставить диагноз «инсульт».
Он называется «Лицо, рука, речь, время», и на его основании сотрудники бригады скорой помощи имеют право ставить диагноз «инсульт».
Лицо: просят пациента улыбнуться или показать зубы. При инсульте происходит заметная асимметрия лица (угол рта с одной стороны «висит»).
Рука: просят пациента поднять и удерживать в течение 5 секунд обе руки на 90° в положении сидя и на 45° в положении лежа. При инсульте одна из рук опускается.
Речь: просят пациента сказать простую фразу. При инсульте у пациента не получается четко и правильно выговорить простую фразу, речь его неразборчива, невнятна.
При наличии хотя бы одного симптома, свидетельствующего о развитии инсульта, необходимо срочно вызвать «скорую» – чем раньше будет оказана помощь, тем больше шансов на восстановление.
Время: очень важно выяснить, когда случился инсульт. Нужно спросить у человека, когда он или окружающие впервые заметили эти нарушения.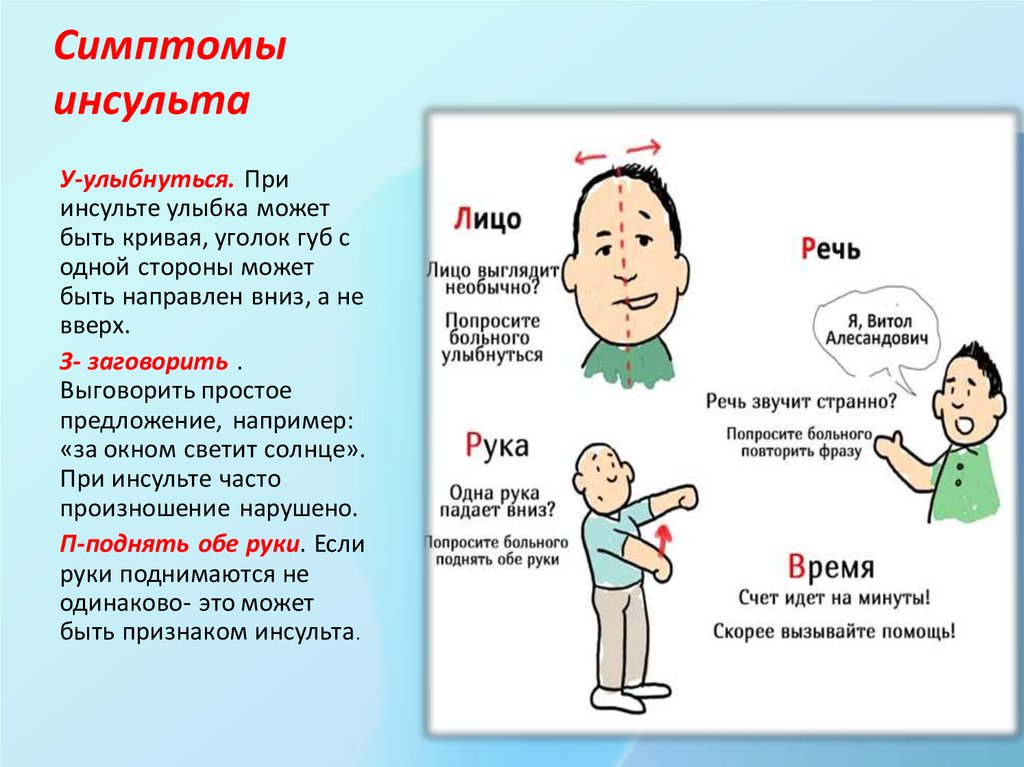 Если человек не может вспомнить, когда впервые заметил симптомы, мы спрашиваем его близких, когда те в последний раз видели его без них.
Если человек не может вспомнить, когда впервые заметил симптомы, мы спрашиваем его близких, когда те в последний раз видели его без них.
Есть понятие «терапевтическое окно» – время, когда можно попытаться полностью восстановить кровообращение. Оно относится к ишемическим типам инсультов, ведь, когда сосуд рвется, нужно не восстанавливать кровоток, а останавливать кровотечение и убирать гематому.
Длительность «терапевтического окна» – не больше 6 часов. Первые четыре с половиной часа закупорку сосуда можно вылечить и медикаментами (т.е. применив тромболизис), и эндоваскулярными способами (применив тромбэкстракцию) – то есть с помощью специальных устройств, которые проводят в артерии головного мозга и извлекают тромб механическим путем. В промежутке 4,5–6 часов возможно только эндоваскулярное лечение.
Успех лечения инсульта целиком и полностью зависит от времени обращения за медицинской помощью. К сожалению, если симптомы не очень ярко выражены, люди часто ждут, когда все само пройдет, а оно не проходит, и иногда становится только хуже.
А я могу по этому тесту определить инсульт у себя?
Конечно. Если вы понимаете, что с вами что-то не так, вы всегда можете улыбнуться себе в зеркало и посмотреть, насколько симметрична улыбка, оценить свою речь, попробовать удержать обе руки. Но все-таки чаще всего инсульты, конечно, диагностируют кому-то. Родственники видят, что с человеком что-то не то.
Когда случается инсульт, что в этот момент происходит с человеком? Он падает в обморок, резко ухудшается состояние?
Возможны все варианты. При закупорке крупного сосуда человек может и сознание потерять, потому что перестает снабжаться кислородом крупный участок мозга. Если сосуд маленький, симптомы могут быть малозаметными, но постепенно становятся более выраженными.
При инсульте должны быть все эти симптомы?
Нет. Симптомы могут быть и все вместе, и какой-то один из них: все зависит от того, насколько крупный сосуд и какая часть мозга пострадали. К тому же важно помнить еще такие нюансы: в тесте говорится только про руку, но слабость может быть и в ноге, у человека могут появиться расстройства координации.
Главное: если у вас внезапно изменилось состояние, не ждите, а сразу обращайтесь за помощью! Это касается не только инсульта, в медицине очень многое зависит от времени: сложно успешно лечить хирургическую патологию, когда боль в животе длится неделю, а кардиологам – инфаркт миокарда при длительности болевого синдрома более 24 часов.
С чем можно перепутать инсульт?
С болезнями, которые вызывают такие же симптомы. Это может быть и опухоль, и травма, и инфекционное поражение мозга (энцефалит, менингит). Все эти болезни опасны, и их в любом случае нужно лечить, а не ждать, пока само пройдет.
Такие симптомы, скорее всего, сами не исчезнут. И даже если они пропадут, к врачу идти обязательно. Есть понятие «преходящее нарушение мозгового кровообращения» – когда неврологические симптомы возникают, но быстро проходят, потому что кровообращение восстанавливается самостоятельно в течение суток. Это тоже очень грозное состояние, предвестник полноценного инсульта.
А можно ли не заметить инсульт?
Можно. Мозг отвечает за все в нашем организме, но при этом имеет функционально незначимые зоны: если инсульт случится в одной из них, симптомы будут малозначительны либо и вовсе незаметны. Такой инсульт часто обнаруживают уже в виде застарелых изменений на томограммах головного мозга.
Как мне помочь человеку, у которого инсульт?
Вызвать скорую помощь – набрав 103. Уже после уложить его с приподнятым на 30–45 градусов корпусом, обеспечить проходимость дыхательных путей, освободив шею от одежды и очистив полость рта от рвотных масс и инородных предметов, в том числе съемных зубных протезов, в случае бессознательного состояния пациента его необходимо повернуть на бок для профилактики попадания в дыхательные пути слюны, рвоты.
Никакую другую помощь оказывать не стоит: не снижать давление, не давать лекарств. Лечение инсульта зависит от его типа, а установить его может только врач.
А что делать, если у меня инсульт с нарушениями речи, а рядом никого нет?
Если они незначительные, старайтесь сделать все, чтобы диспетчер скорой медицинской помощи понял, что вы хотите. Если не получается, попробуйте написать кому-нибудь из знакомых, попросите вызвать вам «скорую».
Что делать, если инсульт у человека случился вдали от города?
Все равно нужно вызывать скорую медицинскую помощь. У нас вся страна разделена на зоны обслуживания, за любым местом закреплена подстанция скорой помощи, откуда должна приехать бригада и оказать помощь.
Если это совсем глухомань и вы понимаете, что туда ехать будут очень долго, есть смысл погрузить человека в машину и доехать до ближайшего населенного пункта или больницы.
Сейчас в Беларуси идет активная работа по организации региональных сосудистых центров, которые предназначены для оказания помощи пациентам, находящимся примерно в 70-километровой зоне, где должны будут современными способами лечить и инсульты, и инфаркты.
Чем обычно заканчивается инсульт?
Смертью, инвалидностью или выздоровлением. Статистика исходов инсульта не меняется десятилетиями: 20–30% пациентов умирают в течение года, около 60% остаются инвалидами различных групп и только примерно 10% возвращаются к обычной жизни.
Если бы наши сограждане начали обращаться за помощью своевременно, меньше людей оставались бы инвалидами.
Около 60% пациентов с инсультами, к которым применяли тромболизис или тромбоэкстракцию, выписываются из больницы либо вообще без нарушений, либо с минимальными – это без учета реабилитационного периода. Именно поэтому я так радею за своевременное обращение к врачам: у нас есть все для лечения – знания, навыки и техника.
А какими именно бывают последствия инсульта?
Чаще всего последствия – это симптомы, от которых не удалось избавиться во время лечения и реабилитации. Они зависят от размера инсульта и его расположения. Сразу предсказать исход инсульта в большинстве случаев сложно.
А бывают ли последствия со стороны психики?
Конечно, они могут быть, и более того, они часто встречаются. Инсульт – это повреждение мозга, тут даже логические цепочки строить не надо. Например, люди с нарушением речи порой становятся напряженными и чрезмерно активными из-за того, что их не понимают, что они не могут высказать свою мысль. Увы, бывает, люди становятся и неадекватными.
От чего зависит восстановление?
Во-первых, от времени обращения пациента, от того, удалось ли нам восстановить кровоток до гибели большого участка мозга. Когда сосуд перекрывается тромбом (эмболом), участок мозга, который кровоснабжается только этим сосудом, в любом случае погибает (совсем без кислорода мозг живет всего 5-6 минут) – это «ядро инсульта». Окружающие «ядро» участки мозга, имеющие смежное кровоснабжения не только из пострадавшего сосуда, будут испытывать кислородное голодание. И если мы вовремя восстановим кровоток, то они вернутся в обычное состояние и эти участки мозга останутся здоровыми.
Во-вторых, от диаметра закупоренного сосуда: чем он больше, тем больше инсульт, тяжелее симптоматика и лечение.
В «терапевтическое окно» обращается только 30% заболевших, и половина – пациенты с кровоизлиянием в мозг, которых лечат совсем по-другому, к которым тромболизис неприменим. Из этих 30% за 2017 год тромболизис и (или) тромбоэкстракцию удалось применить всего лишь в 4,2% случаев, то есть у каждого восьмого. Остальные лечатся как обычно, к ним не применяют эти современные методы: приезжают они вовремя, но мы находим противопоказания. В таких случаях, увы, кровоток восстановить не получается: люди либо погибают, либо остаются инвалидами.
Что мне делать, чтобы полностью восстановиться?
Вовремя приехать в больницу, удачно пролечиться и активно реабилитироваться. В реабилитацию входят прием лекарств, лечебная физкультура по рекомендации специалиста, посещение логопеда и т.д. Кстати, эффективность восстановления очень повышает поддержка и помощь близких. Как именно вы можете помочь, вам скажет и покажет лечащий врач, главное – заниматься с болеющим.
Как именно вы можете помочь, вам скажет и покажет лечащий врач, главное – заниматься с болеющим.
После инсульта обязательно ли идти к психотерапевту?
Лечить нужно все, что нуждается в лечении, любое отклонение в состоянии здоровья. Если у человека после инсульта сформировались нарушения, которые не прошли, с ними не нужно свыкаться – это касается и психики.
Есть ли вероятность, что инсульт снова повторится?
К сожалению, у тех, кто перенес инсульт, риск возникновения еще одного увеличивается во много раз, особенно в первый год. Дальше риск уменьшается, но все равно остается высоким. По данным различных публикаций, повторный инсульт возникает у 30–50% пациентов.
Обязательно после лечения соблюдать меры вторичной профилактики инсульта – это прием лекарств, у многих на пожизненной основе, качественное изменение образа жизни, контроль болезни, которая привела к инсульту.
А что мне делать, чтобы инсульта и в первый раз не было?
Быть здоровым. Только, к сожалению, с годами это не получается, поэтому первичная профилактика – своевременное выявление хронических и других заболеваний, которые могут привести к инсульту. Для этого у нас в стране хорошо продумана система диспансеризации: для каждого возраста разработан план обследований, который позволяет исключить болезни, характерные для него. Это бесплатно и доступно, главное – дойти до поликлиники, выполнить назначенные обследования, завершить все осмотрами необходимых специалистов. Кроме инсульта существует много других опасных болезней, и их все нужно лечить.
Только, к сожалению, с годами это не получается, поэтому первичная профилактика – своевременное выявление хронических и других заболеваний, которые могут привести к инсульту. Для этого у нас в стране хорошо продумана система диспансеризации: для каждого возраста разработан план обследований, который позволяет исключить болезни, характерные для него. Это бесплатно и доступно, главное – дойти до поликлиники, выполнить назначенные обследования, завершить все осмотрами необходимых специалистов. Кроме инсульта существует много других опасных болезней, и их все нужно лечить.
Если нет проблем со здоровьем, нужно исключить курение, злоупотребление алкоголем, начать больше двигаться и правильно питаться.
Какие болезни вызывают инсульт?
Болезни, которые встречаются у подавляющего большинства пациентов с инсультом, – это артериальная гипертензия, атеросклероз сосудов головного мозга, нарушение ритма сердца, сахарный диабет. Курение, употребление алкоголя, лишний вес, малоподвижный образ жизни – все это будет способствовать инсульту.
А что чаще всего «запускает» инсульт?
Далеко не всегда можно сказать, из-за чего случился инсульт. Организм может долго приспосабливаться к изменениям, пока они не превышают лимит его возможностей. Атеросклеротическая бляшка может долго расти, но рано или поздно она перекрывает сосуд или, если она нестабильна, отрывается от стенки и перекрывает его.
Чаще всего «спусковым крючком» является скачок артериального давления.
Зависит ли инсульт от наследственности?
Если у бабушки был инсульт, не обязательно, что он будет и у вас. Но бывает наследственная предрасположенность к хроническим болезням, которые становятся причиной инсульта. Если гипертония есть у вашей мамы, скорее всего, она будет и у вас.
Зависит ли болезнь от возраста?
Инсульт случается преимущественно у людей пожилого возраста, тех, кто вышел на пенсию. Но в последние годы отмечается увеличение доли пациентов трудоспособного возраста, современные диагностические возможности позволяют чаще выявлять эту болезнь у молодых людей.
Транзиторная ишемическая атака (ТИА) — лечение
Хотя симптомы транзиторной ишемической атаки (ТИА) проходят в течение нескольких минут или часов без какого-либо специального лечения, вам потребуется лечение, чтобы предотвратить повторную ТИА или полную ТИА штрих от происходящего в будущем.
ТИА — это предупреждающий знак того, что у вас повышенный риск полного инсульта в ближайшем будущем. Самый высокий риск — в дни и недели после ТИА.
Инсульт – это серьезное заболевание, которое может привести к постоянной инвалидности и в некоторых случаях смертельным исходом, но соответствующее лечение после ТИА может помочь снизить риск инсульта.
Ваше лечение будет зависеть от ваших индивидуальных обстоятельств, таких как ваш возраст и история болезни. Ваша медицинская бригада может обсудить с вами варианты лечения и рассказать о возможных преимуществах и рисках.
Лечение включает:
- изменение образа жизни
- Лекарства
- Хирургия
Изменение образа жизни
Есть несколько изменений в образе жизни, которые вы можете внести, чтобы снизить вероятность инсульта после ТИА.
К ним относятся:
- здоровое, сбалансированное питание – обычно рекомендуется диета с низким содержанием жиров, низким содержанием соли и высоким содержанием клетчатки, включая большое количество свежих фруктов и овощей
- регулярные физические упражнения – для большинства людей это означает не менее 150 минут активности средней интенсивности, такой как езда на велосипеде или быстрая ходьба, или 75 минут активности высокой интенсивности, такой как бег, плавание или езда на велосипеде в гору, каждую неделю.
 Плюс силовые упражнения по 2 дня каждую неделю
Плюс силовые упражнения по 2 дня каждую неделю - отказ от курения — если вы курите, отказ от курения может значительно снизить риск инсульта в будущем
- отказ от алкоголя — мужчинам и женщинам рекомендуется ограничить потребление алкоголя до 14 единиц в неделю людям, перенесшим ТИА, необходимо будет принимать 1 или более лекарств каждый день в течение длительного времени, чтобы снизить вероятность инсульта или другой ТИА.
Аспирин и другие антитромбоцитарные препараты
Вам, вероятно, дадут низкие дозы аспирина сразу после подозрения на ТИА.
Аспирин действует как антиагрегант.
Тромбоциты — это клетки крови, которые помогают крови свертываться.
Антитромбоцитарные препараты снижают способность тромбоцитов слипаться и образовывать тромбы.
Вам также могут быть назначены другие антиагреганты, такие как клопидогрель или дипиридамол.

Основные побочные эффекты антитромбоцитарных препаратов включают расстройство желудка и повышенный риск кровотечения. Например, вы можете дольше кровоточить, если порежетесь, и у вас могут легко появиться синяки.
Антикоагулянты
Антикоагулянты могут помочь предотвратить образование тромбов, изменяя химический состав вашей крови таким образом, что предотвращается образование тромбов.
Их обычно предлагают людям с ТИА, вызванной тромбом в сердце. Это часто происходит из-за состояния, называемого фибрилляцией предсердий, которое заставляет ваше сердце биться нерегулярно.
Варфарин, апиксабан, дабигатран, эдоксабан и ривароксабан — это примеры антикоагулянтов, которые могут быть предложены некоторым людям, перенесшим ТИА.
Побочным эффектом всех антикоагулянтов является риск кровотечения, поскольку эти лекарства снижают способность крови к свертыванию.
 Во время приема варфарина вам могут потребоваться регулярные анализы крови, чтобы врачи могли проверить, не слишком ли высока или слишком мала ваша доза.
Во время приема варфарина вам могут потребоваться регулярные анализы крови, чтобы врачи могли проверить, не слишком ли высока или слишком мала ваша доза. Узнайте больше об антикоагулянтах.
Лекарства от кровяного давления
Если у вас высокое кровяное давление, вам предложат антигипертензивное лекарство для его контроля. Это связано с тем, что высокое кровяное давление увеличивает риск ТИА или инсульта.
Существует множество различных типов лекарств, которые могут помочь контролировать кровяное давление, в том числе:
- тиазидные диуретики
- ингибиторы ангиотензинпревращающего фермента (АПФ)
- блокаторы кальциевых каналов
- бета-блокаторы 28 проконсультировать вас о том, какой антигипертензивный является наиболее подходящим для вас.
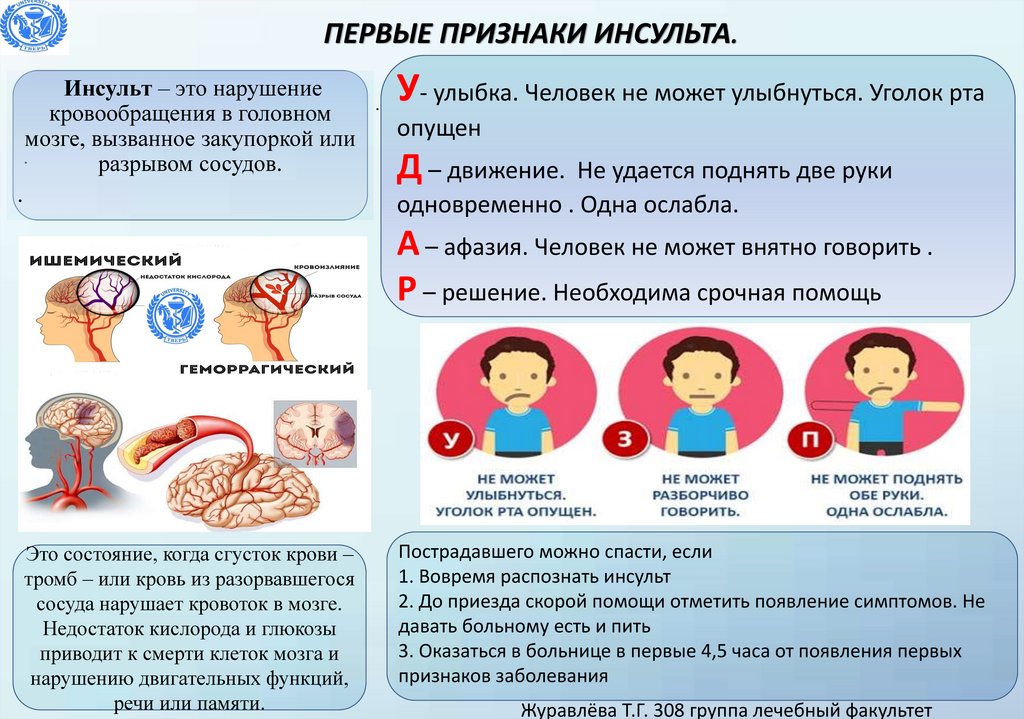
- Лицо – возможно, лицо опустилось на 1 сторону, человек не может улыбаться, или его рот или глаз могут опуститься.
- Руки — человек может быть не в состоянии поднять обе руки и удерживать их поднятыми из-за слабости или онемения в 1 руке.
- Речь – их речь может быть невнятной или искаженной, или человек может вообще не говорить, несмотря на то, что выглядит бодрствующим; у них также могут быть проблемы с пониманием того, что вы им говорите.
- Время — пора немедленно звонить по номеру 999, если вы заметили какие-либо из этих признаков или симптомов.

- курение
- высокое кровяное давление (гипертония)
- ожирение
- высокий уровень холестерина
- регулярное употребление чрезмерного количества алкоголя
- нерегулярное сердцебиение, называемое фибрилляцией предсердий
- диабет
 Некоторым людям может быть предложена комбинация из 2 или более разных лекарств.
Некоторым людям может быть предложена комбинация из 2 или более разных лекарств. Узнайте больше о лечении высокого кровяного давления.
Статины
Если у вас высокий уровень холестерина, вам порекомендуют принимать лекарство, известное как статины. Статины снижают уровень холестерина в крови, блокируя фермент печени, вырабатывающий холестерин.
Статины также могут помочь снизить риск инсульта независимо от уровня холестерина. Вам могут предложить статины, даже если уровень холестерина у вас не особенно высок.
Примеры статинов, часто назначаемых людям с ТИА, включают аторвастатин, симвастатин и розувастатин.
Узнайте больше о статинах.
Хирургия
В некоторых случаях после ТИА может быть рекомендована операция, называемая каротидной эндартерэктомией.

Каротидная эндартерэктомия
Каротидная эндартерэктомия включает удаление части слизистой оболочки сонных артерий — основных кровеносных сосудов, снабжающих кровью голову и шею, — а также любую закупорку внутри сонных артерий.
Когда жировые отложения накапливаются внутри сонных артерий, артерии становятся твердыми и узкими, что затрудняет приток крови к мозгу.
Это известно как атеросклероз и может привести к ТИА и инсультам, если нарушается кровоснабжение головного мозга.
Разблокируя сонные артерии, когда они стали умеренно или сильно сужены, каротидная эндартерэктомия может значительно снизить риск инсульта или другой ТИА.
Узнайте больше о каротидной эндартерэктомии.
Вождение после ТИА
Хотя ТИА не должна оказывать долгосрочного влияния на вашу повседневную деятельность, вы должны немедленно прекратить вождение.

Если ваш врач доволен тем, что вы хорошо поправились и через 1 месяц не осталось никаких последствий, вы можете снова сесть за руль.
Вам не нужно информировать Агентство по лицензированию водителей и транспортных средств (DVLA), но вам следует обратиться в свою страховую компанию.
Последняя проверка страницы: 21 января 2020 г.
Следующая проверка должна быть завершена: 21 января 2023 г.Транзиторная ишемическая атака (ТИА) — NHS
Транзиторная ишемическая атака (ТИА) или «мини-инсульт» вызвана временным нарушением кровоснабжения части головного мозга.
Нарушение кровоснабжения приводит к недостатку кислорода в головном мозге.
Это может вызвать внезапные симптомы, похожие на инсульт, такие как нарушение речи и зрения, а также онемение или слабость лица, рук и ног.
Но ТИА длится не так долго, как инсульт.
 Эффекты длятся от нескольких минут до нескольких часов и полностью исчезают в течение 24 часов.
Эффекты длятся от нескольких минут до нескольких часов и полностью исчезают в течение 24 часов. Симптомы транзиторной ишемической атаки (ТИА)
Основные симптомы ТИА можно запомнить по слову БЫСТРО:
Когда обращаться за медицинской помощью
На ранних стадиях ТИА невозможно определить, ТИА у вас или полный инсульт.
Важно немедленно позвонить по номеру 999 и вызвать скорую помощь, если у вас или у кого-то еще есть симптомы ТИА или инсульта.
При подозрении на ТИА вам сразу же предложат принять аспирин. Это помогает предотвратить инсульт.
Даже если симптомы исчезнут, пока вы ждете приезда скорой помощи, вам все равно необходимо пройти обследование в больнице.
Вас должны направить к специалисту в течение 24 часов с момента появления симптомов.
ТИА является предупредительным признаком того, что в ближайшем будущем у вас может возникнуть риск полного инсульта, и оценка может помочь врачам определить наилучший способ снизить вероятность этого.

Если вы считаете, что у вас могла быть ТИА ранее, но симптомы прошли, и вы не обращались за медицинской помощью в то время, запишитесь на срочный прием к врачу общей практики.
Они могут решить, направить ли вас на обследование в больницу.
Причины транзиторной ишемической атаки (ТИА)
Во время ТИА блокируется один из кровеносных сосудов, снабжающих мозг кровью, богатой кислородом.
Эта закупорка обычно вызывается сгустком крови , который образовался в другом месте вашего тела и попал в кровеносные сосуды, снабжающие мозг, хотя она также может быть вызвана кусочками жирового материала или пузырьками воздуха.
Некоторые вещи могут увеличить ваши шансы на ТИА, в том числе:
Люди старше 55 лет и лица азиатского, африканского или карибского происхождения также подвержены более высокому риску ТИА.

Лечение транзиторной ишемической атаки (ТИА)
Хотя симптомы ТИА исчезают в течение нескольких минут или часов, вам потребуется лечение, чтобы предотвратить повторную ТИА или полный инсульт в будущем.
Лечение будет зависеть от ваших индивидуальных обстоятельств, таких как ваш возраст и история болезни.
Вам, скорее всего, посоветуют, как изменить образ жизни, чтобы снизить риск инсульта, и предложат лекарство для лечения причины ТИА.
В некоторых случаях может потребоваться операция, называемая каротидной эндартерэктомией, чтобы разблокировать сонные артерии, которые являются основными кровеносными сосудами, снабжающими мозг кровью.
Профилактика транзиторной ишемической атаки (ТИА)
ТИА часто является признаком того, что может последовать еще один, и у вас высокий риск полного опасного для жизни инсульта в ближайшем будущем.
