Полиневропатия: причины, признаки, симптомы, лечение
Полиневропатия – комплекс расстройств, характеризующийся поражением моторных, сенсорных и вегетативных нервных волокон. Основной чертой заболевания является то, что в болезнетворный процесс вовлекается большое количество нервов. Вне зависимости от типа недуга, он проявляется в слабости и атрофии мышц нижних или верхних конечностей, отсутствии их чувствительности к низким и высоким температурам, в возникновении болезненных и дискомфортных ощущений. Нередко выражается паралич, полный или частичный.
Онлайн консультация по заболеванию «Полиневропатия».
Задайте бесплатно вопрос специалистам: Невролог.На первом этапе поражаются дистальные участки нервов, а по мере прогрессирования заболевания происходит распространение патологического процесса на более глубокие слои нервного волокна. Иногда встречается наследственная полиневропатия. Начинает проявляться она на первом или втором десятке жизни человека. При диагностике учитываются причины возникновения данного заболевания, осуществляется неврологический осмотр и лабораторное изучение анализов крови. Основными задачами лечения являются снижение проявления симптомов и устранение главного фактора, из-за которого проявилось данное расстройство.
Этиология
Такое расстройство может развиваться от воздействия различных факторов:
- генетической предрасположенности;
- нарушений иммунитета, когда организм начинает атаковать собственные мышцы и нервные волокна, вырабатывая при этом иммунные антитела;
- сахарного диабета;
- интоксикаций химическими элементами, лекарственными препаратами или спиртными напитками;
- инфекционных процессов организма, например, при ВИЧ или дифтерии;
- злокачественных новообразований;
- системных недугов, среди которых склеродермия и васкулит;
- недостатка в организме витаминов группы В;
- цирроза печени;
- аутоиммунных заболеваний, например, при синдроме Гийена-Барре.
Разновидности
В зависимости от механизма повреждения нервов мышц нижних и верхних конечностей, полиневропатия делится на:
- демиелинизирующую – развитие происходит на фоне распада миелина, специфического вещества, которое окутывает нервы и обеспечивает быструю передачу импульса. Данный тип характеризуется наиболее благоприятным прогнозом, при условии своевременного обращения к врачу и эффективного лечения;
- аксональную – заболевание развивается на фоне поражения аксона, который является стержнем нерва, питающим его. Протекание такого типа недуга более тяжёлое. Лечение — успешное, но длительное;
- нейропатическую – формируется заболевание за счёт патологического воздействия на тела нервных клеток.
По нарушению той или иной функции нерва, полиневропатия бывает:
- сенсорной – из-за болезнетворного процесса нарушается чувствительность нервов. Внешне это проявляется чувством жжения и онемения конечностей;
- моторной – наблюдаются признаки поражения двигательных волокон. Симптомом является мышечная слабость;
- сенсорно-моторной – проявляются симптомы двух вышеуказанных форм;
- вегетативной – при этом выражаются повреждения нервов, отвечающих за обеспечение нормального функционирования внутренних органов и систем. Признаками, по которым это можно выявить, являются повышенное потоотделение, учащённый ритм сердца и запоры;
- смешанной – присутствуют признаки поражения всех видов нервов.
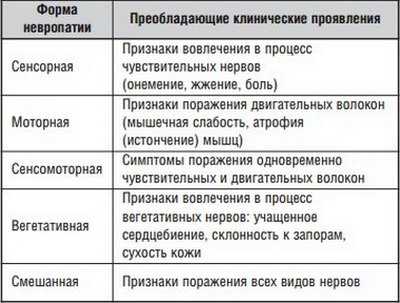
Разновидности полиневропатии
По этиологии данная воспалительная болезнь делится на следующие типы:
- идиопатическую – причины её проявления до конца не известны, но не исключаются нарушения иммунной системы;
- наследственную;
- диабетическую – развивается на фоне осложнённого протекания сахарного диабета;
- дисметаболическую – как следствие нарушения метаболизма;
- токсическую – возникает на фоне отравлений химическими веществами;
- постинфекционную – выражается по причине заболевания человеком ВИЧ-инфекцией или дифтерией;
- паранеопластической – развитие происходит параллельно онкологической болезни;
- системной – возникает при протекании системных расстройств соединительной ткани.
Симптоматика
Различные причины, которые вызывают полиневропатию, в первую очередь приводят к раздражению нервных волокон мышц конечностей, а по мере прогрессирования, приводят к появлению расстройств со стороны функционирования нервов. К группе первых симптомов полиневропатии относятся:
- ярко выраженная дрожь рук или ног;
- непроизвольные подёргивания мышечных структур, заметные окружающим людям;
- возникновение болезненных судорог;
- выражение боли разной интенсивности;
- ощущение «мурашек» на кожном покрове;
- возрастание кровяного давления.
Симптомами нарушения работоспособности нервов являются:
- мышечная слабость;
- истончение мышц;
- снижение тонуса мышц;
- приступы сильного головокружения;
- учащённое сердцебиение;
- сухость кожного покрова поражённых конечностей;
- возникновение запоров;
- значительное выпадение волос на патологическом участке;
- снижение или полная утрата чувствительности кончиков пальцев рук и ног.
Осложнения
При несвоевременном обращении к специалисту за квалифицированной помощью могут развиться следующие последствия от воспалительного процесса в нервах верхних и нижних конечностей:
- нарушение двигательных функций – наблюдается при сильно выраженной слабости, в особенности при диабетической полиневропатии;
- поражения нервов, отвечающих за дыхательный процесс, что может привести к кислородной недостаточности;
- внезапная сердечная смерть – возникшая от нарушений сердцебиения.
Диагностические мероприятия
Важным этапом в установлении диагноза является обнаружение причины, которая привела к появлению полиневропатии. Этого удаётся достичь следующими мероприятиями:
- сбором подробной информации о протекании заболевания. Это необходимо для того, чтобы выявить предрасполагающий фактор. Например, при наследственной или диабетической форме расстройства, симптомы развиваются довольно медленно;
- неврологическим осмотром, при помощи которого удаётся определить место локализации неприятных признаков в виде жжения или онемения;
- анализом крови, благодаря которому удаётся обнаружить наличие химических элементов, а также установить уровень сахара, мочевины и креатинина;
- электронейромиографии – это такая методика, которая позволяет оценить скорость прохождения импульса по нервам нижних и верхних конечностей;
- биопсии нервов – осуществляется для микроскопического изучения небольшой частички нерва;
- дополнительными консультациями таких специалистов, как терапевт и эндокринолог, в случаях появления такого заболевания у беременных – акушера-гинеколога. Если пациентом является ребёнок, нужно провести дополнительный осмотр у педиатра.
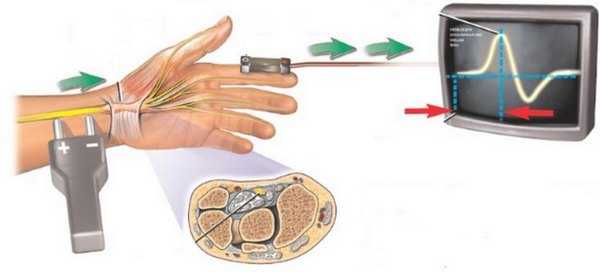
Электронейромиография
После получения всех результатов анализов, специалист назначает наиболее эффективную тактику лечения воспалительного процесса верхних и нижних конечностей.
Лечение
При наследственной полиневропатии лечение направлено лишь на ликвидацию неприятных признаков, а в случаях диабетической, алкогольной или лекарственной – на снижение проявления симптомов и замедление развития процесса. Комплексное лечение полиневропатии включает в себя:
- назначение лекарственных препаратов. В зависимости от причины, это могут быть – глюкокортикостероиды, иммуноглобулины, обезболивающие и снижающие уровень сахара в крови медикаменты;
- осуществление пересадки почки при дисметаболическом типе расстройства;
- ограничение контакта с токсинами;
- хирургическое вмешательство для удаления злокачественных новообразований;
- приём антибиотиков для устранения воспалительных или инфекционных процессов организма;
- инъекции витаминов группы В;
- ношение ортезов для поддержки нижних или верхних конечностей при сильной слабости.
Профилактика
Для того чтобы у человека не возникло такое заболевание, как полиневропатия, необходимо придерживаться несложных правил:
- вести здоровый образ жизни, отказаться от употребления спиртных напитков;
- как можно лучше защищаться от токсинов при работе с ними;
- осуществлять контроль над уровнем сахара в крови;
- принимать медикаменты только по предписанию врача;
- проходить профилактический осмотр в клинике несколько раз в год.
В большинстве случаев прогноз после выздоровления положительный. Исключения составляют больные с наследственным воспалительным процессом нижних и верхних конечностей, для которых не удаётся достичь полного выздоровления. У людей с диабетической полиневропатией высока вероятность рецидива заболевания.
simptomer.ru
Заболевания периферической нервной системы (полиневриты, полинейропатии).
Причинами множественных поражений нервов являются многие факторы и их сочетание, наиболее частая причина – инфекцконно-аллергическое и инфекционно-токсическое повреждение нервов. Полиневриты возникают как при непосредственном, повреждении – проказа, бруцеллез, сифилис, так и при опосредованном, за счет аутоиммунных, аллергических факторов при общей инфекции в организме – скарлатине, ветряной оспе, тонзиллите, инфекционно-токсическом воздействии при ботулизме, дифтерии. Причиной болезни являются и экзогенные токсические факторы – производственные, экологические, бытовые. Среди них выделяют, низкосортный алкоголь, тиофосы – хлорофос, тиофос, и др., соли тяжелых металлов – мышьяке, свинца, ртути, бензин и его производные (чаще этилированный, высокооктановый бензин).
Эндогенные отравляющие факторы: диабет, аномалии белков (порфирия, амилоидоз), дефицит витамина В1 (антиневритический витамин), не достаток В6,12, фолиевой кислоты; эндокринная недостаточность щитовидной железы, поджелудочной железы; повреждения сосудов, кровоснабжающих нервы, при системной патологии соединительной ткани (церматомиозид, ревматизм, узелковый периартериит), при злокачественных опухолях – паранеопластический васкулит, СКВ.
Наследственные причины: недостаток ферментов (болезнь Шарко-Мари). Большую роль в патологии нервов играет резистентность организма, сопутствующие условия: микроклимат, сквозняки, сырость, мышечное переутомление (работа стоя, длительная ходьба), стрессы. Т.о. полинейропатии обостряется в период переутомлений, нагрузок, маленьком отпуске, неблагоприятном времени года.
Общие симптомы: полиневритический тип расстройств чувствительности – нарушение чувствительности в дистальных отделах (по типу перчаток и носков), тут возможны парастезии (тактильные – мурашки, онемение; температурные – чувство жжения, похолодания, зябкости), при голубоких нарушениях – потеря чувствительности в области кистей и стоп, может быть болезненность нервных стволов при пальпации, растяжении – симптомы натяжения Нери, Ласега; добавляется дистальный паралич конечностей периферического типа, похудание кистей (выдолбленная кисть), гипотрофия возвышений 1 и 5 пальцев. Гипотрофия мышц кистей ведет к выраженности межмышечных промежутков, похудание мышц стопы – к ее распластыванию, а в поднятом состоянии – к углублению свода, т.к. пальцы отвисают. Наблюдаются вегетативные расстройства в дистальных отделах и др. Это суммируется с дополнительными, сопутствующими симптомами: вовлечение корешков спинного мозга дает полирадикулоневрит – стреляющие боли по ходу корешков лампасная полоса на коже конечностей (такое распространение боли вдоль конечности), также пампасная потеря чувствительности. Присоединение поражения спинного мозга – миелополирадикулоневрит – дает негрубые проводниковые расстройства: нарушение чувствительности, тазовые расстройства, патологические рефлексы в конечностях. Реже присоединяется и поражение головного мозга – энцефаломенннгомиелополирадикулоневрит.
Полиневриты составляют 20% из заболеваний периферической НС и имеют высокую значимость: больные ограничиваются и движениях, становятся нетрудоспособны, т.к. полное излечение невозможно, часты постоянные рецидивы. Болеют чаще люди 20-50 лет. в диагностике учитываются данные анамнеза, состояние внутренней среды организма, профессиональные данные; клиническая и клиниконеврологическая характеристика дополняются функциональными методиками: исследование скорости проведения импульса по нерву, которая замедляется при наличие отека оболочек и промежуточного вещества нерва, демиелинизации, повреждении осевого цилиндра. Эта методика называется нейромиография. Электромиография изучает биотока мышц, которые изменяются при нарушении ее иннервации.
ПОЛИНЕВРИТ ГЕЙЕНА-БАРРЕ.
Он составляет 1/5 всех нейропатий. Это острая демиеяинизация волокон периферических нервов, ведущая к симметричным, вялым параличам конечностей, туловища, при маловыраженном нарушении чувствительности. Возможны боли по ходу нервных стволов, потери чувствительности не бывает. В ликворе – белково-клеточная диссоциация (повышение белков). Восходящий тип течения болезни – начинается с дистальных отделов ног захватив; тyлoвищe, руки, шею, нарушая дыхание (необходима экстренная помощь).
Морфология: отек периферических нейронов и корешков, демиелинизация, позже регенерация миелиновой оболочки, сами аксоны повреждаются мало, значит возможно обратное развитие процесса с исчезновением всех симптомов. Поражаются чаще периферические нервы конечностей, туловища, но могут и черепные нервы, преимущественно повреждаются нервы типа А (толстые), которые идут от двигательных нейронов и поэтому преобладают двигательные расстройства.
Клиника: болезни за 1-2 недели предшествуют ОРЗ и полиневрит начинается после стихания простуды – постинфекционный полиневрит у больного в течение дня ощущается онемение стоп, боли по ходу нервов, далее присоединяется слабость стоп – пришлепывающая походка, параствзми голеней. В течение следующего дня это поднимается выше – на голени и бедра, руки; появляется слабость, дряхлость, неподвижность мышц, снижение тонуса и паралич. Вовлекается дыхательная мускулатура – мышцы грудной клетки, диафрагма и появляется одышка, чувство нехватки воздуха, тахипное. Поражение черепных нервов дает бульбарный синдром – нарушение дыхания, глотания, фонация. При повреждении двигательных ядер VII нерва возникает двусторонний паралич мимических мышц и, в конце концов, неповрежденными остаются только глаза — все остальное парализованно. Такое развитие болезни носит название: восходящий паралич Ландри. Конечный итог – полная обездвиженность, невозможность глотать, дышать, говорить, контакт возможен только через мигание. У больного сильные боли в конечностях, гипостезия по типу перчаток и носков (нерезкая) Ликвор: белково-клеточная диссоциация – белка до 1,5-2 г/л, ликвор желтый (ксантохромия), клетки в норме. После бурного развития болезни наступает стабилизация на 1,5 месяца, а затем регресс симптомов, начиная с черепных нервов, рук и ног. У 80% больных все симптомы проходят бесследно – полное выздоровление. Полуторамесячное обездвиживание приводит к атрофии мышц, необходимо восстановление их массы, лечение затягивается до 6-12 месяцев. У 20% больных болезнь принимает хроническое течение с рецидивами. Больные способны пережить острые стадии болезни только при полноценной помощи – в реанимации на ИВЛ в течение нескольких месяцев, для адекватного ухода за бронхиальным деревом накладывается трахеостомия, для адекватного кормления – зонд через нос, который меняется ч/з месяц. Для профилактики трофических и инфекционных осложнений используют антибиотики. Т.к. этиология болезни инфекционно-аллергическая, то применяют и иммуносупрессоры – 1 мг/кг преднизолона, плазмоферез для удаления аутоантител и ЦИКов, это позволяет ускорить процесс выздоровления. В большом количестве назначают витамины Е, С, поливитамины. При регрессе симптомов полиневрита используют xoлинэстеразные препараты, чтобы усилить действие нервных импульсов на мышцы.
АЛКОГОЛЬНЫЕ ПОЛИНЕЙРОПАТИИ.
Наблюдаются у больных хроническим алкоголизмом с патологией печени, когда имеется дефицит витамина B1 (антиполиневритический витамин) – это основная причина нарушении миелина и дегенерации нервов. Вследствие патологии печени повреждаются и другие органы – от аутоиммунных процессов, снижения резистентности. Другими причинами полиневрита является нездоровый образ жизни, переохлаждение после пьянки, передавливания нервов в алкогольном сне, использование суррогатов (сивушные масла, которые плохо сгорают в организме). Для алкогольных полиневритов характерна выраженность чувствительных нарушений: постоянные боли в конечностях, парастезии дистальных отделов ног, потеря чувствительности по типу перчаток и носков, в тяжелых случаях – стабильные двигательные нарушения (парезы кистей и стоп) – это костыли на всю жизнь. Нейропатия часто сочетается с энцефалопатией: упрощенность мышления, некритичность, состояние эйфории, плоские шутки, сальности, корсаковский синдром (нарушение ассоциативной памяти), дезориентированность в пространстве и измышления, а в следствии повреждения эндокринных желез – бред ревности из-за импотенции.
ДИАБЕТИЧЕСКАЯ ПОЛИНЕЙРОПАТИЯ.
Частый вид нейропатии у длительно болеющих сахарным диабетом. Возникает из-за гипоксии нервных клеток и метаболических нарушений (использование глюкозы в условиях недостатка инсулина) – преобладание гликолиза ведет к избытку молочной кислоты и пировиноградной кислоты, и нарушается обмен витамина B1. Гиперосмоляриость крови ведет к выходу жидкостей из тканей и их высушиванию, нарушается работа К+-Н+ насоса, теряется внутриклеточный калий. Микроангиопатия: повреждаются мелкие сосуды, которые снабжают нервные стволы – гипоксия нервных клеток и волокон – нарушение окисления глюкозы и энергетическое голодание структурные повреждения нервов (изменения в концевых нейромышечных пластинках волокнах: в начале в тонких, вегетативных, далее в толстых, соматических, и в последнюю очередь в моторных). В начале повреждаются шванновские клетки, далее – осевые цилиндры (полная их деструкция – ишемическне некрозы нейронов), образуется соединительная ткань, нерв утолщается, уплотняется – рубцовое перерождение. Диабетическая полинейропатия имеет двусторонний характер с легкой ассиметрией в нижних конечиостях.
КЛИНИКА: преобладают чувствительные нарушения, в начале неопределенные, нелокализованные тянущие боли в дистальных отделах конечностей, парастезии (от повреждения вегетативных волокон) – похолодание, зябкость, далее эти ощущения сменяются гипостезией по типу перчаток и нносков – теряется поверхностная, болевая, температурная чувствительность, почти у всех больных теряются вибрационное и мышечно-суставное чувство. Импульсы по нервам проходят медленно, снижается амплитуда электромиографии и ощущается слабость мышц. Имеются вегетативные нарушения: снижение температуры кожи, нарушение потоотделения, сухость кожи, изменение цвета дистальных отделов, артропатии (деформации суставов), добавляются висцеральныые нейропатии: боли в подложечной области, гастроптоз, замедление моторики желудка и кишечника, запоры, ортостатическая артериальная гипотензия (нарушение иннервации сосудов ног и ортостатических рефлексов), нарушение иннервации сердца, перемежающиеся тазовые расстройства.
ЛЕЧЕНИЕ: ведется лечение в основном основной болезни – сахарного диабета, дополняя его препаратами, улучшающими микроциркуляцию реополиглюкин, желатиноль, пармидин, трентал, агапурин, компламин, гордокс, галидор, ганглерон, никошпан, малые дозы гепарина, ГБО Большие дозы витамина B1 (5-10 мл), В6,12, для восстановления нервных волокон используют антихолинэстеразные препараты.
БОТУЛИНИСТИЧЕСКАЯ ПОЛИНЕЙРОПАТИЯ.
Обусловлена не микроорганизмами, а их токсинам. Ботулизм связан с размножением ботулинистической палочки в консервированных продутах. Первичная обработка продукта убивает все другие микроорганизмы, и дальнейшее заражение продуктов ботулизмом обеспечивает быстрое его размножение (при сопутствующей микрофлоре он не растет). Поражаются пресинаптические мембраны, через которые выделяется ацеталохолин, ботулинистический нейротоксин не проходит через ГЭБ и не повреждает ЦНС, хотя является для мозга абсолютно летальным. При полиневрите вовлекаются мышцы, которые становятся постоянно напряжены – глазодвигательные мышцы, глоточные мышцы, реже мышцы конечностей. Атрофии их не бывает, сознание больного сохранено, мышцы парализованы. Через несколько часов присоединяется рвота, боль в животе, понос, сухость кожи и слизистых, паралич аккомодации (неясность зрения), неподвижность зрачков, их расширение, диплопия, анизокория. Нарушается глотание и фонация, слабость мышц шеи, в тяжлых случаях – параличи конечностей. Болеют те, кто не являются алкоголиком, т.к. заливание консервы этим напитком нейтрализует токсин бутулизма.
ЛЕЧЕНИЕ: противоботулинистическая сыворотка, ее существует 3 типа: типы А и Б для рыбы и мяса, тип Е для грибов Используют трехвалентную сыворотку (А,Б,Е). Излечение полное.
ДИФТЕРИЙНАЯ ПОЛИНЕЙРОПАТИЯ.
В настоящее время снижается прививаемость детей против дифтерии, т.к. они рождаются слабыми, большое количество отказов от приаивки вследствие низкого качества вакцины. Дифтерийный полиневрит – осложнение вакцинации, интоксикационное повреждение нервов с распадом миелина области ветвления нерва в мышце – конечных терминалях, которые непокрыты миелином и высокочувствительны к токсину, это вызывает параличи и атрофию мышц: ранние и поздние полинейропатии. Парез мышц глазных яблок (внутренних мышц глаза, m. ciliaris), мышц суживающих и расширяющих зрачок, отводящих мышц глаза, паралич мышц, иннервируемых IX, X, XII нервами (бульбарный паралич): нарушение зрения – неясность, невозможность настроить резкость, диплопия, косоглазие; гнусавость, тахикардия, нарушение глотания. При нарушении диафрагмального нерва появляется одышка, икота. Госпитализируют в инфекционную больницу, где лечат противодифтерийной сывороткой, нейтрализующей токсин.
Принципы лечения полинейропатии зависят от этиологии. При вирусных нейропатиях применяют дизоксерибонуклеазу, ацикловир, виразол, реоферон, блокирующий репликацию вируса. При выраженном аутоиммунном процессе – кортикостероиды, антигистамины (димедрол, пипольфен, хло рид кальция), большие дозы витамина С, аскорутии. Для ускорения метаболических процессов и восполнения мышечной массы – анаболичесхие гормоны, витамин Е, поливитамины. Бактериальные полиневриты лечатся антибактериальными сыворотками. При сосудистых нарушениях и гипоксии – сосудорасширяющие препараты, дезагреганты, антиагреганты, ГБО. При восходящем параличе Ландри оказывают дыхательную помощь, борьбу с пролежнямя – противопролежневые матрицы, перекладывание больных, обработка кожи спиртом, кормление больных, контроль за состоянием трахиобронхеального дерева, разжижение мокроты, использование антибиотиков. Контроль за деятельностью тазовых органов (катетеризация), предупреждение порочных положений конечностей и контрактур – пассивная гимнастика, электростимуляция мышц, далее – физиолечение; четырехкамерные ванны для конечностей, oбщие сероводородные, йодобромистые ванны, грязелечение, вихревые ванны, подводный гидромассаж, электростимуляция мышц аппаратом «Миотоп», электрофорез с прозерином. Купирование боли: анальгетики, дегидрацнонные средства (отек нерва), электрофорез с новокаином, синусоидальномодулированные токи. Для усиления проведения по нерву используют дибазол, галантамия, прозернн, малые дозы стрихнина, витамин B1.
studfiles.net
причины, симптомы, диагностика и лечение
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
Общие сведения
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.
Полиневропатии
Этиология и патогенез полиневропатий
Независимо от этиологического фактора при полиневропатиях выявляют два типа патологических процессов — поражение аксона и демиелинизацию нервного волокна. При аксональном типе поражения возникает вторичная демиелинизация, при демиелинизирующем поражении вторично присоединяется аксональный компонент. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
При аксональных полиневропатиях страдает главным образом транспортная функция осевого цилиндра, осуществляемая аксоплазматическим током, который несет в направлении от мотонейрона к мышце и обратно ряд биологических субстанций, необходимых для нормального функционирования нервных и мышечных клеток. В процесс вовлекаются в первую очередь нервы, содержащие наиболее длинные аксоны. Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
При демиелинизации происходит нарушение сальтаторного проведения нервного импульса, в результате чего снижается скорость проведения по нерву. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.
Классификация полиневропатий
На сегодняшний день общепринятой классификации полиневропатий не существует. По патогенетическому признаку полиневропатии разделяют на аксональные (первично поражение осевого цилиндра) и демиелинизирующие (патология миелина). По характеру клинической картины выделяют моторные, сенсорные и вегетативные полиневропатии. Однако в чистом виде эти формы наблюдаются весьма редко, чаще выявляют сочетанное поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные др.).
По этиологическому фактору полиневропатии разделяют на наследственные (невральная амиотрофия Шарко-Мари-Тута, синдром Русси-Леви, синдром Дежерина-Сотта, болезнь Рефсума и пр.), аутоиммунные (синдром Миллера-Флешера, аксональный тип СГБ, парапротеинемические полиневропатии, паранеопластические невропатии и др.), метаболические (диабетическая полинейропатия, уремическая полиневропатия, печеночная полинейропатия и др.), алиментарные, токсические и инфекционно-токсические.
Клиническая картина полиневропатии
В клинической картине полиневропатии, как правило, сочетаются признаки поражения моторных, сенсорных и вегетативных волокон. В зависимости от степени вовлеченности волокон различного типа в неврологическом статусе могут преобладать моторные, сенсорные либо вегетативные симптомы. Поражение моторных волокон приводит к развитию вялых парезов, для большинства полиневропатий типично поражение верхних и нижних конечностей с дистальным распределением мышечной слабости, при продолжительных поражениях аксона развиваются мышечные атрофии. Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).
Приобретенные демиелинизирующие полиневропатии могут проявляться проксимальной мышечной слабостью. При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
Сенсорные нарушения при полиневропатии также чаще всего относительно симметричны, сначала возникают в дистальных отделах (по типу «перчаток» и «носков») и распространяются проксимально. В дебюте полиневропатии часто выявляют позитивные сенсорные симптомы (парестезия, дизестезия, гиперестезия), но при дальнейшем развитии процесса симптомы раздражения сменяются симптомами выпадения (гипестезия). Поражение толстых миелинизированных волокон приводит к нарушениям глубокомышечной и вибрационной чувствительности, поражение тонких миелинизированных волокон — к нарушению болевой и температурной чувствительности кожи.
Нарушение вегетативных функций наиболее ярко проявляется при аксональных полиневропатиях, так как вегетативные волокна являются немиелизированными. Чаще наблюдают симптомы выпадения: поражение симпатических волокон, идущих в составе периферических нервов, проявляется сухостью кожных покровов, нарушением регуляции сосудистого тонуса; поражение висцеральных вегетативных волокон приводит к дизавтономии (тахикардия, ортостатическая гипотензия, снижение эректильной функции, нарушение работы ЖКХ).
Диагностика полиневропатий
При выявлении медленно прогрессирующей сенсомоторной полиневропатии, дебютировавшей с перонеальной группы мышц, необходимо уточнить наследственный анамнез, особенно наличие у родственников утомляемости и слабости мышц ног, изменений походки, деформации стоп (высокий подъем). При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
Медленно прогрессирующее развитие асимметричной слабости мышц — клинический признак мультифокальной моторной полиневропатии. Для диабетической полиневропатии характерна медленно прогрессирующая гипестезия нижних конечностей в сочетании с чувством жжения и другими проявлениями в стопах. Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Для наследственных полиневропатий характерны преобладание слабости разгибателей мышц стоп, степпаж, отсутствие ахилловых сухожильных рефлексов, высокий свод стопы. В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
Сенсорные полиневропатии характеризуются дистальным распределением гипестезий. В начальных стадиях заболевания возможна гиперестезия. Сенсомоторные аксональные невропатии характеризуются дистальными гипестезиями и дистальной мышечной слабостью. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
Исследование антител к GM1-гангликозидам рекомендуют проводить у пациентов с моторными невропатиями. Высокие титры (более 1:6400) специфичны для моторной мультифокальной невропатии. Низкие титры (1:400-1:800) возможны при хронической воспалительной демиелинизирующей полирадикулоневропатии (ХВДП), синдроме Гийена-Барре и иных аутоиммунных невропатиях. Следует помнить, что повышенный титр антител к GM1-гангкликозидам выявляют у 5% здоровых людей (особенно пожилого возраста). Антитела к ассоциированному с миелином гликопротеину выявляют у 50% пациентов с диагнозом «парапротеинемическая полиневропатия» и в некоторых случаях других аутоиммунных невропатий.
При подозрении на полиневропатии, связанные с интоксикацией свинцом, алюминием, ртутью проводят анализы крови и мочи на содержание тяжелых металлов. Возможно проведение молекулярно-генетического анализа на все основные формы НМСН I, IVA, IVB типов. Проведение игольчатой электромиографии при полиневропатиях позволяет выявить признаки текущего денервационно-реиннервационного процесса. Прежде всего, необходимо исследовать дистальные мышцы верхних и нижних конечностей, а при необходимости и проксимальные мышцы. Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Лечение полиневропатий
При наследственных полиневропатиях лечение носит симптоматический характер. При аутоиммунных полиневропатиях цель лечения заключается в достижении ремиссии. При диабетической, алкогольной, уремической и других хронических прогрессирующих полиневропатиях лечение сводится к уменьшению выраженности симптоматики и замедлению течения процесса. Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Для лечения порфирийной полиневропатии назначают глюкозу, которая обычно вызывает улучшение состояния пациента, а также обезболивающие и другие симптоматические препараты. Медикаментозное лечение хронической воспалительной демиелинизирующей полиневропатии включает в себя проведение мембранного плазмафереза, применение иммуноглобулина человеческого или преднизолона. В ряде случаев эффективность плазмафереза и иммуноглобулина оказывается недостаточной, поэтому, если нет противопоказаний, лечение следует сразу начинать с глюкокортикостероидов. Улучшение наступает, как правило, через 25-30 дней; через два месяца можно начинать постепенное снижение дозы до поддерживающей. При снижении дозы глюкокортикостероидов необходимо проведение ЭМГ-контроля. Как правило, полностью отменить преднизолон удается в течение 10-12 месяцев, при необходимости можно «подстраховаться» азатиоприном (либо циклоспорин, либо микофенолата мофетил).
Лечение диабетической полиневропатии проводится совместно с эндокринологом, основной его целью является поддержание нормального уровня сахара крови. Для купирования болевого синдрома применяют трициклические антидепрессанты, а также прегабалин, габапентин, ламотриджин, карбамазепин. В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
Основной терапевтический подход в лечении токсической полиневропатии — прекращение контакта с токсическим веществом. При дозозависимых лекарственных полиневропатиях необходимо скорректировать дозу соответствующего лекарственного препарата. При подтвердившемся диагнозе «дифтерия» введение антитоксической сыворотки уменьшает вероятность развития дифтерийной полиневропатии. В редких случаях в связи с развитием контрактур и деформации стоп может понадобиться хирургическое лечение. Однако следует помнить, что длительная обездвиженность после оперативного вмешательства может негативно повлиять на двигательные функции.
Прогноз при полиневропатии
При хронической воспалительной демиелинизирующей полирадикулоневропатии прогноз на жизнь достаточно благоприятный. Летальность очень низкая, однако, полное выздоровление наступает очень редко. До 90% пациентов на фоне иммуносупрессивной терапии достигают полной либо неполной ремиссии. В то же время заболевание склонно к обострениям, применение иммуносупрессивной терапии может быть в виду ее побочных действий, приводящих к многочисленным осложнениям.
При наследственных полиневропатиях редко удается добиться улучшения состояния, так как заболевание медленно прогрессирует. Однако пациенты, как правило, адаптируются к своему состоянию и в большинстве случаев до самых поздних стадий заболевания сохраняют способность к самообслуживанию. При диабетической полиневропатии прогноз на жизнь благоприятный при условии своевременного лечения и тщательного контроля гликемии. Лишь в поздних стадиях заболевания выраженный болевой синдром способен значительно ухудшить качество жизни пациента.
Прогноз на жизнь при уремической полиневропатии полностью зависит от выраженности хронической почечной недостаточности. Своевременное проведение программного гемодиализа либо трансплантация почки способны привести к полному либо почти полному регрессу уремической полиневропатии.
www.krasotaimedicina.ru
Виды и типы расстройств чувствительности
1. Виды расстройств чувствительности:
ü Анестезия – полная утрата того или иного вида чувствительности, может быть тактильной, тепловой (термоанестезия), болевой (анальгезия), проявляться утратой чувства локализации (топанестезия), стереогноза.
ü Гипестезия – снижение чувствительности, уменьшение интенсивности ощущений
ü Гиперестезия – повышение чувствительности к различным видам раздражителей
ü Гиперпатия – извращенная чувствительность с изменением качества ощущения; точечные раздражения рассыпаются, качественные различия между раздражителями стираются, любое ощущение окрашивается в неприятный тон с болевым оттенком, восприятие ощущений остается и после прекращения нанесения раздражения (последействие)
ü Парестезии – патологические ощущения, испытываемые без раздражения извне в виде ощущения ползания мурашек, жара или холода, покалывания, жжения
ü Полиестезия – одиночное раздражение воспринимается как множественное
ü Дизестезия – извращение восприятия раздражения: прикосновение воспринимается как боль, холод как тепло и т. д.
ü Синестезия – ощущение раздражения не только в месте его нанесения, но и в какой-либо другой области
ü Аллохейрия – раздражение локализуется не там, где оно было нанесено, а на противоположной стороне тела обычно на симметричном участке.
ü Термалгия – болезненное ощущения холода и тепла
ü диссоциированное расстройство чувствительности – расстройство одних видов чувствительности при сохранности других
ü Боль – это реальное субъективное ощущение, обусловленное наносимым (слишком интенсивным) раздражением или патологическим процессом в организме. Боли бывают тупые, режущие, стреляющие, ноющие; соматические и висцеральные; местные (совпадают с локализацией патологического процесса), проекционные (не локализуются в очаге поражения, а проецируются в зоне иннервации), отраженные (возникают вследствие распространения болевого раздражения с висцеральных рецепторов на задние рога СМ и на соматические чувствительные нервы – возникают так называемые зоны Захарьина-Геда)
ü Кризы – приступы резких болей с нарушением функции того или иного органа (спинная сухотка)
2. Синдромы поражения:
Периферический тип расстройства чувствительности – наблюдается при поражении периферических нервов и нервных сплетений, характеризуется расстройством всех видов чувствительности (т. к. в периферических нервах проходят проводники всех видов чувствительности). В связи с тем, что существуют анастомозы между нервами, зоны чувствительных расстройств намного меньшие по сравнению с зонами действительной иннервации конкретного нерва.
Полиневритический (дистальный) тип расстройства чувствительности – наблюдается при множественном поражении периферических нервов, чувствительность нарушается в дистальных отделах рук и ног по типу “перчаток, чулок”
Сегментарный (диссоциированный) тип расстройства чувствительности – наблюдается при поражении чувствительного аппарата спинного мозга (задний рог, белая спайка, задний корешок, спинальный ганглий) и чувствительных ядер черепных нервов мозгового ствола, поражается только болевая и температурная чувствительность, глубокая – сохраняется.
Проводниковый тип расстройства чувствительности – наблюдается при поражении чувствительных проводящих путей, расстройства чувствительности обнаруживается книзу от уровня поражения; при этом глубокая чувствительность расстраивается на одноименной стороне, а поверхностная – на противоположной.
Корковый тип расстройства чувствительности – характеризуется расстройством чувствительности на противоположной стороне тела по типу гемигипестезии или гемианестезии. Может наблюдаться не только симптоматика выпадения, но и раздражения участка коры, что проявляется сенсорными Джексоновскими припадками.
3. Зоны сегментарной иннервации человеческого тела:
|
Сегмент |
Зоны иннервации |
Сегмент |
Зоны иннервации |
|
С1-С2 |
Волосистая часть головы |
Т7 |
Уровень нижнего края лопатки |
|
С3-С4 |
Шея и надплечья до ключиц включительно |
Т10 |
Уровень пупка |
|
С5-С7 |
Наружные поверхности рук |
Т12 |
Уровень паховых складок |
|
С8-Т1 |
Внутренние поверхности рук |
L1-L5 |
Передние поверхности ног |
|
Т2 |
Уровень подмышечных впадин |
S1-S2 |
Задние поверхности ног |
|
Т2-Т12 |
Туловище |
S3-S5 |
Аноперианальная область |
|
Т5 |
Уровень сосков |
uchenie.net
заболевания, симптомы. Причины Полиневриты что это такое и как лечить
Полиневриты — заболевания, симптомы и причины
Полиневрит — это группа заболеваний, приводящих к развитию множественных воспалительных изменений в периферических и черепных нервах. Название полиневрит не совсем верное, так как часто воспалительных изменений в нервах не находят, и теперь более принят термин полинейропатия. Причины полинейропатий различны. Это может быть алкоголизм, сахарный диабет, заболевание печени, почек, отравление солями ртути, свинцом, медью и др. тяжелыми металлами, парами органических растворителей, лаков и т.п. ПНП может развиться и в случае ракового заболевания.
Для всех полиневритов, независимо от природы, характерны боли по ходу нервов, чувство ползания мурашек в кистях, стопах, онемение в них. Кисти рук и стопы влажные на ощупь, зябнут. К вышеперечисленным проявлениям присоединяется слабость в руках и ногах. Лечение специфическое, зависит от причины, вызвавшей заболевание, и начинается с прекращения воздействия вредного фактора. Но всегда проводится витаминотерапия, массаж, лечебная физкультура и физиолечение (общеукрепляющие процедуры), которые составляют так называемое неспецифическое лечение. Главное, что полинейропатий могут возобновляться при повторном контакте с вредностью, особенно это касается алкоголя и органических токсических веществ. Рецидивы протекают более тяжело.
Гриппозный полиневрит. Возможность проникновения вируса гриппа в периферические нервы не доказана. Признаки токсического (отек, стазы, плазморагии) поражения обнаруживались в периферических нервах больных, умерших от гриппа. Однако, описаны истинные полиневриты, развивающиеся обычно спустя 7-14 дней, иногда раньше, после острого периода гриппа.
Развитию полиневрита предшествуют традиционные проявления гриппа. Затем в течение нескольких дней – 1-2 недель возникают признаки вовлечения периферических нервов. Появляются ощущения онемения и боли в дистальных отделах конечностей с постепенным распространением на проксимальные. Наиболее характерны сенсорные формы без парезов, со снижением рефлексов и поверхностных видов чувствительности по полиневритическому типу при относительной сохранности глубокой чувствительности. Иногда обнаруживаются легкие вялые тетрапарезы с чувствительными нарушениями по дистальному типу. Отмечают и вегетативные нарушения: сухость или влажность кожи кистей и подошв, похолодание конечностей, изменение кожной температуры. В крови отмечается ускорение СОЭ, увеличение числа лейкоцитов, чаще без изменения состава форменных элементов.
Состояние больных улучшается уже на 2-3 недели заболевания. Восстановление функций обычно занимает не более 1-2 мес. За это время все клинические проявления могут сгладиться и остаются лишь легкое снижение чувствительности и гипорефлексия.
Ботулиническая полиневропатия сопровождается поражением ряда двигательных функций, но местом воздействия микробных токсинов являются не нервные стволы, а зоны окончаний нервных волокон. Ботулинический яд – сильнейший из ядов, всегда смертельный при соприкосновении с мозгом. Однако, при приеме внутрь яд не проникает в центральную нервную систему, так как не преодолевает гематоэнцефалический барьер. Местом действия ботулинического токсина остается лишь зона нервно-мышечной передачи. Ботулиническая полиневропатия – не осложнение заболевания, а его проявление. Это по существу первичная полиневропатия, которую долгое время ошибочно относили к токсическим энцефалитам, а в основе описываемого ранее «бульбарного синдрома» (а в действительности полиневропатического) лежит медиаторный нервно-мышечный дефект.
Клинические проявления начинаются уже через несколько часов после употребления недоброкачественных консервов, колбас, в которых размножается бактерия ботулизма. Появляется рвота, понос, боли в животе, сухость слизистых оболочек и кожи. В скоре присоединяются паралич аккомодации, рефлекторная неподвижность, расширенность зрачков, диплопия, расстройства фонации, глотания, слабость мышц шеи. При отсутствии адекватного лечения в 50-60% случаев наступает смерть.
Начинающийся регресс симптомов обычно заканчивается полным выздоровлением. В начальной стадии болезни решающим фактором для диагностики служит исследование крови для выявления токсина и его типа с помощью биологической пробы на мышах. Брать кровь у больных надо до введения антитоксической сыворотки. Целесообразно исследовать продукты рвотные массы больного. Дифференциальный диагноз следует проводить с некоторыми энцефалитами, другими полиневропатиями. Особый интерес представляет дифференциальный диагноз с миастенией, проявляющейся синдромом «бульбарного паралича».
Коллагенозные полиневриты (полиневриты иммунных комплексов). Это группа заболеваний связана с патологией соединительной такни, которая, с одной стороны, составляет важную часть сосудистой стенки, а с другой – входит в состав нервных стволов и окружают их. В связи с этим коллагенозы нередко сопровождаются поражением периферической нервной системы. Периферическая нервная система при узелковом периартериите вовлекается в процесс в 25-27% наблюдений, чаще болеют лица мужского пола. Полиневриты при узелковом периартериите протекают, как правило, как множественные асимметричные мононевриты, или как поэтапные множественные мононевриты.
Клиническая картина полиневрита при узелковом периартериите нередко дебютирует как полиневромиозит: появляются стреляющие, жгучие, зачастую невыносимые боли в мышцах и фиброзных тканях. Боли могут предшествовать двигательным нарушениям, но обычно уже в своем начале неврит является смешанным и протекает с двигательными и чувствительными нарушениями. Чаще с разной последовательностью и асимметрично поражаются седалищный, большеберцовый, срединный и локтевой нервы. Нередко встречается преимущественное поражение руки на одной стороне и ноги на другой. Описаны случаи развития полиневрита по типу восходящего паралича Ландри.
Полиневриты при системной красной волчанке наблюдаются у 10-13% больных. Поражения нервной системы при этой болезни обусловлено изменениями мезенхимной ткани, главным образом, сосудов центральной и периферической нервной системы. Обычно на фоне подострого и хронического течения системной красной волчанки с высокой активностью процесса, во время одного обострения постепенно развиваются симптомы поражения корешков и периферических нервов. Появляются ощущения покалывания, жжения, ползания мурашек в дистальных областях конечностей. Эти ощущения не сопровождаются болями и выраженными двигательными расстройствами.
Отмечаются симметричные нарушения преимущественно поверхностных видов чувствительности в дистальных отделах, изредка расстроена и глубокая чувствительность. Иногда процесс охватывает группу каудальных нервов ствола, что влечет за собой бульбарные симптомы. Двигательные расстройства, как правило, незначительные и выражаются в слабости дистальных отделов конечностей; больные жалуются на повышенную утомляемость ног при ходьбе и переносе тяжести. Отмечаются незначительные атрофии мелких мышц кистей, стоп, иногда мышц голени, снижение сухожильных рефлексов. Поражения периферической нервной системы при красной волчанке генерализованные, отличаются большой внезапностью и стойкостью. Вегетативные нарушения при полиневритах при СКВ особенно выражены у детей.
По материалам сайта: www.medtrust.ru
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
health.sarbc.ru
Полиневриты (полирадикулоневриты, полиневропатии) | PSYERA
Полиневриты – это множественные, преимущественно дистальные, симметричные воспалительные поражения периферических нервов. Если в воспалительный процесс вовлекаются и корешки спинного мозга, то говорят о полирадикулоневрите. Часто эти два процесса протекают не изолированно друг от друга, а вместе, поэтому указанные термины по существу эквивалентны.
Полиневропатия – это дистальное симметричное поражение нервов, связанное с экзогенной интоксикацией либо с эндогенными метаболическими расстройствами.
Этиология
Полиневриты (полирадикулоневриты) часто встречаются при микробных, бактериальных и вирусных инфекциях (лептоспироз, сифилис, бруцеллез, оспа, паротит, тиф и др.). Аллергические полиневропатии наблюдаются при некоторых инфекционных заболеваниях (гепатит, корь, грипп, инфекционный мононуклеоз и др.), а также после применения антирабических вакцин и сывороток, при синдроме Гийена – Барре, коллагенозах и других системных заболеваниях. Встречаются токсические полиневропатии: лекарственные (барбитураты, цитостатики, изониазид, сульфаниламиды и пр.), вызываемые тяжелыми металлами (мышьяк, медь, висмут, свинец, ртуть, таллий и др.), неорганическим фосфором и органическими соединениями (сероуглерод, окись углерода, инсектициды и др.), а также при бактериальных токсикозах (ботулизм, дифтерия, столбняк).
Полиневропатии бывают дисметаболические (алиментарные, при эндокринных заболеваниях, болезнях крови, почек и др.), а также могут иметь место при злокачественных новообразованиях.
Патогенез
В основе развития полиневритов лежат реактивность организма, механизмы адаптации и декомпенсации с соответствующими сдвигами метаболизма. На эти сдвиги первыми реагируют наиболее дифференцированные, фило– и онтогенетически молодые отделы конечностей (кисти, стопы). В этих отделах более выражены явления тканевой гипоксии, шванновские клетки (леммоциты) и миелиновые оболочки страдают раньше и значительнее, чем в проксимальных отделах. Выявляются многоочаговые скопления гладкого эндоплазматического ретикулума – часто по соседству с перехватами Ранвье, что сочетается с задержкой быстро транспортируемых белков. Вначале моторные импульсы почти беспрепятственно преодолевают межперехватные участки и замедляются в основном в дистальной части нерва. Возникающая преимущественно дистальная сегментарная демиелинизация при полиневритах препятствует как возникновению разрядов афферентных импульсов, так и их проведению по афферентным волокнам, передающим информацию о поверхностной чувствительности.
Морфологические исследования при невоспалительных полиневропатиях не обнаруживают признаков истинного воспаления нервных стволов; преобладают дистрофические процессы с вовлечением миелиновых оболочек, осевых цилиндров, интерстициальной соединительной ткани и сосудов.
При экзо– и эндотоксических полиневропатиях поражение нервов начинается с миелиновой оболочки – с распада ее на глыбки. Изменения обычно сегментарные, захватывают по одному или несколько сегментов. В дальнейшем повреждаются осевые цилиндры. При авитаминозах первично гибнет осевой цилиндр, что ведет к последующему валлеровскому перерождению с сегментарными изменениями миелина. При инфекционных и инфекционно-аллергических полиневритах на первый план выступает реакция мезенхимальных образований нерва, т. е. оболочек и сосудов, в начальных фазах болезни (интерстициальный неврит). В других случаях присоединяются демиелинизация нервных волокон и их распад (интерстициально-паренхиматозный полиневрит). При остром инфекционном процессе часто обнаруживается инфильтрация из лимфоцитов и полибластов, набухание леммоцитов.
Клиническая картина
В клинической картине следует различать первичные и вторичные полиневриты. Наряду с чисто двигательными, чувствительными и вегетативно-трофическими формами, встречаются и смешанные. В случаях поражения тонких волокон нерва преобладают чувствительные и вегетативные расстройства; преимущественное поражение толстых волокон характеризуется двигательными нарушениями. В клинической картине полиневритический синдром проявляется периферическими парезами или параличами рук и ног в сочетании с болями в конечностях, характерной гипестезией в виде «чулок» и «перчаток», болезненностью нервных стволов и мышц при их пальпации, повышенной потливостью кистей и стоп, нарушениями трофики кожи и ногтей (рис. 63 на цв. вкл.). Нервы туловища обычно не страдают. Функция тазовых органов в большинстве случаев не расстраивается. Краниальные нервы вовлекаются в процесс редко. Во многих случаях в ликворе отмечается белково-клеточная диссоциация. Симптоматология отдельных форм полиневритов имеет свои особенности, которые надо учитывать при постановке этиологического диагноза.
Острый инфекционно-аллергический полирадикулоневрит Гийена – Барре. Различают первичный острый полирадикулоневрит Гийена – Барре и вторичные формы, при которых предшествующий фактор оказывается не провоцирующим (как при вирусных инфекциях), а этиологическим. В таких случаях приходится говорить о различных заболеваниях: перемежающейся порфирии, первичном амилоидозе, миеломной болезни, ботулизме, вирусном гепатите и других, осложняющихся этим синдромом.
В течении первичного острого полирадикулоневрита с белково-клеточной диссоциацией в ликворе, впервые описанного Гийеном и Барре (1916), различают три стадии. Первая (продромальная) начинается с общеинфекционных симптомов: повышения температуры тела до субфебрильных цифр, общего недомогания, чувства разбитости, слабости, озноба, появления парестезий и болей в мышцах. Во второй стадии на фоне повышения температуры тела до 38–39 °С развертывается клиника тяжелого, преимущественно двигательного полиневрита с вялыми параличами рук и ног и непостоянными расстройствами чувствительности по дистальному типу. Иногда больше страдают проксимальные отделы конечностей (псевдомиопатический тип). В процесс могут вовлекаться лицевые нервы (IX и X пары). Иногда выявляются радикулярный и менингорадикулярный болевые синдромы с симптомами Кернига, Ласега, Нери. Более чем у половины больных обнаруживается отек зрительных нервов (с сохранением остроты зрения). В крови – повышенная СОЭ, лейкоцитоз. В ликворе – выраженная белково-клеточная диссоциация.
Описаны также отдельные варианты инфекционно-аллергического полиневрита: синдром Миллера Фишера (1956) – остро развивающаяся офтальмоплегия, арефлексия и грубая атаксия; фарингобрахиальный парез, как при ботулизме; миастеноподобный синдром с выраженным птозом век без офтальмоплегии; острая поясничная боль. В тяжелых случаях заболевание развивается по типу восходящего паралича Ландри с возникновением угрозы смертельного исхода из-за бульбарных и дыхательных нарушений.
И, наконец, третья стадия, свободная от общеинфекционных признаков. Это стадия стабилизации, а затем и восстановления функций периферических нервов. Длительность болезни – от нескольких недель до нескольких месяцев, иногда 1–3 года. Возможны подострое течение, рецидивы болезни и переход в хроническую форму.
Дифтерийный полиневрит. Как осложнение дифтерии встречается в 20 % случаев. Симптомы со стороны нервной системы обычно появляются с 3—4-го дня заболевания. Клиническая картина характеризуется симптомами поражения дифтерийным токсином передних корешков и корешковых нервов Нажотта. В процесс первично вовлекаются черепные нервы: блуждающие, глазодвигательные, отводящие и лицевые. Отмечаются носовой оттенок голоса и расстройство глотания, попадание жидкой пищи в нос, афония. Часто встречается паралич аккомодации (больной плохо видит на близком расстоянии).
Позже, в течение первых 2 нед., присоединяются признаки множественного поражения нервов в форме полиневропатии или полирадикулоневропатии типа Гийена – Барре. В ногах невропатические явления более выражены, чем в руках, однако полного паралича нет. Коленные и ахилловы рефлексы отсутствуют. Обращает на себя внимание выраженная сенситивная атаксия. В ликворе повышено содержание белка, цитоз не характерен.
Гриппозные полиневриты. Развитию предшествуют традиционные проявления гриппа. Наиболее характерны сенсорные формы без парезов со снижением рефлексов и болевой чувствительности в зоне «носков» и «перчаток» при относительно сохранной глубокой чувствительности. Нередки вегетативные нарушения: сухость или влажность кистей и подошв, похолодание конечностей. В крови – повышенная СОЭ, лейкоцитоз без изменения форменных элементов. Ликвор в норме.
Ботулинические полиневриты. Местом действия ботулинического яда является зона нервно-мышечной передачи с нарушением высвобождения ацетилхолина. Клинические проявления начинаются через несколько часов после употребления недоброкачественных консервов, колбас, в которых размножается бактерия ботулизма. Появляются рвота, понос, боли в животе, сухость слизистых оболочек и кожи. Вскоре присоединяются паралич аккомодации, рефлекторная неподвижность зрачков, диплопия, расстройства фонации, глотания, слабость мускулатуры, прежде всего шейной.
Коллагенозные полиневриты (болезни иммунных комплексов) связаны с патологией соединительной ткани, которая входит в состав нервных стволов. Поэтому коллагенозы нередко сопровождаются поражением периферической нервной системы.
Полиневриты при узелковом периартериите – это множественные несимметричные мононевриты, возникающие на фоне длительной температуры, лейкоцитоза в крови, повышенной СОЭ, кахексии, различных сочетаний поражения почек, сердца, желудочно-кишечного тракта. В 25 % случаев по ходу сосудов прощупываются плотные узелки величиной не более горошины (периартериит мелких артерий). Отмечаются полиморфные множественные кожные высыпания, полиартралгии. Клиническая картина нередко дебютирует как полинейромиозит: появляются стреляющие, жгучие, зачастую невыносимые боли в мышцах и фиброзных тканях, которые предшествуют двигательным и чувствительным нарушениям. Чаще с разной последовательностью и асимметрично поражаются седалищные, большеберцовые, срединные и локтевые нервы. Описаны случаи развития заболевания по типу восходящего паралича Ландри.
Полиневриты при системной красной волчанке – симметричные нарушения преимущественно поверхностных видов чувствительности в дистальных отделах. Незначительные двигательные расстройства проявляются повышенной утомляемостью ног при ходьбе, переносе тяжестей. Гипотрофии мелких мышц кистей имеют рефлекторное происхождение вследствие артралгий и артритов. Ткани конечностей при пальпации болезненные, отечные.
Вакцинальные антирабические полиневропатии. Продромальный период сопровождается головокружением, общей слабостью, тошнотой, болями в месте инъекции и во всем теле. Затем повышается температура, появляются головная боль, оглушенность, рвота, делирий. Зрачки вначале широкие, затем становятся узкими, часто возникает косоглазие. В процесс иногда вовлекается лицевой нерв. Возможны бульбарные нарушения. Развиваются вялые дистальные параличи ног и рук, появляются сфинктерные расстройства и нарушения чувствительности по полиневритическому или проводниковому (при поражении спинного мозга) типу. В ликворе – повышение количества белка, небольшой плеоцитоз с преобладанием лимфоцитов.
Алкогольные полиневропатии. Развиваются у хронических алкоголиков преимущественно вследствие токсического действия продуктов распада алкоголя на нейроны и дефицита в организме витамина В1. Нарушения функций желудочно-кишечного тракта, гепатит или цирроз печени способствуют развитию метаболических расстройств. Течение подострое. Продромальные явления – боли и парестезии в ногах по типу крампи. В течение нескольких дней развивается вялый тетрапарез. В тяжелых случаях в процесс вовлекаются также блуждающий и диафрагмальный нервы. Характерно выраженное расстройство суставно-мышечного чувства, вызывающее сенситивную атаксию. Нередко к полиневритическим нарушениям присоединяется корсаковский амнестический синдром.
Свинцовые полиневропатии. Полиневропатия характеризуется преимущественным поражением рук в виде двигательных дистальных расстройств. Основному проявлению заболевания предшествует астенизация, сопровождающаяся кишечными коликами, появлением темно-синей каймы по краям десен, симптомами токсического гепатита.
Хлорофосные полиневропатии. Для острых отравлений характерны оглушенность, делирий. Через 2–3 нед. присоединяются парестезии, боли в пальцах. Далее преобладают двигательные нарушения, чаще в ногах. Нередко отмечаются цереброспинальные симптомы: повышение коленных рефлексов при отсутствии ахилловых, тазовые и мозжечковые расстройства, миоз, нистагм, эмоциональная лабильность, эйфория.
Мышьяковые полиневропатии. Клинической картине полиневропатии предшествуют желудочно-кишечные расстройства. Затем появляются боли, парестезии типа крампи, гиперестезия, а потом анестезия стоп с преимущественным нарушением мышечно-суставного чувства. Типична сенситивная атаксия. Часто поражаются слуховые, зрительные, лицевые, глазодвигательные нервы. Характерны трофические расстройства: глянцевость кожи на кистях и стопах, ломкость ногтей, гиперкератоз и выпадение волос. На ногтях появляются белые поперечные полоски Мееса.
Триортокрезилфосфатные полиневропатии. Триортокрезилфосфат используют в качестве присадок к техническим маслам. Начинаются с паралича стоп (степпаж), после чего паретические явления возникают в проксимальных отделах ног, затем в руках. Нарастают атрофии мелких мышц стоп, икроножных мышц, угасают ахилловы и коленные рефлексы, походка становится атактической.
Диабетические полиневропатии. Развитие полиневропатии не стоит в прямой зависимости от тяжести и длительности болезни. Это смешанная аксоно-, миелинопатия с вовлечением в процесс толстых и тонких волокон в соматических и вегетативных нервах с поражением питающих их сосудов (капилляропатии) (рис. 64 на цв. вкл.). Клинически выявляются нарушения чувствительности от легкого онемения пальцев ног до глубокой анестезии с невропатическими язвами и артропатией. Нарушение функции толстых волокон проявляется снижением вибрационной и проприоцептивной чувствительности в дистальных отделах ног со снижением (отсутствием) ахилловых рефлексов. При поражении тонких волокон нарушается болевая и температурная чувствительность при сохранении вибрационной и проприоцептивной, глубокие рефлексы остаются в норме, часто отмечаются невыносимые спонтанные боли, дизестезии и парестезии. Вегетативные нарушения проявляются ортостатической гипотензией, сексуальной дисфункцией, тахикардией в покое, нарушениями потоотделения.
Лечение
В комплекс лечебных мероприятий должны входить этиотропные патогенетические препараты, а также средства воздействия на организм в целом и на периферические нервы. Следует придерживаться поэтапного, комплексного применения фармакологических и физических средств при проведении реабилитационных мероприятий.
При лечении вирусных полиневритов (герпетических, гриппозных и т. д.) в целях повышения иммунной активности назначают специфическую терапию (ацикловир, фамцикловир) или иммуномодуляторы. Используют альфа-липоевую кислоту, ингибиторы ацетилхолинэстеразы и витамины группы В.
Лечение дифтерийных полиневритов – специфическое (внутримышечно антитоксическая сыворотка по 10–15 тыс. ЕД, на курс до 40 тыс. ЕД в сочетании с антибиотиками группы тетрациклинов и эритромицином).
При коллагенозах применяют иммунодепрессанты (кортикостероиды, цитостатики), антигистаминные препараты, средства, улучшающие кровоснабжение скелетных мышц (бенциклан) и влияющие на процессы метаболизма мышечной ткани (ретаболил, оротат калия, витамины А и Е и др.).
Весьма эффективно назначение преднизолона внутрь в больших дозах (1 мг/кг и более по 120 мг через день), а по витальным показаниям – внутривенно в утренние часы до 1000 мг (пульс-терапия).
Исключительно важно раннее начало гормональной терапии при острой форме полирадикулоневрита Гийена – Барре , особенно при его развитии по типу восходящего паралича Ландри. Лечение глюкокортикоидами проводят в варианте пульс-терапии. Желательно использовать для этой цели метилпреднизолон – синтетический глюкокортикоидный препарат, обладающий выраженным противовоспалительным действием и менее явным минералкортикоидным эффектом, чем кортизол. Эффективно сочетание стероидной терапии с методами экстракорпорального плазмообмена или с внутривенными инфузиями иммуноглобулина.
При диабетических полиневропатиях проводится общепринятая противодиабетическая терапия – корригирование сдвигов в биохимических показателях, обменных процессов в нервных стволах. Назначают альфа-липоевую кислоту, витамины группы В, сосудорасширяющие средства, ингибиторы ацетилхолинэстеразы.
При авитаминозных полиневропатиях назначается заместительная терапия. Так, при авитаминозе В1 (бери-бери, алкогольная полиневропатия) назначают большие дозы 5 % раствора витамина В1 (до 5 мл 2–3 раза в день).
При пеллагрозных полиневропатиях рекомендуются пивные дрожжи или рибофлавин по 0,005 г 2 раза в день, никотиновая кислота по 1 мл 1 % раствора. При пернициозной анемии назначают витамин В12 до 1000 мкг внутримышечно.
Этиотропные воздействия при экзогенных нейроинтоксикациях – это прежде всего профилактические мероприятия: санитарно-технические, оздоровление среды, постоянный контроль за содержанием токсических веществ в воздухе, продуктах, герметизация вредных звеньев производственного процесса.
При отравлении трикрезилфосфатом назначают токоферол, пиридоксин, фитин, антихолинэстеразные препараты. При отравлениях мышьяком вводят антидоты: внутривенно 40 % раствор глюкозы с аскорбиновой кислотой и тиамином, а подкожно капельно – 500—1000 мл изотонического раствора хлорида натрия.
Хроническая интоксикация свинцом требует использования через день таблеток тетацина кальция по 0,5 г 4 раза в день (на курс не более 20–30 г), препаратов железа, витамина В12, купренила по 250 мг/сут 1–2 нед.
При выраженных болевых синдромах показаны нестероидные противовоспалительные препараты, антидепрессанты и антиконвульсанты.
В ранних периодах полиневропатий показаны лечебная физкультура, различные виды физиотерапевтического лечения с электростимуляцией мышц, массаж, оксигенобаротерапия.
В случаях бульбарных нарушений больные должны переводиться в отделение интенсивной терапии для проведения искусственной вентиляции легких.
psyera.ru
Синдромы поражения периферической нервной системы
Передние корешки спинного мозга Периферический паралич в зоне иннервации сегмента
Задние корешки спинного мозга Опоясывающие боли в зоне иннервации сегмента Нарушение всех видов чувствительности по сегментарному типу Снижение рефлексов и болезненность в точках выхода корешков Симптомы натяжения
Конский хвост Периферический паралич нижних конечностей Периферический тип нарушений функции тазовых органов Анестезия нижних конечностей и промежности Жестокие нестерпимые боли в ногах, крестце, ягодицах, промежности. Частая асимметрия симптомов
Шейное сплетение
Боли в шее и затылке Нарушение чувствительности по периферическому типу в области задней поверхности головы, боковой и нижней поверхности лица, под- и надключичной области Паралич диафрагмы
Плечевое сплетение
Боли, иррадиирующие в руку и усиливающиеся при движении Периферический паралич мышц руки Снижение сухожильных и надкостничных рефлексов в пораженной конечности Нарушение всех видов чувствительности в зоне иннервации плечевого сплетения Верхняя ветвь плечевого сплетения (паралич Дюшенна-Эрба, уровень иннервации C5-C6 сегментов спинного мозга) Периферический паралич проксимальных мышц руки Расстройство чувствительности по наружному краю руки Снижение рефлекса с m.biceps Нижняя ветвь плечевого сплетения (паралич Дежерин-Клюмпке, уровень иннервации C7-Th2 сегментов спинного мозга) Периферический паралич дистальных мышц руки Расстройство чувствительности на внутренней поверхности руки Дистальные вегетативно-трофические нарушения Снижение карпорадиального рефлекса Частое развитие синдрома Бернара-Горнера Синдром поражения лучевого нерва «Свисающая кисть» Паралич разгибателей предплечья, кисти и пальцев Расстройство чувствительности на дорсальной поверхности плеча, предплечья, тыльной поверхности первого, второго и половины третьего пальца кисти Снижение рефлексов с m.triceps и карпорадиального рефлекса Дистальные вегетативно-трофические нарушения Синдром поражения локтевого нерва «Когтистая лапа» Атрофия мышц кисти, гипотенара, четвертого и пятого пальцев и части предплечья Снижение чувствительности на ладонной поверхности пятого пальца кисти, тыльной поверхности четвертого и пятого пальцев, ульнарной части кисти и третьего пальца Невозможность сжатия кисти в кулак, ограничение ладонного сгибания кисти, приведения и разведения пальцев Разгибательная контрактура в фалангах пальцев Дистальные вегетативно-трофические нарушения Синдром поражения срединного нерва «Обезьянья лапа» Нарушение ладонного сгибания 1-3 пальцев кисти Затруднение оппозиции большого пальца кисти, пронации и разгибания фаланг 2 и 3 пальцев Атрофии мышц тенара и предплечья Расстройство чувствительности на кисти и ладонной поверхности 1-3 пальцев, лучевой поверхности 4 пальца кисти Дистальные вегетативно-трофические нарушения
Поясничное сплетение
Синдром поражения бедренного нерва Нарушение сгибания бедра и разгибания голени Атрофия передней поверхности бедра Расстройство чувствительности на нижних 2\3 передней поверхности бедра и передне-Внутренней поверхности голени Выпадение коленного рефлекса Положительные симптомы натяжения Синдром поражения запирательного нерва Нарушение приведения бедра, скрещивания ног и поворота бедра кнаружи Атрофия аддукторов бедра Расстройство чувствительности на внутренней поверхности бедра Синдром поражения наружного кожного нерва бедра Расстройство чувствительности на наружной поверхности бедра Парестезии и приступообразные боли по передней поверхности бедра
Крестцовое сплетение
Синдром поражения седалищного нерва Выпадение функции сгибателей голени Атрофия задней поверхности бедра, всей голени и стопы Расстройство чувствительности на передней, задней и наружной поверхности голени, на тыльной и подошвенной поверхности стопы и пальцев Снижение ахиллова рефлекса Боли по ходу нервных стволов сплетения, положительные симптомы натяжения, анталгический сколиоз Вегетативно-трофические нарушения Синдром поражения большеберцового нерва «Пяточная стопа» Нарушение подошвенного сгибания стопы и пальцев Ротация стопы кнаружи Невозможность стоять на носках Атрофия икроножных мышц и мышц стопы Расстройство чувствительности на задней поверхности голени, подошве, подошвенной поверхности пальцев Снижение ахиллова рефлекса Частые вегетативно-трофические нарушения и каузалгии Синдром поражения малоберцового нерва «Конская стопа» Ограничение тыльного сгибания стопы и пальцев Невозможность стоять на пятках Свисание стопы книзу и ротация внутрь «Петушиная» походка (больной высоко поднимает ногу при ходьбе, чтобы не задевать ею об пол) Атрофия мышц передне-наружной поверхности голени Расстройство чувствительности на наружной поверхности голени и тыльной поверхности стопы, иногда сопровождающееся нерезким болевым синдромом
Синдром поражения ягодичного нерва Нарушение разгибания бедра и фиксация таза «Утиная» походка Атрофия ягодичных мышц Синдром поражения заднего кожного нерва бедра Расстройство чувствительности на задней поверхности бедра и нижних отделах ягодиц
Полиневритический синдром (множественное симметричное поражение нервных стволов)
Периферические параличи преимущественно дистальных отделов конечностей Нарушение чувствительности по «полиневритическому типу» — по типу «носков», «перчаток» и пр. Парестезии и боли по ходу нервных стволов Снижение кожных и сухожильных рефлексов в области поражения Нарушение трофики, потливость, похолодание и отек дистальных отделов пораженных конечностей
Радикулярный синдром
Спонтанные боли (усиливающиеся при движении) Болезненность в точках выхода нервных корешков Корешковые симптомы натяжения Сегментарные нарушения чувствительности
Невралгический синдром
Спонтанные боли (усиливающиеся при движении) Болезненность в точках выхода нервных корешков Боли и гипестезии по ходу нервных стволов
4. Клинические проявления поражений вегетативной нервной системы. (+см 20 4!!!!)
Процессы, локализующиеся в коре большого мозга, могут приводить к развитию вегетативных, в частности трофических нарушений в зоне иннервации, а при поражении лимбико-ретикулярного комплекса — к различным эмоциональным сдвигам. Они чаще возникают при инфекционных заболеваниях, травмах нервной системы, интоксикациях. Больные становятся раздражительными, вспыльчивыми, быстро истощаются, у них наблюдаются гипергидроз, неустойчивость сосудистых реакций, трофические нарушения. Раздражение лимбической системы приводит к развитию пароксизмов с выраженными вегетативно-висцеральными компонентами (кардиальная, эпигастральная ауры и др.). При поражении коркового отдела вегетативной нервной системы резких вегетативных расстройств не возникает. Более значительные изменения развиваются при поражении гипоталамической области. При поражении гипоталамической области (опухоль, воспалительные процессы, нарушение кровообращения, интоксикация, травма) могут возникать различные клинические проявления, в том числе несахарный диабет, ожирение, импотенция, нарушения сна и бодрствования, апатия, расстройство терморегуляции (гипер- и гипотермия), распространенные изъязвления в слизистой оболочке желудка, нижней части пищевода, острые перфорации пищевода, двенадцатиперстной кишки и желудка. Поражение вегетативных образований на уровне спинного мозга проявляется пиломоторными, сосудодвигательными нарушениями, расстройствами потоотделения и тазовых функций. При сегментарных расстройствах эти изменения локализуются в зоне иннервации пораженных сегментов. В этих же областях отмечаются трофические изменения: повышенная сухость кожи, местный гипертрихоз или локальное выпадение волос, а иногда трофические язвы и остеоартропатии. При поражении сегментов C7—Th2 возникает синдром Бернара—Горнера: птоз, миоз, энофтальм, часто — уменьшение внутриглазного давления и расширение сосудов лица.При поражении узлов симпатического ствола возникают сходные клинические проявления, особенно выраженные, если в процесс вовлекаются шейные узлы. Отмечаются нарушение потоотделения и расстройство функции пиломоторов, расширение сосудов и повышение температуры на лице и шее; вследствие снижения тонуса мышц гортани могут возникнуть охриплость голоса и даже полная афония, синдром Бернара—Горнера.В случае раздражения верхнего шейного узла возникают расширение глазной щели и зрачка (мидриаз), экзофтальм, синдром, обратный синдрому Бернара—Горнера. Раздражение верхнего шейного симпатического узла может проявляться также резкими болями в лице и зубах.Поражение периферических отделов вегетативной нервной системы сопровождается рядом характерных симптомов. Наиболее часто возникает своеобразный синдром, получивший название симпаталгии. При этом боли носят жгучий, давящий, распирающий характер, отличаются наклонностью к постепенному распространению вокруг области первичной локализации. Боли провоцируются и усиливаются изменениями барометрического давления и температуры окружающей среды. Могут наблюдаться изменения окраски кожных покровов, обусловленные спазмом или расширением периферических сосудов: побледнение, покраснение или цианотичность, изменения потоотделения и кожной температуры.
Вегетативные нарушения могут возникать при поражении черепных нервов (особенно тройничного), а также срединного, седалищного и др. Считается, что пароксизмы при невралгии тройничного нерва в основном связаны с поражениями вегетативных отделов нервной системы. Поражение вегетативных ганглиев лица и полости рта характеризуется появлением жгучих болей в зоне иннервации, имеющей отношение к данному ганглию, пароксизмальностью, возникновением гиперемии, усилением потоотделения, в случае поражения подчелюстного и подъязычного узлов — усилением слюноотделения.
ВСД:
психовегетативный синдром (расстройства, обусловленные дисбалансом функций симпатической и парасимпатической отделов (перманентные и пароксизмальные))
Синдром периферической вегетативной недостаточности (первичная и вторичная; ортостатическая гипотензия, тахикардия в покое, гипогидроз, импотенция, гастропарез, запоры/диарея, недержание мочи, ухудшение зрения, апноэ во сне)
Ангиотрофалгический синдром (болевой синдром – вазоспастические боли, сосуд. Нарушения, нарушения трофики) (полинейропатии, туннельные нейропатии, синдром Рейно, сирингомиелия, комплексный регионарный болевой синдром)
Методика исследования. Для исследования исходного вегетативного тонуса применяются специальные таблицы, в которых содержатся данные, уточняющие субъективное состояние, а также объективные показатели вегетативных функций (питание, цвет кожи, состояние кожных желез, температура тела, пульс, артериальное давление, ЭКГ, вестибулярные проявления, функции дыхания, желудочно-кишечного тракта, тазовых органов, работоспособность, сон, аллергические реакции, характерологические, личностные, эмоциональные особенности и др.).
studfiles.net
