Выделения при беременности: типы выделений
Выделения — одна из интимных тем, которая волнует многих будущих мам. Что же «там» происходит? Из-за чего возникают все эти выделения? На ранних сроках беременности выделения из влагалища могут усилиться, а в конце беременности слизь со следами крови может быть одним из признаков приближающихся родов — так отходит слизистая пробка, защищающая вход в матку на протяжении беременности. Некоторые выделения, обладающие специфическим запахом и цветом, могут быть признаком инфекции. Из этой статьи вы узнаете о типах выделений, с которыми можете столкнуться во время беременности, о том, какие из них неопасны, а какие требуют вмешательства врача.
Какие выделения при беременности являются нормальными?
В норме выделения при беременности бывают прозрачными или белыми, как правило, липковатыми, без явно выраженного запаха. Если на белье или прокладке выделения оставляют желтоватые следы, не стоит беспокоиться. Во время беременности уровень гормонов эстрогена и прогестерона растет, а приток крови к влагалищу увеличивается, поэтому выделений также может стать больше, особенно во втором триместре. На самом деле выделения защищают плод от инфекции, ведь так влагалище естественным образом очищается и выводит отмершие клетки. По истечении полного срока вынашивания (на 39-й неделе) выделения могут стать слизистыми. Это слизистая пробка, о которой мы более подробно расскажем далее.
Во время беременности уровень гормонов эстрогена и прогестерона растет, а приток крови к влагалищу увеличивается, поэтому выделений также может стать больше, особенно во втором триместре. На самом деле выделения защищают плод от инфекции, ведь так влагалище естественным образом очищается и выводит отмершие клетки. По истечении полного срока вынашивания (на 39-й неделе) выделения могут стать слизистыми. Это слизистая пробка, о которой мы более подробно расскажем далее.
Являются ли выделения признаком беременности?
Как правило, выделения не относятся к признакам беременности, но в самом ее начале иногда отмечаются кровянистые выделения. Это имплантационное кровотечение, которое происходит при прикреплении оплодотворенной яйцеклетки к слизистой стенке матки. На ранних сроках беременности такие выделения обычно розового цвета, немного бледнее, чем менструальное кровотечение.
Кстати, если вы совсем недавно узнали, что станете мамой, рекомендуем подсчитать примерную дату родов с помощью нашего калькулятора.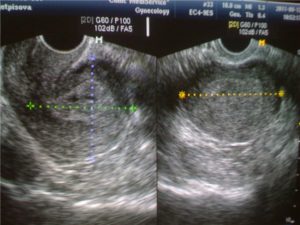
Что такое лейкорея?
Лейкорея (бели) — это медицинский термин, которым обозначают все разновидности выделений из влагалища, а не только те, которые характерны для беременности. Как правило, это прозрачное или беловатое вещество, похожее на слизь, которое начинает вырабатываться во время полового созревания. Цвет, консистенция и объем выделений зависит от дня менструального цикла. При беременности выделений может быть больше, чем обычно, но это абсолютно естественно.
Какие выделения при беременности являются признаком инфекции?
К сожалению, во время беременности организм более подвержен вагинальным инфекциям. Причина в том, что из-за гормонов беременности изменяется состав влагалищной флоры, поэтому организм более подвержен таким заболеваниям как, молочница и бактериальный вагиноз.
Об инфекции может свидетельствовать любое изменение цвета, запаха или консистенции вагинальных выделений, поэтому во время беременности будьте начеку.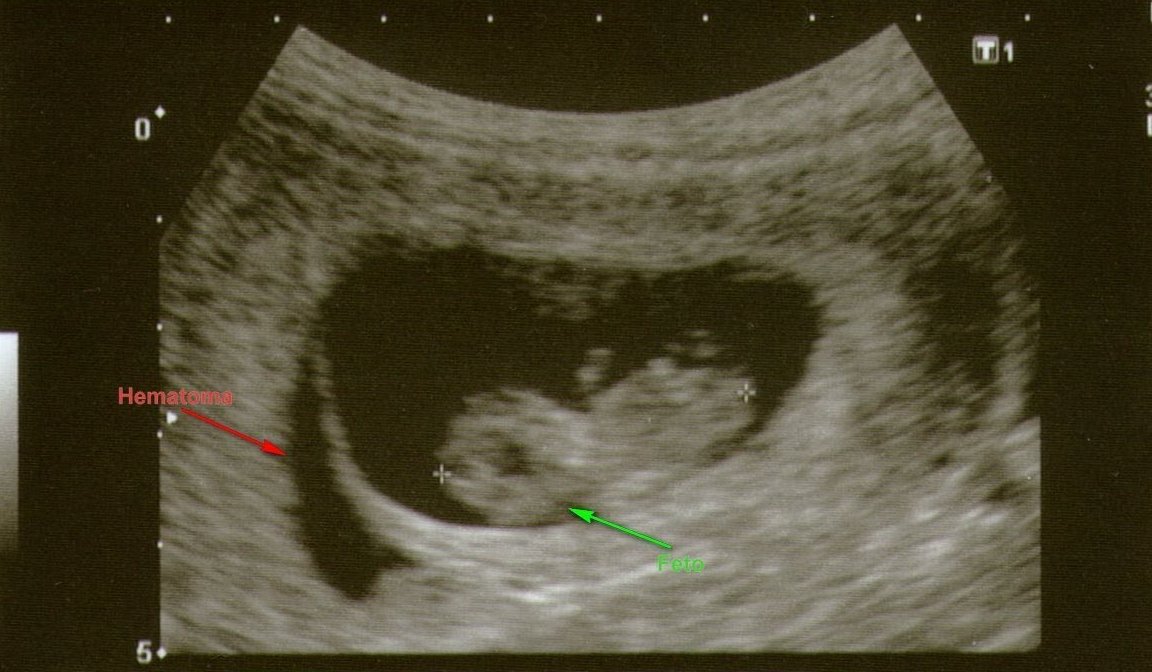 Изменения происходят и при бактериальном вагинозе — из-за него выделения, как правило, приобретают резкий рыбный запах и серый, белый или зеленый цвет. При молочнице выделения могут быть вязкими, комковатыми, белого цвета. Если вы заметили у себя эти симптомы или что-то еще вызывает у вас беспокойство, обсудите это с врачом, который подберет лечение. Невылеченная вагинальная инфекция может перейти на матку, а это уже опасно для здоровья плода.
Изменения происходят и при бактериальном вагинозе — из-за него выделения, как правило, приобретают резкий рыбный запах и серый, белый или зеленый цвет. При молочнице выделения могут быть вязкими, комковатыми, белого цвета. Если вы заметили у себя эти симптомы или что-то еще вызывает у вас беспокойство, обсудите это с врачом, который подберет лечение. Невылеченная вагинальная инфекция может перейти на матку, а это уже опасно для здоровья плода.
Когда следует обратиться к врачу?
Если цвет или консистенция выделений изменилась или если появился неприятный запах, обратитесь к врачу. Также к врачу стоит обратиться при появлении зуда или болезненности при мочеиспускании. Водянистость или следы крови в выделениях могут означать, что у вас отходят воды или слизистая пробка. Если ваш срок меньше 37 недель, это может свидетельствовать о начале преждевременных родов. В этом случае к врачу нужно обратиться при первых же симптомах. Если на каком-либо этапе беременности у вас возникает кровотечение из влагалища (более серьезное, чем незначительные кровянистые выделения), сразу же обратитесь к врачу или вызовите скорую помощь.
Как избежать влагалищной инфекции во время беременности?
Чтобы не занести бактерии из кишечника во влагалище, подтираться следует движением спереди назад. Регулярно подмывайтесь водой и нейтральным мылом. Рекомендуется носить белье из хлопчатобумажной или другой натуральной дышащей ткани и не носить обтягивающую одежду (отложите любимые легинсы на потом).
При появлении неприятного запаха не стоит использовать спринцовки. Лечение при таких симптомах назначает врач.
На какие еще изменения в характере выделений стоит обратить внимание?
Непосредственно перед наступлением беременности, во время нее и сразу после у женщин иногда наблюдаются следующие изменения в характере выделений:
Выделения при овуляции. Объем выделений (лейкореи) зависит от дня менструального цикла. Количество выделений увеличивается непосредственно перед овуляцией (наиболее благоприятное время для зачатия), при этом они обычно имеют жидкую консистенцию.
 Сразу после овуляции выделения становятся более густыми и менее заметными, а их объем уменьшается. Эти колебания обычно замечают женщины, которые целенаправленно планируют беременность и следят за периодами овуляции.
Сразу после овуляции выделения становятся более густыми и менее заметными, а их объем уменьшается. Эти колебания обычно замечают женщины, которые целенаправленно планируют беременность и следят за периодами овуляции.Слизистая пробка. Слизистая пробка, как следует из названия, состоит из слизи, которая скапливается в шейке матки, закрывая вход в полость матки. Ее назначение — защищать плод от попадания инфекции. Непосредственно перед началом схваток шейка матки расширяется, а пробка выходит из влагалища. Цвет этой слизи обычно прозрачный или слегка розоватый со следами крови, а ее консистенция обычно гуще, чем у обычных выделений при беременности.
Околоплодные воды. За несколько часов до начала схваток прорывается плодный пузырь и отходят воды. Не всегда это бывает так же масштабно, как в кино: у одних воды отходят небольшой струйкой, у других объем вод может быть более значительным, а третьи вообще ничего не замечают.
Лохии.
 Сразу после естественных родов или кесарева сечения и отделения плаценты появляются новые выделения — лохии. Это слизь с кровью, которая выделяется в течение нескольких дней после родов. Сначала это густые выделения красного цвета, который постепенно бледнеют и становятся желтоватыми или белыми. После кесарева сечения объем лохий несколько меньше, чем после естественных родов. Длятся лохии, как правило, четыре-шесть недель после родов.
Сразу после естественных родов или кесарева сечения и отделения плаценты появляются новые выделения — лохии. Это слизь с кровью, которая выделяется в течение нескольких дней после родов. Сначала это густые выделения красного цвета, который постепенно бледнеют и становятся желтоватыми или белыми. После кесарева сечения объем лохий несколько меньше, чем после естественных родов. Длятся лохии, как правило, четыре-шесть недель после родов.
Во время беременности с организмом происходит множество удивительных изменений. Чтобы узнать, что ждет вас и малыша дальше, скачайте специальное руководство по беременности.
Лечение воспаления шейки матки (цервицит) на любой стадии в Приморском районе СПб
Воспаление шейки матки (цервицит) – воспаление такни внутренней стенки матки (эндометрия). Как правило, сопровождается инфекциями, которые переносятся половым путём, например, хламидиоз, трихомониаз, генитальный герпес, гонорея.
ЛЕЧЕНИЕ ВОСПАЛЕНИЯ ШЕЙКИ МАТКИ ДОСТУПНО В ФИЛИАЛАХ:
Лечение воспаления шейки матки в Приморском районе
Адрес: г.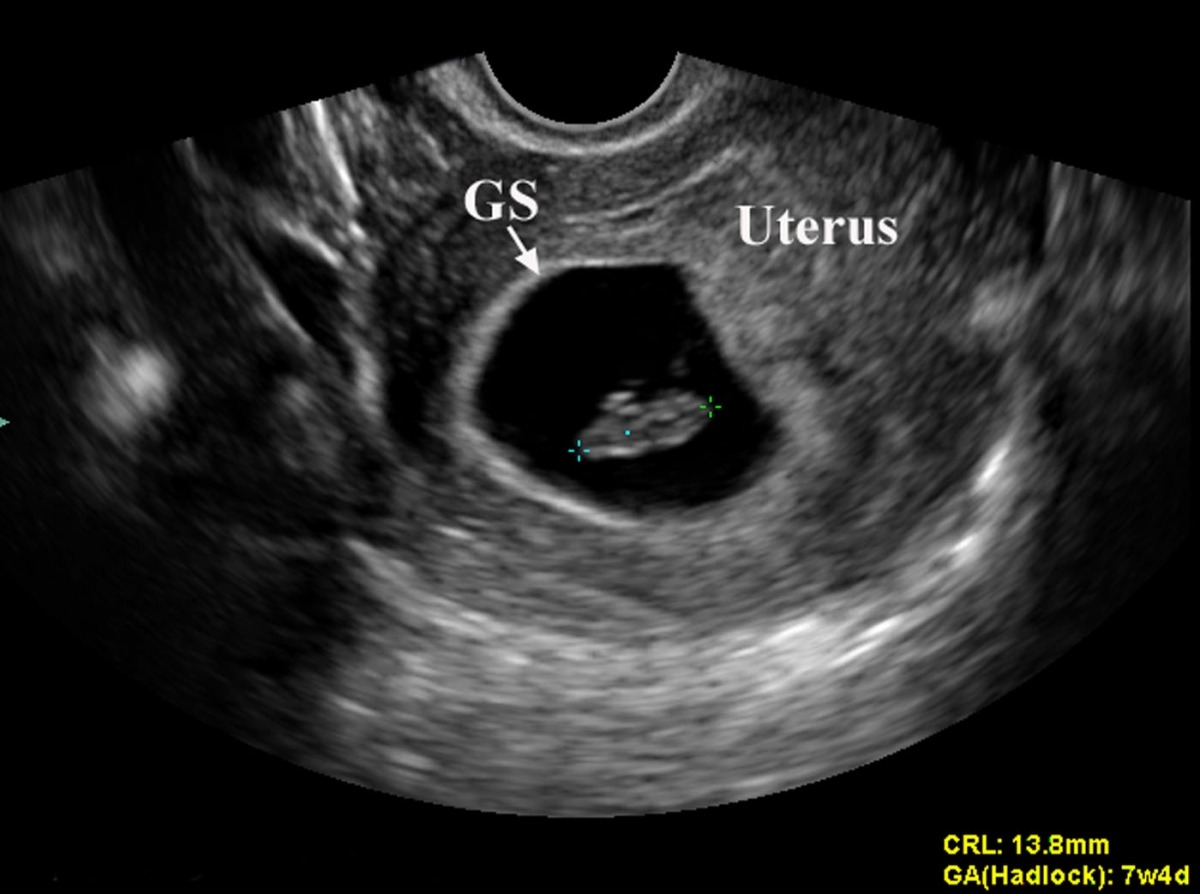 Санкт-Петербург, Приморский район, ул. Репищева, 13
Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение воспаления шейки матки в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Лечение воспаления шейки матки во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Симптомы воспаления шейки матки
- прозрачные или желтоватые выделения из влагалища,
- зуд,
- покраснения,
- может возникать боль, во время мочеиспускания.
Кроме половых инфекций причиной воспаления могут стать различные патогены, такие как кишечная палочка, стрептококки, стафилококки, гонококки.
Симптоматика заболевания часто бывает смазана и из-за этого женщина может длительное время не видеть проблему и не обращаться к врачу.
В некоторых случаях причиной воспаления шейки матки могут быть различные травмы, в том числе опущения влагалища, разрыв шейки матки во время родов. Воспаления могут возникать из-за инфекций, проникших вследствие абортов и диагностических выскабливаний. Также считается, что воспалительные процессы в шейке матки могут возникать из-за аллергии на средства интимной гигиены, латексные презервативы.
Так же причиной воспалительных процессов может стать ослабление со стороны иммунной системы.
Диагностика воспаления шейки матки
Воспаление влагалищной части шейки матки — экзоцервикса, называется экзоцервицит, и при обследовании выявляется как покраснение слизистой оболочки, которая покрывает эту часть шейки матки. Воспаление канала шейки матки называется эндоцервицитом.
Постановка диагноза воспаление шейки матки, обычно сопровождается определением степени сложности заболевания:
- Острое воспаление шейки матки — инфекция в организме свежая и активно развивающаяся
- Хроническое воспаление шейки матки – возникает, если инфекция, вызвавшая воспаление шейки, не излечена и на протяжении длительного времени разрушает ткани.

- Гнойное воспаление шейки матки – обозначает, что воспаление сопровождается нагноением в канале шейки матки, наличие гнойного цервицита среди будущих мам увеличивает риск нарушения нормального течения всей беременности и последующих родов
- Вирусное воспаление шейки матки – причина воспаления — вирус, передающийся половым путем
- Бактериальное воспаление шейки матки – причина воспаления — бактериальная инфекция (гонорея, бактериальный вагиноз)
- Кандидозное воспаление шейки матки – причина воспаления — грибковая инфекция;
- Неспецифическое воспаление шейки матки – воспаление шейки возникло в результате изменения микрофлоры.
- Кистозное воспаление шейки матки — причина заболевания – сочетание вирусного и бактериального поражения, что приводит к разрастанию цилиндрического эпителия (клетки цилиндрической формы, входящие в состав слизистой оболочки) вдоль поверхности матки, что приводит к образованиям кист.
- Атрофическое воспаление шейки матки – воспаление сопровождается истончением тканей шейки матки (при хронической форме цервицита, эрозии шейки матки, циститах, воспалении придатков)
- Очаговое воспаление шейки матки – воспаление проявляется на отдельных участках слизистой шейки матки.
Воспаления шейки матки при беременности
Наличие воспаления шеки матки при беременноси повышает риск осложнения протекания родов. Само воспаление, как и вызвавшая его болезнь, могут стать причиной преждевременных родов, инфицировании плода и развития у него различных форм заболеваний.
На ранних сроках беременности воспалительные процессы могут привести к замиранию плода и выкидыша. На поздних стадиях – к задержке внутриутробного развития и инфицирования ребёнка.
Возможность забеременнеть при наличии воспаленией шейки матки так же не высока, так заболевание является комплексным и затрагивает всю половую систему женщины.
Лечение воспаления шейки матки
Особое внимание необходимо обратить на то, что отсутствие лечения воспаления шейки матки может приводить к появлению эрозий и разнесению инфекции по верхним отделами половых органов.
При подборе лечения воспаления матки учитывается стадия воспаления, поставленная при осмотре врачом.
Для лечения воспалительных процессов применяются противовирусные, антибактериальные и иные средства, принимая во внимание причины заболевания, природу возбудителя и его чувствительности к выбранному препарату. Так же возможно использование местных препаратов: кремов и свечей.
При хронических стадиях заболевания могут потребоваться хирургические вмешательства (такие как, лазеротерапии, криотерапии, диатермокоагуляции).
Очень важно отметить, что вместе с лечением воспаления шейки матки необходимо лечить и сопутствующие заболевания. А для эффективности лечения необходимо параллельно обследование и лечение полового партнёра.
Если возникает подозрение на воспалительные процессы в шейке матки, а так же при наличии характерных симптомов (очень болезненные пмс), следует обратиться к гинекологу. Кроме того, может понадобиться консультация уролога.
Не ждите, что заболевание пройдёт само! Не занимайтесь самолечением!!
В нашей клинике вы можете пройти полное обследование и необходимый курс лечения на современном уровне, получить рекомендации и советы высококвалифицированных специалистов.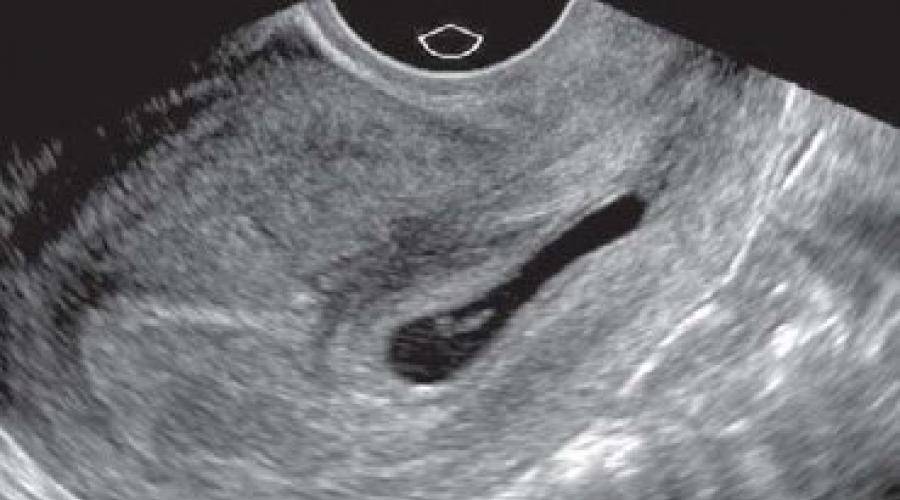
Прием ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения воспаления шейки матки:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием акушера-гинеколога 1 ступени | 1850 | 1500 |
| Повторный прием акушера-гинеколога 1 ступени | 1650 | 1300 |
| Первичный прием акушера-гинеколога 2 ступени | 2100 | — |
| Повторный прием акушера-гинеколога 2 ступени | 1900 | — |
| МАНИПУЛЯЦИИ | ||
| Введение акушерского пессария | 1500 | 1500 |
| Введение внутриматочной спирали (ВМС) | 2500 | 2500 |
| Введение внутриматочной спирали «Мирена» | 4000 | 4000 |
| Введение имплантируемого контрацепива «ИМПЛАНОН» (без стоимости контрацептива) | 2500 | 2100 |
| Видеокольпоскопия | 1700 | 1700 |
| Забор мазков (гинекологический) | 300 | 250 |
| Инструментальное удаление внутриматочной спирали (ВМС) | 2500 | 2100 |
| Интравагинальное введение свечей (без стоимости медикаментов), 1 процедура | 500 | 500 |
| Лечебная обработка влагалища | 700 | 700 |
| Медикаментозное прерывание беременности | 8000 | — |
| Местная обработка наружных половых органов | 700 | 700 |
| Удаление акушерского пессария | 1000 | 1000 |
| Удаление внутриматочной спирали (ВМС) | 1500 | 1500 |
| Удаление внутриматочной спирали «Мирена» | 3000 | 3000 |
| Удаление имплантируемого контрацепива «ИМПЛАНОН» | 2500 | 2300 |
| Удаление инородного тела из влагалища | 1800 | 1800 |
| Штрих-биопсия эндометрия (пайпель-диагностика) | 1500 | 1200 |
| PRP-терапия | — | 3500 |
| УЛЬТРАЗВУКОВАЯ И ФУНКЦИОНАЛЬНАЯ ДИАГНОСТИКА | ||
| УЗИ органов малого таза (одним датчиком) | 1600 | 1300 |
| УЗИ органов малого таза (двумя датчиками) | 1900 | 1500 |
| КТГ (кардиотокография плода) | 1800 | — |
| КТГ (многоплодная беременность) | 2300 | — |
| ЛАЗЕРНАЯ ХИРУРГИЯ | ||
| Биопсия шейки матки + гистология | 5000 | 4000 |
| Единичная киста шейки матки | 1500 | 1500 |
| Единичные папилломы и кондиломы стенок влагалища | 3000 | 3000 |
| Распространенный кондиломатоз, папилломатоз | от 6000 | от 6000 |
Удаление единичных кондилом, папиллом вульвы, шейки матки (за 1 ед. ) ) |
600 | 600 |
| Эктопия (эрозия) шейки матки (менее 2 см) | 6000 | 4000 |
| Эктопия (эрозия) шейки матки (более 2 см) | 9000 | 9000 |
| Эндометриоз шейки матки (единичный очаг) | 1000 | 1000 |
| РАДИОХИРУРГИЯ | ||
| Биопсия шейки матки радионожом | 2500 | 2000 |
| 5300 | 5100 | |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 1 см | 5000 | 3700 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 2 см | 6500 | 6000 |
| Удаление полипов шейки матки с помощью радиохирургического ножа | 4000 | 2500 |
| Фульгурация кист, эндометриоидных очагов с помощью радиохирургического ножа | 3500 | 2200 |
Электрокоагуляция кондилом на коже в области промежности радионожом (за 1 ед. ) ) |
800 | 800 |
| Электрокоагуляция кондилом, папиллом вульвы радионожом | 1400 | 1400 |
| Электрокоагуляция кондилом, папиллом влагалища радионожом | от 3200 | от 3200 |
| ОПЕРАЦИИ | ||
| Интимная контурная пластика | — | 26000 |
| Хирургическая дефлорация | 8000 | 8000 |
ЗАПИСЬ НА ЛЕЧЕНИЕ ВОСПАЛЕНИЯ ШЕЙКИ МАТКИ
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
Может ли наложение серкляжного шва предотвратить преждевременные роды при одноплодной беременности?
В чем суть проблемы?
Цервикальный серкляж — это хирургическая процедура, предусматривающая наложение швов на шейку матки во время беременности. Целью этой процедуры является поддержание шейки матки в закрытом состоянии и снижение риска преждевременных родов.
Целью этой процедуры является поддержание шейки матки в закрытом состоянии и снижение риска преждевременных родов.
Почему это важно?
При нормальной беременности шейка матки остается плотно закрытой до конца периода вынашивания плода и начинает укорачиваться и постепенно смягчаться только в процессе подготовки организма матери к родам. Однако в некоторых случаях укорачивание и расширение шейки матки происходит слишком рано, результатом чего может стать выкидыш на позднем сроке или преждевременные роды. Цервикальный серкляж может снизить вероятность выкидыша на поздних сроках или преждевременных родов.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств на 30 июня 2016 года. Этот обзор включает 15 исследований, в которых приняли участие 3490 женщин (3 исследования с участием 152 женщин были добавлены в этом обновлении обзора).
У женщин, прошедших процедуру цервикального серкляжа, была меньшая вероятность преждевременных родов. Кроме того, у детей, матерям которых был наложен серкляжный шов во время беременности, была меньшая вероятность смерти в течение первой недели жизни. Неизвестно, может ли цервикальный серкляж предотвратить мертворождение или способствовать рождению более здорового ребенка.
Кроме того, у детей, матерям которых был наложен серкляжный шов во время беременности, была меньшая вероятность смерти в течение первой недели жизни. Неизвестно, может ли цервикальный серкляж предотвратить мертворождение или способствовать рождению более здорового ребенка.
Что это значит?
Цервикальный серкляж помогает беременным женщинам с высоким риском предотвратить преждевременные роды, в сравнении с отсутствием применения серкляжных швов. Наложение швов на шейку матки также может способствовать увеличению шансов ребенка на выживание. Мы обнаружили слишком мало клинических испытаний, чтобы понять, является ли цервикальный серкляж более эффективным методом предотвращения преждевременных родов, чем другие виды лечения, такие как прогестерон (гормональное средство, используемое для профилактики преждевременных родов). Мы также не нашли достаточных данных для определения предпочтительного времени наложения шва: на ранних сроках беременности (на основании анамнеза матери) или позднее по результатам ультразвукового исследования, показывающего, укоротилась ли шейка матки.
Выделения при беременности | Какие выделения при беременности? | Блог
При отсутствии месячных девушки обычно подозревают, что наступило зачатие. Однако во время беременности женский организм может продолжать выделять секрет различного цвета и характера. Мы рекомендуем пристально следить, за всем, что происходит, чтобы не пропустить развитие неблагоприятных событий. О том, как распознать проблемные ситуации во время беременности, расскажем в статье.
Какие выделения могут быть при зачатии
Многие женщины отмечают, что сразу после задержки и на поздних сроках меняется характер секреции. Она может быть:
- С запахом или без.
- В зависимости от цвета – прозрачной, белой, кремовой, желтой, зеленоватой, кровянистой.
- По консистенции – густой, жидкой, творожистой.
- В качестве симптома для оценки состояния здоровья – угрожающей, безопасной.
Во время овуляции яйцеклетка выходит из яичника, ее оболочка сдувается, освобождается небольшое количество жидкости – так она становится готовой к оплодотворению. В это время густая слизь, заполняющая цервикальный канал шейки матки, становится менее вязкой. Это облегчает сперматозоидам проникновение и дальнейшее движение в трубы для оплодотворения. В это время вы можете заметить обилие прозрачного слизистого секрета.
В это время густая слизь, заполняющая цервикальный канал шейки матки, становится менее вязкой. Это облегчает сперматозоидам проникновение и дальнейшее движение в трубы для оплодотворения. В это время вы можете заметить обилие прозрачного слизистого секрета.
После слияния яйцеклетки со сперматозоидом начинается движение в матку, которое должно закончиться имплантацией во внутренний слой. Во время проникновения может произойти его небольшая отслойка – это вызывает повреждение кровеносных сосудов, обильно пронизывающих мышечный слой матки. Вы можете разглядеть светло-коричневые выделения, при беременности такое случается часто. Цвет объясняется тем, что кровь успевает свернуться.
Иногда выделения окрашены ярко, и некоторые женщины принимают их за менструацию, которая началась раньше времени. Но в этом случае характерна краткосрочность, другой оттенок (темный или алый), легкий след на белье.
При некоторых особенностях строения женских половых органов (например, при двурогой матке) после имплантации эмбриона в одной части, в другой может начаться отторжение эндометрия, как это обычно происходит при месячных. Такое случается редко.
Такое случается редко.
Характеристика выделений при угрозе выкидыша
Самопроизвольный аборт – это отторжение эмбриона на ранних сроках после зачатия. Если при первых признаках беременности, вы заметили кровянистые выделения – большая вероятность того, что начинается выкидыш.
Также к симптомам выкидыша относят:
- тянет или давит нижнюю часть живота, крестец, поясницу;
- мышцы матки напряжены.
Женщина может ощущать схваткообразные спазмы. Так продолжается постоянно или периодически. Из влагалища идут алые или коричневые выделения при беременности, которая ранее подтвердилась. Иногда срок может быть еще маленький, и первые признаки не успели проявиться.
После 22 недель такое явление называют преждевременными родами. Ребенок в этом случае еще слабый, органы недостаточно развиты, а шансов на выживание мало.
Риск выкидыша повышают такие факторы:
- различные заболевания;
- дефицит прогестерона;
- нервное и физическое перенапряжение;
- патологии в половых органах;
- дефекты развития плода.
Для подтверждения диагноза врач назначает УЗИ. Если оно показывает, что сердечный ритм плода нарушен, тонус матки повышен, ее размеры отличаются от нормальных для этого срока, для сохранения беременности будет рекомендована госпитализация.
Какие выделения при беременности считаются нормальными
Не представляет угрозы для здоровья такая секреция:
- прозрачная;
- белесая;
- желтоватая;
- без неприятного запаха;
- слизистая;
- без зуда, жжения, покраснения половых органов.
Прозрачная жидкость на нижнем белье – симптом овуляции. Во время беременности активность происходящих процессов в организме увеличивается, поэтому объем выделяемого секрета может возрастать. Однако нарушением нормы является подтекание околоплодных вод. Определить проблему можно с помощью специальных диагностических тестов, которые назначит врач, если у него возникнут подозрения.
Белый цвет, небольшое количество, однородная структура также не должны вызывать беспокойства.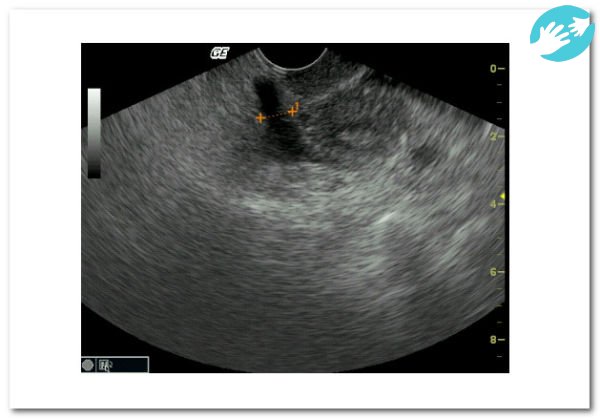 Увеличенный объем жидкости в таком случае связан с повышенной гормональной активностью.
Увеличенный объем жидкости в таком случае связан с повышенной гормональной активностью.
Один из вариантов нормы – слизистые выделения, которые пахнут легкой кислинкой. Если при этом нет боли, неприятных ощущений, беспокоиться не о чем.
Желтые выделения, признаки беременности налицо, неприятный аромат отсутствует – у вас все в порядке. У некоторых женщин до зачатия был такой цвет, только они не обращали внимания. Теперь же их стало больше, поэтому заметнее.
Иногда женщина наблюдает, что белье намокает и появился запах мочи. Это может говорить о недержании из-за постоянного давления растущей матки. В таком случае рекомендуется чаще ходить в туалет, менять трусы дважды в день.
Какие выделения при беременности считаются признаком инфекции
По характеру секреции можно заподозрить наличие в организме женщины воспалительных заболеваний.
Белые выделения при беременности с творожистой структурой – это симптом молочницы (кандидоза). У беременных женщин её диагностируют достаточно часто – причина в изменении гормонального фона. Заболевание сопровождается зудом, покраснением вульвы, сильным кислым запахом. Иногда внешние проявления не обнаруживаются, тогда лечение не проводится.
Заболевание сопровождается зудом, покраснением вульвы, сильным кислым запахом. Иногда внешние проявления не обнаруживаются, тогда лечение не проводится.
Об инфицировании говорит боль, резь, раздражение кожи, язвы, запах гнили или рыбы, серый или зеленый цвет, пенистый характер выделяемой жидкости, повышенная нервозность, большие паховые лимфоузлы. Причина может крыться в инфекциях, передающихся половым путем. Сюда входит сифилис, гонорея, трихомониаз, хламидиоз и другие. Они опасны тем, что вызывают преждевременные роды и дефекты развития плода.
На какие выделения во время беременности стоит обратить особое внимание и стоит обратиться к врачу?
О том, что беременность под угрозой, свидетельствуют:
- Сильная боль в промежности, кровотечение, затрудненная дефекация, судороги – это могут быть травмы слизистой влагалища.
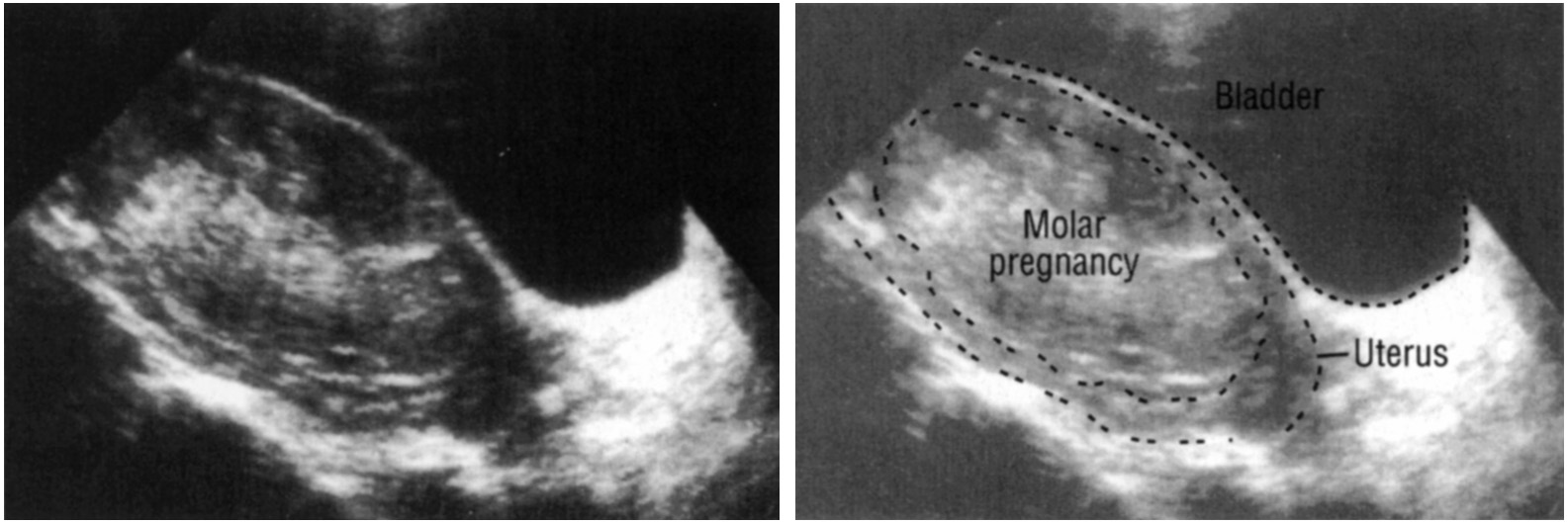
- Тошнота, обильная рвота, отеки, головные боли, кашель, гипертония, ярко-красная секреция – это симптомы пузырного заноса (патологического развития эмбриона).

- Падение артериального давления, бледность, слабость, потливость, тянущие ощущения, кровяные выделения во время беременности на фоне отсутствия роста ХГЧ в крови – так проявляется внематочное прикрепление.
- Выделение сгустков, резкая боль, рвота, понос могут говорить о замершем плоде.
Если вы наблюдаете у себя какие-то из перечисленных симптомов – незамедлительно обратитесь к врачу.
Обратиться в клинику также необходимо, если вы подверглись физическому насилию, занимались грубым сексом, попали в аварию, упали, ударились. Вероятность того, что ситуация разрешится удачно, гораздо выше, если не затягивать с визитом, прислушиваться к симптомам и бережно относиться к своему здоровью.
Помните, несмотря на то что беременность – это нормальное состояние здоровья женского организма, все же диагностика и тактика лечения отличаются, из-за множества ограничений на манипуляции и лекарственные препараты во время беременности. Именно поэтому диагностика и лечение во время беременности должно проходить только под контролем врача. Игнорируя симптоматику или занимаясь самолечением, беременная женщина рискует не только своим здоровьем, но и здоровьем ребенка.
Именно поэтому диагностика и лечение во время беременности должно проходить только под контролем врача. Игнорируя симптоматику или занимаясь самолечением, беременная женщина рискует не только своим здоровьем, но и здоровьем ребенка.
Врачи родильного дома «Лелека» ведут беременность любой сложности, в том числе отягощенную инфекциями, патологиями, угрозой прерывания. Собственная диагностическая лаборатория позволяет нам точно и в максимально короткие сроки получить результаты анализов. Благодаря постоянному врачебному контролю на протяжении всего срока шансы успешных родов сильно повышаются.
Доверьте жизнь и здоровье своего ребенка врачам «Лелеки», а мы позаботимся о том, чтобы вы остались довольны.
как выглядит и какая должна быть в начале беременности
Здоровое внутриутробное развитие малыша невозможно, если у будущей мамы есть какие-либо патологии женских половых органов. Во время беременности врачи регулярно оценивают состояние шейки матки. Особенно важно проводить такую диагностику на самых ранних сроках вынашивания малыша.
Физиология
Шейка матки — это своеобразный вход в матку. Этот орган является продолжением цервикального канала. Нормальные размеры шейки матки являются очень важными. Отклонения от нормы могут привести к тому, что у женщины и ее малыша возникнут различные патологии.
Расположение матки и цервикального канала определяется во время проведения расширенного гинекологического осмотра, который проводится будущей маме на кресле.
Размеры шейки матки у большинства здоровых женщин составляют от 3 до 4,5 см. Изменение данного показателя является очень важным клиническим признаком развития многих патологий.
Нестабильный гормональный фон способствует тому, что размеры шейки матки могут изменяться. Особенно четко это проявляется ко второй половине беременности.
Особенно четко это проявляется ко второй половине беременности.
Если при вынашивании малыша у женщины врачи определяют укорочение размеров шейки матки, это является проявлением патологии, требующей коррекции.
Состояние до овуляции
Шейка матки прилегает в своей нижней части к влагалищу. У небеременных женщин эта зона является твердой. Уже в первые недели беременности она становится рыхлой и размягчается. Положение влагалищной части матки перед месячными может несколько изменяться. Это состояние обычно выявляет гинеколог во время проведения гинекологического исследования.
В разные периоды менструального цикла женщины шейка матки разная. В периоде до овуляции ее твердость максимальная. Цервикальный канал при этом максимально сужен. Такое состояние является физиологическим.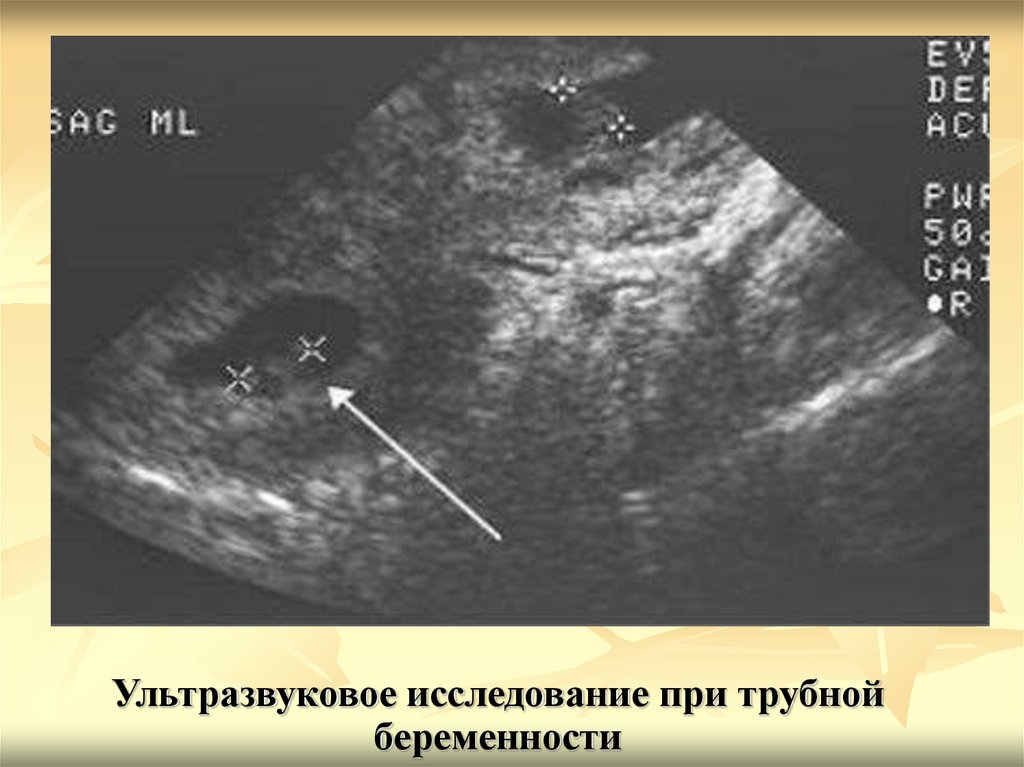
Сильное сужение цервикального канала необходимо в данную стадию женского цикла для того, чтобы предотвратить зачатие.
В овуляцию
Во время данного периода женского цикла состояние шейки матки меняется. Она становится более рыхлой и мягкой. Если гинеколог проводит исследование в такой период, то он обнаружит также закрытие внутреннего зева матки. Врачи называют данное возникшее состояние симптомом или признаком зрачка.
Шейка матки в этот период также немного поднимается. Если расположение детородного органа нефизиологическое, то такая ситуация может привести к тому, что у женщины появятся неблагоприятные симптомы. Обычно в этом случае появляется тянущая болезненность, и начинают появляться белые выделения из половых путей.
В данный период женского цикла усиливается выделение цервикальной слизи. Она необходима для того, чтобы успешно произошло зачатие. Именно благодаря этому секрету сперматозоиды могут проникнуть в матку и к яйцеклетке.
Если слияния половых клеток мужчины и женщины не произошло, то наступает следующий этап менструального цикла.
После овуляции
В этот период женского цикла меняется положение шейки матки. Этот орган начинает смещаться вниз. При гинекологическом осмотре доктор определяет, что шейка матки становится сухой и несколько плотной на ощупь. Диаметр цервикального канала при этом незначительный.
При гинекологическом осмотре доктор определяет, что шейка матки становится сухой и несколько плотной на ощупь. Диаметр цервикального канала при этом незначительный.
Этот период характеризуется тем, что шейка матки не готова к проникновению сперматозоидов. Способствует появлению таких изменений изменяющийся гормональный фон. Женские половые гормоны воздействуют на эпителиальные клетки, что и приводит к развитию их специфических изменений.
На ранних сроках беременности
Во время проведения гинекологического осмотра доктор проводит оценку нескольких клинических показателей. Он определяет расположение, тонус, окраску, форму и плотность шейки матки.
В первые недели беременности изменяется цвет слизистых оболочек этого органа. Данная зона изменяет свою окраску с бледно-розовой на темно-бордовый. Плотность шейки матки до задержки менструации также другая. Все клинические показатели изменяются с течением развития беременности.
Все клинические показатели изменяются с течением развития беременности.
При гинекологическом осмотре врачи уже в первые дни беременности выявляют полнокровие кровеносных сосудов. Изменяется в этот период и тонус матки.
Если он слишком сильно выражен, то такая ситуация уже является проявлением патологии — гипертонуса. В данном случае требуется более тщательное наблюдение за будущей мамой в течение всей беременности.
Характерные изменения шейки матки начинают происходить уже в первую половину беременности. Даже в самые ранние периоды с момента зачатия изменяется плотность органа. Шейка матки становится более мягкой.
Просвет данного органа также меняется. Сначала шейка матки бывает приоткрытой. По мере развития беременности диаметр цервикального канала постепенно уменьшается.
Эта физиологическая реакция необходима для того, чтобы у женщины не произошли преждевременные роды.

Расположение матки в малом тазу — очень важный клинический признак. Она может быть слишком сильно наклонена вперед или смещена в сторону. В этом случае течение беременности может быть патологическим. В такой ситуации за женщиной требуется более тщательное наблюдение во всем периоде вынашивания ее малыша.
В начальные недели беременности слизистая оболочка шейки матки выглядит гладкой. Это обусловлено большим количеством цервикальной слизи, которую вырабатывают эпителиальные клетки цервикального канала. Такой биологический секрет необходим для того, чтобы защитить органы малого таза и развивающего малыша от инфицирования.
С течением беременности слизистые оболочки шейки матки становятся более рыхлыми. Обычно такая ситуация развивается к третьему триместру беременности.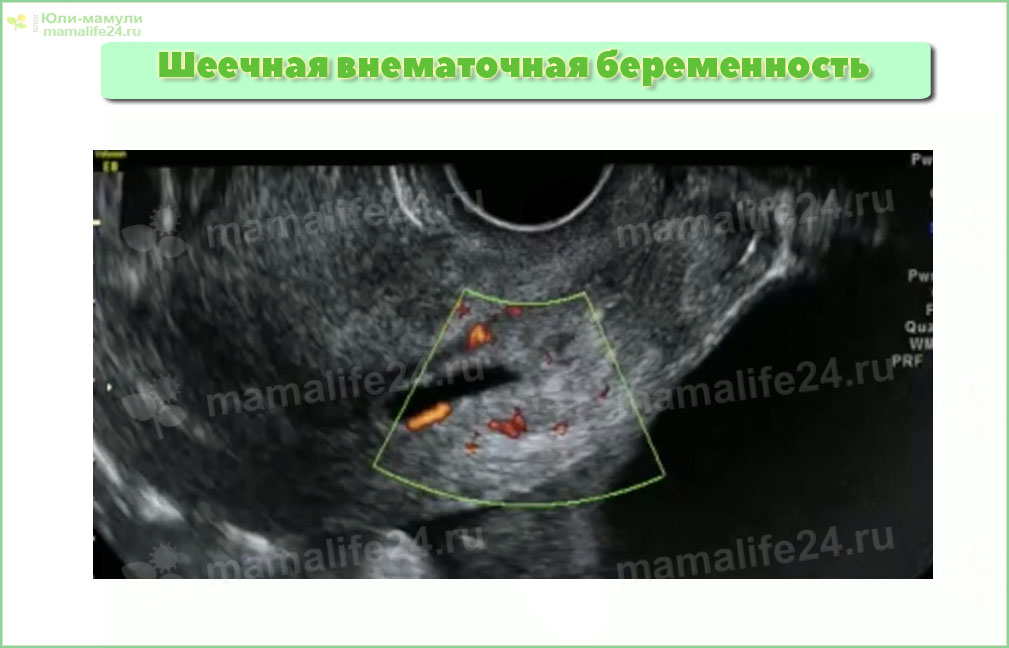 Если шейка матки становится слишком мягкой или рыхлой, может потребоваться даже госпитализация будущей мамы в стационар.
Если шейка матки становится слишком мягкой или рыхлой, может потребоваться даже госпитализация будущей мамы в стационар.
Многие женщины пытаются провести пальпацию шейки матки самостоятельно. Сразу же стоит отметить, что делать этого не стоит. Выявить признаки беременности таким методом самостоятельно невозможно. В этом случае высок только риск занесения вторичной инфекции.
Если у женщины произошла задержка менструации после незащищенного полового акта, то ей сразу же стоит обратиться за консультацией к гинекологу.
Как определить состояние шейки матки на ранних сроках?
Для выявления патологий шейки матки не всегда необходимо проведение гинекологического осмотра. Обычно такие исследования доктор проводит только по показаниям. Чаще для мониторинга развивающихся нарушений врачи прибегают к назначению трансвагинального УЗИ.
Обычно такие исследования доктор проводит только по показаниям. Чаще для мониторинга развивающихся нарушений врачи прибегают к назначению трансвагинального УЗИ.
Если у женщины шейка матки длинная и нет укорочения, частых гинекологических обследований не требуется. Следует отметить, что появление патологий шейки матки происходит на самых ранних стадиях беременности.
Неслучайно проведение нескольких клинических обследований во время беременности. До 20 недели шейка матка должна быть такой же, как и до в первые дни после зачатия малыша. Существенных изменений этого органа при этом не наблюдается. Это обусловлено постепенным изменением гормонального фона.
В этом случае оба зева шейки матки остаются полностью сомкнутыми. Размеры данного органа при этом составляют от 4 до 4,5 см. Если у женщины данный показатель снижается до 2 см, то в этом случае врачи говорят об укорочении.
В норме длина матки должна быть в пределах нормы. Только лишь после 20 недели начинает происходить небольшое физиологическое укорочение данного органа. Это состояние развивается практически до 28 недели беременности.
Только лишь после 20 недели начинает происходить небольшое физиологическое укорочение данного органа. Это состояние развивается практически до 28 недели беременности.
В дальнейшем размер шейки матки продолжает уменьшаться. Такая ситуация необходима для естественных родов.
Как проявляются патологии?
Врачи выделяют несколько групп риска, в которую попадают женщины, имеющие определенные патологии. Для того что оценить такой риск, очень важен анамнез. Если женщина до предшествующего зачатия малыша имела аборты, особенно осложненные, то в этом случае требуется более тщательное наблюдение за ее беременностью.
Применение акушерских щипцов и других вспомогательных медицинских инструментов во время предшествующей беременности способствует тому, что шейка матки может быть поврежденной.
Гормональный дисбаланс только способствует тому, что у женщины существенно снижается уровень прогестерона. В этой ситуации врачи, как правило, назначают беременным специальные гормональные препараты.
Будущие мамочки, вынашивающие двойняшек или тройняшек, также имеют более высокий риск развития различных патологий шейки матки. Такие патологические состояния проявляются при многоплодной беременности уже на самых ранних ее сроках.
Низкое предлежание плаценты очень часто приводит к развитию различных патологий шейки матки. Обычно такая патология формируется к окончанию первого триместра беременности.
Отсутствие полноценного врачебного контроля за развитием данного состояния может способствовать развитию крайне опасных патологий как для будущей мамы, так и для ее малыша.
Женщины, у которых врачи выявили эрозии шейки матки еще до наступления или на ранних сроках беременности, находятся в зоне повышенного риска по развитию различных патологий. В этом случае необходим тщательный контроль и подбор тактики наблюдения за будущей мамой.
Если к окончанию первого триместра у женщины врачи заподозрили истмико-цервикальную недостаточность, то ее направляют на дополнительное обследование. Для этого ей проводится ультразвуковое исследование. В некоторых случаях это может привести к тому, что врач направит женщину на госпитализацию в стационар.
Заподозрить истмико-цервикальную недостаточность можно уже в самых ранних стадиях беременности. В этом случае шейка матки открывается слишком рано. Обычно она существенно раскрывается уже к 8-12 неделе беременности. Такая патология чревата тем, что может произойти самопроизвольный выкидыш.
В этом случае шейка матки открывается слишком рано. Обычно она существенно раскрывается уже к 8-12 неделе беременности. Такая патология чревата тем, что может произойти самопроизвольный выкидыш.
Истмико-цервикальная недостаточность также может привести к инфицированию плода и внутренних женских половых органов. Если данная патология проявляется на ранних стадиях беременности, как правило, назначается гормональная терапия. Применение более инвазивных процедур проводится несколько позже.
Если патологическое состояние выражено существенно, то в этом случае может потребоваться наложение швов. Такая процедура проводится уже в условиях стационара. Швы в этом случае накладываются на шейку матки. Убираются они уже ближе к родам.
Важно отметить, что истмико-цервикальная недостаточность не является абсолютным противопоказанием для проведения естественных родов. Если швы накладываются вовремя, а тактика лечения подобрана правильно, то женщина может самостоятельно родить малыша без применения кесарева сечения.
Даже патологии шейки матки, возникшие в начале беременности и выявленные своевременно, можно контролировать и эффективно предупреждать.
О нормах длины шейки матки при беременности смотрите в следующем видео.
Седловидная матка — преграда к зачатию?
Обычно матка обладает формой, внешне напоминающей перевернутую грушу: ее широкая часть находиться сверху и называется дном матки, а нижняя, узкая часть, называется шейкой матки и соединяется с влагалищем. Седловидная матка – это врожденный дефект, при котором верхняя часть органа обладает формой, напоминающей седло, за счет чего эта часть матки деформирована: она шире, чем при нормальном строении.
Многих женщин, которые при обследованиях узнают о седловидной форме матки, волнуют вопросы, связанные с возможностью наступления беременности и бесплодия. Следует отметить, что степень выраженности порока может быть различной, именно от этого часто и зависит прогноз беременности. Седловидная матка – это отличие органа от обычной нормальной конфигурации. Но это отличие не считается прямой преградой для наступления беременности. Невозможность забеременеть присутствует только в некоторых случаях, если анатомические изменения являются клинически значимыми. Для того, чтобы произошло зачатие, многие используют искусственную инсеминацию, стоимость которой Вы можете узнать на нашем сайте.
Но это отличие не считается прямой преградой для наступления беременности. Невозможность забеременеть присутствует только в некоторых случаях, если анатомические изменения являются клинически значимыми. Для того, чтобы произошло зачатие, многие используют искусственную инсеминацию, стоимость которой Вы можете узнать на нашем сайте.
Седловидная матка и беременность
Беспокойство у врачей вызывает не столько трудность забеременеть при седловидной матке, сколько большая опасность осложнений при вынашивании плода. Можно ли забеременеть с помощью ЭКО женщинам с диагнозом «седловидная матка»?
Измененная седловидная форма маточного органа не влияет на попадание сперматозоидов в трубы, на их встречу с яйцеклеткой и непосредственно на оплодотворение. Трудность может появиться во время имплантации зародыша в маточную стенку и в течение всей беременности. К тому же, седловидная матка часто сопровождается другими врожденными патологиями половой сферы, которые могут мешать нормальному зачатию. Так, у пациенток с седловидной маткой часто диагностируют загиб матки, полипоз и пр. Одним из вариантов успешного зачатия сможет стать ЭКО – но только с условием полной предварительной диагностики и лечения.
Так, у пациенток с седловидной маткой часто диагностируют загиб матки, полипоз и пр. Одним из вариантов успешного зачатия сможет стать ЭКО – но только с условием полной предварительной диагностики и лечения.
Если у женщины выявляют седловидную матку на ранних сроках беременности, она испытывает беспокойство по поводу того, что её ребенок развивается в условиях, которые считаются не совсем нормальными. Эти волнения отчасти не оправданны, поскольку ребенок развивается абсолютно нормально, а при возникновении осложнений страдает не больше, чем если бы развивался в матке обычной формы.
Если женщине с седловидной маткой удалось доносить беременность, то следует с особой внимательностью отнестись к выбору метода родоразрешения, поскольку при аномалиях строения этого органа возможно возникновение осложнений во время родов. Если ребенок нормально развит, беременность протекала без особых осложнений и нет других показаний к операции кесарева сечения, то женщине разрешают рожать самостоятельно. Однако в процессе родов врач может решить изменить акушерскую тактику с консервативной на оперативную, если возникнут осложнения.
Однако в процессе родов врач может решить изменить акушерскую тактику с консервативной на оперативную, если возникнут осложнения.
Беременные женщины, у которых диагностирована седловидная матка, с самых ранних сроков беременности должны находиться под пристальным наблюдением врача. При появлении даже самых незначительных нарушений им следует немедленно обращаться за помощью в родовспомогательные учреждения. Вопрос о тактике родоразрешения у таких женщин обычно решается заблаговременно.
Некоторые пары в случаях невозможности иметь детей обращаются в клиники суррогатного материнства в Украине, где другие женщины готовы помочь в решении этой проблемы.
Исправление дефекта в строении органа возможно только хирургическим путем. Оперативное лечение применяется только в том случае, если седловидность матки является причиной бесплодия или привычного невынашивания беременности. Реконструкция полости матки в большинстве случаев выполняется при гистероскопии через естественные пути, разрезы на теле женщины при этом не делаются. В результате такой операции вероятность наступления беременности и ее нормального течения возрастают в десятки раз. Не спешите делать выводы о состояния своего здоровья, если в результате УЗИ-обследования появилась фраза о матке седловидной формы, а предоставьте это профессионалам. Для этого советуем Вам сделать запись к гинекологу (Одесса).
В результате такой операции вероятность наступления беременности и ее нормального течения возрастают в десятки раз. Не спешите делать выводы о состояния своего здоровья, если в результате УЗИ-обследования появилась фраза о матке седловидной формы, а предоставьте это профессионалам. Для этого советуем Вам сделать запись к гинекологу (Одесса).
Анэмбриония – беременность или нет?
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?
Анэмбриония – это отсутствие эмбриона в развивающемся плодном яйце. Такое состояние называют также синдромом пустого плодного яйца. Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.
В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
- Генетические аномалии, которые отмечаются почти в 80% патологического состояния. Обычно они связаны с грубыми и/или множественными хромосомными нарушениями. Причем при анэмбрионии такие аномалии носят качественный характер, а при гибели эмбриона и его аборте – преимущественно количественный. Возможны также нежизнеспособные комбинации родительских генов или мутации в ключевых зонах, отвечающих за ранние этапы эмбриогенеза и синтез основных структурных белков клеточных мембран.
- Некоторые острые вирусные и бактериальные заболевания, протекающие на ранних сроках беременности и приводящие к поражению эмбриональных тканей или трофобласта.
 Наиболее опасны в этом плане ТОРЧ-инфекции, хотя и другие возбудители могут проявлять эмбриотропность.
Наиболее опасны в этом плане ТОРЧ-инфекции, хотя и другие возбудители могут проявлять эмбриотропность. - Персистирующие вирусно-бактериальные инфекции органов репродуктивной системы, приводящие к развитию хронического эндометрита. И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
- Радиационное воздействие на развивающийся эмбрион.
- Экзогенные интоксикации: прием препаратов с эмбриотоксическим действием, наркомания, воздействие некоторых промышленных и сельскохозяйственных ядов (токсинов).
- Эндокринные расстройства у беременной женщины. И наиболее критичным является дефицит прогестерона и нарушения его обмена, что является основной причиной патологии децидуализации эндометрия и аномальной имплантации плодного яйца.
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными.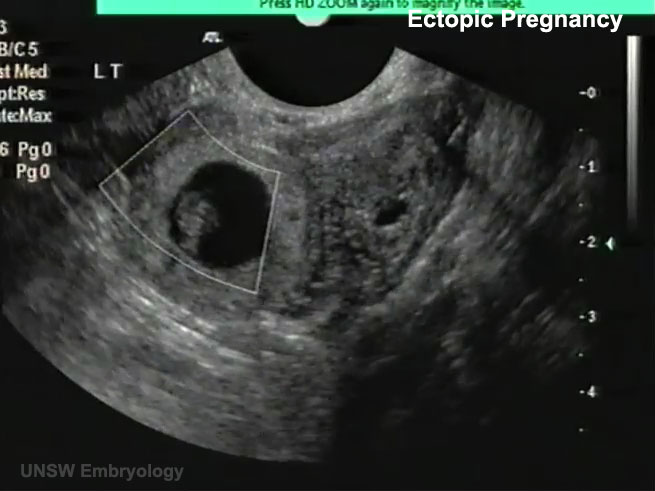 Обычно удается определить лишь предположительную этиологию.
Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез
Анэмбриония является следствием прекращения размножения и дифференцировки эмбриобласта или внутренней клеточной массы – группы клеток, в норме дающих начало тканям плода. И происходит это на самых ранних этапах беременности (обычно на 2-4 неделях гестации), причем без нарушения развития плодных оболочек из трофобласта. В результате образуется так называемое пустое плодное яйцо, которое продолжает расти даже при отсутствии в нем эмбриона.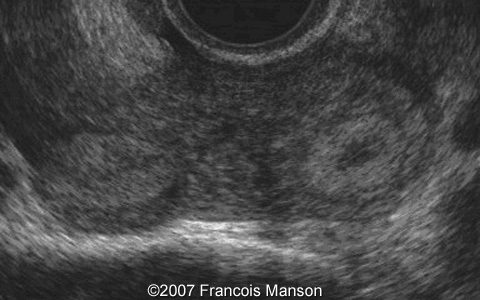
К патогенетически важным факторам развития заболевания относят:
- Унаследованные от родителей или приобретенные хромосомные аберрации и другие генетические аномалии. Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
- Избыточное образование в организме женщины циркулирующих иммунных комплексов. Их отложение в стенках мелких сосудов приводит к тромбоэмболиям и другим критическим нарушениям микроциркуляции в зоне имплантирующего яйца. Наибольшее клиническое значение придается антифосфолипидным антителам.
- Чрезмерная активация Т-хелперов с повышением концентрации и агрессии секретируемых ими цитокинов. Эти вещества способны оказывать прямое и опосредованное повреждающее действие на эмбриональные ткани с нарушением их пролиферации и дифференцировки.
 Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш).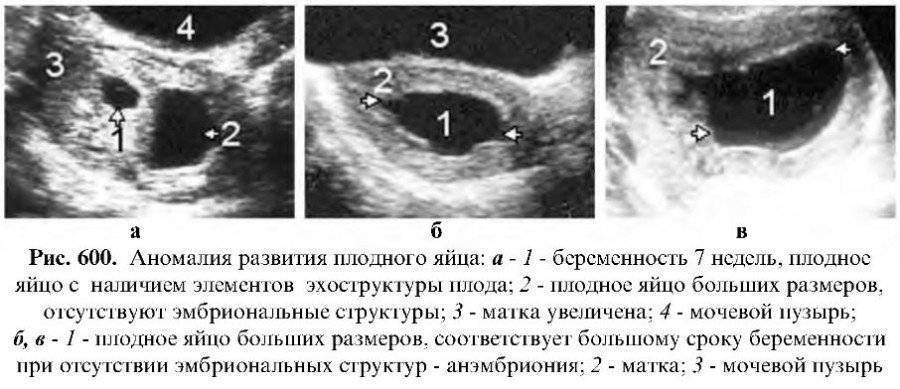 Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
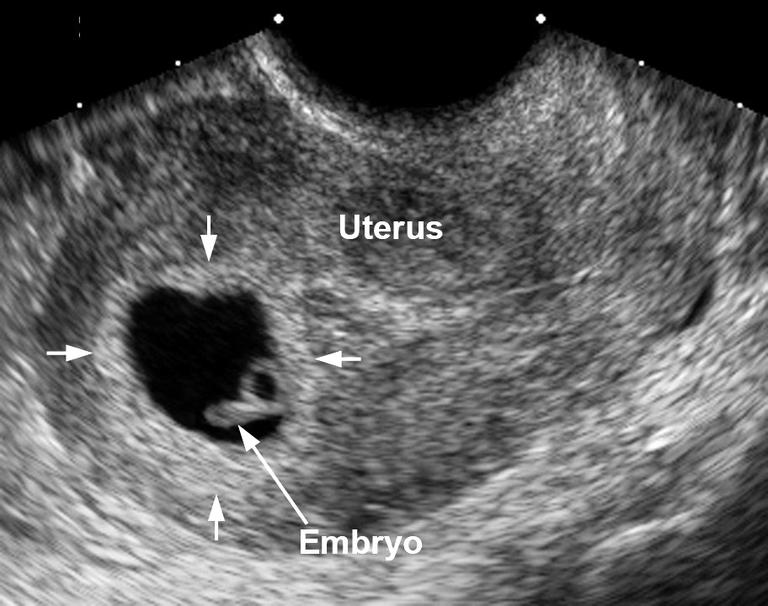
При этом достоверно выявить симптомы можно лишь после 8-ой недели гестации. На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
Основные эхографические признаки:
- отсутствие желточного мешка при диаметре плодного яйца 8-25мм;
- отсутствие эмбриона в плодном яйце диаметром более 25 мм.
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
- Анэмбриония I типа. Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.
- Анэмбриония II типа. Эмбриона нет, но плодное яйцо и матка соответствуют сроку гестации.
- Резорбция одного или нескольких эмбрионов при многоплодной беременности. При этом одновременно визуализируются нормально развивающиеся и регрессирующие плодные яйца. По этому типу нередко протекает анэмбриония после ЭКО, если женщине были подсажены несколько эмбрионов.
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
- медикаментозный аборт – прерывание беременности с помощью гормональных препаратов, провоцирующих отторжение эндометрия вместе с имплантированным плодным яйцом;
- вакуумная аспирация содержимого полости матки;
- выскабливание – операция, включающая механическое удаление плодного яйца и эндометрия специальным инструментом (кюреткой) после принудительного расширения канала шейки матки бужами.
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель. В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз
Может ли повториться анэмбриония? Смогу ли еще иметь детей? Эти вопросы беспокоят всех пациенток, перенесших эту патологию. К счастью, в большинстве случаев состояние не повторяется, женщине в последующем удается благополучно забеременеть и выносить ребенка. Но при этом ее относят к группе риска по возможному развитию осложнений беременности и родов. Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.
Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.
Как выглядит шейка матки? 7 изображений шейки матки, объяснение
Думайте о шейке матки как о привратнике вашей матки. Многие вещи — например, тампоны, пальцы, пенисы, секс-игрушки и другие предметы, переносящие микробы, — могут попасть в шейку матки, но не проходят через нее. Ваша шейка матки, выполняющая круглосуточную работу по поддержанию здоровья и счастья матки, не позволит этому случиться.
Точно так же есть вещи, такие как слизь, менструальная кровь и случайный ребенок, которые необходимо удалить из вашей матки.Ваша шейка матки — это вышибала, решающая, что и когда входит и выходит из самой важной части вашей репродуктивной системы. Тем не менее, несмотря на то, что он извлекает выгоду из его работы изо дня в день, скорее всего, вы мало о нем знаете.
Итак … как вообще выглядит шейка матки?
Отличный Q! Шейка матки — это «шейка» матки, расположенная в верхней части влагалищного канала. Из-за ее расположения увидеть свою шейку матки не так просто, как присесть на корточки над ручным зеркалом, как если бы вы осматривали другие женские укусы, но это возможно с помощью подходящих инструментов.
Все, что вам нужно, — это фонарик, зеркало, выдвижное зеркало и немного смелости. Если у вас нет зеркала, просто лежащего в вашей ванной комнате (а если у вас есть, мы хотим услышать историю , что !), Вы можете купить стартовый набор за 22,95 доллара в проекте Beautiful Cervix Project. Он даже поставляется с удобной картой, которая проведет вас через ваши собственные пустоты. Оказавшись там, вы сможете полюбоваться красотой своей собственной уникальной шейки матки и даже сделать несколько снимков шейки матки, если захотите. (Используйте это удобное видео-руководство, чтобы узнать, как получить хорошее изображение вагинального канала и шейки матки.)
Проект «Красивая шейка матки» — это движение, направленное на то, чтобы лучше понять и оценить достоинства недооцененной шейки матки. О’Нелл Старки начала его как проект для акушерской школы, где ее муж делал снимки шейки матки на протяжении всего цикла. Она быстро обнаружила, как она выразилась: «Сервисы потрясающие!»
Поделившись своими изображениями со всем миром, она обнаружила, что другие женщины также хотят видеть свои собственные шейки матки (это множественное число от шейки матки!), Что побудило ее начать проект Beautiful Cervix Project, а также живые семинары, посвященные тому, чтобы помочь женщинам узнать о и ценить их тела.
«Создав этот веб-сайт, я узнал, что люди со всего мира интересуются своим телом, шейками и менструальным циклом — все, начиная от молодых людей с менструацией, беременных людей, студентов-медиков, людей с аномальным Папаниколау, до — люди, пытающиеся зачать, художники, педагоги — и этот список можно продолжить », — говорит Старки. «Самообследование шейки матки направлено на просвещение людей и расширение их прав и возможностей путем противодействия некоторым позорам и недостаткам образования, которые мы испытываем в отношении нашего тела и менструальных циклов.
Проект «Красивая шейка матки» посвящен людям, стремящимся вернуть все свое тело красивым и привлекательным. Чем больше мы знаем о себе, тем больше мы чувствуем себя уверенно, защищая себя и заботясь о себе ».
Хотя каждая шейка матки немного отличается (поэтому мы рекомендуем проверить вашу собственную шейку матки!), Все они претерпевают одинаковые изменения во время вашего месячный цикл, когда вы беременны, во время родов и после родов. Любопытно? Старки был достаточно любезен, чтобы поделиться некоторыми фотографиями шейки матки, чтобы помочь вам увидеть, что делает ваша шейка матки…Сейчас.
Во время фолликулярной фазы
Красивый проект шейки матки
Когда шейка матки только высовывается, видимая часть шейки матки выступает в вагинальный канал и покрывается гладким розовым плоским эпителием, говорит Ким Торнтон, доктор медицины, эндокринолог из Бостонского ЭКО. На этом снимке шейка матки готовится к овуляции, готовя больше жидкости.
Во время овуляции
Красивый проект шейки матки
Шейка матки немного похожа на пончик.Когда оно закрыто, отверстие выглядит как ямочка, но оно открывается во время овуляции, чтобы впустить сперму, — объясняет Рональд Д. Блатт, доктор медицины, гинеколог, главный хирург и медицинский директор Манхэттенского центра вагинальной хирургии.
Во время лютеиновой фазы
Красивый проект шейки матки
После овуляции шейка матки готовится к менструации. На этом снимке шейка матки просто делает свое дело, ожидая наступления беременности или наступления акульей недели.По словам Торнтона, средняя длина шейки матки составляет от 3 до 5 сантиметров, а диаметр — от 2 до 3 сантиметров.
Во время менструации
Красивый проект шейки матки
Когда ваш кровоток приходит в гости, вы знаете, что кровь идет откуда-то наверху, но на этом снимке точно показано, как она выходит из шейки матки. Опять же, ямочка в центре, называемая зевом, находится в открытом положении для выхода менструальной жидкости, говорит Блатт.
Во время секса
Красивый проект шейки матки
Это изображение шейки матки через несколько минут после оргазма женщины во время секса (вы даже можете увидеть скопившуюся на дне сперму). В зависимости от вашего размера и анатомии вашего партнера половой член может упираться в шейку матки во время секса. Согласно исследованию, опубликованному в журнале Hormones and Behavior, некоторые женщины находят это ощущение приятным и могут даже испытывать от него оргазм. Другие считают, что повторяющиеся уколы в шейку матки невероятно болезненны и могут вызвать синяк или даже разрыв ткани шейки матки.
Во время беременности
Красивый проект шейки матки
Ваша половая жизнь и месячный цикл могут занимать шейку матки, но настоящая работа происходит во время беременности и родов. На этом снимке женщина примерно на втором месяце беременности. По словам Старки, белая слизь, называемая лейкореей, является очень распространенным типом выделений из влагалища, которые могут возникнуть во время беременности, и не о чем беспокоиться.
Во время мазка Папаниколау
Красивый проект шейки матки
Взятие мазка для мазка Папаниколау и теста на ВПЧ — не для кого-то хорошее времяпрепровождение, но это необходимое зло, чтобы заразиться раком шейки матки и другими заболеваниями, прежде чем они могут причинить еще больший вред. Но не обязательно делать их каждый год, — говорит Девора Дейли, доктор медицины, акушер-гинеколог в Weill Cornell Medicine и NewYork-Presbyterian. «Рекомендуется сдать первый мазок Папаниколау в 21 год — неважно, когда началась половая жизнь», — говорит она.«После этого, для более молодых женщин, достаточно одного раза в два года. Начиная с 30 лет, мы рекомендуем каждые три года, если вы делаете только Пап».
Если, однако, вы пройдете совместное тестирование, то есть ваши Пап-тесты и тесты на ВПЧ будут собраны одновременно, доктор. Дейли говорит, что этот срок можно растянуть до пяти лет. «Даже если вы уйдете из офиса и войдете в контакт с [ВПЧ], это не вызовет первоначальных проблем в течение примерно пяти лет», — говорит она.
Считается, что более 90 процентов случаев рака шейки матки вызваны ВПЧ, по данным Центров по контролю и профилактике заболеваний, с более высокими показателями заболеваемости среди чернокожих и латиноамериканцев.Однако трудно сказать, связана ли эта распространенность с социально-экономическими факторами (такими как доступ к медицинскому обслуживанию) или другими переменными.
Эми Уилкинсон Эми Уилкинсон — развлекательный редактор, которая также специализируется на здоровье и благополучии.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
изменений в вашем теле во время беременности: первый триместр
Путь к благополучию
Как узнать, что я беременна?
Замедленная менструация часто является первым признаком беременности. У вас могут быть и другие физические признаки. К ним относятся легкие спазмы и небольшое кровотечение, когда оплодотворенная яйцеклетка имплантируется в вашу матку.
Если вы пропустили месячные и думаете, что беременны, вы можете пройти домашний тест на беременность.Эти тесты очень точны, если вы проведете их через несколько дней после ожидаемого начала менструации. Если тест положительный, позвоните своему врачу.
Почему я так устаю?
Чувство сильной усталости — еще один частый симптом ранней беременности. Ваше тело упорно работает, чтобы приспособиться ко всем новым физическим изменениям. Это может вызвать сильную усталость. Возможно, вам придется спать дольше обычного ночью. Если есть возможность, вы можете немного поспать в течение дня. Скорее всего, ваша энергия вернется во втором триместре беременности.
Что такое утреннее недомогание?
Утреннее недомогание состоит из тошноты и рвоты. Это вызвано гормонами беременности. Многие беременные в той или иной степени заболевают им в первом триместре. Как бы это ни звучало, утреннее недомогание может возникнуть в любое время дня. Некоторые продукты питания или запахи могут вызывать тошноту, а иногда и рвоту. Некоторым людям кажется, что от пустого желудка становится хуже. Утреннее недомогание обычно проходит ко второму триместру.
Есть безрецептурные витамины и травяные добавки, которые могут помочь от утреннего недомогания.Прием витамина B6 может помочь при тошноте, хотя и не может предотвратить рвоту. Добавки имбиря также могут облегчить тошноту.
Какие еще изменения я могу ожидать в первом триместре?
Частое мочеиспускание. Ближе к концу первого триместра вы почувствуете, что почаще мочитесь. Это потому, что ваша растущая матка давит на мочевой пузырь. При кашле или чихании у вас может даже появиться небольшое выделение мочи.
Головокружение. Ваше тело работает сверхурочно, чтобы получить дополнительную кровь для поддержки вашего ребенка.Это может вызвать головокружение или головокружение. Голод, слабость или стресс также могут вызывать эти симптомы.
Изжога. Мышцы, расщепляющие пищу, во время беременности становятся более расслабленными. Гормональные изменения также замедляют этот процесс. Пища также дольше остается в желудке, чтобы дать организму больше времени для усвоения питательных веществ. Все это может вызвать или усугубить изжогу.
Запор. Вы должны ежедневно принимать дородовые витамины, содержащие железо.Железо в витамине может вызвать запор. Медленный процесс расщепления пищи также может вызвать запор, газы и вздутие живота. Ваш врач может посоветовать принимать пищевые добавки с клетчаткой или смягчитель стула для облегчения состояния. Убедитесь, что вы пьете много воды (около восьми стаканов в день). Сообщите своему врачу, если у вас серьезные проблемы. Они могут переключить вас на другой дородовой витамин.
Видимые вены. Ваше тело вырабатывает дополнительную кровь, а ваше сердце работает быстрее, чтобы удовлетворить потребности беременности.Это может сделать более заметными синие вены на животе, груди и ногах. У вас могут появиться сосудистые звездочки на лице, шее или руках. Это крошечные кровеносные сосуды, которые отходят от центральной области, как лапы паука.
Изменения кожи. Вы можете заметить, что ваша кожа выглядит более розовой и сияющей. Некоторые называют это «сиянием беременности». Это вызвано усилением кровообращения. Гормоны беременных могут вызвать излишки жира на коже. Это может вызвать обострение прыщей.
Изменения груди. Большинство людей замечают изменения в груди на ранних сроках беременности. Гормоны в вашем теле изменяются, чтобы подготовиться к кормлению грудью. Когда это происходит, ваша грудь может ощущаться болезненной и опухшей. Вы можете заметить небольшие неровности вокруг сосков. Ваша грудь будет расти и меняться на протяжении всей беременности. Позже они могут казаться еще больше и полнее.
Изменения влагалища. Выстилка влагалища станет более толстой и менее чувствительной.Вы можете заметить жидкие белые выделения. Это нормально во время беременности. Легкое вагинальное кровотечение (кровянистые выделения) также является нормальным и распространенным явлением. Однако вам следует позвонить своему врачу, если у вас есть вагинальное кровотечение. Если кровотечение сильное или болезненное, обратитесь в отделение неотложной помощи.
Растущий живот. Ваша талия начнет расширяться по мере того, как ваш ребенок и матка станут больше. В зависимости от вашего роста до беременности, вы можете не заметить этого изменения до второго триместра. Отсутствие веса или его незначительное увеличение в первом триместре — это нормально.
Эмоциональные симптомы. Ваши гормоны перегружены во время беременности. Вы можете чувствовать себя угрюмым, забывчивым или неспособным сосредоточиться. Усталость и стресс могут усилить эти симптомы.
Что нужно учитывать
Имейте в виду, что каждая беременность уникальна. Даже у одного и того же человека могут быть разные изменения в многоплодной беременности. При каждом изменении ваши симптомы могут быть легкими или тяжелыми. Не волнуйтесь, если изменения не произойдут в определенное время. Поговорите со своим врачом, если у вас есть какие-либо проблемы.
Когда обращаться к врачу
Обратитесь к врачу, если вы думаете или знаете, что беременны. Они назначат встречу, чтобы подтвердить вашу беременность и поговорить с вами о дородовом уходе.
Вам также следует обратиться к врачу, если ваше утреннее недомогание и рвота достаточно серьезны, чтобы вызвать потерю веса.
Вопросы, которые следует задать врачу
- Я беременна?
- На каком сроке моя беременность?
- Каких физических и эмоциональных изменений мне следует ожидать?
- Мои симптомы нормальные?
- Есть ли риски, о которых мне следует знать?
- Какой витамин для беременных вы рекомендуете принимать?
Ресурсы
Американская академия семейных врачей: забота о вас и вашем ребенке во время беременности
10 вещей, которые могут вас удивить насчет беременности (для родителей)
Информация о беременности есть везде.Во время вашего первого дородового визита ваш врач, скорее всего, даст вам стопки брошюр, охватывающих все тесты и триместры.
Несмотря на всю эту информацию, вот 10 общих сюрпризов, которые может преподнести беременность.
1. Инстинкт гнездования
Многие беременные женщины чувствуют инстинкт гнездования, сильное желание подготовить свой дом для ребенка, убрав его и украсив.
По мере приближения срока родов вы, возможно, обнаружите, что моете шкафы или мыть стены — то, что вы никогда бы не вообразили на своем девятом месяце беременности! Это желание подготовить свой дом может быть полезно — у вас будет меньше дел после родов.Но будьте осторожны, не переборщите.
2. Проблемы с концентрацией
В первом триместре усталость и утреннее недомогание могут вызывать у многих женщин чувство усталости и нечеткости ума. Но даже у хорошо отдохнувших беременных могут быть проблемы с концентрацией внимания и периоды забывчивости.
Размышления о ребенке играют роль, как и гормональные изменения. Все, включая работу, счета и приемы к врачу, может показаться менее важным, чем ребенок и предстоящие роды. Составление списков поможет вам запомнить даты и встречи.
3. Перепады настроения
Предменструальный синдром и беременность во многом схожи. Ваша грудь набухает и становится нежной, уровень гормонов повышается и понижается, и вы можете чувствовать себя капризным. Если у вас ПМС, у вас, вероятно, будут более серьезные перепады настроения во время беременности. Они могут заставить вас перейти от счастья в одну минуту к тому, чтобы в следующую вам захотелось плакать.
Перепады настроения очень распространены во время беременности. Чаще они случаются в первом триместре и ближе к концу третьего триместра.
Многие беременные женщины страдают депрессией во время беременности. Если у вас есть такие симптомы, как проблемы со сном, изменения в пищевых привычках и перепады настроения, которые продолжаются более 2 недель, поговорите со своим врачом.
4. Размер бюстгальтера
Увеличение груди — один из первых признаков беременности. Рост груди в первом триместре происходит за счет более высокого уровня гормонов
эстроген и прогестерон. Этот рост в первом триместре тоже может быть не концом — ваша грудь может продолжать расти на протяжении всей беременности!Размер вашего бюстгальтера также может зависеть от размера грудной клетки.Когда вы беременны, ваши легкие увеличиваются, поэтому вы можете получать дополнительный кислород, что может привести к увеличению размера груди. Возможно, вам придется менять бюстгальтеры несколько раз во время беременности.
5. Изменения кожи
Ваши друзья говорят, что у вас сияние беременности? Это один из многих эффектов, которые могут быть вызваны гормональными изменениями и растяжением кожи.
У беременных женщин увеличивается объем крови, чтобы обеспечить дополнительный приток крови к матке и другим органам, особенно почек.Чем больше объем, тем больше крови к сосудам и увеличивается секреция сальных желез.
У некоторых женщин на лице появляются коричневатые или желтоватые пятна, называемые хлоазмой, или «маской беременности». А некоторые заметят темную линию на средней линии нижней части живота, известную как черная линия (или черная линия). У них также может быть гиперпигментация (потемнение кожи) сосков, наружных половых органов и анальной области. Это потому, что гормоны беременности заставляют организм вырабатывать больше пигмента.
Этот усиленный пигмент может быть неоднородным, поэтому потемневшая кожа может выглядеть как цветные пятна. Хлоазму невозможно предотвратить, но использование солнцезащитного крема и отказ от ультрафиолетового излучения могут минимизировать ее последствия.
Акне часто встречается во время беременности, потому что сальные железы кожи производят больше жира. А родинки или веснушки, которые были у вас до беременности, могут стать больше и темнее. Большинство этих изменений кожи должны исчезнуть после родов.
Многие беременные женщины также получают тепловую сыпь, вызванную сыростью и потоотделением.В общем, беременность может вызвать у женщины зуд. Растягивание кожи вокруг живота может вызвать зуд и шелушение. Ваш врач может порекомендовать кремы, чтобы успокоить сухую или зудящую кожу.
стр. 4
6. Волосы и ногти
У многих женщин наблюдается изменение текстуры и роста волос во время беременности. Гормоны могут заставить ваши волосы расти быстрее и меньше выпадать. Но эти изменения волос обычно не постоянные. Многие женщины теряют волосы в послеродовом периоде или после прекращения грудного вскармливания.
Некоторые женщины обнаруживают, что волосы у них растут в нежелательных местах, например, на лице, животе или вокруг сосков. Изменение текстуры волос может сделать волосы более жирными или сухими. Некоторые женщины даже замечают, что их волосы меняют цвет.
Ногти, как и волосы, могут измениться во время беременности. Дополнительные гормоны могут заставить их расти быстрее и становиться сильнее. Однако некоторые женщины обнаруживают, что их ногти легче ломаются во время беременности. Как и изменения в волосах, изменения ногтей не являются постоянными. Если ваши ногти легче ломаются и рвутся во время беременности, держите их подстриженными и избегайте попадания химикатов в лак для ногтей и жидкость для снятия лака.
7. Размер обуви
Даже если вы не можете надеть ни одну одежду для беременных, у вас все еще есть обувь, верно? Может быть, а может и нет. Избыток жидкости в беременных телах означает, что у многих женщин опухшие ноги и им необходимо носить обувь большего размера. Удобнее носить слипоны большего размера, особенно в летние месяцы.
8. Совместная подвижность
Во время беременности ваше тело вырабатывает гормон релаксин, который, как считается, помогает подготовить лобковую область и шейку матки к родам.Релаксин ослабляет связки в вашем теле, делая вас менее устойчивыми и повышая риск травм. Легко перетянуть или перетянуть себя, особенно суставы таза, поясницы и коленей. Выполняя упражнения или поднимая предметы, двигайтесь медленно и избегайте резких рывков.
9. Варикозное расширение вен, геморрой и запор
Варикозное расширение вен, обычно обнаруживаемое на ногах и в области гениталий, возникает, когда кровь собирается в венах, увеличенных гормонами беременности. Варикозное расширение вен часто проходит после беременности.Чтобы предотвратить их:
- не стойте и не сидите длительное время
- носить свободную одежду
- изнашиваемый опорный шланг
- поднимайте ноги, когда сидите
Геморрой — варикозное расширение вен прямой кишки — также часто встречается во время беременности. Объем крови увеличился, и матка давит на таз. Таким образом, вены в прямой кишке могут увеличиваться в виде гроздей винограда. Геморрой может быть очень болезненным, кровоточить, зудеть или жалить, особенно во время или после дефекации.
Запор — еще одна распространенная проблема беременных. Это происходит потому, что гормоны беременности замедляют прохождение пищи по желудочно-кишечному тракту. На более поздних сроках беременности ваша матка может давить на толстую кишку, что затрудняет получение BM. И запор может способствовать развитию геморроя, потому что напряжение может увеличить вены прямой кишки.
Лучший способ справиться с запорами и геморроем — это предотвратить их. Диета, богатая клетчаткой, ежедневное употребление большого количества жидкости и регулярные упражнения могут помочь поддерживать регулярный рост BM.Также могут помочь смягчители стула (не слабительные). Если у вас есть геморрой, поговорите со своим врачом о креме или мази, которые могут уменьшить их размер.
10. То, что выходит из вашего тела во время родов
Итак, вы пережили перепады настроения и геморрой и думаете, что ваши сюрпризы закончились. Но день, когда вы родите, вероятно, преподнесет самые большие сюрпризы из всех.
Во время беременности жидкость окружает вашего ребенка в амниотическом мешке. Этот мешок разрывается (или «разрывается») в начале или во время родов — момент, который обычно называют разрывом воды.У большинства рожениц схватки начинаются еще до того, как у них отпадет вода. Иногда врачу приходится разрывать амниотический мешок (если шейка матки уже расширена).
Сколько воды можно ожидать? Для доношенного ребенка требуется около 2–3 стаканов околоплодных вод. Некоторые женщины могут испытывать сильное желание в туалет, которое приводит к выделению жидкости, когда у них отходит вода. Другие могут чувствовать только стекающую по ноге струйку, потому что голова ребенка действует как стопор, предотвращающий вытекание большей части жидкости.
Амниотическая жидкость обычно имеет сладкий запах и бледная или бесцветная. Он заменяется вашим организмом каждые 3 часа, поэтому не удивляйтесь, если вы продолжите вытекать жидкость, примерно по чашке в час, до родов.
Во время родов из вашего тела могут выйти другие неожиданные вещи. У некоторых женщин возникает тошнота и рвота. У других бывает диарея до или во время родов, также часто бывает выделение газов. Во время активной фазы родов вы можете потерять контроль над мочевым пузырем или кишечником.
План родов может помочь донести до ваших медицинских работников ваши пожелания относительно того, как справляться с этими и другими аспектами родов.
Множество сюрпризов ждет вас, когда вы беременны, но нет ничего лучше, чем то, что вы почувствуете, когда новорожденный окажется у вас на руках!
Что это такое, внешний вид и значение
Обзор
Слизистая пробка в цервикальном канале во время беременности.Что такое слизистая пробка?
Слизистая пробка — это толстый кусок слизи, который блокирует раскрытие шейки матки во время беременности. Он образует уплотнение, предотвращающее попадание бактерий и инфекций в матку и ребенка.Думайте об этом как о барьере между влагалищем и маткой, где находится ваш ребенок. Вы потеряете эту пробку, когда шейка матки начнет расширяться (открываться) и стираться (размягчаться и истончаться) при подготовке к родам.
Почему у беременных исчезает слизистая пробка?
По мере того, как ваше тело готовится к родам, шейка матки начинает размягчаться, истончаться и открываться. Это заставляет слизистую пробку выходить из шейки матки. Слизь выталкивается во влагалище. Это считается потерей слизистой пробки.
Когда вы теряете слизистую пробку?
Большинство людей теряют слизистую пробку только после 37 недель беременности.В некоторых случаях слизистая пробка выпадает за несколько дней или недель до срока родов. Некоторые люди не теряют его, пока не рожают. Если вы потеряете слизистую пробку раньше, чем на 37 неделе беременности, в качестве меры предосторожности обратитесь к своему врачу.
Как выглядят выделения из слизистой пробки?
Внешний вид, размер и текстура могут отличаться. Слизистая пробка обычно:
- Прозрачный, кремовый или слегка кровянистый (красный, коричневый или розовый) по цвету.
- Плотный, липкий и желеобразный по консистенции.
- длиной от 1 до 2 дюймов.
- Объем от 1 до 2 столовых ложек.
- Относительно без запаха.
Вы можете потерять слизистую пробку в одном шарике или можете потерять ее постепенно со временем и даже не заметить этого. Небольшое количество крови является обычным явлением, но сильное кровотечение может быть признаком отслойки плаценты, предлежания плаценты или других осложнений беременности. Обратитесь к своему врачу, если вы заметили сильное кровотечение во время беременности.
Чем выделения слизистой пробки отличаются от обычных выделений?
Увеличение выделений из влагалища — это нормальное явление для беременности.Выделения из влагалища обычно жидкие, светло-желтого или белого цвета. Выделения из слизистой пробки более густые, более желеобразные и их больше. Также он может иметь оттенок красной, коричневой или розовой крови.
В чем разница между слизистой пробкой и кровавым шоу?
Они близки, но немного отличаются. И то и другое происходит на поздних сроках беременности, поскольку шейка матки расширяется при подготовке к родам. Выделения из слизистой пробки тягучие и желеобразные. Это скопление слизи.Кровавое шоу — это кровянистые выделения, которые могут содержать небольшие следы слизи. Кровавое зрелище — результат разрыва кровеносных сосудов шейки матки по мере ее расширения.
Что означает потеря слизистой пробки?
Потеря слизистой пробки обычно означает, что шейка матки начала расширяться, стираться или и то, и другое. Это означает, что роды не за горами, но нет точного времени, как скоро появятся другие симптомы родов. В некоторых случаях, когда вы теряете слизистую пробку, у вас уже могут быть схватки.
Через какое время после потери слизистой пробки начнутся роды?
Промежуток времени между потерей слизистой пробки и началом родов может быть разным. В некоторых случаях у вас могут начаться роды в течение нескольких часов или дней, а в других случаях вы можете не начинать роды в течение нескольких недель.
Какие признаки того, что я потерял слизистую пробку?
Самый заметный признак — слизь в нижнем белье или на туалетной бумаге. Не все люди знают, когда у них пропадает слизистая пробка. Это потому, что оно проявляется медленно, а не сразу.
Возможные причины
Что вызывает выпадение слизистой пробки?
Есть несколько причин, по которым у вас пропадает слизистая пробка:
- Размягчение и раскрытие шейки матки : Когда шейка матки начинает стираться (размягчаться и истончаться) и расширяться (открываться) при подготовке к родам, это может привести к выходу слизистой пробки во влагалище. Он готовится к прохождению ребенка.
- Пол : Обычно заниматься сексом во время беременности не вредно.На последних неделях беременности половой акт может ослабить слизистую пробку. Это нормально, если вы беременны на сроке более 37 недель. Слишком ранняя потеря слизистой пробки может быть связана с определенным риском.
- Осмотр шейки матки : Во время дородового приема ваш лечащий врач может проверить вашу шейку матки. Обследование может растянуть или вызвать раздражение шейки матки. Из-за этого слизистая пробка может выпасть.
Если вы подозреваете, что потеряли слизистую пробку и находитесь на сроке менее 37 недель беременности, вам следует обратиться к своему врачу.Они могут быть обеспокоены и захотят исследовать вашу шейку матки.
Является ли потеря слизистой пробки признаком родов?
Потеря слизистой пробки может быть одним из признаков того, что роды близки. Есть еще несколько признаков приближения родов. Вам следует следить за другими признаками:
- Спазмы : Периодические судороги, которые возникают и проходят в течение нескольких дней. Вы можете почувствовать их в животе или пояснице.
- Тазовое давление : Когда ваш ребенок опускается ниже в таз, вы можете почувствовать повышенное давление.Это термин, называемый молниями.
- Сокращения: Это регулярное сужение матки, которое становится сильнее и чаще.
- Разрыв мембраны : У вашего ребенка разрывается мешок с водой (амниотический мешок). Часто это один из последних признаков родов. Вам следует немедленно связаться с вашим лечащим врачом.
Каковы побочные эффекты потери слизистой пробки?
Отсутствие побочных эффектов от потери слизистой пробки. Это нормальная часть перед родами.Потеря слизистой пробки может сопровождаться другими симптомами родов.
Что произойдет, если вы потеряете слизистую пробку слишком рано?
Если вы подозреваете, что потеряли слизистую пробку до 37 недели беременности, лучше всего обратиться к врачу. Это может быть признаком ранних родов или другого осложнения беременности.
Уход и лечение
Что произойдет после того, как я потеряю слизистую пробку?
Обратите внимание на то, как выглядит ваша слизистая пробка — цвет, размер и консистенция.Это может помочь вашему врачу определить, была ли это ваша слизистая пробка. Если вы находитесь на 37 неделе беременности и не чувствуете никаких симптомов родов, ваш лечащий врач может не беспокоиться. Если у вас менее 37 недель беременности или у вас схватки, ваш лечащий врач может провести осмотр.
Можно ли начать роды, не потеряв слизистую пробку?
Вы можете начать роды, не потеряв слизистую пробку. Время между родами и выделением слизистой пробки может варьироваться. Некоторые люди теряют слизистую пробку после появления других симптомов родов.В некоторых случаях первым симптомом является потеря слизистой пробки.
Можно ли расширить и не потерять слизистую пробку?
Вы можете расшириться до определенной степени и не потерять слизистую пробку, но со временем она выйдет. У всех беременных будет слизистая пробка, защищающая матку от бактерий. Он всегда выпадает до того, как ребенок родится.
Будет ли регенерироваться моя слизистая пробка?
Да, слизистая пробка может регенерироваться в шейке матки. Вы можете потерять часть слизистой пробки, а потом потерять еще больше.Это потому, что ваше тело постоянно выделяет влагалищные выделения и слизь во время беременности.
Когда звонить доктору
Следует ли мне вызывать врача, если у меня пропадает слизистая пробка?
Если вы не уверены, являются ли ваши выделения слизистой пробкой, вы можете обратиться к своему врачу. Будьте готовы описать выделения. Выпадение слизистой пробки — нормальное течение родов и обычно не вредно.
Если произойдет что-либо из следующего, вам следует немедленно связаться с вашим лечащим врачом:
- Потеря слизистой пробки до 37 недель беременности.
- Сильное кровотечение, сопровождающееся болью или схватками.
- Ощущение внезапного прилива жидкости из влагалища.
Записка из клиники Кливленда
Обсуждение признаков родов с вашим лечащим врачом может быть полезным и утешительным в течение последних недель беременности. Если у вас есть вопросы по поводу каких-либо симптомов, важно поговорить со своим лечащим врачом.
Беременность в 18 недель: развитие ребенка, симптомы и признаки
Быстрый рост
Это девочка? Парень? Как насчет большого фрукта или овоща? В 18 недель ваш ребенок размером с огурец, а ваша матка размером со сладкий картофель — посмотрите, как вы продвигаетесь в отделе продуктов? Его можно почувствовать примерно на 1,5 дюйма ниже пупка — так что почувствуйте.
Насколько велики 18-недельные шишки?
Живот на 18 неделе беременности
На 18 неделе беременности вы, скорее всего, будете заметно беременны, поскольку ваш ребенок и матка быстро растут. Но помните, что каждая женщина индивидуальна, как и каждая беременность, поэтому даже на этом этапе у некоторых все еще есть небольшие шишки, в то время как у других их много.
Все шишки на 18 неделе беременности — это нормально и могут отличаться в зависимости от того, сколько веса вы и ребенок набираете, вашего роста и телосложения, а также от того, является ли это вашей первой беременностью или нет.
Просто не измеряйте размер своего живота на 18-й неделе беременности рядом с животом беременных подруг на той же стадии и не беспокойтесь о том, что вы измеряете слишком большой или слишком маленький. Если вы действительно обеспокоены, вы всегда можете поговорить со своим врачом, но будьте уверены, что если вы и ваш ребенок нормально следите за своими дородовыми приемами, все, скорее всего, в порядке.
У вас болит спина
Что-то еще, что вы можете чувствовать прямо сейчас: боль в спине. Ваша растущая матка смещает ваш центр тяжести — это означает, что ваша нижняя часть спины вытягивается вперед, а ваш живот выпячивается — хорошо для опрокидывания человека, который занял последнее место в автобусе, в котором вы беременны, и плохо для мышц спины.
Добавьте к этому изменения, которые вызывает гормон беременности релаксин, а именно расслабление всех ваших связок, включая те, которые прикрепляют кости таза к позвоночнику, и ослабление суставов, и это вызывает у вас боли в спине и боли, не говоря уже о смещении. поза.
Уменьшите боль, используя подставку для ног, чтобы слегка приподнять ступни во время сидения. В положении стоя по возможности ставьте одну ногу на низкую табуретку, чтобы снять напряжение с поясницы. Долгая теплая ванна тоже может творить чудеса.И если боль в спине не проходит, обязательно поговорите со своим врачом.
Уменьшение изжоги
Забудьте о буррито с дополнительным перцем халапеньо — в наши дни иногда даже кусочек тоста воспламеняет кишечник. Это проблема изжоги — слишком распространенного симптома, который может сохраняться на протяжении всей беременности. Унция профилактики может стоить фунта таммов — хотя вы, возможно, тоже захотите держать их под рукой, поскольку они избавят от ожога, одновременно увеличивая потребление кальция.
Для начала ешьте медленно и тщательно пережевывайте. Старайтесь не обедать на бегу и не глотать ужин стоя, ешьте меньшие порции и закуски, а не пищеварительные бомбы с пятью тревогами.
После того, как вы закончите есть, посидите несколько часов или столько, сколько сможете, не упав в кровать, и спите с приподнятой головой, что также помогает при храпе. И пропустите что-либо в меню с изображением пламени рядом с ним!
7 недель беременности | Беременность
Что происходит в моем теле?
Вы пока не покажете шишку… но внутри вас много всего происходит.Во-первых, по вашему телу циркулирует больше крови, чем было 7 недель назад. Странная мысль, не правда ли? По мере беременности объем увеличивается до 50%. Дополнительная кровь будет кормить вашу матку всем кислородом и питательными веществами, которые необходимы вашему требовательному эмбриону. Это может вызвать у вас большую жажду, чем обычно. Старайтесь выпивать 8 средних стаканов жидкости в день (вода, фруктовый чай, фруктовый сок, обезжиренное или полужирное молоко).
Между тем, ваша матка теперь размером с лимон, а ваш ребенок размером с виноградину — и растет очень быстро.
В большинстве случаев мамы не могут выглядеть беременными примерно до 12 недели. Если у вас раньше был ребенок, вы могли бы выглядеть беременными гораздо раньше, чем в прошлый раз, поскольку мышцы матки и живота будут более растянутыми. .
Потеря ребенка
Если вам меньше 40 лет, вероятность родить здорового ребенка велика, но, к сожалению, более 1 из 6 беременностей заканчивается выкидышем. Выкидыш — это потеря ребенка в первые 23 недели. Это может произойти по многим причинам, и в большинстве случаев проблема связана с хромосомами ребенка, и это не имеет ничего общего с тем, что мать сделала или не сделала.Выкидыш может быть разрушительным, но есть много поддержки. К счастью, большинство женщин вынашивают доношенного ребенка, даже если в прошлом у них был выкидыш. Чтобы снизить риск выкидыша, старайтесь хорошо питаться и избегать курения, инфекций, алкоголя и наркотиков. Не паникуйте, если у вас начнется легкое кровотечение, так как это довольно частое явление в первые несколько недель беременности. Это может быть признаком имплантационного кровотечения, поскольку эмбрион чувствует себя как дома в вашей утробе. Если у вас есть какие-либо опасения, поговорите со своей акушеркой или врачом.
Ранние симптомы беременности (в 7 недель)
Беременность на 7 неделе может быть довольно сложной задачей, несмотря на утреннюю тошноту, сильную усталость и перепады настроения (это ваши гормоны беременности!). Затем идут бесконечные походы в туалет, когда расширяющаяся матка начинает давить на мочевой пузырь. Ваши симптомы также могут включать:
- металлический привкус во рту
- боль в груди
- , средства от утреннего недомогания см. На неделе 6
- головные боли
- новых симпатий и антипатий к еде и напиткам — кому-нибудь понравится ломтик лимона для пудинга? Прочтите наш совет относительно странной тяги к беременности
- обострение обоняния
- белые молочные выделения из влагалища при беременности
- светлые кровянистые выделения (обратитесь к врачу, если у вас кровотечение во время беременности)
- спазмы, немного напоминающие менструальные боли
- потемнение кожи лица или коричневые пятна — это называется хлоазмой или «маской беременности».
- более густые и блестящие волосы
- вздутие живота и ощущение вздутия живота
И еще кое-что! У благотворительной организации Tommy’s есть список из 10 распространенных жалоб на беременность с советами, как с ними справиться.
Не игнорируйте странные симптомы, например, зуд во всем теле. Скорее всего, эти мелочи и боли — просто признаки нормальной беременности, но на всякий случай поговорите со своей акушеркой или врачом. Вам не нужно сражаться в одиночку!
Почему шейка матки так важна во время беременности
На шейке матки: эта часть тела играет ключевую роль во время беременности и родов.
Фото: @partyforthree через Instagram
«Это может быть глупый вопрос, но что такое шейка матки?» — спрашивает будущий папа в пренатальном классе .
Если вы впервые изучаете механику деторождения в деталях, эта часть женской анатомии очень важна. Шейка матки — это узкая шейка матки (представьте отверстие в нижней части баллона), которая удерживает матку закрытой до тех пор, пока не закончится время.
«Во время беременности на ранних сроках шейка матки действительно плотная и закрытая, указывающая на заднюю часть влагалища», — объясняет Никола Стридом, зарегистрированная акушерка из Калгари. «Внутри шейки матки образуется слизистая пробка, которая защищает ребенка от бактерий ». Для шейки матки не является ненормальным то, что немного кровоточит во время беременности , особенно после секса, из-за всех крошечных кровеносных сосудов.
Между 37 и 42 неделями беременности шейка матки имеет тенденцию смещаться вперед, указывая на переднюю часть влагалища.Он становится мягче и начинает расширяться и открываться (также называемое расширением) и истончаться (или стираться). Если этот — не ваш первый ребенок , шейка матки уже более мягкая и немного более открытая, чем у первой мамы.
Около одного процента беременных женщин имеют проблемы с шейкой матки, известные как несостоятельность шейки матки или цервикальная недостаточность. (Ага — это технические медицинские термины.) Это означает, что шейка матки слаба и начинает открываться, укорачиваться или образовывать воронкообразную форму на полпути во время беременности, что может способствовать увеличению риска преждевременных родов .Проблема может заключаться только в том, как устроено ваше тело, но, по данным Общества акушеров и гинекологов Канады (SOGC), вы подвергаетесь более высокому риску, если у вас была предыдущая беременность, при которой уровень воды разошелся на раньше, чем 32 года. недель, или если у вас была какая-либо травма шейки матки, например, разрыв шейки матки, рак шейки матки или повторные D&C.
Между 14 и 20 неделями у женщины с цервикальной недостаточностью могут быть неопределенные симптомы, такие как боли в спине, давление в области таза, легкие спазмы в животе, легкое вагинальное кровотечение или изменение выделений из влагалища, но у некоторых женщин симптомы не проявляются.
«Это довольно тихая проблема», — говорит Мари-Франс Делиль, специалист по медицине плода и матери из Ванкувера и соавтор клинических рекомендаций SOGC по цервикальной недостаточности. Во время внутреннего осмотра ваш врач может обнаружить, что шейка матки слегка приоткрыта, а амниотические оболочки и выпирают. Короткая шейка матки может быть обнаружена во время обычного УЗИ брюшной полости на сроке от 18 до 20 недель, что требует последующего наблюдения с помощью трансвагинального УЗИ. Лечение варьируется, говорит Делисл, от перехода на модифицированный постельный режим (вы можете вставать только во время еды или перерывов в туалет) до ежедневного вагинального суппозитория с прогестероном, чтобы шейка матки не укорочилась.Некоторые врачи могут прописать во влагалище устройство, называемое пессарием, для поддержки шейки матки.
Другой вариант — серкляж, дневная хирургия, в которой один непрерывный шов используется для закрытия шейки матки. Профилактический серкляж может быть проведен на сроке от 12 до 14 недель (если у вас в анамнезе цервикальная недостаточность) или до 24 недель (если это будет обнаружено позже). Шов снимают примерно на 37 неделе.
Дженнифер Грей из Гранд-Прери, Альта, мама 3-летнего Паркера и годовалых близнецов Натана и Гарретта занималась цервикальными осложнениями во время обеих беременностей.Ни в том, ни в другом случае она не могла получить серкляж. Врачи прописали постельный режим, а близнецам — пессарий. Хотя эти меры работают для многих женщин, они не работают для Грея: Паркер родилась на 29 неделе, а близнецы — на 25 неделе. У Паркер все в порядке, но близнецы сталкиваются с проблемами со здоровьем, связанными с недоношенностью и . «Мое тело подводило меня, и я ничего не мог сделать, чтобы это остановить», — говорит Грей. «Это было ужасно».
Однако для большинства женщин шейка матки работает нормально.Во время родов — или даже за несколько недель до даты родов — шейка матки начинает медленно расширяться. Когда проем достигает 10 сантиметров, пора толкать, , и вы, наконец, встречаетесь со своим малышом.
Что такое шейка матки?
Между 39 и 41 неделей беременности ваш врач или акушерка могут предложить провести очистку мембраны — вставить палец в перчатке в отверстие шейки матки, чтобы отделить амниотическую оболочку от ткани шейки матки. (Не буду лгать: скорее всего, будет больно, хотя насколько сильно зависит от женщины.Промывка считается безопасным и безмедикаментозным способом помочь стимулировать роды , потому что она стимулирует матку вырабатывать простагландины, которые могут смягчить шейку матки.
Версия этой статьи появилась в нашем выпуске за январь 2017 г., озаглавленном «У шейки матки», стр. 51.
Подробнее:
Беременности из ада: некомпетентная шейка матки
Постельный режим — чушь?
Укороченная шейка матки: проблемы во втором триместре
