причины появления, симптомы заболевания, диагностика и способы лечения
Грибок
Рак шейки матки
Рак матки
Сахарный диабет
ВИЧ
Молочница
Пиелонефрит
52863 19 Ноября
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Определение
Кольпит, или вагинит – это воспаление слизистой оболочки влагалища, вызванное различными инфекционными агентами.
Причины появления кольпита
В норме влагалище женщины нестерильно, на его слизистой присутствует микрофлора. Основа нормальной микрофлоры влагалища здоровой женщины — лактобактерии. Они выполняют защитную функцию — обеспечивают кислую реакцию влагалищного секрета (она оптимальна для лактобактерий) и конкурируют с патогенными микроорганизмами за место и питательные вещества. В меньшем количестве во влагалище содержатся бифидобактерии, стафилококки, стрептококки, энтеробактерии, бактероиды, кандида и др.
Уровень женских половых гормонов эстрогенов влияет, в том числе, на свойства слизистой влагалища. Соответственно, при снижении их уровня (в первую очередь при климаксе) развивается атрофия слизистой, количество лактобактерий во влагалище уменьшается, что приводит к риску развития кольпита.
Возбудителями кольпита могут стать различные бактерии, а также грибы рода Candida. Сахарный диабет, онкологические заболевания, иммунодефицитные состояния, бесконтрольный прием антибиотиков, использование гормональных и противоопухолевых препаратов способствуют нарушению нормальной микрофлоры влагалища.
Риск развития кольпита повышается при несоблюдении личной гигиены и частой смене половых партнеров.
Классификация заболевания
По характеру течения выделяют острый и хронический кольпит.
В зависимости от возбудителя различают специфический и неспецифический кольпит.
Специфический кольпит возникает при заражении от полового партнера. Его вызывают патогенные микроорганизмы (гонококки, микоплазмы, хламидии и др.), которые в норме в организме отсутствуют.
Развитие неспецифического вагинита провоцируют так называемые условно-патогенные микроорганизмы. Они могут находиться во влагалище здоровой женщины, но в значительно меньшем количестве по отношению к лактобактериям. Под влиянием различных неблагоприятных факторов (при сниженном иммунитете, стрессовых ситуациях, переохлаждении) условно-патогенные бактерии становятся болезнетворными, их количество растет, и они провоцируют воспаление стенок влагалища. Чаще всего возбудителями неспецифического вагинита являются стафилококки, стрептококки, кишечная палочка и грибы рода Candida. Иногда грибковый вагинит (синонимы: вагинальный кандидоз, молочница) выделяют в отдельную группу.
Под влиянием различных неблагоприятных факторов (при сниженном иммунитете, стрессовых ситуациях, переохлаждении) условно-патогенные бактерии становятся болезнетворными, их количество растет, и они провоцируют воспаление стенок влагалища. Чаще всего возбудителями неспецифического вагинита являются стафилококки, стрептококки, кишечная палочка и грибы рода Candida. Иногда грибковый вагинит (синонимы: вагинальный кандидоз, молочница) выделяют в отдельную группу.
В постменопаузе у женщин может развиться так называемый атрофический вагинит.
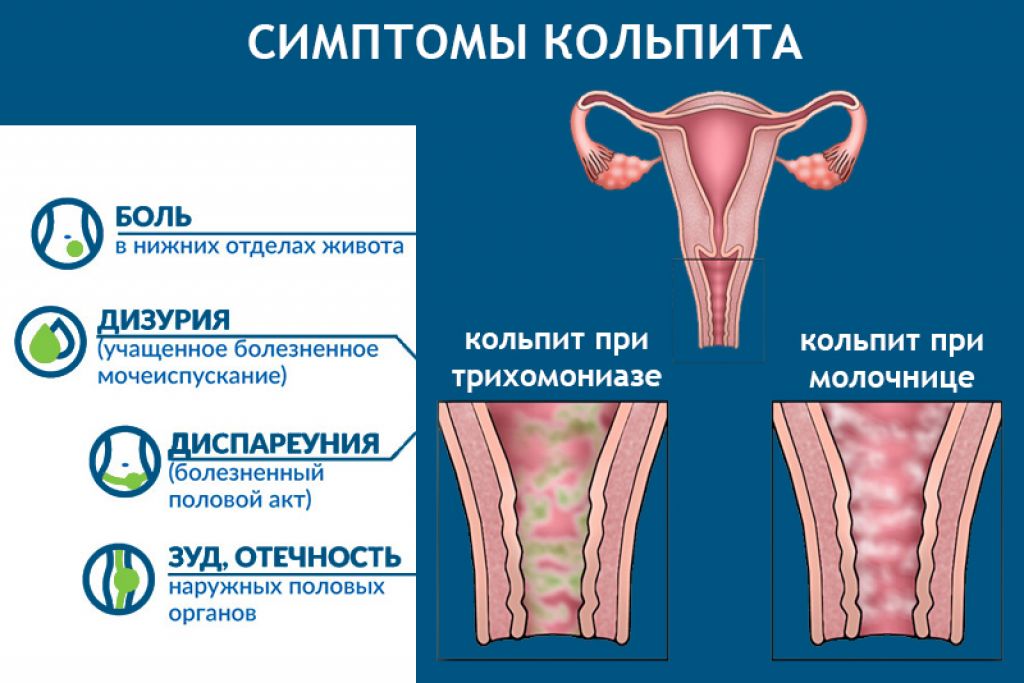
Симптомы кольпита
Выраженность проявлений кольпита может быть различной – от минимального дискомфорта до значимых болевых ощущений и обильного отделяемого.
При возникновении кольпита женщина может испытывать жжение, зуд в области влагалища, которые сопровождаются гнойными или слизисто-гнойными выделениями (светлыми или желтовато-зеленоватыми с неприятным запахом) из половых путей. Возможна болезненность влагалища при половом акте.
Возможна болезненность влагалища при половом акте.
При молочнице обычно преобладают жалобы на зуд и сухость влагалища, выделения обильные белые, крупицеподобные (так называемые творожистые).
При атрофическом вагините женщину беспокоит выраженный зуд и сухость влагалища; выделения при этом скудные, без запаха.
Диагностика кольпита
Диагноз «кольпит» устанавливает гинеколог по результатам осмотра и лабораторных исследований.
Врач обращает внимание на покраснение, отечность слизистой оболочки влагалища и шейки матки, патологическое отделяемое. Слизистая склонна к кровоточивости при прикосновении, возможны точечные кровоизлияния на ее поверхности, образование дефектов слизистой — эрозий и язв.
Дополнительный метод диагностики вагинита – кольпоскопия – прицельный, детальный осмотр шейки матки при помощи микроскопа. Этот метод позволяет выявить даже слабо выраженные признаки воспалительного процесса.
При подозрении на вагинит важна лабораторная диагностика. Для выявления возбудителя болезни проводится исследование на биоценоз (микробный состав) влагалища и определение чувствительности к антимикробным и антигрибковым препаратам (с микроскопией нативного препарата, окрашенного по Граму). При наличии кольпита в вагинальном мазке под микроскопом определяется повышенное количество лейкоцитов, а также патогенные бактерии.
Для выявления возбудителя болезни проводится исследование на биоценоз (микробный состав) влагалища и определение чувствительности к антимикробным и антигрибковым препаратам (с микроскопией нативного препарата, окрашенного по Граму). При наличии кольпита в вагинальном мазке под микроскопом определяется повышенное количество лейкоцитов, а также патогенные бактерии.
Исследование на биоценоз влагалища и определение чувствительности к антимикробным и антигрибковым препаратам (с микроскопией нативного препарата, окрашенного по Граму) (Vaginal Culture, Routine, quantitative)
В норме влагалище у новорождённых девочек в первые часы жизни стерильно. К концу первых суток после рождения оно заселяется аэробными и факультативно-анаэробными …
До 5 рабочих дней
Доступно с выездом на дом
2 185 руб
В корзину
Гинеколог может назначить посев отделяемого половых органов на микрофлору для определения чувствительности к антимикробным препаратам.
Посев отделяемого половых органов на микрофлору, определение чувствительности к антимикробным препаратам
Бактериологическое исследование биоматериала с целью выделения и идентификации условно-патогенных микроорганизмов – возбудителей неспецифических инфекцион…
До 6 рабочих дней
Доступно с выездом на дом
1 375 руб
В корзину
Для расширенной оценки микрофлоры влагалища показано проведение скрининга микрофлоры урогенитального тракта Фемофлор Скрин, исследование биоценоза урогенитального тракта Фемофлор 8, исследование биоценоза урогенитального тракта Фемофлор 16.
Скрининг микрофлоры урогенитального тракта.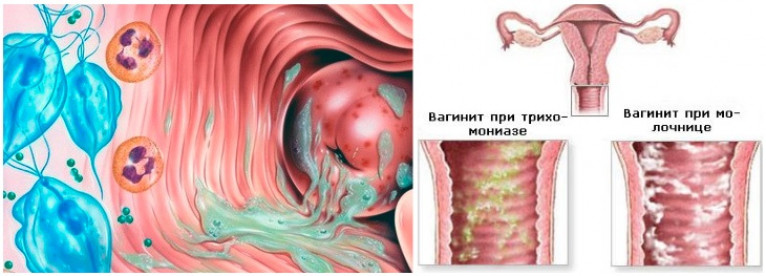 Фемофлор Скрин.
Фемофлор Скрин.
Синонимы: Микробиоценоз, вагинальный дисбиоз. DNA, Real-time PCR, RT-PCR, Femoflor-Screen, bacteriological markers of vaginal dysbiosis, vaginal microflora of women. Краткое описание исследования «Скринин…
До 4 рабочих дней
Доступно с выездом на дом
3 065 руб
В корзину
Исследование биоценоза урогенитального тракта. Фемофлор 8.
Внимание! Стоимость исследования указана для одной локализации Комплексная количественная оценка микробиоценоза урогенитального тракта путём сравнения соде…
До 4 рабочих дней
Доступно с выездом на дом
2 450 руб
В корзину
Исследование биоценоза урогенитального тракта. Фемофлор 16.
Фемофлор 16.
Синонимы: Микробиоценоз; Вагинальный биоценоз; Биоценоз урогенитального тракта женщины. RT-PCR, Bacteriological markers of vaginal microbiota; Vaginal microflora of women. Краткое описание анализ…
До 4 рабочих дней
Доступно с выездом на дом
3 580 руб
В корзину
Эти исследования выполняют как в профилактических целях, так и при наличии жалоб; они используются перед планированием беременности или операцией на органах малого таза, а также для оценки эффективности проведенного лечения. Исследование заключается в обнаружении генетического материала микроорганизмов методом ПЦР в соскобах клеток мочеполового тракта. Проводится комплексная количественная оценка нормальной, условно-патогенной и патогенной флоры. Для обследования требуется определенная подготовка, о которой гинеколог рассказывает женщине на приеме.
Для обследования требуется определенная подготовка, о которой гинеколог рассказывает женщине на приеме.
К каким врачам обращаться
Женщин с подозрением на заболевание или подтвержденным диагнозом «кольпит» наблюдает и лечит гинеколог. Для эффективного лечения специфического кольпита терапию должны проходить оба половых партнера. Уролог назначает лечение мужчине.
Лечение кольпита
Лечение направлено на уничтожение возбудителя, устранение сопутствующих заболеваний и повышение защитных сил организма. Основа терапии – антибактериальные препараты в основном местного действия: вагинальные (влагалищные) таблетки, свечи, мази или гели. Нередко помимо антибактериальных используют и противогрибковые средства.
При лечении беременной женщины акушер-гинеколог подбирает терапию, безопасную для будущего ребенка.
Выбор препарата и продолжительность его приема определяет врач. После проведения антибактериальной терапии обычно назначают средства, восстанавливающие естественную микрофлору влагалища.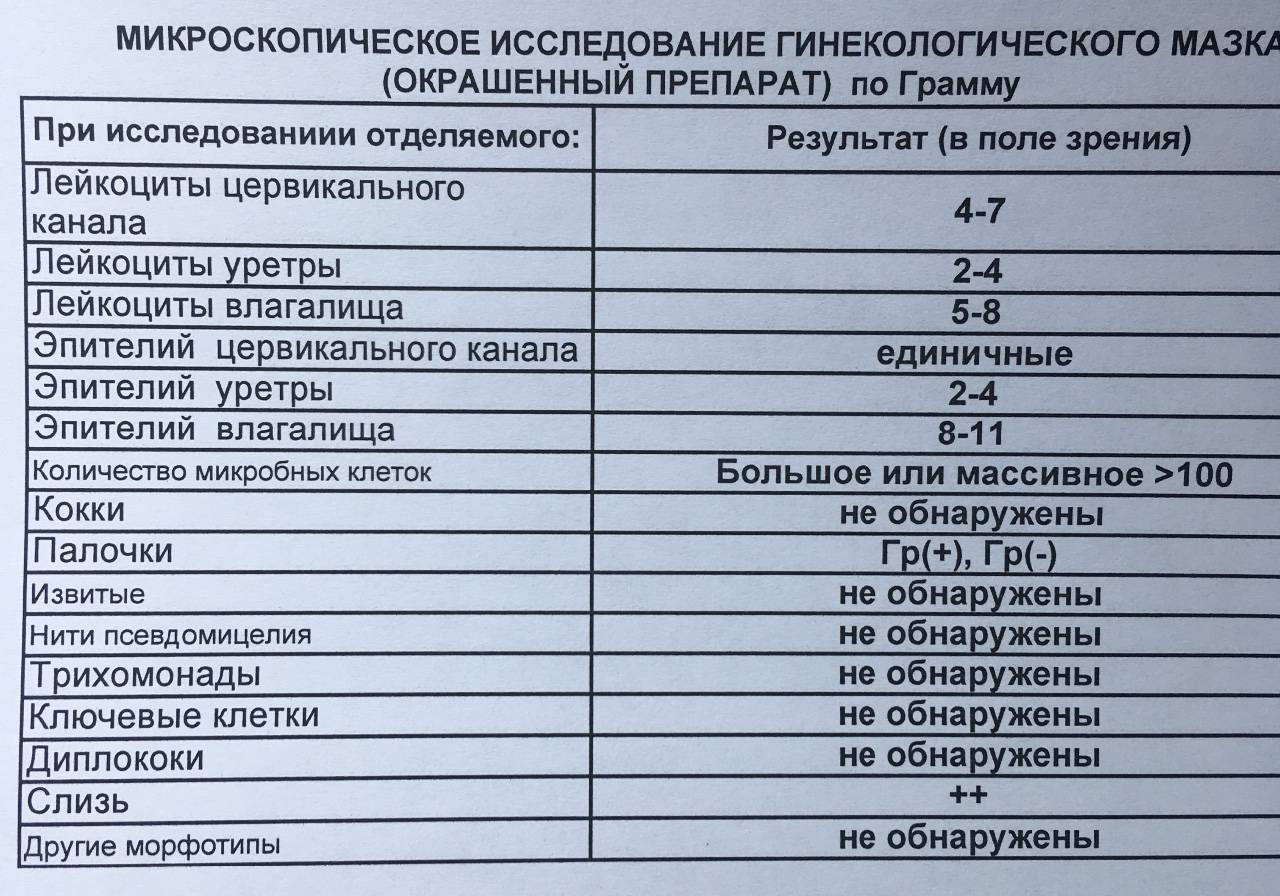 В период климакса женщине нередко рекомендуют длительное применение местных препаратов, содержащих лактобактерии.
В период климакса женщине нередко рекомендуют длительное применение местных препаратов, содержащих лактобактерии.
Осложнения
При наличии ряда неблагоприятных факторов инфекция из влагалища может распространиться выше – на матку, маточные трубы, яичники, вызывая их воспаление (эндометрит, сальпингит, аднексит). Длительно существующее воспаление этих органов может привести к бесплодию.
Из-за анатомической близости половых и мочевыводящих путей вагинит может стать причиной уретрита – воспаления мочеиспускательного канала, цистита – воспаления мочевого пузыря и пиелонефрита – воспаления почек.
Кольпит во время беременности может привести к распространению инфекции на плод и стать причиной прерывания беременности или преждевременных родов.
Профилактика кольпита
Как и при других инфекциях, передающихся половым путем, профилактика специфического кольпита заключается в использовании барьерных методов контрацепции (презерватив), особенно при случайных половых контактах.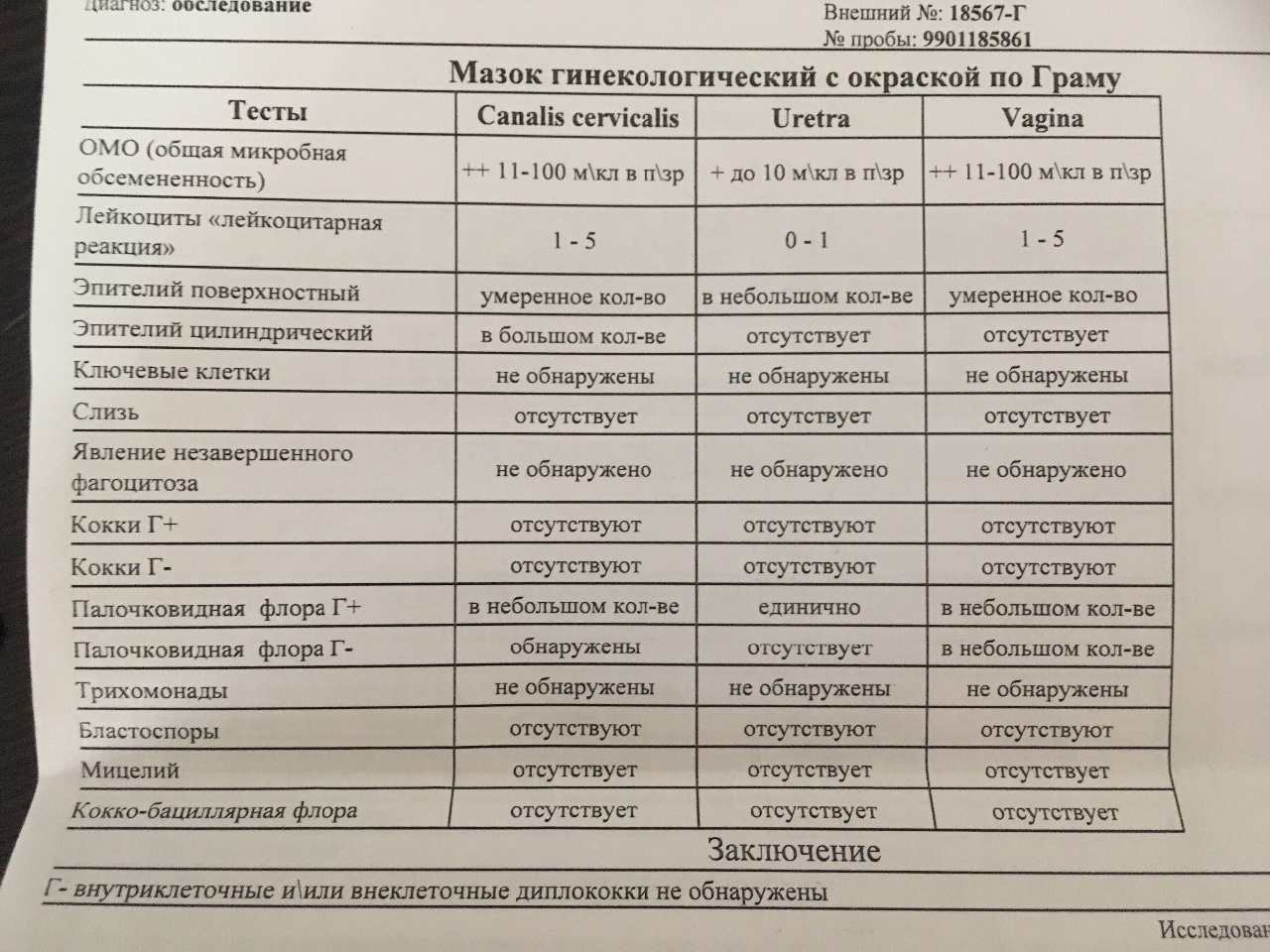 Для своевременной постановки диагноза необходимы ежегодные профилактические визиты к гинекологу.
Для своевременной постановки диагноза необходимы ежегодные профилактические визиты к гинекологу.
Поскольку неспецифический вагинит нередко развивается у пациенток с сахарным диабетом, онкологическими заболеваниями и иммунодефицитными состояниями, важным является адекватное лечение этих заболеваний.
Рекомендуется избегать бесконтрольного использования антибактериальных препаратов, оказывающих негативное влияние на собственную микрофлору организма и способствующих развитию антибиотикорезистентности (устойчивости бактерий к антибиотикам).
Источники:
- Глава 12. Воспалительные заболевания женских половых органов. Гинекология: учебник/ Б.И. Баисова и соавт.; под ред. Г.М. Савельевой, В.Г. Бреусенко. 4-е изд., перераб.и доп. — 2011. 432 с.
- Цыденова Ц.Б. Диагностика и лечение бактериальных вагинозов (обзор литературы). Бюллетень ВСНЦ СО РАМН. № 2(72), 2010. С. 248-255.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
-
Заворот века, или энтропион
5942 06 Мая
-
Паракоклюш
5938 05 Мая
-
Дерматофития
2970 02 Мая
Показать еще
Кольпит у женщин — симптомы и лечение в ОН КЛИНИК Рязань, цена
Одно из распространенных «женских» заболеваний, с симптомами которого представительницы прекрасного пола часто обращаются к врачу-гинекологу – это кольпит. Он представляет собой поражающий слизистую шейки матки и влагалища воспалительный процесс, который сопровождается появлением неприятных выделений из половых путей пациентки. К прочим симптомам кольпита у женщин относится неприятный запах отделяемого из влагалища, а также выраженный отек выстилающей его изнутри слизистой.
Он представляет собой поражающий слизистую шейки матки и влагалища воспалительный процесс, который сопровождается появлением неприятных выделений из половых путей пациентки. К прочим симптомам кольпита у женщин относится неприятный запах отделяемого из влагалища, а также выраженный отек выстилающей его изнутри слизистой.
В отсутствие своевременного лечения кольпит у женщин может привести к развитию еще более серьезных патологий, таких, например, как эрозия шейки матки и даже неспособность стать матерью.
Факторы, провоцирующие развитие кольпита у женщин
К причинам появления неприятной симптоматики, сопровождающей воспаление слизистой, выстилающей женские половые пути изнутри, относятся:
- всевозможные болезнетворные микроорганизмы, такие, как трихомонады и гонококки, хламидии и вирус герпеса, а также многие другие;
- травмы стенок влагалища;
- воспаление яичников и/или матки;
- бесконтрольный прием некоторых лекарственных средств – в частности, антибиотиков, а также некоторых средств предохранения от нежелательной беременности;
- недостаточно тщательная гигиена половых органов;
- применение внутриматочной контрацепции;
- частая смена партнеров;
- гормональные сбои – например, изменение гормонального фона при беременности, а также в период наступления климакса и т.
 д.;
д.; - наличие у пациентки некоторых эндокринных заболеваний – например, сахарного диабета – также может спровоцировать развитие у нее кольпита.
Разновидности этого заболевания
По причине его происхождения различают несколько видов этого воспалительного заболевания. К наиболее распространенным из них относятся:
- атрофический кольпит, который встречается у пациенток старше 55-60 лет – тех, в организме которых концентрация половых гормонов минимальна. Использование заместительной гормонотерапии – это могут быть инъекции, таблетки или средства, которые применяются местно – основная методика лечения кольпита атрофической разновидности;
- кольпит при беременности, который возникает у вынашивающих плод женщин достаточно часто и неприятен сам по себе, но еще и опасен своими последствиями. Инфекция может негативно сказаться на внутриутробном развитии ребенка. Даже если он не распространится за пределы влагалища и шейки матки при беременности, кольпит, а точнее – инфекция, которая спровоцировала его развитие – может попасть в организм ребенка во время его появления на свет;
- неспецифический кольпит, который спровоцирован нарушением работы той или иной системы организма – например, часто развивается у пациенток с всевозможными эндокринными нарушениями;
- трихомонадный кольпит, как несложно догадаться из его названия, развивается у пациенток после полового контакта с зараженным трихомониазом партнером.

Симптомы кольпита
Это не одно из тех заболеваний, симптомы которого могут остаться незамеченными. Оно сопровождается дурно пахнущими обильными гнойными или имеющими белый цвет выделениями из влагалища. В случае с трихомонадным кольпитом они могут иметь пенистую консистенцию и запах тухлой рыбы.
В отсутствие своевременного лечения кольпит у женщин может перейти в хроническую стадию. Она характеризуется дискомфортом в области гениталий – они могут стать отечными и причинять боль при проведении полового акта. Часто хронический кольпит проявляется через покраснение половых органов и зуд в области них.
Лечение кольпита в «ОН КЛИНИК в Рязани»
Постановка диагноза производится на основании сбора анамнеза в процессе очного приема пациентки, ее гинекологического осмотра и результатов лабораторных исследований. Что касается лечения кольпита, то его назначает врач-гинеколог в зависимости от причин, которыми было спровоцировано развитие болезни. Это может быть заместительная гормональная терапия, спринцевания, прием антибиотиков, противовирусных или противогрибковых средств и т.д. Оень важно на весь период лечения отказаться от ведения половой жизни!
Это может быть заместительная гормональная терапия, спринцевания, прием антибиотиков, противовирусных или противогрибковых средств и т.д. Оень важно на весь период лечения отказаться от ведения половой жизни!
Вас интересует цена лечения кольпита в Рязани в нашей частной клинике? Позвоните нам и запишитесь на прием!
Инфекции во время беременности: бактериальный вагиноз
Что такое бактериальный вагиноз?
Бактериальный вагиноз (БВ) представляет собой инфекцию влагалища, вызываемую бактериями. Во влагалище, естественно, есть «хорошие» бактерии, называемые лактобациллами, и несколько «плохих» бактерий, называемых анаэробами. Обычно существует тщательный баланс между лактобациллами и анаэробами. Однако, когда этот баланс нарушается, количество анаэробов может увеличиваться и вызывать БВ.
БВ является наиболее распространенной вагинальной инфекцией у женщин в возрасте от 15 до 44 лет. Это также одна из наиболее распространенных инфекций у беременных женщин, ежегодно поражающая около 1 миллиона беременных женщин. БВ обычно представляет собой легкую инфекцию и легко поддается медикаментозному лечению. Однако, если ее не лечить, инфекция может увеличить риск инфекций, передающихся половым путем, и осложнений во время беременности.
БВ обычно представляет собой легкую инфекцию и легко поддается медикаментозному лечению. Однако, если ее не лечить, инфекция может увеличить риск инфекций, передающихся половым путем, и осложнений во время беременности.
Каковы симптомы бактериального вагиноза?
Приблизительно от 50 до 75 процентов женщин с БВ не испытывают никаких симптомов. Когда симптомы действительно возникают, у вас могут быть аномальные выделения из влагалища с неприятным запахом. Выделения обычно тонкие и тускло-серые или белые. В некоторых случаях он также может быть пенистым. Рыбный запах, который часто ассоциируется с выделениями, является результатом химических веществ, вырабатываемых бактериями, вызывающими БВ. Менструация и половой акт обычно усиливают запах, так как кровь и сперма вступают в реакцию с бактериями, выделяя пахучие химические вещества. Зуд или раздражение снаружи влагалища также могут возникать у женщин с БВ.
Что вызывает бактериальный вагиноз?
БВ является результатом чрезмерного роста определенных бактерий во влагалище.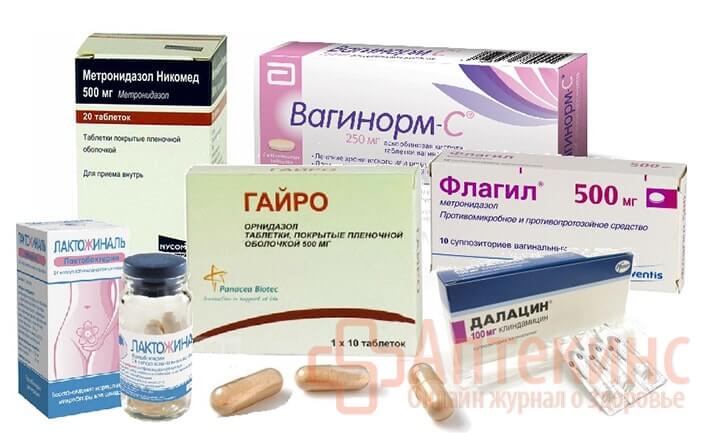 Как и в других частях тела, включая рот и кишечник, во влагалище живут различные бактерии. Многие из этих бактерий на самом деле защищают организм от других бактерий, которые могут вызывать заболевания. Во влагалище лактобациллы — это естественные бактерии, которые борются с инфекционными бактериями. Инфекционные бактерии известны как анаэробы.
Как и в других частях тела, включая рот и кишечник, во влагалище живут различные бактерии. Многие из этих бактерий на самом деле защищают организм от других бактерий, которые могут вызывать заболевания. Во влагалище лактобациллы — это естественные бактерии, которые борются с инфекционными бактериями. Инфекционные бактерии известны как анаэробы.
Обычно существует естественный баланс между лактобациллами и анаэробами. Лактобациллы обычно составляют большинство бактерий во влагалище и контролируют рост анаэробов. Однако, если количество лактобацилл уменьшается, анаэробы имеют возможность расти. При избыточном росте анаэробов во влагалище может возникнуть БВ.
Врачи не знают точную причину бактериального дисбаланса, вызывающего БВ. Однако некоторые факторы могут увеличить риск развития инфекции. К ним относятся:
- спринцевание
- незащищенный половой акт
- наличие нескольких половых партнеров
- использование антибиотиков
- использование вагинальных препаратов
Как проходит диагностика бактериального вагиноза ред?
Чтобы диагностировать БВ, врач спросит вас об истории болезни и проведет гинекологический осмотр. Во время осмотра врач осмотрит ваше влагалище и проверит наличие признаков инфекции. Ваш врач также возьмет образец ваших выделений из влагалища, чтобы их можно было проанализировать под микроскопом.
Во время осмотра врач осмотрит ваше влагалище и проверит наличие признаков инфекции. Ваш врач также возьмет образец ваших выделений из влагалища, чтобы их можно было проанализировать под микроскопом.
Как лечится бактериальный вагиноз?
БВ часто лечат антибиотиками. Это могут быть таблетки, которые вы глотаете, или крем, который вы вводите во влагалище. Независимо от типа используемого лечения важно следовать указаниям врача и пройти полный курс лечения.
Ваш врач может прописать следующие антибиотики:
- метронидазол, например, флагил и метрогель-вагинал, которые можно принимать перорально
- тинидазол, такой как Tindamax, который является другим типом перорального препарата
- клиндамицин, такой как Cleocin и Clindesse, который является местным препаратом, который можно вводить во влагалище
Эти препараты обычно эффективны при лечении БВ. Все они имеют схожие побочные эффекты, за исключением метронидазола. Это конкретное лекарство может вызвать сильную тошноту, рвоту и головные боли при приеме с алкоголем. Обязательно поговорите со своим врачом, если у вас есть опасения по поводу каких-либо возможных побочных эффектов.
Обязательно поговорите со своим врачом, если у вас есть опасения по поводу каких-либо возможных побочных эффектов.
После лечения БВ обычно проходит в течение двух-трех дней. Однако лечение обычно продолжается не менее одной недели. Не прекращайте прием лекарств, пока ваш врач не скажет вам об этом. Важно пройти полный курс антибиотиков, чтобы инфекция не вернулась. Вам может потребоваться длительное лечение, если ваши симптомы сохраняются или продолжают возвращаться.
Каковы возможные осложнения бактериального вагиноза?
При отсутствии лечения БВ может вызвать серьезные осложнения и риск для здоровья. К ним относятся:
- Осложнения беременности: У беременных женщин с БВ чаще рождаются ранние роды или ребенок с низкой массой тела при рождении. У них также выше вероятность развития другого типа инфекции после родов.
- Инфекции, передающиеся половым путем: БВ повышает риск заражения инфекциями, передающимися половым путем, включая вирус простого герпеса, хламидиоз и ВИЧ.

- Воспалительные заболевания органов малого таза: В некоторых случаях БВ может привести к воспалительным заболеваниям органов малого таза, инфекции репродуктивных органов у женщин. Это состояние может увеличить риск бесплодия.
- Инфекции после операций: БВ повышает риск инфекций после операций на репродуктивной системе. К ним относятся гистерэктомия, аборты и кесарево сечение.
Как можно предотвратить бактериальный вагиноз?
Вы можете предпринять следующие шаги, чтобы снизить риск развития БВ:
- Минимизировать раздражение. Вы можете свести к минимуму раздражение влагалища, не используя мыло для мытья влагалища снаружи. Даже мягкое и неароматизированное мыло может вызвать раздражение влагалища. Также полезно держаться подальше от джакузи и джакузи. Ношение хлопчатобумажных трусов поможет сохранить прохладу в этой области и предотвратить раздражение.
- Не спринцеваться. Спринцевание удаляет некоторые бактерии, которые защищают влагалище от инфекции, что увеличивает риск заражения БВ.

- Используйте защиту. Всегда практикуйте безопасный секс, используя презерватив со всеми своими половыми партнерами. Это лучший способ предотвратить распространение БВ. Также важно ограничить количество половых партнеров и каждые полгода проходить обследование на инфекции, передающиеся половым путем.
BV — распространенная инфекция, но принятие этих профилактических мер может снизить риск заражения. Крайне важно немедленно позвонить своему врачу, если вы считаете, что у вас БВ, особенно если вы беременны. Своевременное лечение поможет предотвратить возникновение осложнений.
Инфекции во время беременности: бактериальный вагиноз
Что такое бактериальный вагиноз?
Бактериальный вагиноз (БВ) представляет собой инфекцию влагалища, вызываемую бактериями. Во влагалище, естественно, есть «хорошие» бактерии, называемые лактобациллами, и несколько «плохих» бактерий, называемых анаэробами. Обычно существует тщательный баланс между лактобациллами и анаэробами. Однако, когда этот баланс нарушается, количество анаэробов может увеличиваться и вызывать БВ.
Однако, когда этот баланс нарушается, количество анаэробов может увеличиваться и вызывать БВ.
БВ является наиболее распространенной вагинальной инфекцией у женщин в возрасте от 15 до 44 лет. Это также одна из наиболее распространенных инфекций у беременных женщин, ежегодно поражающая около 1 миллиона беременных женщин. БВ обычно представляет собой легкую инфекцию и легко поддается медикаментозному лечению. Однако, если ее не лечить, инфекция может увеличить риск инфекций, передающихся половым путем, и осложнений во время беременности.
Каковы симптомы бактериального вагиноза?
Приблизительно от 50 до 75 процентов женщин с БВ не испытывают никаких симптомов. Когда симптомы действительно возникают, у вас могут быть аномальные выделения из влагалища с неприятным запахом. Выделения обычно тонкие и тускло-серые или белые. В некоторых случаях он также может быть пенистым. Рыбный запах, который часто ассоциируется с выделениями, является результатом химических веществ, вырабатываемых бактериями, вызывающими БВ. Менструация и половой акт обычно усиливают запах, так как кровь и сперма вступают в реакцию с бактериями, выделяя пахучие химические вещества. Зуд или раздражение снаружи влагалища также могут возникать у женщин с БВ.
Менструация и половой акт обычно усиливают запах, так как кровь и сперма вступают в реакцию с бактериями, выделяя пахучие химические вещества. Зуд или раздражение снаружи влагалища также могут возникать у женщин с БВ.
Что вызывает бактериальный вагиноз?
БВ является результатом чрезмерного роста определенных бактерий во влагалище. Как и в других частях тела, включая рот и кишечник, во влагалище живут различные бактерии. Многие из этих бактерий на самом деле защищают организм от других бактерий, которые могут вызывать заболевания. Во влагалище лактобациллы — это естественные бактерии, которые борются с инфекционными бактериями. Инфекционные бактерии известны как анаэробы.
Обычно существует естественный баланс между лактобациллами и анаэробами. Лактобациллы обычно составляют большинство бактерий во влагалище и контролируют рост анаэробов. Однако, если количество лактобацилл уменьшается, анаэробы имеют возможность расти. При избыточном росте анаэробов во влагалище может возникнуть БВ.
Врачи не знают точную причину бактериального дисбаланса, вызывающего БВ. Однако некоторые факторы могут увеличить риск развития инфекции. К ним относятся:
- спринцевание
- незащищенный половой акт
- наличие нескольких половых партнеров
- использование антибиотиков
- использование вагинальных препаратов
Как проходит диагностика бактериального вагиноза ред?
Чтобы диагностировать БВ, врач спросит вас об истории болезни и проведет гинекологический осмотр. Во время осмотра врач осмотрит ваше влагалище и проверит наличие признаков инфекции. Ваш врач также возьмет образец ваших выделений из влагалища, чтобы их можно было проанализировать под микроскопом.
Как лечится бактериальный вагиноз?
БВ часто лечат антибиотиками. Это могут быть таблетки, которые вы глотаете, или крем, который вы вводите во влагалище. Независимо от типа используемого лечения важно следовать указаниям врача и пройти полный курс лечения.
Ваш врач может прописать следующие антибиотики:
- метронидазол, например, флагил и метрогель-вагинал, которые можно принимать перорально
- тинидазол, такой как Tindamax, который является другим типом перорального препарата
- клиндамицин, такой как Cleocin и Clindesse, который является местным препаратом, который можно вводить во влагалище
Эти препараты обычно эффективны при лечении БВ. Все они имеют схожие побочные эффекты, за исключением метронидазола. Это конкретное лекарство может вызвать сильную тошноту, рвоту и головные боли при приеме с алкоголем. Обязательно поговорите со своим врачом, если у вас есть опасения по поводу каких-либо возможных побочных эффектов.
После лечения БВ обычно проходит в течение двух-трех дней. Однако лечение обычно продолжается не менее одной недели. Не прекращайте прием лекарств, пока ваш врач не скажет вам об этом. Важно пройти полный курс антибиотиков, чтобы инфекция не вернулась. Вам может потребоваться длительное лечение, если ваши симптомы сохраняются или продолжают возвращаться.
Каковы возможные осложнения бактериального вагиноза?
При отсутствии лечения БВ может вызвать серьезные осложнения и риск для здоровья. К ним относятся:
- Осложнения беременности: У беременных женщин с БВ чаще рождаются ранние роды или ребенок с низкой массой тела при рождении. У них также выше вероятность развития другого типа инфекции после родов.
- Инфекции, передающиеся половым путем: БВ повышает риск заражения инфекциями, передающимися половым путем, включая вирус простого герпеса, хламидиоз и ВИЧ.
- Воспалительные заболевания органов малого таза: В некоторых случаях БВ может привести к воспалительным заболеваниям органов малого таза, инфекции репродуктивных органов у женщин. Это состояние может увеличить риск бесплодия.
- Инфекции после операций: БВ повышает риск инфекций после операций на репродуктивной системе. К ним относятся гистерэктомия, аборты и кесарево сечение.
Как можно предотвратить бактериальный вагиноз?
Вы можете предпринять следующие шаги, чтобы снизить риск развития БВ:
- Минимизировать раздражение.
 Вы можете свести к минимуму раздражение влагалища, не используя мыло для мытья влагалища снаружи. Даже мягкое и неароматизированное мыло может вызвать раздражение влагалища. Также полезно держаться подальше от джакузи и джакузи. Ношение хлопчатобумажных трусов поможет сохранить прохладу в этой области и предотвратить раздражение.
Вы можете свести к минимуму раздражение влагалища, не используя мыло для мытья влагалища снаружи. Даже мягкое и неароматизированное мыло может вызвать раздражение влагалища. Также полезно держаться подальше от джакузи и джакузи. Ношение хлопчатобумажных трусов поможет сохранить прохладу в этой области и предотвратить раздражение. - Не спринцеваться. Спринцевание удаляет некоторые бактерии, которые защищают влагалище от инфекции, что увеличивает риск заражения БВ.
- Используйте защиту. Всегда практикуйте безопасный секс, используя презерватив со всеми своими половыми партнерами. Это лучший способ предотвратить распространение БВ. Также важно ограничить количество половых партнеров и каждые полгода проходить обследование на инфекции, передающиеся половым путем.
BV — распространенная инфекция, но принятие этих профилактических мер может снизить риск заражения. Крайне важно немедленно позвонить своему врачу, если вы считаете, что у вас БВ, особенно если вы беременны.
