Все включено В Швейцарии за четыре тысячи евро любого желающего отправляют на тот свет: Общество: Мир: Lenta.ru
В последние несколько лет Швейцария притягивает туристов не только своими живописными пейзажами и горнолыжными курортами. Со всего мира в страну едут те, кто при помощи врачей хочет свести счеты с жизнью. В стране невероятную популярность набирают программы по эвтаназии для иностранцев. Как показывает статистика, за три года в Швейцарии вдвое выросло число туристов-самоубийц. И, хотя сами швейцарцы недовольны как новым имиджем своей страны, так и количеством катафалков на улицах городов, запрещать добровольные самоубийства в стране никто не собирается.
В самую демократичную республику Европы едут туристы из 31 страны мира. В основном это тяжелобольные люди, страдающие серьезными заболеваниями центральной нервной системы, а также онкологические больные.
Встать в очередь на самоубийство может не только неизлечимо больной или очень старый человек, а любой желающий отправиться на тот свет. Правда, сделать это не так легко, как кажется. Пациенту, мечтающему умереть, необходимо пройти множество собеседований и тестов, чтобы доказать врачам и независимым экспертам, что он находится в здравом уме и своего решения не изменит. За несколько минут до принятия смертельного лекарства врачи еще раз напоминают больному, что процедура его убьет.
Правда, сделать это не так легко, как кажется. Пациенту, мечтающему умереть, необходимо пройти множество собеседований и тестов, чтобы доказать врачам и независимым экспертам, что он находится в здравом уме и своего решения не изменит. За несколько минут до принятия смертельного лекарства врачи еще раз напоминают больному, что процедура его убьет.
В стране существует шесть организаций, которые оказывают необходимую юридическую и медицинскую помощь желающим покончить с собой. Только четыре из них занимаются иностранцами, но в последнее время они уже не справляются с потоком желающих. Больше всего самоубийц приезжают из Германии, на втором месте — Великобритания, на третьем — Франция и Италия. Самой популярной организацией для иностранцев считается Dignitas. Компания поставила на широкий поток различные программы для туристов-самоубийц.
Типичный тур начинается с прибытия в Цюрих, далее клиенту, если он еще в состоянии ходить, предлагают посетить некоторые достопримечательности. Затем следует осмотр у врача и подписание документов, в которых пациент официально соглашается уйти из жизни. После этого больному вручают стакан со смертельной дозой снотворного нембутала, который приводит к остановке дыхания во сне. В среднем эвтаназия обходится в четыре тысячи евро. Добавив еще три тысячи евро, турист может рассчитывать на то, что та же фирма организует его похороны. Те, кто не в состоянии оплатить эвтаназию, могут получить специально учрежденные государственные гранты для помощи нуждающимся. Причем речь идет не только о швейцарцах, но и об иностранцах. За год ими успешно пользуются от 150 до 200 туристов.
Затем следует осмотр у врача и подписание документов, в которых пациент официально соглашается уйти из жизни. После этого больному вручают стакан со смертельной дозой снотворного нембутала, который приводит к остановке дыхания во сне. В среднем эвтаназия обходится в четыре тысячи евро. Добавив еще три тысячи евро, турист может рассчитывать на то, что та же фирма организует его похороны. Те, кто не в состоянии оплатить эвтаназию, могут получить специально учрежденные государственные гранты для помощи нуждающимся. Причем речь идет не только о швейцарцах, но и об иностранцах. За год ими успешно пользуются от 150 до 200 туристов.
Цуг, Швейцария
Фото: Michael Buholzer / Reuters
То, что Швейцария превратилась в своего рода Мекку для иностранцев-самоубийц, не нравится самим жителям республики. Многие туристы предпочитают принимать смертельное лекарство не в клиниках, а в специально арендованных для этого квартирах в Цюрихе. Швейцарцы все чаще заявляют, что им «надоело каждый день видеть около своих домов гробы и катафалки, потому что это вызывает сильный эмоциональный стресс». Граждане Цюриха обратились в магистрат с просьбой отвести для добровольных самоубийц специальное место и запретить сводить счеты с жизнью в арендованных квартирах. Пока окончательное решение не принято, однако жителей Швейцарии поддержал бывший министр юстиции Швейцарии Кристоф Блохер, заявив, что туризм самоубийц не только мешает жить швейцарцам, но и может испортить имидж всей страны.
Граждане Цюриха обратились в магистрат с просьбой отвести для добровольных самоубийц специальное место и запретить сводить счеты с жизнью в арендованных квартирах. Пока окончательное решение не принято, однако жителей Швейцарии поддержал бывший министр юстиции Швейцарии Кристоф Блохер, заявив, что туризм самоубийц не только мешает жить швейцарцам, но и может испортить имидж всей страны.
В 2011 году в Цюрихе по инициативе двух консервативных политических партий — Евангелической Народной Партии и Федерального Демократического Союза провели референдум. Предлагалось ввести временной ценз, в соответствии с которым любой иностранец, въезжающий в страну «по понятным причинам», должен прожить в Цюрихе не меньше года. Однако 84,5 процента жителей кантона отвергли это предложение, поддержав эвтаназию для неизлечимо больных швейцарцев и иностранцев.
Одним из главных пропагандистов эвтаназии считается американский врач Джек Кеворкян, больше известный, как «Доктор Смерть». Он помог уйти из жизни более чем 130 пациентам. С помощью оборудования, установленного в его фургоне, он делал инъекции, которые приводили к безболезненной смерти. Видеозапись одной из таких процедур попала на телевидение. В результате Кеворкян был приговорен к 25 годам лишения свободы. После восьми лет в тюрьме был досрочно выпущен на свободу, пообещав больше не осуществлять эвтаназию.
С помощью оборудования, установленного в его фургоне, он делал инъекции, которые приводили к безболезненной смерти. Видеозапись одной из таких процедур попала на телевидение. В результате Кеворкян был приговорен к 25 годам лишения свободы. После восьми лет в тюрьме был досрочно выпущен на свободу, пообещав больше не осуществлять эвтаназию.
Сейчас многие американцы, собирающиеся совершить самоубийство при помощи врачей, отправляются в штаты Орегон, Вермонт или Вашингтон. Однако большой популярностью у жителей южных штатов пользуется Мексика. В местных зоомагазинах для эвтаназии домашних животных продается дешевый препарат пентобарбитал. Человек, принявший его, умирает в течение часа. Однако, как предупреждают многие, в Мексике вряд ли получится умереть «наверняка». Туристов останавливает то, что качество пентобарбитала в стране, раздираемой конфликтами между наркокартелями, местными властями и населением, никто не контролирует.
В то же время в швейцарском законодательстве даны четкие определения типов эвтаназии. Существует активная и пассивная виды помощи человеку в самоубийстве. Активная прямая эвтаназия (то есть без согласия пациента) в стране запрещена, так как она расценивается, как умышленное убийство, пусть и в целях облегчения страданий больного, поэтому за нее грозит тюремное заключение сроком до пяти лет. В то время, как активная непрямая эвтаназия, или помощь при самоубийстве (это введение или предоставление больному по его просьбе лекарств, которые приводят к быстрой смерти), или пассивная (отключение пациента от поддерживающих жизнь аппаратов) являются легальными. Помимо этого в стране различают добровольную и принудительную эвтаназию. Первая осуществляется по просьбе или же с согласия больного. В то время, как вторая — осуществляется по просьбе родственников, в то время, как пациент находится в бессознательном состоянии.
Существует активная и пассивная виды помощи человеку в самоубийстве. Активная прямая эвтаназия (то есть без согласия пациента) в стране запрещена, так как она расценивается, как умышленное убийство, пусть и в целях облегчения страданий больного, поэтому за нее грозит тюремное заключение сроком до пяти лет. В то время, как активная непрямая эвтаназия, или помощь при самоубийстве (это введение или предоставление больному по его просьбе лекарств, которые приводят к быстрой смерти), или пассивная (отключение пациента от поддерживающих жизнь аппаратов) являются легальными. Помимо этого в стране различают добровольную и принудительную эвтаназию. Первая осуществляется по просьбе или же с согласия больного. В то время, как вторая — осуществляется по просьбе родственников, в то время, как пациент находится в бессознательном состоянии.
С момента своего появления эвтаназия представляет собой огромный клубок моральных, теологических, медицинских и юридических проблем. Критики утверждают, что ей могут злоупотреблять родственники, уставшие ждать наследства или просто не желающие ухаживать за пожилыми людьми. В то же время сторонники эвтаназии уверяют, что выбирая между смертью от продолжительной и мучительной болезни в больнице, в окружении чужих людей, многие предпочтут быстрый и безболезненный переход в иной мир в домашней обстановке. Для многих, решившихся на эвтаназию, важную роль играет и то, что они избавляют не только себя от мучений, но и своих близких от проблем по уходу за больным.
В то же время сторонники эвтаназии уверяют, что выбирая между смертью от продолжительной и мучительной болезни в больнице, в окружении чужих людей, многие предпочтут быстрый и безболезненный переход в иной мир в домашней обстановке. Для многих, решившихся на эвтаназию, важную роль играет и то, что они избавляют не только себя от мучений, но и своих близких от проблем по уходу за больным.
В ХХ веке эвтаназия была сильно скомпрометирована. В 1930-е годы в фашистской Германии под ее видом стали осуществлять безжалостные убийства. Программа умерщвления инвалидов и психически больных, по мнению руководителей Третьего Рейха, «идеально вписывалась» в идеологию о «расовой чистоте». Людей с различными видами заболеваний в стране называли «ошибками природы» и «неполноценными». Тех, кто «не мог принести пользу фашистскому государству», убивали.
Детей обычно морили голодом, а взрослых отводили в газовые камеры или же делали смертельные инъекции. Впоследствии эвтаназии стали подвергать и солдат, получивших в сражениях тяжелые увечья, и лесбиянок за то, что они «не могли родить истинных арийцев».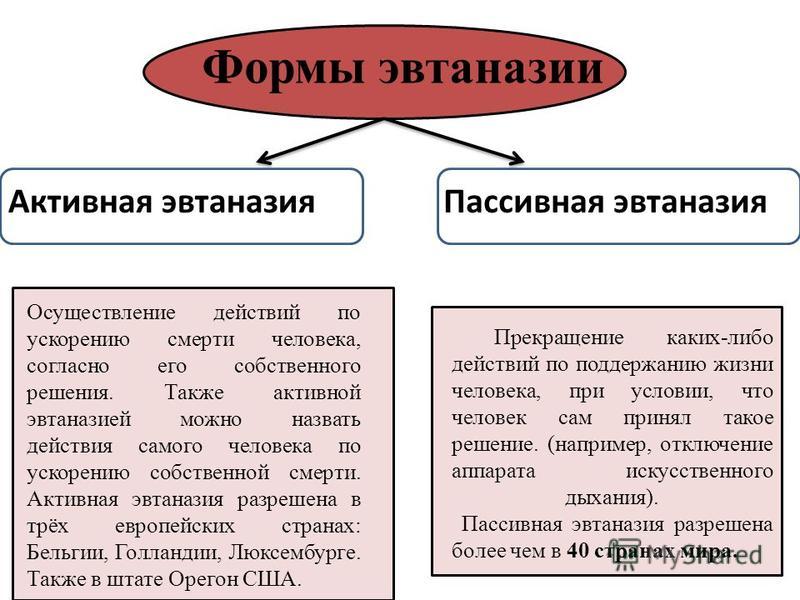 За время существования Третьего рейха эвтаназии подверглись более 200 тысяч человек. Фашистские врачи без серьезной диагностики выносили пациентам смертный приговор: большой «красный крест» на личном деле больного означал необходимость умерщвления, «синий крест» означал «оставить в живых».
За время существования Третьего рейха эвтаназии подверглись более 200 тысяч человек. Фашистские врачи без серьезной диагностики выносили пациентам смертный приговор: большой «красный крест» на личном деле больного означал необходимость умерщвления, «синий крест» означал «оставить в живых».
Родителям детей-инвалидов сообщалось, что их ребенка отправляют в клинику для лучшего лечения. Спустя некоторое время приходило письмо, в котором сообщалось, что ребенок умер от воспаления легких или же от какой-либо другой болезни. Тем временем, работавшие на «фабриках смерти» врачи за проведение эвтаназии получали баснословные деньги. Ко всему прочему они присваивали себе продовольственные талоны и вещи убитых ими людей.
Сейчас добровольно уйти из жизни иностранцы могут не только в Швейцарии. Эвтаназия в том или ином виде разрешена в Бельгии, Голландии, Люксембурге, а также американских штатах Орегон, Вермонт и Вашингтон. Правда Швейцария все же отличается самыми либеральными законами. Как показало недавнее исследование, проведенное в стране, возраст пациентов-самоубийц варьируется от 23 до 97 лет. Причем этой специфической услугой в европейской республике чаще пользуются женщины — 60 процентов.
Причем этой специфической услугой в европейской республике чаще пользуются женщины — 60 процентов.
Набор для эвтаназии
Фото: Stefan Wermuth / Reuters
Нидерланды могли бы составить достойную конкуренцию Швейцарии, там эвтаназию легализовали в 2002 году. К тому же, в отличие от последней, голландский закон разрешает добровольно уходить из жизни и несовершеннолетним в возрасте от 16 до 18 лет. А также родные больного могут попросить врача прекратить страдания своего ребенка в возрасте от 12 до 15 лет. Однако всего одна оговорка в законе помешала королевству стать магнитом для туристов-самоубийц: врач и пациент должны давно и хорошо знать друг друга. А на налаживание таких отношений может уйти немало времени.
В феврале 2014 года в центре скандала оказалась Бельгия. В королевстве разрешили эвтаназию для всех без исключения несовершеннолетних. Таким образом, дети при согласии родителей или в случае недееспособности ребенка сами родители получили право подавать прошение об эвтаназии. Разрешение можно получить только в том случае, если ребенок, по мнению врачей, страдает неизлечимым заболеванием и испытывает физические и душевные страдания, которые никак нельзя облегчить. Если психолог после общения с ребенком подтвердит, что тот осознает последствия своего решения, эвтаназия будет проведена. Противники эвтаназии обвиняют бельгийское правительство в ущемлении прав детей, которые не в состоянии принять решение о своей смерти.
Разрешение можно получить только в том случае, если ребенок, по мнению врачей, страдает неизлечимым заболеванием и испытывает физические и душевные страдания, которые никак нельзя облегчить. Если психолог после общения с ребенком подтвердит, что тот осознает последствия своего решения, эвтаназия будет проведена. Противники эвтаназии обвиняют бельгийское правительство в ущемлении прав детей, которые не в состоянии принять решение о своей смерти.
Во Франции и в Великобритании парламенты десятки раз поднимали вопрос о введении эвтаназии. В 2012 году дискуссию инициировал сам президент Пятой Республики Франсуа Олланд. Как показали опросы общественного мнения, 90 процентов французов выступают за либерализацию законов и введение не только пассивной, но и активной эвтаназии. Однако пока вопрос эвтаназии для Парижа и Лондона остается открытым.
Фото: Michael Buholzer / Reuters
Тем временем, правительство Германии собирается легализовать бытующую в стране практику, когда врачи оказывают безнадежным пациентам пассивную помощь в совершении самоубийства — отключают больных от приборов жизнеобеспечения. Активная эвтаназия до сих пор в Германии под запретом. Прецедент, в результате которого в стране стали закрывать глаза на пассивную эвтаназию, возник в 2009 году. Верховный суд ФРГ полностью оправдал адвоката Вольфганга Путца, которого обвинили в том, что он посоветовал дочери 77-летней пациентки, находящейся в течение шести лет в коме в доме престарелых, перерезать шланг зонда, через который осуществлялось принудительное питание.
Активная эвтаназия до сих пор в Германии под запретом. Прецедент, в результате которого в стране стали закрывать глаза на пассивную эвтаназию, возник в 2009 году. Верховный суд ФРГ полностью оправдал адвоката Вольфганга Путца, которого обвинили в том, что он посоветовал дочери 77-летней пациентки, находящейся в течение шести лет в коме в доме престарелых, перерезать шланг зонда, через который осуществлялось принудительное питание.
Вину на адвоката, а не на дочь больной вначале возложили из-за того, что перед тем, как отключить мать от питания, дочь обратилась за юридической консультацией. После этого суд вынес решение о том, что «косвенная» помощь при эвтаназии допустима. Более того врачей и опекунов дома престарелых обязали прекращать поддержание жизни пациента, если это соответствует его воле.
Сразу после этого более 10 миллионов немцев поспешили составить так называемые «распоряжения пациентов». Для этого в Германии появились сайты со стандартными формулярами, в которых пациент может изложить свою волю на случай смертельной болезни или недееспособности.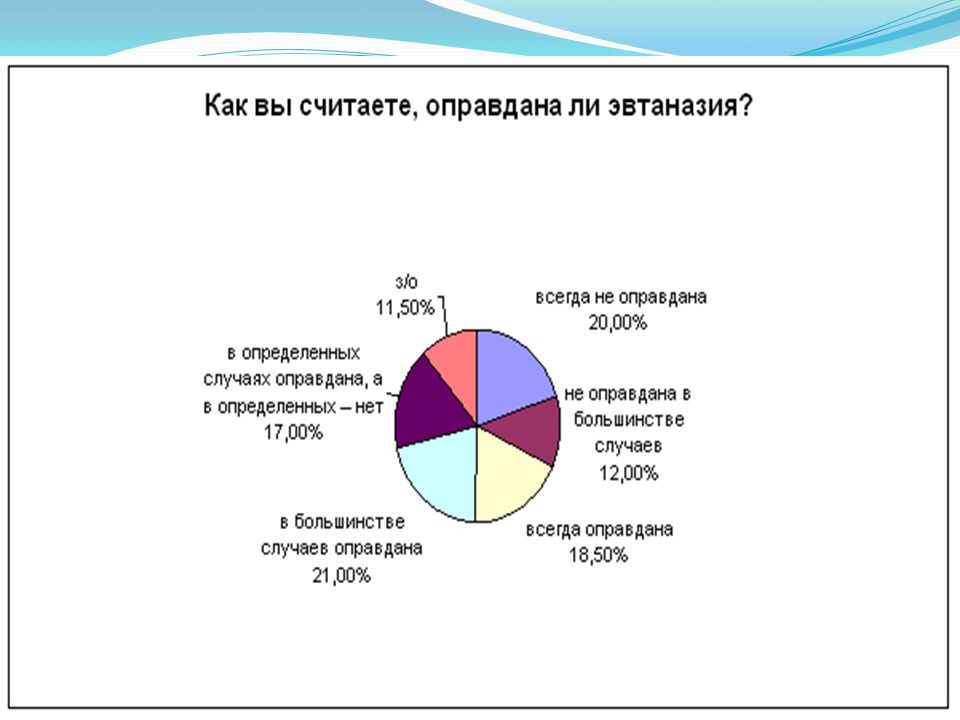 Под документом необходима подпись пациента или его опекуна, заверенная нотариусом. Хотя, как показывает практика, учитываются и устные заявления больного.
Под документом необходима подпись пациента или его опекуна, заверенная нотариусом. Хотя, как показывает практика, учитываются и устные заявления больного.
Как пишет Berliner Zeitung, в 2012 году уролог Уве-Кристиан Арнольд признался в том, что за последние годы помог десяткам безнадежных пациентов (от 150 до 200) совершить безболезненное самоубийство. Ему грозил серьезный штраф, однако суд встал на сторону врача, так как по германскому законодательству медицинским сотрудникам не запрещается предоставлять пациентам лекарства, прием которых может приблизить их конец. Арнольда поддержали многие врачи. Так, например, терапевт Антон Вольфарт — активист Немецкого общества за гуманную смерть заявил, что «каждый человек должен иметь право помочь ближнему расстаться с жизнью». «Поэтому мне совершенно непонятно, почему это должно быть запрещено врачу, который располагает самыми лучшими средствами обеспечить достойный добровольный уход из жизни», — отметил он.
Помочь умереть: где эвтаназия законна
- Валерия Перассо
- Всемирная служба Би-би-си
Автор фото, istock
Подпись к фото,Список стран, в которых разрешено помогать уходить из жизни, очень невелик
Британские парламентарии подавляющим большинством голосов отклонили законопроект об облегчении процедуры получения препаратов, с помощью которых смертельно больные люди могут уйти из жизни.
В законопроекте предлагалось, чтобы врачи выписывали смертельную дозу лекарств, которую пациент потом принимал бы сам.
Каждый подобный случай должен был бы получать одобрение двух врачей и члена Верховного суда.
В результате Англия и Уэльс так и не вошли в список стран, гарантирующих «право на смерть».
Список этот, кстати, довольно короток: в пяти странах разрешено предоставлять пациенту препараты, с помощью которых он может уйти из жизни, и еще в нескольких эвтаназия полностью легализована и врачам разрешено в определенных обстоятельствах самим вводить больному смертельный коктейль.
Нидерланды
Автор фото, istock
Подпись к фото,В Нидерландах помощь в совершении самоубийства оговаривается жесткими условиями
В 2002 году Нидерланды стали первой страной, легализовавшей эвтаназию. Кроме того, помощь в совершении самоубийства теперь тоже не преследуется по закону.
При этом эвтаназия обставляется жестким набором условий: пациент должен страдать от неизлечимого заболевания, мучиться от «непереносимой» боли и не иметь ни малейшего шанса на выздоровление. Он или она должны высказать свое желание умереть, находясь полностью в здравом уме, и продолжать настаивать на этом на протяжении определенного промежутка времени
«Закон о прекращении жизни по требованию и помощи в совершении самоубийства» вступил в действие в апреле 2002 года.
Врачи из Христианской медицинской ассоциации утверждают, что после принятия этого закона количество добровольных смертей «вышло из-под контроля». К 2015 году рост составил около 15%, что составляет почти 5000 случаев.
Однако этому заявлению противоречит научное исследование, результаты которого были опубликованы в британском медицинском журнале Lancet в 2012 году. В нем утверждается, что число людей, добровольно ушедших из жизни после принятия нового закона, осталось таким же, как и до его введения.
Автор фото, Istock
Подпись к фото,Далеко не все врачи, даже в тех странах, где эвтаназия разрешена, одобряют эту практику
Самым спорным в нидерландском законе являются возрастные рамки: он применим к пациентам с 12 лет (однако смертельно больным детям в возрасте от 12 до 16 лет требуется согласие родителей).
Швейцария
Швейцария, возможно, является самой известной страной, в которой право на смерть закреплено законом.
Автор фото, istock
Подпись к фото,Клиника «Дигнитас» утверждает, что помогает людям уходить из жизни без боли и с достоинством
Отчасти это связано с клиникой «Дигнитас», в которой за определенную плату смертельно больным людям помогают уйти из жизни. Она стала последним прибежищем многих иностранцев, желающих умереть без боли и с достоинством.
Швейцарское законодательство разрешает «помощь в совершении самоубийства» в тех случаях, когда у «помогающих нет своекорыстных мотивов».
Уголовное законодательство, действующее с 1942 года, наказывает помощь в совершении самоубийства только в тех случаях, если больного уговаривают уйти из жизни, чтобы, например, избавиться от бремени заботы о нем, не платить за уход и лечение или поскорее получить наследство. Если ничего из вышеперечисленного доказать нельзя, то и уголовное дело не возбуждается.
Для того чтобы избежать уголовной ответственности, человек, помогающий больному уйти из жизни, должен доказать, что пациент знал, что он делает, и высказывал это желание несколько раз на протяжении определенного промежутка времени.
При этом эвтаназия как таковая, то есть когда пациент не сам принимает смертельный коктейль, а ему делает укол или дает лекарство врач или родственник, является незаконной.
Бельгия
Автор фото, istock
Подпись к фото,В Бельгии эвтаназия разрешена без ограничений по возрасту
В 2002 году Бельгия следом за Нидерландами приняла закон, легализующий эвтаназию.
Согласно «Закону об эвтаназии», врачи могут помочь больным умереть только в том случае, если они их давно наблюдают. Пациенты должны быть бельгийскими гражданами и постоянно проживать в стране.
Больные должны находиться в «безнадежном медицинском состоянии и испытывать постоянные невыносимые физические или моральные страдания, которые невозможно облегчить». Также пациент, знающий, что скоро впадет в вегетативное состояние, может выразить желание, чтобы его жизнь в таком состоянии не поддерживали искусственно. Врач в обязательном порядке должен присутствовать у больничной кровати до «самого последнего вздоха».
В феврале 2012 года Бельгия стала первой страной, легализовавшей эвтаназию для детей: в отличие от Нидерландов, в законе не определен минимальный возраст, после которого пациенты могут просить о смерти.
Соединенные Штаты
В США вопрос о том, разрешать ли или нет помощь в совершении самоубийства, вынесен на усмотрение отдельных штатов. В результате ее разрешили в четырех штатах, но в целом по стране она остается незаконной.
В результате ее разрешили в четырех штатах, но в целом по стране она остается незаконной.
Автор фото, istock
Подпись к фото,В США эвтаназия разрешена только в четырех штатах. Больные должны дважды высказывать желание умереть
Врачи Орегона имеют право прописывать препараты, которые помогут смертельно больным пациентам уйти из жизни, с 1997 года. Орегон стал первым штатом, разрешившим помощь в совершении самоубийства, приняв закон под названием «Смерть с достоинством».
Пациенты должны находиться в здравом уме и твердой памяти и быть старше 18 лет. Врачи должны прийти к заключению, что человеку остается жить не более шести месяцев. Больные должны дважды высказать желание умереть в присутствии независимого свидетеля.
В 2014 году Орегон попал в сводки новостей после того, как 29-летняя женщина по имени Бриттани Мейнард, страдавшая от неизлечимой формы рака головного мозга, переехала в этот штат, чтобы умереть.
Позднее помощь в совершении самоубийства законодательно разрешили в штатах Вашингтон, Вермонт и Монтана.
Законодатели Нью-Мексико отменили решение верховного суда штата, разрешившего помощь в совершении самоубийства, и сейчас этот законопроект находится на юридической экспертизе.
И другие страны
Автор фото, istock
Подпись к фото,Германия и канадская провинция Квебек скоро могут разрешить помощь в совершении самоубийства
В Люксембурге эвтаназия и помощь в совершении самоубийства разрешены с 2009 года. Законодательство похоже на то, которое принято в Бельгии. В нем подчеркивается «право врачей на свободу совести».
В Колумбии первый случай помощи в совершении самоубийства был разрешен в июле этого года. Министерство здравоохранения решило поддержать просьбу 79-летнего Овидия Гонзалеса, страдавшего от смертельной формы рака.
В Германии на настоящий момент врачи не имеют права выписывать лекарства, помогающие уйти из жизни. Однако этот вопрос сейчас проходит юридическую экспертизу. Ожидается, что новый закон может быть принят бундестагом уже в ноябре.
Ожидается, что новый закон может быть принят бундестагом уже в ноябре.
Аналогичная ситуация сложилась и во франкоязычной провинции Канады Квебеке. Национальная ассамблея уже приняла закон, в котором разрешается применение седативных средств и медицинская помощь при умирании. Он должен вступить в силу в декабре этого года.
А что было бы в Англии и Уэльсе, если бы новый закон был принят?
В законе предлагалось прописывать смертельную дозу медицинских препаратов тем пациентам, которым осталось жить не более шести месяцев.
Два врача и судья Верховного суда должны были бы официально дать свое согласие на то, чтобы помочь пациенту умереть.
Они должны были бы удостовериться в том, что пациент находится в здравом уме и твердой памяти, что ему действительно осталось жить не более шести месяцев и что ему хорошо известны возможности паллиативного лечения. Таким образом, помощь в совершении самоубийства была бы незаконна для людей, не страдающих от смертельных заболеваний, или душевнобольных.
Пациент должен был бы принимать смертельную дозу лекарств самостоятельно. Врачи не имели бы права вводить ее сами — в этом случае их действия с юридической точки зрения уже квалифицировались бы как эвтаназия, а не как помощь в совершении самоубийства, чего не допускал и предлагавшийся, а теперь отклоненный законопроект.
В Швейцарии в 2019 году было совершено более 1 200 актов эвтаназии
Помощь в самоубийстве легальна в Швейцарии с 1940-х годов. Keystone / Peter KomkaПо сравнению с 2018 г. число людей, воспользовавшихся услугами швейцарских организаций ассистированного суицида, увеличилось, хотя и незначительно — всего на восемь человек.
Этот контент был опубликован 26 февраля 2020 года — 07:00Русскоязычная редакция SWI Swissinfo и агентство Keystone-SDA, SDA-Keystone
Доступно на 2 других языкахОрганизация EXIT Deutsche SchweizВнешняя ссылка, которая охватывает немецкоязычную Швейцарию и италоязычный кантон Тичино, сообщила в понедельник 24 февраля 2020 года, что всего ее услугами воспользовались за отчетный период 862 человека, что на 43 человека меньше, чем в 2018 году.
Более трети тех, кто обращался за помощью в немецкоязычное отделение EXIT, страдали от рака в терминальной стадии (36%), за ними следовали те, кто страдал от возрастных проблем со здоровьем (26%). Из числа самоубийств, которым была оказана помощь, 762 случая (85%) произошли на дому.
На конец 2019 года в организации EXIT Deutsche Schweiz насчитывалось 128 212 членов, а в Exit Suisse Romande — 29 875. Все эти люди записались в эти структуры, с тем чтобы воспользоваться их помощью, «когда придет время». Швейцарское законодательство в этой области либерально: оно вполне терпимо относится к помощи при самоубийстве, при условии, что медики-помощники лично материально не заинтересованы в смерти пациента. Помощь в самоубийстве легальна в Конфедерации с 1940-х годов.
В Швейцарии существуют две структуры, которые обслуживают тех, кто хочет с достоинством и добровольно покинуть этот мир: EXIT и Dignitas. В то время как вторая помогает также и иностранным гражданам, первая, крупнейшая организация Швейцарии, предоставляет свои услуги только гражданам Швейцарии или тем, кто живет тут постоянно.
Чтобы стать членом обеих организаций необходимо соответствовать определённым критериям. EXIT и Dignitas предоставят свои услуги только людям с неизлечимой болезнью, только людям, живущим с «невыносимым болевым синдромом», а также лицам с «критической инвалидностью».
Человек, который хочет умереть, должен быть в здравом уме и твердой памяти, он должен отдавать себе полный отчет в том, что он совершает, он не должен действовать под влиянием сиюминутного импульса, он должен иметь стойкое желание умереть, он не может находиться под влиянием любой третьей стороны, он должен совершить самоубийство только собственноручно.
Смерть обычно вызывается смертельной дозой барбитуратов, назначенных врачом, который также не может быть лично материально заинтересованным в смерти пациента. Употребление яда, будь то перорально или с помощью внутривенных капельниц или желудочных трубок, должно осуществляться только самим желающим умереть.
Статья в этом материале
Ключевые слова:Эта статья была автоматически перенесена со старого сайта на новый. Если вы увидели ошибки или искажения, не сочтите за труд, сообщите по адресу [email protected] Приносим извинения за доставленные неудобства.
Комментарий: Человек имеет право на эвтаназию | Комментарии обозревателей DW и приглашенных авторов | DW
И снова она, смерть. Федеральный конституционный суд вынес эту тему за пределы табуированной зоны, и это хорошо. Ведь смерть — это часть жизни, и каждому когда-нибудь приходится посмотреть ей в глаза: на смертном одре или у смертного одра.
Суд в Карлсруэ отменил запрет на так называемую «эвтаназию на коммерческой основе» и объявил неконституционным статью 217 Уголовного кодекса. Судьи Конституционного суда ясно дали понять, что право на смерть по собственной воле также относится к личным правам человека, закрепленным в Основном законе.
Судьи Конституционного суда ясно дали понять, что право на смерть по собственной воле также относится к личным правам человека, закрепленным в Основном законе.
Что значит «эвтаназия на коммерческой основе»?
Запрет на «эвтаназию на коммерческой основе», введенный в 2015 году, длился всего пять лет. Юридическое определение этого термина на практике привело к неопределенности: многие медики, врачи паллиативной медицины, медсестры и организации, содействующие эвтаназии, требовали разъяснений, чувствуя себя так, как будто их объявили преступниками.
Астрид Пранге
Теперь законодательные органы должны исправить ситуацию. Это в очередной раз открывает дискуссию об эвтаназии в Германии. Наконец-то! Даже недавняя полемика о донорстве органов показывает, что необходимость дискуссии о смерти в ФРГ назрела уже давно. В Германии ежегодно умирает около 850 тыс. человек. Смерть нельзя запереть в отделениях паллиативной помощи — мы сталкиваемся с ней повсюду.
Нужна ли смертельно больным людям помощь в оставшееся им до смерти время, или помощь для того, чтобы умереть, или и то, и другое? Какие аргументы говорят в пользу эвтаназии или против нее? Должна ли она быть активной или пассивной? Имеют ли люди право на помощь в суициде? Эти вопросы должны обсуждаться всем обществом.
Активная эвтаназия в ФРГ по-прежнему запрещена
Следует отметить, что решение Федерального конституционного суда не касается активной эвтаназии, которая практикуется, к примеру, в Бельгии, Нидерландах и вскоре будет разрешена в Португалии. «Убийство по требованию», при котором кто-либо, в соответствии с желанием умирающего человека, ассистирует ему при суициде, запрещено в Германии статьей 216 Уголовного кодекса. Речь идет о балансе между правом на смерть и обязанностью государства защищать жизнь.
Смерть может быть жестокой. Никто не может избавить человека от страха смерти, но можно избавить его от страха остаться в одиночестве при смерти. За последние два года я пережила смерть троих моих ближайших родственников. Они не хотели никаких мер по продлению жизни, никакого искусственного питания, но, прежде всего, они больше не хотели терпеть боль.
За последние два года я пережила смерть троих моих ближайших родственников. Они не хотели никаких мер по продлению жизни, никакого искусственного питания, но, прежде всего, они больше не хотели терпеть боль.
Несмотря на все это, они боролись за каждую минуту своей жизни, и боролись они не только за себя, но и за своих близких. Паллиативная медицина помогла им с достоинством вести эту борьбу до самой смерти. И я глубоко признательна за эту помощь.
Но уход за неизлечимо больными и борьба со смертью также показывают, что есть случаи неимоверных страданий, когда паллиативная помощь также достигает своих пределов. В этих случаях важно, чтобы пациенты, врачи и родственники знали, что они могут положить конец невыносимым страданиям, когда все возможности лечения уже исчерпаны.
Пример штата Орегон
Одно лишь знание того, что эта возможность существует, может быть психологическим облегчением, даже если человек никогда не вступит на этот путь. Именно это можно наблюдать в американском штате Орегон.
Там помощь при самоубийстве, в целом, наказуема, если только она не оказывается и не документируется врачами в соответствии со строжайшими мерами предосторожности. В конце концов, пациент может получить сверхдозу снотворного, и принять ее сам. Но в Орегоне этой возможностью пользуется лишь треть тех, кто неизлечимо болен.
Я признаю: человек никогда не будет полностью готов к смерти, даже если он долгие годы занимался этим вопросом. Но это помогает взглянуть смерти в глаза — будь то передача другому лицу прав по принятию важных медицинских решений в случае утраты дееспособности, донорство органов или эвтаназия. Ведь идеологические или религиозные окопные войны не помогут на смертном одре. Все, что имеет значение, — это желание и достоинство умирающего, горе родственников и стремление мирно уйти из жизни.
Автор: Астрид Пранге, обозреватель DW
Комментарий выражает личное мнение автора. Оно может не совпадать с мнением русской редакции и Deutsche Welle в целом.
Смотрите также:
-
Таблетки, изменившие мир
20 лет виагре
Появление этого препарата 20 лет назад произвело настоящую сенсацию, улучшив сексуальную жизнь многих мужчин. Виагра, препарат для повышения потенции и лечения эректильной дисфункции, впервые была допущена к продаже в 1998 году в США. Корпорация Pfizer вообще-то разрабатывала медикамент, снижающий артериальное давление. Но в ходе клинических испытаний проявился неожиданный побочный эффект.
-
Таблетки, изменившие мир
Чудо-таблетка
Виагра быстро стала мировым хитом продаж. В 1998 году за разработку ее лекарственной формулы американские ученые Роберт Фурчготт, Луис Игнарро и Ферид Мурад были удостоены Нобелевской премии. Позже выяснилось, что действующее вещество силденафил помогает и против увядания растений или боязни высоты у альпинистов. На фото: Король Швеции Карл XVI Густав вручает Нобелевскую премию Фериду Мураду.
-
Таблетки, изменившие мир
Гормональный контрацептив
Началом сексуальной революции стало изобретение противозачаточных таблеток.
 В 1961 году первый оральный контрацептив появился на рынке США, а позже и в Германии, где вызвал протесты блюстителей морали. В ГДР противозачаточные сначала выдавали только замужним женщинам с детьми. Сегодня в индустриально развитых странах это самое распространенное средство для защиты от нежелательной беременности.
В 1961 году первый оральный контрацептив появился на рынке США, а позже и в Германии, где вызвал протесты блюстителей морали. В ГДР противозачаточные сначала выдавали только замужним женщинам с детьми. Сегодня в индустриально развитых странах это самое распространенное средство для защиты от нежелательной беременности. -
Таблетки, изменившие мир
Антибиотики
В 1928 году, исследуя колонии стафилококков, британец Александр Флеминг обнаружил в чашках Петри пятна плесени, вокруг которых бактерий не было. Выведенный им антимикробный препарат пенициллин помог победить такие в то время смертельные заболевания, как пневмония или туберкулез. С тех пор был выведен ряд других антибиотиков, которые сегодня применяют в виде инъекций, таблеток и суспензий.
-
Таблетки, изменившие мир
Аспирин
Название аспирину дала таволга вязолистная — Spiraea ulmaria, растение, содержащее салициловую кислоту. О целебных свойствах этого вещества знали еще древние греки.
 Немецким химикам из лаборатории Bayer удалось создать на его основе формулу для медицинского применения. Так в 1897 году появилась ацетилсалициловая кислота, которую используют как обезболивающее и противовоспалительное средство.
Немецким химикам из лаборатории Bayer удалось создать на его основе формулу для медицинского применения. Так в 1897 году появилась ацетилсалициловая кислота, которую используют как обезболивающее и противовоспалительное средство. -
Таблетки, изменившие мир
Таблетки, понижающие давление
Сегодня в борьбе с повышенным давлением назначают диуретики, бета-блокаторы или ингибиторы АПФ. Первые мочегонные препараты на основе пуринов из бобов какао или орехов колы появились в конце XIX. В 1950-х немецкие ученые разработали фуросемид — стандарт современной терапии. В конце 1960-х для понижения артериального давления стали использовать бета-блокаторы, а 20 лет спустя — и ингибиторы АПФ.
-
Таблетки, изменившие мир
Маркумар, варфарин, плавикс…
Лекарства против образования тромбов знакомы людям с искусственным клапаном сердца или с атеросклерозом. Первым антикоагулянтом был гепарин. 100 лет назад студент медицины из США выделил его из печени собаки.
 Первый оральный антикоагулянт обнаружили в 1920-х годах, анализируя заплесневелый силос из донника. Коровы, которые его ели, гибли от потери крови после несложных операций.
Первый оральный антикоагулянт обнаружили в 1920-х годах, анализируя заплесневелый силос из донника. Коровы, которые его ели, гибли от потери крови после несложных операций. -
Таблетки, изменившие мир
Таблетки от аллергии
Способы полностью избавить от аллергии до сих пор не найдены. Но антигистаминные препараты существенно облегчают жизнь аллергикам. Лишь в 1942 году Бернару Альперну, французскому иммунологу российского происхождения, удалось создать первый противоаллергический препарат.
-
Таблетки, изменившие мир
Антидепрессанты
Попытки синтезировать препарат для облегчения депрессии предпринимались с начала XX века. Первый антидепрессант был открыт в 1957 году случайно. Врачи обратили внимание на действие ипрониазида, который применяли при лечении туберкулеза. Побочным эффектом было повышение настроения. Почти одновременно в Цюрихе разработали имипромин. По сей день это один из самых популярных антидепрессантов.

-
Таблетки, изменившие мир
Витамины
То, что нехватка витаминов может вызывать заболевания, ученые поняли в начале XX века, пытаясь бороться с бери-бери, цингой и рахитом. Понятие «витамин» в 1912 году впервые использовал польский биохимик Казимир Функ. Латинские буквы для витаминов ввел Эльмер Макколлум из США. В 1933 в Швейцарии синтезировали аскорбиновую кислоту. Этот метод и сейчас применяют для промышленного синтеза витамина С.
Автор: Татьяна Вайнман
Билет в один конец: куда поехать за эвтаназией?
Недавняя история с алматинкой Галиной Бочкарёвой, которая настаивает на эвтаназии, потому что считает себя обузой для родственников, вновь заставила задуматься: нужно ли разрешить эвтаназию в Казахстане. И что делать тем, кто умирает от мучительных болей, но вынужден терпеть их, потому что на родине никто не вправе помочь ему добровольно уйти из жизни. Тем временем в мире уже прижился страшный термин – «суицидальный туризм».
В последний путь – ещё при жизни
Один из самых неоднозначных видов медицинского туризма – суицидальный или эвтаназийный туризм. К суицидальному туризму прибегают граждане стран, в которых запрещена эвтаназия, а таких в мире – абсолютное большинство. Неизлечимо больные пациенты, которым недуг начинает приносить невыносимые мучения, обращаются за помощью в клиники на территории страны, в которой законодательно разрешена эвтаназия иностранцев, с просьбой прекратить их страдания вместе с жизнью. Что это за традиция, и куда едут добровольные смертники? На самом деле мест, где человеку могут помочь умереть, в нашем мире крайне мало. И связано это с историей эвтаназии.
Термин «эвтаназия» образован путём соединения двух греческих слов: ev – благо, благородный и thanatos – смерть. Этому термину много веков – он был введён в научный оборот ещё в ХVI веке английским философом Фрэнсисом Бэконом. Но впервые легализована эвтаназия была только в XX веке.
В 1920 году была издана книга А. Хоча и К. Биндинга «Разрешение лишить жизни», серьёзно повлиявшая на медицинские умы европейского континента, но эвтаназия всё же была оставлена под запретом. Пионерами в легализации добровольной смерти стали Нидерланды. В 1984 году Верховный суд этой страны признал эвтаназию приемлемой, а в 2001 году Нидерланды узаконили эвтаназию и ввели её в сферу здравоохранения первыми не только в Европе, но и в мире.
Хоча и К. Биндинга «Разрешение лишить жизни», серьёзно повлиявшая на медицинские умы европейского континента, но эвтаназия всё же была оставлена под запретом. Пионерами в легализации добровольной смерти стали Нидерланды. В 1984 году Верховный суд этой страны признал эвтаназию приемлемой, а в 2001 году Нидерланды узаконили эвтаназию и ввели её в сферу здравоохранения первыми не только в Европе, но и в мире.
В ладах с легальным суицидом
Закон об эвтаназии в Нидерландах прошёл непростые стадии обсуждения в обществе и парламенте. И, несмотря на активную критику и оппозицию со стороны католической и протестантской церквей, был принят и в 2002 году вступил в силу.
Следом за Нидерландами, в том же 2002 году, эвтаназию легализовала Бельгия. В 2014 году в Бельгии была узаконена эвтаназия детей.
В США закон, разрешающий оказание медицинской помощи в осуществлении самоубийства больным в терминальной стадии, был принят с рядом ограничений в 1994 году в штате Орегон, в 2008 году в штате Вашингтон, в 2013 году в штате Вермонт и в 2015 году в Калифорнии.
Эвтаназия не запрещена законом также в Люксембурге и в Швейцарии, где условия для добровольного ухода из жизни считаются самыми либеральными. Именно Швейцария сегодня является настоящей «меккой» суицидального туризма – это единственная страна в мире, где легализована эвтаназия иностранцев.
Эвтаназия разрешена в швейцарском кантоне Цюрих с 1941 года, но узаконена для граждан Швейцарии – с 2006 года, а для иностранных граждан – с 2011-го. И пока мировое сообщество ведёт жестокие дискуссии о запрете или легализации эвтаназии, в Цюрихе ежегодно растёт число приезжих в один конец. А за последние четыре года, согласно статистике, опубликованной Journal of Medical Ethics, число иностранцев, въезжающих в Швейцарию ради эвтаназии, увеличилось вдвое.
Фото с сайта grehu.net
За пять лет число иностранцев, въезжающих в Швейцарию ради эвтаназии, увеличилось вдвое
Наиболее распространённая причина для прекращения жизни в Швейцарии – неврологические заболевания. Следом идут ревматические болезни, психические заболевания и онкология. При этом не все люди, приезжающие за эвтаназией, находятся в критическом состоянии. Более того, к эвтаназийному туризму, согласно медицинской статистике, всё чаще прибегают люди, вообще не страдающие неизлечимыми заболеваниями.
Следом идут ревматические болезни, психические заболевания и онкология. При этом не все люди, приезжающие за эвтаназией, находятся в критическом состоянии. Более того, к эвтаназийному туризму, согласно медицинской статистике, всё чаще прибегают люди, вообще не страдающие неизлечимыми заболеваниями.
После ряда подобных случаев существование эвтаназии в Цюрихе оказалось под вопросом. СМИ неоднократно называли Цюрих местом суицидального туризма, и протестующие против эвтаназии посчитали, что городу не нужна подобная слава. В мае 2011 года по инициативе Федерального демократического союза (UDF) и Евангельской партии (PEV) был проведён референдум, на котором жителям кантона Цюрих было предложено проголосовать за или против требования полного запрета суицидального туризма на национальном уровне. Абсолютным большинством голосов – 234 956 жителями (84,5%) Цюриха требование запрета эвтаназии было отклонено.
Доктор Смерть
Яркой фигурой в мировой врачебной практике, выступающей в защиту эвтаназии, стал Джейкоб Кеворкян, известный под прозвищем Доктор Смерть. Его уголовное дело в конце 90-х годов прошлого века вызвало настоящий шок у мировой общественности. Отставной военный врач из Мичигана был убеждён в праве человека на смерть и смело доказывал это своей деятельностью. В 1989 году он разработал и построил врачебную машину под названием «Мерситрон» (от англ. mercy – милосердие), представляющую собой несколько бутылок с ядовитыми компонентами, простейшего аппарата по их смешиванию и капельницы, подающей смертельную дозу анальгетиков и токсичных препаратов в кровь больного. При этом пациент должен был сам нажать специальную кнопку, чтобы никто не мог обвинить доктора Кеворкяна в предумышленном убийстве.
Его уголовное дело в конце 90-х годов прошлого века вызвало настоящий шок у мировой общественности. Отставной военный врач из Мичигана был убеждён в праве человека на смерть и смело доказывал это своей деятельностью. В 1989 году он разработал и построил врачебную машину под названием «Мерситрон» (от англ. mercy – милосердие), представляющую собой несколько бутылок с ядовитыми компонентами, простейшего аппарата по их смешиванию и капельницы, подающей смертельную дозу анальгетиков и токсичных препаратов в кровь больного. При этом пациент должен был сам нажать специальную кнопку, чтобы никто не мог обвинить доктора Кеворкяна в предумышленном убийстве.
4 июня 1990 года с помощью «Мерситрона» с собой покончил первый пациент Кеворкяна, страдавший болезнью Альцгеймера. А дальше дело быстро встало на поток. Процедура, как правило, проходила на заднем дворе дома Кеворкяна или в его специальном микроавтобусе. За 8 лет, в период с 1990 до 1998 года, «Мерситроном» воспользовалось более 130 человек.
Иногда Доктор Смерть прибегал и к другому способу эвтаназии. Некоторых своим клиентов он отправлял на тот свет, дав им подышать угарным газом через специальную маску. Тела умерших он оставлял в номерах мотелей, в приёмных покоях больниц и моргах.
При этом свою активную врачебную жизненную позицию Кеворкян совершенно не скрывал. Его не останавливали попытки правоохранительных органов прекратить его деятельность. Он публично сжигал повестки в суды, а если появлялся на заседаниях, произносил яркие и зажигательные речи, открыто предлагая властям либо узаконить эвтаназию, либо попытаться остановить его, Джека Кеворкяна.
Он четырежды представал перед судом, но был оправдан из-за недостаточных свидетельских показаний. В 1999 году Доктор Смерть был все же обвинён в убийстве, после того как провёл эвтаназию одного своего 52-летнего пациента. В качестве главного доказательства стороной обвинения была предоставлена видеозапись акта эвтаназии, которая по воле самого доктора Кеворкяна находилась в свободном доступе. Решением суда Джек Кеворкян был приговорён к заключению сроком от 10 до 25 лет в исправительном учреждении штата Мичиган. Через 8 лет заключения, за хорошее поведение, 79-летний Джек Кеворкян был выпущен на свободу на два года раньше срока со строгим запретом на проведение процедуры эвтаназии. В 2011 году в возрасте 83 лет этот удивительный человек и врач скончался от пневмонии.
Решением суда Джек Кеворкян был приговорён к заключению сроком от 10 до 25 лет в исправительном учреждении штата Мичиган. Через 8 лет заключения, за хорошее поведение, 79-летний Джек Кеворкян был выпущен на свободу на два года раньше срока со строгим запретом на проведение процедуры эвтаназии. В 2011 году в возрасте 83 лет этот удивительный человек и врач скончался от пневмонии.
Я расскажу вам о собственной смерти
Своим опытом в поиске страны для проведения процедуры эвтаназии поделился с журналистами британский режиссёр и ресторанный критик Майкл Виннер, которому был поставлен диагноз неизлечимого заболевания печени и отведён срок жизни не более полутора лет. И пока боли не стали невыносимыми, Майкл стал искать клинику, в которой он бы мог уйти из жизни добровольно. 76-летний режиссёр провёл целое исследование, прежде чем остановился на швейцарской клинике Dignitas. Вот что он рассказал журналистам:
«Умереть, даже по собственному желанию, не так-то просто! Нужно через столько всего пройти! Это не просто прогулка в небытие. Ты не можешь прийти и сказать: «Вот я, работайте». Тебе нужно пройти через целый ряд процедур и освидетельствований, чтобы умереть. Ты должен заполнить разные формы и всё такое, и возвращаться туда придётся как минимум дважды.
Ты не можешь прийти и сказать: «Вот я, работайте». Тебе нужно пройти через целый ряд процедур и освидетельствований, чтобы умереть. Ты должен заполнить разные формы и всё такое, и возвращаться туда придётся как минимум дважды.
Думаю, мысль о том, что у человека должна быть возможность покончить с собой – абсолютно правильная. Почему люди должны жить, если это приносит им страдания? Люди должны иметь право завершить свою жизнь. Я очень рад, что у меня есть такая возможность. Я провёл достаточно времени на Земле. Я был бы счастлив, если бы кто-то просто «выключил» меня».
Фото с сайта vijesti.me
Режиссёр и ресторанный критик Майкл Виннер был бы счастлив, если бы кто-нибудь «выключил» его
Подводя итоги
Людей, которые разделяют мнение Майкла Виннера, много: ежегодно более 200 туристов, преимущественно из Великобритании, Германии и Франции, приезжают в Швейцарию, чтобы покинуть этот мир. Процедура такова: пациент, решивший умереть, должен встретиться на консультации с несколькими сотрудниками клиники, а также и с независимым специалистом. Комиссия оценивает врачебные документы, после чего назначает дополнительную встречу, спустя некоторое время. И непосредственно на процедуре эвтаназии, за несколько минут до введения смертельной инъекции, согласно закону врачи ещё раз напоминают пациенту, что инъекция убьёт его.
Комиссия оценивает врачебные документы, после чего назначает дополнительную встречу, спустя некоторое время. И непосредственно на процедуре эвтаназии, за несколько минут до введения смертельной инъекции, согласно закону врачи ещё раз напоминают пациенту, что инъекция убьёт его.
Итак, в качестве единственного направления, по которому можно получить смертельную инъекцию законно, сегодня можно назвать Швейцарию. Идея эвтаназии медленно завоёвывает страну за страной, но все ещё остаётся революционной. Более всего это связано с тем, что она противоречит клятве Гиппократа:
«Я не дам никому просимого у меня смертельного средства и не покажу пути для подобного замысла». Гиппократ. Избранные книги.
Но вместе с тем сегодня в мировом медицинском сообществе клятве Гиппократа всё чаще противопоставляются идеи о качестве жизни и праве пациента на смерть. Чью сторону выбирают врачи сегодня? Интересны результаты опроса российских врачей. 51,5 % и 44,8 % врачей в возрасте, соответственно, от 41 до 50 и от 51 до 65 лет на вопрос «Считаете ли вы допустимой эвтаназию?» ответили: «Никогда об этом не думал(а)». При этом положительный ответ дали 49% врачей в возрасте от 21 до 30 лет. Этот опрос показывает, что молодое поколение отечественных медиков сегодня задумывается об эвтаназии и считает эту идею приемлемой и гуманной.
При этом положительный ответ дали 49% врачей в возрасте от 21 до 30 лет. Этот опрос показывает, что молодое поколение отечественных медиков сегодня задумывается об эвтаназии и считает эту идею приемлемой и гуманной.
Нужно ли разрешить эвтаназию в Казахстане?
Укол милосердия. Легализация эвтаназии в Украине: за и против
Оля протягивает вперед руку, на внутренней стороне – порезы на венах по всей длине. Короткие и длинные, продольные и поперечные, одиночные и по несколько рядом.– Когда я выбрала этот способ, нужно было проверить, смогу ли я? – объясняет Оля и улыбается, как иногда улыбаются люди, которым плохо, но они хотят себя добить. – Всему нужно учиться – говорить, ездить на велосипеде и резать вены – тоже. Сделать порез на коже – психологически сложно, еще и больно. Но если решишься, нужно действовать быстро.
Порезы на Олиной руке не были попыткой самоубийства. Но совпадали с моментами депрессии. Сейчас их назвали бы селфхармом, а тогда не называли никак.
Оля давно договорилась с мамой: если кому-то из них поставят смертельный диагноз, вторая это не скроет. А если жизнь станет существованием, не будет заставлять продолжать его. Такие же договоренности Оля заключала со всеми людьми, с которыми у нее были отношения. В том числе, с бывшим мужем.
Еще один вопрос, который не давал Оле покоя 20 лет после смерти отца: где он сейчас? Она никогда не была особо верующей, но еще тогда, в 90-х, спрашивала об этом у нескольких священников. Ответ получала всегда один: “В аду”. С тех пор девушка не ходила в церковь.
– Через 20 лет, когда жила с бывшим мужем в Австралии, вдруг почувствовала, что хочу вернуться, – рассказывает Оля. – Я пошла в православную церковь и встретила священника, с которым мне нравилось разговаривать. Когда я спросила его, где мой отец, он ответил: “По мнению церкви, в аду”. Но позже сказал, что решение принимает Бог, а не человек, и людям судить божий промысел не пристало. И мне стало легче. Я подумала: волк ест зайца, и зайцу вряд ли это приятно. Боль – часть жизни. Но Бог, в которого я верю, милосерден. Он не наказывает за ненужные страдания.
Боль – часть жизни. Но Бог, в которого я верю, милосерден. Он не наказывает за ненужные страдания.
Примерно тогда же к Оле пришел ответ на второй вопрос – о том, что делать, если она заболеет. Оля решила: нет смысла заглядывать далеко в будущее и готовиться заранее. Когда проблема появится – она найдет способ ее решить.
– Не надо пробовать вешаться, чтобы повеситься, – Оля смеется почти весело.
Все эти вопросы отступили примерно в один момент. А недавно Оля поняла: это случилось, когда она пережила возраст смерти отца.
Минприроды заявило о запрете усыплять здоровых животных :: Общество :: РБК
Ведомство напомнило, что эвтаназия здоровых животных запрещена, а владельцы животных не могут из прихоти усыпить свою собаку или кошку
Фото: Александр Авилов / АГН «Москва»При отказе от животного или невозможности его дальнейшего содержания владелец обязан передать его новому владельцу или в приют, следует из ответа Минприроды России (копия есть у РБК) на запрос замдиректора Центра антикоррупционной политики партии «Яблоко» Алексея Чумакова.
Кроме того, согласно п. 11 ст. 16 ФЗ «Об ответственном обращении с животными» в приютах животных нельзя умерщвлять за исключением случаев наличия у них неизлечимого тяжелого заболевания, которое доставляет страдание. Иные случаи умерщвления животных не предусмотрены.
Изначально Чумаков обратился в Минюстиции России в связи со случаями преследования ветеринаров, которые отказывались усыплять здоровых животных без медицинских на то оснований. «Ветеринары, к которым приносили здоровых животных для усыпления, фактически обманывали владельцев, что усыпили животных, и находили животным новый дом», — подчеркивается в заявлении, направленном министру юстиции Александру Коновалову. Копия обращения также есть в распоряжении РБК.
В качестве примера подобных преследований ветеринаров, вызвавших общественных резонанс, Чумаков привел материал сайта Meduza от 25 октября. Речь идет о ветеринаре из Челябинска Баграте Агажанове, который с 2016 года отказывается проводить эвтаназию животных по просьбе их владельцев. Сам врач рассказал Meduza, что предлагал людям скидки на лечение больных животных, однако, несмотря на это, владельцы отказывались от питомцев, подписывая соответствующие заявления.
Сам врач рассказал Meduza, что предлагал людям скидки на лечение больных животных, однако, несмотря на это, владельцы отказывались от питомцев, подписывая соответствующие заявления.
Чумаков заявил РБК, что Минприроды этим ответом подтвердило запрет на эвтаназию здоровых животных: «Владельцы животных не могут из прихоти усыпить свою собаку или кошку, потому что надоело ухаживать».
Реальная стоимость | Dignitas
Угроза преследования
В настоящее время в Великобритании незаконно помогать кому-либо умереть.
В связи с запретом на помощь при смерти в Великобритании и трудностями в организации вспомогательной смерти за границей, наше исследование показало, что умирающим часто требуется помощь друзей и семьи, чтобы организовать вспомогательную смерть, однако любая оказываемая помощь является противодействующей. закон.
Я знал, что это незаконно.Но была часть меня, которая была своего рода, извините за язык, но пошли вы. У меня был выбор, но она была моей мамой — у меня не было выбора. Кармен
Большинство опрошенных заявили о своей готовности нарушить закон.
Тот факт, что помощь в смерти была незаконной в Великобритании, не помешал и не помешал бы им помочь своим близким получить смерть, которую они хотели.
Одним из результатов угрозы судебного преследования является возникающая в результате этого тревога умирающих людей из-за того, как их решения могут негативно повлиять на их семью и друзей после их смерти.
Действующий закон не может защитить уязвимых людей
Согласно действующему законодательству, если кто-либо стал жертвой злонамеренного или принудительного поведения во время смерти с помощью за границей, это вряд ли будет обнаружено властями Великобритании.
За исключением случаев, когда кто-либо сообщает о человеке, рассматривающем возможность поездки за границу в связи со смертью, или лицом, оказывающим им помощь, не существует юридических механизмов для инициирования предварительного расследования.
Кроме того, лишь небольшая часть дел расследуется постфактум.
Криминализация оказания помощи в смерти в Великобритании означает, что процесс поиска смерти за рубежом происходит за закрытыми дверями.
Стать преступником
В наших интервью, небольшое количество людей были расследованы полицией, когда они вернулись в Великобританию. Это привело к гневу по поводу причастности к преступлению.
В то время как руководящие принципы Директора государственной прокуратуры (DPP) предполагают, что сострадательная помощь самоубийцам не будет преследоваться по закону, в политике ясно, что полиция несет ответственность за « расследование всех случаев поощрения или помощи в самоубийстве ».
Учитывая, что большинство опрошенных в нашем исследовании не были расследованы полицией, когда они вернулись из Швейцарии, мы можем сделать вывод, что закон не применялся должным образом.
С тех пор, как DPP опубликовала руководящие принципы в 2010 году, только в Dignitas погибло более 250 британцев. Запрос о свободе информации 2016 года в полицию и Королевскую прокуратуру (CPS) от The Economist предполагает, что менее половины этого числа правонарушений были зарегистрированы и расследованы.
Наше исследование не обнаружило доказательств принуждения или давления на людей, которым помогли умереть в Швейцарии. Сопровождавшие их не были движимы ничем, кроме сострадания. Также очевидно, что швейцарские власти и организации, которые способствуют смерти при помощи, имеют свои собственные меры безопасности для защиты людей.
Однако обстоятельства гибели многих граждан Великобритании каждый год, причастные к этому люди и мотивы тех, кто помогал им покончить с собой, остаются неизвестными.
Те, кто утверждает, что действующий закон безопасен, не имеют надежных доказательств, на которых можно было бы основывать свои утверждения.
Помимо вопроса безопасности, несправедливо, что большинство родственников остаются одни, чтобы скорбеть о своих близких, в то время как другие подвергаются расследованию со стороны полиции, что может иметь травмирующие и долгосрочные последствия.
Что показывают данные?
В последние годы национальные расходы на здравоохранение выросли с 5.От 3 процентов валового национального продукта (ВНП) в 1960 году до 7,5 процента в 1970 году и до 10,5 процента в 1982 году растет беспокойство по поводу того, что известный экономист Эли Гинзберг (1980) назвал «дороговизной смерти». ” Утверждается, что различные исследования расходов на медицинское обслуживание показывают, что мы тратим «непропорционально» количество наших ресурсов здравоохранения на неизлечимо больных пациентов. Существует множество анекдотов о чрезмерном использовании дорогостоящих высокотехнологичных методов лечения умирающих пациентов.Поэтому в нынешнюю эпоху сдерживания затрат неудивительно, что «высокая цена смерти» заставила некоторых людей усомниться в том, «тратятся ли ресурсы» на умирающих (особенно если последние очень пожилые) и могут (или должны) быть более продуктивными для других пациентов или даже для других социально желательных целей, таких как образование или жилье.
Если быть точным, большинство этих исследований касается не «высокой стоимости смерти» «неизлечимых» пациентов, а расходов на медицинское обслуживание в конце жизни, как правило, в последний год или шесть месяцев жизни.Конечно, достаточно легко назначить пациента терминальным или умирающим ретроспективно , но совсем другое дело сделать это проспективно . Несмотря на огромные успехи современной медицины за последние пятьдесят лет или около того, медицинские прогнозы все еще очень неопределенны. Фактически, современная медицина, значительно увеличив вооружение, имеющееся в распоряжении врача, вполне могла увеличить сложность и неопределенность медицинских прогнозов по сравнению с тем временем, когда врач мог сделать лишь немного больше, чем моральную поддержку больным.Сегодня предсказать неминуемую смерть с какой-либо степенью уверенности трудно для большинства пациентов, а предсказать смерть за двенадцать, шесть или даже три месяца вперед практически невозможно. Основное исключение составляют больные раком, для которых прогноз смерти может быть сделан с разумной точностью сверх определенного момента в ходе их болезни; и не случайно программы хосписа обслуживают в первую очередь таких пациентов. 1
Поскольку исследования расходов на медицинское обслуживание в конце жизни являются ретроспективными по необходимости, они обычно игнорируют различие между неизлечимыми заболеваниями, если они определены ретроспективно и когда они определены проспективно, и рассматривают все такие расходы, как если бы они были расходами явно неизлечимо больных. пациенты.Таким образом, высокие затраты на медицинское обслуживание в конце жизни становятся «дороговизной смерти» и источником беспокойства по поводу «растраты» скудных ресурсов на уход за безнадежно больными пациентами. Последствия такой интерпретации данных для политики, хотя и редко указываются в явной форме, очевидны: если мы хотим остановить рост затрат на медицинское обслуживание, расходы на медицинское обслуживание в конце жизни станут отличной целью для усилий по сдерживанию затрат. На практике, поскольку в настоящее время 67 процентов людей, умирающих в Соединенных Штатах в определенном году, составляют 65 лет и старше, это означает сосредоточение таких усилий на пожилых людях.Такая политика может быть особенно заманчивой в настоящее время, учитывая озабоченность по поводу прогнозируемых финансовых проблем программы Medicare.
Ввиду этих серьезных — если не сказать тревожных — политических вопросов, поднятых в различных исследованиях, необходимо срочно детально изучить, что они на самом деле показывают и что известно и что неизвестно о медицинских расходах в конце жизни. Сколько тратится на умерших пациентов по сравнению с выжившими? Какими видами медицинских услуг пользуются пациенты в последний год или месяцы жизни? Поскольку на больничные расходы приходится такая большая часть общих расходов на медицинское обслуживание (42 процента в 1982 г.), возникают вопросы относительно использования больничных услуг.Увеличилось ли использование больницы в качестве места для умирания в последние годы? Являются ли высокие затраты в конце жизни результатом агрессивного, интенсивного лечения или «героизма»? Короче говоря, подтверждают ли имеющиеся данные гипотезу о том, что мы тратим слишком много наших медицинских долларов на умирающих, и, следовательно, предполагаем, что один из способов сдерживания роста затрат на медицинское обслуживание — нацелить усилия по сдерживанию затрат на эту группу? Это основной вопрос, который будет рассмотрен в этой статье.
Исследования затрат в конце жизни
Исследования расходов на медицинское обслуживание в конце жизни можно разделить на две широкие группы: (1) исследования, посвященные конкретно расходам тех, кто умирает, и (2) исследования высоких ценностей. — стоимость или катастрофическое заболевание в целом, что также дает некоторую информацию о доле этих затрат, которые несут пациенты, которые не выживают.
Одним из первых в первой группе является исследование 1961 года использования больниц на последнем году жизни (Sutton 1965). Он показал, что 48 процентов всех смертей произошли в больницах краткосрочного пребывания, и что 63 процента всех умерших пользовались некоторыми больничными услугами в последний год своей жизни; соответствующие показатели для умерших в возрасте 65 лет и старше составляют 45 процентов и 61 процент соответственно. В этом исследовании нет данных ни о затратах, ни об использовании больничных услуг не умершими пациентами. Такие данные предоставлены несколько более поздним исследованием, проведенным Тиммером и Коваром (1971), о расходах на больничную и институциональную помощь в течение последнего года жизни взрослых людей в возрасте 25 лет и старше, умерших в 1964 и 1965 годах.Они обнаружили (что неудивительно) не только то, что доля взрослых умерших, получивших определенную помощь в больницах и учреждениях в последний год своей жизни, была намного выше, чем доля живого населения в течение 12-месячного периода (73 процента по сравнению с 13 процентами. ), но также и то, что у умерших более чем в два раза выше вероятность иметь счета на 500 долларов и более (!) за лечение в медицинских учреждениях, чем у взрослых, которые получали такую помощь, но не умерли. Кроме того, средний счет за такую помощь был почти в три раза выше для умерших, чем для оставшихся в живых (691 доллар по сравнению с 259 долларами).В еще одном исследовании Сельма Мушкин (1974) подсчитала, что в 1974 году более 20 процентов всех расходов непсихиатрических больниц и домов престарелых в негосударственных учреждениях приходилось на уход за умершими пациентами.
В нескольких исследованиях изучалась стоимость ухода за умершими онкологическими больными. Исследование Скотто и Чиаззе (1976), основанное на Третьем национальном обследовании рака, показало, что в 1969 и 1970 годах больничные выплаты онкологическим больным, умершим в течение 24 месяцев, были почти вдвое выше, чем выплаты не умерших онкологических больных (3 317 долларов США). по сравнению с 1769 долл. США).Исследование Cancer Care (1973), проведенное в 1971 и в начале 1972 года, показало, что общие расходы пациентов, умерших от рака на поздней стадии, варьировались от менее 5000 до более 50 000 долларов на пациента при средней стоимости 21 718 долларов. Совсем недавно Ассоциация Голубого Креста и Голубого Щита по контракту с Министерством здравоохранения и социальных служб провела исследование стоимости рака за последние шесть месяцев жизни. Неопубликованный окончательный отчет об этом исследовании показывает, что медицинские расходы участников Blue Cross и Blue Shield в возрасте до 65 лет в среднем составляли чуть менее 16 000 долларов (в долларах 1980 года) на одного умершего в этой терминальной фазе жизни (Гиббс и Ньюман, 1982).
С момента вступления в силу Medicare в 1965 году в нескольких исследованиях изучалась возможность возмещения расходов по программе Medicare от имени умерших бенефициаров. Самое раннее из этих исследований, проведенное Пиро и Лутинсом (1973) о получателях Medicare, умерших в 1967 или 1968 году, показало, что 5 процентов получателей Medicare, умерших в 1967 году, составили 22 процента всех возмещений по программе Medicare в этом году. Более недавнее исследование, проведенное МакКоллом (McCall, 1984), бенефициаров Medicare в Колорадо, умерших в 1978 году, показало, что средние выплаты по программе Medicare умершим зачисленным участникам в шесть раз превышали средние возмещения для выживших участников (6000 долларов по сравнению с 1000 долларов).Еще одно недавнее исследование, проведенное Хелбингом (1983) из Управления финансирования здравоохранения (HCFA), показало, что 4,9 процента участников программы Medicare, умерших в 1979 году, составили 21 процент от общей суммы возмещения расходов по программе Medicare. Наконец, недавно было опубликовано значительно более подробное исследование, проведенное в HCFA Любитцем и Приходой (1984). Они обнаружили, что на 5,9 процента получателей медицинской помощи, умерших в 1978 году, приходилось 27,9 процента расходов на бесплатную медицинскую помощь. Следует отметить, что в отличие от исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом, которое включало только возмещение расходов Medicare, произведенных в течение календарного года, в котором участник умер (т.е., в среднем шесть месяцев затрат), и исследование McCall, и исследование Lubitz и Prihoda включают возмещение затрат, понесенных за весь 12-месячный период, предшествующий смерти участника.
Это основные исследования, конкретно посвященные расходам на медицинское обслуживание умерших. Кроме того, было проведено несколько исследований дорогостоящих или катастрофических заболеваний, которые показывают, что значительную часть этих затрат несут умирающие пациенты. Например, исследование Schroeder, Showstack и Roberts (1979), в котором анализировался опыт дорогостоящих пациентов, лечившихся в выборке больниц области залива Сан-Франциско в 1976 году, показало, что 15 процентов умерли, находясь в больнице.Последующее исследование показало, что через два года после выписки по крайней мере 34 процента пациентов умерли (Schroeder, Showstack, and Schwartz, 1981).
Несколько исследований затрат, понесенных в специальных больничных отделениях или отделениях интенсивной терапии, также указывают на высокий уровень использования ресурсов пациентами, которые не переживают госпитализацию. Turnbull et al. (1979), анализируя данные первых 1035 пациентов, поступивших в реанимационное отделение Мемориального онкологического центра в 1971 году, отметили, что только 62 процента этих пациентов были выписаны живыми.Исследование 1970 г., проведенное Чиветтой (1973) пациентов, проходящих лечение в хирургическом отделении интенсивной терапии в Массачусетской больнице общего профиля, привело его к выводу, что «затраты на интенсивную терапию, вызванные длительным использованием этого типа учреждения, по-видимому, обратно пропорциональны вероятности выживаемость пациентов ». Три других исследования также основаны на данных Массачусетской больницы общего профиля. Каллен и др. (1976), изучая 226 последовательно находящихся в критическом состоянии больных, в основном послеоперационных пациентов, поступивших в отделение неотложной помощи в 1972 и 1973 годах, обнаружили, что 21 процент от общих расходов приходился на кровь и фракции крови; из этого количества 83 процента досталось 72 процентам, которые не выжили.Thibault et al. (1980) обнаружили, что из 2693 последовательных госпитализаций в отделение интенсивной терапии в период с июля 1977 г. по июль 1979 г. «23 процента, которым потребовалось немедленное вмешательство, составили непропорционально большую долю от общих расходов (37 процентов) и смертей во время госпитализации (58 процентов). ” Наконец, исследование Detsky et al. (1981) показали, что уход за неживыми, лечившимися в отделении интенсивной терапии, «требовал значительно более высоких средних затрат, чем уход за выжившими ( P <0.01) ».
Что эти исследования говорят нам о стоимости медицинского обслуживания в конце жизни? Различные исследования использования больниц умершими по сравнению с выжившими показывают значительно более высокие уровни использования и расходов первых, чем вторых. Однако они ограничиваются затратами на лечение и, следовательно, не дают полной картины общих затрат на лечение. То же верно и в отношении исследований дорогостоящих или катастрофических заболеваний. Кроме того, большинство этих исследований основано на методах лечения в учебных больницах, и сомнительно, в какой степени эта практика применяется в общественных больницах, которые не имеют всех высокотехнологичных объектов, как в центрах третичной медицинской помощи.Более того, даже сами авторы обычно не решаются называть агрессивное обращение, которое они документируют, неуместным или расточительным, а лишь предполагают, что оно требует дальнейшего изучения. Таким образом, эти исследования не дают основы для оценки того, насколько агрессивная помощь явно неизлечимым пациентам проводится в стране в целом, не говоря уже о том, во сколько это обходится стране.
Несколько более информативны исследования затрат на лечение пациентов, умерших от рака. В отличие от исследований дорогостоящих болезней, которые обычно касаются только больничных расходов, исследования рака предоставляют данные практически по всем затратам.Однако они ограничены одним конкретным заболеванием и, следовательно, снова предоставляют лишь частичную информацию, хотя Любитц и Прихода (1984, 123) обнаружили, что структура расходов в последний год жизни пациентов, умерших от рака, практически идентична структуре расходов пациентов, умерших от рака. все умершие.
Это оставляет исследования Medicare, которые являются лучшим источником информации о затратах в конце срока службы, доступными на сегодняшний день, хотя они тоже имеют свои ограничения. Во-первых, они предоставляют данные только для лиц в возрасте 65 лет и старше, на которых распространяется программа Medicare.Однако, поскольку на эту возрастную группу приходится 67 процентов всех смертей и поскольку большинство людей в этой возрастной группе охвачены программой Medicare, эти исследования действительно предоставляют информацию для значительной части населения.
Более серьезным недостатком является тот факт, что исследования предоставляют данные только по услугам, покрываемым Medicare. Основными упущениями являются расходы на уход в доме престарелых, которые Medicare покрывает лишь в очень ограниченной степени, и на амбулаторные лекарства, которые она не покрывает вообще. Особенно серьезно упущение расходов на дом престарелых.В 1978 году (последний год, по которому доступны национальные данные по возрастным группам) группа в возрасте 65 лет и старше потратила 12,6 миллиарда долларов на уход в доме престарелых, что составляет 80,1 процента от общих расходов дома престарелых и 25,6 процента от общих расходов на личное медицинское обслуживание. старший; из этой суммы Medicare выплатила только 3,0 процента. Упущение расходов на лекарства, хотя и менее важно, также немаловажно. В 1978 году они составили 3,2 миллиарда долларов, что составляет 21,4 процента от общих расходов на лекарства для всех возрастных групп и 6 лет.5 процентов от общих расходов на личное медицинское обслуживание пожилых людей (Fisher 1980).
Более того, даже в отношении услуг, покрываемых Medicare, — больничных услуг (покрываемых частью A) и услуг врача (покрываемых частью B) — исследования Medicare не предоставляют данных об общих расходах, а только о возмещении расходов по программе Medicare. Из-за различий в франшизах и положениях о совместном несении расходов в рамках двух программ данные о выплатах Medicare занижают общие расходы на услуги врача в большей степени, чем расходы на больничные услуги.Например, в 1978 году программа Medicare оплатила 74,6 процента всех больничных расходов пожилых людей, но лишь 55,6 процента их расходов на услуги врача (Fisher 1980).
Эти ограничения следует учитывать при оценке данных Medicare о расходах, понесенных умершими лицами, по сравнению с расходами, понесенными оставшимися в живых. Трудно оценить, каким образом упущение расходов на дом престарелых и лекарств, а также занижение общих расходов на больницу и врача из-за вычетов и положений о распределении затрат искажают выводы.В целом, эти факторы могут привести к большему занижению общих расходов оставшимися в живых, а не умершими. Но у нас действительно нет адекватных данных, особенно о расходах на дома престарелых, чтобы прийти к определенному выводу в настоящее время.
Из четырех процитированных исследований Medicare, исследование Любитца и Приходы (1984) является наиболее подробным и поэтому будет обобщено здесь. Более того, хотя абсолютные цифры в четырех исследованиях различаются, все они показывают одни и те же общие тенденции и взаимосвязь между расходами Medicare умерших по сравнению с расходами оставшихся в живых.Из-за нехватки места здесь будут представлены только выводы авторов за последний год жизни, хотя у них есть данные и за предпоследний год. Они отражают результаты прошлого года, но общие цифры и различия между двумя группами меньше.
В дополнение к своему выводу о том, что 5,9 процента умерших участников программы Medicare составили 27,9 процента от общего объема выплат по программе Medicare, Любитц и Прихода обнаружили, что:
-
92 процента умерших по сравнению с 58 процентами выживших имели некоторую долю Medicare. возмещения;
-
74 процента умерших имели одну или несколько госпитализаций в течение года по сравнению с 20 процентами выживших;
- Общая сумма возмещения
в рамках программы Medicare составила в среднем 4 527 долларов США на каждого участника для умерших и 729 долларов США для оставшихся в живых — i.е. у умерших они были в 6,2 раза выше;
-
возмещения расходов на стационарное лечение составили в среднем 3484 доллара на одного участника для умерших (или 77 процентов от общей суммы возмещения), 478 долларов на оставшихся в живых (или 66 процентов от общей суммы возмещения), то есть они были в 7,3 раза выше для умерших;
-
32 процента умерших получили возмещение в размере 5000 долларов и более по сравнению с 4 процентами оставшихся в живых;
-
30 процентов всех расходов умерших пришлось на последние 30 дней жизни, 46 процентов — на последние 60 дней и 77 процентов — на последние шесть месяцев жизни;
-
возмещения на каждого участника и на человека, получающего услуги Medicare, уменьшались с увеличением возраста для умерших, но увеличивались для оставшихся в живых; в результате разница между двумя группами уменьшалась с увеличением возраста: в возрасте от 67 до 69 лет умершие получили 9.В 8 раз больше среднего возмещения на одного учащегося как выжившего, тогда как в возрасте 85 лет и старше их среднее возмещение было только в 3,7 раза больше, чем у выживших. Однако эти цифры, вероятно, значительно изменились бы, если бы были включены расходы на дом престарелых, которые увеличиваются с возрастом. Общие расходы обеих групп будут выше; расходы умерших могут не уменьшаться с возрастом, но трудно сказать, что произойдет с разницей между этими двумя группами из-за отсутствия адекватных данных.
Использование в больницах в конце жизни
Поскольку больничные расходы составляют значительную часть от общей суммы возмещения по программе Medicare лицам на последнем году их жизни, два вопроса, поставленные в начале этой статьи, заслуживают краткого изучения: ( 1) Увеличилось ли использование больницы в качестве места для умирания за последние десять или два года, и (2) высокие затраты в конце жизни, в основном из-за агрессивного ухода, и относительная интенсивность стационарного ухода за пациентами. кто умирает по сравнению с теми, кто выживает, увеличилось?
Больница как место смерти
Данных о количестве умерших по месту смерти на удивление мало.Основная проблема заключается в определении, поскольку иногда данные относятся только к больницам краткосрочного пребывания, иногда к больницам краткосрочного пребывания и учреждениям долгосрочного ухода вместе взятым; более того, что еще больше усложняет ситуацию, определение института не всегда одно и то же. Из-за нехватки данных все доступные данные об использовании в больницах и учреждениях в последний год жизни были собраны в. Как видно из множества пропусков в таблице, данных по этому вопросу действительно мало.
ТАБЛИЦА 1
Использование больниц или учреждений в последний год жизни, 1948–1980
| Тип использования | 1948 | 1958 | 1961 | 1965 | 1967 | 1967 | 1980 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| (1) Процент умерших в краткосрочных больницах | ||||||||||||||
| Все возрасты | — | — | 48 a | 45 b | b | — | 50 b | |||||||
| 65 и старше | — | — | 45 a | — | — | — | — | — 42 | ||||||
| (2) Процент краткосрочного госпитализации в последний год жизни | ||||||||||||||
| Все возрасты | — | — | 63 a | 61 c | — | — | — | — | ||||||
| 65 и старше | — | — | 61 a | — | 61 d | — | ||||||||
| (3) Процент умерших в больницах или учреждениях | ||||||||||||||
| Все возрасты | 50 a | 61 a | 61 a | — | — | — | — | — | 63 f | |||||
| 65 лет и старше | — | — | 62 a | — | — | — | — | — | — | (4) Процент получавших лечение в больницах или учреждениях в последний год жизни | ||||
| Все возрасты | — | — | 72 a | 73 c | 9018 7 —— | — | — | |||||||
| 65 и старше | — | — | 74 a | 73 c | — | — | ||||||||
В записи 1 таблицы представлены сводные данные о проценте смертей, произошедших в больницах краткосрочного пребывания.Этот процент составлял 48 процентов в 1961 году, составлял 45 процентов и 44 процента, соответственно, в 1965 и 1975 годах и составлял 50 процентов в 1980 году, что не является значительным увеличением за 20-летний период.
Запись 2 показывает процент умерших, которые лечились в краткосрочных больницах в последний год жизни. Здесь действительно наблюдается увеличение числа умерших в возрасте 65 лет и старше (последние данные по населению в целом отсутствуют) с 61 процента в 1961 году до 75 процентов в 1976 году. Однако показатель в 61 процент за 1967 год не совсем сопоставим с другими, поскольку данные в этом исследовании относятся к госпитализации только за календарный год смерти, а не за 12 месяцев, предшествующих смерти.Приблизительная оценка процента умерших, которые использовали краткосрочные больницы в течение полных 12 месяцев до смерти, может быть сделана на основе вывода Любитца и Приходы (1984) о том, что суммы возмещения по программе Medicare за последние шесть месяцев жизни учитывались. для 77 процентов от общей суммы возмещения расходов по программе Medicare за 12 месяцев до смерти. Корректировка показателя в 61 процент для недостающих месяцев использования (61, деленное на 77 умноженное на 100) дает цифру за полные 12 месяцев до смерти в 79 процентов.Аналогичный результат получается, когда данные McCall’s Colorado (1984) используются для корректировки за полные 12 месяцев. Она обнаружила, что 79 процентов всех дней стационарного лечения пожилых пациентов, которые умерли, приходятся на последние шесть месяцев перед смертью. Корректировка цифр Пиро и Лютинса делает их цифру за полные 12 месяцев 77%. Таким образом, увеличение использования стационарной помощи в последний год жизни произошло не в последнее время, а примерно в середине-конце 1960-х годов после введения программ Medicare и Medicaid.
Для полноты, аналогичные данные по больницам и учреждениям вместе взятые показаны в записях 3 и 4 таблицы. Опять же, эти данные не предполагают существенных изменений за последние годы. Интересно отметить, что в исследовании, из которого взяты данные за 1948, 1958 и 1961 годы в записи 3, также приводятся данные за 1937 год, самый ранний год, по которому такая информация доступна. В то время 37 процентов всех смертей приходилось на больницы и учреждения. Таким образом, похоже, что большой сдвиг в сторону умирания в больницах и учреждениях произошел до или сразу после Второй мировой войны, а не в более позднее время.
Подводя итог, имеющиеся данные не показывают резкого роста использования больницы в качестве места для умирания за последние 20 лет. Однако они показывают, что использование больниц в последний год жизни значительно увеличилось за последние 20 лет, особенно в период с начала и до конца 1960-х годов, а не в последнее время.
Интенсивность стационарной помощи в последний год жизни
Данных по второму вопросу, касающемуся интенсивности стационарной помощи пациентам, которые умирают, также мало, хотя часто предполагается, что высокие затраты на медицинское обслуживание в конце жизни жизни во многом связаны с агрессивным и интенсивным лечением.Единственное исследование, в котором конкретно рассматривается этот вопрос, — это исследование McCall (1984) умерших участников программы Medicare в Колорадо. Она обнаружила, что 67 процентов всех стационарных расходов, понесенных умершими в последний год жизни, были понесены в последнем квартале, в то время как только 61 процент их стационарных дней в прошлом году пришлось на последний квартал. Она заключает, что «разница между процентом расходов и процентом дней стационарного лечения, 67 процентов против 61 процента, указывает на более интенсивное использование больничных услуг в последние дни.«Эта разница в двух процентах не кажется такой уж поразительной, учитывая, что эти пациенты, вероятно, были хуже перед смертью, чем во время предыдущих госпитализаций. Таким образом, ее открытие не обязательно указывает на особенно интенсивную или агрессивную помощь в конце жизни.
Исследование МакКолла, однако, предоставляет некоторую другую информацию, касающуюся вопроса об интенсивности стационарной помощи в конце жизни. И ее исследование, и исследование Любитца и Приходы показали, что лишь у относительно небольшого числа умерших в последний год жизни были очень высокие медицинские расходы, которые указывают на использование дорогостоящих высокотехнологичных больничных услуг.Данные McCall (1984, 339) показывают, что в 1978 году только 5 процентов престарелых потомков получали возмещение по программе Medicare на сумму более 21 128 долларов, и только 1 процент получал возмещение более 33 094 долларов. Эти цифры аналогичны данным Любитца и Приходы (1984, 122) за тот же год, которые показывают, что только 3 процента умерших получили возмещение в размере 20 000 долларов и более, и только 1 процент получил возмещение в размере 30 000 долларов и более. Если бы возмещение расходов этой последней группе из примерно 5000 бенефициаров было полностью исключено (и никто, вероятно, не стал бы выступать за отказ от лечения таких очень больных пациентов), экономия в размере 205 миллионов долларов составила бы 1.1 процент от общих расходов Medicare. (Общая сумма возмещения Medicare для исследуемой популяции в исследовании Lubitz and Prihoda составила 18,3 миллиарда долларов в 1978 году). Даже если бы возмещение примерно 24 000 умерших с выплатами в 20 000 долларов или более было отменено, экономия по программе Medicare составила бы только 644 миллиона долларов, или 3,5 процента от общих расходов Medicare.
Таким образом, данные не подтверждают предположение о том, что большая часть затрат на медицинское обслуживание в конце жизни связана с широким использованием «героических» вмешательств в интересах умерших пациентов.Более того, следует отметить, что около 5000 получателей программы Medicare, которые умерли , а не , получили возмещение по программе Medicare в размере 30 000 долларов США или более, а около 25 000 получателей помощи получили возмещение в размере 20 000 долларов США или более, что составляет 652 миллиона долларов США, или около 3,6 процента от общих расходов Medicare. Оглядываясь назад, легко счесть эти последние расходы оправданными и поставить под сомнение целесообразность расходов на тех, кто умер. Но вполне вероятно, что в перспективе различие между теми, кто умрет, и теми, кто будет жить, не было столь четким.
Сравнение данных двух других исследований Medicare — исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом — может пролить некоторый свет на вопрос о том, имеет ли относительная интенсивность стационарного лечения пациентов, которые умирают, по сравнению с теми, кто выжил. повысился. В двух исследованиях использовалась одна и та же методология, поскольку данные о возмещении по программе Medicare для умерших включают только выплаты, произведенные за услуги, оказанные в календарный год смерти, а не за весь 12-месячный период, предшествующий смерти, как это сделано в исследовании Любитца и Приходы.Пиро и Лутинс (1973, 28) обнаружили, что возмещение расходов по больничному страхованию на одного пользователя больничных услуг составило 1 043,40 доллара для умерших и 685,47 доллара для оставшихся в живых, или 1,5. Соответствующие цифры из исследования Хелбинга (1983, таблица 2) составляют 4632 доллара и 2713 долларов соответственно, или соотношение 1,7. Таким образом, относительная интенсивность оказания стационарной помощи умершим по сравнению с выжившими изменилась лишь незначительно.
Выраженные в терминах расходов на каждого участника вместо на пользователя услуг, данные показывают почти такие же незначительные различия.Соотношение возмещения расходов по больничному страхованию на одного умершего и на одного выжившего составляет 5,8 в 1967 г. и 6,0 в 1979 г. (Lubitz and Prihoda 1984, 128). (Коэффициенты для всех услуг одинаково близки — 4,9 и 5,1 соответственно, а для услуг врачей — 3,0 и 2,8 соответственно, т. Е. Несколько ниже в 1979 г., чем в 1967 г.)
Это, конечно, не означает, что За этот период не произошло увеличения интенсивности стационарной помощи. Но похоже, что увеличение ресурсов, используемых в больнице, было пропорционально одинаковым для пациентов, которые умирают, и тех, кто выжил.
Заключение
Подводя итог, можно сделать три основных вывода из различных исследований расходов в конце жизни:
-
Затраты на медицинское обслуживание в конце жизни действительно высоки. Даже данные о расходах, исключающие многие расходы — такие как данные Medicare, исключающие расходы на уход в доме престарелых и амбулаторные лекарства — показывают, что медицинское обслуживание в последний год или месяцы жизни стоит очень дорого.
-
Высокая стоимость медицинского обслуживания в конце жизни — явление не недавнее, а произошло это только в течение последних нескольких лет.Данные за 1967 год показывают примерно такую же взаимосвязь между расходами на умерших больных и расходами на тех, кто выжил. Фактически, еще до появления Medicare исследование 1961 года показало, что больничные и другие институциональные расходы на умерших больных взрослых почти в три раза превышали расходы на больных взрослых, которые не умерли. Причина, по которой данные о затратах в конце жизненного цикла вызывают такое большое беспокойство в настоящее время, в то время как они оставались практически незамеченными 15 или 20 лет назад, вероятно, состоит в том, что мы гораздо больше обеспокоены затратами на медицинское обслуживание в целом сейчас, когда они составляют более 10 процентов валового национального продукта, чем в те времена, когда их было около 6 процентов.
-
Наконец, что наиболее важно, имеющиеся в настоящее время данные — а они, по общему признанию, скудные — не подтверждают часто высказываемое или, по крайней мере, подразумеваемое предположение о том, что высокие медицинские расходы в конце жизни в значительной степени связаны с агрессивными, интенсивными лечение умирающих пациентов. Во-первых, данные показывают, что количество умерших с очень высокими медицинскими расходами, предполагающими использование дорогостоящих высокотехнологичных вмешательств, довольно невелико. Во-вторых, мы не знаем, сколько из умерших пациентов были явно неизлечимыми.Как указывалось выше, из 49 000 получателей Medicare, получивших компенсацию от Medicare в размере 20 000 долларов или более в 1978 году, чуть менее половины (24 000) умерли; остальные выжили. Учитывая неопределенность медицинского прогноза, совсем не ясно, были ли ресурсы «потрачены впустую» на лечение умерших. Данные предполагают, хотя и не доказывают этого, что сегодня, как и в предыдущие периоды, большинству умирающих больных оказывается медицинская помощь, обычно оказываемая больным, и такая помощь стоит дорого, особенно для более больных. чем в среднем.Таким образом, данные исследований, проведенных на сегодняшний день, не обеспечивают основу для политики выделения одной группы пациентов для стратегий сдерживания затрат.
Это не отрицает необходимости в различных мерах, которые могут обеспечить не только менее дорогостоящий уход, но также более подходящий и гуманный уход в конце жизни. Предложение ухода за неизлечимо больными пациентами в хосписе в качестве альтернативы традиционному уходу является одним из примеров ухода, который больше подходит для нужд таких пациентов и может быть менее дорогостоящим.Еще одним примером неотложной необходимости является разработка лучших критериев для более точного и надежного медицинского прогноза. Также предлагалось уделять гораздо больше внимания особым медицинским проблемам и потребностям пожилых людей, которые во многом отличаются от потребностей молодых людей. Прекрасное обсуждение этой темы представлено Leaf (1977, 888):
В наших больницах неотложной помощи, куда пожилых людей часто доставляют с запущенными заболеваниями, они слишком часто без разбора подвергаются тому же лечению, которое может вселить надежду. помощи молодому человеку с менее обширным заболеванием.Когда такие процедуры применяются к ослабленным или ослабленным пожилым людям, заболеваемость или даже смертность могут быть высокими.
Среди его рекомендаций — больший упор на преподавание гериатрической медицины в медицинских школах; больше клинических испытаний и оценок диагностических и терапевтических процедур применительно к пожилым людям; комитеты по этике в медицинских центрах, чтобы помочь врачам, пациентам и их семьям принять трудные решения о лечении; дополнительные меры по уходу, которые предлагают больше альтернатив, чем нынешний выбор между больницей неотложной помощи и отсутствием медицинской помощи; и, наконец, что не менее важно, просвещение как общественности, так и медицинских работников, «чтобы сформировать более реалистичные ожидания относительно того, что медицина сегодня может предложить пожилым людям.”
Хотя все эти меры приведут к более адекватному уходу за пожилыми пациентами, степень, до которой они снизят расходы на медицинское обслуживание в конце жизни, неясна. Хосписная помощь пациентам с неизлечимой онкологией еще не доказала, что во всех случаях она менее затратна, чем обычная помощь. Точно так же уход на дому может быть более дорогим, чем уход в учреждении, в тех случаях, когда нет членов семьи, которые могли бы помочь в уходе за пациентом. В целом, различные меры, предложенные Leaf, вероятно, приведут к некоторой экономии средств, особенно если и медицинская профессия, и общественность смогут научиться иметь более реалистичные ожидания относительно того, что может сделать современная медицина.Но это верно не только для пожилых людей, но и для людей всех возрастов. Реальный прогресс в сдерживании затрат будет достигнут только тогда, когда усилия будут направлены на общую стоимость медицинского обслуживания. Это также позволит избежать очень реальной опасности формулирования политики, которая переводит очень больных пациентов, и особенно очень больных пожилых пациентов, в «конечную» группу до того, как придет их время умирать.
Рассмотрение этических последствий сделанных здесь выводов выходит за рамки данной статьи.Но следует, по крайней мере, упомянуть, что если дальнейшие исследования подтвердят предварительный вывод о том, что высокие затраты на медицинское обслуживание в конце жизни связаны не столько с интенсивным лечением явно неизлечимых пациентов, сколько с обычным медицинским уходом за очень больными пациентами, это поднимает гораздо более сложные и трудные этические вопросы, чем обсуждалось в литературе на сегодняшний день. Обсуждение этических вопросов, касающихся оказания медицинской помощи умирающим, сосредоточилось на критериях определения соответствующих форм ухода за неизлечимыми пациентами, т.е.е., пациенты, у которых, по мнению компетентных врачей, нет надежды на излечение и которые находятся на необратимом пути к неминуемой смерти (см., например, Президентскую комиссию по изучению этических проблем в медицине и биомедицинских и поведенческих исследованиях 1983; Йонсен, Зиглер и Винслейд, 1982; Байер и др., 1983; Ванцер и др., 1984). Постепенно сложился консенсус в отношении этики отказа от лечения для таких пациентов, для которых лечение в некотором роде действительно бесполезно. Но такого консенсуса не существует для пациентов, которые, хотя и очень больны, все же могут получить помощь с помощью различных диагностических или терапевтических процедур и чьи дни могут быть продлены.Таким образом, если мы спросим, не являются ли затраты на уход для этой группы чрезмерными, мы столкнемся с новыми этическими проблемами серьезного масштаба. 2
Что показывают данные?
В последние годы, когда национальные расходы на здравоохранение выросли с 5,3 процента валового национального продукта (ВНП) в 1960 году до 7,5 процента в 1970 году и до 10,5 процента в 1982 году, все большее беспокойство вызывает то, что Эли Гинзберг (1980) , известный экономист, назвал «дороговизну смерти». Утверждается, что различные исследования расходов на медицинское обслуживание показывают, что мы тратим «непропорционально» количество наших ресурсов здравоохранения на неизлечимо больных пациентов.Существует множество анекдотов о чрезмерном использовании дорогостоящих высокотехнологичных методов лечения умирающих пациентов. Поэтому в нынешнюю эпоху сдерживания затрат неудивительно, что «высокая цена смерти» заставила некоторых людей усомниться в том, «тратятся ли ресурсы» на умирающих (особенно если последние очень пожилые) и могут (или должны) быть более продуктивными для других пациентов или даже для других социально желательных целей, таких как образование или жилье.
Если быть точным, большинство этих исследований касается не «высокой стоимости смерти» «неизлечимых» пациентов, а расходов на медицинское обслуживание в конце жизни, как правило, в последний год или шесть месяцев жизни.Конечно, достаточно легко назначить пациента терминальным или умирающим ретроспективно , но совсем другое дело сделать это проспективно . Несмотря на огромные успехи современной медицины за последние пятьдесят лет или около того, медицинские прогнозы все еще очень неопределенны. Фактически, современная медицина, значительно увеличив вооружение, имеющееся в распоряжении врача, вполне могла увеличить сложность и неопределенность медицинских прогнозов по сравнению с тем временем, когда врач мог сделать лишь немного больше, чем моральную поддержку больным.Сегодня предсказать неминуемую смерть с какой-либо степенью уверенности трудно для большинства пациентов, а предсказать смерть за двенадцать, шесть или даже три месяца вперед практически невозможно. Основное исключение составляют больные раком, для которых прогноз смерти может быть сделан с разумной точностью сверх определенного момента в ходе их болезни; и не случайно программы хосписа обслуживают в первую очередь таких пациентов. 1
Поскольку исследования расходов на медицинское обслуживание в конце жизни являются ретроспективными по необходимости, они обычно игнорируют различие между неизлечимыми заболеваниями, если они определены ретроспективно и когда они определены проспективно, и рассматривают все такие расходы, как если бы они были расходами явно неизлечимо больных. пациенты.Таким образом, высокие затраты на медицинское обслуживание в конце жизни становятся «дороговизной смерти» и источником беспокойства по поводу «растраты» скудных ресурсов на уход за безнадежно больными пациентами. Последствия такой интерпретации данных для политики, хотя и редко указываются в явной форме, очевидны: если мы хотим остановить рост затрат на медицинское обслуживание, расходы на медицинское обслуживание в конце жизни станут отличной целью для усилий по сдерживанию затрат. На практике, поскольку в настоящее время 67 процентов людей, умирающих в Соединенных Штатах в определенном году, составляют 65 лет и старше, это означает сосредоточение таких усилий на пожилых людях.Такая политика может быть особенно заманчивой в настоящее время, учитывая озабоченность по поводу прогнозируемых финансовых проблем программы Medicare.
Ввиду этих серьезных — если не сказать тревожных — политических вопросов, поднятых в различных исследованиях, необходимо срочно детально изучить, что они на самом деле показывают и что известно и что неизвестно о медицинских расходах в конце жизни. Сколько тратится на умерших пациентов по сравнению с выжившими? Какими видами медицинских услуг пользуются пациенты в последний год или месяцы жизни? Поскольку на больничные расходы приходится такая большая часть общих расходов на медицинское обслуживание (42 процента в 1982 г.), возникают вопросы относительно использования больничных услуг.Увеличилось ли использование больницы в качестве места для умирания в последние годы? Являются ли высокие затраты в конце жизни результатом агрессивного, интенсивного лечения или «героизма»? Короче говоря, подтверждают ли имеющиеся данные гипотезу о том, что мы тратим слишком много наших медицинских долларов на умирающих, и, следовательно, предполагаем, что один из способов сдерживания роста затрат на медицинское обслуживание — нацелить усилия по сдерживанию затрат на эту группу? Это основной вопрос, который будет рассмотрен в этой статье.
Исследования затрат в конце жизни
Исследования расходов на медицинское обслуживание в конце жизни можно разделить на две широкие группы: (1) исследования, посвященные конкретно расходам тех, кто умирает, и (2) исследования высоких ценностей. — стоимость или катастрофическое заболевание в целом, что также дает некоторую информацию о доле этих затрат, которые несут пациенты, которые не выживают.
Одним из первых в первой группе является исследование 1961 года использования больниц на последнем году жизни (Sutton 1965). Он показал, что 48 процентов всех смертей произошли в больницах краткосрочного пребывания, и что 63 процента всех умерших пользовались некоторыми больничными услугами в последний год своей жизни; соответствующие показатели для умерших в возрасте 65 лет и старше составляют 45 процентов и 61 процент соответственно. В этом исследовании нет данных ни о затратах, ни об использовании больничных услуг не умершими пациентами. Такие данные предоставлены несколько более поздним исследованием, проведенным Тиммером и Коваром (1971), о расходах на больничную и институциональную помощь в течение последнего года жизни взрослых людей в возрасте 25 лет и старше, умерших в 1964 и 1965 годах.Они обнаружили (что неудивительно) не только то, что доля взрослых умерших, получивших определенную помощь в больницах и учреждениях в последний год своей жизни, была намного выше, чем доля живого населения в течение 12-месячного периода (73 процента по сравнению с 13 процентами. ), но также и то, что у умерших более чем в два раза выше вероятность иметь счета на 500 долларов и более (!) за лечение в медицинских учреждениях, чем у взрослых, которые получали такую помощь, но не умерли. Кроме того, средний счет за такую помощь был почти в три раза выше для умерших, чем для оставшихся в живых (691 доллар по сравнению с 259 долларами).В еще одном исследовании Сельма Мушкин (1974) подсчитала, что в 1974 году более 20 процентов всех расходов непсихиатрических больниц и домов престарелых в негосударственных учреждениях приходилось на уход за умершими пациентами.
В нескольких исследованиях изучалась стоимость ухода за умершими онкологическими больными. Исследование Скотто и Чиаззе (1976), основанное на Третьем национальном обследовании рака, показало, что в 1969 и 1970 годах больничные выплаты онкологическим больным, умершим в течение 24 месяцев, были почти вдвое выше, чем выплаты не умерших онкологических больных (3 317 долларов США). по сравнению с 1769 долл. США).Исследование Cancer Care (1973), проведенное в 1971 и в начале 1972 года, показало, что общие расходы пациентов, умерших от рака на поздней стадии, варьировались от менее 5000 до более 50 000 долларов на пациента при средней стоимости 21 718 долларов. Совсем недавно Ассоциация Голубого Креста и Голубого Щита по контракту с Министерством здравоохранения и социальных служб провела исследование стоимости рака за последние шесть месяцев жизни. Неопубликованный окончательный отчет об этом исследовании показывает, что медицинские расходы участников Blue Cross и Blue Shield в возрасте до 65 лет в среднем составляли чуть менее 16 000 долларов (в долларах 1980 года) на одного умершего в этой терминальной фазе жизни (Гиббс и Ньюман, 1982).
С момента вступления в силу Medicare в 1965 году в нескольких исследованиях изучалась возможность возмещения расходов по программе Medicare от имени умерших бенефициаров. Самое раннее из этих исследований, проведенное Пиро и Лутинсом (1973) о получателях Medicare, умерших в 1967 или 1968 году, показало, что 5 процентов получателей Medicare, умерших в 1967 году, составили 22 процента всех возмещений по программе Medicare в этом году. Более недавнее исследование, проведенное МакКоллом (McCall, 1984), бенефициаров Medicare в Колорадо, умерших в 1978 году, показало, что средние выплаты по программе Medicare умершим зачисленным участникам в шесть раз превышали средние возмещения для выживших участников (6000 долларов по сравнению с 1000 долларов).Еще одно недавнее исследование, проведенное Хелбингом (1983) из Управления финансирования здравоохранения (HCFA), показало, что 4,9 процента участников программы Medicare, умерших в 1979 году, составили 21 процент от общей суммы возмещения расходов по программе Medicare. Наконец, недавно было опубликовано значительно более подробное исследование, проведенное в HCFA Любитцем и Приходой (1984). Они обнаружили, что на 5,9 процента получателей медицинской помощи, умерших в 1978 году, приходилось 27,9 процента расходов на бесплатную медицинскую помощь. Следует отметить, что в отличие от исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом, которое включало только возмещение расходов Medicare, произведенных в течение календарного года, в котором участник умер (т.е., в среднем шесть месяцев затрат), и исследование McCall, и исследование Lubitz и Prihoda включают возмещение затрат, понесенных за весь 12-месячный период, предшествующий смерти участника.
Это основные исследования, конкретно посвященные расходам на медицинское обслуживание умерших. Кроме того, было проведено несколько исследований дорогостоящих или катастрофических заболеваний, которые показывают, что значительную часть этих затрат несут умирающие пациенты. Например, исследование Schroeder, Showstack и Roberts (1979), в котором анализировался опыт дорогостоящих пациентов, лечившихся в выборке больниц области залива Сан-Франциско в 1976 году, показало, что 15 процентов умерли, находясь в больнице.Последующее исследование показало, что через два года после выписки по крайней мере 34 процента пациентов умерли (Schroeder, Showstack, and Schwartz, 1981).
Несколько исследований затрат, понесенных в специальных больничных отделениях или отделениях интенсивной терапии, также указывают на высокий уровень использования ресурсов пациентами, которые не переживают госпитализацию. Turnbull et al. (1979), анализируя данные первых 1035 пациентов, поступивших в реанимационное отделение Мемориального онкологического центра в 1971 году, отметили, что только 62 процента этих пациентов были выписаны живыми.Исследование 1970 г., проведенное Чиветтой (1973) пациентов, проходящих лечение в хирургическом отделении интенсивной терапии в Массачусетской больнице общего профиля, привело его к выводу, что «затраты на интенсивную терапию, вызванные длительным использованием этого типа учреждения, по-видимому, обратно пропорциональны вероятности выживаемость пациентов ». Три других исследования также основаны на данных Массачусетской больницы общего профиля. Каллен и др. (1976), изучая 226 последовательно находящихся в критическом состоянии больных, в основном послеоперационных пациентов, поступивших в отделение неотложной помощи в 1972 и 1973 годах, обнаружили, что 21 процент от общих расходов приходился на кровь и фракции крови; из этого количества 83 процента досталось 72 процентам, которые не выжили.Thibault et al. (1980) обнаружили, что из 2693 последовательных госпитализаций в отделение интенсивной терапии в период с июля 1977 г. по июль 1979 г. «23 процента, которым потребовалось немедленное вмешательство, составили непропорционально большую долю от общих расходов (37 процентов) и смертей во время госпитализации (58 процентов). ” Наконец, исследование Detsky et al. (1981) показали, что уход за неживыми, лечившимися в отделении интенсивной терапии, «требовал значительно более высоких средних затрат, чем уход за выжившими ( P <0.01) ».
Что эти исследования говорят нам о стоимости медицинского обслуживания в конце жизни? Различные исследования использования больниц умершими по сравнению с выжившими показывают значительно более высокие уровни использования и расходов первых, чем вторых. Однако они ограничиваются затратами на лечение и, следовательно, не дают полной картины общих затрат на лечение. То же верно и в отношении исследований дорогостоящих или катастрофических заболеваний. Кроме того, большинство этих исследований основано на методах лечения в учебных больницах, и сомнительно, в какой степени эта практика применяется в общественных больницах, которые не имеют всех высокотехнологичных объектов, как в центрах третичной медицинской помощи.Более того, даже сами авторы обычно не решаются называть агрессивное обращение, которое они документируют, неуместным или расточительным, а лишь предполагают, что оно требует дальнейшего изучения. Таким образом, эти исследования не дают основы для оценки того, насколько агрессивная помощь явно неизлечимым пациентам проводится в стране в целом, не говоря уже о том, во сколько это обходится стране.
Несколько более информативны исследования затрат на лечение пациентов, умерших от рака. В отличие от исследований дорогостоящих болезней, которые обычно касаются только больничных расходов, исследования рака предоставляют данные практически по всем затратам.Однако они ограничены одним конкретным заболеванием и, следовательно, снова предоставляют лишь частичную информацию, хотя Любитц и Прихода (1984, 123) обнаружили, что структура расходов в последний год жизни пациентов, умерших от рака, практически идентична структуре расходов пациентов, умерших от рака. все умершие.
Это оставляет исследования Medicare, которые являются лучшим источником информации о затратах в конце срока службы, доступными на сегодняшний день, хотя они тоже имеют свои ограничения. Во-первых, они предоставляют данные только для лиц в возрасте 65 лет и старше, на которых распространяется программа Medicare.Однако, поскольку на эту возрастную группу приходится 67 процентов всех смертей и поскольку большинство людей в этой возрастной группе охвачены программой Medicare, эти исследования действительно предоставляют информацию для значительной части населения.
Более серьезным недостатком является тот факт, что исследования предоставляют данные только по услугам, покрываемым Medicare. Основными упущениями являются расходы на уход в доме престарелых, которые Medicare покрывает лишь в очень ограниченной степени, и на амбулаторные лекарства, которые она не покрывает вообще. Особенно серьезно упущение расходов на дом престарелых.В 1978 году (последний год, по которому доступны национальные данные по возрастным группам) группа в возрасте 65 лет и старше потратила 12,6 миллиарда долларов на уход в доме престарелых, что составляет 80,1 процента от общих расходов дома престарелых и 25,6 процента от общих расходов на личное медицинское обслуживание. старший; из этой суммы Medicare выплатила только 3,0 процента. Упущение расходов на лекарства, хотя и менее важно, также немаловажно. В 1978 году они составили 3,2 миллиарда долларов, что составляет 21,4 процента от общих расходов на лекарства для всех возрастных групп и 6 лет.5 процентов от общих расходов на личное медицинское обслуживание пожилых людей (Fisher 1980).
Более того, даже в отношении услуг, покрываемых Medicare, — больничных услуг (покрываемых частью A) и услуг врача (покрываемых частью B) — исследования Medicare не предоставляют данных об общих расходах, а только о возмещении расходов по программе Medicare. Из-за различий в франшизах и положениях о совместном несении расходов в рамках двух программ данные о выплатах Medicare занижают общие расходы на услуги врача в большей степени, чем расходы на больничные услуги.Например, в 1978 году программа Medicare оплатила 74,6 процента всех больничных расходов пожилых людей, но лишь 55,6 процента их расходов на услуги врача (Fisher 1980).
Эти ограничения следует учитывать при оценке данных Medicare о расходах, понесенных умершими лицами, по сравнению с расходами, понесенными оставшимися в живых. Трудно оценить, каким образом упущение расходов на дом престарелых и лекарств, а также занижение общих расходов на больницу и врача из-за вычетов и положений о распределении затрат искажают выводы.В целом, эти факторы могут привести к большему занижению общих расходов оставшимися в живых, а не умершими. Но у нас действительно нет адекватных данных, особенно о расходах на дома престарелых, чтобы прийти к определенному выводу в настоящее время.
Из четырех процитированных исследований Medicare, исследование Любитца и Приходы (1984) является наиболее подробным и поэтому будет обобщено здесь. Более того, хотя абсолютные цифры в четырех исследованиях различаются, все они показывают одни и те же общие тенденции и взаимосвязь между расходами Medicare умерших по сравнению с расходами оставшихся в живых.Из-за нехватки места здесь будут представлены только выводы авторов за последний год жизни, хотя у них есть данные и за предпоследний год. Они отражают результаты прошлого года, но общие цифры и различия между двумя группами меньше.
В дополнение к своему выводу о том, что 5,9 процента умерших участников программы Medicare составили 27,9 процента от общего объема выплат по программе Medicare, Любитц и Прихода обнаружили, что:
-
92 процента умерших по сравнению с 58 процентами выживших имели некоторую долю Medicare. возмещения;
-
74 процента умерших имели одну или несколько госпитализаций в течение года по сравнению с 20 процентами выживших;
- Общая сумма возмещения
в рамках программы Medicare составила в среднем 4 527 долларов США на каждого участника для умерших и 729 долларов США для оставшихся в живых — i.е. у умерших они были в 6,2 раза выше;
-
возмещения расходов на стационарное лечение составили в среднем 3484 доллара на одного участника для умерших (или 77 процентов от общей суммы возмещения), 478 долларов на оставшихся в живых (или 66 процентов от общей суммы возмещения), то есть они были в 7,3 раза выше для умерших;
-
32 процента умерших получили возмещение в размере 5000 долларов и более по сравнению с 4 процентами оставшихся в живых;
-
30 процентов всех расходов умерших пришлось на последние 30 дней жизни, 46 процентов — на последние 60 дней и 77 процентов — на последние шесть месяцев жизни;
-
возмещения на каждого участника и на человека, получающего услуги Medicare, уменьшались с увеличением возраста для умерших, но увеличивались для оставшихся в живых; в результате разница между двумя группами уменьшалась с увеличением возраста: в возрасте от 67 до 69 лет умершие получили 9.В 8 раз больше среднего возмещения на одного учащегося как выжившего, тогда как в возрасте 85 лет и старше их среднее возмещение было только в 3,7 раза больше, чем у выживших. Однако эти цифры, вероятно, значительно изменились бы, если бы были включены расходы на дом престарелых, которые увеличиваются с возрастом. Общие расходы обеих групп будут выше; расходы умерших могут не уменьшаться с возрастом, но трудно сказать, что произойдет с разницей между этими двумя группами из-за отсутствия адекватных данных.
Использование в больницах в конце жизни
Поскольку больничные расходы составляют значительную часть от общей суммы возмещения по программе Medicare лицам на последнем году их жизни, два вопроса, поставленные в начале этой статьи, заслуживают краткого изучения: ( 1) Увеличилось ли использование больницы в качестве места для умирания за последние десять или два года, и (2) высокие затраты в конце жизни, в основном из-за агрессивного ухода, и относительная интенсивность стационарного ухода за пациентами. кто умирает по сравнению с теми, кто выживает, увеличилось?
Больница как место смерти
Данных о количестве умерших по месту смерти на удивление мало.Основная проблема заключается в определении, поскольку иногда данные относятся только к больницам краткосрочного пребывания, иногда к больницам краткосрочного пребывания и учреждениям долгосрочного ухода вместе взятым; более того, что еще больше усложняет ситуацию, определение института не всегда одно и то же. Из-за нехватки данных все доступные данные об использовании в больницах и учреждениях в последний год жизни были собраны в. Как видно из множества пропусков в таблице, данных по этому вопросу действительно мало.
ТАБЛИЦА 1
Использование больниц или учреждений в последний год жизни, 1948–1980
| Тип использования | 1948 | 1958 | 1961 | 1965 | 1967 | 1967 | 1980 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| (1) Процент умерших в краткосрочных больницах | ||||||||||||||
| Все возрасты | — | — | 48 a | 45 b | b | — | 50 b | |||||||
| 65 и старше | — | — | 45 a | — | — | — | — | — 42 | ||||||
| (2) Процент краткосрочного госпитализации в последний год жизни | ||||||||||||||
| Все возрасты | — | — | 63 a | 61 c | — | — | — | — | ||||||
| 65 и старше | — | — | 61 a | — | 61 d | — | ||||||||
| (3) Процент умерших в больницах или учреждениях | ||||||||||||||
| Все возрасты | 50 a | 61 a | 61 a | — | — | — | — | — | 63 f | |||||
| 65 лет и старше | — | — | 62 a | — | — | — | — | — | — | (4) Процент получавших лечение в больницах или учреждениях в последний год жизни | ||||
| Все возрасты | — | — | 72 a | 73 c | 9018 7 —— | — | — | |||||||
| 65 и старше | — | — | 74 a | 73 c | — | — | ||||||||
В записи 1 таблицы представлены сводные данные о проценте смертей, произошедших в больницах краткосрочного пребывания.Этот процент составлял 48 процентов в 1961 году, составлял 45 процентов и 44 процента, соответственно, в 1965 и 1975 годах и составлял 50 процентов в 1980 году, что не является значительным увеличением за 20-летний период.
Запись 2 показывает процент умерших, которые лечились в краткосрочных больницах в последний год жизни. Здесь действительно наблюдается увеличение числа умерших в возрасте 65 лет и старше (последние данные по населению в целом отсутствуют) с 61 процента в 1961 году до 75 процентов в 1976 году. Однако показатель в 61 процент за 1967 год не совсем сопоставим с другими, поскольку данные в этом исследовании относятся к госпитализации только за календарный год смерти, а не за 12 месяцев, предшествующих смерти.Приблизительная оценка процента умерших, которые использовали краткосрочные больницы в течение полных 12 месяцев до смерти, может быть сделана на основе вывода Любитца и Приходы (1984) о том, что суммы возмещения по программе Medicare за последние шесть месяцев жизни учитывались. для 77 процентов от общей суммы возмещения расходов по программе Medicare за 12 месяцев до смерти. Корректировка показателя в 61 процент для недостающих месяцев использования (61, деленное на 77 умноженное на 100) дает цифру за полные 12 месяцев до смерти в 79 процентов.Аналогичный результат получается, когда данные McCall’s Colorado (1984) используются для корректировки за полные 12 месяцев. Она обнаружила, что 79 процентов всех дней стационарного лечения пожилых пациентов, которые умерли, приходятся на последние шесть месяцев перед смертью. Корректировка цифр Пиро и Лютинса делает их цифру за полные 12 месяцев 77%. Таким образом, увеличение использования стационарной помощи в последний год жизни произошло не в последнее время, а примерно в середине-конце 1960-х годов после введения программ Medicare и Medicaid.
Для полноты, аналогичные данные по больницам и учреждениям вместе взятые показаны в записях 3 и 4 таблицы. Опять же, эти данные не предполагают существенных изменений за последние годы. Интересно отметить, что в исследовании, из которого взяты данные за 1948, 1958 и 1961 годы в записи 3, также приводятся данные за 1937 год, самый ранний год, по которому такая информация доступна. В то время 37 процентов всех смертей приходилось на больницы и учреждения. Таким образом, похоже, что большой сдвиг в сторону умирания в больницах и учреждениях произошел до или сразу после Второй мировой войны, а не в более позднее время.
Подводя итог, имеющиеся данные не показывают резкого роста использования больницы в качестве места для умирания за последние 20 лет. Однако они показывают, что использование больниц в последний год жизни значительно увеличилось за последние 20 лет, особенно в период с начала и до конца 1960-х годов, а не в последнее время.
Интенсивность стационарной помощи в последний год жизни
Данных по второму вопросу, касающемуся интенсивности стационарной помощи пациентам, которые умирают, также мало, хотя часто предполагается, что высокие затраты на медицинское обслуживание в конце жизни жизни во многом связаны с агрессивным и интенсивным лечением.Единственное исследование, в котором конкретно рассматривается этот вопрос, — это исследование McCall (1984) умерших участников программы Medicare в Колорадо. Она обнаружила, что 67 процентов всех стационарных расходов, понесенных умершими в последний год жизни, были понесены в последнем квартале, в то время как только 61 процент их стационарных дней в прошлом году пришлось на последний квартал. Она заключает, что «разница между процентом расходов и процентом дней стационарного лечения, 67 процентов против 61 процента, указывает на более интенсивное использование больничных услуг в последние дни.«Эта разница в двух процентах не кажется такой уж поразительной, учитывая, что эти пациенты, вероятно, были хуже перед смертью, чем во время предыдущих госпитализаций. Таким образом, ее открытие не обязательно указывает на особенно интенсивную или агрессивную помощь в конце жизни.
Исследование МакКолла, однако, предоставляет некоторую другую информацию, касающуюся вопроса об интенсивности стационарной помощи в конце жизни. И ее исследование, и исследование Любитца и Приходы показали, что лишь у относительно небольшого числа умерших в последний год жизни были очень высокие медицинские расходы, которые указывают на использование дорогостоящих высокотехнологичных больничных услуг.Данные McCall (1984, 339) показывают, что в 1978 году только 5 процентов престарелых потомков получали возмещение по программе Medicare на сумму более 21 128 долларов, и только 1 процент получал возмещение более 33 094 долларов. Эти цифры аналогичны данным Любитца и Приходы (1984, 122) за тот же год, которые показывают, что только 3 процента умерших получили возмещение в размере 20 000 долларов и более, и только 1 процент получил возмещение в размере 30 000 долларов и более. Если бы возмещение расходов этой последней группе из примерно 5000 бенефициаров было полностью исключено (и никто, вероятно, не стал бы выступать за отказ от лечения таких очень больных пациентов), экономия в размере 205 миллионов долларов составила бы 1.1 процент от общих расходов Medicare. (Общая сумма возмещения Medicare для исследуемой популяции в исследовании Lubitz and Prihoda составила 18,3 миллиарда долларов в 1978 году). Даже если бы возмещение примерно 24 000 умерших с выплатами в 20 000 долларов или более было отменено, экономия по программе Medicare составила бы только 644 миллиона долларов, или 3,5 процента от общих расходов Medicare.
Таким образом, данные не подтверждают предположение о том, что большая часть затрат на медицинское обслуживание в конце жизни связана с широким использованием «героических» вмешательств в интересах умерших пациентов.Более того, следует отметить, что около 5000 получателей программы Medicare, которые умерли , а не , получили возмещение по программе Medicare в размере 30 000 долларов США или более, а около 25 000 получателей помощи получили возмещение в размере 20 000 долларов США или более, что составляет 652 миллиона долларов США, или около 3,6 процента от общих расходов Medicare. Оглядываясь назад, легко счесть эти последние расходы оправданными и поставить под сомнение целесообразность расходов на тех, кто умер. Но вполне вероятно, что в перспективе различие между теми, кто умрет, и теми, кто будет жить, не было столь четким.
Сравнение данных двух других исследований Medicare — исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом — может пролить некоторый свет на вопрос о том, имеет ли относительная интенсивность стационарного лечения пациентов, которые умирают, по сравнению с теми, кто выжил. повысился. В двух исследованиях использовалась одна и та же методология, поскольку данные о возмещении по программе Medicare для умерших включают только выплаты, произведенные за услуги, оказанные в календарный год смерти, а не за весь 12-месячный период, предшествующий смерти, как это сделано в исследовании Любитца и Приходы.Пиро и Лутинс (1973, 28) обнаружили, что возмещение расходов по больничному страхованию на одного пользователя больничных услуг составило 1 043,40 доллара для умерших и 685,47 доллара для оставшихся в живых, или 1,5. Соответствующие цифры из исследования Хелбинга (1983, таблица 2) составляют 4632 доллара и 2713 долларов соответственно, или соотношение 1,7. Таким образом, относительная интенсивность оказания стационарной помощи умершим по сравнению с выжившими изменилась лишь незначительно.
Выраженные в терминах расходов на каждого участника вместо на пользователя услуг, данные показывают почти такие же незначительные различия.Соотношение возмещения расходов по больничному страхованию на одного умершего и на одного выжившего составляет 5,8 в 1967 г. и 6,0 в 1979 г. (Lubitz and Prihoda 1984, 128). (Коэффициенты для всех услуг одинаково близки — 4,9 и 5,1 соответственно, а для услуг врачей — 3,0 и 2,8 соответственно, т. Е. Несколько ниже в 1979 г., чем в 1967 г.)
Это, конечно, не означает, что За этот период не произошло увеличения интенсивности стационарной помощи. Но похоже, что увеличение ресурсов, используемых в больнице, было пропорционально одинаковым для пациентов, которые умирают, и тех, кто выжил.
Заключение
Подводя итог, можно сделать три основных вывода из различных исследований расходов в конце жизни:
-
Затраты на медицинское обслуживание в конце жизни действительно высоки. Даже данные о расходах, исключающие многие расходы — такие как данные Medicare, исключающие расходы на уход в доме престарелых и амбулаторные лекарства — показывают, что медицинское обслуживание в последний год или месяцы жизни стоит очень дорого.
-
Высокая стоимость медицинского обслуживания в конце жизни — явление не недавнее, а произошло это только в течение последних нескольких лет.Данные за 1967 год показывают примерно такую же взаимосвязь между расходами на умерших больных и расходами на тех, кто выжил. Фактически, еще до появления Medicare исследование 1961 года показало, что больничные и другие институциональные расходы на умерших больных взрослых почти в три раза превышали расходы на больных взрослых, которые не умерли. Причина, по которой данные о затратах в конце жизненного цикла вызывают такое большое беспокойство в настоящее время, в то время как они оставались практически незамеченными 15 или 20 лет назад, вероятно, состоит в том, что мы гораздо больше обеспокоены затратами на медицинское обслуживание в целом сейчас, когда они составляют более 10 процентов валового национального продукта, чем в те времена, когда их было около 6 процентов.
-
Наконец, что наиболее важно, имеющиеся в настоящее время данные — а они, по общему признанию, скудные — не подтверждают часто высказываемое или, по крайней мере, подразумеваемое предположение о том, что высокие медицинские расходы в конце жизни в значительной степени связаны с агрессивными, интенсивными лечение умирающих пациентов. Во-первых, данные показывают, что количество умерших с очень высокими медицинскими расходами, предполагающими использование дорогостоящих высокотехнологичных вмешательств, довольно невелико. Во-вторых, мы не знаем, сколько из умерших пациентов были явно неизлечимыми.Как указывалось выше, из 49 000 получателей Medicare, получивших компенсацию от Medicare в размере 20 000 долларов или более в 1978 году, чуть менее половины (24 000) умерли; остальные выжили. Учитывая неопределенность медицинского прогноза, совсем не ясно, были ли ресурсы «потрачены впустую» на лечение умерших. Данные предполагают, хотя и не доказывают этого, что сегодня, как и в предыдущие периоды, большинству умирающих больных оказывается медицинская помощь, обычно оказываемая больным, и такая помощь стоит дорого, особенно для более больных. чем в среднем.Таким образом, данные исследований, проведенных на сегодняшний день, не обеспечивают основу для политики выделения одной группы пациентов для стратегий сдерживания затрат.
Это не отрицает необходимости в различных мерах, которые могут обеспечить не только менее дорогостоящий уход, но также более подходящий и гуманный уход в конце жизни. Предложение ухода за неизлечимо больными пациентами в хосписе в качестве альтернативы традиционному уходу является одним из примеров ухода, который больше подходит для нужд таких пациентов и может быть менее дорогостоящим.Еще одним примером неотложной необходимости является разработка лучших критериев для более точного и надежного медицинского прогноза. Также предлагалось уделять гораздо больше внимания особым медицинским проблемам и потребностям пожилых людей, которые во многом отличаются от потребностей молодых людей. Прекрасное обсуждение этой темы представлено Leaf (1977, 888):
В наших больницах неотложной помощи, куда пожилых людей часто доставляют с запущенными заболеваниями, они слишком часто без разбора подвергаются тому же лечению, которое может вселить надежду. помощи молодому человеку с менее обширным заболеванием.Когда такие процедуры применяются к ослабленным или ослабленным пожилым людям, заболеваемость или даже смертность могут быть высокими.
Среди его рекомендаций — больший упор на преподавание гериатрической медицины в медицинских школах; больше клинических испытаний и оценок диагностических и терапевтических процедур применительно к пожилым людям; комитеты по этике в медицинских центрах, чтобы помочь врачам, пациентам и их семьям принять трудные решения о лечении; дополнительные меры по уходу, которые предлагают больше альтернатив, чем нынешний выбор между больницей неотложной помощи и отсутствием медицинской помощи; и, наконец, что не менее важно, просвещение как общественности, так и медицинских работников, «чтобы сформировать более реалистичные ожидания относительно того, что медицина сегодня может предложить пожилым людям.”
Хотя все эти меры приведут к более адекватному уходу за пожилыми пациентами, степень, до которой они снизят расходы на медицинское обслуживание в конце жизни, неясна. Хосписная помощь пациентам с неизлечимой онкологией еще не доказала, что во всех случаях она менее затратна, чем обычная помощь. Точно так же уход на дому может быть более дорогим, чем уход в учреждении, в тех случаях, когда нет членов семьи, которые могли бы помочь в уходе за пациентом. В целом, различные меры, предложенные Leaf, вероятно, приведут к некоторой экономии средств, особенно если и медицинская профессия, и общественность смогут научиться иметь более реалистичные ожидания относительно того, что может сделать современная медицина.Но это верно не только для пожилых людей, но и для людей всех возрастов. Реальный прогресс в сдерживании затрат будет достигнут только тогда, когда усилия будут направлены на общую стоимость медицинского обслуживания. Это также позволит избежать очень реальной опасности формулирования политики, которая переводит очень больных пациентов, и особенно очень больных пожилых пациентов, в «конечную» группу до того, как придет их время умирать.
Рассмотрение этических последствий сделанных здесь выводов выходит за рамки данной статьи.Но следует, по крайней мере, упомянуть, что если дальнейшие исследования подтвердят предварительный вывод о том, что высокие затраты на медицинское обслуживание в конце жизни связаны не столько с интенсивным лечением явно неизлечимых пациентов, сколько с обычным медицинским уходом за очень больными пациентами, это поднимает гораздо более сложные и трудные этические вопросы, чем обсуждалось в литературе на сегодняшний день. Обсуждение этических вопросов, касающихся оказания медицинской помощи умирающим, сосредоточилось на критериях определения соответствующих форм ухода за неизлечимыми пациентами, т.е.е., пациенты, у которых, по мнению компетентных врачей, нет надежды на излечение и которые находятся на необратимом пути к неминуемой смерти (см., например, Президентскую комиссию по изучению этических проблем в медицине и биомедицинских и поведенческих исследованиях 1983; Йонсен, Зиглер и Винслейд, 1982; Байер и др., 1983; Ванцер и др., 1984). Постепенно сложился консенсус в отношении этики отказа от лечения для таких пациентов, для которых лечение в некотором роде действительно бесполезно. Но такого консенсуса не существует для пациентов, которые, хотя и очень больны, все же могут получить помощь с помощью различных диагностических или терапевтических процедур и чьи дни могут быть продлены.Таким образом, если мы спросим, не являются ли затраты на уход для этой группы чрезмерными, мы столкнемся с новыми этическими проблемами серьезного масштаба. 2
Что показывают данные?
В последние годы, когда национальные расходы на здравоохранение выросли с 5,3 процента валового национального продукта (ВНП) в 1960 году до 7,5 процента в 1970 году и до 10,5 процента в 1982 году, все большее беспокойство вызывает то, что Эли Гинзберг (1980) , известный экономист, назвал «дороговизну смерти». Утверждается, что различные исследования расходов на медицинское обслуживание показывают, что мы тратим «непропорционально» количество наших ресурсов здравоохранения на неизлечимо больных пациентов.Существует множество анекдотов о чрезмерном использовании дорогостоящих высокотехнологичных методов лечения умирающих пациентов. Поэтому в нынешнюю эпоху сдерживания затрат неудивительно, что «высокая цена смерти» заставила некоторых людей усомниться в том, «тратятся ли ресурсы» на умирающих (особенно если последние очень пожилые) и могут (или должны) быть более продуктивными для других пациентов или даже для других социально желательных целей, таких как образование или жилье.
Если быть точным, большинство этих исследований касается не «высокой стоимости смерти» «неизлечимых» пациентов, а расходов на медицинское обслуживание в конце жизни, как правило, в последний год или шесть месяцев жизни.Конечно, достаточно легко назначить пациента терминальным или умирающим ретроспективно , но совсем другое дело сделать это проспективно . Несмотря на огромные успехи современной медицины за последние пятьдесят лет или около того, медицинские прогнозы все еще очень неопределенны. Фактически, современная медицина, значительно увеличив вооружение, имеющееся в распоряжении врача, вполне могла увеличить сложность и неопределенность медицинских прогнозов по сравнению с тем временем, когда врач мог сделать лишь немного больше, чем моральную поддержку больным.Сегодня предсказать неминуемую смерть с какой-либо степенью уверенности трудно для большинства пациентов, а предсказать смерть за двенадцать, шесть или даже три месяца вперед практически невозможно. Основное исключение составляют больные раком, для которых прогноз смерти может быть сделан с разумной точностью сверх определенного момента в ходе их болезни; и не случайно программы хосписа обслуживают в первую очередь таких пациентов. 1
Поскольку исследования расходов на медицинское обслуживание в конце жизни являются ретроспективными по необходимости, они обычно игнорируют различие между неизлечимыми заболеваниями, если они определены ретроспективно и когда они определены проспективно, и рассматривают все такие расходы, как если бы они были расходами явно неизлечимо больных. пациенты.Таким образом, высокие затраты на медицинское обслуживание в конце жизни становятся «дороговизной смерти» и источником беспокойства по поводу «растраты» скудных ресурсов на уход за безнадежно больными пациентами. Последствия такой интерпретации данных для политики, хотя и редко указываются в явной форме, очевидны: если мы хотим остановить рост затрат на медицинское обслуживание, расходы на медицинское обслуживание в конце жизни станут отличной целью для усилий по сдерживанию затрат. На практике, поскольку в настоящее время 67 процентов людей, умирающих в Соединенных Штатах в определенном году, составляют 65 лет и старше, это означает сосредоточение таких усилий на пожилых людях.Такая политика может быть особенно заманчивой в настоящее время, учитывая озабоченность по поводу прогнозируемых финансовых проблем программы Medicare.
Ввиду этих серьезных — если не сказать тревожных — политических вопросов, поднятых в различных исследованиях, необходимо срочно детально изучить, что они на самом деле показывают и что известно и что неизвестно о медицинских расходах в конце жизни. Сколько тратится на умерших пациентов по сравнению с выжившими? Какими видами медицинских услуг пользуются пациенты в последний год или месяцы жизни? Поскольку на больничные расходы приходится такая большая часть общих расходов на медицинское обслуживание (42 процента в 1982 г.), возникают вопросы относительно использования больничных услуг.Увеличилось ли использование больницы в качестве места для умирания в последние годы? Являются ли высокие затраты в конце жизни результатом агрессивного, интенсивного лечения или «героизма»? Короче говоря, подтверждают ли имеющиеся данные гипотезу о том, что мы тратим слишком много наших медицинских долларов на умирающих, и, следовательно, предполагаем, что один из способов сдерживания роста затрат на медицинское обслуживание — нацелить усилия по сдерживанию затрат на эту группу? Это основной вопрос, который будет рассмотрен в этой статье.
Исследования затрат в конце жизни
Исследования расходов на медицинское обслуживание в конце жизни можно разделить на две широкие группы: (1) исследования, посвященные конкретно расходам тех, кто умирает, и (2) исследования высоких ценностей. — стоимость или катастрофическое заболевание в целом, что также дает некоторую информацию о доле этих затрат, которые несут пациенты, которые не выживают.
Одним из первых в первой группе является исследование 1961 года использования больниц на последнем году жизни (Sutton 1965). Он показал, что 48 процентов всех смертей произошли в больницах краткосрочного пребывания, и что 63 процента всех умерших пользовались некоторыми больничными услугами в последний год своей жизни; соответствующие показатели для умерших в возрасте 65 лет и старше составляют 45 процентов и 61 процент соответственно. В этом исследовании нет данных ни о затратах, ни об использовании больничных услуг не умершими пациентами. Такие данные предоставлены несколько более поздним исследованием, проведенным Тиммером и Коваром (1971), о расходах на больничную и институциональную помощь в течение последнего года жизни взрослых людей в возрасте 25 лет и старше, умерших в 1964 и 1965 годах.Они обнаружили (что неудивительно) не только то, что доля взрослых умерших, получивших определенную помощь в больницах и учреждениях в последний год своей жизни, была намного выше, чем доля живого населения в течение 12-месячного периода (73 процента по сравнению с 13 процентами. ), но также и то, что у умерших более чем в два раза выше вероятность иметь счета на 500 долларов и более (!) за лечение в медицинских учреждениях, чем у взрослых, которые получали такую помощь, но не умерли. Кроме того, средний счет за такую помощь был почти в три раза выше для умерших, чем для оставшихся в живых (691 доллар по сравнению с 259 долларами).В еще одном исследовании Сельма Мушкин (1974) подсчитала, что в 1974 году более 20 процентов всех расходов непсихиатрических больниц и домов престарелых в негосударственных учреждениях приходилось на уход за умершими пациентами.
В нескольких исследованиях изучалась стоимость ухода за умершими онкологическими больными. Исследование Скотто и Чиаззе (1976), основанное на Третьем национальном обследовании рака, показало, что в 1969 и 1970 годах больничные выплаты онкологическим больным, умершим в течение 24 месяцев, были почти вдвое выше, чем выплаты не умерших онкологических больных (3 317 долларов США). по сравнению с 1769 долл. США).Исследование Cancer Care (1973), проведенное в 1971 и в начале 1972 года, показало, что общие расходы пациентов, умерших от рака на поздней стадии, варьировались от менее 5000 до более 50 000 долларов на пациента при средней стоимости 21 718 долларов. Совсем недавно Ассоциация Голубого Креста и Голубого Щита по контракту с Министерством здравоохранения и социальных служб провела исследование стоимости рака за последние шесть месяцев жизни. Неопубликованный окончательный отчет об этом исследовании показывает, что медицинские расходы участников Blue Cross и Blue Shield в возрасте до 65 лет в среднем составляли чуть менее 16 000 долларов (в долларах 1980 года) на одного умершего в этой терминальной фазе жизни (Гиббс и Ньюман, 1982).
С момента вступления в силу Medicare в 1965 году в нескольких исследованиях изучалась возможность возмещения расходов по программе Medicare от имени умерших бенефициаров. Самое раннее из этих исследований, проведенное Пиро и Лутинсом (1973) о получателях Medicare, умерших в 1967 или 1968 году, показало, что 5 процентов получателей Medicare, умерших в 1967 году, составили 22 процента всех возмещений по программе Medicare в этом году. Более недавнее исследование, проведенное МакКоллом (McCall, 1984), бенефициаров Medicare в Колорадо, умерших в 1978 году, показало, что средние выплаты по программе Medicare умершим зачисленным участникам в шесть раз превышали средние возмещения для выживших участников (6000 долларов по сравнению с 1000 долларов).Еще одно недавнее исследование, проведенное Хелбингом (1983) из Управления финансирования здравоохранения (HCFA), показало, что 4,9 процента участников программы Medicare, умерших в 1979 году, составили 21 процент от общей суммы возмещения расходов по программе Medicare. Наконец, недавно было опубликовано значительно более подробное исследование, проведенное в HCFA Любитцем и Приходой (1984). Они обнаружили, что на 5,9 процента получателей медицинской помощи, умерших в 1978 году, приходилось 27,9 процента расходов на бесплатную медицинскую помощь. Следует отметить, что в отличие от исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом, которое включало только возмещение расходов Medicare, произведенных в течение календарного года, в котором участник умер (т.е., в среднем шесть месяцев затрат), и исследование McCall, и исследование Lubitz и Prihoda включают возмещение затрат, понесенных за весь 12-месячный период, предшествующий смерти участника.
Это основные исследования, конкретно посвященные расходам на медицинское обслуживание умерших. Кроме того, было проведено несколько исследований дорогостоящих или катастрофических заболеваний, которые показывают, что значительную часть этих затрат несут умирающие пациенты. Например, исследование Schroeder, Showstack и Roberts (1979), в котором анализировался опыт дорогостоящих пациентов, лечившихся в выборке больниц области залива Сан-Франциско в 1976 году, показало, что 15 процентов умерли, находясь в больнице.Последующее исследование показало, что через два года после выписки по крайней мере 34 процента пациентов умерли (Schroeder, Showstack, and Schwartz, 1981).
Несколько исследований затрат, понесенных в специальных больничных отделениях или отделениях интенсивной терапии, также указывают на высокий уровень использования ресурсов пациентами, которые не переживают госпитализацию. Turnbull et al. (1979), анализируя данные первых 1035 пациентов, поступивших в реанимационное отделение Мемориального онкологического центра в 1971 году, отметили, что только 62 процента этих пациентов были выписаны живыми.Исследование 1970 г., проведенное Чиветтой (1973) пациентов, проходящих лечение в хирургическом отделении интенсивной терапии в Массачусетской больнице общего профиля, привело его к выводу, что «затраты на интенсивную терапию, вызванные длительным использованием этого типа учреждения, по-видимому, обратно пропорциональны вероятности выживаемость пациентов ». Три других исследования также основаны на данных Массачусетской больницы общего профиля. Каллен и др. (1976), изучая 226 последовательно находящихся в критическом состоянии больных, в основном послеоперационных пациентов, поступивших в отделение неотложной помощи в 1972 и 1973 годах, обнаружили, что 21 процент от общих расходов приходился на кровь и фракции крови; из этого количества 83 процента досталось 72 процентам, которые не выжили.Thibault et al. (1980) обнаружили, что из 2693 последовательных госпитализаций в отделение интенсивной терапии в период с июля 1977 г. по июль 1979 г. «23 процента, которым потребовалось немедленное вмешательство, составили непропорционально большую долю от общих расходов (37 процентов) и смертей во время госпитализации (58 процентов). ” Наконец, исследование Detsky et al. (1981) показали, что уход за неживыми, лечившимися в отделении интенсивной терапии, «требовал значительно более высоких средних затрат, чем уход за выжившими ( P <0.01) ».
Что эти исследования говорят нам о стоимости медицинского обслуживания в конце жизни? Различные исследования использования больниц умершими по сравнению с выжившими показывают значительно более высокие уровни использования и расходов первых, чем вторых. Однако они ограничиваются затратами на лечение и, следовательно, не дают полной картины общих затрат на лечение. То же верно и в отношении исследований дорогостоящих или катастрофических заболеваний. Кроме того, большинство этих исследований основано на методах лечения в учебных больницах, и сомнительно, в какой степени эта практика применяется в общественных больницах, которые не имеют всех высокотехнологичных объектов, как в центрах третичной медицинской помощи.Более того, даже сами авторы обычно не решаются называть агрессивное обращение, которое они документируют, неуместным или расточительным, а лишь предполагают, что оно требует дальнейшего изучения. Таким образом, эти исследования не дают основы для оценки того, насколько агрессивная помощь явно неизлечимым пациентам проводится в стране в целом, не говоря уже о том, во сколько это обходится стране.
Несколько более информативны исследования затрат на лечение пациентов, умерших от рака. В отличие от исследований дорогостоящих болезней, которые обычно касаются только больничных расходов, исследования рака предоставляют данные практически по всем затратам.Однако они ограничены одним конкретным заболеванием и, следовательно, снова предоставляют лишь частичную информацию, хотя Любитц и Прихода (1984, 123) обнаружили, что структура расходов в последний год жизни пациентов, умерших от рака, практически идентична структуре расходов пациентов, умерших от рака. все умершие.
Это оставляет исследования Medicare, которые являются лучшим источником информации о затратах в конце срока службы, доступными на сегодняшний день, хотя они тоже имеют свои ограничения. Во-первых, они предоставляют данные только для лиц в возрасте 65 лет и старше, на которых распространяется программа Medicare.Однако, поскольку на эту возрастную группу приходится 67 процентов всех смертей и поскольку большинство людей в этой возрастной группе охвачены программой Medicare, эти исследования действительно предоставляют информацию для значительной части населения.
Более серьезным недостатком является тот факт, что исследования предоставляют данные только по услугам, покрываемым Medicare. Основными упущениями являются расходы на уход в доме престарелых, которые Medicare покрывает лишь в очень ограниченной степени, и на амбулаторные лекарства, которые она не покрывает вообще. Особенно серьезно упущение расходов на дом престарелых.В 1978 году (последний год, по которому доступны национальные данные по возрастным группам) группа в возрасте 65 лет и старше потратила 12,6 миллиарда долларов на уход в доме престарелых, что составляет 80,1 процента от общих расходов дома престарелых и 25,6 процента от общих расходов на личное медицинское обслуживание. старший; из этой суммы Medicare выплатила только 3,0 процента. Упущение расходов на лекарства, хотя и менее важно, также немаловажно. В 1978 году они составили 3,2 миллиарда долларов, что составляет 21,4 процента от общих расходов на лекарства для всех возрастных групп и 6 лет.5 процентов от общих расходов на личное медицинское обслуживание пожилых людей (Fisher 1980).
Более того, даже в отношении услуг, покрываемых Medicare, — больничных услуг (покрываемых частью A) и услуг врача (покрываемых частью B) — исследования Medicare не предоставляют данных об общих расходах, а только о возмещении расходов по программе Medicare. Из-за различий в франшизах и положениях о совместном несении расходов в рамках двух программ данные о выплатах Medicare занижают общие расходы на услуги врача в большей степени, чем расходы на больничные услуги.Например, в 1978 году программа Medicare оплатила 74,6 процента всех больничных расходов пожилых людей, но лишь 55,6 процента их расходов на услуги врача (Fisher 1980).
Эти ограничения следует учитывать при оценке данных Medicare о расходах, понесенных умершими лицами, по сравнению с расходами, понесенными оставшимися в живых. Трудно оценить, каким образом упущение расходов на дом престарелых и лекарств, а также занижение общих расходов на больницу и врача из-за вычетов и положений о распределении затрат искажают выводы.В целом, эти факторы могут привести к большему занижению общих расходов оставшимися в живых, а не умершими. Но у нас действительно нет адекватных данных, особенно о расходах на дома престарелых, чтобы прийти к определенному выводу в настоящее время.
Из четырех процитированных исследований Medicare, исследование Любитца и Приходы (1984) является наиболее подробным и поэтому будет обобщено здесь. Более того, хотя абсолютные цифры в четырех исследованиях различаются, все они показывают одни и те же общие тенденции и взаимосвязь между расходами Medicare умерших по сравнению с расходами оставшихся в живых.Из-за нехватки места здесь будут представлены только выводы авторов за последний год жизни, хотя у них есть данные и за предпоследний год. Они отражают результаты прошлого года, но общие цифры и различия между двумя группами меньше.
В дополнение к своему выводу о том, что 5,9 процента умерших участников программы Medicare составили 27,9 процента от общего объема выплат по программе Medicare, Любитц и Прихода обнаружили, что:
-
92 процента умерших по сравнению с 58 процентами выживших имели некоторую долю Medicare. возмещения;
-
74 процента умерших имели одну или несколько госпитализаций в течение года по сравнению с 20 процентами выживших;
- Общая сумма возмещения
в рамках программы Medicare составила в среднем 4 527 долларов США на каждого участника для умерших и 729 долларов США для оставшихся в живых — i.е. у умерших они были в 6,2 раза выше;
-
возмещения расходов на стационарное лечение составили в среднем 3484 доллара на одного участника для умерших (или 77 процентов от общей суммы возмещения), 478 долларов на оставшихся в живых (или 66 процентов от общей суммы возмещения), то есть они были в 7,3 раза выше для умерших;
-
32 процента умерших получили возмещение в размере 5000 долларов и более по сравнению с 4 процентами оставшихся в живых;
-
30 процентов всех расходов умерших пришлось на последние 30 дней жизни, 46 процентов — на последние 60 дней и 77 процентов — на последние шесть месяцев жизни;
-
возмещения на каждого участника и на человека, получающего услуги Medicare, уменьшались с увеличением возраста для умерших, но увеличивались для оставшихся в живых; в результате разница между двумя группами уменьшалась с увеличением возраста: в возрасте от 67 до 69 лет умершие получили 9.В 8 раз больше среднего возмещения на одного учащегося как выжившего, тогда как в возрасте 85 лет и старше их среднее возмещение было только в 3,7 раза больше, чем у выживших. Однако эти цифры, вероятно, значительно изменились бы, если бы были включены расходы на дом престарелых, которые увеличиваются с возрастом. Общие расходы обеих групп будут выше; расходы умерших могут не уменьшаться с возрастом, но трудно сказать, что произойдет с разницей между этими двумя группами из-за отсутствия адекватных данных.
Использование в больницах в конце жизни
Поскольку больничные расходы составляют значительную часть от общей суммы возмещения по программе Medicare лицам на последнем году их жизни, два вопроса, поставленные в начале этой статьи, заслуживают краткого изучения: ( 1) Увеличилось ли использование больницы в качестве места для умирания за последние десять или два года, и (2) высокие затраты в конце жизни, в основном из-за агрессивного ухода, и относительная интенсивность стационарного ухода за пациентами. кто умирает по сравнению с теми, кто выживает, увеличилось?
Больница как место смерти
Данных о количестве умерших по месту смерти на удивление мало.Основная проблема заключается в определении, поскольку иногда данные относятся только к больницам краткосрочного пребывания, иногда к больницам краткосрочного пребывания и учреждениям долгосрочного ухода вместе взятым; более того, что еще больше усложняет ситуацию, определение института не всегда одно и то же. Из-за нехватки данных все доступные данные об использовании в больницах и учреждениях в последний год жизни были собраны в. Как видно из множества пропусков в таблице, данных по этому вопросу действительно мало.
ТАБЛИЦА 1
Использование больниц или учреждений в последний год жизни, 1948–1980
| Тип использования | 1948 | 1958 | 1961 | 1965 | 1967 | 1967 | 1980 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| (1) Процент умерших в краткосрочных больницах | ||||||||||||||
| Все возрасты | — | — | 48 a | 45 b | b | — | 50 b | |||||||
| 65 и старше | — | — | 45 a | — | — | — | — | — 42 | ||||||
| (2) Процент краткосрочного госпитализации в последний год жизни | ||||||||||||||
| Все возрасты | — | — | 63 a | 61 c | — | — | — | — | ||||||
| 65 и старше | — | — | 61 a | — | 61 d | — | ||||||||
| (3) Процент умерших в больницах или учреждениях | ||||||||||||||
| Все возрасты | 50 a | 61 a | 61 a | — | — | — | — | — | 63 f | |||||
| 65 лет и старше | — | — | 62 a | — | — | — | — | — | — | (4) Процент получавших лечение в больницах или учреждениях в последний год жизни | ||||
| Все возрасты | — | — | 72 a | 73 c | 9018 7 —— | — | — | |||||||
| 65 и старше | — | — | 74 a | 73 c | — | — | ||||||||
В записи 1 таблицы представлены сводные данные о проценте смертей, произошедших в больницах краткосрочного пребывания.Этот процент составлял 48 процентов в 1961 году, составлял 45 процентов и 44 процента, соответственно, в 1965 и 1975 годах и составлял 50 процентов в 1980 году, что не является значительным увеличением за 20-летний период.
Запись 2 показывает процент умерших, которые лечились в краткосрочных больницах в последний год жизни. Здесь действительно наблюдается увеличение числа умерших в возрасте 65 лет и старше (последние данные по населению в целом отсутствуют) с 61 процента в 1961 году до 75 процентов в 1976 году. Однако показатель в 61 процент за 1967 год не совсем сопоставим с другими, поскольку данные в этом исследовании относятся к госпитализации только за календарный год смерти, а не за 12 месяцев, предшествующих смерти.Приблизительная оценка процента умерших, которые использовали краткосрочные больницы в течение полных 12 месяцев до смерти, может быть сделана на основе вывода Любитца и Приходы (1984) о том, что суммы возмещения по программе Medicare за последние шесть месяцев жизни учитывались. для 77 процентов от общей суммы возмещения расходов по программе Medicare за 12 месяцев до смерти. Корректировка показателя в 61 процент для недостающих месяцев использования (61, деленное на 77 умноженное на 100) дает цифру за полные 12 месяцев до смерти в 79 процентов.Аналогичный результат получается, когда данные McCall’s Colorado (1984) используются для корректировки за полные 12 месяцев. Она обнаружила, что 79 процентов всех дней стационарного лечения пожилых пациентов, которые умерли, приходятся на последние шесть месяцев перед смертью. Корректировка цифр Пиро и Лютинса делает их цифру за полные 12 месяцев 77%. Таким образом, увеличение использования стационарной помощи в последний год жизни произошло не в последнее время, а примерно в середине-конце 1960-х годов после введения программ Medicare и Medicaid.
Для полноты, аналогичные данные по больницам и учреждениям вместе взятые показаны в записях 3 и 4 таблицы. Опять же, эти данные не предполагают существенных изменений за последние годы. Интересно отметить, что в исследовании, из которого взяты данные за 1948, 1958 и 1961 годы в записи 3, также приводятся данные за 1937 год, самый ранний год, по которому такая информация доступна. В то время 37 процентов всех смертей приходилось на больницы и учреждения. Таким образом, похоже, что большой сдвиг в сторону умирания в больницах и учреждениях произошел до или сразу после Второй мировой войны, а не в более позднее время.
Подводя итог, имеющиеся данные не показывают резкого роста использования больницы в качестве места для умирания за последние 20 лет. Однако они показывают, что использование больниц в последний год жизни значительно увеличилось за последние 20 лет, особенно в период с начала и до конца 1960-х годов, а не в последнее время.
Интенсивность стационарной помощи в последний год жизни
Данных по второму вопросу, касающемуся интенсивности стационарной помощи пациентам, которые умирают, также мало, хотя часто предполагается, что высокие затраты на медицинское обслуживание в конце жизни жизни во многом связаны с агрессивным и интенсивным лечением.Единственное исследование, в котором конкретно рассматривается этот вопрос, — это исследование McCall (1984) умерших участников программы Medicare в Колорадо. Она обнаружила, что 67 процентов всех стационарных расходов, понесенных умершими в последний год жизни, были понесены в последнем квартале, в то время как только 61 процент их стационарных дней в прошлом году пришлось на последний квартал. Она заключает, что «разница между процентом расходов и процентом дней стационарного лечения, 67 процентов против 61 процента, указывает на более интенсивное использование больничных услуг в последние дни.«Эта разница в двух процентах не кажется такой уж поразительной, учитывая, что эти пациенты, вероятно, были хуже перед смертью, чем во время предыдущих госпитализаций. Таким образом, ее открытие не обязательно указывает на особенно интенсивную или агрессивную помощь в конце жизни.
Исследование МакКолла, однако, предоставляет некоторую другую информацию, касающуюся вопроса об интенсивности стационарной помощи в конце жизни. И ее исследование, и исследование Любитца и Приходы показали, что лишь у относительно небольшого числа умерших в последний год жизни были очень высокие медицинские расходы, которые указывают на использование дорогостоящих высокотехнологичных больничных услуг.Данные McCall (1984, 339) показывают, что в 1978 году только 5 процентов престарелых потомков получали возмещение по программе Medicare на сумму более 21 128 долларов, и только 1 процент получал возмещение более 33 094 долларов. Эти цифры аналогичны данным Любитца и Приходы (1984, 122) за тот же год, которые показывают, что только 3 процента умерших получили возмещение в размере 20 000 долларов и более, и только 1 процент получил возмещение в размере 30 000 долларов и более. Если бы возмещение расходов этой последней группе из примерно 5000 бенефициаров было полностью исключено (и никто, вероятно, не стал бы выступать за отказ от лечения таких очень больных пациентов), экономия в размере 205 миллионов долларов составила бы 1.1 процент от общих расходов Medicare. (Общая сумма возмещения Medicare для исследуемой популяции в исследовании Lubitz and Prihoda составила 18,3 миллиарда долларов в 1978 году). Даже если бы возмещение примерно 24 000 умерших с выплатами в 20 000 долларов или более было отменено, экономия по программе Medicare составила бы только 644 миллиона долларов, или 3,5 процента от общих расходов Medicare.
Таким образом, данные не подтверждают предположение о том, что большая часть затрат на медицинское обслуживание в конце жизни связана с широким использованием «героических» вмешательств в интересах умерших пациентов.Более того, следует отметить, что около 5000 получателей программы Medicare, которые умерли , а не , получили возмещение по программе Medicare в размере 30 000 долларов США или более, а около 25 000 получателей помощи получили возмещение в размере 20 000 долларов США или более, что составляет 652 миллиона долларов США, или около 3,6 процента от общих расходов Medicare. Оглядываясь назад, легко счесть эти последние расходы оправданными и поставить под сомнение целесообразность расходов на тех, кто умер. Но вполне вероятно, что в перспективе различие между теми, кто умрет, и теми, кто будет жить, не было столь четким.
Сравнение данных двух других исследований Medicare — исследования 1967 года, проведенного Пиро и Лутинсом, и исследования 1979 года, проведенного Хелбингом — может пролить некоторый свет на вопрос о том, имеет ли относительная интенсивность стационарного лечения пациентов, которые умирают, по сравнению с теми, кто выжил. повысился. В двух исследованиях использовалась одна и та же методология, поскольку данные о возмещении по программе Medicare для умерших включают только выплаты, произведенные за услуги, оказанные в календарный год смерти, а не за весь 12-месячный период, предшествующий смерти, как это сделано в исследовании Любитца и Приходы.Пиро и Лутинс (1973, 28) обнаружили, что возмещение расходов по больничному страхованию на одного пользователя больничных услуг составило 1 043,40 доллара для умерших и 685,47 доллара для оставшихся в живых, или 1,5. Соответствующие цифры из исследования Хелбинга (1983, таблица 2) составляют 4632 доллара и 2713 долларов соответственно, или соотношение 1,7. Таким образом, относительная интенсивность оказания стационарной помощи умершим по сравнению с выжившими изменилась лишь незначительно.
Выраженные в терминах расходов на каждого участника вместо на пользователя услуг, данные показывают почти такие же незначительные различия.Соотношение возмещения расходов по больничному страхованию на одного умершего и на одного выжившего составляет 5,8 в 1967 г. и 6,0 в 1979 г. (Lubitz and Prihoda 1984, 128). (Коэффициенты для всех услуг одинаково близки — 4,9 и 5,1 соответственно, а для услуг врачей — 3,0 и 2,8 соответственно, т. Е. Несколько ниже в 1979 г., чем в 1967 г.)
Это, конечно, не означает, что За этот период не произошло увеличения интенсивности стационарной помощи. Но похоже, что увеличение ресурсов, используемых в больнице, было пропорционально одинаковым для пациентов, которые умирают, и тех, кто выжил.
Заключение
Подводя итог, можно сделать три основных вывода из различных исследований расходов в конце жизни:
-
Затраты на медицинское обслуживание в конце жизни действительно высоки. Даже данные о расходах, исключающие многие расходы — такие как данные Medicare, исключающие расходы на уход в доме престарелых и амбулаторные лекарства — показывают, что медицинское обслуживание в последний год или месяцы жизни стоит очень дорого.
-
Высокая стоимость медицинского обслуживания в конце жизни — явление не недавнее, а произошло это только в течение последних нескольких лет.Данные за 1967 год показывают примерно такую же взаимосвязь между расходами на умерших больных и расходами на тех, кто выжил. Фактически, еще до появления Medicare исследование 1961 года показало, что больничные и другие институциональные расходы на умерших больных взрослых почти в три раза превышали расходы на больных взрослых, которые не умерли. Причина, по которой данные о затратах в конце жизненного цикла вызывают такое большое беспокойство в настоящее время, в то время как они оставались практически незамеченными 15 или 20 лет назад, вероятно, состоит в том, что мы гораздо больше обеспокоены затратами на медицинское обслуживание в целом сейчас, когда они составляют более 10 процентов валового национального продукта, чем в те времена, когда их было около 6 процентов.
-
Наконец, что наиболее важно, имеющиеся в настоящее время данные — а они, по общему признанию, скудные — не подтверждают часто высказываемое или, по крайней мере, подразумеваемое предположение о том, что высокие медицинские расходы в конце жизни в значительной степени связаны с агрессивными, интенсивными лечение умирающих пациентов. Во-первых, данные показывают, что количество умерших с очень высокими медицинскими расходами, предполагающими использование дорогостоящих высокотехнологичных вмешательств, довольно невелико. Во-вторых, мы не знаем, сколько из умерших пациентов были явно неизлечимыми.Как указывалось выше, из 49 000 получателей Medicare, получивших компенсацию от Medicare в размере 20 000 долларов или более в 1978 году, чуть менее половины (24 000) умерли; остальные выжили. Учитывая неопределенность медицинского прогноза, совсем не ясно, были ли ресурсы «потрачены впустую» на лечение умерших. Данные предполагают, хотя и не доказывают этого, что сегодня, как и в предыдущие периоды, большинству умирающих больных оказывается медицинская помощь, обычно оказываемая больным, и такая помощь стоит дорого, особенно для более больных. чем в среднем.Таким образом, данные исследований, проведенных на сегодняшний день, не обеспечивают основу для политики выделения одной группы пациентов для стратегий сдерживания затрат.
Это не отрицает необходимости в различных мерах, которые могут обеспечить не только менее дорогостоящий уход, но также более подходящий и гуманный уход в конце жизни. Предложение ухода за неизлечимо больными пациентами в хосписе в качестве альтернативы традиционному уходу является одним из примеров ухода, который больше подходит для нужд таких пациентов и может быть менее дорогостоящим.Еще одним примером неотложной необходимости является разработка лучших критериев для более точного и надежного медицинского прогноза. Также предлагалось уделять гораздо больше внимания особым медицинским проблемам и потребностям пожилых людей, которые во многом отличаются от потребностей молодых людей. Прекрасное обсуждение этой темы представлено Leaf (1977, 888):
В наших больницах неотложной помощи, куда пожилых людей часто доставляют с запущенными заболеваниями, они слишком часто без разбора подвергаются тому же лечению, которое может вселить надежду. помощи молодому человеку с менее обширным заболеванием.Когда такие процедуры применяются к ослабленным или ослабленным пожилым людям, заболеваемость или даже смертность могут быть высокими.
Среди его рекомендаций — больший упор на преподавание гериатрической медицины в медицинских школах; больше клинических испытаний и оценок диагностических и терапевтических процедур применительно к пожилым людям; комитеты по этике в медицинских центрах, чтобы помочь врачам, пациентам и их семьям принять трудные решения о лечении; дополнительные меры по уходу, которые предлагают больше альтернатив, чем нынешний выбор между больницей неотложной помощи и отсутствием медицинской помощи; и, наконец, что не менее важно, просвещение как общественности, так и медицинских работников, «чтобы сформировать более реалистичные ожидания относительно того, что медицина сегодня может предложить пожилым людям.”
Хотя все эти меры приведут к более адекватному уходу за пожилыми пациентами, степень, до которой они снизят расходы на медицинское обслуживание в конце жизни, неясна. Хосписная помощь пациентам с неизлечимой онкологией еще не доказала, что во всех случаях она менее затратна, чем обычная помощь. Точно так же уход на дому может быть более дорогим, чем уход в учреждении, в тех случаях, когда нет членов семьи, которые могли бы помочь в уходе за пациентом. В целом, различные меры, предложенные Leaf, вероятно, приведут к некоторой экономии средств, особенно если и медицинская профессия, и общественность смогут научиться иметь более реалистичные ожидания относительно того, что может сделать современная медицина.Но это верно не только для пожилых людей, но и для людей всех возрастов. Реальный прогресс в сдерживании затрат будет достигнут только тогда, когда усилия будут направлены на общую стоимость медицинского обслуживания. Это также позволит избежать очень реальной опасности формулирования политики, которая переводит очень больных пациентов, и особенно очень больных пожилых пациентов, в «конечную» группу до того, как придет их время умирать.
Рассмотрение этических последствий сделанных здесь выводов выходит за рамки данной статьи.Но следует, по крайней мере, упомянуть, что если дальнейшие исследования подтвердят предварительный вывод о том, что высокие затраты на медицинское обслуживание в конце жизни связаны не столько с интенсивным лечением явно неизлечимых пациентов, сколько с обычным медицинским уходом за очень больными пациентами, это поднимает гораздо более сложные и трудные этические вопросы, чем обсуждалось в литературе на сегодняшний день. Обсуждение этических вопросов, касающихся оказания медицинской помощи умирающим, сосредоточилось на критериях определения соответствующих форм ухода за неизлечимыми пациентами, т.е.е., пациенты, у которых, по мнению компетентных врачей, нет надежды на излечение и которые находятся на необратимом пути к неминуемой смерти (см., например, Президентскую комиссию по изучению этических проблем в медицине и биомедицинских и поведенческих исследованиях 1983; Йонсен, Зиглер и Винслейд, 1982; Байер и др., 1983; Ванцер и др., 1984). Постепенно сложился консенсус в отношении этики отказа от лечения для таких пациентов, для которых лечение в некотором роде действительно бесполезно. Но такого консенсуса не существует для пациентов, которые, хотя и очень больны, все же могут получить помощь с помощью различных диагностических или терапевтических процедур и чьи дни могут быть продлены.Таким образом, если мы спросим, не являются ли затраты на уход для этой группы чрезмерными, мы столкнемся с новыми этическими проблемами серьезного масштаба. 2
Уровень эвтаназии и помощи при смерти стремительно растет. Но где они законные? | Ассистированное умирание
В чем разница между эвтаназией, ассистированным умиранием и ассистированным самоубийством?
«Основное различие между эвтаназией и вспомогательным самоубийством заключается в том, кто совершает последний, смертельный акт», — сказал Ричард Хакстейбл, профессор медицинской этики и права в Бристольском университете.
Эвтаназия означает активные шаги, предпринятые для того, чтобы положить конец чьей-либо жизни, чтобы прекратить его страдания, и «последнее действие» предпринимается кем-то другим, а не отдельным лицом, например врачом. Если заинтересованное лицо попросило об этом, это подпадает под термин «добровольная эвтаназия».
Самоубийство с помощью — это помощь кому-то покончить с собой по его просьбе — другими словами, последнее действие совершается самим человеком. Под ассистированным умиранием может подразумеваться как эвтаназия, как правило, добровольная, так и помощь при самоубийстве; однако некоторые группы кампании используют его только для обозначения помощи в самоубийстве неизлечимо больных людей.
«Одна из дилемм, с которой мы сталкиваемся в этих непрекращающихся дебатах, — это то, как люди используют различные фразы, — говорит Хакстейбл. В большинстве, но не во всех юрисдикциях, где разрешена эвтаназия в той или иной форме или помощь при самоубийстве, требуется участие медицинских работников.
Паллиативная седация, при которой люди могут попросить, чтобы их держали под глубоким седативным действием до самой смерти, разрешена во многих странах, включая Нидерланды и Францию, — это не эвтаназия.
В каких странах разрешен любой из этих вариантов?
Нидерланды и Швейцария являются наиболее известными, а Бельгия считается, пожалуй, наиболее либеральной, но в некоторых других юрисдикциях разрешены некоторые формы эвтаназии или помощи при самоубийстве.При этом допустимые обстоятельства существенно различаются.
В Нидерландах и эвтаназия, и помощь в самоубийстве являются законными, если пациент переносит невыносимые страдания и нет никаких перспектив выздоровления. Это может запросить любой человек в возрасте от 12 лет, но если ребенок младше 16 лет, требуется согласие родителей. Существует ряд сдержек и противовесов, в том числе то, что врачи должны проконсультироваться по крайней мере с одним другим независимым врачом о том, соответствует ли пациент необходимым требованиям. критерии.
Бельгия, Люксембург, Канада и Колумбия также разрешают как эвтаназию, так и помощь в самоубийстве, хотя есть различия — например, только неизлечимые пациенты могут запрашивать ее в Колумбии, в то время как в Бельгии нет возрастных ограничений для детей (хотя они должны иметь неизлечимое заболевание) .
Самоубийство с помощью более широко доступно, чем эвтаназия. Среди мест, где люди могут выбрать такой путь, являются Швейцария и ряд штатов США, включая Калифорнию, Колорадо, Гавайи, Нью-Джерси, Орегон, штат Вашингтон, Вермонт и округ Колумбия. В прошлом месяце в австралийском штате Виктория вступили в силу законы, разрешающие помощь в самоубийстве.
Опять же, точные обстоятельства, при которых разрешается помощь в самоубийстве, различаются, в некоторых юрисдикциях — Орегон и Вермонт — это разрешено только в случае неизлечимой болезни.В некоторых местах это разрешено не потому, что были приняты законы, а потому, что законы этого не запрещают. Например, в Швейцарии содействие самоубийству считается правонарушением, если это совершается из корыстных побуждений. «Результатом этого является рост некоммерческих организаций», — говорит профессор Пенни Льюис, эксперт по праву в отношении ухода за пациентами в конце жизни в Королевском колледже Лондона.
таблицаДругие страны, включая Новую Зеландию, рассматривают возможность легализации некоторой формы эвтаназии.
Какая ситуация в Великобритании?
Эвтаназия и помощь в самоубийстве незаконны.Эвтаназия может привести к обвинению в убийстве, а помощь в самоубийстве может привести к тюремному заключению на срок до 14 лет.
Тем не менее, анонимные опросы показывают, что в Великобритании эвтаназия действительно имеет место, но очень редко. Исследование, опубликованное в 2009 году с использованием ответов более чем 3700 медицинских работников, показало, что 0,2% смертей связаны с добровольной эвтаназией, а 0,3% — с эвтаназией без явной просьбы пациента — самоубийства с помощью не зарегистрировано.
Как правило, лечение пациента для облегчения страдания, которое может косвенно сократить продолжительность жизни, не является незаконным, но это не эвтаназия.В Великобритании уже законно для пациентов отказываться от лечения, даже если это может сократить их жизнь, а также для прекращения медицинской помощи врачами в определенных случаях, например, когда пациент находится в вегетативном состоянии и не может выздороветь (иногда спорно называется пассивной эвтаназией).
Королевский прецедентСколько людей подвергаются эвтаназии или помогают совершить самоубийство ?
Общие цифры по всему миру сложно сопоставить. Цифры из Швейцарии показывают, что число тех, кто проживает в стране и перенесших помощь в самоубийстве, выросло со 187 в 2003 году до 965 в 2015 году.
По данным региональных комитетов по пересмотру эвтаназии (RTE) за 2017 год, в Нидерландах было 6585 случаев добровольной эвтаназии или помощи при самоубийстве — 4,4% от общего числа смертей. Около 96% случаев были связаны с эвтаназией, менее 4% — с помощью при самоубийстве, а большая часть случаев была связана с людьми, больными раком.
ДиаграммаАгнес ван дер Хайде, профессор принятия решений и ухода в конце жизни в Медицинском центре Университета Эразмус в Роттердаме, говорит, что причина того, что эвтаназия более распространена, чем самоубийство с помощью помощи, в Нидерландах многогранна.Врачи могут почувствовать, что, выполняя действия самостоятельно, они могут лучше контролировать дозировку и время, которое занимает процедура.
«Пациенты часто находятся на очень поздней стадии болезни, когда практически трудно, если не невозможно, выпить смертельный напиток, который они должны выпить, когда они выбрали помощь при самоубийстве», — добавляет она. «Это напиток с очень горьким вкусом, и выпить его до конца — довольно сложно», — добавила она. Также может присутствовать элемент рассмотрения действия как медицинской процедуры и, следовательно, предпочтение врача, выполняющего эту работу.
Льюис говорит, что подавляющее большинство людей не заканчивают свою жизнь эвтаназией, даже если они могут. «Существует гораздо больше случаев отказа от поддерживающего жизнь лечения, даже в юрисдикциях, где разрешена эвтаназия», — говорит она.
Что произошло в случае с голландским подростком Ноа Потховен?
Ноа Потховен, 17 лет, умерла в прошлом месяце — у нее была анорексия и тяжелая депрессия. Сначала в средствах массовой информации предполагалось, что она была «подвергнута эвтаназии», но позже сообщалось, что неясно, как она умерла, а ее друзья опубликовали комментарий, в котором говорилось, что она умерла после того, как перестала есть и пить.
Ван дер Хайде сказала, что, хотя она не может прокомментировать дело Потховена, несовершеннолетние старше 12 лет могут добиваться эвтаназии или помощи в самоубийстве в Нидерландах при определенных условиях.
ДиаграммаБыл ли туризм самоубийц?
Кое-где да. По словам ван дер Хайде, хотя суицидальный туризм формально не запрещен в Нидерландах, врачи должны работать с пациентом, чтобы убедиться, что он соответствует определенным критериям. «Я думаю, что если врач проведет эвтаназию незнакомому пациенту, то весьма вероятно, что у областного комитета возникнут проблемы с этим», — говорит она.
Однако люди действительно едут в Швейцарию для оказания помощи в самоубийстве. Согласно статистике Dignitas, в 2018 году с этой целью в страну приехали 221 человек, из которых 87 были из Германии, 31 — из Франции и 24 — из Великобритании.
Что общественность думает об эвтаназии и помощи в самоубийстве?
Это немного зависит от вопроса, который вы задаете. Недавний опрос, проведенный Национальным центром социальных исследований для MDMD, показал, что 93% людей в Великобритании одобряют или не исключают самоубийство с помощью врача, если человек неизлечимо болен.
Исследование британского социального отношения, опубликованное в 2017 году, проливает свет на взгляды на добровольную эвтаназию, показывая, что люди в целом поддерживают идею о том, что врачи могут положить конец жизни неизлечимо больному человеку, который просит об этом (78%), но меньше поддержка близкого родственника, выполняющего работу (39%). Это также показывает, что горячая поддержка добровольной эвтаназии была ниже, если у данного человека нет неизлечимой болезни или он зависит от родственников во всех своих нуждах, но не неизлечимо или страдает от боли.
Дело Дебби ПардиЧто думают врачи?
Эвтаназия и помощь в самоубийстве вызвали споры среди врачей. Некоторые утверждают, что поддержка таких идей противоречит обязательству «не навредить». Другие говорят, что некоторые люди могут решить не заканчивать свою жизнь, если узнают, что они могут чувствовать себя комфортно с помощью хорошего ухода в конце жизни.
«Некоторые медицинские работники знакомы с уходом за умирающими пациентами и с тем, что может сделать паллиативная помощь, поэтому у них может возникнуть ощущение, что помощь в умирании не всегда необходима», — говорит Доминик Уилкинсон, профессор медицинской этики Университета Оксфорд.
Но некоторые врачи поддерживают — по крайней мере, при определенных обстоятельствах, таких как неизлечимая болезнь, — говоря, что это может быть гуманным поступком, и что людям следует предоставить автономию в выборе того, когда умирать. После многих лет противодействия помощи при смерти в этом году Королевский колледж врачей изменил свою позицию и стал нейтральным по этому вопросу после опроса 7000 британских врачей больниц, в котором 43,4% выступили против разрешения помощи при смерти, а 31,6% поддержали ее. Королевский колледж врачей общей практики недавно объявил, что собирается начать консультации с членами, чтобы узнать их мнение.
В Нидерландах опрос почти 1500 врачей, опубликованный в 2015 году, показал, что более 90% врачей общей практики и 87% врачей по уходу за престарелыми поддерживают либеральный голландский подход к эвтаназии и содействуют самоубийству. Это могло быть связано с тем, что разработка законов осуществлялась при участии медиков.
«Все критерии, а также практика эвтаназии в основном определяются тем, как врачи считают, что она должна быть», — говорит ван дер Хайде. «Я думаю, что для типичного пациента с последней стадией рака и тяжелыми невыносимыми страданиями вряд ли найдется врач в Нидерландах, который думает, что здесь на карту поставлена проблема причинения вреда пациентам.”
Были ли законы успешными?
Все зависит от того, как на это смотреть. Очевидно, что поддержка голландских законов остается высокой, но некоторые говорят, что есть признаки «скользкой дорожки», поскольку такая практика применяется слишком широко.
Как указывает ван дер Хайде, голландские законы были разработаны с учетом таких случаев, как неизлечимая форма рака, но, хотя пациенты, страдающие раком, по-прежнему составляют большинство запросов, доля запросов, связанных с другими заболеваниями, растет. «Постепенно, конечно, и врачам, и пациентам стало больше известно, каковы требования и что они могут применяться и к другим категориям», — говорит она.
Это вызвало споры. В отчете RTE за 2017 год отражена обеспокоенность голландских психиатров и врачей по поводу использования эвтаназии для людей с психическими расстройствами и пациентов на очень поздней стадии деменции. Опрос 2015 года показал, что из почти 1500 ответов 31% врачей общей практики и 25% врачей пожилого возраста предоставили бы помощь при смерти пациентам с запущенной деменцией, при этом эти цифры составили 37% и 43% соответственно для пациентов с психическими проблемами.
Однако, как указывает Хакстейбл, другие юрисдикции, включая Орегон, показывают, что расширение использования не является неизбежным.«Тот факт, что в Нидерландах произошел некоторый сползание, должен дать всем повод задуматься», — говорит он. «Мы должны с самого начала правильно подумать, что мы считаем в принципе оправданным, и собираемся ли мы — и должны ли — охранять границы».
Также были заявления о злоупотреблении служебным положением. В 2018 году как Нидерланды, так и Бельгия сообщили о своих первых случаях, когда врачи подвергались расследованию на предмет возможного нарушения законов, а в Нидерландах ведутся еще три расследования, связанных с эвтаназией психиатрических пациентов.
«В настоящее время существует больше спорных дел, поэтому вероятность того, что теперь будут дела, не отвечающие критериям в той степени, в которой прокурор считает необходимым ввести уголовную процедуру, более вероятна, чем это было раньше, — говорит ван дер Хайде.
Есть ли другие проблемы?
Группы с ограниченными возможностями высказывали опасения, что по мере того, как эвтаназия и помощь в самоубийстве становятся все более распространенными, они могут заставить людей, живущих с нетерминальными состояниями, покончить с собой.Но ван дер Хайде говорит, что врачи в Нидерландах очень осторожны, когда обрабатывают запросы, чтобы убедиться, что пациенты соответствуют строгим требованиям, и отказывают тем, кто этого не делает.
Она добавляет, что к разработке законов, разрешающих эвтаназию или помощь при смерти, нужно подходить осторожно. «Я действительно признаю, что наличие системы, в которой возможна эвтаназия, следует действительно тщательно контролировать и исследовать, потому что это в принципе связано с риском для жизни уязвимых людей, которые будут считаться менее достойными или более склонными к помощи врачей при смерти», — она говорит.
Истинная цена: как Великобритания передает смерть на сторону Dignitas | The Independent
Стоимость смерти за границей
Стоимость вспомогательной смерти в Швейцарии для многих непомерно высока. По нашим расчетам, медицинская помощь в Цюрихе, где базируется Dignitas, стоит от 6 500 до 15 000 фунтов стерлингов.
Средняя стоимость интервью составила около 10 000 фунтов стерлингов.
Некоторые затраты могут вызвать удивление. Например, многие респонденты заказали обратный билет для умирающего, чтобы убедиться, что они знают, что у них есть возможность передумать, если они захотят, и уменьшить вероятность подозрений со стороны властей.
Стоимость получения помощи в случае смерти в Швейцарии не дает возможности большинству жителей Великобритании.
Отчет The Money Charity за 2017 год показал, что 68 процентов семей в Великобритании имеют сбережения менее 10 000 фунтов стерлингов. По данным NMG Consulting и Банка Англии, примерно 80% частных арендаторов и 87% социальных арендаторов имеют сбережения менее 10 000 фунтов стерлингов.
Несмотря на то, что стоимость вспомогательной смерти является серьезной проблемой в дебатах о действующем законе, для большинства респондентов в нашем исследовании это не повлияло на их решение искать помощи в смерти за границей.
Многие сказали, что они чувствовали себя привилегированными, имея возможность позволить себе все устроить, признавая, что это не была возможность, доступная им для каждого умирающего.
Логистическая проблема
Логистические препятствия, которые необходимо преодолеть, чтобы организовать помощь в смерти, означают, что только некоторые люди способны на это. Респонденты признали, что получение документов и управление бюрократическими системами требуют знаний и навыков, которые отдают предпочтение «настойчивому» среднему классу.
Отсутствие ясности в законе для медицинских работников означает, что получение медицинских записей и отчетов может оказаться сложной задачей. Но есть и другие документы, которые также требуются.
Опрошенные отметили, что из-за отсутствия поддержки из-за незаконного характера того, что они делали, они испытали одиночество в процессе получения документов. Они также говорили о тревоге, вызванной тем, что не знали, смогут ли они получить необходимые документы до смерти их близкого человека.
Наиболее частой проблемой, которая возникла в результате этого процесса, была потеря драгоценного времени в конце срока службы. Был гнев и разочарование из-за того, что большую часть последних месяцев и недель, которые можно было провести, наслаждаясь жизнью, была проведена бюрократия.
Было очевидно, что организация смерти при помощи оказала негативное влияние на психическое и физическое здоровье участников. Показательно, что это считалось предпочтительным выбором. Все респонденты считали, что контроль и душевное спокойствие в связи со смертью при содействии стоили усилий, направленных на то, чтобы это произошло.
Жестокий компромисс
Чтобы организовать помощь в смерти за границей, умирающим приходится идти на сложный компромисс.
Чтобы совершить путешествие в Швейцарию, необходимо иметь определенный уровень здоровья.
Тем не менее, это может побудить людей совершить путешествие до того, как он станет слишком болен, что, в свою очередь, часто означает жертву качественным временем, которым люди могли бы наслаждаться, если бы могли остаться в Великобритании.
Дорога домой
В случае смерти при оказании помощи швейцарские власти должны подтвердить отсутствие нарушения швейцарского законодательства.Это означает, что полиция, прокурор и независимый врач осматривают тело умершего человека, изучают доказательства, предоставленные организацией, и, при необходимости, опрашивают профессионалов и близких, ставших свидетелями смерти.
Хотя опрошенные признали, что Dignitas и Eternal Spirit (еще одна швейцарская организация, имеющая право на смерть) должны разрешить эти процедуры, было ясно, что сокращение времени, проводимого с телом их любимого человека, присутствие официальных лиц и последствия То, что их любимый на смертном одре стал подозреваемым местом преступления, огорчает.
Наблюдение за смертью любимого человека в любых обстоятельствах требует времени, места и поддержки. Многие опрошенные сказали, что организации в Швейцарии, которые способствовали смерти их близкого с помощью помощи, оказали эмоциональную поддержку после смерти. Но это предел доступной поддержки.
Наше исследование нашло доказательства того, что, хотя и утешительно знать, что кто-то закончил свои страдания, горе усугубляется смертью, происходящей в чужой стране.
Если человек умирает за границей, доставка тела домой для захоронения или кремации в Великобритании приводит к привлечению коронера (или медицинского эксперта в Шотландии). В уникальных обстоятельствах, когда человеку помогли умереть в Швейцарии, вполне вероятно, что это приведет к уголовному расследованию действий тех, кто помогал.
В результате все опрошенные, чьи близкие умерли при содействии, сказали, что кремация произошла в Швейцарии, а прах их близких был собран позднее или доставлен курьером обратно в Великобританию.
Реальность отсутствия иного выбора, кроме кремации в Швейцарии, означает, что людям отказывают в традиционных похоронных услугах в Великобритании. Это ограничивает доступные варианты похорон и не позволяет людям жертвовать свои тела медицинской науке.
Это также может иметь серьезные последствия для людей, чьи религиозные убеждения запрещают кремацию — еще один пример несправедливости, созданный действующим законодательством.
Угроза судебного преследования
В настоящее время в Великобритании незаконно помогать кому-либо умереть.
Ввиду запрета на помощь при смерти в Великобритании и трудностей с организацией вспомогательной смерти за границей, наше исследование показало, что умирающим часто требуется помощь друзей и семьи, чтобы организовать вспомогательную смерть, однако любая оказываемая помощь оказывается против закона.
Большинство опрошенных заявили о своей готовности нарушить закон.
Тот факт, что помощь в смерти была незаконной в Великобритании, не помешал и не помешал бы им помочь своим близким получить смерть, которую они хотели.
Одним из результатов угрозы судебного преследования является возникающая в результате этого тревога умирающих людей из-за того, как их решения могут негативно повлиять на их семью и друзей после их смерти.
Действующий закон не может защитить уязвимых людей
Согласно действующему законодательству, если бы кто-то стал жертвой злонамеренного или принудительного поведения во время смерти за границей, это вряд ли было бы обнаружено властями Великобритании.
За исключением случаев, когда кто-то сообщает о человеке, рассматривающем возможность поездки за границу в связи со смертью, или лицом, оказывающим ему помощь, не существует юридических механизмов для инициирования предварительного расследования.
Кроме того, лишь небольшая часть дел расследуется постфактум.
Криминализация оказания помощи в смерти в Великобритании означает, что процесс поиска смерти за рубежом происходит за закрытыми дверями.
Стать преступником
В наших интервью, небольшое количество людей подверглось расследованию полицией, когда они вернулись в Великобританию. Это привело к гневу по поводу причастности к преступлению.
В то время как руководящие принципы Директора государственной прокуратуры (DPP) предполагают, что сострадательная помощь самоубийцам не будет преследоваться по закону, политика ясна, что полиция несет ответственность за «расследование всех случаев поощрения или помощи в самоубийстве».
Учитывая, что большинство опрошенных в нашем исследовании не были расследованы полицией, когда они вернулись из Швейцарии, мы можем сделать вывод, что закон не применялся должным образом.
С тех пор, как DPP опубликовала инструкции в 2010 году, только в Dignitas погибло более 250 британцев. Запрос о свободе информации от 2016 года в полицию и Королевскую прокурорскую службу (CPS) показал, что менее половины этого числа преступлений были зарегистрированы и расследованы.
Наше исследование не обнаружило доказательств принуждения или давления на людей, которым помогли умереть в Швейцарии.Сопровождавшие их не были движимы ничем, кроме сострадания. Также очевидно, что швейцарские власти и организации, которые способствуют смерти при помощи, имеют свои собственные меры безопасности для защиты людей.
Однако обстоятельства гибели многих граждан Великобритании каждый год, причастные к этому люди и мотивы тех, кто помогал им покончить с собой, остаются неизвестными.
Те, кто заявляет, что действующий закон безопасен, не имеют надежных доказательств, на которых можно было бы основывать свои утверждения.
Помимо вопроса безопасности, несправедливо, что большинство родственников остаются одни, чтобы скорбеть о своих близких, в то время как другие подвергаются расследованиям со стороны полиции, что может иметь травмирующие и долгосрочные последствия.
Наше исследование показало, что неизлечимо больные люди берут дело в свои руки, пытаясь покончить с собой при незавидных обстоятельствах.
Даже некоторые из тех, кто имел или организовывал помощь в смерти за границей, были настолько очевидны, что их страдания стали невыносимыми, что они попытались покончить с собой перед поездкой в Швейцарию.
В других случаях умирающие люди приходили к решению, что они не захотят заканчивать свою жизнь из-за возможности «неумелого дилетантства», как выразился один из собеседников.
Еще одним фактором было влияние любительских попыток покончить с собой на семью и друзей, особенно в сравнении с мирной смертью, которую могут обеспечить медицинские учреждения в Швейцарии.
В нашем исследовании многие респонденты, в том числе те, чьи близкие предпочли помощь в лечении в Швейцарии, хвалили паллиативную помощь, предоставляемую в Великобритании.Многие заявили, что решение устроить вспомогательную смерть было принято не из-за плохого ухода или отсутствия ухода.
Даже те, кто выступает против изменения закона, признают, что паллиативная помощь не способна постоянно облегчить все страдания.
В Швейцарии люди, перенесшие вспомогательную смерть, должны самостоятельно принимать жизненно важные лекарства.
Все опрошенные сказали, что процесс был мирным и отражал то, как их любимый человек хотел умереть, что можно сравнить с засыпанием.
Одна вещь, которая была заметна по сравнению со смертельным исходом, произошедшим в Великобритании, даже безболезненным, достигнутым с помощью седативных препаратов, — это момент просветления перед смертью. Это позволило людям попрощаться со своими близкими.
Как все могло бы быть по-другому
Опрошенные хотели рассказать, как все могло бы быть иначе, если бы помощь в смерти была легальной в Великобритании.
Люди, живущие с неизлечимой болезнью, сказали, что это даст душевное спокойствие и повысит качество жизни.
Люди, сопровождавшие кого-то в Швейцарию, сказали, что если бы помощь в смерти была легальной в Великобритании, их близкий умер бы в окружении большего числа родственников и друзей и при большей поддержке со стороны специалистов по уходу в конце жизни.
Они также не столкнулись бы с трудностями и стрессом, связанными с поездкой за границу, и у них было бы больше времени, чтобы провести со своими близкими в конце своей жизни.
Мы хотели бы поблагодарить всех интервьюируемых, которые согласились принять участие в этом исследовательском проекте.Мы благодарны им за то, что они решили поделиться своим личным опытом, чтобы подчеркнуть, как действующий закон подводит к умирающим людям в Великобритании.
Кампании «Достоинство в смерти» для большего выбора, контроля и доступа к услугам в конце жизни. Он выступает за предоставление неизлечимо больным взрослым возможности оказания помощи при смерти в рамках строгих юридических гарантий и за всеобщий доступ к высококачественной медицинской помощи в конце жизни.
Эвтаназия, помощь в самоубийстве и нереанимационные мероприятия по запросу | Эвтаназия
Эвтаназия выполняется лечащим врачом, который вводит пациенту смертельную дозу подходящего лекарства по его или ее явной просьбе.Соответствующее законодательство Нидерландов также распространяется на самоубийства с помощью врача (когда врач дает лекарство, а пациент принимает его). Паллиативная седация не является формой эвтаназии: пациент просто теряет сознание с помощью обезболивающих и в конечном итоге умирает естественной смертью.
Что гласит закон
Эвтаназия и вспомогательное самоубийство являются законными только в том случае, если полностью соблюдаются критерии, изложенные в голландском Законе о прекращении жизни по запросу и вспомогательном самоубийстве (процедуры пересмотра).Только в этом случае врач освобождается от уголовного преследования. Просьбы об эвтаназии часто исходят от пациентов, испытывающих невыносимые страдания без надежды на выздоровление. Их просьба должна быть сделана искренне и с полной убежденностью. Они видят в эвтаназии единственный выход из ситуации. Однако пациенты не имеют абсолютного права на эвтаназию, а врачи не обязаны ее выполнять.
Руководство по эвтаназии пациентов в полубессознательном состоянии
Иногда пациент может потерять сознание непосредственно перед запланированной эвтаназией.Если признаки страдания все еще остаются, врач может провести эвтаназию, несмотря на пониженное сознание пациента. Это изложено в руководящих принципах по данному вопросу, подготовленных Королевской голландской медицинской ассоциацией по запросу Генеральной прокуратуры Генеральной прокуратуры и инспекции здравоохранения. Эти рекомендации по эвтаназии пациентов с пониженным сознанием не представляют собой подразумеваемого ослабления закона; они просто предназначены для оказания помощи врачам в этой сложной ситуации.
Предварительные указания
Некоторые люди чувствуют, что они хотели бы, чтобы была проведена эвтаназия, если бы они когда-либо оказывались в особой ситуации, которую они теперь сочли бы невыносимой и не предлагающей никаких перспектив улучшения. Лучше всего для них обсудить предполагаемую ситуацию со своим семейным врачом и составить письменное распоряжение, касающееся этих обстоятельств. Такие предварительные распоряжения определяют точные обстоятельства, при которых соответствующие пациенты хотели бы, чтобы была проведена эвтаназия.Документ представляет собой запрос к врачу и должен содержать четкое и недвусмысленное выражение пожеланий пациента.
Эвтаназия и помощь в самоубийстве
Прекращение жизни по запросу может иметь две формы. В случае эвтаназии врач вводит пациенту смертельную дозу подходящего лекарства. Напротив, при самоубийстве с помощью врача смертельное лекарство дает врач, а пациент принимает его. Обе формы подпадают под действие Закона, и в обоих случаях врачи должны соответствовать установленным законом критериям должной медицинской помощи.О каждом случае эвтаназии и помощи при самоубийстве необходимо сообщать в один из 5 региональных комитетов по рассмотрению эвтаназии. Комиссия решит, проявил ли врач должную осторожность. Если врач этого не сделает, он может быть привлечен к ответственности. Наказания варьируются, но могут составлять до 12 лет тюремного заключения за эвтаназию и до 3 лет за помощь в самоубийстве.
Эвтаназия и несовершеннолетние
Несовершеннолетние могут сами требовать эвтаназии с 12 лет, хотя согласие родителей или опекунов является обязательным до достижения ими возраста 16 лет.Шестнадцатилетним и семнадцатилетним детям согласие родителей в принципе не требуется, но их родители должны участвовать в процессе принятия решений. С 18 лет молодые люди имеют право требовать эвтаназии без участия родителей.
Эвтаназия и пациенты с деменцией
Для некоторых людей перспектива когда-либо страдать деменцией может быть достаточной причиной для составления предварительного распоряжения (завещания о жизни). Его можно составить самостоятельно или обсудить сначала с семейным врачом.Врач может выполнить эвтаназию пациенту с деменцией только в том случае, если такая директива существует, если соблюдена установленная законом забота и если, по его мнению, пациент испытывает невыносимые страдания без перспективы выздоровления.
Контрольный комитет
Врачи обязаны сообщать муниципальному патологоанатому обо всех случаях неестественной смерти. В случае эвтаназии последний затем уведомляет региональный комитет по рассмотрению жалоб. Такие комитеты состоят как минимум из врача, специалиста по этике и эксперта по правовым вопросам.Комитет оценивает, выполнил ли врач, проводивший эвтаназию, установленные законом критерии должной заботы. Процедура комитета по рассмотрению предназначена для обеспечения большей прозрачности и последовательности в отчетности и оценке случаев.
Процедура приносит пользу как прокуратуре, так и врачам. Установленные законом критерии и заключения комитетов по обзору говорят врачам, как их действия в конкретных случаях могут выдержать юридическую, медицинскую и этическую проверку.
Медальон не реанимировать
Медальон DNR (не реанимировать) указывает на то, что владелец не хочет реанимировать в неотложной медицинской помощи. Имя владельца, дата рождения, подпись и фотография выгравированы на медальоне, что соответствует всем законодательным требованиям для предварительного распоряжения.
Вы можете заказать медальон DNR в голландской ассоциации пациентов, Patiëntenfederatie Nederland.
