Симптомы, причины эпилепсии у детей. Диагностика и лечение
Эпилепсия — серьезное заболевание головного мозга, чаще всего впервые диагностируется у младенцев и подростков. Наследственность, нарушения развития ЦНС и перенесенные инфекционные заболевания напрямую влияют на возникновение эпилепсии у детей. Симптомы эпилепсии поддаются купированию, при корректной терапии и соблюдении рекомендаций врача можно полностью победить недуг.
Причины эпилепсии у детей
- Генетическая предрасположенность, дефекты обмена веществ.
- Хромосомные нарушения.
- Воспаления и вирусы, поражающие центральную нервную систему (менингиты, энцефалиты).
- Доминирование процессов возбуждения из-за незрелости мозговых структур у детей до года — фактор эпилепсии.
- Перинатальные поражения ЦНС — внутриутробные инфекции, гипоксия плода, токсикозы, тяжелая желтуха у новорожденных и другое.
- Поствакцинальные осложнения.
- Черепно-мозговые травмы.
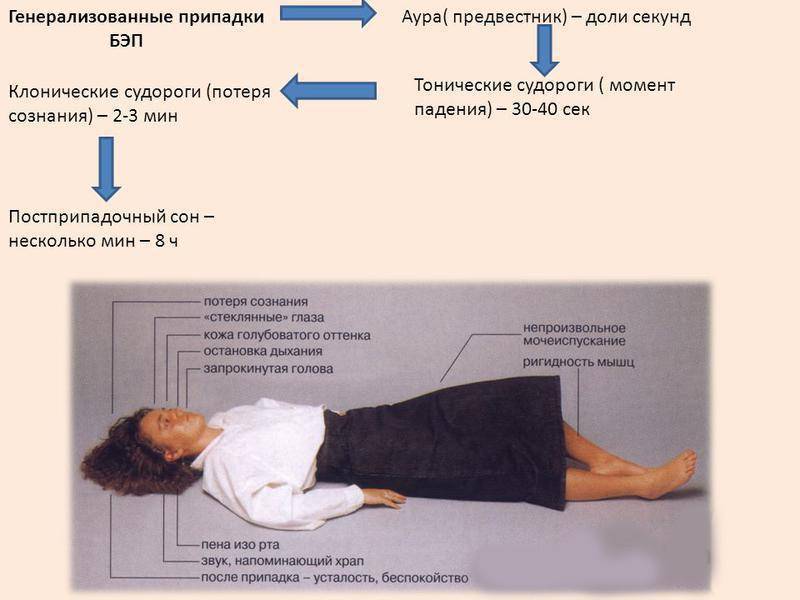
Симптомы в разном возрасте
Понять, что у детей провоцирует возникновение эпилепсии довольно сложно, как и распознать сигналы проявившегося заболевания. Приступы-судороги — типичный симптом, но основная опасность эпилепсии у деток в непредсказуемости и нетипичности симптоматики.
Приступы-судороги — типичный симптом, но основная опасность эпилепсии у деток в непредсказуемости и нетипичности симптоматики.
С рождения до 12 месяцев:
- онемение лицевых мышц, личико превращается в застывшую маску, затем мускулы быстро сокращаются;
- синюшность треугольника над верхней губой, заметная при кормлении;
- непроизвольные движения ногами и руками;
- отсутствие реакции на звуки или действия родителей;
- продолжительная фиксация глаз на одной точке.
После первого года жизни проявления меняются, возможны:
- потеря сознания;
- расстройство двигательной активности;
- некорректная функциональность органов чувств;
- онемение тела;
- гипертонус всех мышечных групп;
- кратковременная остановка дыхания;
- бесконтрольная дефекация, мочеиспускание.
Дополнительно, эпилепсия у детей становится причиной повышенной агрессии, депрессии, появления ночных кошмаров, лунатизма, отклонения в речи и проблем с обучением.
Диагностика
Заметив повторяющуюся симптоматику родителям главное не упустить время и оперативно обратиться к врачу-неврологу для точной постановки диагноза и назначения эффективного лечения.
После сбора анамнеза ребёнка направляют на комплексное обследование, куда входят:
- электроэнцефалография;
- рентгенография черепа;
- электрокардиограмма сердца;
- КТ, МРТ головного мозга.
При необходимости проводятся лабораторные исследования крови, спинномозговой жидкости.
Лечение
Своевременность и адекватность лечения эпилепсии у детей до года и старше — гарантия восстановления нормального самочувствия, постепенного сведения риска появления новых приступов к нулю.
- Медикаментозная терапия.

- Особая диета с минимальным содержанием углеводов.
- Нейрохирургическое лечение (в зависимости от стадии заболевания).
- Поддержка психолога или психотерапевта.
Лечебный план строится с учетом конкретного типа недуга, факторов-провокаторов и индивидуальных показаний ребёнка.
Другие:
Причины эпилепсии у детей и профилактика эпилептических приступов
Во многих странах эпилепсия накладывает значительные ограничения на индивидуальные и социальные возможности детей с этим диагнозом. Они испытывают трудности в повседневном общении с окружающими, что зачастую приводит их к социальной изоляции и психологическим проблемам, а в будущем не смогут заниматься некоторыми видами деятельности, да и просто водить машину.
Особую роль среди причин возникновения эпилепсии играет внутриутробное развитие ребёнка, наследственные и генетические факторы.
Безусловно, эпилепсия у детей не может протекать бесследно, но при своевременной диагностике и лечении заболевания ребёнок сможет нормально развиваться и вести полноценную жизнь так же, как и его сверстники.
 Примером тому может служить тот факт, что в Израиле люди с хорошо контролируемой эпилепсией могут беспрепятственно водить машину, заниматься общественной работой и любой другой деятельностью, сообразной их личным предпочтениям. Это возможно в первую очередь благодаря диагностике заболевания ещё во время внутриутробного развития ребёнка и комплексному подходу к лечению эпилепсии у детей.
Примером тому может служить тот факт, что в Израиле люди с хорошо контролируемой эпилепсией могут беспрепятственно водить машину, заниматься общественной работой и любой другой деятельностью, сообразной их личным предпочтениям. Это возможно в первую очередь благодаря диагностике заболевания ещё во время внутриутробного развития ребёнка и комплексному подходу к лечению эпилепсии у детей.
Особую роль среди причин возникновения эпилепсии играет внутриутробное развитие ребёнка, наследственные и генетические факторы. Чтобы предотвратить тяжёлые последствия или хотя бы скорректировать развитие заболевания, диагностику эпилепсии важно провести ещё во время беременности — к середине срока ультразвуковое обследование уже позволяет изучать структуру мозга эмбриона и её патологии. Если изменения, которые могут привести к развитию эпилепсии, сохраняются на последнем триместре беременности, ультразвуковое обследование должно быть подтверждено МРТ головного мозга эмбриона.
Читайте также
Психическая норма и патология Как правило, развитие эпилепсии у детей обусловлено органическими нарушениями в коре головного мозга, так называемом «кортексе». Они могут быть связаны с нехваткой веществ, которые принимают участие в строительстве центральной нервной системы во время внутриутробного развития. Отследить этот процесс и принять необходимые меры поможет своевременная диагностика. Однако не только недостаток, но и избыток некоторых веществ и ферментов в организме новорождённого может стать причиной эпилепсии в раннем возрасте. По той же причине скачки уровня сахара или инсулина в крови могут спровоцировать эпилептический припадок и у вполне здорового человека.
При нарушениях метаболизма в организме ребёнка могут накапливаться вещества и токсины, которые он не способен выводить естественным для здорового человека образом. Как правило, нарушения метаболизма у детей связаны с расщеплением сахара, жиров и углеводов, поэтому, когда медикаментозное лечение эпилепсии не оказывает должного эффекта, пациента переводят на особую диету, которая исключает потенциально опасные для него органические соединения в пище.
Наглядным примером того, какую роль в развитии эпилепсии у детей играет эндокринная система и органический метаболизм, служит давний скандал вокруг детского питания Remedia в Израиле, когда на прилавки поступила целая партия молочных смесей, не содержащая витамин B. Ценой ошибки производителя стали несколько детских смертей и десятки инвалидностей, связанных с развитием центральной нервной системы, а судебные иски от родителей продолжают поступать до сих пор.
Формы и симптомы развития эпилепсии у детей
Существует множество форм развития эпилепсии и степеней тяжести заболевания, которые, по большому счёту, можно разделить на 2 категории: общую эпилепсию и частичную. Отличить одну от другой очень просто: если во время судорожного приступа ребёнок хотя бы на долю секунды теряет сознание, эпилепсия считается общей. Нельзя сказать, какое из этих двух зол меньшее, ведь и то, и другое обусловлены серьёзными органическими патологиями центральной нервной системы — разница только в их локализации.
У детей, страдающих эпилеписией, наблюдаются когнитивные и поведенческие проблемы — расстройства памяти, внимания, трудности в обучении и развитии. Специалисты затрудняются сказать, чем они обусловлены в первую очередь: течением самого заболевания или воздействием лекарств против эпилепсии. Однако совсем не заниматься лечением детской эпилепсии нельзя: каждый приступ уничтожает часть нейронов в коре головного мозга — это значит, что с течением времени ребёнок не только перестанет развиваться, но, напротив, будет регрессировать в своём развитии. Отказ от лечения эпилепсии может привести к состоянию энцефалопатии, когда ребёнок перестаёт реагировать на внешние раздражители, включая его родных и близких.Успешное лечение физиологических проблем, связанных с детской эпилепсией, не исключает психологической работы с ребёнком.

Психологическая поддержка детей с эпилепсией
Успешное лечение физиологических проблем, связанных с детской эпилепсией, не исключает психологической работы с ребёнком. Ведь заболевание не только поражает его организм, но и отрицательно сказывается на развитии коммуникативных навыков, отношениях в семье и в социальном окружении ребёнка, что крайне важно для психологического здоровья и развития. Зачастую эти проблемы обусловлены страхом родителей: ведь, даже если ребёнок «сбалансирован» медикаментозно (то есть приём лекарств позволяет длительное время предотвращать и сдерживать приступы эпилепсии), никогда нельзя сказать точно, в какой момент произойдёт приступ. Это может случиться при купании, когда ребёнок переходит дорогу, во сне и во множестве других непредсказуемых и опасных ситуаций.
Читайте также
Мифы о диагностике психических заболеваний Поэтому дети, страдающие эпилепсией, находятся под неусыпным контролем родителей и очень ограничены в общении: они не могут свободно общаться со своими сверстниками, не могут отправиться на каникулы к родственникам или в летний лагерь, не могут заниматься спортом.
Предотвращение эпилептических приступов
Большое значение в этом развитии играет профилактика эпилептических приступов. Предотвратить эпилептический припадок можно только медикаментозно. Однако можно обезопасить себя, избегая факторов, которые провоцируют наступление приступов, или как минимум подготовиться к ним. Помимо сугубо индвидуальных, среди таких факторов, можно выделить и общеизвестные: мерцающий свет, мелькание столбов или деревьев за окном автомобиля в поездке, недостаток сна, нахождение на солнцепёке и некоторые другие.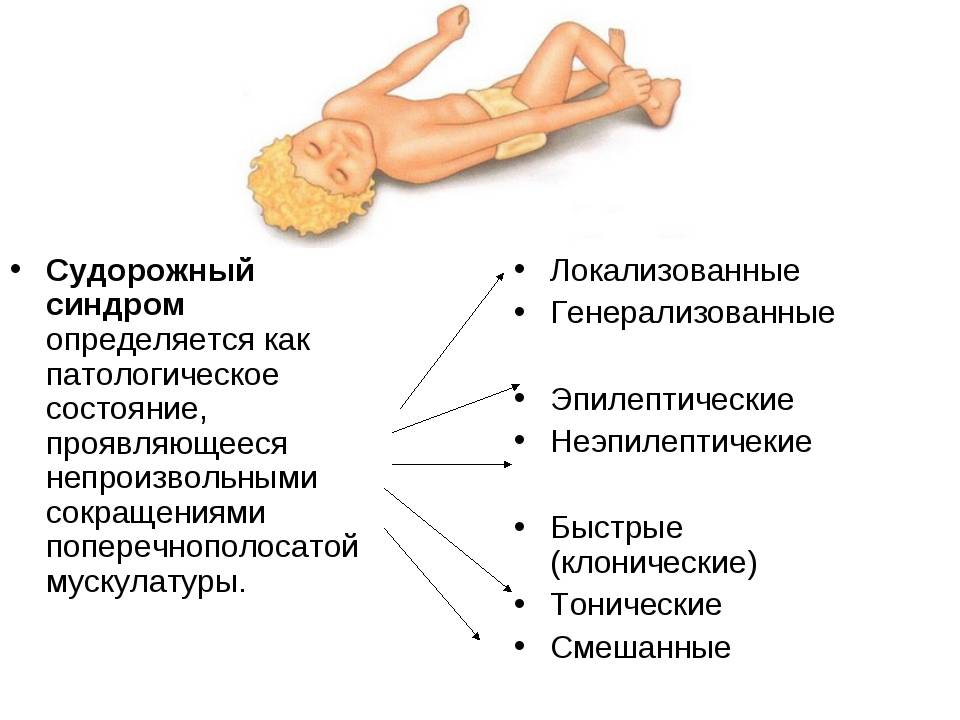
Однако как бы вы не научили ребёнка адаптироваться к своему заболеванию, его успешное лечение зависит от квалифицированной и своевременной помощи медицинских специалистов.
- Заболевания и расстройства
Детская эпилепсия: причины
Когда у ребенка диагностируют эпилепсию, родители часто спрашивают: «Почему это произошло?» Они могут задаться вопросом, является ли эпилепсия их ребенка результатом чего-то, что они сделали или не сделали. Они также могут надеяться, что выявление причины поможет предотвратить приступы в будущем.
Хотя случаи эпилепсии, причина которой остается неизвестной, часто поддаются эффективному лечению, определение причины иногда может указать на конкретный курс лечения. Чтобы определить причину или причины детской эпилепсии, врачи частично полагаются на информацию, полученную от родителей и других членов семьи. Некоторый контент в этом разделе может помочь в таких беседах.
Выявление причины может привести к улучшению лечения
Эпилепсия — это неврологическое расстройство, при котором события, называемые припадками, нарушают нормальную работу мозга. Эти внезапные всплески аномальной электрической активности могут иметь широкий спектр последствий. В зависимости от того, какие области мозга вовлечены, судороги могут влиять на поведение, сенсорное восприятие, двигательную функцию или на все вышеперечисленное. Фактически, врачи часто могут определить местонахождение и степень аномальной мозговой активности, основываясь исключительно на типе припадка и его наблюдаемых клинических эффектах.
Точная диагностика типа припадка часто дает представление об основной причине припадков у человека. Эта информация может быть полезна для определения риска повторения и ухудшения припадков с течением времени, а также может помочь определить подходящий курс лечения.
Одним из самых сложных аспектов диагностики эпилепсии является то, что приступы — это симптомы, которые могут быть вызваны множеством различных причин. Аномальное развитие головного мозга и/или травмы головного мозга, инфекция, воспаление или специфические генные мутации могут привести к судорогам. В совокупности все случаи эпилепсии с известной причиной называются симптоматическими.
Однако причину не всегда легко определить, и в 65–70 процентах случаев эпилепсии она остается неизвестной. Эти случаи называются идиопатическими.
Идиопатическая эпилепсия
Врачи используют термин идиопатическая для описания заболеваний, причина которых неизвестна. Несмотря на заметные успехи в исследованиях эпилепсии и клинической помощи в последние десятилетия, идиопатические случаи эпилепсии по-прежнему составляют самый большой процент (от 65 до 70 процентов) диагнозов эпилепсии. Это не означает, что такие случаи не имеют основной причины, а скорее то, что причина не может быть определена. Часто это связано с тем, что еще не существует диагностического теста, достаточно чувствительного или специфичного для определения причины.
Хотя определение причины судорог может сыграть важную роль в диагностике, прогнозе и лечении, это не обязательно для поиска эффективных методов лечения. Фактически, идиопатические эпилепсии можно успешно лечить, и дети с таким диагнозом обычно полностью перерастают свои припадки.
Несмотря на это, определение причины припадков у человека может помочь в определении соответствующего курса лечения. Как описано в разделе «Диагностика», неврологи полагаются на свидетельства очевидцев приступов и анализ электроэнцефалограммы (ЭЭГ) для определения типа приступа, а также на технологии нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), для выявления структурных аномалий в головном мозге. . Кроме того, врачи все чаще полагаются на генетические тесты, чтобы определить роль, которую генные мутации могут играть в припадках у человека.
Как описано в разделе «Диагностика», неврологи полагаются на свидетельства очевидцев приступов и анализ электроэнцефалограммы (ЭЭГ) для определения типа приступа, а также на технологии нейровизуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), для выявления структурных аномалий в головном мозге. . Кроме того, врачи все чаще полагаются на генетические тесты, чтобы определить роль, которую генные мутации могут играть в припадках у человека.
Из многих известных причин эпилепсии все можно разделить на две широкие категории: наследственные и приобретенные.
Наследственная эпилепсия
Текущие исследования показывают, что многие типы эпилепсии имеют генетический компонент. В течение некоторого времени было признано, что эпилепсия имеет тенденцию передаваться по наследству, и в настоящее время считается, что до 20 процентов случаев заболевания в детстве передаются по наследству. Исследования показали, что риск эпилепсии у братьев, сестер и детей людей с расстройством колеблется от 4 до 8 процентов по сравнению с 1-2 процентами в общей популяции.
На сегодняшний день исследователи связали более 70 генов с расстройствами, которые могут привести к эпилепсии. Хотя точная роль, которую играют многие из этих генов, неизвестна, ученые считают, что изменение любого из них увеличивает риск развития эпилепсии у человека. По оценкам некоторых исследователей, более 500 генов в конечном итоге могут быть связаны с эпилепсией.
Ученые определили несколько типов эпилепсии, вызванных мутацией одного гена. Эти относительно редкие синдромы эпилепсии вызываются мутациями, которые приводят к аномальной функции белка, что приводит к судорогам. Вот несколько примеров:
- доброкачественные семейные неонатальные судороги — тип эпилепсии, который обычно начинается до третьего дня жизни и обычно переходит в ремиссию через две или три недели
- генерализованная эпилепсия с фебрильными судорогами плюс (ГЭФС+) — тип эпилепсии, возникающий в детском возрасте, при котором судороги возникают во время эпизодов лихорадки, а затем прогрессируют до генерализованных судорог
- аутосомно-доминантная ночная лобная эпилепсия — тип приступа, который вызывается мутацией в одном из трех генов и вызывает дрожательные движения в основном во время сна
Помимо этих эпилептических синдромов, ряд других генетических нарушений с широким спектром проявлений также может вызывать эпилепсию.
- комплекс туберозного склероза — заболевание, которое может поражать большинство основных органов, включая головной мозг, и вызывает судороги примерно у 80 процентов пациентов
- Синдром Стерджа-Вебера — расстройство, характеризующееся родимым пятном на одной стороне лица, глаукомой и судорогами
- Синдром Айкарди — редкое заболевание, характеризующееся аномалиями зрения, инфантильными спазмами и частичным или полным отсутствием мозолистого тела — структуры, соединяющей два полушария головного мозга
- Синдром Ангельмана — расстройство, характеризующееся судорогами, атаксией, языковыми проблемами и когнитивными нарушениями
Хотя некоторые из описанных выше расстройств встречаются редко, идентификация генных или хромосомных аномалий, связанных со многими из них, позволила врачам использовать относительно простые генетические тесты и диагностические критерии для диагностики пациентов и членов их семей, подозреваемых в наличии данного расстройства. Идентифицировав некоторые гены, связанные с этими синдромами эпилепсии, ученые могут применить это знание для поиска подобных генов, участвующих в других типах эпилепсии.
Идентифицировав некоторые гены, связанные с этими синдромами эпилепсии, ученые могут применить это знание для поиска подобных генов, участвующих в других типах эпилепсии.
Поиск генетических причин эпилепсии не был однозначным. Даже в тех случаях, когда гены связаны с определенными типами эпилепсии, они могут быть лишь частью объяснения. Исследователи полагают, что наиболее распространенные типы эпилепсии почти наверняка вызываются или находятся под влиянием более чем одного гена, а также ряда факторов окружающей среды. Исследователи надеются, что выявление генетических причин эпилепсии может однажды привести к более эффективным методам лечения и, возможно, излечению от некоторых типов расстройства.
Помимо того, что генные мутации играют роль в возникновении эпилепсии, также считается, что гены могут влиять на эффективность вариантов лечения для некоторых людей. Недавнее исследование показало, что многие люди с эпилепсией имеют аномально активную версию гена, повышающего их устойчивость к лекарствам. Это может объяснить, почему у некоторых людей развивается трудноизлечимая или рефрактерная эпилепсия.
Это может объяснить, почему у некоторых людей развивается трудноизлечимая или рефрактерная эпилепсия.
Приобретенная эпилепсия
Некоторые из наиболее распространенных неидиопатических причин припадков у детей являются приобретенными, в отличие от присутствующих при рождении или развивающихся в результате генетических аномалий. К приобретенным причинам относятся, например, недостаток кислорода (гипоксия), травмы головы и инфекции центральной нервной системы. Опухоли головного мозга и дегенеративные заболевания не так распространены у детей, как у пожилых людей, но в редких случаях они также могут вызывать детскую эпилепсию. Какой бы ни была причина, важно, особенно в отношении лечения и последующего наблюдения, различать факторы и состояния, вызывающие изолированные припадки, и те, которые вызывают рекуррентные припадки, характерные для эпилепсии.
Недостаток кислорода (гипоксия)
Недостаточное снабжение мозга кислородом может вызвать судороги. Клетки мозга чрезвычайно чувствительны к недостатку кислорода и начинают функционировать ненормально или умирают уже через несколько минут после прекращения подачи кислорода. Утопление, удушье, остановка сердца, травма головы и осложнения во время родов могут привести к гипоксии и судорогам. Лечение зависит от основной причины гипоксии, но обычно включает основные процедуры жизнеобеспечения, включая вентиляцию легких, лекарства для поддержания артериального давления и частоты сердечных сокращений, а также лекарства для подавления судорог.
Утопление, удушье, остановка сердца, травма головы и осложнения во время родов могут привести к гипоксии и судорогам. Лечение зависит от основной причины гипоксии, но обычно включает основные процедуры жизнеобеспечения, включая вентиляцию легких, лекарства для поддержания артериального давления и частоты сердечных сокращений, а также лекарства для подавления судорог.
Травмы головы
Приступы, возникающие в результате травм головы, у младенцев и детей встречаются редко. Поскольку череп обеспечивает большую защиту, эти инциденты редко приводят к травмам головного мозга и последующей эпилепсии. Исследования показывают, что травмы головы, приводящие к гематомам, при которых кровь скапливается в массе на поверхности головного мозга, с большей вероятностью приводят к судорогам и эпилепсии.
Инфекции центральной нервной системы
Инфекции головного мозга могут вызывать судороги в острой стадии инфекции. В некоторых случаях инфекции вызывают повреждение головного мозга, достаточно серьезное, чтобы вызывать повторяющиеся судороги. Наиболее распространенными инфекциями центральной нервной системы являются энцефалит и менингит. Энцефалит – это воспаление головного мозга, часто вызванное вирусной инфекцией. Менингит — это воспаление или инфекция оболочек, покрывающих головной или спинной мозг.
Наиболее распространенными инфекциями центральной нервной системы являются энцефалит и менингит. Энцефалит – это воспаление головного мозга, часто вызванное вирусной инфекцией. Менингит — это воспаление или инфекция оболочек, покрывающих головной или спинной мозг.
Опухоли головного мозга
Как раковые, так и доброкачественные опухоли головного мозга и другие поражения могут вызывать судороги. Исследователи точно не знают, почему такие наросты вызывают судороги. Возможно, они состоят из аномальных клеток, которые влияют на нейронную сеть и вызывают аномальное возбуждение нейронов.
Порог судорог, нейроны и клеточные мембраны
Судороги потенциально могут возникнуть у любого человека. Однако условия, которые приводят к судорогам, варьируются от одного человека к другому. Например, лихорадка в 104 градуса по Фаренгейту, которая приводит к судорогам у одного ребенка, может не иметь такого эффекта у другого ребенка. Это происходит из-за вариабельности от одного человека к другому того, что врачи называют судорожным порогом, определяемым как минимальные условия, необходимые для возникновения судорожного припадка.
Ключевыми элементами в понимании судорожного порога и, следовательно, в поиске хороших методов лечения являются сами нейроны, в частности, мембраны этих нейронов. Исследования показали, что мембраны нейронов играют решающую роль при эпилепсии, поскольку они регулируют поток электрических импульсов между нейронами. По этой причине исследователи изучают детали структуры мембран, сосредотачиваясь на том, как молекулы пересекают эти мембраны и как клетка питает и восстанавливает эту полупроницаемую границу. Нарушение любого из этих процессов может привести к эпилепсии.
Нормальная деятельность мозга зависит от связи между сетями нейронов и другими типами клеток в организме. Эта связь осуществляется посредством электрохимических сигналов. По сути, химические сообщения, передаваемые от одного нейрона к другому, либо включают, либо выключают электрическую активность в целевом нейроне. В частности, эти химические вещества, в том числе нейротрансмиттеры и ионы, либо стимулируют, либо ингибируют нейрон-мишень для запуска собственных электрохимических сигналов. Таким образом, нейроны выполняют свою работу, возбуждая или подавляя активность других нейронов.
Таким образом, нейроны выполняют свою работу, возбуждая или подавляя активность других нейронов.
Нормальная работа мозга обычно требует баланса между возбуждением и торможением. Баланс этих влияний позволяет мозгу посылать скоординированные сообщения по сетям нейронов, которые контролируют поведение, обучение, первичные чувства, двигательную функцию и другие жизненно важные функции.
Одним из наиболее изученных нейротрансмиттеров, связанных с эпилепсией, является тормозной нейротрансмиттер, называемый ГАМК, или гамма-аминомасляная кислота. Исследования привели к созданию препаратов, которые изменяют количество ГАМК в мозге или изменяют реакцию мозга на нее. Исследователи также изучают возбуждающие нейротрансмиттеры, такие как глутамат.
Некоторые экологические и метаболические состояния могут вызывать судороги за счет эффективного снижения судорожного порога. Эти условия включают лихорадку, стресс, лишение сна и другие. Чем ниже у человека судорожный порог, тем меньше раздражителей требуется для того, чтобы нейроны в мозгу давали осечку.
Эти условия включают лихорадку, стресс, лишение сна и другие. Чем ниже у человека судорожный порог, тем меньше раздражителей требуется для того, чтобы нейроны в мозгу давали осечку.
Ученые считают, что многие гены, связанные с эпилепсией, участвуют в механизмах, которые регулируют поток электрических зарядов в нервные клетки и из них, тем самым влияя на их электрическую возбудимость и общий судорожный порог. Вероятное место, где мутация гена может повлиять на функцию нейрона таким образом, чтобы вызвать эпилепсию, находится на уровне нейротрансмиттеров, химических веществ, которые действуют как мессенджеры между нервными клетками, а также ионных каналов, поддерживающих порог срабатывания нейрона.
Понимание этих регулирующих механизмов в мозге и того, как они работают неправильно у людей с эпилепсией, привело к разработке лекарств, которые могут помочь восстановить электрохимический баланс и значительно уменьшить или устранить судороги.
О лечении эпилепсииКак только мы начинаем заботиться, мы никогда не останавливаемся
Детская больница Массачусетса занимается предоставлением превосходного, персонализированного и подходящего для развития ухода от младенчества до подросткового возраста.
Найти врача Награды и признание Семейный консультативный совет
Типы, симптомы, диагностика и лечение
Эпилепсия относительно часто встречается у детей. Многие дети с эпилепсией перерастают это состояние до подросткового возраста, а если нет, то лечение обычно обеспечивает полноценную и здоровую жизнь.
В этой статье мы рассмотрим признаки и симптомы эпилепсии у детей, а также различные типы припадков и синдромов. Мы также обсуждаем варианты лечения детей с этим заболеванием.
Поделиться на PinterestУ ребенка может появиться аура перед фокальным припадком.Эпилепсия вызывает припадки, которые начинаются в головном мозге. Это неврологическое заболевание, от которого страдают почти 3 миллиона человек в Соединенных Штатах, 470 000 из которых моложе 17 лет. Часто у взрослых с эпилепсией первый припадок случается в детстве или в подростковом возрасте.
По оценкам Фонда эпилепсии, у двух третей детей с эпилепсией приступы перерастают к тому времени, когда они достигают подросткового возраста.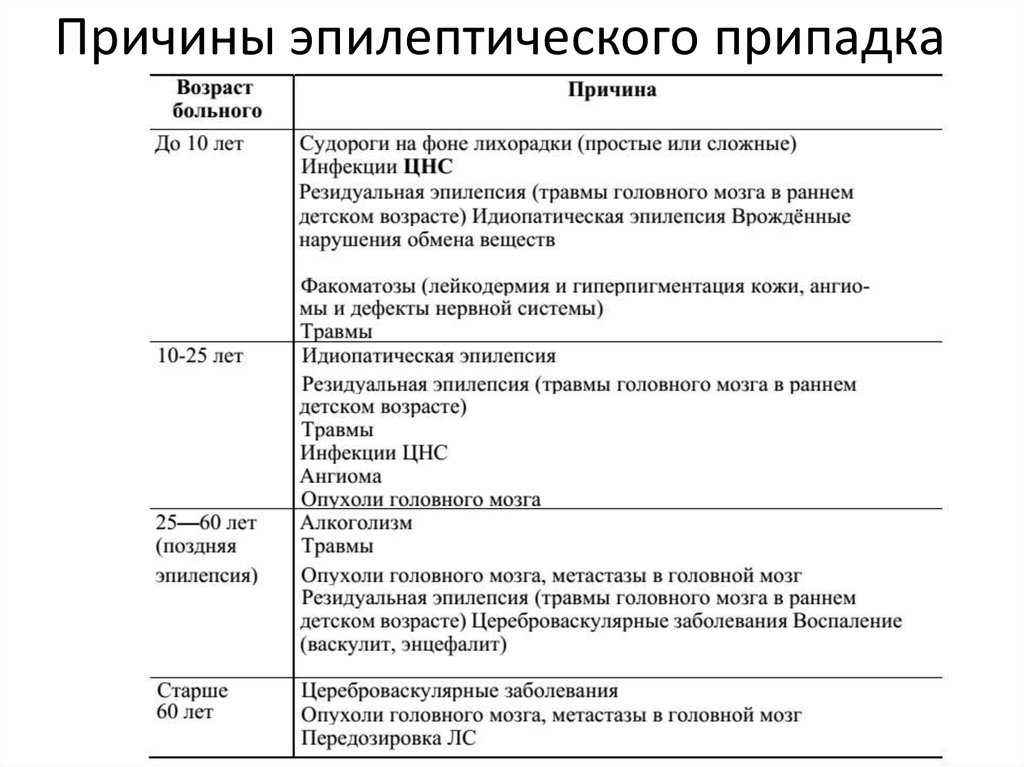 У большинства детей можно устранить судороги и предотвратить побочные эффекты с помощью организованной системы ухода.
У большинства детей можно устранить судороги и предотвратить побочные эффекты с помощью организованной системы ухода.
Врач может диагностировать эпилепсию у ребенка, если у него был один или несколько приступов, которые не были вызваны другим заболеванием. Судороги чаще возникают в течение первого года жизни.
Эпилепсия влияет на каждого ребенка по-разному, в зависимости от их возраста, типа припадков, насколько хорошо они реагируют на лечение и любых других существующих заболеваний.
В некоторых случаях с помощью лекарств можно легко контролировать судороги, в то время как у других детей судороги могут вызывать проблемы на протяжении всей жизни.
Существуют различные типы эпилептических припадков и различные эпилептические синдромы.
Двумя основными типами припадков являются фокальные припадки и генерализованные припадки.
Фокальные припадки
Фокальные припадки, известные также как парциальные припадки, поражают только одну сторону мозга. Перед фокальным припадком ребенок ощущает ауру, сигнализирующую о приближающемся припадке. Аура – это начало приступа.
Перед фокальным припадком ребенок ощущает ауру, сигнализирующую о приближающемся припадке. Аура – это начало приступа.
Ауры могут включать:
- изменения слуха, зрения или обоняния
- необычные чувства, такие как страх, эйфория или чувство дежа вю
Фокальные приступы с осознанием затрагивают только одно место или одно полушарие мозга. Эти припадки обычно поражают определенную группу мышц, например, пальцев или ног, и не сопровождаются потерей сознания.
Человек с фокальным сознательным припадком может казаться «застывшим» и неспособным реагировать, но обычно может слышать и понимать, что происходит вокруг него. Другие симптомы включают тошноту, бледность кожи и потливость.
Фокальные припадки с нарушением сознания обычно вызывают потерю сознания или восприятия окружающего мира. Симптомы включают плач, смех, пристальный взгляд и причмокивание губами.
Генерализованные припадки
Генерализованные припадки поражают обе половины мозга и обычно вызывают потерю сознания. Дети, как правило, сонливы и устали после припадка. Этот последний эффект называется постиктальным состоянием.
Дети, как правило, сонливы и устали после припадка. Этот последний эффект называется постиктальным состоянием.
По данным Фонда эпилепсии, типы генерализованных припадков включают:
- Абсансные припадки , также называемые petit mal припадками, вызывают очень кратковременную потерю сознания. Ребенок может пристально смотреть, быстро моргать или дергаться лицом. Они наиболее распространены в возрасте от 4 до 14 лет и обычно длятся менее 10 секунд. Дети с абсансами обычно не имеют постиктального состояния.
- Атонический приступ . Во время атонического приступа у ребенка внезапно наступает потеря мышечного тонуса. Они могут упасть или обмякнуть и перестать реагировать. Обычно они длятся менее 15 секунд. Их также называют дроп-припадками.
- Генерализованные тонико-клонические припадки (ГТК) . GTC, или большой судорожный припадок, имеет фазы. Тело и конечности ребенка сначала будут сокращаться, затем выпрямляться, а затем трястись.
 Затем мышцы сокращаются и расслабляются. Заключительный этап — постиктальный период, когда ребенок устает и сбит с толку. GTC обычно начинаются в детстве и длятся 1–3 минуты.
Затем мышцы сокращаются и расслабляются. Заключительный этап — постиктальный период, когда ребенок устает и сбит с толку. GTC обычно начинаются в детстве и длятся 1–3 минуты. - Миоклонический приступ . Этот тип припадка вызывает внезапные подергивания мышц. Миоклонические припадки обычно длятся 1–2 секунды, и многие из них могут возникать в течение короткого времени. Люди с короткими миоклоническими припадками не теряют сознания.
Синдром детской эпилепсии
Если у ребенка проявляются определенные признаки и симптомы, врач может диагностировать у него синдром детской эпилепсии.
При постановке диагноза врач учитывает:
- тип припадков
- возраст начала
- данные электроэнцефалограммы (ЭЭГ), измеряющей мозговую активность
различные виды эпилептических синдромов включают:
Доброкачественная роландическая эпилепсия детского возраста
Этот синдром может возникнуть в возрасте от 3 до 10 лет.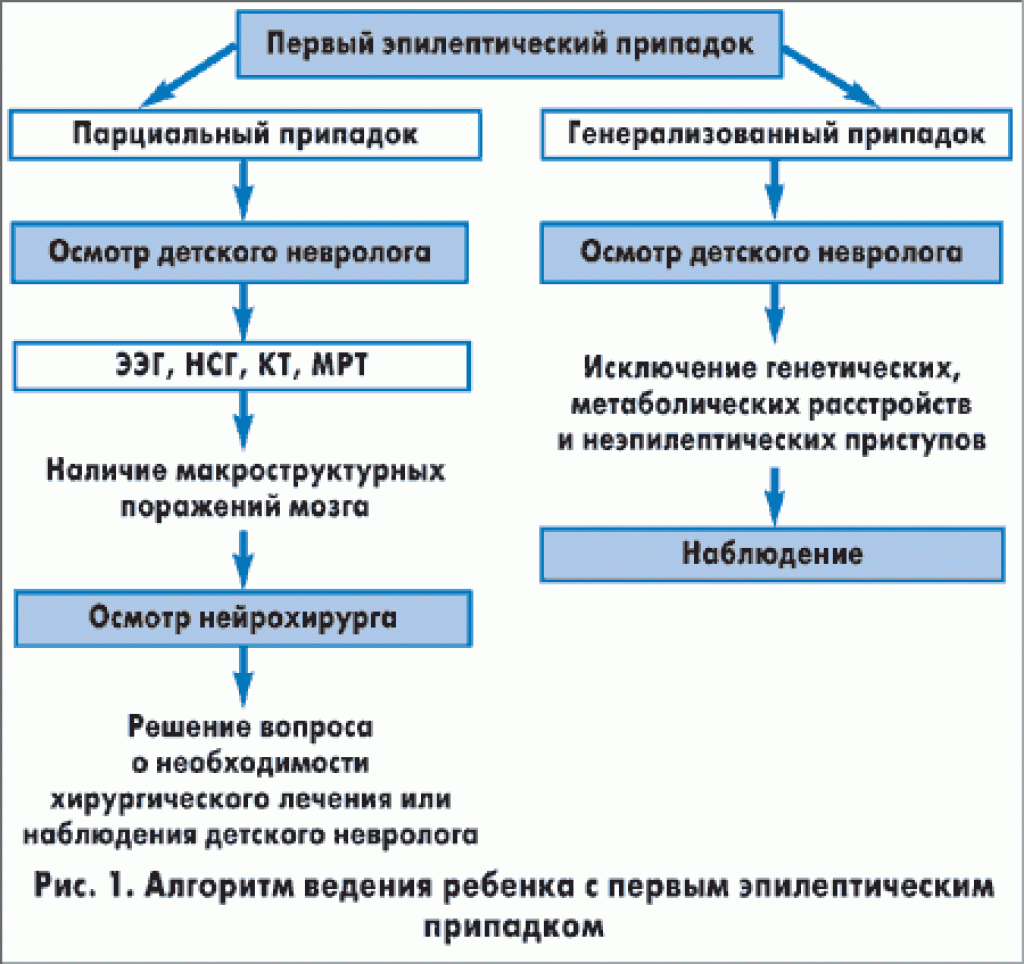 Им страдают 15% детей с эпилепсией. У детей могут быть фокальные приступы ночью, которые могут перерасти в ГТК.
Им страдают 15% детей с эпилепсией. У детей могут быть фокальные приступы ночью, которые могут перерасти в ГТК.
В редких случаях у детей могут быть судороги во время бодрствования, и эти судороги обычно сопровождаются подергиванием лица и языка. У детей могут прекратиться приступы к 16 годам.
Детская абсанс-эпилепсия
Этот синдром поражает до 12% детей младше 16 лет, страдающих эпилепсией, и начинается в возрасте от 4 до 10 лет. до 9У 0% детей с этим заболеванием приступы прекращаются к 12 годам.
Поскольку абсансы очень короткие, лица, осуществляющие уход, могут не заметить, что они возникают у ребенка.
Инфантильные спазмы
Инфантильные спазмы, также известные как синдром Веста, обычно начинаются до того, как ребенку исполнится 1 год. Синдром вызывает кратковременные спазмы или подергивания в одной или нескольких частях тела. Спазмы возникают группами.
Инфантильные спазмы могут возникать у младенцев, перенесших черепно-мозговую травму, и многие дети с этим синдромом испытывают трудности в обучении или поведенческие проблемы. У них также может развиться другой синдром эпилепсии, известный как синдром Леннокса-Гасто.
У них также может развиться другой синдром эпилепсии, известный как синдром Леннокса-Гасто.
Юношеская миоклоническая эпилепсия
В возрасте от 12 до 18 лет ювенильная миоклоническая эпилепсия вызывает различные типы припадков, включая миоклонические припадки, тонико-клонические припадки и абсансы.
Мигающие огни могут спровоцировать эти припадки или они могут произойти вскоре после пробуждения.
Юношеский миоклонический синдром является наиболее частым синдромом генерализованной эпилепсии. Это часто продолжается во взрослом возрасте, но может стать менее тяжелым, и лекарства могут контролировать приступы до 9 лет.0% случаев.
Синдром Ландау-Клеффнера
Этот синдром, известный как ЛКС, представляет собой редкое детское заболевание, которое обычно начинается в возрасте от 3 до 7 лет. Это вызывает трудности в понимании языка и вербального выражения. У детей с ЛКС также могут быть проблемы с поведением.
Приблизительно у 70% детей с ЛКС наблюдаются явные припадки, обычно фокальные.
Синдром Леннона-Гасто
Синдром Леннона-Гасто обычно начинается в возрасте 3-5 лет, хотя у некоторых людей он не развивается до подросткового возраста. Это может вызвать несколько различных типов приступов. Многие дети также имеют проблемы с обучением и поведением.
Этот синдром трудно поддается лечению, и приступы часто продолжаются во взрослом возрасте.
Височная эпилепсия
Фонд эпилепсии сообщает, что височная эпилепсия является наиболее распространенной формой фокальной эпилепсии, поражающей 6 из 10 пациентов с фокальной эпилепсией.
Симптомы обычно проявляются в возрасте от 10 до 20 лет, но могут развиться в любое время.
Эпилепсия влияет на каждого ребенка по-разному. Распознать припадок может быть непросто, особенно у очень маленьких детей или у детей, которые не могут объяснить, что происходит.
Выявление припадка зависит от многих факторов, включая возраст ребенка и тип эпилепсии или припадка, который у него есть. Абсансные припадки, например, очень легко пропустить, тогда как припадки GTC гораздо легче идентифицировать.
Абсансные припадки, например, очень легко пропустить, тогда как припадки GTC гораздо легче идентифицировать.
Родители и опекуны должны следить за тем, чтобы дети старшего возраста отсутствовали в неподходящее время, например, во время игры, еды или разговора.
Периоды быстрого моргания, пристального взгляда или спутанности сознания также могут указывать на припадок. Внезапная потеря мышечного тонуса, которая вызывает падения, является еще одной подсказкой.
У младенцев признаки могут быть очень тонкими. Лица, осуществляющие уход, могут отслеживать моменты, когда у младенца проявляются:
- изменения в характере дыхания
- необычные выражения лица, такие как движения век или рта
- мышечные движения, включая подергивания, движение ног как велосипед или эпизоды скованности
Потеря бдительности или трудности с фокусировкой глаз являются другими симптомами судорог у младенцев.
Симптомы припадка могут быть очень похожи на симптомы других заболеваний. Поэтому необходимо обратиться к врачу для полного обследования и постановки диагноза.
Поэтому необходимо обратиться к врачу для полного обследования и постановки диагноза.
Эпилепсия не имеет идентифицируемой причины у многих людей, у которых развивается это состояние. Потенциальные причины или способствующие факторы могут включать:
- нарушения развития, включая аутизм
- генетика, поскольку некоторые виды эпилепсии передаются по наследству
- высокая температура в детстве, приводящая к судорогам, известным как фебрильные судороги
- инфекционные заболевания, включая менингит
- материнские инфекции во время беременности
- плохое питание во время беременности
- дефицит кислорода до или во время родов
- травма головы
- опухоли или кисты в головном мозге
Определенные факторы могут спровоцировать приступ у больных эпилепсией. Общие триггеры включают:
- возбуждение
- мигание или мерцание света
- недостаток сна
- пропуск дозы противосудорожного препарата
- в редких случаях музыка или громкие звуки, такие как звон церковных колоколов
- пропуск приема пищи
- напряжение
Диагностика некоторых форм эпилепсии у детей, особенно младенцев и детей младшего возраста, может быть затруднена.
Чтобы помочь врачу поставить правильный диагноз, лица, осуществляющие уход, должны вести подробное описание симптомов у ребенка. Также может быть полезно снять видеозапись ребенка во время припадка.
Врач обычно диагностирует эпилепсию, когда происходит более одного приступа и при отсутствии видимой причины, такой как лихорадка или травма.
Этапы диагностики включают:
- полный медицинский и семейный анамнез
- подробности приступа
- медицинский осмотр
- анализы крови
- сканирование и измерения головного мозга, включая КТ, МРТ и электроэнцефалограмму (ЭЭГ)
После того, как ребенок получит диагноз эпилепсии, их опекуны и врач должны работать вместе, чтобы определить типы припадков у ребенка и тип эпилепсии. Эти факторы помогают в лечении.
Варианты лечения эпилепсии у детей включают:
Лекарства
Большинству людей с эпилепсией для контроля симптомов требуются противоэпилептические препараты. Эти лекарства могут остановить приступы, но они не являются лекарством и не могут остановить приступ, если он уже начался.
Эти лекарства могут остановить приступы, но они не являются лекарством и не могут остановить приступ, если он уже начался.
Многие дети не нуждаются в лекарствах всю оставшуюся жизнь. Лица, осуществляющие уход за детьми, у которых в течение нескольких лет не было приступов, должны поговорить со своим врачом о возможности уменьшения или прекращения приема лекарств.
Люди не должны прекращать лечение без консультации с врачом, так как судороги могут возобновиться или ухудшиться.
Противоэпилептические препараты не контролируют приступы у всех детей. В этих случаях могут потребоваться другие методы лечения.
Кетогенная диета
Если лекарств недостаточно, некоторые дети могут попробовать кетогенную диету или «кето-диету», чтобы контролировать приступы. Очень важно работать с врачом и диетологом, когда сажаете ребенка на кето-диету.
Нейростимуляция
Если эпилепсия не поддается лечению, врач может порекомендовать нейростимуляцию. В этой терапии устройство посылает слабые электрические токи в нервную систему.
