Что нельзя делать после инсульта? Часто задаваемые вопросы по медицине и здоровью: ответы врачей
Инсульт — это острое нарушение кровообращения в мозге, которое связано с закупоркой или разрывом сосуда, по которому кровь поступает к определенному участку мозга. Время восстановления после инсульта у всех разное, оно может занять недели, месяцы или даже годы. Некоторые люди полностью выздоравливают, но другие имеют длительную или пожизненную инвалидность. Но что нельзя делать после инсульта человеку перенесшего его?Люди, которые перенесли инсульт, могут добиться больших успехов в восстановлении своего здоровья и возвращения к нормальному и привычному образу жизни, если соблюдать несколько рекомендаций:
- В первую очередь такие пациенты, на постоянной основе должны принимать препараты для сердечно-сосудистой системы, выписанные врачом (антигипертензивные средства — для снижения давления, гиполипидемические средства — для снижения холестерина, антиагреганты — разжижители крови).

- Ограничить употребление алкоголя (он сгущает кровь и в целом неблагоприятно сказывается на здоровье).
- Уделять достаточное количество времени для умеренных физических нагрузок (ходьба, прогулка на свежем воздухе, посещение бассейна).
- Нормализовать свой рацион питания (исключить жирную, сильно соленую, острую пищу, газированные напитки).
- Необходимо контролировать массу тела.
- Также могут понадобится, посещение логопеда, массаж, физиопроцедуры.
- курить;
- злоупотреблять спиртосодержащими напитками;
- не соблюдать диету;
- игнорировать прием лекарственных препаратов, назначенные врачом;
- серьезные физические нагрузки;
- набирать вес;
-
не соблюдать любые рекомендации, прописанные врачом.

Любое руководство, назначенное врачом для пациентов перенесших инсульт, должно четко соблюдаться, поскольку для каждого человека может быть индивидуальный подход к лечению и реабилитации.
Онлайн: 08:00 — 21:00, без выходных
Неврологи нашли способ быстрого восстановления мозга после инсульта
Ученые научного центра здравоохранения Университета Техаса в Хьюстоне, работая над восстановлением мозга после инсульта, обнаружили причину последствий появления тромбов — дисфункция так называемых Х-рецепторов.
Х-рецепторы, находящиеся в коре головного мозга, при кровоизлиянии повреждаются и становятся более чувствительными. Из-за этого человек, переживший инсульт, теряет координацию. Нервная система способна подстраиваться под перемены, но не может восстановиться. Бывает, когда реакции восстанавливаются достаточно быстро, а бывает, что человек остается беспомощным долгие годы.
После инсульта происходит накопление мертвых клеток и так называемого мусора в мозге, токсичная среда, которая приводит к повреждающему воспалению. Фагоцитарные иммунные клетки, такие как микроглии и макрофаги, полученные из крови, естественным образом появляются в организме и действуют как очистители.
Фагоцитарные иммунные клетки, такие как микроглии и макрофаги, полученные из крови, естественным образом появляются в организме и действуют как очистители.
По мнению ученых, ускорить процесс восстановления в несколько раз может помочь стимуляция Х-рецепторов регулятором экспрессии генов — ретиноидным рецептором X (RXR). Он стимулируют клетки-фагоциты в их миссии по очистке мозга от мертвых клеток после инсульта, тем самым ограничивая воспаление, вызванное токсичными побочными продуктами, и улучшая процесс восстановления ткани головного мозга.
Открытие RXR в качестве ускорителя очистки предполагает, что молекула, активирующая RXR, может привести к открытию многообещающей новой терапевтической мишени. Это подтвердили результаты эксперимента на лабораторных мышах с использованием компьютерных моделей, опубликованный в издании UTHealth. Они представили изображение фагоцитарной клетки с поглощенными мертвыми апоптотическими нейронами в процессе очистки.
На следующем этапе ученые протестировали препарат бексаротен — ретиноидный препарат, активирующий RXR и снижающий объем атрофии головного мозга после кровотечений. Эта работа была поддержана грантом Национального института неврологических расстройств и инсульта.
Эта работа была поддержана грантом Национального института неврологических расстройств и инсульта.
Как жить после инсульта — Няганская окружная больница
ЧТО ТАКОЕ ИНСУЛЬТ?
Инсульт — состояние, характеризующееся гибелью или повреждением клеток в том или ином участке головного мозга вследствие острого нарушения кровообращения в нём, в результате чего утрачиваются функции поражённой области. Выделяют два основных вида инсульта: ишемический, обусловленный закупоркой одной из питающих головной мозг артерий, и геморрагический, вследствие разрыва кровеносного сосуда с излитием крови в ткань мозга.
В России ежегодно инсульт переносят более 450 000 человек.
ПОЧЕМУ ВОЗНИКАЕТ ИНСУЛЬТ?
Ишемический инсульт развивается вследствие прекращения кровоснабжения клеток головного мозга из-за образования тромба в сосудах шеи или головы или в результате их выраженного сужения этих сосудов. Кроме того, тромб может образоваться в сердце, оторваться и попасть с кровотоком в артерию, питающую головной мозг (эмболия).
Кроме того, тромб может образоваться в сердце, оторваться и попасть с кровотоком в артерию, питающую головной мозг (эмболия).
Геморрагический инсульт развивается в результате разрыва стенки кровеносного сосуда.
НАСКОЛЬКО ОПАСЕН ИНСУЛЬТ?
Инсульт занимает второе место среди причин смерти населения и первое — по частоте инвалидизации. Только 20% больных, перенёсших инсульт, возвращаются на прежнюю работу, остальные 80% теряют трудоспособность. У каждого третьего больного, перенёсшего инсульт, он возникает повторно, причём в большинстве случаев уже в первые месяцы после первого.
КАКИЕ СУЩЕСТВУЮТ МЕТОДЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ИНСУЛЬТА?
Лечение пациентов, перенёсших инсульт, направлено на достижение двух основных целей — профилактику повторного инсульта и максимальное восстановление утраченных функций.
ПРОФИЛАКТИКА ПОВТОРНОГО ИНСУЛЬТА
У всех пациентов, перенёсших инсульт, существенно повышен риск повторного инсульта (причём часто он протекает в более тяжёлой форме), а также других сердечно-сосудистых осложнений (инфаркта миокарда, тромбоэмболии лёгочной артерии и др. ). В связи с этим необходимо продолжение профилактического лечения, начатого в стационаре. Для профилактики повторного инсульта необходимо тщательно соблюдать приведённые ниже несложные правила (подробнее об этом см. в «Кодексе здоровья и долголетия»):
). В связи с этим необходимо продолжение профилактического лечения, начатого в стационаре. Для профилактики повторного инсульта необходимо тщательно соблюдать приведённые ниже несложные правила (подробнее об этом см. в «Кодексе здоровья и долголетия»):
«Контролируйте артериальное давление.
» Прекратите курить (при невозможности — ограничьте количество выкуриваемых сигарет). Курение удваивает риск инсульта. После прекращение курения риск инсульта сразу же начинает снижаться, и через 5 лет становится таким же, как у некурящих.
«Откажитесь от приёма алкоголя или уменьшите его потребление. Алкоголь в больших дозах повышает риск инсульта и может взаимодействовать с принимаемыми Вами лекарственными препаратами. Умеренное употребление алкоголя (125 мл вина или 250 мл пива в день) может снизить риск инсульта, однако данный метод не пригоден для его специальной профилактики.
«При наличии сахарного диабета строго выполняйте рекомендации Вашего врача по контролю заболевания.
«Соблюдайте диету с низким содержанием соли и жиров животного происхождения. Уменьшение количества соли в питании позволяет нормализовать артериальное давление и таким образом снижает риск инсульта. Ограничение количества животных жиров необходимо для нормализации концентрации холестерина в крови.
«Старайтесь по возможности больше двигаться. Адекватная двигательная нагрузка не только улучшает состояние Вашего здоровья, но и позволяет снизить риск развития повторного инсульта.
«Регулярно принимайте лекарственные препараты, назначенные Вам лечащим врачом. Многие препараты необходимо будет принимать в течение долгого времени (а часть из них — пожизненно). Не следует отказываться от приёма этих препаратов, так как они существенно снижают риск инсульта и имеют значительно больше преимуществ, чем нежелательных эффектов.
«При наличии выраженного сужения (более 50%) сонных артерий вследствие атеросклероза может потребоваться консультация сосудистого хирурга для решения вопроса о необходимости хирургического лечения.
ВОССТАНОВЛЕНИЕ НАРУШЕННЫХ ФУНКЦИЙ
«При наличии двигательных расстройств врач подберёт для Вас специальные упражнения, которые необходимо выполнять не только на занятиях с методистом, но и в домашних условиях.
«Лечащий врач может назначить Вам массаж, физиотерапевтические процедуры или иглорефлексотерапию.
«При наличии расстройств речи с Вами может заниматься логопед, рекомендованные им упражнения необходимо повторять в домашних условиях.
«Из лекарственных средств можно использовать препараты, улучшающие мозговое кровообращение, и нейропротекторы (средства, повышающие устойчивость клеток головного мозга к неблагоприятным факторам), однако принимать их можно только по назначению врача.
Важно помнить, что восстановление нарушенных функций — процесс длительный (иногда более 1 года) и зависит от типа инсульта, расположения очага поражения головного мозга и его размеров. Эффективность реабилитационных мероприятий напрямую зависит от активного участия пациента и его близких.
Грудное вскармливание – здоровье Вашего малыша.
Сынок уснул, доверчиво и нежно
Прижавшись щечкой к маминой груди,
И мы летим, как в космосе безбрежном,
Как две звезды по млечному пути
В начале жизни, что для крохи надо
С любимой мамой быть, и это так легко
Всегда готово, вкусно, близко, рядом,
Бесценный дар – грудное молоко.
Спи, ангел мой, и пусть тебе приснятся
Моря и горы, звезды, облака
Нельзя навечно маленьким остаться,
Ты станешь сильным, смелым, а пока
Нам Млечный путь подарит безмятежность
Пусть каждый кроха будет с ним знаком
И будет вскормлен он с улыбкой нежной
Чудесным материнским молоком!
На протяжении всего существования человечества кормление грудью новорожденных обеспечивало ребенку выживание и здоровье. Бурное развитие науки, вовлечение женщины в общественную жизнь, ранний выход кормящей мамы на работу привели к созданию целой новой отрасли, «технологии» искусственного вскармливания. В основу был положен количественный подход, основным показателем адекватности питания служили прибавка в массе тела и количество потребляемой пищи. Если ребенок недостаточно прибавлял в массе тела и не высасывал положенное количество молока в строго регламентируемое по часам кормление, ставился диагноз гипогалактии и назначался докорм из бутылочки.
Вскармливание грудным молоком – лучший путь к здоровью малыша на долгие годы.
Сегодня физиология младенцев и их загадочная детская душа все больше привлекают внимание психологов, врачей и других специалистов. Удалось выявить и описать потребности маленького человечка. Условно их разделяют на физиологические и психические: потребность в физическом контакте с матерью, потребность в тепле, сытости, комфорте, безопасности, в непрестанной заботе и любви, глубоком эмоциональном контакте с мамой, необходимость в разнообразии ощущений и впечатлений. Причем, чем младше ребенок, тем большее количество потребностей удовлетворяется за счет сосания маминого молока. В идеале грудничок вообще не должен плакать — ведь у мамы есть грудь для сосания и руки, чтобы утешить и устранить причину дискомфорта. В состав молока входят более 400 компонентов, гарантирующих нормальное развитие детского организма, и возможность получить его дает своевременный ответ на ЛЮБУЮ нужду малыша: попить, поесть, заснуть, успокоиться и утешиться, переварить много молочка, выпустить газики, нормализовать микрофлору кишечника, выздороветь, обеспечить активную работу растущему мозгу, отрегулировать деятельность нервной системы и многое другое! Вот как безгранична зависимость здоровья и развития малыша от получения в срок необходимой порции молока для удовлетворения его насущных потребностей.
Удалось выявить и описать потребности маленького человечка. Условно их разделяют на физиологические и психические: потребность в физическом контакте с матерью, потребность в тепле, сытости, комфорте, безопасности, в непрестанной заботе и любви, глубоком эмоциональном контакте с мамой, необходимость в разнообразии ощущений и впечатлений. Причем, чем младше ребенок, тем большее количество потребностей удовлетворяется за счет сосания маминого молока. В идеале грудничок вообще не должен плакать — ведь у мамы есть грудь для сосания и руки, чтобы утешить и устранить причину дискомфорта. В состав молока входят более 400 компонентов, гарантирующих нормальное развитие детского организма, и возможность получить его дает своевременный ответ на ЛЮБУЮ нужду малыша: попить, поесть, заснуть, успокоиться и утешиться, переварить много молочка, выпустить газики, нормализовать микрофлору кишечника, выздороветь, обеспечить активную работу растущему мозгу, отрегулировать деятельность нервной системы и многое другое! Вот как безгранична зависимость здоровья и развития малыша от получения в срок необходимой порции молока для удовлетворения его насущных потребностей.
Как именно детки просят грудь? Не ждите требовательного плача в попытках оправдать название «по требованию». Нужно предложить грудь при ПЕРВЫХ признаках беспокойства. Как правило, этого достаточно, чтобы предотвратить расстройство крохи. Новорожденный проявляет желание получить мамино молочко, широко открывая ротик, крутя головой в поисках соска, покряхтывая, похныкивая, пытаясь сосать кулачок или краешек одежды. Младенец постарше уже может выразиться более конкретно: жестами, движениями, междометиями, словами.
Общее правило для налаживания кормления по требованию — приложить малыша к груди в ответ на любой его дискомфорт. А дальше станет ясно, чего именно он хотел — утолить жажду или голод, заснуть, пописать, поменять положение, согреться. Или он просто заскучал в одиночестве. Малыш успокоился, мама устранила причину дискомфорта — и можно спокойно и весело жить дальше!
Внимание!
Само понятие «кормление по требованию» исключает возможность замены груди на пустышку или бутылочку.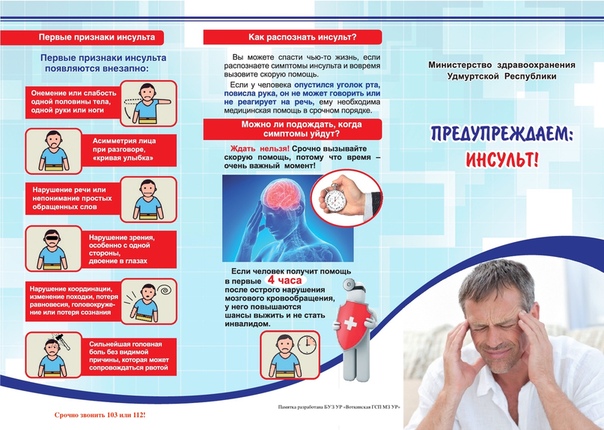 Если мама использует эти предметы, то верно говорить, что мама кормит по режиму, внося ограничения в доступ малыша к груди.
Если мама использует эти предметы, то верно говорить, что мама кормит по режиму, внося ограничения в доступ малыша к груди.
Одной из причин, нарушающих физиологию грудного вскармливания, является позднее начало кормления новорожденного грудью. Многим мамам кажется, что в первые сутки у нее нет молока и малыш плачет от голода. Между тем, объем желудка у новорожденного всего 2.0 мл. И тех капелек молозива хватает, чтобы ребенок не испытывал голод. Если бы ребенку сразу после рождения необходимы были бы большие объемы жидкости, то природа бы устроила женщину так, что она бы заливалась молозивом сразу после родов. А в первые часы жизни ребенок может беспокоиться и просто оттого, что он родился, а роды для малыша это самый сильный стресс в жизни. Поэтому он ищет маму, сосание груди и близость мамы успокаивают ребенка и он чувствует что он любим и не одинок в этом большом мире.
Очень важно, чтобы ребенок получил молозиво. В молозиве содержится больше белка, чем в зрелом молоке. Все факторы иммунитета, а также лейкоциты молозива, обеспечивают первую защиту ребенка и предотвращают инфекционно-воспалительные заболевания. Молозиво оказывает мягкое послабляющее действие, в результате чего кишечник ребенка очищается от мекония (первородного кала), что уменьшает длительность физиологической желтушки. В молозиве очень много витамина А. Оно содержит бифидобактерии, иммуноглобулин А (обволакивает слизистую кишечника) необходимые для формирования в кишечнике нормального биоценоза. Учитывая уникальный состав молозива, очень важно, чтобы ребенок получал его с первых часов жизни. Вот почему в отделении неонатологии мы прикладываем малыша к груди мамы еще в родильном зале.
Все факторы иммунитета, а также лейкоциты молозива, обеспечивают первую защиту ребенка и предотвращают инфекционно-воспалительные заболевания. Молозиво оказывает мягкое послабляющее действие, в результате чего кишечник ребенка очищается от мекония (первородного кала), что уменьшает длительность физиологической желтушки. В молозиве очень много витамина А. Оно содержит бифидобактерии, иммуноглобулин А (обволакивает слизистую кишечника) необходимые для формирования в кишечнике нормального биоценоза. Учитывая уникальный состав молозива, очень важно, чтобы ребенок получал его с первых часов жизни. Вот почему в отделении неонатологии мы прикладываем малыша к груди мамы еще в родильном зале.
В первые сутки ребенок нуждается в достаточно частом прикладывании к груди. Именно по этому мама и ребенок не разлучаются до самого момента выписки домой.
Единственным стимулятором лактации служит сосание ребенком груди. Прикладывать малыша к груди необходимо так часто, как он просит, особенно в 1-й месяц жизни в периоде взаимной адаптации матери и ребенка. Малыш первых месяцев жизни не отделяет свою личность от личности мамы и от ее груди. Мама и ее грудь, и все что с ними связано, являются вселенной малыша и им самим.
Малыш первых месяцев жизни не отделяет свою личность от личности мамы и от ее груди. Мама и ее грудь, и все что с ними связано, являются вселенной малыша и им самим.
Сколько времени ребенок может проводить у груди?
В решении этого вопроса также ориентируйтесь на потребности малыша. При естественном грудном кормлении длительность прикладывания может варьироваться от секунды до часа в зависимости от задачи, которая стоит перед крохой.
• Коротенькие прикладывания связаны с чувством жажды (ведь грудное молоко примерно на 90% состоит из воды), с необходимостью добыть энергию при усталости, с потребностью обеспечить нормальную работу нервной системе при перегрузках (на прогулке, при стрессовой ситуации, боли и испуге) и поддержать уровень глюкозы в крови, необходимый для полноценной деятельности головного мозга. Они помогают малышу получить вещества из переднего молока, которое при более длительном сосании меняет состав, становясь жирным и калорийным.
• долгие кормления (начиная с 10 минут и больше) помогают малышу решить задачи роста и прибавки в весе, роста головного мозга и развития желудочно-кишечного тракта, нормализуют процессы пищеварения и обеспечивают формирование иммунитета. Детки могут долго сосать первые недели, при засыпании, при заболевании, прорезывании зубов, при наличии психологического дискомфорта, при сложностях в налаживании эмоционального контакта с матерью. Особенно долго малыши сосут под утро — в это время мамин организм активно вырабатывает гормон пролактин, отвечающий за достаточное количество молока.
Детки могут долго сосать первые недели, при засыпании, при заболевании, прорезывании зубов, при наличии психологического дискомфорта, при сложностях в налаживании эмоционального контакта с матерью. Особенно долго малыши сосут под утро — в это время мамин организм активно вырабатывает гормон пролактин, отвечающий за достаточное количество молока.
Не забирайте грудь раньше, чем младенец САМ ее выпустит. Иначе он рискует недополучить что-нибудь важное из вашего молока, а грудь недополучит «запрос» на выработку новой порции драгоценного питания.
Наберетесь терпения, выберите удобное положение для кормления, позаботьтесь о том, чтобы не скучать в эти минуты (вяжите, слушайте музыку, читайте, дремлите), и кормите! Так долго, как этого требует кроха. Безусловно, бывают исключения: нужно открыть дверь, куда-то отойти, что-то сделать… Но это должны быть именно исключения, а не регулярная практика.
Длительность кормления должна определяться самим ребенком, а не минутами. Предлагаю всем мамам, читающим этот текст, — не считайте прикладывания, не замечайте их длительности. Прикладывайте ребенка, так часто, как он просит. Насытившись, ребенок сам «оторвется» от груди или перестанет сосать. Форма и размер молочных желез и соска, а также особенности его строения не определяют количество молока и возможность грудного вскармливания.
Когда ребенок сосет грудь, сенсорные импульсы поступают из сосков в молочные железы. В ответ на это передняя доля гипофиза вырабатывает гормон — пролактин. Пролактин поступает в кровь молочных желез и стимулирует молочные секреторные железы, вырабатывающие молоко. Таким образом, чем больше ребенок сосет грудь, тем больше молока вырабатывается в молочных железах. Ночью вырабатывается больше пролактина, следовательно, кормление грудью ночью особенно полезно для поддержания выработки молока.
Как часто нужно грудное молоко? Чем младше ребенок, тем большее количество его потребностей удовлетворяется за счет состава молока. Например, месячному крохе новая порция питания помогает комфортно опорожнить кишечник или избавиться от скопления газов, а 5-6-месячный ребенок справится с этим и без сосания. Подросший карапуз, если хочет приласкаться к маме, заберется к ней на руки и обнимет ее, а младенец знает один способ обретения глубокого и нежного единства — пососать мамину грудь. Чем меньше ребенок, тем чаще он просит грудь, даже через 10—15 минут после предыдущего кормления! Желудочно-кишечный тракт малыша рассчитан на круглосуточное поступление грудного молока. Сам желудок практически все время отдыхает” и не участвует в переваривании молока — этим занимается кишечник. Потому кормите малыша часто днем и — что особенно важно для выработки достаточного количества молока — никак не менее 3-х раз за ночь.
Обычно ребенку первого года жизни требуется до 15—20 прикладываний за сутки. После года их количество может сократиться до 8—12. Малыш, готовый к отлучению от груди, сосет всего 1—2 раза в сутки.
Не вредны ли долгие сосания для груди?
Одно из важнейших понятий в организации успешного грудного кормления — ПРАВИЛЬНОЕ ПРИКЛАДЫВАНИЕ. Младенец должен максимально глубоко захватить весь коричневый околососковый кружок — ареолу. Радиус захвата ареолы — 2—З см от основания соска. Сам сосок находится глубоко во рту у крохи, не подвергаясь риску травмы.
Младенец должен максимально глубоко захватить весь коричневый околососковый кружок — ареолу. Радиус захвата ареолы — 2—З см от основания соска. Сам сосок находится глубоко во рту у крохи, не подвергаясь риску травмы.
Основные критерии правильности прикладывания:
— отсутствие болезненности груди у мамы;
— определенные внешние признаки: в момент сосания ареола практически не видна, губы крохи вывернуты наружу, обеспечивая герметичность прикладывания (и непопадание воздуха в желудок малышу), подбородок прижат к груди, а щечки и носик касаются ее.
Правильное прикладывание защищает соски от травм, а благодаря эффекту качественного опорожнения молочной железы оно является профилактикой застоев молока и маститов. Постарайтесь, как можно раньше обучить кроху сосать грудь правильно! Если не получается, воспользуйтесь помощью консультантов.
Только состав грудного молока и особенности пищеварительной системы младенца являются гармоничным механизмом для формирования качественного биоценоза – а здоровый кишечник — здоровый человек!
Как много нужно крохе энергии для роста и физической активности. Источником пищевой энергии являются жиры, углеводы и белки. По критерию ценности наивысший бал имеют белки женского молока. В грудном молоке содержатся преимущественно сывороточные белки, в большом количестве присутствует l-лактоальбумин и лактоферрин, которые являются источниками всех незаменимых аминокислот (в коровьем молоке содержится b-лактоглобулин который вызывает отрицательную антигенную реакцию и обладает аллергизирующим свойством). У детей первых месяцев жизни желудочный сок имеет низкую кислотность и активность ферментов – но их достаточно для переваривания белков грудного молока.
Источником пищевой энергии являются жиры, углеводы и белки. По критерию ценности наивысший бал имеют белки женского молока. В грудном молоке содержатся преимущественно сывороточные белки, в большом количестве присутствует l-лактоальбумин и лактоферрин, которые являются источниками всех незаменимых аминокислот (в коровьем молоке содержится b-лактоглобулин который вызывает отрицательную антигенную реакцию и обладает аллергизирующим свойством). У детей первых месяцев жизни желудочный сок имеет низкую кислотность и активность ферментов – но их достаточно для переваривания белков грудного молока.
Жиры должны обеспечить грудного ребенка не только энергией, но и незаменимыми жирными кислотами и жирорастворимыми витаминами А, Д, Е, К. Именно жиры формируют интеллект ребенка. Способность организма грудных детей синтезировать многие жирные кислоты ограничена. Но природа предусмотрела то, что эти кислоты присутствуют в достаточном количестве в грудном молоке. Большинство искусственных смесей не содержат докозагексаеновой кислоты и, таким образом, при построении фосфолипидов нервных клеток головного мозга организм использует другие жирные кислоты, что может отражаться на уровне психического и интеллектуального развития ребенка.
Все углеводы всасываются в желудочно-кишечном тракте в виде моносахаров (прежде всего, глюкозы). Глюкоза является незаменимым источником энергии для нервной ткани, клетки которой не способны использовать жиры как источник энергии. Олигосахариды определяют бифидогенные свойства грудного молока.
Издавна известно, что женское молоко может обеспечить максимальную и всестороннюю защиту младенца от возможных инфекций. Грудное молоко содержит все классы иммуноглобулинов — А, М, О, Е. Секреторный Ig А (высокое содержание в молозиве) защищает эпителий кишечника от антигенов в полости кишечника и активно стимулирует иммунную систему ребенка. Лимфоциты и макрофаги — играют важную роль в становлении антибактериального иммунитета у новорожденных. Лизоцим обладает бактериостатическими свойствами за счет ферментативного разрушения клеточных мембран микробных клеток. Таким образом, секреторный Ig А, лактоферрин, лизоцим образуют мощную бактериолитическую систему женского молока. С молоком матери ребенку передаются все защитные антитела, предохраняя от реализации специфических инфекций.:format(png)/ce4d545e9a4e36a.ru.s.siteapi.org/img/cp9a1f7x03k0g8wg8o04c4gckcok0w)
Грудное молоко содерж ит специфические гормоны, которые способствуют более интенсивному психомоторному и эмоциональному развитию. Грудное вскармливание способствует большей неврологической устойчивости, коммуникабельности, развитию памяти детей.
Правильный прикус, формирующийся при охвате соска, снижает частоту стоматологических проблем в раннем детском возрасте, уменьшает частоту кариеса.
Психологические преимущества грудного вскармливания:
Грудное вскармливание определяет тесную эмоциональную связь с матерью, которая сохраняется на долгие годы, создает у ребенка чувство близости и защищенности. Кормящая женщина вызывает особую нежность любящего мужчины, окрашивает в новые яркие тона чувство любви, создает тот специфический климат в семье, когда мужчина в полной мере начинает чувствовать свою роль защитника двух неразрывно связанных и важных для него людей – матери и ребенка!
У малыша, ощущающего родной запах материнской груди, формируется более глубокий и спокойный сон. Уменьшение частоты и тяжести «кишечных колик» у детей находящихся на грудном вскармливании, связано с более быстрым становлением микробиоценоза, созреванием ферментов желудочно-кишечного тракта, формированием правильной перистальтики на фоне спокойного и длительного сосания.
Уменьшение частоты и тяжести «кишечных колик» у детей находящихся на грудном вскармливании, связано с более быстрым становлением микробиоценоза, созреванием ферментов желудочно-кишечного тракта, формированием правильной перистальтики на фоне спокойного и длительного сосания.
Понятие «кишечные колики» — состояние ребенка первых 3-х месяцев жизни. У новорожденных детей явление физиологическое и связано с незрелостью регуляции моторики и незрелостью ферментной системы, что приводит к повышению газообразования и «распиранию» кишечника. В связи с этим они могут возникать как при грудном вскармливании, так и при использовании смесей. Однако, лишь грудное вскармливание, способно значительно уменьшить и облегчить тяжесть проявлений болевого синдрома при коликах, в связи с большей легкостью переваривания и меньшим газообразованием. Многие считают, что «кишечные колики» связаны с дисбактериозом кишечника или транзиторной лактазной недостаточностью. У ребенка первых месяцев жизни вряд ли вообще можно говорить о дисбактериозе, так как в этот период еще только формируется микробиоценоз. Грудное молоко имеет высокое содержание олигосахаров, которые являются ценнейшим пробиотическим фактором способствующему формированию бифидофлоры. Ее подавление (использование фагов, обилие биопрепаратов, содержащих бифидобактерии) может способствовать приобретению дисбактериоза. Таким образом, исследование кала на дисбактериоз у детей первых месяцев жизни не является информативным методом, так как, с одной стороны, заведомо в анализе обнаружатся изменения, с другой стороны, лечение этих изменений может привести только к ухудшению становления микробиоценоза.
Грудное молоко имеет высокое содержание олигосахаров, которые являются ценнейшим пробиотическим фактором способствующему формированию бифидофлоры. Ее подавление (использование фагов, обилие биопрепаратов, содержащих бифидобактерии) может способствовать приобретению дисбактериоза. Таким образом, исследование кала на дисбактериоз у детей первых месяцев жизни не является информативным методом, так как, с одной стороны, заведомо в анализе обнаружатся изменения, с другой стороны, лечение этих изменений может привести только к ухудшению становления микробиоценоза.
А как же быть со сцеживаниями?
Если вы организовали кормление малыша естественным способом, необходимости в сцеживаниях нет. Молочная железа, реагируя на «запросы» и «требования» со стороны ребенка, производят столько молока, сколько ему нужно. Частые сосания при правильном захвате груди застрахуют от застоев, возникающих при кормлениях по режимной схеме — когда каждая грудь «простаивает» по 6—8 часов, ожидая своей очереди.
Сцеживаться нужно, только если мама разлучается с крохой, или работает вне дома. В таких случаях, возможно, создать «банк собственного молока». (Замороженное молоко в пакетиках может храниться до 6 месяцев. В холодильнике сцеженное молоко храним до 2-х суток. При комнатнойтемпературе до 12 часов )
Как успеть все, если часто давать малышу грудь?
Для налаживания быта с новорожденным молодой маме нужна помощь по хозяйству. Основной принцип после родов: мама занимается ребенком, а окружающие заботятся о маме. Большинство хозяйственных вопросов вполне можно решить без участия кормящей матери. Не так уж это сложно — переложить на домочадцев стирку в машине, приготовление быстро — замороженных продуктов, поход по магазинам и обеспечение чистоты в доме. Тем более что все заинтересованы в том, чтобы малыш рос здоровым, спокойным, не плакал и не капризничал. Ради этого стоит, пока кроха маленький, потратить основное время на кормление — зная, что в дальнейшем ситуация изменится, потребность в молоке будет меньше и у мамы появится больше времени. Многим помогает использование слинга-перевязи для ношения детей, который позволяет, не отрывая младенца от груди, заниматься несложными домашними делами, свободно перемещаясь по квартире и за ее пределами.
Многим помогает использование слинга-перевязи для ношения детей, который позволяет, не отрывая младенца от груди, заниматься несложными домашними делами, свободно перемещаясь по квартире и за ее пределами.
Грудной возраст малышей до 2,5 лет и более (а не до 1 года как считали раньше).
На втором году жизни ребенок получает из молока матери жиры, которые являются основным источником энергии у малыша, все иммунные клеточки, которые защищают от сезонных инфекций и формируют здоровый иммунитет у вашего крохи. Современная кормящая женщина сталкивается с большим количеством дезинформации в вопросах грудного вскармливания, с негативным социальным давлением и с множеством других факторов, подрывающих ее решение и желание кормить грудью. А уж если мама все-таки, несмотря ни на что, продолжает кормить ребенка своим молоком и после года, ей приходится выслушивать всевозможные «страшилки» о вреде кормления грудью «больших» детей.
Подобное негативное отношение — прямое наследие ХХ века. Сто лет назад никого не удивляло, что дети получают мамино молоко до 2—3 лет. Наши прабабушки помнят, что процесс лактации — лучшее противозачаточное средство (гормон пролактин, отвечающий за выработку молока, подавляет овуляцию). Но с 3О—40-х годов ХХ века, когда идеалом женщины стала не преданная жена и мать, а ударница трудового фронта, возможностей кормить малыша долго становилось все меньше. В середине прошлого столетия отпуск по уходу за младенцем составлял 1 месяц. Последствием отсутствия грудного кормления стало ухудшение здоровья подрастающего поколения. Здоровья не только физического, но и психического; дети, не знавшие маминой груди, в большей степени подвержены депрессиям, проблемам с поведением в переходном возрасте и сложностям в налаживании семейной жизни. Именно поэтому Всемирная организация здравоохранения стала уделять пристальное внимание вопросам грудного кормления. Проведены многочисленные исследования по составу женского молока, собраны материалы о влиянии кормления грудью на развитие ребенка, написаны пособия для медработников, брошюры для мам.
Сто лет назад никого не удивляло, что дети получают мамино молоко до 2—3 лет. Наши прабабушки помнят, что процесс лактации — лучшее противозачаточное средство (гормон пролактин, отвечающий за выработку молока, подавляет овуляцию). Но с 3О—40-х годов ХХ века, когда идеалом женщины стала не преданная жена и мать, а ударница трудового фронта, возможностей кормить малыша долго становилось все меньше. В середине прошлого столетия отпуск по уходу за младенцем составлял 1 месяц. Последствием отсутствия грудного кормления стало ухудшение здоровья подрастающего поколения. Здоровья не только физического, но и психического; дети, не знавшие маминой груди, в большей степени подвержены депрессиям, проблемам с поведением в переходном возрасте и сложностям в налаживании семейной жизни. Именно поэтому Всемирная организация здравоохранения стала уделять пристальное внимание вопросам грудного кормления. Проведены многочисленные исследования по составу женского молока, собраны материалы о влиянии кормления грудью на развитие ребенка, написаны пособия для медработников, брошюры для мам. Совместно с ЮНИСЕФ (Детский фонд ООН) были разработаны и запущены в действие «10 шагов для успА что же на самом деле?
Совместно с ЮНИСЕФ (Детский фонд ООН) были разработаны и запущены в действие «10 шагов для успА что же на самом деле?
Слова о том, что после года в женском молоке нет ничего полезного — миф.
Жирность грудного молока после года кормления возрастает в 2—3 раза.
Количество антител с ростом ребенка постоянно увеличивается, как и содержание иммуноглобулина А.
Повышается уровень веществ, отвечающих за дозревание желудочно-кишечного тракта крохи. На втором году жизни 448 мл грудного молока обеспечивают потребности в энергии — на 29%, в белке — на 43%. в кальции — на 36%, а потребности в витамине А — на 75%. Потребности в фолатах (производных фолиевой кислоты) удовлетворяются на 76%, в витамине В12 — на 94%, а в витамине С — на 60%. Другие данные говорят о влиянии долгокормления на уровень интеллекта: самые большие достижения были у детей, которых кормили дольше всего. Была выявлена связь между длительностью кормления и успешной социальной адаптацией в 6—8-летнем возрасте, когда малыш идет в школу. Груднички старше года реже страдают от аллергических заболеваний. Их иммунитет более устойчив, а в случае заболевания период выздоровления короче, чем у сверстников, не получающих мамочкиного молока.
Груднички старше года реже страдают от аллергических заболеваний. Их иммунитет более устойчив, а в случае заболевания период выздоровления короче, чем у сверстников, не получающих мамочкиного молока.
Причины снижения лактации:
- ребенок поздно приложен к груди (вот почему важно первое прикладывание в первый час после рождения).
- нарушение техники прикладывания к груди. Механизм сосания меняется, если ребенка научили сосать из соски. И дело не в более «легком» сосании, а в технике взаимного расположения языка, охвата губами и включения групп мышц дна полости рта, щек и околоротовой области, а также сочетанности рефлексов сосания и глотания. Если ребенок технически начинает сосать грудь как соску, то это приводит к выделению небольших порций «переднего» молока, застою молока в протоках, что может вести к лактостазу, а также формированию трещин сосков. В последнем случае болевой синдром замедляет и синтез молока, и его отток из протоков молочных желез.
- редкие и непродолжительные кормления.
 При эффективном сосании груди ребенок получает все молоко, которое ему необходимо, и не требует частого (беспорядочного) кормления, даже при неравномерных интервалах между кормлениями. Если он требует кормлений чаще, чем через 1час, вероятней всего его неправильно прикладывают к груди или продолжительность кормлений настолько коротка, что он не успевает отсосать достаточного количества молока.
При эффективном сосании груди ребенок получает все молоко, которое ему необходимо, и не требует частого (беспорядочного) кормления, даже при неравномерных интервалах между кормлениями. Если он требует кормлений чаще, чем через 1час, вероятней всего его неправильно прикладывают к груди или продолжительность кормлений настолько коротка, что он не успевает отсосать достаточного количества молока. - отсутствие ночных кормлений. Наибольшая секреция пролактина происходит ночью (пролактин — гормон, стимулирующий продукцию молока в альвеолах)
- использование предметов имитирующих грудь (соски и пустышки). Сосание груди матери – врожденный рефлекс. Ребенок не рассчитан природой на сосание чего-либо кроме груди. А к пустышке всегда приучают. При этом искажаются естественные механизмы сосания груди. Формируется опыт «соскового» сосания. И всегда пустышка дается взамен общения с ребенком. Сосание соски может изменить прикус и повлиять на речевое развитие. Увеличивается вероятность отказа от груди.
 При сосании груди ребенок пользуется языком,что имеет значение для развития речи, получает больше внимания со стороны матери, что влияет на психоэмоциональное развитие ребенка.
При сосании груди ребенок пользуется языком,что имеет значение для развития речи, получает больше внимания со стороны матери, что влияет на психоэмоциональное развитие ребенка. - допаивание и докармливание. Ребенку до 6 мес. не нужно ни какой другой пищи или питья кроме грудного молока. При потребности малыша предлагайте ему грудь, на любое сосание ребенка груди будет вырабатываться молоко.
«Все лучшее в человеке от лучей солнца и молока матери»
(М. Горький)
Милые мамы, кормите своего малыша грудным молоком, и вы дадите ребенку все самое лучшее, что только можете дать своему крохотному человечку.
Восстановление и реабилитация после инсульта на дому: что делать?
Когда острая стадия после инсульта заканчивается, больного выписывают из стационара, тогда начинается новый период — восстановление человека после инсульта на дому.
В этой статье рассказываем, как правильно ухаживать за пострадавшими, вернуть им движение и когнитивные функции, оказать психологическую поддержку, чтобы реабилитация после инсульта в домашних условиях была системной и дала нужный эффект.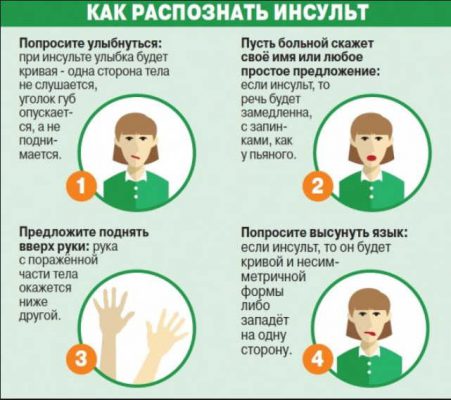
Что делать после инсульта дома сразу?
Правильное восстановление после инсульта дома при поддержке родственников и под наблюдением врачей приносит высокие результаты. Важно начать реабилитацию сразу и не упустить «реабилитационное окно» — это год после инсульта, когда лечение дает максимальный результат.
Восстановление после инсультов делится на несколько периодов, время может сдвигаться в зависимости от состояния больного.
| Острейший период | Острый период | Ранний восстановительный период | Поздний восстановительный период | Период остаточных явлений |
| Первые 5 суток | 3-4 недели | До 6 месяцев | 6-12 месяцев | После 1 года |
Правила ухода за пострадавшими после инсульта
Когда у близкого случился инсульт, реабилитация в домашних условиях — это высокая ответственность и большая физическая нагрузка для его родственников. Важно подготовиться и создать для человека комфортную атмосферу. А дальше следить за порядком в комнате и его чистотой, готовить здоровую пищу. Правильный быт улучшит настроение и состояние больного, благодаря этому восстановление человека после инсульта на дому будет прогрессировать.
Важно подготовиться и создать для человека комфортную атмосферу. А дальше следить за порядком в комнате и его чистотой, готовить здоровую пищу. Правильный быт улучшит настроение и состояние больного, благодаря этому восстановление человека после инсульта на дому будет прогрессировать.
Подготовка комнаты и кровати
После инсульта реабилитация дома для больного должна быть комфортной. Нужна просторная и светлая комната, где есть большие окна и не слышен лишний шум. Вся мебель в комнате устойчивая, в будущем она будет опорой при ходьбе.
Важно поставить функциональную кровать с противопролежневым матрасом изголовьем к стене, чтобы к больному можно было подойти со всех сторон. На кровати отрегулируйте высоту, приподнимите голову или ноги, поставьте защитные решетки, чтобы больной не упал.
Постель должна состоять из подушки, которая фиксирует голову, легкого одеяла, простыни без складок. Рядом с кроватью нужна тумбочка, где стоит вода и необходимые вещи для человека, а внизу — кресло-туалет.
Лежа на кровати, пусть здоровая рука и нога будут рядом со стеной, чтобы смотреть за происходящим в комнате через больную сторону. Видя меняющуюся обстановку, у человека подключаются в работу пострадавшие участки мозга, ускоряя выздоровление.
Есть несколько советов, как как улучшить быт человека после инсульта:
- расположите вещи дома так, чтобы больной не наклонялся и не поднимался «на носочки» за ними; длинные ручки на щетках, венике или швабре помогут избежать лишних наклонов;
- постелите на стол влажное полотенце или доску из нескользящего материала, чтобы посуда не скользила;
- поддерживайте предплечье больного на определенной высоте, так кисть его руки не будет быстро уставать. Сделать это можно с помощью стола с регулируемой высотой, кроватного подноса на ножках или специальной поддержки для предплечья, которая крепится к подлокотникам кресла;
- На ручку щетки, бритвы, ложки, расчески наденьте поролоновую насадку или купите специальный «умный» предмет.

Гигиена тела и борьба с пролежнями
Пролежни вредят восстановлению больного. Они появляются, когда твердая поверхность кровати, кресла, ортопедических приспособлений, комка от простыни или пижамы давит на тело человека. Еще пролежни могут образоваться при движениях, при поворотах или неправильной смены постельного белья.
Чаще всего покраснения, пузыри, как при ожоге, и мелкие ссадины появляются над костынми выступами в области затылка, лопаток и крестца. Избежать появлений пролежней поможет противопролежневый матрац, гигиена тела и правильный уход. Нужно как можно чаще менять положение в кровати, делать поворот каждые два часа. Необходимо содержать кожу в чистоте, следить, чтобы она была не слишком влажной и не сухой. Можно ежедневно обрабатывать ее 1-2 раза камфорным спиртом.
При домашнем уходе после инсульта важно осматривать больного каждый день.
Необходимо следить, чтобы на простыне не было складок и крошек пищи. При смене белья не вытягивайте простынь из под больного, а выдвигайте ее бережно. Нельзя подкладывать под тело клеенки, лучше использовать памперсы или впитывающую одноразовую простыню.
При смене белья не вытягивайте простынь из под больного, а выдвигайте ее бережно. Нельзя подкладывать под тело клеенки, лучше использовать памперсы или впитывающую одноразовую простыню.
Если пролежни все-таки появились, используйте перекись водорода для обработки ран и специальные мази.
Питание
Пища для больного должна быть вкусной и теплой. Необходимо делать 4-5 приемов в день, где ужин не позднее, чем за 2 часа до сна. Вся пища готовится без соли, но иногда врач разрешает добавлять до 5 г, об этом он обязательно сообщит на приеме.
Для больного еда готовится либо в отварном, либо в запеченном виде. Разрешается есть хлеб, супы, крупы, молочные продукты, фрукты, яйца, овощи и зелень, макароны, а из сладкого — мед.
Есть определенные рекомендации о том, какие продукты можно есть больному после инсульта:
| Можно | Ограничить | Исключить |
| без масла | растительное масло | сало, сливочное масло, маргарин |
| красная, речная рыба | жирные сорта рыб: осетр, палтус | икра |
| курица без кожи | все сорта мяса без жира | колбасы, сосиски, мясо с жиром |
| нежирное молоко, кефир, творог | цельное молоко, сыр | жирное молоко, сметана, сливки |
| бананы, огурцы, помидоры, бобовые | картофель | варенье, джемы |
| овсяная, рисовая, гречневая каша, черный хлеб | белый хлеб, макароны | выпечка, сдоба |
| зеленый чай, минеральная вода, натуральные соки | сахар | шоколад, конфеты, пастила |
Иногда у больных после инсульта появляются проблемы с глотанием. Такому человеку нужно давать мягкую пищу, а не жидкости, так как жидкое сразу попадает в трахею и вызывают кашель. При нарушениях глотания нельзя оставлять больного одного, важно следить, чтобы он сконцентрировался на приеме пищи и наклонял голову при жевании. С проблемами глотания помогает врач логопед-афазиолог.
Такому человеку нужно давать мягкую пищу, а не жидкости, так как жидкое сразу попадает в трахею и вызывают кашель. При нарушениях глотания нельзя оставлять больного одного, важно следить, чтобы он сконцентрировался на приеме пищи и наклонял голову при жевании. С проблемами глотания помогает врач логопед-афазиолог.
Примерное меню на 1 день:
Завтрак: омлет из 2 белков или овсяная каша, чай или кофе с молоком.
Второй завтрак: бефстроганов из отварного мяса, творог, яблоко или отвар шиповника.
Обед: суп, отварное мясо с овощами, компот из яблок.
Ужин: отварная рыба с картофельным пюре, плов с фруктами, чай с молоком.
На ночь: стакан простокваши или чернослив
Двигательная реабилитация
Восстановление движений должно быть постепенным. Этот путь похож на высокую лестницу: сначала нужно научиться переворачиваться, затем контролировать голову, дальше сидеть, стоять, постепенно ходить и прибавлять скорость.
Самое важное — не перешагивать через эти ступеньки, чтобы быстрее дойти до вершины выздоровления. Каждый пропущенный этап вредит, поэтому важно научиться правильно двигаться и закрепить эти умения упражнениями.
Ниже мы собрали несколько советов, что делать дома после инсульта — когда и как переворачиваться на кровати, садиться и вставать.
Как нужно лежать и поворачиваться
Всегда находиться в положении лежа нельзя, так спина, руки и ноги напрягаются, и это вызывать боль в теле.
Чтобы боли и усталости было меньше, используйте подушки. Если болит рука, положите ее на мягкую поверхность ладонью вверх. То же можно сделать и с больной ногой. Положите конечность на подушку и согните колено. Бедро будет опираться в подушку, а больная нога не скатится. Важно, что поднимать изголовье на кровати можно только при реабилитации ишемического инсульта в домашних условиях.
Умение поворачиваться в постели — это первый шаг к выздоровлению. Для поворота на парализованную сторону нужен помощник. Сиделка или родственник встает с больной стороны человека и помогает ему повернуться, взяв его за здоровое плечо колено или бедро.
Когда и как можно садиться и вставать
Если больной может садиться, меняйте положение каждый день. Необходимо подвинуться ближе к спинке кровати и сесть прямо, а вес распределить равномерно на обе ягодицы.
После разрешения врача, стоит учиться пересаживаться. В будущем этот навык поможет пользоваться ванной и туалетом, быть более самостоятельным. Пересаживаясь первый раз, нужно следить за каждым движением, чтобы приучить тело к правильной методике. Необходимо поставить ступни на ширину плеч на одну линию, подвинуть ноги к ножкам стула или кресла. Наклониться вперед, руками опираясь на подлокотник, затем выпрямиться и, удерживая равновесие, постепенно вставать, выпрямив ноги.
После инсульта при восстановлении дома помогут специальные тренировки. Количество и время их выполнения назначает врач, но можно использовать простые упражнения самостоятельно.
Лечебная гимнастика для восстановления движения:
Каждое упражнение нужно делать 4-6 раз под наблюдением родственников или сиделки.
Лежа на спине расположите руки вдоль тела, спокойно вдыхайте и выдыхайте:
- энергично сгибайте стопы, напрягая ноги;
- делайте широкие круговые вращения стопами в обе стороны;
- поочередно поднимайте ноги вверх;
- поочередно сгибайте ноги в колене, обхватывая их руками;
- распрямите конечности.
Сидя на стуле:
- одновременно и поочередно поднимайтесь на носки, напрягая мышцы голени;
- выпрямляйте ноги вперед с напряжением бедра;
- сядьте на кончик стула, держась за сиденье, отводите прямую ногу в сторону поочередно.
Стоя сделайте ходьбу на месте:
- поднимайте колено повыше;
- опустите руки и сделайте поворот прямой руки внутрь и наружу;
- положите руки на пояс, сделайте легкие наклоны туловища в сторону;
- шагайте вперед, разводя руки в стороны.
Как улучшить координацию движений
После инсульта часто повреждаются области мозга, которые отвечают за координацию движений. От этого больной может потерять равновесие, когда стоит, будет покачиваться при ходьбе, разрозненно двигать руками. Чтобы улучшить координацию, можно делать ежедневные тренировки.
Упражнения для улучшения координации движений:
- бросать предмет в цель. Постепенно нужно увеличивать массу предмета, отдалять цель и уменьшать ее площадь;
- маховые движения в крупных суставах, повороты и наклоны корпуса, по состоянию больного;
- движения глазами в различных направлениях при неподвижной голове, также в зависимости от состояния больного.
Самомассаж
Массаж больному после инсульта необходим. Он успокаивает тело и уменьшает боль. Правильной техникой владеет только специалист, но иногда для улучшения состояния больного можно делать самомассаж. Он состоит из четырех действий: поглаживание, растирание, разминание и вибрация.
При поглаживании руки равномерно движутся по массируемому участку и легко скользят по коже. Двигаться нужно от кончиков пальцев до подмышки, на спине — от поясницы вверх, в области поясницы — от позвоночника в стороны, суставы массируются по кругу в любую сторону.
Растирание эффективнее, чем поглаживание. Оно усиливает кровообращение и улучшает питание тканей. Растирание выполняется по той же методике, что и поглаживание, только чуть сильнее.
Разминание — сложный прием, его следует делать аккуратно. Выполняется ладонью, кулаком, несколькими пальцами, большим пальцем.
При вибрации используют вибромассажеры. Ударные движения при вибрации увеличивают тонус мышц.
Есть некоторые советы, которые помогут правильно делать самомассаж и избежать ошибок:
- массажные движения не должны вызывать боль. После правильных движений не остаются кровоподтеки и не нарушается кожный покров;
- продолжительность самомассажа от 3 до 25 минут в зависимости от состояния больного;
- поза больного должна быть удобной, все мышцы массируемой области расслаблены;
- нельзя делать самомассаж при лихорадочных состояниях, при воспалительных процессах, на участках, где есть экзема, лишаи, фурункулы, грибок, тромбофлебит, варикоз;
- можно использовать средства для лучшего скольжения. Но лучше выполнять самомассаж просто чистыми теплыми руками.
Восстановление когнитивных функций
После инсульта часто у больного проявляются нарушения речи и памяти. Важно обратить на это особое внимание, так как нарушение когнитивных функций затрудняет привычное общение, вызывает сильные переживания.
Как вернуть речь
После инсульта у многих больных происходит нарушение речи. Расстройства проявляются у пациента, когда он еще находится в стационаре. Чаще всего восстановлением занимается логопед при больнице, также можно пригласить врача на дом.
Специалист работает с больным сам и дает родным или сиделке рекомендации, как помогать выполнять упражнения. Близким важно изменить свое поведение в быту, чтобы речь человек быстрее восстановилась. Говорить нужно медленнее, чем обычно, использовать простые слова и фразы, сопровождать их жестами и, если нужно, рисунками. Можно дать больному тетрадь и карандаш, просить написать ряд цифр, букв, собственное имя. Около каждого предмета мебели в доме необходимо положить карточку с его названием, так больной будет заново запоминать слова.
Полезные советы помогут человеку восстановить речь:
- вовлекайте его в беседу: здоровайтесь и прощайтесь;
- если идет обсуждение, сделайте так, чтобы больной слушал и принимал участие хотя бы невербально;
- если идет обсуждение, сделайте так, чтобы больной слушал и принимал участие хотя бы невербально;
- если человеку сложно назвать какие-то предметы, чаще употребляйте их названия в своей речи;
- по мере восстановления больного исправляйте его ошибки в речи. Увеличивайте его словарный запас;
- следите за эмоциями больного. Если человек расстраивается или становится раздраженным, смените тему.
Как противостоять изменениям памяти
После инсульта решать обычные задачи будет сложнее. Чтобы вернуться к обыденному режиму, необходимо разделять все задачи на маленькие подзадачи и не торопиться. Стоит планировать день, отводить больше времени на выполнение дела, сосредотачиваться только на одном и делать паузы, чтобы отдохнуть.
Несколько правил поведения для больного, которые помогут ему восстановить память и чувствовать себя лучше:
- заботьтесь о мозге. Не перегружайте его, а если чувствуете, что устали и начали медленнее думать — отдыхайте;
- уберите все лишнее. Если вы заняты важным делом, выберите тихое место, где вас не будут отвлекать;
- концентрируйтесь только на одном деле;
- избавьтесь от тревоги. Беспокойные мысли мешают и отвлекают. Часто именно грусть, апатия и депрессия мешают работе памяти. Важно сконцентрироваться на интересных занятиях, развивать таланты, больше быть на природе, если это позволяет здоровье. Приятные действия отвлекают от негативных мыслей. Важно изменить и установки: «Хорошая память мне уже не нужна» или «Я не в состоянии улучшить память» — не подходят.
Упражнения для тренировки внимания и памяти
- опишите ваш вчерашний день по минутам, воссоздайте полную картину того дня. Если что-то забыли, то отвлекитесь на другое дело или отдохните. Через полчаса вернитесь к упражнению и попытайтесь вспомнить еще раз;
- составьте мысленно список покупок, представьте, как выглядят продукты: их цвет, размер, упаковку. Через час попытайтесь воспроизвести этот список;
- закройте глаза, представьте цифру 1. Когда вы четко ее увидели, сотрите и представьте 2 на ее месте. Делайте так до 10.
Психологическая поддержка
Важный момент в реабилитации после инсульта в домашних условиях — это мотивация пациента. Его оптимистичный настрой, стремление достичь поставленной реабилитационной цели.
После инсульта уход дома должен быть психологически комфортным. У человека, перенесшего инсульт, могут возникать проблемы, связанные с контролем над эмоциями. Он может часто злиться, плакать, кричать и смеяться. Настроение у такого человека меняется быстро, он может быть угнетенным или в замешательстве, испытывает тревогу, страх, разочарование, враждебность и злость. Психоэмоциональные нарушения могут препятствовать восстановлению здоровья.
В такие моменты больного нельзя оставлять надолго одного, с ним нужно разговаривать, даже если кажется, что он не слышит или не понимает вас. Обязательно стоит привлекать к бытовым делам, например, просить помочь почистить картошку или подать предмет, если это возможно.
Обязательно гуляйте с больным, чаще выходит из дома, чтобы он чувствовал себя частью общества. Если человек пока не может ходить, приглашайте в гости знакомых и друзей, чтобы он мог видеть других людей и общаться с ними.
Если соблюдать все эти советы, то восстановление больного будет прогрессировать, реабилитация после инсульта в домашних условиях даст свой эффект и человек обязательно достигнет целей, которые ему назначит врач.
Вы увидите определенные признаки, что больной пошел на поправку:
- проявляет интерес к окружающему, становится инициативным;
- сам садится и ходит с ходунками или вообще без ортопедических приспособлений;
- самостоятельно делает какие-то действия: может помыть посуду или приготовить салат;
- ожидает вашего прихода в назначенное время или помнит о встрече, например, во вторник в 14:00;
- может найти слово в словаре или имя в записной книжке;
- сам следует графику приема пищи и лекарств.
Узнайте как получить комплексную реабилитацию на дому в Санкт-Петербурге с результативностью 95% от намеченного результата
Узнать
Реабилитация после инсульта — отзывы
Эксперты ВОЗ заключили, что применение мультидисциплинарного подхода позволяет добиться «бытовой независимости» уже через 3 месяца после развития инсульта у 70% пациентов. Эти цифры подтверждают отзывы на лечение и восстановление после инсульта от наших клиентов.
- «Спасибо коллективу Заботы, особенно медицинскому коллективу! Моей маме 91 год, во время пандемии коронавируса случился инсульт перед плановой операцией. В домашних условиях было сложно сориентироваться как можно ей помочь и самостоятельно оказать правильную помощь. После больницы она была лежачей больной, а уже через 2 месяца занятий со специалистами она смогла самостоятельно ходить с ходунками. Большое спасибо за помощь и внимательное отношение к пациентам!»
Борис Григорьевич
Отзыв, пришедший нам на почту
- «Большое спасибо врачам и сотрудникам системы забота, особенно Алине с которой общались по телефону и врачам Александру и Татьяне и остальным врачам бригады,что за три месяца восстановили подвижность у моего дедушки, который из-за инсульта был частично парализован на левую сторону. Очень полезной оказалась работа психолога, хотя раньше я бы и не подумала,что психолог нужен. Вот не зря говорят, что все начинается с головы. Благодарю от души».
Юлия Цветаева
Отзыв на Яндекс.Карты
- «Ваш подход в итоге дал результат. 3 месяца мы провели в стационарах и реабилитационных центрах, были результаты, но муж уже сдавался и не хотел продолжать. Из-за этого эффект был минимальный. Максимум на что его удалось уговорить, это продолжить реабилитацию дома. И вас нам порекомедовал врач из реаб. центра. Хочется выразить благодарность психологу, которой пришлось много поработать с моим мужем. Он долго сопротивлялся, но врач нашла подход, сумела перестроить его мысли, замотивировала и вдохновила на занятия с инструктором ЛФК, логопедом и массажистом. Поставленная цель — добиться полной бытовой независимости — была достигнута. Да, времени это заняло чуть больше, чем хотелось бы. Но ведь главное результат! Мой муж сейчас словно другой человек по сравнению с тем, которым был первые месяцы после инсульта ещё год назад. И это изменения в лучшую сторону. Я хочу поблагодарить врачей за упорство и профессионализм, за поддержку и доброту! Спасибо вам огромное!»
Екатерина Оленникова
Отзыв на GoogleMaps
Также о том, как наш пациент восстановился и вернулся к привычной самостоятельной жизни через два месяца, и почему реабилитация дома для него была лучше, вы можете прочитать здесь.
Реабилитация после геморрагического инсульта в Москве по доступной цене в центре Благополучие
Заболевание геморрагический инсульт, наступает после разрыва кровеносных сосудов, расположенных в головном мозге. В результате разрыва происходит кровоизлияние в ткань мозга.
В качестве основных причин возникновения болезни врачи называют гипертонию, мальформацию сосудов головного мозга (разной природы возникновения) или приобретенные деформации сосудов.
Как определить наличие инсульта?
Проявления болезни могут быть разными, они зависят от того, в каком именно месте произошел разрыв сосуда, где скопилась кровь и как располагается внутри тканей гематома. Она может оказывать разное давление на участки головного мозга, отвечающие за отдельные возможности организма, что обуславливает вариативность признаков болезни.
Разрыв обычно происходит мгновенно, но тяжесть состояния может ухудшаться пока формируется гематома. При этом на протяжении времени можно наблюдать один или сразу несколько симптомов:
- резко начала болеть голова;
- возникло головокружение;
- человек потерял сознание;
- общая слабость организма;
- наличие тошноты, рвоты;
- пульс становится неравномерным;
- возможно появление судорог;
- сложности с дыханием;
- кожа краснеет.
Если были замечены отдельные симптомы, ухудшилось общее состояние человека, его нужно срочно доставить в больницу.
Последствия геморрагического инсульта
Нарушения в организме человека могут иметь разную степень тяжести. Чаще всего болезнь проявляется следующим образом:
- Ухудшение речи. Человек может полностью или частично потерять возможность понимать и воспроизводить слова. При серьезных нарушениях возникают проблемы с чтением, счетом даже с элементарными действиями.
- Нарушение двигательной активности. Симптомы от общей слабости, снижения тонуса мышц до полного отказа от активности, нарушение координации, полный паралич.
- Проблемы пищеварения. Нарушаются функции жевания и глотания, частично или полностью утрачивается возможность приема пищи.
- Общее ухудшение психологического состояния. У пациента могут наблюдаться симптомы депрессии, ухудшения настроения, возникает повышенная подозрительность. Возникают проблемы с идентификацией предметов, пациент может не узнавать близких людей.
- Тактильные проблемы – возникает потеря чувствительности в пальцах на одной руке или сразу по всему телу, человек становится менее самостоятельным, не может выполнить простейшие бытовые действия, возможна частичная или полная потеря слуха, возникновение спазмов во всем теле.
- Проблемы с мочевой системой, недержание.
Порядок реабилитации после геморрагического инсульта
К сожалению, инсульт нельзя вылечить полностью. Сегодня медицина способна предложить только реабилитационную терапию, чтобы восстановить насколько возможно функции организма и адаптировать пациента к новым для него условиям.
Реабилитация после геморрагического инсульта включает в себя обучение всем бытовым навыкам с нуля, восстановление тонуса мышц, общей активности организма. Если использовать комплексный подход в терапии, поддерживать пациента дома, восстановиться после геморрагического инсульта удается достаточно быстро. Терапия должна проводиться непрерывно, активно, но, не допуская перегрузок пациента.
Лучше всего проводить реабилитационные действия либо в период до полугода после инсульта, по другим источникам до 12 месяцев. Но даже если при этом достигнуты хорошие результаты, рекомендуется в течение не менее 3 лет дополнительно проводить реабилитационные мероприятия – это поможет закрепить навыки и улучшить общее состояние пациента.
Восстановление после геморрагического инсульта в центре «Благополучие»
Медицинский центр «Благополучие» – это возможность получить комплексную медицинскую помощь и быстро вернуть утраченные возможности пациентам с поражениями любой степени тяжести.
У нас используется уникальная система реабилитации, которая составляется индивидуально для каждого больного с учетом особенностей его болезни. Чтобы пациент быстрее восстанавливался, у нас действует команда врачей разного профиля, что позволяет одновременно проводить работу в разных направлениях.
С пациентом всегда находится медицинский персонал, который контролирует его состояние, помогает справляться с текущими задачами. В ходе реабилитации врачи контролируют восстановление жизненных процессов и корректируют план лечения.
Наш центр располагается в городе Монино Московской области, но работаем мы с пациентами из Москвы и любых других регионов. Медицинский центр «Благополучие» – это полноценная помощь, восстановление здоровья и комплексный подход, который позволяет нашим пациентам восстановить здоровье и вновь чувствовать себя прекрасно! Уточнить цены Вы можете, позвонив нам по телефону 8 (495) 126-98-25.
ПРАВИЛА ПРЕДУПРЕЖДЕНИЯ ИНСУЛЬТА В ЛЕТНЮЮ ЖАРУ
1. В жаркие дни необходимо тщательно контролировать свое самочувствие.
Пенсионерам (и не только), страдающим сердечно-сосудистыми заболеваниями, ОБЯЗАТЕЛЬНО три раза в день необходимо измерять артериальное давление, стараться не допускать его «скачков» ни вверх, ни вниз. Для этого ПОСТОЯННО носить при себе лекарства, назначенные врачом, принимать их регулярно, ни в коем случае не устраивая себе «летний отдых от таблеток», это может закончиться плохо!
2. Дачникам-огородникам в жаркое время нужно отказаться от физических нагрузок и подъема тяжестей, особенно в положении согнувшись и положении вниз головой. Это нарушает отток крови от головы и может вызвать резкий подъем давления, вплоть до потери сознания и инсульта.
3. Носите солнцезащитные очки в жаркое время и не только на море. Излишнее напряжение мышц глаз может легко спровоцировать опасный спазм сосудов головного мозга и инсульт, что крайне нежелательно в столь стрессовых для организма условиях. А еще — носите шляпу, панаму, платок… Все что угодно, лишь бы голова была покрыта.
4. Избегайте длительного нахождения на солнце в жаркое время, не выходите на улицу и не загорайте в период наибольшей солнечной активности — с 12 до 16 часов. Полезно принять душ, искупаться или обтереться прохладной водой. Но! Ни в коем случае не «бухаться с разбега» в холодную воду, чувствуя, что организм перегрелся. Это может привести к спазму сосудов и закончиться инсультом и даже летальным исходом. Лучше входить в воду постепенно, давая себе привыкнуть к перепаду температур.
5. В городской квартире в жаркое время включать кондиционер. По заключению ВОЗ, один лишь только кондиционер может снизить риск нежелательных явлений (в том числе инсульта) во время жары на 80%.
6. Помните, что лучший «друг» инсультов в жару — одежда из синтетических материалов, а также тугие воротнички, ремни, утягивающее белье. Все это снижает возможности терморегуляции организма, заставляя кожу, а вместе с ней и внутренние органы «задыхаться». Свободная хлопчатобумажная или льняная одежда — наилучший выбор.
7. Позаботьтесь в жару о соблюдении водно-солевого баланса. Пейте больше, не менее 3 литров жидкости в течение суток.
Но, внимание! Если у вас проблемы с сердцем или почками — обязательно посоветуйтесь с врачом, сколько и как пить жидкости именно вам! Излишком питья можно в таких случаях лишь навредить и вызвать инсульт.
И самое главное в предупреждении инсульта в жару:
Если на жаре почувствуете себя плохо — не тяните, вызывайте «скорую». Вне зависимости от того, сколько вам лет, страдаете ли вы хроническим заболеваниями или нет.
Жара — коварная вещь, и относиться к ней нужно с осторожностью, чтобы не заработать инсульт.
Будьте здоровы всегда!
Реабилитация больных (в том числе — лежачих) после инсульта
Головной мозг отвечает за обработку информации, двигательные, мыслительные функции, память, речь, эмоции и реакции человека. Повреждение даже небольшого участка влечет за собой нарушение вида деятельности, за который он отвечает. Инсульт — внезапное прекращение мозгового кровообращения по причине закупорки сосуда тромбом или кровоизлияния. В результате происходит дефицит питания нервных клеток, приводящий к их гибели и нарушению нейронных связей. Болезнь способна приковать человека к инвалидному креслу, лишить зрения, речевых навыков, привести к расстройству сознания и мышления. Медицине известны причины заболевания, меры профилактики, современное оборудование позволяет вовремя и эффективно провести лечение, но ежегодно почти полмиллиона россиян становятся жертвами сосудистой катастрофы, которая в 70% случаев приводит к инвалидности.
Виды инсульта и их последствия
В зависимости от причины, вызвавшей нарушение мозгового кровоснабжения, различают два вида инсульта:- ишемический, при котором тромб нарушает проходимость сосуда, препятствуя поступлению кислорода и питательных веществ к мозговым тканям;
- геморрагический как следствие разрыва сосуда из-за резкого повышения давления с попаданием крови в прилегающие ткани.
Сроки восстановления после инсульта
Человеческий мозг — сложная структура взаимосвязанных процессов. Сбой в одном из них влечет за собой цепь нарушений, которые отрицательно сказываются на жизнедеятельности человека. Но наш организм обладает уникальным потенциалом к возрождению утраченных элементов: функции погибших клеток берут на себя уцелевшие, восстанавливаются нейронные связи, перестраивается взаимодействие разных участков мозга.Полное восстановление после инсульта происходит лишь у 15% больных. Остальным приходится адаптироваться к новому образу жизни, для этого разработаны комплексные программы реабилитации. Сроки восстановления зависят от масштабов церебрального поражения, возраста, состояния здоровья пациента, скорости и качества оказанной медицинской помощи. Средние показатели варьируются от нескольких месяцев до нескольких лет при тяжелом геморрагическом приступе.
Классификация восстановительных периодов
Реабилитация после инсульта условно разделяется на четыре этапа:
- Острый период длится 3-4 недели после начала болезни. Пациент находится под наблюдением врачей, соблюдает постельный режим, но уже в это время начинается первый этап лечения: подопечному помогают чаще менять положение тела, выполняется пассивная гимнастика, массаж.
- Раннее восстановление занимает около 6 месяцев, отличается наибольшей способностью организма к регенерации. Процедуры рекомендуется проводить в санаториях или реабилитационных центрах, где есть опытные специалисты и необходимое оборудование.
- Поздняя реабилитация продолжается в течение года, направлена на разработку двигательных функций, повышение мышечного тонуса, скорейшее возвращение к прежней активности.
- Завершающий этап наступает по прошествии года и посвящен самостоятельному закреплению полученных результатов.
Какие упражнения помогут восстановиться?
Чем раньше приступить к лечебной физкультуре, тем эффективнее окажется лечение. Пока больному предписан постельный режим, медицинский персонал проводит занятия пассивной гимнастикой. Упражнения нацелены на сохранение подвижности суставов, снятие мышечного спазма рук и ног, который случается после инсульта. Далее пациент приступает к самостоятельной тренировке: например, в лежачем положении необходимо дотянуться до подвешенного предмета или, используя спинку кровати, приподнимать ноги, заодно разрабатывая мышцы рук. Приняв сидячее положение, зарядку можно разнообразить прогибами позвоночника, подъемом ног в прямом или согнутом положении. Как только пенсионер начнет вставать, появится возможность выполнять полный комплекс ЛФК: наклоны и повороты туловища, приседания, движение «ножницы» руками. Одновременно можно работать с мелкими предметами, развивая мелкую моторику.Как вернуть речь после инсульта
Нарушение речи после инсульта — довольно частое явление. Расстройство может быть незначительным, когда сложности возникают с произношением отдельных слов, или принимать тяжелую форму, и тогда приходится буквально учиться говорить заново. Успех зависит в равной степени от обстоятельств болезни, а также от настойчивости, оптимистичного настроя всех участников процесса.Даже полностью утраченный навык подлежит восстановлению, если своевременно приступить к лечению. Занятия с логопедом начинаются с восприятия и повторения звуков, постепенно переходя к более сложным конструкциям. Комплекс упражнений включает тренировку лицевых мышц, гимнастику для органов речи: губ, языка. Членам семьи необходимо чаще разговаривать с близким на интересные ему темы, в первое время больной может дополнять высказывание рисунками. Занимаясь дома, можно включать любимые песни, чтобы подопечный пробовал подпевать.
При регулярных упражнениях умение говорить восстанавливается в первый же год, главное — не сдаваться.
Что сделать для возвращения памяти
Задача реабилитационной терапии — максимально восстановить функции мозга больного после инсульта. Память является одной из главных способностей человека усваивать и хранить информацию. При повреждении соответствующего центра старики легко могут вспомнить события прошлых лет, но свежие знания не задерживаются надолго. Для лечения применяются препараты, улучшающие церебральное кровоснабжение с целью создания новых нейронных цепочек. Физическая активность, массаж ускоряют все процессы в организме, стимулируют нервную систему. Занятия с использованием словарных карточек, знакомых предметов помогают развить ассоциативное мышление, ведь воспоминания по-прежнему доступны, нужно вновь научиться их извлекать. Неважно, займет ли реабилитация 2 месяца или год, эффект будет непременно, придавая пожилому человеку уверенность в собственных силах.Диета, рекомендации по питанию
Изменения в рационе неслучайно вызывают беспокойство — ведь придется навсегда отказаться от некоторых любимых блюд, чтобы избежать рецидива. Что можно есть перенесшим инсульт? Какие продукты следует исключить совсем? Поскольку двигательная активность первые полгода снижена, порции следует ограничить, не допускать переедания. Лучше принимать пищу 4-5 раз в день небольшими порциями. Чтобы эффективно бороться с атеросклерозом и гипертонией, нужно отказаться от продуктов, которые эти заболевания провоцируют. Под запретом прежде всего соль, а также пища, способствующая повышению холестерина:
- животные жиры, свинина, баранина, колбасы;
- молочные продукты с высоким процентом жирности;
- кондитерские изделия, фастфуд;
- кофе, крепкий чай, сладкие напитки.
- постное мясо птицы без кожи, рыба, иногда яйца;
- молоко, кефир, творог, йогурты пониженной жирности;
- крупы, цельнозерновой и ржаной хлеб;
- желе, другие десерты с сахарозаменителями;
- несладкие морсы, компоты, некрепкий чай.
Медикаментозное восстановление после инсульта
Лечение после инсульта осуществляется по индивидуальной программе, разработанной врачом. В нее входит прием медикаментозных средств в сочетании с альтернативными методиками: кинезиотерапией, эрготерапией, массажем, лечебной гимнастикой. Лекарственные средства подразделяются на несколько групп:
- Гипотензивные препятствуют повышению давления, поддерживая его в норме. Однако дозу необходимо рассчитать, чтобы избежать резких колебаний.
- Антикоагулянты разжижают кровь для профилактики образования тромбов.
- Статины снижают уровень холестерина в крови, предотвращают атеросклероз.
- Ноотропы стимулируют нервную деятельность, ускоряют восстановление когнитивных функций.
Что нельзя делать после инсульта?
В самом начале лечения лежачим больным рекомендуется возобновлять физическую активность сразу по окончании острого периода. Длительный постельный режим чреват тяжелыми осложнениями, в том числе тромбозом. Вернувшись к привычному образу жизни, следует соблюдать следующие ограничения во избежание ухудшения состояния.
- Алкоголь запрещен в любом виде и количестве. Если здоровому человеку бокал вина не повредит, даже принесет пользу, то сосудистые болезни несовместимы со спиртным, повышающим давление.
- Курение в разы увеличивает риск повторного приступа. С пагубной привычкой придется расстаться раз и навсегда.
- От вождения автомобиля лучше воздержаться первое полугодие, чтобы восстановились важные функции: реакция, концентрация внимания, зрение. К тому же стрессовая ситуация на дороге может резко повысить давление.
- Путешествия самолетом также рекомендуется отложить, пока не нормализуется состояние.
Любые предстоящие изменения и события, способные повлиять на нервную и сердечно-сосудистую систему, следует обсуждать с врачом.
13 распространенных ошибок, которых следует избегать при восстановлении после инсульта
Генри Хоффман
Суббота, 8 сентября 2018 г.
Во всем мире инсульт является причиной 6,2 миллиона смертей в год и является основной причиной инвалидности. К счастью, есть вещи, которые вы можете предпринять после инсульта, чтобы повысить свои шансы на выздоровление и снизить риск повторного инсульта. Начните с того, чтобы избегать следующих ошибок восстановления после инсульта.
Ошибка №1: Игнорирование целей восстановления
Установка простых, реалистичных целей может значительно ускорить восстановление после инсульта. Исследования показали, что пациенты, которые активно участвуют в постановке целей со своим терапевтом, более удовлетворены своим процессом реабилитации. Начните с постановки важных для вас целей. Ваши цели могут варьироваться от вещей, которых вы хотите достичь в краткосрочной перспективе, до долгосрочных достижений. Поговорите со своим терапевтом о постановке целей и установлении реалистичных временных рамок для их достижения.Обратитесь к своей семье, друзьям и специалистам по восстановлению после инсульта за поддержкой, которая поможет вам не сбиться с пути.
Есть ли у вас риск плохого восстановления рук? Пройдите нашу викторину по восстановлению рук, чтобы узнать это прямо сейчас!
Ошибка № 2: Терять надежду
Многие пациенты, перенесшие инсульт, и лица, ухаживающие за ними, после инсульта чувствуют депрессию, гнев или тревогу. К счастью, реабилитация может помочь вам или близкому человеку как можно скорее вернуться к нормальной жизни. Важно помнить, что выздоровление каждого перенесшего инсульт индивидуально.Однако всегда есть вещи, которые можно сделать, чтобы ускорить выздоровление. Проявите активный подход и работайте с реабилитационной командой, чтобы преодолеть трудности в достижении целей восстановления после инсульта. Есть также много местных групп поддержки инсульта, где вы можете разделить общие интересы с другими и помочь уменьшить чувство тревоги или безнадежности.
Ошибка № 3: Отсутствие мотивации
Во время восстановления после инсульта может быть сложно сохранять мотивацию. Апатия встречается примерно у 40% пациентов с инсультом и связана с худшими результатами реабилитации.Один из полезных способов снизить апатию и сохранить мотивацию — это придерживаться правильного режима лечения инсульта. Сосредоточьтесь на причине вашего выздоровления и свяжите ее с планом действий. Включите сентиментальные вещи в свой распорядок дня. Если одна из ваших обычных привычек — составлять список задач на день, попробуйте написать свой список на обратной стороне карточки, на которой есть мотивационная цитата или важная для вас фраза.
Ошибка № 4: Забыть постоянно практиковаться
Повторение — ключ к успешному долгосрочному обучению и удержанию.Повторение помогает восстановить связь между поврежденными частями мозга и тела. Существует множество упражнений, которые помогут вам быстрее улучшить функционирование после инсульта:
Всегда помните, что для того, чтобы упражнения были успешными в достижении поставленных целей, необходима последовательная практика.
Ошибка № 5: потеря импульса во время стадии плато восстановления
В начале восстановления после инсульта обычно наблюдаются значительные улучшения. Когда прогресс замедляется или останавливается во время фазы восстановления, может быть сложно сохранить необходимый импульс для достижения ваших целей.Плато восстановления является частью восстановления после инсульта для многих выживших. Во время этой фазы выживший может чувствовать, что они достигли конца своего возможного прогресса и не могут ожидать каких-либо дальнейших улучшений. Это не обязательно так. Исследования показывают, что значительный прогресс при инсульте может быть достигнут и за пределами начального периода восстановления. Поэтому важно сохранять мотивацию и работать над улучшением. Использование вашей системы поддержки может помочь вам мотивировать в этом отношении.
Ошибка № 6: Отсутствие противодействия научному неиспользованию
После инсульта обычно пытаются компенсировать слабую руку или ногу, полагаясь на более сильную руку или ногу. Однако это может привести к выученному неиспользованию, которое происходит, когда конечности, ослабленные инсультом, не используются. Выученное неиспользование приводит к атрофии, истощению мышцы из-за клеточной дегенерации. Чтобы поддерживать и улучшать функциональность слабой руки или ноги, вы должны каждый день делать попытки двигать пораженной конечностью.Один из способов сделать это — использовать терапию движением, вызванную ограничениями (CIMT), терапию, которая предотвращает движение более сильных конечностей, заставляя вместо этого использовать более слабую руку или ногу. Перед тем, как начать программу CIMT, обсудите ее со своим врачом или терапевтом, чтобы убедиться, что она вам подходит.
Ошибка № 7: Недосыпание
Высыпание во время восстановления после инсульта имеет жизненно важное значение. Отдых поддерживает нейропластичность, что является неотъемлемой частью восстановления после инсульта. Нейропластичность помогает организовать и структурировать поврежденные мозговые цепи после инсульта, что улучшает память и обучение.К сожалению, после инсульта часто возникают проблемы со сном. Если у вас проблемы со сном, есть ряд мер, которые могут вам помочь, например, структурирование или реструктуризация распорядка отхода ко сну. Лучше всего поговорить со своим врачом или бригадой по восстановлению о любых проблемах со сном. Они могут выявить конкретные медицинские проблемы, которые могут мешать сну, и обсудить с вами, какие меры лучше всего подойдут для вас.
Ошибка № 8: Поддержание высокого уровня стресса и воспаления
Хронический стресс после инсульта может препятствовать процессу выздоровления из-за переполнения организма гормоном кортизолом.Кортизол может вызвать несбалансированный уровень pH в организме, что приведет к высокому уровню кислотности и увеличению количества вредных бактерий. Этот процесс ослабляет иммунную систему, что затрудняет восстановление после болезни. Чтобы укрепить иммунную систему, попробуйте употреблять натуральные пробиотики (содержащиеся в таких продуктах, как йогурт), которые способствуют развитию полезных бактерий в вашем организме.
Воспаление также проблематично для восстановления после инсульта. Было обнаружено, что воспаление увеличивает травму головного мозга и способствует расширению ишемических поражений после инсульта.Хронический стресс приводит к воспалению в организме. Уменьшите стресс во время восстановления, выполняя упражнения по управлению стрессом, такие как глубокое дыхание, тайцзи, медитацию или йогу.
Ошибка № 9: Игнорирование важности правильного питания
После инсульта может быть трудно получить все необходимые питательные вещества, но здоровое питание может снизить риск повторного инсульта. Здоровая диета помогает снизить несколько факторов риска инсульта — артериальное давление, уровень холестерина и вес.Поэтому необходимо сосредоточиться на питании, здоровой пище и приеме добавок, чтобы поддерживать свое здоровье. Не знаете, что есть после инсульта? Вот руководство по питанию после инсульта.
Ошибка № 10: Переход за борт с упражнением
Упражнения имеют решающее значение для восстановления после инсульта. Правильное количество и интенсивность упражнений могут помочь вам быстрее восстановиться и снизить риск повторного инсульта. Однако определенно существует такая вещь, как слишком много упражнений. Исследования показывают, что чрезмерная и интенсивная активность может увеличить риск сердечного приступа и инсульта.Правильный отдых между тренировками или сеансами реабилитации очень важен.
Ошибка № 11: Не думать о профилактике
Выжившие после инсульта подвергаются высокому риску повторного инсульта или других серьезных медицинских проблем в течение как минимум пяти лет после первого инсульта. Поэтому профилактика инсульта жизненно важна. Существует множество способов предотвратить повторный инсульт, в том числе:
- Обращение с лекарствами
- Упор на питание
- Ограничение употребления алкогольных напитков
- Регулярные тренировки
- Бросить курить
- Снижение артериального давления
- Работа с реабилитационной бригадой для снижения любых других факторов риска
Сосредоточение внимания на перечисленных выше вещах может помочь вам снизить вероятность повторного инсульта.
Ошибка № 12: Не удается устранить проблемы со связью
После инсульта у многих людей возникает афазия. Рецептивная афазия — это состояние, при котором затрудняется понимание устной и письменной речи. Выразительная афазия мешает придумать правильное слово или вербализовать его. Если у вас выраженная афазия, сделайте глубокий вдох и постарайтесь расслабиться, прежде чем общаться с кем-либо. Это позволит вам сосредоточиться на том, что вы хотите сказать. Вместе со своим логопедом разработайте инструменты, которые помогут сделать общение управляемым, например книгу слов или символов.Это может помочь вам донести свою точку зрения до других. Вы также можете попробовать носить браслет с медицинским предупреждением, который указывает на то, что у вас афазия. Если вы общаетесь с кем-то, у кого рецептивная афазия, постарайтесь набраться терпения и избегать длинных сложных предложений.
Ошибка № 13: Игнорирование посттравматического стрессового расстройства после инсульта
Согласно исследованию, проведенному исследователями Медицинского центра Колумбийского университета, примерно каждая четвертая жертва инсульта страдает посттравматическим стрессовым расстройством (ПТСР).Посттравматическое стрессовое расстройство может возникнуть после любого травмирующего события, угрожающего жизни, например террористического акта, стихийного бедствия или состояния здоровья. Люди, страдающие посттравматическим стрессовым расстройством, имеют тревожные, сильные мысли и чувства, связанные с их переживаниями, которые сохраняются после того, как травмирующее событие закончилось. Человек может испытывать хронический страх, печаль или гнев. Они также могут чувствовать себя отстраненными или оторванными от других людей. Для любого, кто страдает посттравматическим стрессовым расстройством, крайне важно пройти обследование у врача или специалиста по психическому здоровью, чтобы они могли получить поддержку при расстройстве.
Восстановление после инсульта может быть долгим процессом, и никакие два человека не выздоравливают после инсульта одинаково. Восстановление полной физической и когнитивной функции после инсульта требует тяжелой работы и самоотверженности. Просто помните, что существует множество способов восстановления после инсульта. Все разные, поэтому найдите путь, который лучше всего подходит для вас. Здесь, в Saebo, мы стремимся поддерживать и выздоравливать после инсульта всех выживших и их семей. Saebo предлагает широкий ассортимент товаров, в которых передовые технологии сочетаются с научно обоснованными методами реабилитации.Наши предложения и сеть терапевтов, обученных Saebo, могут помочь вам или вашим близким получить все необходимые инструменты для максимального восстановления после инсульта.
13 советов по исцелению и восстановлению
Процесс восстановления после инсульта сложен. Это делает образование важным первым шагом к исцелению и выздоровлению.
Эта статья поможет вам на пути к выздоровлению лучше понять, что делать после инсульта. Мы надеемся, что он внесет ясность и уверенность в жизнь людей, перенесших инсульт, и лиц, ухаживающих за ними.
Вопросы, которые стоит задать специалистам после инсульта
Сразу после инсульта необходима неотложная медицинская помощь, чтобы стабилизировать ваше состояние, а затем начать реабилитацию. В течение этого первого периода пребывания в больнице группа терапевтов инициирует процесс реабилитации, чтобы восстановить утраченную функцию.
Это время для обучения и расширения возможностей активировать процесс исцеления, задав доступным специалистам как можно больше вопросов.
Вот несколько отличных вопросов, которые следует задать вашей медицинской бригаде:
- Какая часть моего мозга пострадала от инсульта? Спросите своего невролога , какая область мозга была повреждена в результате инсульта.Например, если инсульт затронул языковой центр головного мозга, на пути к выздоровлению у пациента могут возникнуть проблемы с речью.
- Куда мне пойти после больницы? Команда реабилитации, состоящая из вашего врача больницы, физиотерапевтов, физиотерапевтов и логопедов, а также социального работника, предложит варианты вашего постоянного ухода. Они порекомендуют вам, нужен ли вам дополнительный уход в учреждении длительного пребывания, стационарная реабилитация или амбулаторная реабилитация.Кроме того, вы можете ознакомиться с этим контрольным списком в Medicare.
- Нужно ли мне вносить какие-либо изменения в рацион? Спросите своего диетолога. Выбор здорового питания улучшает способность вашего организма к восстановлению и дает энергию для процесса восстановления. Ваш диетолог может обучить вас и дать индивидуальные рекомендации по питанию, порекомендовав продукты, которые, как известно, помогают выздоравливать после инсульта.
Помимо критических вопросов, вы можете предпринять дополнительные шаги, чтобы продолжить процесс восстановления после выписки из больницы.
Лучшие советы о том, что делать после инсульта
Планирование и подготовка являются ключевыми моментами, если вы хотите как можно быстрее оправиться от инсульта. Когда вы или ваш близкий покидаете больницу после инсульта, обязательно прикрывайте свои базы.
Вот список передовых методов восстановления после инсульта:
1. Знайте, предупреждающие признаки другого инсульта
В течение первых 3 месяцев после инсульта риск повторного инсульта у пациента в 15 раз выше, чем у населения в целом.
Поэтому важно знать предупреждающие признаки инсульта: опущение лица, слабость рук, невнятная речь, головокружение, внезапное головокружение, изменения зрения или сильная головная боль. Просвещение и осведомленность об этих предупреждающих знаках имеет решающее значение для своевременного лечения в случае повторного инсульта.
2. Определите факторы риска инсульта и управляйте ими надлежащим образом
Понимание предупреждающих признаков инсульта — это шаг в правильном направлении, но профилактические меры являются основой выздоровления и побуждают вас жить своей лучшей жизнью.Некоторые факторы риска инсульта, например наследственность или возраст, не поддаются контролю. К счастью, многие факторы риска инсульта поддаются контролю.
Например, высокое кровяное давление и атеросклероз (затвердение артерий) можно уменьшить с помощью здорового питания. Вот почему диетологи — неотъемлемая часть вашей реабилитационной бригады.
3. Терапия, терапия, терапия!
Часто происходит спонтанное выздоровление в течение первых 3 месяцев после инсульта или даже позже в процессе восстановления. Это означает, что мозг естественным образом исцеляется, и его можно улучшить с помощью внимания / осознания пораженной стороны и упражнений, предоставляемых вашей терапевтической бригадой.
Следовательно, важно воспользоваться этим «окном восстановления», активно участвуя в программе восстановления физического, профессионального и логопедического характера.
4. Спросите у медиков, куда вы пойдете после больницы
После выписки из больницы пациенты переводятся в одно из трех возможных мест: учреждение квалифицированного сестринского ухода, стационарное реабилитационное учреждение или дом, в зависимости от их текущего уровня функций.
Для того, чтобы пройти стационарную реабилитацию, пациент должен иметь возможность проходить терапию не менее 3 часов в день.В противном случае их переводят в учреждение квалифицированного медперсонала, чтобы набраться сил, необходимых для перенесения дополнительных часов терапии.
5. Стационарная реабилитация
Качество стационарной терапии не имеет себе равных по сравнению с другими вариантами. Исследователи пришли к выводу, что эффективность и интенсивность стационарного лечения — одна из причин, по которой пациенты, перенесшие инсульт, могут выздоравливать на и больше в течение первых 3 месяцев.
Если вы или ваш близкий человек можете активно участвовать в стационарном лечении, сделайте все возможное, чтобы запросить такую возможность.Он отправит сообщение о том, что вы хотите взять на себя ответственность за процесс исцеления. Позже это может повлиять на выздоровление и качество жизни.
6. Ожидайте путешествия, которое будет отличаться от других
«Каждый удар индивидуален». Вы часто будете слышать это высказывание в процессе восстановления, потому что мозг чрезвычайно сложен; а побочные эффекты инсульта сильно различаются от человека к человеку.
Очень важно тесно сотрудничать со своей командой экспертов с первого дня выздоровления.Они могут помочь вам понять ваши уникальные побочные эффекты и соответствующим образом скорректировать план выздоровления.
7. Модифицируйте дом, чтобы избежать падений
Еще одна важная вещь, которую нужно сделать после инсульта, — это попросить физиотерапевта или эрготерапевта пройти домашнее обследование. Они могут предоставить экспертные рекомендации по модификации дома, чтобы обеспечить ваше здоровье и безопасность.
Ваш терапевт может порекомендовать некоторые дополнительные меры предосторожности, такие как установка поручней и поручней, установка нескользящих ковриков в душе и рекомендации полезных упражнений на кора и равновесие для повышения вашей безопасности и предотвращения падений.
8. Не отставайте от реабилитационных упражнений
Одно из самых важных дел после инсульта – и никогда не прекращайте делать, пока не достигнете полного выздоровления. – — это реабилитационные упражнения.
Реабилитационные упражнения помогают перестроить мозг и улучшить подвижность в долгосрочной перспективе. Когда пациенты не выполняют реабилитационные упражнения, их подвижность может ухудшиться и вызвать регресс. Чтобы избежать отступления от веры, регулярно проходите курс реабилитации.
См. Список из 12 реабилитационных упражнений, которые можно выполнять дома »
9.Изучите варианты домашней терапии после выписки
После выписки из стационара терапевты обычно отправляют пациентов домой с письменным листом упражнений, которые они могут выполнять самостоятельно. Эти листы упражнений имеют низкую степень соблюдения, что означает, что пациенты не получают адекватной терапии дома.
Вот где инструменты домашней терапии могут помочь восполнить пробел. Такие устройства, как домашняя терапия FitMi от Flint Rehab, могут помочь мотивировать пациентов участвовать в ежедневной реабилитации. В результате многие пациенты видят улучшение в течение нескольких недель после использования устройства.
Посмотреть отзывы о Домашняя терапия FitMi »
10. Инвестируйте в психологическую помощь
Другой тип терапии, который часто упускается из виду, — это психотерапия, или «разговорная терапия». Многие пережившие инсульт борются с депрессией и тревогой — по разным причинам, включая изменения в независимости, финансовое напряжение или страх перед новым инсультом.
Депрессия или тревога могут снизить вашу способность мотивировать себя к выздоровлению, что также снижает вашу энергию во время реабилитации.Психологическая помощь важна для целостного подхода к выздоровлению после инсульта.
11. Присоединяйтесь к группе поддержки (для выживших и опекунов)
Группы поддержки обеспечивают общение с другими людьми, пережившими инсульт, которые точно понимают, через что вы проходите. Группа поддержки может предложить предложения, ресурсы, социальные возможности и дружбу.
Группы поддержкидоступны через средство поиска групп поддержки ASA. Если вы не можете найти их в своем районе, вы также можете присоединиться к онлайн-группе, например, в нашей группе поддержки инсульта на Facebook.
12. Экспериментируйте с различными методами лечения
Поскольку каждый инсульт индивидуален, не существует универсального подхода к реабилитации. Поэтому вам следует изучить различные методы реабилитации после инсульта, чтобы найти тот, который лучше всего подходит для вас.
13. Готовьтесь к дальней дороге
Как мы уже говорили ранее в статье, каждый удар индивидуален, поэтому каждый человек будет восстанавливаться с разной скоростью и степенью восстановления. Исследования показывают, что уровень восстановления зависит от множества факторов: возраста, общего состояния здоровья, количества поддержки со стороны других, веры в выздоровление, а также энергии и времени, которые вы тратите на свою программу упражнений.
Теперь, когда вы знаете, что делать после инсульта, приступайте к действиям. Эти передовые практики могут помочь вам предпринять все правильные шаги, чтобы обеспечить максимально возможное выздоровление для вас или вашего близкого. Удачи на пути к выздоровлению.
Инсульт — Восстановление — NHS
Повреждение головного мозга в результате инсульта может привести к широко распространенным и долгосрочным проблемам.
Хотя некоторые люди могут быстро выздороветь, многие люди, перенесшие инсульт, нуждаются в долгосрочной поддержке, чтобы помочь им восстановить как можно большую независимость.
Этот процесс реабилитации зависит от симптомов и их тяжести.
Это часто начинается в больнице и продолжается дома или в местной поликлинике в вашем районе.
Подробнее:
Команда разных специалистов может помочь вам в реабилитации, включая физиотерапевтов, психологов, эрготерапевтов, логопедов и лингвистов, диетологов, медицинских сестер и врачей.
Вам будет предложено активно участвовать в процессе реабилитации и работать со своей командой, чтобы установить цели, которых вы хотите достичь во время выздоровления.
Ниже описаны различные методы лечения и реабилитации некоторых распространенных проблем, вызванных инсультом.
Информация:Дополнительная информация:
Психологическое воздействие
Двумя наиболее распространенными психологическими проблемами, которые могут повлиять на людей после инсульта, являются:
- депрессия — многие люди испытывают сильные приступы плача, чувствуют безнадежность и отказываются от социальной деятельности
- беспокойство — когда люди испытывают общие чувства страха и тревоги, иногда с моментами сильного неконтролируемого чувства тревоги (приступы паники)
Чувства гнева, разочарования и замешательства также являются обычным явлением.
Вскоре после инсульта вы получите психологическое обследование от члена вашей медицинской бригады, чтобы проверить, испытываете ли вы какие-либо эмоциональные проблемы.
Следует дать совет, который поможет вам справиться с психологическим воздействием инсульта. Это включает влияние на отношения с другими членами семьи и любые сексуальные отношения.
Также необходимо регулярно проверять любые проблемы депрессии и тревоги, а также психологические и эмоциональные симптомы в целом.
Эти проблемы могут со временем исчезнуть, но если они серьезны или длятся долгое время, врачи общей практики могут направить людей за квалифицированной медицинской помощью к психиатру или клиническому психологу.
Некоторым людям могут помочь лекарства и психологическая терапия, например консультирование или когнитивно-поведенческая терапия (КПТ).
КПТ — это терапия, направленная на изменение вашего образа мыслей и улучшение настроения.
Хотите узнать больше?
Когнитивное воздействие
Когнитивное — это термин, который относится ко многим процессам и функциям, которые наш мозг использует для обработки информации.
Одна или несколько когнитивных функций могут быть нарушены инсультом, в том числе:
- коммуникация
- пространственная осведомленность — естественное осознание того, где находится ваше тело по отношению к вашему ближайшему окружению
- память
- концентрация
- исполнительная функция — способность планировать, решать проблемы и рассуждать о ситуациях
- праксис — способность выполнять квалифицированные физические упражнения, такие как одевание или приготовление чашки чая
В рамках вашего лечения каждая из ваших когнитивных функций будет проведена оценка и составлен план лечения и реабилитации.
Вас могут научить широкому спектру техник, которые помогут вам заново изучить нарушенные когнитивные функции, например, восстановление коммуникативных навыков с помощью речевой и языковой терапии.
Есть много способов компенсировать любую потерю когнитивных функций, например, использовать вспомогательные средства памяти, дневники и распорядки для помощи в планировании повседневных задач.
Большинство когнитивных функций вернутся со временем и после реабилитации, но вы можете обнаружить, что они не возвращаются к прежнему состоянию.
Повреждение головного мозга в результате инсульта также увеличивает риск развития сосудистой деменции.
Это может произойти сразу после инсульта или может развиться через некоторое время после того, как инсульт случился.
Хотите узнать больше?
Проблемы с движением
Инсульт может вызвать слабость или паралич одной стороны тела, а также может привести к проблемам с координацией и равновесием.
Многие люди также испытывают сильную усталость (утомляемость) в первые несколько недель после инсульта, а также могут испытывать трудности со сном, что делает их еще более утомленными.
В рамках реабилитации вас должен посетить физиотерапевт, который оценит степень любого физического недуга, прежде чем составить план лечения.
Физиотерапия часто включает несколько сеансов в неделю с упором на такие области, как упражнения, направленные на улучшение мышечной силы и преодоление любых трудностей при ходьбе.
Физиотерапевт будет работать с вами, ставя цели. Поначалу это могут быть простые цели, например, подобрать предмет.
По мере улучшения вашего состояния будут ставиться более сложные долгосрочные цели, например, стоять или ходить.
Лицо, осуществляющее уход, или лицо, осуществляющее уход, например член вашей семьи, будет поощряться к участию в вашей физиотерапии.
Физиотерапевт научит вас обоим простым упражнениям, которые вы можете выполнять дома.
Если у вас есть проблемы с движением или некоторыми видами деятельности, например, когда вы стираете и одеваетесь, вам также может помочь трудотерапевт. Они могут найти способы справиться с любыми трудностями.
Трудотерапия может включать адаптацию вашего дома или использование оборудования для облегчения повседневной деятельности, а также поиск альтернативных способов решения задач, с которыми у вас возникают проблемы.
Хотите узнать больше?
Проблемы с общением
После инсульта у многих людей возникают проблемы с речью и пониманием, а также с чтением и письмом.
Повреждение частей мозга, отвечающих за язык, называется афазией или дисфазией.
Если в результате повреждения мозга возникает слабость мускулов, участвующих в речи, это называется дизартрией.
Вам следует как можно скорее обратиться к логопеду для оценки и начала терапии, которая поможет вам в общении.
Это может включать:
- упражнений для улучшения вашего контроля над речевыми мышцами
- с использованием средств коммуникации, таких как буквенные таблицы и электронные средства
- с использованием альтернативных методов общения, таких как жесты или письмо
Подробнее о том, как лечат афазию
Вы также можете прочитать наше руководство по уходу за людьми, у которых проблемы с общением.
Хотите узнать больше?
Проблемы с глотанием
Повреждения, вызванные инсультом, могут нарушить ваш нормальный глотательный рефлекс, что делает возможным попадание мелких частиц пищи в дыхательное горло.
Проблемы с глотанием известны как дисфагия. Дисфагия может привести к повреждению легких, что может спровоцировать легочную инфекцию (пневмонию).
Возможно, вам придется кормить через зонд на начальных этапах выздоровления, чтобы предотвратить любые осложнения дисфагии.
Зонд обычно вводится в нос и вводится в желудок (назогастральный зонд) или может быть напрямую подсоединен к желудку в небольшой операции, выполняемой с использованием местного анестетика (чрескожная эндоскопическая гастростомия или ПЭГ).
В долгосрочной перспективе вы обычно будете посещать логопеда несколько раз в неделю, чтобы справиться с проблемами глотания.
Лечение может включать советы, облегчающие глотание, например, прием небольших кусочков пищи и советы по осанке, а также упражнения для улучшения контроля над мышцами, участвующими в глотании.
Узнайте больше о лечении дисфагии
Хотите узнать больше?
Проблемы со зрением
Инсульт иногда может повредить части мозга, которые получают, обрабатывают и интерпретируют информацию, посылаемую глазами.
Это может привести к потере половины поля зрения — например, возможность видеть только левую или правую сторону того, что находится перед вами.
Инсульт также может влиять на контроль над глазными мышцами. Это может вызвать двоение в глазах.
Если у вас возникли проблемы со зрением после инсульта, вас направят к офтальмологу, называемому ортоптиком, который оценит ваше зрение и предложит возможные методы лечения.
Например, если вы потеряли часть поля зрения, вам может быть предложена терапия движением глаз. Сюда входят упражнения, которые помогут вам смотреть в сторону с ослабленным зрением.
Вам также могут дать совет о том, как выполнять задачи, которые могут быть трудными, если ваше зрение ухудшено с одной стороны, например, как одеться.
Хотите узнать больше?
Контроль мочевого пузыря и кишечника
Некоторые инсульты повреждают часть мозга, которая контролирует мочевой пузырь и кишечник.
Это может привести к недержанию мочи и затруднениям с дефекацией.
У некоторых людей может довольно быстро восстановиться контроль над мочевым пузырем и кишечником, но если у вас все еще есть проблемы после выписки из больницы, вам могут оказать помощь больница, ваш терапевт и консультанты по вопросам воздержания.
Обратитесь за советом, если у вас возникла проблема, так как существует множество методов лечения, которые могут помочь.
К ним относятся:
Подробнее о лечении недержания мочи
Хотите узнать больше?
Секс после инсульта
Занятие сексом не повышает риск повторного инсульта.Нет никакой гарантии, что у вас не будет другого инсульта, но нет причин, по которым он должен случиться, пока вы занимаетесь сексом.
Даже если у вас осталась тяжелая форма инвалидности, вы можете экспериментировать с разными позициями и находить новые способы интимной близости со своим партнером.
Имейте в виду, что некоторые лекарства могут снизить ваше сексуальное влечение (либидо), поэтому убедитесь, что ваш врач знает, есть ли у вас проблемы, поскольку могут быть другие лекарства, которые могут помочь.
У некоторых мужчин может возникнуть эректильная дисфункция после инсульта.
Поговорите со своим терапевтом или командой реабилитации, если это так, поскольку есть несколько методов лечения, которые могут помочь.
Подробнее о хорошем сексе и лечении эректильной дисфункции.
Хотите узнать больше?
Вождение после инсульта
Если у вас был инсульт или ТИА, вы не можете управлять автомобилем в течение 1 месяца. Сможете ли вы вернуться к вождению, зависит от того, какие у вас могут быть хронические нетрудоспособности, и от типа транспортного средства, которым вы управляете.
Часто после инсульта могут развиться не физические проблемы, а проблемы с концентрацией, зрением, временем реакции и осознанием.
Ваш терапевт может посоветовать вам, можете ли вы снова начать водить машину через месяц после инсульта или вам необходимо пройти дополнительное обследование в центре мобильности.
Хотите узнать больше?
Предотвращение дальнейших инсультов
Если у вас был инсульт, ваши шансы на повторный инсульт значительно увеличиваются.
Обычно вам потребуется длительное лечение лекарствами, которые уменьшают факторы риска инсульта.
Например:
- лекарство — для снижения высокого кровяного давления
- антикоагулянтов или антитромбоцитов — для снижения риска образования тромбов
- статинов — для снижения уровня холестерина
Вам также будет предложено сделать изменения образа жизни для улучшения общего состояния здоровья и снижения риска инсульта, например:
- правильное питание
- регулярные упражнения
- отказ от курения, если вы курите
- употребление алкоголя в рекомендуемых пределах
Узнайте больше о профилактике ударов
Уход за человеком, перенесшим инсульт
Есть много способов оказать поддержку другу или родственнику, перенесшему инсульт.
приспосабливаться к любым потребностям, которые у них могут быть, например, медленно говорить, если у них есть проблемы с общением.Уход за человеком, перенесшим инсульт, может быть разочаровывающим и одиноким.Приведенные ниже советы могут помочь.
Будьте готовы к изменению поведения
Человеку, перенесшему инсульт, часто может казаться, что его личность изменилась, и иногда может казаться, что он действует нерационально.
Это результат психологического и когнитивного воздействия инсульта.
Они могут рассердиться или обидеться на вас. Как бы это ни расстраивало, постарайтесь не принимать это на свой счет.
Важно помнить, что они часто начинают возвращаться к своему прежнему «я» по мере того, как их реабилитация и выздоровление прогрессируют.
Старайтесь оставаться терпеливыми и позитивными
Реабилитация может быть медленным и разочаровывающим процессом, и будут моменты, когда будет казаться, что прогресс был незначительным.
Поощрение и похвала за любой прогресс, каким бы незначительным он ни казался, может помочь мотивировать человека, перенесшего инсульт, на достижение своих долгосрочных целей.
Найдите время для себя
Если вы ухаживаете за человеком, перенесшим инсульт, важно не пренебрегать своим физическим и психологическим благополучием.
Общение с друзьями или занятия досугом помогут вам лучше справиться с ситуацией.
Обратитесь за помощью
Существует широкий спектр услуг и ресурсов поддержки, доступных для людей, выздоравливающих после инсульта, их семей и лиц, осуществляющих уход.
Это варьируется от оборудования, которое может помочь в передвижении, до психологической поддержки для лиц, осуществляющих уход, и семей.
Персонал больницы, участвующий в процессе реабилитации, может дать совет и предоставить контактную информацию.
Хотите узнать больше?
Видео: инсульт — история Джима
В этом видео Джим рассказывает о своем переживании инсульта и доказывает, что жизнь продолжается.
Последний раз просмотр СМИ: 16 апреля 2021 г.
Срок сдачи обзора СМИ: 16 апреля 2024 г.
Последняя проверка страницы: 15 августа 2019 г.
Срок следующего рассмотрения: 15 августа 2022 г.
Как правильно питаться после инсульта
После инсульта многое в вашей жизни может измениться, в том числе и диета.Изменение режима питания поможет снизить риск повторного инсульта. Здоровая диета также гарантирует, что ваше тело получает питательные вещества, необходимые для поддержки неврологического и физического исцеления.
«Практически в любых обстоятельствах полезно пересмотреть то, что вы едите, и свой образ жизни после инсульта», — говорит Джордан Чен, врач-диетолог из кардиологической и сосудистой клиники (HAVC) в Манхэттене, штат Канзас. Чен отмечает, что диета и физические упражнения человека являются одними из основных факторов, способствующих сердечно-сосудистым заболеваниям (ССЗ) и инсульту, и что забота о здоровье сердца в целом является важным фактором снижения риска инсульта.
«Мы можем установить стент в артерии, но это временная мера, которая должна сочетаться с изменением образа жизни, чтобы предотвратить повторение не только инсульта, но и сердечных заболеваний», — говорит Эндрю М. Фриман, доктор медицины, директор по профилактике сердечно-сосудистых заболеваний и здоровье в Национальном еврейском здравоохранении в Денвере и сопредседатель группы по питанию и образу жизни Американского колледжа кардиологов, который отмечает, что сердечные заболевания и инсульт тесно связаны.
И Чен, и доктор Фриман рекомендуют людям следовать основным правилам питания, основанным на средиземноморских и диетических подходах к остановке гипертонии (DASH), чтобы обеспечить наилучшее общее состояние здоровья и снизить риск повторного инсульта.По данным Американской ассоциации по инсульту (ASA), диета DASH была специально разработана для снижения высокого кровяного давления — единственного самого большого фактора риска возникновения инсульта. Обе диеты включают большое количество свежих овощей, фруктов, орехов, фасоли, бобовых, рыбы и птицы в умеренных количествах, а также очень мало порций обработанных пищевых продуктов, молочных продуктов, красного мяса и сладостей. Американская кардиологическая ассоциация (AHA) признает, что как средиземноморский, так и DASH-способ питания могут иметь большое влияние на риск инсульта.
«Самое главное, что нужно сократить, — это сахар, соль, продукты с высокой степенью переработки, насыщенные и трансжиры, жареные продукты, а также закуски», — говорит Чен, имея в виду упакованные закуски, включая крендели и чипсы. .
Вот несколько советов о том, что есть и чего избегать, чтобы помочь вам оправиться от инсульта.
Ешьте цельные, в основном растительные продукты и много овощей.
Цельные продукты — это те продукты, которые находятся в максимально приближенном к своему естественном состоянии, когда они попадают на вашу тарелку.Фрукты, овощи, орехи, семена, бобы, рис и рыба являются хорошими примерами цельных продуктов, — говорит Фриман, добавляя, что при выборе овощей выбирайте больше листовой зелени, спаржи, перца, лука, моркови, брюссельской капусты и т. Д. другие некрахмалистые овощи вместо картофеля и кукурузы. Он также говорит, что нужно быть осторожным с начинкой для овощей.
«Если вы собираетесь есть салаты и покрывать их беконом и голубым сыром, это сводит на нет их пользу для здоровья», — говорит Фиман. Вместо этого попробуйте добавлять в салаты уксус, в том числе бальзамический, и подумайте о добавлении орехов или семян, чтобы блюдо из листовой зелени оставалось полезным.
СВЯЗАННЫЙ: Загруженный салат из капусты с бальзамическим рецептом винегрета
Избегайте обработанных продуктов, соли и сахара
Обработанные продукты — это противоположность цельным продуктам. Эти продукты обычно поставляются расфасованными и включают в себя такие варианты, как хлопья, крекеры, определенные виды хлеба, чипсы и обработанное мясо, такое как мясо для завтрака и бекон.
Обработанные продукты обычно содержат много сахара и соли, которые могут способствовать образованию бляшек, вызывающих ишемический инсульт, — говорит Чен.Она рекомендует редко есть сладкие продукты, такие как десерты и выпечку, и заменять сладкие напитки водой — напитки с добавленным сахаром являются единственным крупнейшим источником сахара в американском рационе, по данным Harvard T.H. Школа общественного здравоохранения Чан. По данным Центров по контролю и профилактике заболеваний (CDC), половина взрослого населения Америки пьет хотя бы один сладкий напиток в любой день.
Одно исследование калифорнийских учителей, опубликованное в мае 2020 года в журнале Американской кардиологической ассоциации , показало, что женщины, потреблявшие один или несколько сладких напитков, включая газированные, энергетические или спортивные напитки, а также фруктовый сок с добавлением сахара, — были на 20 процентов более подвержены инсульту, чем женщины, которые редко пили сладкие напитки.Избыток сахара вызывает увеличение веса и диабет 2 типа, которые являются факторами риска инсульта. На самом деле, по данным Американской диабетической ассоциации, у людей с диабетом в 1,5 раза больше шансов получить инсульт, чем у людей, не страдающих этим заболеванием.
Еще одним фактором риска инсульта является высокое кровяное давление, а соль напрямую связана с повышенным кровяным давлением, согласно AHA. AHA рекомендует потреблять не более 2300 миллиграммов (мг) натрия в день, и это может быстро накапливаться, особенно если вы едите много расфасованных продуктов или обработанного мяса.Выбор цельных продуктов вместо обработанных и приправы блюд травами, специями или цитрусовыми вместо соли — хороший способ сократить потребление натрия.
Чен говорит, что не обманывайтесь хлебом и крекерами с надписью «цельнозерновой», которые, по ее словам, можно принять за полезные продукты, но на самом деле они часто содержат добавки, соль и сахар.
СВЯЗАННЫЙ: 11 Освежающие альтернативы газировке
Ешьте больше бобовых
Бобовые — класс овощей, в который входят бобы, чечевица и горох, — являются отличительной чертой как DASH, так и средиземноморской диеты.Оба являются отличными источниками белка, витаминов и минералов и с низким содержанием жира, объясняет Фриман, добавляя, что «американцы почти не едят бобовые, но они связаны со всеми видами положительной пользы для здоровья».
По данным Mayo Clinic, бобовые обычно содержат мало жира и много фолиевой кислоты, калия, железа и магния. Они также не содержат холестерина и содержат большое количество клетчатки. Попробуйте приготовить бургеры из черной фасоли или нута или добавить бобовые в супы и рагу.
СВЯЗАННЫЙ: 10 удивительных способов употребления черной фасоли
Ешьте рыбу и птицу вместо красного мяса
Исследования показывают, что употребление растительной диеты или диеты, включающей рыбу, но без мяса, снижает риск сердечных заболеваний и инсульта. В одном исследовании, опубликованном в сентябре 2019 года в British Medical Journal , исследователи оценили почти 50 000 человек в Великобритании. Команда изучала, как диета влияет на риск ишемической болезни сердца, фактора, который может вызвать инсульт и сердечный приступ.Они обнаружили, что у вегетарианцев и тех, кто ел рыбу, но не мясо, вероятность развития ишемической болезни сердца на 13 процентов ниже, чем у мясоедов.
Рыба содержит так называемые полезные жиры — ненасыщенные жиры, которые включают мононенасыщенные и полиненасыщенные жиры, которые считаются полезными для сердца. «Нежирное мясо — это нормально, — говорит Чен. «Если вы это сделаете, попробуйте съесть небольшое количество рыбы и курицы, но лучше, чтобы большая часть вашей тарелки была овощной».
Избегайте насыщенных жиров и закуски из семян и орехов
По словам Фримена, здоровая диета должна избегать насыщенных жиров и ограниченного количества жиров в целом: «Когда они все же входят в рацион, жиры следует включать в небольших количествах. орехов, оливкового масла и канолы, если это необходимо », — говорит Фриман, который рекомендует получать кальций из капусты, шпината и брокколи вместо жирных молочных продуктов, которые также содержат много насыщенных жиров.
Насыщенные жиры повышают уровень холестерина, что увеличивает риск инсульта, — объясняет он. Национальная медицинская библиотека США рекомендует получать не более 10 процентов ежедневных калорий из насыщенных жиров. Исходя из стандартной диеты в 2000 калорий, это составляет от 16 до 20 граммов (г) насыщенных жиров. Для справки: один ломтик бекона содержит примерно 9 г насыщенных жиров, поэтому всего две полоски бекона могут подтолкнуть вас к превышению дневного лимита здоровой пищи.
Кокосовое масло, пальмовое масло, красное мясо и молочные продукты также богаты насыщенными жирами, — говорит Чен.«Употребление мононенасыщенных и полиненасыщенных жиров из рыбы, авокадо, орехов и семян будет намного лучше для вашего сердца», — говорит она.
Что делать, если у вас проблемы с питанием после инсульта
Чен также отмечает, что у некоторых людей могут возникнуть трудности с жеванием или глотанием после инсульта. В таких случаях Чен советует сотрудничать со своим врачом, дефектологами и диетологами, чтобы выработать для вас правильную консистенцию продуктов, чтобы вы не страдали от недоедания. Согласно исследованию, опубликованному в декабре 2018 года в журнале Neurocritical Care , недостаточность питания у выживших после инсульта варьируется, но, как считается, составляет около 20 процентов.По ее словам, в некоторых случаях хорошим вариантом могут быть смузи, богатые овощами и фруктами с низким содержанием сахара. Чен также рекомендует жарить или готовить овощи на пару, чтобы сделать их мягче и легче пережевывать, и тушить мясо по той же причине.
Дополнительная информация Кейтлин Салливан.
10 советов для вашего лучшего восстановления после инсульта
Ира Рашбаум, доктор медицины, Special to Everyday Health
Инсульт случается более чем у 795 000 человек в Соединенных Штатах каждый год, что приводит к гибели около 130 000 человек.Выжившие имеют повышенный риск долгосрочной инвалидности и сталкиваются с проблемами при выполнении повседневных дел.
Реабилитация — важнейший компонент лечения после инсульта. В лучших центрах инсульта некоторые формы реабилитации начинаются практически сразу после поступления пациента в больницу, чтобы направить их на правильный путь к наилучшим возможным результатам.
Однако есть несколько вещей, которые пациенты могут сделать, чтобы добиться максимального восстановления после того, как они заподозрят инсульт.Вот 10 советов:
1. Немедленно обратитесь за неотложной помощью.
При подозрении на инсульт крайне важно обратиться за неотложной помощью. Пациенты, которые поступают в отделение неотложной помощи в течение 3 часов с момента появления первых симптомов, как правило, имеют меньше недееспособности через несколько месяцев после инсульта, чем те, кто получил отсроченную помощь.
Нам в Центре комплексной помощи при инсульте Нью-Йоркского университета в Лангоне повезло, что недавно мы открыли Центр неотложной помощи Рональда О. Перельмана, который служит первой линией неотложной помощи пациентам, у которых есть подозрение на инсульт.Предупреждение об инсульте побуждает группу экспертов из нашего центра в течение нескольких минут подойти к пациенту, чтобы подтвердить или исключить инсульт, что позволит начать лечение и реабилитацию как можно скорее.
Если вы беспокоитесь о засорении отделения неотложной помощи или просто хотите подождать, возможно, вы откладываете жизненно важную помощь.
2. Держите под рукой свою медицинскую информацию.
Инсульт может затронуть части мозга, отвечающие за познание и общение, в результате чего пациент не может рассказать врачу свою историю болезни.Это может вызывать беспокойство, потому что некоторые виды лечения инсульта нельзя сочетать с другими лекарствами.
Я призываю людей носить с собой профиль здоровья пациента, в котором перечислены его заболевания и все лекарства, которые они принимают. Этот листок бумаги в вашем бумажнике может содержать важную информацию, которую врачи могут использовать, чтобы убедиться, что вы на пути к оптимальному выздоровлению.
3. Выберите лучший медицинский центр для вашей реабилитации.
По возможности, вы хотите, чтобы пациент был вовлечен в неотложную стационарную реабилитацию после инсульта.Данные свидетельствуют о том, что чем более остро и интенсивнее вы реабилитируетесь после инсульта, тем лучше результаты.
Центр комплексной помощи при инсульте Нью-Йоркского университета в Лангоне является ведущим центром такого типа в нашем регионе и предлагает комплексную программу реабилитации, которая включает в себя помощь врача-реабилитолога (известного как физиотерапевт), физиотерапевта, эрготерапевта, специализированных медсестер, речевого общения. патологи и психологи. Другие учреждения, такие как дома престарелых, могут предоставить адекватные реабилитационные услуги, но здесь главное — добиться максимального восстановления.
4. Хорошо питайтесь.
Здоровая и постоянная диета имеет решающее значение при восстановлении после инсульта, начиная с больничной койки и заканчивая амбулаторным лечением дома.
Одна из причин, по которой выбор пищи важен, заключается в том, что пациенты на ранних стадиях выздоровления могут испытывать слабость или нарушение координации глотательных мышц. Бригада по уходу может порекомендовать мягкую пищу или более густые жидкости, потому что проблемы с глотанием могут привести к аспирации жидкости, что может привести к пневмонии.
Кроме того, некоторые лекарства могут взаимодействовать с определенными продуктами питания, поэтому специалист по реабилитации может посоветовать вам лучший выбор.
5. Соблюдение требований является ключевым моментом.
Я говорю своим пациентам, что если вы ничего не помните за те недели, что были здесь в стационаре, я хочу, чтобы вы запомнили единственное, что вам нужно — это регулярно посещать своего лечащего врача для последующих осмотров и осмотров. Ваш лечащий врач играет важную роль в вашем восстановлении после инсульта и может убедиться, что ваши потребности в лекарствах и проблемы со здоровьем принимаются должным образом.
Некоторые люди могут отрицать это после инсульта и вместо этого избегают своих врачей.Но плохое соблюдение рекомендаций врачей и лекарств могло в первую очередь привести их к этим проблемам со здоровьем.
6. Тренируйтесь, но в ваших пределах.
Безопасные уровни физической активности, предписанные физиотерапевтом или эрготерапевтом, могут иметь большое значение при реабилитации после инсульта.
Но важно не переусердствовать. Люди могут быть взволнованы улучшением их способности выполнять упражнения, но падения — это очень реальный риск после инсульта.Вот почему так важно придерживаться установленного распорядка.
7. Предельное напряжение.
Я призываю пациентов сохранять как можно меньше стресса после инсульта. Это не означает, что напряженная жизнь каким-то образом способствовала их инсульту, но поддержание более сбалансированной жизни без чрезмерного психологического давления связано с лучшими результатами.
8. Сохраняйте позитивный настрой.
Очень часто бывает негативное отношение к себе после тяжелой болезни, а некоторые пациенты испытывают депрессию после инсульта — иногда через несколько недель или месяцев.Однако абсолютно необходимо сохранять реалистичный или позитивный настрой во время реабилитации для достижения максимальных результатов. Психологи, психиатры и другие терапевты, входящие в состав вашей медицинской бригады, могут порекомендовать терапию и / или лекарства.
9. Делайте домашнее задание.
Каждому пациенту, перенесшему инсульт, лечение в реабилитационном центре приходит в конце концов. Когда вы продолжаете амбулаторное лечение, важно, чтобы вы выполняли любую домашнюю работу, также известную как программа домашних упражнений, которую вам поручил один из ваших специалистов по реабилитации.
Я не могу сказать вам, сколько раз пациент возвращается с членом семьи или партнером, чтобы сообщить, что ему не становится лучше, только для того, чтобы близкий человек указал, что он не выполняет свои задания.
Перенести инсульт или инвалидизирующую болезнь никогда не бывает весело, но даже если вам кажется, что это утомительно, делайте все возможное, чтобы не отставать от домашних заданий.
10. Сохраняйте бдительность.
Пациенты, перенесшие инсульт, сталкиваются с повышенным риском второго инсульта по сравнению с населением в целом.Ваш мозг помогает вам оправиться от инсульта, прося непораженные участки мозга выполнять двойную работу, а это означает, что второй инсульт может вызвать гораздо более опасные последствия.
Если не дай бог, что-то снова ухудшится или вы подозреваете, что у вас еще один инсульт, немедленно обратитесь за медицинской помощью.
Ира Рашбаум, доктор медицины , руководитель отделения реабилитации после инсульта в Реабилитационном центре Rusk Медицинского центра Нью-Йоркского университета в Лангоне.
Информационный бюллетень о реабилитации после инсульта | Национальный институт неврологических расстройств и инсульта
Инсульт — это неотложная медицинская помощь, требующая немедленного вмешательства.В Соединенных Штатах около 800 000 человек ежегодно страдают от инсульта, и примерно две трети из них выживают и нуждаются в реабилитации. Цели реабилитации — оптимизировать работу человека после инсульта и повысить уровень его независимости, а также добиться наивысшего качества жизни.
Достижения в области экстренного лечения инсульта могут ограничить повреждение головного мозга, которое возникает либо из-за кровотечения в мозг и вокруг него (геморрагический инсульт), либо из-за отсутствия кровотока в области, где нервные клетки лишены жизненно важных запасов кислорода и питательных веществ, а затем умереть (ишемический инсульт).
Инвалидность, которую испытывает человек с инсультом, и необходимая реабилитация зависят от размера травмы головного мозга и конкретных поврежденных цепей мозга. Мозгу присуща способность перестраивать свои цепи после инсульта, что приводит к некоторой степени улучшения его функций в течение месяцев или лет. Несмотря на то, что реабилитация не устраняет повреждение головного мозга, она может существенно помочь выжившим после инсульта добиться наилучшего долгосрочного результата.
Реабилитация помогает человеку, перенесшему инсульт, заново научиться навыкам, которые внезапно теряются при повреждении части мозга.Не менее важно в реабилитации защитить человека от развития новых медицинских проблем, включая пневмонию, инфекции мочевыводящих путей, травму в результате падения или образование сгустка в крупных венах.
Исследования показывают, что наиболее важным элементом любой программы нейрореабилитации является тщательно направленная, сфокусированная, повторяющаяся практика — такая же практика, которую используют все люди, когда они осваивают новый навык, например, игру на пианино или бейсбольный мяч. Программа нейрореабилитации должна быть адаптирована для отработки навыков, нарушенных из-за инсульта, таких как слабость, отсутствие координации, проблемы с ходьбой, потеря чувствительности, проблемы с захватом рук, потеря зрения или проблемы с речью или пониманием.Исследования с использованием передовых технологий визуализации показывают, что функции, ранее находившиеся в области повреждения, перемещаются в другие области мозга, и практика помогает управлять этим изменением схемы мозговых цепей (так называемой нейропластичностью).
Реабилитация также учит новым способам компенсации оставшейся нетрудоспособности. Например, может потребоваться научиться мыться и одеваться, используя только одну руку, или как эффективно общаться с помощью вспомогательных устройств, если нарушена способность использовать язык.
верх
- Тяжесть и степень поражения головного мозга.
- Возраст. Степень выздоровления часто выше у детей и молодых людей по сравнению с пожилыми людьми
- Уровень бдительности. Некоторые инсульты снижают способность человека сохранять бдительность и следовать инструкциям, необходимым для реабилитации.
- Интенсивность реабилитационной программы.
- Тяжесть сопутствующих медицинских проблем.
- Домашняя обстановка.Такие дополнения, как лестничные перила и поручни, могут повысить независимость и безопасность дома.
- Рабочая среда. Модификации для повышения физической безопасности и модификации рабочих задач могут сделать возможным возвращение к работе.
- Сотрудничество семьи и друзей. Поддерживающая семья и социальные связи могут быть очень важным фактором в реабилитации, которая обычно длится много месяцев.
- Сроки реабилитации. Как правило, чем раньше это начнется, тем больше шансов восстановить утраченные навыки и функции, а также на успешную реабилитацию.
верх
Типы и степени инвалидности, следующие за инсультом, зависят от того, какая область мозга повреждена. Как правило, инсульт может вызвать пять типов инвалидности:
Паралич или проблемы с контролем движений (двигательный контроль)
Повреждение клеток и связей в мозге после инсульта может вызвать различные проблемы с движением и ощущениями, в том числе:
- Паралич, потеря произвольного движения или слабость, которая обычно поражает одну сторону тела, обычно сторону, противоположную стороне, поврежденной ударом (например, лицо, руку, ногу или всю сторону тела. ).Паралич одной стороны тела называется гемиплегия ; Слабость с одной стороны называется , гемипарез .
- Проблемы с глотанием ( дисфагия )
- Потеря контроля над движениями тела, включая проблемы с осанкой, ходьбой и равновесием ( атаксия )
Сенсорные расстройства, включая боль
После инсульта могут развиться несколько сенсорных расстройств, в том числе:
- Утрата способности ощущать прикосновения, боль, температуру или ощущать положение тела.Люди, перенесшие инсульт, также могут потерять способность распознавать предметы, которые они держат, или даже свою конечность.
- Боль, онемение, чувство тяжести в конечности или странные ощущения, такие как покалывание или покалывание в парализованной или ослабленной конечности (так называемая парестезия ) . Онемение или покалывание в конечности могут продолжаться даже после восстановления движения.
- Потеря контроля над мочевым пузырем и кишечником и потеря подвижности, чтобы вовремя добраться до туалета. Постоянное недержание мочи после инсульта — редкость.
- Хронические болевые синдромы могут возникать в результате механических проблем, вызванных слабостью. Чаще всего боль возникает из-за отсутствия движения в суставе, который был иммобилизован в течение длительного периода времени (например, слабость или спастичность, а также фиксация сухожилий и связок вокруг сустава в одном положении). Это обычно называется «замороженным» суставом; Для лечения требуется, чтобы терапевт или обученный опекун осторожно двигал или сгибал сустав, чтобы предотвратить болезненное «замораживание» и позволить легкое движение после восстановления произвольной двигательной силы.
Реже боль может возникать из-за повреждения нервной системы, вызванного инсультом (невропатическая боль), наиболее часто встречающаяся под названием «таламический болевой синдром» (вызванная инсультом в таламус, который обрабатывает сенсорную информацию от тела к мозг).
Проблемы с использованием или пониманием языка (афазия)
По крайней мере одна четверть всех выживших после инсульта страдает языковыми нарушениями, включая способность говорить, писать и понимать устную и письменную речь.У правшей эти удары обычно затрагивают левое полушарие мозга. Вызванное инсультом повреждение любого из центров управления языком мозга может серьезно нарушить речевое общение. Различают несколько видов афазии:
- экспрессивная афазия , при которой люди теряют способность говорить или писать слова, о которых они думают, и складывать слова в связные, грамматически правильные предложения.
- рецептивная афазия , при которой люди плохо понимают устную или письменную речь и часто имеют бессвязную речь.Хотя эти люди могут составлять грамматически правильные предложения, их высказывания часто лишены смысла.
- глобальная афазия , при которой люди теряют почти все свои языковые способности; они не могут понимать язык или использовать его для передачи мысли.
Проблемы с мышлением и памятью
Инсульт может повредить части мозга, отвечающие за память, обучение и осведомленность. У выжившего после инсульта может резко сократиться продолжительность концентрации внимания или может наблюдаться дефицит кратковременной памяти.Некоторые люди также могут потерять способность строить планы, понимать смысл, изучать новые задачи или заниматься другой сложной умственной деятельностью. Общие дефициты в результате инсульта:
- анозогнозия , неспособность признать реальность физических нарушений в результате инсульта
- пренебрегает , потерей способности реагировать на предметы или сенсорные раздражители, расположенные на стороне с нарушением инсульта. Чаще всего это поражает левое полушарие у людей с инсультом в правом полушарии мозга.
- апраксия , потеря способности выполнять выученные целенаправленные движения или планировать шаги, связанные с сложной задачей, и действовать в соответствии с ними в надлежащей последовательности. Люди с апраксией также могут испытывать проблемы при выполнении инструкций.
Эмоциональные расстройства
После инсульта кто-то может почувствовать страх, тревогу, разочарование, гнев, грусть и чувство печали из-за физических и умственных потерь. Некоторые эмоциональные расстройства и изменения личности вызваны физическими последствиями повреждения мозга.Клиническая депрессия — чувство безнадежности, которое нарушает способность функционировать, — обычно переживается людьми, пережившими инсульт. Постинсультную депрессию можно лечить с помощью антидепрессантов и психологического консультирования.
верх
План реабилитации будет меняться в процессе восстановления, в зависимости от того, какие части тела или способности были затронуты, а также от типа и серьезности повреждения. В бригаду реабилитации после инсульта входят специалисты:
- Врачи несут основную ответственность за управление и координацию долгосрочного ухода за людьми, перенесшими инсульт, включая рекомендации, какие программы реабилитации лучше всего подходят для индивидуальных потребностей.В число этих врачей часто входят физиотерапевты (специалисты по физической медицине и реабилитации), неврологи, терапевты, гериатры (специалисты по пожилым людям) и семейные врачи. Врач также может порекомендовать лекарства для облегчения боли или лечения заболевания.
- Медсестры-реабилитологи могут помочь пострадавшим от инсульта заново освоить навыки, необходимые для выполнения основных повседневных действий. Они также предоставляют информацию о повседневном медицинском обслуживании, например, о том, как соблюдать график приема лекарств, как ухаживать за кожей и решать проблемы с мочевым пузырем и кишечником, как встать с кровати и сесть в инвалидное кресло, а также об особых потребностях людей с диабетом. .
- Физиотерапевты специализируются на лечении инвалидности, связанной с двигательными и сенсорными нарушениями. Они помогают восстановить физическое функционирование, оценивая и устраняя проблемы с движением, равновесием и координацией. Программа физиотерапии может включать упражнения для укрепления мышц, улучшения координации и восстановления диапазона движений; и терапия, вызванная ограничениями, при которой здоровая конечность иммобилизуется, заставляя человека использовать пораженную конечность для восстановления движения и функции.
- Эрготерапевты помогают улучшить двигательные и сенсорные способности, обеспечивая безопасность в постинсультный период. Они помогают человеку заново овладеть навыками, необходимыми для выполнения самостоятельных действий (также называемых профессиями), таких как личный уход, приготовление еды и уборка дома.
- Специалисты по лечебному отдыху помогают людям с различными формами инвалидности развиваться и использовать свободное время для укрепления своего здоровья, независимости и качества жизни.
- Речевые патологи помогают человеку заново научиться пользоваться языком или разработать альтернативные средства общения и улучшить способность глотать. Они обучают решению проблем и социальным навыкам, необходимым для преодоления последствий инсульта.
- Профессиональные терапевты выполняют многие из тех же функций, что и обычные консультанты по вопросам карьеры, помогая людям с остаточной инвалидностью определять профессиональные сильные стороны и составлять резюме, подчеркивающее эти сильные стороны.Они также могут помочь определить потенциальных работодателей, помочь в поиске работы и направить в агентства профессиональной реабилитации.
- Социальные работники могут помочь принять финансовые решения и спланировать возвращение домой или на новое место жительства. Они также могут помочь спланировать уход после выписки из реабилитационного учреждения.
- Психологи могут помочь с психическим и эмоциональным здоровьем человека и оценить когнитивные навыки.
верх
Реабилитационная терапия обычно начинается в больнице неотложной помощи после стабилизации состояния, часто в течение 48 часов после инсульта. Первые шаги часто включают поощрение самостоятельных движений для преодоления паралича или слабости. Терапевт поможет с помощью или самостоятельно выполнит ряд двигательных упражнений, чтобы укрепить и увеличить подвижность пораженных инсультом конечностей. Пострадавшему от инсульта может потребоваться научиться сидеть и перемещаться между кроватью и стулом, стоять и ходить с посторонней помощью или без нее.Восстановление способности выполнять основные повседневные действия, такие как купание, одевание и пользование туалетом, представляет собой первый этап возвращения к независимости.
верх
Перед выпиской из больницы пострадавший от инсульта и члены его семьи согласовывают с социальными работниками больницы подходящие условия для проживания. Многие люди, перенесшие инсульт, возвращаются домой, но некоторые переезжают в медицинское учреждение или в другую программу реабилитации.
- Стационарная реабилитация единиц могут быть отдельно стоящими или являться частью более крупных больничных комплексов.Пребывание в учреждении обычно составляет от 2 до 3 недель и включает скоординированную интенсивную программу реабилитации, которая может включать не менее 3 часов активной терапии в день, 5 или 6 дней в неделю. Стационарные учреждения предлагают широкий спектр медицинских услуг, включая постоянное наблюдение врача и доступ к полному спектру терапевтов, специализирующихся на постинсультной реабилитации, и более специализированному оборудованию.
- Амбулаторные отделения часто являются частью более крупного больничного комплекса и обеспечивают доступ к врачам, а также ко всему спектру терапевтов, специализирующихся на реабилитации после инсульта.Это может включать в себя несколько часов, часто 3 дня в неделю, в учреждении, участие в координированных терапевтических сеансах и возвращение домой ночью. Комплексные амбулаторные учреждения часто предлагают такие же интенсивные программы лечения, как и стационарные, но они также могут предлагать менее требовательные схемы лечения в зависимости от физических возможностей человека.
- Учреждения квалифицированного сестринского ухода предлагают различные виды ухода и обычно делают больший упор на реабилитацию, тогда как традиционные дома престарелых делают упор на стационарном уходе.Кроме того, предлагается меньше часов терапии и меньше посещений врача по сравнению с отделениями стационарной реабилитации.
- Программы реабилитации на дому позволяют с большой гибкостью позволить пострадавшим от инсульта и реабилитации адаптировать программу с учетом индивидуальных потребностей этого человека. Такая программа позволяет человеку практиковать навыки и разрабатывать компенсационные стратегии в контексте его / его собственной жизненной среды. (Однако в традиционных реабилитационных центрах может не быть доступа к специализированному оборудованию.Реабилитация на дому может включать участие в интенсивной терапии несколько часов в неделю или выполнение менее требовательного режима. Программы реабилитации на дому часто лучше всего подходят для людей, которым требуется лечение только одним типом реабилитационного терапевта. Недавнее исследование реабилитации после инсульта показало, что интенсивная реабилитация баланса и силы в домашних условиях эквивалентна тренировке на беговой дорожке в реабилитационном центре для улучшения ходьбы.
верх
Данные о технологиях реабилитации после инсульта — это наиболее быстрорастущая область терапевтических исследований.По мере развития технологий инновационные методы и устройства будут использоваться для направления новых терапевтических подходов и расширения существующих. С ростом технологических достижений за последние 10 лет количество рандомизированных контрольных исследований реабилитации после инсульта увеличилось. Национальные институты здоровья (NIH) находятся в авангарде увеличения исследований технологий в сценариях реабилитации. Ниже приведены примеры того, как технологии изучаются, чтобы играть роль в процессе реабилитации:
- Телереабилитация: домашняя система телемедицины, предназначенная для улучшения восстановления моторики и обучения пациентов после инсульта.
- Транскраниальная стимуляция постоянным током для восстановления моторики после инсульта: исследование фазы II (TRANSPORT 2) направлено на выяснение, может ли стимуляция мозга при различных уровнях дозировки в сочетании с доказанной эффективностью реабилитационной терапии улучшить функцию руки.
- Исследование Locomotor Experience Applied Post-Stroke (LEAPS) показало, что люди, перенесшие инсульт и проходившие физиотерапию дома, улучшили свою способность ходить так же хорошо, как и те, кого лечили по программе локомоторной тренировки с ходьбой на беговой дорожке с поддержкой веса тела. с последующей практикой ходьбы.Исследователи также обнаружили, что состояние пациентов продолжало улучшаться до одного года после инсульта.
- Многоцентровое исследование I-ACQUIRE у младенцев с перинатальным артериальным инсультом определит эффективность интенсивной реабилитации младенцев для улучшения навыков верхних конечностей.
- Sleep-SMART (Исследование сна для лечения и восстановления после инсульта) определит, предотвращает ли лечение нарушения дыхания во сне положительным давлением в дыхательных путях после острого ишемического инсульта или транзиторной ишемической атаки с высоким риском повторного инсульта, и будет ли лечение нарушения дыхания во сне в ближайшее время после острого ишемического инсульта улучшает исходы инсульта через 3 месяца.
верх
Около 200 000 инсультов в год в США случаются у людей, которые ранее перенесли один или несколько инсультов. Профилактика инсульта жизненно важна для реабилитации после инсульта. Недавние исследования показали улучшения в предотвращении повторного инсульта за счет изменения поведения в сочетании с фармацевтическими вмешательствами. Люди, пережившие инсульт, обсуждают со своими медицинскими работниками, какие типы контролируемых модификаций поведения могут быть предприняты, чтобы уменьшить влияние этих факторов риска на общее состояние здоровья.Некоторые из наиболее важных излечимых факторов риска инсульта:
- Контроль повышенного давления (артериальная гипертензия). Гипертония — самый серьезный фактор риска инсульта. Люди, пережившие инсульт, должны работать со своим врачом, чтобы снизить его до нормального уровня. Могут потребоваться изменения в диете и / или прием назначенных лекарств для снижения артериального давления.
- Бросить курить . Курение значительно увеличивает риск инсульта и связано с накоплением жировых веществ в артериях.Он также повышает кровяное давление и делает кровь более густой и склонной к свертыванию.
- Регулярно занимайтесь спортом и поддерживайте вес . Ожирение и малоподвижный образ жизни связаны с гипертонией, диабетом и сердечными заболеваниями. Избыточный вес значительно увеличивает риск ишемического инсульта.
- Понижает уровень холестерина . Высокий уровень холестерина может привести к накоплению жирных веществ (атеросклерозу) в кровеносных сосудах, уменьшая количество крови и кислорода в головном мозге.
- Проверка на сердечные заболевания . Общие сердечные заболевания могут привести к образованию тромбов, которые могут разорваться и заблокировать сосуды в головном мозге или ведущие к нему. Могут потребоваться лекарства, чтобы предотвратить образование тромбов, или операция по очистке закупоренной артерии.
- Справиться с диабетом . Диабет может вызывать деструктивные изменения кровеносных сосудов по всему телу, включая мозг. При высоком уровне глюкозы в крови повреждение головного мозга обычно более серьезное и обширное.Лечение диабета может отсрочить развитие осложнений, повышающих риск инсульта.
верх
Национальный институт неврологических расстройств и инсульта (NINDS), входящий в состав Национальных институтов здоровья (NIH), поддерживает исследования заболеваний головного мозга и нервной системы, включая инсульт и реабилитацию после инсульта. Несколько других институтов NIH также поддерживают усилия по реабилитации. Например, Национальный институт здоровья детей и развития человека имени Юнис Кеннеди Шрайвер через Национальный центр исследований в области медицинской реабилитации финансирует работу над механизмами восстановления и восстановления после инсульта, а также разработку новых подходов к реабилитации и оценке состояния здоровья детей. результаты.Большая часть финансируемой NIH работы по диагностике и лечению дисфагии проводится Национальным институтом глухоты и других коммуникативных расстройств. Национальный институт биомедицинской визуализации и биоинженерии сотрудничает с NINDS и NICHD в разработке новых инструментов для лечения и реабилитации после инсульта. Национальный глазной институт финансирует работу, направленную на восстановление зрения и реабилитацию людей с ослабленным или слабым зрением, которое может быть связано с сосудистыми заболеваниями или инсультом.С 2012 года NIH профинансировал более 300 исследовательских проектов, связанных с реабилитацией после инсульта.
Более подробную информацию об исследованиях реабилитации после инсульта, проводимых NINDS и другими институтами и центрами NIH, можно найти в NIH RePORTER, базе данных с возможностью поиска текущих и прошлых исследовательских проектов, поддерживаемых NIH и другими федеральными агентствами. В RePORTER также есть ссылки на публикации и ресурсы из этих проектов.
Научные исследования с участием людей, перенесших инсульт, и здоровых людей, помогают исследователям найти более эффективные способы безопасного выявления, лечения и, в конечном итоге, предотвращения инсульта.Испытания проходят в медицинских центрах США и других стран. Информацию о финансируемых NINDS исследованиях для людей, перенесших инсульт, можно найти на сайте www.clinicaltrials.gov и введите в поисковой строке «постинсульт и NINDS», а также «инсульт и NINDS».
NINDS поддерживает исследования способов улучшения восстановления и регенерации центральной нервной системы. Ученые, финансируемые NINDS, изучают, как мозг реагирует на опыт или адаптируется к травмам одной части мозга, заставляя другую часть или части брать на себя и реорганизовывать его функции (нейропластичность ) — используя неинвазивные технологии визуализации для отображения паттернов биологической активности. внутри мозга.Другие ученые, спонсируемые NINDS, изучают реорганизацию мозга после инсульта и определяют, могут ли определенные реабилитационные методы, такие как вызванная ограничениями двигательная терапия и транскраниальная магнитная стимуляция, стимулировать пластичность мозга, тем самым улучшая двигательную функцию и уменьшая инвалидность. Другие ученые экспериментируют с имплантацией нервных стволовых клеток, чтобы увидеть, смогут ли эти клетки заменить клетки, погибшие в результате инсульта.
Учитывая бремя инсульта и реабилитации после инсульта в U.S., NIH сформировали сеть NIH StrokeNet (https: // nihstrokenet. Org /) для проведения клинических испытаний и исследований с целью улучшения лечения, профилактики, восстановления и реабилитации острого инсульта. Эта сеть из 30 региональных центров в США, в которую входят более 400 больниц с инсультом по всей стране, предназначена для внедрения идей ранней фазы в разработку новых потенциальных методов лечения людей с инсультом и лиц с риском инсульта. Кроме того, NIH StrokeNet предоставляет образовательную платформу для врачей, занимающихся инсультом, координаторов клинических испытаний и исследователей инсульта.
верх
Где я могу получить дополнительную информацию?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых Национальным институтом неврологических расстройств и инсульта, свяжитесь с Институтом мозговых ресурсов и информационной сети (BRAIN) по телефону:
МОЗГ
P.O. Box 5801
Bethesda, MD 20824
800-352-9424
Информацию также можно получить в следующих организациях:
Американская ассоциация инсульта: Подразделение Американской кардиологической ассоциации
7272 Greenville Avenue
Dallas, TX 75231-4596
888-478-7653
Юнис Кеннеди Шрайвер Национальный институт здоровья детей и развития человека Национальный центр медицинской реабилитации Научно-исследовательский информационный ресурсный центр
P.О. Box 3006
Rockville, MD 20847
800-370-2943
Департамент по делам ветеранов
Ресурсы и образование для понимания и расширения возможностей лиц, ухаживающих за больными инсультом (RESCUE)
844-698-2311
Национальный реабилитационный информационный центр
8400 Corporate Drive, Suite 500
Lanham, MD 20785
301-459-5900 800-346-2742
«Информационный бюллетень после инсульта», NINDS, дата публикации апрель 2020 г.
Публикация NIH 20-NS-4846
Информационный бюллетень об инсультедоступен на нескольких языках через MedlinePlus
Вернуться к информации об инсульте
См. Список всех расстройств NINDS
Publicaciones en Español
Атак церебральный
Подготовлено:
Офис по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здравоохранения
Bethesda, MD 20892
NINDS, связанные со здоровьем, предоставляются только в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства.Консультации по лечению или уходу за отдельным пациентом следует получать после консультации с врачом, который обследовал этого пациента или знаком с историей болезни этого пациента.
Вся информация, подготовленная NINDS, находится в открытом доступе и может свободно копироваться. Благодарность NINDS или NIH приветствуется.
Чего ожидать после инсульта: 6 советов для лица, ухаживающего за инсультом
В то время как никто не планирует заниматься лечением инсульта, около 3-х.5 миллионов человек по всей стране обратились за помощью к близким, перенесшим инсульт. Принимая на себя роль опекуна, важно знать множество доступных ресурсов, которые помогут сделать уход за пережившим инсульт более управляемым.
Ниже мы подробно рассмотрим, что такое инсульт, чего ожидать после инсульта и как заботиться о человеке после инсульта. Если вы недавно начали заниматься лечением инсульта, вы найдете некоторую полезную информацию о процессе восстановления после инсульта и ваших новых обязанностях.
Что такое инсульт: обзор того, что вам нужно знать
Инсульт может быть тяжелым как для пациента, так и для его семьи, и незнание того, что такое инсульт и каковы его последствия для здоровья, может вызывать беспокойство. Чтобы помочь вам лучше подготовиться к устранению инсульта, вот три наиболее часто задаваемых вопроса об инсульте и их ответы:
1. Что такое инсульт?
Инсульт — это тип черепно-мозговой травмы, которая возникает, когда ткань мозга не может получить достаточное количество питательных веществ и кислорода.Это происходит потому, что приток крови к мозгу каким-то образом был прерван или уменьшен. Без надлежащего количества питательных веществ и кислорода клетки мозга быстро начинают умирать, но своевременные меры могут минимизировать повреждение мозга и смягчить осложнения. У людей, переживших инсульт, часто наблюдается слабость на одной стороне тела, в зависимости от того, какая часть их мозга была затронута, а также трудности с движением, мышлением или разговором.
2. Что вызывает инсульт?
Большинство инсультов представляют собой ишемические инсульты, которые вызваны ограничением притока крови к мозгу.Этот тип инсульта возникает из-за того, что кровеносные сосуды блокируются сгустком или становятся слишком узкими для прохождения крови. Во время ишемического инсульта клетки крови в пораженном участке головного мозга начинают умирать из-за недостатка кислорода. «Мини-инсульт» — это преходящая ишемическая атака, которая похожа на ишемический инсульт, но менее серьезна и не связана с необратимым повреждением.
Геморрагический инсульт — это второй тип, который возникает, когда кровеносный сосуд лопается и кровь попадает в мозг, что впоследствии приводит к повреждению.Геморрагические инсульты могут возникать в результате различных состояний, поражающих кровеносные сосуды.
3. У кого чаще всего встречаются инсульты?
Инсульты чаще всего возникают у пожилых людей, при этом почти 75% всех инсультов поражают людей в возрасте 65 лет и старше. Хотя инсульты чаще всего встречаются у пожилых людей, инсульт может быть у человека любого возраста.
Восстановление после инсульта: чего ожидать
Может быть трудно понять, чего ожидать от процесса реабилитации и восстановления после инсульта.Однако ответы на эти часто задаваемые вопросы помогут вам лучше подготовиться.
Какие симптомы распространены?
Инсульт может иметь физические, психические и эмоциональные последствия. Вот общие физические состояния, возникающие после инсульта:
- Слабость или паралич: Слабость или паралич возникает у 80% жертв инсульта. Может быть поражена одна сторона тела или затруднено движение только ноги или руки. В зависимости от того, на какой стороне мозга произошел инсульт, на противоположной стороне тела будут видны последствия.
- Осложнения с равновесием или координацией: Выживший после инсульта может с трудом сидеть, стоять или ходить, несмотря на достаточную мышечную силу.
- Ощущение боли или онемения: Из-за аномальных ощущений человек, переживший инсульт, может временами не чувствовать себя комфортно или расслабляться.
- Проблемы с глотанием: Проблемы с глотанием могут затруднить прием пищи после инсульта.
- Проблемы с контролем кишечника или мочеиспускания: Недержание кишечника или мочи может быть обычным явлением у выживших после инсульта.
- Усталость: Пациенты, перенесшие инсульт, могут быстро устать, что может затруднить полноценное участие в программе реабилитации после инсульта.
Люди, пережившие инсульт, также могут страдать от следующих симптомов психического здоровья:
- Афазия: Афазия — это языковое расстройство, которое вызывает проблемы с общением, влияя на способность пациента понимать и выражать устную и письменную речь. Обычно логопед является основным методом лечения афазии.Хотя это может показаться подавляющим, знание того, что такое афазия и как с ней бороться, — большой шаг к выздоровлению.
- Когнитивные осложнения: Выживший после инсульта может столкнуться с рядом когнитивных проблем, таких как проблемы с памятью, снижение концентрации внимания, проблемы с обучением или трудности с ясным мышлением.
- Невнимательность к телу: Пациенты с инсультом нередко не смотрят в сторону своей слабой стороны или даже не едят пищу с половины тарелки в зависимости от своей более слабой стороны.
- Незнание симптомов: Выжившие после инсульта могут не полностью осознавать степень своих симптомов и неправильно оценивать свою способность выполнять задачи, как раньше.
Вот некоторые из эмоциональных эффектов, которые может испытать переживший инсульт:
- Депрессия: Хотя она может проявляться только через несколько недель после инсульта, выжившие часто борются с депрессией. Впечатление чувства безнадежности или пессимизма является естественным.При суицидальных мыслях следует обращаться за профессиональной помощью.
- Беспокойство: Последствия инсульта могут вызывать беспокойство. Пациенты с инсультом нередко чувствуют себя более тревожными или тревожными, чем обычно.
- Перепады настроения и всплески: Поскольку приспособление к эффектам инсульта чрезвычайно эмоционально утомительно, пациенты, перенесшие инсульт, склонны испытывать внезапные всплески эмоций, таких как смех, гнев или плач.
Какой процент пациентов с инсультом полностью выздоравливает?
В определенной степени мозг может восстановиться после инсульта.При правильной реабилитации речь, когнитивные, моторные и сенсорные навыки человека могут постепенно восстановиться. Хотя только 10% людей полностью выздоравливают после инсульта, у 25% есть лишь незначительные нарушения, а у 40% — умеренные нарушения, с которыми можно справиться с определенной осторожностью.
Как долго длится восстановление?
Точное время восстановления после удара зависит от тяжести первоначального удара и размера нанесенного им ущерба. Наиболее быстрый прогресс в выздоровлении наблюдается в течение трех-четырех месяцев сразу после инсульта, а более постепенный прогресс наблюдается в первый и второй годы после него.При постоянных реабилитационных мероприятиях, таких как физиотерапия, логопедия и профессиональная терапия, пациенты с инсультом могут добиться долгосрочных результатов.
Как это влияет на повседневную жизнь?
Пациенты с инсультом могут иметь проблемы с повседневной деятельностью, такой как купание и одевание, которые раньше были легкими. Более сложные задачи, такие как ведение домашнего хозяйства и вождение автомобиля, известные как инструментальная деятельность, также могут быть более трудными, чем до инсульта. Физические симптомы инсульта также могут привести к более специфическим проблемам, таким как спастичность или умение использовать только сильную сторону тела.
Наряду с физическим воздействием когнитивные симптомы инсульта могут затруднить повседневную умственную деятельность выживших, например, вспомнить, где был помещен предмет, следовать указаниям или отслеживать дату и время. Некоторые неудачи, связанные с перенесением инсульта, могут быть незаметны, пока пациент не вернется домой. Поэтому дома должен быть кто-то, на кого пациент может рассчитывать в случае необходимости.
6 советов для лиц, ухаживающих за инсультом
Ответственность за оказание помощи пострадавшим от инсульта может быть очень тяжелой.Если вы вдруг окажетесь в роли опекуна, вот шесть советов, которые помогут вам в этом процессе:
1. Поговорите с медицинскими работниками
Чтобы быть лучшим помощником по уходу, вы должны быть должным образом проинформированы. Хотя в первые несколько дней вы можете почувствовать, что вас засыпают новой информацией, постарайтесь впитать как можно больше, чтобы узнать, какой уровень заботы потребуется вашему близкому. Поначалу естественно чувствовать себя подавленным и неуверенным в том, что делать, поэтому обращение за медицинской помощью, когда вам это нужно, является ключом к тому, чтобы быть хорошим помощником.
Вы можете принять активное участие в процессе выздоровления своего близкого, задавая лечащим врачам любые вопросы, которые могут у вас возникнуть. Например, вы можете задаться вопросом, может ли человек вылечиться от афазии. Подумайте о том, чтобы приносить список вопросов на каждый прием к врачу, чтобы быть полностью подготовленным. Помимо собственных вопросов, спросите любимого человека, есть ли у него какие-либо вопросы, которые он стесняется задать себе.
2. Оцените свои финансы
Даже с помощью медицинской страховки или Medicaid лечение инсульта может стать финансовым бременем, а навигация по системе здравоохранения может сбивать с толку.Во-первых, свяжитесь со своей страховой компанией, чтобы точно узнать, сколько будут стоить наличные расходы на покрытие инсульта вашего близкого. В зависимости от того, что говорит ваша страховая компания, вам может потребоваться подать апелляцию или связаться с отделом социальной службы вашей больницы или ведущим делом для получения финансовой помощи.
После того, как вы определили общую стоимость больничных расходов, вы можете приступить к расчету расходов на уход. Учитывайте потерю дохода из-за того, что ваш любимый человек будет пропускать работу, а также количество работы, которую вам, возможно, придется пропустить, чтобы обеспечить уход.
Если вы не можете отдыхать на работе столько, сколько вам нужно, подумайте о том, чтобы обратиться к профессиональному поставщику медицинских услуг за дополнительной помощью, когда вас нет рядом. Если у вашего близкого есть Medicare, медицинские и реабилитационные услуги и любые необходимые амбулаторные методы лечения будут покрываться.
3. Участвуйте в процессе реабилитации
Поскольку восстановление после инсульта может сопровождаться большим эмоциональным напряжением, поддержка любимого человека на протяжении всего процесса восстановления может значительно улучшить его психическое здоровье.Сопровождение любимого человека на терапию, когда это возможно, и помощь ему в выполнении домашних упражнений — отличные способы заставить его чувствовать себя менее одиноким. Посещение встреч также поможет вам узнать больше о состоянии вашего близкого и воочию увидеть его прогресс.
Хотя поддержка любимого человека является ключевым фактором, не менее важно поощрять его независимость, если он может безопасно выполнить поставленную задачу без посторонней помощи. Повышение их чувства автономии повысит их уверенность и общий оптимизм в отношении будущего.Постарайтесь найти баланс между эмоциональной поддержкой и возможностью вернуть любимому человеку чувство уверенности в себе.
4. Следите за настроением и поведением пациента
Часть заботы о человеке — это сочувствие эмоциям любимого человека и терпение с настроением и поведением, которые могут не соответствовать его характеру. Инсульт — это травмирующее событие, которое влечет за собой множество серьезных изменений в образе жизни, и ваш любимый человек может бороться с тем, как эмоционально справиться с этими внезапными изменениями.Убедитесь, что им комфортно делиться с вами своими чувствами, и постарайтесь выслушать их с сочувствием.
Хотя ваша эмоциональная поддержка важна, в более серьезных случаях может потребоваться профессиональная помощь. Депрессия может препятствовать восстановлению после инсульта как эмоционально, так и физически, поэтому проконсультируйтесь с врачом, если считаете, что эмоциональная терапия поможет вашему близкому. Присоединение к группе поддержки с другими выжившими после инсульта также может помочь вашему близкому, позволив ему поговорить с другими людьми, которые прошли через подобный опыт.
5. Не забывай и о себе заботиться
При постоянном уходе за пациентом, перенесшим инсульт, можно легко перенести значительную часть вторичной травмы. Лица, осуществляющие уход, часто осознают стресс, в котором находятся их пациенты, поэтому уделяйте первоочередное внимание заботе о себе, а также о своем любимом человеке. Забота о своем физическом и психическом здоровье также позволит вам работать с максимальной отдачей и лучше ухаживать.
Не бойтесь попросить друга или члена семьи прикрыть вас на ночь, чтобы вы могли подзарядиться.Быть сиделкой на полную ставку может быть утомительно, но время от времени делать перерывы дает вам необходимое пространство для отдыха и пополнения вашей энергии, терпения и позитива. Некоторые другие простые советы по уходу за собой, которым следует следовать, включают здоровое питание, регулярные упражнения и достаточный отдых.
6. При необходимости заручитесь помощью других
В качестве основного лица, осуществляющего уход за пережившим инсульт, вы можете чувствовать, что вам нужно делать все самостоятельно, но ни один человек, осуществляющий уход, не может делать все в одиночку.Ради здоровья близкого вам человека при необходимости обращайтесь за помощью к медицинским работникам. Существует множество вариантов лечения инсульта, которые по-прежнему позволяют активно вовлекать семью, но при этом предоставляют более профессиональную помощь.
В частности, амбулаторная помощь может быть мощным ресурсом для реабилитации жертв инсульта. Если вы помогаете близкому человеку с помощью комплексной программы реабилитации после инсульта, это может помочь уменьшить долгосрочные нарушения и одновременно справиться с текущими симптомами.Найдите центр реабилитации после инсульта, который предлагает индивидуальные планы лечения и полный спектр вариантов ухода, от физиотерапии и логопедии до реабилитационного ухода и обучения питанию. Выбор подходящего поставщика амбулаторных услуг может предоставить вашему близкому необходимую специализированную помощь и обеспечить вам душевное спокойствие.
Контактный пункт отделения неотложной медицинской помощи для обсуждения вариантов лечения инсульта
Если вы ухаживаете за больным после инсульта и ищете качественную помощь для своего близкого, найдите ближайший к вам центр Post Acute Medical.Post Acute Medical стремится предоставлять услуги высочайшего качества, чтобы обеспечить удовлетворенность пациентов и долгосрочные положительные результаты. Медицинские работники Post Acute Medical сертифицированы по особым условиям, таким как восстановление после инсульта, чтобы предлагать специализированные услуги в дружелюбной и заботливой обстановке.
Если вы ищете амбулаторное или стационарное лечение для любимого человека, вы можете связаться с местным отделением Post Acute Medical, чтобы обсудить варианты вашего плана реабилитации после инсульта.
